Лапароскопическая коррекция комбинированных грыж
реклама

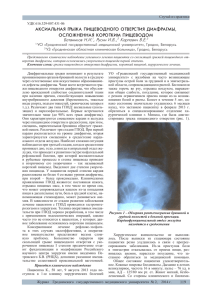
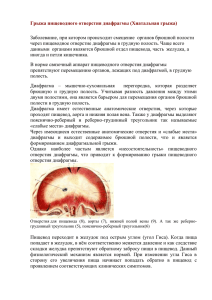
ЛАПАРОСКОПИЧЕСКАЯ КОРРЕКЦИЯ КОМБИНИРОВАННЫХ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ Протасевич А.И. (1), Татур А.А. (1), Кардис В.И. (2), Скачко В.А. (2), Зыкун О.Ю. (1), Халтурина Ю.В. (1) 1) Белорусский государственный медицинский университет, 2) «10-я городская клиническая больница» г.Минска Минск, БЕЛАРУСЬ Введение. Хиатальные грыжи характеризуются расширением пищеводного отверстия диафрагмы и ослаблением френоезофагеальной связки, что ведет к перемещению желудка в грудную полость. Модифицированная классификация грыж пищеводного отверстия диафрагмы (ГПОД) (Ake Akerlund) выделяет 4 типа. Наиболее часто (95%) встречается первый тип («скользящая грыжа»), при котором в средостение смещается только кардиопищеводный переход. Тип II, так называемые «истинные» параэзофагеальные грыжи характеризуется выхождением в грудную полость дна желудка кпереди от нормально расположенного кардиопищеводного перехода. Грыжи III типа представляют собой комбинацию первых двух типов, при этом, как правило, в средостение смещается значительная часть желудка. При четвертом типе ГПОД в грудную полость перемещаются другие органы брюшной полости. Подходы к лечению комбинированных ГПОД значительно изменились в последние десятилетия, особенно в связи с широким распространением минимально инвазивных лапароскопических технологий. Вместе с тем, остаются спорными вопросы эффективности ряда оперативных приемов. Материалы и методы. В основу работы положен анализ результатов лечения 30 пациентов, оперированных по поводу комбинированных ГПОД в течение 2012-2013 годов в учреждении здравоохранения «10-я городская клиническая больница» г.Минска. Среди оперированных превалировали женщины – 24, средний возраст составил 58 лет (25-75 лет). Диагностика заболевания основывалась на данных фиброгастродуоденоскопии и полипозиционной рентгеноскопии пищевода и желудка. Все пациенты имели клинические проявления заболевания: изжога – 65%, дисфагия – 28%, боль – 45%, анемия (при поступлении либо в анамнезе) – 10%, экстрапищеводные проявления – 25%. Все операции, кроме одной выполнены в плановом порядке. В одном случае потребовался переход на «открытую» операцию из-за нетипичной укладки пациентки (двухсторонний коксарторз). У семи пациентов выполнены симультанные вмешательства: холецистэктомия (3), грыжесечение (3), биопсия печени (1). Оперативное вмешательство выполняли в стандартном положении пациента, с использованием пяти лапаропортов. Основными этапами операции были: выделение грыжевого мешка из средостения с последующей мобилизацией нижнего сегмента грудного отдела пищевода, мобилизация дна желудка с пересечением 1-2 коротких желудочных артерий, крурорафия (как правило, смешанная), эзофагофундопликация по Ниссену (длина манжетки 2.5-3 см, три шва). В шести случаях зона крурорафии дополнительно укреплена протезами («Биокард» (полотно перикарда крупного рогатого скота, химически стабилизированное диэпоксидом с элементами антикальциевой обработки и гепариновым покрытием) - 5, полиэстеровая сетка -1). Все пациенты проходили рентгенологическое обследование в раннем послеоперационном периоде, 50% больных обследованы в сроки от 3 до 12 месяцев. Результаты. В ходе операции в 6 случаях развился карбокситоракс, что в 3 случаях потребовало дренирования плевральной полости, в одном случае диагностирована троакарная грыжа, потребовавшая оперативной коррекции. У 4 пациентов диагностирован рецидив ГПОД, 2 пациента повторно оперированы из-за «медиастинализации» манжетки и развития феномена «телескопа» (1- лапароскопическая рефундопликация по Тупэ, 1традиционная операция – рефундопликация по Ниссену). У двух других пациентов рецидив диагностирован рентгенологически, клинических проявлений не выявлено. Выводы. Малоинвазивное лечение комбинированных ГПОД является достаточно эффективным и безопасным методом. Учитывая отсутствие убедительных доказательств преимущества использования протезов при этих грыжах, этот аспект вмешательства требует дальнейших исследований.