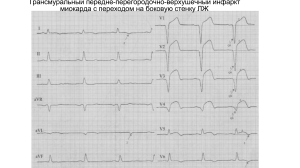
СИНДPОМ АPТЕPИАЛЬНОЙ ГИПЕPТЕНЗИИ Артериальное давление – это давление, которое кровь оказывает на стенки кровеносных сосудов. Виды артериальной гипертензии: определение понятия. Первичная (эссенциальная артериальная гипертензия) – это стойкое хроническое повышение систолического (более 140 мм рт. ст.) и/или диастолического (более 90 мм рт. ст.) артериального давления не связанное с какой-либо известной причиной, составляет 95 % всех случаев АГ. Вторичная (симптоматическая) гипертензия - это гипертензия, причина которой может быть выявлена, составляет 5 % всех случаев АГ. Причины симптоматической АГ: I. Почечные Ренопаренхиматозная: Хронический ГН, ПН Амилоидоз почек Поликистоз почек Реновасулярная: Стеноз почечных артерий. II. Эндокринные: Первичный гиперальдостеронизм; Болезнь или синдром Иценко-Кушинга; Феохромоцитома; Тиреотоксикоз, гипотиреоз, акромегалия, гиперпаратиреоз. III. Гемодинамические: Коарктация аорты; Недостаточность аортальных клапанов. IV. Поражение НС Опухоли головного мозга; ЧМТ. V. Ятрогенные Прием лекарственных средств, повышающих АД (ГКС, противозачаточные средства, назальные капли, кокаин). Факторы риска развития АГ: 1. Наследственная предрасположенность; 2. Гиподинамия; 3. Ожирение; 4. Избыточное потребление соли; 5. Дефицит кальция и магния; 6. Чрезмерное потребление алкоголя; 7. Гиперлипидемия; 8. Курение; 9. Возраст Основные жалобы: головная боль, головокружение, шум в голове, звон и писк в ушах, нарушение памяти, боли в области сердца, сердцебиение, одышка, полиурия, никтурия, нарушение зрения. Жалобы обусловлены: А) воздействием повышенного АД на органы мишени: головной мозг, сердце, почки, глаза, сосуды Б) Основным заболеванием в случаях симптоматической артериальной гипертензии. 1. Головная боль обусловлена напряжением мышц мягких покровов головы или сухожильного шлема головы. 1 Не имеет четкой связи со временем суток, возникает в любое время суток, чаще ночью или рано утром, после пробуждения. Возникает на фоне выраженного психоэмоционального или физического напряжения, ощущается как тяжесть, распирание в затылке (сдавление «повязкой» или «обручем»). Иногда боль усиливается при сильном кашле, наклоне головы, натуживании. Стихает после отдыха и разрешения конфликтных ситуаций. Длительно непрекращающиеся боли приводят к появлению раздражительности, вспыльчивости, повышенной чувствительности к внешним раздражителям (громкая музыка, шум). 2. Головокружение. 3. Шум в голове. 4. Звон, писк в ушах. 5. Нарушения памяти: обусловлены нарушением мозгового кровотока. 6. Боли в области сердца обусловлены возникновением относительной коронарной недостаточности: локализуются в области верхушки сердца или слева от грудины; возникают в покое или при эмоциональном напряжении; обычно не провоцируются физической нагрузкой; длятся достаточно долго (минуты, часы). 7. Сердцебиение. 8. Одышка: возникает вначале при физической нагрузке, а затем и в покое при развитии ЛЖ недостаточности. 9. Полиурия. 10. Никтурия: связана с развитием почечной недостаточности и гипертонической нефропатии. 11. Нарушение зрения: туман, пелена или мелькание “мушек” перед глазами (связаны со спазмом артериол в сетчатке); значительное снижение зрения, двоение в глазах (диплопия) и даже полная потеря зрения (связаны с тромбозом сосудов сетчатки, кровоизлияниями, отслойкой сетчатки). Данные осмотра и пальпации области сердца: При осмотре области сердца – смещение верхушечного толчка влево (при выраженной гипертрофии ЛЖ); При пальпации – верхушечный толчок высокий, разлитой, усиленный, резистентный. Исследования периферических сосудов: Височные артерии: выступают над поверхностью кожи, извиты; выраженная визуальная и пальпаторная пульсация, наполнение увеличено; сосудистая стенка плотная, безболезненная, могут быть очаговые уплотнения (атеросклеротические бляшки). Свойства пульса на лучевых артериях: тахикардия, напряженный, полный, твердый, сосудистая стенка плотная (ригидная). Данные измерения артериального давления На плечевой артерии: повышено САД более 140 мм рт.ст., ДАД более 90 мм рт.ст. На бедренной артерии: ниже, чем на плечевой (признак коарктации аорты). В нормальных условиях АД на нижних конечностях выше на 30 мм рт. ст., чем на верхних. Данные перкуссии сердца: Расширение левой границы относительной тупости сердца влево (при выраженной гипертрофии ЛЖ); Расширение сосудистого пучка, обусловленное расширением аорты, ее удлинением и разворотом. Данные аускультации сердца: 2 I тон громкий (отсутствие ГЛЖ); I тон усилен (незначительная ГЛЖ); I тон ослаблен на верхушке (выраженная ГЛЖ); акцент II тона на аорте; патологический тон IV (ригидный миокард). Аускультации почечных артерий: может выслушивается систолический шум (признак стеноза почечных артерий при реноваскулярной АГ). Скрининговые исследования: Общий анализ крови; Общий анализ мочи; Глюкоза плазмы крови натощак; Биохимические исследования крови (креатинин, мочевина, общий холестерин, ЛПНП, ЛПВП, триглицериды). Специальные исследования: Исследование электролитов крови: К и Na, диагностика первичного гиперальдостеронизма (болезнь Конна) и вторичного гиперальдостеронизма; Мочевая кислота; ТТГ, Т3, Т4; Расчет клиренса креатинина или СКФ; Определение микроальбуминурии (МАУ) суточной мочи и количественная оценка протеинурии; Исследование в крови концентрации гормонов и/или их метаболитов: альдостерон, кортикостероиды, ренин, катехоламины. Инструментальные методы диагностики АГ: ЭКГ; СМАД; ЭхоКГ; Рентгенография ОГК; УЗИ (МРТ, КТ) почек и надпочечников, щитовидной железы; УЗИ (ДС сканирование) почечных и брахиоцефальных сосудов; СИНДРОМ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ Коронарная недостаточность (insufficientia coronaria) - это несоответствие кровотока по венечным артериям сердца потребности миокарда в кислороде и питательных веществах, ведущее к диффузной или локальной ишемии миокарда. Варианты коронарной недостаточности: • Острая коронарная недостаточность (insufficientia coronaria acuta) - обусловлена внезапным нарушением проходимости венечной артерии вследствие ее спазма, тромбоза или эмболии; • Хроническая коронарная недостаточность (insufficientia coronaria chronica) - обусловлена постепенным уменьшением кровотока по венечным артериям. • Относительная коронарная недостаточность (insufficientia coronaria relativa) - обусловлена гипертрофией миокарда при нормально развитых венечных артериях. Факторы риска коронарной недостаточности: • Мужской пол; • Низкая физическая активность; • Пожилой возраст; • Избыточная масса тела; • Дислипидемия; • Злоупотребление алкоголем; • Артериальная гипертензия; • Семейный анамнез; • Курение; • Преждевременная менопауза. • Сахарный диабет; 3 Причины коронарной недостаточности: 1. Органические изменения коронарных артерий; 2. Функциональные изменения; 3. Относительная коронарная недостаточность; 4. Сочетанные изменения коронарных артерий. Механизмы коронарной недостаточности: 1. Органические изменения коронарных артерий: • Атеросклероз коронарных артерий; • Атеротромбоз коронарных артерий; • Коронариит (узелковый периартириит, СКВ, РА, системная склеродермия); • Тромбоз или тромбоэмболия коронарных артерий; • Аномалии строения коронарных артерий (аневризмы к.а., отхождение левой к.а. от легочной артерии). 2. Функциональные изменения: • Спазм коронарных артерий. 3. Относительная коронарная недостаточность: • Выраженная гипертрофия миокарда желудочков (АГ, ГКМП). Коронарная недостаточность: классификация 1. Острая: 2. Хроническая: • нестабильная стенокардия; • стабильная стенокардия; • инфаркт миокарда; • вазоспастическая стенокардия; • внезапная сердечная (коронарная) смерть. • микроваскулярная стенокардия (синдром Х); • безболевая ишемия миокарда; • ишемическая кардиомиопатия. СИНДРОМ ОСТРОЙ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ Нестабильная стенокардия - это изменение частоты, характера и течения привычных приступов стенокардии, отражающее обострение течения ИБС и характеризующиеся высокой степенью риска возникновения инфаркта миокарда или внезапной смерти. Нестабильная стенокардия варианты. 1. Впервые возникшая стенокардия. Приступы ранее никогда не возникали, появились не более 1 месяца назад. Исходы впервые возникшей стенокардии: • инфаркт миокарда; • внезапная коронарная смерть; • прогрессирующая стенокардия; • стабильная стенокардия напряжения; • регрессия симптомов. 2. Прогрессирующая стенокардия напряжения. На протяжении последних 1–2 месяцев увеличивается количество, выраженность и продолжительность приступов стенокардии напряжения, отсутствие или снижение эффекта от нитроглицерина, который ранее купировал приступы стенокардии. 3. Спонтанная (вариантная) стенокардия Принцметала. • Встречается у 5% больных ИБС. • В основе патогенеза - спазм неизмененных коронарных артерий. • Ангинозные приступы возникают в покое, либо спонтанно ночью или под утро, продолжаются от 5-15 до 30 мин., нитроглицерин эффективен не всегда, сопровождаются куполообразным подъемом сегмента ST. 4. Ранняя постинфарктная стенокардия и послеоперационная стенокардия. Проявляется ангинозными приступами в состоянии покоя или при лёгкой физической нагрузке в первые 2 недели после перенесённого острого инфаркта миокарда или коронарного вмешательства. Частота возникновения составляет от 15% до 52%. Нестабильная стенокардия: механизм развития 4 Клиническая характеристика нестабильной стенокардии Признаки Характеристика Главный клинический признак: боль 1. Локализация За грудиной или слева у грудины. 2. Характер боли Сжимающая, давящая, жгучая. 3. Иррадиация В левую руку, плечо, шею, нижнюю челюсть. 4. Провоцирующие Физическая или психоэмоциональная нагрузка, выход на факторы холод, ветер, обильная еда, высокое артериальное давление. 5. Продолжительность От 1 минуты до 15 мин. 6. Факторы, Прекращение нагрузки, отдых, прием нитроглицерина. купирующие боль Клиническая характеристика нестабильной стенокардии, общий осмотр: • Состояние вне приступа – удовлетворительное, в момент приступа – средней тяжести; • Сознание ясное; • Положение вне приступа – активное, во время приступа вынужденное – больной замирает, старается не двигаться («симптом столба», «симптом рассматривания витрины»); • Выражение лица во время приступа – страдальческое; • Кожные покровы: во время приступа – бледные, влажные. Клиническая характеристика нестабильной стенокардии, пальпация, перкуссия, аускультация сердца: • При осмотре, пальпации, перкуссии сердца – данные без изменений; • При аускультации – во время приступа стенокардии тоны приглушены (за счет уменьшения скорости сокращения левого желудочка). Синдром острой коронарной недостаточности: ИНФАРКТ МИОКАРДА Инфаркт миокарда - это одна из клинических форм ИБС, протекающая с развитием некроза участка миокарда, возникающего вследствие острого несоответствия между потребностью миокарда в кислороде и его кровоснабжением по системе коронарных артерий. Инфаркт миокарда причины: 1. Атеросклеротические поражения коронарных артерий и развитие в них тромбоза; 2. Неатеросклеротические поражения коронарных артерий (патология почек, после аортокоронарного шунтирования). Инфаркт миокарда: механизм развития 5 Клинические проявления острого инфаркта миокарда: • Астматический. Клинические проявления: Одышка, удушье, кашель с розовой мокротой; • Абдоминальный. Клинические проявления: Боли в животе, тошнота, рвота, метеоризм, жидкий стул; • Аритмический. Клинические проявления: Сердцебиение, перебои в работе сердца; • Церебральный. Клинические проявления: Головокружение, дезориентация, обморок, признаки нарушения мозгового кровообращения; • Периферический с атипичной локализацией боли. Клинические проявления: а. леворучная (в левой руке, кончике левого мизинца); б. леволопаточная (в левой лопатке); в. гортанно-глоточная (в области горла); г. верхнепозвоночная (в области шейно-грудного отдела позвоночника); д. нижнечелюстная (в области нижней челюсти); • Малосимптомный (бессимптомный). Клинические проявления: Немотивированная слабость, ухудшение настроения, появление дискомфорта в грудной клетке или учащение приступов стенокардии, преходящую одышку. Основные жалобы при типичном инфаркте миокарда, их клиническая характеристика: • Боль локализуется за грудиной, иногда по всей передняя грудная стенка; • Боль иррадиирует в левую руку, левую кисть, левое плечо, левую лопатку, в межлопаточное пространство, шею, нижнюю челюсть, в обе руки; • Боль чрезвычайно интенсивная, носит сжимающий, давящий, распирающий, жгучий характер; • Боль продолжается более 20 минут, иногда несколько часов, суток, не купируется нитроглицерином. Часто купируется только наркотическими анальгетиками; • Боль сопровождается страхом смерти, резкой слабостью, головокружением, выраженной потливостью, сердцебиением, похолоданием конечностей. Данные физикальных методов исследования: • Состояние: тяжелое, крайне тяжелое (кардиогенный шок); • Сознание: угнетенное (кардиогенный шок); • Поведение: психомоторное возбуждение в первые минуты ангинозного статуса; • Положение: вынужденное – ортопноэ (ОЛЖН), пассивное (кардиогенный шок); • Выражение лица: страх смерти; • Кожные покровы: бледные, акроцианоз или диффузный цианоз, влажные; • У 90% пациентов старше 50 лет с ИБС и значимым поражением трех коронарных артерий имеется глубокая складка на мочках ушей (диагональная или косая); • Складка мочек уха рассматривается как сильный и независимый фактор риска, но не как диагностический критерий наличия ИБС. Перкуссия сердца – границы относительной сердечной тупости не изменены или расширены влево (развитие осложнений — аневризмы ЛЖ, разрыв МЖП, обширный некроз миокарда), расширение сосудистого пучка (за счет атеросклероза аорты). Аускультация сердца - тоны сердца глухие, тахикардия или брадикардия, аритмия, ритм галопа. Пульс – нитевидный, частый или редкий, аритмичный. 6 Артериальное давление – повышено в первые часы (за счет гиперкатехол-аминемии), нормализуется или снижается через несколько часов (преимущественно САД). Лабораторная диагностика: ОАК: лейкоцитоз, ускорение СОЭ; Б/х анализ крови: повышение уровня ЛПНП, ЛПОНП, триглицеридов; положительные маркеры повреждения миокарда – КФК, МВ-КФК, Миоглобин, Тропонин I, Тропонин Т. Нормальные показатели липидного обмена плазмы крови для людей с факторами риска (IV пересмотр, 2009, ВНОК) Показатель Норма в ммоль/л Общий холестерин < 5,0 Триглицериды < 1,7 Холестерин ЛПВП > 1,0 (муж), > 1,2 (жен) Холестерин ЛПНП < 3,0 Биохимические маркеры повреждения миокарда Пик Начало Возвращение увеличения Белок/фермент повышения, к норме, активности, час сутки час Миоглобин 2–4 4–8 2 Тропонин I 2–6 24 – 48 7 – 14 Тропонин Т 2–6 24 – 48 7 – 14 КФК МВ4–6 12 – 18 2–3 фракция КФК 6 – 12 24 3–4 ЛДГ-1 8 – 10 24 – 72 10 – 12 АсАТ 4 – 12 24 – 36 4–7 Инструментальная диагностика: • ЭКГ в динамике через 15-30 мин: признаки повреждения миокарда; • Суточное (холтеровское) мониторирование ЭКГ: признаки повреждения миокарда; • ЭхоКГ: зоны гипо- и акинеза стенки сердца; • Коронарная ангиография: признаки атеросклероза, тромбы, стенозы; • Радиоизитопная сцинтиграфия миокарда: накопление в зоне некроза радиоактивного технеция через 12-24 ч от начала ангинозного приступа. Радиоактивный таллий накапливается только в жизнеспособном миокарде и не накапливается в очагах некроза («холодные очаги») в первые 6 ч от начала ангинозного приступа, после чего чувствительность значительно снижается; • Однофотонная эмиссионная КТ (ОФЭКТ): ИМ определяется как зона нарушения перфузии. Единственный доступный метод прямой оценки жизнеспособности миокарда; • МРТ: зоны миокардиального фиброза (перенесенный ИМ); • Позитронная эмиссионная томография (ПЭТ) и КТ: ИМ определяется как локальный очаг низкой интенсивности (применяются редко). 7 Динамика изменений ЭКГ по стадиям инфаркта миокарда 1. (а-б) острейшая стадия 2. (в–е) острая стадия ИМ 3. (ж) подострая стадия ИМ 4. (з) рубцовая стадия инфаркта миокарда Локализация изменений при инфаркте миокарда по данным ЭКГ • I - Передняя, боковая стенка • II - Передняя, задняя стенка • III - Задняя стенка • aVL - Передняя, боковая стенка • aVF - Задняя стенка • V1 - Перегородка • V2 - Перегородка • V3 - Передняя стенка • V4 - Верхушка • V5 - Боковая стенка • V6 - Боковая стенка СИНДРОМ ХРОНИЧЕСКОЙ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ Хроническая коронарная недостаточность (insufficientia coronaria chronica) - это коронарная недостаточность, обусловленная постепенным уменьшением кровотока по венечным артериям. Стабильная стенокардия: механизм развития 8 Клиническая характеристика типичного приступа стенокардии: 1. Локализация боли: в типичных случаях боль локализуется за грудиной. Симптом Левина – больной прижимает кулак к грудине. 2. Иррадиация боли: внутренняя поверхность левой руки, левое плечо, шея, нижняя челюсть. Механизм иррадиации боли обусловлен анатомической близостью в спинальных и таламических центрах афферентных путей иннервации сердца и областей, в которые иррадиирует боль. 3. Характер боли: сжимающий, давящий или жгучий. 4. Провоцирующие факторы: физическая нагрузка, стресс, выход на улицу в холодную ветреную погоду, обильный прием пищи, в тяжелых случаях боль может возникать при переходе из вертикального в горизонтальное положение. 5. Продолжительность боли: Приступ стенокардии продолжается от 1 минуты до 10 - 15 минут. В большинстве случаев приступ стенокардии длится от 2 до 5 минут (чаще 1 – 3 мин). 6. Сопроводительные симптомы: чувство тревоги, слабость, одышка, холодный пот, сердцебиение, перебои в работе сердца. Отличия ангинозного статуса от типичного приступа стенокардии: 1. Более обширная зона болевых ощущений (за грудиной, иногда вся передняя грудная стенка). 2. Бóльшая зона иррадиации: в левую руку, левую кисть, левое плечо, левую лопатку, реже в межлопаточное пространство, шею, нижнюю челюсть, в обе руки. 3. Характер боли сжимающий, давящий, распирающий, жгучий. 4. Чрезвычайно высокая интенсивность боли. 5. Продолжительность боли превышает 20 минут, иногда сохраняется несколько часов, суток. 6. Боль не купируется нитроглицерином, зачастую купируется только наркотическими анальгетиками. 7. Сопровождается страхом смерти, резкой слабостью, головокружением, выраженной потливостью, сердцебиением, похолоданием конечностей. Стабильная стенокардия: классификация по степени тяжести Классы Наличие симптомов Класс I «Обычная активность не вызывает стенокардии». Стенокардия возникает только при значительных нагрузках, либо вследствие значительного ускорения их развития, либо при значительной их продолжительности. Класс II «Незначительное ограничение обычной двигательной активности». Стенокардия возникает при быстрой ходьбе или подъеме по лестнице, ходьбе вверх или сразу после еды, при выходе на холод, после эмоционального стресса 9 или в течение первых часов после пробуждения. Стенокардия возникает при ходьбе больше 200 м или при подъеме более чем на 1 пролет лестницы в обычном ритме. Класс III «Значительное ограничение обычной двигательной активности». Стенокардия возникает при ходьбе до 100-200 м или при подъеме на 1 пролет лестницы в обычном ритме. Класс IV «Невозможность выполнения любой физической активности без дискомфорта» или «стенокардия покоя». Стабильная стенокардия: физикальные данные Состояние вне приступа – удовлетворительное, в момент приступа – средней тяжести. Сознание: ясное. Положение: вне приступа – активное, во время приступа вынужденное – больной замирает, старается не двигаться («симптом столба», «симптом рассматривания витрины»). Выражение лица: во время приступа – страдальческое. Кожные покровы: во время приступа – бледные, влажные. У 90% пациентов старше 50 лет с ИБС и значимым поражением трех коронарных артерий имеется глубокая складка на мочках ушей (диагональная или косая). Складка мочек уха рассматривается как сильный и независимый фактор риска, но не как диагностический критерий наличия ИБС. При осмотре, пальпации, перкуссии сердца – данные без изменений. При аускультации – во время приступа стенокардии тоны ясные или приглушены (за счет уменьшения скорости сокращения левого желудочка). Стабильная стенокардия: дополнительные методы диагностики ОАК, ОАМ: показатели в пределах нормы. Б/х анализ крови: повышение уровня ЛПНП, ЛПОНП, триглицеридов. Нормальные показатели липидного обмена плазмы крови для людей с факторами риска (IV пересмотр, 2009, ВНОК) Показатель Норма в ммоль/л Общий холестерин < 5,0 Триглицериды < 1,7 Холестерин ЛПВП > 1,0 (муж), > 1,2 (жен) Холестерин ЛПНП < 3,0 Методы ЭКГ-диагностики стабильной стенокардии 1. ЭКГ в покое 2. Суточное мониторирование ЭКГ по Холтеру 3. Велоэргометрия (ВЭМ) 4. Тредмил-тест 5. Чреспищеводная электростимуляция предсердий (ЧПЭС) 6. ЭКГ с фармакологическими пробами: проба с добутамином, проба с дипиридамолом (в настоящее время не проводятся). ЭКГ в покое: депрессия (снижение) или элевация (подъем) сегмента ST. Суточное мониторирование ЭКГ по Холтеру позволяет определить: наличие эпизодов ишемии миокарда; болевые и безболевые эпизоды, их степень выраженности, суточное количество, продолжительность; нарушения ритма. Нагрузочные ЭКГ пробы: велоэргометрия (ВЭМ) и тредмил: пробы с дозированной физической нагрузкой применяются для выявления скрытой коронарной недостаточности и установления индивидуальной толерантности больных к физической нагрузке. Чреспищеводная электрокардиостимуляция (ЧПЭС): является методом выбора при невозможности выполнения пациентом других нагрузочных проб из-за заболеваний опорнодвигательного аппарата, перемежающейся хромоты, высокого АД, одышки. 10