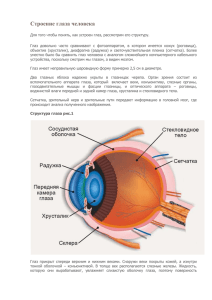
УДК 617.7(075.8) ББК 56.7 Г52 Р е ц е н з е н т ы : А. В. Свирии, профессор кафедры глазных болез­ ней лечебного факультета Российского государственного медицин­ ского университета; В. М. Малое, профессор, зав. кафедрой оф­ тальмологии Самарского государственного медицинского универ­ ситета. Глазные болезни: Учебник/Под ред. В. Г. Копаевой. — Г52 М.: Медицина, 2002. — 560 с.: ил. (Учеб. лит. Для студентов мед. вузов). ISBN 5-225-04713-0 В учебнике систематизированы современные данные по истории офтальмологии, эмбриологии, анатомии, физиологии органа зрения и физиологической оптике. При рассмотрении глазных болезней исполь­ зован общепринятый, соответствующий программе высшей школы анатомический принцип с описанием тонкой структуры отдельных частей глаза и клинических симптомов глазной патологии. Представ­ лены специальные методы исследования органа зрения и современные методы лечения заболеваний глаз. Отражены новые организационные формы и новые принципы консервативного и хирургического лечения с использованием современных лазерных, биологических и физических факторов воздействия. Для студентов медицинских вузов и начинающих офтальмологов. ББК 56.7 ISBN 5-225-04713-0 © Коллектив авторов, 2002 Все права авторов защищены. Ни одна часть этого издания не может быть занесена в память компьютера либо воспроизведена любым способом без предварительного письменного разрешения издателя. КОЛЛЕКТИВ АВТОРОВ Аветисов Эдуард Сергеевич — л-р мед. наук, профессор, заслуженный деятель науки РФ Аветисов Сергей Эдуардович — л-р мед. наук, профессор, директор НИИ глазных болезней РАМН, заведующий кафедрой глазных болез­ ней Московской медицинской академии им. И. М. Сеченова Бслоглазов Владимир Георгиевич — д-р мед. наук, профессор, главный научный сотрудник отдела реконструктивной хирургии НИИ глазных болезней РАМН Бровкина Алевтина Федоровна — д-р мед. наук, профессор, член-корреспопдент РАМН, заслуженный деятель науки РФ, руководитель от­ дела офтальмооикологии, радиологии Московского НИИ глазных бо­ лезней им. Гельмгольца Волков Вениамин Васильевич — д-р мед. наук, профессор, почетный член РАЕН, действительный член РАМТН и ЛАН, лауреат Государст­ венной премии СССР, заслуженный деятель науки РФ, Герой Социа­ листического Труда Груша Ярослав Олегович — канд. мед. наук, ассистент кафедры глаз­ ных болезней ММА им. И. М. Сеченова Гундорова Роза Александровна — д-р мед. паук, профессор, •шеи-кор­ респондент РАЕН, заслуженный деятель пауки и заслуженный врач РФ, руководитель отдела травм, восстановительной и пластической хирургии и глазного протезирования Московского НИИ глазных бо­ лезней им. Гельмгольца Даниличев Владимир Федорович — д-р мед. паук, профессор, заслу­ женный деятель науки РФ, начальник научно-исследовательской ла­ боратории микрохирургии глаза и контактной коррекции зрения при кафедре офтальмологии Военно-медицинской академии Дога Александр Викторович — канд. мед. наук, заместитель Генераль­ ного директора МНТК "Микрохирургия глаза" Егоров Евгений Алексеевич — л-р мед. наук, профессор, действитель­ ный член РАЕН и РАМТН. лауреат премии Правительства РФ, заве­ дующий кафедрой глазных болезней лечебного факультета Российско­ го государственного медицинского университета Ивашииа Альбина Ивановна — д-р мед. наук, профессор, лауреат пре­ мии Ленинского комсомола к области науки и техники, руководитель отдела рефракционной хирургии глаза МНТК "Микрохирургия глаза" 3 scanned by К. А. А. Кащенко Тамара Павловна — д-р мед. наук, профессор, руководитель отдела охраны зрения детей Московского НИИ глазных болезней им. Гельмгольца Киваев Анатолий Александрович — д-р мед. паук, профессор, руково­ дитель отдела контактной коррекции зрения Московского НИИ глаз­ ных болезней им. Гельмгольца Копаева Валентина Григорьевна — д-р мед. наук, профессор, действи­ тельный член ЛАН, лауреат академической премии им. К. Л. Чижев­ ского, директор Научно-педагогического центре! МНТК "Микрохи­ рургия глаза” Конаев Сергей Юрьевич — канд. мед. наук, заведующий операцион­ ным блоком МНТК "Микрохирургия глаза" Либман Елена Соломоновна — д-р мед. наук, профессор, заслуженный деятель науки, действительный член РАЕН и РАМТН, руководитель отдела Федерального центра экспертизы и реабилитации инвалидов Майчук Юрий Федорович — д-р мед. наук, профессор, заслуженный деятель пауки РФ, действительный член Международной академии информатики, директор Сотрудничающего центра ВОЗ, руководитель отдела инфекционных и аллергических заболеваний Московского НИИ глазных болезней им. Гельмгольца Максимов Игорь Борисович д-р мед. наук, профессор, заслуженный врач РФ, главный офтальмолог Главного Военного клинического гос­ питаля им. Н. Н. Бурденко, профессор кафедры глазных болезней Рос­ сийской медицинской академии последипломного образования Мизгирева Алевтина Петровна — канд. мед. паук, доцент кафедры оф­ тальмологии Российской медицинской академии последипломного образования Мошетова Лариса Константиновна — д-р мед. наук, профессор, членкорреспондент РАМН, лауреат премии Правительства РФ, ректор Рос­ сийской медицинской академии последипломного образования Нестеров Аркадий Павлович — д-р мед. наук, профессор, действитель­ ный член РАМН, заслуженный деятель науки РФ Саксоиова Елена Олимписвна — канд. мед. наук, старший научный со­ трудник лаборатории микрохирургии глаза Российского государствен­ ного медицинского университета Семенов Александр Дмитриевич — д-р мед. наук, заслуженный врач РФ, действительный член ЛАН Серова Наталья Константиновна — д-р мед. наук, заведующая отделе­ нием офтальмологии НИИ нейрохирургии им. акад. Н. Н. Бурденко РАМН scanned by К. А. А. 4 Слепова Ольга Семеновна — л-р биол. наук, профессор, главный на­ учный сотрудник лаборатории иммуиологии и вирусологии Москов­ ского НИИ глазных болезней им. Гельмгольца Сомов Евгений Евгеньевич — д-р мел. наук, профессор, член-коррес­ пондент Петровской академии наук и искусств, заведующий кафедрой глазных болезней Санкт-Петербургской педиатрической медицинской академии Тахчиди Христо Периклович — д-р мед. наук. Генеральный директор МНТК "Микрохирургия глаза", профессор кафедры глазных болезней Московского государственного медико-стоматологического универси­ тета Шамшинова Анжелика Михайловна — д-р мед. наук, профессор, глав­ ный научный сотрудник Московского НИИ глазных болезней им. Гельм голыш Ярцева Нонна Сергеевна — канд. мед. наук, доцент кафедры глазных болезней Московского государственного медико-стоматологического университета scanned by К. А. А. ОГЛАВЛЕНИЕ Предисловие ......................................................................................................................... 9 Глава 1. Краткая история развития офтальмологии. — В. В. Волков .......................... 10 Глава 2. Эволюция органа зрения. — В. Г. Копаева ................................................... 24 Глава 3. Нормальная анатомия органа зрения человека. — Е. Е. Сомов . 29 3.1. Глазное яблоко (bulbus oculi) 3.2. Глазница (orbita) и ее содержимое ...................................... 3.3. Вспомогательные органы глаза (organa oculi aecesoria) . 3.4. Кровоснабжение глаза и его вспомогательных органов 3.5. Двигательная и чувствительная иннервация глаза и его вспомо­ гательных органов..................... ... Глава 4. Основные функции органа зрения и методы их исследования. — В. Ф. Даниличев ........................................................................................ 4.1. Центральное зрение . 4.2. Периферическое зрение . . . . . . . . . . 4.3. Цветоощущение . . . . . 4.4. Бинокулярное зрение.......................... .................. . . 4.5. Светоошушепие Глава 5. Оптическая система и рефракция глаза. — Э. С. Аветисов, С. Э. Аве­ тисов 5.1. Оптическая система глаза......................................... 5.2. Физическая и клиническая рефракция глаза................................... 5.3. Статическая рефракция глаза. Эмметропия и аметропии . 5.4. Формирование оптической системы глаза . . 5.5. Аккомодация. Динамическая рефракция глаза . . 5.6. Методы исследования рефракции и аккомодации 5.7. Возрастные особенности аккомодации и рефракции 5.8. Классификация аметропий ... 5.9. Принципы коррекции аметропий....................................................... 5.9.1. Коррекция аметропий с помощью очковых линз 5.9.2. Контактная коррекция аметропий. — А. А. Киваев . 5.9.3. Хирургическая коррекция аметропий. — А. И. Ивашина 5.9.4. Экеимер.чазерная коррекция аномалий рефракции. — А. Д. Семенов, А. В. Дога ... .......................................................... 29 41 44 52 59 63 63 67 73 78 81 84 84 86 87 90 91 94 102 107 Ill 111 115 120 124 Глава 6. Методы исследования органа зрения. — И. Б. Максимов 129 6.1. Внешний (обший) осмотр. Изучение жалоб и анамнеза 129 6.2. Наружный осмотр глаза и его придатков 131 6.3. Исследование при боковом (фокальном) освещении . 135 6.4. Исследование в проходящем свече 136 6.5. Офтальмоскопия .................................. 138 6.6. Биомикроскопия .................................. . 141 6.7. Гониоскопия . . . 142 6.8. Исследование внутриглазного давления...............................................143 6.9. Исследование тактильной чувствительности роговицы . 1 4 6 6.10. Исследование гемодинамики глаза...................... ... 147 6.11. Трансиллюмипация и диафаноекопия глазного яблока 148 6.12. Флюоресцентная ангиография сетчатки................................................ 149 6 scanned by К. А. А. 6.13. Эхоофтапьмография ..................................................................................... 149 6.14. Энтоптометрия........................................................................................... .... 150 6.15. Особенности исследования органа зрения у детей ... 151 Глава 7. Патология век. — Я. О. Груша................................................................................. 153 7.1. Врожденные аномалии век . ... ... 153 7.2. Деформации век и аномалии положения.......................................... . 154 7.3. Заболевания края век . ............... .............................................159 7.4. Отек век................................... ... .......................161 7.5. Гнойные восп&юния пек ..............................................................................162 7.6. Заболевания желез век................................................................................. 164 7.7. Заболевания, сопровождающиеся нарушением функций круго­ вой мышцы глаза............................................. ... 165 Глава 8. Слезные органы. — В. Г. Белоглазое . . . . . . . . 1 6 8 8.1. Строение и функции слезных органов........................................................ 168 8.2. Методы исследования .................................................................................. 171 8.3. Заболевания и травмы слезных органов................................. . . 171 Глава 9. Конъюнктива. — Ю. Ф. Майчук............................ ..................................................180 9.1. Строение и функции конъюнктивы . . .................................... ................... 180 9.2. Заболевания конъюнктивы . ......................................... .....181 Глава 10. Склера. — Ю. Ф. Майчук...................................... 10.1. Строение и функции склеры 10.2. Заболевания склеры . .............................. .... 197 .................................. ........197 ........................... 197 Глава 11. Роговина. — В. Г. Копаева...................................................................................... 200 11.1. Строение и функции роговины . . . . . . . . . .. 200 11.2. Аномалии развития роговицы........................... .......................................... 204 11.3. Заболевания роговицы ... ...................................... ..................................... 207 11.4. Дистрофии роговицы..................................................................................... 230 11.5. Хирургическое лечеиие патологии роговицы ................... .... 236 Глава 12. Хрусталик. — В. Г. Копаева 245 12.1. Строение хрусталика ... ............... ........ 245 12.2. Функции хрусталика.................... ................................................................ 247 12.3. Аномалии развития хрусталика . . ...................... ............248 12.4. Патология хрусталика ... ......................................................................... .... 249 Глава 13. Стекловидное тело. — X. П. Тахчиди..................... .................................. 269 13.1. Строение и функции стекловидного тела.......................................... ........ 269 13.2. Патологические процессы в стекловидном теле . . . . 270 Глава 14. Сосудистая оболочка глаза.......................................................... ...................... ....275 14.1. Передний отдел сосудистой оболочки глаза — радужка и рес­ ничное тело. — С. 10. Копаев................................................................... .... 275 14.2. Задний отдел сосудистой оболочки глаза — хориоидея. — А. М. Шамшипова 291 Глава 15. Сетчатка. — А. М. Шамшипова .............................. ..............................................303 15.1. Анатомия и нейрофизиология сетчатки ... ................................................ 303 15.2. Специальные методы исследования сетчатки, пигментного эпителия и хориоидеи ... 306 15.3. Аномалии развития сетчатки . . ............ .....................................................309 15.4. Болезни сетчатки ............................................................. 313 Глава 16. Патология зрительного нерва. — Л. К. Мошетова, А. П. Мизгирева, Н. К. Серова................................................................... .........................................337 16.1. Аномалии развития диска зрительного нерва...................................... 337 16.2. Воспаление зрительного нерва............................................................... .... 340 scanned by К. А. А. 7 16.3. Токсические поражения зрительного нерва.......................................... 343 16.4. Ишемическая нейропатия . . . . . . . . . ........................................344 16.5- Застойный диск зрительного нерва...................... , 347 16.6. Атрофия зрительного нерва . . . . . . . . 349 Глава 17. Глаукома, гипотензия глаза. — А. П. Нестеров 352 17.1. Глаукома........................................................... . . . . . . . . . . 352 17.2. Гипотензия глаза.......................... ................................................................ 385 Глава 18. Глазодвигательный аппарат. — Т. П. Кащенко 18.1. Лнатомо-физиологические особенности . 18.2. Патология глазодвигательного аппарата . . .. 387 387 390 Глава 19. Болезни глазницы. — А. Ф. Бровкина . . . . . . 411 19.1. Воспалительные заболевания 411 19.2. Эндокринная офтальмопатия 414 19.3. Паразитарные заболевания . ................................................................. .... 416 Глава 20. Опухоли органа зрения. — А. Ф. Бровкина 418 20.1. Опухоли век . . . . . . 418 20.2. Опухоли конъюнктивы и роговицы 424 20.3. Внутриглазные опухоли........................................................ .......................428 Глава 21. Изменения органа зрения при общих заболеваниях. — //. С. Ярцева 450 Глава 22. Некоторая сочетанная стоматологическая и глазная патология. — //. С. Ярцева................................................................................................................468 Глава 23. Травмы органа зрения. — Р. А. Гундорова . . 478 23.1. Травмы глазницы . . . . . . . 479 23.2. Травмы век . ............................................................................ 482 23.3. Повреждения глазного яблока 483 23.4. Ожоги глаз............................................................... . 500 23.5. Действие на глаз отравляющих веществ . . ... 507 Глава 24. Иммунологические аспекты глазных заболеваний. — О. С. Слепова 509 24.1. Значение нарушений в иммунной системе организма при забо­ леваниях глаз............................................ ... .................................... ........... 509 24.2. Основные принципы иммунологических исследований в оф­ тальмологической практике ... 513 24.3. Воспалительные заболевания глаз . 516 24.4. Пролиферативные заболевания глаз ... 520 24.5. Травмы глаза............................................................................................. .... 522 24.6. Влияние нарушений в иммунной системе на исход оператив­ ных вмешательств на глазах .................................................................. 524 Глава 25. Офтальмофармакология. — Е. А. Егоров ...............................................................531 25.1. Методы введения глазных лекарственных средств и особенно­ сти их фармакодинамики............................................................................. 531 25.2. Противоинфекционные препараты 533 25.3. Противовоспалительные препараты...................................................... 538 25.4. Препараты, применяемые для лечения глаукомы . ' 540 25.5. Противокатаракгальпые препараты .......................................... 545 25.6. Мидриатики....................... ........................................................................... 546 25.7. Местные анестетики............................ .......................................... 548 25.8. Диагностические препараты.................................. ......................................549 25.9. Офтальмологические препараты разных групп................................... .... 550 Глава 26. Медико-социальная экспертиза и реабилитация лиц с заболеваниями и повреждениями органа зрения. — Е. С. Либман 552 Список рекомендуемой литературы................................................................................... .... 558 scanned by К. А. А. ПРЕДИСЛОВИЕ Каждый новый пек, имея новые идеи, приобретает попые глаза. Г. Гейне В учебнике "Глазные болезни” представлены систематизирова1 1 ные данные по основным разделам оф­ тальмологии с учетом последних достижений в этой области медици­ ны. Можно сказать, что это фунда­ мент и некоторые линии горизонта в данной специальности. Материал в учебнике изложен со­ гласно общепринятому пдапу в ана­ том ической i юследовател ыюсти. Изучение болезней невозможно в от­ рыве от знаний топкого строения и функций соответствующих частей таза. Не зная нормального строе­ ния, нельзя распознать патологию. Для удобства изучения каждой темы (с учетом небольшого общего коли­ чества часов, отведенных в учебной программе изучению глазных болез­ ней) во всех разделах вначале приве­ дено описание нормальных анатомо­ физиологических особенностей обо­ лочки или части оптической системы глаза, а затем рассмотрены возмож­ ные аномалии развития, виды пато­ логии и общие принципы лечения. Для того чтобы при изучении част­ ных вопросов сохранялось общее представление об органе зрения, в раз­ деле, посвященном анатомии глаза, представлены строение зрительного анализатора в целом, его иннервация и кровоснабжение, а также взаимосвязь с придаточным аппаратом глаза. Учебник написан в соответствии с программой изучения глазных болез­ ней в медицинских вузах страны. По­ следовательность изложения материала в нем такова, что изучение первых глав помогает усвоению последующих. Ос­ новное внимание уделено часто встре­ чающимся видам патологии. В копне каждой главы приведены вопросы для scanned by К. А. А. самоконтроля усвоения основных по­ ложений, рассмотренных в ней. Врач любой специальности дол­ жен научиться диагностировать па­ тологию глаза, при которой требует­ ся неотложная помощь, принимать необходимые меры, уметь использо­ вать глазные симптомы в диагности­ ке других заболеваний. В написании учебника приняли участие ведущие педагоги и ученыеофтальмологи России. Коллектив ав­ торов стремился к тому, чтобы учеб­ ник был достаточно кратким и вме­ сте с тем содержал сведения о по­ следних достижениях в офтальмоло­ гии, в частности глазной хирургии, в том числе лазерной, а также о воз­ можностях новых методов диагно­ стики и лечения глазных болезней. Учебник иллюстрирован красоч­ ными рисунками, схемами и фото­ графиями, содержащими надписи на поле рисунков, что существенно со­ кращает время их изучения и делает рисунки более доходчивыми. В учеб­ нике использованы некоторые ил­ люстрации из предыдущих изданий учебника Т. И. Брошевского и А. А. Бочкаревой с согласия автора рисунков проф. Б. Ф. Черкупова. Учебник предназначен для студен­ тов медицинских факультетов выс­ ших учебных заведений. Кроме того, он будет полезен врачам-офтальмологам при прохождении интернату­ ры и в первые годы их практической деятельности. Все замечания и конструктивные предложения по совершенствованию учебника будут приняты авторами с благодарностью. Профессор В. Г. Копаева Глава 1 КРАТКАЯ ИСТОРИЯ РАЗВИТИЯ ОФТАЛЬМОЛОГИИ Из всех органов чувств человека глаз все­ гда признавался наилучшим даром и чу­ деснейшим произведением творческой силы природы. Г. Гельмгольц Офтальмология — наука об органе зрения (глаз — лат. oculus, греч. ophthalmos) и его заболеваниях — заро­ дилась в глубокой древности. До на­ ших дней дошли высеченные на над­ гробном камне имя и изображение Пени Анк Ири — одного из целите­ лей, лечивших глазные болезни, ко­ торый жил в Египте еще в середине II тысячелетия до нашей эры. Письменные памятники древних цивилизаций Египта, Вавилонии, Индии, Китая, Греции и Рима сви­ детельствуют о том, что медикам и жрецам уже тогда были известны та­ кие болезни глаз, как катаракта и фистула слезного мешка, и способы их лечения. На рубеже нашей эры величайшие врачи античности Гиппократ и Гален определили развитие европейской медицины па несколько столетий вперед. Вплоть до VIII—IX вв. во многих странах пользовались их ре­ комендациями по лечению заболева­ ний глаз. В период расцвета культуры араб­ ских халифатов (IX—XIV вв.) появи­ лись первые фундаментальные руко­ водства, в которых был обобщен опыт выдающихся арабских врачей времен античной медицины в облас­ ти офтальмологии: "Сокровище оп­ тики" Ибн Аль-Хайсама (Альгазепа) и "Книга о глазе в 10 беседах” Хунаины бен Исхака. Большую роль в развитии офталь­ мологии сыграл "Медицинский ка­ нон", написанный в начале I! тыся­ челетия нашей эры выдающимся таджикским философом, ученым, scanned by К. А. А. поэтом и медиком Ибн Синой (Ави­ ценной). Ему удалось изложить оф­ тальмологию той эпохи в наиболее полном и систематизированном ви­ де. В течение пяти веков "Канон” яв­ лялся важнейшим руководством для медиков. Он был переведен на ла­ тинский язык, а с появлением кни­ гопечатания выдержал более 30 из­ даний. В средневековье авторитет выдаю­ щихся ученых древности оставался непререкаемым, поэтому вплоть до XVIII в. медицина в Европе развива­ лась крайне медленно. В этот период исключительно важную роль в раз­ витии офтальмологической науки сыграли работы выдающегося астро­ нома Иоганна Кеплера, заложившего к 1604 г. основы современной экспе­ риментальной оптики. Ученый впер­ вые стал рассматривать глаз как оп­ тическую систему, позволяющую по­ лучать на сетчатке обратное умень­ шенное изображение объектов внешнего мира. И. Кеплер опреде­ лил сущность близорукости и даль­ нозоркости, объяснил действие не только положительных, но и отрица­ тельных линз. Результаты его иссле­ дований опровергли вековые заблу­ ждения ученых, утверждавших, что органом зрения и световосприятия является только хрусталик глаза. Так, в 1708 г. Королевская акаде­ мия наук в Париже на основании доклада Бриссо официально призна­ ла возможность зрения без участия хрусталика. Спустя 40 лет соотечест­ венник Бриссо Жак Давиэль впервые доказал возможность восстановле­ 10 ния зрения после удаления из глаза больного помутневшего хрусталика (катаракты). Следует уточнить, что до этого на протяжени многих веков помутневший хрусталик не извлека­ ли из глаз, а проталкивали (реклинировали) в стекловидное тело. В 50—60-е годы XIX столетия на смену эмпирической пришла науч­ ная офтальмология. Так, в 1862 г. Снелпен предложил табличный метод определения остроты зрения, осно­ ванный на оценке минимального зрительного угла. Франс Дондерс в 1864 г. создал стройное учение об аномалиях рефракции и аккомода­ ции. В 1851 г. Герман Гельмгольц изо­ брел офтальмоскоп и разработал ос­ новы новой науки — физиологиче­ ской оптики. Этот ученый, прошед­ ший яркий жизненный путь от эс­ кадронного хирурга до руководителя кафедры физиологии в Гейдельберге и в то время крупнейшей в мире ка­ федры физики в Берлине, сделал очень много для развития офтальмо­ логии. Он является создателем пер­ вого офтальмоскопа и офтальмомет­ ра, а также ставших классическими теорий аккомодации и цветовосприятия. По меткому выражению А. Н. Маклакова, изобретением оф­ тальмоскопа Г. Гельмгольц "...если не создал, то возродил офтальмоло­ гию”. В настоящее время имя Г. Гельмгольца носят клиники и ин­ ституты в разных странах мира. Становление клинической оф­ тальмологии справедливо связывают с именем Альбрехта Грефе. В возрас­ те 26 лет (в 1854 г.) он основал пер­ вый в мире офтальмологический журнал, до сих пор носящий его имя и являющийся одним из лучших журналов по офтальмологии. Мно­ гие работы А. Грефе открыли новые страницы офтальмологии. Так, он сформулировал кардинальную сим­ птоматику глаукомы, ввел в клини­ ческую практику периметрию, соз­ дал учение о глазных мышцах и их патологии, дал описание множества изменений на глазном дне, характерscanned by К. А. А. Г. Гельмгольц ных для различных заболеваний, в том числе обтурации центральной артерии сетчатки. А. Грефе разрабо­ тал ряд новых глазных операций и изобрел инструменты для их выпол­ нения. Он впервые произвел успеш­ ную операцию по избавлению боль­ ного от острого приступа глаукомы. В Берлине установлен и до сих пор бережно охраняется оригинальный памятник А. Грефе: по правую руку от фигуры ученого из гранита высе­ чена символическая группа стражду­ щих, а по левую — ликующая толпа прозревших и благодарных своему исцелителю людей. Значительный вклад в развитие мировой офтальмологии в XIX сто­ летии был сделан нашими соотечест­ венниками, учениками А. Грефе, ос­ новавшими собственные офтальмо­ логические школы в Санкт-Петер­ 11 1 бурге (Э. А. Юнге) и Москве (Г. И. Браун). В 1862 г. Г. И. Браун написал первое "Руководство к глаз­ ным болезням". В то время в отсталой России свиI репствовали инфекционные заболе­ вания, вызывающие слепоту (оспа, 1 трахома, гонобленнорея). Положе­ ние слепых было поистине ужасным, что нашло яркое отражение в произI ведениях искусства и литературы тоI го времени (например, картина "Слепцы" художника Н. JI. Ярошен­ ко, повесть "Слепой музыкант" I В. Г. Короленко и др.). Благодаря пожертвованиям ряда прогрессив­ ных деятелей того времени, в том числе некоторых членов царской се­ мьи, а также высокопоставленных i чиновников и представителей рус! ской медицины, были открыты пер. вые благотворительные специализи­ рованные глазные больницы. 11 фев­ раля 1805 г. "Московские ведомости" сообщили об открытии "особой боль­ ницы для лечения страждущих глаза| ми при клиническом институте Мо■ сковского университета под смотрени­ ем доктора и профессора Ф. А. Гильтебранта". Это была первая в мире спе­ циализированная глазная больница (сгорела во время пожара в 1812 г.). Восстановленную больницу возгла- Э. А. Юнге вил профессор Г. Н. Браун. Анало­ гичная глазная лечебница была соз­ дана в Санкт-Петербурге в 1806 г. Развитию офтальмологии в Рос­ сии в огромной мере содействовала и организация самостоятельных ка­ Памятник А. Грефе 'vo«e«w?£ scanned by К. A. A. федр офтальмологии в высших меди­ цинских учебных заведениях. Первая такая кафедра в России и вторая (по­ сле венской) в мире была создана в 1818 г. в Медико-хирургической ака­ демии Санкт-Петербурга (ныне Военно-медицинская академия). Ка­ федру возглавил воспитанник вен­ ской школы, ученик И. Беера Иосиф (Осип) Груби. При его активном уча­ стии санкт-петербургскими оптика­ ми был создан первый в стране набор пробных очковых стекол. Вслед за петербургской были открыты кафед­ ры офтальмологии на медицинских факультетах Московского, Харьков­ ского, Казанского, Киевского и дру­ гих университетов. Лекции по глаз­ ным болезням читали хирурги и фи­ зиологи. Важным поводом для создания в России первой самостоятельной ка­ федры глазных болезней именно в Медико-хирургической академии послужило массовое распростране­ ние в войсках после окончания вой­ ны с Наполеоном эпидемических конъюнктивитов и трахомы, назван­ ных тогда египетскими болезнями глаз. В конце XIX — начале XX в. по инициативе профессора Медико-хирургической академии J1. Г. Беллярминова и под руководством его мно­ гочисленных учеников (С. В. Очаповского на Кавказе, Д. Н. Данилова в Средней Азии и др.) для борьбы со слепотой от трахомы создавались "летучие глазные отряды". Действуя в рамках программы Общества попе­ чительства о слепых, созданного в 1881 г. под покровительством импе­ ратрицы Марии Александровны (ма­ тери Николая 11), врачи из этих от­ рядов выезжали в "затрахомленные" районы страны, оказывали больным непосредственную помощь и, что особенно важно, обучали медицин­ ских работников, способствовали от­ крытию глазных стационаров на местах. За 20 лет своей профессио­ нальной деятельности врачи 527 "ле­ тучих отрядов" приняли более 1 млн больных и сделали более 300 тыс. Памятник К. К. Гроту операций на глазах. Первым предсе­ дателем Общества попечительства о слепых был К. К. Грот (1815—1897) — выпускник Царскосельского лицея. Его бюст, установленный в петер­ бургской школе для слабовидящих детей, сохранился до настоящего времени. У подножья памятника скульптор изваял слепую девочку, читающую книгу пальцами рук по азбуке Брайля. В дореволюционное время основа­ телями офтальмологических школ в нашей стране были профессора Е. В. Адамюк (Казанский универси­ тет), А. Н. Маклаков и А. А. Крюков (Московский университет), В. И. Доб­ ровольский и Л. Г. Беллярминоь (ученики Э. А. Юнге, Медико-хи­ рургическая академия), А. В. Иванов и А. В. Ходин (Киевский универси­ тет), Л. Л. Гиршман (Харьковский 13 scanned by К. А. А Е. В. Адамюк университет) и др. Все они были прогрессивными общественными деятелями и учеными с мировым именем, которые внесли большой вклад в развитие отечественной оф­ тальмологии. Ниже приведены крат­ кие сведения о наиболее известных российских ученых-офтальмологах, творивших на рубеже XIX—XX вв. Е. В. Адамюк (1839— 1908) известен ра­ ботами по изучению влияния симпатиче­ ской иннервации на внутриглазное кро­ вообращение и офтальмотонус. Он автор ряда руководств, основоположник Ка­ занской школы офтальмологов. A. Н. Маклаков (1837—1895) — созда­ тель аппланационной тонометрии, ос­ тающейся и в настоящее время одним из наиболее простых и точных способов из­ мерения внутриглазного давления. Один из организаторов Московской школы офтальмологов. B. И. Добровольский с 1882 по 1893 г. возглавлял кафедру офтальмологии в Пе­ тербургской медико-хирургической ака­ демии; выполнил фундаментальные ра­ боты по изучению рефракции и аккомо­ дации глаза; открыл хрустапиковый ас­ тигматизм и возможность самокоррек- by К. А. А. А. Н. Маклаков ции за счет неравномерной аккомода­ ции. Всех обучавшихся в это время на ка­ федре смабжали офтальмоскопами. Один из основателей Петербургского офталь­ мологического общества. JI. Г. Беллярминов (1859—1930) акаде­ мик, крупнейший отечественный оф­ тальмолог конца XIX — начала XX сто­ летия, ученый с мировым именем. На протяжени 30 лет (с 1893 по 1923 г.) воз­ главлял кафедру глазных болезней в Пе­ тербургской медико-хирургической ака­ демии. Под его руководством выполнено свыше 100 диссертаций. Одиннадцать учеников Л. Г. Беллярминова стапи про­ фессорами и возглавили кафедры в раз­ личных вузах страны. Его вклад в науку касается практически всех областей офтапьмологии, но особенно значимыми были работы по физиологической оптике и созданию объективных методов регист­ рации зрачковых реакций. J1. Г. Белляр­ минов — соавтор фундаментального ру­ ководств по офтальмологии. О значении "летучих отрядов", инициатором созда­ ния которых он был, сообщапось выше. С. С. Головин (1866—1931) — питомец Московского университета, ученик А. Н. Маклакова и А. А. Крюкова. Пере­ ехав в 1903 г. в Одессу, он создам офталь­ мологическую школу Новороссийского JI. Г. Бсллярминов С. С. Головин университета. Однако его основные ра­ боты все же связаны с Московским уни­ верситетом, куда он вернулся в 1911 г. В трудных условиях военного и революци­ онного времени С. С. Головин продол­ жал издание журнала "Вестник офталь­ мологии" после А. В. Ходина и А. А. Крю­ кова. Главный труд его жизни — учебник "Клиническая офтальмология", по кото­ рому обучалось не одно поколение оф­ тальмологов, — увидел свет в 1923 г. С. С. Головин являлся почетным членом немецкого и французского офтальмоло­ гических обществ. ны шесть самостоятельных научноисследовательских институтов глаз­ ных болезней и сеть государственных трахоматозных диспансеров. Во всех медицинских институтах страны в обязательном порядке стали откры­ вать кафедры глазных болезней, чис­ ло которых вместе с различными глазными лабораториями приблизи­ лось к 100. В 30-е и последующие годы XX столетия на смену Е. В. Адамюку, Л. Г. Беллярминову, С. С. Головину, Л. Л. Гиршману и другим известным ученым-офтальмологам пришло но­ вое поколение профессоров. Так, в Ленинградской военно-медииинской академии Л. Г. Беллярминова сменил его ученик В. Н. Долганов, а в 1-й Ленинградский медицинский институт из Казани прибыл В. В. Чирковский — ученик Е. В. Адамюка. Другой его ученик К. X. Орлов возглавил кафедру в Ростове-на-Дону. В Москве руководителем кафед­ ры 1-го Московского медицинского института стал В. П. Одинцов — вос­ питанник А. Н. Маклакова и А. А. В начале XX в. в дореволюцион­ ной России насчитывались сотни тысяч слепых, более 1 млн больных трахомой. При этом число глазных врачей и количество специализиро­ ванных коек было ничтожно малым для такой массы больных. Так, в 1913 г. во всей России было только 209 специадистов-офтальмологов (к 1980 г. в Советском Союзе — более 15 тыс.). С 1920 г. Наркомздрав РСФСР (а затем СССР) развернул плановую работу по борьбе со слепотой вслед­ ствие трахомы. В стране были созда­ seamed by К А. А. М. И. Авербах В. П. Одинцов Крюкова, а другие их ученики — М. И. Авербах и В. П. Филатов — возглавили вновь созданные глазные институты соответственно в Москве и Одессе. Однако особенно "плодовитой” была все же школа Л. Г. Беллярми­ нова. Руководителями уже существо­ вавших и вновь открываемых кафедр офтальмологии были избраны в Кие­ ве А. Г. Васютинский, в Томске — С. В. Лобанов, в Смоленске — А. С. Чемолосов, в Омске — А. А. Бугаев, в Днепропетровске — И. И. Казас, в Краснодаре — С. В. Очаповский, в Варшаве — К. Ноишевский, в Талли­ не — А. Я. Поппен, в Ленинграде — Н. И. Адогский, Я. В. Зеленковский, А. В. Лотин, В. Н. Долганов. Пост главного офтальмолога страны в те­ чение многих лет занимач также один из учеников Л. Г. Беллярмино­ ва — А. С. Савваитов. В это время в процессе преподавания офтальмоло­ гии наряду с учебниками С. С. Голо­ вина, Л. Г. Беллярминова и А. И. "Мерйа стали использовать прекрас­ ный учебник В. П. Одинцова, с нивший учебник А. А. Крюкова, преподавании глазной хирургии рашались к руководству В. П. Ол»нова и К X. Орлова, а также к атлас В. Н. Долганова. К числу наиболее крупных офталь­ мологов раннего советского период* справедливо относятся М. И. Авер­ бах, В. П. Одинцов, В. П. Филатоь В. В. Чирковский, В. Н. Долганос Более подробные сведения об эти: выдающихся ученых, внесших огром­ ный вклад в развитие отечественно! офтальмологии, предстаапены ниже М. И. Авербах (1872—1944) — акаде­ мик, талантливый кмин и цист, видньп ученый и организатор в области офталь­ мологии в советский период. В 1936 г организовал первый в Советском Союз^ Научно-исследовательский институт глазных болезней, бессменным директо­ ром которого являлся до конца жизт. Одновременно руководил кафедрам! глазных болезней 2-го Медицинского го­ сударственного университета и U,eiтрального института усовершенствовь ния врачей. Автор блестящих по форме v В . П . Филатов лжих по содержанию научных трудов ■фтальмологические очерки" и др.). . И. Авербахом была создана крупней­ шая в стране офтальмологическая школа, отличительной чертой которой было со­ четание фундаментальных научных ис­ следований с клиническими работами, 'то способствовало изучеиию патогенеза различных заболеваний органа зрения и разработке новых методов их профилак­ тики и лечения. В. П. Одинцов (1876— 1938) приступил < заведованию кафедрой глазных болез­ ней 1-го Московского медицинского ин­ ститута в 1917 г. Талантливый педагог и блестящий клиницист, он организовал преподавание в лучших традициях отечсггвенной медицины. Не случайно соз­ данный им учебник по глазным болезням зыдержал несколько изданий и в течение иногих лет считался лучшим. Совместно : профессором К. X. Орловым им напи•ано руководство по глазной хирургии. В. П. Филатов (1875—1956) — акадеиик, Герой Социалистического Труда, необыкновенно одаренный и разносто­ ронне образованный ученый, часы досу~я отдававший живописи и поэзии. Соз­ датель и руководитель всемирно извест-юго Одесского научно-исследователь- В. В. Чирковский ского института глазных болезней, кото­ рый носит его имя. В. П. Филатовым усовершенствованы методы пластиче­ ских операций с использованием кругло­ го стебля, разработаны и обоснованы способы тканевой терапии, а также мето­ ды консервирования и пересадки рого­ вины, что с 1932 г. открыло новую эпоху в пластической хирургии и определило ее развитие на десятки лет вперед. В. В. Чирковский (1875— 1956) — дейст­ вительный член АМН СССР, организа­ тор и руководитель первого в Советском Союзе Научно-исследовательского тра­ хоматозного института в Казани. С 1929 г. и в течение двух последующих десятиле­ тий он руководил кафедрой офтальмоло­ гии I-го Ленинградского медицинского института имени академика И. П. Пав­ лова. В. В. Чирковский — автор фунда­ ментальных исследований, результаты которых обобщены в монографии "Тра­ хома", за которую он был удостоен Госу­ дарственной премии СССР. В. Н. Долганов возглавлял кафедру оф­ тальмологии Ленинградской военно-ме­ дицинской академии с 1923 по 1941 г. Одновременно он на несколько сроков избирался директором первор» п" мнщ: Клинического института шV (& МВДиЦинский i вания врачей, названного Еленинским институтом по имени великой княжны Елены Павловны, открывавшей и опе­ кавшей многие годы это учебное заведе­ ние В. Н. Долганов — создатель различ­ ных приспособлений для защиты глаз от повреждения мелкими осколками, созда­ тель специальной маски, имитирующей поверхность липа, для обучения технике выполнения операций на энуклеированных глазах. Им написан ряд пособий по военной офтальмологии. Усилиями большой армии совет­ ских офтальмологов и организаторов здравоохранения под научно-мето­ дическим руководством директора Московского научно-исследователь­ ского института глазных болезней им. Гельмгольца А. В. Рославцева и группы сотрудников — Т. И. Воино­ вой, Н. Д. Зацепиной, 3. Т. Дюдиной, а также Н. С. Зайцевой и A. А. Шаткина, работавших под ру­ ководством академика М. П. Чума­ кова, трахома как массовое заболева­ ние была ликвидирована в нашей стране уже в 50-е годы. В начале 70-х годов перед отечест­ венной офтальмологией встала зада­ ча разработки эффективных спосо­ бов борьбы с травмами глаз — важ­ нейшими причинами слепоты. Но­ вое поколение советских офтальмо­ логов прежде всего должно было ис­ пользовать опыт оказания помощи раненым в годы Великой Отечест­ венной войны. Особенно значимы­ ми для практической офтальмологии того времени стали труды Б. Л. По­ ляка ("Военно-полевая офтальмоло­ гия" и "Повреждения органа зре­ ния”), М. Б. Чутко ("Осколки стекла и камня в глазу"), а также работы B. Н. Архангельского, Н. А. Виш­ невского, И. Э. Барбеля, А. А. Коле­ на, Д. И. Березинской, М. Л. Крас­ нова, В. П. Страхова, Э. Ф. Левкоевой, 3. А. Павловой-Каминской, П. Е. Тихомирова, Е. Ж. Трона, А. М. Водовозова и других ученых, получившие отражение в VII томе "Опыта советской медицины в Вели­ кой Отечественной войне 1941 — scanned by К. А. А. / Б. JI. Поляк 1945 гг.". В связи с появлением ядерного оружия и наличием угрозы мас­ совых лучевых и термических пора­ жений глаз исключительную акту­ альность приобрели в то время рабо­ ты П. И. Лебехова, П. В. Преобра­ женского и других авторов, посвя­ щенные профилактике и лечению этих повреждений, выполненные под руководством Б. Л. Поляка. Па­ раллельно велись исследования, ка­ сающиеся ожогов глаз, под руково­ дством П. А. Пучковской в Украин­ ском научно-исследовательском ин­ ституте глазных болезней и тканевой терапии. В Москве разрабатывались методы диагностики и лечения от­ слойки сетчатки (М. Ю. Розенблюм, Р. А. Гаркави). Б. Л. Поляк (1899—1971), генералмайор медицинской службы, фактически явился создателем военной офтальмоло­ гии в нашей стране. За 25 лет руководства кафедрой офтальмологии в Ленинград­ ской военно-медицинской академии (1942—1967) он воспитал целое по капе18 II. А. Пучковская чие военных офтальмологов. К. Л. Поля­ ком были созданы организационные ос­ новы оказания офтальмологической по­ лоши на войне, разработаны экспертные чэебования к органу зрения военнослу­ жащих. Его перу принадлежит ряд значи"ельных трудов в области офтальмотравпатологии. Ученым выполнены фунда­ ментальные исследования в области па­ тологии слезоотведения, изучения разжчных аспектов глаукомы и физиологи■еской оптики. A. Я. Самойлов (1897—1979) возглавил сафедру 1-го Московского медицинскоо института после смерти своего учителя 3. П. Одинцова. Разносторонность науч­ ных интересов А. Я. Самойлова (глаукола, туберкулез, проблемы пейроофтальлологии) отразилась и на выборе направтений научной деятельности многих его 'чеников — профессоров А. Б. Кацнель■она, Н. Е. Браушлтейна, Н. С. Азарозой, А. Н. Добромыслова, Д. И. Березинкой, Д. С. Каминского и др. B. Н. Архангельский (1897—1973) — 'Чсник В. П. Одинцова, последовательно эазвивавший морфологические исследо­ вания в офтальмологии. Он был главным тедактором пятитомного руководства по ,c«iKdb>K.A.». В. Н. Архангельский офтальмологии, автором дважды изда­ вавшегося учебника по глазным болез­ ням, удостоен премии М. И. Авербаха за монографию "Морфологические основы офтальмоскопической диагностики". В течение 20 лет В. Н. Архангельский был редактором журнала "Вестник офтальмо­ логии" и председателем Всесоюзного об­ щества офтальмологов. //. А. Пучковская (1908—2001) в конце Великой Отечественной войны работала фронтовым окулистом. После демобили­ зации из армии она получила приглаше­ ние в Одесский институт глазных болез­ ней, где со временем вошла в число луч­ ших учеников академика В. П. Филатова и вскоре стала действительным членом АМН СССР. Возглавив после его смерти институт, Н. А. Пучковская успешно развивала все традиционные направле­ ния деятельности института и в первую очередь способствовала совершенствова­ нию кератопластики и других методов лечения ожоговых поражений глаз раз­ личной этиологии. Она была избрана де­ путатом Верховного Совета СССР и Ук­ раины, удостоена звания Герой Социа­ листического Труда. В рамках содружест­ ва городов-побратимов Одессы и Генуи она наладила регулярные деловые кон­ такты между итальянскими и украински­ ми коллегами. В руководимом Н. А. Пучковской институте трудились такие из­ вестные ученые, как В. В. Войно-Ясенецкий, В. Е. Шевапев, С. Ф. Кальфа, Д. Г. Бушмич, Т. У. Горгиладзе, И. Т. Ершкович, Н. Г. Гольдфельд и яр. В 70-е годы на первый план среди офтальмологических проблем наряду с травматическими поражениями глаз выхолит глаукома как одна из главных причин слепоты. В этот пе­ риод ученые-офтальмологи проводят массовую диспансеризацию населе­ ния, одним из инициаторов которой был Б. В. Протопопов, осуществля­ ют исследования по изучению пато­ генеза и созданию методов диагно­ стики глаукомы (М. Я. Фрадкин, М. Б. Вургафт, А. Я. Виленкина, В. И. Козлов и др.), разрабатывают новые операции, в частности на мик­ рохирургическом уровне, готовят профессиональные кадры. За прове­ дение работ в этой области офталь­ мологии профессорам Т. И. Брошев­ скому, М. М. Краснову и А. П. Не­ стерову была присуждена Государст­ венная премия СССР. В союзных и автономных республиках СССР соз­ даются национальные офтальмоло­ гические школы (П. С. Плитас, И. А. Пучковская, Т. В. Бирич, Э. И. Дактаравичене, Г. Р. Дамбите, Л. X. Шоттер, С. К. Каранов, М. К. Ками­ лов, Н. Г. Храмелашвили, И. А. Си­ харулидзе, Д. Н. Антелава, Г. А. Ульданов, У. X. Мусабейли, 3. А. Алие­ ва, Р. Г. Кудояров и др.). В стране была создана сеть противотуберку­ лезных офтальмологических учреж­ дений и санаториев (А. Я. Самойлов, А. А. Суконщикова и др.), сформи­ рована нейроофтальмологическая служба (И. И. Меркулов, А. Я. Са­ мойлов, Е. Ж. Трон и др.), идет под­ готовка детских офтальмологов (Л. А. Дымшиц, В. И. Григорьева и др.), развивается и совершенству­ ется ультразвуковая диагностика (Ф. Е. Фридман, Р. К. Мармур и др.) и офтальмоиммунология (Н. С. Зай- Т. И. Брошевский цева, Н. С. Шульгина и др.). Как са­ мостоятельные разделы науки выде­ лены офтальморентгенология (М. М. Балтин, Е. С. Вайнштейн), охрана зрения детей (Э. С. Аветисов, Е. М. Белостоцкий, Т. И. Сергиевский и др.), офтальмотрансплантология, офтальмогеронтология (Н. А. Пуч­ ковская), лазерная офтальмология, офтал ьмоонкология. Учен ые-офтальмологи продолжают начатые еще в XIX в. А. В. Ивановым фундамен­ тальные исследования в области оф­ тальмоморфологии (Э. Ф. Левкоева, В. Н. Архангельский) и офтальмофизиологии, в том числе физиологи­ ческой оптики (С. В. Кравков, А. И. Богословский, Е. Н. Семеновская, И. П. Кричагин, Е. Б. Рабкин, А. И. Дашевский и др.). Широкое распро­ странение получает контактная кор­ рекция зрения, завоевывают попу­ лярность рефракционные операции (С. Н. Федоров и др.). Офтальмохирургические отделе­ ния и центры развиваются в отдален­ ных регионах России: во Владиво­ 20 scanned by К. А. А. стоке (М. В. Зайкова), в Новосибир­ ске (А. А. Колен), Красноярске (М. А. Дмитриев, П. Г. Макаров), Иркутске (3. Г. Франк-Каменец­ кий), Свердловске (P. X. Микаэлян), Перми (И. Г. Ершкович и Н. Г. Гольдфельд), Новокузнецке (О. И. Шершевская, Г. Л. Старков), Челя­ бинске (А. Б. Кацнельсон), Красно­ даре (С. В. Очаповский, Н. А. Юшко), Астрахани (Н. И. Артемьев) И др. В этих преобразованиях заметную роль сыграл член-корреспондент АМН СССР, Герой Социалистиче­ ского Труда, профессор Т. И. Бро­ шевский, создавший представитель­ ную школу офтальмологов под стать школе Л. Г. Беллярминова. Ученики Т. И. Брошевского возглавили ка­ федры глазных болезней во многих городах страны: В. Г. Абрамов в г. Иванове, А. П. Нестеров в Казани, а затем в Москве, С. Н. Федоров в Архангельске, а затем в Москве, А. А. Бочкарева в Ростове-на-Дону, С. Е. Стукалов в Воронеже, Б. Ф. Черкунов в Рязани, Д. С. Кроль в Курске, В. А. Мачехин в Куйбышеве, а затем в Тамбове, В. М. Малов в Куйбышеве, Н. М. Савушкина в Чите. Продолжая исследования, кото­ рые проводили его учителя К. А. Юдин и В. П. Филатов, Т. И. Бро­ шевский много внимания уделял изучению проблем кератопластики и консервирования роговицы. Вместе с учениками ему удалось создать сис­ темы для длительного хранения ро­ говицы с использованием глицерина и гамма-глобулина в качестве крио­ протекторов. Т. И. Брошевский был первым офтальмологом в СССР, ус­ пешно проводившим хирургическое лечение врожденной глаукомы у де­ тей с помощью гониопунктуры. При научных консультациях Т. И. Бро­ шевского защищено более 20 док­ торских диссертаций. Один из учеников Т. И. Брошев­ ского академик РАМН и РАЕН, член-корреспондент РАН, профес- С. Н. Федоров сор, Герой Социалистического Труда С. Н. Федоров (1927—2000) занимает особое место в истории не только со­ ветской, но и мировой офтальмоло­ гии. В 1968 г. на базе курса глазных болезней он организовал кафедру офтальмологии в Московском меди­ цинском стоматологическом инсти­ туте (в настоящее время — Москов­ ский государственный медико-сто­ матологический университет), кото­ рую возглавлял до последних дней своей жизни. С. Н. Федоров дал им­ пульс развитию сразу нескольких ос­ новополагающих направлений, без которых немыслима современная офтальмология. Он способствовал широкому распространению в нашей стране и за рубежом операций по им­ плантации искусственного хрустали­ ка после удаления катаракты, усо­ вершенствовал эту операцию и сде­ лал ее массовой. Фундаментальные 21 scanned by К. А. А. Следует отметить, что постсовет­ ский период в истории российской офтальмологии характеризуется ос­ лаблением связей с коллегами из республик бывшего Советского Союза. В Россию "ворвались" мощ­ ные зарубежные фирмы, заполонив фармацевтический рынок мало дос­ тупными для многих по цене лекар­ ственными препаратами, контакт­ ными линзами, очками. Наряду с со­ хранившейся системой государст­ венных глазных клиник, в том числе МНТК "Микрохирургия глаза" с его филиалами, возникла обширная сеть мелких частных клиник. Широкое распространение получили рефрак­ ционные операции с использовани­ ем эксимерлазерной энергии. В но­ вой системе организации здраво­ охранения значительный ущерб был нанесен профилактической направ­ ленности медицины, в том числе в офтальмологи и. Несмотря на это, развитие науч­ ных исследований и создание новых хирургических технологий продол­ жаются: совершенствуется методи­ ка ультразвуковой факоэмульсификации, создана технология лазерно­ го удаления катаракты с введением в полость глаза эластичных хруста­ ликов через небольшие разрезы, благодаря чему не требуется герме­ тизации их швами; приоткрывается завеса над механизмом развития глаукомы без явных признаков ос­ новного симптома заболевания — глазной гипертензии. Ранняя, "донозологическая", диагностика глау­ комы становится реальностью бла­ годаря использованию современных технологий исследования глазного дна при сканирующей лазерной оф­ тальмоскопии и ретинотомографии, возможностям оценки тончайших зрительных нарушений (при компь­ ютерной периметрии) и, наконец, применению адекватных глаукоме нагрузочных проб (по типу вакуумпериметрической). Ученые проводят исследования с целью изучения проблемы аутотка­ труды С. Н. Федорова по проблемам кератопротезирования, глаукомы, атрофий зрительного нерва, витреоретинальной хирургии стали класси­ кой мировой офтальмологии. Он ос­ новоположник рефракционной и ла­ зерной хирургии в офтальмологии. С. Н. Федоров ввел в практику здра­ воохранения новые организационые формы работы: бригадный метод, арендный подряд, оплату по труду вместо единой для всех "тарифной ставки", передвижные диагностиче­ ские и хирургические клиники (авто­ бус, корабль, филиалы за рубежом). В советский период при бесплатной медицинской помощи в клинике, которую возглавлял С. Н. Федоров, производили около 600 операций в день. Разработанные С. Н. Федоро­ вым конвейерные диагностические и операционные линии позволяли четко выполнять работу такого объ­ ема с одинаково высоким качест­ вом. Растущая слава искусного офталь­ мохирурга, изобретателя и организа­ тора привлекли к нему внимание правительства страны. В конце 1985 г. в СССР для быстрого и эф­ фективного внедрения передовых технологий были созданы межотрас­ левые научно-технические комплек­ сы в разных областях науки и отрас­ лях промышленности. С. Н. Федо­ ров возглавил Межотраслевой науч­ но-технический комплекс (МНТК) "Микрохирургия глаза", который в настоящее время носит его имя, ор­ ганизовал в 12 городах России хоро­ шо оснащенные современным обо­ рудованием филиалы, ставшие цен­ трами микрохирургии в регионах и показавшие свою жизнеспособность в самые трудные кризисные перио­ ды. В последние годы жизни С. Н. Федоров активно проявил себя также как общественный деятель: был де­ путатом Государственной Думы Рос­ сии, баллотировался на пост прези­ дента России, создал политическую "Партию самоуправления трудя­ щихся". 22 scanned by К. А. А. невых конфликтов, возникающих внутри глаза при некоторых врож­ денных и приобретенных нарушени­ ях мембранных барьерных функций, например в виде избыточной витреоретинальной пролиферации, веду­ щей к отслойке сетчатки, или пато­ логического роста сосудов в ответ па ишемию сетчатки при диабете, у не­ доношенных детей, а также но дру­ гим причинам. Рождаются казав­ scanned by К. А. А. шиеся ранее фантастическими про­ екты пересадки сетчатки, вживления электродов в затылочные доли коры головного мозга с целью создания особого электронного зрения боль­ ным, безнадежно слепым по сущест­ вующим представлениям. При этом в качестве рецепторов света и про­ водников поглощенной фотоэнергии используют ультразвуковые датчики и телевизионные системы. Глава 2 ЭВОЛЮЦИЯ ОРГАНА ЗРЕНИЯ Посредством глаза, но не глазом смотреть на мир умеет разум. В. Блейк роэпителиальных клеток глаза обра­ щены к потоку света. Между чувст­ вительными нейроцитами распола­ гаются поддерживающие клетки — сустентоциты. Глаз залегает под ку­ тикулой тела червя. Он не имеет хру­ Способностью воспринимать свет сталика, но по своему строению обладаюг растения: листья повора­ чиваются к свегу, цветы распускаются сложнее, чем глаз пиявки и морской и закрываются, подчиняясь световому звезды (рис. 2.1, г). режиму дня. Это — положительный ге­ У моллюсков, в том числе у улит­ лиотропизм. Микробы, наоборот, про­ ки, в процессе эволюции глаз "полу­ чил” принципиально новое строе­ являю! отрицательный фототропизм. Развитие глаза в филогенезе. У низ­ ние, появились более совершенные функциональные возможности. У ших животных первичные органы зрения представляют собой скопле­ улитки, стоящей на сравнительно ния пигмента в цитоплазме покров­ низкой ступени филогенетического ных клеток. У дождевых червей обо­ развития, свободные окончания све­ товоспринимающих клеток поверну­ собленных глаз еще нет, но много­ лись от света к слою однорядного численные клетки эпителия обнару­ живают чувствительность к свету пигментного эпителия (рис. 2.1, д). (рис. 2.1, а). В глазу пиявок "зритель­ Возникла принципиально новая сис­ ные" клетки уже объединяются в тема восприятия света, опосредован­ группы по 5—6 (рис. 2.1, б). Эти ная через фотохимический процесс. клетки располагаются в одной плос­ Такая схема расположения светочув­ кости с покровом тела и имеют фор­ ствительных элементов представляет му бокала. Какой-либо связи с нерв­ собой инвертированный (переверну­ ными элементами эти образования тый) тип сетчатки, который имеется еще не имеют, но они могут точно у всех высших организмов, в том локализовать направление света. числе у человека. У иглокожих, в том числе у мор­ У позвоночных в формировании ской звезды, имеется большое коли­ глаза принимают участие не только чество зрительных клеток в эпители­ клетки покровного эпителия и мезо­ альном покрове и обнаруживаются дермы, но и нейроэктодермальные клетки наподобие нейроэпителиаль­ клетки, из которых образуется голов­ ных, отростки которых объединяют­ ной мозг. По мере усложнения обще­ ся в нервный ствол. Снаружи глаз го строения организма под влиянием имеет форму ямки, прикрытой по­ изменяющихся условий внешней кровным эпителием (рис. 2.1, в). среды возникает связь глаза с голов­ Строение глаза кольчатых червей ным мозгом, совершенствуется зри­ еще более сложно. Он имеет вид эл­ тельная функция, появляется воз­ липсовидной полости, заполненной можность точного восприятия пред­ метов окружающего мира. Орган первичным стекловидным телом. Световоспринимающие концы ней­ зрения обретает защитный аппарат в Зрительный анализатор человека сформировался в результате био­ логической эволюции всего живо­ го на Земле. 24 scanned by К. А. А. Группы зрительных клеток в покровном эпителии пиявки светочувствительная клетка в покровном эпителии дождевого червя Полость глаза кольчатого червя заполнена стекловидным телом В глазу морской звезды зрительные клетки обращены к свету, имеют нервные волокна Глаз позвоночных имеет сложную оптическую систему, инвертированный тип сетчатки, защитный аппарат (веки и слезные органы) » тазу улитки светочувствительные клетки обращены к пигментному эпителию Рис. 2.1. Развитие глаза в филогенезе. Объ­ яснение в тексте. 25 виде век и слезных органов (рис. 2.1, е). Глаз человека как парный орган сформировался в процессе эволюции и является периферической частью зрительного анализатора. Отдельно сформировались проводящие пути, включающие зрительные нервы, хи­ азму и два зрительных тракта. Третья важнейшая часть зрительного анали­ затора человека возникла в виде под­ корковых центров и корковых обра­ зований в затылочной доле большого мозга, в области ее шпорной бороз­ ды. Зрительный анализатор человека воспринимает световую энергию в диапазоне от 380 до 800 нм, опреде­ ляет направление света, его энергию, спектральный состав и поляризацию световых волн в указанном диапа­ зоне. В филогенетическом аспекте са­ мой первой, наиболее древней функ­ цией органа зрения является светоощушение, наиболее сложной — психофизиологическая функция би­ нокулярного зрения. В процессе эво­ люции она появилась позднее других зрительных функций и отмечается только у приматов. Этому способст­ вовала анатомическая особенность строения черепа — два глаза распо­ ложены в одной фронтальной и од­ ной горизонтальной плоскостях. По­ ля зрения правого и левого глаза ста­ ли совмещаться. Развитие и совершенствование зрительного анализатора человека происходили в процессе эволюции па протяжении тысячелетий (фило­ генетическое развитие) и осуществ­ ляются в индивидуальном эмбриоге­ незе на основе общего биогенетиче­ ского закона (онтогенетическое раз­ витие). В 1866 г. немецкий зоолог Геккель сформулировал общебиоло­ гический закон: онтогенез есть бы­ строе и краткое повторение филоге­ неза. Развитие глаза человека в онтоге­ незе. Зачатки глаза у зародыша чело­ века появляются очень рано. Они возникают из той же части эктодер­ scanned by К. А. А. мальной бороздки, из которой затем развиваются мозговые пузыри и формируется головной мозг. Эти за­ чатки получили название "глазные ямки" (рис. 2.2, а). Из них образуют­ ся первичные глазные пузыри, кото­ рые растут, перемещаются и прини­ мают боковое положение на стенке эктодермальной мозговой трубки (рис. 2.2, б). Эта стадия определяется в конце 3-й педели развития зароды­ ша при его длине всего в 3 мм. В кон­ це 4-й недели развития эмбриона первичные глазные пузыри превра­ щаются во вторичные (рис. 2.2, в), состоящие из двух слоев (рис. 2.2, г). Второй слой (внутренний) образует­ ся в результате погружения части на­ ружной стенки внутрь глазного пу­ зыря. Глазной бокал формируется благодаря быстрому росту задних и боковых частей первичного глазного пузыря. Быстро растущие клетки на­ крывают переднюю и нижнюю части глазного бокала, в результате чего образуется зародышевая щель глаза. В эгу щель входит мезодерма, из ко­ торой формируются первичное мезодермальное стекловидное тело и со­ судистая сеть хориоидеи (рис. 2.2, д). Из эктодермы, втягивающейся в по­ лость глазного бокала, образуется за­ чаток хрусталика. На 5—6-й неделе развития происходит закрытие заро­ дышевой глазной щели. Вокруг хрусталикового пузырька формируется сосудистая сумка, обеспечивающая рост волокон внутри хрусталика из удлиняющихся эпителиальных кле­ ток. Первичное мезодермальное стек­ ловидное тело также пронизывается сосудами. Возникает закладка рого­ вицы и первичного нейроэпителия. При длине эмбриона 17—19 мм (7-я неделя развития) нервные во­ локна, идущие от ганглиозных кле­ ток периферических отделов сетчат­ ки, входят в канал зрительного нер­ ва. Продолжают развиваться хруста­ лик и радужка, происходит закладка век и поперечнополосатых мышц глаза. На 8-й педеле в закладке глаза эмбриона развивается склера, фор- Закладка глазных ямок на мозговой трубке Образование первичных глазных пузырей Вторичные глазные пузыри Формирование глазного бокала. Закладка хрусталика из эктодермы Рис. 2.2. Развитие глаза человека в он­ тогенезе. Объяснение в тексте. 1 — эктодерма; 2 — мезодерма; 3 — глазные ямки; 4 — мозговая трубка; 5 — первичный глазной пузырь; 6 — вторичный глазной пу­ зырь; 7 — закладка хрусталика из эктодер­ мы; 8 — зрительный нерв; 9 — зачатки век; Закладка век. хрусталика, внутренних оболочек гпаза. 10 — зачаток роговииы; 11 — первичное стекловидное тело. первичного стекловидного тела мируются зрительный нерв, зритель­ ный тракт и частичный перекрест во­ ные клетки дифференцируются на палочки и колбочки. В то же время завершается нолный период разви­ тия эмбриона. Вирусные и эндокринные заболе­ вания матери, прием химических ве­ ществ (алкоголь, стероиды, нестеро­ идные противовоспалительные сред­ ства) в период развития эмбриона оказывают на него эмбриотоксическое и тератогенное действие: возни­ кают типичные поражения глаза — катаракта (обычно двусторонняя), микрофтальмия, гидрофтальм, изме­ нения в сетчатке. После 12 нед развивающийся ор­ ганизм называют плодом. Последую­ щие месяцы жизни плода характери­ зуются тонкой дифференцировкой всех тканей и окончательным фор­ мированием функциональных сис­ тем. Ко времени окончания эмбрио­ нального периода уже имеются ганг­ лиозные клетки в той области, где позже образуется желтое пятно. За­ тем возникает слой нервных воло­ кон, из которых формируется цен­ тральный пучок зрительного нерва, дифференцируются внутренний, безъядерный и плексиформный слои, появляются артерии сетчатки. На V месяце возникает наружный межъядерный слой, формируются фоторецепторы, определяются слез­ ные пуги, которые уходят в носовую полость. К концу VI месяца оформ­ ляется центральная ямка сетчатки. К этому сроку слой пигментного эпи­ телия сетчатки уже хорошо развит. На VII месяце исчезают мембрана, закрывающая зрачок, и артерия стекловидного тела. В течение 8-го месяца внутриут­ робной жизни плода происходит раз­ витие решетчатой пластинки зри­ scanned by К. А. А. тельного нерва. Вместе с тем исчеза­ ет сосудистая сумка хрусталика. На IX месяце образуются миелиновые чехлы волокон хиазмы и зрительного нерва и полностью исчезают сосуды стекловидного тела. В процессе онтогенеза в первую очередь избирательно созревают те части органа или системы, которые участвуют в приспособительной дея­ тельности плода и новорожденного. С этим связана гетерохрония (разно­ временность) в закладке, темпах раз­ вития и созревания разных систем организма и даже разных частей од­ ной системы. У новорожденного наиболее созревшими являются ор­ ганы, обеспечивающие сосание и хватательный рефлекс. В зрительной системе цитологиче­ ская дифференцировка клеток рети­ кулярной формации среднего мозга, воспринимающих свет, происходит раньше, чем формируются клетки пе­ риферической части зрительного ана­ лизатора. У всех позвоночных и чело­ века закладка органа зрения происхо­ дит раньше, чем закладка внутренних органов и сердечно-сосудистой систе­ мы. Окончательное развитие глазного яблока, формирование оптической системы и совершенствование зри­ тельных функций продолжаются по­ сле рождения ребенка. Вопросы для самоконтроля 1. Как осуществлялось развитие глаз в филогенезе? 2. На каком сроке развития зародыша человека возникают зачатки глаз? 3. Из какого слоя зародышевых тканей формируются хрусталик и стекловид­ ное тело? Глава 3 НОРМАЛЬНАЯ АНАТОМИЯ ОРГАНА ЗРЕНИЯ ЧЕЛОВЕКА Анатомия есть наука перъвая, без нея ничъто же суть во врачевъстве. Древнерусский рукописный лечебник по списку XVII в. Врач не анатом не только бесполезен, но и вреден. Е. О. Мухин (1815) Зрительный анализатор человека относится к сенсорным системам организма и в анатомо-функциональном отношении состоит из нескольких взаимосвязанных, но различных по целевому назначе­ нию структурных единиц (рис. 3.1): = двух глазных яблок, расположенных во фронтальной плоскости в правой и левой глазницах, с их оптической системой, позволяющей фокусиро­ вать на сетчатке (собственно рецеп­ торная часть анализатора) изобра­ жения всех объектов внешней сре­ ды, находящихся в пределах области ясного видения каждого из них; системы "переработки", кодирования и передачи воспринятых изображе­ ний по каналам нейронной связи в корковый отдел анализатора; вспомогательных органов, анало­ гичных для обоих глазных яблок (веки, конъюнктива, слезный ап­ парат, глазодвигательные мышцы, фасции глазницы); = системы жизнеобеспечения струк­ тур анализатора (кровоснабжение, иннервация, выработка внутри­ глазной жидкости, регуляция гидро- и гемодинамики). ■А. Глазное яблоко (bulbus ocuii) Глаз человека, приблизительно на 'з расположенный в полости глаз­ ки, имеет не совсем правильную scanned by К. А. А. шаровидную форму. У здоровых но­ ворожденных его размеры, опреде­ ленные путем расчетов, равны (в среднем) по сагиттальной оси 17 мм, поперечной 17 мм и вертикальной 16.5 мм. У взрослых людей с сораз­ мерной рефракцией глаза эти пока­ затели составляют 24,4; 23,8 и 23.5 мм соответственно. Масса глаз­ ного яблока новорожденного нахо­ дится в пределах до 3 г, взрослого че­ ловека — до 7—8 г. Анатомические ориентиры глаза: передний полюс — соответствует вершине роговицы, задний полюс — его противоположной точке на скле­ ре. Линия, соединяющая эти полюса, называется наружной осью глазного яблока. Прямая, мысленно прове­ денная для соединения задней по­ верхности роговицы с сетчаткой в проекции указанных полюсов, име­ нуется его внутренней (сагитталь­ ной) осью. Лимб — место перехода роговицы в склеру — используют в качестве ориентира для точной локализационной характеристики обна­ руженного патологического фокуса в часовом отображении (меридианальный показатель) и в линейных вели­ чинах, являющихся показателем уда­ ленности от точки пересечения ме­ ридиана с лимбом (рис. 3.2). В целом макроскопическое строе­ ние глаза представляется, на первый взгляд, обманчиво простым: две по­ кровные (конъюнктива и влагалище глазного яблока) и три основные Глазные яблоки Рис. 3.1. Строение зрительного анализа­ тора человека (схе­ ма). оболочки (фиброзная, сосудистая, сетчатая), а также содержимое его полости в виде передней и задней ка­ мер (заполнены водянистой влагой), хрусталика и стекловидного тела. Од­ нако гистологическая структура боль­ шинства тканей достаточно сложна. Тонкое строение оболочек и опти­ ческих сред глаза представлено в со­ ответствующих разделах учебника Данная глава дает возможность уви­ деть строение глаза в целом, понять функциональное взаимодействие от­ дельных частей глаза и его придат­ ков, особенности кровоснабжения и иннервации, объясняющие возник­ новение и течение различных видов патологии. 3.1.1. Фиброзная оболочка глаза (tunica fibrosa bulbi) Фиброзная оболочка глаза состоит из роговицы и склеры, которые по анатомической структуре и функ­ циональным свойствам резко отли­ чаются друг от друга. 30 scanned by К. А. А. Рис. 3.2. Строение глазного яблока человека. Роговица (cornea) — передняя про­ зрачная часть (~'/6) фиброзной обо­ лочки. Место перехода ее в склеру (лимб) имеет вид полупрозрачного кольца шириной до 1 мм. Наличие его объясняется тем, что глубокие слои роговицы распространяются кзади несколько дальше, чем перед­ ние. Отличительные качества рого­ вицы: сферична (радиус кривизны передней поверхности -7,7 мм, зад­ ней 6,8 мм), зеркально блестящая, лишена кровеносных сосудов, обла­ дает высокой тактильной и болевой, но низкой температурной чувстви­ тельностью, преломляет световые лучи с силой 40—43 дптр. Горизонтальный диаметр рогови­ цы у здоровых новорожденных равен 9,62 ± 0,1 мм, у взрослых достигает 11 мм (вертикальный диаметр обыч­ но меньше на ~1 мм). В центре она всегда тоньше, чем на периферии. Этот показатель также коррелирует с scanned by К. А. А. возрастом: например, в 20—30 лет тол­ щина роговицы соответственно рав­ на 0,534 и 0,707 мм, а в 71—80 лет — 0,518 и 0,618 мм. При закрытых веках температура роговицы у лимба равна 35,4 °С, а в центре — 35,1 “С (при открытых ве­ ках ~ 30 °С). В связи с этим в ней возможен рост плесневых грибков с развитием специфического кера­ тита. Что касается питания роговицы, то оно осуществляется двумя путями: за счет диффузии из перилимбальной сосудистой сети, образованной передними ресничными артериями, и осмоса из влаги передней камеры и слезной жидкости. Склера (sclera) — непрозрачная часть (5/б) наружной (фиброзной) оболочки глазного яблока толщиной 0,3—1 мм. Она наиболее тонкая (0,3—0,5 мм) в области экватора и в месте выхода из глаза зрительного scanned by К. А. А. дят артерии и нервы, а по другим — выходят венозные стволы различно­ го калибра. На внутреней поверхности перед­ него края склеры расположен цирку­ лярный желобок шириной до 0,75 мм. Задний край его несколько выступает кпереди в виде шпоры, к которой крепится ресничное тело (переднее кольцо прикрепления со­ судистой оболочки). Передний край желобка граничит с десцеметовой оболочкой роговицы. На дне его у заднего края находится венозный си­ нус склеры (шлеммов канал). Ос­ тальная часть склерального углубле­ ния занята трабекулярной сеточкой (reticulum trabeculare). 3.1.2. Сосудистая оболочка глаза (tunica vasculosa bulbi) Сосудистая оболочка глаза состо­ ит из трех тесно связанных между со­ бой частей — радужки, ресничного 1 тела и хориоидеи. Радужка (iris) — передняя часть сосудистой оболочки и в отличие от„ двух других ее отделов расположена не пристеночно, а во фронтальной по отношению к лимбу плоскости;’ имеет форму диска с отверстием (зрачком) в центре. Л По краю зрачка располагается кольцевидный сфинктер, который. иннервируется глазодвигательным * нервом. Радиально ориентирован­ ный дилататор иннервируется сим-, патическим нервом. Толщина радужки 0,2—0,4 мм; она особенно тонкая в корневой зоне, т. е. на границе с ресничным телом. Именно здесь при тяжелых контузи­ ях глазного яблока может произойти ее отрыв (iridodialys). Ресничное (цилиарное) тело (cor­ pus ciliare) — средняя часть сосуди­ стой оболочки — находится за радужкой, поэтому недоступно непо- . средственному осмотру. На поверх- •* ность склеры ресничное тело про- ■; ецируется в виде пояска шириной - - ><**• • нерва. дцесь внутренние слои склеры образуют решетчатую пластинку, че­ рез которую проходят аксоны ганг­ лиозных клеток сетчатки, образую­ щие диск и стволовую часть зритель­ ного нерва. Зоны истончения склеры уязвимы для воздействия повышенного внут­ риглазного давления (развитие ста­ филом, экскавации диска зрительно­ го нерва) и повреждающих факторов, прежде всего механических (субконъюнктивальныс разрывы в ти­ пичных местах, обычно на участках между местами прикрепления экстраокулярных мышц). Вблизи рогови­ цы толшииа склеры составляет 0,6— 0,8 мм. В области лимба происходит слия­ ние трех совершенно разных струк­ тур — роговицы, склеры и конъюнк­ тивы глазного яблока. Вследствие этого данная зона может быть исход­ ным пунктом для развития поли­ морфных патологических процес­ сов — от воспалительных и аллерги­ ческих до опухолевых (папиллома, меланома) и связанных с аномалия­ ми развития (дермоид). Лимбальная зона богато васкуляризирована за счет передних ресничных артерий (ветви мышечных артерий), которые на расстоянии 2—3 мм от нее отдают веточки не только внутрь глаза, но и еще в трех направлениях: непосред­ ственно к лимбу (образуют краевую сосудистую сеть), эписклере и при­ лежащей конъюнктиве. По окружно­ сти лимба расположено густое нерв­ ное сплетение, образованное длин­ ными и короткими ресничными нер­ вами. От него отходят ветви, входя­ щие затем в роговицу, В ткани склеры мало сосудов, она почти лишена чувствительных нерв­ ных окончаний и предрасположена к развитию патологических процессов, характерных для коллагенозов. К поверхности склеры крепятся 6 глазодвигательных мышц. Кроме то­ го, в ней имеются особые каналы (выпускники, эмиссарии). По одним из них к сосудистой оболочке прохо­ ' 6—7 мм, начинающегося у склераль­ ной шпоры, т. е. на расстоянии 2 мм от лимба. Макроскопически в этом кольце можно выделить две части — плоскую (orbiculus ciliaris) шириной 4 мм, которая граничит с зубчатой линией (ora serrata) сетчатки, и рес­ ничную (corona ciliaris) шириной 2— 3 мм с 70—80 беловатыми ресничны­ ми отростками (processus ciliares). Каждая часть имеет вид валика или пластинки высотой около 0,8 мм, шириной и длиной до 2 мм. Внутренняя поверхность реснич­ ного тела связана с хрусталиком по­ средством так называемого реснич­ ного пояска (zonula ciliaris), состоя­ щего из множества очень тонких стекловидных волоконец (fibrae zonuiares). Этот поясок выполняет роль связки, подвешивающей хру­ сталик. Он соединяет ресничную мышцу с хрусталиком в единый ак­ комодационный аппарат глаза. Сосудистая сеть ресничного тела формируется за счет двух длинных задних ресничных артерий (ветви глазной артерии), которые проходят через склеру у заднего полюса глаза, а затем идут в супрахориоидальном пространстве по меридиану 3 и 9 ча­ сов; анастомозируют с разветвления­ ми передних и задних коротких рес­ ничных артерий. Чувствительная ин­ нервация ресничного тела та же, что и у радужки, двигательная (для раз­ ных порций аккомодационной мыш­ цы) — от глазодвигательного и сим­ патического нервов. Хориоидея (chorioidea), или собст­ венно сосудистая оболочка, высти­ лает весь задний отдел склеры на протяжении от зубчатой линии до зрительного нерва, образуется зад­ ними короткими ресничными арте­ риями (6—12), которые проходят че­ рез склеру у заднего полюса глаза. Хориоидея имеет ряд анатомиче­ ских особенностей: • лишена чувствительных нервных окончаний, поэтому развиваю­ щиеся в ней патологические про­ 3 - 6724 • • • • цессы не вызывают болевых ощу­ щений; ее сосудистая сеть не анастомозирует с передними ресничными ар­ териями, вследствие этого при хориоидитах передний отдел глаза остается интактным; обширное сосудистое ложе при небольшом числе отводящих сосу­ дов (4 вортикозные вены) способ­ ствует замедлению кровотока и оседанию здесь возбудителей раз­ личных заболеваний; органично связана с сетчаткой, которая при заболеваниях хориоидеи, как правило, также вовлекает­ ся в патологический процесс; из-за наличия перихориоидального пространства достаточно легко отслаивается от склеры. Удержи­ вается в нормальном положении в основном благодаря отходящим венозным сосудам, перфорирую­ щим ее в области экватора. Стаби­ лизирующую роль играют также сосуды и нервы, проникающие в хориоидею из этого же простран­ ства. 3.1.3. Внутренняя (чувствительная) оболочка глаза [tunica interna (sensoria) bulbi] Внутренняя оболочка глаза — сет­ чатка (retina) — выстилает изнутри всю поверхность сосудистой оболоч­ ки. В соответствии со структурой, а значит, и функцией в ней различают две части — оптическую (pars optica retinae) и реснично-радужковую (pars ciliaris et iridica retinae). Первая пред­ ставляет собой высокодифференци­ рованную нервную ткань с фоторе­ цепторами, воспринимающими аде­ кватные световые лучи с длиной вол­ ны от 380 до 770 нм. Эта часть сет­ чатки распространяется от диска зрительного нерва до плоской части ресничного тела, где заканчивается зубчатой линией. Далее в редуциро­ ванном до двух эпителиальных слоев виде, потеряв оптические свойства, она покрывает внутреннюю поверх­ ность ресничного тела и радужки. Толщина сетчатки на разных участ­ ках неодинакова: у края диска зри­ тельного нерва 0,4—0,5 мм, в области фовеолы желтого пятна 0,07—0,08 мм, у зубчатой линии 0,14 мм. К под­ лежащей сосудистой оболочке сет­ чатка крепится прочно лишь в не­ скольких зонах: вдоль зубчатой лииии, вокруг диска зрительного нерва и по краю желтого пятна. На осталь­ ных участках соединение рыхлое, поэтому именно здесь она легко от­ слаивается от своего пигментного эпителия. Почти на всем протяжении опти­ ческая часть сетчатки состоит из 10 слоев (см. рис. 15.1). Ее фоторецеп­ торы, обращенные к пигментному эпителию, представлены колбочка­ ми (около 7 млн) и палочками (100— 120 млн). Первые группируются в центральных отделах оболочки, вто­ рые в центре отсутствуют, а их мак­ симальная плотность отмечается в 10—13° от него. Далее к периферии количество палочек постепенно уменьшается. Основные элементы сетчатки находятся в устойчивом по­ ложении благодаря вертикально рас­ положенным опорным клеткам Мюллера и межуточной ткани. Ста­ билизирующую функцию выполня­ ют и пограничные мембраны сетчат­ ки (membrana limitans interna et ex­ terna). Анатомически и при офтальмо­ скопии в сетчатке четко выявляются два очень важных в функциональном отношении участка — диск зритель­ ного нерва и желтое пятно, центр ко­ торого находится на расстоянии 3,5 мм от височного края диска. По мере приближения к желтому пятну строение сетчатки сушественно ме­ няется: сначала исчезает слой нерв­ ных волокон, затем — ганглиозных клеток, далее — внутренний плексиформный слой, слой внутренних ядер и наружный плексиформный. Фовеола желтого пятна представлена только слоем колбочек, поэтому об­ ладает самой высокой разрешающей способностью (область центрального зрения, занимающая в пространстве предметов -1,2°). Параметры фоторецепторов Палочки: длина 0,06 мм, диаметр 2 мкм. Наружные членики содержат пигмент — родопсин, поглощающий часть спектра электромагнитного светового излучения в диапазоне зе­ леных лучей (максимум 510 нм). Колбочки: длина 0,035 мм, диа­ метр 6 мкм. В трех различных типах колбочек ("красных", "зеленых" и "синих") содержится зрительный пигмент с различными показателями поглощения света. У "красных" кол­ бочек он (иодопсин) адсорбирует спектральные лучи с длиной волны -565 нм, у "зеленых" — 500 нм, у "си­ них" — 450 нм. Пигменты колбочек и палочек "встроены" в мембраны — диски их наружных сегментов и являются ин­ тегральными белковыми субстан­ циями. Палочки и колбочки обладают различной световой чувствительно­ стью. Первые функционируют при яркости окружающей среды до 1 кд’М~2 (ночное, скотогшческое зрение), вторые — свыше 10 кд'М~2 (дневное, фотопическое зрение). Ко­ гда яркость колеблется в пределах от 1 до 10 кд ■ м-2, на определенном уровне функционируют все фоторе­ цепторы (сумеречное, мезопическое зрение)'. Диск зрительного нерва находится в носовой половине сетчатки (на расстоянии 4 мм от заднего полюса глаза). Он лишен фоторецепторов, поэтому в поле зрения соответствен­ но месту его проекции имеется сле­ пая зона. Питание сетчатки осуществляется из двух источников: шесть внутрен­ 1 КД (кандсла) — единица силы света, эк­ вивалентная яркости абсолютно черного тела при температуре затвердевания плати­ ны (60 кд с 1 см2). них слоев получают его из централь­ ной артерии сетчатки (ветвь глаз­ ной), а нейроэпителий — из хориокапиллярного слоя собственно сосу­ дистой оболочки. Ветви центральных артерий и ве­ ны сетчатки проходят в слое нервных волокон и отчасти в слое ганглиоз­ ных клеток. Они образуют слоистую капиллярную сеть, которая отсутст­ вует лишь в фовеоле желтого пятна (см. рис. 3.10). Важной анатомической особенно­ стью сетчатки является то, что аксо­ ны ее ганглиозных клеток на всем протяжении лишены миелиповой обкладки (один из факторов, опреде­ ляющих прозрачность ткани). Кроме того, она, как и сосудистая оболочка, лишена чувствительных нервных окончаний. 3.1.4. Внутреннее ядро (полость) глаза Полость глаза содержит светопро­ водящие и светопреломляющие сре­ ды: водянистую влагу, заполняющую его переднюю и заднюю камеры, хрусталик и стекловидное тело. Передняя камера глаза (camera an­ terior bulbi) представляет собой про­ странство, ограниченное задней по­ верхностью роговицы, передней по­ верхностью радужки и центральной частью передней капсулы хрустали­ ка. Место, где роговица переходит в склеру, а радужка — в ресничное те­ ло, называется углом передней каме­ ры (angulus iridocornealis). В его на­ ружной стенке находится дренажная (для водянистой влаги) система гла­ за, состоящая из трабекулярной се­ точки. склерального венозного сину­ са (шлеммов канал) и коллекторных канальцев (выпускников). Через зра­ чок передняя камера свободно сооб­ щается с задней. В этом месте она имеет наибольшую глубину (2,75— 3,5 мм), которая затем постепенно уменьшается по направлению к пе­ риферии (см. рис. 3.2). з* scanned by К. А. А Задняя камера глаза (camera poste­ rior bulbi) находится за радужкой, ко­ торая является ее передней стенкой, и ограничена снаружи ресничным телом, сзади стекловидным телом. Внутреннюю стенку образует эква­ тор хрусталика. Все пространство задней камеры пронизано связками ресничного пояска. В норме обе камеры глаза запол­ нены водянистой влагой, которая по своему составу напоминает диализат плазмы крови. Водянистая влага со­ держит питательные вещества, в ча­ стности глюкозу, аскорбиновую ки­ слоту и кислород, потребляемые хру­ сталиком и роговицей, и уносит из глаза отработанные продукты обме­ на — молочную кислоту, углекислый 1 аз, отшелушившиеся пигментные и другие клетки. Обе камеры глаза вмещают 1,23— 1,32 см3 жидкости, что составляет 4 % всего содержимого глаза. Ми­ нутный объем камерной влаги равен в среднем 2 мм3, суточный — 2,9 см3. Иными словами, полный обмен ка­ мерной влаги происходит в течение 10 ч. Между притоком и оттоком внут­ риглазной жидкости существует рав­ новесный баланс. Если по каким-ли­ бо причинам он нарушается, это приводит к изменению уровня внут­ риглазного давления, верхняя грани­ ца которого в норме не превышает 27 мм рт.ст. (при измерении тоно­ метром Маклакова массой 10 г). Основной движущей силой, обес­ печивающей непрерывный ток жид­ кости из задней камеры в переднюю, а затем через угол передней камеры за пределы глаза, является разность давлений в полости глаза и венозном синусе склеры (около 10 мм рт.ст.), а также в указанном синусе и передних ресничных венах. Хрусталик (lens) представляет со­ бой прозрачное полутвердое бессосудистое тело в форме двояковыпук­ лой линзы, заключенной в прозрач­ ную капсулу, диаметром 9—10 мм и толщиной (в зависимости отаккомо- дации) 3,6—5 мм. Радиус кривизны вольно активно и достигает, по неко­ его передней поверхности в покое торым данным, 250 мл в сутки. аккомодации равен 10 мм, задней — Макроскопически выделяют соб­ 6 мм (при максимальном напряже­ ственно стекловидную строму (stro­ ma vitreum), которую пронизывает нии аккомодации 5,33 и 5,33 мм со­ стекловидный (клокетов) канал, и ответственно), поэтому в первом окружающую ею снаружи гиалоид­ случае преломляющая сила хруста­ лика составляет в среднем 19,11 ную мембрану (рис. 3.3). Стекловидная сгрома состоит из дптр, во втором — 33,06 дптр. У но­ достаточно рыхлого центрального ве­ ворожденных хрусталик почти шаро­ щества, в котором имеются оптически видный, имеет мягкую консистен­ цию и преломляющую силу до пустые зоны, заполненные жидкостью (humor vitreus), и коллагеновые фиб­ 35,0 дптр. В глазу хрусталик находится сразу риллы. Последние, уплотняясь, обра­ зуют несколько витреальных трактов и же за радужкой в углублении на пе­ более плотный кортикальный слой. редней поверхности стекловидного тела — в стекловидной ямке (fossa Гиалоидная мембрана состоит из двух частей — передней и задней. hyaloidea). В этом положении он Граница между ними проходит по удерживается многочисленными стек­ зубчатой линии сетчатки. В свою ловидными волокнами, образующи­ очередь передняя пограничная мем­ ми в сумме подвешивающую связку брана имеет две анатомически обо­ (ресничный поясок). собленные части — захрусталиковую Задняя поверхность хрусталика, и зонулярную. Границей между ними так же как и передняя, омывается во­ служит круговая гиалоидокапсулярдянистой влагой, поскольку почти на ная связка Вигера, прочная только в всем протяжении отделена от стек­ детском возрасте. ловидного тела узкой щелью (ретроС сетчаткой стекловидное тело лентальнос пространство — spatium плотно связано лишь в области сво­ retrolentale). Однако по наружному его так называемого переднего и зад­ краю стекловидной ямки это про­ него основания. Под первым подра­ странство ограничено нежной коль­ зумевают область, где стекловидное цевидной связкой Вигера, располо­ тело одновременно крепится к эпи­ женной между хрусталиком и стек­ телию ресничного тела на расстоя­ ловидным телом. Питание хрустали­ нии 1—2 мм кпереди от зубчатого ка осуществляется путем обменных края (ora serrata) сетчатки и на про­ процессов с камерной влагой. Стекловидная камера глаза (camera тяжении 2—3 мм кзади от нее. Заднее же основание стекловидного тела — vitrea bulbi) занимает задний отдел это зона фиксации его вокруг диска его полости и заполнена стекловид­ зрительного нерва. Полагают, что ным телом (corpus vitreum), которое стекловидное тело имеет связь с сет­ спереди прилежит к хрусталику, об­ чаткой также в области макулы. разуя в этом месте небольшое углуб­ Стекловидный (клокетов) канал ление (fossa hyaloidea), а на осталь­ ном протяжении контактирует с сет­ (canalis hyaloideus) стекловидного тела начинается воронкообразным расши­ чаткой. Стекловидное тело представ­ рением от краев диска зрительного ляет собой прозрачную студенистую массу (типа геля) объемом 3,5—4 мл и нерва и проходит через его строму по массой примерно 4 г. Оно содержит в направлению к задней капсуле хру­ большом количестве гиалуроновую сталика. Максимальная ширина какислоту и воду (до 98 %). Однако напа 1—2 мм. В эмбриональном пе­ риоде в нем проходит артерия стекло­ только 10 % воды связано с компо­ видного тела, которая к моменту ро­ нентами стекловидного тела, поэтому ждения ребенка запустевает. обмен жидкости в нем происходит до­ scanned by К. А. А. Рис. 3.3. Стекловидное тело глаза человека (сагиттальный срез) |по N. S. Jaffe, 1969]. Как уже отмечалось, в стекловид­ ном теле существует постоянный ток жидкости. Из задней камеры глаза жидкость, продуцируемая реснич­ ным телом, через зонулярную щель попадает в передний отдел стекло­ видного тела. Далее жидкость, по­ павшая в стекловидное тело, движет­ ся к сетчатке и препапиллярному от­ верстию в гиалоидной мембране и оттекает из глаза как через структуры зрительного нерва, так и по периваскулярным пространствам ретииальных сосудов. биполярных (II нейрон) и ганглиоз­ ных клеток с их длинными аксонами (111 нейрон). Все вместе они образу­ ют периферическую часть зритель­ ного анализатора. Проводящие пути представлены зрительными нервами, хиазмой и зрительными трактами. Последние оканчиваются в клетках наружного коленчатого тела, играю­ щего роль первичного зрительного центра. От них берут начало уже во­ локна центрального нейрона зри­ тельного пути (radiatio optica), кото­ рые достигают области area striata за­ тылочной доли мозга. Здесь лока­ лизуется первичный кортикальный центр зрительного анализатора (рис. 3.4). Зрительный нерв (n.opticus) обра­ зован аксонами ганглиозных клеток сетчатки и заканчивается в хиазме. У взрослых людей его общая длина варьирует от 35 до 55 мм. Значитель­ ную часть нерва составляет глазнич­ ный отрезок (25—30 мм), который в 3.1.5. Зрительный путь и путь зрачкового рефлекса Анатомическая структура зритель­ ного пути достаточно сложна и включает ряд нейронных звеньев. В пределах сетчатки каждого глаза — это слой палочек и колбочек (фото­ рецепторы — I нейрон), затем слой 37 Рис. 3.4. Зрительные и зрачковые пути (схема) [по С. Behr, 1931, с изменениями]. Объяснение в тексте. На значительном протяжении (от выхода из глазного яблока до входа в зрительный канал — canalis opticus) нерв, подобно мозгу, имеет три обо­ горизонтальной плоскости имеет Sобразный изгиб, благодаря чему не испытывает натяжений при движе­ ниях глазного яблока. 38 scanned by К. А. А. лочки: твердую, паутинную и мягкую (см. рис, 3.9). Вместе с ними толщи­ на его составляет 4—4,5 мм, без иих — 3—3,5 мм. У глазного яблока твердая мозговая оболочка срастается со склерой и теноновой капсулой, а у зрительного канала — с надкостни­ цей. Внутричерепной отрезок нерва и хиазма, находящиеся в субарахноидальной хиазматической цистерне, одеты только в мягкую оболочку. П од обол оч еч н ые н ростра н ства глазничной части нерва (субдуральное и субарахноидальное) соединя­ ются с аналогичными пространства­ ми головного мозга, но изолированы друг от друга. Они заполнены жидко стью сложного состава (внутриглаз­ ная, тканевая, цереброспинальная). Поскольку внутриглазное давление в норме в 2 раза выше внутричерепно­ го (10—12 мм рт.ст.), направление ее тока совпадает с градиентом давле­ ния. Исключение составляют слу­ чаи, когда существенно повышается внутричерепное давление (напри­ мер, при развитии опухоли мозга, кровоизлияниях в полость черепа) или, наоборот, значительно снижа­ ется тонус глаза. Все нервные волокна, входящие в состав зрительного нерва, группиру­ ются в три основных пучка. Аксоны ганглиозных клеток, отходящие от центральной (макулярной) области сетчатки, составляют папилломакулярный пучок, который входит в ви­ сочную половину диска зрительного нерва. Волокна от ганглиозных кле­ ток носовой половины сетчатки идут по радиальным линиям в носовую половину диска. Аналогичные во­ локна, но от височной половины сет­ чатки, на пути к диску зрительного нерва сверху и снизу "обтекают" папилломакулярный пучок. В глазничном отрезке зрительного нерва вблизи глазного яблока соот­ ношения между нервными волокна­ ми остаются такими же, как и в его диске. Далее папилломакулярный пучок перемещается в осевое поло­ жение, а волокна от височных квад­ scanned by К. А. А. рантов сетчатки — на всю соответст­ вующую иоловину зрительного нер­ ва. Таким образом, зрительный нерв четко разделен на правую и левую половины. Менее выражено его де­ ление па верхнюю и нижнюю поло­ вины. Важной в клиническом смыс­ ле особенностью является то, что нерв лишен чувствительных нервных окончаний. В полости черепа зрительные нер­ вы соединяются над областью турец­ кого седла, образуя хиазму (chiasma opticum), которая покрыта мягкой мозговой оболочкой и имеет следую­ щие размеры: длина 4—10 мм, шири­ на 9—11 мм, толщина 5 мм. Хиазма снизу граничит с диафрагмой турец­ кого седла (сохранившийся участок твердой мозговой оболочки), сверху (в заднем отделе) — с дном III желу­ дочка мозга, по бокам — с внутрен­ ними сонными артериями, сзади — с воронкой гипофиза. В области хиазмы волокна зри­ тельных нервов частично перекре­ щиваются за счет порций, связанных с носовыми половинами сетчаток. Переходя на противоположную сто­ рону, они соединяются с волокнами, идущими от височных половин сет­ чаток другого глаза, и образуют зри­ тельные тракты. Здесь же частично перекрещиваются и папилломакулярные пучки. Зрительные тракты (tractus opticus) начинаются у задней поверхности хиазмы и, обогнув с наружной сторо­ ны ножки мозга, оканчиваются в на­ ружном коленчатом теле (corpus geniculatum laterale), задней части зрительного бугра (thalamus opticus) и переднем четверохолмии (corpus quadrigeminum anterius) соответст­ вующей стороны. Однако только на­ ружные коленчатые тела являются безусловным подкорковым зритель­ ным центром. Остальные два образо­ вания выполняют другие функции. В зрительных трактах, длина кото­ рых у взрослого человека достигает 30—40 мм, папилломакулярный пу­ чок также занимает центральное по­ ложение, а перекрещенные и неперекрещенные волокна по-прежнему идут отдельными пучками. При этом первые из них расположены вентро­ медиально, а вторые — дорсолатерально. Зрительная лучистость (волокна центрального нейрона) начинается от ганглиозных клеток пятого и шес­ того слоев наружного коленчатого тела. Сначала аксоны этих клеток образуют так называемое поле Вер­ нике, а затем, пройдя через заднее бедро внутренней капсулы, веерооб­ разно расходятся в белом веществе затылочной доли мозга. Централь­ ный нейрон заканчивается в борозде птичьей шпоры (sulcus calcarinus). Эта область и олицетворяет сенсор­ ный зрительный центр — 17-е кор­ ковое поле по Бродману. Путь зрачкового рефлекса — свето­ вого и на установку глаз на близкое расстояние — довольно сложен (см. рис. 3.4). Афферентная часть рефлек­ торной дуги (а) первого из них начи­ нается от колбочек и палочек сетчат­ ки в виде автономных волокон, иду­ щих в составе зрительного нерва. В хиазме они перекрещиваются точно так же, как и зрительные волокна, и переходят в зрительные тракты. Пе­ ред наружными коленчатыми телами пупилломоторные волокна оставляют их и после частичного перекреста продолжаются в brachium quadrigemi­ num, где оканчиваются у клеток (б) так называемой претектальной облас­ ти (area pretectalis). Далее новые, ме­ жуточные нейроны после частичного перекреста направляются к соответст­ вующим ядрам (Якубовича — Эдингера — Вестфаля) глазодвигательного нерва (в). Афферентные волокна от желтого пятна сетчатки каждого глаза представлены в обоих глазодвигатель­ ных ядрах (г). Эфферентный путь иннервации сфинктера радужки начинается от уже упомянутых ядер и идет обособ­ ленным пучком в составе глазодви­ гательного нерва (n. oculomotorius) (д). В глазнице волокна сфинктера scanned by К. А. А. входят в его нижнюю ветвь, а затем через глазодвигательный корешок (radix oculomotoria) — в ресничный узел (е). Здесь заканчивается первый нейрон рассматриваемого пути и на­ чинается второй. По выходе из рес­ ничного узла волокна сфинктера в составе коротких ресничных нервов (nn. ciliares breves), пройдя через склеру, попадают в перихориоидальное пространство, где образуют нервное сплетение (ж). Его конеч­ ные разветвления проникают в ра­ дужку и входят в мышцу отдельными радиальными пучками, т. е. иннер­ вируют ее секторально. Всего в сфинктере зрачка насчитывается 70—80 таких сегментов. Эфферентный путь дилататора зрачка (m. dilatator pupillae), полу­ чающего симпатическую иннерва­ цию, начинается от цилиоспинального центра Будге. Последний нахо­ дится в передних рогах спинного мозга (з) между CV1I и ThM. Отсюда отходят соединительные ветви, кото­ рые через пограничный ствол симпа­ тического нерва (л), а затем нижний и средний симпатические шейные ганглии (t, и t2) достигают верхнего ганглия (t3) (уровень Сц—C,v). Здесь заканчивается первый нейрон пути и начинается второй, входящий в со­ став сплетения внутренней сонной артерии (м). В полости черепа волок­ на, иннервирующие дилататор зрач­ ка, выходят из упомянутого сплете­ ния, входят в тройничный (гассеров) узел (gangl. trigeminale), а затем по­ кидают его в составе глазного нерва (п. ophthalmicus). Уже у вершины глазницы они переходят в носорес­ ничный нерв (п. nasociliaris) и далее вместе с длинными ресничными нервами (nn. ciliares longi) проника­ ют в глазное яблоко1. ' Кроме того, от центра Будге отходит центральный симпатический путь (и), за­ канчивающийся в коре затылочной доли мозга. Отсюда начинается уже кортиконуклеарный путь торможения сфинктера зрачка. Регуляция функции дилататора зрачка происходит с помощью супрануклеарного гипоталамического центра, находящегося на уровне дна Ш желудочка мозга перед воронкой гипофиза. Посредством ретикуляр­ ной формации он связан с цилиоспинальным центром Будге. Реакция зрачков на конвергенцию и аккомодацию имеет свои особен­ ности, и рефлекторные дуги в этом случае отличаются от описанных выше. При конвергенции стимулом к су­ жению зрачка служат проприоцептивные импульсы, идущие от сокра­ щающихся внутренних прямых мышц глаза. Аккомодация же стиму­ лируется расплывчатостью (расфо­ кусировкой) изображений внешних объектов на сетчатке. Эфферентная часть дуги зрачкового рефлекса в обоих случаях одинакова. Центр установки глаза на близкое расстояние находится, как полага­ ют, в 18-м корковом поле по Бродману. Рис. 3.5. Глазница (правая). 3.2. Глазница (orbita) и ее содержимое Глазница является костным вме­ стилищем для глазного яблока. Через ее полость, задний (ретробульбарный) отдел которого заполнен жиро­ вым телом (corpus adiposum orbitae), проходят зрительный нерв, двига­ тельные и чувствительные нервы, глазодвигательные мышцы, мышца, поднимающая верхнее веко, фасци­ альные образования, кровеносные сосуды. Каждая глазница имеет фор­ му усеченной четырехгранной пира­ миды, обращенной вершиной в сто­ рону черепа под углом 45° к сагит­ тальной плоскости. У взрослого че­ ловека глубина глазницы 4—5 см, го­ ризонтальный поперечник у входа (aditus orbitae) около 4 см, вертикаль­ ный — 3,5 см (рис. 3.5). Три из четы­ рех стенок глазницы (кроме наруж­ ной) граничат с околоносовыми па­ зухами. Это соседство нередко слу­ жит исходной причиной развития в ней тех или иных патологических процессов, чаще воспалительного характера. Возможно и прорастание опухолей, исходящих из решетчатой, лобной и верхнечелюстных пазух. Наружная, наиболее прочная и наименее уязвимая при заболевани­ ях и травмах, стенка глазницы обра­ зована скуловой, отчасти лобной ко­ стью и большим крылом клиновид­ ной кости. Эта стенка отделяет со­ держимое глазницы от височной ямки. Верхняя стенка глазницы сформи­ рована в основном лобной костью, в толще которой, как правило, имеется пазуха (sinus frontalis), и отчасти (в заднем отделе) — малым крылом клиновидной кости; граничит с пе­ редней черепной ямкой, и этим об­ стоятельством определяется тяжесть возможных осложнений при ее по­ вреждениях. На внутренней поверх­ ности глазничной части лобной кос­ ти, у ее нижнего края, имеется не­ большой костный выступ (spina trochlearis), к которому крепится сухо­ жильная петля. Через нее проходит сухожилие верхней косой мышцы, которая после этого резко меняет на­ правление своего хода. В верхпепаружной части лобной кости имеется ямка слезной железы (fossa glandulae lacrimalis). Внутренняя стенка глазницы на большом протяжении образована очень тонкой костной пластинкой — lam. orb i talis (papyracea) решетчатой кости. Спереди к ней примыкают слезная кость с задним слезным гребнем и лобный отросток верхней челюсти с передним слезным греб­ нем, сзади — тело клиновидной кос­ ти, сверху — часть лобной кости, а снизу — часть верхней челюсти и небной кости. Между гребнями слезной кости и лобного отростка верхней челюсти имеется углубле­ ние — слезная ямка (fossa sacci lac­ rimalis) размером 7 х 1 3 мм? в кото­ рой находится слезный мешок (sac­ cus lacrimalis). Внизу эта ямка пере­ ходит в носослезный канал (canalis nasolacrimal is), находящийся в стен­ ке верхнечелюстной кости. Он со­ держит носослезный проток (ductus nasolacrimalis), который заканчива­ ется на расстоянии 1,5—2 см кзади от переднего края нижней носовой раковины. Вследствие своей хруп­ кости медиальная стенка глазницы легко повреждается даже при тупых травмах с развитием эмфиземы век (чаще) и самой глазницы (реже). Кроме того, патологические про­ цессы, возникающие в решетчатой пазухе, достаточно свободно рас­ пространяются в сторону глазницы, в результате чего развиваются вос­ палительный отек ее мягких тканей (целлюлит), флегмона или неврит зрительного нерва. Нижняя стенка глазницы является одновременно и верхней стенкой верхнечелюстной пазухи. Эта стенка образована главным образом глаз­ ничной поверхностью верхней челю­ сти, отчасти также скуловой костью и глазничным отростком небной кости. При травмах возможны пере­ ломы нижней стенки, которые ино­ гда сопровождаются опущением глазного яблока и ограничением его подвижности кверху и кнаружи при ущемлении нижней косой мышцы. Начинается же нижняя стенка глаз­ ницы от костной стенки, чуть латеральнее входа в носослезный канал. Воспалительные и опухолевые про­ цессы, развивающиеся в верхнече­ люстной пазухе, достаточно легко распространяются в сторону глаз­ ницы. У вершины в стенках глазницы имеется несколько отверстий и ще­ лей, через которые в ее полость про­ ходит ряд крупных нервов и крове­ носных сосудов. 1. Костный канал зрительного нерва (canalis opticus) длиной 5— 6 мм. Начинается в глазнице круг­ лым отверстием (foramen opticum) диаметром около 4 мм, соединяет ее полость ео средней черепной ямкой. Через этот канал в глазницу входят зрительный нерв (n. opticus) и глаз­ ная артерия (a. ophthalmica). 42 2. Верхняя глазничная щель (fissu­ ra orbitalis superior). Образована те­ лом клиновидной кости и ее крыль­ ями, соединяет глазницу со средней черепной ямкой. Затянута топкой соединительнотканной пленкой, че­ рез которую в глазницу проходят три основные ветви глазного нерва (п. ophthalmicus1) — слезный, носорес­ ничный и лобный нервы (пп. 1аеrimalis, nasociliaris et frontalis), а так­ же стволы блокового, отводящего и глазодвигательного нервов (пп. trochlearis, abducens и oculomotorius). Через эту же щель ее покидает верх­ няя глазная вена (v. ophthalmica su­ perior). При повреждениях этой об­ ласти развивается характерный симптомокомплекс: полная офтальмо­ плегия, т. е. обездвиженность глаз­ ного яблока, опущение (птоз) верх­ него века, мидриаз, снижение так­ тильной чувствительности роговицы и кожи пек, расширение вен сетчат­ ки и небольшого экзофтальма. Одна­ ко "синдром верхней глазничной ще­ ли" может быть выражен не полно­ стью, когда повреждены не все, а лишь отдельные нервные стволы, проходящие через эту щель. 3. Нижняя глазничная щель (fissu­ ra orbitalis inferior). Образована ниж­ ним краем большого крыла клино­ видной кости и телом верхней челю­ сти, обеспечивает сообщение глаз­ ницы с крылонебной (в задней по­ ловине) и височной ямками. Эта щель также закрыта сослипительнотканной перепонкой, в которую вплетаются волокна орбитальной мышцы (m. orbitalis), иннервируе­ мой симпатическим нервом. Через нес глазницу покидает одна из двух ветвей нижней глазной вены (другая впадает п верхнюю глазную вену), анастомозируюшая затем с крыло­ видным венозным сплетением (et plexus venosus pterygoideus), а входят нижнеглазничные нерв и артерия (n. a. infraorbitalis), скуловой нерв (п. zygomaticus) и глазничные ветви крылонебного узла (ganglion pterygopalatinum). 4. Круглое отверстие (foramen ro­ tundum) находится в большом крыле клиновидной кости. Оно связывает среднюю черепную ямку с крыло­ небной. Через это отверстие прохо­ дит вторая ветвь тройничного нерва (n. maxillaris), от которой в крыло­ небной ямке отходит подглазничный нерв (п. infraorbitalis), а в нижневи­ сочной — скуловой нерв (n. zygomaticus). Оба нерва затем проникают в полость глазницы (первый поднадкостнично) через нижнюю глазнич­ ную щель. 5. Решетчатые отверстия на меди­ альной степке глазницы (foramen ethmoidale anterius et posterius), через которые проходят одноименные нер­ вы (ветви носоресничного нерва), артерии и вены. Кроме того, в большом крыле кли­ новидной кости имеется еще одно отверстие — овальное (foramen ovale), соединяющее среднюю череп­ ную ямку с подвисочной. Через него проходит третья ветвь тройничного нерва (n. mandibularis), но она не принимает участия в иннервации ор­ гана зрения. За глазным яблоком на расстоя­ нии 18—20 мм от его заднего полюса находится ресничный узел (ganglion ciliare) размером 2 х I мм. Он распо­ ложен под наружной прямой мыш­ цей, прилегая в этой зоне к поверх­ ности зрительного нерва. Ресничный узел является периферическим нерв­ ным ганглием, клетки которого по­ средством трех корешков (radix naso­ ciliaris, oculomotoria et sympathicus) связаны с волокнами соответствую­ щих нервов. Костные стенки глазницы покры­ ты тонкой, но прочной надкостни­ цей (periorbita), которая плотно сра­ щена с ними в области костных швов и зрительного канала. Отвер­ стие последнего окружено сухо­ жильным кольцом (annulus tendineus communis Zinni), от которого начи­ 1 Первая ветвь тройничного нерва (п. trigeminus). 43 наются все глазодвигательные мыш­ цы, за исключением нижней косой. Она берет начало от нижней кост­ ной стенки глазницы, вблизи вход­ ного отверстия носослезного ка­ нала. Помимо надкостницы, к фасциям глазницы, согласно Международной анатомической номенклатуре, отно­ сятся влагалище глазного яблока, мышечные фасции, глазничная пе­ регородка и жировое тело глазницы (corpus adiposum orbitae). Влагалище глазного яблока (vagina bulbi, прежнее название — fascia bulbi s. Tenoni) покрывает почти все глаз­ ное яблоко, за исключением рогови­ цы и места выхода из него зритель­ ного нерва. Наибольшая плотность и толщина этой фасции отмечаются в области экватора глаза, где через нее проходят сухожилия глазодвига­ тельных мышц на пути к местам прикрепления к поверхности скле­ ры. По мерс приближения к лимбу ткань влагалища истончается и в конце концов постепенно теряется в подконъюнктивальной ткани. В мес­ тах просечения экстраокулярными мышцами она отдает им достаточно плотное соединительнотканное по­ крытие. Из этой же зоны отходят и плотные тяжи (fasciae musculares), связывающие влагалище глаза с над­ костницей стенок и краев глазницы. В целом эти тяжи образуют кольце­ видную мембрану, которая парал­ лельна экватору глаза и удерживает его в глазнице в стабильном положе­ нии. Субвагинальное пространство гла­ за (прежнее название — spatium Ten­ oni) представляет собой систему ще­ лей в рыхлой эписклеральной ткани. Оно обеспечивает свободное движе­ ние глазного яблока в определенном объеме. Это пространство нередко используют с хирургической и тера­ певтической целью (выполнение склероукрепляющих операций имплантационного типа, введение ле­ карственных средств путем инъ­ екций). Глазничная перегородка (septum orbitale) — хорошо выраженная структура фасциального типа, распо­ ложенная во фронтальной плоско­ сти. Соединяет глазничные края хря­ щей век с костными краями глазни­ цы. Вместе они образуют как бы ее пятую, подвижную, стенку, которая при сомкнутых веках полностью изо­ лирует полость глазницы. Важно иметь в виду, что в области медиаль­ ной стенки глазницы эта перегород­ ка, которую называют также тарзоорбиталыюй фасцией, крепится к заднему слезному гребню слезной кости, вследствие чего слезный ме­ шок, лежащий ближе к поверхности, частично находится в прссентальном пространстве, т. е. вне полости глаз­ ницы. Полость глазницы заполнена жи­ ровым телом (corpus adiposum orbit­ ae), которое заключено в тонкий апоневроз и пронизано соединитель­ нотканными перемычками, делящи­ ми его на мелкие сегменты. Благода­ ря пластичности жировая ткань не препятствует свободному перемеще­ нию проходящим через нее глазо­ двигательным мышцам (при их со­ кращении) и зрительному нерву (при движениях глазного яблока). От над­ костницы жировое тело отделено щелевидным пространством. Через глазницу в направлении от ее вершины к входу проходят различ­ ные кровеносные сосуды, двигатель­ ные, чувствительные и симпатиче­ ские нервы, о чем уже частично упо­ миналось выше, а подробно изложе­ но в соответствующем разделе этой главы. То же самое относится и к зрительному нерву. 3.3. Вспомогательные органы глаза (organa oculi accesoria) К вспомогательным органам глаза относятся веки, конъюнктива, мыш­ цы глазного яблока, слезный аппарат и уже описанные выше фасции глаз­ ницы. 44 scanned by К. А. А. 3.3.1. Веки (palpebrae) Веки, верхние и нижние, — мо­ бильные структурные образования, прикрывающие спереди глазные яб­ локи (рис. 3.6). Благодаря мигатель­ ным движениям они способствуют равномерному распределению слез­ ной жидкости по их поверхности. Верхнее и нижнее веки у медиально­ го и латерального углов соединены между собой посредством спаек (comissura palpebralis medialis et later­ alis). Приблизительно за 5 мм до слияния внутренние края век меня­ ют направление своего хода и обра­ зуют дугообразный изгиб. Очерчен­ ное ими пространство называется слезным озером (lacus lacrimalis). Здесь же находятся небольшое розо­ ватого цвета возвышение — слезное мясцо (caruncula lacrimalis) и примы­ кающая к нему полулунная складка конъюнктивы (plica semilunaris con­ junctivae). При открытых веках края их огра­ ничивают пространство миндалевид­ ной формы, называемое глазной ще­ лью (rima palpebrarum). Длина ее по горизонтали равна 30 мм (у взросло­ го человека), а высота в центральном отделе колеблется от Ю до И мм. Рис. 3.6. Веки и передний сегмент глазного яблока (сагиттальный разрез). 45 b пределах глазной щели видны поч­ ти вся роговица, за исключением верхнего сегмента, и окаймляющие ее участки склеры белого цвета. При сомкнутых веках глазная щель исче­ зает. Каждое веко состоит из двух пла­ стин: наружной (кожно-мышечной) и внутренней (тарзально-конъюнк­ тивальной). Кожа век нежная, легко собирает­ ся в складки и снабжена сальными и потовыми железами. Лежащая под нею клетчатка лишена жира и очень рыхлая, что способствует быстрому распространению в этом месте оте­ ков и кровоизлияний. Обычно на кожной поверхности хорошо видны две орбитально-пальпебральные складки — верхняя и нижняя. Как правило, они совпадают с соответст­ вующими краями хрящей. Хрящи век (tarsus superior et infe­ rior) имеют вид слегка выпуклых кнаружи горизонтальных пластин с округленными краями длиной око­ ло 20 мм, высотой соответственно 10—12 и 5—6 мм и толщиной 1 мм. Они состоят из очень плотной со­ единительной ткани. С помощью мощных связок (lig. palpebrale medi­ ale et laterale) концы хряшей соеди­ нены с соответствующими стенками глазницы. В свою очередь и глаз­ ничные края хрящей прочно связа­ ны с краями глазницы посредством фасциальной ткани (septum orbitale). В толще хрящей расположены продолговатые альвеолярные мейбомиевы железы (glandulae tarsales) — около 25 в верхнем хряще и 20 в ниж­ нем. Они идут параллельными ряда­ ми и открываются выводными про­ токами вблизи заднего края век. Эти железы продуцируют липидный сек­ рет, образующий наружный слой прероговичной слезной пленки. Задняя поверхность век покрыта соединительной оболочкой (конъ­ юнктивой), которая плотно сращена с хрящами, а за их пределами обра­ зует мобильные своды — глубокий верхний и более мелкий, легко до­ ступный для осмотра нижний. Свободные края век ограничены передними и задними гребнями (lim­ bi palpebrales antcriores et posteriores), между которыми имеется простран­ ство шириной около 2 мм. Передние гребни несут в себе корни многочис­ ленных ресниц (расположены в 2—3 ряда), в волосяные фолликулы кото­ рых открываются сальные (Цейса) и видоизмененные потовые (Молля) железы. На задних же гребнях ниж­ них и верхиих век, в их медиальной части, имеются небольшие возвыше­ ния — слезные сосочки (papilli 1асrimales). Они погружены в слезное озеро и снабжены точечными отвер­ стиями (punctum lacrimale), ведущи­ ми в соответствующие слезные ка­ нальцы (canaliculi lacrimales). Подвижность век обеспечивается действием двух антагонистических групп мышц — смыкающих и размы­ кающих их. Первая функция реали­ зуется с помощью круговой мышцы глаза (m. orbicularis oculi), вторая — мышцы, поднимающей верхнее веко (m. levator palpebrae superioris) и ниж­ ней тарзальной мышцы (m. tarsalis inferior). Круговая мышца глаза состоит из трех частей: глазничной (pars orbitalis), вековой (pars palpebral is) и слез­ ной (pars lacrimalis) (рис. 3.7). Глазничная часть мышцы пред­ ставляет собой круговой жом, волок­ на которого начинаются и крепятся у медиальной связки век (lig. palpeb­ rale mediale) и лобного отростка верхней челюсти. Сокращение мыш­ цы приводит к плотному смыканию век. Волокна вековой части круговой мышцы также начинаются от меди­ альной связки век. Затем ход этих во­ локон становится дугообразным и они доходят до наружного угла г лаз­ ной щели, где крепятся к латераль­ ной связке век (lig. palpebrale late­ rale). Сокращение этой группы воло­ кон обеспечивает закрытие век и их мигательные движения. 46 scanned by К. А. А. Рис. 3.7. Круговая мышца глаза. Круговая мышца глаза иннервиру­ ется скуловыми и передневисочны­ ми ветвями лицевого нерва, которые лежат достаточно глубоко и входят в нее преимущественно с нижненаружней стороны. Это обстоятельство следует учитывать при необходимо­ сти произвести акинезию мышцы (обычно при выполнении полостных операций на глазном яблоке). Мышца, поднимающая верхнее ве­ ко, начинается вблизи зрительного канала, затем идет под крышей глаз­ ницы и оканчивается тремя порция­ ми — поверхностной, средней и глу­ бокой. Первая из них, превращаясь в широкий апоневроз, проходит через глазничную перегородку, между во­ локнами вековой части круговой мышцы и оканчивается под кожей ве­ ка. Средняя порция, состоящая из тонкого слоя гладких волокон (m. tarsalis superior, т. Mulieri), вплетается в верхний край хряща. Глубокая пла­ стинка, подобно поверхностной, так­ же заканчивается сухожильной рас­ тяжкой, которая достигает верхнего свода конъюнктивы и крепится к не­ му. Две порции леватора (поверхност­ ная и глубокая) иннервируются глазо­ двигательным нервом, средняя — шейным симпатическим нервом. Слезная часть круговой мышцы ве­ ка представлена глубоко расположен­ ной порцией мышечных волокон, ко­ торые начинаются несколько кзади от заднего слезного гребня слезной кос­ ти. Затем они проходят позади слез­ ного мешка и вплетаются в волокна вековой части круговой мышцы, иду­ щие от переднего слезного гребня. В результате слезный мешок оказывает­ ся охваченным мышечной петлей, ко­ торая при сокращениях и расслабле­ ниях во время мигательных движений век то расширяет, то суживает про­ свет слезного мешка. Благодаря этому происходят всасывание слезной жид­ кости из конъюнктивальной полости (через слезные точки) и продвижение ее по слезным путям в полость носа. Этому процессу способствуют и со­ кращения тех пучков "слезной" мыш­ цы, которые окружают слезные ка­ нальцы Особо выделяют и те мышечные волокна круговой мышцы века, ко­ торые расположены между корнями ресниц вокруг протоков мейбомиевых желез (m. ciliaris Riolani). Сокра­ щение этих волокон способствует выделению секрета из упомянутых желез и прижатию краев век к глаз­ ному яблоку. 47 Нижнее веко оттягивается вниз слабо развитой глазной мышцей (т. tarsalis inferior), соединяющей хрящ с нижним сводом конъюнктивы. В по­ следний вплетаются также фасци­ альные отростки влагалища нижней прямой мышцы. Веки богато снабжены сосудами за счет ветвей глазной артерии (a. ophthalmica), входящей в систему внут­ ренней сонной артерии, а также ана­ стомозов от лицевой и верхнечелю­ стной артерий (аа. facialis et maxilla­ ris). Две последние артерии принад­ лежат уже наружной сонной артерии. Разветвляясь, все эти сосуды образу­ ют артериальные дуги — две на верх­ нем веке и одну на нижнем. Веки имеют также хорошо разви­ тую лимфатическую сеть, которая расположена на двух уровнях — на передней и задней поверхностях хря­ щей. При этом лимфатические сосу­ ды верхнего века впадают в предушные лимфатические узлы, а нижне­ го — в подчелюстные. Чувствительная иннервация кожи лица осуществляется за счет трех вет­ вей тройничного нерва и веточек ли­ цевого нерва. 3.3.2. Конъюнктива (tunica conjunctiva) Конъюнктива — тонкая (0,05— 0,1 мм) слизистая оболочка, кото­ рая покрывает всю заднюю поверх­ ность век (tunica conjunctiva palpe­ brarum), а затем, образовав своды конъюнктивального мешка (fornix conjunctivae superior et inferior), пе­ реходит на переднюю поверхность глазного яблока (tunica conjunctiva bulbi) и оканчивается у лимба (см. рис. 3.6). Ее называют соединитель­ ной оболочкой, так как она соеди­ няет веко и глаз. В конъюнктиве век выделяют две части — тарзальную, плотно сращен­ ную с подлежащей тканью, и мо­ бильную глазничную в виде переход­ ной (к сводам) складки. При закрытых веках между лист­ ками конъюнктивы образуется ще­ левидная полость, более глубокая вверху, напоминающая мешок. Ко­ гда веки открыты, объем его замет­ но уменьшается (на величину глаз­ ной щели). Значительно изменяют­ ся объем и конфигурация конъюнк­ тивального мешка и при движениях глаза. Конъюнктива хряща покрыта мно­ гослойным цилиндрическим эпите­ лием и содержит у края век бокало­ видные клетки, а около дистального конца хряща — крипты Генле. И те, и другие секретируют муцин. В нор­ ме сквозь конъюнктиву просвечи­ вают мейбомиевы железы, обра­ зующие рисунок в виде вертикаль­ ного частокола. Под эпителием на­ ходится ретикулярная ткань, проч­ но спаянная с хрящом. У свободно­ го края века конъюнктива гладкая, но уже на расстоянии 2—3 мм от пего приобретает шероховатость, обусловленную наличием здесь со­ сочков. Конъюнктива переходной склад­ ки гладкая и покрыта 5—6-слойным плоским эпителием с большим ко­ личеством бокаловидных слизистых клеток (выделяют муцин). Ее подэпителиальная рыхлая соединитель­ ная ткань, состоящая из эластиче­ ских волокон, содержит плазмати­ ческие клетки и лимфоциты, спо­ собные образовывать скопления в виде фолликулов или лимфом. Бла­ годаря наличию хорошо развитой субконъюнктивальной ткани эта часть конъюнктивы весьма под­ вижна. На границе между тарзальной и орбитальной частями конъюнктивы находятся дополнительные слезные железы Вольфринга (3 у верхнего края верхнего хряща и еще одна ни­ же нижнего хряша), а в области сво­ дов — железки Краузе, количество которых составляет 6—8 на нижнем веке и 15—40 — на верхнем. По строению они аналогичны главной слезной железе, выводные протоки 3.3.3. Мышцы глазного яблока которой открываются в латеральной части верхнего конъюнктивального свода. Конъюнктива глазного яблока по­ крыта многослойным плоским неороговевающим эпителием и рыхло соединена со склерой, поэтому мо­ жет легко смещаться по ее поверхно­ сти. Лимбальная часть конъюнктивы содержит островки цилиндрического эпителия с секретирующими клетка­ ми Бехера. В этой же зоне, радиально к лимбу (в виде пояска шириной 1 — 1,5 м), расположены клетки Манна, продуцирующие муцин. Кровоснабжение конъюнктивы век осуществляется за счет сосуди­ стых стволов, отходящих от артери­ альных дуг пальпебральных артерий (см. рис. 3.13). В конъюнктиве же глазного яблока содержатся два слоя сосудов — поверхностный и глубо­ кий. Поверхностный образован вет­ вями, отходящими от артерий век, а также передними ресничными арте­ риями (ветви мышечных артерий). Первые из них идут в направлении от сводов конъюнктивы к роговице, вторые — навстречу им. Глубокие (эписклеральные) сосуды конъюнк­ тивы являются ветвями только пе­ редних ресничных артерий. Они на­ правляются в сторону роговицы и образуют вокруг нее густую сеть. Ос­ новные же стволы передних реснич­ ных артерий, не дойдя до лимба, ухо­ дят внутрь глаза и участвуют в кро­ воснабжении ресничного тела. Вены конъюнктивы сопутствуют соответствующим артериям. Отток крови идет в основном по пальпеб­ ральной системе сосудов в лицевые вены. Конъюнктива имеет также бо­ гатую сеть лимфатических сосудов. Отток лимфы от слизистой оболочки верхнего века происходит в предушные лимфатические узлы, а от ниж­ него — в подчелюстные. Чувствительная иннервация конъ­ юнктивы обеспечивается слезным, подблоковым и подглазничным нер­ вами (пп. lacrimalis, infratrochlearis et п. infraorbitalis). (musculus bulbi) Мышечный аппарат каждого гла­ за состоит из трех пар антагонисти­ чески действующих глазодвигатель­ ных мышц: верхней и нижней пря­ мых (mm. rectus oculi superior et in­ ferior), внутренней и наружной пря­ мых (mm. rectus oculi medialis et lataralis), верхней и нижней косых (mm. obliquus superior et inferior) (см. рис. 18). Все мышцы, за исключением нижней косой, начинаются, как и мышца, поднимающая верхнее ве­ ко, от сухожильного кольца, распо­ ложенного вокруг зрительного ка­ нала глазницы. Затем четыре пря­ мые мышцы направляются, посте­ пенно дивергируя, кпереди и после прободения теноновой капсулы вплетаются своими сухожилиями в склеру. Линии их прикрепления на­ ходятся на разном расстоянии от лимба: внутренней прямой — 5,5— 5,75 мм, нижней — 6—6,5 мм, на­ ружной — 6,9—7 мм, верхней — 7,7-8 мм. Верхняя косая мышца от зритель­ ного отверстия направляется к кост­ но-сухожильному блоку, располо­ женному у верхневнутреннего угла глазницы и, перекинувшись через него, идет кзади и кнаружи в виде компактного сухожилия; прикрепля­ ется к склере в верхнепаружном квадранте глазного яблока на рас­ стоянии 16 мм от лимба. Нижняя косая мышца начинается от нижней костной стенки глазницы несколько латеральнее места входа в носослезный канал, идет кзади и кнаружи между нижней стенкой глазницы и нижней прямой мыш­ цей; прикрепляется к склере на рас­ стоянии 16 мм от лимба (нижнена­ ружный квадрант глазного яблока). Внутренняя, верхняя и нижняя прямые мышцы, а также нижняя косая мышца иннервируются ве­ точками глазодвигательного нерва (п. oculomotorius), наружная пря­ 49 4 - R794 мая — отводящего (n. abducens), верхняя косая — блокового (п. trochlearis). При сокращении той или иной мышцы глаз совершает движение во­ круг оси, которая перпендикулярна ее плоскости. Последняя проходит вдоль мышечных волокон и пересе­ кает точку вращения глаза. Это озна­ чает, что у большинства глазодвига­ тельных мышц (за исключением на­ ружной и внутренней прямых мышц) оси вращения имеют тот или иной угол наклона по отношению к исход­ ным координантным осям. Вследст­ вие этого при сокращении таких мышц глазное яблоко совершает сложное движение. Так, например, верхняя прямая мышца при среднем положении глаза поднимает его кверху, ротирует кнутри и несколько поворачивает к носу. Понятно, что амплитуда вертикальных движений глаза будет увеличиваться по мере уменьшения угла расхождения меж­ ду сагиттальной и мышечной плос­ костями, т. е. при повороте глаза кнаружи. Все движения глазных яблок под­ разделяют на сочетанные (ассоции­ рованные, конъюгирован и ые) и конвергентные (фиксация разно­ удаленных объектов за счет конвер­ генции). Сочетанные движения — это те, которые направлены в одну сторону: вверх, вправо, влево и т. д. Эти движения совершаются мышцами-синергистами. Так, например, при взгляде вправо в правом глазу сокращается наружная, а в левом — внутренняя прямые мышцы. Кон­ вергентные движения реализуются посредством действия внутренних прямых мышц каждого глаза. Разно­ видностью их являются фузионные движения. Будучи очень мелкими, они осуществляют особо точную фиксационную установку глаз, бла­ годаря чему создаются условия для беспрепятственного слияния в кор­ ковом отделе анализатора двух сет­ чаточных изображений в один цель­ ный образ. 3.3.4. Слезный аппарат (apparatus lacrimalis) Продукция слезной жидкости осу­ ществляется слезной железой (glan­ dula lacrimalis) и мелкими добавоч­ ными железами Краузе и Вольфринга. Последние обеспечивают суточ­ ную потребность глаза в увлажняю­ щей его жидкости. Главная же слез­ ная железа активно функционирует лишь в условиях эмоциональных всплесков (положительных и отри­ цательных), а также в ответ на раз­ дражение чувствительных нервных окончаний в слизистой оболочке глаза или носа (рефлекторное слезо­ отделение). Слезная железа лежит под верхне­ наружным краем орбиты в углубле­ нии лобпой кости (fossa glandulae lac­ rimalis). Сухожилие мышцы, подни­ мающей верхнее веко, делит ее на большую глазничную и меньшую ве­ ковую части. Выводные протоки глазничной доли железы (в количе­ стве 3—5) проходят между дольками вековой железы, принимая попутно ряд ее многочисленых мелких прото­ ков, и открываются в своде конъ­ юнктивы на расстоянии нескольких миллиметров от верхнего края хря­ ща. Кроме того, вековая часть желе­ зы имеет и самостоятельные прото­ ки, количество которых от 3 до 9. Поскольку она лежит сразу же под верхним сводом конъюнктивы, при вывороте верхнего века ее дольчатые контуры обычно хорошо видны. Слезная железа иннервируется секреторными волокнами лицевого нерва (n. facialis), которые, проделав сложный путь, достигают ее в соста­ ве слезного нерва (n. lacrimalis), яв­ ляющегося ветвью глазного нерва (п. ophthalmicus). У детей слезная железа начинает функционировать к концу 2-го меся­ ца жизни, поэтому до истечения это­ го срока при плаче глаза у них оста­ ются сухими. Слеза (lacrima) — прозрачная жид­ кость, со слабощелочной реакцией (pH 7,0—7,4) и сложным биохими­ ческим составом, большую часть которой (98—99 %) составляет вода. В норме вырабатывается небольшое количество слезы (от 0,5—0,6 по 1 мл в сутки). В ее состав входит также секрет, выделяемый бокаловидными клетками конъюнктивы (Бехера), криптами Генле, железами Манна (все они продуцируют муцин), а так­ же мейбомиевыми, и Цейса (проду­ цируют липиды). В связи е этим прекорнеальная пленка слезной жидко­ сти состоит из трех слоев: тонкого муцинового (контактирует с рого­ вичным эпителием), водянистого (по объему основного) и наружного ли­ пидного. Эта пленка выполняет ряд важных функций: • защитную (удаление пылевых час­ тиц, предупреждение поврежде­ ний мелкими инородными тела­ ми, бактерицидное действие); • оптическую (сглаживает микро­ скопические неровности поверх­ ности роговицы, обеспечивает ее влажность, гладкость и зеркаль­ ность, преломляет световые лучи); • трофическую (участие вдыхании и питании роговицы). Продуцируемая упомянутыми вы­ ше железами слезная жидкость ска­ тывается по поверхности глазного яблока сверху вниз в капиллярную щель между задним гребнем нижнего века и глазным яблоком, где и обра­ зуется слезный ручеек (rivus lacrima­ lis), впадающий в слезное озеро^1аcus lacrimalis). Продвижению слез­ ной жидкости способствуют мига­ тельные движения век. При смыка­ нии они не только идут навстречу друг другу, но и смешаются кнутри (особенно нижнее веко) на 1—2 мм, в результате чего глазная щель уко­ рачивается. Слезоотводящие пути состоят из слезных канальцев, слезного мешка и носослезпого протока (см. рис. 8.1). Слезные канальцы (canaliculi 1асrimales) начинаются слезными точ­ ками (punctum lacrimale), которые находятся на вершине слезных со­ сочков обоих век и погружены в слезное озеро. Диаметр точек при открытых веках 0,25—0,5 мм. Они ведут в вертикальную часть каналь­ цев (длина 1,5—2 мм). Затем ход их меняется почти на горизонтальный. Далее они, постепенно сближаясь, открываются в слезный мешок по­ зади внутренней спайки век каждый в отдельности или слившись пред­ варительно в общее устье. Длина этой части канальцев 7—9 мм, диа­ метр 0,6 мм. Стенки канальцев по­ крыты многослойным плоским эпи­ телием, под которым находится слой эластических мышечных во­ локон. Слезный мешок (saccus lacrimalis) расположен в костной, вытянутой по вертикали ямке между передним и задним коленами внутренней спайки век и охвачен мышечной петлей (m. Horneri). Купол его вы­ ступает над этой связкой и находит­ ся пресептально, т. с. вне полости глазницы. Изнутри мешок покрыт многослойным плоским эпителием, иод которым находится слой адено­ идной, а затем плотной волокни­ стой ткани. Слезный мешок открывается в носослезпый проток (ductus nasolacrimalis), который проходит сначала в костном канале (длина около 12 мм). В нижнем же отделе он имеет кост­ ную стенку только с латеральной стороны, в остальных отделах грани­ чит со слизистой оболочкой носа и окружен густым венозным сплетени­ ем. Проток открывается под нижней носовой раковиной на расстоянии 3—3,5 см от наружного отверстия но­ са. Общая длина его 15 мм, диаметр 2—3 мм. У новорожденных выходное отверстие протока нередко закрыто слизистой пробкой или топкой плен­ кой, вследствие чего создаются усло­ вия для развития гнойного или серозно-гнойного дакриоцистита. Стенка протока имеет такое же строение, как и стенка слезного мешка. У выходного отверстия про­ тока слизистая оболочка образует складку, которая играет роль запи­ рающего клапана. В целом можно принять, что сле­ зоотводящий путь состоит из неболь­ ших мягких трубочек различной дли­ ны и формы с изменяющимся диа­ метром, которые стыкуются под оп­ ределенными углами. Они соединя­ ют конъюнктивальную полость с юсовой, куда и происходит постоячный отток слезной жидкости. Он обеспечивается за счет мигательных движений век, сифонного эффекта с капиллярным притяжением жидко­ сти, заполняющей слезные пути, пе­ ристальтического изменения диа­ метра канальцев, присасывающей способности слезного мешка (вслед­ ствие чередования в нем положи­ тельного и отрицательного давления при мигании) и отрицательного дав­ ления, создающегося в полости носа при аспирационпом движении воз­ духа. 3.4. Кровоснабжение глаза и его вспомогательных органов з.4.1. Артериальная система органа зрения Основную роль в питании органа зрения играет глазная артерия (а. opliihalmica) — одна из основных ветвей внутренней сонной артерии. Через зрительный канал глазная ар­ терия проникает в полость глазницы и, находясь сначала под зрительным нервом, поднимается затем с наруж­ ной стороны вверх и пересекает его, образуя дугу. От нее и отходят все ос­ новные веточки глазной артерии (рис. 3.8). • Центральная артерия сетчатки (а. centralis retinae) — сосуд неболь­ шого диаметра, идущий or началь­ ной части дуги глазной артерии. На расстоянии 7—12 мм от заднего полюса глаза через твердую обо­ лочку она входит снизу в глубь зрительного нерва и направляется Рис. 3.8. Кровеносные сосу­ ды левой глазницы (вид свер­ ху) [из работы M J1 Красно­ ва, 1952, с изменениями! scanned by К. А. А. Рис. 3.9. Кровоснабжение зрительного нерва и сетчатки (схема) |по Н. Remky, 1975]. в сторону его диска одиночным стволом, отдавая в обратном на­ правлении тонкую горизонталь­ ную веточку (рис. 3.9). Нередко, однако, наблюдаются случаи, ко­ гда глазничная часть нерва полу­ чает питание от небольшой сосу­ дистой веточки, которую часто на­ зывают центральной артерией зрительного нерва (a. centralis nervi opiici). Топография ее не постоян­ на: в одних случаях она отходит в различных вариантах от централь­ ной артерии сетчатки, в других — непосредственно от глазной арте­ рии В центре ствола нерва зга ар­ терия после Т-образпого деления занимает горизонтальное положе­ ние и посылает множественные капилляры в сторону сосудистой се m мягкой мозговой оболочки. Внугриканальцеваи и околоканальцевая части зрительного нерва питаются за счет г. recurrens a.ophthalmica, r.recurrens a. hypophysialis sup.ant. и rr.intracanalicularesa.ophthalmica. Центральная артерия сетчатки вы­ ходит из стволовой части зрительно­ го нерва, дихотомически делится вплоть до артериол 3-го порядка (рис. 3.10), формируя сосудистую scanned by К. А. А. сеть, которая питает мозговой слой сетчатки и внутриглазную часть дис­ ка зрительного нерва. Не столь уж редко на глазном дне при офтальмо­ скопии можно увидеть дополнитель­ ный источник питания макулярной зоны сетчатки в виде a.cilioretinalis. Однако она отходит уже не от глаз­ ной артерии, а от задней короткой ресничной или артериального круга Цинна—Галлера. Ее роль очень ве­ лика при нарушениях кровообраще­ ния в системе центральной артерии сетчатки. • Задние короткие ресничные арте­ рии (aa.ciliares posteriores breves) — ветви (длиной 6—12 мм) глазной артерии, которые подходят к скле­ ре заднего полюса глаза и, перфо­ рируя ее вокруг зрительного нерва, образуют интрасклеральный арте­ риальный круг Цинна—Галлера. Они формируют также собственно сосудистую оболочку — хориоидею (рис. 3.11). Последняя по­ средством своей капиллярной пла­ стинки питает нейроэпителиаль­ ный слой сетчатки (от слоя пало­ чек и колбочек до наружного плексиформного включительно). Отдельные ветви задних коротких ресничных артерий проникают в Рис. 3.10. Топография концевых ветвей центральных артерии и вены сетчатки во го глаза на схеме и фотографии глазного дна. Рис. 3.11. Кровоснабжение сосудистого тракта глаза |по Spalteholz, 1923| S4 scanned by К. А. А. Рис. 3.12. Сосудистая система глаза |по Spalteholz, 19231. ресничное тело, но существенной роли в его питании не играют. В целом же система задних коротких ресничных артерий не анастомозирует с какими-либо другими со­ судистыми сплетениями глаза Именно по этой причине воспали­ тельные процессы, развивающие­ ся в собственно сосудистой обо­ лочке, не сопровождаются гипере­ мией глазного яблока. • Две задние длинные ресничные артерии (aa.ciliares posteriores lon­ gae) отходят от ствола глазной ар­ терии и располагаются дистальнее не боковых сторон зрительного нерва и, войдя в супрахориоидальное пространство на 3 и 9 часах, достигают ресничного тела, кото­ рое в основном и питают. Анастомозируют с передними ресничны­ ми артериями, которые являются ветвями мышечных артерий (аа. musculares) (рис. 3.12). Около корня радужки задние длинные ресничные артерии дихото­ мически делятся. Образовавшиеся ветви соединяются друг с другом и образуют большой артериальный Рис. 3.13. Артериальное кровоснабжение век |по S. S. Dutton, 1994| леним отходят новые веточки, фор­ мирующие в свою очередь уже на границе между зрачковым и реснич­ ным поясами радужки малый арте­ риальный круг (circulus arteriosus iridis minor). На склеру задние длинные рес­ ничные артерии проецируются в зо­ не прохождения внутренней и на­ ружной прямых мышц глаза. Эти ориентиры следует иметь в виду при планировании операций. • На расстоянии 3—4 мм от лимба передние ресничные артерии начи­ нают делиться на мелкие веточки. Часть их направляется к лимбу рого­ вицы и путем новых разветвлений образует двухслойную краевую пет­ листую сеть — поверхностную (plexus episcleralis) и глубокую (plexus scleralis). Другие веточки передних рес­ ничных артерий перфорируют стен­ ку глаза и вблизи корня радужки вместе с задними длинными реснич­ ными артериями образуют большой артериальный круг радужки. Мышечные артерии (aa.inusculares) обычно представлены двумя более или менее крупными ствола­ ми — верхним (для мышцы, под­ нимающей верхнее веко, верхней прямой и верхней косой мышц) и нижним (для остальных глазодви­ гательных мышц). При этом арте­ рии, питающие четыре прямые мышцы глаза, за пределами сухо­ жильного прикрепления отдают к склере веточки, именуемые перед­ ними ресничными артериями (aa.ciliares anteriores), — по две от каждой мышечной ветви, за ис­ ключением наружной прямой мышцы, которая имеет одну ве­ точку. • Медиальные артерии век (aa.palpebrales mediales) в виде двух ветвей (верхней и нижней) подходят к ко­ же век в области их внутренней связки. Затем, располагаясь гори­ зонтально, они широко анастомозируют с латеральными артериями век (aa.palpebrales laterales), отхо­ дящими от слезной артерии (a.lacrimalis). В результате образуются артериальные дуги век — верхнего (arcus palpebralis superior) и нижне­ го (arcus palpebralis inferior) (рис. 3.13). В их формировании участвуют также анастомозы от ряда других артерий: надглазнич­ 56 scanned by К. А. А. ной кости. Здесь она вместе с ла­ теральной ветвью надглазничного нерва (r.lateralis n.supraorbilalis) выходит под кожу, питая мышцы и мягкие ткани верхнего века. • Надблоковая артерия (a. supratrochlearis) выходит из глазницы око­ ло блока вместе с одноименным первом, перфорировав предвари­ тельно глазничную перегородку (septum orbitale). • Решетчатые артерии (aa.ethmoidales) также являются самостоя­ тельными ветвями глазной арте­ рии, однако роль их в питании тканей глазницы незначительная. ная (a.supraorbitalis) — ветвь глаз­ ной (a.ophthalmica), подглазнич­ ная (a.infraorbitalis) — ветвь верх­ нечелюстной (a.maxillaris), угловая (a.angularis) — ветвь лицевой (a.facialis), поверхностной височной (a.temporalis superficialis) — ветвь наружной сонной (a.caroiis externa). Обе дуги находятся в мышечном слое век на расстоянии 3 мм от рес­ ничного края. Однако на верхнем ве­ ке часто имеется не одна, а две арте­ риальные дуги. Вторая из них (пери­ ферическая) располагается над верх­ ним краем хряща и соединяется с первой вертикальными анастомоза­ ми. Кроме того, от этих же дуг к зад­ ней поверхности хряща и конъюнк­ тиве отходят мелкие перфорирую­ щие артерии (aa.perforantes). Вместе с веточками медиальных и латераль­ ных артерий век они образуют зад­ ние конъюнктивальные артерии, участвующие в кровоснабжении сли­ зистой оболочки век и, частично, глазного яблока. Питание конъюнктивы глазного яблока осуществляют передние и зад­ ние копъюнктив&пьные артерии. Первые отходят от передних реснич­ ных артерий и направляются в сторо­ ну конъюнктивального свода, а вто­ рые, будучи ветвями слезной и над­ глазничной артерий, идут им навстре­ чу. Обе эти кровеносные системы связаны множеством анастомозов. Из системы наружной сонной ар­ терии в питании вспомогательных органов глаза принимают участие некоторые ветви лицевой и верхне­ челюстной артерий. • Подглазничная артерия (a. infraor­ bitalis), являясь ветвью верхнече­ люстной, проникает в глазницу через нижнюю глазничную щель. Располагаясь ноднадкостнично, проходит по одноименному кана­ лу на нижней стенке подглазничиой борозды и выходит на лице­ вую поверхность верхнечелюстной кости. Участвует в питании тканей нижнего века. Мелкие веточки, отходящие от основного артери­ ального ствола, участвуют в крово­ снабжении нижней прямой и ниж­ ней косой мышц, слезной железы и слезного мешка. • Лицевая артерия (a.facialis) — дос­ таточно крупный сосуд, распола­ гающийся в медиальной части входа в глазницу. В верхнем отделе отдает большую ветвь — угловую артерию (a.angularis). • Слезная артерия (a.lacrimalis) от­ ходит от начальной части душ глазной артерии и располагается между наружной и верхней пря­ мыми мышцами, отдавая им и слезной железе множественные веточки. Кроме того, она, как это указано выше, своими ветвями (aa.palpcbrales laterales) принимает участие в образовании артериаль­ ных дуг век. • Надглазничная артерия (a. supraorbitalis), будучи достаточно круп­ ным стволом глазной артерии, проходит в верхней части глазни­ цы к одноименной вырезке в лоб­ 3.4.2. Венозная система органа зрения Отток венозной крови непосредст­ венно из глазного яблока происходит в основном по внутренней (рети­ нальной) и наружной (ресничной) 57 scanned by К. А. А. Рис. 3.14. Глубокие вены глазницы и лица [no R. Thiel, сосудистым системам глаза Первая представлена центральной веной сетчатки, вторая — четырьмя вортикозными венами (см. рис. 3.10 и 3.11). Центральная вена сетчатки (v.centralis retinae) сопровождает соответ­ ствующую артерию и имеет такое же, как она, распределение. В стволе зрительного нерва соединяется с центральной артерией сетчатки в так называемый центральный соедини­ тельный тяж посредством отростков, отходящих от мягкой мозговой обо­ лочки. Впадает либо непосредствен­ но в пещеристый синус (sinus caver­ nosus), либо предварительно в верх­ нюю глазную вену (v.ophthalniica su­ perior). Вортикозные вены (w.vorticosae) отводят кровь из хориоидеи, реснич­ ных отростков п большей части мышц ресничного тела, а также ра­ дужки. Они просекают склеру в ко­ scanned by К. А. А. 1946]. сом направлении в каждом из квад­ рантов глазного яблока на уровне его экватора. Верхняя пара вортикозных вен впадает в верхнюю глазную вену, нижняя — в нижнюю. Отток венозной крови из вспомо­ гательных органов глаза и глазницы происходит по сосудистой системе, которая имеет сложное строение и характеризуется рядом очень важных в клиническом отношении особен­ ностей (рис. 3.14). Все вены этой системы лишены клапанов, вследст­ вие чего отток по ним крови может происходить как в сторону пещери­ стого синуса, т. е. в полость черепа, так и в систему вен лица, которые связаны с венозными сплетениями височной области головы, крыло­ видного отростка, крылонебной ям­ ки, мыщелкового отростка нижней челюсти. Кроме того, венозное впле­ тение глазницы анастомозирует с ве­ нами решетчатых пазух и носовой полости. Все эти особенности и обу­ словливают возможность опасного распространения гнойной инфекции с кожи лица (фурункулы, абсцессы, рожистое воспаление) или из околоносовых пазух в пещеристый синус. клеток (nucl.oculomotorius), и доба­ вочных мелкоклеточных (nucl.oculomotorius accessorius) — двух парных боковых (ядро Якубовича — Эдингера — Вестфаля) и одного непарного (ядро Перлиа), расположенного ме­ жду ними (рис. 3.15). Протяженность ядер глазодвигательного нерва в пе­ реднезаднем направлении 5—6 мм. От парных боковых крупноклеточ­ ных ядер (а—д) отходят волокна для трех прямых (верхней, внутренней и нижней) и нижней косой глазодвига­ тельных мышц, а также для двух пор­ ций мышцы, поднимающей верхнее веко, причем волокна, иннервирую­ щие внутреннюю и нижнюю пря­ мые, а также нижнюю косую мыш­ цы, сразу же перекрещиваются. Волокна, отходящие от парных мелкоклеточных ядер, через реснич­ ный узел иннервируют мышцу сфинктера зрачка (m.sphincter pupil­ lae), а отходящие от непарного ядра — ресничную мышцу. Посредством волокон медиально­ го продольного пучка ядра глазодви­ гательного нерва связаны с ядрами 3.5. Двигательная и чувствительная иннервация глаза и его вспомогательных органов Двигательная иннервация органа зрения человека реализуется с помо­ щью III, IV, VI и VII пар черепных нервов, чувствительная — посредст­ вом первой (n.ophthalmicus) и отчас­ ти второй (п.maxillaris) ветвей трой­ ничного нерва (V пара черепных нервов). Глазодвигательный нерв (n.oculomotorius. 111 пара черепных нервов) начинается от ядер, лежащих на дне сильвиева водопровода на уровне пе­ редних бугров четверохолмия. Эти ядра неоднородны и состоят из двух главных боковых (правого и левого), включающих по пять групп крупных Рис. 3.15. Иннервация наружных и внутренних мышц глаза [по R. Bing, В. Bruckner, 1959]. 59 scanned by К. А. А. блокового и отводящего нервов, сис­ темой вестибулярных и слуховых ядер, ядром лицевого нерва и перед­ ними рогами спинного мозга. Благо­ даря этому обеспечиваются согласо­ ванные рефлекторные реакции глаз­ ного яблока, головы, туловища на всевозможные импульсы, в частно­ сти вестибулярные, слуховые и зри­ тельные. Через верхнюю глазничную щель глазодвигательный нерв проникает в глазницу, где в пределах мышечной воронки делится на две ветви — верхнюю и нижнюю. Верхняя гонкая ветвь располагается между верхней прямой мышцей и мышцей, подни­ мающей верхнее веко, и иннервирует их. Нижняя, более крупная, ветвь проходит под зрительным нервом и делится на три веточки наружную (от нее отходит корешок к реснично­ му узлу и волокна для нижней косой мышцы), среднюю и внутреннюю (иннервируют соответственно ниж­ нюю и внутреннюю прямые мыш­ цы). Корешок (radix oculomotomi) несет в себе волокна от добавочных ядер глазодвигательного нерва. Они иннервируют ресничную мышцу и сфинктер зрачка. Блоковый нерв (n.irochlearis, IV пара черепных нервов) начинается от двигательного ядра (длина 1,5— 2 мм), расположенного на дне сильвиева водопровода сразу же за ядром глазодвигательного нерва. Проника­ ет в глазницу через верхнюю глаз­ ничную щельлатеральнее мышечной воронки. Иннервирует верхнюю ко­ сую мышцу. Отводящий нерв (n.abducens, VI пара черепных нервов) начинается от ядра, расположенного в варолиевом мосту на дне ромбовидной ямки. По­ кидает полость черепа через верх­ нюю глазничную щель, располагаясь внутри мышечной воронки между двумя ветвями глазодвигательного нерва. Иннервирует наружную пря­ мую мышцу глаза. Лицевой нерв (n.facialis, n.intermediofacialis, VII пара черепных нервов) scanned by К. А. А имеет смешанный состав, т. е. вклю­ чает не только двигательные, но так­ же чувствительные, вкусовые и сек­ реторные волокна, которые принад­ лежат промежуточному нерву (n.in­ termedins Wrisbergi). Последний тес­ но прилежит к лицевому нерву на ос­ новании мозга с наружной стороны и является его задним корешком. Двигательное ядро нерва (длина 2—6 мм) расположено в нижнем от­ деле варолиева моста на дне IV же­ лудочка. Отходящие от него волокна выходят в виде корешка на основа­ ние мозга в мостомозжечковом углу. Затем лицевой нерв вместе с проме­ жуточным входит в лицевой канал височной кости. Здесь они сливают­ ся в общий ствол, который далее пронизывает околоушную слюнную железу и делится на две ветви, обра­ зующие околоушное сплетение — plexus parotideus. От него к мимиче­ ским мышцам отходят нервные ство­ лы, иннервирующие в том числе кру­ говую мышцу глаза. Промежуточный нерв содержит секреторные волокна для слезной железы. Они отходят от слезного яд­ ра, расположенного в стволовой час­ ти мозга и через узел коленца (gangl.geniculi) попадают в большой ка­ менистый нерв (n.petrosus major). Афферентный путь для основной и добавочных слезных желез начина­ ется конъюнктивальными и носовы­ ми ветвями тройничного нерва. Су­ ществуют и другие зоны рефлектор­ ной стимуляции слезопродукции — сетчатка, передняя лобная доля моз­ га, базальный ганглий, таламус, ги­ поталамус и шейный симпатический ганглий. Уровень поражения лицевого нер­ ва можно определить по состоянию секреции слезной жидкости. Когда она не нарушена, очаг находится ни­ же gangl.geniculi и наоборот. Тройничный нерв (n.trigeminus, V пара черепных нервов) является смешанным, т. е. содержит чувстви­ тельные, двигательные, парасимпа­ тические и симпатические волокна. Рис. 3.16. Ресничный ганг­ лии и его иннериационные связи (схема). В нем выделяют ядра (три чувстви­ тельных — спинномозговое, мосто­ вое, среднемозговое — и одно дви­ гательное), чувствительный и двига­ тельный корешки, а также тройнич­ ный узел (на чувствительном ко­ решке). Чувствительные нервные волокна начинаются от биполярных клеток мощного тройничного узла (gangl.trigeminale) шириной 14—29 мм и длиной 5—10 мм. Аксоны тройничного узла образу­ ют три главные ветви тройничного нерва. Каждая из них связана с оп­ ределенными нервными узлами: глазной нерв (n.ophthalmicus) — с ресничным (gangl.ciliare), верхнече­ люстной (п.maxillaris) — с крылонеб­ ным (gangl.pterygopalatinum) и ниж­ нечелюстной (n.mandibularis) — с ушным (gangl.oticum), поднижнечелюстным (gangl.siibmandibulare) и подъязычный (gangl.siiblinguale). Первая ветвь тройничного нерва (п.ophthalmicus), будучи наиболее тонкой (2—3 мм), выходит из полос­ ти черепа через fissura orbitalis superi­ or. При подходе к ней нерв делится на гри основные ветви: n.nasociliaris, п.frontalis и n.lacrimalis. N.nasociliaris, расположенный в пределах мышечной воронки глазни­ цы, в свою очередь делится на длин­ ные ресничные, решетчатые и носо­ вые ветви и отдает, кроме того, коре­ шок (radix nasociliaris) к ресничному узлу (gangl.ciliare). scanned by К. А. А. Длинные ресничные нервы в виде 3—4 гонких стволов направляются к заднему полюсу глаза, перфорируют склеру в окружности зрительного нерва и по супрахориоидальному пространству направляются кпереди Вместе с короткими ресничными нервами, отходящими от ресничного узла, они образуют густое нервное сплетение в области ресничного тела (plexus ciliaris) и по окружности ро­ говицы. Веточки этих сплетений обеспечивают чувствительную и тро­ фическую иннервацию соответст­ вующих структур глаза и перилимбальной конъюнктивы. Остальная часть ее получает чувствительную иннервацию от пальпебральных вет­ вей тройничного нерва, что следует иметь в виду при планировании ане­ стезии глазного яблока. На пути к глазу к длинным рес­ ничным нервам присоединяются симпатические нервные волокна из сплетения внутренней сонной арте­ рии, которые иннервируют дилататор зрачка. Короткие ресничные нервы (4—6) отходят от ресничного узла, клетки которого посредством чувствитель­ ного, двигательного и симпатическо­ го корешков связаны с волокнами соответствующих нервов. Он нахо­ дится на расстоянии 18—20 мм за задним полюсом глаза под наружной прямой мышцей, прилегая в этой зо­ не к поверхности зрительного нерва (рис. 3.16). Как и длинные ресничные нервы, короткие тоже подходят к заднему полюсу глаза, перфорируют склеру по окружности зрительного нерва и, увеличиваясь в числе (до 20—30), участвуют в иннервации тканей гла­ за, в первую очередь его сосудистой оболочки. Длинные и короткие ресничные нервы являются источником чувст­ вительной (роговица, радужка, рес­ ничное тело), вазомоторной и тро­ фической иннервации. Конечной ветвью n.nasociliaris яв­ ляется подблоковый нерв (n.infratrochlearis), который иннервирует кожу в области корня носа, внутреннего угла век и соответствующие отделы конъюнктивы. Лобный нерв (п.frontalis), будучи наиболее крупной ветвью глазного нерва, после входа в глазницу отдает две крупные ветви — надглазничный нерв (п.supraorbital is) с медиальной и латеральной ветвями (г.medialis et lateralis) и надблоковый нерв. Пер­ вый из них, перфорировав тарзоорбитальную фасцию, проходит через носоглазничное отверстие (incisura supraorbitalis) лобной кости к коже лба, а второй выходит из глазницы у ее внутренней стенки и иннервирует небольшую зону кожи века над его внутренней связкой. В целом лоб­ ный нерв обеспечивает чувствитель­ ную иннервацию средней части верхнего века, включая конъюнкти­ ву, и кожи лба. Слезный нерв (n.lacrimalis), войдя в глазницу, идет кпереди над наруж­ ной прямой мышцей глаза и делится на две веточки — верхнюю (более крупную) и нижнюю. Верхняя ветвь, являясь продолжением основного scanned by К. А. А. нерва, отдает веточки к слезной же­ лезе и конъюнктиве. Часть их после прохождения железы перфорирует тарзоорбитальную фасцию и иннер­ вирует кожу в области наружного уг­ ла глаза, включая участок верхнего века. Небольшая нижняя веточка слезного нерва анастомозирует со скуло-височпой ветвью (r.zygomaticotemporalis) скулового нерва, несу­ щей секреторные волокна для слез­ ной железы. Вторая ветвь тройничного нерва (п.maxillaris) принимает участие в чувствительной иннервации только вспомогательных органов глаза по­ средством двух своих ветвей — n.in­ fraorbitalis и n.zygomaticus. Оба эти нерва отделяются от основного ство­ ла в крылонебной ямке и проникают в полость глазницы через нижнюю глазничную щель. Подглазничный нерв (n.infraor­ bitalis), войдя в глазницу, проходит по борозде ее нижней стенки и через подглазничный канал выходит на лицевую поверхность. Иннервирует центральную часть нижнего века (rr.palpebrales inferiores), кожу крыль­ ев носа и слизистую оболочку его преддверия (rr.nasales interni et exter­ ni), а также слизистую оболочку верхней губы (rr.labiales superiores), верхней десны, луночковых углубле­ ний и, кроме того,'верхний зубной ряд. Скуловой нерв (n.zygomaticus) в полости глазницы делится на две ве­ точки — n.zygomaticotemporal is и n.zygomaticofacialis. Пройдя через со­ ответствующие каналы в скуловой кости, они иннервируют кожу боко­ вой части лба и небольшой зоны ску­ ловой области. Глава 4 ОСНОВНЫЕ ФУНКЦИИ ОРГАНА ЗРЕНИЯ И МЕТОДЫ ИХ ИССЛЕДОВАНИЯ Что нужно дли того, чтобы ясно видеть? Не глядеть сквозь самих себя. П. Я. Чаадаев Орган зрения является для челове­ ка важнейшим из всех органов чувств. Он позволяет получить до 90 % информации об окружающем мире. Зрительный анализатор строго адаптирован к восприятию доходя­ щей до Земли через атмосферу види­ мой части спектра светового излуче­ ния с длиной волны 380—760 нм. Зрение является сложным и до конца не изученным процессом. Схематично его можно представить следующим образом. Отраженные от окружающих нас предметов лучи света собираются оптической систе­ мой глаза на сетчатке. Фоторецепто­ ры сетчатки — палочки и колбочки — трансформируют световую энергию в нервный импульс благодаря фото­ химическому процессу разложения с последующим ресинтезом зритель­ ного пигмента хромопротеида, со­ стоящего из хромофора (ретиналя) — альдегида витамина А — и опсина. Зрительный пигмент, содержащийся в палочках, называют родопсином, в колбочках — йодопсином. Молекулы ретиналя находятся в дисках наруж­ ных сегментов фоторецепторов и под воздействием света подвергаются фотоизомеризации (цис- и трансизо­ меры), вследствие чего и рождается нервный импульс. Палочковый аппарат является об­ разованием, высокочувствительным к свету при пороговой и надпороговой освещенности — ночное (скотопическое: от греч. skotos — темнота и opsis — зрение), а также при слабой освещенности (0,1—0,3 лк) — суме­ речное (мезопическое: от греч. mes- os — средний, промежуточный) зре­ ние (определяется полем зрения и темновой адаптацией). Колбочковый аппарат сетчатки глаза обеспечивает дневное, или фотопическое (от греч. photos — свет), зрение (определяется остротой зрения и цветовым зрени­ ем). В формировании зрительного образа участвуют рецепторные (пе­ риферические), проводящие и кор­ ковые отделы зрительного анализа­ тора. В головном мозге в результате синтеза двух изображений создается идеальный образ всего видимого че­ ловеком. Подтверждением реально­ сти зрительного образа служит воз­ можность его распознавания по дру­ гим сигналам: речевым, слуховым, осязательным и др. Основными функциями органа зрения являются центральное, пери­ ферическое, цветовое и бинокуляр­ ное зрение, а также светоощущение. 4.1. Центральное зрение Центральным зрением следует считать центральный участок ви­ димого пространства. Основное предназначение этой функции — служить восприятию мелких пред­ метов или их деталей (например, отдельных букв при чтении стра­ ницы книги). Это зрение является наиболее высоким и характеризу­ ется понятием "острота зрения". Острота зрения (Visus или Vis) — способность глаза различать две точ­ ки раздельно при минимальном рас­ 63 scanned by К. А. А Рис. 4.1. Угол зрения. Объяснение в тексте. точки раздельно, в физиологической оптике называется углом зрения, иными словами, это угол, образован­ ный точками рассматриваемого объ­ екта (А и В) и узловой (О) точкой глаза. Определение остроты зрения (визометрия). Для исследования остро­ ты зрения используют специальные таблицы, содержащие буквы, цифры или значки различной величины, а для детей — рисунки (чашечка, елоч­ ка и др.). Их называют оптотипами (рис. 4.2). В физиологической оптике суще­ ствуют понятия минимально види­ мого, различимого и узнаваемого. Обследуемый должен видеть опто­ тип, различать его детали, узнавать представляемый знак или букву. Оп­ тотипы можно проецировать на эк­ ран или дисплей компьютера. В основу создания оптотипов по­ ложено международное соглашение о величине их деталей, различаемых под углом зрения Г, тогда как весь оптотип соответствует углу зрения 5’. В нашей стране наиболее распро­ страненным является метод опреде­ ления остроты зрения но таблице Го­ ловина — Сивцева (рис. 4.3), поме­ щенной в аппарат Рота. Нижний край таблицы должен находиться на расстоянии 120 см от уровня пола. Пациент сидит на расстоянии 5 м от экспонируемой таблицы. Сначала определяют остроту зрения правого, затем — левого глаза. Второй глаз за­ крывают заслонкой. стоянии между ними, которая зави­ сит от особенностей строения опти­ ческой системы и световоспринимаютего аппарата глаза. Централь­ ное зрение обеспечивают колбочки сетчатки, занимающие ее централь­ ную ямку диаметром 0,3 мм в облас­ ти желтого пятна. По мере удаления от центра острота зрения резко сни­ жается. Это объясняется изменением плотности расположения нейроэле­ ментов и особенностью передачи импульса. Импульс от каждой кол­ бочки центральной ямки проходит по отдельным нервным волокнам че­ рез всс отделы зрительного пути, что обеспечивает четкое восприятие ка­ ждой точки и мелких деталей пред­ мета. Точки А и В (рис. 4.1) будут вос­ приниматься раздельно при условии, если их изображения на сетчатке "Ь" и "а" будут разделены одной невозбу­ жденной колбочкой "с”. Это создает минимальный световой промежуток между двумя отдельно лежащими точками. Диаметр колбочки "с” определяет величину максимальной остроты зрения. Чем меньше диаметр колбо­ чек, тем выше острота зрения. Изо­ бражения двух точек, если они попа­ дут на две соседние колбочки, соль­ ются и будут восприниматься в виде короткой линии. С учетом размеров глазного ябло­ ка и диаметра колбочки 0,004 мм ми­ нимальные углы аОЬ и АОВ равны Г. Этот угол, позволяющий видеть две 64 Рис. 4.2. Принцип построения опготипов. а — по Снеллену; б — по Лацдольту. Таблица имеет 12 рядов букв или знаков, величина которых постеиенно уменьшается от верхнего ряда к нижнему. В построении таблицы использована десятичная система: при прочтении каждой последующей строчки острота зрения увеличивается на 0,1. Справа от каждой строки указана острота зрения, которой соответствует распознавание букв в Рис. 4.3. Таблицы для определения остроты зрения Головина — Сивцева. 65 '-canned' Ь^^А. этом ряду. Слева против каждой строки указано то расстояние, с ко­ торого детали этих букв будут видны под углом зрения Г, а вся буква — под углом зрения 5'. Так, при нор­ мальном зрении, принятом за 1,0, верхняя строка будет видна с рас­ стояния 50 м, а десятая — с расстоя­ ния 5 м. Встречаются люди и с более высо­ кой остротой зрения — 1,5; 2,0 и бо­ лее. Они читают одиннадцатую или двенадцатую строку таблицы. Опи­ сан случай остроты зрения, равной 60,0. Обладатель такого зрения не­ вооруженным глазом различал спут­ ники Юпитера, которые с Земли видны под углом 1". При остроте зрения ниже 0,1 об­ следуемого нужно приближать к таб­ лице до момента, когда он увидит ее первую строку. Расчет остроты зре­ ния следует производить по формуле Снеллена: Рис. 4.4. Оптотипы Поляка. пальцы, но определяет движение ру­ ки у лица, это считается следующей градацией остроты зрения. Минимальной остротой зрения является светоощущение (Vis = 1/со) с правильной (proectia lucis certa) или неправильной (proectia lucis incerta) светопроекцией. Светопроекцию оп­ ределяют путем направления в глаз с разных сторон луча света от офталь­ москопа. При отсутствии светоощу­ щен и я острота зрения равна нулю (Vis = 0) и глаз считается слепым. Для определения остроты зрения ниже 0,1 применяют оптотипы, раз­ работанные Б. Л. Поляком, в виде штриховых тестов или колец Ландольта, предназначенных для предъ­ явления на определенном близком расстоянии с указанием соответст­ вующей остроты зрения (рис. 4.4). Данные оптотипы специально созда­ ны для военно-врачебной и медико­ социальной экспертизы, проводимой при определении годности к военной службе или фугшы инвалидности. где d — расстояние, с которого об­ следуемый распознает оптотип; D — расстояние, с которого данный онто­ тип виден при нормальной остроте зрения. Для первой строки D равно 50 м. Например, пациент видит пер­ вую строку таблицы на расстоянии 2 м. В этом случае Поскольку толщина пальцев руки примерно соответствует ширине штрихов оптотипов первой строки таблицы, можно демонстрировать обследуемому раздвинутые пальцы (желательно на темном фоне) с раз­ личного расстояния и соответствен­ но определять остроту зрения ниже 0,1 также по приведенной выше фор­ муле. Если острота зрения ниже 0,01, но обследуемый считает пальцы на расстоянии 10 см (или 20, 30 см), то­ гда Vis равна счету пальцев на рас­ стоянии 10 см (или 20, 30 см). Боль­ ной может быть не способен считать scanned by К. А. А. 66 Существует и объективный (не за­ висящий от показаний пациента) способ определения остроты зрения, основанный на оптокинетическом нистагме. С помощью специальных аппаратов обследуемому демонстри­ руют движущиеся объекты в виде по­ лос или шахматной доски. Наимень­ шая величина объекта, вызвавшая непроизвольный нистагм (увиден­ ный врачом), и соответствует остроте зрения исследуемого глаза. В заключение следует отметить, что в течение жизни острота зрения изменяется, достигая максимума (нормальных величин) к 5—15 годам и затем постепенно снижаясь после 40—50 лет. следнего считается неизмененным. При несовпадении отмечается суже­ ние поля зрения правого глаза обсле­ дуемого по направлениям движения пальцев (кверху, книзу, с носовой или височной стороны, а также в ра­ диусах между ними). После проверки ноля зрения правого глаза определя­ ют поле зрения левого глаза обсле­ дуемого при закрытом правом, при этом у врача закрыт левый глаз. Дан­ ный метод считается ориентировоч­ ным, так как не позволяет получить числового выражения степени суже­ ния границ поля зрения. Метод мо­ жет быть применен в тех случаях, ко­ гда нельзя провести исследование на приборах, в том числе у лежачих больных. Наиболее простым прибором для исследования поля зрения является периметр Ферстера, представляю­ щий собой дугу черного цвета (на подставке), которую можно смещать в различных меридианах. При прове­ дении исследования на этом и других приборах необходимо соблюдать следующие условия. Голову обсле­ дуемого устанавливают на подставке таким образом, чтобы исследуемый глаз находился в центре дуги (полу­ сферы), а второй глаз был закрыт по­ вязкой. Кроме того, в течение всего исследования обследуемый должен фиксировать метку в центре прибо­ ра. Обязательна также адаптация па­ циента к условиям проведения ис­ следования в течение 5—10 мин. Врач перемещает по дуге периметра Фер­ стера в различных меридианах иссле­ дования белую или цветные метки от периферии к центру, определяя та­ ким образом границы их обнаруже­ ния, т. е. границы поля зрения. Периметрию на широко вошед­ шем в практику универсальном про­ екционном периметре (ППУ) также проводят монокулярно. Правиль­ ность центровки глаза контролируют с помощью окуляра. Сначала прово­ дят периметрию на белый цвет. При исследовании поля зрения на раз­ личные цвета включают свето- 4.2. Периферическое зрение Периферическое зрение является функцией палочкового и колбочкового аппарата всей оптически деятельной сетчатки и определяет/] ся полем зрения. Поле зрения — это видимое глазом (глазами) про­ странство при фиксированном взоре. Периферическое зрение по­ могает ориентироваться в про­ странстве. Поле зрения исследуют с помо­ щью периметрии. Самый простой способ — контрольное (ориентиро­ вочное) исследование по Дондерсу. Обследуемый и врач располагаются лицом друг к другу на расстоянии 50—60 см, после чего врач закрывает правый глаз, а обследуемый — ле­ вый. При этом обследуемый откры­ тым правым глазом смотрит в откры­ тый левый глаз врача и наоборот. Поле зрения левого глаза врача слу­ жит контролем при определении по­ ля зрения обследуемого. На средин­ ном расстоянии между ними врач показывает пальцы, перемещая их в направлении от периферии к центру. При совпадении границ обнаруже­ ния демонстрируемых пальцев вра­ чом и обследуемым поле зрения по­ 67 scanned by К. А. А. Рис. 4.5. Нормальные границы поля зрения на белый и хроматические цвета. 3 мм. При низком зрении можно увеличить яркость освещения метки либо использовать метку большего диаметра. Периметрию на различные цвета проводят с меткой 5 мм. В свя­ зи с тем что периферическая часть ноля зрения является ахроматичной, цветная метка поначалу восприни­ мается как белая или серая разной яркости и лишь при входе в хрома­ тическую зону поля зрения она при­ обретает соответствующую окраску (синюю, зеленую, красную), и толь­ ко после этого обследуемый должен регистрировать светящийся объект. Наиболее широкие границы имеет поле зрения на синий и желтый цве­ та, немного уже поле на красный цвет и самое узкое — на зеленый (рис. 4.5). фильтр: красный (К), зеленый (ЗЛ), синий (С), желтый (Ж). Объект пе­ ремещают от периферии к центру вручную или автоматически после нажатия на клавишу "Движение объ­ екта" на панели управления. Измене­ ние меридиана исследования осуще­ ствляют поворотом проекционной системы периметра. Регистрацию ве­ личины поля зрения проводит врач на бланке-графике (отдельно для правого и левого глаза). Более сложными являются совре­ менные периметры, в том числе на компьютерной основе. На полусфе­ рическом или каком-либо другом эк­ ране в различных меридианах пере­ двигаются или вспыхивают белые либо цветные метки. Соответствую­ щий датчик фиксирует показатели испытуемого, обозначая границы поля зрения и участки выпадения в нем на специальном бланке или в виде компьютерной распечатки. При определении границ поля зрения на белый цвет обычно ис­ пользуют круглую метку диаметром Нормальными границами поля зре­ ния на белый цвет считают кверху 45—55°, кверху кнаружи 65°, кнаружи 90°, книзу 60—70°, книзу кнутри 45°, кнутри 55°, кверху кнутри 50°. Изме­ нения границ поля зрения могут происходить при различных пораже68 Рис. 4.6. Концентрическое сужеиие поля ниях сетчатки, хориоидеи и зритель­ ных путей, при патологии головного мозга. Информативность периметрии уве­ личивается при использовании меток разных диаметра и яркости — так на­ зываемая квантитативная, или коли­ чественная, периметрия. Она позво­ ляет определить начальные измене­ ния при глаукоме, дистрофических поражениях сетчатки и других заболе­ ваниях глаз. Для исследования суме­ речного и ночного (скотопического) поля зрения применяют самую сла­ бую яркость фона и низкую освещен­ ность метки, чтобы оценить функцию палочкового аппарата сетчатки. В последние годы в практику вхо­ дит визоконтрастопериметрия, пред­ ставляющая собой способ оценки пространственного зрения с помо­ щью черно-белых или цветных полос разной пространственной частоты, предъявляемых в виде таблиц или на дисплее компьютера. Нарушение восприятия разных пространствен­ ных частот (решеток) свидетельству­ ет о наличии изменений на соответ­ ствующих участках сетчатки или по­ ля зрения. Концентрическое сужение поля зрения со всех сторон характерно для пигментной дистрофии сетчатки и scanned by К. А. А. зрения разной степени. поражения зрительного нерва. Поле зрения может уменьшиться вплоть до трубочного, когда остается только участок 5—10° в центре. Пациент еще может читать, но не может самостоя­ тельно ориентироваться в простран­ стве (рис. 4.6). Симметричные выпадения в полях зрения правого и левого глаза — сим­ птом, свидетельствующий о наличии опухоли, кровоизлияния или очага воспаления в основании мозга, об­ ласти гипофиза или зрительных трактов. Гетеронимная битемпоральная гемианопсия — это симметричное по­ ловинчатое выпадение височных частей полей зрения обоих глаз. Оно возникает при поражении внутри хи­ азмы перекрещивающихся нервных волокон, идущих от носовых поло­ вин сетчатки правого и левого глаза (рис. 4.7). Гетеронимная бииазаяьная симмет­ ричная гемианопсия встречается ред­ ко, например при выраженном скле­ розе сонных артерий, одинаково сдавливающих хиазму с двух сторон. Гомонимная гемианопсия — это по­ ловинчатое одноименное (правоили левостороннее) выпадение по­ лей зрения в обоих глазах (рис. 4.8). Оно возникает при наличии патоло­ Рис. 4.7. Гетеронимная гемианопсия. а — битемпорапьная; б — биназальная. тельного тракта. В этом случае реги­ стрируются симметричные гомонимные квадрантные гемианопсии, т. е. выпадает четверть поля зрения в ка­ ждом глазу, например пропадает ле­ вая верхняя четверть поля зрения как в нравом, так и в левом глазу (рис. 4.9). Когда опухоль мозга за­ трагивает корковые отделы зритель­ ных путей, вертикальная линия гомонимных выпадений полей зрения не захватывает центральные отделы, гии, затрагивающей один из зритель­ ных трактов. Если поражается пра­ вый зрительный тракт, то возникает левосторонняя гомонимная гемиа­ нопсия, т. е. выпадают левые поло­ вины полей зрения обоих глаз. При поражении левого зрительного трак­ та развивается правосторонняя ге­ мианопсия. В начальной стадии опухолевого или воспалительного процесса мо­ жет быть сдавлена только часть зри­ 70 scanned by К. А. А. 180 Рис. 4.8. Гомонимная гемианопсия. 180 180 Рис. 4.9. Квадрантная гомонимная гемианопсия. она обходит точку фиксации, т. е. зо­ ну проекции желтого пятна. Это объ­ ясняется тем, что волокна от нейро­ элементов центрального отдела сет­ чатки уходят в оба полушария голов­ ного мозга (рис. 4.Ю). Патологические процессы в сет­ чатке и зрительном нерве могут вы­ зывать изменения границ поля зре­ ния различной формы. Для глауко­ мы, например, характерно сужение поля зрения с носовой стороны. scanned by К. А. А. Локальные выпадения внутренних участков поля зрения, не связанных с его границами, называют скотома­ ми. Их определяют с использованием объекта диаметром 1 мм также в раз­ личных меридианах, при этом осо­ бенно тщательно исследуют цен­ тральный и парацентральный отде­ лы. Скотомы бывают абсолютными (полное выпадение зрительной функции) и относительными (пони­ жение восприятия объекта в иссле­ Рис. 4.10. Г'омонимная гемианоисия с сохранением центрального зрения. Рис. 4.11. Виды скотом. дуемом участке поля зрения). Нали­ чие скотом свидетельствует об очаго­ вых поражениях сетчатки и зритель­ ных путей. Скотома может быть по­ ложительной и отрицательной. По­ ложительную скотому видит сам больной как темное или серое пятно перед глазом. Такое выпадение в по­ ле зрения возникает при поражениях сетчатки и зрительного нерва. Отри­ цательную скотому сам больной не обнаруживает, ее выявляют при ис­ следовании. Обычно наличие такой скотомы свидетельствует о пораже­ нии проводящих путей (рис. 4.11). Мерцательные скотомы — это вне­ запно появляющиеся кратковремен­ ные перемещающиеся выпадения в поле зрения. Даже в том случае, ко­ гда пациент закрывает глаза, он ви­ дит яркие, мерцающие зигзагообраз­ ные линии, уходящие на периферию. Этот симптом является признаком спазма сосудов головного мозга. Мерцательные скотомы могут повто­ ряться с неопределенной иериодич72 scanned by К. А. А. иостью. При их появлении пациент должен немедленно принимать спаз­ молитические средства. По месту расположения скотом в поле зрения выделяют периферические, центральные и парацентральные ско­ томы. На удалении 12—18° от центра в височной половине располагается слепое пятно. Это — физиологическая абсолютная скотома. Она соответст­ вует проекции диска зрительного нер­ ва. Увеличение слепого пятна имеет важное диагностическое значение. Центральные и парацентральные скотомы выявляют при кампиметрии. Пациент фиксирует взглядом светлую точку в центре плоской чер­ ной доски и следит за появлением и исчезновением белой (или цветной) метки, которую врач переметает по доске, и отмечает границы дефектов поля зрения. Центральные и парацентральные скотомы появляются при поражении папилломакулярного пучка зритель­ ного нерва, сетчатки и хориоидеи. 'Центральная скотома может быть первым проявлением рассеянного склероза. значение в жизни человека. Цвето­ вые сигналы широко используют на транспорте, в промышленности и других отраслях народного хозяйст­ ва. Правильное восприятие цвета не­ обходимо во всех медицинских спе­ циальностях, в настоящее время да­ же рентгенодиагностика стала не только черно-белой, но и цветной (рис. 4.12, 4.13). Идея трехкомпоиентности цветовосприятия впервые была высказа­ на М. В. Ломоносовым еще в 1756 г. В 1802 г. Т. Юнг опубликовал работу, ставшую основой трехкомпонентной теории цветовосприятия. Существен­ ный вклад в разработку этой теории внесли Г. Гельмгольц и его ученики. Согласно трехкомпопентной теории Юнга — Ломоносова — Гельмгольца, существует три типа колбочек. Каж­ дому из них свойствен определенный пигмент, избирательно стимулируе­ мый определенным монохроматиче­ ским излучением. Синие колбочки имеют максимум спектральной чувст­ вительности в диапазоне 430—468 нм, у зеленых колбочек максимум погло­ щения находится на уровне 530 нм, а у красных — 560 нм. В то же время цветоощущение есть результат воздействия света на все три типа колбочек. Излучение любой длины волны возбуждает все колбоч­ ки сетчатки, но в разной степени (рис. 4.14). При одинаковом раздра­ жении всех трех групп колбочек воз­ никает ощущение белого цвета. Су­ ществуют врожденные и приобре­ тенные расстройства цветового зре­ ния. Около 8 % мужчин имеют вро­ жденные дефекты цветовосприятия. У женщин эта патология встречается значительно реже (около 0,5 %). Приобретенные изменения цвето­ восприятия отмечаются при заболе­ ваниях сетчатки, зрительного нерва и центральной нервной системы. В классификации врожденных расстройств цветового зрения Кри­ са—Нагеля красный цвет считается первым и обозначают его "протос" (греч. protos — первый), затем идут 4.3. Цветоощущение Цветовое зрение — способность глаза к восприятию цветов на ос­ нове чувствительности к различ­ ным диапазонам излучения види­ мого спектра. Это функция колбочкового аппарата сетчатки. Можно условно выделить три группы цветов в зависимости от дли­ ны волны излучения: длинноволно­ вые — красный и оранжевый, сред­ неволновые — желтый и зеленый, коротковолновые — голубой, синий, фиолетовый. Все многообразие цве­ товых оттенков (несколько десятков тысяч) можно получить при смеше­ нии трех основных цветов — красно­ го, зеленого, синего. Все эти оттенки способен различить глаз человека. Это свойство глаза имеет большое scanned by К. А. А. 73 Рис. 4.12. Рафаэль. Мадонна Грандука. Условный оригинал. зеленый — "дейтерос" (греч. второй) и синий — "тритос” tos — третий). Человек с ным цветовосприятием — ный трихромат scanned by К. А. А. denteios — (греч. tri­ нормаль­ нормаль­ Аномальное восприятие одного из трех цветов обозначают соответст­ венно как ирот-, дейтер- и тританомалию. Проти дейтераномалии подразделяют на три типа: тип С — 74 Рис. 4.13. Рафаэль. Мадонна Грандука. Копия, написанная художником-цветоаномалом. незначительное снижение цветовоеприятия, тип В — более глубокое на­ рушение и тип А — на грани утраты восприятия красного или зеленого цвета. scanned by К. А. А. Полное невосприятие одного из трех цветов делает человека дихрома­ том и обозначается соответственно как прот-, дейтер- или тританопия (греч. ап — отрицательная частица, 75 ет восприятие других цветов, так как в их составе отсутствует доля крас­ ного. Крайне редко встречаются монохроматы, воспринимающие только ops, opos — зрение, глаз). Людей, имеющих такую патологию, называ­ ют прот-, дейтер- и тританопами. Невосприятие одного из основных цветов, например красного, изменя­ Рис. 4.15. Дифференциально-диагностическая таблица из набора полихроматиче­ ских таблиц Рабкина. Нормальные трихроматы различают в таблице цифру 9, протанопы и дейтеранопы — цифру 5. scanned by К. А. А. 76 Оценка цветоразличителыюй спо­ собности глаза. Исследование прово­ дят на специальных приборах — аномалоскопах или с помощью поли­ хроматических таблиц. Общеприня­ тым считается метод, предложенный Е. Б. Рабкиным, основанный на ис­ пользовании основных свойств цвета. Цвет характеризуется тремя каче­ ствами: один из трех основных цветов. Еще реже, при грубой патологии колбочкового аппарата, отмечается ахромазия — черно-белое восприятие мира. Врожденные нарушения цве­ товосприятия обычно не сопровож­ даются другими изменениями глаза, и обладатели этой аномалии узнают о ней случайно при медицинском обследовании. Такое обследование является обязательным для водите­ лей всех видов транспорта, людей, работающих с движущимися меха­ низмами, и при ряде профессий, ко­ гда требуется правильное различе­ ние цветов. • цветовым тоном, который явля­ ется основным признаком цвета и зависит от длины световой волны; Рис. 4.16. Дифференциально-диагностическая таблица Рабкина. Нормальные трихроматы различают в таблице цифры I, 3, 6 (136), протанопы — 69, дейтеранопы — 68 scanned by К. А. А. 77 • насыщенностью, определяемой долей основного тона среди при­ месей другого цвета; • яркостью, или светлотой, которая проявляется степенью близости к белому цвету (степень разведения белым цветом). Диагностические таблицы по­ строены по принципу уравнения кружочков разного цвета по яркости и насыщенности. С их помощью обозначены геометрические фигуры и цифры ("ловушки"), которые видят и читают цветоаномалы. В то же вре­ мя они не замечают цифру или фи­ гурку, выведенную кружочками од­ ного цвета. Следовательно, это и есть тот цвет, который не воспринимает обследуемый. Во время исследова­ ния пациент должен сидеть спиной к окну. Врач держит таблицу на уровне его глаз на расстоянии 0,5—1 м. Ка­ ждая таблица экспонируется 5 с. Дольше можно демонстрировать только наиболее сложные таблицы (рис. 4.15, 4.16). При выявлении нарушений цвето­ ощущения составляют карточку об­ следуемого, образец которой имеется в приложениях к таблицам Рабкина. Нормальный трихромат прочитает все 25 таблиц, аномальный трихро­ мат типа С — более 12, дихромат — 7-9. При массовых обследованиях, предъявляя наиболее трудные для распознавания таблицы из каждой группы, можно весьма быстро обсле­ довать большие контингенты. Если обследуемые четко распознают на­ званные тесты при троекратном по­ вторе, то можно и без предъявления остальных сделать заключение о на­ личии нормальной трихромазии. В том случае, если хотя бы один из этих тестов не распознан, делают вывод о наличии цветослабости и для уточне­ ния диагноза продолжают предъяв­ ление всех остальных таблиц. Выявленные нарушения цвето­ ощущения оценивают по таблице как цветослабость 1, II или III степе­ scanned by К. А. А. ни соответственно на красный (про­ тодефицит), зеленый (дейтеродефицит) и синий (тритодефицит) цвета либо цветослепоту — дихромазия (прот-, дейтер- или тританопия). С це­ лью диагностики расстройств цвето­ ощущения в клинической практике также используют пороговые табли­ цы, разработанные Е. Н. Юстовой и соавт. для определения порогов цветоразличения (цветосилы) зритель­ ного анализатора. С помощью этих таблиц определяют способность уло­ вить минимальные различия в тонах двух цветов, занимающих более или менее близкие позиции в цветовом треугольнике. 4.4. Бинокулярное зрение Бинокулярное зрение — воспри­ ятие окружающих предметов дву­ мя глазами (от лат. bi — два, ocu­ lus — глаз) — обеспечивается в корковом отделе зрительного ана­ лизатора благодаря сложнейшему физиологическому механизму зре­ ния — фузии, т. е. слиянию зри­ тельных образов, возникающих отдельно в каждом глазу (моноку­ лярное изображение), в единое со­ четанное зрительное восприятие. Единый образ предмета, воспри­ нимаемого двумя глазами, возможен лишь в случае попадания его изобра­ жения на так называемые идентич­ ные, или корреспондирующие, точ­ ки сетчатки, к которым относятся центральные ямки сетчатки обоих глаз, а также точки сетчатки, распо­ ложенные симметрично по отноше­ нию к центральным ямкам (рис. 4.17). В центральных ямках со­ вмещаются отдельные точки, а па ос­ тальных участках сетчатки коррес­ пондируют рецепторные поля, имеющие связь с одной ганглиозной клеткой. В случае проецирования изображения объекта на несиммет­ ричные, или так называемые диспа­ ратные, точки сетчатки обоих глаз возникает двоение изображения — диплопия. Бинокулярное зрение формирует­ ся постепенно и достигает полного развития к 7—15 годам. Оно возмож­ но лишь при определенных услови­ ях, причем нарушение любого из них может стать причиной расстройства бинокулярного зрения, вследствие чего характер зрения становится ли­ бо монокулярным (зрение одним глазом), либо одновременным, при котором в высших зрительных цен­ трах воспринимаются импульсы то от одного, то от другого глаза. Моно­ кулярное и одновременное зрение позволяет получить представление лишь о высоте, ширине и форме предмета без оценки взаиморасполо­ жения предметов в пространстве по глубине. Основной качественной характе­ ристикой бинокулярного зрения яв­ ляется глубинное стереоскопическое видение предмета, позволяющее оп­ ределить его место в пространстве, ^деть рельефно, глубинно и объем­ но. Образы внешнего мира воспри­ нимаются трехмерными. При бино- кулярном зрении расширяется поле зрения и повышается острота зрения (на 0,1—0,2 и более). При монокулярном зрении чело­ век приспосабливается и ориентиру­ ется в пространстве, оценивая вели­ чину знакомых предметов. Чем даль­ ше находится предмет, тем он кажет­ ся меньше. При повороте головы расположенные на разном расстоя­ нии предметы смещаются относи­ тельно друг друга. При таком зрении труднее всего ориентироваться среди находящихся вблизи предметов, на­ пример трудно попасть концом нит­ ки в ушко иголки, налить воду в ста­ кан ит. п. Отсутствие бинокулярно­ го зрения ограничивает профессио­ нальную пригодность человека. Для формирования нормального (устойчивого) бинокулярного зрения необходимы следующие условия: • Достаточная острота зрения обоих глаз (не менее 0,4), при которой формируется четкое изображение предметов на сетчатке. • Свободная подвижность обоих глазных яблок. Именно нормаль­ ный тонус всех двенадцати глазо­ двигательных мышц обеспечивает необходимую для существования бинокулярного зрения параллель­ ную установку зрительных осей, когда лучи от рассматриваемых предметов проецируются на цен­ тральные области сетчатки. Такое положение глаз обеспечивает ортофорию (греч. optos — прямой, foros — несущий). В природе ортофория наблюдается достаточно редко, в 70—80 % случаев встреча­ ется гетерофория (греч. geteros — другой), считающаяся проявлени­ ем скрытого косоглазия. Это со­ стояние обоих глаз характеризует­ ся тем, что в покос они могут при­ нимать такое положение, при ко­ тором зрительная ось одного глаза отклоняется или кнутри (эзофория), или кнаружи (экзофория), или кверху (гиперфория), или книзу (гипофория). Причиной ге- Рис. 4.17. Корреспондирующие точки сетчатки (f, а, Ь) правого и левого глаза. scanned by К. А. А. 79 терофории считается неодинако­ вая сила действия глазодвигатель­ ных мышц, т. е. мышечный дисба­ ланс. Однако в отличие от явного косоглазия при гетерофории со­ храняется бинокулярное зрение благодаря существованию фузионного рефлекса. В ответ на появле­ ние физиологического двоения из коры головного мозга поступает сигнал, мгновенно корригирую­ щий тонус глазодвигательных мышц, и два изображения предме­ та сливаются в единый образ. Па­ тология глазодвигательного аппа­ рата является одной из основных причин утраты бинокулярного зрения. Степень гетерофории, вы­ ражаемая в призменных диоптри­ ях, определяется величиной от­ клонения зрительной линии одно­ го из глаз от точки фиксации. • Равные величины изображений в обоих глазах — изейкония. Следу­ ет отметить, что при неравенстве величин изображений (анизейкопия) 1,5—2,5 % возникают непри­ ятные субъективные ощущения в глазах (астенопические явления), а при анизейконии 4—5 % и более бинокулярное зрение практически невозможно. Разные по величине изображения возникают при анизомстропии — разной рефракции двух глаз. • Нормальная функциональная спо­ собность сетчатки, проводящих путей и высших зрительных цен­ тров. • Расположение двух глаз в одной фронтальной и горизонтальной плоскости. При смещении одного глаза во время травмы, а также в случае развития воспалительного или опухолевого процесса в орби­ те нарушается симметричность со­ вмещения полей зрения, утрачи­ вается стереоскопическое зрение. Первый заключается в надавлива­ нии пальцем на глазное яблоко в об­ ласти век, когда глаз открыт. При этом появляется двоение, если у па­ циента имеется бинокулярное зре­ ние. Это объясняется тем, что при смещении одного глаза изображение фиксируемого предмета переместит­ ся на несимметричные точки сет­ чатки. Второй способ — опыт с каранда­ шами, или так называемая проба с промахи ван ием, в ходе которой на­ личие или отсутствие бинокулярности выявляют с помощью двух обыч­ ных карандашей. Пациент держит один карандаш вертикально в вытя­ нутой руке, врач — другой в том же положении. Наличие бинокулярного зрения у пациента подтверждается в том случае, если при быстром движе­ нии он попадает кончиком своего карандаша в кончик карандаша врача. Третий способ — проба с "дырой в ладони". Одним глазом пациент смотрит вдаль через свернутую из бу­ маги трубочку, а перед вторым гла­ зом помещает свою ладонь на уровне конца трубочки. При наличии бино­ кулярного зрения происходит нало­ жение изображений и пациент видит в ладони отверстие, а в нем предме­ ты, видимые вторым глазом. Четвертый способ — проба с уста­ новочным движением. Для этого па­ циент сначала фиксирует взгляд обо­ ими глазами на близко расположен­ ном предмете, а затем один глаз за­ крывает ладонью, как бы "выключая" его из акта зрения. В большинстве случаев глаз отклоняется к носу или кнаружи. Когда глаз открывают, он, как правило, возвращается на исход­ ную позицию, т. е. совершает уста­ новочное движение. Это свидетель­ ствует о наличии у пациента биноку­ лярного зрения. Для более точного определения характера зрения (монокулярное, од­ новременное, неустойчивое и устой­ чивое бинокулярное) в клинической практике широко используют апиа- Существует несколько простых способов определения бинокулярно­ го зрения без использования прибо­ ров. сп scanned by К. А. А. ратные методы исследования, в част­ ности общепринятую методику Белостоцкого — Фридмана с примене­ нием четырехточечного прибора "Цветотест ЦТ-1” (Россия). На его экране светятся четыре точки: белая, красная и две зеленые. Обследуемый смотрит через очки с красным стек­ лом перед правым глазом и зеленым перед левым. В зависимости от того, какие ответы выдает пациент, нахо­ дясь на расстоянии 5 м, можно точно установить наличие или отсутствие у него бинокулярного зрения, а также определить ведущий (правый или ле­ вый) глаз. С целью определения стереоско­ пического зрения часто применяют "Fly''-стереотест (с изображением мухи) фирмы "Titmus Optical" (США). Для установления величины анизейконии используют фазоразделитель­ ный гаплоскоп. В ходе исследования пациенту предлагают объединить два полукруга в полный бесступенчатый круг, меняя величину одного из по­ лукругов. За величину имеющейся у пациента анизейконии принимают процентное отношение величины полукруга для правого глаза к вели­ чине полукруга для левого глаза. Аппаратные методы исследования стереоскопического зрения широко используют в детской практике при диагностике и лечении косоглазия. (глаукома, поражения ЦНС, болезни печени, гиповитаминозы, авитами­ нозы и т. д.). Светоощущение явля­ ется первой, самой древней функци­ ей световоспринимающих клеток и органов. У человека при наступле­ нии слепоты светоощущение в срав­ нении с другими функциями глаза исчезает в последнюю очередь. Световосприятие (чувствитель­ ность глаза к свету) индивидуально и в каждом конкретном случае нахо­ дится в прямой зависимости от со­ стояния сетчатки и концентрации в ней светочувствительного вещества. Кроме того, оно определяется об­ щим состоянием зрительно-нервно­ го аппарата, в первую очередь уров­ нем возбудимости нервной ткани. Принято различать абсолютную светочувствительность, характери­ зующуюся порогом раздражения, или, другими словами, порогом воспри­ ятия света, и различительную свето­ чувствительность, характеризую­ щуюся порогом различения, т. е. поро­ гом восприятия предельной (мини­ мальной) разницы яркости света ме­ жду двумя освещенными объектами, что позволяет отличать их от окру­ жающего фона. При этом и порог раздражения, и порог различения об­ ратно пропорциональны степени светоощущения, т. е. чем меньше воспринимаемый глазом минимум света или улавливаемая разница в его яркости, тем выше световая чувстви­ тельность. Фоторецепторы сетчатки глаз'а человека возбуждаются уже при наличии 1 кванта света, но ощуще­ ние света возникает только при на­ личии 5—8 квантов света. Следует уточнить, что, для того чтобы сетчатка была способна даже к самому малому световосприятию, длина волны световых лучей, исхо­ дящих от объекта, должна обязатель­ но находиться в пределах видимого излучения и, кроме того, продолжи­ тельность и интенсивность раздра­ жения, а также величина объекта должны быть доступны для их вос­ приятия сетчаткой. 4.5. Светоощущение Светоощущенис является ей палочкового аппарата Это способность глаза к ятию света и различению его яркости. функци­ сетчатки. воспри­ степеней Светоощущение считается наибо­ лее чувствительной функцией органа зрения, изменения которой раньше, чем изменения других функний, вы­ являют при различных патологиче­ ских процессах, и они, таким обра­ зом, служат ранними критериями диагностики многих заболеваний 81 scanned ЬуК. А. А. темненной комнате эти цветные квадратики показывают пациенту на расстоянии 40—50 см от его глаза. В норме через 30—40 с обследуемый различает желтый, а затем голубой квадраты. При нарушении светоощущения вместо желтого квадрата па­ циент видит светлое пятно, а голубой квадрат вообще не выявляет. Более точное определение свето­ чувствительности производят на ре­ гистрирующем полуавтоматическом адаптометре. Исследование выпол­ няют в темноте, длительность его 50—60 мин. Сначала обследуемый максимально адаптируется к свету. В течение 10 мин он смотрит на осве­ щенный экран, а затем погружается в полную темноту. Пациенту предъ­ является слабо освещенный тест, яр­ кость которого постепенно увеличи­ вается. Когда обследуемый различит тест, он нажимает па кнопку. На бланке регистрирующего устройства ставится точка. Яркость теста изме­ няют сначала через 2—3 мин, а затем с интервалом 5 мин. По прошествии 60 мин исследование заканчивают. Соединив точки на регистрацион­ ном бланке, исследователь получает кривую световой чувствительности обследуемого. Наиболее частыми расстройства­ ми сумеречного зрения считаются симптоматическая и функциональ­ ная гемералопия (от греч. hemera — днем, aloos — слепой, ops — глаз). В народе это состояние получило на­ звание "куриная слепота" по образу и подобию зрения дневных птиц, не видящих в темноте. Причиной симптоматической гемералопии являются поражения фо­ торецепторов сетчатки, нередко со­ провождающие различные органиче­ ские заболевания сосудистой обо­ лочки, сетчатки и зрительного нерва (глаукома, невриты зрительного нер­ ва и пигментные дегенерации сетчат­ ки). Функциональная гемералопия считается характерным симптомом гиповитаминоза Айв большинстве случаев клинически проявляется Способность глаза проявлять све­ товую чувствительность при различ­ ной освещенности называется адап­ тацией. Именно эта функция органа зрения позволяет сохранять высокую светочувствительность и одновре­ менно предохранять фоторецепторы сетчатки от перенапряжения. Принято различать световую адап­ тацию, определяющую максималь­ ное количество света, воспринимае­ мого глазом, и темновую, или так на­ зываемую абсолютную, адаптацию, определяющую соответственно ми­ нимум воспринимаемого глазом све­ та. Длительность обоих видов адап­ тации глаза во многом зависит от уровня предшествующей освещен­ ности. Когда глаз адаптируется к воз­ росшей яркости света (световая адаптация), чувствительность фото­ рецепторов сетчатки особенно ин­ тенсивно снижается в первые секун­ ды и достигает нормальных значений к концу 1-й минуты. При переходе в условия понижен­ ной освещенности зрительный ана­ лизатор нуждается в темновой адап­ тации. Световая чувствительность фоторецепторов относительно быст­ ро увеличивается, через 20—30 мин процесс замедляется, и лишь спустя 50—60 мин адаптация достигает сво­ его максимума. Простым методом исследования световой чувствительности является проба Кравкова, основанная на фе­ номене Пуркинье, который заключа­ ется в том, что в условиях понижен­ ной освещенности происходит пере­ мещение максимума яркости цветов от красной части спектра к сине­ фиолетовой. Днем красный мак и синий василек кажутся одинаково яркими, а в сумерках мак становится почти черным, а василек восприни­ мается как светло-серое пятно. Для проведения пробы Кравкова — Пуркинье на углы квадрата размером 20 х 20 см, сделанного из черного картона, наклеивают 4 квадратика размером 3 х 3 см из голубой, жел­ той, красной и зеленой бумаги. В за­ 82 scanned by К. А. А. развитием ксеротических бляшек на конъюнктиве у лимба. Эта форма за­ болевания хорошо поддается лече­ нию витаминами А и группы В. Ино­ гда гемералопия имеет характер вро­ жденного семейпо-наследственного заболевания неясной этиологии, при котором изменения на глазном дне отсутствуют. Вопросы для самоконтроля 1. Назовите 5 основных функций орга­ на зрения. 2. Какова острота зрения у пациента, если он видит первую строку таблицы Голо­ вина — Сивцева с расстояния 1, 2 и 3 м? 3. Дайте определение понятию "моле зрения". 4. Что такое скотома и как ее опреде­ лить? Назовите виды скотом. 5. Что такое слепое пятно? 6. При какой патологии возникают сим­ метричные дефекты в поле зрения? 7. В чем суть трехкомпонентной теории цвеговосприятия? 8. Назовите основные признаки цвета. 9. Какие формы нарушений цветового зрения вы знаете? 10. Какие профессии противопоказаны людям с нарушенным цветоощуще­ нием? 11. Что такое бинокулярное зрение? В чем его особенности? 12. Как человек видит при наличии мо­ нокулярного зрения? 13. Какие условия необходимы для фор­ мирования устойчивого бинокуляр­ ного зрения? 14. Дайте объяснение понятиям "ортофория" и "гетерофория". 15. Что такое изейкония и анизейкония? Что происходит при анизейконии? 16. Дайте определение световой и темновой адаптации. 17. При каких заболеваниях снижается темновая адаптация? Глава 5 ОПТИЧЕСКАЯ СИСТЕМА И РЕФРАКЦИЯ ГЛАЗА Страница здесь похожа на окно. Открывшему увидеть мир дано. Р. Гамзатов 5.1. Оптическая система глаза Для оценки преломляющей спо­ собности любой оптической системы используют условную единицу — ди­ оптрию (сокращенно — дптр). За I дптр принята сила линзы с глав­ ным фокусным расстоянием в I м. Диоптрия (D) — величина, обратная фокусному расстоянию (F): Глаз человека представляет собой сложную оптическую систему, ко­ торая состоит из роговицы, влаги передней камеры, хрусталика и стекловидного тела. Преломляю­ щая сила глаза зависит от величи­ ны радиусов кривизны передней поверхности роговицы, передней и задней поверхностей хрусталика, расстояний между ними и показа­ телей преломления роговицы, хру­ сталика, водянистой влаги и стек­ ловидного тела. Оптическую силу задней поверхности роговицы не учитывают, поскольку показатели преломления ткани роговицы и влаги передней камеры одинаковы (как известно, преломление лучей возможно лишь на границе сред с разл и ч 11 ы м и коэфф и ци е нта м и преломления). Следовательно, линза с фокусным расстоянием 0,5 м обладает прелом­ ляющей силой 2,0 дптр, 2 м — 0,5 дптр и т. д. Преломляющую силу выпуклых (собирающих) линз обо­ значают знаком "плюс", вогнутых (рассеивающих) — знаком "минус”, а сами линзы называют соответствен­ но положительными и отрицатель­ ными. Существует простой ирием, с по­ мощью которого можно отличить положительную линзу от отрица­ тельной. Для этого линзу нужно рас­ положить па расстоянии нескольких сантиметров от глаза и передвигать ес, например, в горизонтальном на­ правлении. При рассматривании ка­ кого-либо предмета через положи­ тельную линзу его изображение бу­ дет смещаться в сторону, противопо­ ложную движению линзы, а через от­ рицательную, наоборот, — в ту же сторону. Для проведения расчетов, связан­ ных с оптической системой глаза, предложены упрощенные схемы этой системы, основанные на сред­ них величинах оптических констант, полученных при измерении большо­ го количества глаз. На рис. 5.1 пред­ ставлен схематический глаз, нредло- Условно можно считать, что пре­ ломляющие поверхности глаза сферичны и их оптические оси совпада­ ют, т. е. глаз является центрирован­ ной системой. В действительности же в оптической системе глаза име­ ется много погрешностей. Так, рого­ вица сферична только в центральной зоне, показатель преломления на­ ружных слоев хрусталика меньше, чем внутренних, степень преломле­ ния лучей в двух взаимно перпенди­ кулярных плоскостях неодинакова. Кроме того, оптические характери­ стики в разных глазах существенно различаются, причем точно опреде­ лить их нелегко. Все это затрудняет вычисление оптических констант глаза. scanned by К. А. А. 84 Рис. гир 5.1. Схематический глаз, предложенный A. GuIIstrand. жениый A. GuIIstrand в 1909 г. Видио, что передняя и задняя главные плос­ кости пересекают оптическую ось глаза на расстоянии соответственно 1,47 и 1,75 мм от вершины роговицы. Условно можно считать, что эти плоскости расположены в одном месте — на расстоянии 1,6 мм от вер­ шины роговицы. Переднее и заднее фокусные рас­ стояния, если их отсчитывать от и до главных плоскостей, равны соот­ ветственно 16,78 и 22,42 мм. Чаще, однако, определяют передневер­ шинное и задневершинное фокус­ ные расстояния, т. е. положение главных фокусов относительно вер­ шины роговицы. Эти расстояния равны соответственно 15,31 и 24,17 мм. Предложены и более простые схе­ мы оптической системы глаза, в ко­ торых имеется только одна прелом­ ляющая поверхность — передняя по­ верхность роговицы и одна среда — усредненная внутриглазная среда. Такой глаз называют редуцирован­ ным. Наиболее удачным является схе­ матический редуцированный глаз, предложенный В. К. Вербицким в 1928 г. Его основные характеристи­ ки: главная плоскость касается вер­ шины роговицы; радиус кривизны последней 6,82 мм; длина переднезадней оси 23,4 мм; радиус кривизны сетчатки 10,2 мм; показатель пре­ ломления внутриглазной среды 1,4; общая преломляющая сила 58,82 дптр. Как и другим оптическим систе­ мам, глазу свойственны различные аберрации (от лат. aberratio — откло­ нение) — дефекты оптической сис­ темы глаза, приводящие к сниже­ нию качества изображения объекта на сетчатке. Вследствие сфериче­ ской аберрации лучи, исходящие из точечного источника света, собира­ ются не в точке, а в некоторой зоне 85 scanned by К. А. А. в "нормальных” глазах с целью ее коррекции и достижения так назы­ ваемого суперзрения (например, с помощью лазера). 5.2. Физическая и клиническая рефракция глаза Как отмечалось выше, в физике рефракцией оптической системы на­ зывают ее преломляющую силу, вы­ раженную в диоптриях. Физическая рефракция глаза человека, по данным разных исследователей, варьирует от 51,8 до 71,3 дптр. Однако для получения четкого изображения важна не только пре­ ломляющая сила оптической систе­ мы глаза сама по себе, но и ее спо­ собность фокусировать лучи на сет­ чатке. В связи с этим в офтальмоло­ гии используют понятие клиническая рефракция, под которой понимают соотношение между преломляющей силой и положением сетчатки или, что то же самое, между задним фо­ кусным расстоянием оптической системы и длиной переднезадней оси глаза. Различают клиническую реф­ ракцию двух видов — статическую и динамическую. Статическая рефракция характе­ ризует способ получения изображе­ ний на сетчатке в состоянии макси­ мального расслабления аккомодации (подробнее эта функция, позволяю­ щая менять преломляющую способ­ ность глаза, будет рассмотрена да­ лее). Нетрудно заметить, что стати­ ческая рефракция — это условное понятие, отражающее лишь струк­ турные особенности глаза как опти­ ческой камеры, формирующей изо­ бражение на сетчатке. Для правильного решения мно­ гих вопросов, связанных со зри­ тельной деятельностью в естест­ венных условиях, необходимо иметь представление о функцио­ нальных особенностях оптической системы глаза. Судить о них позво­ ляет динамическая рефракция, под Рис. 5.2. Хроматическая аберрация глаза. F, — фокус для сине-зеленых лучей; F2 — фокус для красных лучей (Н — гиперметропия, Em — эмметропия, М — миопия). на оптической оси глаза. В резуль­ тате этого на сетчатке образуется круг светорассеяния. Глубина этой зоны для "нормального” человече­ ского глаза колеблется от 0,5 до 1,0 дптр. В результате хроматической абер­ рации лучи коротковолновой части спектра (сине-зеленые) пересекают­ ся в глазу на меньшем расстоянии от роговицы, чем лучи длинноволно­ вой части спектра (красные). Ин­ тервал между фокусами этих лучей в глазу может достигать 1,0 дптр (рис. 5.2). Практически во всех глазах име­ ется еще одна аберрация, обуслов­ ленная отсутствием идеальной сфе­ ричности преломляющих поверхно­ стей роговицы и хрусталика. Асфе­ ричность роговицы, например, мо­ жет быть устранена с помощью ги­ потетической иластинки, которая, будучи наложена на роговицу, пре­ вращает глаз в идеальную сфериче­ скую систему. Отсутствие же сфе­ ричности приводит к неравномер­ ному распределению света на сет­ чатке: светящаяся точка образует на сетчатке сложное изображение, на котором могут выделяться участки максимальной освещенности. В по­ следние годы активно изучается влияние указанной аберрации на максимальную остроту зрения даже 86 scanned by К. А. А. размерный, opsis — зрение), этот фо­ кус совпадает с сетчаткой, при несо­ размерных видах клинической реф­ ракции, или аметропиях (от греч. ametros — несоразмерный), — не совпадает. При близорукости (мио­ пии) лучи фокусируются впереди сет­ чатки, а при дальнозоркости (гиперметропии) — позади нее (рис. 5.3). Теоретически несоразмерность клинической рефракции может быть обусловлена двумя основными при­ чинами: несоответствием физиче­ ской рефракции длине глаза и, на­ оборот, несоответствием длины глаза которой понимают преломляющую силу оптической системы глаза от­ носительно сетчатки при действую­ щей аккомодации. 5.3. Статическая рефракция глаза. Эмметропия и аметропии Статическая рефракция определя­ ется положением заднего главного фокуса оптической системы глаза от­ носительно сетчатки. При соразмер­ ной клинической рефракции, или эмметропии (от греч. emmetros — со­ Рис. 5.3. Положение дальнейшей точки ясного зрения (R) в глазу с эмметропической (Е), миопической (М) и гиперметропичсской (Н) рефракциями (F — задний главный фокус). Вид клинической рефракции в данном примере зависит только от длины глаза. 87 scanned by К. А. А. Рис. 5.4. Ход лучей при астигматизме и проекция фигур светорассеяния на оптиче­ ской оси (случай сложного миопического астигматизма прямого типа). рефракции. В нервом случае аметро­ пию обозначают как рефракцион­ ную, во втором — как осевую. Аме­ тропии высокой степени, как прави­ ло, обусловлены значительными от­ клонениями величины переднезад­ ней оси от "нормальных" размеров в сторону увеличения (при миопии) или уменьшения (при гиперметропии). В общем аметропии следует рас­ сматривать как результат дискорреляции между оптическим и анатоми­ ческим компонентами глаза. В такой лискорреляции в первую очередь "повинна" длина оси глаза, которая более изменчива, чем его прелом­ ляющая сила. Исходя из этого, мож­ но говорить, что чем рефракция гла­ за слабее, тем он короче, чем реф­ ракция сильнее, тем глаз длиннее, т. е. гиперметропический глаз корот­ кий, а миопический — длинный. В клинической практике о степе­ ни аметропии судят по силе линзы, которая ее корригирует и искусст­ венно превращает глаз в эммегропический. Вследствие этого миопиче­ скую рефракцию, которую следует исправлять с помощью рассеиваю­ щей линзы, обычно обозначают зна­ ком "минус", а гиперметропическую — знаком “плюс". В физическом смыс­ ле при миопии имеется относитель­ ный избыток, а при гиперметропии — недостаток преломляющей силы глаза. При аметропиях в условиях мак­ симального расслабления аккомода­ ции изображение па сетчатке объек­ та, находящегося в бесконечности, бывает нечетким: каждая деталь изо­ бражения образует на сетчатке не точку, а круг, называемый кругом светорассеяния. В том случае, если оптическая сис­ тема глаза не сферичная, то такую рефракцию называют астигматизмом (от греч. astigmatism: а — отрицатель­ ная приставка, stigma — точка). При астигматизме имеется сочетание раз­ личных рефракций или разных степе­ ней одной рефракции. В этом случае различают два главных взаимно пер­ пендикулярных сечения, или мери­ диана: в одном из них преломляющая сила наибольшая, в другом — наи­ меньшая. Общий астигматизм скла­ дывается из роговичного и хрусталикового, хотя, как правило, основной причиной астигматизма является на­ рушение сферичности роговицы. Астигматизм называют правиль­ ным, если в каждом из главных мери­ дианов преломляющая сила остается практически постоянной, а переход рефракции от одного главного мери­ диана к другому происходит плавно и напоминает синусоиду, наиболее выступающие точки которой и соот­ ветствуют главным меридианам. Правильный астигматизм обычно бывает врожденным, а неправиль­ ный чаще всего является следствием каких-либо заболеваний роговицы и, реже, хрусталика. Следует отметить, что в клинической практике очень редко наблюдаются случаи полного отсутствия астигматизма. Как прави­ ло, при детальном исследовании "хорошовидящих" глаз (папример, с по­ мощью рефракто- и офтальмомет­ рии, которые будут описаны ниже) выявляют правильный астигматизм в пределах 0,5—0,75 дптр, который практически не влияет на остроту зрения, поэтому его называют физио­ логическим. В тех случаях, когда клиническая рефракция обоих главных меридиа/нов одинакова, говорят о сложном астигматизме. При смешанном астиг­ матизме один из меридианов имеет гиперметропическую рефракцию, другой — миопическую. При про­ стом астигматизме рефракция одно­ го из меридианов эмметропическая. Ход лучей при астигматизме наибо­ лее удачно описывается коноидом Штурма (рис. 5.4). Форма фигуры светорассеяния зависит от места сече­ ния коноида плоскостью, перпенди­ кулярной оптической оси. В глазу та­ кой "плоскостью" является сетчатка. В зависимости от положения сет­ чатки относительно фокальных ли­ ний различают следующие виды ас­ тигматизма (рис. 5.5): Рис. 5.5. Положение сетчатки относи­ тельно фокальных линий коноида при различных видах астигматизма (НН, Н, МН, М, ММ — при сложном гиперметропическом, простом гиперметропическом, смешанном, простом и сложном миопическом астигматизме соответст­ венно). ет эмметропическую рефракцию, другой — гиперметропическую, сетчатка совпадает с передней фо­ кальной линией; смешанный (МН) — один из глав­ ных меридианов имеет гиперме­ тропическую рефракцию, другой — миопическую, сетчатка располо­ жена между фокальными ли­ ниями; простой миопический (М) — один из главных меридианов имеет эммстропическую рефракцию, дру­ • сложный гиперметропический (ЫН) — оба главных меридиана имеют гиперметропическую реф­ ракцию разной величины, сетчат­ ка находится спереди от фокаль­ ных линий; • простой гиперметропический (Н) — один из главных меридианов име89 scanned by К. А. А. дианов —3,5 и +1,0 дптр степень ас­ тигматизма будет равна: —3,5 — + 1,0 = 4,5 дптр. Для сопоставления астигматизма со сферическими видами рефракции используют понятие "сферический эквивалент". Это средняя арифмети­ ческая рефракция двух главных ме­ ридианов астигматической системы. Так, в приведенных выше примерах данный показатель составит соответ­ ственно —2,5; +1,75 и —1,25 дптр. гой — миопическую, сетчатка сов­ падает с задней фокальной ли­ нией; • сложный миопический (ММ) — оба главных меридиана имеют миопическую рефракцию разной величины, сетчатка расположена позади фокальных линий. Особенность зрения при астигма­ тизме состоит в том, что в зависимо­ сти от рефракции и расположения главных меридианов пациент поразному видит линии различной ориентации. Главные меридианы астигматиче­ ского глаза принято обозначать в со­ ответствии с так называемой шкалой ТАБО — градусной полукруговой шкалой, отсчет но которой произво­ дят против часовой стрелки (анало­ гичную шкалу используют в специ­ альных пробных оправах, предназна­ ченных для проверки зрения и под­ бора очков). В зависимости от положения глав­ ных меридианов различают три типа астигматизма глаза — прямой, обрат­ ный и с косыми осями. При прямом астигматизме направление меридиа­ на, обладающего наибольшей пре­ ломляющей силой, ближе к верти­ кальному, а при обратном — к гори­ зонтальному. Наконец, при астигма­ тизме с косыми осями оба главных ме­ ридиана лежат в секторах, удаленных от указаных направлений. О степени астигматизма судят по разности рефракции в двух главных меридианах. Принцип расчета степе­ ни астигматизма можно проиллюст­ рировать следующими примерами. Если главные меридианы имеют миопическую рефракцию, равную соответственно -4,0 и —1,0 дптр, то степень астигматизма составит —4,0-------1,0 = 3,0 дптр. В том случае, когда главные меридианы имеют гиперметропическую рефракцию +3,0 и +0,5 дптр, степень астигматизма будет равна: +3,0 —1-0,5 = 2,5 дптр. Наконец, при смешанном астигма­ тизме и рефракции главных мери­ 5.4. Формирование оптической системы глаза Рассмотрение органа зрения раз­ личных животных в экологическом аспекте свидетельствует о приспосо­ бительном характере рефракции, т. е. о гаком формировании глаза как оптической системы, которое обес­ печивает данному виду животного оптимальную зрительную ориенти­ ровку в соответствии с особенностя­ ми его жизнедеятельности и среды обитания. По-видимому, не случай­ ным, а исторически и экологически обусловленным является тот факт, что у человека отмечается преимуще­ ственно рефракция, близкая к эмметропии, наилучшим образом обеспе­ чивающая отчетливое видение и да­ леко, и близко расположенных пред­ метов в соответствии с многообрази­ ем его деятельности. Наблюдающееся у большинства взрослых людей закономерное при­ ближение рефракции к эмметропии находит выражение в высокой обрат­ ной корреляции между анатомиче­ ским и оптическим компонентами глаза: в процессе его роста проявля­ ется тенденция к сочетанию более значительной преломляющей силы оптического аппарата с более корот­ кой переднезадней осью и, наоборот, более низкой преломляющей силы с более длинной осью. Следовательно, рост глаза — это регулируемый про­ цесс. Под ростом глаза следует пони­ мать не простое увеличение его раз90 scanned by К. А. А. Т а б л и ц а 5.1. Возрастная динамика некоторых анатомо-оптических показателей меров, а направленное формирова­ ние глазного яблока как сложной оп­ тической системы под влиянием ус­ ловий внешней среды и наследствен­ ного фактора с его видовой и инди­ видуальной характеристикой. Из двух компонентов — анатоми­ ческого и оптического, сочетанием которых определяется рефракция гла­ за, значительно более "подвижным" является анатомический (в частности, величина переднезадней оси). Через него главным образом и реализуются ^регулирующие влияния организма на формирование рефракции глаза. Установлено, что у новорожден­ ных глаза, как правило, имеют сла­ бую рефракцию. По мере развития детей происходит усиление рефрак­ ции: степень гиперметропии умень­ шается, слабая гиперметропии пере­ ходит в эммстропию и даже в мио­ пию, эмметропические глаза в части случаев становятся близорукими. В первые 3 гола жизни ребенка происходят интенсивный рост глаза, а также увеличение рефракции рого­ вицы и длины переднезадней оси, которая к 5—7 годам достигает 22 мм, т. е. составляет примерно 95 % от размера глаза взрослого че­ ловека. Рост глазного яблока про­ должается до 14— 15 лет. К этому воз­ расту длина оси глаза приближается к 23 мм, а преломляющая сила рого­ вицы — к 43,0 дптр (табл. 5.1). По мере роста глаза вариабельность его клинической рефракции уменьша­ ется: она медленно усиливается, т. е. смещается в сторону эмметропии. В первые годы жизни ребенка пре­ обладающим видом рефракции явля­ ется дальнозоркость. По мере увели­ чения возраста распространенность дальнозоркости уменьшается, аэмметропической рефракции и близоруко­ сти увеличивается. Частота близору­ кости особенно заметно повышается, начиная с 11 — 14 лет, достигая в воз­ расте 19—25 лет примерно 30 %. На долю дальнозоркости и эмметропии в этом возрасте приходится примерно 30 и 40 % соответственно. Хотя количественные показатели распространенности отдельных ви­ дов рефракции глаз у детей, приво­ димые разными авторами, заметно варьируют, отмеченная выше общая закономерность изменения рефрак­ ции глаз по мере увеличения возрас­ та сохраняется. В настоящее время предпринима­ ются попытки установить средневоз­ растные нормы рефракции глаз у детей и использовать этот показатель для ре­ шения практических задач. Однако, как показывает анализ статистических данных, различия в величине рефрак­ ции у детей одного и того же возраста настолько значительные, что такие нормы могут быть лишь условными. 5.5. Аккомодация. Динамическая рефракция глаза В естественных условиях в соот­ ветствии с задачами зрительной дея­ тельности постоянно изменяется преломляющая сила оптики глаза, 91 scanned by К. А. А. Рис. 5.6. Механизм ак­ комодации по Гельм­ гольцу. Состояние ап­ парата аккомодации в покое (а) и напряже­ нии (б). му. В процессе аккомодации проис­ ходит сокращение циркулярных во­ локон цилиарной мышцы, круг су­ живается, в результате чего циннова связка расслабляется, а хрусталик благодаря своей эластичности при­ нимает более выпуклую форму. При этом увеличивается преломляющая способность хрусталика, что в свою очередь обеспечивает возможность четкой фокусировки на сетчатке изображений предметов, располо­ женных на достаточно близком рас­ стоянии от глаза. Таким образом, аккомодация является основой дина­ мической, т. е. меняющейся, рефрак­ ции глаза. Вегетативная иннервация аппара­ та аккомодации представляет собой сложный целостный процесс, в ко­ тором гармонично участвуют пара­ симпатический и симпатический отделы нервной системы и который нельзя сводить к простому антаго­ низму действия этих систем. Основ­ ную роль в сократительной деятель­ ности цилиарной мышцы играет па­ расимпатическая система. Симпа­ тическая система выполняет глав­ ным образом трофическую функ­ цию и оказывает некоторое тормо­ зящее действие па сократительную способность цилиарной мышцы. Однако это вовсе не означает, что симпатический отдел нервной сис­ темы управляет аккомодацией для дали, а парасимпатический — акко­ модацией для близи. Такая концеп­ ция упрощает истинную картину и создает ложное представление о су- т. е. действует не статическая, а ди­ намическая рефракция глаза. В ос­ нове таких изменений рефракции лежит механизм аккомодации. Динамическая рефракция и акко­ модация глаза — это очень близкие, но не идентичные понятия: первое шире. Аккомодация представляет со­ бой основной механизм динамиче­ ской рефракции глаза. Упрощая, можно сказать, что бездействующая аккомодация плюс сетчатка — это статическая рефракция глаза, а дей­ ствующая аккомодация плюс сетчат­ ка — динамическая. Аккомодация (от лат. accomodatio — приспособление) — приспо­ собительная функция глаза, обес­ печивающая возможность четкого различения предметов, располо­ женных на разных расстояниях от него. Для объяснения механизма акко­ модации предложены различные (порой взаимоисключающие) тео­ рии, каждая из которых предусмат­ ривает взаимодействие таких анато­ мических структур, как цилиарное тело, циннова связка и хрусталик. Наиболее признанной является тео­ рия Гельмгольца, суть которой сво­ дится к следующему (рис. 5.6). При зрении вдаль цилиарная мышца расслаблена, а циннова связка, со­ единяющая внутреннюю поверх­ ность цилиарного тела и экватори­ альную зону хрусталика, находится в натянутом состоянии и таким об­ разом не дает возможности хруста­ лику принять более выпуклую фор­ 92 scanned by К. А. А. шествовании двух относительно изолированных аппаратов аккомо­ дации. Между тем аккомодация — это единый механизм оптической установки глаза к объектам, находя­ щимся на разном расстоянии, в ко­ тором всегда участвуют, взаимодей­ ствуя, и парасимпатический, и сим­ патический отделы вегетативной нервной системы. Учитывая изло­ женное выше, целесообразно разли­ чать положительную и отрицатель­ ную аккомодацию, или соответст­ венно аккомодацию для близи и для дали, рассматривая и первую, и вто­ рую как активный физиологиче­ ский процесс. Динамическую рефракцию можно рассматривать как функциональную систему, работа которой основана па принципе саморегуляции и на­ значение которой — обеспечивать четкое фокусирование изображений на сетчатке, несмотря на изменение расстояния от глаза до фиксируемо­ го объекта. Если при определенном /расстоянии до предмета кривизна хрусталика окажется недостаточной для получения четкой проекции изображения на сетчатке, то инфор­ мация об этом но каналам обратной связи поступит в центр иннервации аккомодации. Оттуда к цилиарной мышце и хрусталику будет направ­ лен сигнал на изменение его пре­ ломляющей силы. В результате со­ ответствующей коррекции изобра­ жение предмета в глазу совпадет с плоскостью сетчатки. Как только это произойдет, будет устранена не­ обходимость в дальнейшем регули­ рующем воздействии па цилиарную мышцу. Под влиянием каких-либо возмущений может измениться ее тонус, в результате чего изображе­ ние на сетчатке расфокусируется, при этом возникает сигнал об ошиб­ ке, за которым вновь последует кор­ ректирующее воздействие па хру­ сталик. Динамическая рефракция может выступать в роли как следя­ щей (при перемещении фиксируе­ мого объекта в переднезаднем на­ scanned by К. А. А. правлении), так и стабилизирующей (при фиксации неподвижного объ­ екта) системы. Установлено, что по­ рог ощущения нечеткости изобра­ жения на сетчатке, который вызы­ вает регулирующее воздействие па цилиарную мышцу, составляет 0,2 дптр. При максимальном расслаблении аккомодации динамическая рефрак­ ция совпадает со статической и глаз устанавливается к дальнейшей точке ясного зрения. По мере усиления ди­ намической рефракции вследствие увеличения напряжения аккомода­ ции точка ясного видения все боль­ ше приближается к глазу. При мак­ симальном усилении динамической рефракции глаз оказывается уста­ новленным к ближайшей точке ясно­ го зрения. Расстояние между дальней­ шей и ближайшей точками ясного зрения определяет ширину, или об­ ласть, аккомодации (это линейная величина). При эмметропии и гиперметронии указанная область очень широка: она простирается от бли­ жайшей точки ясного зрения до бес­ конечности. Эмметроп смотрит вдаль без напряжения аккомодации. Для того чтобы ясно видеть в этом диапазоне расстояний, аккомодация гинерметропического глаза должна увеличиться на величину, равную степени аметропии, уже при рас­ сматривании предмета, находящего­ ся в бесконечности. При миопии об­ ласть аккомодации занимает неболь­ шой участок вблизи глаза. Чем выше степень миопии, тем ближе к глазу дальнейшая точка ясного зрения и тем уже область аккомодации. При этом миопическому глазу, прелом­ ляющая сила оптики которого и без того велика, аккомодация помочь не может. При отсутствии стимула к аккомо­ дации (в темноте или безориентирном пространстве) сохраняется не­ который тонус цилиарной мышцы, за счет которого глаз устанавливает­ ся к точке, занимающей промежу­ точное положение между дальней­ 93 5.6. Методы исследования рефракции и аккомодации шей и ближайшей точками ясного зрения. Положение этих точек мож­ но выразить в диоптриях, если из­ вестно их расстояние от глаза. От разности между максимальной динамической и статической реф­ ракцией зависит объем абсолютной (монокулярной) аккомодации. Сле­ довательно, этот показатель (выра­ жается в диоптриях) отражает спо­ собность цилиарной мышцы к мак­ симальному сокращению и расслаб­ лению. Объем относительной аккомода­ ции характеризует возможный диа­ пазон изменений напряжения ци­ лиарной мышцы при бинокулярной фиксации объекта, расположенного на конечном от глаз расстоянии. Обычно это 33 см — среднее рабочее расстояние для близи. Различают отрицательную и положительную части объема относительной акко­ модации. О них судят соответствен­ но по максимальной плюсоной или максимальной минусовой линзе, при использовании которой еще со­ храняется ясность видения текста на этом расстоянии. Отрицательная часть объема относительной акко­ модации — ее израсходованная часть, положительная — неизрасхо­ дованная, это резерв, или запас, ак­ комодации. Особое значение механизм акко­ модации имеет у пациентов с гиперметропической рефракцией. Как отмечалось выше, несоразмерность этого вида аметропии обусловлена слабостью преломляющего аппарата из-за короткой оси глаза, вследст­ вие чего задний главный фокус оп­ тической системы такого глаза на­ ходится за сетчаткой (см. рис. 5.3). У лиц с гиперметропией аккомода­ ция включена постоянно, т. е. при рассматривании как близко, так и далеко расположенных объектов. При этом общая величина гиперметропии складывается из скрытой (компенсированной напряжением аккомодации) и явной (требующей коррекции). Общепринято деление методов ис­ следования рефракции и аккомода­ ции на субъективные и объективные, хотя оно в известной мере условно. Результаты субъективного исследо­ вания основываются на ответах об­ следуемого (пациента). Как отмеча­ ют В. В. Волков и соавт. (1976), при этом для '...получения адекватных результатов необходимо, чтобы ис­ следуемый мог и хотел давать пра­ вильные ответы". Результаты объек­ тивных исследований оценивает.не­ посредственно исследователь (врач), и их достоверность в известной сте­ пени зависит от его опыта и квали­ фикации. Следует отметить, что истинная оценка статической рефракции тре­ бует выключения аккомодации, ко­ торое обозначают термином "циклоплегия". Добиться циклоплегии можно инстилляциями в конъюнктиваль­ ный мешок препаратов длительного (1 % раствор атропина сульфата) или кратковременного (1 % раствор гомотропина, 1 % или 0,5 % раствор мидриацила) действия. Такие препа­ раты не совсем точно называют мидриатиками, так как одновременно с расслаблением цилиарной мышцы они вызывают расширение (иногда нежелательное) зрачка, т. е. мидриаз. Как правило, циклоплегия нужна при исследовании рефракции у детей и подростков, хотя вопрос о необхо­ димости выключения аккомодации следует решать индивидуально в ка­ ждом конкретном случае. 5.6.1. Методы исследования рефракции Наиболее распространенным субъективным методом исследова­ ния рефракции является способ, ос­ нованный на определении максималь­ ной остроты зрения с коррекцией. Оф­ тальмологическое обследование па­ 94 scanned by К. А. А. циента независимо от предполагае­ мого диагноза начинают именно с применения данного диагностиче­ ского теста. При этом последова­ тельно решают две задачи: определя­ ют вид клинической рефракции и оценивают степень (величину) кли­ нической рефракции. Под максимальной остротой зре­ ния следует понимать тот уровень, которого достигают при правильной, полноценной коррекции аметропии. При адекватной коррекции аметро­ пии максимальная острота зрения должна приближаться к так называе­ мой нормальной и обозначаемой как полная, или соответствующая "еди­ нице". Следует помнить, что иногда из-за особенностей строения сетчат­ ки "нормальная" острота зрения мо­ жет быть больше 1,0 и составлять 1,25; 1,5 и даже 2,0. Для проведения исследования не­ обходимы так называемая очковая оправа, набор пробных линз и тестобъекты для оценки остроты зрения. Суть методики сводится к определе­ нию влияния пробных линз на ост­ роту зрения, при этом оптическая сила той (или тех — при астигматиз­ ме) линзы, которая обеспечит макси­ мальную остроту зрения, будет соот­ ветствовать клинической рефракции глаза. Основные правила проведения исследования можно сформулиро­ вать следующим образом. • При остроте зрения, равной 1,0, можно предположить наличие эмметропической, гиперметропической (компенсированной напря­ жением аккомодации) и слабо­ миопической рефракции. Несмот­ ря на то что в большинстве учеб­ ных пособий рекомендуется начи­ нать исследование с приставления к глазу линзы силой +0.5 дптр, це­ лесообразно сначала использовать линзу —0,5 дптр. При эмметропии и гипермстропии такая линза в ус­ ловиях циклоплегии обусловит ухудшение зрения, а в естествен­ ных условиях острота зрения мо­ scanned by К. А. А. жет остаться неизмененной из-за компенсации силы указанной линзы напряжением аккомодации. При слабой миопии независимо от состояния аккомодации может быть отмечено повышение остро­ ты зрения. На следующем этапе исследования в пробную оправу нужно поместить линзу +0,5 дптр. При эмметропии в любом случае будет отмечено снижение остроты зрения, при гиперметропии в ус­ ловиях выключенной аккомода­ ции будет установлено его улучше­ ние, а при сохранной аккомода­ ции зрение может остаться неиз­ мененным, так как линза компен­ сирует лишь часть скрытой гинерметропии. • При остроте зрения меньше 1,0 можно предположить наличие миопии, гиперметропии и астиг­ матизма. Исследование следует начинать с приставления к глазу линзы —0,5 дптр. При миопии бу­ дет отмечена тенденция к повыше­ нию остроты зрения, а в других случаях зрение или ухудшится, или останется неизмененным. На следующем этапе применение линзы +0,5 дптр позволит выявить i иперметропическую рефракцию (зрение или остается неизменен­ ным или, как правило, повышает­ ся). При отсутствии тенденции к изменению остроты зрения на фо­ не коррекции сферическими лин­ зами можно предположить нали­ чие астигматизма. Для уточнения диагноза необходимо применить специальные линзы из пробного набора — так называемые цилин­ дры, у которых лишь одно из сече­ ний является оптически деятель­ ным (оно расположено под углом 90° к обозначенной на астигмати­ ческой линзе оси цилиндра). Не­ обходимо отметить, что точное субъективное определение типа и особенно степени астигматизма довольно трудоемкий процесс (не­ смотря на то, что для этого пред­ ложены специальные тесты и ме­ тодики). В таких случаях основой для установления диагноза долж­ ны служить результаты объектив­ ных исследований рефракции. • После установления вида клини­ ческой рефракции определяют степень аметропии, при этом, ме­ няя линзы, добиваются макси­ мальной остроты зрения. При оп­ ределении величины (степени) аметропии придерживаются сле­ дующего основного правила: из нескольких линз, одинаково влияющих на остроту зрения, при миопической рефракции выбира­ ют линзу с наименьшей абсолют­ ной силой, а при гиперметропической — с наибольшей. Скиаскопия (от греч. scia — тень, scopeo — осматриваю) — способ объ­ ективного исследования клиниче­ ской рефракции, основанный на на­ блюдении за движением теней, полу­ чаемых в области зрачка при освеще­ нии последнего с помощью различ­ ных методик. Не вникая в суть физических яв­ лений, на которых базируется скиа­ скопия, основное положение этой методики можно сформулировать следующим образом: движение тени не наблюдается, если дальнейшая точка ясного зрения совпадает с ис­ точником освещения зрачка, т. е. фактически с положением исследо­ вателя. Скиаскопию проводят по следующей методике. Врач сидит напротив больного (обычно на расстоянии 0,67 или 1 м), освещает зрачок исследуемого глаза зеркалом офтальмоскопа и, повора­ чивая аппарат вокруг горизонталь­ ной или вертикальной оси в одну и дру!ую сторону, наблюдает за харак­ тером движения тени на фоне розо­ вого рефлекса с глазного дна в облас­ ти зрачка. При скиаскопии с пло­ ским зеркалом с расстояния I м в случае гиперметропии, эмметропии и миопии меньше —1,0 дптр тень движется в ту же сторону, что и зер­ кало, а при миопии больше — 1.0 дптр — в противоположную. В слу­ чае применения вогнутого зеркала соотношения обратные. Отсутствие движения светового пятна в области зрачка при скиаскопии с расстояния в 1 м при использовании и плоского, и вогнутого зеркала свидетельствует о том, что у обследуемого миопия — 1.0 дптр. Таким способом определяют вид рефракции. Для установления ее сте­ пени обычно применяют метод ней­ трализации движения тени. При миопии больше —1,0 дптр к иссле­ дуемому глазу приставляют отрица­ тельные линзы, сначала слабые, а за­ тем более сильные (по абсолютной величине) до тех пор, пока движение тени в области зрачка не прекратит- Следует отметить, что для опреде­ ления максимальной остроты зрения может быть использована пробная контактная коррекция с помощью жесткой контактной линзы, исправ­ ляющей не только аметропии, по и аберрации передней поверхности ро­ говицы. В поликлинических услови­ ях вместо этого теста рекомендуется проводить пробу с диафрагмой. При этом в процессе субъективного ис­ следования рефракции определяют остроту зрения с пробными очковы­ ми линзами и диафрагмой диамет­ ром 2,0 мм, которые одновременно помещают в пробную оправу. Одна­ ко описанный способ имеет ряд трудно устранимых недостатков. Вопервых, в ходе исследования прихо­ дится ориентироваться на уровень остроты зрения, снижение которого может быть обусловлено не только наличием аметропий, но и патологи­ ческими изменениями оптических сред и нейрорецепторного аппарата. Кроме того, метод неприменим при отсутствии контакта с пациентом (например, у детей раннего возрас­ та), а также симуляции и аггравации. В этих случаях более информативны объективные методы исследования рефракции, в частности скиаскопия, обычная и автоматическая рефракто­ метрия, офтальмометрия. 96 scanned by К. А. А. линдроскиаскопии). Использова­ ние первого способа оправдано при обследовании детей, так как в этих случаях врач, как правило, вынужден сам держать скиаскопи­ ческие линейки перед глазом па­ циента. • Проводить скиаскопию целесооб­ разно с расстояния 67 см, которое легче сохранять в течение исследо­ вания, особенно при определении рефракции у детей младшего воз­ раста. • При исследовании глаза в услови­ ях циклоплегии обследуемый дол­ жен смотреть на отверстие зерка­ ла, а в случаях сохранной аккомо­ дации — мимо уха врача на сторо­ не исследуемого глаза. • При применении скиаскопиче­ ской линейки нужно стараться держать ее вертикально и на стан­ дартном расстоянии от глаза (при­ мерно 12 мм от вершины рого­ вицы). ся. В случаях гиперметропии, эмме­ тропии и миопии меньше —1,0 дптр аналогичную процедуру проводят с положительными линзами. При ас­ тигматизме делают то же но отдель­ ности в двух главных меридианах. Искомая величина рефракции мо­ жет быть определена по следующей формуле: где R — рефракция исследуемого глаза (в диоптриях: миопия — со зна­ ком гиперметрогшя — со знаком С — сила нейтрализующей лин­ зы (в диоптриях); D — расстояние, с которого производят исследование (в метрах). Некоторые практическое реко­ мендации по выполнению скиаско­ пии могут быть сформулированы следующим образом. • Рекомендуется по возможности использовать электроскиаскоп, /т. е. устройство с вмонтированным источником света, а в случае его отсутствия — плоское офталь­ москопическое зеркало и лампу накаливания с прозрачным балло­ ном (меньше площадь источника света). При исследовании с помо­ щью плоского зеркала (в сравне­ нии с вогнутым) тень более выра­ женная и гомогенная, движения ее легче оценить, а для перемещения тени требуются меньшие поворо­ ты зеркала. • Для нейтрализации тени • могут быть использованы как специаль­ ные скиаскопические линейки, так и линзы из набора, которые вставляют в пробную оправу. Пре­ имущество последнего способа, несмотря на увеличение времени исследования, связано с точным соблюдением постоянного рас­ стояния между линзами и верши­ ной роговицы, а также с возмож­ ностью применения цилиндриче­ ских линз для нейтрализации тени при астигматизме (методика ци- В случае отсутствия движения те­ ни при смене ряда линз за показатель для расчетов нужно принимать сред­ неарифметическую величину силы этих линз. При проведении скиаскопии в ус­ ловиях медикаментозной циклопле­ гии, которая, как отмечалось, сопро­ вождается расширением зрачка (мидриаз), возможны следующие трудно­ сти. Тень может двигаться в разных направлениях, а нейтрализация тени обеспечиваться разными линзами на различных участках зрачка — так на­ зываемый симптом ножниц. Этот факт свидетельствует о неправиль­ ном астигматизме, чаще всего обу­ словленном несферической формой роговицы (например, при кератоконусе — дистрофии роговицы, сопро­ вождающейся изменением ее фор­ мы). В данном случае диагноз уточ­ няют с помощью офтальмометра (см. ниже). Если при этом установлена какая-либо закономерность в движе­ нии тени, например различный ха­ рактер в центре и на периферии 97 зрачка, то это движение следует ней­ трализовать, ориентируясь на пере­ мещение тени в центральной зоне. Неустойчивый, меняющийся ха­ рактер движения тени во время ис­ следования, как правило, свидетель­ ствует о недостаточности циклоплегии и возможном влиянии напряже­ ния аккомодации на результаты скиаскопии. Трудности могут возникнуть при скиаскопическом исследовании гла­ за с низкой остротой зрения и как следствие неустойчивой нецентраль­ ной фиксацией. В результате посто­ янного перемещения этого глаза во время исследования будет опреде­ ляться рефракция не области желто­ го пятна, а других нецентральных участков сетчатки. В таких случаях ведущему глазу предъявляют для фиксации какой-либо предмет, пе­ редвигают его и с помощью содруже­ ственных движений устанавливают плохо видящий глаз в положение, при котором световой блок офталь­ москопа или скиаскопа расположит­ ся в центре роговицы. Для уточнения рефракции при ас­ тигматизме можно использовать штрих-скиаскопию, или полосчатую скиаскопию. Исследование осущест­ вляют с помощью специальных скиаскопов, имеющих источник све­ та в виде полоски, которую можно ориентировать в разных направлени­ ях. Установив световую полоску при­ бора в нужном положении (так, что­ бы при переходе на зрачок оно не из­ менялось), проводят скиаскопию по общим правилам в каждом из най­ денных главных меридианов, доби­ ваясь прекращения движения полос­ чатой тени. Уточнить данные, полученные при скиаскопии, позволяет цилиндроскиаскопия. Вначале проводят обыч­ ную скиаскопию с линейками, ори­ ентировочно определяют положение главных меридианов астигматиче­ ского глаза и силу линз, при исполь­ зовании которых прекращается дви­ жение тени в каждом из них. Паци­ scanned by К. А. А. енту надевают пробную оправу и в гнездо, располагающееся напротив исследуемого глаза, помещают сфе­ рическую и астигматическую линзы, которые должны обеспечить прекра­ щение движения тени одновременно в обоих главных меридианах, и про­ водят в них скиаскопию. Прекраще­ ние движения тени в одном и другом направлениях свидетельствует о том, что скиаскопические показатели рефракции определены правильно. Если тень движется не по направле­ нию оси цилиндра или его деятель­ ного сечения, а между ними (чаще примерно под углом 45° к ним), то, значит, ось цилиндра установлена неправильно. В этом случае повора­ чивают цилиндр, помещенный в оп­ раву до тех пор, пока направление движения тени не совпадает с на­ правлением оси. Основным преимуществом скиа­ скопии является ее доступность, по­ скольку для проведения исследова­ ния не требуется сложного оборудо­ вания. Однако для выполнения скиаскопии необходимы определен­ ные навыки, опыт и квалификация. Кроме того, в ряде случаев (напри­ мер, при астигматизме с косыми ося­ ми) информативность методики мо­ жет быть ограничена. Более точные данные о клиниче­ ской рефракции могут быть получе­ ны с помощью специальных прибо­ ров — рефрактометров. В упрощен­ ном виде принцип работы этих при­ боров может быть представлен как регистрация отраженных от сетчатки световых сигналов, фокусировка ко­ торых зависит от вида и степени кли­ нической рефракции. В обычных рефрактометрах (Хартингера, Роденштока) настройку, ус­ тановление требуемого положения и вида тест-марки прибора проводят вручную. В последние годы эти при­ боры в клинике практически не ис­ пользуют. Более совершенными в плане объ­ ективизации исследования являются автоматические рефрактометры, в 98 которых анализ отраженного от сет­ чатки инфракрасного пучка света проводится автоматически с помо­ щью специального электронного блока. Особенности методики иссле­ дования рефракции на этих прибо­ рах подробно изложены в инструк­ ции к каждому из них. Главное, что исследование рефракции на автома­ тических рефрактометрах, как пра­ вило, проводит средний медицин­ ский персонал, а результаты выдают­ ся в виде распечатки па специальном бланке по следующим основным па­ раметрам: величина сферической аметропии, величина астигматизма, положение одного из главных мери­ дианов. Несмотря па относительную дороговизну автоматических реф­ рактометров, в последние годы они постепенно становятся неотъемле­ мой частью штатного оборудования каб и н ета о фта л ьм ол о га. Общий недостаток рефрактомет­ ров различного типа — так называе­ мая приборная аккомодация — явжлие, из-за которого данные, полу­ чаемые при исследовании, могут иметь сдвиг в сторону миопической рефракции. Причина этого — им­ пульс к напряжению аккомодации, обусловленный расположением оп­ тической части прибора на неболь­ шом расстоянии от исследуемого глаза. В ряде случаев для объективи­ зации рефрактометрических данных требуется проведение циклоплегии. В последних моделях автоматиче­ ских рефрактометров предусмотре­ ны устройства, уменьшающие воз­ можность возникновения прибор­ ной аккомодации. Описанные выше методы предна­ значены для определения клиниче­ ской рефракции глаза. Офтальмо­ метрия (по зарубежной терминоло­ гии — керагометрия) — объективный метод исследования только рефрак­ ции роговицы. Суть метода сводится к измерению зеркальных изображе­ ний, проецируемых на роговицу тест-марок прибора (офтальмомет­ ра), размеры которых при прочих scanflgd by К. А. А. равных условиях зависят от радиуса кривизны передней поверхности ро­ говицы. В холе исследования опреде­ ляют положение главных меридиа­ нов роговицы (в градусах), а также оптическую силу (в диоптриях) и ра­ диус кривизны передней поверхно­ сти роговицы (в миллилитрах) в ука­ занных меридианах. Следует отме­ тить, что между последними показа­ телями имеется четкая зависимость: чем меньше радиус кривизны рого­ вицы, тем больше ее оптическая сила. В некоторых моделях автоматиче­ ских рефрактометров имеется блок, с помощью которого в ходе исследова­ ния параллельно с клинической реф­ ракцией (т. е. общей рефракцией глаза), оценивается и рефракция ро­ говицы. Хотя на основании результатов офтальмометрии нельзя судить о клинической рефракции глаза в це­ лом, однако в ряде ситуаций они мо­ гут иметь важное и даже основопола­ гающее значение. 1. Fi диагностике астигматизма ре­ зультаты офтальмометрии могут быть использованы в качестве от­ правной точки. В любом случае их необходимо уточнить по возможно­ сти с помощью рефрактометрии и обязательно путем субъективного исследования рефракции. Последнее обстоятельство связано с возможным влиянием на параметры общего ас­ тигматизма хрусталикового астигма­ тизма. 2. Данные, полученные при оф­ тальмометрии (в частности, о реф­ ракции роговицы), наряду с длиной переднезадней оси используют в раз­ личных формулах, с помощью кото­ рых рассчитывают параметры рсфракциопых операций (например, ра­ диальной кератотомии) и оптиче­ скую силу интраокулярных линз (ИОЛ), применяемых для коррекции аметропий различного генеза (на­ пример, гиперметропии, как прави­ ло, возникающей после удаления катаракты). 3. Точное определение радиуса кривизны передней поверхности ро­ говицы необходимо при выборе та­ кого важного параметра контактных линз, как базовый радиус их задней (обращенной к глазу) поверхности. Это измерение необходимо, условно говоря, для достижения конгруэнт­ ности передней поверхности рогови­ цы и задней поверхности контактной линзы. 4. Информативность офтальмо­ метрии достаточно высока в случаях неправильного роговичного астигма­ тизма, который обычно является приобретенным — формируется вследствие различных поражений роговицы (травматических, воспали­ тельных, дистрофических и т. д.). При этом в ходе исследования могут быть выявлены значительное усиле­ ние или, наоборот, ослабление реф­ ракции роговицы, нарушение взаим­ но перпендикулярного расположе­ ния се главных меридианов, искаже­ ние формы зеркального изображе­ ния тест-марок на роговице. С помощью офтальмометрии уда­ ется исследовать рефракцию рогови­ цы только в центральной (диаметром 2,5—3 мм) зоне. Между тем даже при отсутствии астигматизма форма всей поверхности роговицы отличается от сферической и геометрически услов­ но может быть представлена в виде параболоида вращения. В практиче­ ском отношении это означает, что даже в пределах одного меридиана радиус кривизны роговицы изменя­ ется: постепенно увеличивается в на­ правлении от центра к периферии роговицы, при этом соответственно уменьшается рефракция роговицы. Знание параметров роговицы в парацептральных и даже периферических участках необходимо в ряде клини­ ческих ситуаций: при выборе кон­ тактных линз и кераторефракционных операций (см. соответствующие разделы), определении степени влияния различных заболеваний ро­ говицы на се рефракционные свой­ ства и т. д. scanned by К. А. А. Методы исследования, предусмат­ ривающие оценку кривизны и реф­ ракции всей поверхности роговицы, названы кератотопографическими, гак как с их помощью можно полу­ чить представление о взаимоотноше­ ниях рефракции различных участков роговицы (условно топографии). Ориентировочная оценка рефрак­ ции всей поверхности роговицы мо­ жет быть проведена с помощью тако­ го простого способа, как кератоскопия, в ходе которой с помощью не­ сложного устройства (кератоскопа) па роговицу проецируется изображе­ ние концентрически расположенных окружностей. Кератоскоп представ­ ляет собой диск с подсвечивающи­ мися чередующимися белыми и чер­ ными концентрическими окружно­ стями. Если роговица имеет форму, близкую к сферичной, изображение формируется из правильно располо­ женных окружностей. При астигма­ тизме эти изображения принимают форму овала (рис. 5.7, а), а при не­ правильном астигматизме нарушает­ ся их упорядоченное расположение (рис. 5.7, б). С помощью кератоскопа можно получить лишь качественную оценку сферичности роговицы. Фотокератографическое исследо­ вание топографии роговины преду­ сматривает математическую обра­ ботку фотокератограмм (картин зер­ кальных изображений окружностей). Кроме того, измерение рефракции различных участков роговицы может быть осуществлено и с помощью обычного офтальмометра, снабжен­ ного специальной насадкой для из­ менения фиксации взора пациента (так называемая фиксационная гопометрия). Однако наиболее информативным методом исследования рефракции роговицы является компьютерный кератотопографический. Специал ьные приборы (кератотопографы) обеспечивают возможность проведе­ ния детального объективного анали­ за рефракции и кривизны на различ­ ных участках роговицы. В кератото- а 6 Рис. 5.7. Фотокератограммы при правильном (а) и неправильном (б) роговичном астигматизме. Объяснение в тексте. пографах заложено несколько ком­ пьютерных программ для обработки результатов исследования. Преду­ смотрен также особенно наглядный вариант обработки данных с помо­ щью так называемого цветового кар­ тирования: цвет и интенсивность ок­ раски различных зон роговицы зави/пт от рефракции последних. Важен вопрос о последовательно­ сти применения субъективных и объективных методов исследования рефракции. Очевидно, что при на­ личии автоматических рефракто­ метров объективная рефрактомет­ рия может предшествовать субъек­ тивной оценке рефракции. Однако именно субъективные тесты долж­ ны иметь основополагающее значе­ ние не только при установлении за­ ключительного диагноза, но и при выборе адекватного метода коррек­ ции аметропии. 5.6.2. Методы исследования аккомодации Как отмечалось выше, необходимо различать абсолютную и относитель­ ную аккомодацию. Абсолютная акко­ модация — аккомодация одного (изо­ лированного) глаза при выключении из акта зрения другого. Механизм от­ носительной аккомодации предпо­ scanned by К. А. А. лагает аккомодацию одновременно двух глаз при фиксации общего объ­ екта. Абсолютную аккомодацию харак­ теризуют две точки на зрительной оси: дальнейшая точка ясного зрения PR (punctum remotum) и ближайшая точка ясного зрения РР (punctum proximum). PR — точка наилучшего зрения в пространстве, положение которой фактически зависит от кли­ нической рефракции. РР — точка наилучшего зрения на близком рас­ стоянии при максимальном напря­ жении аккомодации. Таким образом, объем абсолютной аккомодации мо­ жет быть вычислен по формуле: А = R - РР, где А — объем абсолютной аккомо­ дации, R — клиническая рефракция, РР — ближайшая точка ясного зре­ ния (все величины в диоптриях). Рефракцию точек, приближенных к глазу, принято обозначать со знаком так как эти точки условно соот­ ветствуют миопической рефракции. Например, при величине клиниче­ ской рефракции, равной миопии — 1,0 дптр, и расположении ближай­ шей точки ясного зрения в 20 см от глаза объем абсолютной аккомода­ ции составит: А=-|,0-(-р^) =-1,0—(-5,0)=6,0 (дптр). 101 Для определения положения бли­ жайшей точки ясного '.зрения ис­ пользуют специальные устройства (проксиметры или аккомодометры). Определение величины относи­ тельной аккомодации проводят сле­ дующим образом. Пациента просят бинокулярно (т. е. двумя глазами) читать текст № 4 таблицы для про­ верки остроты зрения вблизи. В пробную оправу последовательно (с интервалом 0,5 дптр) вставляют сна­ чала положительные, а затем отрица­ тельные линзы до тех пор, пока об­ следуемый еще может читать. При этом положительные линзы будут компенсировать уже затраченное на­ пряжение аккомодации, а отрица­ тельные, наоборот, вызывать это на­ пряжение. Величины максимальной положительной и максимальной от­ рицательной линз укажут соответст­ венно на отрицательную, т. е. израс­ ходованную, и положительную, т. е. оставшуюся в запасе, части относи­ тельной аккомодации. Сумма этих показателей составит объем относи­ тельной аккомодации. Для объективной оценки состоя­ ния аккомодационного аппарата глаза применяют эргографию. Суть метода заключается в определении работоспособности цилиарной мышцы при зрительной работе на близком расстоянии. Результаты ис­ следования фиксируют в виде гра­ фической кривой. Предложено раз­ личать 4 типа эргографических кри­ вых: 1-й характеризует нормальную работоспособность цилиарной мыш­ цы, остальные — нарастающее сни­ жение аккомодационной способно­ сти. С практической точки зрения важное значение имеет величина за­ паса относительной аккомодации (табл. 5.2), т. е. показатель, который служит косвенным свидетельством потенциальных возможностей аппа­ рата аккомодации. Имеются данные о том, что снижение этого показате­ ля указывает на предрасположен­ ность к возникновению миопии. Для длительной спокойной рабо­ ты на близком расстоянии необходи­ мо, чтобы положительная часть от­ носительной аккомодации была в 2 раза больше отрицательной. 5.7. Возрастные особенности аккомодации и рефракции При рассмотрении возрастных особенностей оптического аппарата глаза следует выделять изменения, представляющие собой закономер­ ные проявления возрастной инволю­ ции глаза, и изменения, обусловлен­ ные заболеваниями глаза и общими болезнями, развивающимися в по­ жилом и старческом возрасте. К характерным проявлениям фи­ зиологического старения глаза мож­ но отнести уменьшение объема ак­ комодации и связанные с этим уве­ личение "явной" гиперметропии и пресбиопию. Под пресбиопией пони­ мают возрастное физиологическое ослабление аккомодационной спо­ собности, которое выражается в медленно прогрессирующем ухуд­ шении пекорригироваппого зре­ ния при работе на близком рас­ стоянии. Для миопии характерна возмож­ ность увеличения (прогрессирова­ ния) в возрасте 10—30 лет. Из со­ стояний, связанных с возрастными 102 scanned by К. А. А. заболеваниями глаза, на первый план выступают изменения рефрак­ ции при начинающихся помутнени­ ях хрусталика. 5.7.1. Возрастные изменения аккомодации У пациентов дошкольного и школьного возраста на фоне гиперметропической рефракции и "слабо­ сти" аккомодационного аппарата мо­ жет наблюдаться так называемый спазм аккомодации. При этом отсут­ ствует полное расслабление аккомо­ дации при зрении вдаль и происхо­ дит усиление клинической рефрак­ ции, т. е. возникает миопия, кото­ рую называют ложной. Дифферен­ циальная диагностика с истинной близорукостью основана на проведе­ нии медикаментозной циклоплегии. Расстройства аккомодации у лиц пожилого возраста чаше всего обу­ словлены возрастными изменениями хрусталика: его размера, массы, цве­ та, формы и, главное, консистенции, которые связаны в основном с осо­ Рис. 5.8. Возрастные из­ менения объема аккомо­ дации но Donders. По оси абсцисс — возраст, годы; по оси ординат — по­ ложение ближайшей точки ясного прения (слева, дптр, справа, см). Риг — ближай­ шая и дальнейшая точки яс­ ного зрения соответственно. scanned by К. А. А. бенностями его роста и биохимиче­ скими сдвигами (см. соответствую­ щий разлел). Постепенным уменьшением эла­ стичности хрусталика обусловлено возрастное физиологическое ослаб­ ление объема абсолютной аккомода­ ции, установленное F. С. Donders в 1866 г. Согласно его данным (рис. 5.8), при эмметропии ближай­ шая точка ясного зрения с возрастом постепенно удаляется от глаза, что приводит к уменьшению объема ак­ комодации. В возрасте 65—70 лет ближайшая и дальнейшая точки яс­ ного зрения совмещаются. Это озна­ чает, что аккомодационная способ­ ность глаза полностью утрачивается. Ослабление аккомодации в старче­ ском возрасте пытаются объяснить не только уплотнением хрусталика, но и другими причинами: дегенеративны­ ми изменениями ципновой связки и уменьшением сократительной спо­ собности цилиарной мышцы. Уста­ новлено, что с возрастом в цилиарной мышце действительно происходят из­ менения, способные привести к уменьшению ее силы. Отчетливые признаки инволюционной дистро­ фии цилиарной мышцы появляются уже в возрасте 35—40 лег. Суть дис­ трофических изменений в этой мыш­ це, которые медленно нарастают, со­ стоит в прекращении образования мышечных волокон, замещении их соединительной тканью и жировой дегенерации. Постепенно характер строения мышцы нарушается. Несмотря па эти существенные изменения цилиарной мышцы, ее сократительная способность благо­ даря приспособительно-компенса­ торным механизмам в значительной мере сохраняется, хотя и ослабевает. Относительная недостаточность ци­ лиарной мышцы усугубляется также тем, что вследствие уменьшения эла­ стичности хрусталика для обеспече­ ния той же степени его кривизны мышце приходится сильнее напря­ гаться. Не исключена возможность и вторичных атрофических изменений в цилиарной мышце из-за ее недос­ таточной активности в старческом возрасте. Таким образом, ослабление сокра­ тительной способности цилиарной мышцы играет определенную роль в возрастном уменьшении объема ак­ комодации. Однако основными при­ чинами этого, несомненно, являют­ ся уплотнение вещества хрусталика и уменьшение его эластичности. В основе развития пресбиопии ле­ жит процесс уменьшения объема ак­ комодации, который происходит на протяжении всей жизни. Пресбио­ пия проявляется только в пожилом возрасте, когда удаление ближайшей точки ясного зрения от глаза уже бы­ вает значительным и эта точка при­ ближается к среднему рабочему рас­ стоянию (приблизительно 33 см). Термин "пресбиопия" (от греч. presbys — старик, opsis — зрение) — "старческое зрение” — не отражает сути процесса и является более ши­ роким, собирательным понятием. Нельзя признать удачным и термин "старческая дальнозоркость", по­ скольку по механизму происхожде­ scanned by К. А. А. ния и клиническим проявлениям пресбиопия существенно отличается от гииерметропии. У лиц с эмметропией пресбиопия обычно начинает проявляться в воз­ расте 40—45 лет. В этот период бли­ жайшая точка ясного зрения отодви­ гается от глаз примерно па 23—31 см, т. е. приближается к среднему рабо­ чему расстоянию (33 см). Для четко­ го распознавания объектов на этом расстоянии требуется напряжение аккомодации, приблизительно рав­ ное 3,0 дптр. Между тем в 45-;1етнем возрасте средняя величина объема ак­ комодации составляет всего 3,2 дптр (см. рис. 5.9). Следовательно, необхо­ димо затратить почти весь сохраняю­ щийся в этом возрасте объем аккомо­ дации, что вызывает ее чрезмерное напряжение и быстрое утомление. При гиперметропии пресбиопия наступает раньше, при миопии — позже. Это связано с тем, что у лиц с гиперметропией ближайшая точка ясного видения находится дальше от глаз и удаление ее за пределы сред­ него рабочего расстояния с возрас­ том происходит быстрее, чем у лиц с эмметропией. У лиц с миопией, на­ оборот, область аккомодации при­ ближена к глазу, напрягать аккомо­ дацию в процессе работы на близком расстоянии приходится только при близорукости менее 3,0 литр, поэто­ му симптомы пресбиопии с большим или меньшим запозданием могут возникнуть лишь при миопии слабой степени. При некорригированной близорукости 3,0 дптр и более прес­ биопия не проявляется. Основной симптом некорригирован­ ной пресбиопии — затруднения при рассматривании мелких объектов на близком расстоянии. Распознавание последних несколько облетается, если их отодвинуть на некоторое расстояние от глаз. Однако при зна­ чительном удалении объектов зри­ тельной работы их угловые размеры уменьшаются и распознавание вновь ухудшается. Наступающее при этом утомление цилиарной мышцы, обу­ словленное ее чрезмерным напряже­ нием, может привести к зрительному утомлению. Все, что вызывает хотя бы кратко­ временное удаление ближайшей точ­ ки ясного зрения от глаз и ухудшает различимость объектов зрительной работы, способствует более раннему проявлению пресбиопии и большей выраженности ее симптомов. В связи с этим при прочих равных условиях пресбиопия возникает раньше у лиц, бытовая или профессиональная дея­ тельность которых связана с рас­ сматриванием мелких объектов. Чем меньше контраст объектов с фоном, тем сильнее действует этот фактор. Затруднения при зрительной работе на близком расстоянии у лиц с прес­ биопией возрастают при понижен­ ной освещенности вследствие неко­ торого удаления от глаз ближайшей точки ясного зрения. По той же при­ чине проявления пресбиопии усили­ ваются при зрительном утомлении. Отмечено также, что при начиij/ющейся катаракте проявления пресбиопии могут возникать не­ сколько позднее или ослабевают, ес­ ли пресбиопия уже имеет место. С одной стороны, это объясняют неко­ торым увеличением объема аккомо­ дации вследствие гидратации веще­ ства хрусталика,' что препятствует уменьшению его эластичности, с другой — некоторым сдвигом клини­ ческой рефракции в сторону миопии и приближением дальнейшей точки ясного зрения к глазу. Таким обра­ зом, улучшение зрения при пресбио­ пии может служить ранним призна­ ком начинающейся катаракты. Принципы коррекции пресбиопии будут изложены ниже. 5.7.2. Возрастные изменения рефракции Для того чтобы попять сущность возрастных изменений рефракции, необходимо учесть, что преломляю­ щая сила оптического аппарата глаза относительно сетчатки в основном зависит от длины переднезадней оси и состояния аккомодационного ап­ парата. В общей тенденции возрастных изменений рефракции можно выде­ лить две фазы: гиперметропизации глаза (ослабления статической реф­ ракции) — в раннем детстве и в пе­ риод от 30 до 60 лет и две фазы миопизации (усиления статической реф­ ракции) — во втором и в третьем де­ сятилетиях жизни и после 60 лет. Прежде всего необходимо остано­ виться на закономерностях возрас­ тных изменений гиперметропической и миопической рефракции. Наиболее чувствительны к таким из­ менениям аккомодации пациенты с гиперметропией. Как отмечалось выше, у гиперметропов механизм ак­ комодации включен постоянно, т. е. при рассматривании как близко, так и далеко расположенных объектов. Общая величина гиперметропии складывается из скрытой (компенси­ рованной напряжением аккомода­ ции) и явной (требующей коррек­ ции). Соотношение этих составляю­ щих изменяется вследствие возрас­ тных нарушений в аккомодацион­ ном аппарате: с возрастом увеличи­ вается выраженность явной гипер­ метропии. Иными словами, аметро­ пия не увеличивается и не возникает (так субъективно могут оценивать эти изменения пациенты), а проявля­ ется. При этом каких-либо сдвигов в параметрах основных анатомо-оптичсских элементов глаза (длина пе­ реднезадней оси, рефракция рогови­ цы) не происходит. Совершенно иной механизм воз­ никновения миопии и такого очень часто наблюдаемого в клинической практике явления, как ее прогресси­ рование. Основным анатомическим субстратом этого процесса является постепенное увеличение длины пе­ реднезадней оси глаза. Миопия может быть врожденной, проявляться у дошкольников, но ча­ ще всего возникает в школьном воз­ 105 scanned by К. А. А. расте, причем с каждым годом обу­ чения в школе число учащихся с миопией увеличивается, а стенень ее нередко повышается. Ко времени со­ вершеннолетия примерно у '/5 школьников из-за миопии в той или иной мере ограничен выбор профес­ сии. Прогрессирование близоруко­ сти может привести к тяжелым необ­ ратимым изменениям в глазу и зна­ чительной потере зрения. Э. С. Аветисов (1975) выделяет три основных звена в механизме разви­ тия миопии: 1) зрительная работа на близком расстоянии — ослабленная аккомодация; 2) наследственная обу­ словленность; 3) ослабленная скле­ ра — внутриглазное давление. Пер­ вые два звена действуют уже на на­ чальном этапе развития близоруко­ сти, причем степень участия каждого из них может быть различной. Третье звено обычно находится в потенци­ альном состоянии и проявляется в стадии развитой близорукости, обу­ словливая ее дальнейшее прогресси­ рование. Не исключено, что форми­ рование миопической рефракции может начаться с указанного звена. При ослабленной аккомодацион­ ной способности усиленная зритель­ ная работа на близком расстоянии становится для глаз непосильной на­ грузкой. В этих случаях организм вы­ нужден изменить оптическую систе­ му глаз таким образом, чтобы при­ способить ее к работе на близком расстоянии без напряжения аккомо­ дации. Это достигается главным об­ разом за счет удлинения переднезад­ ней оси глаза в период его роста и формирования рефракции. Неблаго­ приятные гигиенические условия для зрительной работы оказывают влияние па развитие миопии лишь в той мере, в какой они затрудняют ак­ комодацию и побуждают чрезмерно приближать глаза к объекту зритель­ ной работы. При таком механизме развития близорукость обычно не превышает 3,0 дптр. Слабость аккомодационного аппа­ рата может быть следствием врож­ денной морфологической неполно­ ценности либо недостаточной трени­ рованности цилиарной мышцы или воздействия на нее общих наруше­ ний и заболеваний организма. При­ чиной ослабления аккомодации слу­ жит также недостаточное снабжение цилиарной мышцы кровью. Сниже­ ние же ее работоспособности приво­ дит к еще большему ухудшению ге­ модинамики глаза. Хорошо извест­ но, что мышечная деятельность яв­ ляется мощным активатором крово­ обращения. Возможен как аутосомно-доминаптный, так и аутосомно-рецессивный тип наследования близорукости. Частота указанных типов наследова­ ния заметно варьирует. Второй тип особенно часто встречается в изолятах, характеризующихся высоким процентом родственных браков. При аутосомно-доминантном типе насле­ дования близорукость возникает в более позднем возрасте, протекает более благоприятно и, как правило, пе достигает высоких степеней. Для близорукости, наследуемой по аутосомпо-рецессивному типу, характер­ ны фенотипический полиморфизм, более раннее возникновение, боль­ шая склонность к прогрессированию и развитию осложнений, нередкое сочетание с рядом врожденных забо­ леваний глаз и более тяжелое тече­ ние в последующем поколении по сравнению с предыдущим. При ослаблении склеры, обуслов­ ленном нарушением фибриллогенеза, которое может быть врожденным или возникает в результате общих за­ болеваний организма и эндокрин­ ных сдвигов, создаются условия для неадекватного ответа на стимул к росту глазного яблока, а также для его постепенного растяжения под влиянием внутриглазного давления. Само по себе внутриглазное давле­ ние (даже повышенное) при отсутст­ вии слабости склеры не способно привести к растяжению глазного яб­ лока, причем имеет значение не только, а может быть, и не столько 106 scanned by К. А. А. статическое, сколько динамическое внутриглазное давление, т. е. "возму­ щения" жидкости глаза при движе­ ниях тела или головы. При ходьбе или выполнении каких-либо рабо­ чих процессов, связанных со зри­ тельным контролем, эти движения совершаются в основном в переднезаднем направлении. Поскольку в передней части глаза имеется прегра­ да в виде "аккомодационного" коль­ ца, внутриглазная жидкость при "возмущениях" оказывает воздейст­ вие главным образом на заднюю стенку глаза. Кроме того, как только задний полюс глаза принимает более выпуклую форму, в соответствии с законами гидродинамики он стано­ вится местом наименьшего сопро­ тивления. Чрезмерное удлинение глазного яблока оказывает негативное воздей­ ствие прежде всего на сосудистую оболочку и сетчатку. Эти ткани как более дифференцированные облада­ ют меньшими пластическими воз­ можностями, чем склера. Для их рос­ та существует физиологический пре­ дел, за которым наступают измене­ ния в виде растяжения этих оболочек и возникновения в них трофических нарушений, которые служат основой для развития осложнений, наблю­ дающихся при высоких степенях близорукости. Возникновению тро­ фических нарушений способствует также сниженная гемодинамика глаза. Выявлены некоторые особенности патогенеза врожденной миопии. В зависимости от происхождения раз­ личают три ее формы: • врожденная близорукость, разви­ вающаяся вследствие дискоррелянии между анатомическим и опти­ ческим компонентами рефракции, являющейся результатом сочета­ ния относительно длинной оси глаза с относительно сильной пре­ ломляющей способностью его оп­ тических сред, главным образом хрусталика. При отсутствии слабо­ сти склеры такая близорукость обычно не прогрессирует: удлине­ ние глаза в процессе роста сопро­ вождается компенсаторным уменьшением преломляющей си­ лы хрусталика; • врожденная близорукость, обу­ словленная слабостью и повышен­ ной растяжимостью склеры. Такая близорукость интенсивно про­ грессирует и представляет собой одну из наиболее неблагоприят­ ных в прогностическом отноше­ нии форм; • врожденная близорукость при раз­ личных пороках развития глазного яблока. В таких случаях миопиче­ ская рефракция, обусловленая апатомо-оптической дискорреляцией, сочетается с различными па­ тологическими изменениями и аномалиями развития глаза (косо­ глазие, нистагм, колобомы оболо­ чек глаза, подвывих и частичное помутнение хрусталика, частичная атрофия зрительного нерва, деге­ неративные изменения сетчатки и др.). При ослаблении склеры та­ кая близорукость может прогрес­ сировать. Что касается сдвига рефракции в сторону миопии у лиц старше 60 лет, то его отмечают не все авторы. Оста­ ется открытым вопрос, является ли этот сдвиг закономерной возрастной тенденцией или он объясняется от­ носительно большим числом среди обследованных лиц с начинающейся катаракгой, при которой, как извест­ но, отмечаются набухание хрустали­ ка и увеличение его преломляющей способности. 5.8. Классификация аметропий Дчя создания рабочей, т. е. имею­ щей практическую направленность, классификации аметропий необхо­ димо выделение ряда признаков. Один из вариантов такой классифи­ кации имеет следующий вид. 107 scanned by К. А. А Рабочая классификация аметропий Признак Соответствие физической рефрак­ ции размерам глаза Сферичность оптической системы глаза Степень аметропии Равенство или неравенство вели­ чин рефракции обоих глаз Время формирования аметропии Особенности патогенеза Характер влияния на анатомо­ функциональное состояние глаза Стабильность рефракции Клинические проявления Сильная рефракция (миопия) Слабая рефракция (гиперметропия) Условно сферическая (без астигматизма) Асферическая (с астигматизмом) Слабая (меньше 3,0 дптр) Средняя (3,25—6,0 дптр) Высокая (более 6,0 дптр) И зо.м етроп ическая Ан изометроп ическая Врожденная Раноприобретепиая (в дошкольном возрасте) Приобретенная в школьном возрасте П оздноп риобрете! i пая Первичная Вторичная(индуцированная) Осложненная Неосложненная Стационарная П рогресси руюшая Некоторые пункты этой класси­ фикации нуждаются в пояснениях. 1. Хотя выделение аметропий сла­ бой (3,0 дптр и меньше), средней (3,25—6,0 дптр) и высокой (6,0 дптр и более) степени не имеет четких обос­ нований, целесообразно придержи­ ваться указанных градаций, ставших общепринятыми. Это позволит избе­ жать разночтений при установлении диагноза, а также получать сопоста­ вимые данные при проведении науч­ ных исследований. С практической точки зрения следует учитывать тот факт, что аметропии высокой степе­ ни, как правило, осложненные. 2. В зависимости от равенства или неравенства величии рефракции обоих глаз следует различать изометропические (от греч isos — равный, met гоп — мера, opsis — зрение) и анизоме тропические (от греч. a nisos — неравный) аметропии. Последние принято выделять в тех случаях, ко­ гда разница в величинах рефракции составляет 1,0 дптр и более. С кли­ нической точки зрения такая града­ ция необходима, потому что значи­ тельные различия в рефракции, с од­ ной стороны, оказывают существен­ ное влияние па развитие зрительного анализатора в детском возрасте, а с другой — затрудняют бинокулярную коррекцию аметропии с помощью очковых линз (подробнее об этом см. н иже). 3. Общая особенность врожден­ ных аметропий — низкая максималь­ ная острота зрения. Основная при­ чина ее значительного снижения — нарушение условий для сенсорного развития зрительного анализатора, что в свою очередь может привести к амблиопии. Неблагоприятен прогноз и при миопии, приобретенной в школьном возрасте, которая, как правило, имеет тенденцию к про­ грессированию. Миопия, возникаю­ щая у взрослых, нередко бывает про­ фессиональной, т. е. обусловленной условиями труда. 4. В зависимости от патогенеза можно условно выделить первичные и вторичные (индуцированные) аме­ тропии. В первом случае формирова­ ние оптического дефекта обусловле108 scanned by К. А. А. но определенным сочетанием анатомо-оптических элементов (главным образом длины переднезадней оси и рефракции роговицы), во втором — аметропия является симптомом ка­ ких-либо патологических изменений этих элементов. Индуцированные аметропии формируются в результа­ те различных изменений как основ­ ных преломляющих сред глаза (рого­ вица, хрусталик), так и длины перед­ незадней оси. А. Изменения рефракции рогови­ цы (и как следствие клинической рефракции) могут возникать в ре­ зультате нарушений ее нормальной топографии различного генеза (дис­ трофического, травматического, вос­ палительного). Например, при кератоконусе (дистрофическом заболева­ нии роговицы) отмечаются сущест­ венное усиление рефракции рогови­ цы и нарушение ее сферичности (см. рис. 5.8, в). Клинически эти измене­ ния проявляются в значительной "миопизации" и формировании не­ правильного астигматизма. В результате травматических по­ вреждений роговицы часто форми­ руется роговичный астигматизм, ча­ ше всего неправильный. Что касает­ ся влияния такого астигматизма на зрительные функции, то основное значение имеют локализация (в ча­ стности, удаленность от центральной зоны), глубина и протяженность руб­ цов роговицы. В клинической практике часто приходится наблюдать так называе­ мый послеоперационный астигма­ тизм, который является следствием рубцовых изменений тканей в зоне расположения операционного разре­ за. Такой астигматизм чаще всего возникает после таких операций, как экстракция катаракты и пересадка роговицы (кератопластика). Б. Как отмечалось выше, одним из симптомов начальной катаракты мо­ жет являться усиление клинической рефракции, т. е. ее сдвиг в сторону миопии. Аналогичные изменения рефракции могут отмечаться при са­ харном диабете. Отдельно следует остановиться на случаях полного от­ сутствия хрусталика (афакии). Афакия чаще всего является следствием оперативного вмешательства (удале­ ния катаракты), реже — его полной дислокации (вывихе) в стекловидное тело (в результате травмы или дис­ трофических изменений цинновых связок). Как правило, основной реф­ ракционный симптом афакии — гиперметропия высокой степени. При определенном сочетании анатомо­ оптических элементов (в частности, длине переднезадней оси 30 мм) рефракции афакического глаза мо­ жет быть близка к эмметропической или даже миопической. В. Ситуации, в которых изменения клинической рефракции связаны с уменьшением или увеличением дли­ ны переднезадней оси, в клиниче­ ской практике встречаются довольно редко. Это прежде всего случаи "миопизации" после циркляжа — од­ ной из операций, выполняемых при отслойке сетчатки. После такой опе­ рации может произойти изменение формы глазного яблока (напоминает песочные часы), сопровождающееся некоторым удлинением глаза. При некоторых заболеваниях, сопровож­ дающихся отеком сетчатки в маку­ лярной зоне, может наблюдаться сдвиг рефракции в сторону гиперме­ тропии. Возникновение такого сдви­ га с известной долей условности можно объяснить уменьшением дли­ ны переднезадней оси вследствие проминенции сетчатки кпереди. 5. С точки зрения влияния на анатомо-функниональное состояние глаза целесообразно выделить ос­ ложненные и неосложненные аме­ тропии. Единственным симптомом неосложненных аметропий является снижение некорригированной ост­ роты зрения, при этом корригиро­ ванная, или максимальная, острота зрения остается нормальной. Иными словами, неосложненная аметропия — это только оптический дефект глаза, обусловленный определенным соче109 scanned by К. А. А. Рис. 5.9. Картина глазного дна при вы­ сокой осложненной близорукости Вид­ ны миопический конус вокруг диска зрительного нерва, дистрофический очаг в макулярной зоне, стрелками ука­ заны сосуды хориоидеи, которые видны через депигментнрованную сетчатку. Некоторая нечеткость картины обуслов­ лена деструктивными изменениями стекловидного тела. танпем его анатомо-оптических эле­ ментов. Однако в ряде случаев аме­ тропии могут служить причинами развития патологических состояний, и тогда уместно говорить об ослож­ ненном характере аметропии. В кли­ нической практике можно выделить следующие ситуации, в которых про­ слеживается причинная связь между аметропией и патологическими из­ менениями зрительного анализа­ тора. A. Рефракционая амблиопия (при врожденных аметропиях, астигма­ тизме, аномалиях рефракции с анизометропическим компонен­ том). Б. Косоглазие и нарушение биноку­ лярного зрения B. Астенопия (от греч. astenes — сла­ бый, opsis — зрение). Этим терми­ ном объединяют различные рас­ стройства (утомляемость, голов­ ная боль), которые возникают при зрительной работе на близком рас­ стоянии. Аккомодативная астено­ пия обусловлена перенапряжени­ ем аккомодации при длительной работе на близком расстоянии и возникает у пациентов с гиперметропической рефракцией и умень­ шенным запасом аккомодации. Так называемая мышечная астено­ пия может возникать при неадек­ ватной коррекции миопии, вслед­ ствие чего возможно усиление конвергенции в связи с необходи­ мостью рассматривания предме­ тов на близком расстоянии Г Анатомические изменения. При прогрессирующей миопии высо­ кой степени вследствие значитель­ ного растяжения заднего полюса глаза возникают изменения сет­ чатки и зрительного нерва (рис. 5.9). Такую близорукость на­ зывают осложненной. 6. С точки зрения стабильности клинической рефракции следует вы­ делять стационарные и прогресси­ рующие аметропии. Истинное прогрессирование аме­ тропии характерно для миопической рефракции. Прогрессирование бли­ зорукости происходит вследствие растяжения склеральной оболочки и увеличения длины переднезадней оси. Для характеристики скорости прогрессирования миопии использу­ ют годичный градиент ее прогресси­ рования: где ГГ — годичный градиент про­ грессирования; СЭ2 — сферический эквивалент рефракции глаза к концу наблюдения; СЭ, — сферический эк­ вивалент рефракции глаза в начале наблюдения; Т — период времени между наблюдениями (годы). При годичном градиенте менее 1 дптр близорукость считают мед­ ленно прогрессирующей, при гради­ енте 1,0 дптр и более — быстропрогрессируюшей (при этом необходимо 110 scanned by К. А. А. решить вопрос о выполнении опера­ ции, стабилизирующей прогрессиро­ вание миопии, — склеропластики). В оценке динамики близорукости мо­ гут помочь повторные измерения длины оси глаза с помощью ультра­ звуковых методов. Среди прогрессирующих вторич­ ных (индуцированных) аметропий прежде всего необходимо выделить кератоконус. В течении заболевания выделяют четыре стадии, прогресси­ рование кератоконуса сопровожда­ ется усилением рефракции роговицы и неправильного астигматизма на фоне заметного снижения макси­ мальной остроты зрения. Следует различать непосредствен­ ное влияние коррекции на остроту зрения и зрительную работоспособ­ ность — "тактический" эффект опти­ ческой коррекции, а также влияние на динамику рефракции и некоторые болезненные состояния глаза (асте­ нопия, спазм аккомодаций, амблиопия, косоглазие) — стратегический эффект. Второй эффект в известной мере реализуется через первый. 5.9.1. Коррекция аметропий с помощью очковых линз 5.9. Принципы коррекции аметропий Основная задача любой коррек­ ции аметропий в конечном счете сводится к созданию условий для фокусировки изображения предме­ тов на сетчатке. В зависимости от принципа действия методы коррек­ ции аметропий условно можно раз­ делить на две большие группы: мето­ ды, не изменяющие рефракцию ос­ новных преломляющих сред глаза, — очковые и контактные линзы, или так называемые традиционные сред­ ства коррекции; методы, изменяю­ щие рефракцию основных прелом­ ляющих сред глаза, — хирургиче­ ские. При миопии основная цель кор­ рекции — уменьшение рефракции, при гиперметропии — ее усиление, а при астигматизме — неравномерное изменение оптической силы главных меридианов. В ряде случаев при выборе метода коррекции аметропии приходится использовать термин "непереноси­ мость" коррекции. Этот термин со­ бирательный: объединяет комплекс объективных и субъективных сим­ птомов, при наличии которых при­ менение того или иного метода кор­ рекции ограничено. 111 scanned by К. А. А. Несмотря на достижения в облас­ ти контактной и хирургической кор­ рекции зрения, очки остаются наи­ более распространенным способом коррекции аметропий. К их основ­ ным достоинствам следует отнести доступность, практическое отсутст­ вие осложнений, возможность моде­ лирования и изменения силы кор­ рекции, а также обратимость эффек­ та. Основной же недостаток очков обусловлен тем обстоятельством, что очковая линза располагается на оп­ ределенном (около 12 мм) расстоя­ нии от вершины роговицы и, таким образом, не составляет с глазом еди­ ной оптической системы. В связи с этим очковые линзы (особенно так называемых высоких рефракций) оказывают существенное влияние на величину ретинального, т. е. форми­ рующегося на сетчатке, изображения предметов. Ослабляющие рефрак­ цию рассеивающие (отрицательные) линзы их уменьшают, а усиливаю­ щие, собирающие (положительные), наоборот, увеличивают. Кроме того, очковые линзы высоких рефракций могут изменять иоле зрения. В зависимости от оптического действия различают стигматические, или сферические (рис. 5.10), астиг­ матические, или асферические (рис. 5.11), и призматические очко­ вые линзы. В астигматических лин­ зах (цилиндрах) выделяют ось и рас­ положенное перпендикулярно оси Рис. 5.10. Ход лучей через собирающую (а) и рассеивающую (б) линзы, применяе­ мые для коррекции гиперметропии и миопии соответственно. Рис. 5.11. Ход лучей через выпуклую цилиндрическую линзу. Объяснение в тексте. оптически деятельное сечение. Пре­ ломление лучей происходит только в плоскости деятельного сечения. По числу оптических зон очковые линзы подразделяют на монофокальные и мультифокальные (две зоны и более). При обследовании пациента с це­ лью назначения очков необходимо решить две тесно связанные между собой задачи: определить статиче­ скую рефракцию каждого глаза; вы­ брать адекватную оптическую кор­ рекцию, которая зависит от состоя­ ния статической и динамической рефракции, возраста больного, мо­ нокулярной и бинокулярной перено­ симости очков, а также показаний к их назначению. Целесообразно придерживаться следующего порядка обследования: • определение остроты зрения каж­ дого глаза; • уточнение вида и степени аметро­ пии с помощью субъективного ме­ тода (предварительно возможно проведение автоматической реф­ рактометрии), основанного на оп­ ределении максимальной остроты зрения с коррекцией (существен­ ное повышение остроты зрения будет свидетельствовать о преиму­ щественном влиянии рефракции на этот показатель); • у детей дошкольного возраста и пациентов с амблиопией проведе­ ние медикаментозной циклоплегии и определение рефракции с помощью объективных и субъек­ тивных методов в условиях вы­ ключенной аккомодации; • уточнение максимальной остроты зрения с помощью пробной кон­ тактной коррекции или пробы с диафрагмой; • подбор очков с учетом изложен­ ных ниже общих правил назначе­ ния очковых линз при различных видах аметропий и переносимости их с учетом результатов пробного ношения очков в течение 15— 30 мин (чтение, ходьба, перемеще­ ние взора с одного предмета на другой, движения головой и глаза­ ми); при этом учитывают качество бинокулярной переносимости оч­ ков как для дали, так и для близи. Показаниями к назначению очков при дальнозоркости служат астенопические жалобы или снижение ост­ роты зрения хотя бы одного глаза. В таких случаях, как правило, назна­ чают постоянную оптическую кор­ 112 scanned by К. A. A рекцию б зависимости от субъектив­ ной переносимости с тенденцией к максимальному исправлению аме­ тропии. Если при астенопии такая коррекция не дает улучшения, то для зрительной работы на близком рас­ стоянии выписывают более сильные (па 1,0—2,0 дптр) линзы. При даль­ нозоркости низкой степени и нор­ мальной остроте зрения можно огра­ ничиться назначением очков для ра­ боты только на близком расстоянии. Детям раннего возраста (2—4 лет) при дальнозоркости более 3,5 дптр целесообразно выписывать очки для постоянного ношения на 1,0 дптр слабее, чем степень аметропии. В та­ ких случаях смысл оптической кор­ рекции заключается в устранении ус­ ловий для возникновения аккомода­ ционного косоглазия. Если к 6—7 го­ лам у ребенка сохраняются устойчи­ вое бинокулярное зрение и высокая острота зрения без коррекции, очки отменяют. При близорукости слабой и сред­ ней степени для дали, как правило, рекомендуется "субмаксималытя” коррекция (корригированная остро­ та зрения в пределах 0,7—0,8). В от­ дельных случаях с учетом профес­ сиональной деятельности возможна полная коррекция. Правила оптиче­ ской коррекции для близи определя­ ются состоянием аккомодации. Если она ослаблена (уменьшение запаса относительной аккомодации, пато­ логические типы эргографических кривых, зрительный дискомфорт при чтении в очках), назначают вто­ рую пару очков для работы на близ­ ком расстоянии или бифокальные очки для постоянного ношения. Верхняя половина стекол в таких оч­ ках служит для зрения вдаль и пол­ ностью или почти полностью ис­ правляет близорукость, нижняя по­ ловина стекол, предназначенная для работы на близком расстоянии, сла­ бее верхней на 1,0; 2,0 или 3,0 дптр в зависимости от субъективных ощу­ щений пациента и степени близору­ кости: чем она выше, тем обычно больше разница в силе линз, предна­ значенных для дали и для близи. Это так называемый пассивный способ оптической коррекции близоруко­ сти. При миопии высокой степени на­ значают постоянную коррекцию. Силу линз для дали и для близи оп­ ределяют в зависимости от субъек­ тивной переносимости коррекции. При ее непереносимости возможно решение вопроса о контактной или хирургической коррекции близору­ кости. С целью повышения аккомодаци­ онной способности миопического глаза выполняют специальные уп­ ражнения для цилиарной мышцы. Если удается добиться стойкой нор­ мализации этой способности, назна­ чают полную или почти полную оп­ тическую коррекцию и для работы па близком расстоянии (активный способ коррекции миопии). В этих случаях очки будут побуждать акко­ модацию к активной деятельности. При астигматизме всех видов по­ казано постоянное ношение очков. Астигматический компонент кор­ рекции назначают в зависимости от субъективной переносимости с тен­ денцией к полному исправлению ас­ тигматизма, сферический — в соот­ ветствии с общими правилами на­ значения очков при дальнозоркости и близорукости. При анизометроиии назначают постоянную оптическую коррекцию с учетом субъективно переносимой разницы между силой корригирую­ щих линз для правого и левого глаза. Возможности очковой коррекции анизометроиии ограничены из-за то­ го, что величина изображения на сетчатке зависит от оптической силы очковых линз. Два изображения зна­ чительно различаются по величине и не сливаются в единый образ. При разнице в силе линз более 3,0 дптр отмечается анизейкония (от греч. anisos — неравный, eikon — изображе­ ние), которая оказывает существен­ ное влияние на переносимость оч­ 113 ков. В этих случаях имеются меди­ цинские показания к применению контактных линз и выполнению рефракционных операций. Призматические линзы обладают свойством отклонять лучи света к ос­ нованию призмы. Основные показа­ ния к назначению таких линз могут быть объединены в три основные группы: • гетерофория (дисбаланс глазодви­ гательных мышц) с явлениями де­ компенсации; • двоение (диплопия) на фоне паре­ за глазодвигательных мышц; • некоторые формы содружествен­ ного косоглазия (в комплексе с другими методами лечения). Призматического эффекта можно добиться с помощью обычных призм из стекла, так называемых френелевских линз (которые путем прижима­ ния фиксируют на задней поверхно­ сти обычной очковой линзы), бифо­ кальных сферопризматических оч­ ков (БСПО) и за счет смещения цен­ тра линз в оправе. Очковые призмы из стекла с опти­ ческой силой более 10,0 призменных диоптрий не изготавливают из-за их больших размеров и массы. Френелевские насадки на очки — тонкие пластинки из мягкого пластика — легки и удобны в применении. Сме­ щение центра очковых линз на 1,0 см обеспечивает призматическое дейст­ вие в 1,0 призменную диоптрию на каждую диоптрию оптической силы обычной очковой линзы. В положи­ тельной линзе основание призмы на­ правлено в сторону смещения цен­ тра, а в отрицательной — в противо­ положную. БСПО, предложенные Е. В. и Ю. А. Утехиными, можно применять для разгрузки аккомода­ ции и конвергенции. В нижней части "минусовых" очков для дали наклеен элемент для близи, состоящий из комбинации "плюсовой" сферы в 2,25 дптр и призмы силой 6,75 приз­ менных диоптрий, основание кото­ рой обращено к носу. Коррекция пресбиопии базирует­ ся на применении положительных (собирающих) линз при работе на близком расстоянии. По разным данным, возраст, в котором возника­ ет необходимость в подборе ”пресбиопических" очков, колеблется от 38 до 48 лет и зависит от вида и сте­ пени сопутствующей аметропии, ро­ да трудовой деятельности и т. д. В ко­ нечном счете вопрос о целесообраз­ ности назначения первых пресбиопических очков решают индивиду­ ально с учетом жалоб пациента. Как правило, первые симптомы прес­ биопии — потребность в отодви­ гании объекта от глаза (в результате чего уменьшается степень напряже­ ния аккомодации) и появление жа­ лоб на астенопию к концу рабочего дня. Предложены различные способы определения силы очковых линз, предназначенных для коррекции пресбиопии (в том числе предусмат­ ривающие исследование объема ак­ комодации). Однако в клинической практике наиболее распространен метод, при котором ориентируются на так называемые возрастные нор­ мы: первые очки — +1,0 дптр назна­ чают в возрасте 40—43 лет, в после­ дующем увеличивают силу очков приблизительно на 0,5—0,75 дптр ка­ ждые 5—6 лет. Окончательное значе­ ние пресбиопической коррекции к 60 годам составляет +3,0 дптр, что обеспечивает возможность осущест­ вления зрительной работы на рас­ стоянии 33 см. При сочетании пресбиопии с аме­ тропией в расчет силы линз вносят поправку — прибавляют силу сфери­ ческой линзы (с соответствующим знаком), которая корригирует аме­ тропию. Цилиндрический компо­ нент коррекции, как правило, оста­ ется без изменений. Таким образом, при гиперметропии и пресбиопии сферический компонент очков для дали увеличивают на величину прес­ биопической коррекции, а при мио­ пии, наоборот, уменьшают. 114 scanned by К. А. А. В конечном счете при назначении очков для коррекции пресбиопии ре­ шающее значение имеет проба на субъективную переносимость — чте­ ние текста с пробными линзами в те­ чение определенного времени. Для того чтобы избежать примене­ ния нескольких пар очков при прес­ биопии, сочетающейся с аметропи­ ей, целесообразно назначать бифо­ кальные и даже мультифокальные очки, верхняя часть которых предна­ значена для зрения вдаль, а нижняя — для близи. Существует также способ, позволяющий в пределах субъектив­ но переносимой разницы в силе линз один глаз скорригировать для зрения вдаль, а другой — для близи. При сочетании пресбиопии с не­ достаточностью конвергенции целе­ сообразно применять сферопризма­ тические линзы. Призма, основание которой обращено к носу благодаря отклонению лучей в носовую сторо­ ну, способствует уменьшению степе­ ни конвергенции. Небольшого приз­ матического эффекта можно добить­ ся путем преднамеренного уменьше­ ния расстояния между центрами по­ ложительных очковых линз по срав­ нению с межзрачковым расстоянием. 5.9.2. Контактная коррекция аметропий Контактная коррекция зрения имеет многовековую историю. Этим вопросом интересовались еще Лео­ нардо да Винчи и Рене Декарт. О при­ менении контактных линз первыми сообщили A. Fick и Е. Kalt в 1888 г. Началом революции в контактной коррекции зрения можно считать ко­ нец 50-х годов, когда чешские уче­ ные О. Wichterle и D. Lim синтезиро­ вали гидрофильный материал для из­ готовления мягких линз, и в 1966 г. началось их массовое производство. В нашей стране первая специализи­ рованная лаборатория была органи­ зована в МНИИГБ им. Гельмгольца в 1956 г. Контактные линзы являются сред­ ством оптической коррекции зре­ ния. Они непосредственно сопри­ касаются с глазом и удерживаются силами капиллярного притяжения. Между задней поверхностью лин­ зы и передней поверхностью рогови­ цы находится слой слезной жидко­ сти. Коэффициент преломления ма­ териала, из которого изготовлена линза, практически не отличается от коэффициента преломления пленки слезной жидкости и роговицы. Слез­ ная жидкость заполняет все дефор­ мации передней корнеальной по­ верхности, поэтому лучи света пре­ ломляются только на передней по­ верхности контактной линзы, кото­ рая нейтрализует все недостатки формы роговицы, и далее проходят практически в гомогенной оптиче­ ской среде. Контактные линзы хоро­ шо корригируют астигматизм, ком­ пенсируют оптические аберрации, ма­ ло изменяют положение кардинальных точек в оптической системе и оказы­ вают незначительное влияние на вели­ чину изображения, не ограничивают поле зрения, обеспечивают хороший обзор, не видны окружающим. Контактные линзы классифици­ руют в зависимости от материала, из которого они изготовлены. По этому критерию выделяют два класса линз: жесткие (ЖКЛ) и мягкие (МКЛ). Свойства материала, из которого из­ готавливают контактные линзы, во многом определяют их переноси­ мость пациентами. ЖКЛ могут быть газонепроницае­ мыми или газопроницаемыми. Газо­ непроницаемые ЖКЛ уже уходят в историю: их изготавливают из не­ проницаемого для кислорода полиметилметакрилата, требуются дли­ тельная адаптация к этим ЖКЛ, вре­ мя их использования ограничено. Газопроницаемые ЖКЛ пациенты переносят значительно лучше. По назначению МКЛ делят на оп­ тические (их большинство), терапев­ тические и косметические. По режиму ношения различают MKJI дневного ношения (их носят в течение дня и на ночь снимают), гибкого ношения (пациент может иногда не снимать линзы 1—2 ночи), пролонгированного ношения (такие МКЛ можно носить, не снимая не­ сколько дней) и непрерывного но­ шения (до 30 дней подряд). Ионность материала и содержание в нем влаги (больше или меньше 50 %) определяют комфортность но­ шения линзы и сроки ее замены. Очевидно, что линзы с высоким со­ держанием влаги комфортнее, но они менее прочные и больше склон­ ны к накоплению отложений. Линзы с низким содержанием влаги проч­ нее и долговечнее, но менее физио­ логичны. По частоте замены МКЛ делят на линзы однодневной замены (утром надел — вечером выбросил), линзы частой плановой замены (в течение 1 мес и чаще), планово-сменяемые линзы (замена через 1—6 мес) и тра­ диционные линзы (замена через 6— 12 мес). Линзы однодневной замены — самый "здоровый", но одновременно и наиболее дорогой вариант. По оптическим свойствам контакт­ ные линзы могут быть сферическими (таких линз большинство, выпуска­ ют их варианты с любым сроком за­ мены и режимом ношения), торическими (для коррекции астигматизма) и мультифокальными (для коррек­ ции пресбиопии). Показания и противопоказания к контактной коррекции зреиия. Кон­ тактную коррекцию широко приме­ няют при миопии. Известно, что па­ циенты с миопией высокой степени, особенно с анизометропией, плохо переносят полную очковую коррек­ цию, к тому же возникающие опти­ ческие аберрации не компенсиру­ ются очками. Контактные линзы хорошо переносятся при миопии практически любой степени и мио­ пической анизометропии при лю­ бых различиях рефракции обоих глаз. Они способствуют восстановле­ нию бинокулярного зрения, улучша­ ют состояние аккомодационного ап­ парата глаза и обеспечивают высо­ кую зрительную работоспособность, тогда как при ношении очков прихо­ дится довольствоваться лишь пере­ носимой коррекцией (с разницей в оптической силе очковых линз не более 2,0 дптр). Таким образом, миопия — это тот вид аметропии, при котором кон­ тактные линзы имеют абсолютные преимущества перед очками. Относительными показаниями к контактной коррекции зрения мож­ но считать гиперметропию и гиперме­ тропическую анизометропию. Если минусовые очковые стекла уменьша­ ют размер изображения на сетчатке, то плюсовые, наоборот, увеличива­ ют, поэтому пациенты с гиперметропией хуже адаптируются к контакт­ ным линзам, которые, как известно, не изменяют размер изображения. При астигматизме далеко не все­ гда удается достичь максимальной остроты зрения с помощью очковой коррекции. Контактные линзы удач­ но компенсируют корнеальные де­ формации. При использовании линз пациенты не предъявляют жалоб на астснопию. Торические МКЛ и газо­ проницаемые ЖКЛ дают четкое вы­ сококонтрастное изображение. Контактные линзы применяют также для коррекции афакии. При кератоконусе средняя острота зрения больных при использовании контактных линз примерно в 2 раза выше, чем при очковой коррекции. К тому же у больных, которые носят контактные линзы, отмечается ус­ тойчивое бинокулярное зрение. Для коррекции зрения в начальных ста­ диях кератоконуса применяют газо­ проницаемые ЖКЛ. При выражен­ ной деформации роговицы подбор контактных линз затруднен, а если и удается это сделать, то их переноси­ мость снижена. В этом случае пока­ зана кератопластика. Косметические маскирующие контактные линзы с успехом приме­ 116 scanned by К. А. А. няют при врожденных и посттравматических поражениях глаз. В случае колобом радужки или аниридии кон­ тактные линзы с окрашенной пери­ ферической зоной и прозрачным зрачком не только дают косметиче­ ский эффект, но также уменьшают светорассеяние на сетчатке, устраня­ ют светобоязнь и повышают остроту зрения. Для коррекции пресбиопии приме­ няют ЖКЛ, но в последние годы появились бифокальные и мульти­ фокальные МКЛ. Контактную коррекцию использу­ ют в лечении амблиопии. С этой це­ лью назначают косметические кон­ тактные линзы с закрашенной (не­ прозрачной) зрачковой зоной или линзы высокой оптической силы для выключения лучше видящего глаза. При этом создаются условия для подключения амблиопичного глаза к зрительной работе. Контактные линзы могут быть применены с лечебными целями при ^различных заболеваниях роговицы. Как показывает практика, МКЛ. на­ сыщенные лекарственными препа­ ратами, весьма эффективны в лече­ нии заболеваний и травм глаз (при буллезной кератопатии, незаживаю­ щих язвах роговицы, синдроме сухо­ го глаза для поддержания влажности роговицы, для реабилитации паци­ ентов после кератопластики и ожо­ гов глаза). Однако имеются объективные ме­ дицинские противопоказания к кон­ тактной коррекции. Прежде всего это воспалительные заболевания пе­ реднего отрезка глаза. Ношение кон­ тактных линз обусловливает ухудше­ ние состояния больных с паразитар­ ными заболеваниями глаза (особен­ но при распространенном клешевом блефарите — демодекозе). С особой осторожностью следует назначать контактные линзы пациентам с сухо­ стью глаза. В этом случае лучше при­ менять высокогидрофильные МКЛ (с содержанием влаги больше 55 %), а также использовать специальные увлажняющие линз. при ношении Контактные линзы противопока­ заны при непроходимости слезных путей и дакриоциститах. При нтеригиуме и пингвекуле подбор контактных линз затруднен из-за механических препятствий для их движения по роговице. В этих случаях рекомендуется предвари­ тельно выполнить хирургическое ле­ чение. Наконец, абсолютным общим про­ тивопоказанием к ношению кон­ тактных линз являются психические заболевания. Основные принципы подбора кон­ тактных линз и их особенности. Ос­ новные критерии предпочтения ЖКЛ перед МКЛ — наличие выраженного астигматизма (боле 2,0 дптр), неболь­ шая глазная щель, малый диаметр ро­ говицы, непереносимость МКЛ. Сле­ дует подчеркнуть, что уход за ЖКЛ проще, они вызывают меньше ос­ ложнений, их можно использовать в течение более длительного периода времени. Дчя выбора оптимальных парамет­ ров роговичных ЖКЛ необходимо определить общий диаметр линзы, диаметр оптической зоны, оптиче­ скую силу линзы и форму ее Внут­ ренней поверхности. При выборе об­ щего диаметра ЖКЛ учитывают раз­ меры глазной щели, положение и то­ нус век, степень выстояния глазного яблока, диаметр и форму роговицы. Общий диаметр ЖКЛ должен быть на 1,5—2 мм меньше горизонтально­ го диаметра роговицы. Внутренняя поверхность роговичных ЖКЛ имеет три зоны: центральную, или оптиче­ скую, зону скольжения и краевую зо­ ну (рис. 5.12). Диаметр оптической зоны линзы должен быть больше ширины зрачка, определяемой при рассеянном свете, настолько, чтобы смещение линзы при моргании не приводило к заметному сдвигу опти­ ческой зоны линзы за пределы зрач­ ка. Зона скольжения должна макси­ мально соответствовать форме рого- 117 scanned by К. А. А. капли Рис. 5.12. Элементы конструкции внут­ ренней поверхности жесткой рогович­ ной контактной линзы. 0 — общий диаметр линзы; 0„ — диаметр оп­ тической зоны; R„ — радиус оптической зо­ ны; R| и Rj — радиусы зоны скольжения; Rk — радиус краевой зоны; Lk — ширина краевой зоны; Lt — ширина зоны сколь­ жения. вицы в этом месте и предназначена для удержания ЖКЛ на роговице за счет сил капиллярного притяжения. Чем меньше будет давление линзы на роговицу в зоне скольжения, тем вы­ ше переносимость линз. Форму края линзы определяют эмпирически. Она должна обеспечивать образова­ ние мениска слезной жидкости и не вызывать у пациента неприятных ощущений. Для удержания линзы на глазу за счет капиллярных сил зазор между линзой и роговицей должен быть достаточно малым, близким по толщине естественной слезной пленке. Оптическую силу контактной лин­ зы определяют по результатам иссле­ дования клинической рефракции глаза: она равна сферическому ком­ поненту рефракции + '/2 величины цилиндрического компонента. Окон­ чательно оптическую силу линзы ус­ танавливают с помощью пробной линзы, оптическая сила которой наиболее близка к величине клини­ ческой рефракции. К пробной линзе приставляются разные очковые стек­ ла из набора, чтобы получить макси­ мальную остроту зрения. При кор­ рекции миопии выбирают очковое стекло минимальной диоптрийной силы для получения наибольшей остроты зрения, а при коррекции ги­ перметропии и афакии — стекло максимальной диоптрийной силы. Для вычисления рефракции кон­ тактной линзы к оптической силе пробной линзы прибавляют оптиче­ скую силу того очкового стекла, с ко­ торым у пациента наблюдалась мак­ симальная острота зрения. Успех подбора контактных линз зависит от следующих факторов: соответствия внутренней поверхности линзы фор­ ме роговицы, центрации линзы и ее подвижности. При подборе ЖКЛ стремятся к максимальному соответствию внут­ ренней поверхности линзы форме роговицы с учетом сохранения опре­ деленной толщины слоя слезной жидкости между линзой и роговицей в различных зонах. Слезную жид­ кость подкрашивают 0,5 % раство­ ром флюоресцеина и с помощью ще­ левой лампы в свете синего свето­ фильтра оценивают распределение флюоресцеина под пробной линзой и определяют необходимость внесе­ ния изменений в конструкцию инди­ видуально изготавливаемой линзы. Чрезвычайно важным является ис­ следование чувствительности рого­ вицы, состояния слезных органов, продукции слезной жидкости, вре­ мени разрыва слезной пленки. Затем определяют размер глазной шели, тургор век и диаметр зрачка. После обычного офтальмологиче­ ского исследования приступают к выбору формы линзы и ее оптиче­ ской силы. С помощью офтальмо­ метра определяют радиус кривизны роговицы в главных меридианах и решают вопрос о выборе типа линзы. Под местной анестезией (0,5 % раствор дикаина) на глаз надевают ЖКЛ из пробного набора линз, оп­ 118 scanned by К. А. А. тическая сила которой и конструк­ тивные параметры (общий диаметр, диаметр оптической зоны и форма внутренней поверхности)в наиболь­ шей степени соответствуют парамет­ рам корригируемого глаза. Оценива­ ют положение линзы на глазу, ее подвижность, распределение флюоресцеина под линзой. Если конструк­ ция выбранной из пробного набора линзы является оптимальной, изго­ тавливают индивидуальную ЖКЛ. Для окончательного подтвержде­ ния правильности подбора газопро­ ницаемых ЖКЛ необходимо наблю­ дать за пациентом в течение 2— 3 дней, ежедневно постепенно уве­ личивая время ношения линзы. В пе­ риод адаптации возможна доработка линзы. По окончании испытательно­ го периода изготовленную линзу вы­ дают пациенту, проинструктировав его о правилах пользования и режи­ ме ношения. Сферические МКЛ благодаря сво­ ей эластичности эффективны только /1ри отсутствии значительных изме­ нений формы роговицы, поскольку в большей степени повторяют ее не­ правильную форму (например, при астигматизме свыше 2,0 дптр). Под­ бор МКЛ достаточно прост и осно­ ван на результатах офтальмометрии. Существуют специальные таблицы соответствия радиусов и рефракций роговицы, оптической силы очковых линз и МКЛ. Толщину МКЛ выби­ рают с учетом индивидуальных осо­ бенностей глаза. При умеренном ас­ тигматизме или сниженной продук­ ции слезной жидкости назначают бо­ лее толстые МКЛ (тонкие высоко­ гидрофильные МКЛ быстрее обезво­ живаются и не корригируют астигма­ тизм). После первичного подбора МКЛ оценивают положение линзы на глазу, ее подвижность и субъек­ тивные ощущения пациента. Правильность положения линзы можно проверить с помощью "теста смещения", когда линзу сдвигают по роговице на ’/3—'/2 ее диаметра: при хорошей посадке линза должна мед­ scanned by К. А. А. ленно возвращаться в центральное положение. Рекомендуемая продолжительностть ношения МКЛ на период адаптации: в первые 3 дня — по 1— 2 ч в день, в последующие 3 дня — до 3 ч вдень, со 2-й недели — в течение 4 дней по 4 ч в день, затем 3 дня по 5 ч в день, с 3-й недели ежедневно увеличивают время ношения MKJ1 на 1 ч, доводя его до 12 ч в день. Уход за контактными линзами. Уход за газопроницаемыми ЖКЛ от­ носительно несложен. Их следует хранить в специальных контейнерах в водной среде. Поскольку многие линзы содержат силикон, для их об­ работки приходится применять спе­ циальные растворы, содержащие чистящие, дезинфицирующие и сма­ зывающие вещества. МКЛ, помимо дезинфекции, тре­ буют специальных методов хранения и очистки от отложений. В настоя­ щее время с этой целью используют перекисные системы и многофунк­ циональные растворы. Перекисные системы эффективны при очистке и дезинфекции линз, но необходимым условием их примене­ ния является нейтрализация дейст­ вия перекиси. С этой целью исполь­ зуют раствор тиосульфата натрия. Многофункциональные растворы решают сразу несколько задач: они очищают линзу от отложений, де­ зинфицируют и увлажняют ее, ис­ пользуются для хранения линзы. Со­ временные многофункциональные растворы практически нетоксичны и не вызывают аллергии. Общие принципы ухода за МКЛ примерно одинаковы: на ночь линзу помещают в контейнер с много­ функциональным раствором, утром ее промывают, после чего она готова к использованию. Проблем и неудобств, связанных с уходом за МКЛ, не возникает при использовании линз двух новых классов — однодневных и непрерыв­ ного (до 30 сут) ношения. Правда, и первые, и вторые весьма дороги, по­ этому однодневные линзы часто на­ значают для периодического ноше­ ния (во время занятий спортом, ко­ мандировок и т. п.). Линзы непре­ рывного ношения в неосложненных случаях действительно не требуют ухода. Добавим лишь, что это самый новый класс МКЛ и пока не накоп­ лено достаточно клинических дан­ ных, которые бы подтверждали их полную безопасность. Возможные осложнения при ис­ пользовании контактных линз. Ос­ ложнения могут быть связаны с ме­ ханическим повреждением рогови­ цы, токсико-аллергическими реак­ циями, инфицированием. Основные причины развития осложнений — нарушение пациентом режима но­ шения линз и правил ухода за ними. Сами полимеры, из которых изго­ товлены линзы, нетоксичны и прак­ тически не вызывают аллергии. Ал­ лергические реакции глаза при ис­ пользовании контактных линз чаще вызываются компонентами, входя­ щими в состав средств ухода за лин­ зами. Недостаточно очищенная линза со следами белковых отложе­ ний также может стать источником токсико-аллергических осложне­ ний. Чаще других наблюдаются конъ­ юнктивит, поверхностный кератит, стерильные инфильтраты в строме роговицы, точечные дефекты эпите­ лия роговицы. Большинство осложнений легко купируется. В некоторых случаях достаточно на время прекратить пользоваться линзами. В случае длительного ношения линз возможны развитие изменений в заднем эпителии роговицы — кле­ точный полиморфизм, образование микрокист. При биомикроскопическом исследовании иногда выявляют неоваскуляризацию роговицы. Это свидетельствует о хронической ги­ поксии роговицы. В этих случаях следует рекомендовать пациенту вре­ менно отказаться от линз или ис­ пользовать другой их тип. Тяжелее последствия бактериаль­ ных и вирусных кератитов и кератоконъюнктивитов. Развитие тяжелых осложнений обычно связано с позд­ ним обращением пациента к врачу. 5.9.3. Хирургическая коррекция аметропий Изменяя оптическую силу двух главных оптических элементов гла­ за — роговицы и хрусталика, мож­ но формировать клиническую рефракцию глаза и корригировать таким образом близорукость, даль­ нозоркость, астигматизм. Хирургическая коррекция анома­ лий рефракции глаза получила на­ звание "рефракционная хирургия". В зависимости от локализации зо­ ны оперативного вмешательства вы­ деляют корнеальную, или рогович­ ную, и хрусталиковую хирургию. Роговица — наиболее доступная для воздействия биологическая лин­ за в оптической системе глаза. При уменьшении или увеличении ее реф­ ракции значительно изменяется рефракция глаза в целом. Кроме то­ го, роговица — удобная для выпол­ нения оперативного вмешательства структура глаза. Здоровая роговица не имеет сосудов, быстро эпителизируется, сохраняя прозрачность. Реф­ ракционная хирургия роговицы не требует вскрытия глазного яблока и позволяет точно дозировать рефрак­ ционный эффект. Первые рефракционные операции на прозрачной роговице провел ко­ лумбийский офтальмолог X. Барракер в 1949 г. В последние годы на­ блюдается стремительное увеличе­ ние количества выполняемых опера­ ций: ежегодно в мире проводят до 1,5 млн операций. Цель операции при близорукости — "ослабить” слишком сильную пре­ ломляющую силу глаза, фокусирую­ щего изображение перед сетчаткой. Этого достигают путем ослабления 120 scanned by К. А. А. рефракции роговицы в центре с 40,0—43,0 до 32,0—40,0 дптр в зави­ симости от степени близорукости. Параметры операции (ее план) рас­ считывают по специальным компью­ терным программам. В компьютер вводят измеренные перед операцией анатомо-оптические параметры гла­ за и данные его рефракции. Эффек­ тивность рефракционной хирургии в значительной мере зависит от точно­ сти измерения анатомо-оптических параметров глаза, компьютерных расчетов плана операции и выполне­ ния его хирургом, соблюдения всех требований рефракционной хирур­ гии. С целью коррекции близорукости применяют: • переднюю радиальную кератото­ мию; • миопический кератомилез; • введение внутрироговичных колец и линз. Переднюю радиальную кератото'мию, разработанную С. Н. Федоро­ вым в 1974 г., используют для кор­ рекции близорукости 0,5—6,0 дптр. Техника операции состоит в нанесе­ нии непроникающих глубоких (на 90 % толщины) радиальных надрезов роговицы на периферии с помощью дозированного алмазного ножа (рис. 5.13). Ослабленная надрезами периферическая часть роговицы вы­ бухает под действием внутриглазного давления, а центральный отдел упло­ щается (рис. 5.14). Диаметр центральной оптической зоны роговицы, которая остается без надрезов (3,2—4 мм), количество надрезов (4—12) и их глубину выби­ рает хирург с помощью компьютер­ ной программы в зависимости от па­ раметров глаза и возраста пациента. Для коррекции миопического ас­ тигматизма разработаны специаль­ ные операции, позволяющие умень­ шить рефракцию роговицы до 4,0 дптр по меридиану, соответст­ вующему оси астигматизма, с помо­ щью дозированных надрезов, нанеscanned by К. А. А. Рис. 5.13. Передняя рагшапьная керато­ томия а — разметка линий для нанесения перифе­ рических радиальных надрезов роговицы при близорукости 5,0 дптр; б — алмазный нож с дозированной подачей (в микронах); в — че­ рез I год после операции: в световом срезе видны рубцы после глубокого просечения роговицы. Рис. 5.14. Уплошение вершины рогови­ цы после проведения периферических радиальных надрезов. сенных перпендикулярно или парал­ лельно сильно преломляющей оси, — тангенциальная (рис. 5.15) или про­ дольная (рис. 5.16) кератотомия. Методика выполнения миопиче­ ского кератомилеза, разработанная X. Барракером в 1964 г., в настоящее время значительно изменилась. Спе­ циальные микрокератомы позволя­ ют сделать точный срез поверхност­ ных слоев роговицы на глубину 130— 150 мк (при ее толщине 550 мк) и сформировать "крышечку". После выполнения второго, более глубоко­ го, среза иссеченные внутренние слои удаляют, а "крышечку" уклады­ вают на место. Толщиной удаленной стромы роговицы "дозируют" сте­ пень уплощения центра роговицы и эффект операции. Миопический кератомилез применяют при близору­ кости свыше 6,0 дптр. В настоящее время механическое иссечение стромы роговицы замене­ но на испарение ее с помощью эксимерного лазера, и такая операция но­ сит название "Лазик". Введение в периферические слои ро­ говицы пластиковых колец и внутрироговичных линз малоэффективно, по­ этому этот метод не получил широ­ кого распространения в клиниче­ ской практике. Цель роговичной рефракцион­ ной хирургии дальнозоркости — Рис. 5.15. Тангенциальная кератотомия, а — обозначен сильно преломляющий мери­ диан, перпендикулярно к нему алмазным но­ жом проводят два тангенциальных надреза; б — уплошение роговицы (ослабление реф­ ракции) в меридиане надрезов; в — состоя­ ние роговицы через 2 года после операции; острота зрения 1,0 без коррекции. "усилить" слабый оптический аппа­ рат глаза, фокусирующий изобра­ жение за сетчаткой. Для достиже­ ния этой цели производят разрабо­ танную в 1981 г. С. Н. Федоровым операцию — термокератокоагуляцию роговицы. При дальнозоркости необходимо увеличить преломляющую силу ро­ говицы с 40,0—43,0 до 42,0— а Рис. 5.16. Продольная кератотомия. а — нанесение продольных надрезов на периферии роговицы параллельно сильному меридиа­ ну; б — через полгода после операции. 50,0 дптр в зависимости от степени гиперметропии. Этого достигают пу­ тем воздействия на периферическую часть роговицы инфракрасной (теп­ ловой) энергии, под действием кото­ рой коллаген стромы роговицы сжигается, кольцо периферической часи роговицы сокращается, а цен­ тральная оптическая зона “выбуха­ ет", при этом рефракция роговицы усиливается (рис. 5.17). „ Термическое воздействие осушествляют с помощью специальной тон­ кой иглы (электрода), которая авто­ матически выдвигается на заданную глубину и в момент укола роговицы нагревается до 700—1000 °С, поэтому сокращение ткани происходит по всей толщине роговицы. Количество уколов и схему их расположения рас­ считывают по специальной компью­ терной программе в зависимости от параметров глаза пациента. Операция позволяет исправить дальнозоркость от 0,75—5,0 дптр и дальнозоркий ас­ тигматизм (при воздействии на один из главных меридианов астигматиче­ ского глаза) до 4,0 дптр. В настоящее время благодаря при­ менению твердотельного лазера теп­ ловая энергия заменена на лазерную, в результате чего снизилась травматичность операции. Хрусталиковая рефракционая хи­ рургия включает несколько методов воздействия на рефракцию глаза; • удаление прозрачного хрусталика — рефракционая ленсэктомия с вве­ дением искусственного хрустали­ ка или без него; • введение в глаз дополнительной отрицательной или положитель­ ной интраокулярной линзы. ? Удаление прозрачного хрусталика с целью коррекции близорукости предложил Фукала еше в 1890 г., но она не получила распространения из-за тяжелых осложнений. В на­ стоящее время благодаря примене­ нию современной микрохирургиче­ ской техники риск развития ослож­ нений снижен, но метод может быть использован при близорукости не выше 20,0 дптр. С целью коррекции дальнозорко­ сти высокой степени выполняют операцию замены прозрачного хру­ сталика на более сильную интраоку­ лярную линзу в 30—48 дптр в зави­ симости от анатомических и оптиче­ ских параметров глаза. В настоящее время для коррекции аметропий высоких степеней ис­ пользуют методику введения в глаз дополнительной корригирующей 123 scanned by К. А. А. ее называют интраокулярной кон­ тактной линзой. Отрицательная ин­ траокулярная линза позволяет кор­ ригировать близорукость до —20,0— 25,0 дптр, положительная линза — дальнозоркость до +12,0—15,0 дптр. Современные методы рефракци­ онной хирургии глаза весьма эф­ фективны, обеспечивают качест­ венное стабильное зрение и с успе­ хом заменяют очки и контактные линзы. 5.9.4. Эксимерлазерная коррекция аномалий рефракции Под воздействием излучения эксимерного лазера из собственного вещества роговицы формируется линза заданной оптической силы. Рис. 5.17. Термокератокоагуляция. а — после термокератокоагуляции изменяет­ ся радиус кривизны роговицы, увеличивается ее оптическая сила (пунктирные линии); б — термическое воздействие: наносят по три точки на периферических концах радиусов, центральная зона диаметром 7 мм остается свободной; в — следы термического воздей­ ствия через 6 мес после операции. линзы — "очки внутри глаза". Супертонкую эластичную линзу вводят в заднюю камеру глаза через мини­ мальный разрез и помещают перед прозрачным хрусталиком, поэтому S. Trokel и соавт. (1983) доказали возможность дозированного испаре­ ния роговицы с микронной точно­ стью с помощью эксимерного ла­ зера. Приоритет в проведении эксимерлазерных операций с целью коррек­ ции аномалий рефракции в России принадлежит офтальмологической школе академика Святослава Федо­ рова (1984), а за рубежом — Т. Seiler (Германия, 1985) и L’Esperance (США, 1987). Лазерное излучение с длиной вол­ ны 193 нм разрывает межатомные и межмолекулярные связи в поверхно­ стных слоях роговицы с точностью до десятых долей микрона. Клиниче­ ски этот феномен проявляется в по­ слойном испарении роговицы — фо­ тоабляции (рис. 5.18). Операции выполняют по индиви­ дуальным программам, создаваемым на основе сложных математических расчетов. Построение и реализацию программы изменения рефракции роговицы осуществляют с помощью компьютера. Операция не оказывает негативного воздействия на другие структуры глаза — хрусталик, стек­ ловидное тело, сетчатку. 124 scanned by К. А. А. Рис. 5.18. Высокоскоростная фия фотоабляции роговицы. фотогра­ Рис. 5.19. Эксимерлазерная "Профиль- 500". установка В состав каждой офтальмологиче­ ской эксимерлазерной установки входят эксимерный лазер (источник ультрафиолетового излучения), фор­ мирующая оптическая система, цель которой — преобразовать структуру лазерного пучка и доставить его на поверхность роговицы; управляю­ щий компьютер, операционный микроскоп, кресло хирурга и опера­ ционный стол для пациента. В зависимости от типа формирую­ щей системы, определяющей возмож­ ности и особенности технологии ис­ парения роговицы, все установки де­ лят на гомогенные (диафрагмирую­ щие и масочные), сканирующие, полусканирующие и пространственные. Так, при использовании принципа лазерного диафрагмирования излуче­ ние попадает широким пучком на диафрагму или систему диафрагм, по­ степенно раскрывающихся или за­ крывающихся с каждым новым им­ пульсом. При этом в центре роговицы испаряется более толстый слой ткани, чем по ее краям, в результате чего она становится менее выпуклой и реф­ ракция уменьшается. В других уста­ новках излучение попадает на рогови­ цу через специальную маску неравно­ мерной толщины. Через более тонкий слой в центре испарение происходит быстрее, чем на периферии. В сканирующих системах поверх­ ность роговицы обрабатывают лазер­ ным пучком небольшого диаметра — технология "летающего пятна”, при­ чем луч движется по такой траекто­ рии, чтобы на поверхности роговицы сформировалась линза заданной оп­ тической силы. К лазерам пространственного типа относится система "Профиль" (рис. 5.19), разработанная С. Н. Фе­ доровым. Основная идея простран­ ственного распределения лазерной энергии в системе "Профиль-500” за­ ключается в том, что излучение по­ падает на роговицу широким пучком с гауссовым, т. е. параболическим, профилем распределения лазерной энергии. Вследствие этого за одну и ту же единицу времени в местах, на которые воздействовала энергия большей плотности, ткани испаря­ ются на большую глубину, а в местах, где плотность энергии меньше, — на меньшую. Основными рефракционными эксимерлазерными операциями явля­ ются фоторефрактивная кератэктомия (ФРК) и лазерный интрастромалъный кератомилез ("Лазик"). 125 scanned by К. А. А. Показаниями к выполнению реф­ ракционных эксимерлазерных опе­ раций являются в первую очередь непереносимость контактной и оч­ ковой коррекции, близорукость, гиперметропия и астигматизм различ­ ной степени выраженности, а также профессиональные и социальные потребности пациентов не моложе 18 лет. Противопоказаниями к проведе­ нию ФРК служат глаукома, состоя­ ния сетчатки, предшествующие от­ слойке, или отслойка, хронические увеиты, опухоли глаз, кератоконус, снижение чувствительности рогови­ цы, синдром "сухого глаза", диабети­ ческая ретинопатия, эктопия зрачка, выраженный аллергический статус, аутоиммунная патология и коллагенозы, тяжелые соматические и пси­ хические заболевания. При наличии катаракты выполнение ФРК нецеле­ сообразно, так как сразу после экс­ тракции катаракты рефракцию глаза можно откорригировать с помощью искусственного хрусталика. ФРК проводят амбулаторно под местной анестезией. Техника выпол­ нения операции на зарубежных уста­ новках включает два этапа: удаление эпителия и испарение стромы рого­ вицы. На первом этапе выполняют скарификацию эпителия в централь­ ной зоне роговицы механическим, химическим или лазерным спосо­ бом. Продолжительность этого этапа операции зависит от типа лазера и может колебаться от 20 с до несколь­ ких минут, после чего осуществляют испарение стромы роговицы. В течение 1-х суток могут отме­ чаться болевой синдром, слезотече­ ние, светобоязнь. С 1-го дня после операции пациенту назначают истилляции раствора антибиотика до полной эпителизации роговицы (48—72 ч). Затем проводят курс тера­ пии кортикостероидами по схеме длительностью 1—2 мес. С целью профилактики стероидной гипертен­ зии одновременно применяют рблокаторы 1—2 раза в день. Описанная технология позволяет эффективно и безопасно корригиро­ вать близорукость до 6,0 дптр и ас­ тигматизм до 2,5—3,0 дптр. Техноло­ гия выполнения ФРК с трансэпите­ лиальным подходом (без предвари­ тельной скарификации эпителия) на отечественной установке "Профиль500” позволяет одномоментно, без каких-либо дополнительных вмеша­ тельств корригировать близорукость до 16,0 дптр в сочетании со слож­ ным миопическим астигматизмом до 5,0 дптр. Больным с гиперметропией и гиперметропическим астигматизмом ФРК проводят реже, что объясняет­ ся необходимостью деэпителизации большой зоны роговицы и соответст­ венно ее длительным заживлением (до 7—10 дней). При гиперметропии больше 4,0 дптр обычно выполняют операцию "Лазик". Изменение рефракции зависит от толщины испаренной роговицы. Ос­ таточная толщина роговицы в зоне истончения не должна быть меньше 250—300 мкм, чтобы не допустить послеоперационной деформации ро­ говицы. Следовательно, предел воз­ можностей метода определяется ис­ ходной толщиной роговицы. К ранним послеоперационным ос­ ложнениям ФРК относят длительно (более 7 сут) не заживающую эрозию роговицы; послеоперационные ке­ ратиты (дистрофический, инфекци­ онный); выраженную эпителиопатию, сопровождающуюся отеком и рецидивирующими эрозиями; гру­ бые субэпителиальные помутнения в пределах всей зоны испарения рого­ вицы. Осложнения позднего послеопе­ рационного периода включают субэпителиальные помутнения рогови­ цы; гиперкоррекцию; миопизацию; неправильный астигматизм; син­ дром "сухого глаза”. Формирование субэпителиальных помутнений обычно связано с боль­ шим объемом испарения роговицы при высоких степенях корригируе­ 126 scanned by К. А. А. мых аномалий рефракции. Как пра­ вило, благодаря проведению расса­ сывающей терапии удается добиться полного исчезновения или значи­ тельной регрессии помутнений. В случаях развития стойких необрати­ мых помутнений роговицы может быть выполнена повторная ФРК. Операция "Лазик" представляет собой комбинацию хирургического и лазерного воздействия. Она состоит из трех этапов: формирование микрокератомом поверхностного рого­ вичного лоскута (клапана) на ножке; испарение лазером глубоких слоев роговицы под лоскутом; укладыва­ ние клапана на прежнее место (рис. 5.20). Слабовыраженные болевые ощу­ щения ("соринка" в глазу) отмечают­ ся, как правило, в первые 3—4 ч по­ сле операции. Слезотечение обычно прекращается через 1,5—2 ч. Меди­ каментозная терапия сводится к про­ ведению инстилляций антибиотиков и стероидов в течение 14 дней после вмешательства. 'В случаях коррекции миопии пу­ тем выполнения операции "Лазик" максимальный рефракционный эф­ фект определяется анатомическими особенностями роговицы пациента. Так, учитывая, что толщина клапа­ на, как правило, равна 150—160 мкм, а остаточная толщина роговицы в центре после лазерной аблации не должна быть меньше 250—270 мкм, максимально возможная коррек­ ция близорукости при операции "Лазик" в среднем не превышает 15,0—17,0 дптр. "Лазик" считается операцией с достаточно высоко предсказуемыми результатами при близорукости сла­ бой и средней степени. Более чем в 80 % случаев послеоперационный рефракционный результат находится в пределах 0,5 дптр от запланирован­ ного. Острота зрения 1,0 отмечается в среднем у 50 % пациентов с мио­ пией до 6,0 дптр, а острота зрения 0,5 и выше — у 90 %. Стабилизация реф­ ракционного результата, как прави- Рис. 5.20. Глаз пациента сразу после проведения операции "Лазик". ло, наступает через 3 мес после опе­ рации "Лазик". При высоких степе­ нях близорукости (более 10,0 дптр) в 10 % случаев возникает необходи­ мость в повторных операциях с це­ лью докоррекции остаточной близо­ рукости, которые обычно выполня­ ют в сроки от 3 до 6 мес. При повтор­ ной операции роговичный клапан поднимают без проведения повтор­ ного среза микрокератомом. При коррекции гиперметропии рефракционный результат в пределах 0,5 дптр от запланированного удает­ ся получить только у 60 % больных. Остроты зрения 1,0 удается достичь лишь у 35—37 % больных, острота зрения 0,5 и выше отмечается у 80 %. Достигнутый эффект у 75 % больных остается неизменным. Частота раз­ вития осложнений при выполнении операции "Лазик" колеблется в пре­ делах от 1 до 5 %, причем наиболее часто осложнения возникают на эта­ пе формирования клапана роговицы. Совершенно очевидно, что техни­ ческий прогресс в ближайшем буду­ щем приведет к появлению и широ­ кому клиническому использованию в медицине, в частности офтальмо­ логии, лазеров нового поколения, которые позволят бесконтактно и без вскрытия глазного яблока проводить рефракционные операции. Лазерная энергия, сфокусированная в одной точке, может разрушать межмолекулярные связи и испарять ткань рого­ 127 scanned by К. А. А. вицы на заданной глубине. Так, ис­ пользование фемтосекундных сис­ тем уже в настоящее время дает воз­ можность корректировать форму ро­ говицы, не нарушая ее поверхности. Эксимерлазерная рефракционная хирургия — одно из наиболее дина­ мично развивающихся высокотехно­ логичных направлений в офтальмо­ логии. Вопросы для самоконтроля 1. Дайте определение схематического и редуцированного глаза. 2. Охарактеризуйте основные виды аберраций. 3. В чем различия физической и клини­ ческой рефракции глаза? 4. Дайте характеристику основным ви­ дам клинической рефракции глаза. 5. Что такое астигматизм? Каковы принципы классификации этого вида клинической рефракции? 6. Каковы основные возрастные осо­ бенности клинической рефракции? scanned by К. А. А. 7. Опишите механизм аккомодации 8. В чем различия статической и д> мической рефракции глаза? 9. Что такое ближайшая и дальней точки ясного зрения? 10. Чем различаются понятия "абсол ная" и "относительная" аккомодаь 11. Опишите методику субъектив! исследования рефракции. 12. Перечислите основные методы < ективного определения рефракшдайте им характеристику. 13. Какие методы можно использо для исследования аккомодации? 14. Что такое спазм аккомодации и п биопия? 15. Каковы основные возрастные < бенности гиперметропической миопической рефракции? 16. Назовите основные признаки, пользуемые в рабочей классиф! ции аметропий. Подробнее oxapai ризуйте каждый из этих признаке 17. Каковы основные правила и спос коррекции, гиперметропии, миог астигматизма, анизометропии, п] биопии? Г лава 6 МЕТОДЫ ИССЛЕДОВАНИЯ ОРГАНА ЗРЕНИЯ Пытливый взгляд нередко видел больше, чем видеть он желал. Г. Э. Лессинг Важные сведения врач-офтальмо­ лог получает, наблюдая за пациентом при его первом появлении в кабине­ те. В этот момент можно составить представление о зрительных функ­ циях пациента, особенностях его те­ лосложения и поведения. Необходи­ мо отметить направление взгляда па­ циента, положение головы, особен­ ности его передвижения в простран­ стве. Очень осторожно и неуверенно двигается человек, ослепший недав­ но, а пациент, утративший зрение в молодом возрасте, ориентируется в пространстве значительно увереннее и смелее. / При светобоязни пациент отвора­ чивается от яркого света, а при пора­ жении световоспринимающего аппа­ рата (сетчатка, зрительный нерв) вы­ нужден держать глаза широко откры­ тыми и искать взглядом источник света. Указанные сведения, подкреп­ ленные результатами грамотно про­ веденного внешнего и общего ос­ мотра пациента, изучения жалоб и анамнеза, позволяют врачу-офтальмологу установить правильный ди­ агноз. 6.1. Внешний (общий) осмотр. Изучение жалоб и анамнеза При внешнем (общем) осмотре пациента отмечают особенности, ко­ торые прямо или косвенно связаны с изменениями органа зрения. Так, наличие на лице рубцов, образовав­ шихся после травм или операций, особенно в области век, наружного и внутреннего углов глазной щели, мо­ scanned by К. А. А. жет свидетельствовать о произошед­ шем ранее повреждении глазного яб­ лока. Наличие на коже лба и височной области пузырьковых высыпаний в сочетании с блефароспазмом чаще всего указывает на герпетическое по­ ражение глазного яблока. Такое же сочетание может наблюдаться и при розацеа-кератите, при котором, кро­ ме сильных болей, раздражения глаз­ ного яблока и поражения роговицы, отмечается поражение кожи лица — розовые угри. Для того чтобы установить пра­ вильный диагноз, при общем осмот­ ре важно также определить харак­ терные внешние изменения в других областях, сочетающиеся с патологи­ ей органа зрения, такие, например, как асимметрия лица (при неврал­ гии тройничного нерва в сочетании с нейропаралитическим кератитом), необычные пропорции тела (брахидактилия), башенный (оксицефалия) или ладьеобразный (скафоцефалия) череп, пучеглазие (тиреоток­ сикоз). После завершения этого эта­ па обследования переходят к выяс­ нению жалоб пациента и сбору анамнеза. Анализ жалоб пациента позволяет установить характер заболевания: возникло ли оно остро или развива­ лось постепенно. При этом среди жалоб, свойственных многим общим заболеваниям организма, важно вы­ делить жалобы, свойственные только глазным заболеваниям. Некоторые жалобы настолько ха­ рактерны для того или иного забо­ левания глаз, что на их основании уже можно установить предположи­ тельный диагноз. Так, например, ощущение соринки, песка или ино­ родного тела в глазу и тяжесть век указывают на патологию роговицы или хронический конъюнктивит, а склеивание век по утрам в сочета­ нии с обильным отделяемым из конъюнктивальной полости и по­ краснением глаза без заметного снижения остроты зрения свиде­ тельствует о наличии острого конъ­ юнктивита, покраснение и зуд в об­ ласти краев век — о наличии блефа­ рита. При этом на основании неко­ торых жалоб легко определить лока­ лизацию процесса. Так, светобо­ язнь, блефароспазм и обильное сле­ зотечение характерны для повреж­ дений и заболеваний роговицы, а внезапно и безболезненно насту­ пившая слепота — для повреждений и заболеваний световоспринимаю­ щего аппарата. Однако в подобных случаях жалоба сама по себе еще не позволяет определить характер за­ болевания, это только начальный ориентир. Некоторые жалобы, например на затуманивание зрения, предъявляют больные с катарактой, глаукомой, заболеваниями сетчатки и зритель­ ного нерва, гипертонической болез­ нью, диабетом, с новообразования­ ми головного мозга и т. д. При этом лишь целенаправленный расспрос (выяснение анамнеза и жалоб) по­ зволяет врачу установить правиль­ ный диагноз. Так, постепенное сни­ жение или потеря зрения характерны для медленно развивающихся пато­ логических процессов (катаракта, открытоугольная глаукома, хориоретинит, атрофия зрительного нерва, аномалии рефракции), а внезапная утрата зрительных функций связана с расстройством кровообращения в сетчатке (спазм, эмболия, тромбоз, кровоизлияние), острыми воспали­ тельными процессами (невриты зри­ тельного нерва, центральные хориоидиты и хориоретиниты), тяжелыми травмами, отслойкой сетчатки и др. Резкое снижение остроты зрения с scanned by К. А. А. сильными болями в глазном яблоке характерно для острого приступа глаукомы или острого иридоциклита. Сбор анамнеза целесообразно проводить поэтапно. Первоначаль­ но необходимо обратить внимание на начало заболевания, расспросить пациента о предполагаемой им при­ чине возникновения и динамике за­ болевания, проведенном лечении и его эффективности. Нужно выяс­ нить характер заболевания: внезап­ но начавшееся, острое или медлен­ но развивающееся, хроническое, возникшее под воздействием небла­ гоприятных внешних факторов. Так, например, острый приступ глаукомы может возникнуть на фо­ не эмоциональной перегрузки, дли­ тельного пребывания в темной ком­ нате, переутомления или переохла­ ждения. Хронические заболевания сосудистого тракта (ириты, иридоциклиты, хориоретиниты) могут быть связаны с переохлаждением и ослаблением иммунитета. Воспали­ тельные инфильтраты и гнойные яз­ вы роговицы возникают на фоне предшествующих травматических повреждений, переохлаждения, по­ сле перенесенных общих инфекци­ онных заболеваний. Если предполагается врожденная или наследственная патология, то выясняют семейный анамнез, это ка­ сается зонулярной катаракты, гидрофтальма, сифилитического кератита или, например, семейной атрофии зрительного нерва, семейной амав­ ротической идиотии. Необходимо расспросить пациен­ та об условиях его труда и быта, так как некоторые заболевания органа зрения могут быть связаны с воздей­ ствием профессиональных вредно­ стей: бруцеллез у работников сель­ ского хозяйства, прогрессирующая миопия у пациентов, имеющих по­ стоянную зрительную нагрузку при неблагоприятных условиях труда, электроофтальмия у электросварщи­ ков и т. д. 6.2. Наружный осмотр таза и его придатков Наружный осмотр проводят при хорошем дневном или искусствен­ ном освещении и начинают с оценки формы головы, лица, состояния вспомогательных органов глаза. Прежде всего оценивают состояние глазной щели: она может быть суже­ на при светобоязни, сомкнута отеч­ ными веками, значительно расшире­ на, укорочена в горизонтальном на­ правлении (блефарофимоз), полно­ стью не смыкаться (лагофтальм), иметь неправильную форму (выво­ рот или заворот века, дакриоаденит), закрыта на участках сращения краев век (анкилоблефарон). Затем оцени­ вают состояние век, при этом могут быть выявлены частичное или пол­ ное опущение верхнего века (птоз), дефект (колобома) свободного края века, рост ресниц в сторону глазного яблока (трихиаз), наличие верти­ кальной кожной складки у угла века / (эпикантус), заворот или выворот ресничного края. При осмотре конъ­ юнктивы могут определяться резкая гиперемия без геморрагий (бактери­ альные конъюнктивиты), гиперемия с геморрагиями и обильным отделяе­ мым (вирусные конъюнктивиты). У больных с патологией слезных орга­ нов можно отметить слезостояние. При воспалении слезного мешка или канальцев обнаруживают слизистое, слизисто-гнойное или гнойное отде­ ляемое, появление гнойных выделе­ ний из слезных точек при надавлива­ нии на область слезного мешка (дак­ риоцистит). Воспалительная припух­ лость наружной части верхнего века и S-образное искривление глазной щели свидетельствуют о дакриоаде­ ните. Далее оценивают состояние глазного яблока в целом: его отсутст­ вие (анофтальм), западение (энофтальм), выстояние из глазницы (эк­ зофтальм), отклонение в сторону от точки фиксации (косоглазие), увели­ чение (буфтальм) или уменьшение (микрофтальм), покраснение (воспа­ scajned by К. A. A g* лительные заболевания или офталь­ могипертензия), желтоватая (гепа­ тит) или голубоватая (синдром Вандер-Хуве либо синдром голубых склер) окраска, а также состояние орбиты: деформация костных стенок (последствия травмы), наличие при­ пухлости и дополнительной ткани (опухоль, киста, гематома). Следует учитывать, что заболева­ ния органа зрения характеризуются многообразием и своеобразием кли­ нических проявлений. Для их распо­ знавания необходим внимательный осмотр как здорового, так и больного глаза. Исследование проводят в оп­ ределенной последовательности: вна­ чале оценивают состояние вспомога­ тельных органов глаза, затем осмат­ ривают его передний и задний отде­ лы. При этом всегда начинают с ос­ мотра и инструментального исследо­ вания здорового глаза. Исследование орбиты и окружаю­ щих ее тканей начинают с осмотра. В первую очередь осматривают окру­ жающие глазницу части лица. Осо­ бое внимание обращают на положе­ ние и подвижность глазного яблока, изменение которых может служить косвенным признаком патологиче­ ского процесса в орбите (опухоль, киста, гематома, травматическая де­ формация). При определении положения глаз­ ного яблока в орбите оценивают сле­ дующие факторы: степень его выстояния или западения (экзофтальмометрия), отклонение от средней линии (страбометрия), величину и легкость смещения в полость глазни­ цы под воздействием дозированного давления (орбитотонометрия). Экзофтальмометрия — оценка сте­ пени выстояния (западения) глазно­ го яблока из костного кольца орби­ ты. Исследование проводят с помо­ щью зеркального экзофтальмометра Гертеля (рис. 6.1), который представ­ ляет собой градуированную в милли­ метрах горизонтальную пластинку, с каждой стороны которой имеется по 2 перекрещивающихся под углом 45° 131 зеркала. Прибор плотно приставля­ ют к наружным дугам обеих орбит. При этом в нижнем зеркале видна вершина роговицы, а в верхнем — цифра, указывающая расстояние, на которое изображение вершины рого­ вицы отстоит от точки приложения. Обязательно учитывают исходный базис — расстояние между наружны­ ми краями орбиты, при котором производилось измерение, что необ­ ходимо для проведения экзофтальмометрии в динамике. В норме выстояние глазного яблока из глазницы составляет 14—19 мм, а асимметрия в положении парных глаз не должна превышать 1—2 мм. Необходимые замеры выстояния глазного яблока могут быть проведе­ ны и с помощью обычной миллимет­ ровой линейки, которую приставля­ ют строго перпендикулярно к наруж­ ному краю глазницы, при этом голо­ ва пациента повернута в профиль. Величину выстояния определяют по делению, которое находится на уров­ не вершины роговицы. Орбитотонометрия — определе­ ние степени смещаемосги глазного яблока в орбите или сжимаемости ретробульбарных тканей. Метод по­ зволяет дифференцировать опухоле­ вый и неопухолевый экзофтальм. Исследование проводят с помощью специального прибора — пьезомет­ ра, который состоит из перекладины с двумя упорами (для наружного угла орбиты и спинки носа), и собственно динамометра с набором сменных грузиков, устанавливаемого на глаз, покрытый контактной роговичной линзой (рис. 6.2). Орбитотонометрию выполняют в положении лежа после предварительной капельной анестезии глазного яблока раствором дикаина. Установив и зафиксировав прибор, приступают к измерению, последовательно увеличивая давле­ ние на глазное яблоко (50, 100, 150, 200 и 250 г). Величину смещения глазного яблока (в миллиметрах) оп­ ределяют по формуле: Vn = Ео — Е„, где V,, — смещение глазного яблока при репонирующем усилии п; Е0 — исходное положение глазного ябло­ ка; Е„ — положение глазного яблока Рис. 6.2. Орбитотонометрия. ние в тексте. 132 scanned by К. А. А. Объясне­ Рис. 6.3. Этапы выворота верхнего века. Объяснение в тексте. приложения /После усилия п. репонирующего Нормальное глазное яблоко при увеличении давления на каждые 50 г репонирует приблизительно на 1,2 мм. При давлении 250 г оно сме­ щается на 5—7 мм. Страбометрия — измерение угла отклонения косящего глаза. Иссле­ дование проводят с использованием различных методов, как ориентиро­ вочных — по Гиршбергу и Лоуренсу, так и достаточно точных — по Голо­ вину (см. раздел "Глазодвигательный аппарат"). Исследование век проводят по­ средством обычного осмотра и паль­ пации, при этом обращают внима­ ние на их форму, положение и на­ правление роста ресниц, состояние ресничного края, кожи и хряща, под­ вижность век и ширину глазной ще­ ли. Ширина глазной щели в среднем равна 12 мм. Ее изменение может быть связано с разной величиной глазного яблока и его смещением вперед или назад, с опущением верх­ него века. Исследование соединительной обо­ лочки (конъюнктивы). Конъюнкти­ ва, выстилающая нижнее веко, лег­ ко выворачивается при его оттяги­ вании вниз. При этом пациент дол­ жен смотреть вверх. Попеременно оттягивают внутренний и наружный края, осматривают конъюнктиву века и нижнюю переходную склад­ ку. Для выворачивания верхнего века требуется определенный навык. Его выворачивают пальцами рук, а для осмотра верхней переходной складки применяют стеклянную палочку или векоподъемник. При взгляде паци­ ента вниз большим пальцем левой руки приподнимают верхнее веко. Большим и указательным пальцами правой руки захватывают ресничный край верхнего века, оттягивают его книзу и кпереди. При этом под ко­ жей века очерчивается верхний край хряшевидной пластинки, на который надавливают большим пальцем ле­ вой руки или стеклянной палочкой (рис. 6.3, 6.4), а пальцами правой ру­ ки в этот момент заводят кверху Рис. 6.4. Выворот верхнего века с помо- Рис. 6.5. Выворот верхнего века с помо­ щью стеклянной палочки. Объяснение в щью векоподъемника. Объяснение в тексте. тексте. нижний край века и перехватывают его большим пальцем левой руки, фиксируют за ресницы и прижимают к краю орбиты. Правая рука при этом остается свободной для мани­ пуляций. Для того чтобы осмотреть верх­ нюю переходную складку, где до­ вольно часто локализуются различ­ ные инородные тела, вызывающие резкую болезненность и раздражение глазного яблока, следует через ниж­ нее веко слегка надавить на глазное яблоко кверху. Еще лучше удается осмотр верхней переходной складки с помощью векоподъемника: его край ставят на кожу у верхнего края хряща слегка оттянутого книзу века и выворачивают его, натягивая на конец векоподъемника (рис. 6.5). После выворота века ресничный край удерживают большим пальцем левой руки у края орбиты. Нормальная конъюнктива век бледно-розовая, гладкая, прозрач­ ная, влажная. Через нее видны мейбомиевы железы и их протоки, рас­ полагающиеся в толще хрящевидной пластинки перпендикулярно краю века. В норме секрет в них не опре­ деляется. Он появляется, если сда­ вить край века между пальцем и стеклянной палочкой. В прозрачной конъюнктиве хоро­ шо видны сосуды. Исследование слезных органов проводят путем осмотра и пальпа­ ции. При оттягивании верхнего века и быстром взгляде пациента кнутри осматривают пальпебральную часть слезной железы. Таким образом можно выявить опущение слезной железы, ее опухоль или воспалитель­ ную инфильтрацию. При пальпации можно определить болезненность, припухлость, уплотнение орбиталь­ 134 scanned by К. А. А. ной части железы в области верхне­ наружного угла орбиты. Состояние слезоотводящих путей определяют путем осмотра, который проводят одновременно с исследо­ ванием положения век. Оценивают наполнение слезного ручейка и озе­ ра, у внутреннего угла глаза положе­ ние и величину слезных точек, со­ стояние кожи в области слезного мешка. Наличие гнойного содержи­ мого в слезном мешке определяют, надавливая под внутренней спайкой век снизу вверх указательным паль­ цем правой руки. Одновременно ле­ вой рукой оттягивают нижнее веко, чтобы увидеть излившееся содержи­ мое слезного мешка. В норме слез­ ный мешок пуст. Содержимое слез­ ного мешка выдавливается через слезные канальцы и слезные точки. В случаях нарушения продукции и отведения слезной жидкости прово­ дят специальные функциональные пробы (см. главу 8). Исследование переднего отдела /лазного яблока вначале проводят путем обычного осмотра, а для более детального исследования использу­ ют боковое (фокальное) освещение. 6.3. Исследование при боковом (фокальном) освещении Метод предназначен для выявле­ ния тонких изменений в переднем отделе глазного яблока. Исследование проводят в темной комнате с использованием настоль­ ной лампы, установленной слева и спереди от пациента на расстоянии 40—50 см на уровне его лица (рис. 6.6). Для осмотра используют офтальмологические лупы силой 13,0 или 20,0 дптр. Врач располагает­ ся напротив пациента, его ноги на­ ходятся слева от ног последнего. За­ тем врач берет лупу правой рукой, слегка поворачивает голову пациента в сторону источника света и направ­ ляет пучок света на глазное яблоко. Лупу необходимо поместить между источником света и глазом пациента с учетом ее фокусного расстояния (7—8 или 5—6 см) так, чтобы лучи света, проходя через стекло, фокуси­ ровались на определенном, подлежа­ щем осмотру участке переднего отде­ ла глазного яблока. Яркое освеще­ ние этого участка в контрасте с со­ седними дает возможность детально рассмотреть отдельные структуры. Метод называется боковым, потому что лупа располагается сбоку от глаза. При исследовании склеры обра­ щают внимание на ее цвет и состоя­ ние сосудистого рисунка. В норме склера белого цвета, видны лишь со­ суды конъюнктивы, краевая петли­ стая сеть сосудов вокруг роговицы не просматривается. Роговица прозрачная, блестящая, гладкая, зеркальная, сферичная. В нор­ ме собственных сосудов в роговице нет. Через роговицу просматривается передняя камера глаза, глубина кото­ рой лучше видна сбоку. Расстояние между световыми рефлексами на ро­ говице и радужке определяет глубину передней камеры (в норме ее глубина в центре 3—3,5 мм). Влага, напол­ няющая переднюю камеру, в норме абсолютно прозрачная. При некото­ рых заболеваниях она может содер- Рис. 6.6. Исследование (фокальном) освещении. 135 scanned by К. А. А. при боковом жать гной, кровь, хлопья экссудата. Рассматривая радужку через рогови­ цу, отмечают, нет ли изменений цве­ та и рисунка, наличия грубых вклю­ чений пигмента, оценивают состоя­ ние пигментной каймы, ширину и подвижность зрачка. Цвет радужки зависит от количества в ней пигмен­ та и бывает от светло-голубого до темно-коричневого. Изменение цве­ та радужки можно обнаружить при сравнении его с цветом радужки дру­ гого глаза. В случае отсутствия пиг­ мента радужка прозрачная, она име­ ет красный цвет вследствие просве­ чивания сосудистой оболочки (аль­ биносы). Ажурный вид радужке при­ дает ее трабекулярное и лакунарное строение. В ней отчетливо выделя­ ются зрачковая и корневая (цилиар­ ная) зоны. По зрачковому краю от­ мечается бурая кайма, являющаяся частью внутреннего пигментного ли­ стка радужки, вывернутого на ее пе­ реднюю поверхность. С возрастом эта кайма депигментируется. При боковом освещении зрачок определяется в виде черного круга. Исследование зрачка можно прово­ дить с использованием трех методик: пупиллоскопии, пупиллометрии и пупиллографии, однако в клиниче­ ской практике обычно применяют первые две. Исследование с целью определе­ ния величины (ширины) зрачка обычно проводят в светлой комнате, при этом пациент смотрит вдаль по­ верх головы врача. Обращают внима­ ние на форму и положение зрачка. В норме зрачок круглый, а при патоло­ гических состояниях может быть овальным, фестончатым, эксцен­ трично расположенным. Его размер меняется в зависимости от освещен­ ности от 2,5 до 4 мм. При ярком ос­ вещении зрачок сокращается, а в темноте расширяется. Размер зрачка зависит от возраста пациента, его рефракции и аккомодации. Ширину зрачка можно измерить миллиметро­ вой линейкой, а более точно — пупиллометром. Важным свойством зрачка являет ся его реакция на свет. Различаю три вида реакции: прямую, содруже ственную, реакцию на конверген цию и аккомодацию. Для определения прямой реакци: сначала оба глаза прикрывают ладо нями на 30—40 с, а затем по очеред открывают. При этом на открывае мом глазу будет отмечаться сужени зрачка в ответ на попадание в гла светового потока. Содружественную реакцию прове ряют так: в момент прикрывания открывания одного глаза наблюдаю за реакцией второго. Исследовани проводят в затемненной комнате использованием света от офтальмс скопа или щелевой лампы. При при крывании одного глаза зрачок н другом глазу будет расширяться, при открывании — суживаться. Реакцию зрачка на конвергенци1 и аккомодацию оценивают следук шим образом. Пациент сначал смотрит вдаль, а затем переводу взгляд на какой-нибудь близки предмет (кончик карандаша, рукояп ку офтальмоскопа и т. д.), наход* щийся на расстоянии 20—25 см с него. При этом зрачки обоих глаз cj живаются. Прозрачный хрусталик при исслс довании с использованием метог бокового освещения не виден. О, дельные участки помутнений опр< деляются в том случае, если они ра< полагаются в поверхностных слоя: При полном созревании катаракт зрачок становится белым. 6.4. Исследование в проходящем свете Метод используют для осмотр оптически прозрачных сред глазно1 яблока (роговицы, влаги передне камеры, хрусталика, стекловидно1 тела). Учитывая, что роговица и п< редняя камера могут быть деталью осмотрены при боковом (фокаш ном) освещении, этот метод прим< 136 scanned by К. А. А. Рис. 6.7. Исследование в проходящем свете. няют в основном для исследования хрусталика и стекловидного тела. Источник света устанавливают (в затемненной комнате) сзади и слева от пациента. Врач с помощью зер­ кального офтальмоскопа, пристав- ленного к его правому глазу, направ­ ляет отраженный пучок света в зра­ чок глаза пациента (рис. 6.7). Для бо­ лее детального исследования необхо­ димо предварительно расширить зрачок с помощью лекарственных средств. При попадании пучка света зрачок начинает светиться красным цветом, что обусловлено отражением лучей от сосудистой оболочки (реф­ лекс с глазного дна). Согласно зако­ ну сопряженных фокусов, часть от­ раженных лучей попадает в глаз вра­ ча через отверстие в офтальмоскопе. В том случае, если на пути отра­ женных от глазного дна лучей встре­ чаются фиксированные или плаваю­ щие помутнения, то на фоне равно­ мерного красного свечения глазного дна появляются неподвижные или перемещающиеся темные образова­ ния различной формы. Если при бо­ ковом освещении помутнения в ро­ говице и передней камере не опреде­ лены, то образования, выявленные в Рис. 6.8. Смешение по­ мутнений в хрусталике при движениях глаза вверх и вниз. Объяснение в тексте. 137 scanned by К. А. А. Офтальмоскопия — метод иссле­ дования сетчатки, зрительного нерва и сосудистой оболочки в лучах света, отраженного от глазного дна. В кли­ нике используют два метода офталь­ москопии — в обратном и в прямом виде. Офтальмоскопию удобнее про­ водить при широком зрачке. Зрачок не расширяют при подозрении на глаукому, чтобы не вызвать приступ повышения внутриглазного давле­ ния, а также при атрофии сфинктера зрачка, так как в этом случае зрачок навсегда останется широким. Офтальмоскопия в обратном виде предназначена для быстрого осмотра всех отделов глазного дна. Ее прово­ дят в затемненном помещении — смотровой комнате. Источник света устанавливают слева и несколько сзади от пациента (рис. 6.9). Врач располагается напротив пациента, держа в правой руке офтальмоскоп, приставленный к его правому глазу, и посылает световой пучок в иссле­ дуемый глаз. Офтальмологическую линзу силой +13,0 или +20,0 дптр, которую врач держит большим и ука­ зательным пальцами левой руки, он устанавливает перед исследуемым глазом на расстоянии, равном фо­ кусному расстоянию линзы, — соот­ ветственно 7—8 или 5 см (рис. 6.10). Второй глаз пациента при этом оста­ ется открытым и смотрит в направ­ лении мимо правого глаза врача. Лу­ чи, отраженные от глазного дна па­ циента, попадают на линзу, прелом­ ляются на ее поверхности и образуют со стороны врача перед линзой, на ее фокусном расстоянии (соответствен­ но 7—8 или 5 см), висящее в воздухе действительное, но увеличенное в 4—6 раз и перевернутое изображение исследуемых участков глазного дна. Все, что кажется лежащим вверху, на самом деле соответствует нижней части исследуемого участка, а то, что находится снаружи, соответствует внутренним участкам глазного дна. Рис. 6.9. Офтальмоскопия в обратном виде. москопии. проходящем свете, — это помутне­ ния в хрусталике или в стекловидном теле. Помутнения, находящиеся в стекловидном теле, подвижны, они перемещаются даже при неподвиж­ ном глазном яблоке. Мутные участки в хрусталике фиксированы и переме­ щаются только при движениях глаз­ ного яблока. Для того чтобы опреде­ лить глубину залегания помутнений в хрусталике, пациента просят по­ смотреть сначала вверх, затем вниз. Если помутнение находится в перед­ них слоях, то в проходящем свете оно будет перемещаться в ту же сторону. Если же помутнение залегает в задних слоях, то оно будет смещаться в про­ тивоположную сторону (рис. 6.8). 6.5. Офтальмоскопия Рис. 6.10. Набор для обратной офталь­ 138 Рис. 6.11. Ход лучей при офтальмоскопии в обратном виде. Ход лучей при данном способе ис­ следования представлен на рис. 6.11. В последние годы при офтальмо­ скопии используют асферические линзы, что позволяет получить прак­ тически равномерное и высокоосвещенное изображение по всему нолю обзора. При этом размеры изображе­ ния зависят от оптической силы ис­ пользуемой линзы и рефракции ис­ следуемого глаза: чем больше сила линзы, тем больше увеличение и меньше видимый участок глазного дна, а увеличение в случае использо­ вания одной и той же силы линзы при исследовании гиперметропического глаза будет больше, чем при исследовании миопического глаза (вследствие различной длины глаз­ ного яблока). Офтальмоскопия в прямом виде позволяет непосредственно рассмот­ реть детали глазного дна, выявлен­ ные при офтальмоскопии в обратном виде. Этот метод можно сравнить с рассматриванием предметов через увеличительное стекло. Исследова­ ние выполняют с помощью моноили бинокулярных электрических офтальмоскопов различных моделей и конструкций (рис. 6.12), позволяю­ щих видеть глазное дно в прямом ви­ де увеличенным в 13—16 раз. При этом врач придвигается как можно ближе к глазу пациента и осматрива­ ет глазное дно через зрачок (лучше scanned by К. А. А на фоне медикаментозного мидриаза): правым глазом правый глаз па­ циента, а левым — левый. При любом способе офтальмоско­ пии осмотр глазного дна проводят в определенной последовательности: сначала осматривают диск зритель­ ного нерва, далее — область желтого пятна (макулярную область), а за­ тем — периферические отделы сет­ чатки. При осмотре диска зрительного нерва в обратном виде пациент дол­ жен смотреть мимо правого уха вра­ ча, если исследуют правый глаз, и на левое ухо исследователя, если осмат­ ривают левый глаз. В норме диск зрительного нерва круглой или не­ много овальной формы, желтоваторозового цвета с четкими границами на уровне сетчатки (рис. 6.13). Из-за интенсивного кровоснабжения внут­ ренняя половина диска зрительного нерва имеет более насыщенную ок­ раску. В центре диска имеется углуб­ ление (физиологическая экскава­ ция), это место перегиба волокон зрительного нерва от сетчатки к ре­ шетчатой пластинке. Через центральную часть диска входит центральная артерия сетчатки и выходит центральная вена сетчат­ ки. Центральная артерия сетчатки в области диска зрительного нерва де­ лится на две ветви — верхнюю и нижнюю, каждая из которых в свою Рис. 6.12. Электрические офтальмоскопы, а — ручной; б — офтальмоскоп-очки. очередь делится на височную и носо­ вую. Вены полностью повторяют ход артерий. Соотношение диаметра ар- Рис. 6.13. Нормальное глазное дно. терий и вен в соответствующих ство­ лах 2:3. Вены всегда шире и темнее артерий. При офтальмоскопии во­ круг артерии виден световой реф­ лекс. Кнаружи от зрительного нерва, на расстоянии двух диаметров диска от него, располагается желтое пятно, или макулярная область (анатомиче­ ская область центрального зрения) Врач видит его при исследовании, когда пациент смотрит прямо в оф­ тальмоскоп. Желтое пятно имеет в горизонтально расположенного ова­ ла, немного более темного, чем сет­ чатка. У молодых людей этот участок сетчатки окаймлен световой полос­ кой — макулярным рефлексом. Цен­ тральной ямке желтого пятна, имею140 scanned by К. А. А щей еще более темную окраску, со­ ответствует фовеальный рефлекс. Картина глазного дна у разных лю­ дей различается цветом и рисунком, что определяется насыщенностью эпителия сетчатки пигментом и со­ держанием меланина в сосудистой оболочке. При прямой офтальмоско­ пии отсутствуют световые блики от­ ражений от сетчатки, что облегчает исследование. В головке офтальмо­ скопа имеется набор оптических линз, позволяющих четко фокусиро­ вать изображение. Офтальмохромоскопия. Методика разработана профессором А. М. Во­ довозовым в 60—80-е годы. Исследо­ вание осуществляют с помощью спе­ циального электрического офталь­ москопа, в который помещены све­ тофильтры, позволяющие осматри­ вать глазное дно в пурпурном, си­ нем, желтом, зеленом и оранжевом свете. Офтальмохромоскопия похо­ жа на офтальмоскопию в прямом ви­ де, она значительно расширяет воз­ можности врача при установлении диагноза, позволяет увидеть самые начальные изменения в глазу, не раз­ личаемые при обычном освещении. Например, в бескрасном свете хоро­ шо видна центральная область сет­ чатки, а в желто-зеленом четко вы­ рисовываются мелкие кровоизлия­ ния. 6.6. Биомикроскопия Биомикроскопия — это прижиз­ ненная микроскопия тканей глаза, метод, позволяющий исследовать пе­ редний и задний отделы глазного яб­ лока при различных освещении и ве­ личине изображения. Исследование проводят с помощью специального прибора — щелевой лампы, пред­ ставляющей собой комбинацию ос­ ветительной системы и бинокуляр­ ного микроскопа (рис. 6.14). Благо­ даря использованию щелевой лампы можно увидеть детали строения тка­ ней в живом глазу. Осветительная Рис. 6.14. Биомикроскопия с использо­ ванием щелевой лампы. система включает щелевидную диа­ фрагму, ширину которой можно ре­ гулировать, и фильтры различного цвета. Проходящий через щель пучок света образует световой срез оптиче­ ских структур глазного яблока, кото­ рый рассматривают через микроскоп щелевой лампы. Перемещая свето­ вую щель, врач исследует все струк­ туры переднего отдела глаза. Голову пациента устанавливают на специальную подставку щелевой лампы с упором подбородка и лба. При этом осветитель и микроскоп перемещают на уровень глаз пациен­ та. Световую щель поочередно фоку­ сируют на той ткани глазного ябло­ ка, которая подлежит осмотру. На­ правляемый на полупрозрачные тка­ ни световой пучок суживают и уве­ личивают силу света, чтобы получить тонкий световой срез. В оптическом срезе роговицы можно увидеть оча­ ги помутнений, новообразованные сосуды, инфильтраты, оценить глу­ бину их залегания, выявить различ­ ные мельчайшие отложения на ее задней поверхности. При исследо­ 141 scanned by К. А. А. вании краевой петлистой сосуди­ стой сети и сосудов конъюнктивы можно наблюдать кровоток в них, перемещение форменных элемен­ тов крови. При биомикроскопии удается от­ четливо рассмотреть различные зо­ ны хрусталика (передний и задний полюсы, корковое вещество, ядро), а при нарушении его прозрачности определить локализацию патологи­ ческих изменений. За хрусталиком видны передние слои стекловидно­ го тела. Различают четыре способа био­ микроскопии в зависимости от ха­ рактера освещения: в прямом фокусированном свете, когда световой пучок щелевой лампы фокусируют на исследуе­ мом участке глазного яблока. При этом можно оценить степень про­ зрачности оптических сред и вы­ явить участки помутнений; • в отраженном свете. Так можно рассматривать роговицу в лучах, отраженных от радужки, при по­ иске инородных тел или выявле­ нии зон отечности; • в непрямом фокусированном свете, когда световой пучок фо­ кусируют рядом с исследуемым участком, что позволяет лучше видеть изменения благодаря кон­ трасту сильно и слабо освещен­ ных зон; • при непрямом диафаноскопиче­ ском просвечивании, когда обра­ зуются отсвечивающиеся (зер­ кальные) зоны на границе раздела оптических сред с различными по­ казателями преломления света, что позволяет исследовать участки ткани рядом с местом выхода от­ раженного пучка света (исследова­ ние угла передней камеры). левой лампы световую полоску перемещают по поверхности вле­ во-вправо), что позволяет уловить неровности рельефа (дефекты ро­ говицы, новообразованные сосу­ ды, инфильтраты) и определить глубину залегания этих измене­ ний; • выполнять исследование в зер­ кальном поле, что также помогает изучить рельеф поверхности и при этом еще выявить неровности и шероховатости. Использование при биомикроскопим дополнительно асферических линз (типа линзы Груби) дает возможность проводить офтальмоскопию глазного Дна (на фоне медикаментозного мидриаза), выявляя тонкие изменения стекловидного тела, сетчатки и сосудистой оболочки. Современная конструкция и приспособления щелевых ламп позволяют также дополнительно определить толщину роговицы и ее наружных параметров, оценить ее зеркальность и сферичность, а также измерить глубину передней камеры глазного яблока. Важное достижение последних ! лет — ультразвуковая биомикроско­ пия, позволяющая исследовать ци- . лиарное тело, заднюю поверхность и : срез радужки, боковые отделы хру­ сталика, скрытые при обычной све­ товой биомикроскопии за непро­ зрачной радужкой. • При указанных видах освещения можно использовать также два приема: • проводить исследование в сколь­ зящем луче (когда рукояткой ще­ 6.7. Гониоскопия Гониоскопия — метод исследова­ ния угла передней камеры, скрыто­ го за полупрозрачной частью рого­ вицы (лимбом), которое выполняют с помощью гониоскопа и щелевой лампы. При проведении этого исследова­ ния голова пациента находится на подставке щелевой лампы, подборо­ док и лоб фиксированы, а врач, 142 scanned by К. А. А , j 1 j | j ] | ' : i j . j Рис. 6.15. Модели гониоскопов. а — трехзеркальная линза Гольдмана; б — гониоскоп Ван-Бойнингена; в — гониоскоп Краснова. Внизу — схе­ ма отражения светового луча от граней гониоскопа в угол передней камеры глаза. предварительно нанеся на контакт­ ную поверхность гониоскопа специ­ альный гель и раскрыв одной рукой глазную щель исследуемого глаза па­ циента, свободной рукой устанавли­ вает контактную поверхность гонио­ скопа на роговицу этого глаза. Одной рукой врач удерживает гониоскоп, а другой с помощью рукоятки щелевой .|1ампы перемещает световую щель по грани гониоскопа. Зеркальная по­ верхность гониоскопа позволяет на­ править луч света в угол передней ка­ меры глаза и получить отраженное изображение. В клинической практике наиболее часто используют гониоскопы Гольдмана (трехзеркальный конусо­ видный), Ван-Бойнингена (четырех­ зеркальный пирамидальный) и М. М. Краснова (однозеркальный) (рис. 6.15). Гониоскоп позволяет рассмотреть особенности структуры угла передней камеры: корень радуж­ ки, переднюю полоску цилиарного тела, склеральную шпору, к которой прикрепляется цилиарное тело, корнеосклеральную трабекулу, скле­ ральный венозный синус (шлеммов канал), внутреннее пограничное кольцо роговицы. Особенно важным является опре­ деление степени открытости угла пе­ редней камеры. В соответствии с су­ ществующей классификацией угол передней камеры может быть широ­ ким, средней ширины, узким и за­ крытым. При широком угле хорошо видны все составляющие его элемен­ ты, включая полоску цилиарного те­ ла и корнеосклеральные трабекулы. При угле передней камеры средней ширины цилиарное тело не просмат­ ривается или определяется в виде уз­ кой полоски. В том случае, если угол передней камеры узкий, не удается увидеть ни цилиарное тело, ни зад­ нюю часть корнеосклеральных тра­ бекул. При закрытом угле передней камеры корнеосклеральные трабеку­ лы совсем не видны, а корень радуж­ ки прилежит к переднему погранич­ ному кольцу Швальбе. Гониоскопия позволяет обнару­ жить различные патологические из­ менения в угле передней камеры: гониосинехии, новообразованные со­ суды, опухоли, инородные тела. 6.8. Исследование внутриглазного давления Уровень внутриглазного давления (ВГД) может быть определен различ­ ными способами: ориентировочно (пальпаторно), с помощью тономет­ ров аппланационного или импрессионного типа, а также бесконтактным способом. 143 scanned by К. А. А. Рис. 6.16. Измерение внутриглазного давления с помощью аппланационного тонометра Маклакова. Ориентировочное (пальпаторное) исследование. Его проводят при не­ подвижном положении головы и взгляде пациента вниз. При этом указательные пальцы обеих рук врач помещает на глазное яблоко через кожу верхнего века и поочередно на­ давливает на глаз. Возникающие так­ тильные ощущения (податливость разной степени) зависят от уровня внутриглазного давления: чем выше давление и плотнее глазное яблоко, тем меньше подвижность его стенки. Определяемое таким образом ВГД обозначают следующим образом: Тп — нормальное давление; Т+1 — умеренно повышенное (глаз слегка плотный); Т+2 — значительно повы­ шенное (глаз очень плотный); Т+3 — резко повышенное (глаз твердый, как камень). При понижении ВГД также различают три степени его ги­ потонии: Т—1 — глаз несколько мяг­ че, чем в норме; Т—2 — глаз мягкий; Т—3 — глаз очень мягкий. Данный метод исследования ВГД применяют только в тех случаях, ко­ гда нельзя провести его инструмен­ тальное измерение: при травмах и за­ болеваниях роговицы, после опера­ тивных вмешательств со вскрытием глазного яблока. Во всех остальных случаях используют тонометрию. Аппланационная тонометрия. В на­ шей стране данное исследование вы­ полняют по методике, предложен­ ной А. Н. Маклаковым (1884), кото­ рая заключается в установке на по­ верхности роговицы пациента(после ее капельной анестезии) стандартно­ го грузика массой 10 г. Грузик имеет вид полого металлического цилинд­ ра высотой 4 мм, основание которого расширено и снабжено площадками из молочно-белого фарфора диамет­ ром 1 см. Перед измерением ВГД эти площадки покрывают специальной краской (смесь колларгола и глице­ рина), а затем с помощью специаль­ ной держалки грузик опускают на роговицу широко раскрытого паль­ цами врача глаза пациента, лежащего на кушетке (рис. 6.16). Под действием давления грузика роговица сплющивается и в месте ее Рис. 6.17. Уплощение роговицы пло­ щадкой тонометра. Проекция зоны кон­ такта с роговицей на площадке тоно­ метра. Р — внутриглазное давление; Р, — масса гру­ за; Т — область соприкосновения уплощен­ ной роговицы с площадкой тонометра. 144 scanned by К. А. А. контакта с площадкой грузика крас­ ка смывается. На площадке грузика остается кружок, лишенный краски (рис. 6.17), соответствующий пло­ щади соприкосновения поверхно­ сти грузика и роговицы. Получен­ ный отпечаток с площадки грузика переносят на предварительно смо­ ченную спиртом бумагу. При этом чем меньше кружок, тем выше ВГД и наоборот. Для перевода линейных величин в миллиметры ртутного столба С. С. Го­ ловин (1895) составил таблицу на ос­ нове сложной формулы. Позднее Б. JI. Поляк перенес эти данные на прозрачную измеритель­ ную линейку, с помощью которой сразу можно получить ответ в милли­ метрах ртутного столба по той отмет­ ке, около которой вписывается отпе­ чаток от грузика тонометра (рис. 6.18). Внутриглазное давление, опреде­ ленное таким способом, называется трнометрическим (Рх), поскольку под воздействием груза на глаз повы­ шается офтальмотонус. В среднем при увеличении массы тонометра на 1 г ВГД повышается на 1 мм рт.ст., т. е. чем меньше масса тонометра, тем тонометрическое давление бли­ же к истинному (Р0). Нормальное ВГД при измерении с грузиком мас­ сой 10 г не превышает 28 мм рт.ст. с суточными колебаниями не более 5 мм рт.ст. В наборе имеются грузи­ ки массой 5; 7,5; 10 и 15 г. Последо­ вательное измерение внутриглазного давления называется эластотонометрией. Импрессионная тонометрия. Дан­ ный метод, предложенный Шиотцом, основан на принципе вдавления роговицы стержнем постоянного сечения под воздействием грузика различной массы (5,5; 7,5 и 10 г). Ве­ личину получаемого вдавления рого­ вицы определяют в линейных вели­ чинах. Она зависит от массы исполь­ зуемого грузика и уровня ВГД. Для перевода показаний измерения в миллиметры ртутного столба ис- Измерительная линейка Поляка для 4 тонометров Маклакова (мм рт.ст) Рис. 6.18. Измерительная линейка По­ ляка для грузиков 5; 7,5; 10 и 15 г. пользуют прилагаемые к прибору но­ мограммы. Импрессионная тонометрия ме­ нее точна, чем аппланационная, но незаменима в тех случаях, когда ро­ говица имеет неровную поверх­ ность. В настоящее время недостатки контактной аппланационной тоно­ метрии полностью устранены бла­ годаря применению современных 145 scanned by 1СТС Д. бесконтактных офтальмологиче­ ских тонометров различных конст­ рукций. В них реализованы послед­ ние достижения в области механи­ ки, оптики и электроники. Суть ис­ следования состоит в том, что с оп­ ределенного расстояния в центр ро­ говицы исследуемого глаза посыла­ ют дозированную по давлению и объему порцию сжатого воздуха. В результате его воздействия на рого­ вицу возникает ее деформация и ме­ няется интерференционная карти­ на. По характеру этих изменений и определяют уровень ВГД. Подобные приборы позволяют измерять ВГД с высокой точностью, не прикасаясь к глазному яблоку. Исследование гидродинамики гла­ за (топография). Метод позволяет получать количественные характе­ ристики продукции и оттока из гла­ за внутриглазной жидкости. Наибо­ лее важными из них являются: ко­ эффициент легкости оттока (С) ка­ мерной влаги (в норме не менее 0,14 (мм3 • мин)/мм рт.ст.), минут­ ный объем (F) водянистой влаги (около 2 мм3/мин) и истинное ВГД Р0 (до 20 мм рт.ст.). Для выполнения тонографии ис­ пользуют приборы различной слож­ ности, вплоть до электронных. Одна­ ко она может быть проведена и в уп­ рощенном варианте по Кальфа— Плюшко с использованием аппланационных тонометров. В этом случае ВГД первоначально измеряют с ис­ пользованием последовательно гру­ зиков массой 5; 10 и 15 г. Затем ус­ танавливают грузик массой 15 г чис­ той площадкой на центр роговицы на 4 мин. После такой компрессии вновь измеряют ВГД, но используют грузики в обратной последователь­ ности. Полученные кружки сплющи­ вания измеряют линейкой Поляка и по установленным величинам строят две эластокривые. Все дальнейшие расчеты производят с помощью но­ мограммы. По результатам тонографии мож­ но дифференцировать ретенцион- ную (сокращение путей оттока жид­ кости) форму глаукомы от гиперсекреторной (увеличение продукции жидкости). 6.9. Исследование тактильной чувствительности роговицы Роговица является высокочувст­ вительной оболочкой глазного ябло­ ка. При различных патологических состояниях глаза ее чувствитель­ ность может значительно снижаться или полностью исчезать, поэтому ее определение может быть очень ин­ формативным показателем при уста­ новлении диагноза. Исследование выполняют различ­ ными способами. Некоторые методы позволяют получать ориентировоч­ ные данные, а другие — метрированные. Для ориентировочного опреде­ ления уровня тактильной чувстви­ тельности роговицы используют ув­ лажненный ватный фитилек, кото­ рым прикасаются к роговице сначала в центральном отделе, а затем в че­ тырех точках на периферии при ши­ роко раскрытых глазах пациента. От­ сутствие реакции на прикосновение фитилька указывает на грубые нару­ шения чувствительности. Более тон­ кие исследования чувствительности роговицы проводят с помощью спе­ циальных градуированных волосков (метод Фрея—Самойлова), альгезиметров | Радзиховский Б. J1., 1960, 1971; Добромыслов А. Н., 1973; Мо­ гутин Б. М., 1975] и кератоэстезиометров [Сомов Е. Е., 1968; Larson V. L., 1970]. В нашей стране в течение длитель- . ного периода времени использовали волосковый метод определения так­ тильной чувствительности роговицы. Он состоит в последовательном каса­ нии 13 точек роговицы тремя (с си­ лой 0,3; 1 и 10 г на 1 мм3) или че­ тырьмя (добавляют волосок с силой 3 г на 1 мм3) волосками. В норме во­ лосок, давление которого составляет 0,3 г/мм3, ощущается в 7—8 точках, 146 scanned by К. А. А. 1 г/мм3 — в 11—12 точках, а волосок, оказывающий давление 10 г/мм3, вы­ зывает не только тактильные, но и болевые ощущения. Данный метод прост и доступен, но не лишен не­ достатков: невозможны стандарти­ зация и стерилизация волосков, а также определение величины поро­ гового восприятия. Альгезиметры, созданные Б. JI. Радзиховским и А. Н. Добромысловым, лишены боль­ шинства указанных недостатков, од­ нако с их помощью также нельзя оп­ ределить пороговую чувствитель­ ность роговицы, а положение паци­ ента лежа не всегда удобно для ис­ следования. В техническом отношении самы­ ми совершенными в настоящее вре­ мя являются оптико-электронные эстезиометры. 6.10. Исследование гемодинамики глаза /Данное исследование имеет важ­ ное значение в диагностике различ­ ных местных и общих сосудистых патологических состояний. Для про­ ведения исследования используют следующие основные методы: оф­ тальмодинамометрию, офтальмопле­ тизмографию, офтальмосфигмогра­ фию, реоофтальмографию, ультра­ звуковую допплерографию. Офтальмодинамометрия (тоноскопия). Данный метод позволяет опре­ делять уровень кровяного давления в центральной артерии (ЦАС) и цен­ тральной вене (ЦВС) сетчатки с по­ мощью специального прибора — пружинного офтальмодинамометра. В практическом отношении более важным является измерение систо­ лического и диастолического давле­ ния в ЦАС и вычисление соотноше­ ния между этими показателями и давлением крови в плечевой арте­ рии. Метод используют для диагно­ стики церебральной формы гиперто­ нической болезни, стеноза и тромбо­ за сонных артерий. scan*rd»by К. А. А. Исследование основано на сле­ дующем принципе: если искусствен­ но повышать внутриглазное давле­ ние и при этом проводить офталь­ москопию, то первоначально мож­ но наблюдать появление пульса в ЦАС, что соответствует моменту выравнивания внутриглазного и артериального давления (фаза диа­ столического давления). При даль­ нейшем повышении ВГД артери­ альный пульс исчезает (фаза систо­ лического давления). Повышения ВГД достигают путем надавлива­ ния датчиком прибора на анестези­ рованную склеру пациента. Пока­ зания прибора, выраженные в граммах, затем переводят в милли­ метры ртутного столба по номо­ грамме Байара — Мажито. В норме систолическое давление в глазнич­ ной артерии 65—70 мм рт. ст., диа­ столическое 45—50 мм рт. ст. Для нормального питания сетчат­ ки необходимо сохранение опреде­ ленного соотношения между величи­ ной кровяного давления в ее сосудах и уровнем ВГД. Офтальмоплетизмография — метод записи и измерения колебаний объ­ ема глаза, возникающих в связи с сердечными сокращениями. Метод используют для диагностики окклю­ зий в системе сонных артерий, оцен­ ки состояния стенок внутриглазных сосудов при глаукоме, атеросклеро­ зе, гипертонической болезни. Офтальмосфигмография — метод исследования, позволяющий регист­ рировать и измерять пульсовые коле­ бания внутриглазного давления в процессе четырехминутной тонографии но Гранту. Реоофтальмография позволяет ко­ личественно оценить изменения объемной скорости кровотока в тка­ нях глаза по показателю их сопро­ тивления (импедансу) переменному электрическому току высокой часто­ ты: с увеличением объемной скоро­ сти кровотока импеданс тканей уменьшается. С помощью данного метода можно определять динамику патологического процесса в сосуди­ стом тракте глаза, степень эффектив­ ности терапевтического, лазерного и хирургического лечения, изучать ме­ ханизмы развития заболеваний орга­ на зрения. Ультразвуковая допплерография позволяет определить линейную скорость и направление тока крови во внутренней сонной и глазничной артериях. Метод применяют с диаг­ ностической целью при травмах и заболеваниях глаз, обусловленных стенозирующими или окклюзион­ ными процессами в указанных арте­ риях. 6.11. Трансиллюминация и диафаноскопия глазного яблока Исследование внутриглазных структур можно проводить, не толь­ ко посылая пучок света офтальмо­ скопом через зрачок, но и направляя свет в глаз через склеру — диасклеральное просвечивание (диафано­ скопия). Просвечивание глаза через роговицу называется трансиллюми­ нацией. Эти исследования можно выполнять с помошью диафаноско­ пов, работающих от ламп накалива­ ния или волоконно-оптических све­ товодов, которым отдают предпочте­ ние, поскольку они не оказывают не­ благоприятного термического воз­ действия на ткани глаза. Исследование проводят после тщательной анестезии глазного яб­ лока в хорошо затемненном поме­ щении. Ослабление или исчезнове­ ние свечения может отмечаться при наличии внутри глаза плотного образования (опухоль) в тот мо­ мент, когда осветитель находится над ним, или при массивном кро­ воизлиянии в стекловидное тело (гемофтальм; рис. 6.19). На участ- Рис. 6.19. Возможные варианты трансскле­ рального просвечивания глазного яблока, а — нормальное свечение зрачка при расположении наконечника диафаноскопа нал здоровыми участка­ ми склеры: б — наконечник расположен в зоне опу­ холи, свечение зрачка отсутствует; в — появление на склере тени от инородного тела. 1 — наконечник диафаноскопа; 2 — глаз больного; 3 — тенеобразующие структуры; 4 — глаз врача. 148 scanned by К. А. А. 6.13.Эхоофтальмография ке, противоположном освещаемо­ му участку склеры, при таком ис­ следовании можно увидеть тень от пристеночно расположенного ино­ родного тела, если оно не слишком малых размеров и хорошо задержи­ вает свет. При трансиллюминации можно хорошо рассмотреть "поясок" цили­ арного тела, а также постконтузионные субконъюнктивальные разрывы склеры. 6.12. Флюоресцентная ангиография сетчатки Данный метод исследования сосу­ дов сетчатки основан на объектив­ ной регистрации прохождения 5— 10 % раствора натриевой соли флюоресцеина по кровяному руслу путем серийного фотографирования. В ос­ нове метода лежит способность флюоресцеина давать яркое свечение .при облучении поли- или монохро/ матическим светом. Флюоресцентная ангиография мо­ жет быть проведена лишь при нали­ чии прозрачных оптических сред глазного яблока. С целью контрасти­ рования сосудов сетчатки стериль­ ный апирогенный 5—10% раствор натриевой соли флюоресцеина вво­ дят в локтевую вену. Для динамиче­ ского наблюдения за прохождением флюоресцеина по сосудам сетчатки используют специальные приборы: ретинофоты и фундус-камеры раз­ личных моделей. При прохождении красителя по сосудам сетчатки выделяют следую­ щие стадии: хориоидальную, артери­ альную, раннюю и позднюю веноз­ ные. В норме продолжительность пе­ риода времени от введения красите­ ля до его появления в артериях сет­ чатки составляет 8—13 с. Результаты данного исследования имеют очень большое значение в дифференциальной диагностике при различных заболеваниях и травмах сетчатки и зрительного нерва. Эхоофтальмография — ультразву­ ковой метод исследования структур глазного яблока, используемый в оф­ тальмологии для диагностических целей. В основе метода лежит прин­ цип ультразвуковой локации, заклю­ чающийся в способности ультразву­ ка отражаться от поверхности разде­ ла двух сред, имеющих различную плотность. Источником и одновре­ менно приемником ультразвуковых колебаний служит пьезоэлектриче­ ская пластина, размещенная в спе­ циальном зонде, который приставля­ ют к глазному яблоку. Отраженные и воспринимаемые эхосигналы вос­ производятся на экране электронно­ лучевой трубки в виде вертикальных импульсов. 149 sea nedbyK-AA. Рис. 6.20. Эхоскопия глаза по А-методу с указанием зон формирования "эхопиков". I — эхосигнал от передней поверхности ро­ говицы; 2, 3 — эхосигналы от передней и задней поверхностей хрусталика; 4 — эхосиг­ нал от сетчатки и структур заднего полюса глазного Яблока. Исследование в В-режиме имеет значительное преимущество, по­ скольку воссоздает наглядную двух­ мерную картину, т. е. изображе­ ние "сечения" глазного яблока, что значительно повышает точность и информативность исследования (рис. 6.21). 6.14. Энтоптометрия Рис. 6.21. Ультразвуковая эхограмма, выполненная по В-методу. Отслойка сетчатки (указана стрелкой). Метод применяют для измерения нормальных анатомо-топографических взаимоотношений внутриглаз­ ных структур, для диагностики раз­ личных патологических состояний внутри глаза: отслойки сетчатки и сосудистой оболочки, опухолей и инородных тел. Ценность ультразву­ ковой локации особенно возрастает при наличии помутнений оптиче­ ских сред глаза, когда применение основных методов исследования — офтальмоскопии и биомикроско­ пии — невозможно. Для проведения исследования ис­ пользуют специальные приборы — эхоофтальмоскопы, причем одни из них работают в одномерном А-режиме (ЭХО-21, ЭОМ-24 и др.), а дру­ гие — в двухмерном В-режиме. При работе в A-режиме (получе­ ния одномерного изображения) су­ ществует возможность измерения переднезадней оси глаза и получения эхосигналов от нормальных структур глазного яблока (рис. 6.20), а также выявления некоторых патологиче­ ских образований внутри глаза (сгу­ стки крови, инородные тела, опу­ холь). Поскольку наиболее часто исполь­ зуемые в клинической практике ме­ тоды оценки состояния органа зре­ ния (визометрия, периметрия) не всегда дают возможность получить безошибочное и полное представле­ ние о функциональном состоянии сетчатки и всего зрительного анали­ затора, возникает потребность в ис­ пользовании не более сложных, но более информативных функцио­ нальных офтальмологических тес­ тов. К ним относятся энтоптические феномены (греч. ento — внутри, op­ to — вижу). Этим термином обозна­ чают субъективные зрительные ощу­ щения пациента, которые возникают вследствие воздействия на рецептор­ ное поле сетчатки адекватных и не­ адекватных раздражителей, причем они могут иметь различную природу: механические, электрические, свето­ вые и т. д. Механофосфен — феномен в виде свечения в глазу при надавливании на глазное яблоко. Исследование проводят в темной комнате, изоли­ рованной от внешних звуковых и световых раздражителей, причем давление на глаз может быть оказано как с применением стеклянной оф­ тальмологической палочки, так и путем нажатия пальцем через кожу век. Давление на глазное яблоко осу­ ществляют в четырех квадрантах на удалении 12—14 мм от лимба при взгляде пациента в сторону, проти­ воположную от места расположения квадранта, в котором проводят сти­ муляцию. Результаты исследования 150 scanned by К. А. А. считают положительными в том слу­ чае, если пациент видит темное пят­ но с ярким светящимся ободком с противоположной стороны от квад­ ранта, где выполняют стимуляцию. Это свидетельствует о сохранности функции сетчатки именно в этом квадранте. Аутоофтальмоскопия — метод, по­ зволяющий оценить сохранность функционального состояния цен­ тральных отделов сетчатки даже при непрозрачных оптических средах глазного яблока. Результаты иссле­ дования считают положительными, если при ритмичных движениях на­ конечника диафаноскопа по поверх­ ности склеры (после капельной ане­ стезии) пациент отмечает появле­ ние картины "паутины", "веток де­ рева без листьев" или "растрескав­ шейся земли", что соответствует картине ветвления собственных со­ судов сетчатки. Световая полосчатая проба (примрозе) предназначена для оценки /функциональной сохранности сет­ чатки при непрозрачных оптических средах (помутнение роговицы, ката­ ракта). Исследование проводят пу­ тем освещения офтальмоскопом ци­ линдра Мэдокса, приставленного к исследуемому глазу пациента. При функциональной сохранности цен­ тральных отделов сетчатки обследуе­ мый видит полоску света, направ­ ленную перпендикулярно длиннику призм цилиндра Мэдокса, незави­ симо от его ориентации в простран­ стве. 6.15. Особенности исследования органа зрения у детей При исследовании органа зрения у детей необходимо учитывать особен­ ности нервной системы ребенка, его пониженное внимание, невозмож­ ность длительной фиксации взора на каком-то определенном объекте. Так, внешний (наружный) осмотр, особенно у детей в возрасте до 3 лет, scanned by К. А. А. лучше проводить вместе с медицин­ ской сестрой, которая при необходи­ мости фиксирует и прижимает ручки и ножки ребенка. Выворот век осуществляют путем нажатия, оттягивания и смещения их навстречу друг другу. Осмотр переднего отдела глазного яблока проводят с помощью векоподъемников после предварительной капельной анестезии раствором ди­ каина или новокаина. При этом со­ блюдают ту же последовательность осмотра, что и при обследовании взрослых пациентов. Исследование заднего отдела глаз­ ного яблока у пациентов самого младшего возраста удобно проводить с использованием электрического офтальмоскопа. Процессу исследования остроты и поля зрения необходимо придавать характер игры, особенно у детей в возрасте 3—4 лет. Границы поля зрения в этом воз­ расте целесообразно определять с помощью ориентировочного метода, но вместо пальцев руки ребенку лучше показывать игрушки разного цвета. Исследование с использованием приборов становится достаточно на­ дежным примерно с 5 лет, хотя в ка­ ждом конкретном случае необходи­ мо учитывать характерологические особенности ребенка. Проводя исследование поля зре­ ния у детей, необходимо помнить, что его внутренние границы у них шире, чем у взрослых. Тонометрию у маленьких и беспо­ койных детей выполняют под масоч­ ным наркозом, с осторожностью фиксируя глаз в нужном положении микрохирургическим пинцетом (за сухожилие верхней прямой мыш­ цы). При этом концы инструмента не должны деформировать глазное яб­ локо, иначе уменьшается точность исследования. В связи с этим оф­ тальмолог вынужден контролировать полученные при тонометрии дан­ ные, проводя пальпаторное исследо­ вание тонуса глазного яблока в об­ ласти экватора. Вопросы для самоконтроля 1. Какую информацию о пациенте врачофтальмолог может получить при внешнем (общем) осмотре? 2. Каково значение правильно собран­ ного анамнеза и оценки жалоб для ус­ тановления правильного диагноза? 3. Что такое экзофтальмометрия? Мето­ дика ее проведения. 4. Как правильно осуществить выворот верхнего века? scanned by К. А. А. 5. Какие приспособления используют для проведения исследования при бо­ ковом (фокальном) освещении и в проходящем свете? 6. Как выглядит нормальное глазное дно? 7. Какие структуры глазного яблока удается рассмотреть при биомикро­ скопии? 8. Какие устройства используют для проведения гониоскопии и в чем особенность проведения исследова­ ния? 9. Способы измерения внутриглазного давления. 10. Что такое диафаноскопия и трансил­ люминация? Глава 7 ПАТОЛОГИЯ ВЕК Вспухшее веко поднялось, подернутый дымкой страдания глаз уставился... Дру­ гой глаз остался закрытым. М. А. Булгаков. "Мастер и Маргарита" Веки (palpebrae) — часть прида­ точного аппарата глаза, сложноор­ ганизованные подвижные струк­ туры, спереди покрытые кожей, а сзади — конъюнктивой. Веки защищают переднюю по­ верхность глазного яблока от высы­ хания и неблагоприятного воздейст­ вия окружающей среды, поддержи­ вая таким образом влажность и зер­ кальный блеск роговицы и постоян­ ное увлажнение конъюнктивы. Спонтанное моргание, происходя­ щее приблизительно 15 раз в минуту, Обеспечивает равномерное распреде­ ление слезы и секрета желез век на передней поверхности роговицы, а также помогает отведению слезной жидкости. Веки регулируют количе­ ство проникающего в глаза света. Рефлекторное смыкание век возни­ кает в ответ на воздействие механи­ ческих (инородные тела, касание ресниц), зрительных (ослепляющие вспышки) или звуковых (внезапный громкий звук) раздражителей. Реф­ лекторное движение глаза кверху (феномен Белла) при смыкании век обеспечивает защиту роговицы от попадания инородных тел и высыха­ ния во время сна. Анатомия век — см. главу 3. сяц беременности). При криптофтальме кожа ото лба до щеки не­ прерывна, спаяна с роговицей, глаз­ ное яблоко недоразвито. Криптоф­ тальм сочетается с такими врожден­ ными аномалиями, как расщелина губы и неба, атрезия гортани, мозго­ вые грыжи. Колобома века — полнослойный сегментарный дефект века с основа­ нием у его края, чаще образующийся в медиальной части верхнего века. Врожденная колобома век (рис. 7.1) — редкая патология, след­ ствие неполного сращения зачатков верхнечелюстных отростков. Дефект может быть изолированным, но мо­ жет сочетаться с колобомой радужки и сосудистой оболочки, часто его вы­ являют одновременно с другими аномалиями: дермоидными кистами, микрофтальмом, мандибулофациальным дизостозом и окулоаурикуловертебральной дисплазией. Колобома века при отсутствии постоян­ ного полноценного увлажнения ро­ говицы может привести к ее пораже- 7.1. Врожденные аномалии век Криптофтальм — полная потеря дифференцировки век. Это исклю­ чительно редкая патология, к разви­ тию которой приводит заболевание матери в период закладки век (II ме­ Рис. 7.1. Врожденная колобома верхне­ го века. 153 scanned by К. А. А. Рис. 7.2. Приобретенный тический) анкилоблефарон. (посттравма- нию. Дефект века устраняют путем прямой фиксации краев или с помо­ щью кожного лоскута. В случае от­ сутствия роговичных осложнений возможно проведение отсроченной (на несколько лет) реконструкции века. При локализации обширной колобомы нижнего века в области внутреннего угла глазной щели осо­ бенно велик риск развития кератопатии, в связи с чем требуется ранняя и значительно более сложная рекон­ струкция. Прогноз хирургического лечения хороший. Анкилоблефарон — частичное или полное сращение краев верхнего и нижнего век, чаще в наружном углу глазной щели, приводящее к ее гори­ зонтальному укорочению. Очень редко наблюдающаяся патология; возможно аутосомно-доминантное наследование. Анкилоблефарон мо­ жет сочетаться с деформациями че­ репа, колобомами сосудистой обо­ лочки, симблефароном, эпикантусом, анофтальмом. Хирургическое разделение век необходимо произве­ сти в самые ранние сроки. Приобре­ тенный анкилоблефарон (рис. 7.2) может быть посттравматическим. Эпикантус — полулунные верти­ кальные складки кожи между верх­ ним и нижним веками, частично за­ крывающие внутрений угол глазной щели и изменяющие ее конфигура­ цию. Эпикантус определяется у большинства детей до 6 мес, у взрос­ лых является характерным призна­ ком представителей монголоидной расы В норме эпикантус наблюдает­ ся у детей с плоской переносицей, по мере ее развития большая часть скла­ док постепенно уменьшается с рос­ том ребенка и редко сохраняется к 7 годам. Двусторонний эпикантус — часто отмечающийся признак раз­ личных хромосомных нарушений (синдром Дауна). Складка может за­ крывать внутренний угол глаза, вследствие чего создается ложное впечатление о наличии сходящегося косоглазия. Хирургическое лечение эффектив­ но, его проводят с косметической целью. Наиболее часто встречающаяся врожденная патология: птоз верхне­ го века, заворот и выворот век — рас­ смотрена в следующем разделе. 7.2. Деформации век и аномалии положения Птоз верхнего века (син. блефароптоз) — аномально низкое поло­ жение века по отношению к глазно­ му яблоку. Данная патология может быть врожденной и приобретенной. Врожденный птоз — заболевание с аутосомно-доминантным типом на­ следования, при котором развивает­ ся изолированная дистрофия мыш­ цы, поднимающей верхнее веко (миогенный), или имеется аплазия ядра глазодвигательного нерва (ней­ рогенный). Различают врожденный птоз с нормальной функцией верх­ ней прямой мышцы глаза (самый частый тип врожденного птоза) и птоз со слабостью этой мышцы. Птоз часто односторонний, но может про­ являться на двух глазах. При частич­ ном птозе ребенок приподнимает ве­ ки, используя лобные мышцы, и за­ прокидывает голову (поза "звездоче­ та"). Верхняя пальпебральная бороз­ да обычно выражена слабо или от­ сутствует. При взгляде прямо верх­ нее веко опушено, а при взгляде вниз 154 scanned by К. А. А. Рис. 7.3. Синкинетический пальпебро- мандибулярный синдром слева а — частичный птоз верхнего века при взгля­ де прямо; б — при открывании рта непроиз­ вольно поднимается верхнее веко левого гла­ за; в — при отведении нижней челюсти впра­ во поднимается верхнее веко левого глаза расположено выше противополож­ ного. Палъпебромандибулярный синдром (синдром Гунна) — редко наблюдаю­ щийся врожденный, как правило, односторонний птоз, связанный с синкинетической ретракцией опу­ щенного верхнего века при стимуля­ ции крыловидной мышцы на сторо­ не птоза (рис. 7.3, а). Непроизволь­ ное поднимание опущенного верхне­ го века происходит при жевании, от­ крывании рта или зевоте (рис. 7.3, б), а отведение нижней челюсти в сто­ рону, противоположную птозу, так­ же может сопровождаться ретракци­ ей верхнего века (рис. 7.3, в). При этом синдроме мышца, поднимаю­ щая верхнее веко, получает иннерва­ цию от моторных веточек тройнич­ ного нерва. Патологическая синкинезия этого вида обусловлена пора­ жениями ствола мозга, нередко ос­ ложняется амблиопией или косогла­ зием. Блефарофимоз — редко встречаю­ щаяся аномалия развития, обуслов­ ленная укорочением и сужением глазной щели, двусторонним птозом, с аутосомно-доминантным типом наследования. Для него характерны слабая функция мышцы, поднимаю­ щей верхнее веко, эпикантус и выво­ рот нижнего века. Приобретенный птоз наблюдается значительно чаще, чем врожденный. В зависимости от происхождения различают нейрогенный, миогенный, апоневротический и механиче­ ский приобретенный птоз. Нейрогенный птоз при параличе глазодвигательного нерва обычно односторонний и полный, наиболее часто вызывается диабетической нейропатией и интракраниальными аневризмами, опухолями, травмами и воспалением. При полном парали­ че глазодвигательного нерва опреде­ ляются патология экстраокулярных мышц и клинические проявления внутренней офтальмоплегии: потеря аккомодации и зрачковых рефлек­ сов, мидриаз. Так, аневризма внут­ ренней сонной артерии внутри ка­ вернозного синуса может привести к полной наружной офтальмоплегии с анестезией области иннервации гла­ за и инфраорбитальной веточки тройничного нерва. Птоз может быть вызван с защит­ ной целью при лечении язв рогови­ цы, которые не заживают из-за незакрывающейся глазной щели при лагофтальме. Эффект химической де­ нервации ботулотоксином мышцы, поднимающей верхнее веко, времен­ ный (около 3 мес), и обычно его дос­ таточно для купирования роговично­ го процесса. Этот способ лечения яв­ ляется альтернативой блефарорафии (сшивание век). Птоз при синдроме Горнера (обычно приобретенный, но может быть и врожденным) вызван наруше­ нием симпатической иннервации гладкой мышцы Мюллера. Для этого синдрома характерны некоторое су­ жение глазной щели вследствие опу­ щения верхнего века на 1 —2 мм и не­ большого поднятия нижнего века, миоз, нарушение потоотделения на соответствующей половине лица или век. Миогенный птоз возникает при миастении, часто двусторонний, мо­ жет быть асимметричным. Выражен­ ность птоза меняется день ото дня, он провоцируется при нагрузке и может сочетаться с двоением. Эндорфиновый тест временно устраняет мышеч­ ную слабость, корригирует птоз, под­ тверждает диагноз миастении. Апоневротический птоз — очень часто встречающийся тип возрастно­ го птоза; характеризуется тем, что су­ хожилие мышцы, поднимающей верхнее веко, частично отрывается от тарзальной (хрящеподобной) пла­ стинки. Апоневротический птоз мо­ жет быть посттравматическим; счи­ тается, что в большом числе случаев послеоперационный птоз имеет та­ кой механизм развития. Механический птоз возникает при горизонтальном укорочении века опухолевого или рубцового происхо­ ждения, а также при отсутствии глазного яблока. У детей дошкольного возраста птоз приводит к стойкому снижению зрения. Раннее хирургическое лече­ ние выраженного птоза может пре­ дотвратить развитие амблиопии. При плохой подвижности верхнего века (0—5 мм) целесообразно его подве­ шивание к лобной мышце. При на­ личии умеренно выраженной экс­ курсии века (6—10 мм) птоз корри­ гируют путем резекции мышцы, под­ нимающей верхнее веко. При соче­ тании врожденного птоза с наруше­ нием функции верхней прямой мышцы резекцию сухожилия леватора производят в большем объеме. Высокая экскурсия века (более 10 мм) позволяет выполнить резек­ 156 цию (дупликатуру) апоневроза леватора или мышцы Мюллера. Лечение приобретенной патоло­ гии зависит от этиологии и величи­ ны птоза, а также от подвижности века. Предложено большое количе­ ство методик, но принципы лечения остаются неизменными. При нейро­ генном птозе у взрослых требуется раннее консервативное лечение. Во всех остальных случаях целесообраз­ но хирургическое лечение. При опущении века на 1—3 мм и его хорошей подвижности трансконъюнктивально выполняют резек­ цию мышцы Мюллера. В случае умеренно выраженного птоза (3—4 мм) и хорошей или удов­ летворительной подвижности века показаны операции на мышце, под­ нимающей верхнее веко (пластика сухожилия, рефиксация, резекция или дупликатура). При минимальной подвижности века осуществляют его подвешива­ ние к лобной мышце, что обеспечи/вает механический подъем века при поднимании брови. Косметический и функциональный результаты дан­ ной операции хуже, чем эффект вме­ шательств на леваторах верхнего ве­ ка, но у данной категории больных альтернативы подвешиванию нет. Для механического поднятия века возможно использование особых ду­ жек, фиксирующихся к оправам оч­ ков, применение специальных кон­ тактных линз. Обычно эти устройст­ ва плохо переносятся, поэтому их очень редко используют. При хорошей подвижности века эффект хирургического лечения вы­ сокий, стабильный. Заворот века (син. энтропион) — заболевание, при котором край века и ресницы повернуты к глазному яб­ локу. Это приводит к постоянному раздражению глаза, образованию эро­ зии и язв роговицы, инъекции конъюнк­ тивальных сосудов, слезотечению. Раз­ личают следующие формы заворота век: врожденный, возрастной, спа­ стический, рубцовый. Врожденный заворот века чаще наблюдается у представителей мон­ голоидной расы и является следстви­ ем утолщения кожи и гипертрофии волокон круговой мышцы глаза у ресничного края. Лечение врожден­ ного заворота состоит в дозирован­ ной полулунной резекции кожи и круговой мышцы глаза, а в случае необходимости резекция может быть дополнена наложением выворачи­ вающих швов. Врожденный заворот часто исчезает в течение первых ме­ сяцев жизни ребенка. Возрастной заворот возникает вследствие растяжения связок век, атонии ретрактора нижнего века, не­ стабильности тарзальной пластинки. Возрастной заворот корригируют пу­ тем горизонтального укорочения на­ ружной связки век, пластики ретрак­ тора, резекции кожно-мышечного лоскута, а также сочетания этих ме­ тодик. Прогноз хороший. Спастический заворот характери­ зуется возрастным растяжением структур нижнего века, которое при возрастном энофтальме приводит к нестабильности нижнего века. Во­ локна круговой мышцы глаза посте­ пенно смещаются по направлению к краю века, происходит их гипертро­ фия. Возникновение такого заворота века провоцируется блефароспазмом. При спастическом завороте ве­ ка оправдано сочетание горизон­ тального укорочения его наружной связки, а в случае необходимости операцию дополняют пластикой рет­ рактора нижнего века и удалением кожного лоскута нижнего века. В от­ личие от возрастного заворота спа­ стический чаще рецидивирует. Рубцовый заворот часто является исходом сморщивания тарзальной пластинки после ожогов, поврежде­ ний, радиационного поражения, операций, инфекций (трахома), а также аллергических и токсических реакций (пемфигоид-пузырчатка, синдром Стивенса—Джонсона, син­ дром Лайелла). Постоянная травматизация глазного яблока ресницами Рис. 7.4. Операция горизонтального укорочения нижнего века с целью кор­ рекции выраженного возрастного выво­ рота века. вызывает постоянное слезотечение и раздражение конъюнктивы, приво­ дящее к усилению блефароспазма. Для предотвращения травматизации роговицы на время, предшествую­ щее операции, веко оттягивают кни­ зу пластырем. При рубцовом заворо­ те требуется пластика кожно-мы­ шечной пластины века, нередко в со­ четании с пластикой конъюнктивы трансплантатом собственной слизи­ стой оболочки полости рта. Прогноз хороший. Выворот края века (син. эктропион) — заболевание, при котором веко отходит от глаза, вследствие чего об­ нажается пальпебральная и бульбар­ ная конъюнктива. Практически все­ гда происходит выворот нижнего ве­ ка. Даже при незначительной степе­ ни выворота нижнего века смещает­ ся нижняя слезная точка, что приво­ дит к слезотечению. Эпителий паль­ пебральной части конъюнктивы нижнего века начинает ороговевать. Веко провисает, выворот нижней слезной точки приводит к слезостоянию и тягостному для пациентов по­ стоянному слезотечению, развитию хронического блефарита и конъюнк­ тивита. Выраженный лагофтальм мо­ жет способствовать образованию яз­ вы роговицы. Различают следующие формы вы­ ворота края века: врожденный, воз­ растной, паралитический, рубцовый. Врожденный выворот, особенно изолированный, — наиболее редко наблюдающаяся форма; обусловлен укорочением наружной — кожно­ мышечной — пластинки века. При невысокой степени дезадаптации ве­ ка, как правило, нет необходимости хирургической коррекции. Возрастной выворот — наиболее часто встречающаяся форма; вызы­ вается чрезмерным растяжением связок век, что приводит к провиса­ нию века. Лечение хирургическое — горизонтальное укорочение нижнего века (рис. 7.4). При изолированном вывороте нижней слезной точки ам­ булаторно производят вертикальное укорочение конъюнктивы и наложе­ ние швов, репонирующих нижнюю слезную точку. Паралитический выворот наблю­ дается при параличе лицевого нерва, может произойти после денервации волокон круговой мышцы глаза (ботулотоксин). Лечение заключается в постоянном увлажнении глаза; на период лечения веки заклеивают. При длительно сохраняющейся па­ тологии (более 6 мес) производят го­ ризонтальное укорочение наружной связки века, при необходимости вы­ полняют блефарорафию. Рубцовый выворот развивается вследствие ожога, после травм и операций, при инфекциях кожи. В момент термического ожога плот­ ное зажмуривание может предот­ вратить повреждение краев век. Ле­ чение рубцового эктропиона слож­ ное, как правило, длительное. В са­ мые ранние сроки после появления выворота целесообразно произвести блефарорафии, а в отсроченный пе­ риод может потребоваться свобод­ ная кожная пластика. Часто возни­ кает необходимость в местном при­ менении протеолитических фер­ ментов, проведении физиотерапии. Прогноз при выполнении соответ­ ствующего вмешательства хороший, эффект, как правило, стабильный, но в тяжелых случаях возможны ре­ цидивы. 158 Блефарохалазис — редкое заболе­ вание, вызываемое повторяющими­ ся отеками век, приводящими к нависанию атрофичной кожной склад­ ки. Заболевание начинается в период полового созревания с возникнове­ ния отеков, выраженность которых с годами уменьшается. Отеки приво­ дят к истончению кожи наподобие папиросной бумаги. На верхнем веке формируется кожная складка, кото­ рая свисает на глазную щель, обу­ словливая косметический дефект и ограничение поля зрения сверху. Ле­ чение заключается в удалении избы­ точной кожи, в случае необходимо­ сти выполняют пластику сухожилия мышцы, поднимающей верхнее веко. 7.3. Заболевания края век Блефарит — двустороннее воспа­ ление краев век, почти всегда имеюлдее хроническое течение и являю/щееся одним из наиболее часто встречающихся глазных заболева­ ний. В зависимости от этиологии выде­ ляют инфекционные, воспалитель­ ные и невоспалительные блефариты. Инфекционный блефарит чаше бы­ вает бактериальным (Staphylococcus aureus, S. epidermidis, Streptococcus pneumoniae, Haemophilus influenzae, Moraxella lacunata), возможно пора­ жение вирусами (вирус простого гер­ песа, вирус опоясывающего герпеса, контагиозный моллюск), патогенны­ ми грибами (Pityrosporum ovale и Р. oibiculare), членистоногими (клеши — Demodex folliculorum humanis и D. brevis, вши — Phthirus pubis). Неин­ фекционный блефарит возникает при себорее, розовых угрях, экземе. Блефариты значительно чаще диаг­ ностируют у пожилых людей и при иммунодефиците различной этиоло­ гии (ВИЧ, иммуносупрессивная хи­ миотерапия). По характеру течения блефарит может быть острым и хроническим. Факторами, провоцирующими хрони­ ческое течение воспаления, служат аномалии рефракции (неадекватная коррекция при гиперметропии и ас­ тигматизме), синдром "сухого глаза", хронический конъюнктивит, заболева­ ния желудочно-кишечного тракта (гастрит, колит и др.), эндокринной системы (сахарный диабет), а также воздействие аллергенов (включая ле­ карственные препараты), пыли, сухо­ го воздуха, дыма. В зависимости от локализации процесса выделяют патологию пе­ редней (передний краевой блефа­ рит) и задней (задний краевой бле­ фарит) пластины век. Передний краевой блефарит — местное про­ явление патологии кожи (себорея, розовые угри), сопровождается стафилококковой или иной инфек­ цией с формированием интрафолликулярных абсцессов. Задний краевой блефарит возникает как следствие дисфункции мейбомиевых желез. Выделяют следующие основные клинические формы блефаритов: че­ шуйчатый, язвенный, задний (крае­ вой), демодекозный. Чешуйчатый (себорейный) блефа­ рит имеет типичную симптоматику: появление большого количества мелких чешуек на коже края века и ресницах (наподобие перхоти). Па­ циент предъявляет жалобы на жже­ ние, зуд, тяжесть век, быструю утом­ ляемость глаз. Края век обычно гиперемированы, утолщены (рис. 7.5). Признаками прогрессирования вос­ палительного процесса являются сглаженность переднего и заднего ребер свободного края века и нару­ шение адаптации нижнего века к глазному яблоку. Чешуйчатый бле­ фарит часто сочетается с хрониче­ ским конъюнктивитом и в ряде слу­ чаев сопровождается краевым кера­ титом. Заболевание обычно двусторон­ нее, поэтому при длительно сущест­ вующей односторонней патологии не­ обходимо исключить опухолевое пора­ жение века. Рис. 7.5. Чешуйчатый блефарит. При чешуйчатом блефарите требу­ ются ежедневные, аппликации с ще­ лочными растворами для размягче­ ния чешуек с последующей очисткой краев век смесью спирта с эфиром или раствором бриллиантового зеле­ ного. Эту процедуру проводят слегка влажным ватным тампоном так, что­ бы спирт не попал в конъюнктиваль­ ную полость. Кроме того, 1—2 раза в день на края век наносят глазную 0,5 % гидрокортизоновую мазь (курс до 2—3 нед). В конъюнктивальную полость закапывают 0,25 % раствор цинка сульфата. Язвенный (стафилококковый) бле­ фарит проявляется образованием гнойных корок, склеиванием рес­ ниц, изъязвлением кожи краев век. При этой форме блефарита вовлече­ ние в патологический процесс воло­ сяных фолликулов (фолликулит) вы­ зывает укорочение и ломкость рес­ ниц, рубцевание края века, что в ря­ де случаев приводит к неправильно­ му росту, поседению или потере рес­ ниц. В тяжелых случаях проводят бактериологическое исследование мазка с поверхности язвы. При язвенном блефарите очистку краев век осуществляют так же, как при чешуйчатой форме заболевания. Кроме того, при бактериальной ин­ фекции 2—3 раза в день на края век накладывают мази, под действием которых корочки размягчаются, по­ сле чего их легче удалить; можно де­ лать аппликации марлевых полосок, смоченных раствором антибиотика (0,3 % раствор гентамицина), до 3 раз в день в течение 4 дней. Мазь с антибиотиком (тетрациклиновая, эритромициновая) выбирают в соот­ ветствии с результатами бактериоло­ гического исследования, часто при­ меняют глазные мази, содержащие антибиотики и кортикостероиды ("Декса-Гентамицин", "Макситрол"). Возможно местное применение 0,25 % раствора цинка сульфата, 0,3 % раствора ципромеда. Задний (краевой) блефарит, или дисфункция мейбомиевых желез, ха­ рактеризуется местной или диффуз­ ной воспалительной реакцией: по­ краснением и утолщением краев век, образованием телеангиэктазий у закупоренных отверстий мейбо­ миевых желез, их гипо- или гипер­ секрецией, скоплением желтоватосерого пенистого секрета в наруж­ ных уголках глазной щели и у зад­ него ребра свободного края век, ги­ перемией пальпебральной конъ­ юнктивы, нарушением прекорнеальной пленки. При сдавливании края века между пальцем и стеклян­ ной палочкой из мейбомиевых же­ лез выходит пенистый секрет. При дисфункции мейбомиевых желез требуется ежедневная обработ­ ка краев век по описанной ранее ме­ тодике, использование спирта с эфи­ ром, применение теплых щелочных примочек (2 % раствор гидрокарбо­ ната натрия) на 10 мин. Массаж век проводят стеклянной палочкой по­ сле однократного закапывания 0,5 % раствора дикаина. Целесооб­ разно смазывание краев век мазью "Декса-Гентамицин” или "Максит­ рол", а при упорном течении глазной 0,5 % гидрокортизоновой мазью (до 2 нед). Демодекозный блефарит характе­ ризуется покраснением и утолщени­ ем краев век, наличием чешуек, ко­ рочек, белых муфт на ресницах. Клещ поселяется в просветах мейбо­ миевых желез, ресничных фоллику­ 160 scanned by К. А. А. лах. Основная жалоба больных — зуд в области век. При подозрении на демодекозную природу блефарита с диагностической целью удаляют по пять ресниц с каждого века и укла­ дывают их на предметное стекло. Ди­ агноз демодекозного блефарита под­ тверждается при обнаружении личи­ нок вокруг корня ресницы и шести или более подвижных клещей. Выяв­ ление меньшего количества особей свидетельствует только о носительстве (в норме среди здоровых лиц оно достигает 80 %). После чистки краев век смесью спирта с эфиром проводят массаж век, а затем на ночь свободные края век обильно смазывают нейтральны­ ми мазями (вазелин, видисик-гель), а при сопутствующей бактериальной флоре используют комбинирован­ ные мази, содержащие антибиотик и кортикостероид ("Декса-Гентамицин", "Макситрол") коротким кур­ сом. Внутрь принимают противовос­ палительные и десенсибилизирую­ щие препараты, можно назначить трихопол. Лечение блефарита обычно дли­ тельное, улучшение происходит очень медленно (требуется устране­ ние причины развития заболевания). Проводят коррекцию аномалий реф­ ракции, устранение неблагоприят­ ных эндогенных и экзогенных фак­ торов (фокальная инфекция, пыль, пары химических веществ), обследо­ вание и лечение у гастроэнтеролога, эндокринолога, дерматолога и ал­ лерголога. При постоянном лечении прогноз благоприятный, хотя клиническое течение заболевания затяжное, могут возникать частые рецидивы. Наибо­ лее трудно добиться излечения ста­ филококкового блефарита, который может приводить к появлению ячме­ ней, халазионов, деформаций краев век, трихиаза, хронического конъ­ юнктивита и кератита. Трихиаз — неправильный рост ресниц передней пластины века, со­ провождающийся раздражением ро­ говицы и конъюнктивы, вторичным инфицированием. Трихиаз бывает врожденным и приобретенным. Он может развиться как следствие блефарита, а может быть вызван щелочным ожогом, руб­ цовым пемфигоидом, трахомой или опухолью. Клинически проявляется слезотечением, ощущением инород­ ного тела, поверхностным точечным кератитом. Для защиты роговицы можно ис­ пользовать мягкие контактные лин­ зы. После обычной эпиляции ресни­ цы вырастают вновь в полную вели­ чину через 10 нед. При ограничен­ ных поражениях для разрушения не­ скольких неправильно растущих рес­ ниц применяют электролиз волося­ ных луковиц, а при обширных про­ водят пластику края века. Прогноз благоприятный, но зависит от этио­ логии процесса. Возможно рецидивирование. 7.4. Отек век Отек век — часто встречающееся в клинической практике состояние аномально увеличенного содержа­ ния жидкости в подкожной клетчат­ ке век. Развитию отека века способствуют высокая растяжимость кожи, чрез­ вычайно рыхлая структура подкож­ ной жировой клетчатки, ее способ­ ность накапливать жидкость, богатое кровоснабжение век. Системная па­ тология (заболевания сердца, почек, щитовидной железы) и местные фа­ кторы: травма, укус насекомого (рис. 7.6), нарушение лимфооттока, затек черепно-мозговой жидкости, приводят к появлению отека век. Отек век может быть воспалитель­ ным и невоспалительным (пассив­ ным). Воспалительный отек век развива­ ется при следующих заболеваниях: воспалении самих век (ячмень, бле­ фарит, целлюлит, абсцесс, контакт­ ный дерматит, укус насекомого), 161 Рис. 7.6. Отек верхнего века после укуса насекомого [Hollwich F., 1981]. конъюнктивы (острый гнойный, мембранозный и псевдомембраноз­ ный конъюнктивит), слезного мешка (острый дакриоцистит, флегмона слезного мешка), слезной железы, орбиты (абсцесс, псевдотумор), глаз­ ного яблока (острый иридоциклит, эндофтальмит). Реактивные отеки отмечаются при воспалениях околоносовых пазух. Воспалительный отек клинически проявляется выраженным покрасне­ нием кожи, повышением местной температуры, болезненностью при пальпации, обычно бывает односто­ ронним. В ряде случаев отмечаются увеличение и болезненность лимфа­ тических узлов. Плотный отек век возникает при повторяющихся обострениях рожи­ стого воспаления, клинически про­ является большей плотностью тка­ ней. При невоспалительном отеке кожа век бледная, "холодная", пальпация века безболезненная. Отек, как пра­ вило, двусторонний, более выражен по утрам, часто сочетается с отеком ног и асцитом. Аллергический (ангионевротический) отек обычно односторонний, значительно выраженный, появляет­ ся внезапно, не сопровождается бо­ лями и быстро исчезает. Развитию отека часто предшествуют головная боль, чувство разбитости, повышен­ ная утомляемость. Причиной его развития является аллергическая ре­ акция сенсибилизированного орга­ низма на какой-либо раздражитель, как специфический (лекарственный препарат, молоко, цитрусовые, шо­ колад, пыльца цветов), так и неспе­ цифический (охлаждение). Значи­ тельное расширение капилляров обусловливает их повышенную про­ ницаемость. Лечение заключается в устранении причины возникновения отека или контакта с раздражителем. Прогноз зависит от причины воз­ никновения отека. Невоспалительный (пассивный) отек век развивается вследствие воздейст­ вия локальных (травма головы, ангионевротический отек) и общих (сердечная или почечная недостаточ­ ность, гипопротеинемия, выражен­ ная анемия) факторов. 7.5. Гнойные воспаления век Пресептальный целлюлит — разли­ тое воспаление тканей века (флегмо­ на века). При этом заболевании вос­ паление затрагивает только ткани ве­ ка, расположенные кпереди от глаз­ ничной перегородки, и не распро­ страняется на структуры орбиты. Целлюлит чаще развивается у детей до 3 лет, перенесших воспаление верхних дыхательных путей или средний отит; возбудителем заболе­ вания обычно является Haemophilus influenzae. У взрослых целлюлит раз­ вивается как осложнение ячменя (рис. 7.7), при абсцессе века, распро­ странении инфекции с тканей лица, 162 scanned by К. А. А. из орбиты, околоносовых пазух, а также после ранений, операций, уку­ сов насекомых и животных; обычно вызывается Staphylococcus aureus или смешанной флорой. Объективно определяются покрас­ нение кожи и плотный отек всего ве­ ка, при пальпации отмечается болез­ ненность. Зрение и зрачковые реак­ ции не нарушаются. Обычно заболе­ вание протекает с высокой темпера­ турой, головной болью, отмечается болезненность регионарных лимфа­ тических узлов. Появление экзоф­ тальма, смешения и ограничения подвижности глазного яблока, двое­ ния, хемоза, нарушения зрения, тя­ желое состояние пациента свиде­ тельствует о распространении воспа­ ления на ткани орбиты (орбиталь­ ный целлюлит). При локализации процесса в области медиального угла глазной щели возможно развитие тромбоза кавернозного синуса, менингоэнцефалита, а также сепсиса со смертельным исходом. / Дифференциальную диагностику проводят с аллергическим отеком век, тяжелым блефароконъюнктивитом, дакриоаденитом, травмой, блефарохалазисом, тиреоидной офталь­ мопатией. Лечение консервативное. Приме­ няют антибиотики внутрь и внутри­ мышечно (клафоран). При появле­ нии флюктуации абсцесс века вскры­ вают. В случае отсутствия осложнений прогноз хороший. В связи с грубым рубцеванием в отсроченный пери­ од может потребоваться пластика век. Абсцесс века — ограниченный бо­ лезненный очаг инфильтративногнойного воспаления. Часто разви­ вается после незначительных повре­ ждений кожи, укусов насекомых, при воспалениях околоносовых па­ зух, после выдавливания ячменя. Клинически абсцесс (рис. 7.8) харак­ теризуется разлитой гиперемией ко­ жи и плотным отеком, птозом века, хемозом, припухлостью и болезнен- Рис. 7.7. Ячмень верхнего века. После выдавливания ячменя у пациентки с диабетом развился пресептальный цел­ люлит нижнего века. Рис. 7.8. Абсцесс века [Lang G. К., 2000]. ностью регионарных лимфатических узлов. В дальнейшем кожа века ис­ тончается, появляется флюктуация. В большинстве случаев температура тела не повышается, изменений в крови при клиническом анализе не выявляют. Возможно самопроиз­ вольное вскрытие абсцесса. У ослаб­ ленных людей развитие сепсиса, гнойное метастазирование могут привести к смертельному исходу. При локализации абсцесса в меди­ альной части века возможно разви­ тие орбитального целлюлита или тромбоза кавернозного синуса. Дифференциальную диагностику 163 I by К-А. А. проводят с пресептальным целлюли­ том и поднадкостничным абсцессом (смещение глазного яблока). Диаг­ ноз подтверждают результаты рент­ геновской компьютерной томогра­ фии. Лечение такое же, как при целлю­ лите. Местно — сухое тепло, физио­ терапия, дезинфицирующие капли в конъюнктивальный мешок. При не­ обходимости лечение проводят со­ вместно с ЛОР-специалистом. Анти­ биотики принимают внутрь и вводят внутривенно. Вскрытие абсцесса производят при появлении флюктуа­ ции или получении томографически подтвержденных данных о наличии абсцесса. Прогноз, как правило, хороший. 7.6. Заболевания желез век Ячмень — острое болезненное гнойное воспаление мейбомиевых желез или других желез края века. Часто вызывается Staphylococcus au­ reus. Наружный ячмень — острое бактериальное воспаление сальных или потовых желез с формированием локального абсцесса. Внутренний ячмень, или мейбомит, возникает при гнойном воспалении мейбомие­ вых желез. Ячмень часто возникает на фоне диабета, хронических желу­ дочно-кишечных заболеваний и со­ четается с вульгарными угрями, ги­ повитаминозом и иммунодефици­ том. В начале заболевания при зажму­ ривании появляется ощущение дис­ комфорта у свободного края века, пальпация этого участка болезненна. С появлением инфильтрата у края века нарастает отек. Интенсивность боли обычно соответствует степени выраженности отека. Ко 2—3-му дню появляется гнойная "головка" в об­ ласти болезненного воспаленного ресничного края века. На 4-й день "головка" вскрывается с выделением некротического "стержня" и гноя. После самопроизвольного вскрытия к концу недели симптомы (отек, ги­ перемия) быстро исчезают. Наружный ячмень располагается на крае века, где находятся потовые железы век. Внутренний ячмень можно увидеть только при вывороте века. Вокруг ячменя конъюнктива воспалена, отечна. Возможны увели­ чение и болезненность околоушных лимфатических узлов. Выдавливание ячменя очень опасно, так как может привести к развитию орбитального целлюлита, тромбоза вен орбиты, тромбоза кавернозного синуса и гной­ ного менингита (очень редко). Ячмень дифференцируют с халазионом (при пальпации плотный) и дакриоаденитом (другая локализа­ ция очага воспаления). Лечение консервативное: капли и мази с антибиотиками, сухое тепло. Применение "влажного тепла" недо­ пустимо, так как оно провоцирует появление новых абсцессов. При реци­ дивирующем характере заболевания назначают общеукрепляющую тера­ пию, биодобавку "Пивные дрожжи", целесообразно обследование у эн­ докринолога, гастроэнтеролога, дер­ матолога. Прогноз хороший. Халазион — безболезненное округ­ лое образование плотноэластической консистенции в тарзальной пластин­ ке века, не спаянное с кожей. Рис. 7.9. Халазион верхнего века [New­ ell F W., 1992]. 164 временное возникновение несколь­ ких халазионов на верхних и нижних веках. От ячменя халазион отличается большей плотностью. Кожа над ним легко смещается, цвет ее не изменен. При рецидивирующих быстрорасту­ щих халазионах требуется диффе­ ренциальная диагностика с адено­ карциномой мейбомиевой железы. Медленное (в течение нескольких месяцев) увеличение образования, его спаянность с тарзальной пла­ стинкой, интактная кожа дают осно­ вание без затруднений установить диагноз халазиона. При лечении халазиона в началь­ ной стадии применяют местные инъ­ екции кеналога, дексаметазона или протеолитических ферментов, одна­ ко радикальным является хирургиче­ ское лечение. Разрез пальпебральной конъюнктивы производят перпенди­ кулярно краю века (рис. 7.10, а), ха­ лазион удаляют в капсуле. В случае вскрытия капсулы ее содержимое удаляют острой ложечкой (рис. 7.10, б). Обязательно выполняют полное иссечение капсулы и ее гистологиче­ ское исследование (с целью исклю­ чения аденокарциномы). Прогноз хороший. Возможно об­ разование новых халазионов. Рис. 7.10. Операция удаления хала­ зиона. а — разрез со стороны конъюнктивы; б — удаление содержимого ложечкой. Халазион (рис. 7.9) — хроническое гранулематозное воспаление, вы­ званное закупоркой выводного про­ тока мейбомиевой железы. Вначале ретенционная киста медленно увели­ чивается, а затем формируется плот­ ная капсула. Халазион обычно не вызывает болезненных ощущений, но представляет собой косметиче­ ский недостаток. Возможно одно- by К. А. А. 7.7. Заболевания, сопровождающиеся нарушением функций круговой мышцы глаза Лагофтальм — неполное смыкание глазной щели. Причины его возник­ новения — поражение лицевого нер­ ва. ретракция, рубцие век, экзоф­ тальм, симблефарон. Поражение ли­ цевого нерва может быть врожден­ ным, идиопатическим (паралич Бел­ ла), развиться как следствие охлаж­ дения, заболевания уха, травмы, опе­ рации, опухоли, менингита, ВИЧинфекции и других заболеваний. Объективно глазная щель на сто­ роне поражения заметно шире, ниж­ нее веко опущено и отстает от глаз- Рис. 7.11. Выворот и ощущение ниж­ него века, несмыкание глазной щели, паралитический лагофталыи после уда­ ления злокачественной опухоли правой верхнечелюстной пазухи (видгн верти­ кальный кожный рубец); через не­ сколько месяцев образовалась язва ро­ говицы. ного яблока. Вследствие выворота нижнего века и слезной точки появ­ ляется слезотечение. Из-за несмыкания век глаз открыт во время сна. Постоянный или временный лагофтальм приводит к развитию сухости глаза, возникают дистрофии рогови­ цы, кератиты, язвы роговицы (рис. 7.11). Лечение зависит от причины воз­ никновения лагофтальма. При пара­ личе лицевого нерва проводят лече­ ние у невролога под постоянным на­ блюдением офтальмолога. Местное лечение на начальном этапе направ­ лено на увлажнение роговицы (ис­ кусственная слеза, 20 % раствор сульфацил-натрия, облепиховое масло, мази с антибиотиками, осо­ бенно на ночь) и уменьшение слезо­ течения (веко временно подтягивают пластырем). Латеральное и медиаль­ ное сшивание век производят в про­ цессе лечения как при временном, scanned by К. А. А. так и при стойком лагофтальме, что­ бы избежать поражения роговицы. С целью функциональной реабилита­ ции вводят золотые имплантаты в верхнее веко, а также осуществляют горизонтальное укорочение нижнего века, чтобы подтянуть его к глазному яблоку. Прогноз, как правило, благопри­ ятный, но при наличии язвы рогови­ цы он значительно ухудшается. Эссенциальный блефароспазм — идиопатическое прогрессирующее заболевание, сопровождающееся непроизвольными тоническими спастическими сокращениями кру­ говых мышц век обоих глаз продол­ жительностью от нескольких секунд до нескольких минут и с годами приводящее к полному закрытию век. Причина развития заболевания неизвестна, предполагается цен­ тральный генез поражения. Заболе­ вание обычно возникает у лиц стар­ ше 50 лет, часто сопряжено с болез­ нью Паркинсона. Женщины заболе­ вают в 3 раза чаще. Спазмы практически всегда дву­ сторонние, обычно начинаются с легких подергиваний, с течением времени могут перейти в контракту­ ры и спазмы мышц верхней части лица. В тяжелых случаях заболевание может прогрессировать до тех пор, пока пациент не становится практи­ чески слепым. Провоцирующими факторами являются стрессы, яркий свет, зрительная нагрузка. Дифференциальную диагностику проводят с гемифациальным спаз­ мом, для уточнения диагноза требу­ ется проведение МРТ или МРТ-ангиографии. Невралгия тройничного нерва, экстрапирамидальные заболе­ вания (энцефалит, рассеянный скле­ роз), психогенные состояния также могут сопровождаться блефароспазмом. Дифференцируют от рефлек­ торного блефароспазма, возникаю­ щего при стимуляции ветвей трой­ ничного нерва (язва роговицы, ино­ родное тело в роговице, иридоциклит). 166 Лечение может быть консерватив­ ным и хирургическим. Медикамен­ тозные способы лечения эссенциального блефароспазма, как прави­ ло, малоэффективны. Методом вы­ бора являются местные инъекции токсина ботулизма (тип А), который вызывает временный паралич круго­ вой мышцы глаза. Хирургическое ле­ чение (миоэктомия) проводят при непереносимости ботулотоксина или неэффективности лечения этим пре­ паратом. Эссенциальный блефароспазм в целом плохо поддается лечению, ре­ цидив заболевания после инъекции ботулотоксина возникает через 3— 4 мес, в связи с чем требуется прове­ дение повторных курсов инъекций. scanned by К. А. А. Вопросы для самоконтроля 1. Каковы функции век? 2. В чем сходство и различия ячменя и халазиона? 3. Что такое блефарит, каковы его ос­ новные формы? Лечение блефаритов. 4. К каким тяжелым глазным осложне­ ниям может привести лагофтальм? 5. Какие показатели лежат в основе вы­ бора способа устранения птоза верх­ него века? 6. Что такое пресептальный целлюлит и абсцесс века? В чем сходство и разли­ чия? 7. Лечение гнойных воспалительных за­ болеваний век. 8. Какие заболевания век связаны с об­ щей патологией организма? 9. Какие местные факторы могут приве­ сти к отеку века? СЛЕЗНЫЕ ОРГАНЫ Рис. 8.1. Топография слезных органов. Ты плачешь — светятся слезой Ресницы синих глаз. Фиалка, полная росой, Роняет свой алмаз. Д. Г. Байрон мая слезными железами, имеет большое значение для нормальной функции глаза, так как увлажняет роговицу и конъюнктиву. Идеаль­ ная гладкость и прозрачность рого­ вицы, правильное преломление лу­ чей света у ее передней поверхности обусловлены наряду с другими фак­ торами наличием тонкого слоя слез­ ной жидкости, покрывающей пе­ реднюю поверхность роговицы. Слезная жидкость способствуют также очищению конъюнктиваль­ ной полости от микроорганизмов и инородных тел, предотвращают вы- сыхание поверхности, обеспечива­ ют ее питание. Орбитальная часть слезной желе­ зы закладывается у эмбриона в воз­ расте 8 нед. К моменту рождения слезная жидкость почти не выделя­ ется, так как слезная железа еще не­ достаточно развита. У 90 % детей лишь ко 2-му месяцу жизни начина­ ется активное слезоотделение. Сле­ зоотводящий аппарат формируется с 6-й недели эмбриональной жизни. Из глазничного угла носослезной бо­ розды в соединительную ткань по­ гружается эпителиальный тяж, кото­ рый постепенно отшнуровывается от первоначального эпителиального покрова лица. К 10-й неделе этот тяж достигает эпителия нижнего носово­ го хода и на 11 -й неделе превращает­ ся в выстланный эпителием канал, который сначала заканчивается сле­ по и через 5 мес открывается в носо­ вую полость. Около 35 % детей рож­ даются с закрытым мембраной вы­ ходным отверстием носослезного потока. Если в первые недели жиз­ ни ребенка эта мембрана не рассасы­ вается, может развиться дакриоци­ стит новорожденных, требующий манипуляций для создания проходи­ мости слезы по каналу в нос. Слезная железа состоит из 2 час­ тей: верхней, или глазничной (орби­ тальной), части и нижней, или веко­ вой (пальпебральной), части. Они разделены широким сухожилием мышцы, поднимающей верхнее ве­ ко. Глазничная часть слезной железы расположена в ямке слезной железы лобной кости на латерально-верхней стенке глазницы. Сагиттальный раз­ мер ее 10—12 мм, фронтальный — 20—25 мм, толщина — 5 мм. В норме орбитальная часть железы недоступ­ на наружному осмотру. Она имеет 3—5 выводных канальцев, проходя­ щих между дольками вековой части, открывающимися в верхнем своде конъюнктивы сбоку на расстоянии 4—5 мм от верхнего края тарзальной пластинки верхнего хряща века. Вековая часть слезной железы значи­ тельно меньше глазничной, располо­ жена ниже ее под верхним сводом конъюнктивы с темпоральной сторо­ ны. Размер вековой части 9— 11 х 7—8 мм, толщина — 1—2 мм. Ряд выводных канальцев этой части слезной железы впадает в выводные канальцы орбитальной части, а 3—9 канальцев открываются самостоя­ тельно. Множественные выводные канальцы слезной железы создают подобие своеобразного "душа", из от­ верстий которого слеза поступает в конъюнктивальную полость. Слезная железа принадлежит к сложнотрубчатым серозным желе­ зам; структура ее подобна околоуш­ ной железе. Выводные канальцы большего калибра выстланы двух­ слойным цилиндрическим эпители­ ем, а меньшего калибра — однослой­ ным кубическим эпителием. Поми­ мо основной слезной железы, име­ ются мелкие добавочные трубчатые слезные железки: в своде конъюнк­ тивы - конъюнктивальные железы Краузе и у верхнего края хряща век, в орбитальной части конъюнктивы — железы Вальдейера. В верхнем своде конъюнктивы насчитывается 8—30 добавочных железок, в нижнем — 2— 4. Слезную железу удерживают соб­ ственные связки, прикрепляющиеся к надкостнице верхней стенки орби­ ты. Железу укрепляют также связка Локвуда, подвешивающая глазное яблоко, и мышца, поднимающая верхнее веко. Снабжается кровью слезная железа от слезной артерии — ветви глазничной артерии. Отток крови происходит через слезную ве­ ну. Слезная железа иннервируется веточками первой и второй ветви тройничного нерва, ветвями лицево­ го нерва и симпатическими волокна­ ми от верхнего шейного узла. Основ­ ная роль в регуляции секреции слез­ ной железы принадлежит парасим­ патическим волокнам, входящим в состав лицевого нерва. Центр реф­ лекторного слезоотделения находит­ ся в продолговатом мозге. Кроме то­ го, имеется еще ряд вегетативных 169 scanned by К. А. А. центров, раздражение которых уси­ ливает слезоотделение. Слезоотводящие пути начинаются слезным ручьем. Это капиллярная щель между задним ребром нижнего века и глазным яблоком. По ручью слеза стекает к слезному озеру, рас­ положенному у медиального узла глазной щели. На дне слезного озера имеется небольшое возвышение — слезное мясцо. В слезное озеро по­ гружены нижняя и верхняя слезные точки. Они находятся на вершинах слезных сосочков и в норме имеют диаметр 0,25 мм. От точек берут на­ чало нижний и верхний слезные ка­ нальцы, которые сначала вдут соот­ ветственно вверх и вниз на протяже­ нии 1,5 мм, а затем, загибаясь под прямым углом, направляются к носу и впадают в слезный мешок, чаще (до 65 %) общим устьем. На месте их впадения в мешок сверху образуется пазуха — синус Майера; имеются складки слизистой оболочки: снизу — клапан Гушке, сверху — клапан Розенмюллера. Длина слезных каналь­ цев — 6—10 мм, просвет — 0,6 мм. Слезный мешок располагается по­ зади внутренней связки век в слез­ ной ямке, образованной лобным от­ ростком верхней челюсти и слезной костью. Окруженный рыхлой клет­ чаткой и фасциальным футляром ме­ шок на '/j подымается над внутрен­ ней связкой век своим сводом, а внизу переходит в носослезный про­ ток. Длина слезного мешка 10— 12 мм, ширина — 2—3 мм. Стенки мешка состоят из эластических и вплетающихся в них мышечных во­ локон вековой части круговой мыш­ цы глаза — мышцы Горнера, сокра­ щение которой способствует приса­ сыванию слезы. Носослезный проток, верхняя часть которого заключена в костный носослезный канал, проходит в лате­ ральной стенке носа. Слизистая обо­ лочка слезного мешка и носослезно­ го протока нежная, имеет характер аденоидной ткани, выстлана цилин­ дрическим, местами мерцательным scanned by К. А. А. эпителием. В нижних отделах носос­ лезного протока слизистая оболочка окружена густой венозной сетью по типу кавернозной ткани. Носослез­ ный проток длиннее костного носос­ лезного канала. У выхода в нос име­ ется складка слизистой оболочки — слезный клапан Гаснера. Открывает­ ся носослезный проток под перед- j ним концом нижней носовой рако- \ вины на расстоянии 30—35 мм от j входа в полость носа в виде широко- | го или шелевидного отверстия. Ино- | гда носослезный проток проходит в виде узкого канальца в слизистой оболочке носа и открывается в сто­ роне от отверстия костного носос­ лезного канала. Два последних вари­ анта строения носослезного протока могут стать причиной риногенных нарушений слезоотведения. Длина носослезного протока — от 10 до 24 мм, ширина — 3—4 мм. Во время бодрствования человека за 16 ч добавочными слезными же­ лезками выделяется 0,5—1 мл слезы, : т. е. столько, сколько требуется для \ увлажнения и очистки поверхности | глаза; орбитальная и вековая части железы включаются в работу только | при раздражении глаза, полости но- | са, при плаче и т. п. При сильном \ плаче может выделиться до 2 чайных ' ложек слез. j В основе нормального слезоотве­ дения лежат следующие факторы: • капиллярное засасывание жидко­ сти в слезные точки и слезные ка­ нальцы; • сокращение и расслабление круго­ вой мышцы глаза и мышцы Гор­ нера, создающих отрицательное капиллярное давление в слезоот­ водящей трубке; • наличие складок слизистой обо­ лочки слезоотводящих путей, иг­ рающих роль гидравлических кла­ панов. Слезная жидкость прозрачная или слегка опалесцирующая, со слабо­ щелочной реакцией и средней отно­ сительной плотностью 1,008. Она со- 170 держит 97,8 % воды, остальную часть составляют белок, мочевина, сахар, натрий, калий, хлор, эпителиальные клетки, слизь, жир, бактериостатический фермент лизоцим. 8.2. Методы исследования Вековая часть слезной железы дос­ тупна осмотру. Ее исследуют с помо­ щью пальпации и путем осмотра при вывернутом верхнем веке. Функциональные исследования слезоотводящих путей включают ка­ нальцевую пробу, которую выполня­ ют для проверки присасывающей функции слезных точек, канальцев и мешка, и носовую пробу — для опре­ деления степени проходимости всей слезоотводящей системы. В норме 1 капля 3 % колларгола, введенная в конъюнктивальную полость, быстро всасывается (до 5 мин — положитель­ ная канальцевая проба) и оказыва­ ется в нижнем носовом ходе (до /О мин — положительная носовая проба), о чем свидетельствует окра­ шивание введенной в нижний носо­ вой ход ватки, намотанной на зонд. Пассивную проходимость слезоотво­ дящих путей определяют зондирова­ нием слезных канальцев и мешка зондом Боумена № 1 и промыванием их через верхнюю или нижнюю слез­ ные точки при помощи канюли и шприца. Голову обследуемого накло­ няют немного вперед. В норме жид­ кость (раствор фурацилина 1:5000, изотонический раствор натрия хло­ рида и т. д.) вытекает из соответст­ вующей половины носа. Дакриоцисторентгенография по­ зволяет получить наиболее ценную информацию об уровне и степени нарушения проходимости слезоотводящих путей (рис. 8.2). Для этого че­ рез канюлю, проведенную через слезный каналец и слезный мешок, медленно вводят теплый масляный контрастирующий раствор, обычно 0,5 мл йодолипола. Сразу же после введения выполняют два рентгенов­ Рис. 8.2. Дакриоцисторентгенограмма, окципитофронталъная проекция. Спра­ ва — нормальные слезоотводящие пути, слева — непроходимость носослезного протока. Дакриоцистит. ских снимка в окципитофронтальной и битемпоральной проекциях. Ринологическое исследование дает возможность выявить разнообраз­ ные патологические изменения и анатомические особенности строе­ ния полости носа и его придаточных пазух, а также выбрать оптимальный вариант последующего лечения. 8.3. Заболевания и травмы слезных органов Патология слезных органов может быть следствием аномалий развития, повреждения, заболеваний и опухо­ левых разрастаний как слезопроду­ цирующего. так и слезоотводящего аппарата. Заболевания слезоотводящих пу­ тей — одно из частых страданий при­ 171 scanned by К. А. А. даточных пазухах. Если слезотечение cioiiKoe и не поддается консерватив­ ному лечению, то иногда проводят инъекшш спирта и слезную железу, нектрокоагуляшно пли частичную аленогомпю. блокаду крылонебною узла. Гипофункции слезной железы (син­ дром Шегрепа) является заболевани­ ем с более тяжелыми последствиями. ()iпоется к коллагепозам. Характертуется гипофункцией слезных, - ионных и потовых желез. Чаще •>сгречле 1ся у женщин и климактери­ ческом возрасте, протекает с обост­ рениями н ремиссиями. Клинически проявляется как сухой кератоконьюпктшип. Патология обычно била[еральпая. Больных беспокоят зуд, ошушеппе инородного тела в глазу, светобоязнь, сухость в глотке. Конъюнктива век гиперемирована с сосочковой гипертрофией и тягу­ чим "нитчатым" секретом. Роговица в нижнем отделе матовая, шерша­ вая . / Лечение должно быть комплекс­ ным у врача-ревматолога и окулиста. Используют в основном кортикосте­ роиды и цитостатики. Местное лече­ ние сухого кератоконъкжктивита — кортикостероиды, гель "Актовегина", ■заменители слезы — 0,25 % лизоцим, капли "Витасик", "Гелевые слезы" (США). Предложена блокировка слезных канальцев для удержания слезы в конъюнктивальной полости с помощью пробок Геррика и т. д. 8.3.2. Патология слезоотводящего аппарата Сужение нижней слезной точки — одна из частых причин упорного сле­ зотечения. О сужении слезной точки можно говорить при ее диаметре меньше 0.1 мм. Если не удается рас­ ширить диаметр слезной точки по­ зорным введением конических зон­ дов. то возможна операция — увели­ чение ее просвета иссечением неоодыного треугольного или квадрат173 scanned by К. А. А. Рис. 8.3. точки. Активация нижней слезной ною лоскута из задней стенки на­ чальной части канальца (рис. 8.3). Выворот нижней слезной точки бы­ вает врожденным или приобретен­ ным. может возникнуть при хрони­ ческом блефа роконъюнктивите, старческой атонии век и т. д. Слез­ ная точка не погружена в слезное озеро, а повернута кнаружи. В легких случаях выворот можно устранить за счет иссечения лоскутов слизистой оболочки конъюнктивы под нижней слезной точкой с последующим на­ ложением стягивающих швов (рис. 8.4). В тяжелых случаях прово­ дят пластические операции, одно­ временно устраняющие выворот нижнего века. Непроходимость слезных канальцев развивается чаще вследствие воспа­ ления слизистой оболочки век и ка­ нальцев при конъюнктивитах. Не­ большие по протяженности (1— 1,5 мм) облитерации можно устра­ нить зондированием с последующим введением с помощью зонда Алек­ сеева в просвет канальца на несколь­ ко недель бужирующих иитей и тру­ бочек. При неустранимом нарушении функции нижнего слезного канальца показана операция — активация верхнего слезного канальца. Суть операции заключается в том, что, на­ Рис. 8.4. Устранение выворота нижней слезной точки по Шарц. а — наложение швов на края раны; б — завязывание среднего шва на валике. чиная от верхней слезной точки, ис­ секают полоску внутренней стенки канальца до внутреннего угла глаз­ ной щели. При этом слеза из слезно­ го озера будет сразу попадать во вскрытый верхний слезный каналец, что позволит предупредить слезостояние. Воспаление канальца (дакриоканаликулит) чаще возникает вторично на фоне воспалительных процессов глаз, конъюнктивы. Кожа в области канальцев воспаляется. Отмечаются выраженное слезотечение, слизисто­ гнойное отделяемое из слезных то­ чек. Для грибковых каналикулитов характерно сильное расширение ка­ нальца, заполненного гноем и гриб­ ковыми конкрементами. Лечение ка­ наликулитов консервативное в зави­ симости от вызвавших причин. Грибковые каналикулиты лечат рас­ щеплением канальца и удалением конкрементов с последующим сма­ зыванием стенок вскрытого каналь­ ца настойкой йода и назначением нистатина. Повреждения слезных канальцев возможны при травме внутренней scanned by К. А. А. части век. Необходима своевремен­ ная хирургическая обработка, иначе возникнет не только косметический дефект, но и слезотечение. Во время первичной хирургической обработки раны сопоставляют края поврежден­ ного нижнего слезного канальца, для чего проводят зонд Алексеева через нижнюю слезную точку и каналец, устье слезных канальцев, верхний слезный каналец и выводят его ко­ нец из верхней слезной точки (рис. 8.5, а). После введения в ушко зонда силиконового капилляра зонд извлекают обратным движением и его место в слезоотводящих путях за­ нимает капилляр. Кососрезанные концы капилляра фиксируют одним швом — образуется кольцевая лига­ тура. На мягкие ткани в месте их раз­ рыва накладывают кожные швы (рис. 8.5, б). Кожные швы снимают через 10—15 дней, кольцевую лигату­ ру удаляют через несколько недель. Врожденный дакриоцистит. Ос­ новная его причина состоит в том, что к моменту рождения не открыва­ ется (вследствие аномалии развития) носовое устье носослезного протока, которое в таких случаях заканчивает­ ся слепым мешком. Через несколько дней после рождения появляется не­ значительное слизисто-гнойное от­ деляемое из конъюнктивального мешка. У детей заболевания слезоот­ водящих путей часто бывают причи­ ной хронических конъюнктивитов, флегмоны слезного мешка и орбиты, поражения роговицы, септикопиемии и т. д. Неизлеченные дакриоци­ ститы постепенно приводят к необ- Рис. 8.5. Устранение повреждений ниж­ него слезного канальца, а — через верхнюю слезную точку зондом Алексеева вводят силиконовый капилляр; б — фиксация капилляра в виде кольиевой лигатуры. Швы на кожу. ратимым анатомическим изменени­ ям слезных путей, которые со време­ нем исключают успех консерватив­ ного лечения. Лечение рекомендуется начинать с энергичного массажа слезного мешка снаружи у внутреннего угла глазной щели сверху вниз. От толч­ кообразного надавливания на со­ держимое слезного мешка разрыва­ ется мембрана, закрывающая выход из носослезного протока, и восста­ навливается проходимость слезоот­ водящих путей. При отсутствии по­ ложительного эффекта переходят к эндоназальному ретроградному зон­ дированию, которое надо начинать с двухмесячного возраста. Без ане­ стезии под контролем зрения хирур­ гический пуговчатый зонд, изогну­ тый на конце под прямым углом, вводят по дну носа до половины длины нижнего носового хода (рис. 8.6). При выведении пуговчатого зонда плотно прижимают к своду нижнего носового хода ото­ гнутый конец зонда и перфорируют препятствие в устье носослезного протока, затем зонд извлекают. По­ сле зондирования промывают слез­ ные пути раствором антибиотика. Это ускоряет процесс восстановле­ ния нормального слезоотведения. При отсутствии эффекта повторные зондирования проводят с интерва­ лом 5—7 дней. Трехкратное зонди­ рование оправдано до 6-месячного возраста. Отсутствие эффекта от ретроградного зондирования за­ ставляет переходить к лечению зон­ дированием снаружи зондом Боуме­ на № О или № 1. После расширения слезной точки коническим зондом вводят горизонтально зонд Боумена по канальцу в мешок, затем перево­ дят его в вертикальное положение и продвигают вниз по носослезному протоку, перфорируя в нижней его части нерассосавшуюся к моменту рождения мембрану. При отсутст­ вии эффекта и от этого лечения де­ тям старше 2 лет производят дакриоцисториностомию (см. ниже). носа или щеки появляются краснота кожи и плотная резко болезненная припухлость. Веки становятся отеч­ ными, глазная щель сужается или глаз закрывается полностью. Распро­ странение воспалительного процесса на окружающую мешок клетчатку сопровождается бурной общей реак­ цией организма (повышение темпе­ ратуры, нарушение общего состоя­ ния, слабость и т. п.). В разгар вос­ паления назначают антибиотики, сульфаниламиды, обезболивающие и жаропонижающие препараты. По­ степенно инфильтрат становится мягче, формируется абсцесс. Флюк­ туирующий абсцесс вскрывают и гнойную полость дренируют. Абс­ цесс может вскрыться самостоятель­ но, после чего воспалительные явле­ ния постепенно стихают. Иногда на месте вскрывшегося гнойника оста­ ется незаживающий свищ, из кото­ рого выделяются гной и слеза. После перенесенного острого дакриоци­ стита появляется тенденция к по­ вторным вспышкам флегмонозного воспаления. Чтобы этого не допус­ Рис. 8.6. Эндоназалъное зондирование тить, в спокойном периоде выполня­ при врожденных дакриоциститах, ют радикальную операцию — дака — положение и фиксация ребенка для рет­ риоцисгориностомию (см. ниже). роградного зондирования; б — методика рет­ Хронический гнойный дакриоци­ роградного зондирования носослезного про­ стит. Хроническое воспаление слез­ тока: I — пуговчатый зонд в нижнем носо­ вом ходе; 2 — зонд в устье носослезного про­ ного мешка (дакриоцистит) развива­ тока; 3 — основание нижней носовой рако­ ется чаще вследствие нарушения вины; 4 — слезный мешок и проток; 5 — проходимости носослезного прото­ средняя носовая раковина. ка. Задержка слезы в мешке приво­ дит к появлению в нем микроорга­ низмов, чаще стафилококков и пнев­ Острый гнойный дакриоцистит, мококков. Образуется гнойный экс­ или флегмона слезного мешка, — это судат. Больные жалуются на слезоте­ гнойное воспаление слезного мешка чение и гнойное отделяемое. Конъ­ и окружающей его клетчатки. Забо­ юнктива век, полулунная складка левание может развиться и без пред­ слезное мясцо гиперемированы. От­ шествующего хронического воспале­ мечается припухлость области слез­ ния слезоотводящих путей при про­ ного мешка, при надавливании нг никновении инфекции из воспа­ которую из слезных точек выделяет­ лительного очага на слизистой обо­ ся слизисто-гнойная или гнойна! жидкость. Постоянное слезотечени» лочке носа или в околоносовых па­ зухах. и гнойные выделения из слезноп При флегмоне слезного мешка в мешка в конъюнктивальную полост! области внутреннего угла глазной являются не только болезнью "дис щели и на соответствующей стороне комфорта", но и фактором сниженш 176 scanned by К. А. А. трудоспособности. Они отраничивают возможность выполнения ряда профессий (токари, ювелиры, хирур­ ги, водители транспорта, люди, рабо­ тающие с компьютерами, артисты, спортсмены и т. д.). Заболеванию подвержены чаще лица среднего возраста. У женщин дакриоцистит встречается чаще, чем у мужчин. Слезотечение резко уси­ ливается на открытом воздухе, осо­ бенно при морозе и ветре, ярком свете. Дакриоциститы нередко приводят к тяжелым осложнениям и инвалид­ ности. Даже малейший дефект эпи­ телия в роговице при попадании со­ ринки может стать входными ворота­ ми для кокковой флоры из застойно­ го содержимого слезного мешка. Возникает ползучая язва роговицы, приводящая к стойкому нарушению зрения. Тяжелые осложнения могут возникнуть и в том случае, если гнойный Дакриоцистит остается не­ распознанным перед полостной опе­ рацией на глазном яблоке. В этиопатогенезе дакриоцистита играют роль многие факторы: про­ фессиональные вредности, резкие колебания температуры окружающе­ го воздуха, заболевания носа и при­ даточных пазух, травмы, снижение иммунитета, вирулентность микро­ флоры, диабет и т. д. Закупорка но­ сослезного протока чаше всего воз­ никает в результате воспаления его слизистой оболочки при ринитах. Иногда причиной нарушения прохо­ димости носослезного протока быва­ ет его повреждение при травме, не­ редко хирургической (при пункции гайморовой пазухи, гайморотомии). Однако большинство авторов счита­ ют основной причиной развития дакриоциститов наличие патологи­ ческих процессов в полости носа и его придаточных пазухах. В настоящее время хроническое воспаление слезного мешка лечат в основном хирургическим путем: вы­ полняют радикальную операцию — дакриоцисториностомию, с помо­ щью которой восстанавливают слезоотведение в нос. Суть операции со­ стоит в создании соустья между слез­ ным мешком и полостью носа. Опе­ рацию выполняют с наружным или внутриносовым доступом. Принцип наружной операции был предложен в 1904 г. ринологом Тоти, позднее она совершенствовалась. б Рис. 8.7. Этапы наружной дакриоцисториностомии. а — рассечение слизистой оболочки носа и стенки слезного мешка: 1 — слезный мешок; 2 — слизистая оболочка носа; б — наложение швов на задние лоскуты слизистой оболочки носа и слезного мешка; в — наложение швов на передние лоскуты слизистой оболочки носа и слез­ ного мешка. scanned by К. А. А. 177 Дюпюи-Дютан и другие авторы производят дакриоцисториностомию под местной инфильтрационной анестезией. Выполняют разрез мягких тканей до кости длиной 2.5 см, отступив от места прикрепле­ ния внутренней связки век в сторону носа 2—3 мм. Распатором раздвига­ ют мягкие ткани, разрезают надкост­ ницу, отслаивают ее вместе со слез­ ным мешком от кости боковой стен­ ки носа и слезной ямки до носослез­ ного канала и отодвигают кнаружи. Формируют костное окно размером 1.5 х 2 см при помощи механиче­ ской, электрической или ультразву­ ковой фрезы. Разрезают в продоль­ ном направлении слизистую оболоч­ ку носа в костном "окне" и стенку слезного мешка (рис. 8.7, а), накла­ дывают келуговые швы сначала на задние лоскуты слизистой оболочки носа и мешка, затем — на передние (рис. 8.7, б—в). Перед наложением передних швов в область соустья вводят дренаж в сторону полости но­ са. Края кожи сшивают шелковыми нитями. Накладывают асептическую давящую повязку. В нос вводят мар­ левый тампон. Первую перевязку производят через 2 дня. Швы снима­ ют через 6—7 дней. Эндоназальная дакриоцисториностомия по Весту с модификациями также выполняется под местной ане­ стезией. Для правильного ориентирования в положении слезного мешка меди­ альную стенку слезного мешка и слезную косточку прокалывают зон­ дом, введенным через нижний слез­ ный каналец. Конец зонда, который будет виден в носу, соответствует задненижнему углу слезной ямки (рис. 8.8). На боковой стенке носа, впереди средней носовой раковины, выкраивают соответственно проек­ ции слезной ямки лоскут слизистой оболочки носа размером 1 х 1,5 см и удаляют его. В месте проекции слез­ ного мешка удаляют костный фраг­ мент, площадь которого 1 х 1,5 см. Выпяченную зондом, введенным че- Рис. 8.8. Этапы внутриносовой дакриоцисториностомии. а — вид сбоку со стороны полости носа; б: 1 — резекция лоскута в месте проекции слезного мешка; 2 — откидывание временно­ го лоскута слизистой оболочки с боковой стенки носа для облегчения обзора; 3 — об­ разование костного окна; 4 — формирование соустья слезного мешка с полостью носа. рез слезный каналец, стенку слезно­ го мешка рассекают в виде буквы "с" в пределах костного окна и исполь­ зуют для пластики соустья. При этом открывается выход для содержимого слезного мешка в полость носа. 178 scanned by К. А. А. Рис. 8.9. Этапы внутриносовой лакориностомии. 1 — лакостома и интубационная трубка (вид со стороны полости носа); 2 — интубацион­ ная трубка из силикона. / Оба способа (наружный и внутри­ носовой) обеспечивают высокий про­ цент излечения (95—98 %). Они име­ ют как показания, так и ограничения. Внутриносовые операции на слез­ ном мешке отмечаются небольшой травматичностью, идеальной косметичностью, меньшим нарушением физиологии системы слезоотведения. Одномоментно с основной опе­ рацией можно устранить анатомиче­ ские и патологические риногенные факторы. Такие операции успешно scanned by К. А. А. проводят в любой стадии флегмоноз­ ного дакриоцистита. В последние годы разработаны эн­ доскопические методы лечения: эндоканаликулярная лазерная и внутриносовая хирургия с применением операционных микроскопов и мони­ торов. При комбинированных наруше­ ниях проходимости слезных каналь­ цев и носослезного протока разрабо­ таны операции с наружным и внутриносовым подходом — каналикулориностомия с введением на длитель­ ный срок в слезоотводящие пути интубационных материалов — трубок, нитей и т. д. При полном разрушении или об­ литерации слезоотводящих путей выполняют лакориностомию — соз­ дание нового слезоотводящего пути из слезного озера в полость носа с помощью лакопротеза из силикона или пластмассы (рис. 8.9), который вводят на длительный срок. После эпителизации стенок лакостомы протез удаляют. Вопросы для самоконтроля 1. Из чего состоят "слезопродуцирую­ щий аппарат" и "слезоотводящий ап­ парат"? 2. Каковы роль слезной жидкости и ее состав? 3. Каковы причины нарушения слезоотведения? 4. Какие осложнения возможны при хроническом дакриоцистите? 5. С чего начинают лечение дакриоци­ стита новорожденных? Глава 9 КОНЪЮНКТИВА Болезнь не может приспосабливаться к знаниям врача. Парацельс 9.1. Строение и функции конъюнктивы Соединительная оболочка глаза, или конъюнктива, — это слизи­ стая оболочка, которая выстилает веки с задней стороны и переходит на глазное яблоко вплоть до рого­ вицы и, таким образом, соединяет веко с глазным яблоком. При за­ крытой глазной щели соедини­ тельная оболочка образует замкну­ тую полость — конъюнктиваль­ ный мешок, представляющий со­ бой узкое щелевидное пространст­ во между веками и глазным яб­ локом. Слизистую оболочку, покрываю­ щую заднюю поверхность век, назы­ вают конъюнктивой век, а покры­ вающую склеру — конъюнктивой глазного яблока или склеры. Часть конъюнктивы век, которая, образуя своды, переходит на склеру, имену­ ют конъюнктивой переходных скла­ док или сводом. Соответственно раз­ личают верхний и нижний конъюнк­ тивальные своды. У внутреннего угла глаза, в области рудимента третьего века, конъюнктива образует верти­ кальную полулунную складку и слез­ ное мясцо. В конъюнктиве выделяют два слоя — эпителиальный и субэпителиальный. Конъюнктива век плотно сращена с хрящевой пластинкой. Эпителий конъюнктивы много­ слойный, цилиндрический с боль­ шим количеством бокаловидных клеток. Конъюнктива век гладкая, блестящая, бледно-розовая, сквозь нее просвечивают проходящие в scanned by К. А. А толще хряща желтоватые столбики мейбомиевых желез. Даже при нор­ мальном состоянии слизистой обо­ лочки у наружного и внутреннего углов век покрывающая их конъ­ юнктива выглядит слегка гиперемированной и бархатистой из-за нали­ чия мелких сосочков. Конъюнктива переходных складок соединена с подлежащей тканью рыхло и образует складки, позволяю­ щие глазному яблоку свободно дви­ гаться. Конъюнктива сводов покры­ та многослойным плоским эпители­ ем с небольшим количеством бока­ ловидных клеток. Субэпителиальный слой представлен рыхлой соеди­ нительной тканью с включениями аденовидных элементов и скоплений лимфоидных клеток в виде фоллику­ лов. В конъюнктиве имеется боль­ шое число дополнительных слезных желез Краузе. Конъюнктива склеры нежная, рых­ ло соединена с эписклеральной тка­ нью. Многослойный плоский эпите­ лий конъюнктивы склеры плавно пе­ реходит на роговицу. Конъюнктива граничит с кожей краев век, а с другой стороны — с ро­ говичным эпителием. Болезни кожи и роговицы могут распространяться на конъюнктиву, а заболевания конъюнктивы — на кожу век (блефароконъюнктивит) и роговицу (кератоконъюнктивит). Через слезную точку и слезный каналец конъюнк­ тива также связана со слизистой обо­ лочкой слезного мешка и носа. Конъюнктива обильно снабжается кровью из артериальных ветвей век, а также из передних цилиарных со­ судов. Любое воспаление и раздра­ жение слизистой оболочки сопрово­ ждается яркой гиперемией сосудов конъюнктивы век и сводов, интен­ сивность которой уменьшается по направлению к лимбу. Благодаря густой сети нервных окончаний первой и второй ветвей тройничного нерва конъюнктива вы­ полняет роль покровного чувстви­ тельного эпителия. Основная физиологическая функ­ ция конъюнктивы — защита глаза: при попадании инородного тела по­ является раздражение глаза, усили­ вается секреция слезной жидкости, учащаются мигательные движения, в результате чего инородное тело меха­ нически удаляется из конъюнкти­ вальной полости. Секрет конъюнк­ тивального мешка постоянно смачи­ вает поверхность глазного яблока, уменьшает трение при его движени­ ях, способствует сохранению про­ зрачности увлажненной роговицы. Этот секрет богат защитными эле­ ментами: иммуноглобулинами, лизо/Ьимом, лактоферрином. Защитная роль конъюнктивы обеспечивается и благодаря обилию в ней лимфоци­ тов, плазматических клеток, нейтрофилов, тучных клеток и наличию им­ муноглобулинов всех пяти классов. 9.2. Заболевания конъюнктивы Среди заболеваний конъюнктивы основное место занимают воспали­ тельные болезни. Конъюнктивит — это воспалительная реакция конъюнк­ тивы на различные воздействия, ха­ рактеризующаяся гиперемией и оте­ ком слизистой оболочки; отеком и зу­ дом век, отделяемым с конъюнктивы, образованием на ней фолликулов или сосочков; иногда сопровождается по­ ражением роговицы с нарушением зрения. Гиперемия конъюнктивы - тре­ вожный сигнал, общий для многих глазных болезней (острый ирит, при­ ступ глаукомы, язва или травма ро­ говицы, склерит, эписклерит), по­ этому при установлении диагноза конъюнктивита необходимо исклю­ чить другие заболевания, сопровож­ дающиеся покраснением глаза. Принципиальные различия имеют следующие три группы заболеваний конъюнктивы: • инфекционные конъюнктивиты (бактериальные, вирусные, хламидийные); • аллергические конъюнктивиты (поллинозные, весенний катар, лекар­ ственная аллергия, хронический ал­ лергический конъюнктивит, круп­ нопапиллярный конъюнктивит); • дистрофические заболевания конъ­ юнктивы (сухой кератоконъюн ктивит, пингвекула, птеригиум). 9.2.1. Инфекционные конъюнктивиты 9.2.1.1. Бактериальные конъюнктивиты Любой из широко распространенных возбудителей гнойной инфекции мо­ жет вызвать воспаление конъюнкти­ вы. Кокки, прежде всего стафило­ кокки, являются наиболее частой причиной развития конъюнктиваль­ ной инфекции, но протекает она бо­ лее благоприятно. Наиболее опасны­ ми возбудителями являются сине­ гнойная палочка и гонококк, вызы­ вающие тяжелый острый конъюнк­ тивит, при котором нередко поража­ ется и роговица (рис. 9.1). Острые и хронические конъюнкти­ виты, вызываемые стафилококком. Острые конъюнктивиты чаще возни­ кают у детей, реже — у пожилых лю­ дей, еще реже — у людей среднего возраста. Обычно возбудитель попа­ дает в глаз с рук. Сначала поражается один глаз, через 2—3 дня — другой. Клинические проявления острого конъюнктивита таковы. Утром боль­ ной с трудом открывает глаза, так как веки склеиваются. При раздра­ жении конъюнктивы увеличивается 181 scanned by К. А. А. Рис. 9.1. Острый бактериальный конъ­ юнктивит. количество слизи. Характер отделяе­ мого может быстро изменяться от слизистого до слизисто-гнойного и гнойного. Отделяемое стекает через край века, засыхает на ресницах. При наружном осмотре выявляют гиперемию конъюнктивы век, пере­ ходных складок и склеры. Слизистая оболочка набухает, теряет прозрач­ ность, стирается рисунок мейбомие­ вых желез. Выраженность поверхно­ стной конъюнктивальной инфекции сосудов уменьшается по направле­ нию к роговице. Больного беспокоят отделяемое на веках, зуд, жжение и светобоязнь. Хронический конъюнктивит раз­ вивается медленно, протекает с пе­ риодами улучшения состояния. Боль­ ных беспокоят светобоязнь, легкое раздражение и быстрая утомляемость глаз. Конъюнктива умеренно гиперемирована, разрыхлена, по краю век засохшее отделяемое (корочки). Конъюнктивит может быть связан с заболеванием носоглотки, отитом, синуситом. У взрослых конъюнкти­ вит часто возникает при хроническом блефарите, синдроме сухого глаза, поражении слезоотводящих путей. Для выявления бактериальной ин­ фекции при конъюнктивитах ново­ scanned by К. А. А. рожденных и острых конъюнктиви­ тах используют микроскопическое исследование мазков и посевов отде­ ляемого с конъюнктивы. Выделен­ ную микрофлору исследуют на пато­ генность и чувствительность к анти­ биотикам. В лечении основное место занима­ ет местная антибактериальная тера­ пия: закапывают сульфацил-натрий, витабакт, фуциталмик, 3—4 раза в день или закладывают глазную мазь: тетрациклиновую, эритромицино­ вую, флоксала, 2—3 раза в день. При остром течении назначают глазные капли тобрекс, окацин, флоксал до 4—6 раз в сутки. При отеке и выра­ женном раздражении конъюнктивы добавляют инстилляции антиаллергических или противовоспалитель­ ных капель (аломид, лекролин или наклоф) 2 раза в сутки. При остром конъюнктивите нельзя завязывать и заклеивать глаз, так как под повязкой создаются благопри­ ятные условия для размножения бак­ терий, повышается угроза развития воспаления роговицы. Острый конъюнктивит, вызывае­ мый синегнойной палочкой. Заболе­ вание начинается остро: отмечаются большое или умеренное количество гнойного отделяемого и отек век, конъюнктива век резко гиперемирована, ярко-красного цвета, отечная, разрыхленная. Без лечения конъ­ юнктивальная инфекция может лег­ ко распространиться на роговицу и обусловить образование быстропрог­ рессирующей язвы. Лечение: инстилляции антибакте­ риальных глазных капель (тобрекс, окацин, флоксал или гентамицин) в первые 2 дня по 6—8 раз в сутки, за­ тем до 3—4. Наиболее эффективно сочетание двух антибиотиков, на­ пример тобрекс+окацин или гентамицин+полимиксин. При распро­ странении инфекции на роговицу парабульбарно вводят тобрамицин, гентамицин или цефтазидим и сис­ темно применяют таваник в таблет­ ках или гентамицин, тобрамицин в виде инъекций. При выраженном отеке век и конъюнктивы дополни­ тельно инсталлируют антиаллергические и противовоспалительные ка­ пли (сперсаллерг, аллергофтал или наклоф) 2 раза в день. При пораже­ нии роговицы необходимы средства метаболической терапии — капли (тауфон, витасик, карнозин) или ге­ ли (корнерегель, солкосерил). Острый конъюнктивит, вызывае­ мый гонококком. Венерическое забо­ левание. передающееся половым пу­ тем (прямой генитально-глазной контакт или передача гениталии — рука — глаз). Гиперактивный гной­ ный конъюнктивит характеризуется быстрым прогрессированием. Веки отечны, отделяемое обильное, гной­ ное, конъюнктива резко гиперемирована, ярко-красная, раздражен­ ная, собирается в выпячивающиеся складки, нередко отмечается отек конъюнктивы склеры (хемоз). Кера­ тит развивается в 15—40 % случаев, сначала поверхностный, затем обра­ зуется язва роговицы, которая может привести к перфорации уже через 1— 2 дня. При острых конъюнктивитах, пред­ положительно вызванных синегнойной папочкой или гонококком, лечение на­ чинают немедленно, не ожидая лабо­ раторного подтверждения, так как задержка на 1—2 дня может привес­ ти к развитию язвы роговицы и гибели глаза. Лечение: при гонококковом конъ­ юнктивите, подтвержденном лабора­ торно или предполагаемом на осно­ вании клинических проявлений и анамнеза заболевания, вначале про­ водят антибактериальную терапию: промывание глаза раствором борной кислоты, инстилляции глазных ка­ пель (окацин, флоксал или пеницил­ лин) 6—8 раз в сутки. Проводят сис­ темное лечение: хинолоновый анти­ биотик по 1 таблетке 2 раза в сутки или пенициллин внутримышечно. Дополнительно назначают инстил­ ляции антиаллергических или про­ тивовоспалительных средств (спер­ саллерг, аллергофтал или наклоф) 2 раза в сутки. При явлениях кератита также закапывают витасик, карнозин или тауфон 2 раза в день. Особую опасность представляет гонококковый конъюнктивит у но­ ворожденных (гонобленнорея). За­ ражение происходит во время прохо­ ждения плода через родовые пути матери, больной гонореей. Конъ­ юнктивит обычно развивается на 2— 5-й день после рождения. Отечные плотные синюшно-багровые веки почти невозможно открыть для ос­ мотра глаза. При надавливании из глазной щели изливается кровянисто-гнойное отделяемое. Конъюнк­ тива резко гиперемировананная, раз­ рыхленная, легко кровоточит. Ис­ ключительная опасность гонобленнореи заключается в поражении ро­ говицы вплоть до гибели глаза. Ме­ стное лечение такое же, как и у взрослых, а системное — введение антибактериальных препаратов в до­ зах соответственно возрасту. Дифтерийный конъюнктивит. Диф­ терия конъюнктивы, вызываемая дифтерийной палочкой, характери­ зуется появлением на конъюнктиве век трудно снимаемых сероватых пленок. Веки плотные, отечные. Из глазной щели выделяется мутная жидкость с хлопьями. Пленки плот­ но спаяны с подлежащей тканью. Их отделение сопровождается кровоте­ чением, а после некротизации пора­ женных участков образуются рубцы. Больного изолируют в инфекцион­ ном отделении и проводят лечение по схеме терапии дифтерии. 9.2.1.2. Вирусные конъюнктивиты Вирусные конъюнктивиты встре­ чаются часто и протекают в виде эпидемических вспышек и эпизоди­ ческих заболеваний. Эпидемический кератоконъюнктивит. Аденовирусы (уже известно бо­ лее 50 их серотипов) вызывают две клинические формы поражения глаз: 183 scanned by К. А. А. эпидемический кератоконъюнктивит, протекающий более тяжело и сопровождающийся поражением ро­ говицы, и аденовирусный конъюнк­ тивит, или фарингоконъюнктивальную лихорадку. Эпидемический кератоконъюнктивит — это госпитальная инфекция, более 70 % больных заражаются в ме­ дицинских учреждениях. Источником инфекции является больной кератоконъюнктивитом. Инфекция распро­ страняется контактным путем, реже — воздушно-капельным. Факторами передачи возбудителя являются ин­ фицированные руки медперсонала, глазные капли многократного ис­ пользования, инструменты, прибо­ ры, глазные протезы, контактные линзы. Длительность инкубационного пе­ риода заболевания 3—14, чаще 4— 7 дней. Продолжительность заразно­ го периода 14 дней. Начало заболевания острое, обыч­ но поражаются оба глаза: сначала один, через 1—5 дней второй. Боль­ ные жалуются на резь, ощущение инородного тела в глазу, слезотече­ ние. Веки отечны, конъюнктива век умеренно или значительно гиперемирована, нижняя переходная склад­ ка инфильтрировананая, складчатая, в большинстве случаев выявляют мелкие фолликулы и точечные кро­ воизлияния. Через 5—9 дней от начала заболе­ вания развивается II стадия болезни, сопровождающаяся появлением ха­ рактерных точечных инфильтратов под эпителием роговицы. При обра­ зовании большого числа инфильтра­ тов в центральной зоне роговицы зрение снижается. Региональная аденопатия — уве­ личение и болезненность околоуш­ ных лимфатических узлов — появля­ ется на 1—2-й день заболевания поч­ ти у всех больных. Поражение респи­ раторного тракта отмечается у 5— 25 % больных. Длительность эпиде­ мического кератоконъюнктивита до 3—4 нед. Как показали исследова­ ния, проведенные в последние годы, тяжелым последствием аденовирус­ ной инфекции является развитие синдрома сухого глаза в связи с на­ рушением продукции слезной жид­ кости. Лабораторная диагностика острых вирусных конъюнктивитов (аденови­ русных, герпесвирусных) включает метод определения флюоресцирую­ щих антител в соскобах конъюнкти­ вы, полимеразную цепную реакцию и, реже, метод выделения вируса. Лечение сопряжено с трудностя­ ми, так как не существует лекарст­ венных средств селективного воздей­ ствия на аденовирусы. Используют препараты широкого противовирус­ ного действия: интерфероны (локферон, офтальмоферон и др.) или ин­ дукторы интерферона, проводят ин­ стилляции 6—8 раз в сутки, а на 2-й неделе уменьшая их количество до 3—4 раз в сутки. В остром периоде дополнительно закапывают антиаллергический препарат аллергофтал или сперсаллерг 2—3 раза в сутки и принимают антигистаминные препа­ раты внутрь в течение 5—10 дней. В случаях подострого течения приме­ няют капли аломид или лекролин 2 раза в сутки. При тенденции к обра­ зованию пленок и в период рогович­ ных высыпаний назначают кортико­ стероиды (дексапос, максидекс или офтан-дексаметазон) 2 раза в сутки. При роговичных поражениях приме­ няют тауфон, карнозин, витасик или корнерегель 2 раза в сутки. В случаях недостатка слезной жидкости в тече­ ние длительного периода времени применяют слезозамещающие пре­ параты: слезу натуральную 3—4 раза в сутки, офтагель или видисик-гель 2 раза в сутки. Профилактика внутрибольничной аденовирусной инфекции включает необходимые противоэпидемиче­ ские мероприятия и меры санитар­ но-гигиенического режима: • осмотр глаз каждого больного в день госпитализации для преду- 184 scanned by К. А. А. преждения заноса инфекции в ста­ ционар; • раннее выявление случаев разви­ тия заболеваний в стационаре; • изоляция больных при единичных случаях возникновения заболева­ ния и карантин при вспышках, противоэпидемические мероприя­ тия; • санитарно-просветительная ра­ бота Аденовирусный конъюнктивит. За­ болевание протекает легче, чем эпи­ демический кератоконъюнктивит, и редко вызывает вспышки госпиталь­ ной инфекции. Заболевание обычно возникает в детских коллективах. Передача возбудителя происходит воздушно-капельным путем, реже — контактным. Продолжительность инкубационного периода 3—10 дней. Симптомы заболевания сходны с начальными клиническими проявле­ ниями эпидемического кератоконъ.юнктивита, но их интенсивность / значительно ниже: отделяемое скуд­ ное, конъюнктива гиперемирована и инфильтрирована умеренно, фолли­ кулов немного, они мелкие, иногда отмечаются точечные кровоизлия­ ния. У '/2 больных обнаруживают ре­ гиональную аденопатию околоуш­ ных лимфатических узлов. На рого­ вице могут появляться точечные эпителиальные инфильтраты, но они исчезают бесследно, не влияя на ост­ роту зрения. Для аденовирусного конъюнкти­ вита характерна общая симптомати­ ка: поражение респираторного трак­ та с повышением температуры тела и головной болью. Системное пораже­ ние может предшествовать заболева­ нию глаз. Длительность аденовирус­ ного конъюнктивита — 2 нед. Лечение включает инстилляции интерферонов и противоаллергиче­ ских глазных капель, а при недоста­ точности слезной жидкости — искус­ ственной слезы или офтагеля. Профилактика внутрибольнично­ го распространения инфекции такая scanned by К. А. А. же, как при эпидемическом кератоконъюнктивите. Эпидемический геморрагический конъюнктивит (ЭГК). ЭГК, или ост­ рый геморрагический конъюнкти­ вит, описан сравнительно недавно. Первая пандемия ЭГК началась в 1969 г. в Западной Африке, а затем охватила страны Северной Африки, Ближнего Востока и Азии. Первая вспышка ЭГК в Москве наблюдалась в 1971 г. Эпидемические вспышки в мире возникали в 1981—1984 и 1991 — 1992 гг. Заболевание требует пристального внимания, так как вспышки ЭГК в мире повторяются с определенной периодичностью. Возбудителем ЭГК является энте­ ровирус-70. ЭГК характеризуется не­ обычным для вирусного заболевания коротким инкубационным перио­ дом — 12—48 ч. Основной путь рас­ пространения инфекции — контакт­ ный. Отмечается высокая контагиозность ЭГК, эпидемия протекает "по взрывному типу". В глазных стацио­ нарах при отсутствии противоэпиде­ мических мероприятий может быть поражено 80—90 % пациентов. Клинико-эпидемиологические осо­ бенности ЭГК настолько характер­ ны, что на их основании заболевание легко отличить от других офтальмо­ инфекций. Начало острое, сначала поражается один глаз, через 8—24 ч — второй. Вследствие сильной боли и светобоязни больной обращается за помощью уже в первый день. Отде­ ляемое с конъюнктивы слизистое или слизисто-гнойное, конъюнктива резко гиперемирована, особенно ха­ рактерны подконъюнктивальные кровоизлияния: от точечных петехий до обширных геморрагий, захваты­ вающих почти всю конъюнктиву склеры (рис. 9.2). Изменения рого­ вицы незначительные — точечные эпителиальные инфильтраты, исче­ зающие бесследно. Лечение заключается в примене­ нии противовирусных глазных ка­ пель (интерферон, индукторы интер­ ферона) в сочетании с противовес- Рис. 9.2. Эпидемический геморрагиче­ ский конъюнктивит. палительными средствами (сначала противоаллергические, а со 2-й неде­ ли кортикостероиды). Продолжи­ тельность лечения 9—14 дней. Вы­ здоровление обычно без послед­ ствий. Герпесвирусный конъюнктивит. Хотя герпетические поражения глаз относятся к числу высокораспрост­ раненных заболеваний, а герпети­ ческие кератиты признаны в мире самым распространенным пораже­ нием роговицы, герпесвирусные конъюнктивиты чаще всего являют­ ся компонентом первичной инфек­ ции вирусом герпеса в раннем дет­ стве. Первичный герпетический конъ­ юнктивит чаще имеет фолликуляр­ ный характер, вследствие чего его трудно отличить от аденовирусного. Для герпетического конъюнктивита характерны следующие признаки: поражен один глаз, в патологический процесс часто вовлекаются края век, кожа и роговица. Рецидив герпеса может протекать как фолликулярный или везикуляр­ но-язвенный конъюнктивит, но обыч­ но развивается как поверхностный или глубокий кератит (стромальный, язвенный, кератоувеит). Лечение противовирусное. Пред­ scanned by К. А. А. почтение следует отдавать селектив­ ным противогерпетическим средст­ вам. Назначают глазную мазь зовиракс, которую закладывают 5 раз в первые дни и 3—4 раза в последую­ щие или капли интерферона либо индуктора интерферона (инстилля­ ции 6—8 раз в сутки). Внутрь при­ нимают валтрекс по 1 таблетке 2 раза в сутки в течение 5 дней или зовиракс по 1 таблетке 5 раз в сутки в течение 5 дней. Дополнительная терапия: при умеренно выраженной аллергии — антиаллергические кап­ ли аломид или лекролин (2 раза в сутки), при выраженной — аллергофтал или сперсаллерг (2 раза в су­ тки). В случае поражения роговицы дополнительно инсталлируют кап­ ли витасик, карнозин, тауфон или корнерегель 2 раза в сутки, при ре­ цидивирующем течении проводят иммунотерапию: ликопид по 1 таб­ летке 2 раза в сутки в течение 10 дней. Иммунотерапия ликопидом способствует повышению эф­ фективности специфического лече­ ния различных форм офтальмогер­ песа и значительному снижению частоты рецидивов. 9.2.1.3. ХламидиОные заболевания глаз Хламидии (Chlamydia trachoma­ tis) — самостоятельный вид микро­ организмов; они являются внутри­ клеточными бактериями с уникаль­ ным циклом развития, проявляющи­ ми свойства вирусов и бактерий. Раз­ ные серотипы хламидий вызывают три различных конъюнктивальных заболевания: трахому (серотипы А— С), хламидийный конъюнктивит взрослых и новорожденных (сероти­ пы D—К) и венерический лимфогра­ нулематоз (серотипы LI, L2, L3). Трахома. Трахома — хронический инфекционный кератоконъюнктивит, характеризующийся появлением фолликулов с последующим их руб­ цеванием и сосочков на конъюнкти­ 186 ве, воспалением роговицы (панну­ сом), а в поздних стадиях — дефор­ мацией век. Возникновение и рас­ пространение трахомы связано с низким уровнем санитарной культу­ ры и гигиены В экономически раз­ витых странах трахома практически не встречается. Огромная работа по разработке и проведению научно-организационных и лечебно-профи­ лактических мероприятий привела к ликвидации трахомы в нашей стране. Вместе с тем, по оценке ВОЗ, трахо­ ма остается главной причиной сле­ поты в мире. Считается, что актив­ ной трахомой поражено до 150 млн человек, главным образом в странах Африки, Ближнего Востока, Азии. Заражение трахомой европейцев, по­ сещающих эти регионы, возможно и сегодня. Трахома возникает в результате за­ носа возбудителей инфекции на конъюнктиву глаза. Инкубационный период 7—14 дней. Поражение обыч­ но двустороннее. / В клиническом течении трахомы различают 4 стадии. В I стадии на­ блюдаются острое нарастание воспа­ лительных реакций, диффузная ин­ фильтрация, отек конъюнктивы с развитием в ней единичных фолли­ кулов, которые имеют вид мутных серых зерен, расположенных беспо­ рядочно и глубоко. Характерно обра­ зование фолликулов на конъюнктиве верхних хрящей (рис. 9.3). Во II ста­ дии на фоне усиления инфильтрации и развития фолликулов начинается их распад, образуются рубцы, выра­ жено поражение роговицы. В III стадии преобладают процессы руб­ цевания при наличии фолликулов и инфильтрации. Именно образование рубцов на конъюнктиве позволяет отличить трахому от хламидийного конъюнктивита и других фоллику­ лярных конъюнктивитов. В IV ста­ дии происходит разлитое рубцевание пораженной слизистой оболочки при отсутствии воспалительных яв­ лений в конъюнктиве и роговице (рис. 9.4). scanned by К. А. А. Рис. 9.3. Трахома, I стадия. Рис. 9.4. Трахома, IV стадия, рубцовая. Рис. 9.5. Трахоматозный паннус. При тяжелой форме и длительном течении трахомы может возникнуть паннус роговицы — распространяю­ щаяся на верхний сегмент роговицы инфильтрация с врастающими в нее сосудами (рис. 9.5). Паннус является 187 характерным признаком трахомы и имеет важное значение в дифферен­ циальной диагностике. В период рубцевания на месте паннуса возни­ кает интенсивное помутнение рого­ вицы в верхней половине с пониже­ нием зрения. При трахоме могут возникать раз­ личные осложнения со стороны глаза и придаточного аппарата. Присоеди­ нение бактериальных возбудителей отягощает воспалительный процесс и затрудняет диагностику. Тяжелым осложнением является воспаление слезной железы, слезных канальцев и слезного мешка. Образующиеся гнойные язвы при трахоме, обуслов­ ленные сопутствующей инфекцией, трудно заживают и могут приводить к перфорации роговицы с развитием воспаления в полости глаза, в связи с чем существует угроза гибели глаза. В процессе рубцевания возникают тяжелые последствия трахомы: уко­ рочение конъюнктивальных сводов, образование сращений века с глаз­ ным яблоком (симблефарои), пере­ рождение слезных и мейбомиевых желез, вызывающее ксероз рогови­ цы. Рубцевание обусловливает ис­ кривление хряща, заворот век, не­ правильное положение ресниц (три­ хиаз). При этом ресницы касаются роговицы, что приводит к поврежде­ нию ее поверхности и способствует развитию язвы роговицы. Сужение слезоотводящих путей и воспаление слезного мешка (дакриоцистит) мо­ гут сопровождаться упорным слезо­ течением. Лабораторная диагностика вклю­ чает цитологическое исследование соскобов с конъюнктивы с целью об­ наружения внутриклеточных вклю­ чений, выделение возбудителей, оп­ ределение антител в сыворотке крови. Основное место в лечении занима­ ют антибиотики (мазь тетрациклина или эритромицина), которые приме­ няют по двум основным схемам: 1— 2 раза в день при массовом лечении или 4 раза в день при индивидуаль­ scanned by К. А. А. ной терапии соответственно в тече­ ние от нескольких месяцев до не­ скольких недель. Экспрессию фол­ ликулов специальными пинцетами для повышения эффективности те­ рапии в настоящее время практиче­ ски не используют. Трихиаз и заво­ рот век устраняют хирургическим путем. Прогноз при своевременном лечении благоприятный. Возможны рецидивы, поэтому после заверше­ ния курса лечения больной должен находиться под наблюдением в те­ чение длительного периода вре­ мени. Хламидийные конъюнктивиты. Раз­ личают хламидийные конъюнктиви­ ты (паратрахома) взрослых и новоро­ жденных. Значительно реже наблю­ даются эпидемический хламидийный конъюнктивит у детей, хламидийный увеит, хламидийный конъ­ юнктивит при синдроме Рейтера. Хламидийный конъюнктивит взрос­ лых — инфекционный подострый или хронический инфекционный конъюнктивит, вызываемый С. tra­ chomatis и передающийся половым путем. Распространенность хламидийных конъюнктивитов в развитых странах медленно, но неуклонно растет; они составляют 10—30 % вы­ явленных конъюнктивитов. Зараже­ ние обычно происходит в возрасте 20—30 лет. Женщины болеют в 2—3 раза чаще. Конъюнктивиты связаны главным образом с урогенитальной хламидийной инфекцией, которая может протекать бессимптомно. Заболевание характеризуется вос­ палительной реакцией конъюнктивы с образованием многочисленных фолликулов, не склонных к рубцева­ нию. Чаще поражается один глаз, двусторонний процесс наблюдается примерно у ‘/з больных. Инкубаци­ онный период 5—14 дней. Конъюнк­ тивит чаще (у 65 % больных) проте­ кает в острой форме, реже (у 35 %) — в хронической. Клиническая картина: выражен­ ный отек век и сужение глазной ще­ ли, выраженная гиперемия, отек и инфильтрация конъюнктивы век и переходных складок. Особенно ха­ рактерны крупные рыхлые фоллику­ лы, располагающиеся в нижней пе­ реходной складке и в дальнейшем сливающиеся в виде 2—3 валиков. Отделяемое вначале слизисто-гной­ ное, в небольшом количестве, с раз­ витием заболевания оно становится гнойным и обильным. Более чем у половины заболевших исследование со щелевой лампой позволяет обна­ ружить поражение верхнего лимба в виде отечности, инфильтрации и васкуляризации. Нередко, особенно в остром периоде, отмечается пора­ жение роговицы в виде поверхност­ ных мелкоточечных инфильтратов, не окрашивающихся флюоресцеином. С 3—5-го дня заболевания на стороне поражения возникает регио­ нальная предушная аденопатия, как правило, безболезненная. Нередко с этой же стороны отмечаются явле­ ния евстахиита: шум и боль в ухе, нижение слуха. Лечение: глазные капли окацин 6 раз в день или глазная мазь тетрациклиновая, эритромициновая, флоксаловая 5 раз в день, со 2-й недели ка­ пли 4 раза, мазь 3 раза, вйутрь — ан­ тибиотик таваник по 1 таблетке в день в течение 5—10 дней. Дополни­ тельная терапия включает инстилля­ ции антиаллергических капель: в остром периоде — аллергофтала или сперсаллерга 2 раза в сутки, в хрони­ ческом — аломида или лекролина 2 раза в сутки, внутрь — антигистаминные препараты в течение 5 дней. Со 2-й недели назначают глазные ка­ пли дексапос или максидекс 1 раз в сутки. Эпидемический хламидийный конъ­ юнктивит. Заболевание протекает более доброкачественно, чем пара­ трахома, и возникает в виде вспышек у посетителей бань, бассейнов и де­ тей 3—5 лет в организованных кол­ лективах (детских домах и домах ре­ бенка). Заболевание может начи­ наться остро, подостро или проте­ кать как хронический процесс. scanned by К. А. А. Обычно поражается один глаз: обна­ руживают гиперемию, отек, ин­ фильтрацию конъюнктивы, папил­ лярную гипертрофию, фолликулы в нижнем своде. Роговица редко во­ влекается в патологический процесс; выявляют точечные эрозии, субэпителиальные точечные инфильтраты. Часто обнаруживают небольшую предушную аденопатию. Все конъюнктивальные явления и без лечения могут претерпевать об­ ратное развитие через 3—4 нед. Ле­ чение местное: тетрациклиновая, эритромициновая или флоксаловая мазь 4 раза в день или глазные капли окацин либо флоксал 6 раз в день. Хламидийный конъюнктивит (па­ ратрахома) новорожденных. Заболе­ вание связано с урогенитальной хламидийной инфекцией: его выявляют у 20—50 % детей, родившихся от ин­ фицированных хламидиями матерей. Частота хламидийного конъюнкти­ вита достигает 40 % всех конъюнкти­ витов новорожденных. Большое значение имеет профи­ лактическая обработка глаз у ново­ рожденных, которая, однако, затруд­ нена вследствие отсутствия высоко­ эффективных, надежных средств, так как традиционно используемый раствор нитрата серебра не преду­ преждает развитие хламидийного конъюнктивита. Более того, его ин­ стилляции часто вызывают раздра­ жение конъюнктивы, т. е. способст­ вуют возникновению токсического конъюнктивита. Клинически хламидийный конъ­ юнктивит новорожденных протека­ ет, как острый папиллярный и подострый инфильтративный конъюнк­ тивит. Заболевание начинается остро на 5—10-й день после родов с появле­ ния обильного жидкого гнойного от­ деляемого, которое из-за примеси крови может иметь бурый оттенок. Резко выражен отек век, конъюнкти­ ва гиперемирована, отечна, с гипер­ плазией сосочков, могут образовы­ ваться псевдомембраны. Воспали­ тельные явления уменьшаются через 1—2 нед. Если активное воспаление продолжается более 4 нед, появляют­ ся фолликулы, преимущественно на нижних веках. Примерно у 70 % но­ ворожденных заболевание развива­ ется на одном глазу. Конъюнктивит может сопровождаться предушной аденопатией, отитом, назофарингитом и даже хламидийной пневмо­ нией. Лечение: тетрациклиновая или эритромициновая мазь 4 раза в день. ВОЗ (1986) дает следующие реко­ мендации по обработке глаз для про­ филактики конъюнктивитов новоро­ жденных: в зонах повышенного рис­ ка заражения гонококковой инфек­ цией (большинство развивающихся стран) назначают инстилляции 1 % раствора нитрата серебра, можно также закладывать за веко 1 % тетра­ цикл иновую мазь. В зонах малого риска заражения гонококковой ин­ фекции, но высокой распространен­ ности хламидиозов (большинство индустриально развитых стран) практикуют закладывание 1 % тетрациклиновой или 0,5 % эритромици­ новой мази. В профилактике конъюнктивитов новорожденных центральное место занимает своевременное лечение урогенитальной инфекции у бере­ менных. 9.2.2. Аллергические конъюнктивиты Аллергические конъюнктивиты — это воспалительная реакция конъюнк­ тивы на воздействие аллергенов, ха­ рактеризующаяся гиперемией и оте­ ком слизистой оболочки век, отеком и зудом век, образованием фолликулов или сосочков на конъюнктиве; иногда сопровождается поражением рогови­ цы с нарушением зрения. Аллергические конъюнктивиты занимают важное место в группе за­ болеваний, объединенных обшим названием "синдром красного глаза": ими поражено примерно 15 % насе­ ления. В силу анатомического располо­ жения глаз они часто подвергаются воздействию различных аллергенов. Повышенная чувствительность часто проявляется в воспалительной реак­ ции конъюнктивы (аллергический конъюнктивит), но поражаться мо­ гут любые отделы глаза, и тогда раз­ виваются аллергический дерматит и отек кожи век, аллергический блефа­ рит, конъюнктивит, кератит, ирит, иридоциклит, ретинит, неврит зри­ тельного нерва. Глаза могут быть местом развития аллергической реакции при многих системных иммунологических рас­ стройствах, причем поражение глаз нередко бывает наиболее драматич­ ным проявлением болезни. Аллерги­ ческая реакция играет важную роль в клинической картине инфекцион­ ных заболеваний глаз. Аллергические конъюнктивиты часто сочетаются с такими систем­ ными аллергическими заболевания­ ми, как бронхиальная астма, аллер­ гические риниты, атопические дер­ матиты. Реакции гиперчувствительности (синоним аллергии) классифициру­ ют на немедленные (развиваются в пределах 30 мин от момента воздей­ ствия аллергена) и замедленные (раз­ виваются спустя 24—48 ч или позже после воздействия). Такое разделе­ ние аллергических реакций имеет практическое значение в построении фармакотерапии. Немедленные ре­ акции вызывает "дружный" выброс в ткани на определенном участке (ме­ стный процесс) биологически актив­ ных медиаторов из гранул тучных клеток слизистых оболочек и базофилов крови, что называют актива­ цией или дегрануляцией тучных кле­ ток и базофилов. В некоторых случаях типичная картина заболевания или четкая связь его с воздействиями внешнего аллергенного фактора не оставляет 190 scanned by К. А. А. сомнения в диагнозе. В большинстве же случаев диагностика аллергиче­ ских заболеваний глаз сопряжена с большими трудностями и требует применения специфических аллер­ гологических методов исследования. Аллергологический анамнез — наиболее важный диагностический фактор. Он должен отражать данные о наследственной аллергической отягощенности, особенностях тече­ ния заболевания, совокупность воз­ действий, способных вызвать аллер­ гическую реакцию, периодичность и сезонность обострений, наличие ал­ лергических реакций, помимо глаз­ ных. Важное диагностическое значе­ ние имеют естественно возникаю­ щие или специально проводимые элиминационная и экспозиционная пробы. Первая заключается в "вы­ ключении" предполагаемого аллер­ гена, вторая — в повторном воздей­ ствии им после стихания клиниче­ ских явлений. Тщательно собранный анамнез позволяет предположить ’виновный" аллергизируюший агент более чем у 70 % пациентов. Кожные аллергические пробы, применяемые в офтальмологической практике (аппликационная, приктест, скарификационная, скарификационно-аппликационная), мало­ травматичны и в то же время доста­ точно достоверны. Провокационные аллергические про­ бы (конъюнктивальная, назальная и подъязычная) применяют только в исключительных случаях и с боль­ шой осторожностью. Лабораторная аллергодиагности­ ка высокоспецифична и возможна в остром периоде заболевания без опа­ сения причинить вред больному. Важное диагностическое значение имеет выявление эозинофилов в соскобе с конъюнктивы. Основные принципы терапии: • элиминация, т. е. исключение, "виновного" аллергена, если это возможно, — самый эффективный и безопасный метод предупрежде­ scanned by К. А. А ния и лечения аллергических конъюнктивитов; • лекарственная симптоматическая терапия: местная, с применением глазных препаратов, и общая — антигистаминные препараты внутрь при тяжелых поражениях занимает главное место в лечении аллергических конъюнктивитов; • специфическую иммунотерапию проводят в лечебных учреждениях при недостаточной эффективно­ сти лекарственной терапии и не­ возможности исключить "винов­ ный" аллерген. Для противоаллергической тера­ пии используют две группы глазных капель: первая — тормозящие дегра­ нуляцию тучных клеток: кромоны — 2 % раствор лекролина, 2 % раствор лекролина без консерванта, 4 % рас­ твор кузикрома и 0,1 % раствор лодоксамида (аломид), вторая — анти­ гистаминные: антазолин + тетризолин (сперсаллерг) и антазолин + нафазолин (аллергофтал). Дополни­ тельно применяют кортикостероид­ ные препараты: 0,1 % раствор дексаметазона (дексапос, максидекс, офтан-дексаметазон) и 1 % или 2,5 % раствор гидрокортизона-ПОС, а так­ же нестероидные противовоспали­ тельные препараты — 1 % раствор диклофенака (наклоф). Наиболее часто встречаются сле­ дующие клинические формы аллер­ гических конъюнктивитов, характе­ ризующиеся своими особенностями в выборе лечения: поллинозные конъюнктивиты, весенний кератоконъюнктивит, лекарственная ал­ лергия, хронический аллергический конъюнктивит, крупнопапиллярный конъюнктивит. Поллинозные конъюнктивиты. Это сезонные аллергические заболевания глаз, вызываемые пыльцой в период цветения трав, злаковых, деревьев. Время обострения тесно связано с календарем опыления растений в ка­ ждом климатическом регионе. Поллинозный конъюнктивит может на- Рис. 9.6. тивит. Весенний кератоконъюнк- чинаться остро: нестерпимый зуд век, жжение под веками, светобо­ язнь, слезотечение, отек и гиперемия конъюнктивы. Отек конъюнктивы может быть настолько выраженным, что роговица "утопает" в окружаю­ щей хемотичной конъюнктиве. В та­ ких случаях появляются краевые ин­ фильтраты в роговице, чаше в облас­ ти глазной щели. Полупрозрачные очаговые поверхностные инфильтра­ ты, расположенные вдоль лимба, мо­ гут сливаться и изъязвляться, обра­ зуя поверхностные эрозии роговицы. Более часто поллинозный конъюнк­ тивит протекает хронически с уме­ ренным жжением под веками, незна­ чительным отделяемым, периодиче­ ски возникающим зудом век, легкой гиперемией конъюнктивы, могут об­ наруживаться мелкие фолликулы или сосочки на слизистой оболочке. Лечение при хроническом тече­ нии: аломид или лекролин 2 раза в день в течение 2—3 нед, при остром течении — аллергофтал или сперсаллерг 2—3 раза в день. Дополнитель­ ная терапия при тяжелом течении: антигистаминные препараты внутрь в течение 10 дней. При блефарите накладывают мазь гидрокортизонаПОС на веки. При упорном рециди­ вирующем течении проводят специ­ фическую иммунотерапию под на­ блюдением врача-аллерголога. scanned by К. А. А. Весенний кератоконыонктивт (весенний катар). Заболевание обыч­ но возникает у детей в возрасте 3— 7 лет, чаще у мальчиков, имеет пре­ имущественно хроническое упорное изнуряющее течение. Клинические проявления и распространенность весеннего катара варьируют на раз­ ных территориях. Наиболее харак­ терным клиническим признаком яв­ ляются сосочковые разрастания нг конъюнктиве хряща верхнего векг (конъюнктивальная форма), обычно мелкие, уплощенные, но могут бьт крупными, деформирующими веке (рис. 9.6). Реже сосочковые разраста­ ния располагаются вдоль лимбе (лимбальная форма). Иногда встре­ чается смешанная форма. Нередкс поражается роговица: эпителиопатия, эрозия или язва роговицы, кера­ тит, гиперкератоз. Лечение: при легком течении про­ изводят инстилляции аломида илр лекролина 3 раза в день в течение 3— 4 нед. При тяжелом течении приме­ няют сперсаллерг или аллергофтал 1 раза в день. При лечении весеннего катара необходимо сочетание антиаллергических капель с кортикосте­ роидами: инстилляции глазных ка­ пель дексапоса, максидекса или офтан-дексаметазона 2—3 раза в день i течение 3—4 нед. Дополнительно на­ значают антигистаминные препара­ ты (диазолин, супрастин или кларитин) внутрь на 10 дней. При язве ро­ говицы применяют репаративны» средства (глазные капли витасик тауфон или гели солкосерил, корне регель) 2 раза в день до улучшена состояния роговицы. При длитель ном, упорном течении весеннего ка тара проводят курс лечения гисто глобулином (4—10 инъекций). Лекарственный аллергически! конъюнктивит. Заболевание може’ возникнуть остро после первого при­ менения любого лекарства, но обыч­ но развивается хронически при дли тельном лечении препаратом, при­ чем возможна аллергическая реакцш как на основное лекарство, так и ш 192 консервант глазных капель. Острая реакция возникает в течение 1 ч по­ сле введения препарата (острый ле­ карственный конъюнктивит, анафи­ лактический шок, острая крапивни­ ца, отек Квинке, системный капилляротоксикоз и др.)- Подострая ре­ акция развивается в течение суток (рис. 9.7). Затяжная реакция прояв­ ляется в течение нескольких дней и недель, обычно при длительном ме­ стном применении лекарственных средств. Глазные реакции последне­ го типа встречаются наиболее часто (у больных 90 %) и имеют хрониче­ ский характер. Практически любое лекарственное средство может вы­ звать аллергическую реакцию глаза. Один и тот же препарат у разных больных может вызвать неодинако­ вые проявления. Вместе с тем раз­ личные препараты могут вызвать схожую клиническую картину лекар­ ственной аллергии. Характерными признаками остро­ го аллергического воспаления явля­ ется гиперемия, отек век и конъ­ юнктивы, слезотечение, иногда кро­ воизлияния; хроническому воспале­ нию свойственны зуд век, гиперемия слизистой оболочки, умеренное от­ деляемое, образование фолликулов. При лекарственной аллергии наибо­ лее часто поражаются конъюнктива, роговица, кожа век, значительно ре­ же — сосудистая оболочка, сетчатка, зрительный нерв. Главным в лечении лекарственной аллергии является отмена "виновно­ го" препарата или переход на тот же препарат без консерванта. После отмены "виновного" препа­ рата при остром течении применяют глазные капли аллергофтал или сперсаллерг 2—3 раза в день, при хроническом — аломид, лекролин или лекролин без консерванта 2 раза в день. При тяжелом и затяжном те­ чении может возникнуть потреб­ ность в приеме антигистаминных препаратов внутрь. Хронический аллергический конъ­ юнктивит. Аллергические конъюнкscanned by К. А. А. Рис. 9.7. Лекарственный блефароконъюнктивит (подострый). тивиты чаще протекают хронически: умеренное жжение глаз, незначи­ тельное отделяемое, периодически возникающий зуд век. Следует иметь в виду, что нередко многочисленные жалобы на неприятные ощущения сочетаются с незначительными кли­ ническими проявлениями, что за­ трудняет диагностику. Среди причин упорного течения могут быть повышенная чувстви­ тельность к пыльце, промышлен­ ным вредностям, пищевым продук­ там, средствам бытовой химии, до­ машней пыли, перхоти и шерсти животных, сухим кормам для рыб, лекарственным препаратам, косме­ тическим средствам, контактным линзам. Наиболее важным влечении явля­ ется исключение факторов риска развития аллергии, если удается их установить. Местное лечение вклю­ чает инстилляции глазных капель лекролина или аломида 2 раза в день в течение 3—4 нед. При явлениях блефарита назначают глазную мазь гидрокортизона-ПОС 2 раза в день на веки и инстилляции искусствен­ ной слезы (слеза натуральная) 2 раза в день. Аллергический конъюнктивит при ношении контактных линз. Считает­ ся, что у большинства пациентов, носящих контактные линзы, когданибудь обязательно возникнет ал­ лергическая реакция конъюнктивы: раздражение глаз, светобоязнь, сле­ зотечение, жжение под веками, зуд, дискомфорт при вставлении линзы. При осмотре можно обнаружить мелкие фолликулы, мелкие или крупные сосочки на конъюнктиве верхних век, гиперемию слизистой оболочки, отек и точечные эрозии роговицы. Лечение: необходимо отказаться от ношения контактных линз. На­ значают инстилляцию глазных ка­ пель лекролина или аломида 2 раза в сутки. При острой реакции применя­ ют аллергофтал или сперсаллерг 2 раза в сутки. Крупнопапиллярные конъюнкти­ виты (КПК). Заболевание представ­ ляет собой воспалительную реак­ цию конъюнктивы верхнего века, в течение длительного периода нахо­ дящегося в контакте с инородным телом. Возникновение КПК воз­ можно при следующих условиях: ношение контактных линз (жестких и мягких), использование глазных протезов, наличие швов после экс­ тракции катаракты или кератопла­ стики, стягивающих склеральных пломб. Больные предъявляют жалобы на зуд и слизистое отделяемое. В тяже­ лых случаях может появиться птоз. Крупные (гигантские — диаметром 1 мм и более) сосочки группируются по всей поверхности конъюнктивы верхних век. Хотя клиническая картина КПК очень схожа с проявлениями конъ­ юнктивальной формы весеннего ка­ тара, между ними имеются сущест­ венные различия. Прежде всего КПК развивается в любом возрасте и обязательно при наличии остав­ шихся швов или ношении контакт­ ных линз. Жалобы на зуд и отделяе­ мое при КПК выражены меньше, лимб и роговица обычно не вовле­ каются в процесс. Наконец, все симптомы КПК быстро исчезают после удаления инородного тела. У больных с КПК не обязательно име­ ются аллергические заболевания в анамнезе и не отмечаются сезонные обострения. В лечении основное значение име­ ет удаление инородного тела. До полного исчезновения симптомов закапывают аломид или лекролин 2 раза в день. Ношение новых кон­ тактных линз возможно только после полного исчезновения воспалитель­ ных явлений. Для профилактики КПК необходим систематический уход за контактными линзами и про­ тезами. Профилактика аллергического конъюнктивита. С целью предотвра­ щения заболевания необходимо при­ нять определенные меры. • Элиминация причинных факто­ ров. Важно уменьшить, а если возможно, исключить контакты с такими факторами риска разви­ тия аллергии, как домашняя пыль, тараканы, домашние жи­ вотные, сухой корм для рыб, средства бытовой химии, косме­ тические средства. Следует пом­ нить, что у больных, страдающих аллергией, глазные капли и мази (особенно антибиотики и проти­ вовирусные средства) могут вы­ звать не только аллергический конъюнктивит, но и общую реак­ цию в виде крапивницы и дерма­ тита. • В том случае, если предполагается, что человек попадет в такие усло­ вия, когда невозможно исключить контакт с факторами, вызываю­ щими аллергию, к которым он чувствителен, следует начинать за­ капывать лекролин или аломид по одной капле 1—2 раза в день за 2 нед до контакта. • Если пациент уже попал в такие условия, закапывают аллергофтал или сперсаллерг, которые дают не­ медленный эффект, сохраняю­ щийся в течение 12 ч. • При часто возникающих рециди­ вах проводят специфическую им­ мунотерапию в период ремиссии конъюнктивита. 194 scanned by К. А. А. 9.2.3. Дистрофические заболевания конъюнктивы В эту группу конъюнктивальных поражений включены несколько за­ болеваний различного происхожде­ ния: • сухой кератоконъюнктивит, пингвекула, крыловидная плева. Синдром сухого глаза (сухой кера­ токонъюнктивит) — это поражение конъюнктивы и роговицы, возникаю­ щее в связи с выраженным уменьшени­ ем продукции слезной жидкости и на­ рушением стабильности слезной пленки. Слезная пленка состоит из трех слоев. Поверхностный, липидный, слой, продуцируемый мейбомиевыми железами, препятствует испаре­ нию жидкости, поддерживая тем са­ мым стабильность слезного мениска. Средний, водный, слой, составляю­ щий 90 % толщины слезной пленки, формируется за счет основных и до­ бавочных слезных желез. Третий слой, непосредственно покрываю/щий эпителий роговицы, — это тон­ кая муциновая пленка, продуцируе­ мая бокаловидными клетками конъ­ юнктивы. Каждый слой слезной пленки может быть поражён при раз­ личных заболеваниях, гормональных расстройствах, лекарственных воз­ действий, что и приводит к развитию сухого кератоконъюнктивита. Синдром сухого глаза относится к числу широко распространенных за­ болеваний, особенно часто возника­ ет у лиц старше 70 лет. Больные жалуются на ощущение инородного тела под веками, жже­ ние, резь, сухость в глазу, отмечают светобоязнь, плохую переносимость ветра, дыма. Все явления ухудшают­ ся к вечеру. Раздражение глаз вызы­ вают инстилляции любых глазных капель. Объективно отмечаются рас­ ширенные сосуды конъюнктивы склеры, тенденция к образованию складок слизистой оболочки, хлопь­ евидные включения в слезной жид­ кости, тускнеет поверхность рогови­ цы. Выделяют следующие клиниче­ ские формы роговичных поражений, соответствующие тяжести заболева­ ния: эпителиопатия (едва заметные или точечные дефекты эпителия ро­ говицы, выявляемые при окраске флюоресцеином или бенгальским розовым), эрозия роговицы (более обширные дефекты эпителия), нит­ чатый кератит (эпителиальные лос­ куты, скрученные в виде нитей и од­ ним концом фиксированные к рого­ вице), язва роговицы. При диагностике синдрома сухого глаза учитывают характерные жало­ бы больного, результаты биомикроскопического исследования краев век, конъюнктивы и роговицы, а также специальных тестов. 1. Проба для оценки стабильности слезной пленки (проба по Норну). При взгляде вниз при оттянутом верхнем веке закапывают 0,1—0,2 % раствор флюоресцеина на область лимба на 12 часах. После включения щелевой лампы пациент не должен мигать. Наблюдая за окрашенной поверхностью слезной пленки, опре­ деляют время разрыва пленки (чер­ ное пятно). Диагностическое значе­ ние имеет время разрыва слезной пленки менее 10 с. 2. Проба Ширмера со стандартной полоской фильтровальной бумаги, одним концом введенной за нижнее веко. Через 5 мин полоску извлекают и измеряют длину увлажненной час­ ти: ее величина менее 10 мм свиде­ тельствует о небольшом уменьшении продукции слезной жидкости, а ме­ нее 5 мм — о значительном. 3. Проба с 1 % раствором бенгаль­ ского розового особенно информа­ тивна, так как позволяет выявить по­ гибшие (окрашенные) клетки эпите­ лия, покрывающего роговицу и конъюнктиву. Диагностика синдрома сухого гла­ за сопряжена с большими трудностя­ ми и основывается только на резуль­ татах комплексной оценки жалоб больного и клинической картины, а также результатах функциональных проб. 195 scarujie&by К. А. А. Лечение остается трудной задачей и предполагает постепенный инди­ видуальный подбор лекарственных средств. Глазные капли, содержащие консервант, переносятся больными хуже и могут вызвать аллергическую реакцию, поэтому предпочтение сле­ дует отдавать глазным каплям без консерванта. Главное место занима­ ют средства слезозаместительной те­ рапии. Капли слезы натуральной применяют 3—8 раз вдень, а гелевые композиции офтагель или видисикгель — 2—4 раза в день. При явлени­ ях аллергического раздражения конъюнктивы добавляют аломид, лекролин или лекролин без консер­ ванта (2 раза в день в течение 2— 3 нед). При поражении роговицы применяют капли витасик, карнозин, тауфон или гель солкосерила либо корнерегель. Пингвекула (жировик) — это слег­ ка возвышающееся над конъюнкти­ вой эластичное образование непра­ вильной формы, располагающееся в нескольких миллиметрах от лимба в пределах глазной щели с носовой или височной стороны. Обычно воз­ никает у пожилых людей симметрич­ но на обоих глазах. Пингвекула не вызывает болезненных ощущений, хотя привлекает внимание пациента. Лечение не требуется, за исключени­ ем редких случаев, когда пингвекула воспаляется. В этом случае применя­ ют противовоспалительные глазные капли (дексапос, максидекс, офтандексаметазон или гидрокортизонПОС), а при сочетании пингвекулы с легкой вторичной бактериальной инфекцией применяют комплексные препараты (дексагентамицин или макситрол). Крыловидная плева (птеригиум) — плоская поверхностная васкуляризи- scanned by К. А. А. рованная складка конъюнктивы тре­ угольной формы, нарастающая на роговицу. Факторы раздражения, ве­ тер, пыль, перепады температуры могут стимулировать рост птеригиума, что приводит к нарушению зре­ ния. Птеригиум медленно продвига­ ется к центру роговицы, плотно со­ единяется с боуменовой оболочкой и поверхностными слоями стромы. Для задержки роста птеригиума и предупреждения рецидива применя­ ют противовоспалительные и проти­ воаллергические средства (капли аломид, лекролин, дексапос, макси­ декс, офтан-дексаметазон, гидрокортизон-ПОС или наклоф). Хирур­ гическое лечение нужно проводить в период, когда пленка еще не закрыла центральную часть роговицы. При иссечении рецидивирующего птери­ гиума производят краевую послой­ ную кератопластику. Вопросы для самоконтроля 1. Функция конъюнктивы. 2. Обшие клинические проявления ост­ рого конъюнктивита. 3. Основные принципы лечения бакте­ риальных и аллергических конъюнк­ тивитов. 4. Чем отличается эпидемический кератоконъюнктивит от аденовирусного и геморрагического? 5. Клинические проявления и лечение трахомы. Осложнения и последствия. 6. Клинические проявления и лечение хламидийного конъюнктивита. 7. Профилактика гонококкового и хла­ мидийного конъюнктивита новорож­ денных. 8. Что такое пингвекула и птеригиум? 9. Достоинства и недостатки глазных капель без консерванта. Как образу­ ется слезная пленка на поверхности конъюнктивы и роговицы? Значение слезной пленки. Г л а в а 10 СКЛЕРА О том, что не сказано, Люди не знают. Народная мудрость 10.1. Строение и функции склеры Склера — наружная, или фиброз­ ная, капсула глаза белого цвета или слегка голубоватая, имеющая форму полого шара. Она не прозрачная и по внешнему виду напоминает сухожилие. Спере­ ди склера граничит с роговицей. Зад­ няя часть наружной капсулы истон­ чена и продырявлена (наподобие ре­ шета), через имеющиеся в ней отвер­ стия в мозг уходят пучки зрительных волокон. / Вокруг диска зрительного нерва склера имеет наибольшую толщину — 1 — 1,2 мм. Кпереди она истончена, и в области экватора толщина склеры достигает 0,3—0,4 мм. Склера образована из прочной, эластичной соединительной ткани, которая складывается в плотные, переплетающиеся в разных направ­ лениях пучки и пластинки. Такая структура склеры обусловливает ее упругость и большое сопротивле­ ние. Поверхностный эписклеральный слой рыхлый и сливается с еще бо­ лее рыхлым подконъюнктивальным слоем. Склеру в нескольких местах про­ низывают многочисленные сосуды и нервы, идущие к роговице и сосуди­ стому тракту глаза. Собственных со­ судов в склере мало. Изнутри к склере прилежит сосу­ дистая оболочка глаза. Склера выполняет функцию на­ ружного каркаса глаза. Она служит опорой для внутренних оболочек. scanned by К. А. А. 10.2. Заболевания склеры Строение склеры определяет ее инертность по отношению к дейст­ вию различных неблагоприятных факторов. Различают две формы воспаления склеры — поверхност­ ную (эписклерит) и глубокую (склерит). Эписклерит — преходящее огра­ ниченное воспаление поверхност­ ного слоя склеры вблизи лимба. За­ болевание чаще возникает у лиц среднего возраста, у '/3 из них раз­ вивается одновременно на обоих глазах или сначала на одном, затем на втором глазу. Клинически эписклерит характе­ ризуется образованием плоских узелков округлой формы вблизи лимба. Узелки покрыты не спаянной с ними гиперемированной конъюнк­ тивой с фиолетовым оттенком, обычно в области открытой глазной щели. Эписклерит не сопровождает­ ся выраженным покраснением глаза или болью. На участке воспаления эписклеральные сосуды вытянуты радиально от лимба кзади. Число подконъюнктивальных узелков ко­ леблется от одного до нескольких. Они образуются постепенно вокруг всей роговицы. Эписклерит может сочетаться с розацеа-кератитом или розацеа-дерматитом. В большинстве случаев эпискле­ рит проходит без лечения. При реци­ дивирующем течении и появлении болей местно применяют кортико­ стероиды (глазные капли дексапос, максидекс, офтан-дексаметазон, глазная мазь гидрокортизон-ПОС) или нестероидные противовоспали- Рис. 10.1. Передний диффузный скле­ рит. тельные средства в виде капель (наклоф) 3—4 раза в день. При упорном течении назначают нестероидные противовоспалительные средства внутрь. Склерит — тяжелое воспаление глубоких слоев склеры, сопровож­ дающееся выраженной болью, при котором существует опасность раз­ рушения наружной капсулы глаза в зоне воспаления. Обычно заболева­ ние развивается на фоне общей им­ мунной патологии у лиц среднего возраста, чаще у женщин. В полови­ не случаев склерит двусторонний. Начало заболевания постепенное, в течение нескольких дней. Боль мо­ жет распространяться в другие отде­ лы головы. Глазное яблоко болез­ ненное при прикосновении. Пора­ женные участки имеют темно-крас­ ную окраску с фиолетовым оттен­ ком, нередко окружают всю рогови­ цу (рис. 10.1). Конъюнктива спаяна с пораженным участком склеры, сосу­ ды перекрещиваются в разных на­ правлениях. Иногда выявляют отек склеры. Склериты классифицируют по анатомическому принципу — перед­ ние и задние. Среди передних скле­ ритов различают следующие клини­ ческие формы: диффузный, узелко­ вый и более редкий — некротизиscanned by К. А. А. рующий. Некротизирующий склерит чаще протекает с воспалительной ре­ акцией, реже — без воспаления (пер­ форирующая склеромаляция). Некротизирующий склерит без воспаления чаще развивается при длительно существующем ревмато­ идном артрите, протекает безболез­ ненно. Склера постепенно истонча­ ется, проминирует кнаружи, образу­ ется стафилома склеры, через кото­ рую просматривается прилегающая темная сосудистая оболочка (рис. 10.2). При малейшей травме легко может наступить разрыв склеры. Задний склерит наблюдается ред­ ко. Больные жалуются на боль в гла­ зу. У них обнаруживают напряжен­ ность глаза, иногда ограничение его подвижности, могут развиться экс­ судативная отслойка сетчатки, отек диска зрительного нерва. Эхогра­ фия и томография помогают вы­ явить истончение склеры в заднем отделе глаза. Задний склерит обыч­ но возникает при общих заболева­ ниях организма (ревматизм, тубер­ кулез, сифилис, опоясывающий герпес) и часто осложняется керати­ том, катарактой, иридоциклитом, повышением внутриглазного давле­ ния. При лечении местно применяют кортикостероиды (капли дексапос, максидекс, офтан-дексаметазон или мазь гидрокортизон- ПОС), нестеро­ идные противовоспалительные сред- Рис. 10.2. Стафилома склеры 198 ства в виде капель (наклоф), циклос­ порин (циклолип). Нестероидные противовоспалительные средства (индометацин, диклофенак) прини­ мают также внутрь. При некротизирующем склерите, рассматриваемом как глазное прояв­ ление системных заболеваний, необ­ ходима иммуносупрессивная тера­ пия (кортикостероиды, циклоспо­ рин, циклофосфамид). Склеронератит (склерозирующий кератит) характеризуется рециди­ вирующими атаками склерита с по­ ражением прилегающей части ро­ говицы и возможным вовлечением в патологический процесс радужки и цилиарного тела. В случаях воз­ никновения рецидивов в течение многих лет поражается и централь­ ная часть роговицы. Заболевание имеет хроническое течение (см. главу 11). Рецидивирующий склерокератит может развиваться при ревматоид­ ных артритах, сифилисе, туберкуле­ зе, подагре. Местное лечение такое же, как и при других склеритах. Его проводят на фоне специфического общего ле­ чения. Вопросы для самоконтроля 1. Клиника и лечение эписклерита. 2. Клиника и лечение склерита. 3. Как проявляется склерокератит? 4. Какие осложнения могут возникнуть при задних склеритах? Г л а в а 11 РОГОВИЦА Очи — врата солнца. Пифагор 11.1. Строение и функции роговицы Роговица (cornea) — это передний прозрачный отдел наружной кап­ сулы глазного яблока и вместе с тем главная преломляющая среда в оптической системе глаза. Роговица занимает '/6 площади на­ ружной капсулы глаза, имеет форму выпукло-вогнутой линзы. В центре ее толщина 450—600 мкм, а на пери­ ферии — 650—750 мкм. За счет этого радиус кривизны наружной поверх­ ности больше радиуса кривизны внутренней поверхности и составля­ ет в среднем 7,7 мм. Горизонтальный диаметр (11 мм) больше вертикаль­ ного (10 мм). Полупрозрачная линия перехода роговицы в склеру имеет ширину около 1 мм и называется лимбом. Внутренняя часть зоны лим­ ба прозрачная. Эта особенность де­ лает роговицу похожей на часовое стекло, вставленное в непрозрачную оправку. К 10—12 годам жизни форма рого­ вицы, ее размеры и оптическая сила достигают параметров, характерных для взрослого человека. В пожилом возрасте по периферии концентрично лимбу из отложения солей и ли­ пидов иногда формируется непро­ зрачное кольцо — старческая дуга (arcus senilis). В тонком строении роговицы раз­ личают 5 слоев, выполняющих опре­ деленные функции (рис. 11.1). На поперечном срезе видно, что 9/|0 тол­ щины роговицы занимает ее собст­ венное вещество — строма. Спереди и сзади оно покрыто эластичными мембранами, на которых располага­ 200 scanned by К. А. А. ется соответственно передний и зад­ ний эпителий. Неороговевающий передний эпите­ лий состоит из нескольких рядов кле­ ток. Самый внутренний из них — слой высоких призматических ба­ зальных клеток с крупными ядрами называют герминативным, т. е. заро­ дышевым. Благодаря быстрому раз­ множению этих клеток обновляется эпителий, происходит закрытие де­ фектов на поверхности роговицы. Два наружных слоя эпителия состоят из резко уплощенных клеток, в кото­ рых даже ядра располагаются парал­ лельно поверхности и имеют пло­ скую наружную грань. Этим обеспе­ чивается идеальная гладкость рого­ вицы. Между покровными и базаль­ ными клетками имеется 2—3 слоя многоотростчатых клеток, скреп­ ляющих всю структуру эпителия. Зеркальную гладкость и блеск рого­ вице придает слезная жидкость. Бла­ годаря мигательным движениям век она смешивается с секретом мейбо­ миевых желез и образовавшаяся эмульсия тонким слоем покрывает эпителий роговицы в виде прекорнеальной пленки, которая выравнивает оптическую поверхность и предохра­ няет ее от высыхания. Покровный эпителий роговицы об­ ладает способностью к быстрой реге­ нерации, защищая роговицу от небла­ гоприятных воздействий внешней сре­ ды (пыль, ветер, перепады темпера­ туры, взвешенные и газообразные ток­ сичные вещества, термические, хими­ ческие и механические травмы). Об­ ширные посттравматические неинфицированные эрозии в здоровой роговице закрываются за 2—3 дня. Эпителизацию небольшого дефекта /Рис. 11.1. Строение рого­ вицы (схема). клеток можно увидеть даже в труп­ ном глазу в первые часы после смер­ ти, если изолированный глаз помес­ тить в условия термостата. Под эпителием располагается тон­ кая (8—10 мкм) бесструктурная пе­ редняя пограничная мембрана — боуменова оболочка. Это гиалинизированная верхняя часть стромы. На пе­ риферии эта оболочка заканчивает­ ся, не доходя 1 мм до лимба. Прочная мембрана при ударах удерживает форму роговицы, но она не устойчива к действию микробных токсинов. Самый толстый слой роговицы — строма. Она представлена тончай­ шими пластинами, построенными из коллагеновых волокон. Пластины располагаются параллельно друг дру­ гу и поверхности роговицы, однако в каждой пластине обнаруживается свое направление хода коллагеновых фибрилл. Такая структура обеспечи­ 201 scanned by К. А. А. вает прочность роговицы. Каждый офтальмохирург знает, что сделать прокол в роговице не очень острым лезвием достаточно трудно или даже невозможно. Вместе с тем инород­ ные тела, отлетающие с большой скоростью, пробивают ее насквозь. Между роговичными пластинами имеется система сообщающихся ще­ лей, в которых располагаются кератоциты (роговичные тельца), пред­ ставляющие собой многоотростчатые плоские клетки — фиброциты, составляющие тонкий синцитий. Они принимают участие в заживле­ нии ран. Кроме таких фиксирован­ ных клеток, в роговице присутствуют блуждающие клетки — лейкоциты, количество которых быстро увеличи­ вается в очаге воспаления. Рогович­ ные пластины скреплены между со­ бой склеивающим веществом, содер­ жащим сернистую соль сульфогиалу- роновой кислоты. МукоидныЙ це­ мент имеет одинаковый коэффици­ ент преломления с волокнами рого­ вичных пластин. Это важный фак­ тор, обеспечивающий прозрачность роговицы. Изнутри к строме прилежит эла­ стичная задняя пограничная пластин­ ка (десцеметова оболочка), имеющая тонкие фибриллы из вещества, по­ добного коллагену. Около лимба дес­ цеметова оболочка утолщается, а за­ тем разделяется на волокна, покры­ вающие изнутри трабекулярный ап­ парат радужно-роговичного угла. Десцеметова оболочка непрочно свя­ зана со стромой и при резком сниже­ нии внутриглазного давления обра­ зует складки. При сквозном пересе­ чении роговицы эластичная задняя пограничная пластинка сокращается и отходит от краев разреза. При со­ поставлении раневых поверхностей края десцеметовой оболочки не со­ прикасаются, поэтому восстановле­ ние целости мембраны задерживает­ ся на несколько месяцев. От этого зависит прочность роговичного руб­ ца в целом. При ожогах и гнойных яз­ вах все вещество роговицы может бы­ стро разрушаться и только десцеме­ това мембрана долго выдерживает действие химических агентов и протеолитических ферментов. Если на фоне язвенного дефекта осталась только десцеметова оболочка, то под действием внутриглазного давления она выпячивается вперед в виде пу­ зырька (десцеметоцеле). Самый внутренний слой рогови­ цы — задний эпителий (раньше его называли эндотелий или десцеметов эпителий). Это однорядный слой плоских шестигранных клеток, при­ крепляющихся к базальной мембра­ не с помощью цитоплазматических выростов. Тонкие отростки позволя­ ют клеткам растягиваться и сокра­ щаться при перепадах внутриглазно­ го давления, оставаясь на своих мес­ тах. При этом тела клеток не теряют контакт друг с другом. На крайней периферии задний эпителий вместе с 202 scanned by К. А. А. десцеметовой оболочкой покрывает корнеосклеральные трабекулы филь­ трационной зоны глаза. Существует мнение, что это клетки глиального происхождения. Они не обменива­ ются, поэтому их можно назвать дол­ гожителями. Количество клеток с возрастом уменьшается. Клетки зад­ него эпителия роговицы человека в обычных условиях не способны к полноценной регенерации. Замеще­ ние дефектов происходит путем смы­ кания соседних клеток, при этом они растягиваются, увеличиваются в раз­ мерах. Такой процесс замещения не может быть бесконечным. В норме у человека в возрасте 40—60 лет в 1 мм2 заднего эпителия роговицы содер­ жится от 2200 до 3200 клеток. Когда количество их уменьшается до 500— 700 на 1 мм2, развивается отечная дистрофия роговицы. В последние годы появились сообщения о том, что в особых условиях (развитие внутриглазных опухолей, грубое на­ рушение питания тканей) можно об­ наружить истинное деление единич­ ных клеток заднего эпителия рогови­ цы на периферии. Монослой клеток заднего эпителия роговицы выполняет роль насоса двой­ ного действия, обеспечивающего по­ ступление питательных веществ в строму роговицы и вывод продуктов обмена, отличается избирательной проницаемостью для разных ингреди­ ентов. Задний эпителий защищает роговицу от избыточного пропитыва­ ния внутриглазной жидкостью. Появление даже небольших про­ межутков между клетками приводит к отеку роговицы и снижению ее прозрачности. Многие особенности строения и физиологии клеток зад­ него эпителия стали известны в по­ следние годы в связи с появлением метода прижизненной зеркальной биомикроскопии (рис. 11.2). В роговице нет кровеносных сосу­ дов, поэтому обменные процессы в ней замедлены. Они осуществляются за счет влаги передней камеры глаза, слезной жидкости и сосудов пери- корнеальной петлистой сети, рас­ положенной вокруг роговицы. Эта сеть образована из ветвей конъюнк­ тивальных, цилиарных и эпискле­ ральных сосудов, поэтому роговица реагирует на воспалительные про­ цессы, в конъюнктиве, склере, ра­ дужке и цилиарном теле. Тонкая сеть капиллярных сосудов по ок­ ружности лимба заходит в роговицу всего на 1 мм. Отсутствие сосудов в роговице вос­ полняется обильной иннервацией, ко­ торая представлена трофическими, чувствительными и вегетативными нервными волокнами. Процессы обмена в роговице регу­ лируются трофическими нервами, отходящими от тройничного и лице­ вого нервов. Высокая чувствительность рогови­ цы обеспечивается системой длин­ ных цилиарных нервов (от глазнич­ ной ветви тройничного нерва), обра­ зующих вокруг роговицы перилим- Рис. 11.2. Клетки заднего эпителия ро­ говицы. а — высокая плотность клеток; б — низкая плотность. 203 scanned by К. А. А. бальное нервное сплетение. Входя в роговицу, они терают миелиновую оболочку и становятся невидимыми. В роговице формируется три яруса нервных сплетений — в строме, под базальной (боуменовой) мембраной и субэпителиально. Чем ближе к по­ верхности роговицы, тем тоньше становятся нервные окончания и бо­ лее густым их переплетение. Практи­ чески каждая клетка переднего эпи­ телия роговицы обеспечена отдель­ ным нервным окончанием. Этим объясняются высокая тактильная чувствительность роговицы и резко выраженный болевой синдром при обнажении чувствительных оконча­ ний (эрозии эпителия). Высокая чув­ ствительность роговицы лежит в ос­ нове ее защитной функции: при лег­ ком дотрагивании до поверхности роговицы и даже при дуновении вет­ ра возникает безусловный корнеаль­ ный рефлекс — закрываются веки, глазное яблоко поворачивается квер­ ху, отводя роговицу от опасности, появляется слезная жидкость, смы­ вающая пылевые частицы. Аффе­ рентную часть дуги корнеального рефлекса несет тройничный нерв, эфферентную — лицевой нерв. Поте­ ря корнеального рефлекса происхо­ дит при тяжелых мозговых пораже­ ниях (шок, кома). Исчезновение корнеального рефлекса является по­ казателем глубины наркоза. Рефлекс пропадает при некоторых поражени­ ях роговицы и верхних шейных отде­ лов спинного мозга. Быстрая прямая реакция сосудов краевой петлистой сети на любое раздражение роговицы возникает благодаря волокнам симпатических и парасимпатических нервов, при­ сутствующих в перилимбальном нервном сплетении. Они делятся на 2 окончания, одно из которых про­ ходит к стенкам сосуда, а другое про­ никает в роговицу и контактирует с разветвленной сетью тройничного нерва. В норме роговица прозрачная. Это свойство обусловлено особым строе­ нием роговицы и отсутствием сосу­ дов. Выпукло-вогнутая форма про­ зрачной роговицы обеспечивает ее оптические свойства. Сила прелом­ ления световых лучей индивидуальна для каждого глаза и находится в пре­ делах от 37 до 48 дптр, чаше всего со­ ставляя 42—43 дптр. Центральная оптическая зона роговицы почти сферична. К периферии роговица уплощается неравномерно в разных меридианах. Функции роговицы: • как наружная капсула глаза вы­ полняет опорную и защитную функцию благодаря прочности, высокой чувствительности и спо­ собности к быстрой регенерации переднего эпителия; • как оптическая среда выполняет функцию светопроведения и све­ топреломления благодаря про­ зрачности и характерной форме. 11.2. Аномалии развития роговицы Аномалии развития роговицы вы­ ражаются изменением ее величины и формы. Мегалокорнеа — гигантская рого­ вица (диаметр более 11 мм) — иногда является семейно-наследственной аномалией. При этом другая патоло­ гия отсутствует. Большая роговица может быть не только врожденной, но и приобре­ тенной патологией. В этом случае роговица увеличивается в размере вторично при наличии некомпенси­ рованной глаукомы в молодом воз­ расте. Микрокорнеа — малая роговица (диаметр 5—9 мм) — может быть как односторонней, так и двусторонней аномалией. Глазное яблоко в таких случаях тоже уменьшено в размере (микрофтальм), хотя и отмечаются случаи малой роговицы в глазах нор­ мального размера. При необычно малой или большой роговице имеет­ ся предрасположенность к развитию глаукомы. В качестве приобретенной патологии уменьшение размера ро­ говицы сопутствует субатрофии глаз­ ного яблока. В этих случаях роговица становится непрозрачной. Эмбриотоксон — кольцевидное по­ мутнение роговицы, расположенное кониентрично лимбу. Оно очень по­ хоже на старческую дугу. Лечение не требуется. Плоская роговица может сочетаться с микрокорнеа, рефракция ее сниже­ на (28—29 дптр), имеется предраспо­ ложенность к повышению внутри­ глазного давления из-за сужения уг­ ла передней камеры. Кератоконус, или коническая рого­ вица, — это генетически обусловлен­ ная патология роговицы, внешним проявлением которой является изме­ нение ее формы. Роговица истонча­ ется в центре, вытягивается в виде конуса. Это происходит по причине недоразвития мезенхимной ткани роговицы и склеры. Вся наружная капсула глаза теряет обычную упру­ гость. Заболевание начинается в воз­ расте 10—18 лет, а иногда и раньше. Появляется неправильный астигма­ тизм, который не поддается коррек­ ции. Пациент часто меняет очки изза того, что меняются степень и оси астигматизма. Изменение оси астиг­ матизма иногда можно отметить да­ же при перемене положения головы. Процесс чаще двусторонний, но развивается не всегда одинаково и одновременно на обоих глазах. На­ блюдение за однояйцевыми близне­ цами с кератоконусом показало, что у них в одном и том же возрасте поя­ вились симптомы заболевания и за­ фиксированы одинаковые данные рефракции глаза, роговицы, а также степень и ось астигматизма. Спустя несколько лет у обоих близнецов в парных глазах тоже одновременно сформировался кератоконус. Слабость эластического каркаса роговицы отмечается главным обра­ зом в центральном отделе. Вершина конической роговицы всегда опуще­ на книзу и не соответствует проек­ 204 Рис. 11.3. Кератоконус. а — передняя камера глубокая, вершина опушена книзу; б — тот же глаз после сквозной субтотальной кератопластики: восстановлены прозрачность и сферичность роговицы. ции зрачка (рис. 11.3). С этим связа­ но появление неправильного астиг­ матизма. При внимательном осмотре /свете щелевой лампы можно уви­ деть едва заметные почти параллель­ ные друг другу тонкие полоски, ло­ кализованные в центральном отделе десцеметовой оболочки —трещины эластической мембраны. Появление данного симптома можно считать первым достоверным признаком кератоконуса. Толщина роговицы в центре постепенно уменьшается, увеличивается глубина передней ка­ меры, оптическая сила достигает 56—62 дптр. При исследовании ме­ тодом кератотопографии выявляют характерные симптомы изменений оптических свойств роговицы — смещение оптического центра книзу, наличие неправильного астигматиз­ ма, большие различия в силе пре­ ломления между противолежащими отделами роговицы. При появлении больших трешин в десцеметовой оболочке внезапно возникает состояние так называемо­ го острого кератоконуса (рис. 11.4). Строма роговицы пропитывается внутриглазной жидкостью, мутнеет, 205 scanned by К. А. А. прозрачными остаются только самые периферические отделы. В острой стадии кератоконуса центральный отдел роговицы значительно утол­ щен, иногда при биомикроскопии можно видеть щели и полости, за­ полненные жидкостью. Острота зре­ ния резко снижается. Отек в центре Рис. 11.4. Острый кератоконус. а 6 Рис. 11.5. Кератоглобус хронический (а) и острый (б). роговицы постепенно рассасывается, иногда даже без лечения. Такой про­ цесс всегда завершается формирова­ нием более или менее грубого рубца в центральном отделе и истончением роговицы. В начальных стадиях кератокону­ са контактная коррекция зрения весьма эффективна. Однако при прогрессирующем истончении и выпячивании роговицы контактная линза не удерживается на вершине конуса. Радикальным методом лечения ке­ ратоконуса является сквозная субтотальная кератопластика с иссечени­ ем всей измененной роговицы (см. рис. 11.3). У большинства пациентов (до 95—98 %) после операции отме­ чается высокая острота зрения — от 0,6 до 1,0. Высокий процент про­ зрачного приживления транспланта­ та роговицы объясняется рядом фак­ торов. При кератоконусе в роговице нет воспаления, нет сосудов, как правило, отсутствует другая патоло­ гия глаза. Показание к операции определя­ ется не степенью растяжения рого­ вицы, а состоянием функции глаза. scanned by К. А. А. 206 Кератоглобус — шаровидная ро­ говица. Причиной заболевания, так же как и при кератоконусе, является генетически обусловленная сла­ бость эластических свойств рогови­ цы. В отличие от кератоконуса рас­ тягиваются не центральные, а пери­ ферические отделы роговицы, по­ этому она увеличивается в размерах, выбухает и принимает форму шара. Глубина передней камеры увеличи­ вается и может достигать 8—10 мм. Внезапное появление отека всей ро­ говицы называют острым кератоглобусом, или водянкой роговицы (рис. 11.5). Кератоглобус проявляется в дет­ ском возрасте, может сочетаться с другими изменениями в глазу и об­ щей патологией, например с синдро­ мом синих склер (Ван-дер-Хуве). включающим тугоухость и ломкость костей. По мере прогрессирования про­ цесса постепенно увеличиваются кривизна роговицы и общая длина глазного яблока, усиливается реф­ ракция глаза, повышается степень близорукости и астигматизма. В на­ чальных стадиях эффективна очко­ вая и контактная коррекция остроты зрения. При значительном растяжении ро­ говицы и наличии неправильного ас­ тигматизма не удается подобрать удовлетворительную коррекцию, по­ этому решают вопрос о хирургиче­ ском лечении. Сквозную субтотальную кератопластику при кератоглобусе выполнить значительно слож­ нее, чем при кератоконусе, из-за рез­ кого истончения периферического отдела роговицы, где производят фиксацию донорского транспланта­ та. Операция дает хороший резуль­ тат, если родители помогут ребенку в послеоперационном периоде в тече­ ние года соблюдать осторожность при движении, избегать случайных травм. 11.3. Заболевания роговицы В связи с тем что роговица является частью наружной капсулы глаза, она подвергается воздействию всех небла­ гоприятных факторов внешней сре­ ды. Особенностями строения, анастомозирования и иннервации краевой петлистой сети сосудов вокруг рого­ вицы объясняется ее быстрая ответ­ ная реакция на развитие патологиче­ ского процесса в склере, конъюнкти­ ве, радужке и цилиарном теле. В конъюнктивальной полости, сооб­ щающейся через слезные пути с по­ лостью носа, всегда содержится мик­ рофлора. Достаточно малейшей трав­ мы эпителия роговицы, чтобы откры­ лись входные ворота для инфекции. Роговица легко вовлекается в пато­ логический процесс и медленно выхо­ дит из него, так как она не имеет со­ судов. Все обменные процессы в рогови­ це замедлены. Среди разнообразных видов пато­ логии роговицы основное место за­ нимают воспалительные заболева­ ния (кератиты) и дистрофии. Кроме того, роговица подвергается травмам и ожогам. Опухоли роговицы разви­ ваются редко (см. главы 20, 23). 207 scanned by К. А. А. Согласно данным статистики, из всех больных, приходящих на амбу­ латорный прием, у каждого четвер­ того имеется заболевание роговицы. Социальное значение болезней рого­ вицы объясняется не только высокой частотой развития, но и длительно­ стью лечения, частыми рецидивами, а также снижением остроты зрения. Болезни роговицы являются одной из главных причин слепоты и слабовидения. Для диагностики патологии рого­ вицы используют метод наружного осмотра, бокового освещения. Мак­ симальную информацию о локализа­ ции очага воспаления, глубине его залегания, характере инфильтрации и реакции наружных тканей можно получить при исследовании светово­ го среза роговицы при биомикроско­ пии с достаточным увеличением. Важное значение имеет исследова­ ние чувствительности роговицы. Причина поражения роговицы мо­ жет быть внутри организма. Ее нуж­ но установить, и тогда лечение, на­ правленное на устранение причины заболевания, в сочетании с местной терапией будет максимально эффек­ тивным. 11.3.1. Воспалительные заболевания роговицы — кератиты Особенностями строения рогови­ цы и отсутствием сосудов объясняет­ ся наличие общих субъективных и объективных симптомов при разви­ тии в ней воспалительных процессов разной этиологии как экзогенного, так и эндогенного происхождения. В ответ на любое раздражение роговицы появляется характерная триада субъ­ ективных симптомов — светобоязнь, слезотечение и блефароспазм, к кото­ рым часто присоединяется ощущение инородного тела под веком. Все это обозначается как роговичный синдром, являющийся важным защитным меха­ низмом глаза, в котором благодаря Глубокая Рис. 11.6. Разновидности инъекции сосудов переднего отрезка глаза и неоваскуляризации роговицы. а — виды инъекции сосудов переднего отрезка глаза; б — виды неоваскуляризации роговицы. С/южной иннервации участвуют веки и слезная железа. В том случае, если раздражение роговицы вызвано попавшей сорин­ кой, то слезная жидкость смывает инородное тело, очищает рану и де­ зинфицирует ее благодаря лизоциму, содержащемуся в этой жидкости. После удаления инородного тела прекращается слезотечение, умень­ шается светобоязнь, но может оста­ 208 ваться ощущение инородного тела, если есть дефект эпителия. Любая шероховатость поверхности рогови­ цы ощущается как инородное тело под веком. Жалобы на боли в глазу появляют­ ся при эрозировании поверхности роговицы. Они могут иррадиировать по всей половине головы. К объективным симптомам кера­ тита относятся покраснение глаза Рис. 11.7. Кератит. а — триада симптомов: светобоязнь, слезотечение и блефароспазм; б — гнойный инфильтрат в роговице, смешанная инъекция сосудов глазного яблока, гипопион. (перикорнеальная инъекция сосудов), воспалительная инфильтрация (очаго­ вая или диффузная), изменение всех свойств роговицы в зоне воспаления и врастание новообразованных сосу­ дов. . Перикорнеальная инъекция сосу­ дов — ранний и постоянный сим­ птом воспаления роговицы, обуслов­ ленный раздражением глубоких со­ судов краевой петлистой сети. Она проявляется в виде розово-синюшного венчика вокруг роговицы. По­ краснение всегда диффузное. От­ дельные сосуды не просматриваются даже при биомикроскопии. В зави­ симости от величины очага воспале­ ния перикорнеальная инъекция со­ судов может окружать роговицу со всех сторон или проявляться только в секторе поражения роговицы. В тя­ желых случаях она приобретает си­ не-фиолетовую окраску (рис. 11.6). К перикорнеальной инъекции может присоединиться раздражение конъ­ юнктивальных сосудов, тогда возни­ кает смешанная гиперемия сосудов глазного яблока. Первая стадия воспалительного процесса в роговице начинается с клеточной инфильтрации и чаше имеет очаговый характер. Инфильт­ раты могут располагаться на любом участке и на разной глубине. Они 14 - 6724 209 могут иметь правильные округлые очертания в виде точек, монеток, форму диска или веточки дерева ли­ бо любую другую форму. В острой фазе воспаления границы очага все­ гда нечеткие из-за отека окружаю­ щих тканей. Цвет инфильтрата зави­ сит от его клеточного состава. При малой инфильтрации лейкоцитами очаг имеет серый цвет. В тех случаях, когда гнойная инфильтрация усили­ вается, очаг приобретает желтоватый оттенок или желтую окраску (рис. 11.7). В норме роговица гладкая, блестя­ щая, прозрачная, сферичная и высоко­ чувствительная. В зоне очага воспа­ ления изменяются все свойства рого­ вицы: поверхность становится не­ ровной, шереховатой вследствие вздутия и слущивания эпителия, пропадает зеркальный блеск, нару­ шается прозрачность. В процессе рубцевания крупных дефектов рого­ вицы утрачивается сферичность по­ верхности. Чувствительность рого­ вицы может снижаться, вплоть до полного отсутствия. Повышение чувствительности отмечается редко, в основном при токсико-аллергических заболеваниях. Изменение чув­ ствительности роговицы может от­ мечаться не только в больном, но и в парном глазу. Рис. 11.8. Кератит. Дефект эпителия окрашен колларголом в коричневый цвет. Через несколько дней от начала воспаления в сторону инфильтрата врастают сосуды. На первом этапе они играют положительную роль, так как способствуют заживлению роговицы, однако впоследствии, несмотря на то что сосуды частич­ но запустевают, они приводят к значительному снижению остроты зрения. При поверхностно распо­ ложенных инфильтратах яркокрасные сосуды конъюнктивы пе­ реходят границу лимба, древовид­ но ветвятся и направляются к ин­ фильтрату под покровом эпителия (см. рис. 11.6, б). При биомикро­ скопии в них виден ток крови. Это — поверхностная неовакуляризация. Воспалительные процессы, глубо­ ко проникающие в ткани рогови­ цы, сопровождаются врастанием склеральных и эписклеральных со­ судов. Это — глубокая неоваскуляри­ зация роговицы. Она имеет харак­ терные признаки. Глубокие сосуды проходят в средних и глубоких сло­ ях стромы, с трудом пробираются между роговичными пластинами, не ветвятся, имеют вид щеточки или параллельно идущих ниточек. Яркость окраски и рисунка сосудов затушевывается толстым слоем отечных роговичных пластин, рас­ положенных над ними. В некоторых случаях врастают по­ верхностные и глубокие сосуды — 210 scanned by К. А. А. смешанная неоваскуляризация рого­ вицы. Вторая стадия воспалительного процесса в роговице — некроз тка­ ней в центральной части инфильтра­ та, эрозирование и изъязвление по­ верхности. Течение процесса в этой стадии зависит от его этиологии, па­ тогенности возбудителя, общего со­ стояния организма, проводимого ле­ чения и других факторов. В патоге­ незе кератитов важное значение име­ ет состояние общего и местного им­ мунитета. В одних случаях язва рого­ вицы может ограничиваться зоной первичного поражения, в других — быстро распространяется в глубину и ширину и за несколько часов может расплавить всю роговицу. Дно язвы может быть чистым или покрыто гнойным экссудатом, края язвы — ровными или набухшими, инфильт­ рированными. Наличие одного под­ рытого края с нависающим козырь­ ком свидетельствует о прогрессиро­ вании процесса в данном направ­ лении. По мере отторжения некротиче­ ских масс очищаются дно и края яз­ вы, наступает период регрессии, вос­ палительный процесс переходит в третью стадию: усиливается неова­ скуляризация роговицы, края язвы сглаживаются, дно начинает выпол­ няться белесой рубцовой тканью. Появление зеркального блеска сви­ детельствует о начале процесса эпителизации. Если нет уверенности в том, что эпителизация завершилась, на роговицу наносят каплю коллар­ гола или флюоресцеина: дефекты эпителия приобретут коричневый или оранжевый цвет (рис. 11.8). Ко­ гда дефект полностью покрывается эпителием, лечебный режим посте­ пенно сокращают. Исходы кератитов неодинаковы. Существенное значение имеет глу­ бина распространения воспалитель­ ного процесса. Поверхностные эро­ зии и инфильтраты, не доходящие до боуменовой оболочки, заживают, не оставляя следа. После заживления Рис. 11.9. Виды помутнений роговицы. а — облачко; б — пятно; в — бельмо. / более глубоких инфильтратов обра­ зуются дефекты в виде фасеток раз­ ной величины и глубины. Дно их за­ крывается соединительнотканным рубцом разной степени плотности и глубины залегания. От локализации рубца зависит острота зрения. Любое помутнение в периферическом отде­ ле роговицы не оказывает влияния на остроту зрения и является лишь косметическим дефектом. Централь­ но расположенные рубцы всегда вы­ зывают снижение зрения. Различают три вида помутнений: облачко, пят­ но и бельмо. Облачко (nubecula) — тонкое полу­ прозрачное ограниченное помутне­ ние сероватого цвета, не видимое не­ вооруженным глазом. Однако при расположении облачка точно по цен­ тру роговицы зрение незначительно ухудшается (рис. 11.9, а). Пятно (macula) — более плотное ограниченное помутнение беловато­ го цвета. Его видно при наружном осмотре. Такое помутнение приво- . 7 ^ !' в дит к значительному снижению ост­ роты зрения (рис. 11.9, б). ' Бельмо (leucoma) — плотный тол­ стый непрозрачный рубец роговицы белого цвета. Он вызывает резкое снижение остроты зрения вплоть до полной утраты предметного зрения в зависимости от размеров бельма и соотношения его с площадью зрачка (рис. 11.9, в). Глубокие язвы способны распла­ вить роговицу вплоть до внутренней эластической мембраны. Она остает­ ся прозрачной, но под действием внутриглазного давления выбухает вперед в виде пузырька (descemetocele; рис. 11 10). Такая грыжа дес­ цеметовой оболочки не только явля­ ется помехой для зрения, но и несет угрозу перфорации роговицы. Про­ бодение язвы обычно завершается образованием грубого бельма, сра­ щенного с радужкой (leucoma corne­ ae adherens). При истечении внутри­ глазной жидкости радужка смещает­ • грибковые гиллез). (актиномикоз, аспер- В группу эндогенных кератитов от­ носят: • • Рис. 11.10. Десцеметоцеле. • нирует его. Передняя камера при этом сокращается или отсутствует. Сращения радужки с роговицей на­ зывают передними синехиями. Впо­ следствии они могут послужить при­ чиной развития вторичной глауко­ мы. Если произошло ущемление ра­ дужки в перфорационном отверстии, она может мешать формированию плотного рубца, в результате чего об­ разуется фистула роговой оболочки (рис. 11.11). Под действием повышенного внутриглазного давления истончен­ ные бельма, спаянные с радужной, могут растягиваться, образуя выпя­ чивания над поверхностью роговицы (рис. 11.12) — стафиломы (staphylo­ ma corneae). Последствия кератитов становятся еще более тяжелыми, если воспали­ тельный процесс переходит на скле­ ру, радужку и цилиарное тело. Классификация кератитов. Извест­ но большое количество этиологиче­ ских факторов возникновения кера­ титов. Выделяют две основные груп­ пы кератитов — экзогенные и эндо­ генные. К экзогенным относят: • • инфекционные, вызванные спе­ цифическими инфекциями (сифи­ лис, туберкулез, бруцеллез, маля­ рия, лепра и др.); вирусные (герпетические, эпиде­ мический кератоконъюнктивит, коревые, оспенные); нейрогенные (нейропаралитический, рецидивирующая эрозия ро­ говицы); авитаминозные и гиповитаминозные; невыясненной этиологии (розацеа-кератит, рецидивирующая эрозия, нитчатый кератит). Диагностика кератита в большин­ стве случаев не вызывает затрудне­ ний. Роговица доступна осмотру, по­ этому не требуются сложные иссле- Рис. 11.11. Фистула роговицы. • бактериальные, в том числе посттравматические и связанные с за­ болеваниями придатков глаза (конъюнктивы, век и слезных ор­ ганов); • вирусные (аденовирусный эпи­ демический кератоконъюнктивит, трахоматозный паннус; см. главу 9); 212 scanned by К. А. А. Рис. 11.12. Стафиломы роговицы. разлитой или локальной, распола­ дования, к тому же при кератите гается преимущественно в глубо­ имеются характерные субъективные и объективные симптомы. Значи­ ких слоях. Поверхностные слои не тельно сложнее определить этиоло­ изъязвляются. Такие кератиты на­ гию процесса. С этой целью исполь­ зывают глубокими. зуют специальные лабораторные ме­ При поверхностных кератитах с тоды, чтобы подтвердить или исклю­ открытой, эрозированной поверхно­ чить причину воспалительного про­ стью всегда требуется экстренная щмощь. цесса, установленную на основании особенностей клинического течения кератита. Перикорнеальная инъекция сосу­ 11.3.1.1. Экзогенные дов в сочетании с роговичным син­ (поверхностные) кератиты дромом всегда указывает на наличие воспаления в переднем отрезке глаза. Бактериальный кератиты обычно Необходимо провести дифференци­ проявляются в виде ползучей язвы. альную диагностику между керати­ Чаще всего ее вызывает пневмококк, том и иридоциклитом. Если в рого­ иногда — стрептококки и стафило­ вице нет помутнений, она гладкая, кокки, содержащиеся в застойном блестящая, сферичная и не наруше­ содержимом слезного мешка и конъ­ юнктивальной полости. Непосредст­ на ее чувствительность, кератит ис­ венным провоцирующим фактором ключают. Труднее разобраться, если в этом глазу уже был кератит. Старое обычно бывает травма — внедрение помутнение отличается от свежего инородного тела, случайные царапи­ очага воспаления тем, что оно имеет ны веткой дерева, листом бумаги, выпавшей ресницей. Часто неболь­ четкие границы, не выбухает, а, на­ шие повреждения остаются незаме­ оборот, может быть тоньше окру­ жающих участков роговицы, имеет ченными. Для внедрения кокковой флоры достаточно минимальных гладкую, блестящую поверхность, входных ворот. пронизано вялыми, полузапустевшими Болезнь начинается остро: появ­ сосудами, отсутствует перикорне­ ляются слезотечение, светобоязнь, альная инъекция сосудов. больной не может самостоятельно Важным дифференциально-диагностическим симптомом керати­ открыть глаз, беспокоят сильные бо­ та является снижение чувствитель­ ли в глазу. При осмотре выявляют ности в здоровых участках рогови­ * перикорнеальную инъекцию сосу­ цы и в парном глазу. Это свидетель­ дов, желтоватый инфильтрат в рого­ ствует о наличии герпетического вице. После его распада образуется или нейрогенного кератита. Для язва, склонная к распространению. кератитов, вызванных различными В то время как один ее край эпителизируется, другой остается ин­ экзогенными факторами, характер­ фильтрированным, подрытым в виде но острое начало с обязательным кармана (рис. 11.13). За несколько поражением поверхностных слоев дней язва может занять значитель­ роговицы, некрозом инфильтрата, ную площадь роговицы. В воспали­ образованием эрозий и язв рогови­ тельный процесс быстро вовлекают­ цы разной глубины и протяженно­ ся радужка и цилиарное тело, усили­ сти, поэтому экзогенные кератиты ваются боль в глазу и перикорнеаль­ в некоторых классификациях на­ зывают поверхностными. В отли­ ная инъекция, появляются симпто­ мы, характерные для иридоциклита. чие от экзогенных эндогенные вос­ Ползучая язва часто сопровождается паления роговицы характеризуют­ образованием гипопиона — осадка ся более вялым и длительным тече­ гноя в передней камере с ровной гонием. Инфильтрация может быть scanned by К. А. А. Рис. 11.13. Ползучая язва роговицы. Подрытый прогрессирующий край на­ правлен книзу. Снизу в роговицу входят новообразованные сосуды. Рис. 11.14. Язва роговицы. Гипопион. ризонтальной линией (рис. 11.14). Наличие фибрина во влаге передней камеры приводит к склеиванию ра­ дужки с хрусталиком. Воспалитель­ ный процесс ''ползет" не только по поверхности, но и вглубь вплоть до десцеметовой оболочки, которая дольше всего противостоит литическому действию микробных фермен­ тов. Нередко образуется десцеметоцеле, а затем и перфорация рогови­ цы. Возбудитель ползучей язвы про­ никает в переднюю камеру, сущест­ венно осложняя течение воспали­ тельного процесса. В ослабленном организме и при недостаточном ле­ чении микробы проникают в задний отдел глаза, вызывая очаговое или разлитое гнойное воспаление в стек­ ловидном теле (эндофтальмит) или расплавление всех оболочек глаза (панофтальмит, см. главу 23). При появлении очагов инфекции в стек­ ловидном теле показано срочное удаление гнойного содержимого из полости глаза (витрэктомия) с про­ мыванием ее антибиотиками, что по­ зволяет сохранить глаз как космети­ ческий орган, а иногда и остаточное зрение. В тех случаях, когда после перфо­ рации роговицы воспалительный процесс стихает, начинает формиро­ ваться грубое бельмо роговицы, обычно сращенное с радужкой. При ползучей язве долго отсутст­ вуют врастающие сосуды. С появле­ нием неоваскуляризации процесс рубцевания идет быстрее. Профилактику экзогенного кера­ тита необходимо проводить при лю­ бой, даже незначительной травме ро­ говицы: попала соринка, ресница, случайная легкая царапина. Для того чтобы эрозия роговицы не стала вход­ ными воротами для инфекции, доста­ точно закапать в глаз любые анти­ бактериальные глазные капли 2—3 раза в день, а на ночь положить за ве­ ко глазную мазь с антибиотиками. Так же следует поступить, оказывая первую помощь пациенту, у которо­ го выявлен поверхностный кератит, только инстилляции антибактери­ альных капель нужно проводить ка­ ждый час, до тех пор, пока больной не попадет на прием к специалисту. Если диагноз кератита поставлен на приеме у врача-окулиста, сначала бе­ рут мазок содержимого конъюнкти­ вальной полости или соскоб с по­ верхности роговичной язвы, чтобы выявить возбудителя заболевания и определить его чувствительность к антибактериальным препаратам, за­ тем назначают лечение, направлен­ ное на подавление инфекции и вос­ палительной инфильтрации, улуч­ шение трофики роговицы. Для по­ давления инфекции используют ан­ тибиотики: левомицетин, неомицин, канамицин (капли и мазь), ципро- 214 scanned by К. А. А. мед, окацин. Выбор противомикробных препаратов и их сочетание зави­ сят от вида возбудителя и его чувст­ вительности к лекарственным сред­ ствам. В тяжелых случаях сульфанил­ амидные препараты и антибиотики вводят под конъюнктиву или парабульбарно, соблюдая рекомендован­ ные дозировки. С целью профилактики иридоциклита назначают инстилляции мидриатиков. Частота их закапывания индивидуальна и зависит от выра­ женности воспалительной инфильт­ рации и реакции зрачка. Стероидные препараты назначают местно в период рассасывания вос­ палительных инфильтратов после то­ го, как эпителизируется поверхность язвы. В это время эффективны пре­ параты, содержащие антибиотик широкого спектра действия и глкжокортикоид (гаразон). Наряду с этими препаратами применяют ингибито­ ры протеолиза, иммунокорректоры, ^йтигистаминные и витаминные препараты местно и внутрь, а также средства, улучшающие трофику и процесс эпителизации роговицы (баларпан, тауфон, солкосерии, актовегин, карнозин, этаден и др.). Бактериальные кератиты чаще всего заканчиваются формировани­ ем более или менее плотного бельма в роговице. При центральном распо­ ложении помутнения проводят вос­ становительное хирургическое лече­ ние не ранее чем через год после сти­ хания воспалительного процесса. Краевые кератиты возникают при воспалительных заболеваниях век, конъюнктивы и мейбомиевых желез. Непосредственным толчком к разви­ тию воспаления в роговице может быть микротравма или разрушающее действие токсинов конъюнктиваль­ ного секрета. Существует предполо­ жение, что краевые инфильтраты и язвы возникают из-за нарушения питания роговицы (особенно у по­ жилых людей) вследствие сдавления краевой петлистой сети валиком 215 scanned by К. А. А. отечной конъюнктивы глазного яб­ лока. При затянувшихся конъюнктиви­ тах по краю роговицы сначала появ­ ляются едва заметные серые точки, которые быстро превращаются в узелки. При своевременном лечении они быстро рассасываются, не остав­ ляя следа. В других случаях узелки сливаются в сплошной краевой по­ лулунный инфильтрат, склонный к изъязвлению. Краевые язвы характе­ ризуются обильной неоваскуляризацией от сосудов краевой петлистой сети, но, несмотря на это, они долго не заживают. После рубцевания ино­ гда остаются довольно грубые помут­ нения, но они не оказывают влияния на функции глаза. Лечение должно быть направлено на устранение причины заболевания, в остальном оно такое же, как при других язвах роговицы. Грибковые кератиты развиваются редко, их вызывают плесневые, лу­ чистые и дрожжевые грибы. Зараже­ ние происходит после незначитель­ ных повреждений роговицы, чаще в сельской местности. Возможен пере­ нос фибов из кожных очагов в глаз. Первые симптомы появляются быст­ ро — уже на 2—3-й день после трав­ мы. Воспалительный очаг чаще ло­ кализуется в поверхностных слоях. В глубокие слои грибы могут про­ никнуть вместе с ранящим предме­ том. Если инородное тело в течение длительного периода времени оста­ ется в роговице, может развиться ползучая язва со всеми свойственны­ ми ей симптомами и последствиями. В клинической картине грибковых поражений роговицы отмечаются ха­ рактерные особенности. Уже на ос­ новании внешнего вида инфильтрата можно предположить грибковую природу заболевания. Субъективные симптомы и перикорнеальная инъ­ екция сосудов выражены слабо при наличии довольно большого очага поражения в роговице. Характерна белая или желтоватая окраска очага воспаления, имеющего четкие грани­ цы. Поверхность его сухая, зона ин­ фильтрации похожа на солевой инкрустат, иногда она бугристая или тво­ рожистая, как будто состоит из кру­ пинок и слегка выступает над поверх­ ностью роговицы. Очаг обычно окру­ жен ограничительным валиком ин­ фильтрации. Клиническая картина может быть как бы застывшей в те­ чение нескольких дней или даже 1 — 2 нед. Однако изменения постепенно нарастают. Валик инфильтрации во­ круг очага начинает разрушаться, ткань роговицы некротизируется. В это время весь белый сухого вида очаг может отделиться самостоятель­ но или легко снимается скребцом. Под ним открывается углубление, которое медленно эпителизируется, а впоследствии замешается бельмом. Для грибковых кератитов характерно отсутствие неоваскуляризации. Пол­ зучие язвы грибковой природы обычно сочетаются с гипопионом. Возможны и перфорации роговицы с образованием грубого бельма, сра­ щенного с радужкой, хотя это неха­ рактерно для грибкового кератита. В материале, полученном из очага вос­ паления, при микроскопическом ис­ следовании обнаруживают плотное переплетение нитей плесневого или друзы лучистого гриба. Несмотря на то что в типичных случаях клиническая картина гриб­ кового кератита имеет довольно за­ метные особенности, достоверная этиологическая диагностика не все­ гда бывает простой, так как наряду с характерными наблюдаются и другие проявления грибкового кератита. Кроме того, фибы могут осложнить течение бактериального кератита в некротической стадии воспаления. Они хорошо размножаются в тканях, в которых слабо выражены окисли­ тельные процессы. В связи с этим при всех торпидно протекающих ке­ ратитах необходимо провести иссле­ дование некротического материала на наличие грибов. При подозрении на фибковый кератит стероиды не применяют, так как они активизиру­ 216 scanned by К. А. А. ют рост грибов.Творожистый цен­ тральный участок в очаге воспаления удаляют скребцом, очищают дно и края острой ложечкой, затем туши­ руют 5 % спиртовым раствором йода. Удаленный материал подвергают ис­ следованию. При лечении фибковых кератитов назначают внутрь интраконазол или кетоконазол, нистатин или другие препараты, к которым чувствителен конкретный вид фибов. Местно ис­ пользуют инстилляции амфотерицина, нистатина, сульфадимизина и актинолизата (при актиномикозе). Ин­ траконазол назначают по 200 мг внутрь 1 раз в сутки в течение 21 дня. С целью предотвращения развития побочной инфекции применяют сульфаниламиды в каплях, глазные мази с антибиотиками. При длитель­ ном упорном течении фибковых ке­ ратитов с расположением очага вос­ паления в центральном отделе рого­ вицы показана лечебная послойная кератопластика. 11.3.1.2. Эндогенные (глубокие) кератиты Паренхиматозный кератит при вро­ жденном сифилисе расценивают как позднее проявление общего заболе­ вания. Кератит обычно развивается в возрасте от 6 до 20 лет, но известны случаи возникновения типичного паренхиматозного кератита и в ран­ нем детстве, и в зрелом возрасте. В течение длительного периода време­ ни глубокий стромальный кератит считали проявлением туберкулеза, и только с появлением методов серо­ логической диагностики было уста­ новлено, что причина заболевания — врожденный сифилис. Почти у всех больных паренхиматозным керати­ том (80—100 %) реакция Вассермана положительная. В настоящее время полную триаду симптомов врожден­ ного сифилиса (паренхиматозный кератит, изменение передних зубов и глухота; обнаруживают редко, но всегда, кроме болезни глаз, выявля­ ют какие-либо другие проявления основного заболевания: изменение костей черепа, носа, дряблость и складчатость кожи лица, гуммозные остеомиелиты, воспаления коленных суставов. Что касается патогенеза этого за­ болевания, он также достаточно сложен. Известно, что основным звеном патогенеза сифилитического воспаления является васкулит, а в роговице нет сосудов. В настоящее время точно установлено, что па­ ренхиматозный кератит у плода и новорожденного вызывают спиро­ хеты, проникшие в роговицу в пе­ риод внутриутробного развития, ко­ гда в ней имелись сосуды. Другой патогенез у позднего врожденного стромального кератита, развиваю­ щегося уже при отсутствии сосудов: это анафилактическая реакция ро­ говицы. В конце периода внутриутробного развития, когда редуцируются сосур!ьi, происходит сенсибилизация тка­ ни роговицы к продуктам распада спирохет. Вследствие этого в первые два десятилетия жизни при активи­ зации врожденного сифилиса, когда • в крови повышена концентрация продуктов распада спирохет, любой провоцирующий фактор (травма, простудные заболевания) приводит к развитию анафилактической реак­ ции в роговице. Существуют и дру­ гие данные, свидетельствующие о том, что сифилитический кератит вызывается особой формой фильт­ рующихся спирохет. Воспалительный процесс начина­ ется с появления малозаметных то­ чечных очагов в периферическом от­ деле роговицы, чаще в верхнем сек­ торе. Субъективные симптомы и перикорнеальная инъекция сосудов выражены слабо. Количество ин­ фильтратов постепенно увеличивает­ ся, они могут занимать всю рогови­ цу. При наружном осмотре роговица кажется диффузно мутной, наподо­ бие матового стекла. При биомикро­ 217 scanned by К. А. А. скопии видно, что инфильтраты за­ легают глубоко, имеют неодинако­ вую форму (точки, пятна, полоски); располагаясь в разных слоях, они на­ кладываются друг на друга, вследст­ вие чего создается впечатление диф­ фузной мути. Поверхностные слои, как правило, не повреждаются, де­ фекты эпителия не образуются. Оп­ тический срез роговицы может быть утолщен почти в 2 раза. Выделяют 3 стадии течения воспа­ лительного процесса. Продолжи­ тельность периода начальной ин­ фильтрации 3—4 нед. Он сменяется стадией неоваскуляризации и рас­ пространения патологического про­ цесса по плошади роговицы. К пер­ вым инфильтратам подходят глубо­ кие сосуды, способствующие расса­ сыванию помутнений, а рядом с ни­ ми появляются новые очаги воспале­ ния, к которым тоже через 3—4 нед подходят щеточки глубоких сосудов. Таким образом процесс медленно распространяется от периферии к центру. Около лимба помутнения рассасываются, но увеличивается ко­ личество сосудов, идущих к новым очагам в центре. К концу этого пе­ риода вся роговица пронизана густой сетью глубоких сосудов. При этом может возникнуть и поверхностная неоваскуляризация. Во II стадии заболевания обычно появляются симптомы иридоциклита, усиливается перикорнеальная инъекция сосудов, стушевывается рисунок радужки, сокращается зра­ чок, появляются преципитаты, кото­ рые трудно рассмотреть за тенью ин­ фильтратов роговицы. Прогрессирование заболевания продолжается 2—3 мес, затем насту­ пает III стадия — период регрессии, длительность которого 1—2 года. В течение этого периода, начиная с пе­ риферии, роговица становится про­ зрачной, запустевает и исчезает часть сосудов, однако острота зрения дол­ го не восстанавливается, так как центральный отдел очищается в по­ следнюю очередь. После перенесенного паренхима­ тозного кератита в строме роговицы на всю жизнь остаются следы запус­ тевших и отдельные полузапустевшие сосуды, очаги атрофии в радуж­ ке и хориоидее. У большинства па­ циентов острота зрения восстанавли­ вается до 0,4—1,0, они могут читать и работать. При выявлении у ребенка парен­ химатозного кератита необходима консультация венеролога не только ребенку, но и членам его семьи. Паренхиматозный кератит при приобретенном сифилисе. Заболева­ ние развивается крайне редко, быва­ ет односторонним со слабовыраженными симптомами. Васкуляризация роговицы и ирит обычно отсутству­ ют. Восстановительный процесс мо­ жет стихнуть, не оставив следов. Дифференциальную диагностику про­ водят с диффузным туберкулезным кератитом. Гуммозный кератит — это очаговая форма воспаления, редко наблюдаю­ щаяся при приобретенном сифили­ се. Гумма всегда располагается в глу­ боких слоях. Процесс осложняется притом или иридоциклитом. При распаде очага может образоваться яз­ ва роговицы. Эту форму кератита не­ обходимо дифференцировать от глу­ бокого очагового туберкулезного ке­ ратита. Лечение проводят совместно вене­ ролог и офтальмолог, так как основ­ ным заболеванием и причиной воз­ никновения кератита является сифи­ лис. Специфическое лечение не пре­ дотвращает развития паренхиматоз­ ного кератита на втором глазу, одна­ ко существенно снижает частоту ре­ цидивов. Больным назначают пени­ циллин, бициллин, новарсенол, миарсенол, бийохинол, осарсол, препа­ раты йода по имеющимся схемам, десенсибилизирующие и витамин­ ные препараты. Местное лечение направлено на рассасывание инфильтратов в рого­ вице, профилактику иридоциклита и случайных эрозий роговицы. Для 218 scanned by К. А. А. предотвращения развития иридо­ циклита назначают инстилляции мидриатиков 1 раз в день или через день под контролем расширения зрачка. При возникновении ирита количество инстилляций увеличива­ ют до 4—6 раз в день (1 % раствор атропина сульфата). Если образова­ лись спайки и зрачок не расширяет­ ся, используют электрофорез с атро­ пином, капли и турунды с адренали­ ном (1:1000). Хороший лечебный эф­ фект дают кортикостероиды (дексазон, дексаметазон) в виде подконъюнктивальных инъекций и инстил­ ляций. В связи с тем что лечение про­ водят в течение длительного периода времени (1—2 года), необходимо чере­ довать препараты в пределах одной группы лекарств и периодически отме­ нять их. Введение мидриатиков так­ же необходимо прекращать на не­ сколько дней. Если зрачок самостоя­ тельно не сокращается, применяют миотики. Как только зрачок сузился, его снова расширяют. Такую процеду­ ру называют гимнастикой радужки. Она предотвращает сращение обез­ движенного широкого зрачка с хруста­ ликом. В период регрессии назначают ка­ пли и мази, улучшающие трофику и предотвращающие образование эро­ зий роговицы. Туберкулезные кератиты. Туберку­ лезные кератиты могут развиваться в результате гематогенного метастазирования микобактерий туберкулеза или как туберкулезно-аллергическое заболевание. Гематогенные туберкулезные кера­ титы проявляются в трех формах — как диффузный, очаговый или склерозирующий кератит. Клиническая картина при этих формах воспаления имеет отличительные особенности. Диффузный кератит характеризу­ ется глубоким расположением ин­ фильтрации в глубоких слоях рого­ вицы. По внешним проявлениям он иногда может напоминать сифили­ тический паренхиматозный кератит, однако при биомикроскопии опре- а б Рис. 11.15. Исход диффузного туберкулезного кератита. а — бельмо роговицы; б — через полгода после кератопластики: прозрачный трансплантат ро­ говицы. дедяют симптомы, характерные для туберкулезного кератита. Среди диф­ фузной инфильтрации стромы отме­ чаются отдельные, не сливающиеся друг с другом довольно крупные жел­ товатые очаги. Воспалительный про­ цесс захватывает не всю роговицу: в центре или на периферии остаются н/пораженные участки. Новообразо­ ванные сосуды появляются поздно, через 2—4 мес. Они проходят в глу­ боких слоях, но, кроме этих сосудов, почти всегда имеется поверхностная неоваскуляризация. Поражается один глаз. Течение заболевания дли­ тельное, с периодическими обостре­ ниями. Воспаление заканчивается образованием грубого васкуляризированного бельма, для ликвидации которого требуется хирургическое лечение (рис. 11.15). Глубокий инфильтрат роговицы — это очаговый туберкулезный воспа­ лительный процесс. Один или не­ сколько очагов залегают в самых глу­ боких слоях роговицы, вблизи десцеметовой оболочки, вследствие чего она может собираться в складки. Васкуляризация незначительная. Новообразованные сосуды врастают в виде дорожки к очагу воспаления и имеют необычный для глубоких со­ судов вид — они ветвятся. Течение заболевания длительное, могут воз­ никать рецидивы. Очаговый и диф­ 219 scanned by К. А. А. фузный гематогенный туберкулез­ ный кератит почти всегда осложня­ ется иридоциклитом. Заживление очагового кератита сопровождается образованием бельма. Склерозирующий туберкулезный ке­ ратит развивается одновременно с воспалением склеры. Вначале около лимба появляются мелкие очаги ин­ фильтрации в глубоких слоях стро­ мы. Субъективные симптомы воспа­ ления и неоваскуляризация выраже­ ны слабо. По мере рассасывания очагов первой волны ближе к центру роговицы появляются новые очаги. Воспалительный процесс сохраняет­ ся в течение нескольких лет. Он мо­ жет развиваться по кругу со всех сто­ рон или только с одной стороны. По­ сле заживления очагов никогда не происходит полного просветления роговицы. Создается впечатление, что склера наползает на роговицу. В связи со значительной длительно­ стью заболевания и хроническим раздражением сосудов и нервных окончаний краевой петлистой сети роговицы, анастомозирующих с со­ судами большого артериального кру­ га радужки, склерозирующий кера­ тит всегда сопровождается иритом или иридоциклитом, нередко ослож­ няется вторичной глаукомой. Скле­ розирующий кератит может возни­ кать не только при туберкулезе, но также при сифилисе, ревматизме и подагре. Этиологическая диагностика лю­ бого туберкулезного метастатическо­ го кератита сложна. Даже выявление очагового туберкулезного процесса в легких не является доказательством туберкулезной природы заболевания глаз, так как одновременное разви­ тие очагового метастатического вос­ паления глаза и легких отмечается редко. Положительные туберкулино­ вые пробы Пирке и Манту свиде­ тельствуют об инфицировапности организма, но это не значит, что ке­ ратит тоже имеет туберкулезную этиологию. Причина развития вос­ паления в глазу может быть другой. С уверенностью утверждать, что ке­ ратит имеет туберкулезную природу можно только в том случае, если в ответ на подкожное введение малых доз туберкулина через 72 ч появляет­ ся очаговая ответная реакция в глазу (в роговице, радужке или хориоидее). Такая диагностика не совсем безопасна, но при отсутствии других способов установления этиологии кератита она очень важна. Только этиологическая терапия может спо­ собствовать уменьшению продолжи­ тельности лечения и предупредить рецидивы заболевания. Чем быстрее прекратится воспалительный про­ цесс в глазу, тем меньше осложнений возникнет в ходе заболевания и больше надежды на сохранение зре­ ния. Туберкулезно-аллергические (флик­ тенулезные, скрофулезные) керати­ ты — часто встречающаяся форма туберкулезных поражений роговицы у детей и взрослых. Большинство больных — дети и подростки. Характерным признаком туберку­ лезно-аллергического кератита явля­ ются мелкие (милиарные) или более крупные одиночные (солитарные) узел­ ковые высыпания на роговице, назы­ ваемые фликтенами, что в переводе означает "пузырек”. В настоящее вре­ мя известно, что фликтены в морфо­ логическом отношении являются 220 scanned by К. А. А. очагами инфильтрации роговицы лимфоцитами, плазматическими и эпителиоидными клетками. Количе­ ство и глубина залегания фликтен могут быть различными. Сероватые полупрозрачные возвышения снача­ ла возникают у лимба, затем появля­ ются новые узелки как на перифе­ рии, так и в центре роговицы. Фликтенулезные кератиты разви­ ваются на фоне туберкулеза легких или лимфатических узлов. Возникно­ вение специфических фликтен у лимба является подтверждением ди­ агноза туберкулеза. При морфологи­ ческом исследовании во фликтенах не обнаруживают микобактерии ту­ беркулеза. Воспалительный процесс является аллергической реакцией на циркулирующие в крови продукты рас­ пада микобактерий туберкулеза. Об­ щее ослабление организма, авитами­ ноз, гельминтозы могут выполнять роль факторов, способствующих раз­ витию воспаления. Триада субъективных роговичных симптомов (светобоязнь, слезотече­ ние, блефароспазм) резко выражена. Дети прячутся в темном углу, ложат­ ся лицом в подушку, без капельной анестезии не могут открыть глаза. Судорожное сжимание век и посто­ янное слезотечение вызывают отек и мацерацию кожи век и носа. Такая клиническая картина характерна для скрофулезного кератита. При объективном исследовании выявляют яркую перикорнеальную или смешанную инъекцию сосудов. К фликтенам всегда подходят веточ­ ки новообразованных поверхност­ ных сосудов. Под влиянием активно­ го специфического и противоаллер­ гического лечения фликтены могут рассосаться, оставив легкое помут­ нение в роговице, пронизанное полузапустевшими сосудами. Заболевание начинается остро, затем обычно принимает затяжное течение, характеризуется частым рецидивированием. Повторные ата­ ки протекают более вяло и длитель­ но. Очаги инфильтрации распада­ ются и превращаются в язвы. При наличии обильной неоваскуляризации дефекты эпителизируются до­ вольно быстро — за 3—7 дней. В ре­ зультате остаются глубокие ямки — фасетки, которые очень медленно выполняются соединительной тка­ нью. В осложненных случаях некроз стромы роговицы может достигать самых глубоких слоев. Известны слу­ чаи перфорации роговицы с выпаде­ нием радужки. У ослабленных людей распадающиеся фликтены могут сливаться, в результате чего образу­ ются обширные зоны некроза. При­ соединение грибковой или кокковой инфекции может привести к гибели глаза. В последние годы благодаря появ­ лению стероидных препаратов за­ тяжные формы заболевания наблю­ даются редко. Аллергическое тубер­ кулезное воспаление роговицы мо­ жет проявляться в виде атипичных форм — фасцикулярного кератита /или фликтенулезного паннуса. Фасцикулярный кератит (пучко­ видный кератит, "странствующая" фликтена) начинается с появления у лимба одной фликтены в сочетании с выраженной перикорнеалыюй инъекцией сосудов и триадой субъ­ ективных симптомов. После враста­ ния новообразованных сосудов вос­ палительная иифилырация посте­ пенно рассасывается у перифериче­ ского края и усиливается в централь­ ной части. Фликтена медленно пере­ мещается к центру, за ней тянется пучок новообразованных сосудов. Рыхлый приподнятый, прогресси­ рующий край инфильтрата не под­ вергается глубокому изъязвлению, однако течение воспалительного процесса длительное, часто рециди­ вирующее. Продвижение инфильт­ рата может продолжаться до тех пор, пока "странствующая" фликтена не достигнет противоположного края роговицы. Фликтенулезный паннус образуется при врастании большого количества поверхностных сосудов в роговицу. Они тянутся к узелкам воспаления и густо пронизывают всю поверхность роговицы, вследствие чего она ста­ новится темно-красной. В отличие от трахоматозного паннуса сосуды врастают со всех сторон, а не только сверху. Как и фликтенулезный кера­ тит, паннус характеризуется частым рецидивированием и формировани­ ем грубого васкуляризированнош бельма. Лечение: выбор режима общей те­ рапии туберкулеза осуществляет фтизиатр. Он определяет рациональ­ ную схему сочетания препаратов I и II рядов, длительность курса лече­ ния, срок проведения повторного курса с учетом иммунного статуса пациента, режим питания и необхо­ димость климатотерапии. Цель местного лечения — подав­ ление воспалительного процесса в глазу, предотвращение образования задних синехий, улучшение метабо­ лизма в ткани роговицы. В виде ин­ стилляций назначают 3 % раствор тубазида, 5 % раствор салюзида, стрептомицин-хлоркальциевый ком­ плекс (50 ООО ЕД в 1 мл дистиллиро­ ванной воды), гидрокортизон или дексаметазон. Для профилактики или лечения ирита и иридоциклита применяют мидриатики. Кратность инстилляций определяют в зависи­ мости от стадии воспалительного процесса. На ночь за веко заклады­ вают 5—10 % мазь ПАСК или вита­ минные мази, 20 % гель актовегин. Под конъюнктиву вводят дексазон, чередуя его с 5 % раствором салюзи­ да, через день или с другой частотой в разные периоды лечения. В стадии рубцевания уменьшают дозы проти­ вовоспалительных препаратов, про­ водят физиотерапию, применяют ви­ таминные препараты, ферменты (трипсин, фибринолизин) для расса­ сывания спаек. При лечении туберкулезно-аллер­ гических кератитов большое значе­ ние имеют десенсибилизирующая терапия, диета с ограничением по­ 221 scanned by К. А. А. требления углеводов и поваренной соли, климатолечение. Герпетические кератиты. Частота развития герпетических поражений глаза неуклонно повышается. Герпес является причиной развития керати­ та у 50 % взрослых больных и 70— 80 % у детей. Распространение гер­ песа в последние годы связывают с широким использованием стероид­ ных препаратов, а также с увеличе­ нием числа эпидемий гриппа, кото­ рые провоцируют вспышки вирус­ ных поражений глаз. Различают первичные и послепервичные герпетические воспалитель­ ные процессы в роговице. Первичными называют кератиты, развивающиеся при первой встрече ор­ ганизма с вирусом, когда в крови еще нет специфических антител. В первом полугодии жизни ребенок защищен от инфекции антителами, полученными от матери, поэтому инфицирование происходит в период от 6 мес до 5 лет. Первичный герпетический кера­ тит начинается остро, течет тяжело и длительно, нередко на фоне гриппа или других простудных заболеваний. Увеличиваются околоушные лимфа­ тические железы; развивается конъ­ юнктивит, а затем в роговице появ­ ляются беловатые очаги инфильтра­ ции или пузырьки, склонные к изъ­ язвлению. Резко выражен рогович­ ный синдром (светобоязнь, слезоте­ чение, блефароспазм), развивается обильная неоваскуляризация рого­ вицы, в патологический процесс мо­ гут вовлекаться радужка и цилиарное тело. Воспалительный процесс за­ вершается образованием грубого бельма роговицы. Для первичного герпеса характерно рецидивированпе воспаления по краю сформиро­ вавшегося рубца роговицы. Послепервичным герпетическим ке­ ратитом называют воспаление рого­ вицы у ранее инфицированного челове­ ка, у которого определяется слабый титр антигенов, когда нарушается равновесие между поселившимися в ор­ ганизме вирусами и уровнем антител. 222 Охлаждение, стрессы, ультрафиоле­ товое облучение, воспалительные процессы приводят к снижению со­ противляемости организма. Септи­ ческие очаги могут обнаруживаться и в других органах. Послепервичные кератиты имеют подострое течение, в патогенетическом плане представ­ ляют собой проявление хронической инфекционной болезни. Обычно они не сопровождаются конъюнкти­ витом. При снижении чувствитель­ ности роговицы светобоязнь и слезо­ течение выражены слабо, неоваску­ ляризация незначительная. Отмеча­ ется склонность к возникновению рецидивов. По характеру клинических прояв­ лений выделяют поверхностные и глубокие формы герпетического ке­ ратита. Поверхностные формы герпетиче­ ского кератита включают пузырько­ вый (везикулезный) герпес роговицы, древовидный, ландкартообразный и краевой кератиты. В клинической практике чаше всего приходится иметь дело с везикулезным и древо­ видным кератитом. Везикулезный герпес роговицы начи­ нается с появления резко выражен­ ных светобоязни, слезотечения, блефароспазма, ощущения инородного тела в глазу, которые обусловлены образованием на поверхности рого­ вицы мелких пузырьков в виде при­ поднятого эпителия. Пузырьки бы­ стро лопаются, оставляя после себя эрозированную поверхность. Зажив­ ление дефектов идет медленно, не­ редко они ннфнцируюгся кокковой флорой, что значительно осложняет течение заболевания. На месте эро­ зий возникают инфильтраты, они могут приобретать гнойный харак­ тер. При неосложненном течении после закрытия дефектов в роговице остаются нежные рубчики в виде об­ лачка, влияние которых на функцию глаза зависит от места их локализа­ ции. Древовидный кератит начинается, как и везикулезный, с появления пу- Рис. 11.16. Древовидный кератит зырьковых высыпаний. Они соеди­ няются и образуют причудливый ри­ сунок в виде веточки дерева в центре роговицы. При внимательном осмот­ ре на щелевой лампе можно увидеть / на конце каждого ответвления утол­ щение, или пузырек. Это характер­ ный признак герпетического керати­ та, позволяющий отличить его от другой, редко встречающейся древо­ видной патологии в роговице. Ха­ рактерный рисунок воспалительной инфильтрации объясняется распро­ странением вируса по ходу веточек субэпнтелиальных нервов роговицы. Заболевание вызывается не только вирусом простого герпеса, но и ви­ русом ветряной оспы (рис. 11.16). Древовидный кератит сопровож­ дается выраженным роговичным синдромом и невралгической болью в глазу. Перикорнеальная инъекция сосудов вначале локальная, затем может распространиться по окруж­ ности всей роговицы. Чувствитель­ ность роговицы на непораженных участках снижена. После слушивания эпителия образуются язвы. Ост­ рое начало заболевания сменяется вялым, упорным течением на протя­ жении 3—5 нед. Воспалительная ин­ фильтрация нередко захватывает не 223 только эпителиальный слой, но и пе­ реходит в поверхностные отделы стромы. Новообразованные сосуды появляются поздно, только в период эпителизации. У каждого третьего пациента возникает рецидив заболе­ вания, которое может осложниться иридоциклитом. Ландкартообразный герпетический кератит — это следствие перехода древовидного воспаления в широкую поверхностную язву с неровными краями; заболевание часто расцени­ вают как осложнение стероидной те­ рапии. Краевой герпетический кератит по клинической картине и течению схож с бактериальным краевым кера­ титом. Этиологическая диагностика базируется на результатах лаборатор­ ных исследований. Глубокие (стромальные) формы гер­ петических кератитов отличаются от поверхностных распространением воспа i и тельного процесса в глубоких слоях роговицы и вовлечением в него радужки и цилиарного тела. В неко­ торых случаях, наоборот, вначале по­ является герпетический иридоциклит, а затем в патологический про­ цесс вовлекается роговица. Инфек­ ция проникает в строму со стороны заднего эпителия роговицы. Этому способствуют массивные воспали­ тельные преципитаты, надолго при­ клеивающиеся к задней поверхно­ сти, парализующие обменную функ­ цию в центральном и нижнем отде­ лах роговицы. Воспалительный про­ цесс охватывает весь передний отдел глаза (кератоиридоциклит), характе­ ризуется тяжелым и длительным те­ чением. склонностью к рецидивам. При частых рецидивах возникает опасность поражения второго глаза. К глубоким герпетическим пора­ жениям роговицы относятся метагерпетический, дисковидный и диф­ фузный стромальный кератиты. Метагерпетический кератит на­ чинается как поверхностное древо­ видное воспаление, которое быстро переходит в глубокие слои стромы. В Рис. 11.17. кератита. Исход метагерпетического фазе распада инфильтратов образу­ ется обширная глубокая язва с не­ правильными очертаниями. На фоне незаживающего основного очага мо­ жет появиться новая инфильтрация вблизи язвы или по ее краю. Обна­ ружение древовидных очертаний в зоне воспалительной инфильтрации вокруг язвы подтверждает герпетиче­ скую природу воспаления. Новооб­ разованные сосуды в роговице появ­ ляются поздно — спустя 2—3 нед. Общая продолжительность заболева­ ния 2—3 мес, иногда больше (рис. 11.17). Открытая язвенная по­ верхность роговицы может вторично инфицироваться кокковой флорой, появляется гнойный налет, гипопи­ он, усиливается преципитация. При­ соединение кокковой инфекции больше характерно для рецидивов заболевания. Дисковидный герпетический кера­ тит развивается в центре роговицы в виде крупного бело-серого очага инфильтрации в глубоких слоях. Ро­ говица может быть утолщена в 2—3 раза. Поверхность ее обычно не изъ­ язвляется Дисковидный кератит всегда сочетается с иридоциклитом. Вследствие значительного помутне­ ния роговицы в центре и отечности ее периферических отделов трудно увидеть преципитаты и гиперемию радужки, оценить состояние зрачка. Роговичная триада симптомов и пе­ рикорнеальная инъекция сосудов выражены слабо. Воспалительный процесс течет вяло в течение не­ скольких месяцев без появления но­ вообразованных сосудов. Чувстви­ тельность роговицы резко снижена. Нередко снижается чувствитель­ ность роговицы и во втором, здоро­ вом, глазу. Когда отечность рогови­ цы уменьшается, можно увидеть складки десцеметовой оболочки. За­ болевание заканчивается образова­ нием грубого бельма (рис. 11.18), в котором в течение длительного вре­ мени сохраняются небольшие очаги воспаления при клинически спокой­ ном состоянии роговицы. Их можно обнаружить при гистологическом исследовании мутной роговицы, уда­ ленной во время кератопластики. При охлаждении, простудных забо­ леваниях такие очаги могут дать на­ чало рецидиву заболевания. Дисковидная форма поражения роговицы не является строго специ­ фичной для вируса герпеса, поэтому дифференциальную диагностику не­ обходимо проводить с инфекциями, вызываемыми аденовирусом, виру­ сом осповакцины, грибами, а также со специфическими бактериальны­ ми инфекциями (сифилис, тубер­ кулез). Глубокий диффузный герпетический кератит (интерстициальный кера- 224 Рис. 11.18. Исход дисковидного герпе­ тического кератита. тоиридоциклит) по клиническим проявлениям схож с дисковидным кератоиридоциклитом, отличаясь от него в основном тем, что воспали­ тельная инфильтрация не имеет чет­ ких округлых границ. Глубокое диф­ фузное поражение стромы роговицы может развиваться на фоне старых рубцов как рецидив герпетического кератоувеита, и тогда наблюдается атипичная картина поражения рого­ вицы. Диагностика герпетического ке­ ратита основывается главным образом на типичной клинической кар­ тине заболевания. Часть характер­ ных признаков выявляют уже в на­ чале заболевания, например пу­ зырьковые, древовидные высыпа­ ния, снижение чувствительности, связь с простудой и герпетическими очагами воспаления на других час­ тях тела. Некоторые особенности клинической картины проявляются слишком поздно: отсутствие неоваскуляризации в течение длительно­ го периода времени, затяжное тече­ ние воспалительного процесса, склонность к рецидивам. В связи с этим при атипичном течении кера­ тита используют лабораторные ме­ тоды диагностики. Для исследова­ ния берут соскоб эпителия конъ­ юнктивы и роговицы, а также слез­ ную жидкость. Наиболее информа­ тивной и быстрой в исполнении яв­ ляется методика обнаружения флюоресцирующих антител. Внутрикожную пробу с противогерпетической вакциной выполняют только при первичной встрече с вирусом. Очаговая аллергическая проба с противогерпетической вакциной является важным методом этиоло­ гической диагностики в атипичных случаях. Эта провокационная проба считается положительной, если в ответ на внутрикожное введение вакцины в слабых разведениях воз­ никает обострение воспалительного процесса, усиливаются боль и перикорнеальная инъекция сосудов, по­ являются свежие преципитаты. Ди­ scaqrjgd # 225 агностические пробы проводят с ос­ торожностью по строгим показа­ ниям. Лечение герпетического кератита комплексное и длительное. Оно на­ правлено на подавление жизнедея­ тельности вируса, улучшение трофи­ ческих процессов в роговице, уско­ рение эпителизации дефектов, повы­ шение местного и общего иммуни­ тета. Противовирусное лечение вклю­ чает химиотерапию, неспецифиче­ скую и специфическую иммунотера­ пию. В разных стадиях заболевания используют соответствующие ком­ бинации препаратов. В начале забо­ левания ежедневно производят час­ тые закапывания керецида, дезокси­ рибонуклеазы, закладывают мази с теброфеном, флореналем, бонафтоном, оксолином, зовиракс 3—4 раза в день. Каждые 5—10 дней препара­ ты меняют. Ацикловир принимают внутрь в течение 10 дней. Если забо­ левание глаза сочетается с герпети­ ческим воспалением другой локали­ зации, то продолжительность курса ле­ чения увеличивают до 1—2 мес. В слу­ чае развития тяжелых осложнений проводят внутривенные вливания ацикловира каждые 8 ч в течение 3— 5 дней. Это высокоактивный препа­ рат, но имеет узкий спектр действия, поэтому его используют против ви­ русов простого и опоясывающего герпеса. Одновременно с химиопрепарата­ ми применяют средства неспецифи­ ческого противовирусного действия — интерферон в каплях и субконъюнктивально, а также препараты, стиму­ лирующие выработку эндогенного интерферона (интерфероногены), пре­ пятствующие размножению вируса в клетке, — полудан (курсовая доза — 2000 ЕД), пирогенал в апирогенных дозах, продигиозан (3—5 внутримы­ шечных инъекций). При снижении иммунитета, хроническом и рециди­ вирующем течении заболевания на­ значают иммуностимуляторы — левамизол, тималин. Для специфиче- Рис. 11.19. Нейропаралитический кера­ тит. ской иммунотерапии используют че­ ловеческий иммуноглобулин и противогерпетическую вакцину. Для лечения различных форм ке­ ратитов разработаны оптимальные комбинации противовирусных средств и схемы их применения. Для очистки язвенных поверхно­ стей от некротических масс приме­ няют криозонд или лазеркоагуляцию. При длительно не заживающих герпетических кератитах производят пересадку роговицы с лечебной це­ лью. В тех случаях, когда присоединя­ ется бактериальная флора, дополни­ тельно назначают сульфаниламид­ ные препараты, антибиотики, несте­ роидные противовоспалительные средства в виде капель и мазей. Для профилактики и лечения сопутст­ вующих иритов и иридоциклитов ис­ пользуют мидриатики. Помимо основного противовирус­ ного лечения, назначают витамины и препараты, улучшающие трофику роговицы, а также при необходимо­ сти противоаллергические средства. Кортикостероидные препараты используют с большой осторожно­ стью только в стадии регрессии при глубоких стромальных кератитах, под постоянным контролем состоя­ ния эпителия роговицы и внутри­ глазного давления, так как они могут осложнять течение герпетического кератита, а в межприступном перио­ 226 де способствуют возникновению ре­ цидивов в связи с выраженным иммунодепрессивным действием. После окончания противовоспа­ лительного и симптоматического ле­ чения кератита, когда глаз полно­ стью успокоится, требуется восста­ новительное лечение — пересадка роговицы с оптической целью. Нейропаралитический кератит. За­ болевание развивается после пересече­ ния первой ветви тройничного нерва, иногда после инъекций в область гассерова узла или после его экстирпации. При некоторых инфекционных заболе­ ваниях блокируется проводимость первой ветви тройничного нерва. Вме­ сте с нарушением тактильной чувст­ вительности происходит изменение трофических процессов. Заболева­ ние роговицы может появляться не сразу, а спустя какое-то время. Клиническая картина нейропаралитического кератита имеет особен­ ности. Течение заболевания вначале бессимптомное, и его часто обнару­ живают случайно. Чувствительность роговицы отсутствует, поэтому нет характерного субъективного рого­ вичного синдрома: светобоязни, слезотечения и блефароспазма, ощущения инородного тела, не­ смотря на шероховатость поверхно­ сти роговицы. Парализованы все механизмы оповещения о начале патологического процесса. Отсутст­ вует и перикорнеальная инъекция сосудов. Вначале появляются изме­ нения в центральном отделе рогови­ цы: отечность поверхностных слоев, вздутость эпителия, который посте­ пенно слущивается, образуются эрозии, которые быстро сливаются в обширный дефект (рис. 11.19). Дно и края такого дефекта в течение длительного времени остаются чис­ тыми. Если присоединяется кокко­ вая флора, возникает мутная серо­ вато-белая или желтоватая ин­ фильтрация, формируется гнойная язва роговицы. Течение нейротрофических кера­ титов вялое и длительное. Лечение симптоматическое. Пре­ жде всего необходимо обеспечить за­ щиту пораженной роговицы от вы­ сыхания и попадания пыли с помо­ щью полугерметических очков. На­ значают препараты, улучшающие трофику роговицы и процессы реге­ нерации, а также защищающие ее от вторжения инфекции. Инстилляции лекарственных препаратов сочетают с закладыванием мазей и гелей за ве­ ко. Они дольше удерживают препа­ рат на поверхности роговицы и в то же время прикрывают обнаженную поверхность, облегчают эпителизацию. При наличии показаний, со­ гласно рекомендациям невропатоло­ га, проводят физиопроцедуры, сти­ мулирующие функцию симпатиче­ ских шейных узлов. В тех случаях, когда возникает уг­ роза перфорации роговицы, прибе­ гают к хирургической защите глаза — сшиванию век, при этом у внутрен­ него угла глаза оставляют щель для закапывания лекарственных препа/ ратов. Кератиты при гипо- и авитамино­ зах обусловлены нарушением об­ щих обменных процессов в организ­ ме. Они возникают вследствие по­ ступления недостаточного количе­ ства витаминов или плохого усвое­ ния отдельных групп витаминов. Поражение роговицы чаще всего от­ мечается при недостатке группы ви­ таминов А, В„ В2, С, РР, Е. Заболе­ вания роговицы развиваются на фо­ не тяжелой общей патологии орга­ низма, которая является следствием авитаминоза или, наоборот, затруд­ няет всасывание витаминов. Обыч­ но заболевают оба глаза. Выражен­ ность изменений в роговице зависит от степени недостаточности вита­ мина в организме при гиповитаминозах, а в крайне тяжелых случаях (авитаминозы) — от длительности заболевания и содержания других витаминов. Авитаминоз А вызывает изменения эпителиального слоя конъюнктивы и роговицы. В начальной стадии сни227 1C* б Рис. 11.20. Авитаминоз А. а — стадия прексероза роговицы; 6 — кератомаляция, перфорация роговицы жается чувствительность роговицы и медленно нарастают дистрофические изменения, исчезает нормальный блеск и влажность поверхности Она становится тусклой, возникают об­ лачковидные помутнения (рис. 11.20, а). Это стадия прексероза, которая сменяется эпителиальным ксерозом, т. е. ороговением эпителия. Вначале на конъюнктиве глазного яблока и роговице в пределах открытой глаз­ ной щели появляются ксеротические сухие бляшки, похожие на мелкие капли застывшего сала. Поверхност­ ные сухие клетки слущиваются, при этом возникают неприятные ощуще­ ния. В этой стадии при рациональ­ ном питании и лечении еще возмож­ но выздоровление с незначительной потерей функции глаза. Третья ста­ дия авитаминоза А — кератомаля- ция. Вся роговица становится мут­ ной. Изменения быстро переходят от поверхностных слоев к глубоким. Одновременно с распространением помутнения начинается процесс рас­ пада роговицы. В уголках глаз обиль­ ное отделяемое. Лечение, начатое в этой стадии, заканчивается грубым рубцеванием дефектов. Без лечения наступает прободение роговицы (рис. 11.20, б). В связи с отсутствием чувствительности роговицы распад ткани идет безболезненно. Лечение: полноценное питание с включением продуктов животного и растительного происхождения, бога­ тых витаминами А и каротином, мас­ ляный раствор ретинола ацетата внутрь или внутримышечно в суточ­ ной дозе 100 ООО ME и поливитамин­ ный комплекс. Местно: инстилляции сульфанил­ амидных препаратов 3—4 раза в день для профилактики инфицирования эрозированной поверхности; вита­ минные капли (цитраль и рибофла­ вин в чередовании), препараты, спо­ собствующие регенерации эпителия (ретинол, актовегин, баларпан, ры­ бий жир), кроме того, обязательны мази, содержащие витамины. Авитаминоз В, в роговице прояв­ ляется на фоне общих изменений в организме: полиневриты, потеря мышечного тонуса, дисфункция желудочно-кишечного тракта. Возни­ кают помутнения в центральном от­ деле роговицы, отек эпителия, затем развивается дисковидный кератит с упорным длительным течением и тяжелым исходом. Поверхностные слои роговицы инфицируются, некротизируются, возможно ее пробо­ дение. Уже в стадии развития дис­ ковидного кератита в патологиче­ ский процесс вовлекаются радужка и цилиарное тело, а затем и хориоидея. Лечение: рациональное питание с включением блюд из бобовых, зла­ ковых, печени, почек. Тиамина бро­ мид и поливитамины назначают в лечебных дозах. 228 scanned by К. A. A. Местное лечение зависит от ста­ дии заболевания. Общий подход та­ кой же, как при авитаминозе А. Авитаминоз В2 может вызвать по­ верхностный кератит с изъязвлени­ ем, но возможна и стромальная фор­ ма воспаления. Кератиты при авита­ минозе Bj характеризуются враста­ нием большого количества поверх­ ностных сосудов. Рациональное ле­ чение в стадии ранних проявлений приводит к выздоровлению. Заболе­ вание роговицы протекает на фоне себорейного дерматита, ангулярного стоматита, глоссита и других прояв­ лений авитаминоза В2. Лечение: полноценное питание с обязательным ежедневным включе­ нием в рацион молока, мяса, бобо­ вых; назначают препараты рибофла­ вина и поливитамины в лечебных до­ зах соответственно возрасту. Местное лечение симптоматиче­ ское. Применяют 0,02 % раствор ри­ бофлавина в каплях. Общий прин­ цип местного лечения такой же, как при авитаминозе А. Для подавления роста новообразованных сосудов про­ водят субконъюнктивальные инъек­ ции стероидных препаратов (дексазон 0,5 мл 1 раз в день) курсами по 7—10 дней. Авитаминозы В6, В,2, РР, Е всегда отражаются на состоянии роговицы, проявляются нарушением эпителизации, преимущественно в централь­ ном отделе, вслед за этим роговица пропитывается слезной жидкостью, изменяется ее прозрачность, появля­ ются инфильтраты, затем эрозии и изъязвления. В разные сроки про­ растают новообразованные сосуды. Кератит возникает на фоне общих изменений в организме, характерных для данного гипо- или авитаминоза. Именно выявление связи с конкрет­ ной общей патологией позволяет ус­ тановить правильный диагноз и на­ значить общее этиологическое лече­ ние, без которого местная терапия неэффективна. Кератиты невыясненной этиоло­ гии. Розацеа-кератит (keratitis rosa- а б Рис. 11.21. Исход розаиеа-кератита. а — тотальное васкуляризированное бельмо роговицы с истончением в центре; б — через год после сквозной кератопластики. сеа) — часто рецидивирующее забо­ левание. Возникает у пациентов с розовыми угрями (acne rasacea) на лице. Этиология кожного заболева­ ния неизвестна. Высказано предпо­ ложение, что это — следствие пиридоксиновой недостаточности (гипо­ витаминоз В6). Розовые угри обычно сочетаются с пониженной кислотно­ стью желудочного сока. Розацеа-кератит начинается с по­ явления одного или нескольких узелков инфильтрации. Поверхность их эрозируется, затем инфильтрат некротизируется. К образовавшейся язве подходят поверхностные ново­ образованные сосуды. Ярко выраже­ ны перикорнеальная инъекция сосу­ дов и триада роговичных симптомов. Через 3—4 нед может наступить эпителизация дефекта. Глаз успокаива­ ется, но не надолго. Вместе с новой атакой розовых угрей на лице появ­ ляется новый узелок (или узелки) инфильтрации в роговице с образо­ ванием более глубокой язвы и врас­ танием новых сосудов. В период руб­ цевания формируется васкуляризи­ рованное бельмо с ярко-белыми из­ вестковыми включениями (рис 1121) Последующие рецидивы становятся более частыми. Заживает язва в од­ ном глазу, а через несколько дней от­ крывается в другом. Иногда пациен­ ты не успевают выйти на работу, как 229 появляется воспаление в другом глазу. Частое рецидивирование приво­ дит к инвалидности. Наслаивающие­ ся рубцы истончают и деформируют роговицу, нередко образуются фис­ тулы. Острота зрения снижается с каждым новым обострением. Лечение общего заболевания на­ значает дерматолог. Местное лече­ ние кератита проводят по обшей схе­ ме. В период рецидивирования зака­ пывают мидриатики с целью профи­ лактики иридоциклита. В осложнен­ ных случаях показана сквозная кера­ топластика. Рецидивирующая эрозия роговицы встречается редко. Она может прояв­ ляться в разлитой или локальной форме. Жалобы больного весьма ха­ рактерны; утром открыл глаза и по­ чувствовал острую режущую боль, беспокоит ощущение соринки в гла­ зу, течет слеза. При биомикроскопии выявляют ограниченный (1—2 мм) дефект эпителия и легкую отечность вокруг эрозии. В других случаях вся центральная зона роговицы отечна, имеется несколько участков десквамации эпителия. Важную роль в патогенезе рециди­ вирующей эрозии играет патология боуменовой мембраны. Эпителий не удерживается на ее поверхности. От­ слоившийся участок эпителия взду­ вается в виде пузырька и приклеива­ ется к слизистой оболочке непод­ вижных век ночью. Как только веки открываются, эпителий отрывается. Под прикрытием мазевых препара­ тов эпителизация может наступить довольно быстро — через 3—7 дней, но затем через неопределенные ин­ тервалы времени эрозии образуются вновь. Дефекты могут заживать, не оставляя следа, однако после повт ipных эрозий образуются тонкие полу­ прозрачные рубцы. Этиология дан­ ного заболевания неизвестна. Полу­ чены данные, свидетельствующие о том, что изменения в боуменовой мембране может вызывать вирус гер­ песа. Существует также предположе­ ние, что основную роль в развитии заболевания может играть травма. Нельзя исключить и влияние наслед­ ственных факторов. По-видимому, данное заболевание является полиэтилогичным, а предшествующая травма и простуда играют роль пус­ кового фактора. Лечение направлено на профилак­ тику инфицирования эрозированной поверхности и улучшение эпителизации. Инстилляции анестетиков не­ целесообразны, так как они способ­ ствуют слущиванию эпителия. Обя­ зательно назначают мази, содержа­ щие витамины, и препараты, улуч­ шающие трофические процессы (в чередовании). Мазь защищает ране­ вую поверхность и обнаженные нерв­ ные окончания от высыхания и раздра­ жения, уменьшая тем самым болевые ощущения. Мазевая основа в течение длительного периода времени сохра­ няет в конъюнктивальной полости и на роговице содержащиеся в мази дезинфицирующие, витаминные и улучшающие трофику препараты. Она является своеобразной повяз­ кой, оберегающей молодой эпителий от смещений при мигательных дви­ жениях век, предотвращает склеива­ ние его с конъюнктивой век. По­ следнее закладывание мази ежеднев­ но производят непосредственно пе­ ред сном. 230 scanned by К. А. А. Нитчатый кератит (сухой кератоконъюнктивит) также относится к заболеваниям роговицы невыяснен­ ной этиологии и является одним из симптомов общего заболевания ор­ ганизма, называемого синдромом Съегрена. Он выражается в сухости всех слизистых оболочек, снижении или отсутствии секреции слезных и слюнных желез (см. главы 9 и 22). 11.4. Дистрофии роговицы Дистрофии (дегенерации, кератопатии) роговицы — хронические заболевания, в основе которых ле­ жит нарушение общих или мест­ ных обменных процессов. Природа дистрофий роговицы мо­ жет быть различной: семейно-на­ следственные факторы, аутоиммун­ ные, биохимические, нейротрофические изменения, травма, последст­ вия воспалительных процессов и др. Начальное звено поражения может оставаться неизвестным. Выделяют первичные и вторичные дистрофии роговицы. Первичные дистрофии обычно двусторонние. Среди них основное место занимают семейно-наследст­ венные дегенерации. Заболевание начинается в детском или юноше­ ском возрасте, очень медленно про­ грессирует, вследствие чего в тече­ ние длительного периода времени может оставаться незамеченным. Чувствительность роговицы посте­ пенно снижается, отсутствуют при­ знаки раздражения глаза и воспали­ тельные изменения. При биомикроскопическом йсследовании сначала выявляют очень нежные помутне­ ния в центральном отделе рогови­ цы, имеющие вид мелких узелков, пятен или полосок. Патологические включения в роговице чаще всего располагаются в поверхностных слоях стромы, иногда субэпителиально. Передний и задний эпите­ лий, а также эластические мембра­ ны роговицы не изменяются. Пери­ ферические отделы роговицы могут оставаться прозрачными, новообра­ зованных сосудов нет. К 30—40 го­ дам снижение зрения становится за­ метным, начинает изменяться эпи­ телий роговицы. Периодическое слущивание эпителия вызывает бо­ левые ощущения, светобоязнь, блефароспазм. Различные виды наследственных дистрофий роговицы отличаются друг от дуга в основном формой и расположением очаговых изменений в роговице. Известны узелковые, пятнистые, решетчатые и смешан­ ные дистрофии (рис. 11.22). Наслед­ ственный характер этих заболеваний установлен в начале прошлого века. В России эта патология встречает­ ся редко (реже, чем в других евро­ пейских странах). Лечение семейно-наследственных дистрофий симптоматическое. На­ значают витаминные капли и мази, препараты, улучшающие трофику роговицы: баларпан, тауфон, адгелон, эмоксипин, этаден, ретинол, гель солкосерила, актовегин; внутрь принимают поливитамины. Консер­ вативное лечение не останавливает прогрессирование заболевания. При значительном снижении зрения про­ водят послойную или сквозную ке­ ратопластику. Лучший оптический результат дает сквозная пересадка Семейно-наследственная роговицы. дистрофия — единственный вид пато­ логии роговицы, который возобновля­ ется в донорском трансплантате. Спустя 5—7 лет после операции в прозрачном трансплантате по пери­ ферии появляются единичные узел­ ки или полосочки нежных помутне­ ний, такие же, какие были в собст­ венной роговице. Количество их медленно увеличивается, постепен­ но ухудшается зрение. Через 10— 15 лет приходится производить по­ вторную пересадку роговицы, кото­ рая в большинстве случаев хорошо приживает, обеспечивая высокую остроту зрения. 231 Рис. 11.22. Семейно-наследственные дистрофии роговицы, а — решетчатая; б — пятнистая; в — сме­ шанная. Отечная дистрофия роговицы (си­ нонимы: эпителиально-эндотели­ альная, эндотелиально-эпителиальная, буллезная, глубокая дистрофия) может быть как первичной, так и вторичной. Долгое время причина этого заболевания оставалась неиз­ вестной. В настоящее время ни у ко­ го не вызывает сомнений тот факт, что первичная отечная дистрофия ро­ говицы возникает при несостоятель­ ности барьерной функции однорядного слоя клеток заднего эпителия, вызван­ ной дистрофическими изменениями в клетках, либо критически малым их количеством (менее 500—700клеток в 1 мм2). Зеркальная биомикроскопия по­ зволяет выявить тонкие начальные изменения, когда роговица еще про­ зрачна и нет отека. Их можно диаг­ ностировать и при обычной биомик­ роскопии, если внимательно осмот­ реть заднюю поверхность роговицы в тонком световом срезе. В норме клетки заднего эпителия роговицы не видны, поскольку они очень ма­ лы. Когда количество клеток значи­ тельно уменьшается, оставшиеся клетки уплощаются и растягиваются, чтобы закрыть всю заднюю поверх­ ность роговицы. Размеры клеток уве­ личиваются в 2—3 раза, поэтому их уже можно увидеть при биомикро­ скопии. Задняя поверхность рогови­ цы становится похожей на запотев­ шее стекло. Этот феномен называют капельной роговицей (cornea guttata). В настоящее время нет способов ради­ кально изменить это состояние, од­ нако ранняя диагностика предвест­ ников надвигающейся болезни по­ зволяет правильно спланировать ле­ чение сопутствующей патологии, на­ пример выбрать метод экстракции катаракты, наиболее щадящий зад­ нюю поверхность роговицы, отка­ заться от введения искусственного хрусталика (или найти нужную мо­ дель) и, что очень важно, поручить выполнение операции самому опыт­ ному хирургу. Исключив или умень­ шив травму клеток заднего эпителия роговицы, удается отодвинуть на не­ сколько месяцев или лет развитие отечной дистрофии. Наличие симптома капельной ро­ говицы еще не означает начала забо­ левания (роговица прозрачна и не­ утолщена), но является свидетельст­ вом того, что функциональные воз­ можности клеток заднего эпителия 232 scanned by К. А. А. роговицы близки к предельным. Достаточно потери небольшого ко­ личества клеток, чтобы образовались незакрывающиеся дефекты. Этому могут способствовать инфекцион­ ные заболевания, контузии, травмы, особенно полостные операции. В тех случаях, когда между клетка­ ми заднего эпителия роговицы появ­ ляются щели, внутриглазная жид­ кость начинает пропитывать строму роговицы. Отек постепенно распро­ страняется от задних слоев на всю роговицу. Толщина ее в центре мо­ жет увеличиться почти в 2 раза. При этом значительно снижается острота зрения из-за того, что жидкость раз­ двигает роговичные пластины, в ре­ зультате чего нарушается их строгая упорядоченность. Позднее отечная дистрофия распространяется и на передний эпителий роговицы. Он становится шероховатым, вздувается в виде пузырьков различного разме­ ра, которые легко отслаиваются от боуменовой мембраны, лопаются, обнажая нервные окончания. Появ­ ляется выраженный роговичный синдром: боль, ощущение инородно­ го тела, светобоязнь, слезотечение, блефароспазм. Следовательно, дис­ трофия переднего эпителия является завершающей стадией отечной дис­ трофии роговицы, которая всегда на­ чинается с задних слоев. Состояние слоя клеток заднего эпителия роговицы обычно одинако­ вое в обоих глазах. Однако отечная дистрофия роговицы развивается сначала в том глазу, который подвер­ гался травме (бытовой или хирурги­ ческой). Лечение отечной дистрофии рого­ вицы вначале симптоматическое. Назначают противоотечные препа­ раты в инстилляциях (глюкозу, гли­ церин), а также витаминные капли и средства, улучшающие трофику ро­ говицы (баларпан, глекомен, карнозин, тауфон). Когда отечность дости­ гает эпителия роговицы, обязательно добавляют антибактериальные сред­ ства в виде капель и мазей, а также масляный раствор токоферола, гель солкосерила, актовегина, витамин­ ные мази, улучшающие регенерацию эпителия. Мазевые препараты и ле­ чебные контактные линзы служат своеобразной повязкой для рогови­ цы, защищают открытые нервные окончания от внешних раздражений, снимают болевые ощущения. Хороший лечебный эффект дает низкоэнергетическая лазерная сти­ муляция роговицы расфокусирован­ ным лучом гелий-неонового лазера. Консервативное лечение обеспе­ чивает только временный положи­ тельный эффект, поэтому его перио­ дически повторяют по мере ухудше­ ния состояния роговицы. Радикальным способом лечения является сквозная субтотальная ке­ ратопластика. Донорский транс­ плантат в 70—80 % случаев остается прозрачным, обеспечивает возмож­ ность улучшения остроты зрения и оказывает лечебное воздействие на оставшийся отечный ободок собст­ венной роговицы, который может быть полупрозрачным, но поверх­ ность его становится гладкой, отек проходит. Уже через 1—2 мес рого­ вицы донора и реципиента имеют одинаковую толщину. Длительно существующая отечная дистрофия роговицы, как правило, сочетается с дистрофическими изме­ нениями в сетчатке, поэтому даже при идеальной прозрачности донор­ ского трансплантата нельзя рассчи­ тывать на максимально высокую ост­ роту зрения: она бывает в пределах 0,4-0,6. Вторичная отечная дистрофия ро­ говицы возникает как осложнение глазных полостных операций, травм или ожогов. Клинические проявления первич­ ной и вторичной отечной дистрофии роговицы очень схожи, но имеются и существенные отличия. Обычно за­ болевает один глаз. Всегда просле­ живается первопричина возникшего отека — бытовая, производственная или хирургическая травма. Главное 233 scanned by К. А. А. отличие состоит в том, что отек ро­ говицы возникает на ограниченном участке соответственно месту кон­ такта с травмирующим агентом, а во­ круг этого участка находятся здоро­ вые клетки заднего эпителия рогови­ цы, способные к замещению де­ фекта. Через дефект в слое клеток заднего эпителия в строму роговицы прони­ кает внутриглазная жидкость. Ло­ кальный отек постепенно доходит до поверхностных слоев и переднего эпителия. В тех случаях, когда пато­ логический очаг находится не в цен­ тре роговицы, острота зрения может снижаться незначительно. При появ­ лении буллезной дистрофии перед­ него эпителия возникает раздраже­ ние глазного яблока в секторе пато­ логического очага, боль, светобо­ язнь, слезотечение и блефароспазм. Лечение такое же, как и при пер­ вичной дистрофии роговицы. Отек начинает уменьшаться через 7— 10 дней, когда заживает рана рогови­ цы. При вторичной форме дистро­ фии возможны полное заживление очага поражения и исчезновение отека. Для этого требуется разный период времени — от одного до не­ скольких месяцев в зависимости от плотности клеток и площади повре­ ждения заднего эпителия, а также от скорости заживления общей раны роговицы. В том случае, если инородное те­ ло, например опорный элемент ис­ кусственного хрусталика, периоди­ чески касается задней поверхности роговицы, то отек увеличивается, усиливаются болевые ощущения, не­ смотря на любые лечебные меры (рис. 11.23). В этом случае нужно ли­ бо зафиксировать хрусталик (под­ шить к радужке), либо удалить, если его конструкция несовершенна. Фиксированный (постоянный) контакт опорного элемента хруста­ лика не вызывает отечной дистро­ фии роговицы и не требует его уст­ ранения, если для этого нет других причин. При фиксированном кон- такте, когда опора хрусталика заклю­ чена в рубце роговицы и радужки, больше не возникают новые повреж­ дения заднего эпителия роговицы в отличие от ситуации с периодически повторяющимися контактами. Вторичная отечная дистрофия ро­ говицы может возникнуть в глазу с искусственным хрусталиком, где нет контакта тела линзы или ее опорных частей с роговицей (рис. 11.24). В этом случае удаление хрусталика не дает лечебного эффекта, а, наоборот, будет дополнительной травмой для больной роговицы. Не следует "нака­ зывать" хрусталик, если он "не вино­ ват" в возникновении отека рогови­ цы. В этом случае причину вторичной отечной дистрофии нужно искать в травматичности самой операции. Под воздействием приведенных выше лечебных мероприятий может наступить выздоровление, однако на месте отека всегда остается более или менее плотное помутнение. В тяже­ лых случаях, когда отечная дистрофия захватывает всю роговицу или ее центр и консервативная терапия дол­ го не дает положительного результата, производят сквозную субтотальную кератопластику, но не ранее чем через 1 год после операции или травмы гла­ за. Чем меньше утолщена роговица, тем больше надежды на благоприят­ ный исход операции (рис. 11.24, б). Лентовидная дистрофия (дегенера­ ция) роговицы — это медленно нарас­ тающее поверхностное помутнение в слепых или слабовидящих глазах. Лентовидная дистрофия развива­ ется спустя несколько лет после тя­ желых иридоциклитов, хориоидитов в глазах, ослепших вследствие глау­ комы или тяжелых травм. Помутне­ ния возникают на фоне измененной чувствительности роговицы, умень­ шения подвижности глазного яблока и снижения обменных процессов в глазу. При нарастающей атрофии мышечного аппарата появляются не­ произвольные движения глазного яблока (нистагм). Помутнения рас- а б Рис. 11.23. Локальный отек роговицы, обусловленный посттравматическим вы­ вихом двух дужек интраокулярной лин­ зы, которые периодически контактиру­ ют с задней поверхностью роговицы. Рис. 11.24. Вторичная отечная дистрофия всей роговицы при артифакии. а — через 1 год после экстракции катаракты с введением искусственного хрусталика; б — че­ рез 1,5 года после сквозной кератопластики. 234 Рис. 11.25. Лентовидная дистрофия роГОВИЦЫ- полагаются поверхностно в области боуменовой оболочки и переднего эпителия. Строма роговицы и задние слои остаются прозрачными. Изме­ нения начинаются на периферии ро­ говицы у внутреннего и наружного краев и, медленно нарастая, переме­ щаются к центру в пределах откры­ той глазной щели в виде горизон­ тально расположенной ленты. Свер­ ху, где роговица прикрыта веком, она всегда остается прозрачной. По­ мутнения распределяются неравно­ мерно, могут быть островки прозрач­ ной поверхности роговицы, но с те­ чением времени они тоже закрыва­ ются (рис. 11.25). Для лентовидной дегенерации характерно отложение известковых солей, поэтому поверх­ ность роговицы становится сухой и шероховатой. При большой давности таких изменений тонкие пластинки ороговевшего эпителия, пропитан­ ного солями, могут самостоятельно отторгаться. Возвышающиеся соле­ вые выросты травмируют слизистую оболочку века, поэтому их необходи­ мо удалить. Грубые помутнения и солевые от­ ложения в роговице образуются на фоне выраженных общих трофиче­ ских изменений в слепом глазу, ко­ торые могут приводить к субатрофии глазного яблока. Известны случаи, когда известковые отложения фор­ мировались не только в роговице, но и по ходу сосудистого тракта глаза. Происходит окостенение хориоидеи. 235 Такие глаза подлежат удалению с по­ следующим косметическим протези­ рованием. В глазах с остаточным зре­ нием производят поверхностную кератэктомию (срезание мутных слоев) в пределах оптической зоны рогови­ цы (4—5 мм). Обнаженная поверх­ ность покрывается эпителием, на­ растающим с неповрежденного верх­ него отдела роговицы, и может в те­ чение нескольких лет оставаться прозрачной, если больной регулярно закапывает капли, поддерживающие трофику роговицы, и закладывает мази, препятствующие ороговению эпителия. Лентовидная дистрофия роговицы у детей, сочетающаяся с фибриноз­ но-пластическим иридоциклитом и катарактой, характерна для болезни Стилла (синдром Стилла). Кроме триады глазных симптомов, отмеча­ ются полиартрит, увеличение пече­ ни, селезенки, лимфатических же- Рис. 11.26. Краевая дистрофия рого­ вицы. лез. После курса противовоспали­ тельного лечения по поводу иридоциклита производят экстракцию ка­ таракты. Когда помутнения в рого­ вице начинают закрывать централь­ ную зону, принимают решение о вы­ полнении кератэктомии. Лечение основного заболевания проводит те­ рапевт. Краевая дистрофия (дегенерация) роговицы обычно возникает на двух глазах, развивается медленно, иногда в течение многих лет. Роговица ис­ тончается около лимба, образуется серповидный дефект (рис. 11.26). Неоваскуляризация отсутствует или вы­ ражена незначительно. При выражен­ ном истончении роговицы нарушает­ ся ее сферичность, снижается острота зрения, появляются участки эктазии, в связи с чем появляется угроза воз­ никновения перфораций. Обычное медикаментозное лечение дает лишь временный эффект. Радикальным ме­ тодом лечения является краевая по­ слойная пересадка роговицы. В хирургии роговицы можно выде­ лить несколько разделов в зависимо­ сти от цели операции, глубины иссе­ чения ткани, а также от вида пласти­ ческого материала, используемого для замены измененной роговицы. Кератэктомия — удаление неболь­ ших поверхностно расположенных помутнений в центральном отделе роговицы хирургическим путем или с помощью эксимерного лазера (рис. 11.27). Дефект самостоятельно закрывается эпителием в течение не­ скольких часов. Кератэктомию вы­ полняют нечасто из-за того, что ред­ ко встречаются поверхностные по­ мутнения, расположенные точно по центру. Чаще всего офтальмологам приходится иметь дело с более гру­ быми и обширными помутнениями роговицы. Кератопластика (пересадка рого­ вицы) — основной раздел в хирургии роговицы. Операции имеют разную целевую установку. Главная цель операции — оптическая, т. е. восста­ новление утраченного зрения. Одна­ ко бывают ситуации, когда оптиче­ ская цель сразу не может быть дос­ тигнута, например при тяжелых ожо­ гах, глубоких язвах, длительно не за­ живающих кератитах. Прогноз про­ зрачного приживления транспланта­ та у таких больных сомнительный. В этих случаях кератопластика может быть произведена с лечебной целью, т. е. для иссечения некротической ткани и спасения глаза как органа. На втором этапе выполняют оптиче­ а б 11.5. Хирургическое лечение патологии роговицы Рис. 11.27. Поверхностное помутнение роговицы (а) и тот же глаз после эксимерлазерного испарения мутных слоев роговицы (б). 236 скую кератопластику на спокойной роговице, когда нет инфекции, обильной васкуляризации и транс­ плантат не будет окружен распадаю­ щейся тканью роговицы. Эти два ви­ да кератопластики, разные по целе­ вой установке, мало чем отличаются друг от друга в плане собственно хи­ рургической техники. Поэтому в клинической практике нередки слу­ чаи, когда после лечебной керато­ пластики трансплантат приживает прозрачно и у больного одновремен­ но отмечаются и лечебный, и опти­ ческий результат. Мелиоративной называют пересад­ ку роговицы, выполненную с целью улучшения почвы, как подготови­ тельный этап последующей оптиче­ ской кератопластики. С тектониче­ ской целью производят операцию при фистулах и других дефектах ро­ говицы. Можно считать, что мелио­ ративная и тектоническая операции — это разновидности лечебной пере­ садки роговицы. Косметическую кератопластику производят на слепых глазах, когда вернуть зрение невозможно, но больного смущает яркое белое пятно на роговице. В этом случае бельмо иссекают трепаном соответствующе­ го диаметра и замещают образовав­ шийся дефект прозрачной рогови­ цей. Если на периферии остаются белые участки, не захваченные в зону трепанации, то их маскируют тушью или сажей с помощью метода татуи­ ровки. Рефракционную кератопластику выполняют на здоровых глазах с це­ лью изменения оптики глаза, если пациент не хочет носить очки и кон­ тактные линзы. Операции направле­ ны на изменение формы всей про­ зрачной роговицы или только про­ филя ее поверхности (см. главу 5). На основании принципиальных различий в технике операции выде­ ляют послойную и сквозную пере­ садку роговины. Послойную кератопластику выпол­ няют в тех случаях, когда помутне­ 237 6 Рис. 11.28. Послойная кератопластика, а — схема операции; б — вид глаза после ке­ ратопластики. ния не затрагивают глубокие слои роговицы. Операцию производят под местной анестезией. Поверхностную часть мутной роговицы срезают с учетом глубины расположения по­ мутнений и их поверхностных гра­ ниц (рис. 11.28). Образовавшийся дефект замещают прозрачной рого­ вицей такой же толщины и формы. Трансплантат укрепляют узловыми швами или одним непрерывным швом. При оптической послойной кератопластике используют цен­ трально расположенные круглые трансплантаты. Лечебные послой­ ные пересадки разного вида могут быть произведены как в центре, так и на периферии роговицы в пределах зоны ее поражения. Трансплантат может иметь круглую и иную форму. д е Рис. 11.29. Техника сквозной кератопластики с интраоперационной профилактикой астигматизма (по В Г. Копаевой). а — опираясь на точку отметки центра роговицы, производят разметку зоны трепанации бель­ ма (круг) и четырех главных меридианов (линии, делящие круг на четыре равные части); б — такую же разметку делают в роговице донора, режущую коронку круглого ножа — трепана ус­ танавливают на круговую разметку; в — вращательными движениями выкраивают трансплан­ тат роговицы; г — после удаления бельма раневое отверстие в роговице реципиента закрывают прозрачным донорским трансплантатом того же диаметра с отметкой четырех главных мери­ дианов, д — производят предварительную фиксацию трансплантата в четырех точках согласно разметке главных меридианов, что позволяет точно адаптировать его и предотвратить развитие послеоперационного астигматизма; е — окончательную фиксацию трансплантата производят непрерывным обвивным швом, который удаляют через 8—12 мес. Рис. 11.30. Сквозная кератопластика, а — частичная; б — субтотальная. В качестве донорского материала ис­ пользуют главным образом роговицу трупного глаза человека. Для лечеб­ ной послойной пересадки роговицы пригоден материал, консервирован­ ный различными способами (замо­ раживание, высушивание, хранение в формалине, мёде, различных баль­ замах, сыворотке крови, гамма-гло­ булине и т. д.). При мутном прижив­ лении трансплантата может быть вы­ полнена повторная операция. Сквозную кератопластику чаще всего производят с оптической це­ лью, хотя она может быть и лечеб­ ной, и косметической. Суть операции заключается в сквозном иссечении центральной части мутной роговицы больного и замещении дефекта про­ зрачным трансплантатом из донор­ ского глаза (рис. 11.29). Выкраивание роговицы реципиента и донора про­ изводят круглым трубчатым ножомтрепаном. В хирургическом наборе имеются трепаны с режущей корон­ кой разного диаметра от 2 до И мм. В историческом аспекте хорошие результаты сквозной кератопластики были впервые получены при исполь­ зовании трансплантатов небольшого диаметра (2—4 мм) (рис. 11.30, а). Такая операция получила название частичной сквозной кератопластики и была связана с именами Цирма (1905), Эльшнига (1908) и В. П. Фи­ латова (1912). 239 Пересадка роговицы большого диа­ метра (более 5 мм) называется субтотальной сквозной кератопластикой (рис. 11.30, б). Прозрачное прижив­ ление большого трансплантата впер­ вые удалось получить Н. А. Пучковской (1950—1954) — ученице В. П. Филатова. Массовая успешная замена больших дисков роговицы ста­ ла возможна только после появления микрохирургической техники опера­ ции и тончайшего атравматичного шовного материала [Копаева В. Г., 1973; Каспаров А. А., 1976]. Возник­ ло новое направление в глазной хи­ рургии — реконструкция переднего и заднего отрезков глаза на основе сво­ бодного операционного доступа, от­ крывающегося при широкой трепа­ нации роговицы. В этих случаях ке­ ратопластику производят в сочета­ нии с другими вмешательствами (рис. 11.31), такими как рассечение спаек и восстановление передней ка­ меры глаза, пластика радужки и ре­ позиция зрачка, удаление катаракты, введение искусственного хрустали­ ка, витрэктомия, удаление люксированного хрусталика и инородных тел и др. При осуществлении сквозной субтотальной кератопластики требуются хорошая анестезиологическая подго­ товка пациента и крайне осторожное выполнение манипуляций хирургом. Незначительное напряжение мышц Рис. 11.31. Этапы разных реконструктивных вмешательств, выполняемых на основе сквозной субтотальной кератопластики через центральное трепанационное отвер­ стие в роговице. а — разделение спаек бельма с радужкой и хрусталиком; б — ушивание дефектов радужки, ре­ позиция смещенного зрачка; в — после трепанации бельма видна незрелая катаракта, внизу лежит мутный диск роговицы; г — выведение ядра хрусталика через центральное отверстие в роговице; д — введение искусственного хрусталика; е — наконечником витреотома иссекают измененное стекловидное тело, освобождая подход к инородному телу в полости глаза, виден белый край пленчатой катаракты, сращенной с частично отсеченным диском мутной рого­ вицы. scanned by К. А. А. и даже неровное дыхание пациента могут привести к выпадению хруста­ лика в рану и другим осложнениям, поэтому у детей и неспокойных взрослых операцию производят под общей анестезией. Сквозная кератопластика, при ко­ торой диаметр пересаженной рого­ вицы равен диаметру роговицы ре­ ципиента, называется тотальной. С оптической целью эту операцию практически не используют. Биологический результат керато­ пластики оценивают по состоянию пересаженного трансплантата: про­ зрачный, полупрозрачный и мутный. Функциональный исход операции за­ висит не только от степени прозрач­ ности трансплантата, но и от сохран­ ности зрительно-нервного аппарата глаза. Нередко при наличии про­ зрачного трансплантата острота зре­ ния бывает низкой из-за возникно­ вения послеоперационного астигма­ тизма. В связи с этим важное значе­ ние приобретает соблюдение мер интраоперационной профилактики ас­ тигматизма. Наилучшие результаты можно по­ лучить при выполнении операций на спокойных глазах, не имеющих боль­ шого количества сосудов. Наиболее низкие функциональные показатели после операции отмечаются при всех видах ожогов, длительно не зажи­ вающих язвах и обильно васкуляризированных бельмах. Кератопластика — часть большой общебиологической проблемы пе­ ресадки органов и тканей. Следует отметить, что роговица является ис­ ключением среди других тканей, подлежащих трансплантации. Она не имеет сосудов и отделена от со­ судистого тракта глаза внутриглаз­ ной жидкостью, чем и объясняется относительная иммунная обособ­ ленность роговицы, позволяющая успешно выполнять кератопластику без строгого подбора донора и реци­ пиента. Требования к донорскому мате­ риалу при сквозной кератопластике существенно выше, чем при послой­ ной. Это объясняется тем, что сквоз­ ной трансплантат содержит все слои роговицы. Среди них есть слой очень чувствительный к изменяющимся условиям жизни. Это — внутренний однорядный слой клеток заднего эпителия роговицы, имеющий осо­ бое, глиальное, происхождение. Эти клетки всегда погибают первыми, они не способны к полноценной регене­ рации. После операции все структу­ ры донорской роговицы постепенно замещаются тканями роговицы ре­ ципиента, кроме клеток заднего эпи­ телия, которые продолжают жить, обеспечивая жизнь всего трансплан­ тата, поэтому сквозную кератопла­ стику иногда называют искусством пересадки однорядного слоя клеток заднего эпителия. Именно этим объ­ ясняются высокие требования к ка­ честву донорского материала для сквозной кератопластики и макси­ мальная осторожность по отноше­ нию к задней поверхности роговицы при всех манипуляциях во время операции. Для сквозной кератопла­ стики используют трупную рогови­ цу, сохраняемую в течение не более 1 сут после смерти донора без кон­ сервации. Пересаживают также рого­ вицу, консервированную в специаль­ ных средах, в том числе с примене­ нием низких и сверхнизких темпера­ тур. В крупных городах организованы специальные службы глазных бан­ ков, которые осуществляют забор, консервацию и контроль за хранени­ ем донорского материала в соответ­ ствии с требованиями существующе­ го законодательства. Методы кон­ сервации роговиц постоянно совер­ шенствуются. Донорский материал обязательно исследуют на наличие СПИДа, гепатита и других инфек­ ций; проводят биомикроскопию до­ норского глаза, чтобы исключить патологические изменения в рого­ вице, выявить последствия опера­ тивных вмешательств в переднем от­ деле глаза. а 6 Рис. 11.32. Тотальное бельмо роговицы после комбинированного (механическое, химическое, термическое) воздействия (а) и вид глаза через 2 года после сквозного кератопротезирования (б); острота зрения 0,6. Кератопротезирование. В тех слу­ чаях, когда пересадка роговицы не может дать прозрачного приживле­ ния, производят кератопротезирова­ ние — замену мутной роговицы био­ логически инертным пластическим материалом. Существует 2 типа кератопротезов — несквозные, приме­ няемые при буллезной отечной рого­ вице, и сквозные, используемые при ожоговых бельмах. Эти кератопротезы имеют разную конструкцию. Сквозные кератопротезы (рис. 11.32) предназначены для лечения грубых васкуляризированных ожоговых бельм при поражении обоих глаз, когда сохранна функция сетчатки, но нет надежды на прозрачное при­ живление роговичного трансплан­ тата. Операцию выполняют в два этапа. Сначала бельмо расслаивают на две пластинки (рис. 11.33, 1, а) и в образованный карман помещают опорную металлическую часть про­ теза, изогнутую соответственно кривизне роговицы (рис. 11.33, I, б). Опорная пластинка имеет 2 больших отверстия по краям. В пределах этих отверстий расслоен­ ная роговица срастается и фикси­ рует кератопротез (рис. 11.33, I, в). В центре опорной пластики нахо­ дится круглое отверстие для разме­ щения оптической части протеза. На первом этапе операции оно за­ 242 scanned by К. А. А. крыто временным вкладышем (за­ глушкой). Второй этап операции выполняют через 2—3 мес. К. этому времени опорная пластинка протеза уже прочно закрепилась в слоях бельма (рис. 11.33, I, г). Над центральным отверстием кератопротеза произво­ дят трепанацию мутных слоев рого­ вицы диаметром 2,5 мм (рис. 11.33, II, а). Временную заглушку вывин­ чивают специальным ключом. Иссе­ кают внутренние слои роговицы и на место временного вкладыша ввинчи­ вают оптический цилиндр (рис. 11.33, II, б). Оптическую силу кера­ топротеза рассчитывают индивиду­ ально для каждого глаза. В среднем она равна 40,0 дптр. Если в опериро­ ванном глазу отсутствует хрусталик, то кератопротез возмешает всю оп­ тическую силу глаза, т. е. 60,0 дптр. Внутренняя и наружная части опти­ ческого цилиндра выступают над по­ верхностями роговицы, что позволя­ ет избежать его зарастания (рис. 11.33, II, в, г). После операции больные должны находиться под наблюдением врача, так как у них могут возникнуть ос­ ложнения. Заращение оптического цилиндра по передней или задней поверхности устраняют хирургиче­ ским путем. Оптический цилиндр может быть заменен в случае несоот­ Рис. 11.33. Введение сквозного кератопротеза модели Федорова—Зуева 1 — первый этап операции: а, б, в — введение опорной части кератопротеза; г — глаз через 2 мес после первого этапа операции; II — второй этап операции: а, б, в — введение оптиче­ ской части кератопротеза; г — глаз через 14 мес после второго этапа операции; острота зрения 0,8. Объяснение в тексте. ветствия оптики либо недостаточно­ го его выстояния над передней или задней поверхностью. При использо­ вании двухэтапной техники опера­ ции фильтрация влаги передней ка­ меры наблюдается редко. Наиболее частым и тревожным осложнением является обнажение опорных частей кератопротеза вследствие асептиче­ 243 ского некроза поверхностных слоев роговицы. Для укрепления протеза используют донорскую роговицу и склеру, аутохрящ ушной раковины, слизистую оболочку губы и другие ткани. Для того чтобы избежать этих осложнений, продолжают совершен­ ствовать модели кератопротезов и технику операции. Несквозное кератопротезирование производят при буллезной дистро­ фии роговицы. Операция заключает­ ся в том, что в слои роговицы вводят прозрачную пластинку с отверстия­ ми по периферии. Она закрывает пе­ редние слои роговицы от избыточно­ го пропитывания влагой передней камеры. В результате операции уменьшаются общая отечность рого­ вицы и буллезность эпителия, что в свою очередь избавляет пациента от болевого синдрома. Однако следует отметить, что операция лишь незна­ чительно улучшает остроту зрения и только на короткий срок — до 1 — 2 лет. Задние слои роговицы остают­ ся отечными, а передние постепенно уплотняются и мутнеют. В связи с этим в настоящее время благодаря совершенствованию техники сквоз­ ной субтотальной кератопластики при отечной дистрофии роговицы предпочтительнее пересадка рого­ вицы. Вопросы для самоконтроля 1. Строение и функции роговицы. 2. Какими свойствами обладает здоро­ вая роговица? 3. Что такое кератоконус и кератогло­ бус? 4. Что такое перикорнеальная инъекиия сосудов? 5. Чем глубокие новообразованные со­ суды в роговице отличаются от по­ верхностных? 6. Профилактика бактериального кера­ тита при эрозиях роговицы. 7. Особенности клинической картины грибкового кератита. 8. Первая помощь при поверхностном кератите. 9. Клиническая картина глубокого ке­ ратита. 10. Причины возникновения глубоких кератитов. 11. Что такое склерозируюший кера­ тит? 12. Чем отличается поверхностный ке­ ратит от глубокого? При какой из этих форм кератита требуется экс­ тренное применение лечебных пре­ паратов? 13. Клинические проявления паренхи­ матозного кератита при врожденном сифилисе. 14. Гематогенные туберкулезные кера­ титы. 15. Туберкулезно-аллергический кера­ тит. 16. Что такое первичный и послепервичный герпетический кератит? 17. Основные формы поверхностного герпетического кератита. 18. Общая характеристика глубоких гер­ петических кератитов. 19. Семейно-наследственная дистрофия роговииы. 20. Причина возникновения первичной и вторичной отечной дистрофии ро­ говицы. 21. Какие виды кератопластики вы знае­ те: по иелевой установке, по величи­ не пересаживаемого трансплантата, по глубине иссечения роговииы? 22. Почему к донорскому материалу, предназначенному для сквозной ке­ ратопластики, предъявляют более высокие требования, чем к исполь­ зуемому для послойной пересадки роговицы? Г л а в а 12 ХРУСТАЛИК Огромный пляж из голых галек — На все глядящий без пелен — И зоркий, как глазной хрусталик, Незастекленный небосклон. Б. Пастернак 12.1. Строение хрусталика дермы, покрывающей стенку глазно­ го бокала. Эктодерма втягивается в полость глазного бокала, и из нее формируется зачаток хрусталика в виде пузырька. Из удлиняющихся эпителиальных клеток внутри пу­ зырька образуются хрусталиковые волокна. Хрусталик имеет форму двояко­ выпуклой линзы. Передняя и зад­ няя сферичные поверхности хру­ сталика имеют разный радиус кри­ визны (рис. 12.1). Передняя по­ Хрусталик является частью свето­ проводящей и светопреломляю­ щей системы глаза. Это — про­ зрачная, двояковыпуклая биоло­ гическая линза, обеспечивающая динамичность оптики глаза благо­ даря механизму аккомодации. В процессе эмбрионального раз­ вития хрусталик формируется на 3— 4-й неделе жизни зародыша из экто­ хрустагика Рис. 12.1. Строение хрусталика и расположение поддерживающей его цинновой связки. 245 верхность более плоская. Радиус ее кривизны (R = 10 мм) больше, чем радиус кривизны задней поверхно­ сти (R = 6 мм). Центры передней и задней поверхностей хрусталика на­ зывают соответственно передним и задним полюсами, а соединяющую их линию — осью хрусталика, длина которой составляет 3,5—4,5 мм. Ли­ ния перехода передней поверхности в заднюю — это экватор. Диаметр хрусталика 9—10 мм. Хрусталик покрыт тонкой бес­ структурной прозрачной капсулой. Часть капсулы, выстилающая перед­ нюю поверхность хрусталика, имеет название "передняя капсула" ("пе­ редняя сумка”) хрусталика. Ее тол­ щина 11—18 мкм. Изнутри передняя капсула покрыта однослойным эпи­ телием, а задняя его не имеет, она почти в 2 раза тоньше передней. Эпителий передней капсулы играет важную роль в метаболизме хруста­ лика, характеризуется высокой ак­ тивностью окислительных фермен­ тов по сравнению с центральным от­ делом линзы. Эпителиальные клетки активно размножаются. У экватора они удлиняются, формируя зону рос­ та хрусталика. Вытягивающиеся клетки превращаются в хрусталиковые волокна. Молодые лентовидные клетки оттесняют старые волокна к центру. Этот процесс непрерывно протекает на протяжении всей жиз­ ни. Центрально расположенные во­ локна теряют ядра, обезвоживаются и сокращаются. Плотно наслаиваясь друг на друга, они формируют ядро хрусталика (nucleus lentis). Размер и плотность ядра с годами увеличива­ ются. Это не отражается на степени прозрачности хрусталика, однако вследствие снижения общей эла­ стичности постепенно уменьшается объем аккомодации (см. раздел "Ак­ комодация"). К 40—45 годам жизни уже имеется достаточно плотное яд­ ро. Такой механизм роста хрусталика обеспечивает стабильность его на­ ружных размеров. Замкнутая капсула хрусталика не позволяет погибшим -мл scanned by К. А. А. клеткам слущиваться наружу. Как и все эпителиальные образования, хрусталик в течение всей жизни рас­ тет, но размер его не увеличивается. Молодые волокна, постоянно об­ разующиеся на периферии хрустали­ ка, формируют вокруг ядра эластич­ ное вещество — кору хрусталика (cortex lentis). Волокна коры окруже­ ны специфическим веществом, имеющим одинаковый с ними коэф­ фициент преломления света. Оно обеспечивает их подвижность при сокращении и расслаблении, когда хрусталик меняет форму и оптиче­ скую силу в процессе аккомодации. Хрусталик имеет слоистую струк­ туру — напоминает луковицу. Все во­ локна, отходящие в одной плоскости от зоны роста по окружности эквато­ ра, сходятся в центре и образуют трехконечную звезду, которая видна при биомикроскопии, особенно при появлении помутнений. Из описания строения хрусталика видно, что он является эпителиаль­ ным образованием: в нем нет ни нер­ вов, ни кровеносных и лимфатиче­ ских сосудов. Артерия стекловидного тела (a. hyaloidea), которая в раннем эмбрио­ нальном периоде участвует в форми­ ровании хрусталика, впоследствии редуцируется. К 7—8-му месяцу рас­ сасывается капсула сосудистого сплетения вокруг хрусталика. Хрусталик со всех сторон окружен внутриглазной жидкостью. Пита­ тельные вещества поступают через капсулу путем диффузии и активного транспорта. Энергетические потреб­ ности бессосудистого эпителиально­ го образования в 10—20 раз ниже, чем потребности других органов и тканей. Они удовлетворяются по­ средством анаэробного гликолиза. По сравнению с другими структу­ рами глаза хрусталик содержит наи­ большее количество белков (35— 40 %). Это — растворимые а- и ркристаллины и нерастворимый аль­ буминоид. Белки хрусталика орга­ носпецифичные. При иммунизации к этому белку может возникнуть ана­ филактическая реакция. В хрустали­ ке есть углеводы и их производные, восстановители глютатиона, цистеина, аскорбиновой кислоты и др. В отличие от других тканей в хрустали­ ке мало воды (до 60—65 %), причем с возрастом ее количество уменьша­ ется. Содержание белка, воды, вита­ минов и электролитов в хрусталике значительно отличается от тех про­ порций, которые выявляются во внутриглазной жидкости, стекловид­ ном теле и плазме крови. Хрусталик плавает в воде, но, несмотря на это, является дегидрированным образо­ ванием, что объясняется особенно­ стями водно-электролитного транс­ порта. В линзе высокий уровень ио­ нов калия и низкий уровень ионов натрия: концентрация ионов калия в 25 раз выше, чем в водянистой влаге глаза и стекловидном теле, а концен­ трация аминокислот в 20 раз выше. Капсула хрусталика обладает свойством избирательной проницае­ мости, поэтому химический состав прозрачного хрусталика поддержи­ вается на определенном уровне. Из­ менение состава внутриглазной жид­ кости отражается на состоянии про­ зрачности хрусталика. У взрослого человека хрусталик имеет легкий желтоватый оттенок, интенсивность которого с возрастом может усиливаться. Это не отражает­ ся на остроте зрения, однако может повлиять на восприятие синего и фиолетового цвета. Хрусталик располагается в полос­ ти глаза во фронтальной плоскости между радужкой и стекловидным те­ лом, разделяя глазное яблоко на пе­ редний и задний отделы. Спереди хрусталик служит опорой для зрач­ ковой части радужки. Его задняя по­ верхность располагается в углубле­ нии стекловидного тела, от которого хрусталик отделяет узкая капилляр­ ная щель, расширяющаяся при ско­ плении в ней экссудата. Хрусталик сохраняет свое положе­ ние в глазу при помощи волокон 247 круговой поддерживающей связки ресничного тела (цинновой связки). Тонкие (толщиной 20—22 мкм) пау­ тинные нити отходят радиальными пучками от эпителия цилиарных от­ ростков, частично перекрещиваются и вплетаются в капсулу хрусталика на передней и задней поверхностях, обеспечивая воздействие на капсулу хрусталика при работе мышечного аппарата ресничного (цилиарного) тела. 12.2. Функции хрусталика Хрусталик выполняет в глазу ряд очень важных функций. Прежде все­ го он является средой, через которую световые лучи беспрепятственно проходят к сетчатке. Это — функция светопроведения. Она обеспечивает­ ся основным свойством хрусталика — его прозрачностью. Главная функция хрусталика — светопреломление. По степени пре­ ломления световых лучей он занима­ ет второе место после роговицы. Оп­ тическая сила этой живой биологи­ ческой линзы в пределах 19,0 дптр. Взаимодействуя с цилиарным те­ лом, хрусталик обеспечивает функ­ цию аккомодации. Он способен плавно изменять оптическую силу. Саморегулирующийся механизм фо­ кусировки изображения (см. раздел "Аккомодация") возможен благодаря эластичности хрусталика. Этим обес­ печивается динамичность рефракции. Хрусталик делит глазное яблоко на два неравнозначных отдела — мень­ ший передний и больший задний. Это — перегородка или разделитель­ ный барьер между ними. Барьер за­ щищает нежные структуры передне­ го отдела глаза от давления большой массы стекловидного тела. В том случае, когда глаз лишается хруста­ лика, стекловидное тело перемеща­ ется кпереди. Изменяются анатоми­ ческие взаимоотношения, а вслед за ними и функции. Затрудняются ус­ ловия гидродинамики глаза за счет сужения (сдавления) угла передней камеры глаза и блокады области зрачка. Возникают условия к разви­ тию вторичной глаукомы. При уда­ лении хрусталика вместе с капсулой возникают изменения и в заднем от­ деле глаза вследствие вакуумного эф­ фекта. Стекловидное тело, получив­ шее некоторую свободу перемеще­ ния, отходит от заднего полюса и ударяется о стенки глаза при движе­ ниях глазного яблока. В этом причи­ на возникновения тяжелой патоло­ гии сетчатки, такой как отек, отслой­ ка, кровоизлияния, разрывы. Хрусталик является преградой для проникновения микробов из перед­ ней камеры в полость стекловидного тела — защитный барьер. 12.3. Аномалии развития хрусталика Пороки развития хрусталика могут иметь разные проявления. Любые изменения формы, размеров и лока­ лизации хрусталика вызывают выра­ женные нарушения его функции. Врожденная афакия — отсутствие хрусталика — встречается редко и, как правило, сочетается с другими пороками развития глаза. Микрофакия — маленький хру­ сталик. Обычно эта патология соче­ тается с изменением формы хруста­ лика — сферофакией (шаровидный хрусталик) или нарушением гидро­ динамики глаза. Клинически это проявляется высокой близоруко­ стью с неполной коррекцией зре­ ния. Маленький круглый хрусталик, подвешенный на длинных слабых нитях круговой связки, имеет зна­ чительно большую, чем в норме, подвижность. Он может вставиться в просвет зрачка и вызвать зрачко­ вый блок с резким повышением внутриглазного давления и болевым синдромом. Чтобы освободить хру­ сталик, нужно медикаментозным путем расширить зрачок. Микрофакия в сочетании с подвы­ вихом хрусталика является одним из проявлений синдрома Марфана, на­ следственного порока развития всей соединительной ткани. Эктопия хру­ сталика, изменение его формы вы­ званы гипоплазией поддерживаю­ щих его связок. С возрастом отрыв цинновой связки увеличивается. В этом месте стекловидное тело выпя­ чивается в виде грыжи. Экватор хру­ сталика становится видимым в об­ ласти зрачка. Возможен и полный вывих хрусталика. Помимо глазной патологии, для синдрома Марфана характерны поражение опорно-дви­ гательного аппарата и внутренних органов (рис. 12.2). Нельзя не обратить внимания на особенности внешнего вида больно­ Рис. 12.2. Синдром Марфана. а — экватор хрусталика виден в области зрачка; б — кисти рук при синдроме Марфана. 248 го: высокий рост, непропорциональ­ но длинные конечности, тонкие, длинные пальцы рук (арахнодактилия), слабо развитые мышцы и под­ кожная жировая клетчатка, искрив­ ление позвоночника. Длинные и тон­ кие ребра образуют грудную клетку необычной формы. Помимо этого, выявляют пороки развития сердеч­ но-сосудистой системы, вегетативно­ сосудистые расстройства, дисфунк­ цию коркового вещества надпочечни­ ков, нарушение суточного ритма вы­ ведения глюкокортикоидов с мочой. Микросферофакия с подвывихом или полным вывихом хрусталика от­ мечается и при синдроме Марчезани — системном наследственном пораже­ нии мезенхимальной ткани. Больные с этим синдромом в отличие от боль­ ных с синдромом Марфана имеют совершенно иной внешний вид: низ­ кий рост, короткие руки, которыми им трудно обхватить собственную голову, короткие и толстые пальцы (брахидактилия), гипертрофирован­ ные мышцы, асимметричный сдав­ ленный череп. Колобома хрусталика — дефект ткани линзы по средней линии в нижнем отделе. Данная патология наблюдается крайне редко и обычно сочетается с колобомой радужки, ци­ лиарного тела и хориоидеи. Такие дефекты образуются вследствие не­ полного закрытия зародышевой ще­ ли при формировании вторичного глазного бокала. Лентиконус — конусовидное вы­ пячивание одной из поверхностей хрусталика. Другая разновидность патологии поверхности линзы — лентиглобус: передняя или задняя поверхность хрусталика имеет шаро­ видную форму. Каждая из этих ано­ малий развития обычно отмечается на одном глазу, может сочетаться с помутнениями в хрусталике. Клини­ чески лентиконус и лентиглобус проявляются усилением рефракции глаза, т. е. развитием миопии высо­ кой степени и труднокорригируемого астигматизма. 249 scanned by К. А. А. При аномалиях развития хруста­ лика, не сопровождающихся глауко­ мой или катарактой, специального лечения не требуется. В тех случаях, когда вследствие врожденной пато­ логии хрусталика возникает некорригируемая очками аномалия реф­ ракции, измененный хрусталик уда­ ляют и заменяют его искусственным (см. раздел "Афакия") 12.4. Патология хрусталика Особенности строения и функций хрусталика, отсутствие нервов, кровеносных и лимфатических со­ судов определяют своеобразие его патологии. В хрусталике не бывает воспалительных и опухолевых процессов. Основные проявления патологии хрусталика — наруше­ ние его прозрачности и потеря правильного места расположения в глазу. 12.4.1. Катаракта Любое помутнение хрусталика и его капсулы называется катарактой. В зависимости от количества и ло­ кализации помутнений в хрусталике различают полярные (передние и задние), веретенообразные, зонуляр­ ные (слоистые), ядерные, кортикаль­ ные и полные катаракты (рис. 12.3). Характерный рисунок расположения помутнений в хрусталике может быть свидетельством врожденной или приобретенной катаракты. 12.4.1.1. Врожденная катаракта Врожденные помутнения хруста­ лика возникают при воздействии токсичных веществ на эмбрион или плод в период формирования хрусталика. Чаще всего это вирус­ ные заболевания матери в период беременности, такие как грипп, корь, краснуха, а также токсоплаз- моз. Большое значение имеют эн­ докринные расстройства у женщи­ ны во время беременности и не­ достаточность функции паращитовидных желез, приводящая к гипокальциемии и нарушению раз­ вития плода. Врожденные катаракты могут быть наследственными с доминантным типом передачи. В таких случаях за­ болевание чаще всего бывает двусто­ ронним, нередко сочетается с поро­ ками развития глаза или других ор­ ганов. При осмотре хрусталика можно выявить определенные признаки, ха­ рактеризующие врожденные ката­ ракты, чаще всего полярные или слоистые помутнения, которые име­ ют либо ровные округлые очертания, либо симметричный рисунок, иногда это может быть подобие снежинки или картины звездного неба. Небольшие врожденные помутне­ ния в периферических отделах хру­ сталика и на задней капсуле можно обнаружить и в здоровых глазах. Это Полная катаракта Рис. 12.3. Локализация помутнений при различных видах катаракт. 250 scanned by К. А. А. следы прикрепления сосудистых пе­ тель эмбриональной артерии стекло­ видного тела. Такие помутнения не прогрессируют и не мешают зрению. Передняя полярная катаракта — это помутнение хрусталика в виде круглого пятна белого или серого цвета, которое располагается под капсулой у переднего полюса. Оно образуется в результате нарушения процесса эмбрионального развития эпителия. Задняя полярная катаракта по форме и цвету очень похожа на пе­ реднюю полярную катаракту, но рас­ полагается у заднего полюса хруста­ лика под капсулой. Участок помут­ нения может быть сращен с капсу­ лой. Задняя полярная катаракта представляет собой остаток редуци­ рованной эмбриональной артерии стекловидного тела. В одном глазу могут отмечаться помутнения и у переднего, и у задне­ го полюса. В таком случае говорят о переднезадней полярной катаракте. Для врожденных полярных катаракт характерны правильные округлые очертания. Размеры таких катаракт небольшие (1—2 мм). Иногда поляр­ ные катаракты имеют тонкий лучи­ стый венчик. В проходящем свете полярная катаракта видна как черное пятно на розовом фоне. Веретенообразная катаракта зани­ мает самый центр хрусталика. По­ мутнение располагается строго по переднезадней оси в виде тонкой се­ рой ленты, по форме напоминающей веретено. Оно состоит из трех звень­ ев, трех утолщений. Это цепочка со­ единенных между собой точечных помутнений под передней и задней капсулами хрусталика, а также в об­ ласти его ядра. Полярные и веретенообразные ка­ таракты обычно не прогрессируют. Пациенты с раннего детства приспо­ сабливаются смотреть через прозрач­ ные участки хрусталика, нередко имеют полное или достаточно высо­ кое зрение. При данной патологии лечение не требуется. Слоистая (зонулярная) катаракта встречается чаще других врожденных катаракт. Помутнения располагают­ ся строго в одном или нескольких слоях вокруг ядра хрусталика. Про­ зрачные и мутные слои чередуются. Обычно первый мутный слой распо­ лагается на границе эмбрионального и "взрослого" ядер. Это хорошо вид­ но на световом срезе при биомикро­ скопии. В проходяшем свете такая катаракта видна как темный диск с ровными краями на фоне розового рефлекса. При широком зрачке в ря­ де случаев определяются еще и локальные помутнения в виде коротких спиц, которые расположены в более поверхностных слоях по отноше­ нию к мутному диску и имеют ради­ альное направление. Они как будто сидят верхом на экваторе мутного диска, поэтому их называют "наезд­ никами". Только в 5 % случаев слоистые катаракты бывают одно­ сторонними. Двустороннее поражение хруста­ ликов, четкие границы прозрачных и мутных слоев вокруг ядра, симмет­ ричное расположение перифериче­ ских спицеобразных помутнений с относительной упорядоченностью рисунка свидетельствуют о врожден­ ной патологии. Слоистые катаракты могут развиться и в постнатальном периоде у детей с врожденной или приобретенной недостаточностью функции паращитовидных желез. У детей с симптомами тетании обычно выявляют слоистую катаракту. Степень снижения зрения опре­ деляется плотностью помутнений в центре хрусталика. Решение вопро­ са о хирургическом лечении зави­ сит главным образом от остроты зрения. Тотальная катаракта встречается редко и всегда бывает двусторонней. Все вещество хрусталика превраща­ ется в мутную мягкую массу вследст­ вие грубого нарушения эмбриональ­ ного развития хрусталика. Такие ка­ таракты постепенно рассасываются, оставляя после себя сращенные друг 251 с другом сморщенные мутные капсу­ лы. Полное рассасывание вещества' хрусталика может произойти еще до рождения ребенка. Тотальные ката­ ракты приводят к значительному снижению зрения. При таких ката­ рактах требуется хирургическое ле­ чение в первые месяцы жизни, так как слепота на оба глаза в раннем возрасте является угрозой развития глубокой, необратимой амблиопии — атрофии зрительного анализатора вследствие его бездействия. 12.4.1.2. Приобретенная катаракта Катаракта — наиболее часто на­ блюдающееся заболевание глаз. Эта патология возникает главным образом у пожилых людей, хотя катаракты могут развиваться в лю­ бом возрасте вследствие разных причин. Помутнение хрусталика — это типовая ответная реакция его бессосудистого вещества на воздей­ ствие любого неблагоприятного фактора, а также изменение со­ става внутриглазной жидкости, окружающей хрусталик. При микроскопическом исследо­ вании мутного хрусталика выявляют набухание и распад волокон, кото­ рые теряют связь с капсулой и сокра­ щаются, между ними образуются ва­ куоли и щели, заполненные белко­ вой жидкостью. Клетки эпителия на­ бухают, теряют правильные очерта­ ния. нарушается их способность вос­ принимать красители. Ядра клеток уплотняются, интенсивно окраши­ ваются. Капсула хрусталика изменя­ ется незначительно, что при выпол­ нении операции позволяет сохра­ нить капсульный мешок и использо­ вать его для фиксации искусственно­ го хрусталика. В зависимости от этиологического фактора выделяют несколько видов катаракт. Для простоты изложения материала разделим их на две груп­ пы: возрастные и осложненные. Воз­ растные катаракты можно рассмат­ ривать как проявление процессов возрастной инволюции. Осложнен­ ные катаракты возникают при воз­ действии неблагоприятных факторов внутренней или внешней среды. Оп­ ределенную роль в развитии катарак­ ты играют иммунные факторы (см. главу 24). Возрастная катаракта. Раньше ее называли старческой. Известно, что возрастные изменения в разных ор­ ганах и тканях протекают не у всех одинаково. Возрастную (старческую) катаракту можно обнаружить не только у стариков, но также у пожи­ лых людей и даже людей активного зрелого возраста. Обычно она бывает двусторонней, однако помутнения не всегда появляются одновременно в обоих глазах. В зависимости от локализации по­ мутнений различают корковую и ядерную катаракты. Корковая ката­ ракта встречается почти в 10 раз ча­ ше, чем ядерная. Рассмотрим снача­ ла развитие корковой формы. В процессе развития любая ката­ ракта проходит четыре стадии созре­ вания: начальная, незрелая, зрелая и перезрелая. Ранними признаками начальной корковой катаракты могут служить вакуоли, расположенные субкапсулярно, и водяные щели, образую­ щиеся в корковом слое хрусталика. В световом срезе щелевой лампы они видны как оптические пустоты. При появлении участков помутне­ ния эти щели заполняются продук­ тами распада волокон и сливаются с общим фоном помутнений. Обычно первые очаги помутнения возника­ ют на периферических участках ко­ ры хрусталика и пациенты не заме­ чают развивающейся катаракты до тех пор, пока не возникнут помут­ нения в центре, вызывающие сни­ жение зрения. Изменения постепенно нарастают как в переднем, так и в заднем кор­ ковых слоях. Прозрачные и мутнею­ щие части хрусталика неодинаково 252 scanned by К. А. А. преломляют свет, в связи с этим больные могут предъявлять жалобы на диплопию или полиопию: вместо одного предмета они видят 2—3 или больше. Возможны и другие жалобы. В начальной стадии развития ката­ ракты при наличии офаниченных мелких помутнений в центре коры хрусталика пациентов беспокоит по­ явление летающих мушек, которые перемешаются в ту сторону, куца смотрит больной. Длительность те­ чения начальной катаракты может быть разной — от 1—2 до 10 лет и более. Стадия незрелой катаракты харак­ теризуется обводнением вещества хрусталика, прогрессированием по- , мутнений, постепенным снижением остроты зрения. Биомикроскопическая картина представлена помутне­ ниями хрусталика разной интенсив­ ности, перемежающимися с про­ зрачными участками. При обычном наружном осмотре зрачок еще может быть черным или едва сероватым за счет того, что поверхностные субкапсулярные слои еще прозрачные. При боковом освещении образуется полулунная "тень" от радужки с той стороны, откуда падает свет (рис. 12.4, а). Набухание хрусталика может при­ вести к тяжелому осложнению — факогенной глаукоме, которую называ­ ют также факоморфической. В связи с увеличением объема хрусталика су­ живается угол передней камеры гла­ за, затрудняется отток внутриглазной жидкости, повышается внутриглаз­ ное давление. В этом случае необхо­ димо удалить набухший хрусталик на фоне гипотензивной терапии. Опе­ рация обеспечивает нормализацию внутриглазного давления и восста­ новление остроты зрения. Зрелая катаракта характеризуется полным помутнением и небольшим уплотнением вещества хрусталика. При биомикроскопии ядро и задние кортикальные слои не просматрива­ ются. При наружном осмотре зрачок ярко-серого или молочно-белого Рис. 12.4. Катаракта, а — незрелая; 6 — зрелая. цвета. Хрусталик кажется вставлен­ ным в просвет зрачка. 'Тень" от ра­ дужки отсутствует (рис. 12.4, б). При полном помутнении коры хрусталика утрачивается предметное зрение, но сохраняются светоощу­ щение и способность определять ме­ стонахождение источника света (ес­ ли сохранна сетчатка). Пациент мо­ жет различать цвета. Эти важные по­ казатели являются основанием для благоприятного прогноза относи­ тельно возвращения полноценного зрения после удаления катаракты. Если же глаз с катарактой не разли­ чает свет и тьму, то это свидетельство полной слепоты, обусловленной гру­ бой патологией в зрительно-нервном аппарате. В этом случае удаление ка­ таракты не приведет к восстановле­ нию зрения. Перезрелая катаракта встречается крайне редко. Ее называют также молочной или морганиевой катарак­ той по имени ученого, который впервые описал эту фазу развития катаракты (G. В. Morgagni). Она ха­ рактеризуется полным распадом и разжижением мутного коркового ве­ щества хрусталика. Ядро теряет опо­ ру и опускается вниз. Капсула хру­ сталика становится похожа на мешо­ чек с мутной жидкостью, на дне ко­ торого лежит ядро. В литературе можно найти описание дальнейших изменений клинического состояния хрусталика в том случае, если опера­ ция не была произведена. После рас­ сасывания мутной жидкости на ка­ кой-то промежуток времени зрение улучшается, а затем ядро размягчает­ ся, рассасывается и остается только сморщенная сумка хрусталика. При этом пациент проходит через многие годы слепоты. При перезрелой катаракте сущест­ вует опасность развития тяжелых ос­ ложнений. При рассасывании боль­ шого количества белковых масс воз­ никает выраженная фагоцитарная реакция. Макрофаги и белковые мо­ лекулы забивают естественные пути оттока жидкости, в результате чего развивается факогенная (факолитическая) глаукома. Перезрелая молочная катаракта может осложниться разрывом капсу­ лы хрусталика и выходом белкового детрита в полость глаза. Вслед за этим развивается факолитический иридоциклит. При развитии отмеченных ослож­ нений перезрелой катаракты необхо­ димо срочно произвести удаление хрусталика. Ядерная катаракта встречается редко: она составляет не более 8— 10 % от общего количества возрас­ тных катаракт. Помутнение появля­ ется во внутренней части эмбрио­ нального ядра и медленно распро­ страняется по всему ядру. Вначале оно бывает гомогенным и неинтен­ сивным, поэтому его расценивают как возрастное уплотнение или скле­ розирование хрусталика. Ядро может приобретать желтоватую, бурую и да- 253 Рис. 12.5. Ядерная катаракта. Световой срез хрусталика при биомикроскопии. же черную окраску. Интенсивность помутнений и окраски ядра нараста­ ет медленно, постепенно снижается зрение. Незрелая ядерная катаракта не набухает, тонкие корковые слои остаются прозрачными (рис. 12.5). Уплотненное крупное ядро сильнее преломляет световые лучи, что кли­ нически проявляется развитием бли­ зорукости, которая может достигать 8,0—9,0 и даже 12,0 дптр. При чтении пациенты перестают пользоваться пресбиопическими очками. В близо­ руких глазах катаракта обычно раз­ вивается по ядерному типу, и в этих случаях также происходит усиление рефракции, т. е. увеличение степени близорукости. Ядерная катаракта на протяжении нескольких лет и даже десятилетий остается незрелой. В редких случаях, когда происходит ее полное созревание, можно говорить о катаракте смешанного типа — ядерно-корковой. Осложненная катаракта возникает при воздействии различных неблаго­ приятных факторов внутренней и внешней среды. В отличие от корковых и ядерных возрастных катаракт для осложнен­ ных характерно развитие помутне­ ний под задней капсулой хрусталика и в периферических отделах задней коры. Преимущественное располо­ жение помутнений в заднем отделе 254 хрусталика можно объяснить худши­ ми условиями для питания и обмена веществ. При осложненных катарак­ тах помутнения сначала появляются у заднего полюса в виде едва замет­ ного облачка, интенсивность и раз­ меры которого медленно увеличива­ ются до тех пор, пока помутнение не займет всю поверхность задней кап­ сулы. Такие катаракты называют задними чашеобразными. Ядро и большая часть коры хрусталика ос­ таются прозрачными, однако, не­ смотря на это, острота зрения зна­ чительно снижается из-за высокой плотности тонкого слоя помутне­ ний. Осложненная катаракта, обу­ словленная влиянием неблагоприят­ ных внутренних факторов. Отрица­ тельное воздействие на весьма уяз­ вимые процессы обмена в хрустали­ ке могут оказывать изменения, про­ исходящие в других тканях глаза, или общая патология организма. Тяжелые рецидивирующие воспа­ лительные заболевания глаза, а так­ же дистрофические процессы со­ провождаются изменением состава внутриглазной жидкости, которое в свою очередь приводит к наруше­ нию обменных процессов в хруста­ лике и развитию помутнений. Как осложнение основного глазного за­ болевания катаракта развивается при рецидивирующих иридоциклитах и хориоретинитах различной этиологии, дисфункции радужки и цилиарного тела (синдром Фукса), далекозашедшей и терминальной глаукоме, отслойке и пигментной дегенерации сетчатки. Примером сочетания катаракты с обшей патологией организма может служить кахектическая катаракта, возникающая в связи с общим глубо­ ким истощением организма при го­ лодании, после перенесенных ин­ фекционных заболеваний (тиф, ма­ лярия, оспа и др.), в результате хро­ нической анемии. Катаракта может возникнуть на почве эндокринной патологии (тетания, миотоническая дистрофия; адипозогенитальная дис­ трофия), при болезни Дауна и неко­ торых кожных заболеваниях (экзема, склеродермия, нейродермиты, атро­ фическая пойкилодермия). В современной клинической прак­ тике чаще всего приходится наблю­ дать диабетическую катаракту. Она развивается при тяжелом течении болезни в любом возрасте, чаще бы­ вает двусторонней и характеризуется необычными начальными проявле­ ниями. Субкапсулярно в переднем и заднем отделах хрусталика формиру­ ются помутнения в виде мелких, рав­ номерно расположенных хлопьев, между которыми местами видны ва­ куоли и тонкие водяные щели. Не­ обычность начальной диабетической катаракты заключается не только в локализации помутнений, но и глав­ ным образом в способности к обрат­ ному развитию при адекватном лече­ нии диабета. У пожилых людей с вы­ раженным склерозом ядра хрустали­ ка диабетические заднекапсулярные помутнения могут сочетаться с воз­ растной ядерной катарактой. Начальные проявления осложнен­ ной катаракты, возникающей при нарушении обменных процессов в организме на почве эндокринных, кожных и других заболеваний, также характеризуются способностью к рассасыванию при рациональном ле­ чении общего заболевания. Осложненная катаракта, вызван­ ная воздействием внешних факторов. Хрусталик очень чувствителен ко всем неблагоприятным факторам внешней среды, будь то механиче­ ское, химическое, термическое или лучевое воздействие (рис. 12.6, а). Он может изменяться даже в тех случаях, когда нет прямого повреждения. Достаточно того, что поражаются со­ седние с ним части глаза, поскольку это всегда отражается на качестве продукции и скорости обмена внут­ риглазной жидкости. Посттравматические изменения в хрусталике могут проявляться не только помутнением, но и смеще­ нием хрусталика (вывихом или под­ вывихом) в результате полного или частичного отрыва цинновой связки (рис. 12.6, б). После тупой травмы на хрусталике может остаться круг­ лый пигментный отпечаток зрачко­ вого края радужки — так называе­ мая катаракта или кольцо Фоссиуса. Пигмент рассасывается в течение нескольких недель. Совсем иные последствия отмечаются в том слу­ чае, если после контузии возникает истинное помутнение вещества хру­ сталика, например розеточная, или лучистая, катаракта. Со временем Рис. 12.6. Посттравматическая катаракта. а — инородное тело под капсулой хрусталика; б — посттравматический вывих хрусталика. Де­ фект радужки. 255 помутнения в центре розетки уси­ ливаются и зрение неуклонно сни­ жается. При разрыве капсулы водянистая влага, содержащая протеолитические ферменты, пропитывает веще­ ство хрусталика, в результате чего он набухает и мутнеет. Постепенно про­ исходят распад и рассасывание хрусталиковых волокон, после чего ос­ тается сморщенная хрусталиковая сумка. Последствия ожогов и проникаю­ щих ранений хрусталика, а также экстренные меры помощи описаны в главе 23. Лучевая катаракта. Хрусталик способен поглощать лучи с очень ма­ лой длиной волны в невидимой, ин­ фракрасной, части спектра. Именно при воздействии этих лучей сущест­ вует опасность развития катаракты. В хрусталике оставляют следы рент­ геновские и радиевые лучи, а также протоны, нейтроны и другие элемен­ ты расщепления ядра. Воздействие на глаз ультразвука и тока СВЧ также может привести к развитию катарак­ ты. Лучи видимой зоны спектра (длина волны от 300 до 700 нм) про­ ходят через хрусталик, не повреждая его. Профессиональная лучевая ката­ ракта может развиваться у рабочих горячих цехов. Большое значение имеют стаж работы, длительность непрерывного контакта с излучени­ ем и выполнение правил техники безопасности. Необходимо соблюдать осторож­ ность при проведении лучевой тера­ пии в области головы, особенно при облучении глазницы. Для защиты глаз используют специальные при­ способления. После взрыва атомной бомбы у жителей японских городов Хиросима и Нагасаки выявляли ха­ рактерные лучевые катаракты. Из всех тканей глаза хрусталик оказался наиболее восприимчивым к жестко­ му ионизирующему излучению. У де­ тей и молодых людей он более чув­ ствителен, чем у стариков. Объек­ 256 scanned by К. А. А. тивные данные свидетельствуют о том, что катарактогенное воздейст­ вие нейтронного излучения в десят­ ки раз сильнее, чем другие виды из­ лучения. Биомикроскопическая картина при лучевой катаракте, так же как и при других осложненных катарактах, характеризуется помутнениями в ви­ де диска неправильной формы, рас­ полагающимися под задней капсу­ лой хрусталика. Начальный период развития катаракты может быть дли­ тельным, иногда он составляет не­ сколько месяцев и даже лет в зависи­ мости от дозы облучения и индиви­ дуальной чувствительности. Обрат­ ного развития лучевых катаракт не происходит. Катаракта при отравлениях. В ли­ тературе описаны тяжелые случаи отравления спорыньей с расстрой­ ством психики, судорогами и тяже­ лой глазной патологией — мидриазом, нарушением глазодвигательной функции и осложненной катарактой, которую обнаруживали спустя не­ сколько месяцев. Токсическое воздействие на хру­ сталик оказывают нафталин, таллий, динитрофенол, тринитротолуол и нитрокраски. Они могут попадать в организм разными путями — через дыхательные пути, желудок и кожу. Экспериментальную катаракту у жи­ вотных получают при добавлении в корм нафталина или таллия. Осложненную катаракту могут вы­ звать не только токсичные вещества, но также избыток некоторых ле­ карств, например сульфаниламидов, и обычных ингредиентов пищи. Так, катаракта может развиться при кормлении животных галактозой, лактозой и ксилозой. Помутнения хрусталика, обнаруженные у больных галактоземией и галактозурией, — это не случайность, а следствие того, что галактоза не усваивается и нака­ пливается в организме. Веских дока­ зательств роли дефицита витаминов в возникновении осложненной ката­ ракты не получено. Токсические катаракты в началь­ ном периоде развития могут рассо­ саться, если прекратилось поступле­ ние активнодействующего вещества в организм. Длительное воздействие катарактогенных агентов вызывает необратимые помутнения. В этих случаях требуется хирургическое ле­ чение. 12.4.1.3. Лечение катаракты В начальной стадии развития ката­ ракты осуществляют консервативное лечение для предотвращения быст­ рого помутнения всего вещества хру­ сталика. С этой целью назначают за­ капывания препаратов, улучшающих обменные процессы. Эти препараты содержат цистеин, аскорбиновую кислоту, глутамин и другие ингреди­ енты. Результаты лечения не всегда убедительны. Редкие формы началь­ ных катаракт могут рассосаться, если своевременно будет проведена ра­ циональная терапия того заболева­ ния, которое явилось причиной об­ разования помутнений в хрусталике. Хирургическое удаление мутного хрусталика называется экстракцией катаракты. Операцию по поводу катаракты делали еще 2500 лет до нашей эры, о чем свидетельствуют памятники Египта и Ассирии. Тогда использо­ вали прием "низдавления", или "реклинации", хрусталика в полость стек­ ловидного тела: иглой прокапывали роговицу, толчкообразно нажимали на хрусталик, отрывали цинновы связки и опрокидывали его в стекло­ видное тело. Только у половины больных операции были успешны­ ми, у остальных наступала слепота вследствие развития воспаления и других осложнений. Первую операцию извлечения хрусталика при катаракте выполнил Французский врач Ж. Давиель в 1745 г. С тех пор методика операции постоянно изменяется и совершен­ ствуется. Показанием к операции является, снижение остроты зрения, приводя­ щее к ограничению трудоспособности и дискомфорту в обычной жизни. Сте­ пень зрелости катаракты не имеет значения при определении показаний к ее удалению. Так, например, при ча­ шеобразной катаракте ядро и корти­ кальные массы могут быть полно­ стью прозрачными, однако тонкий слой плотных помутнений, локали­ зующихся под задней капсулой в центральном отделе, резко снижает остроту зрения. При двусторонней катаракте сначала оперируют тот глаз, который имеет худшее зрение. Перед операцией обязательно проводят исследование обоих глаз и оценку общего состояния организма. Врачу и пациенту всегда важен про­ гноз результатов операции в плане предупреждения возможных ослож­ нений, а также относительно функ­ ции глаза после операции. Для того чтобы составить представление о со­ хранности зрительно-нервного ана­ лизатора глаза, определяют его спо­ собность локализовать направление света (проекцию света), исследуют поле зрения и биоэлектрические по­ тенциалы. Операцию удаления ката­ ракты проводят и при выявленных нарушениях, рассчитывая восстано­ вить хотя бы остаточное зрение. Хи­ рургическое лечение абсолютно бес­ перспективно только при полной слепоте, когда глаз не ощущает света. В том случае, если обнаруживают признаки воспаления в переднем и заднем отрезках глаза, а также в его придатках, обязательно проводят противовоспалительную терапию до операции. В процессе обследования может быть выявлена недиагностированная ранее глаукома. Это требует от врача особого внимания, так как при уда­ лении катаракты из глаукомного гла­ за существенно возрастает опасность развития самого тяжелого осложне­ ния — экспульсивной геморрагии, последствием которой может быть необратимая слепота. При глаукоме 257 1 "Г Л-.А * врач принимает решение о выполне­ нии предварительной антиглаукоматозной операции или комбиниро­ ванного вмешательства экстракции катаракты и антиглаукоматозной операции. Экстракция катаракты при оперированной, компенсиро­ ванной глаукоме более безопасна, так как в ходе операции менее веро­ ятны внезапные резкие перепады внутриглазного давления. При определении тактики хирур­ гического лечения врач учитывает и любые другие особенности глаза, вы­ явленные в процессе обследования. Общее обследование пациента преследует цель выявить возможные очаги инфекции, прежде всего в ор­ ганах и тканях, расположенных ря­ дом с глазом. До операции должны быть санированы очаги воспаления любой локализации. Особое внима­ ние следует обратить на состояние зубов, носоглотки и околоносовых пазух. Анализы крови и мочи, ЭКГ и рентгеновское исследование легких помогают выявить заболевания, для устранения которых требуется экс­ тренное или плановое лечение. При клинически спокойном со­ стоянии глаза и его придатков иссле­ дование микрофлоры содержимого конъюнктивального мешка не про­ изводят. В современных условиях непо­ средственная предоперационная под­ готовка больного существенно упро­ щается, в связи с тем что все микро­ хирургические манипуляции мало­ травматичны, при их выполнении обеспечивается надежная гермети­ зация полости глаза и пациенты по­ сле операции не нуждаются в стро­ гом постельном режиме. Операция может быть выполнена амбула­ торно. Экстракцию катаракты произво­ дят с использованием микрохирур­ гической техники. Это значит, что хирург осуществляет все манипуля­ ции под микроскопом, применяет тончайшие микрохирургические ин­ 258 scanned by К. А. А. струменты и шовный материал, обеспечен удобным креслом. Под­ вижность головы пациента ограни­ чена специальным изголовьем опе­ рационного стола, имеющим форму полукруглого столика, на котором лежат инструменты, на него опира­ ются руки хирурга. Совокупность этих условий позволяет хирургу вы­ полнять точные манипуляции без тремора пальцев рук и случайных от­ клонений головы пациента. Хрусталик можно удалить из гла­ за целиком в сумке — интракапсулярная экстракция катаракты. Хи­ рурги обычно используют метод криоэкстракции, предложенный в 1961 г. польским ученым Крвавичем (рис. 12.7). Операционный дос­ туп — сверху через дугообразный корнеосклеральный разрез по лимбу. Разрез большой — немного меньше полуокружности роговицы. Он соот­ ветствует диаметру удаляемого хру­ сталика (9—10 мм). Специальным инструментом — ириеретрактором захватывают верхний край зрачка и подтягивают радужку и зрачок квер­ ху, при этом у края разреза обнажа­ ется хрусталик. Охлажденный нако­ нечник криоэкстрактора приклады­ вают к передней поверхности хруста­ лика. Через 5—7 с хрусталик примо­ раживается к наконечнику и легко удаляется из глаза. Для герметизации раны накладывают 8—10 узловых швов или один непрерывный шов. В настоящее время применение этого простого способа ограничено из-за того, что в послеоперационном пе­ риоде, даже в отдаленные сроки, воз­ никают тяжелые осложнения в зад­ нем отделе глаза. Это объясняется тем, что после интракапсулярной экстракции катаракты вся масса стекловидного тела продвигается кпереди и частично занимает место удаленной линзы. Мягкая, податли­ вая радужка не может сдержать пере­ мещение стекловидного тела, в ре­ зультате чего появляется гиперемия сосудов сетчатки ex vacuo (вакуум­ ный эффект). Вслед за этим могут 1 Рис. 12.7. Этапы интракапсулярной экс­ тракции катаракты. 1 — алмазным ножом произведен корнеосклеральный разрез. На края раны наложен и разведен провизорный шов; 2 — роговица поднята кверху. Ирисретрактором расширен зрачок. Край радужки отведен книзу, чтобы обнажить хрусталик. Криоэкстрактор касает­ ся поверхности хрусталика. Вокруг наконеч­ ника белое кольцо примораживания хруста­ лика; 3 — мутный хрусталик выводят из глаза. 2 Рис. 12.8. Искусственный и естествен­ ный хрусталик глаза. 1 — мутный хрусталик, удаленный из глаза целиком в капсуле, рядом с ним искусствен­ ный хрусталик; 2 — артифакия. Ирис-клипслинза располагается в зрачке; 3 — артифа­ кия. Заднекамерная линза располагается в сумке хрусталика. 3 возникать кровоизлияния в сетчатку, отек ее центрального отдела, участки отслоения сетчатки. В настоящее время основным спо­ собом удаления мутного хрусталика является экстракапсулярная экс­ тракция катаракты. Суть операции заключается в следующем: вскрыва­ ют переднюю капсулу хрусталика, удаляют ядро и кортикальные массы, а задняя капсула вместе с узким ободком передней капсулы остаются на месте и выполняют свою обычную функцию — отделяют передней от­ дел глаза от заднего. Они служат пре­ градой для перемещения стекловид­ ного тела кпереди. В связи с этим по­ сле экстракапсулярной экстракции катаракты возникает существенно меньше осложнений в заднем отделе глаза, он легче выдерживает различ­ ные нагрузки при беге, толчках, подъеме тяжестей. Кроме того, со­ хранившаяся сумка хрусталика явля­ ется идеальным местом для искусст­ венной оптики. Существуют разные варианты вы­ полнения экстракапсулярной экс­ тракции катаракты. Их можно разде­ лить на две группы — мануальная и энергетическая хирургия катаракты. Мануальная техника предполагает ис­ пользование разных хирургических дос­ тупов: дугового корнеосклерального раз­ реза в области лимба, склерального или роговичного подхода. В последнем слу­ чае разрез производят острым алмазным ножом концентрично лимбу, отступя от лимба 1 — 1,5 мм. Хирургический доступ при экстракапсулярной экстракции ката­ ракты почти вдвое короче, чем при интракапсулярной, так как он ориентиро­ ван только на выведение ядра хрустали­ ка, диаметр которого у пожилого челове­ ка равен 5—6 мм. Для того чтобы подой­ ти к ядру хрусталика, нужно осторожно вскрыть переднюю капсулу. Использова­ ние специальных приемов позволяет лег­ ко вывести ядро. Кортикальные массы удаляют с помощью ирригационно-аспирационных устройств. В полость глаза вводят сбалансированный изотониче­ ский раствор натрия хлорида, поддержи­ вающий постоянство величины передней камеры глаза. Одновременно через тон­ кую канюлю отсасывают мягкие хрусталиковые массы. В последнее время хирурги стремятся Рис. 12.9. Энергетические методы экстракции катаракты, а — факоэмульсификация мягкой катаракты; б — лазерная экстракция катаракты. уменьшить операционный разрез до 3— 4 мм, чтобы сделать операцию более безопасной. В этом случае приходится разрезать ядро хрусталика пополам в по­ лости глаза двумя крючками, движущи­ мися от противоположных точек эквато­ ра навстречу друг другу. Обе половинки ядра выводят поочередно. Операцию за­ канчивают введением искусственной оп­ тической линзы нужной диоптрийности (рис. 12.8). Ее помещают в освободив­ шуюся сумку естественного хрусталика. Разрез герметизируют тонкими швами с погружением узелков в разрез. Опытные хирурги выполняют эту операцию за 10— 20 мин. В настоящее время традиционная мануальная хирургия катаракты все больше вытесняется современными методами с использованием энергии ультразвука или лазера для разруше­ ния хрусталика в полости глаза. Это так называемая энергетическая хи­ рургия, или хирургия малых разре­ зов. Она привлекает хирургов суще­ ственным снижением частоты разви­ тия осложнений в ходе операции, а также отсутствием послеоперацион­ ного астигматизма. Техника ультразвуковой факоэмульсификации катаракты была предложена в 1967 г. американским ученым C.D. Kelman. Широкое ис­ пользование этого метода началось в 80—90-е годы. 261 scanned by К. А. А. Для выполнения ультразвуковой факоэмульсификации катаракты созданы специальные приборы. Че­ рез разрез у лимба длиной 3,0— 3.5 мм в глаз вводят наконечник, не­ сущий ультразвуковую энергию. Специальными приемами хирург разделяет ядро на четыре фрагмента и поочередно разрушает их. Через тот же наконечник в глаз поступает изотонический раствор натрия хло­ рида, происходит вымывание хрусталиковых масс и отведение их по спе­ циальному каналу (рис. 12.9, а). При определении показаний к проведению ультразвуковой фако­ эмульсификации катаракты учиты­ вают возраст пациента и степень твердости ядра хрусталика. Особен­ ностью этой операции является не­ обходимость нажима на хрусталик ультразвуковым наконечником или крючками, разделяющими ядро на части. Такая процедура может быть опасной у пациентов пожилого воз­ раста. Из-за слабости цинновых свя­ зок может произойти вывих хруста­ лика. От степени твердости ядра за­ висит продолжительность дробления катаракты и время работы ультразву­ ка. Не рекомендуется использовать ультразвуковую энергию более 3.5 мин в связи с опасностью небла­ гоприятного воздействия на сосед­ ние ткани глаза. В связи с этим са­ мые твердые желтые, бурые и черные катаракты не показаны для операции методом факоэмульсификации. В 1995 г. группой отечественных офтальмологов (В. Г. Копаева, Ю. В. Андреев) под руководством академи­ ка С. Н. Федорова впервые в мире была разработана технология разру­ шения и эвакуации катаракты любой степени твердости с помощью лазер­ ной энергии и оригинальной вакуум­ ной установки. Известные другие ла­ зерные системы позволяют эффек­ тивно разрушать только мягкие и средней твердости катаракты. Опе­ рацию выполняют бимануально че­ рез два прокола у лимба. На первом этапе расширяют зрачок и вскрыва­ ют переднюю капсулу хрусталика в виде круга диаметром 5—7 мм. Затем в глаз вводятся лазерный (диаметром 0,7 мм) и отдельно ирригационноаспирационный (1,7 мм) наконечни­ ки (рис. 12.9, б). Они едва касаются поверхности хрусталика в центре. Хирург наблюдает, как в течение не­ скольких секунд "растаивает" ядро хрусталика и формируется глубокая чаша, стенки которой распадаются на фрагменты. При их разрушении снижают уровень энергии. Мягкие кортикальные массы аспирируют без использования лазера. Разрушение мягких и средней твердости катаракт происходит за короткий период вре­ мени — от нескольких секунд до 2— 3 мин, для удаления плотных и очень плотных хрусталиков требуется от 4 до 6—7 мин. Лазерная экстракция катаракты (ЛЭК) расширяет возрастные пока­ зания, поскольку в процессе опера­ ции не происходит нажима на хру­ сталик, нет необходимости в механи­ ческой фрагментации ядра. Лазер­ ный наконечник не нагревается в процессе работы, поэтому не нужно вводить большое количество изото­ нического раствора натрия хлорида. У пациентов моложе 40 лет часто не требуется включение лазерной энер­ гии, так как мощная вакуумная сис­ 262 scanned by К. А. А. тема прибора справляется с отсасы­ ванием мягкого вещества хрустали­ ка. В процессе операции раневые от­ верстия плотно тампонированы на­ конечниками. Для того чтобы не рас­ ширять разрез при введении искус­ ственного хрусталика, целесообраз­ но использовать складывающиеся мягкие интраокулярные линзы. По­ сле операции швы не накладывают. Есть все основания считать, что в бу­ дущем лазерная экстракция катарак­ ты будет широко применяться в кли­ нической практике. Экстракцию катаракты называют жемчужиной глазной хирургии. Это — самая распространенная глазная операция. Она приносит глубокое удовлетворение хирургу и пациенту. Часто больные на ощупь приходят к врачу, а после операции сразу стано­ вятся зрячими. Операция позволяет вернуть ту остроту зрения, которая была в данном глазу до развития ка­ таракты. 12.4.2. Вывих и подвывих хрусталика Вывихом называют полный отрыв хрусталика от поддерживающей связки и смещение его в перед­ нюю или заднюю камеру глаза (см. рис. 12.6, б). При этом происхо­ дит резкое снижение остроты зре­ ния, так как из оптической систе­ мы глаза выпала линза силой 19,0 дптр. Вывихнутый хрусталик подлежит удалению. Подвывих хрусталика — это час­ тичный отрыв цинновой связки, который может иметь разную про­ тяженность по окружности. Врожденные вывихи и подвывихи хрусталика описаны выше. Приобре­ тенное смещение биологической линзы происходит в результате тупых травм или грубых сотрясений. Кли­ нические проявления подвывиха хрусталика зависят от величины об­ разовавшегося дефекта. Минималь­ ные повреждения могут остаться не­ замеченными, если не повреждена передняя пограничная мембрана стекловидного тела и хрусталик ос­ тался прозрачным. Основной симптом подвывиха хрусталика — дрожание радужки (иридодонез). Нежная ткань радуж­ ки опирается на хрусталик у перед­ него полюса, поэтому дрожание подвывихнутой линзы передается ра­ дужке. Иногда этот симптом можно увидеть, не применяя специальных методов исследования. В других слу­ чаях приходится внимательно на­ блюдать за радужкой при боковом освещении или в свете щелевой лам­ пы, чтобы уловить легкую волну дви­ жений при небольших смещениях глазного яблока. При резких отведе­ ниях глаза вправо и влево легкие ко­ лебания радужки выявить не удается. Следует отметить, что иридодонез не всегда присутствует даже при замет­ ных подвывихах линзы. Это проис­ ходит в тех случаях, когда вместе с надрывом цинновой связки в том же секторе появляется дефект в перед­ ней пограничной мембране стекло­ видного тела. При этом возникает ущемленная грыжа стекловидного тела, которая тампонирует образо­ вавшееся отверстие, уменьшает под­ вижность хрусталика. В таких случа­ ях подвывих линзы можно распо­ знать по двум другим симптомам, выявляемым при биомикроскопии: это неравномерная глубина передней и задней камер глаза из-за более вы­ раженного давления или перемеще­ ния стекловидного тела кпереди в зоне ослабления опоры хрусталика. При ущемленной и фиксированной спайками грыже стекловидного тела увеличивается задняя камера в дан­ ном секторе и одновременно изме­ няется глубина передней камеры глаза, чаще всего она становится меньше. В обычных условиях задняя камера не доступна осмотру, поэтому о глубине ее периферических отде­ лов судят по косвенному признаку — разному расстоянию от края зрачка 263 scanned by К. А. А. до хрусталика справа и слева или сверху и снизу. При неосложненном подвывихе хрусталика острота зрения сущест­ венно не снижается и лечения не требуется. Однако со временем раз­ виваются осложнения. Подвывихнутая линза может помутнеть, или она становится причиной развития вто­ ричной глаукомы. В таких случаях встает вопрос об ее удалении. Свое­ временная диагностика подвывиха линзы позволяет правильно выбрать хирургическую тактику, оценить воз­ можность укрепления капсулы и раз­ мещения в ней искусственного хру­ сталика. 12.4.3. Афакия и артифакия Афакия — это отсутствие хруста­ лика. Глаз без хрусталика называ­ ется афакичным. Врожденная афакия наблюдается редко. Обычно хрусталик удаляют хирургическим путем в связи с его помутнением или вывихом. Извест­ ны случаи выпадения хрусталика при проникающих ранениях. При исследовании афакичного глаза обращают на себя внимание глубокая передняя камера и дрожа­ ние радужки (иридодонез). Если в глазу сохранилась задняя капсула хрусталика, то она сдерживает толч­ ки стекловидного тела при движе­ ниях глаза и дрожание радужки вы­ ражено слабее. При биомикроско­ пии световой срез выявляет место расположения капсулы, а также сте­ пень ее прозрачности. В случае от­ сутствия хрусталиковой сумки стек­ ловидное тело, удерживаемое толь­ ко передней пограничной мембра­ ной, прижимается и слегка проминирует в область зрачка. Такое со­ стояние называют грыжей стекло­ видного тела. При разрыве мембра­ ны в переднюю камеру выходят во­ локна стекловидного тела. Это — осложненная грыжа. Коррекция афакии. После удале­ ния хрусталика резко изменяется рефракция глаза. Возникает гиперметропия высокой степени. Преломляющая сила утраченного хрусталика должна быть компенсиро­ вана оптическими средствами — оч­ ками, контактной линзой или искус­ ственным хрусталиком. Очковую и контактную коррекцию афакии в настоящее время использу­ ют редко. Для коррекции афакии эмметропичного глаза потребуется оч­ ковое стекло силой +10,0 дптр, что существенно меньше, чем сила пре­ ломления удаленного хрусталика, ко­ торая в среднем равна 19,0 дптр. Та­ кая разница объясняется прежде всего тем, что очковая линза занимает дру­ гое место в сложной оптической сис­ теме глаза. Кроме того, стеклянная линза окружена воздухом, в то время как хрусталик — жидкостью, с кото­ рой имеет почти одинаковый коэф­ фициент преломления света. Для гиперметропа силу стекла нужно увели­ чить на необходимое количество ди­ оптрий, у миопа, наоборот, оно будет тоньше, меньшей оптической силы. Если до операции миопия была близ­ ка к 19,0 дптр, то после операции слишком сильная оптика близоруких глаз нейтрализуется удалением хру­ сталика и пациент будет обходиться без очков для дали. Афакичный глаз не способен к ак­ комодации, поэтому для работы на близком расстоянии назначают очки на 3,0 дптр сильнее, чем для дали. Очковую коррекцию нельзя исполь­ зовать при монокулярной афакии. Линза +10,0 дптр является сильным увеличительным стеклом. Если она поставлена перед одним глазом, то в этом случае изображения в двух гла­ зах будут слишком разные по вели­ чине, они не сольются в единый об­ раз. При монокулярной афакии воз­ можна контактная (см. раздел "Реф­ ракция глаза”) или интраокулярная коррекция. Интраокулярная коррекция афа­ кии — это хирургическая операция, 264 scanned by К. А. А. суть которой состоит в том, что по­ мутневший или вывихнувшийся ес­ тественный хрусталик заменяют ис­ кусственной линзой соответствую­ щей силы. Расчет диоптрийной силы новой оптики глаза выполняет врач, используя специальные таблицы, номограммы или компьютерную программу. Для рассчета требуются следующие параметры: сила прелом­ ления роговицы, глубина передней камеры глаза, толщина хрусталика и длина глазного яблока. Общую реф­ ракцию глаза планируют с учетом пожелания пациентов. Для тех из них, кто водит машину и ведет ак­ тивную жизнь, чаще всего задают эмметропию. Можно запланировать миопическую рефракцию низкой степени, если второй глаз близору­ кий, а также для тех пациентов, ко­ торые большую часть рабочего дня проводят за письменным столом, хо­ тят писать и читать или выполнять другую точную работу без очков. Наличие искусственного хруста­ лика в глазу обозначают термином "артифакия". Глаз с искусствен­ ным хрусталиком называют артифакичным. Интраокулярная коррекция афа­ кии имеет ряд преимуществ перед оч­ ковой. Она более физиологична, уст­ раняет зависимость пациентов от очков, не дает сужения поля зрения, периферических скотом, искажения предметов. На сетчатке формирует­ ся изображение нормальной величины. В настоящее время существует множество конструкций ИОЛ (рис. 12.10). По принципу крепления в глазу выделяют три основных типа искусственных хрусталиков: • переднекамерные линзы помещаются в передней камере глаза и находят опору в углу перед­ ней камеры. Они контактируют с очень чувствительными тканями глаза — радужкой и роговицей. Эти линзы провоцируют образова- Рис. 12.10. Конструкции различных моделей интраокулярных линз и способы их фиксации в глазу. ние синехий в углу передней каме­ ры глаза, чем и объясняется их редкое использование в настоящее время; • з р а ч к о в ы е л и н з ы (пупил­ лярные) называют также ирис265 клипс-линзами (ИКЛ). Их встав­ ляют в зрачок по принципу клип­ сы, удерживаются эти линзы пе­ редними и задними опорными (гаптическими) элементами. Пер­ вый хрусталик такого типа — лин­ за Федорова—Захарова — имеет 3 задние дужки и 3 передние антеннки. В 60—70-е годы XX в., когда применяли в основном интракапсулярную экстракцию катаракты, линзу Федорова—Захарова широ­ ко использовали во всем мире. Главным ее недостатком является возможность вывиха опорных эле­ ментов или всей линзы; • заднекамерные линзы (3KJ1) размещают в сумке хруста­ лика после удаления ядра и корти­ кальных масс при экстракапсулярной экстракции катаракты. Они занимают место естественной линзы в общей сложной оптической системе глаза, поэтому обеспечива­ ют наиболее высокое качество зре­ ния. 3KJI лучше других укрепляют разделительный барьер между пе­ редним и задним отделами глаза, предупреждают развитие многих тяжелых послеоперационных ос­ ложнений, таких как вторичная глаукома, отслойка сетчатки и др. Они контактируют только с кап­ сулой хрусталика, не имеющей нер­ вов и сосудов, не способной к воспа­ лительной реакции. Этот тип линз в настоящее время является пред­ почтительным. Среди ЗКЛ можно выделить заднекапсулярные, кото­ рые крепят непосредственно на капсулу. Их используют в тех слу­ чаях, когда после ранее перенесен­ ной травмы не сохранилась про­ зрачная сумка хрусталика, а оста­ лась лишь уплотненная мутная задняя капсула, сросшаяся с остат­ ками передней. ИОЛ изготавливают из жесткого (полиметилметакрилат, лейкосапфир и др.) и мягкого (силикон, гид­ рогель, полиуретанметакрилат, со­ полимер коллагена и др.) материа­ ла. Они могут быть мультифокаль­ ными или выполненными в виде призмы. В один глаз можно ввести сразу два искусственных хрусталика. Если по каким-либо причинам оптика ар266 тифакичного глаза оказалась несо­ вместимой с оптикой другого глаза, то ее дополняют еще одним искусст­ венным хрусталиком необходимой диоптрийности. Технология изготовления ИОЛ постоянно совершенствуется, изме­ няются конструкции линз, как того требует современная хирургия ката­ ракты. Коррекция афакии может бьггь выполнена и другими хирургически­ ми способами, основанными на уси­ лении преломляющей способности роговицы (см. главу 5). 12.4.4. Вторичная, пленчатая катаракта и фиброз задней капсулы хрусталика Вторичная катаракта возникает в афакичном глазу после экстракапсулярной экстракции катаракты. Это разрастание субкапсулярного эпителия хрусталика, оставшегося в экваториальной зоне хрусталиковой сумки. При отсутствии ядра хрусталика клетки не стеснены, поэтому растут свободно, не вытягиваются. Они раз­ дуваются в виде мелких прозрачных шариков разной величины и высти­ лают заднюю капсулу. При биомик­ роскопии эти клетки похожи на мыльные пузырьки или зерна икры (рис. I2.ll, а). Их называют шарами Адамюка—Эльшнига по именам уче­ ных, впервые описавших вторичную катаракту. В начальной стадии раз­ вития вторичной катаракты субъек­ тивные симптомы отсутствуют. Ост­ рота зрения снижается, когда эпите­ лиальные разрастания достигают центральной зоны. Вторичная катаракта подлежит хи­ рургическому лечению: производят дисцизию (рассечение) задней капсу­ лы хрусталика, на которой размеша­ ются шары Адамюка—Эльшнига. Дисцизию выполняют линейным раз­ резом в пределах зрачковой зоны. а 6 Рис. 12.11. Вторичная катаракта и ее рассечение. а — прозрачный трансплантат роговицы. Афакия. Вторичная катаракта; б — тот же глаз после лазерной дисцизии вторичной катаракты. Операция может быть осуществлена и с помощью луча лазера. В этом случае вторичная катаракта разрушается так­ же в пределах зрачка. Формируется круглое отверстие диаметром 2— 2,5 мм. Если этого окажется недоста­ точно для обеспечения высокой ост­ роты зрения, то отверстие может быть увеличено (рис. 12.11, б). В артифакичных глазах вторичная катаракта развивается реже, чем в афакичных. Пленчатая катаракта формирует­ ся в результате самопроизвольного рассасывания хрусталика после трав­ мы, остаются только сросшиеся передняя и задняя капсулы хрустали­ ка в виде толстой мутной пленки (рис. 12.12). Пленчатые катаракты рассекают в центральной зоне лучом лазера или специальным ножом. В образовав­ шемся отверстии при наличии пока­ заний может быть укреплен искусст­ венный хрусталик специальной кон­ струкции. Фиброзом задней капсулы хрустали­ ка принято обозначать уплотнение и помутнение задней капсулы после экс­ тракапсулярной экстракции ката­ ракты. В редких случаях помутнение зад­ ней капсулы может быть обнаружено 267 на операционном столе после удале­ ния ядра хрусталика. Чаще всего по­ мутнение развивается спустя 1 — 2 мес после операции из-за того, что задняя капсула была недостаточно очищена и остались невидимые тон­ чайшие участки прозрачных масс хрусталика, которые впоследствии мутнеют. Такой фиброз задней кап­ сулы считают осложнением экстрак­ ции катаракты. После операции все­ гда происходит сокращение и уплот- Рис. 12.12. Пленчатая катаракта. Боль­ шой дефект радужки после проникаю­ щего ранения глаза. Сквозь него видна пленчатая катаракта Зрачок смещен книзу. нение задней капсулы как проявле­ ние физиологического фиброза, но при этом она остается прозрачной. Рассечение помутневшей капсулы производят в тех случаях, когда резко снижена острота зрения. Иногда со­ храняется достаточно высокое зре­ ние даже при наличии значительных помутнений на задней капсуле хру­ сталика. Все зависит от локализации этих помутнений. Если в самом цен­ тре остался хотя бы небольшой про­ свет, этого может быть достаточно для прохождения световых лучей. В связи с этим вопрос о рассечении капсулы хирург решает только после оценки функции глаза. Вопросы для самоконтроля Познакомившись с особенностями строения живой биологической линзы, обладающей саморегулирующимся меха­ низмом фокусировки изображения, вы можете установить ряд удивительных и в scanned by К. А. А. определенной мере загадочных свойств хрусталика. Не будет вам трудна загадка, Когда уже прочли отгадку. 1. Хрусталик не имеет сосудов и нервов, но постоянно растет. Почему? 2. Хрусталик в течение всей жизни рас­ тет, а в размере не изменяется. По­ чему? 3. В хрусталике не бывает опухолей и воспалительных процессов. По­ чему? 4. Хрусталик со всех сторон окружен водой, но количество воды в вещест­ ве линзы с годами постепенно умень­ шается. Почему? 5. Хрусталик не имеет кровеносных и лимфатических сосудов, однако мо­ жет помутнеть при галактоземии, диабете, малярии, тифе и других об­ щих заболеваниях организма. По­ чему? 6. На два афакичных глаза можно подобрать очки, а на один нельзя, если второй глаз факичный. По­ чему? Глава 13 СТЕКЛОВИДНОЕ ТЕЛО Глаз называют окном души. Леонардо да Винчи 13.1. Строение и функции стекловидного тела Стекловидным телом называют прозрачное, бесцветное, гелеоб­ разное вещество, заполняющее полость глазного яблока. Спереди стекловидное тело ограничено хрусталиком, зонулярной связкой и цилиарными отростками, а сзади и по периферии — сетчаткой. Стекловидное тело — самое объ­ емное образование глаза, составляю­ щее 55 % его внутреннего содержи­ мого. У взрослого человека масса стекловидного тела 4 г, объем 3,5— 4 мл. Стекловидное тело имеет шарооб­ разную форму, несколько сплющен­ ную в сагиттальном направлении. Его задняя поверхность прилежит к сетчатке, к которой оно фиксирова­ но лишь у диска зрительного нерва и в области зубчатой линии у плоской части цилиарного тела. Этот участок в форме пояса шириной 2—2,5 мм называют основанием стекловидно­ го тела. В стекловидном теле различают собственно стекловидное тело, по­ граничную мембрану и стекловидный (клокетов) канал, представляющий собой трубку диаметром 1—2 мм, идущую от диска зрительного нерва к задней поверхности хрусталика, не достигая его задней коры. В эмбрио­ нальном периоде жизни человека че­ рез этот канал проходит артерия стекловидного тела, исчезающая ко времени рождения (см. рис. 3.3). Благодаря применению современ­ ных прижизненных методов иссле­ дования стекловидного тела удалось 269 установить, что оно имеет фибрил­ лярную структуру и что межфибриллярные промежутки заполнены жид­ ким, вязким, аморфным содержи­ мым. Тот факт, что обнаженное стек­ ловидное тело не растекается и со­ храняет свою форму даже при нало­ жении на него груза, свидетельствует о наличии у него собственной на­ ружной оболочки, или мембраны. Ряд авторов считают ее тончайшей, прозрачной самостоятельной обо­ лочкой. Однако более популярна точка зрения, согласно которой это более плотный слой стекловидного тела, образовавшийся в результате сгущения его наружных слоев и кон­ денсации фибрилл. По химической природе стекло­ видное тело представляет собой гид­ рофильный гель органического про­ исхождения, 98,8 % которого состав­ ляет вода и 1,12 % — сухой остаток, содержащий белки, аминокислоты, мочевину, креатинин, сахар, калий, магний, натрий, фосфаты, хлориды, сульфаты, холестерин и др. При этом белки, составляющие 3,6 % су­ хого остатка, представлены витрохином и муцином, обеспечивающи­ ми вязкость стекловидного тела, в десятки раз превышающую вязкость воды. В норме стекловидное тело не об­ ладает фибринолитической активно­ стью. Однако экспериментально ус­ тановлено, что в случаях возникно­ вения интравитреального кровоиз­ лияния значительно возрастает тром­ бопластическая активность стекло­ видного тела, направленная на оста­ новку кровотечения. В связи с на­ личием у стекловидного тела антифибринолитических свойств фибрин длительное время не рассасывается, что способствует клеточной проли­ ферации и формированию соедини­ тельнотканных помутнений. Стекловидное тело обладает свойствами коллоидных растворов, и его рассматривают как структур­ ную, но малодифференцированную соединительную ткань. Сосудов и нервов в стекловидном веществе нет. Жизнедеятельность и постоян­ ство его среды обеспечиваются ос­ мосом и диффузией питательных веществ из внутриглазной жидкости через стекловидную мембрану, об­ ладающую направленной проницае­ мостью. Биомикроскопически структура стекловидного тела представлена в виде нежно-серых лент различной формы и размеров с вкраплением то­ чечных и булавовидных беловатых образований. При движении глаза эти структуры "колышутся". Между лентами располагаются бесцветные, прозрачные участки. С возрастом в стекловидном теле появляются пла­ вающие помутнения и вакуоли. Стекловидное тело не регенерирует и при частичной потере замещается внутриглазной жидкостью. Наличие в стекловидном теле по­ стоянного тока жидкости подтвер­ ждено результатами радиографиче­ ских исследований: установлено пе­ редвижение индифферентных кра­ сок или радионуклидных изотопов, введенных экстраокулярно, в витреальных массах. Продуцируемая ци­ лиарным телом жидкость поступает в основание стекловидного тела, отку­ да движется по путям оттока кпере­ ди — в переднюю камеру и кзади — в периваскулярные пространства зрительного нерва. В первом случае жидкость смешивается с камерной влагой и отводится вместе с нею, во втором из заднего отдела стекловид­ ного тела, граничащего с оптической частью сетчатки, жидкость оттекает по периваскулярным пространствам сосудов сетчатки. Знание особенно­ стей циркуляции внутриглазной 270 scanned by К. А. А. жидкости позволяет представить ха­ рактер распределения лекарствен­ ных веществ в полости глаза. Стекловидное тело обладает низ­ кой бактерицидной активностью. Лейкоциты и антитела обнаружива­ ются в нем спустя некоторое время после инфицирования. По мнению ряда авторов, антигенные свойства стекловидного тела не отличаются от таковых белков крови. Основными функциями стекловид­ ного тела являются поддержание фор­ мы и тонуса глазного яблока; прове­ дение света; участие во внутриглаз­ ном обмене веществ; обеспечение кон­ такта сетчатки с сосудистой оболоч­ кой. 13.2. Патологические процессы в стекловидном теле Они проявляются в нарушении его прозрачности, которое приводит к снижению зрения различной степе­ ни, вплоть до его потери. Помутнения стекловидного тела могу! возникать вследствие наруше­ ния обменных процессов при сахар­ ном диабете, гипертонической бо­ лезни, атеросклерозе, а также при воспалительных заболеваниях сосу­ дистого тракта и травмах. Интенсив­ ность помутнений варьирует от не­ значительных, типа "летающих му­ шек", до грубых, плотных помутне­ ний, иногда фиксированных к сет­ чатке. "Летающие мушки” — это нежные помутнения в стекловидном теле (его измененные и склеенные волокна), которые при ярком освещении от­ брасывают тень на сетчатку и вос­ принимаются глазом как плавающие перед ним темные образования раз­ личной величины и формы (волни­ стые линии, пятнышки). Они наибо­ лее четко видны при взгляде на рав­ номерно освещенную белую поверх­ ность (снег, светлое небо, белая сте­ на и т. д.) и перемещаются при дви­ жении глазного яблока. Феномен 'летающих мушек", как правило, обусловлен начальными деструктив­ ными процессами в стекловидном геле и нередко возникает при близо­ рукости и в пожилом возрасте. При объективных исследованиях (био­ микроскопия, офтальмоскопия) по­ мутнения обычно не обнаруживают. Местного лечения не требуется, про­ водят лечение основного заболева­ ния. При нарастающей деструкции стекловидного тела, т. е. его разжи­ жении (переходе из состояния геля в золь), в нем выявляют помутнения в виде хлопьев, полос, лент, полупро­ зрачных пленок и т. д., смещающих­ ся при движении глазного яблока. Они характерны для нитчатой дест­ рукции стекловидного тела, часто наблюдаемой при высокой близору­ кости, тяжелом течении гипертони­ ческой болезни, выраженном атеро­ склерозе в пожилом возрасте. Зерни­ стая деструкция стекловидного тела, проявляющаяся в образовании взве­ си серовато-коричневатых мельчай­ ших зерен (скопление пигментных клеток и лимфоцитов, мигрирующих из окружающих тканей), наблюдает­ ся при отслойке сетчатки, воспали­ тельных процессах в сосудистом тракте, внутриглазных опухолях, травмах. Процесс прогрессирования нитчатой и зернистой деструкции стекловидного тела может приоста­ новиться в случае успешного лече­ ния основного заболевания. В пожилом возрасте и при сахар­ ном диабете часто отмечается дест­ рукция стекловидного тела с включе­ ниями кристаллов холестерина, ти­ розина и др., плавающих при движе­ нии глазного яблока в виде "серебря­ ного" или "золотого дождя". Глубо­ кие деструктивные процессы обычно развиваются при близорукости высо­ кой степени, общих нарушениях об­ менных процессов, а также в резуль­ тате травмы. Отслойка стекловидного тела воз­ никает при наличии дистрофических изменений. Различают переднюю и заднюю отслойку стекловидного тела. Передняя отслойка часто наблю­ дается в пожилом возрасте, реже — при травмах и воспалительных про­ цессах в сосудистом тракте. Ее мож­ но обнаружить при биомикроско­ пии. В этом случае пространство ме­ жду хрусталиком и стекловидным те­ лом кажется оптически пустым. Задняя отслойка стекловидного тела часто возникает при близору­ кости и нередко предшествует от­ слойке сетчатки. Задняя отслойка может иметь разные высоту, форму и протяженность, быть полной или частичной. Наиболее частым вари­ антом является полная задняя от­ слойка стекловидного тела, выяв­ ляемая на всем протяжении заднего полюса глаза с более или менее вы­ раженным смещением к центру. В этих случаях стекловидное тело от­ рывается от диска зрительного нер­ ва и при биомикроскопии и офталь­ москопии впереди диска зрительно­ го нерва выявляется серое овальное кольцо, при этом субвитреальное пространство заполнено жидко­ стью. Частичная отслойка встреча­ ется реже и либо бывает временной, либо постепенно увеличивается и переходит в полную. Наиболее тяжелым проявлением дистрофического процесса в стекло­ видном теле считается его сморщи­ вание (уменьшение в объеме), неред­ ко выявляемое при хронических вос­ палительных процессах в сетчатке и сосудистой оболочке, после прони­ кающих ранений глаза, а также трав­ матичных внутриглазных операций, сопровождающихся выпадением стекловидного тела. При воспалительных процессах в сосудистом тракте и сетчатке (иридоциклит, хориоретинит) в стекловид­ ном теле появляются помутнения, состоящие из клеточных и фиброз­ ных элементов — экссудаты. Меха­ низм их образования состоит в сле­ дующем: клеточные включения (лей­ коциты, лимфоциты, гшазмоциты) 271 откладываются на задней поверхно­ сти хрусталика и в ретролентальном пространстве, где в свете щелевой лампы они имеют вид блестящих мелких точек. Затем эти включения в большом количестве появляются в переднем и заднем отделах стекло­ видного тела. Позднее, когда в нем образуются пустоты, клетки скапли­ ваются в них, откладываясь на стен­ ках наподобие преципитатов. В этих случаях глазное дно видно как в ту­ мане из-за большого количества се­ розного экссудата. Исход экссудативного процесса различен. В одних случаях экссудаты полностью или частично рассасыва­ ются, в других клеточные элементы и белковый экссудат распространяют­ ся по всему стекловидному телу. При биомикроскопии и офтальмоскопии они имеют вид хлопьевидных пла­ вающих помутнений различных формы и величины. Наиболее тяжелым и прогностиче­ ски неблагоприятным патологиче­ ским состоянием стекловидного тела является эндофтальмит, характери­ зующийся значительной выраженно­ стью воспалительных изменений в нем и возможностью распростране­ ния их на окружающие структуры глаза. В этих случаях из-за диффуз­ ного помутнения стекловидного тела световой рефлекс от глазного дна от­ сутствует, зрачок становится серым или желтым. Интравитреальные кровоизлияния возникают обычно при изменениях в стенках сосудов сетчатки и сосуди­ стого тракта. Они разрываются при травмах и во время внутриглазных операций, а также в результате вос­ палительных или дегенеративных процессов (гипертоническая бо­ лезнь, атеросклероз, сахарный диа­ бет). Среди причин возникновения кровоизлияний в стекловидное тело лидирующую позицию занимают травматические повреждения органа зрения, сопровождающиеся крово­ излияниями более чем в 75 % слу­ чаев. 272 Первыми признаками интравитреального кровоизлияния являются ос­ лабление или отсутствие рефлекса с глазного дна, снижение зрения раз­ личной степени, вплоть до его пол­ ной потери. В этих случаях стекло­ видное тело кажется красноватым, а за хрусталиком нередко видна кровь. Разлитые и массивные кровоиз­ лияния в стекловидном теле обозна­ чаются термином "гемофтальм". Для установления степени заполнения полости глаза кровью проводят диасклеральное просвечивание с по­ мощью диафаноскопа. Свечение склеры свидетельствует о локальных кровоизлияниях в стекловидном те­ ле. Отсутствие свечения при макси­ мальной интенсивности светового пучка указывает на массивное крово­ излияние, или гемофтальм. Исход кровоизлияний, а также формирование витреальных помут­ нений того или иного типа зависят от характера и тяжести травмы, объ­ ема излившейся крови, ее локализа­ ции, реактивности организма, дли­ тельности течения патологического процесса и фибринолитической ак­ тивности стекловидного тела. Одна­ ко независимо от факторов, влияю­ щих на исход гемофтальма, данное патологическое состояние характе­ ризуется взаимосвязанными процес­ сами, основными из которых явля­ ются гемолиз, диффузия крови, фибробластная пролиферация и фагоци­ тоз. Гемолиз и диффузия крови по сро­ кам соответствуют середине 1-й — окончанию 2-й недели после крово­ излияния. Кровь располагается в ви­ де тяжей и лент по ходу волокнистых структур стекловидного тела. В ходе гемолиза целых эритроцитов стано­ вится меньше, определяются лишь их "тени” и фибрин. К 7—14-му дню в травмированном глазу формируют­ ся бесклеточные пленчатые образо­ вания, состоящие из фибрина и лизированных эритроцитов, ориенти­ рованных по ходу волокнистых структур стекловидного тела. Осо­ бенностью этой стадии течения гемофтальма является акустическая неинформативность, так как длина акустической волны соразмерна ве­ личине лизированных элементов крови, поэтому стекловидное тело на сонограммах выглядит акустически однородным. Позднее в течение 2— 3 нед формируются более грубые по­ мутнения вследствие фибробластной пролиферации. Лечение. Консервативное лечение, которое, как правило, проводят в ранние сроки, должно быть направ­ лено на рассасывание кровоизлия­ ния и предупреждение его рециди­ вов. С этой целью целесообразно ис­ пользовать ангиопротекторы и викасол. Через 1—2 сут после кровоизлия­ ния показано комплексное лечение, основным компонентом которого является рассасывающая терапия. В этих случаях применяют гепарин (0,1—0,2 мл — до 750 ЕД) в сочета­ нии с дексазоном (0,3 мл) в виде подконъюнктивальных инъекций. Основным патогенетически ори­ ентированным методом лечения в ранние сроки является терапия фибринолитическими средствами для повышения фибринолитической ак­ тивности стекловидного тела и рас­ сасывания кровоизлияния. С этой целью используют стрептодеказу (иммобилизованную стрептокиназу), которая переводит неактивный плазминоген в активный фермент, способный расщеплять фибрин. Препарат обладает пролонгирован­ ным действием, его вводят ретробульбарно или субконъюнктивально в дозе 0,1—0,3 мл (15 000—45 000 ФЕ), как правило, 1 раз в сутки в те­ чение 2—5 дней. С учетом того, что стрептодеказа является антигенным препаратом, до ее назначения под конъюнктиву вводят 0,3 мл 0,1 % раствора дексазона. Подконъюнктивальное введение фибринолитических средств рекомендуется при на­ личии гифемы и кровоизлияний в передней трети стекловидного тела. 273 При локализации витреальных кро­ воизлияний в средней и/или задней трети стекловидного тела целесооб­ разно введение стрептодеказы ретробульбарно. При гемофтальме значительно ак­ тивизируются процессы перекисного окисления липидов, в результате че­ го накапливаются гидроперекиси и гидроперекисные радикалы, которые оказывают повреждающее действие на липидный слой клеточных и мем­ бранных образований. Для снижения активности процессов перекислого окисления рекомендуется использо­ вать антиоксиданты (эмоксигшн и тауфон). Кровоизлияния в стекловидное тело могут сопровождаться повыше­ нием внутриглазного давления до 35—40 мм рт.ст. в результате времен­ ной блокады путей оттока продукта­ ми распада крови. Повышение внут­ риглазного давления купируют с по­ мощью гипотензивной терапии. Хирургическое лечение травмати­ ческого гемофтальма. Результаты многочисленных исследований сви­ детельствуют о том, что в основе па­ тологических изменений стекловид­ ного тела при травматических гемофтальмах лежат глубокие нарушения цикла обменных процессов в стекло­ видном теле и окружающих его тка­ нях, которые сопровождаются нару­ шением кислотно-основного состоя­ ния, накоплением промежуточных продуктов обмена веществ, что в свою очередь оказывает неблагопри­ ятное влияние на дальнейшее тече­ ние обменных реакций. Образуется так называемый порочный круг, в связи с чем удаление стекловидного тела — витрэктомия — приобретает патогенетическую направленность. В ходе витрэктомии стекловидное тело рассекают на мелкие части, удаляют из полости глазного яблока и одно­ временно замещают сбалансирован­ ным солевым раствором. Витрэктомия может быть выпол­ нена со вскрытием глазного яблока (открытая витрэктомия) и с помо­ щью специальных инструментов (во­ локонные осветители, наконечники ирригационно-аспирационных и ре­ жущих систем), которые вводят в глаз через один-два прокола (закры­ тая витрэктомия). Процесс витрэктомии состоит в захвате с помощью вакуума (подса­ сывание) небольшой порции стекло­ видного тела аспирационной иглой витреотома с последующим отсече­ нием этой порции. Затем всасывают и отсекают следующую порцию и та­ ким образом поэтапно удаляют ("от­ щипывают") ткань патологически измененного стекловидного тела. Скорость его иссечения и аспирации зависит от силы вакуума, частоты движений ножа витреотома и состоя­ ния стекловидного тела. После удаления передней части стекловидного тела витреотом на­ правляют к заднему полюсу глаза. По мере удаления мутного стекловидно­ го тела все ярче проявляется розовый рефлекс с глазного дна. После того как закончено удаление стекловид­ ного тела в оптической зоне и стано­ вится видимым задний полюс глаза, приступают к удалению его перифе­ рической части. В случае необходи­ мости удаляют почти все стекловид­ ное тело. Труднее всего удалить ос­ нование из-за его прочной фиксации в зоне зубчатой линии и плоской части ресничного тела. В этих случа­ ях имеется реальная угроза повреж­ дения хрусталика. Наличие остатков помутнений по периферии обычно не вызывает нарушения зрительных функций после операии. scanned by К. А. А. Из осложнений, которые могут возникнуть во время операции, сле­ дует отметить интравитреальные кро­ вотечения, которые останавливают путем искусственного повышения внутриглазного давления при усилен­ ной подаче замещающей жидкости. С целью профилактики рецидива кровоизлияния в полость стекловид­ ного тела больным в предоперацион­ ном периоде назначают антигеморрагические препараты (продектин, дицинон, аскорутин, хлористый кальций и т. д.). Многочисленные клинические наблюдения и анализ функциональ­ ных результатов показывают, что при использовании современных витреотомов и методик проведения витрэктомии она практически безо­ пасна, а риск развития осложнений гораздо ниже, чем при длительном нахождении большого количества крови в стекловидном теле. Кроме того, раннее восстановление про­ зрачности стекловидного тела позво­ ляет уже на начальных этапах пора­ жения выявить изменения сетчатки, в случае необходимости провести коагуляцию этих патологических очагов с помощью энергии лазерного излучения и предотвратить тем са­ мым появление новых порций крови. Вопросы для самоконтроля 1. Функции стекловидного тела. 2. Какие патологические процессы воз­ никают в стекловидном теле? 3. Тактика лечения кровоизлияний в стекловидном теле. Г л а в а 14 СОСУДИСТАЯ ОБОЛОЧКА ГЛАЗА Космос отражается в зрачке каждого глаза. Н. К. Рерих Существует глаз невидимый — ум, и глаз видимый — зрачок. В. Гюго Сосудистая оболочка глаза (tunica vasculosa bulbi) располагается меж­ ду наружной капсулой глаза и сет­ чаткой, поэтому ее называют сред­ ней оболочкой, сосудистым или увеальным трактом глаза. Она со­ стоит из трех частей: радужки, рес­ ничного тела и собственно сосуди­ стой оболочки (хориоидея). Все сложные функции глаза осуще­ ствляются с участием сосудистого тракта. Вместе с тем сосудистый тракт глаза выполняет роль посредника ме­ жду обменными процессами, проис­ ходящими во всем организме и в гла­ зу. Разветвленная сеть широких тон­ костенных сосудов с богатой иннер­ вацией осуществляет передачу общих нейрогуморальных воздействий. Пе­ редний и задний отделы сосудистого тракта имеют разные источники кро­ воснабжения. Этим объясняется воз­ можность их раздельного вовлечения в патологический процесс. 14.1. Передний отдел сосудистой оболочки глаза — радужка и ресничное тело 14.1.1. Строение и функции радужки Радужка (iris) — передняя часть сосудистого тракта. Она опреде­ ляет цвет глаза, является световой и разделительной диафрагмой (рис. 14.1). 275 В отличие от других частей сосу­ дистого тракта радужка не соприка­ сается с наружной оболочкой глаза. Радужка отходит от склеры чуть по­ зади лимба и располагается свободно во фронтальной плоскости в перед­ нем отрезке глаза. Пространство ме­ жду роговицей и радужкой называет­ ся передней камерой глаза. Глубина ее в центре 3—3,5 мм. Кзади от радужки, между нею и хрусталиком, располагается задняя камера глаза в виде узкой щели. Обе камеры заполнены внутриглазной жидкостью и сообщаются через зрачок. Радужка видна через роговицу. Диаметр радужки около 12 мм, ее вертикальный и горизонтальный размеры могут различаться на 0,5— 0,7 мм. Периферическую часть ра­ дужки, называемую корнем, можно увидеть только с помощью специаль­ ного метода — гониоскопии. В цен­ тре радужка имеет круглое отвер­ стие — зрачок (pupilla). Радужка состоит из двух листков. Передний листок радужки имеет мезодермальное происхождение. Его наружный пограничный слой по­ крыт эпителием, являющимся про­ должением заднего эпителия рогови­ цы. Основу этого листка составляет строма радужки, представленная кровеносными сосудами. При био­ микроскопии на поверхности радуж­ ки можно видеть кружевной рисунок переплетения сосудов, образующих своеобразный рельеф, индивидуаль- ный для каждого человека (рис. 14.2). Все сосуды имеют соединительно­ тканный покров. Возвышающиеся детали кружевного рисунка радужки называют трабекулами, а углубления между ними — лакунами (или крип­ тами). Цвет радужки также индиви­ дуален: от голубого, серого, желтова- Рис. 14.2. Варианты строения переднего поверхностного листка радужки. 276 то-зеленого у блондинов до темнокоричневого и почти черного у брю­ нетов. Различия в цвете объясняются разным количеством многоотростчатых пигментных клеток меланобластов в строме радужки. У темноко­ жих людей количество этих клеток столь велико, что поверхность ра­ дужки похожа не на кружево, а на густотканый ковер. Такая радужка свойственна обитателям южных и крайних северных широт как фактор защиты от слепящего светового по­ тока. Концентрично зрачку на поверх­ ности радужки проходит зубчатая линия, образованная переплетением сосудов. Она делит радужку на зрач­ ковый и цилиарный (ресничный) края. В цилиарном поясе выделяют­ ся возвышения в виде неровных кру­ говых контракционных борозд, по которым складывается радужка при расширении зрачка. Радужка наибо­ лее тонкая на крайней периферии У начала корня, поэтому именно здесь возможен отрыв радужки при контузионной травме (рис. 14.3). Задний листок радужки имеет эк­ тодермальное происхождение, это Рис. 14.3. Отрыв радужки у корня при травме. пигментно-мышечное образование. Эмбриологически он является про­ должением недифференцированной части сетчатки. Плотный пигмент­ ный слой защищает глаз от избыточ­ ного светового потока. У края зрачка пигментный листок выворачивается кпереди и образует пигментную кай­ му. Две мышцы разнонаправленного действия осуществляют сужение и расширение зрачка, обеспечивая до­ зированное поступление света в по­ лость глаза. Сфинктер, сужйвающий зрачок, располагается по кругу у са­ мого края зрачка. Дилататор нахо­ дится между сфинктером и корнем радужки. Гладкомышечные клетки дилататора располагаются радиально в один слой. Богатая иннервация радужки осу­ ществляется вегетативной нервной системой. Дилататор иннервируется симпатическим нервом, а сфинктер — за счет парасимпатических волокон ресничного узла — глазодвигатель­ ным нервом. Тройничный нерв обес­ печивает чувствительную иннерва­ цию радужки. Кровоснабжение радужки осуще­ ствляется из передних и двух задних длинных цилиарных артерий, кото­ рые на периферии образуют боль­ шой артериальный круг. Артериаль­ ные ветви направляются в сторону зрачка, образуя дугообразные ана­ 277 стомозы. Так формируется извитая сеть сосудов цилиарного пояса ра­ дужки. От нее отходят радиальные веточки, образующие капиллярную сеть по зрачковому краю. Вены ра­ дужки собирают кровь из капилляр­ ного русла и направляются от центра к корню радужки. Строение крове­ носной сети таково, что даже при максимальном расширении зрачка сосуды не перегибаются под острым углом и не происходит нарушения кровообращения. Исследования показали, что ра­ дужка может быть источником ин­ формации о состоянии внутренних органов, каждый из которых имеет свою зону представительства в ра­ дужке. По состоянию этих зон про­ водят скрининговую иридодиагно­ стику патологии внутренних орга­ нов. Световая стимуляция этих зон лежит в основе иридотерапии. Функции радужки: • • • • • экранирование глаза от избыточ­ ного потока света; рефлекторное дозирование коли­ чества света в зависимости от сте­ пени освещенности сетчатки (све­ товая диафрагма); разделительная диафрагма: радуж­ ка вместе с хрусталиком выполня­ ют функцию иридохрусталиковой диафрагмы, разделяющей перед­ ний и задний отделы глаза, удер­ живающей стекловидное тело от смещения вперед; сократительная функция радужки играет положительную роль в ме­ ханизме оттока внутриглазной жидкости и аккомодации; трофическая и терморегуляторная. 14.1.2. Зрачок. Норма и патология зрачковых реакций У детей первого года жизни зрачок узкий (2 мм), слабо реагирует на свет, плохо расширяется. В зрячем глазу величина зрачка постоянно ме­ няется от 2 до 8 мм под влиянием из­ менений освещенности. В комнат­ ных условиях при умеренном осве­ щении диаметр зрачка около 3 мм, причем у молодых людей зрачки ши­ ре, а с возрастом становятся уже. Под влиянием тонуса двух мышц радужки изменяется величина зрач­ ка: сфинктер осуществляет сокраще­ ние зрачка (миоз), а дилататор обес­ печивает его расширение (мидриаз). Постоянные движения зрачка — экс­ курсии — дозируют поступление све­ та в глаз. Изменение диаметра зрачкового отверстия происходит рефлекторно: • в ответ на раздражение сетчатки светом; • при установке на ясное видение предмета на разном расстоянии (аккомодация); • при схождении (конвергенции) и расхождении (дивергенции) зри­ тельных осей; • как реакция на другие раздраже­ ния. Рефлекторное расширение зрачка может произойти в ответ на резкий звуковой сигнал, раздражение вести­ булярного аппарата во время враще­ ния, при неприятных ощущениях в носоглотке. Описаны наблюдения, подтверждающие расширение зрачка при большом физическом напряже­ нии, даже при сильном рукопожа­ тии, при надавливании на отдельные участки в области шеи, а также в от­ вет на болевой раздражитель в любой части тела. Максимальный мидриаз (до 7—9 мм) может наблюдаться при болевом шоке, а также при психиче­ ском перенапряжении (испуг, гнев, оргазм). Реакцию расширения или сужения зрачка можно выработать в качестве условного рефлекса на сло­ ва темно или светло. Рефлексом от тройничного нерва (тригеминопупиллярный рефлекс) объясняется быстро сменяющееся расширение и сужение зрачка при дотрагивании до конъюнктивы, ро­ говицы, кожи век и периорбитальной области. 278 scanned by К. А. А. Рефлекторная дуга зрачковой ре­ акции на яркий свет представлена четырьмя звеньями. Она начинается от фоторецепторов сетчатки (I), по­ лучивших световое раздражение. Сигнал передается по зрительному нерву и зрительному тракту в перед­ нее двухолмие мозга (II). Здесь за­ канчивается эфферентная часть дуги зрачкового рефлекса. Отсюда им­ пульс на сужение зрачка пойдет че­ рез ресничный узел (III), располо­ женный в цилиарном теле глаза, к нервным окончаниям сфинктера зрачка (IV). Через 0,7—0,8 с про­ изойдет сокращение зрачка. Весь рефлекторный путь занимает около 1 с. Импульс на расширение зрачка идет от спинального центра через верхний шейный симпатический ганглий к дилататору зрачка (см. рис. 3.4). Медикаментозное расширение зрачка происходит под воздействием препаратов, относящихся к группе мидриатиков (адреналин, фенилэфрин, атропин и др.). Наиболее стой­ ко расширяет зрачок I % раствор сульфата атропина. После однократ­ ного закапывания в здоровом глазу мидриаз может сохраняться до 1 нед. Мидриатики кратковременного дей­ ствия (тропикамид, мидриацил) рас­ ширяют зрачок на 1—2 ч. Сужение зрачка происходит при закапывании миотиков (пилокарпин, карбахол, ацетилхолин и др.). У разных людей выраженность реакции на миотики и мидриатики неодинакова и зависит от соотношения тонуса симпатиче­ ской и парасимпатической нервной системы, а также состояния мышеч­ ного аппарата радужки. Изменение реакций зрачка и его формы может быть обусловлено за­ болеванием глаза (иридоциклит, травма, глаукома), а также возникает при различных поражениях перифе­ рических, промежуточных и цен­ тральных звеньев иннервации мышц радужки, при травмах, опухолях, со­ судистых заболеваниях мозга, верх­ него шейного узла, нервных стволов в глазнице, контролирующих зрач­ ковые реакции. После контузии глазного яблока может возникнуть посттравматический мидриаз как следствие парали­ ча сфинктера или спазма дилататора. Патологический мидриаз развивает­ ся при различных заболеваниях орга­ нов грудной и брюшной полости (сердечно-легочная патология, холе­ цистит, аппендицит и др.) в связи с раздражением периферического сим­ патического пугшлломоторного пути. Параличи и парезы перифериче­ ских звеньев симпатической нерв­ ной системы вызывают миоз в соче­ тании с сужением глазной щели и энофтальмом (триада Горнера). При истерии, эпилепсии, тирео­ токсикозе, а иногда и у здоровых лю­ дей отмечаются "прыгающие зрач­ ки". Ширина зрачков изменяется не­ зависимо от влияния каких-либо ви­ димых факторов через неопределен­ ные промежутки времени и несогла­ сованно в двух глазах. При этом дру­ гая глазная патология может отсутст­ вовать. Изменение зрачковых реакций яв­ ляется одним из симптомов многих общесоматических синдромов. В том случае, если реакция зрач­ ков на свет, аккомодацию и конвер­ генцию отсутствует, то это паралити­ ческая неподвижность зрачка вслед­ ствие патологии парасимпатических нервов. Методы исследования зрачковых реакций описаны в главе 6. 14.1.3. Строение и функции ресничного тела Ресничное, или цилиарное, тело (corpus ciliare) — это средняя утол­ щенная часть сосудистого тракта глаза, осуществляющая продук­ цию внутриглазной жидкости. Ресничное тело дает опору хруста­ лику и обеспечивает механизм ак­ комодации, кроме roro, это тепло­ вой коллектор глаза. 279 Рис. 14.4. Внутренняя поверхность ци­ лиарного тела. 1 — ресничный венец; 2 — плоская часть; 3 — зубчатая линия. В обычных условиях ресничное те­ ло, располагающееся под склерой посередине между радужкой и хориоидеей, не доступно осмотру: оно скрыто за радужкой (см. рис. 14.1). Область расположения цилиарного тела проецируется на склере в виде кольца шириной 6—7 мм вокруг ро­ говицы. С наружной стороны это кольцо немного шире, чем с но­ совой. Ресничное тело имеет достаточно сложное строение. Если разрезать глаз по экватору и посмотреть изнут­ ри на передний отрезок, то будет хо­ рошо видна внутренняя поверхность цилиарного тела в виде двух круглых поясков темного цвета (рис. 14.4). В центре, окружая хрусталик, возвы­ шается складчатый ресничный венец шириной 2 мм (corona ciliaris). Во­ круг него располагается цилиарное кольцо, или плоская часть цилиар­ ного тела, шириной 4 мм. Оно ухо­ дит к экватору и заканчивается зуб­ чатой линией. Проекция этой линии на склере находится в области при­ крепления прямых мышц глаза. Кольцо ресничной короны состо­ ит из 70—80 крупных отростков, ори­ ентированных радиально в сторону хрусталика. Макроскопически они похожи на реснички (cilia), отсюда и название этой части сосудистого тракта — "цилиарное, или реснич­ ное, тело". Вершины отростков свет­ лее общего фона, высота менее 1 мм. Между ними имеются бугорки мел­ ких отростков. Пространство между экватором хрусталика и отростчатой частью ресничного тела составляет всего 0,5—0,8 мм. Оно занято связ­ кой, поддерживающей хрусталик, которую называют ресничным поя­ ском, или цинновой связкой. Она является опорой для хрусталика и со­ стоит из тончайших нитей, идущих от передней и задней капсул хруста­ лика в области экватора и прикреп­ ляющихся к отросткам ресничного тела. Однако главные ресничные от­ ростки являются только частью зоны крепления ресничного пояска, в то время как основная сеть волокон проходит между отростками и фик­ сируется на всем протяжении цили­ арного тела, включая его плоскую часть. Тонкое строение ресничного тела обычно изучают на меридиональном срезе, на котором виден переход ра­ дужки в цилиарное тело, имеющее форму треугольника. Широкое осно­ вание этого треугольника располага­ ется спереди и представляет собой отростчатую часть цилиарного тела, а узкая вершина является его пло­ ской частью, которая переходит в задний отдел сосудистого тракта. Как и в радужке, в цилиарном теле выделяют наружный сосудисто-мы­ шечный слой, имеющий мезодермальное происхождение, и внутрен­ ний ретинальный, или нейроэкто­ дермальный, слой. Наружный мезодермальный слой состоит из четырех частей: • супрахориоидеи. Это капиллярное пространство между склерой и хориоидеей. Оно может расширяться вследствие скопления крови или отечной жидкости при глазной па­ тологии; • аккомодационной, или цилиар­ ной, мышцы. Она занимает значи­ 280 scanned by К. А. А. тельный объем и придает цилиар­ ному телу характерную треуголь­ ную форму; • сосудистого слоя с цилиарными отростками; • эластичной мембраны Бруха. Внутренний ретинальный слой яв­ ляется продолжением оптически не деятельной сетчатки, редуцирован­ ной до двух слоев эпителия — наруж­ ного пигментного и внутреннего беспигментного, покрытого погранич­ ной мембраной. Для понимания функций цилиар­ ного тела особое значение имеет строение мышечной и сосудистой частей наружного мезодермального слоя. Аккомодационная мышца распо­ лагается в передненаружной части ресничного тела. Она включает три основные порции гладкомышечных волокон: меридиональные, радиаль­ ные и циркулярные. Меридиональ­ ные волокна (мышца Брюкке) при­ мыкают к склере и прикрепляются к ней у внутреней части лимба. При сокращении мышцы происходит пе­ ремещение цилиарного тела вперед. Радиальные волокна (мышца Ива­ нова) веером отходят от склераль­ ной шпоры к цилиарным отрост­ кам, доходя до плоской части цили­ арного тела. Тонкие пучки цирку­ лярных мышечных волокон (мышца Мюллера) расположены в верхней части мышечного треугольника, образуют замкнутое кольцо и при сокращении действуют как сфинк­ тер. Механизм сокращения и расслаб­ ления мышечного аппарата лежит в основе аккомодационной функции ресничного тела. При сокращении всех порций разнонаправленных мышц возникает эффект общего уменьшения длины аккомодацион­ ной мышцы по меридиану (подтяги­ вается кпереди) и увеличения ее ши­ рины в направлении к хрусталику. Ресничный поясок суживается во­ круг хрусталика и приближается к нему. Циннова связка расслабляется. Хрусталик благодаря своей эластич­ ности стремится изменить диско­ видную форму на шаровидную, что приводит к увеличению его рефрак­ ции. Сосудистая часть ресничного тела располагается кнутри от мышечного слоя и формируется из большого ар­ териального круга радужки, находя­ щегося у ее корня. Она представлена густым переплетением сосудов. Кровь несет не только питательные вещества, но и тепло. В открытом лля внешнего охлаждения переднем отрезке глазного яблока ресничное тело и радужка являются тепловым коллектором. Ресничные отростки заполнены сосудами. Это необычно широкие капилляры: если через капилляры сетчатки эритроциты проходят, только изменив свою форму, то в просвете капилляров ресничных от­ ростков умещается до 4—5 эритропитов. Сосуды располагаются непо­ средственно под эпителиальным слоем. Такое строение средней час­ ти сосудистого тракта глаза обеспе­ чивает функцию секреции внутри­ глазной жидкости, представляющей собой ультрафильтрат плазмы кро­ ви. Внутриглазная жидкость создает необходимые условия для функциони­ рования всех внутриглазных тканей, обеспечивает питанием бессосудистые образования (роговицу, хруста­ лик, стекловидное тело), сохраняет их тепловой режим, поддерживает то­ нус глаза. При значительном сниже­ нии секреторной функции реснич­ ного тела уменьшается внутриглаз­ ное давление и наступает атрофия глазного яблока. Описанная выше уникальная структура сосудистой сети реснич­ ного тела таит в себе и негативные свойства. В широких извитых сосудах кровоток замедлен, в результате чего создаются условия для оседания воз­ будителей инфекции. Вследствие этого при любых инфекционных забо­ леваниях в организме возможно раз­ витие воспаления в радужке и рес­ ничном теле. Ресничное тело иннервируется ветвями глазодвигательного нерва (парасимпатические нервные волок­ на), веточками тройничного нерва и симпатическими волокнами из спле­ тения внутренней сонной артерии. Воспалительные явления в цилиар­ ном теле сопровождаются сильными болями вследствие богатой иннерва­ ции ветвями тройничного нерва. На наружной поверхности ресничного тела имеется сплетение нервных во­ локон — ресничный узел, от кото­ рого отходят ветви к радужке, рого­ вице и цилиарной мышце. Анато­ мической особенностью иннерва­ ции цилиарной мышцы является индивидуальное снабжение каждой гладкомышечной клетки отдельным нервным окончанием. Этого нет ни в одной другой мышце человеческо­ го организма. Целесообразность та­ кой богатой иннервации объясняет­ ся главным образом необходимо­ стью обеспечить выполнение слож­ ных центрально регулируемых функ­ ций. Функции ресничного тела: • опора для хрусталика; • участие в акте аккомодации; • продукция внутриглазной жидко­ сти; • тепловой коллектор переднего от­ резка глаза. 14.1.4. Аномалии развития переднего отдела сосудистого тракта На самых ранних стадиях развития органа зрения Moiyr сформироваться пороки развития радужки, обуслов­ ленные незаращением переднего конца щели глазного бокала, что проявляется дефектом радужки — врожденной колобомой радужки. Этот дефект может сочетаться с ко­ лобомой цилиарного тела и собст­ венно сосудистой оболочки глаза. а б Рис. 14.6. Постгравматическая аниридия а — до операции: фрагмент голубой радужки на 8 часах, катаракта, рубец в роговице; б — тот же глаз с блоком искусственной радужки и хрусталика. Щель глазного бокала в большинстве случаев закрывается снизу, поэтому колобома радужки чаще образуется в нижних отделах. Функция сфинкте­ ра радужки остается сохранной. Ко­ лобома радужки может быть устране­ на хирургическим путем: на края де­ фекта накладывают два тонких узло­ вых шва. Операция приводит к по­ вышению остроты зрения и одновре­ менно позволяет ликвидировать кос­ метический дефект. При врожденных колобомах ра­ дужки и ресничного тела может на­ рушаться фиксация хрусталика из-за отсутствия участка связочного аппа­ рата. С годами возникает хрусталиковый астигматизм. Нарушается так­ же акт аккомодации. 282 Поликория — наличие нескольких зрачков в радужке. Истинной поликорией называется такое состояние, когда в радужке имеется более одно­ го зрачка с сохранной реакцией на свет. Ложная поликория — это зра­ чок в виде песочных часов вследст­ вие того, что остатки эмбриональной зрачковой мембраны соединяют диа­ метрально расположенные края зрачка. Врожденная аниридия — отсутст­ вие радужки (рис. 14.5). При тща­ тельном осмотре иногда обнаружи­ вают небольшие фрагменты корня радужки. Данная патология может сочетаться с другими пороками раз­ вития — микрофтальмом, подвыви­ хом хрусталика, нистагмом. Она со­ провождается амблиопией, гиперметропией, иногда вторичной глауко­ мой. Аниридия может быть и приоб­ ретенной: в результате сильного уда­ ра радужка может полностью ото­ рваться у корня (рис. 14.6). Аниридия всегда сопровождается снижением остроты зрения. Больные вынуждены экранировать глаз от из­ быточного потока света веками. В последние годы этот дефект с успе­ хом устраняют с помощью искусст­ венной радужки, изготовленной из окрашенного гидрогеля, в центре ко­ торой имеется отверстие диаметром 3 мм, имитирующее зрачок. При од­ носторонней аниридии цвет искус­ ственной радужки подбирают по цвету здорового глаза. Введение протеза радужки — это тяжелая полостная операция. Для подшивания протеза необходим транс­ склеральный хирургический подход в диаметрально расположенных уча­ стках лимба. Если аниридия сочета­ ется с катарактой, то ее удаляют и вводят протез, замещающий одно­ временно радужку и хрусталик. 14.1.5. Заболевания радужки и ресничного тела 14.1.5.1. Воспалительные заболевания — иридоциклиты Воспалительный процесс в перед­ нем отделе сосудистого тракта может начаться с радужки (ирит) или с рес­ ничного тела (циклит). В связи с общностью кровоснабжения и ин­ нервации этих отделов заболевание переходит с радужки на ресничное тело и наоборот — развивается иридоциклит. Отмеченные выше особенности строения радужки и ресничного те­ ла объясняют высокую частоту вос­ палительных заболеваний передне­ го отрезка глаза. Они могут быть разной природы: бактериальные, вирусные, грибковые, паразитар­ ные. 283 Густая сеть широких сосудов уве­ ального тракта с замедленным кро­ вотоком является практически от­ стойником для микроорганизмов, токсинов и иммунных комплексов. Любая инфекция, развившаяся в ор­ ганизме может вызвать иридоциклит. Наиболее тяжелым течением от­ мечаются воспалительные процессы вирусной и грибковой природы. Час­ то причиной воспаления является фокальная инфекция в зубах, минда­ линах, околоносовых пазухах, желч­ ном пузыре и др. Эндогенные иридоциклиты. По этиопатогенетическому признаку их разделяют на инфекционные, ин­ фекционно-аллергические, аллерги­ ческие неинфекционные, аутоим­ мунные и развивающиеся при других патологических состояниях организ­ ма, в том числе при нарушениях об­ мена. Инфекционно-аллергические ири­ доциклиты возникают на фоне хро­ нической сенсибилизации организ­ ма к внутренней бактериальной ин­ фекции или бактериальным токси­ нам. Чаще инфекционно-аллергические иридоциклиты развиваются у больных с нарушениями обмена ве­ ществ при ожирении, диабете, по­ чечной и печеночной недостаточно­ сти, вегетососудистой дистонии. Аллергические неинфекционные иридоциклиты могут возникать при лекарственной и пищевой аллергии после гемотрансфузий, введения сы­ вороток и вакцин. Аутоиммунное воспаление разви­ вается на фоне системных заболева­ ний организма: ревматизма, ревма­ тоидного артрита, детского хрониче­ ского полиартрита (болезнь Стилла) и др. Иридоциклиты могут проявляться как симптомы сложной синдромной патологии: офтальмостоматогенитальной — болезни Бехчета, офтальмоуретросиновиальной — болезни Рейтера, нейродерматоувеита — бо­ лезни Фогта — Коянаги — Харады и др. Экзогенные ирццоциклиты. Из эк­ зогенных воздействий причинами развития иридоциклитов могут по­ служить контузии, ожоги, травмы, которые нередко сопровождаются внедрением инфекции. По клинической картине воспале­ ния различают серозные, экссуда­ тивные, фибринозные, гнойные и ге­ моррагические иридоциклиты, по характеру течения — острые и хрони­ ческие, по морфологической карти­ не — очаговые (гранулематозные) и диффузные (негранулематозные) формы воспаления. Очаговая карти­ на воспаления характерна для гема­ тогенного метастатического внедре­ ния инфекции. Морфологический субстракт ос­ новного очага воспаления при грану­ лематозном иридоциклите представ­ лен большим количеством лейкоци­ тов, имеются также мононуклеарные фагоциты, эпителиоидные, гигант­ ские клетки и зона некроза. Из тако­ го очага можно выделить патогенную флору. Инфекционно-аллергические и токсико-аллергические иридоцикли­ ты протекают в форме диффузного воспаления. При этом первичное по­ ражение глаза может находиться за пределами сосудистого тракта и рас­ полагаться в сетчатке или зритель­ ном нерве, откуда процесс распро­ страняется в передний отдел сосуди­ стого тракта. В тех случаях, когда токсико-аллергическое поражение сосудистого тракта является первич­ ным, оно никогда не имеет характера настоящей воспалительной грануле­ мы, а возникает внезапно, развивает­ ся быстро как гиперергическое вос­ паление. Основные проявления — наруше­ ние микроциркуляции с образовани­ ем фибриноидного набухания сосу­ дистой стенки. В очаге гиперергической реакции отмечаются отек, фиб­ ринозная экссудация радужки и рес­ ничного тела, плазматическая лим­ фоидная или полинуклеарная ин­ фильтрация. 284 scanned by К. А. А. Острые ирццоциклиты. Заболева­ ние начинается внезапно. Первыми субъективными симптомами явля­ ются резкая боль в глазу, иррадиируюшая в соответствующую полови­ ну головы, и боль, возникающая при дотрагивании до глазного яблока в зоне проекции цилиарного тела. Му­ чительный болевой синдром обу­ словлен обильной чувствительной иннервацией. Ночью боли усилива­ ются вследствие застоя крови и сдав­ ления нервных окончаний, кроме то­ го, в ночное время увеличивается влияние парасимпатической нерв­ ной системы. Если заболевание на­ чинается с ирита, то боль определя­ ется только при дотрагивании до глазного яблока. После присоедине­ ния циклита боль значительно уси­ ливается. Больной жалуется также на светобоязнь, слезотечение, затрудне­ ния при открывании глаз. Эта рого­ вичная триада симптомов (светобо­ язнь, слезотечение, блефароспазм) по­ является из-за того, что полнокровие сосудов в бассейне большого артери­ ального круга радужки передается сосудам краевой петлистой сети во­ круг роговицы, так как они имеют анастомозы. При объективном осмотре обраща­ ют внимание на легкий отек век. Он увеличивается из-за светобоязни и блефароспазма. Одним из основных и очень характерных признаков воспа­ ления радужки и цилиарного тела (а также роговицы) является перикорнеальная инъекция сосудов. Она видна уже при наружном осмотре в виде кольца розово-синюшного цвета во­ круг лимба: через тонкий слой склеры просвечивают гиперемированные со­ суды краевой петлистой сети рогови­ цы. При затяжных воспалительных процессах этот венчик приобретает фиолетовый оттенок. Радужка отечна, утолщена, из-за увеличения кровена­ полнения радиально идущих сосудов они становятся более прямыми и длинными, поэтому зрачок суживает­ ся, становится малоподвижным. При сравнении со здоровым глазом можно заметить изменение цвета полнокров­ ной радужки. Воспаленные растяну­ тые стенки сосудов пропускают фор­ менные элементы крови, при разру­ шении которых радужка приобретает оттенки зеленого цвета. В воспаленных отростках реснич­ ного тела увеличивается порозность тонкостеных капилляров. Изменяет­ ся состав продуцируемой жидкости: в ней появляются белок, форменные элементы крови, слущенные эпите­ лиальные клетки. При слабовыраженном нарушении проницаемости сосудов в экссудате преобладает аль­ бумин, при зрачительных изменени­ ях через стенки капилляров проходят крупные белковые молекулы — гло­ булин и фибрин. В световом срезе щелевой лампы влага передней каме­ ры опалесцирует из-за отражения света взвесью плавающих белковых хлопьев. При серозном воспалении они очень мелкие, едва различимые, при экссудативном взвесь густая. Фибринозный процесс характеризу­ ется менее острым течением и про­ дукцией клейкого белкового вещест­ ва. Легко образуются сращения ра­ дужки с передней поверхностью хру­ сталика. Этому способствует ограни­ ченная подвижность узкого зрачка и плотный контакт утолщенной ра­ дужки с хрусталиком. Может сфор­ мироваться полное сращение зрачка по кругу, а вслед за этим фибриноз­ ный экссудат закрывает и просвет зрачка. В этом случае внутриглазная жидкость, продуцируемая в задней камере глаза, не имеет выхода в пе­ реднюю камеру, в результате чего возникает бомбаж радужки — выбу­ хание ее кпереди и резкое повыше­ ние внутриглазного давления (рис. 14.7). Спайки зрачкового края радужки с хрусталиком называют задними синехиями. Они образуются не только при фибринозно-пласти­ ческом иридоциклите, однако при других формах воспаления они редко бывают круговыми. Если образова­ лось локальное эпителиальное сра­ щение, то оно отрывается при рас285 Рис. 14.7. Бомбаж радужки, заращение зрачка. ширении зрачка. Застарелые, гру­ бые стромальные синехии уже не отрываются и изменяют форму зрачка. Реакция зрачка на неизме­ ненных участках может быть нор­ мальной. При гнойном воспалении экссудат имеет желтовато-зеленый оттенок. Он может расслаиваться вследствие оседания лейкоцитов и белковых фракций, образуя на дне передней камеры осадок с горизонтальным уровнем — гипопион. Если во влагу передней камеры попадает кровь, то форменные элементы крови также оседают на дно передней камеры, об­ разуя гифему. При любой форме воспалительной реакции белковая взвесь из внутри­ глазной жидкости оседает на всех тканях глаза, "обозначая" симптомы иридоциклита. Если клеточные эле­ менты и мельчайшие крошки пиг­ мента, склеенные фибрином, оседа­ ют на задней поверхности роговицы, то они называются преципитатами (рис. 14.8). Это один из характерных симптомов иридоциклита. Преципи­ таты Moiyr быть бесцветными, но иногда они имеют желтоватый или серый оттенок. В начальной фазе бо­ лезни они имеют округлую форму и четкие границы, в период рассасыва­ ния — приобретают неровные, как бы обтаявшие края. Преципитаты Рис. 14.8. Преци­ питаты на задней поверхности рого­ вииы. обычно располагаются в нижней по­ ловине роговицы, причем более крупные оседают ниже, чем мелкие. Экссудативные наложения на поверх­ ности радужки стушевывают ее ри­ сунок, лакуны становятся менее глубокими. Белковая взвесь оседает и на поверхности хрусталика и на волокнах стекловидного тела, в ре­ зультате чего может существенно снижаться острота зрения. Количе­ ство наложений зависит от этиоло­ гии и степени выраженности воспа­ лительного процесса. Любая, даже мелкая, взвесь в стекловидном теле трудно рассасывается. При фибри­ нозно-пластическом иридоциклите мелкие хлопья экссудата склеивают волокна стекловидного тела в гру­ бые шварты, которые снижают ост­ роту зрения, если располагаются в центральном отделе. Перифериче­ ски расположенные шварты иногда приводят к образованию отслойки сетчатки. Внутриглазное давление в началь­ ной стадии заболевания может увели­ чиваться вследствие гиперпродукции внутриглазной жидкости в условиях возросшего кровенаполнения сосудов ресничных отростков и снижения скорости оттока более вязкой жидко­ сти. После затяжного воспалительно­ го процесса гипертензия нередко сме­ няется гипотензией из-за частичного склеивания и атрофии ресничных от­ ростков. Это грозный симптом, так как в условиях гипотонии замедляют­ ся обменные процессы в тканях глаза, снижаются функции глаза, в резуль-. тате чего возникает угроза субатро­ фии глазного яблока. При своевременно начатом пра­ вильном лечении иридоциклит мо­ жет быть купирован за 10—15 дней, однако в упорных случаях лечение бывает более длительным — до б нед. В большинстве случаев в глазу не ос­ тается следов заболевания: рассасы­ ваются преципитаты, нормализуется внутриглазное давление, восстанав­ ливается острота зрения. Острый иридоциклит нужно диф­ ференцировать от острого приступа глаукомы (табл. 14.1). Т а б л и ц а 14.1. Дифференциальная ди­ агностика острого иридоциклита и остро­ го приступа глаукомы 286 scanned by К. А. А. Симптом Острый иридо­ Острый при­ циклит ступ глаукомы Чаще нор­ мальное (иногда по­ вышено или понижено) Локализуют­ Боли ся преиму­ щественно в глазу Инъекция Перикорне­ альная сосудов Состояние Прозрачная с роговицы гладкой по­ верхностью, имеются пре­ ципитаты Внутри­ глазное давление Всегда вы­ сокое Иррадиируют в висок и зубы Застойная Отечная с шерохова­ той поверх­ ностью, пре­ ципитатов нет Мелкая Нормальная Глубина передней камеры Состояние Вялая, отеч­ Не изменена радужки ная. Рисунок нечеткий Состояние Узкий Широкий зрачка Особенности некоторых форм острых иридоциклитов. Гриппозный иридоциклит обычно развивается во время эпидемии гриппа. Заболева­ ние начинается с возникновения острой боли в глазу, затем быстро появляются все характерные симпто­ мы. В каждом сезоне течение заболе­ вания имеет свои особенности, кото­ рые проявляются прежде всего в ха­ рактере экссудативной реакции, на­ личии или отсутствии геморрагиче­ ского компонента, длительности за­ болевания. В большинстве случаев при своевременном лечении исход благоприятный. Следов болезни в глазу не остается. Ревматический иридоциклит про­ текает в острой форме, характеризу­ ется периодически возникающими рецидивами, сопровождает сустав­ ные атаки ревматизма. Могут пора­ жаться оба глаза одновременно или поочередно. В клинической картине обращают на себя внимание яркая перикорнеальная инъекция сосудов, большое количество мелких светлых преци­ питатов на задней поверхности рого­ вицы, опалесценция влаги передней камеры, радужка вялая, отечная, зра­ чок сужен. Легко образуются поверх­ ностные эпителиальные задние синехии. Характер экссудата серозный, выделяется небольшое количество фибрина, поэтому не образуется прочных сращений зрачка. Синехии легко разрываются. Продолжитель­ ность воспалительного процесса 3— 6 нед. Исход обычно благоприятный. Однако после частых рецидивов по­ степенно увеличивается выражен­ ность признаков атрофии радужки, становится вялой реакция зрачка, образуются сначала краевые, а затем и плоскостные сращения радужки с хрусталиком, увеличивается количе­ ство утолщенных волокон в стекло­ видном теле, снижается острота зрения. Хронические иридоциклиты. Ту­ беркулезный иридоциклит характери­ зуется рецидивирующим течением. 287 scanned by К. А. А. К обострениям обычно приводит активизация основного заболева­ ния. Воспалительный процес начи­ нается вяло. Болевой синдром и ги­ перемия глазного яблока выражены слабо. Первыми субъективными симптомами являются снижение остроты зрения и появление пла­ вающих "мушек" перед глазами. При осмотре отмечаются множест­ венные крупные "сальные" преци­ питаты на задней поверхности рого­ вицы, новообразованные сосуды ра­ дужки, опалесценция влаги перед­ ней камеры, помутнения в стекло­ видном теле. Для туберкулезного иридоциклита характерно появле­ ние желтовато-серых или розовых воспалительных бугорков (грану­ лем) по зрачковому краю радужки, к которым подходят новообразован­ ные сосуды. Это метастатические очаги инфекции — истинные тубер­ кулы. Микобактерии туберкулеза могут быть занесены как в первич­ ной, так и в послепервичной стадии туберкулеза. Бугорки в радужке мо­ гут существовать несколько месяцев и даже несколько лет, размер и ко­ личество их постепенно увеличива­ ются. Процесс может переходить на склеру и роговицу. Помимо истинных туберкулезных инфильтратов, по краю зрачка пе­ риодически появляются и быстро ис­ чезают "летучие" мелкие пушки, на­ поминающие хлопья ваты, распола­ гающиеся поверхностно. Это своеоб­ разные преципитаты, оседающие на самом краю вялого малоподвижного зрачка. Для хронических иридоцик­ литов характерно образование гру­ бых синехий. При неблагоприятном течении заболевания происходят полное сращение и заращение зрач­ ка. Синехии могут быть плоскостны­ ми. Они приводят к полной обездви­ женности и атрофии радужки. Ново­ образованные сосуды в таких случаях переходят с радужки на поверхность заращенного зрачка. В настоящее время такая форма заболевания встречается редко. Диффузная форма туберкулезного иридоциклита протекает без образо­ вания бугорков в виде упорного, час­ то обостряющегося пластического процесса с характерными "сальны­ ми" преципитатами и пушками, рас­ полагающимися по краю зрачка. Точная этиологическая диагно­ стика туберкулезного иридоциклита затруднена. Активный туберкулез легких крайне редко сочетается с ме­ тастатическим туберкулезом глаз. Диагностику должны проводить со­ вместно фтизиатр и офтальмолог с учетом результатов кожных туберку­ линовых проб, состояния иммуните­ та, характера течения общего заболе­ вания и особенностей глазной сим­ птоматики. Бруцеллезный иридоциклит обычно протекает в форме хронического воспаления без сильных болей, со слабой перикорнеальной инъекцией сосудов и выраженными аллергиче­ скими реакциями. В клинической картине присутствуют все симптомы иридоциклита, однако вначале они развиваются незаметно и пациент обращается к врачу только тогда, ко­ гда обнаруживает ухудшение зрения в пораженном глазу. К тому времени уже имеется сращение зрачка с хру­ сталиком. Заболевание может быть двусторонним. Рецидивы возникают в течение нескольких лет. Для установления правильного диагноза очень важны анамнестиче­ ские данные о контакте с животны­ ми и продуктами животноводства в прошлом или в настоящее время, указания на перенесенные в про­ шлом артриты, орхиты, спондилиты. Основное значение имеют результа­ ты лабораторных исследований — положительные реакции Райта, Хаддлсона. При латентных формах заболевания рекомендуется выпол­ нять пробу Кумбса. Герпетический иридоциклит — од­ но из наиболее тяжелых воспали­ тельных заболеваний радужки и рес­ ничного тела. Оно не имеет харак­ терной клинической картины, что в 288 scanned by К. А. А. ряде случаев затрудняет диагностику. Процесс может начаться остро с воз­ никновения сильных болей, выра­ женной светобоязни, яркой пери­ корнеальной инъекции сосудов, а за­ тем течение становится вялым и упорным. Экссудативная реакция чаще серозного типа, но может быть и фибринозной. Для иридоциклитов герпетической природы характерны большое количество крупных сли­ вающихся друг с другом преципита­ тов, отечность радужки и роговицы, появление гифем, снижение чувст­ вительности роговицы. Прогноз зна­ чительно ухудшается при переходе воспалительного процесса на рого­ вицу — возникает кератоиридоциклит (увеокератит). Продолжитель­ ность такого воспалительного про­ цесса, захватывающего весь перед­ ний отдел глаза, уже не ограничива­ ется несколькими неделями, иногда он затягивается на многие месяцы. При неэффективности консерва­ тивных мер проводят хирургическое лечение — иссечение расплавляю­ щейся роговицы, содержащей боль­ шое количество вирусов, и лечеб­ ную пересадку донорского транс­ плантата. Основные принципы лечения ири­ доциклитов. В зависимости от этио­ логии воспалительного процесса проводят общее и местное лечение. При первом осмотре пациента не всегда удается определить причину возникновения иридоциклита. Этио­ логия процесса может быть установ­ лена в последующие дни, а иногда она остается неизвестной, однако больной нуждается в экстренной по­ мощи: промедление с назначением лечения даже на 1—2 ч может серь­ езно осложнить ситуацию. Передняя и задняя камеры глаза имеют неболь­ шой объем, и 1—2 капли экссудата или гноя могут заполнить их, пара­ лизовать обмен жидкости в глазу, склеить зрачок и хрусталик. При воспалении радужки и реснич­ ного тела любой природы первая по­ мощь направлена на максимальное расширение зрачка, что позволяет ре­ шить сразу несколько задач. Во-пер­ вых, при расширении зрачка сжима­ ются сосуды радужки, следовательно, уменьшается образование экссудата и одновременно парализуется аккомода­ ция, зрачок становится неподвиж­ ным, тем самым обеспечивается по­ кой пораженному органу. Во-вторых, зрачок отводится от наиболее выпук­ лой центральной части хрусталика, что предотвращает образование зад­ них синехий и обеспечивает возмож­ ность разрыва уже имеющихся сраще­ ний. В-третьих, широкий зрачок от­ крывает выход в переднюю камеру для экссудата, скопившегося в задней ка­ мере, тем самым предотвращается склеивание отростков цилиарного те­ ла, а также распространение экссуда­ та в задний отрезок глаза. Для расширения зрачка закапы­ вают 1 % раствор атропина сульфата 3—6 раз в день. При воспалении продолжительность действия мидриатиков во много раз меньше, чем в здоровом глазу. Если при первом осмотре уже обнаруживают сине­ хии, то к атропину добавляют дру­ гие мидриатики, например раствор адреналина 1:1000, раствор мидриацила. Для усиления эффекта за веко закладывают узкую полоску ваты, пропитанную мидриатиками. В от­ дельных случаях можно положить за веко кристаллик сухого атропина. Нестероидные противовоспалитель­ ные препараты в виде капель (наклоф, диклоф, индометацин) усили­ вают действие мидриатиков. Коли­ чество комбинируемых мидриати­ ков и закапываний в каждом кон­ кретном случае определяют индиви­ дуально. Следующая мера скорой помощи — субконъюнктивальная инъекция сте­ роидных препаратов (0,5 мл дексаметазона). При гнойном воспалении под конъюнктиву и внутримышечно вво­ дят антибиотик широкого спектра действия. Для устранения болей на­ значают анальгетики, крылонебно-орбитальные новокаиновые блокады. После уточнения этиологии иридоциклита проводят санацию выяв­ ленных очагов инфекции, разраба­ тывают схему общего лечения, на­ значая средства, воздействующие на источник инфекции или токсикоаллергического влияния. Проводят коррекцию иммунного статуса. По мере необходимости используют анальгетики и антигистаминные средства. При местном лечении необходи­ ма ежедневная коррекция проводи­ мой терапии в зависимости от реак­ ции глаза. Если посредством обыч­ ных инстилляций не удается разо­ рвать задние синехии, то дополни­ тельно назначают ферментную те­ рапию (трипсин, лидазу, лекозим) в виде парабульбарных, субконъюнктивальных инъекций или электро­ фореза. Возможно применение ме­ дицинских пиявок в височной об­ ласти со стороны пораженного гла­ за. Выраженный обезболивающий и противовоспалительный эффект да­ ет курс крылонебно-орбитальных блокад со стероидными, фермент­ ными препаратами и анальгети­ ками. При обильной экссудативной ре­ акции могут образовываться задние синехии даже при расширении зрач­ ка. В этом случае необходимо свое­ временно отменить мидриатики и кратковременно назначить миотики. Как только спайки оторвались и зра­ чок сузился, снова назначают мид­ риатики ("гимнастика зрачка"). По­ сле достижения достаточного мидриаза (6—7 мм) и разрыва синехий атропин заменяют мидриатиками короткого действия, которые не по­ вышают внутриглазного давления при длительном применении и не да­ ют побочных реакций (сухость во рту, психотические реакции у пожи­ лых людей). Для того чтобы исклю­ чить побочное воздействие препара­ та на организм пациента, целесооб­ разно при закапывании атропина на 1 мин прижать пальцем область ниж­ ней слезной точки и слезного мешка, тогда препарат не проникнет через слезные пути в носоглотку и желу­ дочно-кишечный тракт. На стадии успокоения глаза мож­ но использовать магнитотерапию, гелий-неоновый лазер, электро- и фонофорез с лекарственными препа­ ратами для более быстрого рассасы­ вания оставшегося экссудата и синехий. Лечение хронических иридоциклитов длительное. Тактику проведе­ ния специфической этиологической терапии и общеукрепляющего лече­ ния вырабатывают совместно с те­ рапевтом или фтизиатром. Местные мероприятия при туберкулезных иридоциклитах проводятся так же, как и при заболеваниях другой этиологии. Они направлены на ли­ квидацию очага воспаления, расса­ сывание экссудата и предотвраще­ ние заращения зрачка. При полном сращении и заращении зрачка сна­ чала пытаются разорвать спайки, используя консервативные средства (мидриатики и физиотерапевтиче­ ские воздействия). Если это не дает результата, то спайки разделяют хи­ рургическим путем. Для того чтобы восстановить сообщение между пе­ редней и задней камерами глаза, ис­ пользуют лазерное импульсное из­ лучение, с помощью которого в ра­ дужке делают отверстие (колобома). Лазерную иридэктомию обычно производят в верхней прикорневой зоне, так как эта часть радужки при­ крыта веком и новообразованное отверстие не будет давать лишнего засвета. 14.1.5.2. Дистрофические процессы в радужке и ресничном теле Дистрофические процессы в ра­ дужке и ресничном теле развиваются редко. Одним из таких заболеваний является дистрофия Фукса, или гете­ рохромный синдром Фукса. Обычно он возникает в одном глазу и вклю­ 290 scanned by К. А. А. чает три обязательных симптома — белковые преципитаты на роговице, изменение цвета радужки и помутне­ ние хрусталика. По мере развития процесса присоединяются другие симптомы — анизокория (разная ширина зрачков) и вторичная глау­ кома. Друзья и родственники боль­ ного первые обнаруживают у него признаки болезни: замечают разницу в окраске радужки правого и левого глаза, затем обращают внимание на разную ширину зрачков. Сам паци­ ент в возрасте 20—40 лет предъявляет жалобы на снижение остроты зре­ ния, когда возникает помутнение хрусталика. Все симптомы заболевания обу­ словлены прогрессирующей атро­ фией стромы радужки и ресничного тела. Истонченный наружный слой радужки становится светлее, а лаку­ ны — шире, чем на парном глазу. Через них начинает просвечивать пигментный листок радужки. К этой стадии заболевания поражен­ ный глаз уже становится темнее, чем здоровый. Дистрофический процесс в отростках ресничного те­ ла приводит к изменению стенок капилляров и качества продуцируе­ мой жидкости. Во влаге передней камеры появляется белок, оседаю­ щий мелкими хлопьями на задней поверхности роговицы. Высыпания преципитатов могут исчезать на какой-то период времени, а затем по­ являться вновь. Несмотря на дли­ тельное, в течение нескольких лет, существование симптома преципи­ тации, при синдроме Фукса не об­ разуются задние синехии. Измене­ ние состава внутриглазной жидко­ сти приводит к помутнению хруста­ лика. Развивается вторичная глау­ кома. Раньше синдром Фукса считали воспалением радужки и цилиарного тела из-за наличия преципитатов — одного из основных симптомов циклита. Однако в описанной кли­ нической картине заболевания от­ сутствуют четыре из пяти общекли­ нических признаков воспаления, известных со времен Цельса и Гале­ на: гиперемия, отек, боль, повыше­ ние температуры тела, присутствует только пятый симптом — наруше­ ние функции. В настоящее время синдром Фукса рассматривают как нейровегетативную патологию, обусловленную на­ рушением иннервации на уровне спинного мозга и шейного симпати­ ческого нерва, которая проявляется как дисфункция ресничного тела и радужки. Лечение направлено на улучше­ ние трофических процессов; оно малоэффективно. Когда помутне­ ния в хрусталике приводят к сниже­ нию остроты зрения, осуществляют удаление осложненной катаракты. При развитии вторичной глаукомы также показано хирургическое ле­ чение. 14.2. Задний отдел сосудистой оболочки глаза — хориоидея 14.2.1. Строение и функции хориоидеи Хориоидея (от лат. chorioidea) — собственно сосудистая оболочка, задняя часть сосудистого тракта глаза, располагающаяся от зубча­ той линии до зрительного нерва. Толщина собственно сосудистой оболочки на заднем полюсе глаза 0,22—0,3 мм и уменьшается по на­ правлению к зубчатой линии до 0,1—0,15 мм. Сосуды хориоидеи яв­ ляются ветвями задних коротких цилиарных артерий (орбитальные ветви глазничной артерии), задних длинных цилиарных артерий, на­ правляющихся от зубчатой линии к экватору, и передних цилиарных ар­ терий, которые, являясь продолже­ нием мышечных артерий, посылают ветви к передней части сосудистой оболочки, где анастомозируют с 291 scanfietkby К. А. А. ветвями коротких задних цилиар­ ных артерий. Задние короткие цилиарные арте­ рии перфорируют склеру и проника­ ют в супрахориоидальное вокруг диска зрительного нерва пространст­ во, располагающееся между склерой и хориоидеей. Они распадаются на большое количество ветвей, которые и образуют собственно сосудистую оболочку. Вокруг диска зрительного нерва формируется сосудистое коль­ цо Цинна—Галлера. В отдельных случаях имеется дополнительная ве­ точка к области макулы (a. cilioretinalis), видимая на диске зрительного нерва или на сетчатке, которая игра­ ет важную роль в случае возникнове­ ния эмболии центральной артерии сетчатки. В сосудистой оболочке различают четыре пластинки: надсосудистую, сосудистую, сосудисто-капиллярную и базальный комплекс. Надсосудистая пластинка толщи­ ной 30 мкм представляет собой са­ мый наружный слой сосудистой оболочки, прилежащий к склере. Она образована рыхлой волокни­ стой соединительной тканью, со­ держит большое количество пиг­ ментных клеток. При патологиче­ ских состояниях пространство меж­ ду тонкими волокнами этого слоя может заполняться жидкостью или кровью. Одним из таких состояний является гипотония глаза, которая часто сопровождается транссудаци­ ей жидкости в супрахориоидальное пространство. Сосудистая пластинка состоит из переплетающихся артерий и вен, ме­ жду которыми располагаются рыхлая волокнистая соединительная ткань, пигментные клетки, отдельные пуч­ ки гладких миоцитов. Снаружи нахо­ дится слой крупных сосудов (слой Галлера), за ним лежит слой средних сосудов (слой Заттлера). Сосуды ана­ стомозируют между собой, образуя густое сплетение. Сосудисто-капиллярная или слой пластинка, хориокапилляров, пред­ ставляет собой систему переплетен­ ных капилляров, образованную сосу­ дами относительно большого диа­ метра с отверстиями в стенках для прохождения жидкости, ионов и ма­ леньких молекул протеина. Капил­ ляры этого слоя характеризуются не­ равномерным калибром и способно­ стью пропускать одновременно до 5 эритроцитов. Между капиллярами располагаются уплощенные фибробласты. Базальный комплекс, или мембрана Бруха, — очень тонкая пластинка (толщина 1—4 мкм), располагаю­ щаяся между сосудистой оболочкой и пигментным эпителием сетчатки. В этой пластинке различают три слоя: наружный коллагеновый слой с зоной тонких эластических волокон; внугренний волокнистый (фиброз­ ный) коллагеновый слой и кугикулярпый слой, который является ба­ зальной мембраной пигментного эпителия сетчатки. С возрастом мембрана Бруха по­ степенно утолщается, в ней отклады­ ваются липиды, снижается ее прони­ цаемость для жидкостей. У пожилых людей часто обнаруживают фокаль­ ные сегменты кальцификации. Собственно сосудистая оболочка обладает самой высокой способно­ стью к пропусканию жидкости (пер­ фузией), а ее венозная кровь содер­ жит большое количество кислорода. Функции собственно сосудистой оболочки: • осуществляет питание пигментно­ го эпителия сетчатки, фоторецеп­ торов и наружного плексиформного слоя сетчатки; • поставляет сетчатке вещества, способствующие осуществлению фотохимических превращений зрительного пигмента; • участвует в поддержании внутри­ глазного давления и температуры глазного яблока; • является фильтром для тепловой энергии, возникающей при аб­ сорбции света. 292 scanned by К. А. А. 14.2.2. Аномалии развития хориоидеи Аномалии развития могуг быть обусловлены мугацией генов, хромо­ сомными аномалиями в нескольких поколениях, а также быть следстви­ ем воздействия различных факторов окружающей среды на организм ма­ тери и плода. Колобома хориоидеи представляет собой ее дефект. Эта аномалия воз­ никает как следствие первичного де­ фекта нейроэктодермы. Через де­ фект в собственно сосудистой обо­ лочке видна склера, поэтому офталь­ москопически колобома хориоидеи выглядит как белая четко очерченная овальная область. В этой зоне сетчат­ ка недоразвита или полностью отсут­ ствует. Наличие абсолютной ското­ мы — характерный признак этой аномалии. Колобома чаще возникает спорадически, иногда причиной ее возникновения служит аутосомнодоминантная форма наследования с неполной пенетрантностью гена. Колобома может быть изолирован­ ной, иногда она сочетается с микрофтальмом или является одним из симптомов синдрома Пато (трисомия по 13-й хромосоме). 14.2.3. Заболевания хориоидеи 14.2.3.1. Дистрофии Дистрофические процессы в хориоидее могут иметь наследственную природу или вторичный характер, например быть последствием пере­ несенных воспалительных процес­ сов. По локализации они могут быть генерализованными или очаговы­ ми, например располагаться в маку­ лярной области сетчатки. При дис­ трофии хориоидеи в патологиче­ ский процесс всегда вовлекаются сетчатка, особенно иигментный эпи­ телий. В основе патогенеза наследствен­ ной дистрофии хориоидеи лежат ге­ нетически детерминированная абиотрофия (отсутствие сосудистых сло­ ев) и вторичные по отношению к ним изменения фоторецепторов и пигментного эпителия. Основным офтальмоскопическим признаком этого заболевания явля­ ется атрофия хориоидеи, сопровож­ дающаяся изменением пигментного эпителия сетчатки со скоплением пигментных гранул, и наличием ме­ таллического рефлекса. В начальной стадии атрофии хориокапиллярного слоя крупные и средние сосуды ка­ жутся неизмененными, однако при этом уже отмечается дисфункция фоторецепторов сетчатки, обуслов­ ленная нарушением питания ее на­ ружных слоев. По мере прогрессироваиия процесса сосуды склерозируются и приобретают желтовато-бе­ лый цвет. В конечной стадии заболе­ вания сетчатка и хориоидея атрофичны, сосуды исчезают и па фоне склеры видно лишь небольшое коли­ чество крупных сосудов хориоидеи. Все признаки дистрофического про­ цесса хорошо видны при флюорес­ центной ангиографии (ФАГ). Атрофия хориоидеи является общим признаком многих наследственных дистрофий сетчатки и пигментного эпителия. Существуют различные формы ге­ нерализованных дистрофий хориоидси. Хориоидеремия — наследственная дистрофия хориоидеи. Уже в ранних стадиях наряду с признаками атро­ фии в хориоидсе отмечаются измене­ ния в фоторецепторах, главным об­ разом в палочках на средней перифе­ рии сетчатки. По мере прогрессирования про­ цесса снижается ночное зрение, вы­ является концентрическое сужение полей зрения, ЭРГ субнорматьная. Центральное зрение сохраняется до поздней сталии заболевания. Офтальмоскопически у больных мужчин выявляют широкий диапа­ зон изменений — от атрофии хориокапилляров и незначительных изме293 scanned by К. А. А. Рис. 14.9. Хориоидеремия. нений в пигментном эпителии сет­ чатки до полного отсутствия хорио­ идеи и наружных слоев сетчатки (рис. 14.9). В первой или во второй декаде жизни изменения выражают­ ся в появлении патологического рефлекса при офтальмоскопии, об­ разовании монетовидных очагов ат­ рофии хориоидеи и пигментного эпителия сетчатки, скоплении пиг­ мента в виде гранул или костных телец. Диагноз может быть установлен на основании данных семейного анам­ неза, результатов обследования больных и членов их семей, исследо­ вания ЭРГ и поля зрения. Дольчатая атрофия хориоидеи (атрофия гирате) — заболевание, наследуемое по аутосомно-рецессивному типу, с характерной клиниче­ ской картиной атрофии хориоидеи и пигментного эпителия. Уже в начале заболевания поле зрения сужено, ночное зрение и острота зрения сни­ жены, ЭРГ отсутствует. Выражен­ ность дегенеративных изменений на глазном дне не коррелирует с остро­ той зрения. Характерным офтальмоскопиче­ ским признаком является демарка­ ционная линия, отделяющая зону относительно нормального хориокапшитярного слоя. Наличие измене­ ний подтверждают результаты ФАГ. Процесс начинается на средней пе­ риферии и распространяется как к периферии, так и центру глазного дна. Патогномоничпым признаком это­ го заболевания является увеличе­ ние содержания аминоорннтиновой кислоты в плазме крови в 10— 20 раз. Применение витамина Вл в лече­ нии данного заболевания патогене­ тически обосновано, так как он сни­ жает уровень орнитина в плазме. Од­ нако большинство пациентов не реа­ гируют на введение витамина В(„ по­ этому основным методом лечения является диета с уменьшенным со­ держанием белков (в частности, ар­ гинина). В последнее время пред­ принимаются попытки проведения в эксперименте генной терапии. 14.2.3.2. Воспалительные заболевания Термин "хориоидит" объединяет большую группу заболеваний воспа­ лительного генеза, развивающихся в собственно сосудистой оболочке гла­ за. Изолированный хориоидит на­ блюдается редко, так как в патологи­ ческий процесс, как правило, рано вовлекаются сетчатка и зрительный нерв, в результате чего развивается хориорегинит, нейроретинохориоидит или пейроувеит. Возникновение воспалительных заболеваний хорио­ идеи обусловливают бактериальные, вирусные, паразитарные, грибковые, токсические, лучевые, аллергиче­ ские агенты. Хориоидиты могут быть проявленим ряда системных заболе­ ваний, а также некоторых иммунопа­ тологических состояний. Наиболее часто развитие хориоидитов вызыва­ ют такие инфекции, как токсоплазмоз, туберкулез, гисгоплазмоз, токсокароз, кандидоз, сифилис, а также вирусные инфекции (преимущест­ 294 scanned by К. А. А. венно группы герпеса), которые мо­ гут обусловить клиническую картину острого нейроретинохориоидита или вызвать тяжелые распространенные хориоретиниты в условиях иммуно­ супрессии (при СПИДе, пересадке органов и др.). Анатомическая струк­ тура хориоидеи создает благоприят­ ные условия для развития воспали­ тельного процесса, гак как сосуди­ стая сеть хориоидеи является ме­ стом прохождения и депонирования большого числа инфекционных агентов, токсичных продуктов и ан­ тигенов. До настоящего времени значение инфекционного фактора в патоге­ незе хориоидитов окончательно не определено и является предметом для дискуссии в литературе, хотя его роль при вирусной инфекции и у больных с подавленным иммуните­ том очевидна. Большое значение придают генетическим факторам (генетический контроль иммунного ответа) и локальным клеточным ре­ акциям (см. главу 24) Одним из ос­ новных звеньев патогенеза хориоидита являются аутоиммунные реак­ ции на различные антигены, в том числе собственные (ретинальный Sантиген), возникающие в связи с повреждением тканей глаза, напри­ мер при персистенции вируса или депонировании иммунных ком­ плексов. К факторам риска развития хо­ риоидитов относятся травма, пере­ охлаждение, ослабление организма и др. Хориоидиты могут быть эндоген­ ными, т. е. вызываться вирусами, бактериями или простейшими и па­ разитами, циркулирующими в кро­ ви, и экзогенными, возникающими при травматическом иридоциклите и заболеваниях роговицы. По локализации процесса хориои­ диты подразделяют на центральные (инфильтрат располагается в маку­ лярной области), перипапиллярные (очаг воспаления локализуется воз­ ле или вокруг диска зрительного а 6 Рис. 14.10. Хориоилит. а — острый хориоилит, сероватый очаг с нечеткими границами; б — врожденный токеоплазмоi. очаг атрофии хориоидеи с гиперпигментаиией. нерва), экваториальные (в зоне эк­ ватора) и периферические (на пери­ ферии глазного дна у зубчатой ли­ нии). 13 зависимости от распространен­ ности процесса хориоидиты могут быть очаговыми (фокальными), мно­ гофокусными диссеминированными (мультифокальными) и диффуз­ ными. Жалобы на вспышки, мерцания и летающие "мушки" перед глазами, затуманивание и снижение зрения, плавающие помутнения, искажение предметов, снижение сумеречного зрения возникают при локализации процесса в заднем отделе глаза, во­ влечении в патологический процесс сетчатки и стекловидного тела. При периферическом расположении оча­ га воспаления жалобы часто отсутст­ вуют, в связи с чем заболевание вы­ являют случайно при офтальмо­ скопии. При офтальмоскопии выявляют хориоретинальные инфильтраты, параваскулярные экссудаты, которым соответствуют скотомы в поле зре­ ния. При активном воспалении на 295 scanned by К. А. А. глазном дне видны сероватые или желтоватые очаги с нечеткими кон­ турами, проминирующие в стекло­ видное тело, сосуды сетчатки прохо­ дят над ними, не прерываясь (рис. 14.10, а). Очаги воспаления мо­ гут быть различными по величине и форме, чаще округлые, размер их ра­ вен '/2— 1 '/2 диаметра диска зрительного нерва. Редко наблюдаются бо­ лее мелкие или очень крупные очаги. В этот период возможны кровоиз­ лияния в хориоидею, сетчатку и стекловидное тело. При прогресси­ ровании процесса отмечается помут­ нение сетчатки над хориоидальным очагом, небольшие сосуды сетчатки в зоне отека становятся невидимы­ ми. В отдельных случаях развивается помутнение в задних отделах стекло­ видного тела в связи с инфильтраци­ ей его клеточными элементами и об­ разованием мембран. Под влиянием лечения хориоретинальный очаг уп­ лощается. становится прозрачным, приобретает более четкие контуры. Когда воспалительный процесс сти­ хает, на границе очага появляется пигментация в виде мелких точек (рис. 14.10,6). На месте очага исче­ зают мелкие и средние сосуды хо­ риоидеи, которая истончается, и че­ рез нее просвечивает склера. При офтальмоскопии виден белый очаг или очаги с крупными сосудами хо­ риоидеи и пигментными глыбками. Четкие границы и пигментация оча­ га свидетельствуют о переходе вос­ паления в стадию атрофии хориои­ деи и пигментного эпителия сет­ чатки. При расположении очага воспале­ ния возле диска зрительного нерва возможно распространение воспали­ тельного процесса на зрительный нерв. В таких случаях в поле зрения появ­ ляется характерная скотома, сливаю­ щаяся с физиологической- При оф­ тальмоскопии определяется стушеванность границ зрительного нерва. Развивается перипапиллярный хориоретинит, называемый околососочковым нейроретинитом, юкстапапиллярным ретинохориоидитом Йенсена или циркумпапиллярным ретинитом. Хориоидит может осложняться вторичной дистрофией и экссуда­ тивной отслойкой сетчатки, неври­ том с переходом во вторичную атро­ фию зрительного нерва, обширными кровоизлияниями в стекловидное те­ ло с последующим швартообразованием. Кровоизлияния в хориоидею и сетчатку могут приводить к образо­ ванию грубых соединительноткан­ ных рубцов и формированию неоваскулярных мембран, что сопровож­ дается значительным снижением остроты зрения. При очаговом процессе во всех слоях собственно сосудистой обо­ лочки обнаруживают ограниченный инфильтрат вокруг расширенных со­ судов, состоящий из лимфоидных элементов. При диффузном хориоидите воспалительный инфильтрат состоит из лимфоцитов, эпителиоидных и гигантских клеток, сдавливаю­ щих сосудистое сплетение. При во­ влечении в патологический процесс сетчатки отмечаются деструкция слоя пигментного эпителия, отек и кровоизлияния. По мере развития процесса клеточные элементы ин­ фильтрата замещаются фибробластами и волокнами соединительной ткани, в результате чего образуется рубцовая ткань. В новообразованном рубце сохраняются остатки изменен­ ных крупных сосудов хориоидеи, по периферии рубца отмечается проли­ ферация пигментного эпителия сет­ чатки. Диагноз устанавливают на основа­ нии результатов прямой и обратной офтальмоскопии, ФАГ, иммуноло­ гического и биохимического иссле­ дований, регистрации ЭРГ и ЭОГ и др. В 30 % случаев этиологию оп­ ределить не удается. Дифференциальную диагностику проводят с наружным экссудатив­ ным ретинитом, невусом и мелано­ мой хориоидеи в начальной стадии. Для экссудативного ретинита в от­ личие от хориоидита характерны со­ судистые изменения в сетчатке, микро- и макроаневризмы, артери­ альные шунты, выявляемые при оф­ тальмоскопии и ФАГ. Невус хорио­ идеи при офтальмоскопии опреде­ ляется как плоский участок аспид­ ного или серо-аспидного цвета с четкими границами, сетчатка над ним не изменена, острота зрения не снижена. Меланома хориоидеи име­ ет характерную клиническую и функциональную симптоматику (см. главу 20). Диагноз уточняют с помощью электрофизиологических (регистрация ЭРГ, ЭОГ). ультразву­ кового и радиоизотопного исследо­ ваний. Лечение должно быть индивиду­ альным, его интенсивность и дли­ тельность определяются инфекци­ онным агентом, тяжестью и локали­ зацией процесса, выраженностью иммунологических реакций. В свя­ зи с этим препараты, используемые для лечения хориоидитов, делят на этиотропные, противовоспалитель­ ные (неспецифические), иммуно­ корригирующие, симптоматические, 296 scanned by К. А. А. воздействующие на сложные реге­ неративные и биохимические про­ цессы в структурах глаза, мембранопротекторы и др. Системное приме­ нение препаратов сочетается с мест­ ным (парабульбарные и ретробульбарные инъекции), в случае необхо­ димости проводят хирургическое ле­ чение. Этиотропное лечение предусмат­ ривает применение противовирус­ ных, антибактериальных и противопаразитарных препаратов, однако антибиотики широкого спектра действия используют при лечении хориоидитов только после опреде­ ления чувствительности к ним ин­ фекционных агентов. В активной фазе заболевания антибиотики ши­ рокого спектра из группы аминогликозидов, цефалоспоринов и дру­ гие применяют в виде парабульбарных, внутривенных и внутримы­ шечных инъекций и принимают внутрь. Антибактериальные специ­ фические препараты используют при хориоидитах, возникших на фо­ не туберкулеза, сифилиса, токсоплазмоза, бруцеллеза и др. При хо­ риоидитах вирусной природы реко­ мендуются противовирусные препа­ раты. Иммунотропная терапия часто яв­ ляется основным методом лечения эндогенных хориоидитов. При этом в зависимости от иммунологическо­ го статуса больного и клинической картины заболевания применяют ли­ бо иммуносупрессоры, либо имму­ ностимуляторы. Не менее важна пассивная имму­ нотерапия. В связи с этим возможно применение глобулинов. Вакцины также можно использовать, но с большой осторожностью, с учетом индивидуального статуса больного, во избежание обострений патологи­ ческого процесса. В качестве имму­ нокорригирующей терапии исполь­ зуют индукторы интерферона (интерфероногены) и интерфероны. На фоне применения этиотропных препаратов ведущее место в ле­ 297 scanned by К. А. А. чении воспалительных процессов за­ нимают кортикостероиды, несмотря на возможность их побочного дейст­ вия. В острой стадии процесса вос­ паление подавляют путем локально­ го или системного применения кор­ тикостероидов. В ряде случаев их раннее использование улучшает про­ гноз. Гипосенсибилизацию осуществ­ ляют с целью снижения чувствитель­ ности сенсибилизированных тканей глаза при туберкулезных, токсоплазмозных, вирусных, стафилококко­ вых и стрептококковых хориоидитах. В качестве неспецифической и гипосенсибилизирующей терапии приме­ няют антигистаминные препараты (тавегил, супрастин, кларитин, телфаст и др.). При активном воспале­ нии используют иммуносупрессоры (меркаптопурин, фторурацил, циклофосфан и др.), иногда в сочетании с кортикостероидами. При лечении хориоидита приме­ няют также циклоспорин А и препа­ раты вилочковой железы, играющие важную роль в становлении иммун­ ной системы. Физиотерапевтические и физиче­ ские методы воздействия (электро­ форез лекарственных препаратов, лазеркоагуляция, криокоагуляция) также используют в различных ста­ диях заболевания. Для рассасывания экссудатов и кровоизлияний в хориоидее, сетчатке и стекловидном теле используют ферменты (трип­ син, фибринолизин, лидазу, папаин, лекозим, флогэнзим, вобензим и др.), которые вводят внутримышечно, ретробульбарно, с помощью элек­ трофореза и принимают внутрь. Воз­ можна транссклеральная криокоагу­ ляция хориоидеи и лазеркоагуляция сетчатки. На всех этапах показана витаминотерапия (витамины С, Bi, В6, В12). Прогноз зависит от этиологии хо­ риоидита, распространенности и ло­ кализации процесса. Полная слепота наблюдается редко, преимуществен­ но при развитии осложнений, атро­ фии зрительного нерва, экссудатив­ ной отслойке сетчатки, при которой в случае неэффективности медика­ ментозной терапии показано хирур­ гическое лечение. Токсоплазмозный хориоретинит чаще связан с внутриутробным ин­ фицированием. Клинические прояв­ ления поражения глаза не всегда вы­ являют к моменту рождения и в ран­ нем возрасте. Для врожденного токсоплазмоза, как и для других врож­ денных инфекций, характерно соче­ тание поражения глаз с другими сис­ темными нарушениями, чаще всего с поражением ЦНС. У инфицирован­ ных новорожденных могут отмечать­ ся повышение температуры тела, лимфаденопатия, энцефалит, гепатоспленомегалия, пневмония, внут­ ричерепные калышфикаты. Клиническая картина токсоплазмоза зависит от возраста и иммунно­ го статуса пациента, а также от ак­ тивности глазной инфекции. Токсоплазмоз проявляется как хориорети­ нит. При неактивном токсоплазмозе обнаруживают старые крупные атро­ фические или рубцовые хориорети­ нальные очаги с гипертрофией пиг­ ментного эпителия, чаще одиноч­ ные, расположенные в области зад­ него полюса глаза (см. рис. 14.10, б). Появление зоны активного воспале­ ния в виде белых очагов наблюдается в любой области глазного дна, как правило, но краю старых изменений. В острый период воспаления очаги имеют нечеткие границы, размер их варьирует и может быть равен не­ скольким диаметрам диска зритель­ ного нерва. При больших очагах по­ ражения возможно проминирование их в стекловидное тело. Сосуды в очаг е Moiyi закрываться. При актив­ ном воспалении возможны экссуда­ тивная отслойка сетчатки и вторич­ ная хориоидальная неоваскуляризация с субретинальным кровоизлия­ нием, видимая при офтальмоскопии как утолщение тканей серовато-желтоватого цвета на уровне пигментно­ го эпителия. scanned by К. А. А. Изменения в стекловидном теле, инфильтрация его слоев клеточной взвесью и формирование мембран наблюдаются при распространении процесса на внутренние слои сетчат­ ки и разрушении гиалоидной мем­ браны. При этом отмечаются пора­ жение зрительного нерва и кисте­ видный отек макулы. Диагностика основана на выявле­ нии характерных признаков врож­ денного токсоплазмоза и типичной локализации крупных одиночных очагов в области заднего полюса с формированием новых зон воспале­ ния по краю старых рубцов. Серологическое исследование включает определение специфиче­ ских антител в токсоплазме с помо­ щью реакции связывания компле­ мента и флюоресцирующих анти­ тел. Наиболее информативно и ши­ роко используется в последние годы исследование с проведением иммуноферментного анализа, позволяю­ щего выявлять антитела разных классов. Не при всех формах токсоплазмоза необходимо лечение. Небольшие пе­ риферические очаги могут быть бес­ симптомными и самоизлечиваться за период от 3 нед до 6 мес. При выра­ женных симптомах воспаления в заднем полюсе глаза, а также при ре­ активации процесса лечение должно быть направлено на уничтожение микроорганизмов. Показано прове­ дение местной неспецифической противовоспалительной терапии (кортикостероиды) в сочетании с системным применением специфи­ ческих средств. К препаратам, наиболее широко используемым в лечении токсоплаз­ моза, относятся фонсидор, пириметамин, дараприм, тиндурин, хлоридин и сульфадиазин. Лечение прово­ дят сульфаниламидными препарата­ ми в комбинации с фолиевой кисло­ той под контролем состава крови в связи с возможностью развития лей­ копении и тромбоцитопении. Воз­ можно применение пириметамина и токоагуляция, однако значительный субфовеальный рост сосудов осложняет ле­ чение, так как фотокоагуляция этой зоны приводит к необратимому снижению зрения. Мультифокальный хориоидит и панувеит. Клиническая картина мультифо­ кального хориоилита и панувеита схожа с описанными выше проявлениями син­ Синдром глазного гистоплазмоза — за­ дрома глазного гистоплазмоза. Она также болевание, вызываемое грибом Histoplasвключает хориоретинальные очажки ат­ nia capsulaUim, который сушсствует в рофии, перипапиллярные рубцы, хорио­ двух формах: у человека — в дрожжевой, идальную неоваскуляризацню, линеар­ в загрязненной почве — в виде плесени. ные полосы на периферии. Однако ос­ Чаще встречается в эндемичных зонах новное отличие состоит в том, что при (США — штаты Миссисипи, Флорида, мультифокальном хориоидите и пануТехас; Центральная Америка, Централь­ веите отмечаются повторяющиеся при­ ная Африка и др.). Заражение происхо­ знаки воспалительного процесса и воз­ дит при вдыхании спор в легкие. В пато­ никновение все новых очагов хориорети­ логический процесс могут вовлекаться нальной атрофии, более многочислен­ различные органы, и тогда говорят о сис­ ных и меньшей величины, а также появ­ темном гистоплазмозс. ление очагов воспаления в передней и X а ракте р н ы м и офтал ьм оскоп и чес ки -задней частях стекловидного тела, воспа­ ми признаками являются хориорети­ лительных изменений в передней камере. нальные очажки атрофии, кистовидные Диск зрительного нерва отечен. В ост­ изменения в макуле, перипапиллярные рой фазе заболевания возможно возник­ рубцы, хориоидальная неоваскуляризановение локальной экссудативной от­ »ия, линеарные полосы на средней пери­ слойки сетчатки. У пациентов с дли­ ферии, отсутствие клинических призна­ тельно протекающим заболеванием на ков активного воспалительного про­ глазном дне могут быть выявлены вос­ цесса. палительные очаги в различных стадиях Кожный тест на гистоплазмоз поло­ развития. жительный. В то же время встречаются Острота зрения снижена. При пери­ фенотипические формы гистоплазмоза. метрии отмечают расширение слепого при которых кожная проба часто отри на­ пятна, отдельные скотомы в ноле зрения. гельная. В таких случаях диагностика В процессе лечения возможно улучшение становится затруднительной. Существует полей зрения. мнение, что для образования атрофиче­ Этиология не установлена, хотя не ис­ ских очагов и формирования субретиключена инфекционная и аутоиммунная нальной неоваскулярной мембраны не­ природа заболевания. обходима генетическая предрасположен­ В острой фазе и при развитии ослож­ ность. Хориоидальная неоваскуляризанений заболевания возможно лечение ция как осложнение чаще возникает у кортикостероидами. Отмечены случаи пациентов с атрофическими очагами в самоизлечения даже при наличии хорио­ макулярной области, которая имеет идальной неоваскуляризации. Ивет от красного до серого, представля­ ется утолщенной, с кольцом гиперпигТуберкулезный хориоидит разви­ ментапии, являющейся, как считают, вается в молодом возрасте на фоне компенсаторным ответом пигментного эпителия. При этом отмечается значи­ первичного туберкулеза. Причиной тельное снижение остроты зрения. Оф­ заболевания являются микобакте­ тальмоскопически часто выявляют ге­ рии, инфицирующие многие ор­ моррагическую отслойку нейроэпите­ ганы. лия и пигментного эпигелия в макуляр­ При туберкулезном поражении хо­ ной области. Начичие неоваскуляризариоидеи чаще наблюдается милиарции подтверждают результаты ангиогра­ ный и многофокусный хориоидит. фии. Хориоидальные туберкулы желтова­ Лечение: при неоваскуляризации хо­ риоидеи ноказана криптоновая лазерфотого или серовато-белого цвета. По- сульфадиазина в сочетании с корти­ костероидами под конъюнктиву. Клиндамицин и далацин как блокаторы синтеза протеинов при лечении токсоплазмоза также используют в сочетании с описанными выше пре­ паратами. 299 scanned by К. А. А. еле лечения сохраняются один или множество хориоретинальных руб­ цов с четкими краями, гиперфлюо­ ресцирующие при ФАГ. Для тубер­ кулезно-метастатического грануле­ матозного хориоретинита характер­ но тяжелое течение с кровоизлия­ ниями в сетчатку и инфильтрацией стекловидного тела. Туберкулезно­ аллергические хориоретиниты при отсутствии микобактерий туберкуле­ за в глазу протекают как негрануле­ матозное воспаление. Они не имеют клинических особенностей, часто развиваются у детей и подростков в период виража туберкулиновых проб. Дифференциальную диагностику проводят с другими гранулематозны­ ми инфекциями: саркоидозом, бру­ целлезом, лепрой, токсоплазмозом, сифилисом, грибковым поражением. При туберкулезном хориоидите ха­ рактер гистологических изменений зависит от стадии туберкулезного процесса. При первичном туберкуле­ зе воспаление в хориоидее протекает с диффузной лимфоидной инфильт­ рацией, наличием эпителиоидных и гигантских клеток. При вторичном туберкулезе преобладает продуктив­ ный тип воспаления, характеризую­ щийся формированием типичных туберкулезных гранулем с казеозным некрозом. Диагностика основана на выявле­ нии внеглазных очагов туберкулеза, положительных результатах туберку­ линовых проб и очаговых реакциях глаз на введение туберкулина. Специфическое системное лече­ ние включает стандратную противо­ туберкулезную терапию и антимикобактериальные препараты (изониазид, рифампицин, пиразинамид, этамбутол и др.). Возможно исполь­ зование кортикостероидов в зависи­ мости от иммунологического статуса больного и течения процесса. При туберкулезно-аллергических хориоретинитах проводят местную и об­ щую неспецифическую противовос­ палительную и десенсибилизирую­ щую терапию. Токсокарозный хориоидит вызывается личиночной формой Тохосага canis — гельминта из группы аскарид. Офтальмотоксокароз может быть про­ явлением общего заболевания при мас­ сивной инвазии организма личинками или единственным клиническим прояв­ лением гельминтоза. Очаг гранулематозного воспаления формируется вокруг личинки на месте ее проникновения в глаз. При попадании в глаз через сосуды диска зрительного нер­ ва личинка, как правило, оседает в парамакулярной зоне. После ликвидации воспаления в области заднего полюса глаза формируется гранулема. В млад­ шем детском возрасте процесс протекает более остро с массивной воспалительной реакцией стекловидного тела, по клини­ ческим проявлениям напоминая ретинобластому или эндофтальмит. У детей более старшего возраста, подростков и у взрослых процесс протекает более добро­ качественно с формированием плотного проминирующего очага в парапапиллярной области. При попадании личин­ ки в глаз по системе передних цилиар­ ных артерий образуется перифериче­ ская гранулема. В этом случае процесс может протекать практически бессим­ птомно. В острой фазе токсокарозного увеита очаг выглядит как мутный, белесоватый, сильно проминирующий фокус с перифокальным воспалением и экссудатом в стекловидном теле. Впоследствии очаг уплотняется, границы его становятся четкими, поверхность — блестящей. Иногда в нем определяется темный центр как свидетельство наличия остат­ ков личинок. Очаг нередко связан фиб­ розным тяжем с ДЗН. Диагностика основана на типичной офтальмоскопической картине и выяв­ лении инфицирования токсокарозом с помощью иммуноферментного ана* лиза. Лечение чаще симптоматическое, так как противопаразитарные препараты оказывают слабое влияние на личиноч­ ные формы гельминтов. Кроме того, процесс воспаления нередко начинается после гибели и разложения личинок вследствие их токсического действия на окружающие ткани. Дополнительными средствами лечения являются отграни­ чивающая лазеркоагуляция и хирургиче­ ское удаление гранулемы вместе с приле­ жащей рубцовой тканью. 300 scanned by К. А. А. Кандидозный хориоидит вызывается грибами Candida albicans. В последние годы частота развития заболевания уве­ личивается в связи с широким примене­ нием антибиотиков и препаратов-имму­ носупрессоров. Больные предъявляют жалобы на сни­ жение зрения и плавающие помутнения перед глазом. Офтальмоскопически про­ цесс напоминает токсоплазмоз. На глаз­ ном дне выявляют проминирующие жел­ то-белые очаги с нечеткими границами разных размеров — от небольших, типа комочков ваты, до очагов размером в не­ сколько диаметров диска зрительного нерва. Первично поражается сетчатка, по мере прогрессирования процесс распро­ страняется на стекловидное тело и хориоидею. Диагностика основана на характерном анамнезе (длительный прием больших доз антибиотиков или стероидных препа­ ратов) и результатах исследования крови в период кандидемии. Лечение — локальное и системное применение противогрибковых препара­ тов (амфотерицин В, орунгал, рифамин и др.), которые вводят в стекловидное те­ ло. При тяжелых процессах выполняют витрэктомию — удаление стекловидного тела. Сифилитический хориоретинит может развиться как при врожден­ ном, так и при приобретенном сифи­ лисе. Врожденные изменения сетчатки — множественные мелкие пигментиро­ ванные и беспигментные очажки, придающие глазному дну вид соли с перцем, или множественные более крупные атрофические очаги в хориоидее, чаще на периферии глазно­ го дна. Реже наблюдаются перипа­ пиллярные атрофические изменения сетчатки и хориоидеи в сочетании с ее периферическими дистрофиче­ скими изменениями. При приобретенном сифилисе за­ болевания сетчатки и сосудистой оболочки развиваются во втором и третьем периодах болезни и протека­ ют в виде очагового или диффузного хориоретинита. Клинически сифи­ литический хориоретинит трудно от­ личить от процессов другой этиоло­ 301 scanned by К. А. А. гии. Для диагностики необходимо использовать серологические реак­ ции и учитывать характерные изме­ нения в других органах. Дифференциальную диагностику при врожденном сифилисе следует проводить с вторичными дистро­ фиями другого происхождения (на­ пример, краснушной ретинопати­ ей), а также наследственными дис­ трофиями сетчатки. При дифферен­ циальной диагностике с наследст­ венными дистрофиями сетчатки ва­ жен семейный анамнез и исследова­ ние ЭРГ: при пигментном ретините она не регистрируется, при хориоретините нормальная либо субнор­ мальная. Диагностика основывается на ре­ зультатах серологического исследо­ вания, которое проводят с целью вы­ явления специфического инфициро­ вания. Лечение сифилитических пораже­ ний глаз осуществляют совместно с венерологом. Хориоретиниты при ВИЧ-инфек­ ции протекают в виде суперинфек­ ции на фоне выраженных наруше­ ний иммунитета. Наиболее часто не­ посредственной причиной пораже­ ния глаз являются цитомегаловирусы. Характерными признаками хо­ риоретинита при ВИЧ-инфекции являются значительная распростра­ ненность поражения, некротический характер воспаления, геморрагиче­ ский синдром. Диагностика основывается на ха­ рактерных клинических признаках и выявлении ВИЧ. Прогноз в отно­ шении зрения неблагоприятный. При лечении используют противо­ вирусные и иммунотропные препа­ раты. Вопросы для самоконтроля 1. Как устроены радужка и ресничное тело? 2. Функции радужки и ресничного тела. 3. Как осуществляется процесс аккомо­ дации? 4. Функции внутриглазной жидкости. 5. Основные симптомы иридоциклита. 6. Как отличить острый иридоциклит от острого приступа глаукомы? 7. Как нужно лечить иридоциклит? 8. Почему расширение зрачка обяза­ тельно при иридоциклите? 9. Из каких слоев состоит хориоидея? 10. Какие сосуды образуют хориоидею? 11. Каковы функции хориоидеи? scanned by К. А. А. 12. Основные признаки дистрофии хо­ риоидеи. 13. Какие основные заболевания отно­ сятся к дистрофиям хориоидеи? 14. Основные причины, вызывающие хориоидит. 15. Каковы клинические проявления хориоидита? 16. Каковы отличия между воспалитель­ ным очагом в хориоидее и невусом? 17. Лечение хориоидита. Г л а в а 15 СЕТЧАТКА Видеть и чувствовать — это быть, раз­ мышлять — это жить. В. Шекспир 15.1. Анатомия и нейрофизиология сетчатки Сетчатка, или внутренняя, чувст­ вительная оболочка глаза (tunica interna sensoria bulbi, retina), — пе­ риферическая часть зрительного анализатора. Нейроны сетчатки являются сенсорной частью зри­ тельной системы, которая воспри­ нимает световые и цветовые сиг­ налы. Сетчатка выстилает внутреннюю полость глазного яблока. Функцио­ нально выделяют большую (2/з) зад­ нюю часть сетчатки — зрительную (оптическую) и меньшую (слепую) — ресничную, покрывающую реснич­ ное тело и заднюю поверхность ра­ дужки до зрачкового края. Оптиче­ ская часть сетчатки представляет со­ бой тонкую прозрачную клеточную структуру, имеющую сложное строе­ ние, которая прикреплена к подле­ жащим тканям только у зубчатой ли­ нии и около диска зрительного нер­ ва. Остальная поверхность сетчатки прилежит к сосудистой оболочке свободно и удерживается давлением стекловидного тела и тонкими связя­ ми пигментного эпителия, что имеет значение при развитии отслойки сет­ чатки. В сетчатке различают наружную пигментную часть и внутреннюю светочувствительную нервную часть. В срезе сетчатки выделяют три ради­ ально расположенных нейрона: на­ ружный — фоторецепторный, сред­ ний — ассоциативный, внутренний — ганглионарный (рис. 15.1). Между ними располагаются плексиформ303 ные слои сетчатки, состоящие из ак­ сонов и дендритов соответствующих фоторецепторов и нейронов второго и третьего порядков, к которым от­ носятся биполярные и ганглиозные клетки. Кроме того, в сетчатке име­ ются амакриновые и горизонтальные клетки, называемые интернейро­ нами (всего 10 слоев). Первый слой пигментного эпите­ лия прилежит к мембране Бруха хо­ риоидеи. Пигментные клетки окру­ жают фоторецепторы пальцевидны­ ми выпячиваниями, которые отделя­ ют их друг от друга и увеличивают площадь контакта. На свету включе­ ния пигмента перемещаются из тела клетки в ее отростки, предотвращая светорассеивание между соседними палочками или колбочками. Клетки пигментного слоя фагоцитируют от­ торгающиеся наружные сегменты фо­ торецепторов, осуществляют транс­ порт метаболитов, солей, кислорода, питательных веществ из сосудистой оболочки к фоторецепторам и обрат­ но. Они регулируют электролитный баланс, частично определяют био­ электрическую активность сетчатки и антиоксидантную защиту, способ­ ствуют плотному прилеганию сет­ чатки к хориоидее, активно "отка­ чивают” жидкость из субретинального пространства, участвуют в про­ цессе рубцевания в очаге воспале­ ния. Второй слой образован наружными сегментами фоторецепторов, пало­ чек и колбочек. Палочки и колбочки являются специализированными вы­ сокодифференцированными цилин­ дрическими клетками; в них выделя­ ют наружный и внутренний сегмен- Рис. 15.1. Строение сетчатки. К — колбочки; П — палочки; Г — горизонтальная клетка; Б — биполярные клетки; М - клет­ ка Мюллера; А — амакриновая клетка. ты и сложное пресинаптическое окончание, к которому подходят дендриты биполярных и горизон­ тальных клеток. В строении палочек и колбочек имеются различия: в на­ ружном сегменте палочек содержит­ ся зрительный пигмент — родопсин, в колбочках — иодопсин, наружный сегмент палочек представляет собой тонкий палочкоподобный цилиндр, в то время как колбочки имеют ко­ ническое окончание, которое короче и толще, чем у палочек. В наружном сегменте фоторецеп­ тора происходят первичные фотофизические и ферментативные процес­ сы трансформации энергии света в физиологическое возбуждение. Кол­ бочки и палочки отличаются по сво­ им функциям: колбочки обеспечива­ ют цветоощущение и центральное зрение, палочки отвечают за суме­ 304 scanned by К. А. А. речное зрение. Периферическое зре­ ние в условиях яркого освещения обеспечивают колбочки, а в темноте — палочки и колбочки. Третий слой — наружная погра­ ничная мембрана — представляет со­ бой полосу межклеточных сцепле­ ний. Она названа окончатой мем­ браной Верхофа, так как наружные сегменты палочек и колбочек про­ ходят через нее в субретинальное пространство (пространство между слоем колбочек и палочек и пиг­ ментным эпителием сетчатки), где они окружены веществом, богатым мукополисахаридами. Четвертый слой — наружный ядер? ный — образован ядрами фоторецепч торов. Пятый слой — наружный плекси­ формный, или сетчатый (от лат. plex­ us — сплетение), — занимает проме­ жуточную позицию между наруж­ ным и внутренним ядерными слоями. Шестой слой — внутренний ядерный — образуют ядра нейронов вто­ рого порядка (биполярные клетки), а также ядра амакриновых, гори­ зонтальных и мюллеровских кле­ ток. Седьмой слой — внутренний плексиформный — отделяет внутренний ядерный слой от слоя ганглиозных клеток и состоит из клубка сложно разветвляющихся и переплетающих­ ся отростков нейронов. Он отграни­ чивает сосудистую внутреннюю часть сетчатки от бессосудистой на­ ружной, зависящей от хориоидаль­ ной циркуляции кислорода и пита­ тельных веществ. Восьмой слой образован ганглиоз­ ными клетками сетчатки (нейроны второго порядка), толщина его за­ метно уменьшается по мере удале­ ния от центральной ямки к перифе­ рии. Вокруг ямки этот слой состоит из 5 рядов ганглиозных клеток или более. На данном участке каждый фоторецептор имеет прямую связь с биполярной и ганглиозной клет­ кой. Девятый слой состоит из аксонов ганглиозных клеток, образующих зрительный нерв. Десятый слой — внутренняя погра­ ничная мембрана — покрывает по­ верхность сетчатки изнутри. Он яв­ ляется основной мембраной, образо­ ванной основаниями отростков нейроглиальных клеток Мюллера. Мюллеровские клетки — высоко­ специализированные гигантские клетки, проходящие через все слои сетчатки, которые выполняют опор­ ную и изолирующую функцию, осу­ ществляют активный транспорт ме­ таболитов на разных уровнях сетчат­ ки, участвуют в генерации биоэлек­ трических токов. Эти клетки полно­ стью заполняют щели между нейро­ нами сетчатки и служат для разделе­ ния их рецептивных поверхностей. Межклеточные пространства в сет­ 305 scannecf by iCTS.'A.' чатке очень малы, местами отсутст­ вуют. Палочковый путь проведения импуль­ са содержит палочковые фоторецепторы, биполярные и ганглиозные клетки, а так­ же несколько видов амакриновых кле­ ток, являющихся промежуточными ней­ ронами. Фоторецепторы передают зри­ тельную информацию к биполярным клеткам, которые являются нейронами второго порядка. При этом палочки кон­ тактируют только с биполярными клет­ ками одной категории, которые деполя­ ризуются под действием света (уменьша­ ется разность биоэлектрических потен­ циалов между содержимым клетки и ок­ ружающей средой). Колбочковый путь отличается от па­ лочкового тем, что уже в наружном плексиформном слое колбочки имеют более обширные связи и синапсы свя­ зывают их с кол бочковыми биполярами различных типов. Одни из них деполя­ ризуются подобно палочковым биполя­ рам и формируют колбочковый свето­ вой путь с инвертирующими синапсами, другие гиперполяризуются, образуя темновой путь. Колбочки макулярной области имеют связь со световыми и темновыми нейро­ нами второго и третьего порядка (бипо­ лярными и ганглиозными клетками), формируя таким образом свето-темновые (on-off) каналы контрастной чувст­ вительности. По мере удаления от цен­ трального отдела сетчатки увеличивается количество фоторецепторов, соединен­ ных с одной биполярной клеткой, и ко­ личество биполярных клеток, соединен­ ных с одной ганглиозной. Так образуется рецептивное поле нейрона, обеспечи­ вающее суммарное восприятие несколь­ ких точек в пространстве. В передаче возбуждения в цепи рети­ нальных нейронов важную функцио­ нальную роль играют эндогенные транс­ миттеры, главными из которых являются глутамат, аспартат, специфичный для па­ лочек, и ацетилхолин, известный как трансмиттер холинергических амакрино­ вых клеток. Основной, глутаматовый, путь возбу­ ждения идет от фоторецепторов к ганг­ лиозным клеткам через биполяры, а тормозной путь — от ГАМК (гаммааминомасляная кислота) и глицинергических амакриновых клеток к ганглиоз­ ным. Два класса трансмиттеров — воз­ буждающие и тормозящие, названные ацегилхолином и ГАМК соответствен­ но, содержатся в амакриновых клетках одного типа. В амакриновых клетках внутреннего гшексиформного слоя содержится нейроактивная субстанция сетчатки — допамин. Допамин и мелатонин, синтези­ руемый в фоторецепторах, играют реципрокную роль в ускорении процессов их обновления, а также в адаптивных про­ цессах в темноте и на свету в наружных слоях сетчатки. Таким образом, нейроактивные вещества, обнаруженные в сетчатке (ацетилхолин, глутамат, ГАМК, глицин, допамин, серотонин), являются трансмиттерами, от тонкого нейрохимического баланса которых за­ висит функция сетчатки. Возникнове­ ние дисбаланса между мелатонином и допамином может быть одним из факто­ ров, приводящих к развитию дистрофи­ ческого процесса в сетчатке, пигмент­ ного ретинита, ретинопатий лекарст­ венного происхождения. Функции сетчатки — преобразова­ ние светового раздражения в нервное возбуждение и первичная обработка сигнала. Под воздействием света в сетчатке происходят фотохимические превра­ щения зрительных пигментов, за ко­ торым следуют блокирование свето­ зависимых каналов Na+ — Са2+, де­ поляризация плазматической мем­ браны фоторецепторов и генерация рецепторного потенциала. Все эти сложные превращения от сигнала о поглощении света до возникновения разности потенциалов на плазмати­ ческой мембране носят название "фототрансдукция”. Рецепторный потенциал распространяется вдоль аксона и, достигнув синаптической терминали, вызывает выделение нейромедиатора, который запускает цепь биоэлектрической активности всех нейронов сетчатки, осуществ­ ляющих первоначальную обработку зрительной информации. По зри­ тельному нерву информация о внеш­ нем мире передается в подкорковые и корковые зрительные центры мозга. 15.2. Специальные методы исследования сетчатки, пигментного эпителия и хориоидеи В диагностике и дифференциаль­ ной диагностике заболеваний сет­ чатки большое распространение по­ лучили электрофизиологические ме­ тоды исследования, к которым отно­ сятся электроретинография, электроокулография и регистрация зри­ тельных вызванных потенциалов ко­ ры головного мозга. Электроретинография — метод регистрации суммарной биоэлек­ трической активности всех нейро­ нов сетчатки (рис. 15.2): негативная а-волна — фоторецепторов и пози­ тивная b-волна — гипер- и деполя­ ризующихся биполяров и мюлле­ ровских клеток. Электроретинограмма (ЭРГ) возникает при воздей­ ствии на сетчатку световыми стиму­ лами различного размера, формы, Рис. 15.2. Виды ЭРГ, используемые для диагностики заболеваний сетчатки. 306 scanned by К. А. А. длины волны, интенсивности, дли­ тельности, частоты следования в различных условиях световой и темновой адаптации. Практическая ценность эдектроретинографии определяется тем, что она является очень чувствительным методом оценки функционального состояния сетчатки, который позво­ ляет определить как самые незначи­ тельные биохимические нарушения, так и грубые дистрофические и атро­ фические процессы. Электроретинография помогает изучать механизмы развития патологических процессов в сетчатке, облегчает раннюю диф­ ференциальную и топическую диаг­ ностику заболеваний сетчатки, ее ис­ пользуют для контроля за динамикой патологического процесса и эффек­ тивностью лечения. ЭРГ может быть зарегистрирована от всей площади сетчатки и от локальной области различной величины. Локальная ЭРГ, зарегистрированная от макулярной области, позволяет оценить функции колбочковой системы макулярной облас­ ти. ЭРГ, вызываемую реверсивным шах­ матным стимулом, используют для ха­ рактеристики нейрона второго порядка. Выделение функций фотопиуеской (колбочковой) и скотопической (палоч­ ковой) систем основано на различии фи­ зиологических свойств колбочек и пало­ чек сетчатки, поэтому используют соот­ ветствующие условия, в которых доми­ нирует каждая из этих систем. Колбочки более чувствительны к ярким красным стимулам, предъявляемым в фотопических условиях освещения после предва­ рительной световой адаптации, подав­ ляющей палочковую активность, к час­ тоте мельканий свыше 20 Гц, палочки — к слабым ахроматическим или синим стимулам в условиях темновой адапта­ ции, к частоте мельканий до 20 Гц. Различная степень вовлечения в патологический процесс палочковой и/или колбочковой систем сетчатки является одним из характерных при­ знаков любого заболевания сетчатки наследственного, сосудистого, вос­ палительного, токсического, травма­ тического и иного генеза, что и оп­ 307 scangpdtky К. А. А. ределяет характер электрофизиологической симптоматики. В основе принятой в электроретинографии классификации ЭРГ лежат амплитудные характеристики основ­ ных а- и b-волн ЭРГ, а также их вре­ менные параметры. Различают сле­ дующие виды ЭРГ: нормальную, супернормальную, субнормальную (плюс- и минус-негативную), угас­ шую, или нерегистрируемую (отсут­ ствующую). Каждый из типов ЭРГ отражает локализацию процесса, стадию его развития и патогенез. Супернормальная ЭРГ характеризу­ ется увеличением а- и b-волн, что от­ мечается при первых признаках ги­ поксии, медикаментозных интокси­ кациях, симпатической офтальмии и пр. Супернормальная биоэлектри­ ческая реакция при травматическом перерыве зрительного нерва и его ат­ рофии обусловлена нарушением проведения возбуждения по ретино­ таламическим центробежным тормо­ зящим волокнам. В ряде случаев трудно объяснить природу супернормальной ЭРГ. Субнормальная ЭРГ — это наиболее часто выявляемый вид патологиче­ ской ЭРГ, которая характеризуется снижением а- и b-волн. Ее регистри­ руют при дистрофических заболева­ ниях сетчатки и хориоидеи, отслойке сетчатки, увеитах с вовлечением в процесс 1-го и 2-го нейронов сетчат­ ки, хронической сосудистой недос­ таточности с нарушением микроцир­ куляции, некоторых формах ретиношизиса (Х-хромосомный, сцеплен­ ный с полом, синдром Вагнера) и т. д. Негативная ЭРГ характеризуется увеличением или сохранностью аволны и небольшим или значитель­ ным снижением b-волны. Негатив­ ную ЭРГ можно наблюдать при па­ тологических процессах, при кото­ рых изменения локализуются в дис­ тальных отделах сетчатки. Минуснегативная ЭРГ встречается при ишемических тромбозах централь­ ной вены сетчатки, лекарственных интоксикациях, прогрессирующей миопии и врожденной стационарной ночной слепоте, болезни Огуши, Xхромосомном ювенильном ретиношизисе, металлозах сетчатки и дру­ гих видах патологии. Угасшая, или нерегистрируемая (от­ сутствующая) ЭРГ является электрофизиологическим симптомом тяже­ лых необратимых изменений в сет­ чатке при ее тотальной отслойке, развитом металлозе, воспалительк ых процессах в оболочках глаза, окклю­ зии центральной артерии сетчатки, а также патогномоничным признаком пигментного ретинита и амавроза Лебера. Отсутствие ЭРГ отмечено при грубых необратимых изменени­ ях нейронов, которые могут наблю­ даться при дистрофических, сосуди­ стых и травматических поражениях сетчатки. ЭРГ этого типа регистриру­ ют в терминальной стадии диабетиче­ ской ретинопатии, когда грубый пролиферативный процесс распростра­ няется на дистальные отделы сетчат­ ки, и при витреоретинальной дистро­ фии Фавре — Гольдмана и Вагнера. Электроокулография — регистра­ ция постоянного потенциала глаза с помощью накожных электродов, на­ кладываемых на область наружного и внутреннего края нижнего века. Данный метод позволяет выявить патологические изменения пигмент­ ного эпителия сетчатки и фоторе­ цепторов. Метод основан на том, что глаз представляет собой диполь: ро­ говица имеет положительный заряд, пигментный эпителий — отрица­ тельный, а имеющийся постоянный потенциал меняется при движении глаза в различных условиях адап­ тации. Необходимыми условиями для нор­ мальных световых и темновых колебаний постоянного потенциала является нор­ мальное функционирование фоторецеп­ торов и пигментного эпителия, контакт между этими слоями, а также адекватное кровоснабжение хориоидеи. На ЭОГ от­ мечают следующие показатели: базовый потенциал — постоянный по­ тенциал, измеренный у пациента, дли­ тельно находящегося в условиях неиз­ менной освещенности; потенциал светового подъема: при рез­ ком изменении световых условий от уме­ ренного освещения к яркому свету про­ исходит характерное увеличение базово­ го потенциала сетчатки (световой подъем); потенциал темнового спада: резкий пе­ реход от умеренной освещенности к тем­ ноте приводит к возникновению серии затухающих колебаний базового потен­ циала (темновое падение), достигающего минимума на 10—12-й минуте темновой адаптации. Для клинических целей рассчи­ тывают отношение потенциала све­ тового пика к потенциалу темново­ го спада. Полученный результат ум­ ножают на 100 и получают так на­ зываемый коэффициент Ардена (КА), который считают нормаль­ ным, если он превышает 185 %. С целью оценки патологических со­ стояний сетчатки КА подразделяют на субнормальный (135—185 96), анормальный (110—135%), погас­ ший (100—110 %), извращенный (ниже 100 %). Электроокулографию используют в диагностике различных заболева­ ний сетчатки дистрофической, вос­ палительной и токсической приро­ ды, при циркуляторных нарушениях и другой патологии, при которой в патологический процесс вовлекают­ ся фоторецепторы и хориоидея. Зрительные вызванные потенциалы (ЗВП) регистрируют для диагности­ ки поражения зрительных путей, оценивая их состояние от перифери­ ческих (сетчатка) до центральных от­ делов (первичные и вторичные зри­ тельные центры). Метод регистра­ ции ЗВП на вспышку света и ревер­ сивный паттерн широко применяют в клинике для диагностики заболева­ ний зрительных путей и патологии зрительного нерва, при отеке, воспа­ лении, атрофии, компрессионных повреждениях травматического и опухолевого генеза, локализации па­ тологического процесса в хиазме, зрительном тракте и коре головного 308 scanned by К. А. А. мозга, амблиопии и заболеваниях сетчатки. ЗВП отражают в основном элек­ трическую активность макулярной области, что связано с ее ббльшим представительством по сравнению с периферией в шпорной борозде. В качестве стимулов обычно использу­ ют диффузные вспышки света и пространственно-структурированные стимулы в виде шахматных паттер­ нов и решеток с прямоугольным профилем освещенности. Виды ЗВП зависят от характера стимула: ЗВП на вспышку света называется вспышечным, на паттерн-стимул — паттерн-ЗВП. При регистрации этой формы ЗВП стимулы предъявляют либо в режиме включения-выключения, когда средняя освещенность паттерна и сменяющего его гомоген­ ного поля постоянна, либо в режиме реверсии, когда в постоянно присут­ ствующем на экране монитора изо­ бражении шахматного поля белые квадраты сменяются черными, а чер­ ные — белыми. ЗВП на вспышку по­ зволяют получить ориентировочную информацию о состоянии зритель­ ного нерва и зрительного пути выше хиазмы. ЗВП дополняют результаты электроретинографии и являются единст­ венным источником информации о зрительной системе в тех случаях, ко­ гда ЭРГ невозможно зарегистриро­ вать по тем или иным причинам. Критериями клинически значи­ мых отклонений при оценке ЗВП яв­ ляются отсутствие ответа или значи­ тельное снижение амплитуды, удли­ нение латентности всех пиков, зна­ чительные различия в амплитуде и латентности при стимуляции право­ го и левого. У новорожденных или неконтактных больных нормальные ЗВП еще не доказывают наличие сознания и восприятие зрительных образов, а могут лишь свидетельст­ вовать о сохранности светочувстви­ тельности. Важную роль в дифференциаль­ ной диагностике заболеваний сет­ scanned by К. А. А. 309 чатки и хориоидеи играют также флюоресцентная ангиография, уль­ тразвуковые исследования, скани­ рующая лазерная офтальмоскопия, оптическая когерентная томогра­ фия. 15.3. Аномалии развития сетчатки Аномалии развития оболочек гла­ за выявляют сразу после рождения. Возникновение аномалий обуслов­ ливают мутация генов, хромосомные аномалии, воздействие экзогенных и эндогенных токсических факторов во внутриутробном периоде разви­ тия. Большую роль в возникновении аномалий играют инфекционные за­ болевания матери в период беремен­ ности и такие факторы окружающей среды, как лекарственные препара­ ты, токсины, радиация и др., кото­ рые воздействуют на зародыш. Наи­ более грубые изменения наблюдают­ ся при воздействии вредных факто­ ров на плод в первом триместре бе­ ременности. Из наиболее часто встречающихся инфекций отмечена краснуха, токсоплазмоз, сифилис, цитомегаловирусная инфекция, про­ стой герпес и СПИД. К лекарствен­ ным средствам и веществам, являю­ щимся причиной развития аномалий и врожденных заболеваний сетчатки, относят талидомид, кокаин, этанол (эмбриональный алкогольный син­ дром). К аномалиям развития сетчатки относят колобому сетчатки, апла­ зию, дисплазию и гипоплазию сет­ чатки, альбинизм, врожденную ги­ перплазию пигментного эпителия, миелиновые нервные волокна, врож­ денные сосудистые аномалии, факоматозы. Колобома сетчатки — отсутствие сетчатки на ограниченном участке. Обычно она ассоциируется с колобомой радужки и хориоидеи. Колобома сетчатки может располагаться в цен­ тре или на периферии в нижней по­ ловине глазного яблока. Ее возник- Рис. 15.3. Глазное дно при альбинизме. новение связано с неполным закры­ тием эмбриональной щели. Офталь­ москопически колобома выглядит как ограниченная область белого цвета овальной или круглой формы с ровными краями, расположенная близко или прилежащая к диску зри­ тельного нерва. Там, где отсутствует сетчатка и хориоидея, обнажена склера. Колобома может сочетаться с микрофтальмом, аномалиями скеле­ та и другими дефектами. Дисплазия (от греч. dis — наруше­ ние, plasis — развитие) — аномалия развития сетчатки в ходе эмбриоге­ неза, выражающаяся в нарушении нормального соотношения клеточ­ ных элементов. К этой форме отно­ сят неприлегание сетчатки — редко наблюдающаяся аномалия, причина развития которой заключается в не­ достаточной инвагинации оптиче­ ского везикула. Дисплазия сетчатки является характерным признаком трисомии 13 и синдрома Вокера — Варбурга, сочетается с другими по­ роками развития глаза, мозжечка, мышечной ткани. Альбинизм — генетически детер­ минированное нарушение формиро­ вания зрительной системы, ассоции­ рованное с изменением синтеза ме­ ланина. Для больных с альбинизмом ха­ рактерны нистагм, различные нару­ шения рефракции в сочетании с ас­ тигматизмом, снижение зрения, сла­ бая пигментация глазного дна (рис. 15.3), дисплазия макулярной области и нарушение перекреста зрительного нерва. Описанным ано­ малиям соответствуют нарушения цветового зрения и яркостной чувст­ вительности, а также супернормаль­ ная ЭРГ и межполушарная асиммет­ рия ЗВП. Тирозиназонегативный аль­ бинизм обусловлен отсутствием син­ теза фермента тирозиназы и пигмен­ та меланина. У таких пациентов бе­ лые волосы и кожа, они не способны к загару. Радужка у них светлая, лег­ ко просвечиваемая, рефлекс с глаз­ ного дна ярко-розовый и виден на расстоянии. Другая форма этого за­ болевания — тирозиназопозитивный альбинизм, при котором, наоборот, сохраняется способность к синтезу меланина, но отсутствует его нор­ мальное накопление. Кожа этих па­ циентов малопигментирована, но способна к загару, волосы светлые или с желтым оттенком, нарушения зрения выражены в меньшей сте­ пени. Лечения альбинизма в настоящее время не существует. Оптимальный подход к оказанию помощи этим па­ циентам — очковая коррекция с при­ менением светофильтров для защи­ ты глаз от повреждающего действия яркого света. Врожденная гиперплазия пигмент­ ного эпителия сетчатки проявляется очаговой гиперпигментацией. Сгруп­ пированные пигментные пятна на­ поминают медвежий след. Очаги ги­ перпигментации могут быть единич­ ными и множественными. Сетчатка вокруг них не изменена. Очаги пиг­ ментации редко увеличиваются и подвергаются малигнизации. Миелиновые нервные волокна относят к аномалиям развития (рис. 15.4). В одних руководствах их описывают как аномалии развития сетчатки, в других — зрительного нерва. В норме миелиновое покрытие волокон зрительного нерва обычно Рис. 15.4. Миелиновые волокна. заканчивается на заднем крае ре­ шетчатой пластинки. Иногда оно распространяется дальше диска зрительного нерва и переходит на нервные волокна нейронов сетчатки второго порядка. Офтальмоскопи­ чески миелиновые нервные волокна выглядят как белые блестящие ра­ диально расположенные полосы, идущие от диска зрительного нерва к периферии. Эти волокна могут быть не связаны с диском зритель­ ного нерва. Обычно при их наличии не возникает никаких симптомов, но иногда в поле зрения могут воз­ никать скотомы. Врожденные сосудистые аномалии проявляются в виде гроздьевидной ангиомы, капиллярной гемангиомы Гиппеля—Линдау, болезни Коатса, ретинопатии недоношенных, кавер­ нозной гемангиомы сетчатки, просовидных (милиарных) аневризм сет­ чатки Лебера, парафовеальных телеангиэктазий, капиллярной геман­ гиомы сетчатки и др. Гроздьевидная ангиома — одно­ сторонняя аномалия, характерными офтальмоскопическими признака­ ми которой являются значительное расширение и извитость артерий, вен и артериовенозных шунтов. Со­ четание ее с церебральной сосуди­ стой патологией носит название "синдром Вабурна—Мазона", при котором снижено центральное зре­ 311 scanned by К. А. А. ние. Как правило, болезнь не про­ грессирует. Лечение не проводят. Болезнь Коатса — врожденные аномалии сосудов, включающие телеангиэктазии сетчатки, микро- и макроаневризмы, которые приводят к экссудации, а со временем — к от­ слойке сетчатки (рис. 15.5). Некото­ рые авторы относят болезнь Коатса к сосудистым заболеваниям сетчатки. Болезнь имеет также название "на­ ружный геморрагический ретинит". Болезнь Коатса — одностороннее за­ болевание, проявляется в раннем детском возрасте, чаще (90 %) у мальчиков. Отложения твердого экссудата ярко-желтого цвета обнаруживают в субретинальном пространстве в зад­ нем полюсе глаза. В поздних стадиях заболевания развиваются катаракта, неоваскулярная глаукома, субатро­ фия глазного яблока. Формы сред­ ней тяжести представлены только телеагиэктазиями. Дифференцируют от опухолевых и других процессов, которые могут маскироваться отслоенной сетчаткой и экссудатом, а также от ретинопа­ тии недоношенных. Целью лечения является облитера­ ция аномальных сосудов для предот­ вращения экссудации: проводят лазерфотокоагуляцию и криотерапию. Рис. 15.5. Болезнь Коатса. При распространенной экссудатив­ ной отслойке сетчатки целесообраз­ но хирургическое лечение. Факоматозы относят к врожден­ ным порокам развития. Они имеют характерные системные и глазные проявления: наличие гемангиомоподобных образований, гамартом или узлов. Факоматозы включают нейрофиброматоз Реклингаузена, тубероз­ ный склероз, болезнь Гиппеля— Линдау, характеризующиеся аутосомно-доминантным типом насле­ дования, а также спорадически вы­ являемый синдром Стерджа—Вебе­ ра—Краббе. Причиной заболевания является мутация гена — супрессора опухоли, который идентифицирован при всех доминантных видах заболе­ вания. Нейрофиброматоз Реклингаузена (НФ-1) характеризуется наличием опухоли шванновских клеток, кото­ рая часто проявляется на коже как множественная фиброма (mollus­ cum). Ген, ответственный за разви­ тие НФ-1, локализуется в 17-й хро­ мосоме в локусе 17q 11.2. Диффузная нейрофиброматозная инфильтрация является причиной развития дефор­ мирующей нейроматозной слоново­ сти. Диагностическим критерием слу­ жит наличие на коже более 6 пятен цвета кофе с молоком (величиной бо­ лее 1,5 см). Глазные проявления НФ-1 мно­ гочисленны и включают в разных сочетаниях плексиформную ней­ рофиброму век и глазницы, S-об­ разную глазную щель, врожденную глаукому (если верхнее веко имеет нейрофиброматозную ткань), меланоцитарные гамартомы на ра­ дужке (узелки Лиша), гамартомную инфильтрацию сосудистой оболоч­ ки глазного яблока с корпускуло­ подобными тельцами, глиому зри­ тельного нерва, астроцитарную гамартому сетчатки, утолщение и проминирование роговичных нер­ вов, конъюнктивальную нейрофиб­ рому, пульсирующий экзофтальм, буфтальм. Гамартома — опухоль, развиваю- 4 щаяся из эмбриональной ткани, 1 дифференцировка которой задержа- , лась по сравнению с дифференци- i ровкой органа-носителя. Клетки, об­ разующие гамартому, имеют нор­ мальную структуру, но плотность клеточных популяций и их соотно­ шение аномальны. Меланоцитарные гамартомы (узелки Лиша) развива­ ются до кожных проявлений, наблю­ даются на радужке у всех взрослых больных и являются диагностиче­ ским критерием. Плексиформная нейрофиброма пред­ ставляет собой клубок переплетен­ ных гипертрофированных нервов, которые выглядят бугристыми в свя­ зи с пролиферацией шванновских клеток и эндоневральных фибробластов в муциновом межклеточном ве­ ществе. Частыми осложнениями НФ-1 яв­ ляются такие сосудистые наруше­ ния, как сужение просвета сосудов и их окклюзия. В дальнейшем развива­ ется периваскулярная фиброглиаль­ ная пролиферация. Характерными признаками ишемии сетчатки при НФ-1 являются периферические аваскулярные зоны, артериовенозные шунты, преретинальные фиб­ роглиальные мембраны, атрофия диска зрительного нерва. Опухоли, приводящие к деформа­ ции окружающих тканей и функцио­ нальным нарушениям, подлежат уда­ лению. Нейрофиброматоз 2-го типа (НФ-2) — редко наблюдаемое забо­ левание. Характерный симптом — двусторонняя шваннома восьмой па­ ры (слуховой нерв) черепных нервов. Глазные проявления включают ком­ бинированные гамартомы сетчатки и пигментного эпителия, глиому или менингиому зрительного нерва. Болезнь Гиппеля — Линдау — на­ следственное заболевание с локали­ зацией гена в хромосоме Зр25. Часто изменения обнаруживают случайно при обследовании детей по поводу косоглазия или диспансерном ос- Рис. 15.6. Ангиоматоз Гиппеля—Линдау. мотре. Ангиомы сетчатки имеют вид черешни с большими извитыми пи­ тающими и дренирующими сосуда­ ми (рис. 15.6). Эти образования на­ зывают гемангиобластомами сетчат­ ки, поскольку гистологически они сходны с гемангиобластомами, кото­ рые развиваются в мозжечке. В сет­ чатке гемангиобластомы имеют эн­ дофитный или экзофитный рост, в процесс могут быть вовлечены диск зрительного нерва и зрительный нерв; часто гемангиобластомы соче­ таются с макулопатиями. В патоло­ гический процесс вовлекаются дру­ гие органы. Наряду с ангиоматозом сетчатки выявляют кистоз почек или почечную карциному, феохромоцитому и др. Вследствие нарушения проницае­ мости стенок капилляров в них мо­ жет накапливаться суб- и интраретинальный экссудат, содержащий ли­ пиды. В поздних стадиях болезни развивается экссудативная отслойка сетчатки. В артериовенозной фазе ФАГ отмечается накопление контра­ стного вещества в ангиоме, в позд­ ней фазе определяется повышенная проницаемость флюоресцеина, обу­ словленная неполноценностью сосу­ дов опухоли. 313 scanned by К. А. А. Лечение: криотерапия, лазерная коагуляция, хирургическое удаление опухоли. Туберозный склероз (болезнь Бурневилля) — редко наблюдаемое заболе­ вание с аутосомно-доминантным ти­ пом наследования, обусловленное двумя генами, локализующимися в 9-й и 16-й хромосомах. Классиче­ ской триадой туберозного склероза являются эпилепсия, умственная от­ сталость и поражение кожи лица (ан­ гиофибромы). На глазном дне возле диска зрительного нерва выявляют беловатые опухолевидные образова­ ния, напоминающие тутовую ягоду. Астроцитомы, образующиеся на дис­ ке зрительного нерва, называют ги­ гантскими друзами зрительного нер­ ва. Они могут быть ошибочно при­ няты за ретинобластому. Лечение проводят, как правило, в неврологической клинике. При на­ растании неврологической симпто­ матики больные умирают рано. 15.4. Болезни сетчатки Болезни сетчатки очень разнооб­ разны. Они обусловлены воздейст­ вием различных факторов, приводя­ щих к патологоанатомическим и па­ тологофизиологическим изменени­ ям, что в свою очередь определяет нарушения зрительных функций и наличие характерных симптомов. Среди заболеваний сетчатки выделя­ ют наследственные и врожденные дистрофии, болезни, обусловленные инфекциями, паразитами и аллерги­ ческими агентами, сосудистыми на­ рушениями и опухолями. Несмотря на разнообразие заболеваний сетчат­ ки, патологоанатомические и пато­ физиологические проявления могут быть сходными при разных нозоло­ гических формах. К патологическим процессам, на­ блюдаемым в сетчатке, относят дис­ трофии, которые могут быть генети­ чески детерминированными или вторичными, воспаление и отек, ишемию и некроз, кровоизлияния, отложение твердых или мягких экс­ судатов и липидов, ретиношизис и отслойку сетчатки, фиброз, проли­ ферацию и образование неоваскулярных мембран, гиперплазию и ги­ поплазию пигментного эпителия, опухоли, ангиоидные полосы. Все эти процессы можно выявить при офтальмоскопии глазного дна. 15.4.1. Наследственные генерализованные дистрофии Фоторецепторные дистрофии сет­ чатки различаются типом наследова­ ния, характером нарушения зритель­ ных функций и картиной глазного дна в зависимости от первичной ло­ кализации патологического процес­ са в различных структурах: мембране Бруха, пигментном эпителии сетчат­ ки, в комплексе пигментный эпите­ лий — фоторецепторы, фоторецеп­ торах и внутренних слоях сетчатки. Дистрофии сетчатки как централь­ ной, так и периферической локали­ зации могут быть следствием мута­ ции гена родопсина и перифирина. При этом симптомом, объединяю­ щим эти заболевания, является ста­ ционарная ночная слепота. К настоящему времени известно II хромосомных районов, которые содержат гены, мутации которых яв­ ляются причиной развития пигмент­ ного ретинита, и для каждого гене­ тического типа пигментного ретини­ та характерны аллельная и неаллель­ ная разновидности. Пигментный ретинит (пигментное перерождение сетчатки, тапеторетинальная дегенерация) — заболева­ ние, характеризующееся поражени­ ем пигментного эпителия и фоторе­ цепторов с разными типами наследо­ вания: аутосомно-доминантным, аутосомно-рецессивным или сцеплен­ ным с полом. Возникает в результате образования дефектов генетического кода, следствием чего является ано­ мальный состав специфических бел314 scanned by К. А. А. Рис. 15.7. Пигментный ретинит, а — глазное дно больной пигментным рети­ нитом; б — ЭРГ у членов семьи больной: 1 — нормальная у здорового мужа, 2 — субнор­ мальная у сына — носителя патологического гена, 3 — нерегистрируемая у больной. ков. Течение заболевания при раз­ ных типах наследования имеет неко­ торые особенности. Ген родопсина — первый идентифицированный ген, мутации которого являются причи­ ной развития пигментного ретинита с аутосомно-доминантным типом наследования. Заболевание проявляется в раннем детском возрасте и характеризуется триадой симптомов: типичными пигментными очагами (рис. 15.7,а) на средней периферии глазного дна и по ходу венул (их называют кост­ ными тельцами), восковидной блед­ ностью диска зрительного нерва, су­ жением артериол. У больных с пигментным ретини­ том со временем могут развиться пигментные изменения в макуляр­ ной области в связи с дегенерацией фоторецепторов, что сопровождает­ ся снижением остроты зрения, зад­ ней отслойкой стекловидного тела и отложением в нем нежного пигмен­ та. Возможно возникновение маку­ лярного отека, обусловленного про­ никновением жидкости из хориои­ деи через пигментный эпителий, а по мере развития процесса — преретинального макулярного фиброза. У больных с пигментным ретинитом с большей частотой, чем в общей по­ пуляции, встречаются друзы диска зрительного нерва, задняя субкапсулярная катаракта, открытоугольная глаукома, кератоконус и миопия. Хориоидея долго остается интактной и вовлекается в процесс только в поздних стадиях заболевания. В связи с поражением палочковой системы возникает ночная слепота, или никталопия. Темновая адапта­ ция нарушена уже в начальной ста­ дии заболевания, порог световой чувствительности повышен как в па­ лочковой, так и в колбочковой части. Функциональные методы исследо­ вания позволяют выявить прогресси­ рующие изменения в фоторецепто­ рах. При периметрии на средней пе­ риферии (30—50°) обнаруживают кольцевые полные и неполные ско­ томы, которые расширяются к пери­ ферии и центру. В поздней стадии заболевания поле зрения концентри­ чески суживается до 10°, сохраняется лишь центральное трубчатое зрение. Отсутствие или резкое снижение общей ЭРГ является патогномоничным признаком пигментного ретини­ та (рис. 15.7,6). Локальная ЭРГ долго остается нормальной, а изменения наступают при вовлечении в патологический процесс колбочковой системы маку­ лярной области. У носителей патоло­ гического гена отмечаются редуци­ 315 рованная ЭРГ и удлиненный латент­ ный период b-волны ЭРГ, несмотря на нормальное глазное дно. Атипичные формы пигментного ретинита. К другим формам пиг­ ментного ретинита относятся пиг­ ментный инвертированный ретинит (центральная форма), пигментный ретинит без пигмента, белоточечный пигментный ретинит и псевдопигментный ретинит. Каждая из этих форм имеет характерную офтальмо­ скопическую картину и электроретинографическую симптоматику. Пигментный инвертированный ре­ тинит (центральная форма). В отли­ чие от типичной формы пигментно­ го ретинита заболевание начинается в макулярной области и поражения колбочковой системы более значи­ тельны, чем палочковой. В первую очередь снижается центральное и цветовое зрение, появляется фото­ фобия (светобоязнь). В макулярной области отмечаются характерные пигментные изменения, которые мо­ гут сочетаться с дистрофическими изменениями на периферии. В таких случаях одним из основных симпто­ мов является отсутствие дневного зрения. В поле зрения центральная скотома, на ЭРГ значительно реду­ цированы колбочковые компоненты по сравнению с палочковыми. Пигментный ретинит без пигмен­ та. Название связано с отсутствием характерных для пигментного рети­ нита пигментных отложений в виде костных телец при наличии симпто­ мов, сходных с проявлениями пиг­ ментного ретинита, и нерегистрируемой ЭРГ. Белоточечный пигментный рети­ нит. Характерным офтальмоскопи­ ческим признаком являются множе­ ственные белые точечные пятна по всему глазному дну с сопутствующи­ ми пигментными изменениями (“ткань, изъеденная молью") или без них. Функциональные симптомы сходны с проявлениями пигментно­ го ретинита. Заболевание необходи­ мо дифференцировать от стационар­ ной врожденной ночной слепоты и белоточечного глазного дна (fundus albipunctatus). Псевдопигментный ретинит — ненаследственное заболевание. Причи­ ной его возникновения могут быть воспалительные процессы в сетчатке и хориоидее, побочное действие ле­ карственных препаратов (тиоридазин, меллирил, хлороквин, дефероксамин, клофазамин и др.), состояние после травмы, отслойки сетчатки и т. д. На глазном дне выявляют изме­ нения, сходные с таковыми при пиг­ ментном ретините. Основным отли­ чительным симптомом является нор­ мальная или незначительно снижен­ ная ЭРГ. При этой форме никогда не бывает нерегистрируемой или резко сниженной ЭРГ. В настоящее время патогенетиче­ ски обоснованного лечения пиг­ ментного ретинита не существует. Заместительная или стимулирующая терапия неэффективна. Больным с пигментным ретинитом рекоменду­ ют носить темные защитные очки для предотвращения повреждающего действия света, подбор максималь­ ной очковой коррекции остроты зре­ ния, назначают симптоматическое лечение: при макулярном отеке — системное и местное использование диуретиков (ингибиторов карбоангидразы), например диакарба, диамокса (ацетазоламид); при наличии помутнений хрусталика хирургиче­ ское лечение катаракты для улучше­ ния остроты зрения, при наничии неоваскуляризации для профилакти­ ки осложнений проводят фотокоагу­ ляцию сосудов, назначают сосуди­ стые препараты. Больные, их родст­ венники и дети должны проходить генетическое консультирование, ис­ следование других органов и систем для исключения синдромных пора­ жений и других болезней. Идентификация патологического гена и его мутаций является основой понимания патогенеза заболевания, прогнозирования течения процесса и поиска путей рациональной терапии. В настоящее время в эксперименте j предпринимаются попытки транс­ плантации клеток пигментного эпи- г телия и нейрональных клеток сетчат­ ки от недельного зародыша. Новый многообещающий подход к лечению пигментного ретинита связан с ген­ ной терапией, основанной на субретинальном введении аденовируса, с содержанием внутри капсулы здоро­ вых мини-хромосом. Ученые пред­ полагают, что вирусы, проникая в клетки пигментного эпителия, спо­ собствуют замещению мутирован­ ных генов. Генерализованная наследственная дистрофия сетчатки, связанная с сис­ темными заболеваниями и наруше­ ниями метаболизма. Существует } множество системных расстройств, которые сочетаются с атипичными формами пигментного ретинита. К настоящему времени известно около 100 заболеваний с различными глаз­ ными нарушениями, обусловленных нарушением метаболизма липидов, углеводов, протеинов. Недостаточ­ ность внутриклеточных энзимов приводит к мутациям генов, что оп­ ределяет различную генетическую патологию, в том числе исчезнове­ ние или дистрофию фоторецептор­ ных клеток. К специфическим системным за­ болеваниям, сочетающимся с пиг­ ментным ретинитом, относят нару­ шения метаболизма углеводов (мукополисахароидозы), липидов (муколипидозы, фукозидоз, сероидные липофусцинозы), липопротеинов и протеинов, поражения центральной нервной системы, синдромы Ушера, Лоренса—Муна—Барде—Бидля и дрВрожденный амавроз Лебера — наиболее тяжелое проявление пиг­ ментного ретинита (генерализован­ ная форма), наблюдающаяся с рож­ дения. Основные симптомы: отсут­ ствие центрального зрения, нерегистрируемая или резко субнормальная ЭРГ, нистагм. Диагностика врожден­ ного амавроза Лебера очень сложна, поскольку выявляемые у больных 316 scanned by К. А. А. симптомы: косоглазие, кератоконус, гиперметропия высокой степени, неврологические и нейромышечные нарушения, снижение слуха, умст­ венная отсталость, могут быть и при других системных заболеваниях. Чаще отмечается аутосомно-рецессивный тип передачи заболева­ ния, и его еще недавно связывали с двумя различными генами, в том числе с мутацией гена родопсина. В настоящее время амавроз Лебера рассматривают как гетерогенную группу нарушений, при которых по­ ражаются палочки и колбочки. При этом заболевании дети либо рождаются слепыми, либо теряют зрение в возрасте около 10 лет. В те­ чение первых 3—4 мес жизни боль­ шинство родителей отмечают у них отсутствие фиксации предметов и ре­ акции на свет, типичные глазные симптомы, характерные для детей, рожденных слепыми: блуждающий взор и нистагм, которые отмечаются уже в первые месяцы жизни. У мла­ денцев глазное дно может выглядеть нормальным, однако со временем па­ тологические изменения обязательно появляются. Глазные симптомы включают различные пигментные из­ менения в заднем полюсе глаза от гиперпигментированных до непигментированных очагов по типу соль с перцем, миграцию пигмента в сетчат­ ке и пигментные скопления, атрофию пигментного эпителия и капилляров хориоидеи, реже — множественные неравномерно расположенные желто­ вато-белые пятна на периферии и средней периферии сетчатки. Пиг­ ментные отложения в виде костных телец на периферии глазного дна об­ наруживают почти у всех больных с амаврозом Лебера в возрасте 8—10 лет, однако эти отложения могут быть очень мелкими, напоминают сыпь при краснухе. Диск зрительного нер­ ва, как правило, бледный, сосуды сет­ чатки сужены. Изменения на глазном дне обычно прогрессируют, но в от­ личие от типичного пигментного ре­ тинита функциональные изменения 317 scanned by К. А. А. (острота зрения, поле зрения, ЭРГ) обычно остаются такими же, как при первоначальном осмотре. Со време­ нем, после 15 лет, у больных с амав­ розом Лебера может развиться кера­ токонус. При микроскопическом исследо­ вании выявляют субретинальные включения, состоящие из отторгну­ тых наружных сегментов фоторецеп­ торов и макрофагов, на участках, со­ ответствующих офтальмоскопически видимым белым пятнам. Наружные сегменты палочек отсутствуют, со­ храняется небольшое количество из­ мененных колбочек, другие клеточ­ ные элементы представляют собой недифференцированные фоторецеп­ торы и эмбриональные клетки пиг­ ментного эпителия. Причиной заболевания является от­ сутствие дифференциации клеток пигментного эпителия и фоторецеп­ торов. Дифференциальную диагностику проводят с доминантной атрофией зрительного нерва, при которой про­ гноз относительно зрения значитель­ но лучше, а также с подобными из­ менениями при краснухе и врожден­ ном сифилисе. Основным симптомом врожден­ ного амавроза Лебера, на котором основана дифференциальная диаг­ ностика, является либо нерегистрируемая, либо резко субнормальная ЭРГ, в то время как при атрофии зрительного нерва, сифилисе и крас­ нухе ЭРГ либо нормальная, либо субнормальная. При врожденном амаврозе Лебера возможны различ­ ные распространенные неврологиче­ ские и нейродегенеративные нару­ шения, церебральная атрофия, отме­ чаются задержка умственного разви­ тия, болезни почек. Однако интел­ лектуальное развитие детей с врож­ денным амаврозом Лебера может быть нормальным. Фоторецепторные дисфункции. Дис­ функции палочковой системы. Врож­ денная стационарная ночная слепо­ та. Врожденная стационарная ноч­ Рис. 15.8. Белоточечное глазное дно. ная слепота, или никталопия (отсут­ ствие ночного зрения), — непрогрес­ сирующее заболевание, причиной которого является дисфункция па­ лочковой системы. При гистологиче­ ском исследовании структурных из­ менений в фоторецепторах не выяв­ ляют. Результаты электрофизиологических исследований подтверждают наличие первичного дефекта в на­ ружном плексиформном (синапти­ ческом) слое, так как нормальный палочковый сигнал не достигает би­ полярных клеток. Выделяют различ­ ные типы стационарной ночной сле­ поты, которые дифференцируются по ЭРГ. Врожденная стационарная ночная слепота с нормальным глазным дном характеризуется разными типами на­ следования: аутосомно-доминант­ ным, аутосомно-рецессивным и сце­ пленным с Х-хромосомой. Врожденная стационарная ночная слепота с изменением глазного дна. К этой форме заболевания относится болезнь Огуши — заболевание с ауто­ сомно-рецессивным типом наследо­ вания, которое отличается от стацио­ нарной врожденной ночной слепоты изменениями на глазном дне, прояв­ ляющимися желтоватым металличе­ ским блеском, более выраженным в 318 scanned by К. А. А. заднем полюсе. Макулярная область и сосуды на этом фоне выглядят рельефно. После 3 ч темновой адап­ тации глазное дно становится нор­ мальным (феномен Мицуо). После световой адаптации глазное дно вновь медленно приобретает метал­ лический блеск. При исследовании темновой адаптации выявляют за­ метное удлинение палочкового по­ рога при нормальной колбочковой адаптации. Концентрация и кинети­ ка родопсина в норме. Белоточечное глазное дно (fundus albipunctatus) сравнивают со звездным небом ночью, поскольку на средней периферии глазногодна и в макуляр­ ной области регулярно расположены мириады беловатых мелких нежных пятнышек (рис. 15.8). Заболевание с аутосомно-рецессивным типом на­ следования. На ФАГ выявляют фо­ кальные области гиперфлюоресцен­ ции не связанные с белыми пятнами, которые на ангиограммах не видны. В отличие от других форм стацио­ нарной ночной слепоты при белото­ чечном глазном дне отмечено замед­ ление регенерации зрительного пиг­ мента как в палочках, так и в колбоч­ ках. Амплитуда фотопических и скотопических а- и b-волн ЭРГ снижена при стандартных условиях регистра­ ции. После нескольких часов темно­ вой адаптации скотопический ответ ЭРГ медленно возвращается к норме. Дисфункции колбочковой системы (синдром колбочковой дисфункции) проявляются нарушением цветовос­ приятия или полной ахромазией (не­ восприятием цветового спектра; см. главу 4). 15.4.2. Наследственные периферические дистрофии сетчатки При этих формах дистрофии пора­ жается оптически недеятельная часть сетчатки около зубчатой линии. В патологический процесс часто во­ влекаются не только сетчатка и хо­ риоидея, но и стекловидное тело, в связи с чем они получили название "периферические витреохориоретинальные дистрофии”. Х-хромосомный ювенильный ретиношизис относится к наследствен­ ным витреоретинальным дегенера­ циям, сцепленным с полом. Зрение снижается в первой декаде жизни. Болеют мужчины. Ген RS1, ответст­ венный за развитие Х-хромосомного ретиношизиса, локализуется на ко­ ротком плече 22-й хромосомы. Расслоение сетчатки — основной клинический признак заболевания (см. рис. 15.15). Оно возникает в слое нервных волокон сетчатки. Предполагают, что ретиношизис яв­ ляется результатом нарушения функции опорных мюллеровских клеток. Ретиношизис сопровожда­ ется дистрофическими изменения­ ми сетчатки, представленными уча­ стками золотисто-серебристого цве­ та; белые древовидные структуры образуются аномальными сосудами, проницаемость стенок которых по­ вышена. На периферии часто фор­ мируются гигантские кисты сетчат­ ки, окруженные пигментом. Эта форма заболевания, называемая буллезной, обычно наблюдается у детей раннего возраста и сочетается с косоглазием и нистагмом. Кисты сетчатки могут самопроизвольно спадаться. При прогрессировании ретиношизиса развиваются глиаль­ ная пролиферация, неоваскуляриза­ ция сетчатки, возможны множест­ венные аркоподобные разрывы, ге­ мофтальм или кровоизлияния в по­ лость кист. В стекловидном теле оп­ ределяются фиброзные тяжи, аваскулярные или васкулярные мем­ браны и вакуоли. Вследствие сраще­ ния тяжей с сетчаткой возникает натяжение (тракция), что приводит к возникновению тракционных раз­ рывов сетчатки и ее отслойке. В ма­ кулярной области наблюдаются звездоподобные складки или ради­ альные линии в виде звезды ("спицы 319 в колесе"). Острота зрения значи­ тельно снижена. Ведущую роль в диагностике игра­ ют офтальмоскопическая картина заболевания и ЭРГ, которая резко субнормальна. Лечение: лазерная коагуляция сет­ чатки и хирургическое лечение. При отслойке сетчатки производят витрэктомию, интравитреальную тампо­ наду перфторуглеродами или сили­ коновым маслом, экстрасклеральное пломбирование. Болезнь Гольдмана — Фавре — прогрессирующая витреоретинальная дистрофия с аутосомно-рецессивным типом наследования, кото­ рая характеризуется сочетанием пиг­ ментного ретинита с костными тель­ цами, ретиношизисом (центральным и периферическим) и изменениями в стекловидном теле (дегенерация с формированием мембран). Нередко наблюдается осложненная катаракта. Частым осложнением является от­ слойка сетчатки. Функциональные симптомы соот­ ветствуют клиническим проявлени­ ям заболевания. Плохое сумеречное зрение и ночная слепота отмечаются уже в возрасте 5—10 лет. Острота зре­ ния снижена, наблюдаются кольце­ вые скотомы или концентрическое сужение поля зрения. Темновая адаптация нарушена. Одним из ос­ новных симптомов является нерегистрируемая или резко субнормальная ЭРГ. Эффективных методов лечения в настоящее время нет. Назначают препараты, улучшающие микроцир­ куляцию и обменные процессы в сетчатке. При отслойке сетчатки производят хирургическое лечение. Болезнь Вагнера также относится к витреоретинальным дистрофиям с аутосомно-доминантным типом на­ следования. Ген, ответственный за развитие болезни Вагнера, локализу­ ется на длинном плече 5-й хромосо­ мы. Основные клинические симпто­ мы заболевания — наличие миопии, часто высокой степени, и преретинальных мембран при "оптически пустом" стекловидном теле в сочета­ нии с ретиношизисом, дистрофией сетчатки и пигментного эпителия. Уже в возрасте 10—20 лет выявляют помутнения хрусталика, которые бы­ стро прогрессируют; часто наблюда­ ются вторичная глаукома и отслойка сетчатки. Диагноз устанавливают на основа­ нии семейного анамнеза, результа­ тов биомикро- и офтальмоскопии, периметрии, электроретинографии и флюоресцентной ангиографии. При периметрии выявляют концентриче­ ское сужение поля зрения, реже — кольцевидную скотому. ЭРГ резко субнормальная. дистрофия). Болезнь Штаргардта — дистрофия макулярной области сет­ чатки, которая начинается в пиг­ ментном эпителии и проявляется двусторонним снижением остроты зрения в возрасте 10—20 лет. Забо­ левание описано К. Штаргардтом еще в начале XX в. как наследствен­ ное заболевание макулярной облас­ ти с полиморфной офтальмоскопи­ ческой картиной: "битая бронза", "бычий глаз”, атрофия хориоидеи и др. 15.4.3. Наследственные центральные дистрофии сетчатки Центральные (макулярные) дис­ трофии — это заболевания, локали­ зованные в центральном отделе сет­ чатки, характеризующиеся прогрес­ сирующим течением, типичной оф­ тальмоскопической картиной и сходной функциональной симптома­ тикой: снижение центрального зре­ ния, нарушение цветового зрения, снижение колбочковых компонентов ЭРГ. К наследственным наиболее рас­ пространенным макулярным дис­ трофиям с изменениями в пигментном эпителии сетчатки и фоторецепто­ рах относят болезнь Штаргардта, желтопятнистое глазное дно, вителлиформную дистрофию Беста. Дру­ гая форма макулярных дистрофий характеризуется изменениями в мем­ бране Бруха и пигментном эпителии сетчатки: доминантные друзы мем­ браны Бруха, дистрофия Сорсби, ма­ кулярная дегенерация, связанная с возрастом, и др. Далее представлены наиболее часто наблюдаемые на­ следственные дистрофии макуляр­ ной области. Болезнь Штаргардта и желтопят­ нистое глазное дно (желтопятнистая 320 scanned by К. А. А. Путем позиционного клонирования определен основной локус гена для бо­ лезни Штаргардта, экспрессирующегося в фоторецепторах, который был назван ABCR. При аутосомно-доминантном ти­ пе наследования болезни Штаргардта ус­ тановлена локализация мутированных генов в хромосомах 13q и 6ql4. Результаты генетических исследова­ ний, проведенных в последние годы, свидетельствуют о том, что, несмотря на различия в клинической картине, пиг­ ментный ретинит, болезнь Штаргардта, желтопятнистое глазное дно и макуляр­ ная дегенерация, связанная с возрастом, являются аллельными нарушениями локуса ABCR. Феномен "бычий глаз" офтальмо­ скопически виден как темный центр, окруженный широким кольцом ги­ попигментации, за которым обычно следует кольцо гиперпигментации (рис. 15.9, а). На ФАГ при типичном феномене "бычьего глаза" на нор­ мальном фоне выявляются зоны от­ сутствия флюоресценции или ги­ пофлюоресценции с видимыми хориокапиллярами. Гистологически отмечаются увеличение количества пигмента в центральной зоне глазно­ го дна, атрофия прилежащего пиг­ ментного эпителия сетчатки и ком­ бинация атрофии и гипертрофии пигментного эпителия. Отсутствие флюоресценции в макулярной об­ ласти объясняется накоплением в пигментном эпителии сетчатки ли­ пофусцина, который является экра­ ном для флюоресцеина. Липофус­ цин, кроме того, ослабляет окисли- Рис. 15.9. Болезнь Штаргардта. а — глазное дно типа бычий глаз, б — желто­ пятнистое глазное дно; в — ЭРГ при болезни Штаргардта: 1 — общая нормальная, 2 — ло­ кальная субнормальная. 6 тельную функцию лизосом и увели­ чивает pH клеток пигментного эпи­ телия сетчатки, что приводит к поте­ ре их мембранной целости. Встречается редкая форма желто­ пятнистой дистрофии без изменений в макулярной области. В этом случае между макулой и экватором видны множественные желтоватые пятна различной формы: округлые, оваль­ ные, удлиненные, которые могут сливаться или располагаться отдель­ но друг от друга (рис. 15.9,6). Со вре­ менем цвет, форма и размеры этих пятен могут изменяться; изменяется и картина на ФАГ: участки с гипер­ scaled by£££. флюоресценцией становятся гипо­ флюоресцирующими, что соответст­ вует атрофии пигментного эпителия сетчатки. У всех больных с болезнью Штар­ гардта выявляют относительные или абсолютные центральные скотомы разной величины в зависимости от распространения процесса. При желтопятнистой дистрофии поле зрения может быть в норме при от­ сутствии изменений в макулярной области. У большинства пациентов отмеча­ ется изменение цветового зрения по типу дейтеранопии, красно-зеленой дисхромазии или более выраженные. При желтопятнистой дистрофии цветовое зрение может быть нор­ мальным. Пространственная контрастная чувствительность при дистрофии Штаргардта значительно изменена во всем диапазоне частот со значи­ тельным снижением в области сред­ них и полным ее отсутствием в об­ ласти высоких пространственных частот — "паттерн колбочковой дис­ трофии". Контрастная чувствитель­ ность отсутствует в центральной об­ ласти сетчатки в пределах 6—10°. В начальных стадиях дистрофии Штаргардта и желтопятнистой дис­ трофии ЭРГ и ЭОГ остаются в пре­ делах нормы, в развитых стадиях снижаются колбочковые компонен­ ты ЭРГ и становятся субнормальны­ ми показатели ЭОГ. Локальная ЭРГ — субнормальна уже в ранних стадиях заболевания и становится нерегистрируемой по мере прогрес­ сирования болезни (рис. 15.9, в). Дифференциальную диагностику болезни Штаргардта следует прово­ дить с доминантной прогрессирую­ щей фовеальной дистрофией, кол­ бочковой, колбочко-палочковой и палочко-колбочковой дистрофией, ювенильным ретиношизисом, вителлиформной макулярной дистро­ фией, приобретенными лекарст­ венными дистрофиями (например, при хлороквиновой ретинопатии), при тяжелом токсикозе беременно­ сти. Патогенетически обоснованного лечения не существует. Рекоменду­ ется ношение солнцезащитных оч­ ков для предотвращения повреждаю­ щего действия света. Желточная (вителлиформная) ма­ кулярная дистрофия Беста. Болезнь Беста — редко наблюдаемая двусто­ ронняя дистрофия сетчатки в маку­ лярной области, имеющая вид круг­ лого желтоватого очага, похожего на свежий яичный желток, диаметром от 0,3 до 3 диаметров диска зритель­ ного нерва (рис. 15.10). scanned by К. А. А. 322 Рис. 15.10. Желточная вителлиформная дистрофия Беста. Ген, ответственный за развитие болез­ ни Беста, локализуется на длинном плече l l - й хромосомы ( l l q l 3 ) . Тип наследова­ ния болезни Беста — аутосомно-доминантный. В гистологических исследованиях уста­ новлено, что между клетками пигментно­ го эпителия и нейроэпителия кумулиру­ ются гранулы вещества, подобного липо­ фусцину, в субретинальном пространстве и в хориоидее — макрофаги, нарушается структура мембраны Бруха, во внутренних сегментах фоторецепторов накапливаются кислые мукополисахариды. Со временем развивается дегенерация наружных сег­ ментов фоторецепторов. Течение заболевания обычно бес­ симптомное, его выявляют случайно при осмотре детей в возрасте 5— 15 лет. Изредка пациенты предъяв­ ляют жалобы на затуманивание зре­ ния, затруднения при чтении текстов с мелким шрифтом, метаморфопсии. Острота зрения варьирует в зависи­ мости от стадии болезни от 0,02 до 1,0. Изменения в большинстве слу­ чаев асимметричные, двусторонние. В зависимости от офтальмоскопи­ ческих проявлений выделяют четыре стадии заболевания, хотя развитие макулярных изменений не всегда проходит через все стадии. Стадия 1 — минимальные нарушения пиг­ ментации в виде мелких желтых очажков в макуле; стадия II — клас­ сическая вигеллиформная киста в макуле; стадия 111 — разрыв кисты и различные фазы резорбции ее содер­ жимого; стадия IV — формирование фиброглиального рубца с субретинальной неоваскуляризацией или без нее. Снижение остроты зрения обычно отмечается в III стадии забо­ левания, когда кисты разрываются. В результате резорбции и смещения содержимого кисты формируется картина "псевдогипопиона". Воз­ можны субретинальные кровоизлия­ ния и формирование субретинальной неоваскулярной мембраны, очень редки разрывы и отслойка сет­ чатки, с возрастом — развитие хо­ риоидального склероза. Диагноз устанавливают на основа­ нии результатов офтальмоскопии, флюоресцентной ангиографии, электроретинографии и электроокулографии. Помощь в диагностике может оказать обследование других членов семьи. На ФАГ в I стадии заболевания от­ мечается локальная гиперфлюорес­ ценция в зонах атрофии пигментно­ го эпителия, во II стадии — отсутст­ вие флюоресценции в области кис­ ты. После разрыва кисты определя­ ются гиперфлюоресценция в ее верх­ ней половине и "блок” флюоресцен­ ции в нижней. После резорбции со­ держимого кисты в макуле выявляют окончатые дефекты. Патогномоничный признак болез­ ни Беста — патологическая ЭОГ. Об­ щая и локальная ЭРГ не изменяются. В I I I — IV стадиях болезни выявляют центральную скотому в поле зрения. Патогенетически обоснованного лечения не существует. В случае формирования субретинальной нео­ васкулярной мембраны может быть проведена лазерная фото коагуляция. Желточная вителлиформная макулодистрофия взрослых. В отличие от болезни Беста фовеолярные измене­ ния развиваются в зрелом возрасте, 21 ’ scanned by К. А. А. 323 имеют меньшие размеры и не про­ грессируют. ЭОГ, как правило, не изменена. Инволюционная макулярная дис­ трофия сетчатки (синонимы: возраст­ ная, сенильная, центральная хорио­ ретинальная дистрофия, макулярная дистрофия, связанная с возрастом; англ. Age-related macular dystrophy — АМД) является основной причиной снижения зрения у людей старше 50 лет. Это генетически обусловлен­ ное заболевание с первичной лока­ лизацией патологического процесса в пигментном эпителии сетчатки, мембране Бруха и хориокапиллярах макулярной области. Офтальмоскопически выделяют следующие признаки: друзы (узелко­ вые утолщения базальной мембраны пигментного эпителия сетчатки), пигментную (географическую) эпи­ телиальную атрофию или гиперпиг­ ментацию, отслойку пигментного эпителия, субретинальные экссудаты (желтая экссудативная отслойка), кровоизлияния, фиброваскулярные рубцы, хориоидальную неоваскулярную мембрану, кровоизлияния в стекловидное тело (рис. 15.11). По патоанатомическим признакам выделены три основные формы дис­ трофии: доминантные друзы мем­ браны Бруха, неэкссудативная и экс­ судативная формы. К клиническим симптомам отно­ сятся постепенное снижение цен­ трального зрения, метаморфопсии, центральная скотома. Друзы являют­ ся ранним клиническим проявлени­ ем заболевания. Нарушения зритель­ ных функций появляются с развити­ ем макулярной дистрофии. Острота зрения коррелирует с изменениями локальной ЭРГ, в то время как об­ щая ЭРГ остается нормальной (рис. 15.12). Наиболее часто наблю­ дается сухая, или атрофическая, форма, которая характеризуется ат­ рофией пигментного эпителия. Реже отмечается экссудативная, "влаж­ ная", форма, для которой характерно быстрое ухудшение остроты зрения, аутосомно-доминантным типом ис­ следования, протекающее бессим­ птомно. Друзы располагаются в ма­ кулярной области перипапиллярно, редко — на периферии глазного дна. Они имеют разные форму, размер и цвет (от желтого до белого), могут быть окружены пигментом. На ФАГ отмечаются типичные множественные фокальные области ограниченной мелкоточечной позд­ ней гиперфлюоресценции. До сих пор остается невыясненным вопрос, всегда ли друзы предшествуют воз­ растной, макулярной дистрофии или могут являться самостоятельным за­ болеванием. При неэкссудативной форме забо­ левания обнаруживают друзы в маку­ лярной области и различные прояв­ ления патологии пигментного эпите­ лия сетчатки. Географическая атрофия пигмент­ ного эпителия представлена отдель­ ными большими депигментированными зонами, через которые видны крупные хориоидальные сосуды, об­ разующие подковообразное кольцо вокруг фовеальной области, где до последней стадии сохраняется ксантофильный пигмент. Риск образова­ ния неоваскулярной мембраны неве­ лик. Географическая атрофия может развиваться на фоне средних и боль­ ших друз с нечеткими границами, исчезающего, разрушающегося или Рис. 15.12. Локальная ЭРГ при разных отслоенного пигментного эпителия стадиях макулярной дегенерации, свя­ сетчатки; отмечается минерализация занной с возрастом. 1 — нормальная, 2 — субнормальная. 3 — не- друз, которые в этом случае напоми­ нают блестящие ярко-желтые вклю­ регистрируемая. чения. Негеографическая атрофия не име­ связанное с развитием неоваскулярет четких границ, выглядит как мел­ ных мембран, фиброваскулярных коточечная гипопигментация в соче­ рубцов и кровоизлияний в сетчатку и тании с гиперпигментацией пиг­ стекловидное тело. Отслойка пиг­ ментного эпителия. ментного эпителия часто сочетается Очаговая гиперпигментация мо­ с неоваскулярной мембраной и явля­ жет быть самостоятельной патоло­ ется признаком экссудативной фор­ гией или сочетаться с друзами либо мы возрастной центральной дистро­ прилегающими областями атрофии фии сетчатки. пигментного эпителия и его от­ Доминантные друзы мембраны Бру­ слойки при неоваскуляризации хо­ ха — двустороннее заболевание с риоидеи (образование неоваску324 scanned by К. А. А. лярной мембраны). Разрывы пиг­ ментного эпителия являются ос­ ложнением отслойки сетчатки и обусловлены возникающим натя­ жением тканей. Экссудативная форма макулярной дегенерации, связанной с возрастом, проявляется экссудативной отслой­ кой сенсорной сетчатки с субретинальными геморрагиями и экссуда­ цией липидов, грязно-серым или желтым отеком макулы (цистоидный макулярный отек), образованием складок хориоидеи, отслойкой пиг­ ментного эпителия, субретинальным фиброзом. Субретинальный экссудат обычно непрозрачный из-за высокой концентрации протеинов, липидов, продуктов крови, наличия фибрина. Утолщение и серозная отслойка пиг­ ментного эпителия сетчатки возни­ кают вследствие образования неова­ скуляризации под пигментным эпи­ телием. , Хориоидальная неоваскуляризация пред­ ставляет собой прорастание кровенос­ ных сосудов через мембрану Бруха в пигментный эпителий. Под нейро- и пигментный эпителий просачиваются кровь, липиды и плазма. Они стимули­ руют фиброз, который разрушаЬт пиг­ ментный эпителий и наружные слои сетчатки. Предполагают, что перекисное окисление липидов в пигментном эпителии способно индуцировать внут­ риглазную неоваскуляризацию вследст­ вие освобождения цитокинов и других факторов роста. ФАГ помогает в диаг­ ностике хориоидальной неоваскуляри­ зации. Лечение направлено на замедле­ ние патологического процесса. С этой целью прежде всего использу­ ют антиоксиданты. Клинические наблюдения показывают, что при­ менение а- и p-каротина, крипто­ ксантина, селена и других препара­ тов, обладающих антиоксидантными свойствами, замедляет течение центральной хориоретинальной дистрофии. Аналогично действие витаминов Е и С. Поскольку цинк, вовлеченный во многие энзимати­ 325 scanned by К. А. А. ческие процессы метаболизма про­ теинов и нуклеиновых кислот, со­ держится в большом количестве в комплексе пигментный эпителий сетчатки — хориоидея, предполага­ ют, что прием цинксодержащих препаратов также должен замедлять развитие макулярной дистрофии. Рекомендуется диета, богатая фрук­ тами и овощами. Для предотвращения деструктив­ ных процессов в сетчатке необходи­ мо применение оптических и фар­ макологических средств защиты и профилактики, поэтому больным с макулярной дистрофией, связанной с возрастом, рекомендуется назна­ чать, помимо антиоксидантов, сосу­ дистые препараты и липотропные средства, ношение светозащитных очков. При экссудативной форме заболе­ вания проводят лазерную фотокоагу­ ляцию, ориентируясь на результаты ФАГ-диагностики. С помощью хирургических мето­ дов удаляют хориоидальные неоваскулярные мембраны и субретинальные кровоизлияния. В настоящее время разрабатывают операции по трансплантации пигментного эпите­ лия и фоторецепторного слоя сетчат­ ки. У пациентов с субфовеальной хо­ риоидальной неоваскуляризацией получены положительные результа­ ты фотодинамической терапии. За­ болевание хроническое, протекает медленно и приводит к снижению остроты зрения. 15.4.4. Сосудистые заболевания сетчатки Сосудистые заболевания сетчатки часто связаны с системными заболе­ ваниями (см. главу 21), среди кото­ рых большую роль играют сердечно­ сосудистые заболевания, артериаль­ ная гипертензия, стеноз сонных ар­ терий, диабет; изменения состава крови, повышение ее вязкости. Оф­ тальмолог часто наблюдает ретино­ патию при синдроме артериальной гипертензии и диабете, которые ши­ роко распространены во всех странах мира. Ретинопатия при артериальной ги­ пертензии. Артериальная гипертен­ зия (АГ) может привести к различ­ ным изменениям на глазном дне, па­ тофизиология и степень выраженно­ сти которых зависят от стадии забо­ левания (см. главу 21). Клинически при АГ выделяют два типа нарушений на глазном дне: васкулярные, представленные оча­ говыми интраретинальными, периартериолярными транссудата­ ми, хлопкоподобными очагами, изменениями артериол и вен сет­ чатки, интраретинальными микрососудистыми нарушениями; • экстраваскулярные — отек сетчат­ ки и макулы, геморрагии, твердый экссудат, потеря нервных во­ локон. рию, при которой могут быть обна­ ружены ограниченные дефекты в по­ лях зрения. Лечение должно включать гипо­ тензивную терапию, направленную на стабилизацию артериального дав­ ления, которую проводят под кон­ тролем биохимических и реологиче­ ских свойств крови, а также анализа коагулограммы. Диабетическая ретинопатия явля­ ется основной причиной слепоты при сахарном диабете (см. главу 21). • Ретинопатия при АГ может быть острой или находиться в стадии ре­ миссии в зависимости от характера течения основного заболевания. Очаговый некроз стенок сосудов яв­ ляется причиной кровоизлияний в слое нервных волокон, окклюзии по­ верхностных капилляров, образова­ ния хлопковидных пятен, которые локализуются в слое нервных воло­ кон, развития глубокого отека сет­ чатки и экссудации в наружных плексиформных слоях. В острой ста­ дии артериолы значительно сужают­ ся, может возникнуть отек диска зрительного нерва. При флюорес­ центной ангиографии выявляют на­ рушения кровообращения в хориоидее, предшествующие изменениям в сетчатке. При диагностике, помимо офталь­ москопии, которую необходимо про­ водить не реже 1 раза в год, приме­ няют электроретинографию для вы­ явления нарушений биоэлектриче­ ской активности сетчатки, по степе­ ни изменения которой судят о степе­ ни ишемизации сетчатки; перимет­ scanned by К. А. А. 15.4.5. Воспалительные заболевания сетчатки — ретиниты Инфекционные и воспалительные заболевания сетчатки редко бывают изолированными: они, как правило, служат проявлением системного за­ болевания. В воспалительный про­ цесс вовлекаются хориоидея и пиг­ ментный эпителий сетчатки, в ре­ зультате чего формируется характер­ ная офтальмоскопическая картина хориоретинита (см. главы 14, 21), при этом часто трудно определить, где первично возникает воспали­ тельный процесс — в сетчатке или хориоидее. Заболевания вызываются микробами, простейшими, паразита­ ми или вирусами. Процесс может быть распространенным, диссеми­ нированным (например, сифилити­ ческий ретинит), локализоваться в центральных отделах сетчатки (цен­ тральный серозный хориоретинит) или возле диска зрительного нерва (кжстапапиллярный хориоретинит Иенсена). Локализация воспали­ тельного процесса вокруг сосудов ха­ рактерна для перифлебита вен сет­ чатки и болезни Илза. Различные этиологические факто­ ры, вызывающие воспалительные изменения в заднем полюсе глазного дна, обусловливают мультифокаль­ ное вовлечение сетчатки и хориои­ деи в патологический процесс. Часто основную роль в диагностике играет 326 офтальмоскопическая картина глаз­ ного дна (см. рис. 14.9), так как не существует специфических диагно­ стических лабораторных тестов для выявления причины заболевания. Выделяют острые и хронические воспалительные процессы в сетчат­ ке. Для установления диагноза очень важны анамнестические данные. Гистологически разделение воспали­ тельного процесса на острое и хро­ ническое основывается на типе вос­ палительных клеток, обнаруженных в тканях или экссудате. Острое вос­ паление характеризуется наличием полиморфно-ядерных лимфоцитов. Лимфоциты и плазматические клет­ ки выявляют при хроническом негранулематозном воспалении, а их присутствие свидетельствует о вовле­ чении в патологический процесс им­ мунной системы. Активация макро­ фагов или эпителиоидных гистиоци­ тов и гигантских воспалительных клеток является признаком хрониче­ ского гранулематозного воспаления, поэтому иммунологические исследо­ вания часто являются основными не только при установлении диагноза, но и при выборе тактики лечения. Симптом белых пятен. Воспали­ тельные мультифокальные измене­ ния в сетчатке и хориоидее появля­ ются при многих инфекционных за­ болеваниях. Множественные быстропроходя­ щие белые пятна. Этиологический фактор не установлен. У некоторых пациентов пятна возникают после вирусной инфекции, введения вак­ цины гепатита В. Синдром характеризуется типич­ ными клинической картиной, функ­ циональными изменениями и фор­ мой течения. Основное отличие от синдромов мультифокального хориоидита и гистоплазмоза состоит в том, что воспалительные очаги быст­ ро появляются, исчезают в течение нескольких недель и не переходят в атрофическую стадию. Обычно болеют женщины моло­ дого и среднего возраста. Заболева­ 327 scanned by К. А. А. ние начинается на одном глазу с вне­ запной потери зрения, появления фотопсии, изменения темпоральных границ поля зрения и слепого пятна. ЭРГ и ЭОГ патологические. Офтальмоскопическая картина: множество нежных, малозаметных беловато-желтоватых пятен разного размера обнаруживают в заднем по­ люсе в глубоких слоях сетчатки, преимущественно назально от зри­ тельного нерва, диск зрительного нерва отечен, сосуды окружены муфтами. В ранней фазе ангиограм­ мы отмечаются слабая гиперфлюо­ ресценция белых пятен, просачива­ ние красителя и позднее окрашива­ ние пигментного эпителия сетчат­ ки. В стекловидном теле находят воспалительные клетки. С развити­ ем процесса в макулярной области отмечается слабая гранулярная пиг­ ментация. Лечение заболевания, как прави­ ло, не проводят. Острая мультифокальная плакоидная эпителиопатия. Характерные признаки заболевания — внезапная потеря зрения, наличие множест­ венных рассеянных скотом в поле зрения и больших очагов поражения кремового цвета на уровне пигмент­ ного эпителия в заднем полюсе гла­ за (рис. 15.13). Острая мультифо­ кальная плакоидная пигментная эпителиопатия возникает после та­ ких продромальных состояний, как повышение температуры тела, недо­ могание, боли в мышцах, наблю­ дающихся при гриппе, респиратор­ ной вирусной или аденовирусной инфекции. Отмечено сочетание мультифокальной плакоидной пиг­ ментной эпителиопатии с патологи­ ей центральной нервной системы (менингоэнцефалиты, церебраль­ ные васкулиты и инфаркты), тиреоидитом, васкулитом почек, узлова­ той эритемой. Клиническая картина заболевания представлена множественными бе­ ловато-желтыми пятнами на уровне пигментного эпителия сетчатки. Они Рис. 15.13. Мультифокальная плакоидная эпителиопатия. исчезают при купировании общего воспалительного процесса. Острый очаговый ретинальный некроз. Заболевание возникает в лю­ бом возрасте. Характерные симпто­ мы — боль и снижение зрения. В клинической картине отмечаются белые некротические очаги в сетчат­ ке и васкулит, к которым затем при­ соединяется оптический неврит. Острое поражение сетчатки возника­ ет, как правило, при системной ви­ русной инфекции, например при эн­ цефалите, опоясывающем герпесе, ветряной оспе. Некроз начинается на периферии сетчатки, быстро про­ грессирует и распространяется к зад­ нему полюсу глаза, сопровождаясь окклюзией и некрозом сосудов сет­ чатки. В большинстве случаев возни­ кает отслойка сетчатки с многочис­ ленными разрывами. Важную роль в развитии заболевания играют имму­ нопатологические механизмы. Лечение системное и местное — противовирусное, противовоспали­ тельное, антитромботическое, хи­ рургическое. Центральная серозная хориоретинопатия — заболевание, проявляю­ щееся серозной отслойкой нейро­ эпителия сетчатки и/или пигментно­ го эпителия. Установлено, что сероз­ ная отслойка может быть идиопатической, а также обусловленной вос­ палительными и ишемическими процессами. 328 scanned by К. А. А. Пусковым механизмом в развитии заболевания может быть стресс, а воз­ никновение заболевания обусловлено повышенной проницаемостью мем­ браны Бруха. При этом в патогенезе заболевания важное значение прида­ ют нарушению скорости кровотока и гидростатического давления в хориокапиллярах, а также увеличению про­ ницаемости стенок сосудов хориои­ деи. Доказательств наследственного характера заболевания нет. Централь­ ная серозная хориоретинопатия ши­ роко распространена во всем мире. Среди заболевших преобладают муж­ чины в третьей — четвертой декаде жизни. Прогноз благоприятный, но часто отмечаются рецидивы. Больные предъявляют жалобы на внезапное затуманивание зрения, появление темного пятна перед гла­ зом, уменьшение (микропсия) или увеличение (макропсия) предметов, извращение их формы (метаморфопсия) в одном глазу, нарушение цве­ тового зрения, аккомодации. На­ чальные симптомы могут быть не за­ мечены пациентом до проявления болезни в другом глазу. В 40—50 % случаев процесс двусторонний. От­ носительная сохранность остроты зрения при наличии отслойки пиг­ ментного эпителия может объяс­ няться наличием неотслоенного ней­ роэпителия сетчатки. В ранней стадии заболевания в центральном отделе появляется очаг приподнятой мутной сетчатки раз­ мером от 0,5 до 5 диаметров диска зрительного нерва. По краю очага перегибающиеся сосуды создают ободок светового рефлекса. Через несколько недель проминенция очага уменьшается, исчезает помутнение сетчатки. На месте очага остаются мелкие желтовато-белые пятна, называемые преципитатами. Острота зрения повышается, но со­ храняется относительная скотома в поле зрения. Позднее острота зрения восстанавливается, исчезают субъек­ тивные и объективные симптомы за­ болевания, однако нередко процесс рецидивирует. После повторной ата­ ки заболевания в макулярной облас­ ти остаются участки неравномерной пигментации. Диагноз подтверждают результаты флюоресцентной ангиографии: вы­ являют один или несколько дефек­ тов в пигментном эпителии, через которые краситель проходит в субэпителиальное и субретинальное пространство. В большинстве случаев происхо­ дит самоизлечение через несколько недель или месяцев. С учетом пред­ полагаемой этиологии процесса проводят дегидратационную и про­ тивовоспалительную терапию, на­ значают стероиды; выполняют так­ же лазерную фотокоагуляцию для закрытия дефектов в пигментном эпителии. Болезнь Илза (ювенильная ангио­ патия) — гетерогенное заболевание, которое может быть отнесено как к сосудистым, так и к воспалительным (периваскулит, васкулит, перифлебит). Характерные признаки — реци­ дивирующие кровоизлияния в стек­ ловидное тело и неоваскуляризация сетчатки на периферии без какихлибо типичных клинических призна­ ков. Неоваскуляризация обычно от­ мечается на границе между нормаль­ ной сетчаткой и ишемической зоной с плохим кровоснабжением. Чаще болеют мужчины в возрасте 15— 45 лет. Офтальмоскопически: многие ве­ ны сетчатки расширены, извиты и окутаны муфтами экссудата, рядом много новообразованных сосудов. Муфты распространяются по ходу вен до артериовенозного перекреста. Возможны точечные и пламевидные кровоизлияния в сетчатку из анев­ ризм капилляров, а также распро­ страненные преретинальные крово­ излияния. Заболевание обычно сохраняется в течение многих лет, постепенно за­ тухая. Клинически выделяют три подтипа перифлебита: экссудатив­ ную форму с муфтами, отеком сет­ 329 scanned by К. А. А. чатки, преретинальным экссудатом; геморрагическую форму с множест­ венными кровоизлияниями в сетчат­ ку и стекловидное тело; пролиферативную форму с новообразованными сосудами в сетчатке и прорастанием сосудов в стекловидное тело, тяжами и мембранами в стекловидном теле, вторичной тракционной отслойкой сетчатки. Прогноз относительно зрения плохой. К осложнениям относятся кровоизлияния в стекловидное тело, катаракта, папиллит, вторичная глаукома, тракционная и регматогенная отслойка сетчатки, рубеоз ра­ дужки. Лечение системное и хирургиче­ ское в зависимости от клинических проявлений болезни. Системно ис­ пользуют кортикостероиды, но по­ ложительный эффект от их примене­ ния нестабилен. Лазер- и фотокоагу­ ляцию проводят с целью уменьше­ ния и предотвращения неоваскуля­ ризации в стекловидное тело, тракции (натяжение фиброзными тяжа­ ми) и отслойки сетчатки. Витрэктомию выполняют при наличии мас­ сивных кровоизлияний в стекловид­ ном теле и витреоретинальных тяжей. Юкстапапиллярный хориоретинит Йенсена — воспалительный хориоре­ тинальный очаг с вовлечением в па­ тологический процесс всех, в том числе поверхностных, слоев сетчат­ ки, локализованный возле диска зрительного нерва. Наряду с типич­ ной локализацией характерным сим­ птомом является сегментарный де­ фект в поле зрения, распространяю­ щийся от диска зрительного нерва к периферии. Заболевание чаще воз­ никает в третьей декаде жизни, и в большинстве случаев причиной его развития является токсоплазмоз. На другом глазу может быть характер­ ный для врожденного токсоплазмоза атрофический очаг в макулярной об­ ласти. При офтальмоскопии в острой стадии наблюдается прилежащий к диску зрительного нерва овальный серо-белый проминирующий фокус воспаления, размер которого равен диаметру диска. Стекловидное тело диффузно опалесцирует. Проходя­ щие сквозь очаг воспаления или над его поверхностью артерии имеют различный калибр и изменения стенок. 15.4.6. Отслойка сетчатки Отслойка сетчатки представляет собой отделение слоя палочек и колбочек, т. е. нейроэпителия, от пигментного эпителия сетчатки, обусловленное скоплением жид­ кости между ними. При этом на­ рушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения. Возможность отслоения сетчатки обусловлена особенностями ее строения. Важную роль играют дис­ трофические изменения сетчатки и тракционные воздействия со сторо­ ны стекловидного тела. Различают дистрофическую, трав­ матическую и вторичную отслойку сетчатки. Дистрофическая, называемая так­ же первичной, идиопатической, регматогенной (от греч. rhegma —раз­ рыв), возникает в связи с разрывом сетчатки, через который под нее про­ никает жидкость из стекловидного тела. Травматическая развивается вслед­ ствие прямой травмы глазного ябло­ ка — контузии или проникающего ранения. Вторичная является следствием различных заболеваний глаза: ново­ образований хориоидеи и сетчатки, увеитов и ретинитов, цистицеркоза, сосудистых поражений, кровоизлия­ ний, диабетической и почечной ре­ тинопатии, тромбозов центральной вены сетчатки и ее ветвей, ретинопа­ тии недоношенных и при серповид­ но-клеточной анемии, ангиоматоза Гиппеля — Линдау, ретинита Коатса и др. Особенности патогенеза и клини­ ки травматической и вторичной ОС представлены в соответствующих разделах учебника (см. главы 20, 23). Основным патогенетическим фак­ тором в развитии дистрофической и травматической отслойки сетчатки является разрыв сетчатки или отрыв ее от зубчатой линии. Причины формирования разрывов сетчатки окончательно не установле­ ны. Однако в патогенезе разрывов и отслойки сетчатки, несомненно, имеют значение дистрофические из­ менения сетчатки и хориоидеи, трак­ ционные воздействия со стороны стекловидного тела и ослабление связей между фоторецепторным сло­ ем сетчатки и пигментным эпите­ лием. Среди периферических витреохориоретинальных дистрофий условно можно выделить наиболее часто встречающиеся формы (рис. 15.14). В соответствии с локализацией следует различать экваториальные, параоральные (у зубчатой линии) и смешанные формы периферических витреохориоретинальных дистро­ фий, которые выявляют в 4—12 % глаз в общей популяции. Наиболее опасной в плане возникновения раз­ рывов и отслойки сетчатки считается решетчатая дистрофия. Решетчатая дистрофия сетчатки располагается обычно экваториаль­ но или кпереди от экватора глаза. Ее характерным признаком является сеть переплетающихся белых линий (облитерированных сосудов сетчат­ ки), между которыми выявляют уча­ стки истончений, разрывы сетчатки и витреоретинальные сращения. При прогрессировании решетчатой дис­ трофии могут формироваться не только дырчатые, но и клапанные, а также большие атипичные разрывы по всей длине области поражения ("гигантские" разрывы). Излюблен­ ная локализация — верхненаружный квадрант глазного дна, однако встре- 330 scanned by К. А. А. OKBATOPI1АЛБНЫБ ПАРАОРАЛЬНЫБ Рис. 15.14. Схемы и классификация периферических витреохориоретинальных дис­ трофий, являющихся фактором риска отслойки сетчатки. чаются и круговые варианты решет­ чатой дистрофии. Разрывы сетчатки. Дырчатые раз­ рывы чаще всего сочетаются с ре­ шетчатой и кистовидной дистрофи­ ей, а разрывы с крышечкой и кла­ панные, как правило, обусловлены витреоретинальной тракцией, задней отслойкой стекловидного тела, его ретракцией и кровоизлияниями и являются второй после решетчатой дистрофии причиной возникнове­ ния отслойки сетчатки. Патологическая гиперпигментация имеет вид множественных пигмен­ тированных фокусов различных ве­ личины и формы. Она нередко со­ путствует решетчатой дистрофии и сочетается с витреоретинальными сращениями. Кистовидная дистрофия сетчатки 331 scanned by К. А. А. локализуется на крайней периферии глазного дна, возникает в молодом возрасте прогрессируя к старости. Микрокисты могут сливаться, фор­ мируя более крупные кисты сетчат­ ки, возможны разрывы как внутрен­ них, так и наружных стенок кист. Офтальмоскопически кисты выгля­ дят как множественные круглые или овальные ярко-красные прозрачные образования. Ретиношизис. — расслоение сетчат­ ки — возникает как следствие поро­ ков ее развития или дистрофических процессов. К врожденным формам ретиношизиса относятся врожден­ ные кисты сетчатки, Х-хромосомный ювенильный ретиношизис, при котором более чем у половины боль­ ных, помимо периферических изме­ нений, отмечается патология сетчат- ки в макулярной области, приводя­ щая к снижению зрения. При плос­ ком ретиношизисе сетчатка приоб­ ретает серовато-беловатый цвет, ча­ ще всего в нижненаружных отделах глазного дна. Прогрессируя, ретино­ шизис может трансформироваться в гигантские кисты сетчатки, появля­ ются разрывы в стенках ретиноши­ зиса. Дистрофический ретиношизис чаще всего возникает при миопии, а также в пожилом и старческом воз­ расте. Хориоретинальная атрофия имеет вид атрофических фокусов с пигмен­ тированной каймой. Увеличиваясь в размерах, атрофические очаги могут сливаться, захватывая всю нижнюю периферию глазного дна, нередко распространяясь по всей его окруж­ ности. Заболевание развивается в по­ жилом возрасте на обоих глазах и редко приводит к отслойке сетчатки. Смешанные формы обусловлены сочетанием перечисленных выше видов дистрофий. В клинической практике перифе­ рические витреохориоидальные дис­ трофии часто не диагностируют, так как они не вызывают нарушения зрительных функций. Для того чтобы выявить эти изменения нужно ис­ следовать периферию глазного дна в условиях медикаментозного расши­ рения зрачка. С этой целью проводят бинокулярную офтальмоскопию, биомикроскопию с помощью поло­ жительных линз и трехзеркальной линзы Гольдмана, при необходимо­ сти в сочетании с поддавливанием склеры (склерокомпрессия). Свое­ временное обнаружение измененных участков, в связи с наличием кото­ рых существует угроза разрывов, по­ зволяет провести успешную свето­ вую или хирургическую профилак­ тику отслойки сетчатки. К факторам риска возникновения отслойки сетчатки относятся пери­ ферические витреохориоретинальные дистрофии, уже имеющаяся от­ слойка сетчатки на одном глазу, ос­ ложненная миопия, афакия, врож­ денная патология и травмы органа зрения (прямые и контузионные), работа, связанная с чрезмерным фи­ зическим напряжением и подъемом больших тяжестей, наличие отслой­ ки или дистрофий в сетчатке у род­ ственников I степени родства. Клиническая картина при от­ слойке сетчатки складывается из субъективных и объективных сим­ птомов. Жалобы больного сводятся к вне­ запному появлению скотом, т. е. вы­ падений в поле зрения (обозначае­ мых пациентом, как "завеса", ’’пеле­ на” перед глазом), которые прогрес­ сивно увеличиваются и приводят к еще большему снижению остроты зрения. Этим субъективным симпто­ мам могут предшествовать ощуще­ ния "вспышек и молний" (фотопсии), искривления предметов (метаморфопсии), плавающие помут­ нения. При выяснении анамнеза следует обратить внимание на наличие от­ слойки сетчатки у членов семьи больного, миопии, травм, физиче­ ских напряжений. Помимо обычного офтальмологи­ ческого исследования, у больного, у которого заподозрена отслойка сет­ чатки, должны быть проведены пе­ риметрия, биомикроскопия стекло­ видного тела и сетчатки, непрямая (лучше бинокулярная) офтальмо­ скопия. При затруднениях в диагно­ стике и выборе оптимального мето­ да лечения полезна оценка энтоптических феноменов, склерокомпрес­ сия, использование ультразвукового и электрофизиологического иссле­ дований. Характерные для отслойки сетчат­ ки выпадения в поле зрения и сте­ пень снижения остроты зрения зави­ сят от локализации и распространен­ ности отслойки и вовлечения в пато­ логический процесс макулярной об­ ласти. Выпадение в поле зрения воз­ никает на стороне, противополож­ ной расположению отслойки. Механофосфен в зоне поражения отсутст- \ ; , ■ Рис. 15.15. Отслойка сетчатки, а — регматогенная отслойка сетчатки с раз­ рывами; б — ретинальная карта с использо­ ванием международного цветового кода. вует, ЭРГ либо не регистрируется, либо резко субнормальна. У половины больных выявляют относительное (по сравнению с пар­ ным глазом) снижение внутриглаз­ ного давления. Биомикроскопия позволяет уточ­ нить характер витреоретинальных взаимоотношений, определить нали­ чие деструкции стекловидного тела, пигментных гранул, шварт, кровоиз­ лияний, отслойки стекловидного тела. Офтальмоскопически отслойка сетчатки проявляется исчезновением на том или ином протяжении глазно­ го дна нормального красного реф­ лекса, который в зоне отслойки ста­ новится серовато-беловатым, а сосу­ 333 seamed by К. А. А. ды сетчатки — более темными и из­ витыми, чем обычно (рис. 15.15,а). В зависимости от распространенности, высоты и давности отслойки сетчат­ ки она то более, то менее выступает в стекловидное тело, сохраняя в ран­ ние сроки почти полную прозрач­ ность. При небольшой высоте от­ слойки (так называемая плоская от­ слойка) судить о ее наличии можно лишь по изменению хода сосудов и меньшей четкости рисунка хориои­ деи, а также по снижению биоэлек­ трической активности сетчатки. При высокой и пузыревидной отслойке сетчатки диагноз не вызывает сомне­ ний, поскольку виден колышащийся беловато-сероватый пузырь. При длительном существовании отслоен­ ной сетчатки и нарастании процес­ сов витреоретинальной пролифера­ ции в сетчатке возникают грубые складки, звездчатые рубцы. Отслоен­ ная сетчатка становится неподвиж­ ной, ригидной. В конечном счете она приобретает воронкообразную фор­ му и сохраняет связь с подлежащими оболочками только вокруг диска зрительного нерва и у зубчатой линии. Разрывы и отрывы сетчатки име­ ют красный цвет и разную форму. Различают разрывы дырчатые, кла­ панные, с крышечкой, атипичные. Разрывы могут быть одиночными и множественными, центральными и парацентральными, экваториаль­ ными и параоральными (располо­ жены вблизи зубчатой линии). Вид, локализация и размер разрыва во многом определяют топографию и скорость распространения отслойки сетчатки. При расположении разры­ вов в верхней половине глазного дна отслойка, как правило, прогрес­ сирует значительно стремительнее, чем при нижних разрывах и отры­ вах. Наиболее часто разрывы лока­ лизуются в верхненаружном квад­ ранте глазного дна. Врач, обнару­ жив один разрыв в сетчатке, обяза­ тельно должен продолжить поиски, последовательно осматривая цен­ тральные и парацентральные, а за­ тем экваториальные и параоральные отделы глазного дна по мери­ дианам, так как выявление и блока­ да всех разрывов сетчатки определя­ ет как выбор оптимального метода вмешательства, так и его эффектив­ ность. Необходимо также выявить витреоретинальные сращения. Все выявленные изменения зано­ сят в специальную карту глазного дна, принятую Международным об­ ществом ретинологов (рис. 15.15,6). Профилактика отслойки сетчатки сводится к раннему выявлению пе­ риферических дистрофий сетчатки, своевременному проведению про­ филактических вмешательств, ра­ циональному трудоустройству боль­ ных и динамическому наблюдению за ними. Чаще всего для профилак­ тики отслойки используют лазер­ ную фотокоагуляцию и криопексию. Особое внимание необходимо уделять пациентам из групп повы­ шенного риска возникновения ОС, в которых следует расширять пока­ зания к профилактическим вмеша­ тельствам. Хирургическое лечение отслойки сетчатки имеет цель блокировать разрывы сетчатки и устранить вит­ реоретинальные сращения, оттяги­ вающие сетчатку в полость стекло­ видного тела. Все используемые с этой целью методы оперативных вмешательств можно условно разделить на три группы. Гипер- или гипотермические (фотокоа1уляция, диатермокоагуляция, криопексия), локальные транспупил­ лярные или транссклеральные воздей­ ствия, призванные вызвать слипчи­ вое воспаление в зоне разрывов сет­ чатки и прочно фиксировать сет­ чатку. Склеропластические операции (вре­ менное баллонное или постоянное локальное, циркулярное или комби­ нированное пломбирование склеры в зоне проекции разрывов сетчатки силиконовыми или биологическими имплантатами), направленные на восстановление контакта сетчатки с подлежащими оболочками. Пломба, наложенная снаружи на склеру, вдавливает ее внутрь и приближает наружную капсулу глаза и хориоидею к отслоенной и укороченной сетчатке. Интравитреальные вмешательст­ ва — это операции, выполняемые внутри полости глаза. Прежде всего производят витрэктомию — иссече­ ние измененного стекловидного те­ ла и витреоретинальных шварт. Для того чтобы придавить сетчатку к подлежащим оболочкам глаза, вво­ дят расширяющиеся газы, перфторорганические соединения или сили­ коновое масло. Ретинотомия — это рассечение укороченной и сокра­ тившейся отслоенной сетчатки с последующим расправлением ее и фиксацией краев с помощью криоили эндолазерной коагуляции. В от­ дельных случаях используют микро­ скопические ретинальные гвозди и магниты. Операции выполняют с эндоскопическим освещением при помощи специальных манипуля­ торов. Обязательным условием успеха операций по поводу отслойки сет­ чатки является их своевремен­ ность, так как длительное сущест­ вование отслойки приводит к гибе­ ли зрительно-нервных элементов сетчатки. В таких случаях даже при полном анатомическом прилега­ нии сетчатки не происходит вос­ становления или повышения зри­ тельных функций. Необходим так­ же постоянный тщательный оф­ тальмоскопический контроль за надежной блокадой всех разрывов сетчатки в ходе операции. При от­ сутствии контакта сетчатки с под­ лежащими оболочками в зоне раз­ рывов показана наружная или внутренняя эвакуация субретинальной жидкости и комбинация как эписклеральных, так и эндовитреальных приемов. При выполнении операции на современном техническом уровне удается добиться прилегания сет­ чатки у 92—97 % больных. В ран­ нем послеоперационном периоде показано проведение местной и об­ щей противовоспалительной тера­ пии с применением нестероидных и стероидных препаратов, систем­ ной энзимотерапии при наличии кровоизлияний. В последующем целесообразно проведение повтор­ ных курсов лечения, включающих препараты, нормализующие гемо­ динамику и микроциркуляцию гла­ за. Больные, оперированные по по­ воду отслойки сетчатки, должны находиться под диспансерным на­ блюдением офтальмолога и избе­ гать физических перегрузок. 335 scanned by К. А. А. 15.4.7. Ретинопатия недоношенных Ретинопатия недоношенных, или вазопролиферативная ретинопатия (прежнее название ретролентальная фиброплазия) — заболевание сет­ чатки глубоко недоношенных детей, у которых к моменту рождения не полностью развита сосудистая сеть (васкуляризация) сетчатки. Нор­ мальная васкуляризаиия сетчатки начинается на 4-м месяце гестационного периода и заканчивается к 9-му месяцу. Заболевание возникает либо как ответ на пролонгирован­ ное воздействие больших концен­ траций кислорода, используемых при выхаживании недоношенных детей, либо как результат глубокой недоношенности при низкой массе тела. Наблюдаются различные фор­ мы неоваскуляризации. Патологи­ ческие преретинальные новообра­ зованные сосуды могут регрессиро­ вать, если в сетчатке происходит нормальное развитие сосудов сет­ чатки, могут и прогрессировать, приводя к тракциям, экссудативной или регматогенной отслойке сетчат­ ки. Заболевание обычно начинается Рис. 15.16. Ретинопатия недоношенных: активная стадия (вал) в первые 3—6 нед жизни, но не позднее 10-й недели. Рубцовые ста­ дии полностью развиваются к 3— 5-му месяцу. Изменения глазного дна при этой патологии начинаются с пролифера­ ции сосудов, затем образуются фиб­ роваскулярные мембраны, появля­ ются кровоизлияния, экссудаты, от­ слойка сетчатки (рис. 15.16). В ран­ них стадиях ретинопатии недоно­ шенных возможны спонтанный рег­ ресс заболевания и остановка про­ цесса на любой стадии. Острота зрения значительно сни­ жена (до светоощущения), электроретинограмма отсутствует при нали­ чии отслойки. Диагноз устанавлива­ ют на основании данных анамнеза, результатов офтальмоскопии, ульт­ развукового исследования, электроретинографии и регистрации ЗВП. Дифференциальную диагностику в зависимости от клинических сим­ птомов проводят с ретинобластомой, кровоизлияниями новорожденных, внутричерепной гипертензией, вро­ жденными аномалиями развития сетчатки, особенно с семейной экс­ судативной витреоретинопатией (бо­ лезнью Крисвика—Скепенса), ха­ рактеризующейся нарушением васкуляризации сетчатки, фиброзными изменениями в стекловидном теле и частым развитием отслойки сетчат­ ки. Ген, ответственный за развитие семейной экссудативной витреоретинопатии, локализуется в 11-й хро­ мосоме на участке ql3—23. Лечение ретинопатии недоношен­ ных в ранних стадиях, как правило, не требуется. В более поздних стади­ ях в зависимости от клинических проявлений используют антиокси­ данты, ангиопротекторы, кортико­ стероиды. Лечение при активной неоваскуляризации сетчатки вклю­ чает местную криотерапию или ла­ зер- и фотокоагуляцию. На глазах с scanned by К. А. А. отслойкой сетчатки эффект криоте­ рапии, лазери фотокоагуляции кратковременный. Выбор метода хи­ рургического лечения отслойки сет­ чатки зависит от вида и распростра­ ненности отслойки (витрэктомия или сочетание ее со склеротоксиче­ скими операциями). Вопросы для самоконтроля 1. Строение сетчатки. 2. Различия палочек и колбочек. 3. Какова функция пигментного эпите­ лия сетчатки? 4. Каковы функции сетчатки? 5. Какие электрофизиологические ме­ тоды исследования вы знаете? 6. Что такое электроретинография и ко­ гда ее используют? 7. Что такое электроокулография и в ка­ ких случаях ее применяют? 8. Что такое зрительные вызванные по­ тенциалы и каковы показания к их регистрации? 9. Что относят к аномалиям развития сетчатки? 10. Назовите основные клинические признаки болезни Коатса. 11. Что такое факоматозы и каковы их клинические проявления? 12. Каковы клинические признаки и функциональные симптомы пиг­ ментного ретинита? 13. Каков принцип классификации забо­ леваний сетчатки, в том числе на­ следственных? 14. Какие структуры поражаются при бо­ лезни Штаргардта? 15. Какие формы болезни Штаргардта отмечены клиницистами? 16. Какие функциональные симптомы характерны для болезни Штаргардта и желтопятнистой дистрофии? 17. Какие клинические признаки и функциональные симптомы харак­ терны для болезни Беста? 18. Каковы факторы риска возникнове­ ния отслойки сетчатки? 19. Основные субъективные и объектив­ ные симптомы отслойки сетчатки. 20. Основные принципы профилактики и лечения отслойки сетчатки. Г л а в а 16 ПАТОЛОГИЯ ЗРИТЕЛЬНОГО НЕРВА Глаз — тот орган чувств, который прино­ сит нам более всего удовлетворения, ибо позволяет постичь суть природы. Аристотель 16.1. Аномалии развития диска зрительного нерва Аплазия зрительного нерва — редко встречающаяся, очень тяжелая пато­ логия, при которой зрительный нерв вообще не формируется и зритель­ ные функции отсутствуют вследстзие запаздывания врастания аксонов II нейрона в ножку глазного бокала лли в связи с преждевременным за<рытием зародышевой щели. Одно­ временно наблюдается недоразвитие /Ши отсутствие ганглиозного слоя сетчатки. При офтальмоскопии об­ наруживают отсутствие диска зри­ тельного нерва и сосудов сетчатки на разном дне. На месте диска опреде1яется зона атрофии или углубление, жруженное пигментным ободком. Процесс может быть односторонним 1ли двусторонним. Гипоплазия зрительного нерва — ^доразвитие диска зрительного нерsa, обусловленное неполной диффе>енциацией ганглиозных клеток сет[атки и уменьшением числа аксонов I нейрона, причем формирование яезодермальных и глиальных эле1ентов обычно нормальное. При офальмоскопии выявляют уменыиегие диаметра диска до '/2— '/3 его ве­ тчины, монотонную бледность дис:а, узкие, иногда нитевидные сосуды етчатки. Зрение низкое, редко 0,1— ',2. Аплазия и гипоплазия часто сочеаются с микрофтальмом, нистагюм, косоглазием и дефектами разития других органов. Колобомы зрительного нерва — ратерообразные углубления блед­ scnn^dbyjl^jp. 337 но-серого цвета, округлой или оваль­ ной формы, обычно с неровным сту­ пенчатым дном. Колобомы могут ло­ кализоваться в центре или по краю диска и сочетаться с колобомой хо­ риоидеи. При центральной локали­ зации колобомы резко сдвигается со­ судистый пучок диска и все сосуды выходят по краю колобомы, чаще по нижнему. От величины и локализа­ ции колобомы зависят зрительные функции: если колобома сформиро­ валась в зоне проекции папилломакулярного пучка (нижнетемпораль­ ный квадрант), зрение низкое; если колобома небольшая и располагается в носовой половине диска, зрение высокое, вплоть до 1,0. Поля зрения при небольших колобомах сохраня­ ются без изменений, при больших выявляют соответствующие де­ фекты. Ямочки зрительного нерва пред­ ставляют собой небольшие по диа­ метру, но значительные по глубине образования (до 4—5 мм) темно-се­ рого цвета, хорошо видимые при биомикроскопии. При щелевом ос­ вещении луч света, проходя над ямочкой, "ныряет" в это углубление, делая клювовидный изгиб. Меха­ низм формирования ямочки состоит в следующем. В норме сетчатка об­ рывается у края диска и в глубь ткани зрительного нерва не. проникает, при данной же патологии сегмент сетчат­ ки внедряется в зрительный нерв и на этом месте формируется ямочка. Другими словами, на дне ямочки на­ ходится рудимент сетчатки. Анома­ лия может не оказывать влияния на зрительные функции и быть случай­ ной находкой при обследовании па­ циента. Однако при локализации ямочки в темпоральной половине диска возможно развитие централь­ ной серозной хориоретинопатии и вторичных дистрофических измене­ ний макулы со значительным сниже­ нием зрения. Центральная серозная хориоретинопатия может проявиться в юношеском или более зрелом воз­ расте. Аномалия односторонняя. Наклонные диски. Данная патоло­ гия обусловлена косым ходом скле­ рального канала зрительного нерва. При офтальмоскопии зрительный нерв имеет вытянутую овальную форму, причем с темпоральной сто­ роны виден склеральный конус, на­ поминающий миопический,а с про­ тивоположной — диск насыщенной окраски, выстоящий над уровнем сетчатки, имеющий стушеванные границы. Вся ткань диска как бы сдвинута в сторону носа. Рефракция глаза чаще гиперметропическая с ас­ тигматизмом. Зрительные функции с коррекцией могут быть высокими. Дифференциальную диагностику проводят с невритами и начальными застойными дисками. Аномалия в большинстве случаев двусторонняя. Пигментация диска зрительного нерва. В норме в ткани диска зри­ тельного нерва нет пигментсодержа­ щих клеток и диск имеет характер­ ный желто-розовый цвет. По окруж­ ности диска, больше с темпоральной стороны, возможно скопление пиг­ мента в виде кольца или полукольца. При патологических состояниях пигментные образования выявляют и в ткани зрительного нерва. Они имеют вид пигментных пятен, точек, дорожек, дугообразных полос. Опи­ сан случай диффузной пигментации диска, который был окрашен в серо­ вато-черный цвет [Трон Е. Ж., 1968]. Такие больные должны находиться под диспансерным наблюдением. Миелиновые волокна. Миелиновые волокна в норме располагаются в ретробульбарном, а именно интраорбитальном, отделе зрительного scanned by К. А. А. Рис. 16.1. Друзы диска зрительного нерва. нерва, не проникая внутрь глазного яблока. При аномалиях развития часть миелиновых волокон заходит внутрь глаза, следуя по ходу аксонов ганглиозных клеток. На глазном дне они определяются как блестящие молочно-белого цвета волокна, рас­ полагающиеся по краю диска. Обыч­ но эти волокна описывают как "язы­ ки белого пламени" разной степени выраженности и плотности. Иногда они значительно прикрывают цен­ тральные сосуды сетчатки. Диагно­ стика не вызывает затруднений. Друзы диска зрительного нерва. Друзы отмечаются в одном или, ча­ ще, в двух глазах и представляют со­ бой светло-желтые образования ок­ руглой формы, напоминающие зерна саго. Они могут быть единичными и поверхностными, тогда их легко ди­ агностировать, но иногда друзы рас­ полагаются глубоко в ткани и весь диск как бы нафарширован ими (рис. 16.1). В таких случаях диск име­ ет смазанные или фестончатые гра­ ницы, проминирует, физиологиче­ ская экскавация отсутствует, вслед­ ствие чего диагностика затруднена и требуется проведение дифференци­ альной диагностики, в которой по­ могает прямая биомикроскопия с 338 применением фильтров. В особо трудных случаях проводят флюорес­ центную ангиографию, при которой отмечается фокальная гиперфлюо­ ресценция диска соответственно зо­ нам друз. Функции глаза могут быть не нарушены, но при большом коли­ честве друз суживаются границы поля зрения. Следует отметить, что возрас­ тные изменения ткани диска в таких глазах наступают рано. В основе па­ тологии лежит нарушение обменных процессов с образованием коллоид­ ных веществ — мукополисахаридов. Симптом "утреннего сияния". Оф­ тальмоскопическая картина характе­ ризуется приподнятым грибовидным диском зрительного нерва, вокруг которого располагается неравномер­ но пигментированный приподнятый вал измененных тканей хориоидеи и сетчатки. Зрительные функции ва­ риабельны. Двойной (разделенный) диск зри­ тельного нерва. Аномалия встречает­ ся крайне редко. Во всех описанных случаях процесс был односторон­ ним. Два диска могут только сопри­ касаться ("тонкая талия”) или почти сливаться ("широкая талия"). Каж­ дый диск имеет собственную сосуди­ стую систему с аномальными вариа­ циями. Один диск по размерам и ви­ ду может приближаться к нормаль­ ному, а другой — значительно мень­ ших размеров или оба небольшие (гипоплазия). Разделение зрительно­ го нерва касается не только его ви­ димой части — диска, но и интракра­ ниальных отделов. Зрение, как пра­ вило, низкое (в пределах сотых). Увеличенные диски (megalopapilla). Врожденная патология, чаще двусто­ ронняя. В норме диаметр диска зри­ тельного нерва варьирует от 1,2 до 1,9 мм, в среднем 1,5—1,6 мм. При данной патологии наблюдается увели­ чение диаметра диска до 2,2—2,5 мм независимо от рефракции глаза. При офтальмоскопии наблюдается харак­ терная картина: большие диски на­ сыщенного серо-розового цвета зна­ чительно проминируют над уровнем 22 * scanned by К. А. А. 339 сетчатки, края диска стушеваны, "расчесаны”, окружающая сетчатка имеет радиарную исчерченность. Со­ суды как бы сползают с диска, делая характерный изгиб. Артериовенозное соотношение не изменено, но часто отмечается повышенная изви­ тость вен. В ряде случаев выявляют аномалию ветвления сосудов на дис­ ке — рассыпной тип деления, тогда как в норме — дихотомический. В ос­ нове процесса лежит избыточное раз­ растание глиальной ткани — гипер­ плазия глии. Возможно, это последст­ вие недостаточного обратного разви­ тия эмбриональных процессов фор­ мирования диска зрительного нерва. Псевдозастойные диски. Данная патология — разновидность megalo­ papilla. Выявляемая при офтальмо­ скопии картина напоминает таковую при застойных дисках. Увеличенные диски проминируют над уровнем сетчатки, имеют насыщенную серо­ розовую окраску и стушеванные гра­ ницы, однако в отличие от застой­ ных дисков отсутствуют кровоизлия­ ния и другие экстравазаты. Офталь­ москопическая картина стабильна в течение всей жизни пациента. Псевдоневриты. Это также разно­ видность глиоза зрительного нерва, но степень развития глиальной тка­ ни еще ниже, чем при псевдозастое. Картина, наблюдающаяся при оф­ тальмоскопии, напоминает таковую при оптическом неврите: насыщен­ ная окраска диска, стушеванные гра­ ницы, проминенция, но в отличие от неврита экссудативного выпота и кровоизлияний нет. Офтальмоско­ пическая картина также стабильна в течение всей жизни. При дифферен­ циальной диагностике важную роль играет биомикроскопия диска с ис­ пользованием фильтров. Зрительные функции сохраняются высокими (0,4—0,8). Периферическое зрение без изменений или выявляется уве­ личение слепого пятна. Аномалии развития сосудов зри­ тельного нерва. Описаны различные варианты аномалий артериальной и венозной систем зрительного нерва: спиралевидный и петлеобразный ход сосудов с формированием артериовенозных и вено-венозных анасто­ мозов, обвитие зрительного нерва сосудами. Препапиллярные мембраны. Над диском зрительного нерва формиру­ ются полупрозрачные пленки, ино­ гда связанные с остатками артерии стекловидного тела. Степень плотно­ сти мембраны может быть разной. При выраженном уплотнении диск зрительного нерва просматривается нечетко. Дифференциальную диаг­ ностику проводят с экссудативным выпотом в задние слои стекловидно­ го тела. моза, малярии, оспы, сыпного ти­ фа и т. д., • вирусы гриппа, парагриппа, опоя­ сывающего герпеса (herpes zoster) и др. Воспалительный процесс в зри­ тельном нерве всегда вторичный, т. е. является осложнением общей инфекции или фокального воспале­ ния какого-либо органа, поэтому при возникновении неврита зритель­ ного нерва всегда нужна консульта­ ция терапевта. К развитию заболева­ ния могут привести: • 16.2. Воспаление зрительного нерва • • Воспалительный процесс в зри­ тельном нерве — неврит — может развиться как в его волокнах, так и в оболочках. По клиническому тече­ нию выделяют две формы неврита зрительного нерва — интрабульбарную и ретробульбарную. • • • • 16.2.1. Интрабульбарный неврит Интрабульбарный неврит (папиллит) — воспаление внутриглазной части зрительного нерва, от уровня сетчатки до решетчатой пластины склеры. Этот отдел называют также головкой зрительного нерва. При офтальмоскопии данная часть зри­ тельного нерва доступна для осмот­ ра, и врач в деталях может просле­ дить весь ход воспалительного про­ цесса. Этиология. Причины развития за­ болевания многообразны. Возбуди­ телями воспаления могут быть: • стафило- и стрептококки, • возбудители специфических ин­ фекций — гонореи, сифилиса, дифтерии, бруцеллеза, токсоплаз­ Из последних причиной развития неврита зрительного нерва наиболее часто являются острая респиратор­ но-вирусная инфекция (ОРВИ), грипп и парагрипп. Очень характе­ рен анамнез таких больных: через 5— 6 дней после ОРВИ или гриппа, со­ провождавшегося повышением тем­ пературы тела, кашлем, насморком, недомоганием, появляется "пятно" или "туман" перед глазом и резко снижается зрение, т. е. возникает симптоматика неврита зрительного нерва. Клиническая картина. Начало за­ болевания острое. Инфекция прони­ кает через периваскулярные про­ странства и стекловидное тело. Раз­ личают тотальное и частичное пора­ жение зрительного нерва. При то­ 340 scanned by К. А. А. воспалительные состояния глаза (кератит, иридоциклит, хориоидит, увеопапиллит — воспаление сосудистого тракта и головки зри­ тельного нерва); заболевания орбиты (флегмона, периостит) и ее травма; воспалительные процессы в околоносовых пазухах (гайморит, фронтит, синусит и др.); тонзиллит и фаринголарингит; кариес; воспалительные заболевания моз­ га и его оболочек (энцефалит, ме­ нингит, арахноидит); общие острые и хронические ин­ фекции. тальном поражении зрение снижает­ ся до сотых и даже может наступить слепота, при частичном зрение мо­ жет быть высоким, вплоть до 1,0, но в поле зрения отмечаются централь­ ные и парацентральные скотомы ок­ руглой, овальной и аркоподобной формы. Снижаются темновая адап­ тация и цветовосприятие. Показате­ ли критической частоты слияния мельканий и лабильности зритель­ ного нерва низкие. Функции глаза определяются степенью вовлечения в воспалительный процесс папилломакулярного пучка. Офтальмоскопическая картина: все патологические изменения со­ средоточены в области диска зри­ тельного нерва (рис. 16.2). Диск гиперемирован, по цвету может сли­ ваться с фоном сетчатки, ткань его отечна, отек имеет экссудативный характер. Границы диска стушеваны, но большой проминенции, как при застойных дисках, не наблюдается. Экссудат может заполнять сосуди­ стую воронку диска и имбибировать задние слои стекловидного тела. Глазное дно в этих случаях просмат­ ривается нечетко. На диске или око­ ло него отмечаются полосчатые и штрихообразные кровоизлияния. Артерии и вены умеренно расши­ рены. На флюоресцентной ангиографии отмечается гиперфлюоресценция: при тотальном поражении всего дис­ ка, при частичном — соответствую­ щих зон. Продолжительность острого пе­ риода 3—5 нед. Затем отек постепен­ но спадает, границы диска становят­ ся четкими, кровоизлияния рассасы­ ваются. Процесс может закончиться полным выздоровлением и восста­ новлением зрительных функций, да­ же если изначально они были очень низкими. При тяжелой форме нев­ рита в зависимости от вида инфек­ ции и тяжести ее течения наступает гибель нервных волокон, их фраг­ ментарный распад и замещение гли­ альной тканью, т. е. процесс закан341 Рис. 16.2. Интрабульбарный зрительного нерва. неврит чивается атрофией зрительного нер­ ва. Степень выраженности атрофии разная — от незначительной до пол­ ной, что и определяет функции гла­ за. Таким образом, исход неврита — это диапазон от полного выздоровле­ ния до абсолютной слепоты. При ат­ рофии зрительного нерва на глазном дне виден монотонно бледный диск с четкими границами и узкими ните­ видными сосудами. 16.2.2. Ретробульбарный неврит Ретробульбарный неврит — это воспаление зрительного нерва на участке от глазного яблока до хи­ азмы. Причины развития ретробульбарного неврита те же, что и интрабульбарного, к которым присоединяется нисходящая инфекция при заболе­ ваниях головного мозга и его оболо­ чек. В последние годы одной из наиболее частых причин возникно­ вения данной формы неврита зри­ тельного нерва стали демиелинизирующие заболевания нервной сис­ темы и рассеянный склероз. Хотя последний не относится к истин­ ным воспалительным процессам, во всей мировой офтальмологической литературе поражения органа зре­ ния при данном заболевании опи­ сывают в разделе, посвященном ретробульбарному невриту, так как клинические проявления пораже­ ний зрительного нерва при рассеян­ ном склерозе характерны для ретробульбарных невритов. Клиническая картина. Различают три формы ретробульбарного неври­ та — периферическую, аксиальную и трансверсальную. При периферической форме воспа­ лительный процесс начинается с оболочек зрительного нерва и по пе­ регородкам распространяется на его ткань. Воспалительный процесс имеет интерстициальный характер и сопровождается скоплением экссу­ дативного выпота в субдуральном и субарахноидальном пространстве зрительного нерва. Основные жало­ бы больных при периферическом неврите — боли в области орбиты, усиливающиеся при движениях глаз­ ного яблока (оболочечные боли). Центральное зрение не нарушается, но в поле зрения выявляют неравно­ мерное концентрическое сужение периферических границ на 20—40°. Функциональные тесты могут быть в пределах нормы. При аксиальной форме (наблюдаю­ щейся наиболее часто) воспалитель­ ный процесс развивается преимуще­ ственно в аксиальном пучке, сопро­ вождаясь резким снижением цен­ трального зрения и появлением цен­ тральных скотом в поле зрения. Функциональные тесты значительно снижены. Трансверсальная форма — наибо­ лее тяжелая: воспалительный про­ цесс захватывает всю ткань зритель­ ного нерва. Зрение снижается до со­ тых и даже до слепоты. Воспаление может начаться на периферии или в аксиальном пучке, а затем по сеп­ там распространяется на остальную ткань, обусловливая соответствую­ щую картину воспаления зритель­ 342 scanned by К. А. А. ного нерва. Функциональные тесты крайне низкие. При всех формах ретробульбарно­ го неврита в остром периоде заболе­ вания отсутствуют какие-либо изме­ нения на глазном дне, лишь спустя 3—4 нед появляется деколорация ви­ сочной половины или всего диска — нисходящая частичная или тоталь­ ная атрофия зрительного нерва. Ис­ ход ретробульбарного неврита, так же как и интрабульбарного, колеб­ лется от полного выздоровления до абсолютной слепоты пораженного глаза. Лечение. Основное направление терапии неврита (интра- и ретро­ бульбарного) должно быть этиопатогенетическим в зависимости от вы­ явленной причины заболевания, од­ нако на практике установить ее уда­ ется далеко не всегда. Прежде всего назначают: • • • • • • антибиотики пенициллинового ряда и широкого спектра дейст­ вия, нежелательно применять стрептомицин и другие антибио­ тики данной группы; сульфаниламидные препараты; антигистаминные средства; местную гормональную (пара- и ретробульбарную) терапию, в тя­ желых случаях — общую; комплексную антивирусную тера­ пию при вирусной этиологии за­ болевания: противовирусные пре­ параты (ацикловир, ганцикловир и др.) и индукторы интерфероногенеза (полудан, пирогенал, амиксин); применение кортикостерои­ дов является спорным вопросом; симптоматическую терапию: дезинтоксиционные средства (глю­ коза, гемодез, реополиглюкин); препараты, улучшающие окисли­ тельно-восстановительные и об­ менные процессы; витамины С и группы В. В поздних стадиях при появлении симптомов атрофии зрительного нерва назначают спазмолитики, дей­ ствующие на уровень микроцирку­ ляции (трентал, сермион, ницерголин, никотиновая кислота, ксантинол). Целесообразно проведение магнитотерапии, электро- и лазерстимуляции. 16.3. Токсические поражения зрительного нерва Многие токсические поражения зрительного нерва протекают, как ретробульбарный неврит, но в осно­ ве патологии лежит не воспалитель­ ный процесс, а дистрофический. В результате токсического воздействия на нервные волокна нарушается их трофика вплоть до распада нервной ткани и замещения ее глиальной. Та­ кие состояния могут возникать в ре­ зультате экзогенной или эндогенной интоксикации. Метилалкогольная интоксикация. Одна из наиболее часто отмечаемых причин поражения зрительного нер­ ва — отравления чистым метиловым спиртом или его производными (де­ натурат, лаки и другие жидкости). Токсическая доза очень индивиду­ альна — от вдыхания паров до прие­ ма внутрь значительного количества токсичного вещества. В клинической картине на первый план выступают проявления общей интоксикации: головная боль, тош­ нота, рвота, желудочно-кишечные расстройства, кома. Иногда через не­ сколько часов, но чаще через 2— 3 дня значительно снижается цен­ тральное зрение обоих глаз. При ос­ мотре пациента прежде всего обра­ щают внимание на широкие, не реа­ гирующие на свет зрачки. Других из­ менений в глазах не выявляют. Глаз­ ное дно и диск зрительного нерва не изменены. Дальнейшее течение заболевания может быть различным. В одних слу­ чаях первоначальное снижение зре­ ния сменяется улучшением, в других отмечается ремиттирующее течение: периоды ухудшений чередуются с периодами улучшений. 343 scanned by К. А. А. Через 4—5 нед развивается нисхо­ дящая атрофия разной степени вы­ раженности. На глазном дне появля­ ется деколорация диска зрительного нерва. При морфологическом иссле­ довании выявляют изменения в слое ганглиозных клеток сетчатки и зри­ тельном нерве, особенно выражен­ ные в интраканаликулярной зоне. При оказании помощи пострадав­ шему прежде всего нужно постарать­ ся вывести яд из организма (промы­ вание желудка, солевое слабитель­ ное) и ввести антидот — этиловый спирт. Если больной в коме, то внут­ ривенно вводят 10 % раствор этило­ вого спирта из расчета 1 г на 1 кг мас­ сы тела, в среднем 700—800 мл при массе тела 70—80 кг. Внутрь — 50— 80 мл алкоголя (водки) каждые 5 ч (в течение 2 сут). Показаны гемодиа­ лиз, инфузионная терапия (введение 4 % раствора натрия гидрокарбона­ та), диуретики. В первые сутки вве­ дение окислителей метилового спир­ та (глюкозы, кислорода, витаминов) нецелесообразно. Алкогольно-табачная интоксика­ ция. Токсические поражения зри­ тельного нерва развиваются при зло­ употреблении спиртными напитка­ ми и курением. Заболевание проте­ кает как двусторонний хронический ретробульбарный неврит. В основе его развития лежит не только прямое токсическое воздействие алкоголя и никотина, но и возникновение эндо­ генного авитаминоза группы В: вслед­ ствие поражения слизистой оболоч­ ки желудочно-кишечного тракта и печени витамины группы В не усваи­ ваются. Заболевание начинается испод­ воль, незаметно. Зрение ухудшается постепенно, больные обращаются к врачу, когда зрение снижено уже на несколько десятых. Слепота обычно не наступает, зрение сохраняется в пределах 0,1—0,2. В поле зрения вы­ являют центральную скотому и уве­ личенное слепое пятно. Постепенно расширяясь, они сливаются, образуя характерную центрацекальную ско­ тому. Характерная жалоба больных — снижение зрения при ярком освеще­ нии: в сумерках и при слабом свете они видят лучше, чем днем, что объ­ ясняется поражением аксиального пучка и большей сохранностью пе­ риферических волокон, идущих от ганглиозных клеток, располагаю­ щихся на периферии сетчатки. На глазном дне в начале заболевания из­ менений не выявляют, позднее раз­ вивается нисходящая атрофия зри­ тельного нерва, возникает выражен­ ная деколорация височной полови­ ны, а затем и всего диска. При мор­ фологическом исследовании конста­ тируют очаги демиелинизации и фрагментарного распада волокон в зонах, соответствующих папилломакулярному пучку зрительного нерва (особенно в интраканаликулярном отделе), хиазмы и зрительного трак­ та. В последующем происходит заме­ щение погибших волокон нервной ткани глиальной тканью. При лечении прежде всего необхо­ димо отказаться от приема алкоголя и курения. Несколько (2—3) раз в го­ ду проводят курсы лечения с приме­ нением витаминов группы В (парен­ терально), препаратов, улучшающих окислительно-восстановительные процессы, антиоксидантов и других симптоматических средств. Токсические поражения зритель­ ного нерва наблюдаются также при отравлении свинцом, хинином, се­ роуглеродом и передозировке или индивидуальной непереносимости сердечных гликозидов и сульфанил­ амидных препаратов. 16.4. Ишемическая нейропатия В основе заболевания лежит ост­ рое нарушение артериального крово­ обращения в системе сосудов, пи­ тающих зрительный нерв. В разви­ тии данной патологии основную роль играют следующие три фактора: нарушение общей гемодинамики, ло­ кальные изменения в стенке сосудов, 344 scanned by К. А. А. Рис. 16.3. Передняя ишемическая ней­ ропатия. коагуляционные и липопротеидные сдвиги в крови. Нарушения общей гемодинамики ча­ ще всего обусловлены гипертониче­ ской болезнью, гипотонией, атеро­ склерозом, диабетом, возникновени­ ем стрессовых ситуаций и обильных кровотечений, атероматозом сонных артерий, окклюзирующими заболе­ ваниями брахиоцефальных артерий, болезнями крови, развитием гиган­ токлеточного артериита. Локальные факторы. В настоящее время придают большое значение местным локальным факторам, обу­ словливающим формирование тром­ бов. Среди них — изменение эндоте­ лия стенки сосудов, наличие атеро­ матозных бляшек и участков стеноза с образованием завихрения кровото­ ка. Представленные факторы опре­ деляют патогенетически ориентиро­ ванную терапию этого тяжелого за­ болевания. Выделяют две формы ишемиче­ ской нейропатии — переднюю и зад­ нюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения. Передняя ишемическая нейропа­ тия — острое нарушение кровообра- 270 Рис. 16.4. Клиновидное выпадение поля зрения при ишемической нейропатии. щения в интрабульбарном отделе зрительного нерва. Изменения, про­ исходящие в головке зрительного нерва, выявляют при офтальмоско­ пии (рис. 16.3). При тотальном поражении зри­ тельного нерва зрение снижается до сотых и даже до слепоты, при час­ тичном — сохраняется высоким, но отмечаются характерные клиновид­ ные скотомы, причем вершина кли­ на всегда обращена к точке фикса­ ции взора (рис. 16.4). Клиновидные выпадения объясняются сектораль­ ным характером кровоснабжения зрительного нерва. Клиновидные де­ фекты, сливаясь, обусловливают квадрантное или половинчатое вы­ падение в поле зрения (рис. 16.5). Дефекты поля зрения чаще локали­ зуются в его нижней половине. Зре­ ние снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда мо­ гут отмечаться предвестники в виде головной боли или преходящей сле­ поты, но чаще заболевание развива­ ется без предвестников. При офталь­ москопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапиллярной зоне могут быть кровоизлияния. Продолжительность острого пе­ риода заболевания 4—5 нед. Затем отек постепенно уменьшается, кро­ воизлияния рассасываются и прояв­ ляется атрофия зрительного нерва разной степени выраженности. Де­ фекты поля зрения сохраняются, хо­ тя могут значительно уменьшиться. Задняя ишемическая нейропатия. Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком — в интраорбитальном отделе. Это задние про­ явления ишемической нейропатии. Патогенез и клиническое течение за­ 345 scanned by К. А. А. 270 Рис. 16.5. Нижняя гемианопсия при ишемической нейропатии. болевания идентичны таковым пе­ редней ишемической нейропатии, но в остром периоде отсутствуют из­ менения на глазном дне. Диск зри­ тельного нерва естественного цвета с четкими границами. Лишь через 4— 5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном по­ ражении зрительного нерва цен­ тральное зрение может снижаться до сотых или до слепоты, как и при пе­ редней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зре­ ния выявляют характерные клино­ видные выпадения, чаще в нижних или нижненосовых отделах. Диагно­ стика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагно­ стику проводят с ретробульбарным невритом, объемными образования­ ми орбиты и центральной нервной системы. 346 scanned by К. А. А. У '/3 больных с ишемической ней­ ропатией поражается второй глаз, в среднем через 1—3 года, но этот ин­ тервал может колебаться от несколь­ ких дней до 10—15 лет. Лечение ишемической нейропатии должно быть комплексным, патоге­ нетически обусловленным с учетом общей сосудистой патологии боль­ ного. Прежде всего предусматрива­ ется применение: • • • • • спазмолитических средств (сермион, ницерголин, трентал, ксантинол, никотиновая кислота и др.); тромболитических препаратов — плазмина (фибринолизин) и его активаторов (урокиназа, гемаза, кавикиназа); антикоагулянтов; симптоматических средств; витаминов группы В. Проводят также магнитотерапию, электро- и лазерстимуляцию зри­ тельного нерва. Больные, перенесшие ишемиче­ скую нейропатию одного глаза, должны находиться под диспансер­ ным наблюдением, им необходимо проводить соответствующую профи­ лактическую терапию. 16.5. Застойный диск зрительного нерва Застойный диск зрительного нер­ ва — невоспалительный отек, являю­ щийся признаком повышенного внутричерепного давления. Процессов, которые приводят к повышенному внутричерепному давлению, достаточно много. Пер­ вое место среди них занимают внутричерепные опухоли: они яв­ ляются причиной возникновения застойных дисков зрительных нер­ вов в 2/э случаев. Среди других, ме­ нее значимых, причин повышения внутричерепного давления, а сле­ довательно, и развития застойных дисков зрительных нервов следует назвать черепно-мозговую травму, посттравматическую субдуральную гематому, воспалительное пораже­ ние головного мозга и его оболо­ чек, объемные образования неопу­ холевой природы, поражение сосу­ дов и синусов головного мозга, гидроцефалию, внутричерепную гипертензию неясного генеза, опу­ холь спинного мозга. Выражен­ ность застойных дисков зритель­ ных нервов отражает степень повы­ шения внутричерепного давления, но не зависит от величины объем­ ного образования в полости чере­ па. Скорость развития застойного диска в большей степени обуслов­ лена локализацией новообразова­ ния по отношению к ликворной системе головного мозга и веноз­ ным коллекторам, в частности к синусам головного мозга: чем бли­ же опухоль располагается к путям ликворооттока и синусам, тем бы­ стрее развивается застойный диск зрительного нерва. 347 scanned by К. А. А. Клинически застойный диск про­ является его отеком, который обу­ словливает нечеткость рисунка и границ диска, а также гиперемию его ткани. Как правило, процесс двусто­ ронний, но в редких случаях застой­ ный диск может развиться только на одном глазу. Иногда односторонний застойный диск зрительного нерва сочетается с атрофией диска и низ­ кими зрительными функциями на другом глазу (симптом ФостераКеннеди). Отек возникает сначала по ниж­ ней границе диска, потом по верх­ ней, затем последовательно отекают носовая и височная половины диска Различают начальную стадию разви­ тия застойного диска, стадию макси­ мального отека и стадию обратного развития отека. По мере нарастания отека диск зрительного нерва начинает проминировать в стекловидное тело, отек распространяется на окружающую пери папиллярную сетчатку. Диск увеличивается в размерах (рис. 16.6), происходит расширение слепого пятна, выявляемое при исследова­ нии поля зрения. Зрительные функции могут сохра­ няться нормальными в течение дос- Рис. 16.6. Застойный диск зрительного нерва. Рис. 16.7. Вторичная (постзастойная) атрофия зрительного нерва. таточно длительного периода време­ ни, что является характерным сим­ птомом застойного диска зрительно­ го нерва и важным дифференциально-диагностическим признаком. Та­ ких пациентов к окулисту направля­ ют терапевты и невропатологи для исследования глазного дна в связи с жалобами на головную боль. Другой симптом застойного дис­ ка — внезапное кратковременное резкое ухудшение зрения вплоть до слепоты. Этот симптом связывают с преходящим спазмом артерий, пи­ тающих зрительный нерв. Частота возникновения таких приступов за­ висит от нескольких факторов, в том числе от степени выраженности оте­ ка диска, и может составлять до не­ скольких приступов в течение 1 ч. По мере развития застойного дис­ ка увеличивается калибр вен сетчат­ ки, свидетельствуя о затруднении ве­ нозного оттока. В определенных слу­ чаях возникают кровоизлияния, ха­ рактерной локализацией которых яв­ ляется область диска и окружающая его сетчатка. Кровоизлияния могут появляться при выраженном отеке диска и свидетельствовать о значи­ тельном нарушении венозного отто­ ка. Однако возможны кровоизлия­ ния и при начальном или нерезко выраженном отеке. Причиной их развития в подобных случаях может быть быстрое, порой молниеносное, развитие внутричерепной гипертен­ зии, например, при разрыве артери­ альной аневризмы и субарахноидальном кровоизлиянии, а также при злокачественной опухоли и токсиче­ ском воздействии на сосудистую стенку. В стадии развитого отека, помимо описанных выше симптомов, могут появляться ватообразные белесые очаги и мелкие кровоизлияния в парамакулярной области на фоне отеч­ ной ткани, которые могут стать при­ чиной понижения остроты зрения. Выраженное понижение остроты зрения отмечается в случае развития атрофического процесса в зритель­ ном нерве и перехода застойного диска зрительного нерва во вторич­ ную (постзастойную) атрофию зри­ тельного нерва, при которой офталь­ москопическая картина характеризу­ ется бледным диском зрительного нерва с нечетким рисунком (рис. 16.7) и границами, без отека или со следами отека. Вены сохраня­ ют свое полнокровие и извитость, артерии сужены. Кровоизлияний и белесых очагов на этом этапе разви­ тия процесса, как правило, уже не бывает. Как и всякий атрофический процесс, вторичная атрофия зри­ тельного нерва сопровождается утра­ той зрительных функций. Помимо понижения остроты зрения, выявля­ ют дефекты в поле зрения различно­ го характера, которые могут быть обусловлены и непосредственно внутричерепным очагом поражения, но чаще начинаются в нижненосо­ вом квадранте. Поскольку застойный диск зри­ тельного нерва является признаком внутричерепной гипертензии, очень важны его своевременное распозна­ ние и дифференциальная диагно стика с другими сходными процес­ сами в глазу. В первую очередь сле­ дует различать истинный отек диска 348 зрительного нерва и псевдозастойный диск, при котором офтальмо­ скопическая картина напоминает таковую при застойном диске зри­ тельного нерва, но обусловлена дан­ ная патология врожденной анома­ лией строения диска, наличием друз диска, часто сочетается с аномалией рефракции и выявляется уже в дет­ ском возрасте. Нельзя полностью полагаться на такой симптом, как наличие или отсутствие венного пульса, особенно в случаях ано­ мального развития диска. Одним из основных симптомов, облегчающих дифференциальную диагностику, является стабильная офтальмоско­ пическая картина в процессе дина­ мического наблюдения за пациен­ том при псевдозастойном диске зри­ тельного нерва. Проведение флюо­ ресцирующей ангиографии глазно­ го дна также помогает уточнить диагноз. Однако в некоторых случаях очень сложно дифференцировать застой­ ный диск зрительного нерва от таких заболеваний, как неврит зрительного нерва, начинающийся тромбоз цен­ тральной вены сетчатки, передняя ишемическая нейропатия, менингиома зрительного нерва. При этих заболеваниях также возникает отек диска зрительного нерва, но природа его иная. Он обусловлен патологиче­ скими процессами, развивающими­ ся непосредственно в зрительном нерве, и сопровождается понижени­ ем зрительных функций разной сте­ пени выраженности. В некоторых случаях в связи с за­ труднениями, возникающими при установлении диагноза, неизбежно проведение пункции спинного мозга с измерением давления цереброспи­ нальной жидкости и исследованием ее состава. При обнаружении признаков за­ стойного диска зрительного нерва необходимо немедленно направить пациента на консультацию к нейро­ хирургу или невропатологу. Для уточнения причины возникновения 349 scanned by К. А. А. внутричерепной гипертензии прово­ дят компьютерную (КТ) или магнит­ но-резонансную (МРТ) томографию головного мозга. 16.6. Атрофия зрительного нерва Атрофия зрительного нерва кли­ нически представляет собой сово­ купность признаков: нарушения зри­ тельных функций (понижение ост­ роты зрения и развитие дефектов по­ ля зрения) и побледнения диска зри­ тельного нерва. Атрофия зрительно­ го нерва характеризуется уменьше­ нием диаметра зрительного нерва вследствие уменьшения числа ак­ сонов. Различают приобретенную и вро­ жденную атрофию зрительного не­ рва. Приобретенная атрофия зритель­ ного нерва развивается в результате повреждения волокон зрительного нерва (нисходящая атрофия) или кле­ ток сетчатки (восходящая атрофия). К нисходящей атрофии приводят процессы, повреждающие волокна зрительного нерва на различном уровне (орбита, зрительный канал, полость черепа). Природа поврежде­ ния различна: воспаление, травма, глаукома, токсическое повреждение, нарушение кровообращения в сосу­ дах, питающих зрительный нерв, на­ рушение метаболизма, сдавление зрительных волокон объемным обра­ зованием в полости глазницы или в полости черепа, дегенеративный процесс, близорукость и т. д.). Каждый этиологический фактор обусловливают атрофию зрительного нерва с определенными, типичными для нее офтальмоскопическими осо­ бенностями, например глаукома, на­ рушение кровообращения в сосудах, питающих зрительный нерв. Тем не менее имеются характеристики, об­ щие для атрофии зрительного нерва любой природы: побледнение диска зрительного нерва и нарушение зри­ тельных функций. Рис. 16.8. Первичная атрофия зритель­ ного нерва. Степень понижения остроты зре­ ния и характер дефектов поля зрения определяются характером процесса, вызвавшего атрофию. Острота зре­ ния может колебаться от 0,7 до прак­ тической слепоты. По офтальмоскопической картине различают первичную (простую) атро­ фию, которая характеризуется по­ бледнением диска зрительного нерва с четкими границами. На диске уменьшено число мелких сосудов (симптом Кестенбаума). Артерии сетчатки сужены, вены могут быть обычного калибра или также не­ сколько сужены (рис. 16.8). В зависимости от степени повре­ ждения зрительных волокон, а сле­ довательно, и от степени пониже­ ния зрительных функций и поблед­ нения диска зрительного нерва различают начальную, или частич­ ную, и полную атрофию зрительного нерва. Время, в течение которого разви­ вается побледнение диска зритель­ ного нерва, и его выраженность за­ висят не только от характера заболе­ вания, которое привело к атрофии зрительного нерва, но и от удаленно­ сти очага повреждения от глазного яблока. Так, например, при воспали­ тельном или травматическом повре­ ждении зрительного нерва первые офтальмоскопические признаки ат­ рофии зрительного нерва появляют­ ся спустя несколько дней — несколь­ ко недель от начала заболевания или момента травмы. В то же время при воздействии объемного образования на зрительные волокна в полости че­ репа вначале клинически проявля­ ются только зрительные расстрой­ ства, а изменения на глазном дне в виде атрофии зрительного нерва раз­ виваются спустя много недель и даже месяцев. Врожденную, генетически обу­ словленную атрофию зрительного нерва разделяют на аутосомно-доминантную, сопровождающуюся асим­ метричным понижением остроты зрения от 0,8 до 0,1, и аутосомно-рецессивную, характеризующуюся по­ нижением остроты зрения нередко до практической слепоты уже в ран­ нем детском возрасте. При выявлении офтальмоскопи­ ческих признаков атрофии зритель­ ного нерва необходимо провести тщательное клиническое обследова­ ние пациента, включающее опреде­ ление остроты зрения и границ поля зрения на белый, красный и зеленый цвета, исследование внутриглазного давления. В случае развития атрофии на фо­ не отека диска зрительного нерва да­ же после исчезновения отека сохра­ няется нечеткость границ и рисунка диска. Такую офтальмоскопическую картину называют вторичной (постотечной) атрофией зрительного нер­ ва. Артерии сетчатки сужены в ка­ либре, в то время как вены расшире­ ны и извиты (см. рис. 16.7). При обнаружении клинических признаков атрофии зрительного нер­ ва необходимо в первую очередь ус­ тановить причину развития этого процесса и уровень повреждения зрительных волокон. С этой целью проводят не только клиническое об­ следование, но также КТ и/или МРТ головного мозга и глазниц. 350 scanned by К. А. А. Помимо этиологически обуслов­ ленного лечения, применяют сим­ птоматическую комплексную тера­ пию, включающую сосудорасши­ ряющую терапию, витамины С и группы В, препараты, улучшающие метаболизм ткани, различные вари­ анты стимулирующей терапии, в том числе электро-, магнито- и лазерстимуляцию зрительного нерва. Вопросы для самоконтроля 1 Перечислите основные виды анома­ лий развития диска зрительного нерва. 2. Назовите основные причины разви­ тия невритов. 3 Перечислите основные клинические проявления интрабульбарных и ретробульбарных невритов. 4. Лечение невритов. 5. Перечислите основные симптомы поражения зрительных нервов при метил алкогольной интоксикации. 6 Неотложная помощь при метилалкогольной интоксикации. 7 Особенности поражения зрительного нерва при алкогольно-табачной ин­ токсикации. 8. Лечение алкогольно-табачной инток­ сикации. 9. Назовите основные факторы патоге­ неза ишемической нейропатии. 10. Клиническая характеристика перед­ ней и задней ишемической нейропа­ тии. 11. Назовите основные моменты лечения ишемической нейропатии. 12 О чем свидетельствует наличие за­ стойного диска зрительного нерва? 13. Дифференциальная диагностика за­ стойного диска зрительного нерва и неврита. 14. Где локализуются кровоизлияния при застойном диске зрительного нерва? 15. Каково состояние зрительных функ­ ций в ранней стадии развития застой­ ного диска зрительного нерва? 16. Основные симптомы атрофии зри­ тельного нерва. 17. Каковы различия в офтальмоскопи­ ческой картине первичной и вторич­ ной атрофии9 Г л а в а 17 ГЛАУКОМА, ГИПОТЕНЗИЯ ГЛАЗА Пока видят глаза — не понимаешь, что такое зрение. Народная мудрость 17.1. Глаукома • дегенерация (апоптоз) ганглиоз­ ных клеток сетчатки. Термин "глаукома" объединяет большую группу заболеваний гла­ за (около 60), имеющих следую­ щие особенности: внутриглазное давление (ВГД) постоянно или пе­ риодически превышает толерант­ ный (индивидуально переноси­ мый) уровень; развивается харак­ терное поражение головки зри­ тельного нерва (ГЗН) и ганглио­ нарных клеток сетчатки (глауком­ ная оптическая нейропатия — ГОН); возникают характерные для глаукомы нарушения зрительных функций. Глаукома может возникать в лю­ бом возрасте, начиная с рождения, но распространенность заболевания значительно увеличивается в пожи­ лом и старческом возрасте. Так, врожденная глаукома наблюдается у 1 на 10 000—20 000 новорожденных, в возрасте 40—45 лет первичная глаукома наблюдается примерно у 0,1 % населения, 50—60 лет — у 1,5 %, 75 лет и старше — более чем у 3 %. Следующие патогенетические эта­ пы лежат в основе развития много­ образных клинических форм глау­ комного процесса: • нарушения циркуляции во­ дянистой влаги (ВВ), приводя­ щие к ухудшению ее оттока из глаза; • ВГД выше толерантного для зри­ тельного нерва уровня; • ишемия и гипоксия ГЗН; • глаукомная оптическая нейропа­ тия; Выраженность 2-го и 3-го этапов может существенно варьировать при различных формах глаукомного про­ цесса и в каждом конкретном случае. Разделение глаукомного процесса на этапы до некоторой степени услов­ но. Вместе с тем каждый предыду­ щий этап принимает участие в воз­ никновении последующих. 17.1.1. Внутриглазное давление Физиологическая роль ВГД за­ ключается в том, что оно обеспе­ чивает поддержание сферической формы глазного яблока и правиль­ ных топографических взаимоот­ ношений его внутренних структур, а также облегчает обменные про­ цессы в этих структурах и выведе­ ние продуктов обмена из глаза. Вместе с тем ВГД оказывает не­ благоприятное влияние на цирку­ ляцию крови во внутриглазных со­ судах вследствие повышения ве­ нозного давления и снижения перфузионного давления крови. Глазное яблоко представляет со­ бой шаровидное тело с жидким со­ держимым и упругими оболочками. Величина ВГД зависит от ригидно­ сти (упругости) оболочек и объема содержимого глаза. Ригидность мож­ но считать постоянной величиной для одного и того же глаза. Следова­ тельно, изменение ВГД (АР) являет­ ся функцией прироста объема глаза (AV): АР = f(AV). В клинических ус­ ловиях тонус глаза измеряют с помо­ 352 scanned by К. А. А. Рис. 17.1. Примеры ритмичных колебаний внутриглазного давле­ ния при глаукоме: ам­ плитуда глазного пуль­ са около 1,5 мм рт.ст. На нижней тонограмме амплитуда волн третьего порядка (Ге­ ринга—Траубе) дости­ гает 2,5 мм рт.ст. щью тонометров. Все известные то­ нометры сдавливают глаз, в резуль­ тате чего в нем повышается ВГД, по­ этому различают истинное (Р0) и то­ нометрическое (Рт) давление. С по­ мощью широко применяемых в Рос­ сии тонометров Маклакова массой 5— 15 г определяют тонометрическое давление, а показания апланационного тонометра Гольдманна и бес­ контактных пневмотонометров соот­ ветствуют истинному давлению. Следует различать уровень ВГД и его кратковременные колебания. Давление в глазу повышается при мигании, сжатии глаза, надавлива­ нии на глазное яблоко, ритмичных колебаниях кровенаполнения внут­ риглазных сосудов (глазной пульс, дыхательные волны, волны Герин­ га—Траубе; рис. 17.1). Уровень ВГД относительно стабилен и изменяется только при нарушениях циркуляции ВВ. Относительное постоянство уров­ ня ВГД свидетельствует о существо­ вании активных механизмов его ре­ гуляции. Скорость продукции ВВ, по-видимому, находится под кон­ тролем гипоталамуса и вегетативной нервной системы. На отток жидко­ сти из глаза оказывают влияние ко­ лебания тонуса цилиарной мышцы. Получены данные о существовании 353 биохимической регуляции оттока ВВ. Полагают, что в трабекулярном аппарате (ТА) имеются сократитель­ ные элементы, напряжение которых регулируется оксидом азота и эндотелинами: под влиянием оксида азо­ та отток ВВ через ТА усиливается, а повышение концентрации эндотелинов приводит к ухудшению оттока. Нормальный уровень истинного ВГД варьирует от 9 до 21 мм рт.ст., нор­ мативы для тонометра Маклакова массой Юг — от 17 до 26мм рт.ст., массой 5 г — от 11 до 21 мм рт.ст. Поскольку нормативы рассчитаны с помощью методов вариационной статистики для 95—97 % здоровых людей, в отдельных случаях ВГД в неглаукоматозных глазах может вы­ ходить за пределы верхней границы нормы на 2—3 мм рт.ст. Вместе с тем индивидуальные нормы ВГД уже статистических нормативов. В связи с этим продолжительное превыше­ ние верхней границы индивидуаль­ ной нормы ВГД может иметь опас­ ные последствия, даже если давление находится в пределах статистических нормативов. В последнее время все большее рас­ пространение получает понятие "то­ лерантное ВГД". Под этим термином понимают диапазон ВГД, безопасного для конкретного человека. Толерант­ ное ВГД не только подвержено ин­ дивидуальным колебаниям, но также изменяется в течение жизни и под влиянием некоторых общих и глаз­ ных заболеваний. В частности, отме­ чается тенденция к его снижению при сосудистых поражениях и прогресси­ ровании глаукомного процесса. В связи с этим индивидуальная величи­ на толерантного давления может быть существенно ниже верхней границы статистически нормального ВГД. Возрастные изменения уровня ВГД невелики и не имеют клиниче­ ского значения. Выраженные коле­ бания ВГД наблюдаются в течение суток: как правило, максимальная величина офтальмотонуса отмечает­ ся в ранние утренние часы, к вечеру он снижается и достигает минимума ночью, реже наблюдается вечерний или дневной максимум ВГД. Ампли­ туда суточных колебаний ВГД не превышает 4—5 мм рт.ст. 17.1.2. Циркуляция водянистой влаги ВВ непрерывно продуцируется (1,5—4 ммумин) цилиарной коро­ ной при активном участии непиг- Рис. 17.2. Передний сегмент глаза. 1 — задняя камера; 2 — передняя камера; 3 — шлеммов канал. Стрелками указан путь оттока водянистой влаги из задней камеры в переднюю ментного эпителия и в меньшем ко­ личестве в процессе ультрафильтра­ ции из капиллярной сети. Влага за­ полняет заднюю и переднюю камеры глаза (рис. 17.2) и оттекает в основ­ ном (85 %) в эписклеральные вены по дренажной системе глаза, распо­ ложенной на передней стенке угла передней камеры. Около 15 % ВВ уходит из глаза, просачиваясь через строму цилиарного тела и склеру в увеальные и склеральные вены — увеосклеральный путь оттока ВВ (рис. 17.3). ВВ сначала поступает в заднюю камеру глаза, объем которой состав­ Рис. 17.3. Увеосклеральный путь оттока водянистой влаги (стрелки) из угла перед­ ней камеры через структуры цилиарного тела и склеру. 354 ляет около 80 мм3, а затем через зра­ чок переходит в переднюю камеру (объем 150—250 мм ), которая слу­ жит ее основным резервуаром. При плотном контакте радужки с хруста­ ликом переход жидкости из задней камеры в переднюю затруднен, что приводит к повышению давления в задней камере (относительный зрач­ ковый блок). 17.1.2.1.Угол передней камеры Угол передней камеры (УПК) — наиболее-узкая часть передней ка­ меры. Передняя стенка УПК обра­ зована кольцом Швальбе, ТА и склеральной шпорой, задняя — корнем радужки, вершина — осно­ ванием цилиарной короны (рис. 17.4). В вершине УПК иногда располо­ жены остатки эмбриональной уве­ альной ткани в виде узких или ши­ роких тяжей (гребенчатая связка), идущих от корня радужки к скле­ ральной шпоре или ТА. УПК классифицируют по его ши­ рине и степени пигментации на ос­ новании результатов гониоскопии (рис. 17.5). Широкий угол (40—45°) — Рис. 17.4. Структура уг­ ла передней камеры глаза. а — на меридиональном срезе; б — картина при го­ ниоскопии. 1 — переднее пограничное кольцо Шваль­ бе; 2 — трабекулярный ап­ парат; 3 — шлеммов канал; 4 — склеральная шпора; 5 — цилиарное тело 355 видны все структуры УПК (IV), сред­ неширокий (25—35°) — определяется только часть вершины угла (Ш), узкий (15—20й) — цилиарное тело и скле­ ральная шпора не видны (II), щелевидный (5—10°) — определяется толь­ ко часть ТА (I), закрытый — структуры УПК не просматриваются (0). Степень пигментации УПК коди­ руют арабскими цифрами от 0 (нет пигментации) до 4 (плотная пигмен­ тация всех структур от кольца Швальбе до цилиарного тела) Пиг­ мент откладывается в УПК при рас­ паде клеток пигментного эпителия радужки и цилиарного тела. 17.1.2.2. Дренажная система глаза Дренажная система глаза состоит из ТА, склерального синуса (шлеммов канал) и коллекторных канальцев (рис. 17.6). ТА представляет собой кольцевид­ ную перекладину, переброшенную через внутреннюю склеральную бо­ роздку. На разрезе ТА имеет форму треугольника, вершина которого прикрепляется к переднему краю бо­ роздки (пограничное кольцо Шваль­ бе), а основание — к ее заднему краю Рис. 17.5. Классификация угла передней камеры глаза по ширине, а — широкий; б — средней ширины; в — узкий; г — щелевидный scanned by К. А. А. (склеральная шпора). Трабекулярная диафрагма состоит из трех основных частей: увеальной трабекулы, корнеосклеральной трабекулы и юкстаканаликулярной ткани. Две первые части имеют слоистое строение. Ка­ ждый слой (всего их 10—15) пред­ ставляет собой пластинку, состоя­ щую из коллагеновых фибрилл и эластических волокон, покрытую с обеих сторон базальной мембраной и эндотелием. В пластинах имеются отверстия, а между пластинами — щели, заполненные ВВ. Юкстаканаликулярный слой, состоящий из 2— 3 слоев фиброцитов и рыхлой волок­ нистой ткани, оказывает наибольшее Рис. 17.6. Дренажная система глаза сопротивление оттоку ВВ из глаза. (схема). Наружная поверхность юкстакана1 — угол передней камеры, 2 — трабекуляр­ ликулярного слоя покрыта эндотели­ ный аппарат: 3 — шлеммов канал; 4 — кол­ ем, содержащим "гигантские'' вакуо­ лекторный каналец. ли (рис. 17.7). Последние являются динамическими внутриклеточными канальцами, по которым ВВ перехо­ дит из ТА в шлеммов канал. Шлеммов канал представляет собой циркулярную щель, выстланную эндо­ телием и расположенную в заднена­ ружной части внутренней склеральной бороздки (см. рис. 17.4). От передней камеры он отделен ТА, кнаружи ог канала расположены склера и эпи­ склера с венозными и артериальны­ ми сосудами. ВВ оттекает из шлеммова канала по 20—30 коллекторным канальцам в эписклеральные вены (вены-реципиенты). 17.1.2.3. Гидродинамические показатели Рис. 17.7. Гигантская вакуоль (1), рас­ положенная в эндотелиоците (2) между шлеммовым каналом (3) и юкстаканаликулярным слоем трабекулярного ап­ парата (4). хЗО ООО. 357 scanned by К. А. А. Состояние гидродинамики глаза определяют на основании гидроди­ намических показателей. К послед­ ним относят ВГД, давление оттока, минутный объем ВВ и коэффициент легкости оттока ВВ из глаза. Давле­ ние оттока — это разность между ВГД и давлением в эписклеральных венах (Р0—Pv), минутный объем В В (F), выражаемый в кубических мил­ лиметрах, характеризует объемную скорость продукции и оттока ВВ при стабильном ВГД, коэффициент лег­ кости оттока (КЛО) — величина, по­ казывающая, какой объем жидкости (в кубических миллиметрах) оттекает из глаза за 1 мин на 1 мм рт.ст. дав­ ления оттока. Гидродинамические показатели связаны между собой следующим уравнением: Р„ = F/C + Pv. В клинической практике знамение Р0 определяют при тонометрии, КЛО (С) — тонографии, Pv принимают равным 10 мм рт.ст., F рассчитывают с помощью приведеного выше урав­ нения. Для здоровых глаз значения КЛО находятся в пределах от 0,18 до 9,45 мм3/мин/мм рт.ст., a F — от 1,5 до 4 мм3/мин (в среднем 2 мм3/мин). 17.1.2.4. Гидродинамические блоки Гидродинамический блок — выра­ женное нарушение циркуляции ВВ в глазу или дренажной системе глаза — служит основной причиной повыше­ ния ВГД ири глаукоме. Различают следующие варианты гидродинами­ ческого блока: • неполное эмбриональное развитие УПК (дисгенез УПК); • зрачковый блок; • блокада УПК корнем радужки; • блокада УПК гониосинехиями; • витреохрусталиковый блок; • трабекулярный блок; • блокада шлеммова канала (каналикулярный блок). Дисгенез УПК служит причиной развития врожденной первичной глаукомы, следующие 4 вида блока характерны для первичной и вторич­ ной закрытоугольной глаукомы, по­ следние 3 вида — для открытоуголь­ ной глаукомы (первичной или вто­ ричной). Описание блоков и их роли в патогенезе отдельных форм глауко­ мы приведены в других разделах на­ стоящей главы. 358 scanned by К. А. А. 17.1.3. Головка зрительного нерва в норме и при глаукоме К головке зрительного нерва отно­ сят его внутриглазную часть и прилежащий к глазу участок нерва (протяженностью I—3 мм), крово­ снабжение которого в некоторой степеии зависит от уровня ВГД. Термин "диск зрительного нерва (ДЗН)" используют для обозначе­ ния видимой при офтальмоскопии части ГЗН. 17.1.3.1. Анатомия и кровоснабже ГЗН состоит из аксонов ганглио­ нарных клеток сетчатки (ГКС), аст­ роглии, сосудов и соединительной ткани. Количество нервных волокон в зрительном нерве варьирует от 700 ООО до 1 200 000, с возрастом оно постепенно уменьшается. Ежегодная потеря аксонов составляет около 4000. ГЗН делят на 4 отдела (рис. 17.8): поверхностный (рети­ нальный), преламинарный, лами­ нарный и ретроламинарный. По­ верхностный отдел образован аксо­ нами ГКС (95 % объема) и астроцитами (5 %), в преламинарном отделе количество астроцитов значительно больше (20—25 %), их отростки об­ разуют глиальную решетчатую структуру. В ламинарном отделе к нервным волокнам и астроглии до­ бавляется соединительная гкань, из которой образована решетчатая пла­ стинка склеры (lamina cribrosa). Рет­ роламинарный отдел существенно отличается от других отделов ГЗН: в нем уменьшается количество астро­ цитов, появляется олигодендроглия, нервные волокна одеваются в миели­ новые оболочки, а зрительный нерв — в мозговые. Решетчатая пластинка склеры со­ стоит из нескольких перфорирован­ ных листков соединительной ткани, разделенных астроглиальными про­ слойками. Перфорации образуют 200—400 канальцев, через каждый из которых проходит пучок нервных во­ локон (рис. 17.9). В верхнем и ниж­ нем сегментах решетчатая пластинка тоньше, а отверстия в ней шире, чем на других ее участках. Эти сегменты легче деформируются при повыше­ нии ВГД. Рис. 17.9. Прохождение пучков нервных волокон зрительного нерва через отвер­ стия в слоях решетчатой пластинки склеры (схема). scanned by К. А. А. Диаметр ДЗН варьирует от 1,2 до 2,0 мм, а его площадь — от 1,1 до 3,4 мм2. Следовательно, при одина­ ковом уровне ВГД деформирующая сила, действующая на ДЗН, может различаться в 3 раза. Величина ДЗН зависит от размера склерального ка­ нала. При близорукости канал более широкий, при гиперметропии — бо­ лее узкий. В ДЗН различают невральное (нейроретинальное) кольцо и центральное Рис. 17.10. Диск зрительного нерва (схема, меридиональный срез). 1 — нейроретинальное кольцо; 2 — физиоло­ гическая экскавация с центральными сосуда­ ми сетчатки; 3 — центральная артерия сет­ чатки; 4 — центральная вена сетчатки. нального отдела — из системы цен­ тральной артерии сетчатки (ЦАС) Ретроламинарный отдел ГЗН полу­ чает питание в основном из ЗКЦА, но также из центропетальных ветвей пиальных артерий и центрофугальных ветвей ЦАС. Ветви ЗКЦА могут образовывать в ГЗН полное или не­ полное артериальное кольцо (кольцо Рис. 17.11. Топография нервных воло­ кон в диске зрительного нерва (схема). I и 2 — положение верхне- и нижневисоч­ ных аксонов ганглионарных клеток сетчатки; 3 и 4 — позиция верхне- и нижненосовых волокон; 5 — папилломакулярный пучок нервных волокон. N, Т — назальная и темпо­ ральная стороны сетчатки. углубление — физиологическую экска­ вацию, в которой расположен фибро­ глиальный тяж, содержащий централь­ ные сосуды сетчатки (рис. 17.10). То­ пографические особенности распо­ ложения нервных волокон в ДЗН представлены на рис. 17.11. Вокруг ДЗН могут располагаться (не во всех случаях) склеральное кольцо (узкая щель между ДЗН и хориоидеей), а также а- и (3-зоны. р-Зона — кольцо неравномерной ширины и часто неполное, образо­ вавшееся в результате ретракции или дистрофии пигментного эпителия сетчатки и хориоидеи (рис. 17.12). Эта зона больше выражена с височ­ ной стороны ДЗН и часто наблюда­ ется при близорукости и косом дис­ ке. а-Зона характеризуется гипер­ пигментацией и располагается по краю ДЗН или, если есть (3-зона, по ее наружному краю. Кровоснабжение преламинарного и ламинарного отделов ГЗН осуще­ ствляется из ветвей задних коротких цилиарных артерий (ЗКЦА), а рети­ scanned by К. А. А. Рис. 17.12. Диск зрительного нерва в глазу с миопией и глаукомой. Видна об­ ширная p-зона с височной стороны диска. Рис. 17.13. Кровоснабжение головки зрительного нерва (схема); ретинальный слой (1) получает питание из ветвей центральной артерии сетчатки (5), преламинарный (2) и ламинарный (3) — из задних коротких цилиарных артерий ретроламинарный (4) — частично из возвратных ветвей задних коротких ци­ лиарных артерий (6). Цинна — Галлера). Зависимость кро­ вотока от ВГД в ретроламинарном отделе ГЗН обусловлена существова­ нием возвратных артериальных вет­ вей, идущих от внутриглазной части ГЗН (рис. 17.13) Микрососудистые сети ГЗН и сет­ чатки имеют одинаковое строение. Они осуществляют барьерную функ­ цию и обладают выраженной спо­ собностью к ауторегуляции кровооб­ ращения. Кровоснабжение ГЗН име­ ет сегментарный характер, обуслов­ ленный существованием зон раздела сосудистой сети. Рис. 17.14. Деформация опорных струк­ тур головки зрительного нерва при по­ вышенном ВГД в эксперименте, х 40. 17.1.3.2. Особенности глаукомной оптической нейропатии Глаукомная оптическая нейропа­ тия — основное звено в патогенезе глаукомы, так как ее возникновение и развитие служат непосредственной причиной снижения зрительных функ­ ций и слепоты у больных глаукомой. Для ГОН характерны особенно­ сти, позволяющие отличить ее от других поражений зрительного нер­ ва. Медленный процесс каверноз­ ной дегенерации нервных волокон продолжается в течение многих лет. При этом сначала поражаются толь­ ко отдельные пучки нервных воло­ кон, являющиеся аксонами круп­ ных ганглиозных клеток (М-клетки), расположенными в парамакулярной зоне сетчатки. Решетчатая пластинка склеры прогибается кза­ ди, канальцы в ней деформируются (рис. 17.14). Атрофия нервных воло­ кон начинается на уровне этой пла­ стинки. Прогрессирующее расширение центральной экскавации вследствие атрофии нервных волокон сопрово­ ждается неравномерным сужением неврального кольца (рис. 17.15) вплоть до полного его исчезновения в терминальной стадии болезни. В отличие от большинства других ней­ ропатий распад нервных волокон не сопровождается пролиферацией аст­ scanned by К. А. А. Рис. 17.15. Субтотальная экскавация диска зрительного нерва у больного с далеко зашедшей глаукомой; с височной стороны видна р-зона. роглии и соединительной ткани. Ат­ рофический процесс распространя­ ется на сетчатку, в которой образу­ ются характерные дефекты в слое нервных волокон ганглионарных клеток. Нередко на ДЗН или около него в результате тромбирования микросо­ 361 судов возникают расслаивающие ге­ моррагии. ГОН часто сочетается с атрофическими изменениями в перипапиллярной хориоидее, ведущи­ ми к возникновению или расшире­ нию p-зоны (halo glaucomatosa). Патогенез. Несмотря на много­ численные исследования, патофи­ зиологические механизмы ГОН изу­ чены не полностью. Ниже суммиро­ ваны основные факторы, которым придают значение в патогенезе ГОН. Продолжительное повышение ВГД приводит к механической де­ формации опорных структур ГЗН, неравномерному прогибу кзади ре­ шетчатой пластинки склеры и ущем­ лению в ее канальцах пучков нерв­ ных волокон, которое сопровождает­ ся нарушением их проводимости, а затем и атрофией. К. аналогичным последствиям может привести сни­ жение давления цереброспинальной жидкости в ретроламинарном отделе ГЗН. Диффузная или фокальная ише­ мия также может послужить причи­ ной развития характерных для глау­ комы процессов в ГЗН. Ишемия мо­ жет быть обусловлена изменениями в микрососудах и реологии крови, снижением перфузионного давления крови из-за повышения ВГД, дис­ функцией сосудистого эндотелия и нарушением ауторегуляции кровооб­ ращения в ГЗН. Механическое давление на ГЗН и ишемия служат пусковыми фактора­ ми, ведущими к развитию глаукомной оптической нейропатии. При экспе­ риментальной глаукоме обнаружива­ ют остановку всех видов аксоплазматического транспорта на уровне ре­ шетчатой пластинки склеры. Пре­ кращение поступления нейротрофических компонентов от терминалов аксонов к телу клетки может служить причиной апоптоза — программиро­ ванной смерти клеток. В процессе апоптоза из повреж­ денных ганглионарных клеток дейст­ вуют цитотоксические факторы, ко­ торые вызывают повреждение сосед­ них клеток, расширяя таким образом сферу поражения. К таким факторам относят глутамат, перекиси, избы­ точное поступление в клетки ионов кальция, супероксид-аниона и окси­ да азота, образование токсичного для клеток пероксинитрита. Офтальмоскопические симптомы. Различают несколько клинических разновидностей глаукомной экскава­ ции ДЗН: вертикально-овальную, темпоральную, блюдцевидную и колбо­ видную экскавации, а также экскава­ цию с выемкой (рис. 17.16). Первые два типа характеризуются расшире­ нием экскавации во все стороны, но все же больше в нижне- и/или верх­ нетемпоральном направлениях. Края экскавации могут быть крутыми, подрытыми или пологими. В послед­ нем случае углубление в ДЗН иногда имеет два уровня, напоминая по форме блюдце (блюдцевидная экска­ вация). Экскавация с выемкой ха­ рактеризуется прорывом к верхнему или нижнему полюсу, колбовидная — подрытыми краями, она часто на­ блюдается при далеко зашедшей и терминальной глаукоме. Плоская и мелкая экскавация, занимающая весь диск или его височную полови­ ну, иногда имеет неглаукоматозное происхождение. Она встречается у лиц старческого возраста (склероти­ ческая экскавация) и при близоруко­ сти высокой степени. Изменения зрительных функций. Изменения зрительных функций при хронической глаукоме возникают не­ заметно для больного и медленно про­ грессируют, их обнаруживают с помо­ щью психофизических методов иссле­ дования только после потери значи­ тельной (30 % и более) части нервных волокон в ГЗН. Это затрудняет выяв­ ление ГОН в ранней стадии и диффе­ ренциальную диагностику глаукомы и доброкачественной офтальмогипер­ тензии. Изменения зрительных функций» при ГОН проявляются в снижении светочувствительности, замедлении сенсомоторной реакции, снижении 362 scanned by К. А. А. Рис. 17.16. Основные типы глаукомной экскавации диска зрительного нерва. а — темпоральная; б — блюдцевидная; в — с выемкой; г — колбовидная. пространственной и временной кон­ трастной чувствительности. Эти из­ менения могут быть диффузными и фокальными. Диффузные измене­ ния зрительных функций не специ­ фичны для глаукомы. Они наблюда­ ются при различных поражениях светопроводящей и световосприни­ мающей систем глаза. Фокальные из­ менения вызваны поражением отдель­ ных пучков нервных волокон в ГЗН. Они проявляются в образовании ха­ рактерных для глауком очаговых или секторальных дефектов поля зрения. Исследование поля зрения прово­ дят с помощью периметрии или кампиметрии, при этом оценивают со­ стояние всего поля зрения или его центрального отдела в пределах 25— 30° от точки фиксации взора. Разли­ чают кинетическую и статическую периметрию. Первая позволяет оп­ ределить границы поля зрения, по­ ложения изоптер, топографию и раз­ мер относительных и абсолютных скотом. Статическая периметрия имеет пороговые и надпороговые программы. В первом случае опреде­ ляют пороговые значения диффе­ ренциальной световой чувствитель­ ности глаза в исследуемых точках по­ ля зрения. Надпороговые методы по­ зволяют выявить только грубые на­ рушения светочувствительности; их часто используют как скрининговые методики. Рис. 17.17. Изменения центрального поля зрения при глаукоме (кинетиче­ ская периметрия), а — парацентральные отно­ сительные скотомы; б — ду­ говая относительная скотома в зоне Бьеррума и увеличе­ ние слепого пятна; в — на­ чальная ступенька на изоптере; г — кольцевая абсолют­ ная парацснтральная ско­ тома. Рис. 17.18. Последова­ тельность изменений пе­ риферического ноля зре­ ния. а — сужение с носовой сто­ роны; б — концентрическое сужение; в, г — остаточный островок центрального и пе­ риферического зрения. Рис. 17.19. Изменения центрального поля зрения при глаукоме (статическая авто­ матическая периметрия). Серым цветом показаны относительные, черным — абсо­ лютные дефекты светочувствительности глаза, располагающиеся преимущественно в парацентральных отделах поля зрения. Для глаукомы характерна следую­ щая последовательность изменений поля зрения: увеличение размеров сле­ пого пятна, появление относительных и абсолютных парацентральных ско­ том и назальной ступеньки на изоптерах; сужение поля зрения с носовой стороны; концентрическое сужение поля зрения; светоощущение с непра­ вильной проекцией света; полная сле­ пота (рис. 17.17—17.19). Изменения зрительных функ­ ций при ГОН включают органиче­ ские и функциональные компо­ ненты. Последние могут быть уст­ ранены или по крайней мере уменьшены с помощью рацио­ нального лечения. 17.1.4. Классификация глаукомы Основные типы глаукомы. Разли­ чают врожденную глаукому, пер­ вичную глаукому взрослых и вто­ ричную глаукому. Врожденная глау­ кома генетически детерминирована (первичная врожденная глаукома) scanned by К. А. А. 365 или вызвана заболеваниями и трав­ мами плода в период эмбриональ­ ного развития или в процессе родов. Этот тип глаукомы проявляется в лервые недели, месяцы, но иногда и через несколько лет после рожденя. Первичная глаукома у взрослых име­ ет мультифакториальный генез и связана с инволюционными, воз­ растными изменениями в глазу. Вторичная глаукома является по­ следствием других глазных заболе­ ваний или общих болезней, сопро­ вождающихся поражением тех глаз­ ных структур, которые участвуют в циркуляции ВВ в глазу или оттоке ее из глаза. Патофизиологические механизмы гипертензии. Выделяют закрыто­ угольную глаукому (ЗУГ), при кото­ рой повышение ВГД вызвано блока­ дой УПК внутриглазными структу­ рами (радужкой, хрусталиком, стек­ ловидным телом) или гониосинехиями, открытоугольную глаукому (ОУГ), обусловленную поражением дренажной системы глаза, и смешан­ ную глаукому, при которой сочетают­ ся оба механизма повышения ВГД. Существует также неглаукомная оф­ тальмогипертензия, вызываемая дис­ балансом между продукцией и отто­ ком ВВ. Стадии глаукомы. Выделение 4 стадий развития глаукомы носит ус­ ловный характер. При формулирова­ нии диагноза стадии обозначают римскими цифрами от I — начальная до IV — терминальная. При этом принимают во внимание состояние поля зрения и ДЗН. Стадия I (начальная) — перифе­ рическое поле зрения нормальное, но имеются дефекты в централь­ ном поле зрения. Экскавация ДЗН расширена, но не доходит до его края. Стадия II (развитая) — поле зре­ ния сужено с носовой стороны более чем на 10°, наблюдаются параиентральные изменения, экскавация в том или ином секторе доходит до края ДЗН. Стадия III (далеко зашедшая) — периферическое поле зрения кон­ центрически сужено (с носовой сто­ роны до 15° и меньше от точки фик­ сации), при офтальмоскопии видна краевая субтотальная экскавация ДЗН. Стадия IV (терминальная) — пол­ ная потеря зрения или сохранение светоощущения с неправильной проекцией света. Может быть не­ большой островок остаточного поля зрения в височном секторе. Уровень ВГД. Для оценки ВГД используют следующие градации: А — нормальное давление (не пре­ вышает 21 мм рт.ст.), В — умеренно повышенное давление (от 22 до 32 мм рт. ст.), С — высокое давление (превышает 32 мм рт. ст.). Динамика глаукомного процесса. Различают стабилизированную и нестабилизированную глаукому. В пер­ вом случае при длительном наблюде­ нии (не менее 3 мес) состояние поля зрения и ДЗН остаются стабильны­ ми, во втором увеличивается дефи­ цит поля зрения и/или экскавация дзн. scanned by К. А. А. 17.1.4.1. Врожденная глаукома Врожденную глаукому классифици­ руют на первичную, сочетанную и вторичную. В зависимости от возрас­ та ребенка различают раннюю врож­ денную глаукому, которая возникает в первые 3 года жизни, инфантильную и ювенильную глаукому, проявляющуюся позднее, в детском или юношеском возрасте. Первичная (ранняя) врожденная глаукома (ПВГ). Раннюю ПВГ (гидрофгальм) диагностируют в 80 % всех случаев врожденной глаукомы. Чаще всего заболевание проявляется на первом году жизни ребенка. ПВГ — наследственное (рецессив­ ное) заболевание, возможны и спорадические случаи. Патогенез ПВГ заключается в за­ держке развития и дифференцирова­ ния УПК и дренажной системы гла­ за. Гониодисгенез проявляется в пе­ реднем прикреплении корня радуж­ ки, чрезмерном развитии гребенча­ той связки, частичном сохранении мезодермальной ткани в бухте угла и эндотелиальной мембраны на внут­ ренней поверхности ТА. Повышенное ВГД приводит к по­ степенному растяжению оболочек глаза, особенно роговицы. Диаметр роговицы увеличивается до 12 мм и больше, уменьшается ее толщина и увеличивается радиус кривизны. Растяжение роговицы часто сопро­ вождается отеком стромы и эпите­ лия, разрывами десцеметовой обо­ лочки. Изменения роговицы служат причиной появления у ребенка све­ тобоязни, слезотечения и гиперемии глаза. Для ПВГ характерны углубле­ ние передней камеры и атрофия стромы радужки. Экскавация ДЗН развивается быстро, но вначале она обратима и уменьшается при сниже­ нии ВГД. В поздней стадии болезни глаз и особенно роговица значитель­ но увеличены в размерах, рогович­ ный лимб растянут, роговица мут­ ная, проросшая сосудами ("бычий глаз” — buphtalm). В дальнейшем j возможно образование перфорирую­ щей язвы роговицы с исходом во фтизис глаза. Диагностика ранней ПВГ основа­ на на учете клинических симптомов, описанных выше. Дифференциаль­ ную диагностику проводят с мегалокорнеа. В отличие от ПВГ при мегалокорнеа отсутствуют светобоязнь и слезотечение, роговица увеличена, но прозрачна, лимб не растянут, не отмечается повышения ВГД и изме­ нений ДЗН. Инфантильная врожденная глауко­ ма (ИВГ). ИВГ возникает в возрасте 3—10 лет. Характер наследования и патомеханизм повышения ВГД такие же, как при ранней ПВГ. Клиниче­ ские симптомы ИВГ существенно от­ личаются от проявлений ранней ПВГ. Роговица и глазное яблоко имеют нормальные размеры, отсутствуют светобоязнь, слезотечение и все сим­ птомы, обусловливаемые растяжени­ ем и отеком роговицы. При гонио­ скопии обнаруживают симптомы дисгенеза УПК. Отмечаются характерные для глаукомы изменения ДЗН, разме­ ры и глубина экскавации диска могут уменьшаться при нормализации ВГД. Ювенильная глаукома (ЮГ). ЮГ возникает в возрасте 11—34 лет, час­ то сочетается с миопической реф­ ракцией. Характер наследования связан с изменениями в 1-й хромо­ соме и TIGR. Повышение ВГД обу­ словлено недоразвитием или пора­ жением трабекулярной ткани. Сим­ птомы заболевания такие же, как при первичной открытоугольной глаукоме (ПОУГ). Сочетанная врожденная глаукома (СВГ). СВГ имеет много общего с ПВГ. В большинстве случаев она также развивается вследствие дисгенеза УПК. Особенно часто врожден­ ная глаукома сочетается с микрокор­ неа, аниридией, мезодермальным дисгенезом, факоматозами, синдро­ мами Марфана и Маркезани, а также с синдромами, вызванными внутри­ утробным инфицированием вирусом краснухи. 367 scanned by К. А. А. Вторичная врожденная глаукома (ВВГ). Наиболее частыми причина­ ми ВВГ являются ретинобластомы, ретролентальная фиброплазия, юве­ нильная ксантогранулема, травмы и увеиты. Ретинобластомы и ретролен­ тальная фиброплазия вызывают сме­ щение кпереди иридохрусталиковой диафрагмы и возникновение закры­ тоугольной глаукомы. При ювениль­ ной ксантогранулеме в радужке от­ кладывается желтоватый пигмент. Глаукома может быть следствием внутриглазных кровоизлияний. Ме­ ханизм возникновения ВВГ при травмах глаза и увеитах такой же, как при аналогичных поражениях у взрослых. Основное отличие в кли­ нической картине и течении болезни заключается в тенденции к увеличе­ нию размеров глазного яблока и ро­ говицы у детей в возрасте до 3 лет. Лечение. Лекарственное лечение врожденной глаукомы малоэффек­ тивно. Предпочтение отдают хирур­ гическому лечению. В ранней стадии болезни при открытом УПК чаще производят гонио- или трабекулотомию. В поздних стадиях более эф­ фективны фистулизирующие опера­ ции и деструктивные вмешательства на ресничном теле. Прогноз удовлетворительный, но только при своевременном выполне­ нии оперативного вмешательства. Зрение сохраняется в течение всей жизни у 75 % больных, которым опе­ рация была произведена в начальной стадии болезни, и только у 15—20 % поздно прооперированных больных. 17.1.4.2. Первичная открытоугольная глаукома Ежегодно ПОУГ вновь заболевает 1 из 1500 человек старше 45 лет. Пораженность населения в этой возрас­ тной группе составляет около 1— 2 %, среди лиц старше 60 лет она достигает 3—4 %. Вместе с тем ПОУГ возникает и в молодом возрасте, но значительно реже. Из всех больных Рис. 17.20. Блокада шлеммова канала ~ при Р лки) пяппрния R чкгпрпмменте ня и'чппиппияи^ повышении давления в эксперименте на изолированном глазу человека х 150 глаукомой ПОУГ наблюдается у 70 %. ПОУГ относят к генетически обу­ словленным заболеваниям. Описаны и доминантный, и рецессивный ти­ пы наследования, однако в боль­ шинстве случаев отмечается полигенная передача заболевания. К факторам риска, влияющим на заболеваемость ПОУГ, относятся по­ жилой возраст, наследственность (глаукома у близких родственников), раса (представители негроидной расы болеют в 2—3 раза чаще, чем европео­ идной), сахарный диабет, нарушения глюкокортикоидного обмена, артери­ альная гипотензия, миопическая реф­ ракция, ранняя пресбиопия, псевдоэксфолиативный синдром и синдром пиг­ ментной дисперсии. Патогенез ПОУГ включает три основных патофизиологических ме­ ханизма: гидромеханический, гемоциркуляторный и метаболиче­ ский. Первый из них начинается с ухуд­ шения оттока ВВ из глаза и повы­ шения ВГД. Ухудшение оттока вы­ звано трабекулопатией — дистро­ фическими изменениями в ТА. Для 368 scanned by К. А. А. внутриглазного трабекулопатии характерны следую­ щие особенности: уменьшение ко­ личества активных клеточных эле­ ментов; утолщение трабекулярных пластин и юкстаканаликулярной ткани; сужение и частичный кол­ лапс межтрабекулярных щелей; де­ струкция коллагеновых и эластиче­ ских волокон; отложение в трабеку­ лярных структурах гранул пигмента, эксфолиаций, продуктов распада клеток, макрофагов. Повышение ВГД обусловливает снижение перфузионного кровяного давления и интенсивности внутри­ глазного кровообращения, а также деформацию двух механически сла­ бых структур — трабекулярной диа­ фрагмы в дренажной системе глаза и решетчатой пластинки склеры. Сме­ щение кнаружи первой из этих структур приводит к сужению и час­ тичной блокаде шлеммова канала (каналикулярный блок; рис. 17.20), которая служит причиной дальней­ шего ухудшения оттока ВВ из глаза, а прогиб и деформация второй вызы­ вают ущемление волокон зрительно­ го нерва в деформированных каналь­ цах решетчатой пластинки склеры. Гемоциркуляторные нарушения можно разделить на первичные и вторичные. Первичные нарушения предшествуют повышению ВГД, вторичные возникают в результате действия повышенного ВГД на гемо­ динамику глаза. Среди причин возникновения ме­ таболических сдвигов выделяют по­ следствия гемоциркуляторных нару­ шений, приводящих к ишемии и ги­ поксии внутриглазных структур. К метаболическим нарушениям при глаукоме относят также псевдоэксфолиативную дистрофию, перекисное окисление липидов, нарушение обмена коллагена и гликозаминогликанов. Отрицательное влияние на метаболизм дренажной системы гла­ за оказывает возрастное снижение активности ресничной мышиы, со­ суды которой участвуют и в питании бессосудистого ТА. Разновидности ПОУГ. Выделяют 4 клинико-патогенетические формы ПОУГ: простую, эксфолиативную, пигментную и глаукому нормального давления. Эксфолиативная и пиг­ ментная формы занимают промежу­ точное положение между первичной и вторичной глаукомой. Простая ПОУГ. Как правило, по­ ражаются оба глаза, но на одном из них глаукома возникает раньше и протекает в более тяжелой форме. Клиническая симптоматика вклю­ чает ухудшение оттока ВВ из глаза, повышение ВГД и увеличение ампли­ туды суточных колебаний офталь­ мотонуса, медленно нарастающее ухудшение зрительных функций по глаукоматозному типу, постепенное развитие атрофии и экскавации ДЗН. Из дополнительных симпто­ мов часто наблюдаются дистрофи­ ческие изменения в пигментном эпителии и строме радужки, сни­ жение прозрачности и увеличение экзогенной пигментации ТА. В связи с отсутствием субъективной симптоматики больные часто обра­ щаются к врачу только в поздних стадиях болезни. scanned Эксфолиативная открытоугольная глаукома (ЭОУГ) — разновидность ПОУГ, возникает при эксфолиативном синдроме, который проявляется отложением амилоидоподобного фибриллярного материала на задней поверхности ресничного тела, ра­ дужки и передней поверхности хру­ сталика. При биомикроскопии экс­ фолиации обнаруживают на хруста­ лике, по краю зрачка, иногда на зад­ ней поверхности роговицы и в УПК. Обычно поражаются оба глаза, но в 25 % случаев глаукома бывает одно­ сторонней. По сравнению с простой ПОУГ для ЭОУГ характерны боль­ шая выраженность дистрофических изменений радужки, более высокие ВГД и скорость прогрессирования болезни. Пигментная глаукома (ПГ) разви­ вается у лиц с синдромом пигмент­ ной дисперсии, который характери­ зуется прогрессирующей депигмен­ тацией нейроэпителиального слоя радужки и отложением пигментных гранул в структурах переднего сег­ мента глаза, в том числе в трабеку­ лярном фильтре. Депигментация вы­ звана трением между пигментным эпителием радужки и цинновыми связками в анатомически предраспо­ ложенных глазах. Трение возникает при колебаниях размера зрачка. Час­ тота ПГ составляет 1—1,5 % всех случаев глаукомы. Заболевают лица молодого и среднего возраста, а у по­ жилых возможно спонтанное улуч­ шение, обусловленное возрастным утолщением хрусталика и исчезнове­ нием контакта между пигментным эпителием радужки и цинновыми связками. Больные жалуются на ра­ дужные круги вокруг источников света из-за обильного отложения пигментной пыли на задней поверх­ ности роговицы. При трансиллюми­ нации видны радиально располо­ женные полосы депигментации ра­ дужки. Глаукома нормального давления (ГНД). Этот термин объединяет раз­ нородные заболевания, для которых характерны типичные для глаукомы изменения поля зрения, атрофия зри­ тельного нерва с экскавацией, ВГД в пределах нормальных значений, от­ крытый УПК. При ГНД нередко на­ блюдаются глубокая экскавация ДЗН, микрогеморрагии на диске и около него, выраженная перипапиллярная p-зона. В большинстве случа­ ев заболевание можно рассматривать как вариант ПОУГ с крайне низкой толерантностью зрительного нерва к ВГД. К ГНД могут привести низкий уровень давления цереброспиналь­ ной жидкости в ретробульбарном от­ деле зрительного нерва, а также ост­ рые нарушения гемодинамики (гемодинамические кризы, снижение артериального давления в ночное время, сосудистые спазмы) и хрони­ ческие нарушения микроциркуля­ ции крови в ДЗН (венозная дисциркуляция, микротромбозы). Лечение ГНД заключается в снижении ВГД до 12—15 мм рт.ст. и проведении курсовой терапии для улучшения кровообращения и обменных про­ цессов в глазу и ДЗН. Неглаукомная офтальмогипертен­ зия (НОГ). Все случаи неглаукомного повышения ВГД можно разделить па три группы: псевдогипертензия глаза; эссенциальная НОГ; симпто­ матическая глазная гипертензия. У части здоровых людей ВГД выходит за пределы статистических нормативов, повышенный офтальмотонус — это индивидуальная норма. К псевдогилертензии следует отнести также кратковременное повышение ВГД вследствие волнения при приближе­ нии к глазу тонометра, увеличения артериального давления и тонуса экстраокулярных мышц. Эссенци­ альная НОГ возникает у лиц средне­ го или пожилого возраста как след­ ствие относительной или абсолют­ ной гиперсекреции ВВ. При этом на­ блюдается сочетание возрастного уменьшения легкости оттока ВВ с сохранением скорости ее продукции. Симптоматическая гипертензия яв­ ляется одним из симптомов какого- либо общего или местного заболева­ ния. Временное повышение ВГД мо­ жет быть вызвано воспалительными процессами, болевым раздражением глаза, отравлением сангвинарином, тетраэтилсвинцом, фурфуролом, продолжительным приемом корти­ костероидов, эндокринными и диэнцефальными нарушениями. Эссен­ циальная и симптоматическая оф­ тальмогипертензия в части случаев может перейти в глаукому, поэтому ее относят к факторам риска. Дифференциальная диагностика НОГ и ПОУГ. НОГ характеризуется умеренным повышением ВГД, удовле­ творительным состоянием оттока ВВ из глаза, отсутствием изменений в поле зрения и ДЗН, стабильным или регрессирующим течением. Для ПОУГ характерны нарушения оттока ВВ из глаза, дистрофические изменения в ра­ дужке, асимметрия в состоянии пар­ ных глаз, глаукоматозные изменения поля зрения и ДЗН, прогрессирование всех нарушений при недостаточно эф­ фективном лечении. 17.1.4.3. Первичная закрытоугольная глаукома Заболеваемость населения РФ первичной закрытоугольной глауко­ мой (ПЗУГ) в 2—3 раза ниже, чем ПОУГ. Женщины болеют чаще, чем мужчины. ПЗУГ относится к возрас­ тным заболеваниям: обычно разви- ' вается в пожилом возрасте. Выделяют три этиологических фактора: анатомическое предраспо­ ложение, возрастные изменения в глазу и функциональный фактор, не­ посредственно обусловливающий за­ крытие УПК. Анатомическое пред­ расположение к заболеванию вклю­ чает небольшие размеры глазного яблока, гиперметропическую реф­ ракцию, мелкую переднюю камеру, узкий УПК, крупный хрусталик, а также увеличение его толщины в связи с набуханием, деструкцию и увеличение объема стекловидного Рис. 17.21. Функциональный зрачковый блок и блокада угла передней камеры кор­ нем радужки (схема). тела. К функциональным факторам относятся расширение зрачка в глазу с узким УПК, повышение продукции ВВ, увеличение кровенаполнения внутриглазных сосудов. Основным звеном в патогенезе ПЗУГ является закрытие УПК кор­ нем радужки. Описаны следующие механизмы такой блокады. • В результате плотного прилегания края зрачка к хрусталику В В скап­ ливается в задней камере глаза, что приводит к выпячиванию кпе­ реди корня радужки и блокаде УПК (рис. 17.21). • Прикорневая складка радужки, образующаяся при расширении зрачка, закрывает фильтрацион­ ную зону узкого УПК при отсутст­ вии зрачкового блока. • Смещение стекловидного тела кпереди в результате скопления жидкости в заднем сегменте глаза может привести к возникновению витреохрусталикового блока. При этом корень радужки придавлива­ ется хрусталиком к передней стен­ ке УПК (рис. 17.22). • В результате образования спаек (гониосинехий) и сращения корня 371 scamg^by К. А. А. радужки с передней стенкой УПК происходит его облитерация. Различают 4 клинико-патогенети­ ческие формы ПЗУГ: со зрачковым блоком (80 % больных); с плоской радужкой (10 96); с витреохрусталиковым блоком (1 %); с укорочением УПК ("ползучая" глаукома — 7 % больных). ПЗУГ со зрачковым блоком. Тече­ ние болезни волнообразное с при­ ступами и спокойными межприступными периодами. Различают острые и подострые приступы ПЗУГ. Острый приступ глаукомы. Боль­ ной жалуется на боли в глазу и над­ бровной дуге, затуманивание зрения и появление радужных кругов при взгляде на свет. При осмотре глаза отмечают расширение эписклераль­ ных сосудов, отек роговицы, мелкую переднюю камеру, выпяченную кпе­ реди радужку ("бомбаж" радужки), расширенный зрачок и закрытый УПК при гониоскопии. ВГД повы­ шается до 40—60 мм рт.ст. В резуль­ тате странгуляции части сосудов раз­ виваются явления очагового или сек­ торального некроза стромы радужки с последующим асептическим воспа­ Рис. 17.22. Скопление внутриглазной жидкости в заднем отделе глаза и витреохрусталиковый блок в переднем сегменте глазного яблока. лением, образованием задних синехий по краю зрачка, гониосинехий, деформацией и смещением зрачка. Спонтанное обратное развитие при­ ступа, наблюдаемое в части случаев, связано с подавлением секреции ВВ и ослаблением зрачкового блока вследствие атрофии радужки в зрач­ ковой зоне и деформации зрачка. Увеличивающееся количество го­ ниосинехий и повреждение ТА при повторных приступах приводит к развитию хронической ЗУГ с посто­ янно повышенным ВГД. Подострый приступ ПЗУГ протека­ ет в более легкой форме, если УПК закрывается не на всем протяжении или недостаточно плотно. Подострыми называют такие приступы, при которых не развивается странгуляция сосудов и не возникают некротические и воспалительные процессы в радужке. Больные жалуются на затуманивание зрения и появление радужных кругов при взгляде на свет. Болевой син­ дром выражен слабо При осмотре отмечается расширение эпискле­ ральных сосудов, легкий отек рого­ вицы и умеренное расширение зрач­ ка. После подострого приступа не происходит деформации зрачка, сег­ ментарной атрофии радужки, обра­ зования задних синехий и гониоси­ нехий. Течение ПЗУГ со зрачковым блоком. Глаукома начинается с острого или подострого приступа. В ранней ста­ дии заболевания ВГД повышается только во время приступов, в межприступные периоды оно в пределах нормы. После повторных приступов развивается хроническая глаукома, течение которой имеет много общего с течением ПОУГ: повышение ВГД отмечается постоянно, развиваются характерные для глаукомы измене­ ния поля зрения и ДЗН. ПЗУГ с плоской радужкой характе­ ризуется тем, что приступы глауко­ мы возникают при отсутствии зрач­ кового блока. Передняя камера в та­ ких случаях средней глубины и пери­ 372 scanned by К. А. А. Рис. 17.23. Облитерация угла передней камеры (стрелки) при "ползучей" закрыто­ угольной глаукоме. ферия радужки не прогибается кпе­ реди. При гониоскопии в спокойном периоде обнаруживают узкий, часто щелевидный вход в бухту УПК. Ост­ рый или подострый приступ возни­ кает в результате блокады узкого УПК периферической складкой ра­ дужки при расширении зрачка под влиянием мидриатиков, эмоцио­ нального возбуждения, пребывания в темноте. ПЗУГ с витреохрусталиковым бло­ ком. Эта редкая форма глаукомы воз­ никает в анатомически предрасполо­ женных глазах (уменьшенный раз­ мер глазного яблока, крупный хру­ сталик, массивное ресничное тело) вследствие скопления жидкости в заднем отделе глаза. Иридохрусталиковая диафрагма смещается кпереди и блокирует УПК (см. рис. 17.22). При этом хрусталик может ущелияться в кольце ресничного тела. Клиническая картина характерна для острого при­ ступа глаукомы. Обращает на себя внимание плотное прилегание ра­ дужки по всей ее поверхности к хру­ сталику и очень мелкая, щелевидная передняя камера. Обычное лечение этой формы ПЗУГ неэффективно, 373 scanned by К. А. А. поэтому она получила название "зло­ качественная глаукома". ПЗУГ с укорочением УПК ("ползу­ чая" глаукома). При этой форме глаукомы происходит постепенное сращение корня радужки с передней стенкой УПК, которое начинается от вершины угла и затем распространя­ ется кпереди (рис. 17.23). Заболева­ ние часто протекает незаметно, но у отдельных больных возникают подострые приступы глаукомы. Причины возникновения и прогрессирования "ползучей" глаукомы не установ­ лены. 17.1.4.4. Вторичная глаукома Вторичная глаукома характеризу­ ется большим разнообразием этио­ логических факторов, патогенетиче­ ских механизмов и клинических проявлений. Ниже приведены наи­ более частые причины возникнове­ ния и клинические формы вторич­ ной глаукомы Воспалительная глаукома возника­ ет в процессе воспаления или после его окончания при кератитах, реци- Рис. 17.24. Новообразованные сосуды на радужке (рубеоз радужки) при неова­ скулярной глаукоме. дивирующих эписклеритах, склери­ тах и увеитах. Болезнь протекает по типу хронической ОУГ при распро­ страненном поражении дренажной системы глаза или ЗУГ в случае об­ разования задних синехий, гониосинехий, сращения и заращения зрачка. Факогенная глаукома. Различают три вида факогенной глаукомы: факотопическую, факоморфическую и факолитическую. Фокотопическая глаукома связа­ на с вывихом хрусталика в стекло­ видное тело или переднюю камеру глаза. В последнем случае заболева­ ние протекает по типу закрыто­ угольной глаукомы и удаление хру­ сталика является обязательной процедурой. Факоморфическая глаукома возни­ кает вследствие набухания хрусталиковых волокон при незрелой возраст­ ной или травматической катаракте. Объем хрусталика увеличивается, возникает относительный зрачковый блок. В глазах с узким УПК развива­ ется острый или подострый приступ вторичной закрытоугольной глауко­ мы. Экстракция катаракты (с пред­ варительным медикаментозным сни­ жением ВГД) может привести к пол­ ному излечению больного от глау­ комы. Факолитическая глаукома развива­ ется в глазах с перезрелой катарак­ той. Крупные белковые молекулы выходят из хрусталика через изме­ ненную переднюю капсулу и вместе с макрофагами забивают трабекуляр­ ный фильтр. Клинически заболева­ ние напоминает острый приступ глаукомы с выраженным болевым синдромом, гиперемией глазного яб­ лока и высоким ВГД. Лечение за­ ключается в экстракции катаракты. Сосудистая глаукома проявляется в двух клинико-патогенетических формах: неоваскулярной и флебогипертензивной. Неоваскулярная глаукома возника­ ет как осложнение гипоксических заболеваний сетчатки, особенно час­ то пролиферативной диабетической ретинопатии и ишемической формы окклюзии ЦВС. При этом образую­ щиеся в сетчатке (в зонах гипоксии) вазоформативные факторы путем диффузии поступают в стекловидное тело и через зрачок в переднюю ка­ меру глаза. Новообразованные сосу­ ды, возникающие сначала у зрачко­ вого края радужки, затем по ее пе­ редней поверхности распространя­ ются на структуры УПК (рис. 17.24). В результате рубцового сокращения новообразованной фиброваскуляр­ ной ткани наступает частичная или полная облитерация УПК. Клиниче­ ская картина неоваскулярной глау­ комы, кроме рубеоза радужки, не­ редко включает болевой синдром, расширение сосудов эписклеры, отек роговицы и внутриглазные кровоиз­ лияния (гифема, гемофтальм, гемор­ рагии в сетчатке). Флебогипертензивная глаукома воз­ никает в результате стойкого повы­ шения давления в эписклеральных венах глаза. В клинической картине болезни обращает на себя внимание выраженное расширение и извитость эписклеральных вен, заполнение кровью склерального синуса. Эта 374 scanned by К. А. А. форма глаукомы может развиться при синдроме Стерджа—Вебера— Краббе, каротидно-кавернозном со­ устье, отечном эндокринном экзоф­ тальме, новообразованиях орбиты, медиастинальном синдроме и идиопатической гипертензии эпискле­ ральных вен. Дистрофическая глаукома. В эту группу вторичной глаукомы отнесе­ ны те формы вторичной глаукомы, в происхождении которых решающую роль играют заболевания дистрофи­ ческого характера. Иридокорнеальный эндотелиальный синдром проявляется неполноценно­ стью заднего эпителия роговицы, ат­ рофией радужки, образованием тон­ кой мембраны, состоящей из клеток заднего эпителия роговицы и десцеметоподобной оболочки, на структу­ рах УПК и передней поверхности ра­ дужки. Рубцовое сокращение мем­ браны приводит к частичной облите­ рации УПК, деформации и смеще­ нию зрачка, вывороту пигментного листка в зрачковой зоне, растяже­ нию радужки и образованию в ней щелей и отверстий. ВГД повышается вследствие нарушения оттока ВВ из глаза. Обычно поражается только один глаз. В группу дистрофических глауком относят также стойкое повышение ВГД при отслойке сетчатки, первич­ ном системном амилоидозе и обшир­ ных внутриглазных кровоизлияниях (гемолитическая глаукома). Травматическая глаукома может быть вызвана механическим, хими­ ческим и радиационным поврежде­ нием глаза. Причины повышения ВГД неодинаковы в разных случаях: внутриглазные геморрагии (гифема, гемофтальм), травматическая рецес­ сия УПК, блокада дренажной систе­ мы глаза сместившимся хрусталиком или продуктами его распада, химиче­ ское или радиационное повреждение эпи- и интрасклеральных сосудов, последствия травматического увеита. Глаукома возникает в различные сроки после травмы, иногда через 375 scanned by К. А. А. несколько лет, как, например, при травматической рецессии УПК. Послеоперационная глаукома. Ос­ ложнением операции на глазном яб­ локе и орбите может быть временное и постоянное повышение ВГД. Наи­ более часто причиной развития по­ слеоперационной глаукомы служат экстракция катаракты (афакическая глаукома), кератопластика, опера­ ции, выполняемые при отслойке сет­ чатки. Послеоперационная глаукома может быть как открыто-, так и за­ крытоугольной. В отдельных случаях возможно возникновение вторичной злокачественной глаукомы (с витреохрусталиковым блоком). Неопластическая глаукома возни­ кает как осложнение внутриглазных или орбитальных новообразований. Наиболее частой причиной неопла­ стической глаукомы служат меланобластомы, реже — метастатиче­ ские опухоли, ретинобластомы, медуллоэпителиомы. Повышение ВГД обусловлено блокадой УПК опухо­ лью, отложением продуктов распада опухолевой ткани в трабекулярном фильтре, образованием гониосинехий. Глаукома может возникнуть и при неопластических поражениях орбиты как последствие повышения давления в орбитальных, внугриглазных и эписклеральных венах или прямого давления на глазное яблоко содержимого орбиты. 17.1.5. Диагностика глаукомы Ранняя диагностика глаукомы, особенно ПОУГ, возможна только после полного обследования паци­ ента. При возникновении подозре­ ния на глаукому и отсутствии явных изменений поля зрения и ДЗН суще­ ственную роль в диагностике играют факторы риска. К ним относятся не­ благополучная наследственность по глаукоме среди прямых родственни­ ков обследуемого, низкий коэффи­ циент легкости оттока, устанавли­ ваемый при тонографии (С < 0,15), дистрофические изменения радуж­ ки, особенно ее пигментного листка, выраженная пигментация структур УПК, эксфолиации в переднем сег­ менте глаза, вертикально-овальная форма физиологической экскавации ДЗН и ее большие размеры, подры­ тый край экскавации, выраженное сужение неврального кольца в одном из секторов ДЗН. Наиболее полное представление об уровне и устойчивости ВГД по­ зволяет получить суточная тономет­ рия. Типы суточных кривых офталь­ мотонуса индивидуально варьируют. Чаше максимальные значения ВГД отмечаются в утренние часы (6—8 ч), а минимальные — в вечернее или ночное время. В редких случаях мак­ симальные значения ВГД регистри­ руют в дневное или вечернее время. Для определения характера и ампли­ туды суточной кривой ВГД его изме­ ряют 2—4 раза в сутки в течение 3— 4 дней. Суточные колебания офталь­ мотонуса более 5—6 мм рт.ст. часто наблюдаются при глаукоме и крайне редко в здоровых глазах. Характер­ ные для глаукомы изменения глаз­ ного дна заключаются в увеличении экскавации ДЗН, сужении невраль­ ного кольца, смещении централь­ ных сосудов сетчатки в носовую сторону, появлении перипапиллярной хориоретинальной атрофии и дефектов в слое нервных волокон сетчатки. Размер экскавации определяют как отношение се диаметра к диаметру ДЗН в горизонтальном, вертикаль­ ном или косом меридианах (Э/Д). В здоровых глазах это отношение редко превышает 0,5. Большой раз­ мер экскавации ДЗН позволяет запо­ дозрить глаукому. Следует различать границы экска­ вации и побледнения ДЗН. Часто обе границы совпадают, но могут и су­ щественно различаться. В последнем случае зона побледнения меньше зо­ ны экскавации. Если зона побледне­ ния больше экскавации, то это сви­ детельствует об атрофии зрительного 376 нерва неглаукомного происхожде­ ния. В части случаев расширению экс­ кавации предшествует западение ви­ сочной половины ДЗН относительно сетчатки. При значительной выра­ женности западения образуется блюдцеобразная экскавация с блед­ ным более глубоким западением в центре и розовой плоской экскава­ цией по периферии. Для глаукомы характерна асим­ метрия в размерах экскавации в пар­ ных глазах. У здоровых людей разни­ ца в величине Э/Д больше 0,2 бывает редко, преимущественно при анизометропии. Увеличение экскавации в вертикальном направлении (книзу или кверху) — важный, хотя и необя­ зательный, признак ГОН. Обнаруже­ ние серых точек (отверстий в решет­ чатой пластинке склеры) на дне экс­ кавации в верхнем или нижнем по­ люсе свидетельствует о ГОН. Экскавация с выемкой в верхнем или нижнем сегменте ДЗН особенно характерна для глаукомы нормаль­ ного давления. Расширение экскава­ ции сочетается с неравномерным су­ жением неврального кольца. Локаль­ ное сужение кольца, особенно в нижнеили верхнетемпоральном сегменте, — один из симптомов ГОН. Нужно иметь в виду, что в здо­ ровых глазах именно в этих сегмен­ тах невральное кольцо имеет наи­ большую ширину. Сужение невраль­ ного кольца по височному радиусу при хорошей его сохранности в ниж­ не- и верхнетемпоральных сегментах не имеет диагностического значе­ ния. Важным диагностическим призна­ ком является глубокая экскавация ДЗН с крутым или подрытым краем. Такой тип экскавации значительно, чаще наблюдается в глазах с ГОН, чем в отсутствие глаукомы. Расслаивающие мелкие геморра­ гии в ДЗН могут быть обнаружены при ГОН, особенно часто при глау­ коме с нормальным давлением. Их появление предшествует образова­ нию дефектов в поле зрения. Гемор­ рагии сохраняются от 1 до 12 нед. ГОН часто сочетается с перипапиллярной хориоретинальной атро­ фией (p-зона, глаукомное гало), бо­ лее выраженной там, где наблюдают­ ся сужение неврального кольца и ло­ кальный дефект в слое нервных во­ локон сетчатки. Диагностическое значение имеет локальная потеря дуговых аксонов, которая при офтальмоскопии в бескрасном свете проявляется как щеле­ видный или клиновидный дефект в слое нервных волокон сетчатки в верхнем или нижнем темпоральном сегменте. Большое значение для ранней ди­ агностики ГОН имеют обнаружение парацентральных скотом (особенно дуговой скотомы) в зоне Бьеррума (10—20° от точки фиксации), появле­ ние носовой ступеньки на одной или нескольких изоптерах, их сужение с носовой стороны, увеличение слепо­ го пятна, увеличение длительности сенсомоторной реакции, повышение порогов восприятия на цвета, осо­ бенно синий. Значительно реже в ранней стадии болезни выявляют секторальный дефект в височном от­ деле поля зрения. Для ранней диагностики глаукомы разработаны нагрузочные и разгру­ зочные тесты, основанные на опре­ делении изменений ВГД или разме­ ров слепого пятна под влиянием тем­ ноты, лекарственных средств, рас­ ширения зрачка, изменения положе­ ния тела, водной или компрессион­ ной нагрузки. Диагностические пробы сыграли важную роль в изуче­ нии патофизиологических механиз­ мов глаукомы. Однако большинство таких тестов недостаточно инфор­ мативно, некоторые небезопасны или для их проведения необходимы специальные устройства, которые не производят серийно. Заслуживает внимания пилокарпиновая диагно­ стическая проба. Снижение ВГД на 3 мм рт.ст. или больше через 1 —1,5 ч после инстилляции 1—2 % раствора 377 scanned by К. А. А. пилокарпина наблюдается практиче­ ски у всех больных глаукомой и очень редко у здоровых лиц. В неясных случаях больной оста­ ется под диспансерным наблюдени­ ем с диагнозом "подозрение на глау­ кому" в течение продолжительного периода времени. Вопрос о назначе­ нии офтальмогипотензивных средств решает врач индивидуально в каж­ дом конкретном случае. 17.1.6. Лечение глаукомы Лечение глаукомы включает гипо­ тензивную фармакотерапию и хи­ рургию, а также коррекцию гемодинамических и метаболических нару­ шений с помощью медикаментозных и физиотерапевтических средств. К современным офтальмогипотензивным средствам относятся мисти­ ки, адреноагонисты (адреналин и а2адреностимуляторы), р-адреноблокаторы, ингибиторы карбоангидразы, некоторые простаглапдины, сред­ ства, оказывающие осмотическое действие. Механизм их влияния на ВГД связан или с улучшением оттока ВВ из глаза (миотики, адреналин, латанопрост), или с уменьшением секреции внутриглазной жидкости (а2-адреноагонисты, р-адреноблокаторы, ингибиторы карбоангидра­ зы). Миотики делят на холиномиметические и антихолинэстеразные. Пер­ вые действуют аналогично ацетилхолину, вторые блокируют или разру­ шают холинэстеразу. Миотики вы­ зывают сокращение сфинктера зрач­ ка и ресничной мышцы, способству­ ют расширению кровеносных сосу­ дов и увеличению их проницаемости. Суживая зрачок и оттягивая складку радужки от УПК, миотики улучшают доступ ВВ к дренажной системе гла­ за. Одновременно вследствие сокра­ щения ресничной мышцы растяги­ вается трабекулярная диафрагма, уменьшается блокада шлеммова ка­ нала и улучшается отток ВВ из глаза. Местные побочные эффекты — спазм аккомодации, возникновение псевдомиопии, чрезмерный посто­ янный миоз из-за фиброзного пере­ рождения сфинктера зрачка, ухудше­ ние темновой адаптации, иногда по­ явление задних синехий. Антихолинэстеразные миотики в настоящее время не применяют для лечения глаукомы из-за их катарактогенного действия и большей выраженности других побочных эффектов. Из холиномиметиков для сниже­ ния ВГД используют пилокарпин, карбохолин и ацеклидин. Пилокар­ пина гидрохлорид выпускают в виде глазных капель 1 %, 2 % и 4 % кон­ центрации и глазных лекарственных пленок. При хронической глаукоме однократная инстилляция пилокар­ пина вызывает снижение ВГД на 3— 8 мм рт.ст. на срок от 4 до 8 ч. В слу­ чае добавления в раствор пилокарпи­ на препаратов метилцеллюлозы или поливинилового спирта продолжи­ тельность его действия увеличивает­ ся в среднем на 1 ч. Инстилляцию пилокарпина производят 2—4 раза в день, а при остром приступе глауко­ мы 8—10 раз в 1-е сутки. Карбохолин (1,5 % и 3 % раствор) оказывает при­ мерно такое же по выраженности ги­ потензивного эффекта и по его про­ должительности действие, как 1 % и 2 % раствор пилокарпина. Однако карбохолин вызывает более выра­ женное раздражение глаза, чем пи­ локарпин, и хуже переносится боль­ ными. Ацеклидин (2 %, 3 % и 5 % водный раствор) применяют в виде глазных капель 3—6 раз в день. Из адреностимуляторов в клиниче­ ской практике используют дипивалат адреналина (дипивефрин) и а2адреноагонист (клонидин, клофелин). Дипивалат адреналина (дипивеф­ рин) — препарат преадреналина — обладает липофильностью и прони­ кает в глаз в 17 раз быстрее, чем ад­ реналин. В роговице дипивалил эпинефрин гидролизуется в эпинефрин. В концентрации 0,1 % этот препарат дает такой же гипотензивный эф­ фект, как и 1 % раствор адреналина. Снижение ВГД обусловлено улучше­ нием оттока ВВ из глаза. Побочные эффекты слабовыраженные. Дипи­ вефрин вызывает расширение зрач­ ка, поэтому противопоказан при за­ крытоугольной глаукоме. Клонидин (клофелин) — глазные ка­ пли 0,125 %, 0,25 % и 0,5 % концен­ трации. При однократной инстилля­ ции препарат вызывает уменьшение продукции В В на 20—30 %, продол­ жительность гипотензивного дейст­ вия около 8 ч. Часть больных жалу­ ются на жжение в глазу и сухость во рту. При продолжительном примене­ нии клонидина возможно развитие аллергического или хронического конъюнктивита. Клонидин легко проходит через гематоэнцефалический барьер, вызывая у чувствитель­ ных больных снижение артериально­ го давления, брадикардию, сонли­ вость, слабость. При появлении вы­ раженных местных или общих по­ бочных эффектов клонидин следует отменить. Р-Адреноблокаторы играют веду­ щую роль в лечении глаукомы. Их делят на неселективные, блокирую­ щие и р,-, и р2-адренорецепторы, и селективные, выключающие в ос­ новном только р,-рецепторы. Тимолола малеаш (тимоптик, офтан-тимолол, арутимол и др.) — глазные капли 0,25 % и 0,5 % кон­ центрации — относится к неселек­ тивным р-адреноблокаторам. При однократном применении тимолола ВГД снижается на 6—12 мм рт.ст. Ги­ потензивный эффект сохраняется более 12 ч. Тимолол применяют 2 раза вдень. Он, как правило, хорошо переносится больными, не вызывает выраженного раздражения конъюнк­ тивы, не оказывает влияния на ши­ рину зрачка, рефракцию глаза и ак­ комодацию. Местные побочные ре­ акции при лечении тимололом на-' блюдаются редко. Они заключаются в уменьшении продукции слезной жидкости, появлении поверхностно­ 378 го точечного кератита, иногда аллер­ гического конъюнктивита. Тимолол противопоказан при бронхиальной астме, выраженной брадикардии и нарушениях сердечной проводимо­ сти. Тимоптик-депо — глазные капли тимолола малеата длительного дей­ ствия в концентрации 0,25 % и 0,5 % — оказывает такое же гипотен­ зивное действие, как и водные рас­ творы этого препарата, но продол­ жительность его более 24 ч. Инстил­ ляции производят 1 раз в сутки. В ре­ зультате больной получает вдвое меньшую дозу тимолола и соответст­ венно возникает меньше побочных реакций. Проксодолол — оригинальный оте­ чественный а- и р-адреноблокатор. Препарат, применяемый в виде 1 % и 2 % глазных капель 2 раза в день, оказывает выраженное гипотензив­ ное действие на ВГД. Побочные эф­ фекты и противопоказания такие же, как и при использовании тимолола. Бетаксалола гидрохлорид (бетоптик) — селективный р,-адреноблокатор. Гипотензивное действие бе­ таксалола несколько менее выражен­ ное, чем у тимолола, но его можно назначать с осторожностью и боль­ ным бронхиальной астмой и с други­ ми бронхообструктивными пораже­ ниями. Остальные противопоказа­ ния такие же, как и для тимолола. Глазные капли бетаксалола в кон­ центрации 0,5 % применяют 2—3 раза в день. Получены данные, сви­ детельствующие о том, что бетоптик не только снижает ВГД, но и оказы­ вает нейропротективное действие. Ингибиторы карбоангидразы по­ давляют ее активность, уменьшают секрецию ВВ на 30—40 % и снижают ВГД. Гипотензивный эффект сохра­ няется 6—8 ч. Наиболее эффектив­ ными препаратами этой группы яв­ ляются ацетазоламид и дорзоламида гидрохлорид. Ацетазоламид (диамокс, диакарб) выпускают в ввде таблеток, содержа­ щих 0,25 г активного вещества. Пре­ 379 scanned by К. А. А. парат принимают внутрь по 0,125— 0,25 г 2—4 раза в день. Показаниями служат острые и подострые присту­ пы глаукомы, реактивный синдром, хроническая глаукома при недоста­ точной эффективности других гипо­ тензивных средств, включая хирур­ гические. У части больных развива­ ются побочные реакции: парестезии в конечностях, преходящая миопия, отсутствие аппетита, тошнота, сла­ бость, уретральные колики, лейкопе­ ния. При своевременной отмене ацетазоламида эти явления проходят без последствий. При лечении ацетазоламидом необходимо назначать пре­ параты, содержащие калий. Дорзоламида гидрохлорид (трусопт) — 2 % глазные капли, оказы­ вающие такое же действие, как и ацетазоламид. Препарат применяют 3 раза в день, а в комбинации с тимололом — 2 раза. При лечении трусоптом отмечены побочные реакции: жжение и зуд в глазах, слезотечение, затуманивание зрения, конъюнкти­ вит, блефарит, горечь во рту, тошно­ та, головная боль. Препарат можно назначать при всех формах глаукомы у взрослых. Латанопрост (ксалатан) - глазные капли 0,005 % концентрации — представляет собой синтетический аналог простагландина F2o. Латано­ прост оказывает выраженное и про­ должительное гипотензивное дейст­ вие, которое объясняют улучшением увеосклерального оттока В В из глаза. Препарат применяют 1 раз в день. При длительном лечении латанопро­ стом наблюдается усиление пигмен­ тации радужки, описаны также слу­ чаи появления симптомов увеита и отечной макулопатии, исчезающих после отмены препарата. Из комбинированных препаратов для лечения глаукомы используют следующие. Тимпило, фотил и фотил-форте включают 0,5 % раствор тимолола малеата и 2 % или 4 % раствор пило­ карпина. Показанием к их примене­ нию служит недостаточно выражен­ ный гипотензивный эффект каждого из компонентов в отдельности. Пре­ параты вводят 2 раза в день. Проксофилин содержит 2 % рас­ твор проксодолола и 0,25 % раствор клофелина. Препарат назначают при недостаточном гипотензивном дей­ ствии каждого из его компонентов в отдельности. Средства, оказывающие осмотиче­ ское действие. Препараты этой груп­ пы повышают осмотическое давле­ ние крови, оттягивают жидкость из всех структур глаза, главным образом из стекловидного тела. Осмотиче­ ское действие является основным в механизме снижения ВГД. Показа­ нием к применению препаратов этой группы служит острый приступ глау­ комы. Их используют также при под­ готовке к внутриглазным операциям. Осмотические средства следует при­ менять с осторожностью при заболе­ ваниях сердца, почек и печени. Глицерол назначают внутрь в виде 50 % раствора в дозе 1 — 1,5 г препа­ рата на 1 кг массы тела. При расчете дозы следует учитывать, что удель­ ный вес глицерина равен 1,25. Гипо­ тензивное действие достигает макси­ мальной выраженности через 1—2 ч после приема препарата и прекраща­ ется через 5—8 ч. Побочные явления — тошнота, иногда рвота, у больных са­ харным диабетом может усилиться гипергликемия. Маннитол — шестиатомный спирт — вводят внутривенно в виде 20 % раствора в дозе 2—2,5 г/кг со скоростью 10 мл/мин. ВГД снижает­ ся через 30—45 мин, продолжитель­ ность действия 2—4 ч. Препарат ма­ лотоксичен, по силе и длительности гипотензивного действия уступает глицеролу. Принципы фармакотерапии хрони­ ческой глаукомы. Гипотензивное лече­ ние глаукомы направлено на снижение ВГД до "целевого" уровня. Под этим термином понимают предположи­ тельный уровень индивидуального то­ лерантного ВГД. При этом принима­ ют во внимание возраст пациента, 380 величину системного артериального давления, стадию глаукомы и другие индивидуальные особенности. Вели­ чину "целевого" давления корриги­ руют в процессе динамического на­ блюдения за больным. Гипотензивную терапию начина­ ют после полного обследования больного с назначания одного из препаратов первого выбора, к кото­ рым относят р -адреноблокаторы, ксалатан и пилокарпин. При недоста­ точно выраженном гипотензивном эффекте первого препарата добавля­ ют второй. Наиболее часто приме­ няемая комбинация препаратов — тимолол (или бетаксалол) и пилокар­ пин. Вместо раздельной инстилля­ ции этих средств можно использо­ вать комбинированный препарат — фотил. Все остальные гипотензивные сред­ ства относятся к препаратам второ­ го, дополнительного, выбора или из-за их недостаточной изученности, или в связи с высокой стоимостью. Показа­ ниями к применению препаратов второго выбора служат противопока­ зания к назначению средств первого выбора, их плохая индивидуальная переносимость или недостаточная эффективность. Препараты второго выбора используют также при пе­ риодической смене лекарственных средств с целью предупреждения привыкания. Назначение более двух гипотен­ зивных препаратов оправдано только в тех случаях, когда антиглаукоматозная операция или не может быть произведена, или оказалась неэф­ фективной. Необходимо своевременно выяв­ лять феномены тахифилаксии и привыкания, заключающиеся в снижении эффективности лекарст­ венного средства. При тахифилак­ сии такое снижение эффективности наблюдается вскоре после назначе­ ния препарата, для привыкания ха­ рактерно медленное уменьшение эффекта при его длительном приме­ нении. Для уменьшения негативных послед­ ствий феномена привыкания целесооб­ разно ежегодно производить замену лекарственных препаратов па 2— 3 мес. Этого времени достаточно для восстановления чувствительности к ранее применявшемуся препарату. Следует также иметь в виду, что ка­ ждый гипотензивный препарат не только снижает ВГД, но и оказывает влияние на метаболические процес­ сы в глазу. Периодическая смена ле­ карственных средств способствует поддержанию нормального метабо­ лизма. Лечение острого и подострого при­ ступов глаукомы. Острый приступ глаукомы относится к состояниям, при которых требуется неотложная врачебная помощь. В течение 1-го часа производят инстилляции пилокарпина каждые 15 мин, затем каждый час (2—4 раза) и в последующем каждые 4 ч. Одно­ временно в пораженный глаз зака­ пывают какой-либо р-адреноблокатор. Внутрь больной принимает аце­ тазоламид и глицерол. Полезно по­ ставить 2—3 пиявки на висок. Если через 24 ч приступ не удалось купиро­ вать. показано оперативное вмеша­ тельство (иридэктомия). Операцию рекомендуется производить и при успешном медикаментозном лече­ нии острого приступа глаукомы, но в более поздние сроки. С профилакти­ ческой целью производят иридэктомию и па втором глазу. Лечение подострого приступа за­ висит от его выраженности. В легких случаях достаточно дополнительно произвести 3—4 инстилляции пило­ карпина, тимолола и принять ацета­ золамид. В последующем необходи­ мо выполнить иридэктомию. Особенно сложно купировать при­ ступ злокачественной глаукомы. Миотики в таких случаях противопо­ казаны, так как они расслабляют цинновы связки и способствуют воз­ никновению витреохрусталикового блока. Больным назначают мидриа­ тики циклоплегического действия scanned by К. А. А. 38! (1 % раствор атропина) 3—4 раза в день, тимолол 2 раза в день, внутрь диакарб и глицерол. Для устранения воспалительных явлений в глазу ис­ пользуют кортикостероиды. Если приступ удается купировать, то по­ степенно отменяют все препараты, кроме тимолола и атропина. Отмена атропина может привести к рецидиву приступа. В случае неэффективности лекарственного лечения производят операцию (удаление хрусталика, витрэктомию). Лазерная хирургия глаукомы. Ла­ зерная хирургия направлена прежде всего на устранение внутриглазных блоков на пути движения ВВ из зад­ ней камеры глаза в эписклеральные вены. С этой целью используют ла­ зеры различных типов, но наиболь­ шее распространение получили арго­ новые лазеры с длиной волны 488 и 514 нм. импульсные неодимовые ИАГ-лазеры с длиной волны 1060 нм, а также полупроводнико­ вые (диодные) лазеры с длиной вол­ ны 810 нм. Лазерная ириджтомия заключает­ ся в формировании небольшого от­ верстия в периферическом отделе радужки (рис. 17.25). Операция по­ казана при функциональном или ор­ ганическом блоке зрачка. Она при­ водит к выравниванию давления в задней и передней камерах глаза и открытию УПК. С профилактиче­ ской целью операцию производят во всех случаях закрытоугольной глау­ комы и при открытоугольной глау­ коме с узким УПК. Лазерная трабекулоппастика со­ стоит в нанесении серии прижига­ ний на внутреннюю поверхность тра­ бекулярной диафрагмы (рис. 17.26), в результате чего улучшается ее про­ ницаемость Л'1Я В В и снижается опасность блокады шлеммова кана­ ла. Показанием к операции служит ПОУГ, не поддающаяся компенса­ ции с помощью лекарственных средств. Другие операции. С помощью лазе­ ров Moiyr быть произведены и другие Рис. 17.25. Колобома радужки после ла­ зерной иридэктомии. оперативные вмешательства, в част­ ности фистулизирующие и циклоде­ структивные, а также операции, на­ правленные на коррекцию микрохи­ рургических "ножевых" операций. Микрохирургия глаукомы. Микро­ хирургические операции производят с помощью операционного микро­ скопа и специальных микроинстру­ ментов Существует большое разно­ образие оперативных вмешательств, которые можно разделить на 4 ос­ новные группы. Операции, улучшающие циркуляцию ВВ внутри глаза, — иридэктомия (устранение зрачкового блока) и иридоциклоретракция (расширение УПК). Показанием к выполнению этих операций служит первичная или вторичная закрытоугольная глау­ кома. Фистулизирующие операции позво­ ляют создать новый путь оттока ВВ из передней камеры в подконъюнктивальное пространство, откуда жид­ кость всасывается в окружающие со­ суды. Наиболее распространенная операция этого типа — трабекулэктомия — представлена на рис. 17.27. Фистулизирующая операция может быть произведена при хронической глаукоме, как открыто-, так и закры­ тоугольной. Непроникающие фильтрующие опе­ рации (НФО) основаны на субсклеральном иссечении наружной стенки склерального синуса (синусотомия) в сочетании с растяжением трабеку­ лярной стенки с помощью микро­ прижиганий (рис. 17.28). По одной из модификаций операции (непер­ форирующая глубокая склерэктомия) глубокую пластинку лимбо­ склеральной ткани иссекают не только над шлеммовым каналом, но и кпереди от него до десцеметовой оболочки. Эффективность НФО по­ вышается при использовании анти­ метаболитов в процессе операции или после нее. Уменьшение выра­ женности гипотензивного эффекта НФО в послеоперационном периоде служит показанием к выполнению лазерной перфорации трабекуляр­ ной диафрагмы в зоне операции Циклодеструктивные операции ос­ нованы на повреждении и после­ дующей атрофии части отростков ресничной мышцы, что приводит к уменьшению продукции ВВ Из мо­ дификаций этой операции наиболь­ шее распространение получила цик­ локриодеструкция. В процессе вы- Рис. 17.26. Положение коагулятов на трабекуле после лазерной трабекулопластики. 382 scanned by К. А. А. Рис. 17.27. Трабекулэктомия. а — приготовление лоскутов конъюнктивы и склеры; б — разрез глубокой лимбальной пла­ стинки и введение пузырька воздуха в переднюю камеру; в, г — иссечение участка глубокой пластинки; д — лоскуты склеры и конъюнктивы фиксированы швами. полнения операции наносят не­ сколько криоаппликаций на склеру в зоне расположения цилиарной ко­ роны (рис. 17.29). При достаточной интенсивности и продолжительно­ Рис. 17.28. Субсклеральная синусотомия с трабекулоспазисом. а — приготовлен склераль­ ный лоскут, иссечена на­ ружная стенка шлеммова канала; б — нанесенные на склеру коагуляты вызвали растяжение внутренней (трабекулярной) стенки ка­ нала. scanned by К. А. А. сти криовоздействия можно добить­ ся значительного снижения ВГД. Протяженность зоны воздействия не должна превышать 180—200° для исключения гипотензии и атрофии Рис. 17.29. Положение криоаппликаций в лимбосклеральной зоне при транс­ склеральной циклодеструкции. глазного яблока. В последнее время все большее распространение полу­ чает транссклеральная диодлазерная циклокоагуляция, отличающаяся большей безопасностью и высокой эффективностью. Циклодеструк­ тивные операции показаны при да­ леко зашедшей глаукоме, как до­ полнительное вмешательство при неудачном исходе или неполном эффекте ранее произведенной фис­ тул изирующей операции и при тер­ минальной глаукоме с болевым син­ дромом. Хирургия рефрактерной глаукомы Основной причиной неудачных ис­ ходов фильтрующих операций слу­ жит фиброзное перерождение вновь созданных путей оттока. Особенно трудно получить устойчивые резуль­ таты при "рефрактерной" (от англ. re­ fractory — упрямый, упорный) глау­ коме. В эту группу включают неоваскулярную, афакическую и юноше­ скую глаукому, а также первичную и вторичную глаукому у больных, по­ ступивших в больницу на повторную операцию. В таких случаях при вы­ полнении повторного вмешательства используют цитостатики (фторурацил, митомицин) или дренажи, кото­ рые соединяют переднюю камеру глаза с подконъюнктивальным про­ странством. Показания к хирургическому лече­ нию глаукомы. Лечение хронической глаукомы обычно начинают с прове­ дения консервативной терапии При ее недостаточной эффективности показано оперативное вмешательст­ во. В понятие "недостаточная эффек­ тивность" включают повышенное ВГД, прогрессирующее ухудшение состояния поля зрения или ДЗН при офтальмотонусе в зоне верхней гра­ ницы нормы. Операция показана также в тех случаях, когда больной по тем или иным причинам неакку­ ратно выполняет назначения врача либо не может систематически про­ верять ВГД, а также состояние ДЗН и зрительных функций. Вместе с тем хирургическое лечение может быть методом выбора сразу после установ­ ления диагноза при условии инфор­ мированного согласия пациента. По­ казания к хирургическому лечению острой глаукомы изложены выше. С целью коррекции гемодинамических и метаболических нарушений проводят общее и местное лекарст­ венное лечение, физиотерапию, вы­ полняют оперативные вмешательст­ ва на сосудах и зрительном нерве. В комплекс лекарственных средств включают вазодилататоры, антиагреганты, ангио- и нейропротекторы, антиоксиданты, витамины и другие препараты, оказывающие положи­ тельное влияние на гемоциркуляиию и обменные процессы. Физиотера­ пия включает электросгимуляцию сетчатки и зрительного нерва, лече­ ние переменным магнитным полем, низкоэнергетическое лазерное облу­ чение световоспринимающего аппа­ рата глаза. Лечение проводят курса­ ми, продолжительность которых, а также подбор процедур и лекарст­ венных средств индивидуальны в ка­ ждом конкретном случае. Диспансеризация. Диспансериза­ ция больных глаукомой включает следующие основные мероприятия: периодические осмотры населения, 384 scanned by К. А. А. входящего в группы риска, с целью раннего выявления глаукомы; систе­ матическое наблюдение за состояни­ ем больных глаукомой и их рацио­ нальное лечение; обучение больных методам самоконтроля и правильно­ му выполнению лечебных назна­ чений. Текущую работу по диспансериза­ ции больных глаукомой выполняют офтальмологи поликлиник. Кон­ сультативную помощь оказывают в специализированных глаукомных кабинетах или консультативно-диаг­ ностических центрах. Роль стацио­ нара в системе диспансерного обслу­ живания заключается в оказании вы­ сококвалифицированной помощи (в основном хирургической) больным глаукомой. При выборе рационального лече­ ния больного большое внимание уделяют сохранению удовлетвори­ тельного качества жизни пациента. Ухудшение этого показателя обу­ словлено прежде всего установлени­ ем диагноза неизлечимой болезни, опасностью полной потери зрения. Неблагоприятное влияние на само­ чувствие больного оказывает необхо­ димость постоянно принимать ле­ карственные препараты в определен­ ные часы и связанные с этим допол­ нительные расходы, а также увели­ чивающиеся по мере прогрессирова­ ния глаукомы дефекты зрения и ог­ раничения в профессиональной дея­ тельности и повседневной жизни. Качество жизни больного в значи­ тельной степени зависит от проду­ манной информированности паци­ ента и его семьи и рациональных ле­ чебных рекомендаций с учетом осо­ бенностей состояния больного и его профессиональных, семейных и фи­ нансовых возможностей. Режим труда и жизни. Режим труда и жизни имеет большое значение для поддержания удовлетворительного качества жизни больного глаукомой. Количество ограничений, которым подвергается больной, не должно быть большим. Отстранение от рабо­ 385 ты и изменение привычного образа жизни плохо переносят люди пожи­ лого возраста. Пациенту спедует рекомендовать заниматься каким-либо трудом — интеллектуальным или умеренным физическим. Работать можно столь­ ко, сколько позволяет общее состоя­ ние. Ограничения касаются только тяжелых физических нагрузок, рабо­ ты с большим нервным напряжени­ ем и при наклонном положении го­ ловы в течение продолжительного периода времени, а также в горячих цехах. Известно, что умеренная физиче­ ская нагрузка способствует сниже­ нию ВГД, улучшению общего со­ стояния, самочувствия и настроения больных с хроническими заболева­ ниями, поэтому им следует рекомен­ довать легкие физические упражне­ ния и прогулки на свежем воздухе. Питание больных глаукомой должно быть обычным, но с учетом возраста и сопутствующих заболева­ ний. Чай, кофе и напитки, содержа­ щие кофеин, а также сухое вино в не­ больших дозах допустимы. Следует избегать одномоментного приема большого количества жидкости. Без­ условно, должно быть исключено ку­ рение. Противопоказаны тугие воротнич­ ки, туго затянутые галстуки и все, что затрудняет кровообращение в об­ ласти головы. При предъявлении больными жалоб на плохой сон и беспокойство можно рекомендовать прием легких снотворных и седатив­ ных препаратов в течение ограни­ ченного периода времени. 17.2. Гипотензия глаза Гипотензия глаза (ГГ) возникает как последствие других заболева­ ний глаз или всего организма. При этом истинное ВГД снижается до 7—8 мм рт.ст. и ниже. Непосред­ ственными причинами гипотен­ зии являются повышенный отток В В из глаза или нарушение ее сек­ реции. Особенно часто ГГ наблю­ дается после антиглаукоматозных операций и проникающих ране­ ний с образованием фистулы. Ги­ посекреция ВВ связана с пораже­ нием цилиарного тела: воспалени­ ем, дегенерацией, атрофией или отслоением от склеры. К времен­ ному угнетению секреции ВВ мо­ жет привести тупая травма глаза. Причинами возникновения ГГ могут быть ацидоз, нарушение осмо­ тического равновесия между плаз­ мой крови и тканями, значительное снижение артериального давления. Этим объясняется развитие ГГ при диабетической и уремической коме, коллаптоидных состояниях. В случае постепенно развиваю­ щейся и слабовыраженной гипотен­ зии функции глаза сохраняются. Значительно выраженная и особенно остро возникающая гипотензия при­ водит к резкому расширению сосу­ дов, венозному стазу, повышению проницаемости капилляров. В ре­ зультате этого создаются условия для развития гипоксии, ацидоза, микротромбозов, плазмоидная жидкость пропитывает ткани, усиливая в них дистрофические процессы. Клиническими проявлениями ост­ рой ГГ могут быть отек и помутнение роговицы, помутнение стекловидного тела, ретинальная макулопатия, обра­ зование складок сетчатки, отек ДЗН с последующей его атрофией. Глазное яблоко уменьшается в размерах (суб­ атрофия глаза), а в тяжелых случаях вследствие развития рубцовых про­ цессов сморщивается, достигая раз­ меров горошины (атрофия глаза). Лечение гипотензии направлено на устранение основных причин ее воз­ никновения. Оно заключается в за­ крытии фистулы, вскрытии цилиохориоидального пространства, если там скапливается жидкость, лечении вос­ палительных и дистрофических про­ цессов в сосудистой оболочке глаза. scanned by К. А. А. Вопросы для самоконтроля 1. Дайте определение понятия "глауко­ ма". 2. Назовите основные этапы патогенеза глаукомы. 3. Какую роль играет ВГД в физиологии глаза? 4. Дайте определение "истинного” и "то­ нометрического" ВГД. 5. Назовите нормативы истинного и то­ нометрического ВГД для тонометра Маклакова массой 10 г. 6 Как изменяется ВГД в течение суток? 7. Назовите особенности циркуляции ВВ в глазу. 8. Из каких структур состоит дренажная система глаза? 9. Какие гидродинамические показате­ ли определяют уровень ВГД? 10. Дайте определение понятий "головка зрительного нерва" и "диск зритель­ ного нерва". 11. Каковы основные причины возник­ новения и развития ГОН? 12. Назовите офтальмоскопические сим­ птомы ГОН. 13. Какие начальные изменения поля зрения характерны для глаукомы? 14. Какова последовательность измене­ ний поля зрения у больных глауко­ мой? 15. Как классифицируют глаукому на ос­ новные типы, по состоянию УПК и по стадии заболевания? 16. Какой метод лечения врожденной глаукомы (лекарственный или хирур­ гический) является основным? 17. Какие факторы риска способствуют развитию ПОУГ? 18. Глаукома нормального давления: клиника и лечение. > 19. Каковы клинические проявления острого и подострого приступов глау­ комы? 20. Фармакотерапия глаукомы: назо­ вите офтальмогипотензивные средства и показания к их приме­ нению. 21. Лечение острого и подострого при­ ступов глаукомы. 22. Какие принципы лежат в основе мик­ рохирургических операций при глау­ коме? 23. Назовите основные причины разви­ тия гипотензии глаза. 24. Каковы методы лечения офтальмоги­ потензии? Гл а ва 18 ГЛАЗОДВИГАТЕЛЬНЫЙ АППАРАТ Глаз должен выучиться видеть, как язык говорить. Д. Дидро Глазодвигательный аппарат — сложный сенсомоторный меха­ низм, физиологическое значение которого определяется двумя его главными функциями: двигатель­ ной (моторной) и сенсорной (чув­ ствительной). Двигательная функция глазодви­ гательного аппарата обеспечивает наведение обоих глаз, их зрительных осей и центральных ямок сетчаток на объект фиксации, сенсорная — слия­ ние двух монокулярных (правого и левого) изображений в единый зри­ тельный образ. Иннервация глазодвигательных мышц черепными нервами обуслов­ ливает тесную связь неврологиче­ ской и глазной патологии, вследст­ вие чего необходим комплексный подход к диагностике. 18.1. Анатомо-физиологические особенности Движения глазного яблока осуще­ ствляются с помощью шести глазо­ двигательных мышц: четырех пря­ мых — наружной и внутренней (т. rectus externum, m.rectus internum), верхней и нижней (m.rectus superior, m.rectus inferior) и двух косых — верхней и нижней (m.obliguus superi­ or, m.obliguus inferior). Все пряные и верхняя косая мышца начинаются у сухожильного кольца, расположенного вокруг канала зри­ тельного нерва у вершины орбиты и сращенного с ее надкостницей (рис. 18.1). Прямые мышцы в виде лент направляются кпереди парал­ 387 scanp^jjty К. А. А. лельно соответствующим стенкам орбиты, образуя так называемую мы­ шечную воронку. У экватора глаза они прободают тенонову капсулу (влагалище глазного яблока) и, не доходя до лимба, вплетаются в по­ верхностные слои склеры. Тенонова капсула снабжает мышцы фасциаль­ ным покрытием, которое отсутствует в проксимальном отделе у того мес­ та, где начинаются мышцы. Верхняя косая мышца берет начало у сухожильного кольца между верхней и внутренней прямыми мышцами и идет кпереди к хрящевому блоку, на­ ходящемуся в верхневнутреннем углу орбиты у ее края. У блока мышца пре­ вращается в сухожилие и, пройдя че­ рез блок, поворачивает кзади и кна­ ружи. Располагаясь под верхней пря­ мой мышцей, она прикрепляется к склере кнаружи от вертикального ме­ ридиана глаза. Две трети всей длины верхней косой мышцы находятся ме­ жду вершиной орбиты и блоком, а од­ на треть — между блоком и местом прикрепления к глазному яблоку. Эта часть верхней косой мышцы и опре­ деляет направление движения глазно­ го яблока при ее сокращении. В отличие от упомянутых пяти мышц нижняя косая мышца начина­ ется у нижневнутреннего края орби­ ты (в зоне входа слезно-носового ка­ нала), идет кзади кнаружи между стенкой орбиты и нижней прямой мышцей в сторону наружной прямой мышцы и веерообразно прикрепля­ ется под ней к склере в задненаруж­ ном отделе глазного яблока, на уров­ не горизонтального меридиана глаза. От фасциальной оболочки глазо­ двигательных мышц и теноновой Рис. 18.1. Мышцы глаза [Брошевский Т. И , Бочка­ рева А. А., 1983]. капсулы идут многочисленные тяжи к стенкам орбиты. Фасциально-мышечный аппарат обеспечивает фиксированное поло­ жение глазного яблока, придает плавность его движениям. Иннервацию мышц глаза осущест­ вляют три черепных нерва: • глазодвигательный нерв — п. осиlomotorius (III пара) — иннервиру­ ет внутреннюю, верхнюю и ниж­ нюю прямые мышцы, а также нижнюю косую; • блоковый нерв — n. trochlearis (IV пара) — верхнюю косую мышцу; • отводящий нерв — n. abducens (VI пара) — наружную прямую мышцу. Все эти нервы проходят в глазницу через верхнюю глазничную щель. Глазодвигательный нерв после входа в орбиту делится на две ветви. Верхняя ветвь иннервирует верхнюю прямую мышцу и мышцу, подни­ мающую верхнее веко, нижняя — внутреннюю и нижнюю прямые мышцы, а также нижнюю косую. Ядро глазодвигательного нерва и находящееся позади него и рядом с ним ядро блокового нерва (обеспе­ чивает работу косых мышц) располо­ жены на дне сильвиева водопровода (водопровод мозга). Ядро отводяще­ го нерва (обеспечивает работу на­ ружной прямой мышцы) находится в варолиевом мосту подо дном ромбо­ видной ямки. Прямые глазодвигательные мыш­ цы прикрепляются к склере на рас­ стоянии 5—7 мм от лимба, косые мышцы — на расстоянии 16— 19 мм. Ширина сухожилий у места при­ крепления мышц колеблется от 6—7 до 8—10 мм. Из прямых мышц наи­ более широкое сухожилие у внутрен­ ней прямой мышцы, которая играет основную роль в осуществлении функции сведения зрительных осей (конвергенция). Линия прикрепления сухожилий внутренней и наружной мышц, т. е. их мышечная плоскость, совпадает с плоскостью горизонтального мери­ диана глаза и концентрична лимбу. Это обусловливает горизонтальные движения глаз, их приведение, пово­ рот к носу — аддукцию при сокраще­ 388 scanned by К. А. А. нии внутренней прямой мышцы и отведение, поворот к виску — абдук­ цию при сокращении наружной пря­ мой мышцы. Таким образом, эти мышцы по характеру действия явля­ ются антагонистами. Верхняя и нижняя прямые и косые мышцы осуществляют в основном вертикальные движения глаза. Линия прикрепления верхней и нижней пря­ мых мышц располагается несколько косо, их височный конец находится дальше от лимба, чем носовой. Вслед­ ствие этого мышечная плоскость этих мышц не совпадает с плоскостью вер­ тикального меридиана глаза и образу­ ет с ним угол, равный в среднем 20° и открытый к виску. Такое прикрепление обеспечивает поворот глазного яблока при дейст­ вии этих мышц не только кверху (при сокращении верхней прямой мышцы) или книзу (при сокращении нижней прямой), но одномоментно и кнутри, т. е. аддукцию. Косые мышцы образуют с плоско­ стью вертикального меридиана угол около 60°, открытый к носу. Это обу­ словливает сложный механизм их действия: верхняя косая мышца опускает глаз и производит его отве­ дение (абдукцию), нижняя косая мышца является поднимателем и также абдуктором. Помимо горизонтальных и верти­ кальных движений, указанные че­ тыре глазодвигательные мышцы вертикального действия осуществ­ ляют торсионные движения глаз по часовой стрелке или против нее. При этом верхний конец вертикаль­ ного меридиана глаза отклоняется к носу (инторзии) или к виску (эксторзии). Таким образом, глазодвигатель­ ные мышцы обеспечивают следую­ щие движения глаза: • приведение (аддукцию), т. е. дви­ жение его в сторону носа; эту функцию выполняет внутренняя прямая мышца, дополнительно — верхняя и нижняя прямые мышцы; их называют аддукто­ рами; • отведение (абдукцию), т. е. движе­ ние глаза в сторону виска; эту функцию выполняет наружная прямая мышца, дополнительно — верхняя и нижняя косые; их назы­ вают абдукторами; • движение вверх — при действии верхней прямой и нижней косой мышц; их называют поднимателями; • движение вниз — при действии нижней прямой и верхней косой мышц; их называют опускателями. Сложные взаимодействия глазо­ двигательных мышц проявляются в том, что при движениях в одних на­ правлениях они действуют как синергисты (например, частичные ад­ дукторы — верхняя и нижняя пря­ мые мышцы, в других — как антаго­ нисты (верхняя прямая — подниматель, нижняя прямая — опускатель). Глазодвигательные мышцы обес­ печивают два типа содружественных движений обоих глаз: • односторонние движения (в одну и ту же сторону — вправо, влево, вверх, вниз) — так называемые верзионные движения; • противоположные движения (в разные стороны) — вергентные, например к носу — конвергенция (сведение зрительных осей) или к виску — дивергенция (разведение зрительных осей), когда один глаз поворачивается вправо, другой — влево. Вергентные и верзионные движе­ ния могут совершаться также в вер­ тикальном и косом направлениях. Описанные выше функции глазо­ двигательных мышц характеризуют моторную деятельность глазодвига­ тельного аппарата, сенсорная же проявляется в функции бинокуляр­ ного зрения. Бинокулярное зрение, т. е. зрение двумя глазами, когда предмет вос­ принимается как единый образ, воз­ 389 scanned by К. А. А. можно только при четких содружест­ венных движениях глазных яблок. Глазные мышцы обеспечивают уста­ новку двух глаз на объект фиксации так, чтобы его изображение попада­ ло на идентичные точки сетчаток обоих глаз. Только в этом случае воз­ никает одиночное восприятие объек­ та фиксации. Идентичными, или корреспондирующими, являются центральные ямки и точки сетчаток, удаленные на одинаковое расстоя­ ние от центральных ямок в одном и том же меридиане. Точки же сетча­ ток, отстоящие на разные расстоя­ ния от центральных ямок, называют­ ся диспаратными, несоответствую­ щими (неидентичными). Они не об­ ладают врожденным свойством оди­ ночного восприятия. При попадании изображения объекта фиксации на неидентичные точки сетчатки возни­ кает двоение, или диплопия (греч. diplos — двойной, opos — глаз), — весьма мучительное состояние. Это происходит, например, при косогла­ зии, когда одна из зрительных осей смещена в ту или другую сторону от общей точки фиксации. Два глаза расположены в одной фронтальной плоскости на некото­ ром расстоянии друг от друга, поэто­ му в каждом из них формируются не вполне одинаковые изображения предметов, находящихся спереди и сзади объекта фиксации. Вследствие этого неизбежно возникает двоение, называемое физиологическим. Оно нейтрализуется в центральном отде­ ле зрительного анализатора, но слу­ жит условным сигналом для воспри­ ятия третьего пространственного из­ мерения, т. е. глубины. Такое смещение изображений пред­ метов (ближе и дальше расположен­ ных отточки фиксации) вправо и вле­ во от желтого пятна на сетчатках обо­ их глаз создает так называемую попе­ речную диспарацию (смещение) изо­ бражений и попадание (проекцию) их на диспаратные участки (неидентич­ ные точки), что и вызывает двоение, в том числе физиологическое. Поперечная диспарация — перви­ чный фактор глубинного воспри­ ятия. Есть вторичные, вспомогатель­ ные, факторы, помогающие в оценке третьего пространственного измере­ ния. Это — линейная перспектива, величина объектов, расположение светотеней, что помогает воспри­ ятию глубины, особенно при нали­ чии одного глаза, когда поперечная диспарация исключается. С понятием бинокулярного зре­ ния связаны такие термины, как фу­ зия (психофизиологический акт сли­ яния монокулярных изображений), фузионные резервы, обеспечивающие бинокулярное слияние при опреде­ ленной степени сведения (конвер­ генции) и разведения (дивергенции) зрительных осей. 18.2. Патология глазодвигательного аппарата Нарушения функции глазодвига­ тельного аппарата могут проявляться в неправильном положении глаз (ко­ соглазие), ограничении или отсутст­ вии их движений (парезы, параличи глазодвигательных мышц), наруше­ нии фиксационной способности глаз (нистагм). Косоглазие не только является косметическим недостатком, но и сопровождается выраженным рас­ стройством монокулярных и биноку­ лярных зрительных функций, глу­ бинного зрения, диплопией; оно за­ трудняет зрительную деятельность и ограничивает профессиональные возможности человека. Нистагм часто приводит к слабовидению и инвалидности по зрению. 18.2.1. Косоглазие Косоглазие (strabismus, heterotropia) — отклонение одного глаза от обшей точки фиксации, сопрово­ ждающееся нарушением биноку­ лярного зрения. Это заболевание 390 проявляется не только формирова­ нием косметического дефекта, но и нарушением как монокулярных, так и бинокулярных зрительных функ­ ций. Косоглазие полиэтиологично. При­ чиной его развития могут быть аме­ тропия (гиперметропия, миопия, ас­ тигматизм), анизометропия (разная рефракция двух глаз), неравномер­ ность тонуса глазодвигательных мышц, нарушение их функции, забо­ левания, приводящие к слепоте или значительному снижению зрения од­ ного глаза, врожденные пороки ме­ ханизма бинокулярного зрения. Все эти факторы оказывают влияние на еще не сформировавшийся и недос­ таточно устойчивый механизм бино­ кулярной фиксации у детей и в слу­ чае воздействия неблагоприятных факторов (инфекционные заболева­ ния, стрессы, зрительное утомление) могут привести к возникновению ко­ соглазия. Различают два вида косоглазия — содружественное и паралитическое, которые различаются как по патоге­ незу, так и по клинической картине. От истинного косоглазия следует отличать скрытое и мнимое косо­ глазие. 18.2.1.1. Скрытое косоглазие, или гетерофория Идеальное мышечное равновесие обоих глаз называют ортофорией (от греч. ortos — прямой, правильный). В этом случае даже при разобщении глаз (например, посредством при­ крывания) сохраняются их симмет­ ричное положение и бинокулярное зрение. У большинства же (70—80 %) здо­ ровых людей наблюдается гетеро­ фория (от греч. heteros — другой), или скрытое косоглазие. При гете­ рофории отсутствует идеальное рав­ новесие функций глазодвигатель­ ных мышц, однако симметричное положение глаз сохраняется благо­ 391 scanned by К. А. А. даря бинокулярному слиянию зри­ тельных образов обоих глаз. Гетерофория может быть обуслов­ лена анатомическими или нервными факторами (особенностями строе­ ния глазницы, тонусом глазодвига­ тельных мышц и др.). Диагностика гетерофории основана на исключе­ нии условий для бинокулярного зрения. Простым способом определения гетерофории является проба с при­ крыванием. Обследуемый фиксирует какой-либо предмет (конец каранда­ ша, палец исследователя) двумя гла­ зами, затем один его глаз врач при­ крывает рукой. При наличии гетеро­ фории прикрытый глаз отклонится в сторону действия превалирующей мышцы: кнутри (при эзофории) или кнаружи (при экзофории). Если руку убрать, этот глаз из-за стремления к бинокулярному слиянию (исклю­ ченному при прикрывании рукой) совершит установочное движение к исходной позиции. В случае ортофории симметричное положение глаз сохранится. При гетерофории лечения не тре­ буется, лишь при ее значительной выраженности могут возникать би­ нокулярная декомпенсация и асте­ нопия (боли в области глаз, надбро­ вья). В этих случаях назначают об­ легчающие зрение очки (сфериче­ ские или призматические). 18.2.1.2. Мнимое косоглазие У большинства людей имеется не­ большой угол (3—4°) между оптиче­ ской осью, проходящей через центр роговицы и узловую точку глаза, и зрительной осью, идущей от цен­ тральной ямки желтого пятна к объ­ екту фиксации, — так называемый угол гамма (у). В отдельных случаях этот угол достигает 7—8° и более. При обследовании таких пациентов световой рефлекс от офтальмоскопа на роговице смещен от ее центра к носу или к виску, в результате чего создается впечатление косоглазия. Правильный диагноз можно устано­ вить после определения бинокуляр­ ного зрения: при мнимом косоглазии бинокулярное зрение имеется и ле­ чения не требуется. 18.2.1.3. Содружественное косоглазие Содружественное косоглазие — патология, наблюдающаяся преиму­ щественно в детском возрасте, наи­ более часто развивающаяся форма глазодвигательных нарушений, кото­ рая, помимо отклонения глаза от об­ щей точки фиксации, характеризует­ ся нарушением бинокулярного зре­ ния. Его выявляют у 1,5—2,5 % де­ тей. При содружественном косогла­ зии функции глазодвигательных мышц сохраняются, при этом один глаз будет фиксирующим, другой — косящим. В зависимости от направления от­ клонения косящего глаза различают сходящееся косоглазие (эзотропия), расходящееся (экзотропия), верти­ кальное косоглазие при отклонении одного глаза вверх или вниз (гипери гипотропия). При торзионных сме­ щениях глаза (наклон его вертикаль­ ного меридиана в сторону носа или виска) говорят о циклотропии (экси инциклотропия). Возможно также комбинированное косоглазие. Из всех видов содружественного косоглазия чаще всего наблюдаются сходящееся (70—80 % случаев) и рас­ ходящееся (15—20 %). Вертикальные и торзионные отклонения отмечают­ ся, как правило, при паретическом и паралитическом косоглазии. По характеру отклонения глаза различают одностороннее, т. е. монолатеральное, косоглазие, когда по­ стоянно косит один глаз, и альтерни­ рующее, при котором попеременно косит то один, то другой глаз. В зависимости от степени участия аккомодации в возникновении косо­ глазия различают аккомодационное, 392 частично-аккомодационное и неакко­ модационное косоглазие. Импульс к аккомодации повышен при гиперме­ тропии и снижен при миопии. В норме существует определенная связь между аккомодацией и конвер­ генцией и эти функции осуществля­ ются одновременно. При косоглазии их соотношения нарушаются. Повы­ шенный импульс к аккомодации при гиперметропии, наиболее часто на­ блюдающийся в детском возрасте, усиливает стимул к конвергенции и обусловливает высокую частоту схо­ дящегося косоглазия. Аккомодационное косоглазие (бо­ лее 15 % больных) характеризуется тем, что девиация (отклонение глаза) устраняется при оптической коррек­ ции аметропии, т. е. постоянном но­ шении очков. При этом достаточно часто восстанавливается бинокуляр­ ное зрение и больные не нуждаются в хирургическом лечении. В случае неаккомодационного косоглазия но­ шение очков не устраняет девиацию и лечение должно обязательно вклю­ чать оперативное вмешательство. При частично-аккомодационном ко­ соглазии ношение очков уменьшает, но полностью не устраняет де­ виацию. Косоглазие может быть также по­ стоянным или периодическим, когда наличие девиации чередуется с сим­ метричным положением глаз. Содружественное косоглазие со­ провождается следующими сенсор­ ными нарушениями: снижением ост­ роты зрения, эксцентричной фикса­ цией, функциональной скотомой, диплопией, асимметричным биноку­ лярным зрением (анормальной кор­ респонденцией сетчаток), наруше­ нием глубинного зрения. Одним из наиболее часто возни­ кающих сенсорных нарушений при монолатеральном косоглазии явля­ ется амблиопия, т. е. функциональ­ ное снижение зрения глаза вследст вие его бездействия, неупотребления. По степени снижения остроты зрения, согласно классификации Рис. 18.2. Топография зри­ тельной фиксации. Э. С. Аветисова, выделяют амблиопию низкой степени — при остроте зрения косящего глаза 0,8—0,4, сред­ ней — 0,3—0,2, высокой — 0,1— 0,05, очень высокой — 0,04 и ниже. Амблиопия высокой степени обыч­ но сопровождается нарушением зрительной фиксации косяшего глаза. В норме фиксация является фовеальной (рис. 18.2). Нецентраль­ ная фиксация может быть парафовеальной, макулярной, парамакулярной, околодисковой (перифе­ рической), при этом изображение попадает на эксцентричный уча­ сток сетчатки. По механизму возникновения амблиопия может быть дисбинокулярной, т. е. возникающей вследствие нарушения бинокулярного зрения, что наблюдается при косоглазии, когда участие отклоненного глаза в зри­ тельном акте значительно снижает­ ся, или рефракционной, которая явля­ ется следствием несвоевременного назначения и непостоянного ноше­ ния очков при аметропиях, создаю­ щих нечеткое изображение на глаз­ ном дне. При наличии некорригированной анизометропии возникает анизометропическая амблиопия. Рефракци­ онная амблиопия может быть доста­ точно успешно преодолена посред­ ством рациональной и постоянной 393 scanned by К. А. А. оптической коррекции (очки, кон­ тактные линзы). Помутнение глазных сред (врож­ денная катаракта, бельмо) может по­ служить причиной обскурационной амблиопии, трудно поддающейся ле­ чению, для устранения которой тре­ буется своевременное оперативное вмешательство (например, экстрак­ ция врожденной катаракты, пересад­ ка роговицы). Амблиопия может быть одно- и двусторонней. При амблиопии снижается также цветовая и контрастная чувствитель­ ность. При появлении косоглазия неми­ нуемо возникает двоение, так как изображение в косящем глазу попа­ дает на диспаратный участок сетчат­ ки, однако благодаря адаптацион­ ным механизмам зрительно-нервная система приспосабливается к асим­ метричному положению глаз и воз­ никает функциональное подавление, торможение, или "нейтрализация" [по терминологии JI. И. Сергиевско­ го (1951)], изображения в косящем глазу. Клинически это выражается в возникновении функциональной скотомы. В отличие от истинных скотом, наблюдающихся при орга­ нических поражениях органа зрения, функциональная скотома при косо­ глазии существует лишь в том слу­ чае, если оба глаза открыты, и исче- i | зает при монокулярной фиксации (когда другой глаз прикрыт). Функ­ циональная скотома является фор­ мой сенсорной адаптации, избавля­ ющий от двоения, которая наблюда­ ется у большинства больных с содру­ жественным косоглазием. При монолатеральном косоглазии наличие постоянной скотомы в ко­ сящем глазу приводит к стойкому снижению зрения. В случае альтер­ нирующего косоглазия скотома про­ является поочередно то в правом, то в левом глазу в зависимости от того, какой глаз в данный момент косит, поэтому амблиопия не развивается. Одной из форм сенсорной адапта­ ции при содружественном косогла­ зии является так называемая анор­ мальная корреспонденция сетчаток, или асимметричное бинокулярное зре­ ние. Диплопия при этом исчезает благодаря возникновению так назы­ ваемой ложной макулы. Появляется новая функциональная связь между центральной ямкой фиксирующего глаза и участком сетчатки косящего глаза, на который попадает изобра­ жение вследствие девиации (откло­ нения глаза). Такая форма адаптации наблюдается чрезвычайно редко (у 5—7 % больных) и только при не­ больших углах косоглазия (микроде­ виациях), когда участок сетчатки от­ клоненного глаза органически и функционально мало отличается от центральной ямки. При больших уг­ лах косоглазия, когда изображение попадает на малочувствительный пе­ риферический участок сетчатки, ис­ ключается возможность его взаимо­ действия с высокофункциональной центральной ямкой фиксирующего глаза. Методы исследования. Оценка со­ стояния глазодвигательного аппара­ та предусматривает исследование как сенсорных (чувствительных), так и моторных (двигательных) функций. Исследование сенсорных функ­ ций включает определение биноку­ лярного зрения и степени его устой­ чивости, глубинного (или стереоско­ пического) зрения, его остроты, на­ личия или отсутствия бифовеального слияния, фузионных резервов, функ­ циональной скотомы подавления, характера диплопии. При исследовании моторных фун­ кций определяют подвижность глаз­ ных яблок, величину девиации, сте­ пень нарушения функций различных глазодвигательных мышц. При сборе анамнеза необходимо выяснить, в каком возрасте возникло косоглазие, предполагаемую причи­ ну его развития, наличие травм и пе­ ренесенных заболеваний, косил ли всегда один глаз или проявлялось по­ переменное отклонение обоих глаз, характер проводимого лечения, дли­ тельность ношения очков. Исследование остроты зрения сле­ дует проводить в очках и без них, а также при двух открытых глазах, что особенно важно при нистагме. Помимо общего офтальмологиче­ ского исследования, применяют спе­ циальные методы. Для определения характера косо­ глазия (монолатеральное, альтерни­ рующее) следует провести фиксаци­ онную пробу: прикрывают ладонью фиксирующий (например, правый) глаз обследуемого и просят его смот­ реть на конец карандаша или ручки офтальмоскопа. Когда отклоненный глаз (левый) начинает фиксировать объект, убирают ладонь и оставляют открытым правый глаз. Если левый глаз продолжает фиксировать конец карандаша, то, значит, у обследуемо­ го альтернирующее косоглазие, если же при двух открытых глазах левый глаз снова косит, то косоглазие мо­ нолатеральное. Вид косоглазия и величину девиа­ ции (угол косоглазия) определяют по направлению отклонения глаза (схо­ дящееся, расходящееся, вертикаль­ ное). Угол косоглазия можно определить по методу Гиршберга. Врач, прило­ жив ручной офтальмоскоп к своему глазу, просит больного смотреть в отверстие офтальмоскопа и наблю- Рис. 18.3. Положение светового рефлек­ са на роговине косящего глаза при оп­ ределении угла косоглазия по методу Г иршберга. дает за положением световых реф­ лексов на роговицах обоих глаз па­ циента с расстояния 35—40 см. О ве­ личине угла судят по смешению реф­ лекса от центра роговицы косящего глаза по отношению к зрачковому краю радужки и лимбу (рис. 18.3) при средней ширине зрачка 3— 3,5 мм. При сходящемся косоглазии ориентируются по наружному краю зрачка, а при расходящемся — но внутреннему. Подвижность глаз определяют при перемещении объекта фиксации, за которым следит глазами пациент, в восьми направлениях взора: вправо, влево, вверх, вниз, вверх — вправо, вверх — влево, вниз — вправо, вниз — влево. При содружественном косо­ глазии глаза совершают движения в достаточно полном объеме. При па­ ралитическом косоглазии целесооб­ разно применение специальных ме­ тодов — коордиметрии и спровоциро­ ванной диплопии (см. 18.2.3.2), по­ зволяющих выявить пораженную мышцу. При вертикальной девиации про­ водят определение угла косоглазия в боковых позициях — при аддукции и абдукции. Увеличение угла верти­ кального косоглазия при аддукции свидетельствует о поражении косых мышц, при абдукции — прямых мышц вертикального действия. При наличии амблиопии оценива­ ют состояние зрительной фиксации на монобиноскопе (рис. 18.4) — од­ ном из основных приборов, приме­ няемых для исследования и лечения косоглазия. Прибор сконструирован по типу стационарного офтальмо­ скопа Гулыитранда, позволяющего при фиксации головы ребенка осу­ ществлять исследование глазного дна, определять состояние зритель­ ной фиксации, проводить лечебные процедуры. Ребенок смотрит на ко­ нец фиксационного стержня (“иг­ Рис. 18.4. Определение зрительной фиксации на монобиноскопе. 395 scanned by К. А. А. Рис. 18.5. Занятия на синоптофоре [Брошевский Т. И., Бочкарева А. А., 1983]. лы") монобиноскопа, тень от которо­ го проецируется (на глазном дне) на участок фиксации (см. рис. 18.2). Методы исследования бинокуляр­ ных функций при косоглазии основа­ ны на принципе разделения полей зре­ ния правого и левого глаза (гаплоскопия), что позволяет выявить участие (или неучастие) косящего глаза в би­ нокулярном зрении. Гаплоскопия может быть механической, цветовой, растровой и др. Один из основных гаплоскопических приборов — синоптофор (рис. 18.5). Разделение полей зрения правого и левого глаза в этом прибо­ ре осуществляется механически, с ис­ пользованием двух (отдельных для каждого глаза) подвижных оптиче­ ских трубок, с помощью которых об­ следуемому предъявляют парные тест-объекты. Тест-объекты синоптофора (рис. 18.6) могут перемещаться (по горизонта­ ли, вертикали, торзионно, т. е. по часовой стрелке и против нее) и ус­ танавливаться в соответствии с уг­ лом косоглазия. Они различаются контрольными для каждого глаза элементами, что и позволяет при со­ вмещении парных (правого и лево­ го) рисунков судить о наличии или отсутствии бинокулярного слияния, т. е. фузии, а при его отсутствии — о наличии функциональной ското­ мы (когда исчезает деталь или весь рисунок перед косящим глазом). При наличии слияния определяют Рис. 18.6. Пример совме­ щения двух изображений на синаптофоре [ Брошев­ ский Т. И., Бочкарева А. А., 1983]. 396 scanned by К. А. А. Рис. 18.7. Четырехточечный цветотест для исследования бинокулярного зрения и красно-зеленые очки-фильтры. фузионные резервы путем сведения или разведения тест-объектов (оп­ тических трубок синоптофора) до момента двоения тест-объекта. При сведении трубок синоптофора опре­ деляют положительные фузионные резервы (резервы конвергенции), при разведении — отрицательные фузионные резервы (резервы девергенции). Наиболее значительны положи­ тельные фузионные резервы. При исследовании на синоптофоре с тес­ том № 2 ("кошки") у здоровых лиц они составляют 16 ± 8°, отрицатель­ ные — 5 + 2°, вертикальные — 2—4 призменные диоптрии (1—2°). Торзионные резервы составляют: инциклорезервы (при наклоне верти­ кального меридиана рисунка к но­ су) — 14 ± 2°, эксциклорезервы (при наклоне к виску) — 12 ± 2°. Фузионные резервы зависят от ус­ ловий исследования (при использо­ вании разных методов — синоптофо­ ра или призмы), размеров тесг-объектов, их ориентации (вертикальная или горизонтальная) и других факто­ ров, которые учитывают при опреде­ лении тактики лечения. Для исследования бинокулярного зрения в естественных и близких к ним условиях применяют методы, основанные на цветовом, поляроидном или растровом разделении по­ лей зрения. С этой целью использу­ ют, например, красные и зеленые светофильтры (красный — перед од­ ним, зеленый — перед другим гла­ зом), поляроидные фильтры с вер­ тикально и горизонтально ориенти­ рованными осями, растровые фильт­ ры взаимно перпендикулярной ори­ ентации для обоих глаз. Использо­ вание этих методов позволяют отве­ тить на вопрос о характере зрения у больного: бинокулярное, одновре­ менное (диплопия) или монокуляр­ ное. Цветовой четырехточечный цвето­ тест Белостоцкого — Фридмана име­ ет два зеленых (или синих) кружка, один красный и один белый кружок (рис. 18.7). Обследуемый смотрит че­ рез красно-зеленые очки: перед пра­ вым глазом стоит красный фильтр, 397 scanned by К. А. А. Рис. 18.8. Видимое пациентом расположение кружков четырехточечного цветотеста. Объяснение с тексте. перед левым — зеленый (или синий). Средний белый круг, видимый через красный и зеленый фильтры очков, будет восприниматься как зеленый или красный в зависимости от пре­ обладания правого или левого глаза (рис. 18.8). При монокулярном зре­ нии правого глаза (рис. 18.8, а) через красное стекло обследуемый видит только красные кружки (их два), при монокулярном зрении левого глаза (рис. 18.8, б) — только зеленые (их три). При одновременном зрении (рис. 18.8, в) он видит пять кружков: два красных и три зеленых, при би­ нокулярном (рис. 18.8, г, д) — четы­ ре кружка: два красных и два зеле­ ных. При использовании поляроидных или растровых фильтров (так назы­ ваемых очков Баголини), так же как и в цветовом приборе, имеются об­ щий объект для слияния и объекты, видимые только правым или только левым глазом. Методы исследования бинокуляр­ ного зрения различаются степенью разобщающего ("диссоциирующего") действия: оно более выражено в цве­ товом приборе, менее — в поляроидном тесте и в растровых очках, так как условия для зрения в них ближе к естественным. При пользовании растровыми оч­ ками видно все окружающее про­ странство, как в естественных усло­ виях (в отличие от зрения в цветовых красно-зеленых очках), а разобщаю­ щее действие растров проявляется лишь тонкими, взаимно перпенди­ кулярными световыми полосами, проходящими через общий круглый источник света — объект фиксации. Поэтому при исследовании разными методами у одного и того же больно­ го можно выявить одновременное зрение на четырехточечном тесте и бинокулярное — в растровых очках Баголини. Это необходимо помнить при оценке бинокулярного статуса и для определения лечебной тактики. Существуют различные глубин­ но-глазомерные приборы и стерео­ скопы, позволяющие определить остроту и пороги (в градусах или ли­ нейных величинах) глубинного и стереоскопического зрения. При этом обследуемый должен правиль­ но оценить или расположить предъ­ являемые тест-объекты, смещенные по глубине. По степени ошибки бу­ дет определена острота стереозре­ ния в угловых или линейных вели­ чинах. Расходящееся содружественное косоглазие — более благоприятная форма глазодвигательных наруше­ ний, чем сходящееся, оно реже со­ провождается амблиопией. Наруше­ ния бинокулярного зрения проявля­ ются при расходящемся косоглазии в более легкой форме, в основном вы­ является недостаточность конвер­ генции. Лечение. Конечная цель лечения содружественного косоглазия — вос­ становление бинокулярного зрения, поскольку только при этом условии восстанавливаются зрительные функ­ ции и устраняется асимметрия в по­ ложении глаз. С этой целью исполь­ зуют систему комплексного лечения содружественного косоглазия, кото­ рая включает: • оптическую коррекцию аметро­ пии (очки, контактные линзы); • плеоптическое лечение (плеопти­ ка — лечение амблиопии); • хирургическое лечение; • ортоптодиплоптическое лечение, направленное на восстановление бинокулярных функций (пред- и послеоперационное) и глубинного зрения. Оптическая коррекция. Оптиче­ ская коррекция аметропии способст­ вует восстановлению остроты зрения и нормализации соотношения акко­ модации и конвергенции. Это при­ водит к уменьшению или устране­ нию угла косоглазия и в конечном итоге способствует восстановлению бинокулярного зрения (при аккомо­ дационном косоглазии) или созда­ нию условий для этого. Коррекция аметропии показана при любых фор­ мах косоглазия. Очки следует назна­ чать для постоянного ношения под систематическим контролем остроты зрения (1 раз в 2—3 мес). Плеоптика. Плеоптика — система методов лечения амблиопии. Одним из традиционных и основ­ ных методов плеоптического лече­ ния является прямая окклюзия выключение здорового (фиксирую­ щего) глаза1. Она создает условия для фиксации предметов косящим гла­ зом, включая его в активную зри­ тельную деятельность и в значитель­ ном числе случаев, особенно при своевременном назначении, приво­ дит к восстановлению остроты зре­ ния косящего глаза. С этой целью используют специальные пластико­ вые окклюдоры, прикрепляемые к очковой оправе, или самодельные мягкие шторки (занавески), а также полупрозрачные (с разной степенью плотности) окклюдоры, так как для лечения амблиопии достаточно ис­ ключить лишь форменное зрение. 1 Окклюзия как метод лечения амблиопии была предложена в 1751 г. французским ис­ следователем Бюффоном. 399 По мере повышения остроты зрения амблиопичного глаза степень про­ зрачности окклюдора перед ведущим глазом можно увеличивать. Полу­ прозрачная окклюзия способствует также развитию бинокулярной коор­ динации обоих глаз. Режим окклю­ зии определяет врач. Окклюзию на­ значают на весь день (окклюдор сни­ мают на ночь), на несколько часов в день или через день в зависимости от степени снижения остроты зрения. Следует помнить, что прямая окк­ люзия может привести к нарушению функции и сокращению бинокуляр­ ных корковых нейронов, в результате чего ухудшается бинокулярное зре­ ние, поэтому используют тактику постепенного перехода к другим ме­ тодам лечения или использованию пенализации. Принцип пенализации (от франц. penalite — штраф, взыска­ ние) заключается в создании у боль­ ного искусственной анизометропии с помощью специальных временных очков. Поводом для разработки ме­ тода явилось наблюдение француз­ ских исследователей (Pfandi, Pouliquen и Quera), которые отметили, что амблиопия отсутствует при анизоме­ тропии на фоне миопии слабой сте­ пени одного глаза и эмметропии или слабой гиперметропии другого глаза. Пенализационные очки "штрафу­ ют" лучше видящий глаз. Их подби­ рают индивидуально, при этом ис­ кусственно создают анизометропию, например путем гиперкоррекции (на 3,0 дптр) лучшего глаза плюсо­ выми линзами, иногда в сочетании с его атропинизацией. В результате этого ведущий глаз становится мио­ пическим и ухудшается его зрение вдаль, амблиопичный же глаз под­ ключается к активной работе путем полной оптической коррекции. При этом в отличие от прямой окклюзии сохраняется возможность зрения дву­ мя глазами, поэтому пенализация более физиологична, но она эффек­ тивнее в более раннем возрасте — 3—5 лет. В комплексе с окклюзией или от­ дельно применяют методы световой стимуляции амблиопичного глаза: метод локального "слепящего" раз­ дражения центральной ямки сетчат­ ки светом, разработанный Э. С. Аве­ тисовым, метод последовательных зрительных образов по Кюпперсу, засветы парацентрального участка сетчатки (участка эксцентричной фиксации) по методу Бангертера. Эти методы обеспечивают расторма­ живающий эффект и снимают фено­ мен подавления с центральной зоны сетчатки. Метод выбирают в зависимости от возраста ребенка, особенностей его поведения и интеллекта, состояния зрительной фиксации. Для лечения по методу Аветисова, которое можно сочетать с прямой окклюзией, используют различные источники яркости: световод, лазер­ ный засвет. Продолжительность про­ цедуры несколько минут, поэтому она может быть применена у детей младшего возраста. Метод последовательных образов Кюпперса основан на их возбужде­ нии путем засвета глазного дна при одновременном затемнении цен­ тральной ямки круглым тест-о&ьектом. Последовательные зрительные образы после засвета наблюдаются на белом экране, и их образование стимулируют прерывистым освеще­ нием экрана. При использовании этого метода предъявляют более вы­ сокие требования к интеллекту па­ циента, чем при лечении по методу Аветисова. Лечение указанными методами, а также с применением общего засве­ та, засвета через красный фильтр и других их разновидностей осуществ­ ляют на монобиноскопе. Прибор по­ зволяет при фиксации головы ребен­ ка проводить исследование глазного дна, зрительной фиксации, плеоптическое и диплоптическое лечение под контролем офтальмоскопии. Все перечисленные выше методы необходимо использовать в сочета­ scanned by К. А. А. нии с активными бытовыми зритель­ ными тренировками (рисование, иг­ ра с мелкими деталями типа "Мозаи­ ка", "Лего" и др.). Лазерное излучение используют при плеоптическом лечении в виде отраженного лазерного света, так на­ зываемых спеклов, путем наблюде­ ния лазерной "зернистости", оказы­ вающей стимулирующее действие на сетчатку. Используют отечественные приборы "ЛАР" и "МАКДЕЛ": пер­ вый — дистанционный, второй — приставляют к глазам. Лазерные спеклы можно применять и на моно­ биноскопе. Перечисленные методы дают воз­ можность оказывать воздействие в основном на световую и яркостную чувствительность глаза. Комплекс­ ное же воздействие на различные ви­ ды чувствительности при амблиопии успешно осуществляют с помощью динамических цветовых и частотно­ контрастных стимулов различной яркости, формы и смыслового содер­ жания. Это реализовано в специаль­ ных отечественных компьютерных программах ”ЕУЕ" (упражнения "Тир”, "Погоня”, "Крестики", "Пау­ чок” и др.). Упражнения интересны детям, требуют их активного участия. Стимулирующие тесты динамичны и легко меняются. Принцип динами­ ческой смены цветовых и контраст­ но-частотных стимулов использован и в методе, основанном на феномене интерференции поляризованного света А. Е. Вакуриной. Комплексное воздействие на различные виды зри­ тельной чувствительности сущест­ венно повышает эффективность плеоптического лечения. Хирургическое лечение. При косо­ глазии цель операции — восстано­ вить симметричное или близкое к нему положение глаз путем измене­ ния мышечного баланса. Усиливают слабые или ослабляют сильные мышцы. К операциям, ослабляющим дей­ ствие мышц, относятся рецессия (перенесение места прикрепления > мышцы кзади от анатомического), частичная миотомия (нанесение по­ перечных краевых насечек по обе стороны мышцы), удлинение мыш­ цы путем различных пластических манипуляций), тенотомия (пересече­ ние сухожилия мышцы). В настоя­ щее время тенотомию практически не применяют, так как она может привести к резкому ограничению подвижности глазного яблока и ис­ ключить возможность восстановле­ ния зрительных функций. С целью усиления действия мыш­ цы производят резекцию участка мышцы (длиной 4—8 мм в зависимо­ сти от степени дозирования вмеша­ тельства и величины угла косогла­ зия) или образование мышечной склад