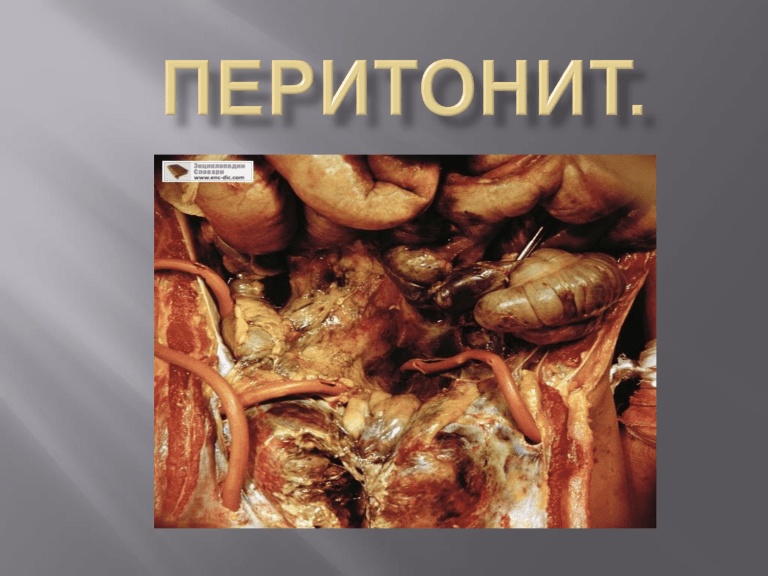
Перитони́т — воспаление париетального и висцерального листков брюшины, которое сопровождается тяжелым общим состоянием организма. Перитонит возникает вследствие воздействия инфекционных или химических раздражителей вследствие попадания в свободную брюшную полость желудочного содержимого (содержащего соляную кислоту), желчи, мочи, крови. Наиболее частая причина бактериального перитонита — перфорация полого органа желудочно-кишечного тракта, вследствие которой в брюшную полость попадает желудочное или кишечное содержимое и микрофлора, то есть бактерии, которые обитают в просвете желудка/кишечника. Перфорация полого органа может возникать вследствие: •разрыва червеобразного отростка (осложнение нелеченного острого аппендицита) •прободения язвы желудка или двенадцатиперстной кишки •изъязвления лимфоидной бляшки при брюшном тифе •повреждения стенки кишечника инородным телом •перфорации дивертикула кишечника •некроза кишки при грыже •перерастяжения кишки при кишечной непроходимости •перфорации злокачественной опухоли •и других причин. 1. 2. 3. 4. 5. По клиническому течению: 1. острый; 2. хронический. По характеру инфицирования: 1. первичный (инфицирование гематогенно или лимфогенно); 2. вторичный (инфицирование вследствие травм и хирургических заболеваний брюшной полости[): 1. инфекционно-воспалительный перитонит; 2. перфоративный перитонит; 3. травматический перитонит; 4. послеоперационный перитонит. По микробиологическим особенностям: 1. микробный (бактериальный); 2. асептический; 3. особые формы перитонита: 1. канцероматозный; 2. паразитарный; 3. ревматоидный; 4. гранулёматозный. По характеру экссудата: 1. серозный; 2. фибринозный; 3. гнойный; 4. геморрагический. По характеру поражения брюшины: 1. по отграниченности: 1. отграниченный перитонит — абсцесс или инфильтрат; 2. неотграниченный — не имеет чётких границ и тенденций к отграничению. 2. по распространённости: 1. местный (отграниченный и неотграниченный ) — Занимает лишь один анатомический отдел брюшной полости; 2. распространённый — занимает 2-5 анатомических отделов брюшной полости; 3. общий (тотальный) — тотальное поражение брюшины — 6 и более отделов брюшной полости. Этиологией перитонита обычно служит бактериальный возбудитель, например кишечная палочка и патогенные кокки. Условно-патогенная флора участвует в образовании гноя в брюшной полости, иногда встречаются случаи возникновения перитонита, благодаря нескольким бактериальным возбудителям одновременно. Во время перитонита происходит общая интоксикация организма. Брюшинный покров, равный по площади кожному покрову человека, позволяет развиваться нагноительному процессу очень быстро, после чего организм больного наполняется токсинами, что вызывает общую иммунологическую перестройку организма. Различают три стадии диффузного перитонита: Первая стадия — реактивная (первые 24 ч от начала заболевания) характеризуется выраженными местными симптомами (резкий болевой синдром в определенной части живота, защитное напряжение мышц передней брюшной стенки, рвота). Больной обычно находится в вынужденном положении (лежа на спине или на боку с приведенными к животу ногами), щадит живот при дыхании, кашле. При ряде заболеваний, вызывающих перитонит (перфорация полых органов, ранение, тромбоз сосудов брыжейки, панкреонекроз и др.), возможен шок. Наблюдающиеся в этой стадии учащение пульса до 120 ударов в 1 мин, дыхания, иногда повышение АД объясняются болевым шоком. Возможен подъем температуры тела до 38°. В крови — увеличение числа лейкоцитов и умеренно выраженный сдвиг лейкоцитарной формулы влево. При осмотре живота обнаруживается отставание при дыхании участков брюшной стенки, а при пальпации определяется болезненность и защитное напряжение мышц брюшной стенки в зоне, соответствующей очагу воспаления. При перфорации или разрыве полого органа мышечное напряжение может охватывать всю брюшную стенку и быть очень резким («живот как доска»). При локализации источника воспаления в полости малого таза отмечаются ложные позывы на дефекацию, иногда учащенное болезненное мочеиспускание, иррадиация болей в область крестца, промежность. Напряжение мышц может почти полностью отсутствовать при локализации перитонита в полости малого таза (пельвиоперитонит), полости сальниковой сумки, при алкогольном опьянении, а также у очень слабых и истощенных больных. Характерный признак перитонита, определяемый при пальпации, — положительный симптом Блюмберга — Щеткина. Соответственно степени распространения перитонита этот симптом может определяться только в одной области (например, в правой подвздошной при остром аппендиците) или по всей брюшной стенке. Могут выявляться и другие симптомы раздражения брюшины — усиление боли в животе при кашле и движениях, при поколачивании по передней брюшной стенке. Перкуссия живота позволяет установить участок максимальной болезненности, как правило, выраженной в зоне источникаперитонита Перкуторно можно определить наличие свободной жидкости или газа в брюшной полости по исчезновению печеночной тупости. При аускультации живота, как правило, выслушиваются обычные, реже несколько ослабленные кишечные шумы. Важное значение имеют ректальное и вагинальное исследования, позволяющие обнаружить болезненность тазовой брюшины или выявить патологию органов малого таза, являющихся причиной перитонита. Вторая стадия — токсическая (24—72 ч) характеризуется некоторой сглаженностью местных симптомов и превалированием общих реакций, характерных для выраженной интоксикации: заостренные черты лица, бледность кожного покрова, малоподвижность, эйфория, пульса свыше 120 ударов в 1 мин, снижение АД, рвота, гектический характер температурной кривой, резкий гнойно-токсический сдвиг в формуле крови. Уменьшается болевой синдром и защитное напряжение мышц. Перистальтические шумы кишечника исчезают («гробовая тишина»), развивается задержка стула и газов. Выражены расстройства водно-электролитного баланса и кислотно-основного состояния. Сухость слизистой оболочки языка, губ, щек свидетельствует о выраженной гипогидратации. Наблюдается олигурия, отмечается повышение содержания мочевины и креатинина в крови, что свидетельствует о начинающейся почечной недостаточности. Третья стадия — терминальная (свыше 72 ч) проявляется глубокой интоксикацией: выражение лица безучастное, щеки втянуты, глаза напавшие, кожа бледно-серого цвета с землистым оттенком, покрыта каплями пота (лицо Гиппократа), обильная рвота застойным содержимым с каловым запахом, адинамия, прострация, нередко интоксикационный делирий, значительные расстройства дыхания и сердечной деятельности, падение температуры тела на фоне резкого гнойно-токсического сдвига в формуле крови, иногда бактериемия. У больных развиваются тахикардия до 140 и более ударов в 1 мин, респираторная одышка до 30—40 дыханий в 1 мин, АД снижается. Местные изменения выражаются в значительном вздутии живота, полном отсутствии кишечных шумов, разлитой болезненности по всему животу при слабо выраженных защитном напряжении мышц и симптоме Блюмберга — Щеткина. Т.о., в терминальной стадии перитонитапроисходит декомпенсация нарушений, возникших во время токсической стадии заболевания. • • • • • • • • • • Симптомы перитонита резкая усиливающаяся боль в животе лихорадка тошнота и рвота, не приносящие облегчения напряжение мышц передней брюшной стенки резкая болезненность при надавливании на переднюю брюшную стенку симптом Френикус симптом Мендаля симптом Воскресенского симптом Щёткина — Блюмберга Симптом мнимого благополучия — после перфорации больной чувствует сильную боль, но затем боль стихает, так как рецепторы на брюшине адаптируются, (и это является опасным моментом), но затем через 1-2 часа боль появляется с новой силой, так как развивается воспаление брюшины. Диагноз ставят на основании данных анамнеза, жалоб и результатов физикальных, инструментальных и лабораторных методов исследования Рентгенодиагностика перитонита включает обзорное исследование органов грудной и брюшной полостей, а также рентгеноконтрастное исследование пищевода, желудка и кишечника. Начинают с обзорного полипозиционного исследования грудной и брюшной полостей, позволяющего выявить реактивные и функциональные изменения, косвенно свидетельствующие о развитии воспалительного процесса в брюшной полости. При локализации перитонита в верхнем этаже брюшной полости выявляют ограничение подвижности диафрагмы, высокое стояние ее купола на стороне поражения, дисковидный ателектаз в базальных сегментах легкого, реактивный плеврит. При обзорном рентгенологическом исследовании брюшной полости часто выявляют раздутую газом петлю кишки, прилежащую к источнику перитонита; может быть обнаружена свободная жидкость в брюшной полости. При диффузном перитоните в токсической и терминальной стадиях наблюдается картина паралитической непроходимость кишечника с множественными уровнями и чашами Клойбера. Ранним признаком формирования гнойника считают скопление мелких газовых пузырьков на фоне затемнения участка брюшной полости. При поддиафрагмальном абсцессе выявляют реактивные изменения со стороны плевры, легких, ограничение подвижности и высокое расположение соответствующего купола диафрагмы. В более поздних стадиях определяют полость, содержащую газ и жидкость. Выполняют также рентгеноконтрастное исследование. Смещение и деформация связанных с абсцессом отделов желудочно-кишечного тракта подтверждают диагноз, уточняют локализацию патологического очага. При подозрении на формирование левостороннего поддиафрагмального абсцесса необходимо рентгеноконтрастное исследование желудка и селезеночного угла толстой кишки. Ведущая роль принадлежит ультразвуковому исследованию и компьютерной томографии — методам, позволяющим не только точно установить локализацию патологического процесса, его размеры и взаимоотношения с окружающими органами, но и охарактеризовать стадию воспалительного процесса (инфильтрат, абсцесс), что имеет определяющее значение при решении вопроса о выборе рационального оперативного вмешательства. Формирующийся отграниченный перитонит и сформировавшийся абсцесс брюшной полости выявляют с помощью меченных радионуклидом лейкоцитов, ультразвукового сканирования и компьютерной томографии. В диагностике послеоперационных перитонитов, обусловленных несостоятельностью швов анастомоза, целесообразно применение внутрь йодсодержащего препарата гастрографина, который в норме не всасывается из желудочно-кишечного тракта. При несостоятельности анастомоза или перфорации полого органа гастрографин попадает в брюшную полость, всасывается в кровяное русло и выделяется с мочой. В этом случае в моче обнаруживают следы йода при добавлении к ней крахмала. В диагностически сложных случаях, особенно у больных со стертой клинической картиной (пожилой и старческий возраст, алкогольное опьянение и др.), показана лапароскопия. Она позволяет обнаружить воспаление брюшины, иногда увидеть пораженный орган, получить экссудат из брюшной полости для микроскопического и бактериологического исследования, в ряде случаев провести лечебные манипуляции (дренирование брюшной полости при остром панкреатите, чрескожную чреспеченочную пункцию желчного пузыря при остром холецистите и др.). Диагноз перитонит или обоснованное подозрение на него являются абсолютным показанием для срочной госпитализации больного в отделение экстренной хирургии. При подозрении на перитонит транспортировка больного должна осуществляться в положении лежа. Недопустимо применение на догоспитальном этапе грелок, клизм, обезболивающих препаратов, т.к. это может способствовать возникновению дополнительных осложнений и значительно затушевать клиническую симптоматику. Больному нельзя пить и принимать пищу. Общие принципы лечения перитонита: 1) возможно более раннее устранение очага инфекции при хирургическом вмешательстве; 2) эвакуация экссудата, промывание брюшной полости антибактериальными препаратами и адекватное дренирование ее трубчатыми дренажами; 3) устранение паралитической кишечной непроходимости путем аспирации содержимого через назогастральный зонд, декомпрессии желудочно-кишечного тракта, применения лекарственных средств; 4) коррекция волемических, электролитных, белковых дефицитов и кислотно-основного состояния с помощью адекватной инфузионной терапии; 5) восстановление и поддержание на оптимальном уровне функции почек, печени, сердца и легких; адекватная антибиотикотерапия. Все операции по поводу перитонита проводят под общей анестезией. При местном неотграниченном и отграниченном (абсцессе брюшной полости) перитоните хирургический доступ соответствует локализации его предполагаемого источника. Поддиафрагмальный абсцесс чаще вскрывают внебрюшинно и внеплеврально при правосторонней ею локализации разрезом в правом подреберье или в правой поясничной области. При расположении его слева в большинстве случаев приходится использовать чрезбрюшинный доступ. Межкишечный абсцесс вскрывают, стараясь не попасть в свободную от сращений брюшную полость, разрезом в соответствующем участке брюшной стенки непосредственно над гнойником. После вскрытия абсцесса производят его дренирование с последующей послеоперационной санацией гнойной полости. Абсцесс дугласова пространства вскрываю», как правило, через разрез передней стенки прямой кишки трансанальным доступом. При диффузном перитоните необходима срединная лапаротомия. Во время операции выявляют источникперитонита, удаляют экссудат или инфицированное содержимое брюшной полости, устраняют или отграничивают источник перитонита путем удаления пораженного органа или его части, ушивания дефекта стенки полого органа, выведения его на переднюю брюшную стенку или дренирования соответствующего отдела брюшной полости. Декомпрессию желудочно-кишечного тракта осуществляют путем назогастральной или назоинтестинальной интубации, введения зонда в гастростому, илеостому, прямую кишку и др. После промывания брюшной полости раствором фурацилина, хлоргексидина производят ее дренирование. При отграниченном перитоните вводят 1—2 дренажа, а при распространенном или общем перитоните — 4—5 дренажей для проточного промывания всех отделов брюшной полости и орошения ее растворами антибактериальных препаратов.









