Желчнокаменная болезнь
реклама
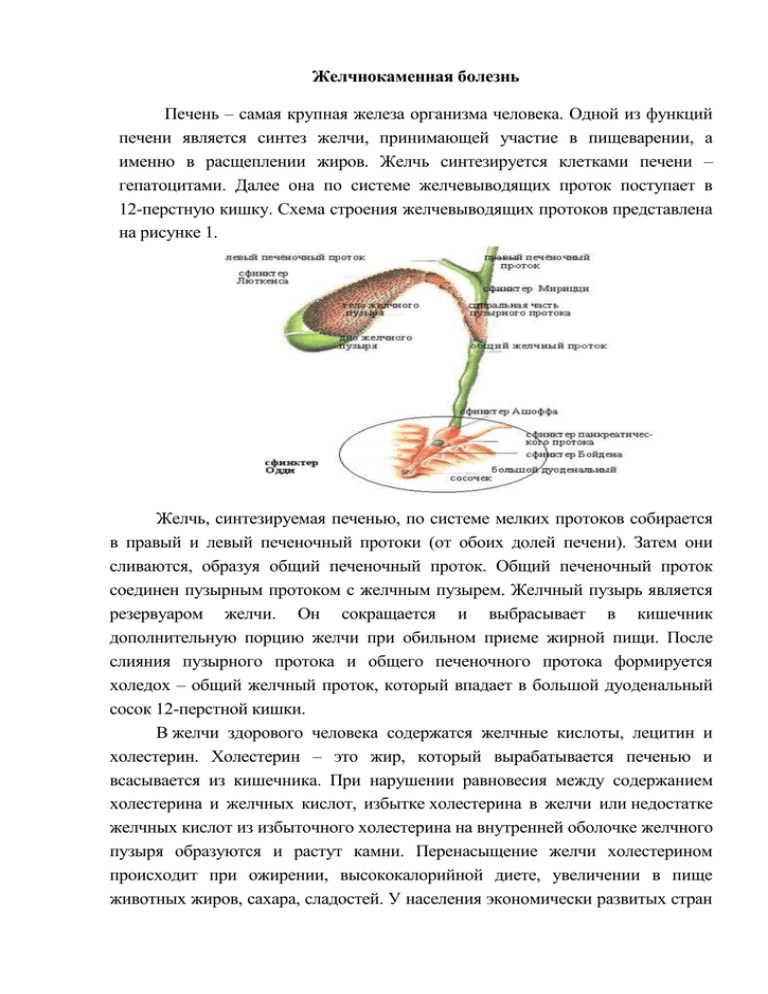
Желчнокаменная болезнь Печень – самая крупная железа организма человека. Одной из функций печени является синтез желчи, принимающей участие в пищеварении, а именно в расщеплении жиров. Желчь синтезируется клетками печени – гепатоцитами. Далее она по системе желчевыводящих проток поступает в 12-перстную кишку. Схема строения желчевыводящих протоков представлена на рисунке 1. Желчь, синтезируемая печенью, по системе мелких протоков собирается в правый и левый печеночный протоки (от обоих долей печени). Затем они сливаются, образуя общий печеночный проток. Общий печеночный проток соединен пузырным протоком с желчным пузырем. Желчный пузырь является резервуаром желчи. Он сокращается и выбрасывает в кишечник дополнительную порцию желчи при обильном приеме жирной пищи. После слияния пузырного протока и общего печеночного протока формируется холедох – общий желчный проток, который впадает в большой дуоденальный сосок 12-перстной кишки. В желчи здорового человека содержатся желчные кислоты, лецитин и холестерин. Холестерин – это жир, который вырабатывается печенью и всасывается из кишечника. При нарушении равновесия между содержанием холестерина и желчных кислот, избытке холестерина в желчи или недостатке желчных кислот из избыточного холестерина на внутренней оболочке желчного пузыря образуются и растут камни. Перенасыщение желчи холестерином происходит при ожирении, высококалорийной диете, увеличении в пище животных жиров, сахара, сладостей. У населения экономически развитых стран питание играет важнейшую роль в возникновении желчнокаменной болезни. Для молодых женщин, которые «садятся» на различные диеты с целью снижения веса, важным фактором образования камней является резкое похудание. С целью получения энергии организм начинает расщеплять подкожно-жировую клетчатку, при этом из тканей происходит быстрый выход большого количества холестерина, который поступает в желчный пузырь. Стимулируют поступление холестерина в желчный пузырь женские гормоны – это приводит к тому, что у женщин камни образуются в 2-3 раза чаще, чем у мужчин. С этим же связано то, что у женщин, принимавших гормональные противозачаточные препараты первых поколений, заболевание возникают раньше и чаще, чем у женщин, не принимавших эти препараты. Учащение образования желчных камней связано со старением, так как с возрастом повышается содержание холестерина в желчи. К 75 годам у 20% мужчин и 35% женщин обнаруживается желчнокаменная болезнь. Если двигательная функция желчного пузыря снижается, то он не может полностью опорожняться несколько раз в день, избавляясь от слизи и желчи, происходит застой желчи и всасывание из неё жидкости. Желчь становится густой, вязкой, из неё легко образуются камни. Снижение двигательной функции желчного пузыря происходит при беременности (многорожавшие женщины заболевают чаще, чем нерожавшие), длительном голодании (прием пищи стимулирует выделение желчи из желчного пузыря), у тяжелобольных, питание которых происходит путем внутривенного введения лекарств (прием пищи стимулирует выделение желчи из желчного пузыря). В возникновении заболевания важную роль играют наследственность и этнические факторы. У родственников больных камни выявляются в 2-4 раза чаще, чем у людей, чья наследственность не отягощена желчнокаменной болезнью. Исключительно редко желчнокаменная болезнь встречается у коренных жителей Таиланда и Сингапура. Небольшая частота характерна и для эскимосов. У 60-80% лиц заболевание не вызывают неприятных ощущений. У остальных типичным проявлением болезни является желчная колика. Это острый приступ боли, причиной которой является периодическая закупорка камнем протока желчного пузыря. Колика может продолжаться от 15 минут до 5-6 часов. Болит в области желудка, нередко отдает в правое плечо, между лопатками. Как правило, боли возникают вечером или ночью. Может быть рвота, которая не приносит облегчения болей. Камни желчного пузыря представлены на рисунке 2. Единственным методом лечения желчнокаменной болезни является оперативный. Золотым стандартом является операция – лапароскопическая холецистэктомия. На рисунке 3 представлен внешний вид лапароскопического комплекса, предназначенного для выполнения таких операций. Хирургическое отделение ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова» оснащено 2 эндовидеокомплексами – в экстренной и плановой операционных. На рисунке 4 представлены доступ при лапароскопической и открытой операциях. При этом два прокола имеют размер 1 см, два других 3-5 мм. Внешний вид передней брюшной стенки через 1 месяц после операции представлен на рисунке 5. Лапароскопическая операция при желчнокаменной болезни включает в себя ряд этапов: визуализация анатомии желчевыводящих путей, клипирование и пересечение пузырного протока и пузырной артерии, выделение желчного пузыря из ложа. Плановая операция выполняется после обследования в поликлинике, включающего в себя: УЗИ органов брюшной полости, ЭФГДС, общие анализы крови и мочи, анализ кала на яйца глист и сальмонеллез, флюрографии, ЭКГ и консультации терапевта. Больные оперируются на следующий день после госпитализации. Почему важно при наличии ЖКБ решиться на плановую операцию? Желчнокаменная болезнь является «миной» замедленного действия. Можно десятилетиями «носить» камни, но зачастую болезнь осложняется. К осложнениям относятся: 1) Острый калькулезный холецистит – острое воспаление, которое возникает при нарушении оттока желчи из пузыря по пузырному протоку. При этом в стенке желчного пузыря развиваются деструктивные процессы, формируется инфильтрат – образуются сначала рыхлые а потом плотные воспалительные спайки между желчным пузырем и окружающими тканями. Стенка желчного пузыря может разрушиться с последующим развитием желчного перитонита. При остром холецистите возможно выполнения лапароскопической операции, однако ее необходимо провести в первые 48 часов с момента приступа. Вот почему важно как можно раньше при появлении болей в правом подреберье на фоне ЖКБ как можно раньше обратиться к хирургу. Позже воспалительный процесс значительно снизит возможность подобного вмешательства. Проще говоря, при остром холецистите врачу-хирургу значительно тяжелее выполнять операцию, так как операция становится срочной и не дает возможности полноценно подготовить больного к ней. 2) Холедохолитиаз – миграция или формирование камней в желчевыводящих протоках (холедохе) или иных протоках, затрудняющие отток желчи. Это состояние зачастую осложняется развитием механической желтухи (повышение билирубина, пожелтение кожи и склер вследствие нарушения оттока желчи), холангита (острого гнойного воспаления в желчевыводящих путях). Эти состояния являются жизненноопасными и частота их в последнее время значительно увеличилась. 3) Вторичный острый панкреатит – острое воспаление поджелудочной железы на фоне желчнокаменной болезни. В последние годы увеличилась частота тяжелых форм острого панкреатита, требующих значительных дополнительных усилий в лечении. 4) При длительном течении ЖКБ желчный пузырь может образовывать свищи и пролежни с холедохом – пузырно-холедохеальный свищ (или синдром Миризи), с 12-перстной кишкой (при этом камни могут мигрировать в тонкую кишку, являясь причиной кишечной непроходимости). Кроме осложнений желчнокаменная болезнь очень часто ухудшает качество жизни больных – люди совершенно не могут принимать жирную, жареную острую пищи. Поэтому важно выполнить плановую операцию в спокойной ситуации, не дожидаясь осложнений. В день операции больным разрешается подниматься, двигаться в пределах палаты, пить воду. На следующий день – режим пациентов общий, разрешается принимать жидкую пищу, ходить в неограниченном количестве. На 2-е сутки после операции больные ведут обычный образ жизни. Метод обезболивания – эндотрахеальный наркоз. При ведении больного не требуется инфузионной терапии. По необходимости больные получают обезболивающие препараты (учитывая малые размеры проколов передней брюшной стенки – болевые ощущения минимальные), Выписывается пациенты на 7-8 сутки после операции после снятия швов. Следует отметить, что в настоящий момент лапароскопическая холецистэктомия является стандартом лечения желчнокаменной болезни и давно перестала быть высокотехнологичной операцией. За 2012 год в хирургическом отделении ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова» выполнено 250 таких операций при остром и хроническом холециститах.