В моче
реклама

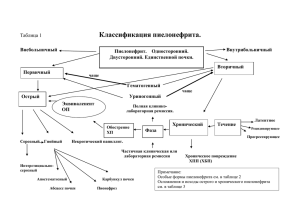
Развитие урологии как клинической дисциплины. Неспецифические воспалительные заболевания органов мочеполовой системы Лекция №1 Лектор –зав курсом урологии доцент Барало И.В. Предмет урологии Урология – это медицинская дисциплина, которая изучает этиологию, патогенез, диагностику, лечение и профилактику хирургических заболеваний почек, мочевых путей, мужских половых органов, органов забрюшинного пространства и тазовых клетчаточных пространств Обстоятельства, которые способствовали выделению урологии в самостоятельную дисциплину: - специфичность методики обследования больных - особенности хирургического и консервативного лечения больных Развитию урологии способствовали: - Изобретение цистоскопа Нитце (1877 год) - Открытие рентгенлучей (1895 год) Структура заболеваемости населения Системы Сердечно - сосудистая Легочная Желудочно-кишечная Нервная Мочеполовая % 97% 3% В экономически развитых странах болезни мочеполовой системы составляют 5-6% Структура урологических болезней 90-92%: 8-10%: воспалительные заболевания уролитиаз новообразования 55-66% 20% 8-10% аномалии развития туберкулёз почечная гипертензия повреждения почечная недостаточность Неспецифические воспалительные заболевания органов мочеполовой системы – инфекция мочевых путей (ИМП) Инфекцией мочевых путей называется бактериальная инвазия уретры, мочевого пузыря или почек, которая вызывает воспалительный ответ и сопровождается клиническими симптомами Мочевая инфекция остается одним из основных мест локализации инфекции в организме человека Класификация инфекции мочевых путей мочеполовых органов Общества инфекционных болезней США и Европы; И.Г. Брезняков, 2004 Инфекции мочевых путей Инфекции верхних мочевыводящих путей (пиелонефрит: острый, хронический, оскложнённый – абсцесс, сепсис) неосложнённые осложнённые Инфекции нижних мочевыводящих путей (цистит, уретрит) неосложнённые осложнённые Инфекции мужских половых органов (епидидимит, орхит, простатит) Пиелонефрит - это Бактериально-воспалительный неспецифический процесс паренхимы и чашечно-лоханочной системы почки с преимущественным поражением её интерстициальной ткани Пиелонефрит распознаётся на вскрытии в 8-20%, а при жизни диагностируется только у 20-30% из них Частота локализации воспалительного процесса в мочеполовой системе: Пиелонефрит 30% Цистит 53% Другие 17% Факторы, которые способствуют развитию пиелонефрита 1. Пути проникновения инфекции (микроорганизмы не фильтруются) а) б) восходящий промежность колонизирована кишечными энтеробактериями короткая уретра у женщин гематогенный перитубулярные сосуды замедленный ток крови сниженный фагоцитоз другие сосуды плазмокоагулирующий возбудитель местные изменения в паренхиме Факторы, которые способствуют розвитию пиелонефрита 2.Вид и характер инфекции - - вирулентная (повышена адгезивная способность бактерий к урогенитальным и вагинальним клеткам) невирулентная плазмокоагулирующая (staphylococcus spp.) неплазмокоагулирующая Факторы, которые способствуют развитию пиелонефрита 3. Местные изменения в мочеполовой системе - по патологическому процессу а) нарушения уродинамики анатомические (обструктивные причины) -уролитиаз -опухоли мочеполовой системи -врождёные аномалии -приобретеные стриктуры мочеточника -инфравезикальная обструкция -беременность -пролапс гениталий и мочевого пузыря у женщин функциональные -нейрогенные нарушения (центрального генеза, детрузорно-сфинктерная диссинергия, хроническая диабетическая нейропатия – у 70%) -пузырно-мочеточниковый рефлюкс б) инородное тело в мочевых путях в) оперативные вмешательства в анамнезе - по последствиям влияния патологических процессов - рефлюкси образование резервуара остаточной мочи органная почечная внеклеточная гиперволемия локализация инфекции в почке разрушение системы щелевых пространств почки - - Факторы, которые способствуют развитию пиелонефрита 4. Нарушения общей сопротивляемости организма сахарный диабет почечная недостаточность имуносупрессивные состояния Частота, с которой встречаются разные виды возбудителей при пиелонефрите - Enterobacter Pseudomonas Proteus E. coli Staphylococcus Enterococcus - 28.5% 19.4% 18.7% 16.6% 11.6% 5.2% Развитие воспалительно – гнойного процесса в почке (по M.F.Campbell) I стадия – бактериальная эмболия II стадия – начальная клеточная реакция и периваскулярная лейкоцитарная инфильтрация III стадия – прогрессирования повреждения епителия, базальной мембраны канальцев с проникновением в их просвет лейкоцитов и екссудата IV стадия – массивного очагового нагноения с сосудистым тромбозом и прорывом гноя в лоханку Розвитию инфекции в почке способствуют: - благоприятные условия в зоне гипоксии - в ответ на действие эндотоксина вазоконстрикция с последующим тромбообразованием Апостематозный нефрит – гнойнички в клубочках (гломерулит), мозговому слое, звездчатых венах Карбункул – закупорка инфекционным емболом большого концевого сосуда почки или результат слияния группы гнойничков Абсцесс – ограниченный гнойный очаг в глубине паренхимы Гнойно-медуллярная форма Классификация пиелонефрита по Н.А. Лопаткину (1977) Пиелонефрит одно- или двухсторонний Серозный Апостематозный Первичный Вторичный Острый Хронический Гнойный Карбункул почки Некротический папиллит Абсцесс почки Фаза Фаза Фаза активного латентного ремисси воспаления воспаления Сморщивание почки или пионефроз Диагностика острого пиелонефрита (I и II этапы) Общеклинические симптомы высокая температура озноб и проливной пот артралгии и миалгии головная боль, иногда спутанность сознания тошнота и рвота артериальная гипотония, картина бактериемического шока Местные симптомы боль и напряжение мышц в пояснице напряжение мышц передней брюшной стенки дизурия мутность мочи полиурия, никтурия положительный симптом Пастернацкого Диагностика острого пиелонефрита (III этап) В крови: лейкоцитоз, сдвиг формулы влево токсическая зернистость лейкоцитов В моче: повышение СОЭ увеличение протеинурия уровня a2 и g-глобулинов лейкоцитурия повышение уровня мочевины и креатинина (не обязательно) микро- и макрогематурия В тяжёлых случаях: бактериурия (может быть без снижение концентрации общего лейкоцитурии) белка гиалиновые и гипергликемия эпителиальные, реже гипербилирубинемия зернистые цилиндры признаки ДВС-синдрома (гиперфибриногенемия, снижение антитромбина III, фибринолитической активности) Диагностика острого пиелонефрита (IV и V этап) IV этап Увеличение в объёме почки на 1,5 см в длину и ширину Отсутствует контур поясничной мышцы Отсутствие тени КВ или “симптом белой почки” Сдавление или ампутация одной или 2-3 чашечек V этап УЗД - увеличение в объёме почки - Утолщение и уплотнение паренхимы ХЦС - Замедление или прекращение выделение индигокармина на стороне поражения Признаки перехода серозной стадии острого пиелонефрита в гнойную Дифдиагностика острого пиелонефрита острые инфекции острый холецистит острый аппендицит сепсис Принципы интенсивной противовоспалительной терапии острого пиелонефрита 1. Восстановление оттока мочи - 2. 3. Массивные дозы антибиотиков Пополнение энергоресурсов - 4. 6. плазма Ингибиторы активносты лейкоцитарных ферментов и микроорганизмов - 9. ацетилсалициловая кислота, гепарин Стимуляция иммунозащитных сил - 8. растворы бикарбоната натрия, реополиглюкина, натрия хлорида Диуретическая терапия - лазикс, маннитол Улучшение микроциркуляции - 7. 20% раствор глюкозы с инсулином, витамины Уменшение ацидоза и дезинтоксикация организма - 5. рациональное положение тела катетеризация мочеточника ЧПНС открытая операция контрикал, аминокапроновая кислота Профилактика шока (кортикостероиды 2-3 суток) Принципы хирургического лечения гнойного пиелонефрита 1. Дренирование почки 2. Тотальная декапсуляция почки 3. Рассечение и иссечение гнойников 4. Дренирование забрюшинного пространства Острый пиелонефрит беременных Шок Это угрожающее жизни состояние, которое возникает в результате действия на организм чрезмерных раздражителей и характеризуется прогрессирующим нарушением основных жизненно важных функций, в первую очередь гемодинамики и метаболизма. Бактериемический (септический или токсикоинфекционный) один з видов шока, при котором пусковым фактором является инфекция и суть его в парезе периферических сосудов. Клинические стадии инфекционно-токсического шока I. II. III. IV. Стертая - гемодинамика остаётся стабильной - имеется тахикардия, потливость, больного знобит, повышена температура тела, умеренный лейкоцитоз Ранняя - Гемодинамика выражено нарушена (< ОЦК, ЦВД), теплая нормо- или гипотензия - Гектическая температура, очень знобит, двигательное беспокойство, лейкоцитоз до 20-30 на 109/л со сдвигом формулы Развитая - Тяжело корригируемый сосудистый коллапс, холодная гипотензия - Нарушения микроциркуляции и гемокоагуляции с развитием ДВСсиндрома - Дыхательная недостаточность - Ишемия миокарда - Олигоанурия - Двигательное возбуждение, нарушение сознания - В крови высокий уровень Urea, Cr, лейкоцитов, билирубина, метаболический ацидоз Позняя - Признаки анергии (адинамия, снижение tо тела) - Резкое ухудшение сердечной деятельности Клинико-лабораторные признаки сепсиса Синдром Клинико-лабораторный симптом 1. Бактериемия Положительная гемокультура 2. Синдром системной воспалительной реакции – ССВР Температура тела (>38оС или <36оС) Тахикардия >90 ударов в минуту Отдышка > 20 в минуту Лейкоцитоз < 4х109/л или >12х109/л, или > 0,10% незрелых форм ССВР + документированная инфекция (позитивная гемокультура) 3. Сепсис 4. Тяжёлый сеспис Сепсис + дисфункция органов 5. Септический шок Сепсис + дисфункция органов, + артериальная гипотония Формы уросепсиса I. II. III. IV. V. Бактериемический шок - по тяжести течения стертая выраженная - по времени начала ранняя поздняя Острая Затяжная острая Затяжная подострая Хроническая Принципы лечения бактериемического шока 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. Вазопрессорная терапия (кортикостероиды, адреномиметики, дофамин) Плазмозаместительная терапия (полиглюкин, гелофузин) Восстановление белкового баланса (альбумин, плазма) Улучшение микроциркуляции крови (реополиглюкин, трентал, гепарин) Восстановление ВЭБ (0,9% NaCl) Уменьшение ацидоза (3% NaHCO3) Восстановление оттока мочи из почки Антибактериальная терапия Диуретическая терапия Улучшение азотистого обмена (тестостерон пропионат, ретаболил) Десенсибилизирующая терапия Использование ингибиторов протеаз (гордокс, контрикал) Иммунотерапия (g - глобулин, иммунная плазма, лизоцим, интерферон, т -активин, тималин, метилурацил) Эфферентные методы лечения (гемосорбция, плазмаферез, гемодиализ) Диагностика хронического пиелонефрита При обострении симптомы аналогичные таковым при остром пиелонефрите Вне выраженного обострения I и II этапы - - Общеклинические симптомы периодические «беспричинные» повышения температуры потливость, особенно ночью изменения цвета лица (субиктеричность, землистый цвет кожи) сухость кожи общая слабость, утомляемость, головная боль анорексия тошнота, рвота повышение АД Местные симптомы боль, неприятные ощущения в поясничной области полиурия, никтурия дизурия хлопья, мутная моча Диагностика хронического пиелонефрита (III этап) Кровь: лейкоцитоз со сдвигом влево (необязательно); нормохромная анемия (редко); повышение СОЭ (редко) Моча: лейкоцитурия умеренная (чаще нейтрофильная); микро- реже макрогематурия; бактериурия (иногда изолированная); снижение удельного веса мочи; снижение осмолярности мочи; могут выявляться гиалиновые, эпителиальные и зернистые цилиндры (очень редко) увеличение a2 и g-глобулинов гиперфибриногенемия Исследование по Нечипоренко + у 77,5% Активные лейкоциты и клетки Штернгеймера-Мальбина в активной фазе у 2/3, латентной 1/3, ремиссии - отсутствуют Диагностика хронического пиелонефрита (III этап) Причини пиурии без бактериурии Атипичные микроорганизмы Неинфекционные заболевания Микобактерии Камни Грибы Травма Chlamydia trachomatis Опухоль N. gonorrhoeae Гломерулонефрит Herpes simplex virus Вагинальная контаминация Циклофосфамид Характеристика активности воспалительного процесса при хроническом пиелонефрите Симптомы 1. Снижение работоспособности Фаза активности Активная Латентная Ремиссии + +/- - 2. Бактериурия в 1 мл МТ 50000 та > Отсутствует или <10000 3. Лейкоцитурия в 1 мл 25000 25000 - 4. Клетки ШтернгеймераМальбина есть у 50% больных отсутствуют отсутствуют 5. Активные лейкоциты есть у 95% больных есть у 60% больных - Диагностика хронического пиелонефрита (IV этап) ЭУ (снижение тонуса верхних мочевых путей, уплощение и закругленность углов форниксов, сужение и вытянутость чашек, позже деформация чашек, сближение их, пиелоренальные рефлюксы, пиелоэктазии, асимметрия размеров почек). С-м Ходсона, РКИ>0,34. РП (картина гипоплазированной почки) АРВГ (симптом “обгорелого” дерева) РРГ (снижение секреции, асимметрия ) Диагностика хронического пиелонефрита (V этап) УЗД: - Асимметричные изменения почек - Расширение и деформация ЧЛС - Уплотнение сосочков - Неровность контура почек - Иногда уменьшение толщины паренхимы Хромоцистоскопия – редко асимметрия выведения индигокармина Биопсия почки Длительность лечения хронического пиелонефрита - Не меньше 6-8 месяцев: первые 2-3 месяца безпрерывно следующие 3-6 месяцев прерывистые курсы - При рецидивах пиелонефрита: прерывистые курсы от 1-1,5 лет до 3-х лет Особенности осложнённой ИМП (в отличие от простой, неосложнённой ИМП) 1. 2. 3. Проявляют мультипрепаратную резистентность Требуют более длительных курсов АБТ Требуют более интенсивного урологического обследования и лечения Цистит инфекционно-воспалительный процесс стенки мочевого пузыря, который локализуется чаще в слизистой оболочке. Первичным острым циститом чаще болеют женщины. В неосложнённых случаях воспаление возникает при отсутствии органических или функциональных изменений мочевых путей. Возбудитель проникает в мочевой пузырь восходящим путем из прямой кишки на промежность, а далее в уретру. В 80% случаев возбудитель острого цистита у женщин – Escherichia coli. Клинические симптомы: частое болезненное мочеиспукание и императивные позывы; нередко боли в крестце и надлобковой области; в отдельных случаях гематурия, мутная и зловонная моча. Повышение температуры и общие симптомы отсутствуют. Пальпаторно – болезненность в надлобковой области. Цистит Диагностика – при исследовании мочи выявляют лейкоцитурию, бактериурию и реже гематурию. Мочу для бактериологического анализа берут в стерильную посуду из средней порции при мочеиспускании после тщательного туалета наружного отверстия уретры, у женщин вульвы и введения во влагалище стерильного тампона. Отсутствие роста бактерий не исключает цистит. Возможные возбудители в таком случае – хламидии, уреаплазмы, микоплазмы. Для исключения осложнённой инфекции (вторичного цистита) или при рецидивной инфекции проводят обследования, направленные на виявление её причины (УЗД, ОУ, ЭУ, цистографию, цистоскопию). Цистит Лечение начинают с короткого курса (5-7 суток) антибактериальных препаратов широкого спектра действия, эффективных по отношению к большинству патогенных микроорганизмов. Аугментин, триметоприм с сульфаметоксазолом, цифран, нитрофурантоин, рокситромицин. На фоне АБТ назначают щадящую диету, тепловые процедуры, назначают обезболивающие, спазмолитики. При нестабильности детрузора – оксибутинин. Клинико-морфологические стадии простатита I. Типичные формы 1. Поверхностный (катаральный) 2. Очаговый (фолликулярный) 3. Диффузный (паренхиматозный) II. Атипичные формы 1. Простатоз 2. Склероз простаты 3. Гранулёматозный 4. Эозинофильный 5. Калькулёзный 6. Синдром Рейтера 7. Актиномикоз Классификация простатита Национальный Институт Здоровья США 1997 год Тип I Острый бактериальный простатит Тип II Хронический бактериальный простатит Тип III А) Б) Синдром хронической тазовой боли воспалительный невоспалительный (простатодиния) Тип IV Асимптоматический простатит (выявляется > чем в 99% образцов тканей после ТУРП) Клинические симптомы простатита I. II. III. Общие озноб повышение температуры тела общая слабость повышенная нервозность навязчивое состояние Местные простаталгия изменение формы простаты зуд в уретре выделения из уретры дизурия тазовая симпаталгия Функциональные усиление или ослабление эрекций стёртый оргазм болезненный оргазм ослабление полового влечения отсутствие оплодотворения ускоренная эякуляция Клинические синдромы простатита 1. 2. 3. 4. 5. Сексуальные расстройства Репродуктивные нарушения Болевой синдром Дизурический синдром Психоневрологический синдром Диагностика простатита Лейкоциты Макрофаги Бактерии ХБП + + + НБП + + - Простатодиния - - - Принципы лечения простатита I. II. III. IV. V. Организационные и общие лечебные мероприятия режим питания режим отдыха гигиена половой жизни нормализация функций других органов седативные лекарственные средства при психоневрологической симптоматике лечение сопутствующих болезней Этиотропное лечение макролиды, тетрациклины, фторхинолоны, нитрофураны, рифампицин, парапростатические блокады вегетотропная терапия (спазмолитики) Патогенетическое лечение лечение уретрита, епидидимита пальцевой массаж простаты гидромассаж Физиотерапевтическое лечение лечебная гимнастика ректальный йонофорез, ультразвуковой фонофорез, тёплые микроклизмы с отваром ромашки Санаторно-курортное лечение