лекция gypertenz.sydr
advertisement

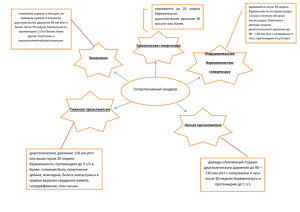
К токсикозам и гипертензивным состояниям беременных относятся патологические состояния, которые проявляются только во время беременности и исчезают после её окончания или в раннем послеродовом периоде. РАННИЕ ТОКСИКОЗЫ: ЧАСТЫЕ -Рвота беременных -Слюнотечение РЕДКИЕ -Дерматозы беременных -Экзема беременных -Тетания и хорея беременных -Остеомаляция и артропатия беременных -Острая желтая атрофия печени -Бронхиальная астма беременных -Невро- и психопатия беременных. РВОТА БЕРЕМЕННЫХ (emesis gravidarum) 8-10% патологич., 50-60% физиологический процесс: Нарушение нейроэндокринной регуляции всех видов обмена из-за частичного (или полного) голодания и обезвоживания. Водно-солевой – гипокалиемия Жировой и белковый обмен – активизируется катаболизм, усиление процессов анаэробного гликолиза, накопление недоокисленных продуктов (кетоновые тела), сдвиг КОС в сторону ацидоза. Углеводный – расходуются запасы гликогена в печени и в других тканях , уменьшение эндогенных ресурсов углеводов. Клиника рвоты: 1 степени (лёгкая форма): Тошнота, рвота до 4-5 раз в день, Потеря массы тела до 1-3 кг (5% от исх. массы тела. пульс 80 ударов, АД в норме, клинические анализы мочи и крови в норме, диурез адекватный. 2 степень (умеренная рвота) 3 степень 6-10 раз в сутки, (чрезмерная рвота) : Потеря массы тела кожа сухая, адинамия, больше 3 кг за тошнота, рвота неделю, 20 раз в сутки, потеря пульс 90 ударов, массы тела 10% от исх., АД снижено, пульс 100 ударов,АД снижено, слюнотечение, в крови (анемия,ацидоз, кетоацидоз, гипербилирубинемия), анемия, в крови (кетоацидоз, диурез снижен, ацетон +++, остаточный азот, запоры. мочевина, протеинурия, ацетон +,++), цилиндрурия), диурез снижен. Показания к экстренному прерыванию беременности: Нарастание слабости, адинамия, эйфория или бред. Тахикардия до 120 ударов в 1 минуту. Гипотензия до 80 мм.рт.ст. Желтушность кожи и склер. Боли в правом подреберье. Снижение диуреза до 300-400 мл. в сутки. Гипербилирубинемия, повышение уровня остаточного азота, мочевины, протеинурия, цилиндрурия. Чрезмерная рвота, отсутствие эффекта от проводимой комплексной терапии в течении 3 суток. СЛЮНОТЕЧЕНИЕ (ptyalismus) Заключается в повышении саливации и потери значительного количества жидкости – до 1 литра в сутки. ПАТОГЕНЕЗ: эстрогены оказывают активизирующее воздействие на эпителиальный покров полости рта, вызывают секрецию слюны, понижают аппетит, ухудшают самочувствие, возникает мацерация кожи и слизистых оболочек губ, появляются признаки обезвоживания. Классификация гипертензивных состояний Различают три типа артериальной гипертензии во время беременности: I. Артериальная гипертензия индуцированная беременностью I.A. Артериальная гипертензия без протеинурии - гипертензия беременности (гестационная гипертензия) I.B.Артериальная гипертензия с Классификация II. Хроническая артериальная гипертензия, предшествующая беременности III. Хроническая артериальная гипертензия с наслоившейся преэклампсией или эклампсией Значимость Тип гипертензии существенно влияет: на тактику ведения беременности на необходимость и интенсивность антигипертензивной терапии на время родоразрешения Гипертензия индуцированная беременностью (ГИБ) ГИБ - это повышение АД после 20 недель. Повышение АД во время беременности считается адаптивной реакцией организма, возникающей в ответ на неадекватность перфузии различных отделов сосудистого русла беременной, жизненно важных органов Критерии ГИБ Повышение диастолического АД выше 90 мм.рт.ст. Повышение систолического АД выше 140 мм.рт.ст. (условно) Об истинном повышении АД можно судить на основании минимум 2-х кратного измерения АД в течение 4 часов Факторы риска на развитие ГИБ 1. Беременность 2. Признаки, указывающие на недостаточное увеличение внутрисосудистого объема (повышение Hb выше 130 г/л, повышение гематокрита 40 и более) 3. Отсутствие физиологического снижения диастолического АД во втором триместре (ниже 75 мм.рт.ст.) Факторы риска (продолжение) 4. Повышение систолического АД на 30 мм рт.ст. от исходного, но не достигающее 140 мм рт.ст 5. Повышение диастолического АД на 15 мм рт.ст. от исходного, но не достигающее 90 мм рт.ст. 6. Внутриутробная задержка роста плода К группе высокого риска на развитие ГИБ относятся женщины, имеющие - хроническую артериальную гипертензию - хроническое заболевание почек - сахарный диабет - возраст < 16 и >35 лет - тяжелая преэклампсия при предыдущих родах - многоплодная беременность АГ индуцированная беременностью без протеинурии (гестационная артериальная гипертензия) Патофизиология Повышение АД, впервые отмечаемое во II половине беременности, является ответом на повышение периферического сопротивления кровеносных сосудов. Такая реакция является адаптивной, направленной на поддержание адекватной перфузии крови в жизненно важных органах (мозг, печень, почки) Если преэклампсия не подтверждается, то: 1.Рекомендуется постельный режим в положении на левом боку на 1-2 часа после каждого приема пищи 2. Гипотензивная терапия показана только в тех случаях, когда диастолическое АД превышает 110 мм рт.ст. и начинает реально угрожать матери (угрожающий уровень АД выше 160/110 или среднее АД (САД) выше 125 мм рт.ст.) 3. При гипотензивной терапии не следует снижать диастолическое АД до низких цифр, достаточно снижение до безопасного уровня 90100 мм.рт.ст. АД сист.+2 АД диаст. САД = 3 в норме не должно превышать 85 мм.рт.ст. АГ индуцированная беременностью с протеинурией преэклампсия -это артериальная гипертензия + протеинурия во II половине беременности (после 20 нед.) Основными клиническими проявлениями преэклампсии являются три основных симптома: гипертензия протеинурия отеки Диагностические критерии По рекомендации ВОЗ преэклампсию подразделяют на 2 формы: легкую и тяжелую Легкая преэклампсия - это дважды отмеченный подъем диастолического давления свыше 90 до 110 мм рт.ст.в течение 4 часов с протеинурией свыше 0,3 г/л до 1 г/л Диагностические критерии Тяжелая преэклампсия - это подъем диастолического давления свыше 110 мм рт.ст. + протеинурия выше 1 г/л, или к легкой преэклампсии присоединяется любой из признаков угрожающей эклампсии Признаки угрожающей эклампсии Внезапное изменение эмоционального состояния Внезапное и очень высокое АД Гиперрефлексия Острая головная боль (часто усиливающаяся, не купирующаяся обычными анальгетиками) Нарушение зрения (улучшение или ухудшение зрения) Олигурия (< 400 мл мочи за 24 часа) Признаки угрожающей эклампсии (продолжение) Боли в подложечной области или в правом верхнем квадранте Желтушность кожных покровов Внезапные отеки, особенно в области поясницы и лица Повышение ферментов печени в крови Тромбоцитопения Изменения в свертывающей системе Признаки отека легких Принципы лечения преэклампсии Гипотензивная терапия (дибазол, папаверин, бета-блокаторы - атенолол, эуфиллин, коринфар, клофелин, ганглиоблокаторы) Магнезиальная терапия. Сернокислая магнезия обладает легким наркотическим и транквилизирующим действием, диуретическим, гипотензивным, противосудорожным, спазмолитическим эффектом, снижает Магнезиальная терапия Внутривенное введение магнезии: Нагрузочная доза: 16-24мл 25% раствора (4-6гр.) в течение 20 минут струйно Поддерживающая доза: в/в 80мл 25% раствора (20гр.) в 500мл 0,9% р-ра NaCL. Скорость введения 16 капель в мин (50мл/час) Магнезиальная терапия Внутримышечное введение магнезии: Нагрузочная доза: 20мл 25% раствора в каждую ягодицу (10гр.сухого в-ва, по 5гр. В каждую ягодицу) Поддерживающая доза: 20мл 25% раствора каждые 4 часа поочередно в правую и левую ягодицы Принципы лечения Максимальная суточная доза MgSO4 24г (96 мл 25% раствора MgSO4). При передозировке MgSO4 наблюдается - угнетение сухожильных рефлексов - угнетение дыхания - снижение фильтрации мочи почками При передозировке необходимо прекратить введение MgSO4 и ввести антидот 10 мг хлористого кальция Принципы лечения Седативная терапия (седуксен, реланиум, сибазон, диазепам), дроперидол, антигистаминные препараты Гепатопротекторы (эссенциале, липостабил) Диуретики усугубляют гиповолемию, применяются только при осложненных формах тяжелой преэклампсии Профилактика дистресс-синдрома плода (дексаметазон по 12 мг ч-з 12 часов - 3дня) Формы тяжелой преэклампсии Эклампсия HELLP-синдром Острый жировой гепатоз беременных (ОЖГБ) Показания к оперативному родоразрешению Ухудшение состояния женщины или нарастание признаков угрожающей эклампсии Появление судорожных подергиваний Неконтролируемая гипертензия ЗВУРП или ухудшение состояния плода (по данным УЗИ и КТГ) Амовроз (слепота в результате отслойки сетчатки) Акушерские показания Осложнения тяжелой преэклампсии Отек мозга кровоизлияние в мозг ДВС-синдром острая печеночная недостаточность острая почечная недостаточность гипотоническое или коагулопатическое маточное кровотечение послеродовые септические осложнения Осложнения тяжелой преэклампсии (продолжение) Анте- и интранатальная гибель плода преждевременные роды ПОНРП потеря репродуктивного органа (гистерэктомия, в результате борьбы с кровотечением)