Желтухи (гипербиллирубинемии) новорожденных
реклама

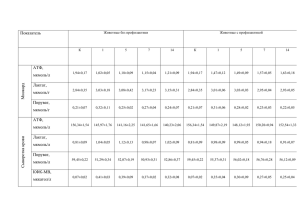
Желтухи (гипербилирубинемии) новорожденных Лекция для студентов 5 курса Медицинского факультета РУДН Доцент Петрук Н.И. Желтуха - визуальное проявление гипербилирубинемии, которое отмечается у доношенных при уровне билирубина 68 мкмоль/л, у недоношенных - более 120 мкмоль/л. Желтуха наблюдается у 65 – 70% новорожденных на первой неделе жизни, примерно в 10% случаев она является патологической В последние годы – в 1,5 раза увеличилась частота неонатальных желтух. Причины роста частоты желтух Увеличение числа детей с ЗВУР, недоношенных, с МФН, перенесших гипоксию. Увеличение числа детей от матерей с эндокринной патологией. Рост ВУИ, ГБН Прием медикаментов во время беременности Вакцинация против гепатита В Причины транзиторного повышения концентрации билирубина в крови после рождения: 1. Повышена скорость образования билирубина за счет: а) физиологической полицитемии; б) более короткой продолжительности жизни эритроцитов, содержащих фетальный гемоглобин в) катаболической направленности обмена веществ, приводящей к образованию билирубина из неэритроцитарных источников (миоглобин, пирролы, печеночный цитохром и др.); Причины транзиторного повышения концентрации билирубина в крови после рождения: 2. Снижена функциональная способность печени по выведению билирубина: а) снижен захват билирубина гепатоцитом; б) снижена активность ГТФ и других ферментных систем гепатоцитов (активность ГТФ увеличивается на 50% в течение первой недели, достигая уровня взрослых только к 1–2 мес жизни); в) снижена экскреция; Причины транзиторного повышения концентрации билирубина в крови после рождения: 3. Повышено повторное поступление (рециркуляция) непрямого билирубина из кишечника в кровь в связи с: а) высокой активностью фермента βглюкуронидазы в кишечнике; б) поступлением части крови из кишечника через венозный (аранциев проток) в нижнюю полую вену, минуя печень; в) транзиторным дисбиоценозом кишечника. Развитие физиологической желтухи на 2 – 5 сутки жизни. Интенсивность желтухи у новорожденного увеличивается при гипоксии и гипогликемии, назначении водорастворимых аналогов витамина К. У новорожденных с низкой массой тела при рождении желтуха может сохраняться более 2 недель. Возможно кратковременное обесцвечивание кала, наличие прямого билирубина в моче за счет транзиторного холестаза. При высоком уровне непрямого билирубина в сыворотке крови возникает угроза развития билирубиновой энцефалопатии (ядерной желтухи), которая встречается исключительно в период новорожденности. Классификация неонатальных желтух Желтухи: физиологическая (до 90% желтух новорожденных) и патологические (10% всех желтух). По генезу все желтухи подразделяются на наследственные и приобретенные. По лабораторным данным все неонатальные желтухи делятся на две основные группы: 1. гипербилирубинемии с преобладанием непрямого билирубина; 2. гипербилирубинемии с преобладанием прямого билирубина. Дифференциально-диагностические критерии физиологической и патологических желтух Диагностический признак Желтуха физиологическая Время появления Продолжительность желтухи Максимальный уровень билирубина Длительность гипербилирубинемии Почасовой прирост билирубина Общее состояние ребенка патологические Не ранее 2-3 дня жизни Чаще с 1-2 суток жизни Не более 10-14 дней НБ 170-240 мкмоль/л ПБ 8-10 мкмоль/л 2 – 3 дня 1,7 – 2,6 мкмоль/ч Удовлетворительное Более 14 дней НБ более 240 мкмоль/л ПБ более 25-30 мкмоль/л Более 6 дней Более 5,1 мкмоль/ч Часто признаки билирубиновой интоксикации Желтуха здоровых новорожденных Желтуха, связанная с исключительно грудным вскармливанием (Breast Feeding Jaundice) vs Желтуха, связанная с особенностями химического состава грудного молока (Breast Milk Jaundice) Особенности желтухи, связанной с исключительно грудным вскармливанием (отсутствием докорма и выпаивания в первые дни жизни) Предположительно, развивается вследствие первоначально недостаточного объема питания Начало на 2-4 день жизни; пик –на 3-6 день (>205 мкмоль/л) Снижается до < 51 мкмоль/л после 3-й недели жизни Встречается ~ у 12% детей, получающих исключительно грудное вскармливание Желтуха, связанная с особенностями химического состава грудного молока Связывают с наличием в материнском молоке 5-pregnane-3, 20--diol или неэстерифицированных длинноцепочечных жирных кислот, которые конкурентно ингибируют глюкуронилтрансферазу; глюкуронидазы Начало - на 4-7 день; пик на 5-15 день (>171 мкмоль/л) Снижается до < 51 мкмоль/л после 9-й недели жизни Встречается ~ у 2-4% детей, получающих грудное молоко Основные причины патологической гипербилирубинемии гиперпродукция билирубина за счет гемолиза; нарушение конъюгации билирубина в гепатоцитах; нарушение экскреции билирубина в кишечник; сочетанное нарушение конъюгации и экскреции Гемолитическая желтуха Гемолитическая болезнь новорожденных Эритроцитарная мембранопатия (анемия Минковского-Шоффара, пикноцитоз и др.) Эритроцитарная ферментопатия (дефицит глюкозо-6-фосфатдегидрогеназы, гексокиназы и др.) Гемоглобинопатии (талассемия, серповидно-клеточная болезнь) Полицитемия Клинические критерии гемолитической желтухи: Динамика желтухи: появляется в первые 24 ч после рождения (обычно – первые 12 часов); нарастает в течение первых 3–5 дней жизни; начинает угасать с конца первойначала второй недели жизни; исчезает к концу третьей недели жизни. Особенности клинической картины: желтуха в сочетании с бледностью кожных покровов; увеличение размеров печени и селезенки; обычно – нормальная окраска кала и мочи, на фоне фототерапии может быть зеленая окраска стула и кратковременное потемнение мочи. Для наследственных гемолитических желтух характерно отсроченное (после 24 ч жизни) появление вышеперечисленных клинических и лабораторных признаков, а также изменение формы и размеров эритроцитов при морфологическом исследовании мазка крови, нарушение их осмотической стойкости в динамике. Лабораторные критерии гемолитической желтухи: Билирубин в пуповинной крови (момент рождения) –– от ≤ 51 мкмоль/л, до > 51 мкмоль/л; почасовой прирост билирубина в первые сутки жизни > 5,1 мкмоль/л/час, в тяжелых случаях – > 8,5 мкмоль/л/час; максимальная концентрация общего билирубина на 3–4-е сут в периферической или венозной крови: > 256 мкмоль/л у доношенных, > 171 мкмоль/л у недоношенных; общий билирубин крови повышается преимущественно за счет непрямой фракции, относительная доля прямой фракции составляет < 20%; ↓ Hb, ↓ RBC и ↑ Ret в клинических анализах крови в течение 1-й нед жизни. Конъюгационная желтуха Физиологическая (транзиторная) желтуха новорожденных Желтуха недоношенных новорожденных Наследственная желтуха (синдромы Жильбера, Криглера-Найяра и Ариаса-Люцея-Дрискола) Желтуха детей, которые находятся на естественном (грудном) вскармливании Желтуха у детей с асфиксией Медикаментозная желтуха Желтуха у детей с эндокринной патологией Клинические критерии конъюгационной желтухи: • • • • Динамика желтухи: появляется обычно не ранее 24 ч после рождения; продолжает нарастать после 4-х сут жизни; не угасает до конца 3-й нед жизни; Особенности клинической картины: кожные покровы имеют оранжевый оттенок; общее состояние ребенка обычно – удовлетворительное, при выраженной гипербилирубинемии – может ухудшаться; нет увеличения размеров печени и селезенки; обычная окраска кала и мочи. Лабораторные критерии конъюгационной желтухи: концентрация билирубина в пуповинной крови (момент рождения) – < 51 мкмоль/л; концентрация гемоглобина в пуповинной крови соответствует норме; почасовой прирост билирубина в первые сутки жизни < 6,8 мкмоль/л/час; максимальная концентрация общего билирубина на 3– 4-е сут в периферической или венозной крови: > 256 мкмоль/л у доношенных, > 171 мкмоль/л у недоношенных; общий билирубин крови повышается за счет непрямой фракции; относительная доля прямой фракции составляет <10%; нормальные значения гемоглобина, эритроцитов и ретикулоцитов в клинических анализах крови Дифференциальный диагноз наследственных конъюгационных желтух. Критерии: Синдром Жильбера Синдром Синдром Криглера-Найяра 1 Криглера-Найяра 2 типа типа Билирубин (мкмоль/л) 17-85 ≥ 340 170-340 Глюкуронилтрансфераза 50% 0 10% Ядерная желтуха нет да редко Наследственность Аутосомнодоминантный Аутосомнорецессивный Аутосомнодоминантный Эффект от фенобарбитала да нет да Механическая (обтурационная) желтуха Транзиторный неонатальный холестаз Пороки развития желчевыводящих протоков (атрезия) (1 : 3500 до 1 : 20 000, в среднем – 1 случай на 10 000 живорожденных.) Внутрипеченочная гипоплазия (синдром Алажилля, несиндромальные формы, перинатальный склерозирующий холангит, муковисцидоз). Внутриутробная желчекаменная болезнь. Сдавление желчных ходов опухолью. Клинико-лабораторные критерии механической желтухи желтушное окрашивание кожи с зеленоватым оттенком; увеличение и уплотнение печени, реже – селезенки; темная моча, обесцвеченный стул; высокий уровень ПБ, повышение ГГТ, холестерина, ЩФ и других маркеров холестаза; отсроченное, умеренное повышение АЛТ, АСТ, АЛТ/АСТ ≤ 1; отсутствие нарушений синтетической функции печени (нормальные концентрации в сыворотке крови альбумина, фибриногена, ПТИ > 80%). При длительности холестаза более 1,5–2 нед отмечаются последствия нарушений всасывания в ЖКТ жиров и жирорастворимых витаминов в виде плохой прибавки массы, нейромышечных расстройств, кровотечений ЖКТ и др. Синдром Алажилля – артериопеченочная дисплазия АД тип наследования. Частота 1:70.000. Гипоплазия внутрипеченочных протоков (неонатальный холестаз) Лицевой дисморфизм «треугольное» лицо : широкий, выступающий лоб, гипоплазия средней трети лица, гипертелоризм, длинный прямой нос с утолщением на кончике, выступающий подбородок. Ушные раковины часто оттопырены. Пороки ССС (стеноз ЛА, тетрада Фалло, дефекты перегородок, коарктация аорты, ТМС, аневризмы сосудов) Аномалии скелета (расщепление тел позвонков по типу «бабочки», уменьшение расстояния L1-L5, Spina bifida, низкорослость, короткие дистальные фаланги кисти, укорочение локтевой кости, врожденные дефекты ребер) Глазные симптомы (задний эмбриотоксон, страбизм, хореоретианальная атрофия, эктопия зрачка, аномалия диска зрительного нерва/вен и др.) Аномалии почек (гипоплазия, удвоение мочеточника, дистопия почек, кистоз почек и др.) Дифференциальная диагностика между внепеченочным и внутрипеченочным холестазом у новорожденных детей. Показатели: Стойкость ахолии стула Внепеченочный холестаз Внутрипеченочный холестаз Постоянная Непостоянная Уровень ГГТ крови или Визуализация ЖП при УЗИ Не визуализируется Визуализируется Паренхиматозная желтуха Инфекционные поражения печени , связанные с внутриутробными инфекциями: вирусы (цитомегалии, краснухи, герпеса, Коксаки, гепатита В, С, редко А), бактерии (листерий, сифилиса, туберкулеза), паразиты (токсоплазмы, микоплазмы). Токсико-септическое поражение печени при сепсисе. Токсико-медикаментозное поражение печени. Желтуха при наследственных заболеваниях обмена веществ (галактоземии, фруктоземии, тирозинемии, неонатальном гемохроматозе, митохондриальных болезнях, нарушениях синтеза желчных кислот, пероксисомальных нарушениях, дефиците α 1антитрипсина, болезни Ниманна–Пика и др). Клинико-лабораторные критерии паренхиматозной желтухи раннее появление и волнообразный характер желтухи; увеличение печени и селезенки; раннее появление геморрагического синдрома; непостоянный характер ахолии стула; темно-желтая моча; синдром холестаза (↑ прямой фракции билирубина > 20%, ЩФ, ГГТ, холестерина, β-ЛПД, желчных кислот); синдром цитолиза (выраженное ↑АЛТ, АСТ; АЛТ/АСТ > 1); нарушение синтетической функции печени (↓ концентраций альбумина, фибриногена, ПТИ < 80%); визуализация желчного пузыря при УЗИ; вовлечение в патологический процесс других органов и систем с развитием характерного для той или иной инфекции, метаболического или эндокринного нарушения, симптомокомплекса. Внешний вид ребенка 1-го дня жизни с врожденной инфекцией «Ядерная желтуха» - билирубиновая энцефалопатия 340-425 мкМ/л 20% 425-510 мкМ/л 30% 518-684 мкМ/л 50% Недоношенные < 1000г > 171 мкМ/л Факторы, повышающие риск билирубиновой энцефалопатии 1. Факторы, повышающие проницаемость ГЭБ для билирубина: гиперосмолярность крови, ацидоз, кровоизлияния в мозг, нейроинфекции, артериальная гипотензия. 2. Факторы, повышающие чувствительность нейронов головного мозга к токсическому действию неконъюгированного билирубина: недоношенность, тяжелая асфиксия, голодание, гипогликемия, анемия. 3. Факторы, снижающие способность альбумина крови прочно связывать неконъюгированный билирубин: недоношенность, гипоальбуминемия, гипотермия, инфекция, ацидоз, гипоксия, повышение уровня свободных жирных кислот в крови, использование сульфаниламидов, фуросемида, дефенина, диазепама, индометацина, салицилатов, полусинтетических пеницилинов, цефалоспоринов. Клинические проявления билирубиновой энцефалопатии Фаза 1 (первые 2 дня жизни): угнетение со стороны ЦНС, снижение спонтанной двигательной активности, мышечная гипотония, ослабление сосательного рефлекса, появление апноэ, приступы асфиксии. Фаза 2 (середина первой недели жизни): гипертонус, повышение температуры, опистотонус, пронзительный «мозговой» крик, спазм взора, симптом «заходящего солнца» (несколько дней или недель). Фаза 3 (ложного благополучия и полного или частичного исчезновения спастичности (2–3-й мес жизни); Фаза 4 формирование клинической картины неврологических осложнений (обычно – 3–5 мес жизни): ДЦП, параличи, парезы, атетоз, хореоатетоз, глухота, задержка психического развития, дизартрия и др У недоношенных детей, как правило, отсутствуют стадии развития билирубиновой энцефалопатии, для них характерны угнетение, мышечная гипотония, неспецифические симптомы. Клиническая оценка степени выраженности желтухи у новорожденных Кожные зоны Уровень билирубина 1 2 31,5 – 136 93,5 – 204 3 4 5 136 – 280 187 – 306 >255 Общие принципы лечения непрямой гипербилирубинемии. Поддержании оптимальной температуры тела Обеспечение достаточным количеством жидкости и питательных веществ (при легкой форме – грудное вскармливание, при средней и тяжелой – адаптированные молочные смеси, выпаивание или инфузионная терапия при невозможности выпаивания и эксикозе) Профилактика метаболических нарушений (гипогликемия, гипоксемия и ацидоз) Фототерапия - ранняя интенсивная высокодозовая в непрерывном режиме. (425-475 nm) Обменное переливание крови Стандартный ВВИГ – 0,5 – 1,0 г/кг в первые часы после рождения с повторным введением через 12 час при необходимости (при ГБН) Желчегонные (урсофальк) при синдроме сгущения желчи. Фототерапия Фототерапия Масса тела при рождении, г Уровень билирубина (мкМ/л) для фототерапии Уровень билирубина (мкМ/л) для ОПК < 1500 1500 – 1999 2000 – 2500 > 2500 85 – 140 140 – 200 190 – 240 255 – 295 220 – 275 275 – 300 300 – 340 340 – 375 Шкала допустимой концентрации билирубина в крови новорожденных (Polaček K, 1961) билирубин, мкмоль/л 376,2 24 ЗПК необходимо АВО 22 20 342,0 Rh 307,8 18 273,6 16 239,4 14 Случаи, требующие наблюдения 205,2 12 171,0 10 136,8 8 ЗПК не показано 102,6 6 68,4 4 34,2 2 0 24 48 72 96 120 144 168 билирубин, мг% 410,4 Побочные эффекты фототерапии • Синдром загорелой кожи наблюдение (индукция синтеза меланина) • Синдром «бронзового ребенка отмена (накопление продуктов фотоокисления прямого билирубина) • Диарея наблюдение (активация секреторной функции кишечника) • Гемолиз отмена (повреждение циркулирующих эритроцитов • Эксикоз Восполнение ОЦК (повышение потери жидкости) • Кожная сыпь (образование и выброс гистамина) наблюдение/отмена Показания к ОПК (ЗПК) Гипербилирубинемия у доношенных выше 340 мкмоль/л, у недоношенных и детей с НМТ – 220-300 мкмоль/л Уровень билирубина пуповинной крови больше 68 мкмоль/л Темп нарастания билирубина выше 6,8 мкмоль/л/час Уровень гемоглобина менее 120 г/л Клинические симптомы ядерной желтухи при любом уровне билирубина Общие принципы лечения синдрома холестаза Урсодезоксихолевая кислота (Урсофальк) 20 – 30 мг/кг/сутки Ферментотерапия – креон 1тыс ед. липазы/ кг/сутки Лечебная диета (+СЦТ) Жирорастворимые витамины А, D, E, К. При БА – печеночная портоэнтеростомия – операция по Касаи