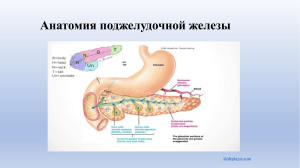
Государственное бюджетное профессиональное образовательное учреждение «Горячеключевской медицинский колледж» министерства здравоохранения Краснодарского края ДОПУСТИТЬ К ЗАЩИТЕ Заместитель директора по учебной работе ___________М.В.Губерт «____» _____________ г. КУРСОВАЯ РАБОТА Тема: ОСОБЕННОСТИ СЕСТРИНСКОГО УХОДА ЗА ПАЦИЕНТАМИ ПРИ ХРОНИЧЕСКОМ ПАНКРЕАТИТЕ Выполнила студентка 3 курса группы 302 специальность Сестринское дело Довгалева Евгения Александровна (подпись) (Ф.И.О.) Руководитель Попова Татьяна Павловна (подпись) 2024 г. (Ф.И.О.) 2 СОДЕРЖАНИЕ Введение ................................................................................................................... 3 Глава 1. Хронический панкреатит ……… ...................................................... ……5 1.1. Этиопатогенез хронического панкреатита. ............................................ 5 1.2. Классификация хронического панкреатита ........................................... 8 1.3.Клиника хронического панкреатита ........................................................ 9 1.4.Диагностика панкреатита ....................................................................... 11 1.5.Лечение хронического панкреатита ...................................................... 13 1.6. Профилактика панкреатита ................................................................... 16 1.7.Пять этапов сестринского ухода по модели Верджинии Хендерсон .. 18 Глава 2.Особенности сестринского ухода за паицентами с хроническим панкреатитом ......................................................................................................... 20 Выводы ................................................................................................................... 28 Заключение ............................................................................................................. 29 Список используемых источников ........................................................................ 30 3 ВВЕДЕНИЕ В настоящее время одной из главных медицинских проблем является повышение уровня развития заболеваний поджелудочной железы, таких как острый и хронический панкреатит. По распространенности, росту заболеваемости и причине инвалидизации в структуре заболеваемости органов желудочно-кишечного тракта указанная патология составляет от 10 до 15%. Немаловажным в клиническом и социальном плане являются и такие особенности хронического панкреатита, как прогрессирующее течение с постепенным нарастанием внешнесекреторной недостаточности, постоянных болей и диспептического многообразием синдрома. этиологических Такое причин положение хронического усугубляется панкреаита и недостаточностью разработки вопросов первичной и вторичной профилактики заболевания[1]. Актуальность: тема работы актуальна, так как хронический панкреатит характеризуется значительным нарушением качества жизни и социального статуса большого числа больных молодого и среднего, наиболее трудоспособного возраста. Летальность после первичного установления диагноза хронический панкреатит составляет до 20% в течение первых 10 лет и более 50% -через 20 лет. 15-20 % больных хроническим панкреатитом погибают от осложнений, связанных с атаками панкреатита, другие - вследствие вторичных нарушений пищеварения и инфекционных осложнений. Двадцатилетний анамнез у больных хроническим панкреатитом повышает риск развития рака поджелудочной железы в 5 раз[6]. Цель исследования: осуществление сестринской помощи пациенту с хроническим панкреатитом. Задачи исследования: 1) Алгоритмизировать сестринский уход за пациентом с хроническим панкреатитом по приоритетной проблеме пациента. 2) Выявить проблемы пациента с хроническим панкреатитом. 4 3) Оценить эффективность проводимых мероприятий. Объект исследования: деятельность медицинской сестры при уходе за пациентами с хроническим панкреатитом в условиях стационара. Предмет исследования:роль медицинской сестры в организации ухода за пациентами с хроническим панкреатитом в условиях стационара. 5 Глава 1. Хронический панкреатит Хронический панкреатит – это заболевание поджелудочной железы воспалительной природы, при котором периоды обострения воспалительного процесса приводят к замещению паренхимы поджелудочной железы фиброзной соединительной тканью, что влечёт за собой нарушение функции поджелудочной железы. Хронический панкреатит является довольно постоянными распространенным заболеванием, которое проявляется или возникающими болями и признаками экзокринной недостаточности. Для него характерны необратимые периодически и эндокринной патологические изменения паренхимы поджелудочной железы — сморщивание её, разрастание соединительной ткани с появлением рубцов, а также сужение протока, формирование конкрементов (камней) в нём или в ткани железы. Он может протекать с минимальными клиническими проявлениями или под маской других болезней органов брюшной полости (хронический холецистит, дискинезия желчных путей, язвенная болезнь желудка и двенадцатиперстной кишки), вследствие этого установить истинную частоту данного заболевания не представляется возможным[2]. 1.1. Этиопатогенез хронического панкреатита Этиология хронического панкреатита: 1) Токсические/метаболические факторы, табакокурение, гиперкальциемия, хроническая почечная недостаточность. Наиболее частой причиной хронического панкреатита является употребление алкоголя (до 90% взрослых пациентов). Обычно заболевают лица, принимающие ежедневно 150200 мл чистого алкоголя в течение 10 и более лет, хотя порог развития заболевания индивидуально очень варьирует. 2) Отягощенная по панкреатиту наследственность - заболевание, наследуемое по аутосомно-доминантному типу с пенетрантностью 80%. Наследственный панкреатит связан с мутацией гена, кодирующего синтез 6 трипсина, что вызывает нарушение механизма защиты от внутриклеточной активации трипсина. 3) Заболевания билиарной системы, сопровождающиеся повышением гидростатического желчнокаменная давления болезнь, желчи в протоках, способствуют в первую формированию очередь, хронического панкреатита[10]. 4) Патология области большого дуоденального сосочка – палипы, опухоли, язвы, дивертикулы двенадцатиперстной кишки, которые приводят к обструкции протока поджелудочной железы. 5) Врожденные аномалии поджелудочной железы (кольцевидная поджелудочная железа, раздвоенная поджелудочная железа). 6) Травмы поджелудочной железы (реже). 7) Прием лекарственных средств (антибиотики, сульфаниламиды, непрямые антикоагулянты,нестероидные противовоспалительные препараты, эстрогены,глюкокортикоидные гормоны, препараты первого поколения блокаторов Н2-рецепторов гистамина). 8) Имеют значение инфекционные факторы, среди которых вирусы гепатита В, С, эпидемического паротита. Хронический панкреатит формируется у пациентов с гиперпаратиреозом, гиперлипидемиями, сосудистыми поражениями органов брюшной полости[8]. Патогенез хронического панкреатита: У значительной части пациентов ведущим фактором патогенеза хронического панкреатита является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях, что приводит к повышению давления в протоковой системе, следствие чего является тканевое повреждение, запускающее каскад реакций, активизирующих ферменты в поджелудочной железе. Этот же механизм в большинстве случаев и поддерживает хроническое течениезаболевания. Трипсиноген, основной пищеварительный профермент, содержится в 7 составе сока поджелудочной железы в двух изоформах — трипсиноген-1 и трипсиноген-2,соотношение которых у здоровых людей составляет 4:1 соответственно. В просвете ДПК происходит конверсия трипсиногена в трипсин. Трипсин — ключевой фермент, под действием которого быстро активируются все остальные проферменты. Задержка выделения и внутриорганная активация панкреатических ферментов, в первую очередь постепенное саморастворение трипсина и липазы, осуществляющих паренхимы железы. Подобная активация ферментов возможна лишь при условии нарушения целого ряда защитных механизмов[5]. Прием алкоголя стимулирует секрецию секретина, вызывающего усиление панкреатической секреции с одновременным повышением внутрипротокового давления. После приема алкоголя развивается преходящий отек стенки двенадцатиперстной кишки и сфинктера Одди, что в еще большей степени повышает внутрипротоковое давление. Если одновременно принимается пища с большим содержанием жира, то вследствие усиления секреции концентрация ферментов в секрете поджелудочной железы резко возрастает. При заболеваниях желчных путей возникает рефлюкс желчи в проток поджелудочной железы, вследствие чего происходит «внутрипротоковая» активация ферментов. Рефлюкс может сочетаться с повышением внутрипротокового давления вследствие патологии сфинктера Одди. Сама по себе внутрипротоковая гипертензия повреждает клетки поджелудочной железы, что облегчает процесс самопереваривания. При атеросклерозе мезентериальных сосудов (брыжеечной артерии) и нарушении кровоснабжения железы, а также при белковом голодании основным патогенетическим механизмом оказываются процессы нарушения метаболизма ацинусов, развитие атрофии и последующее разрастание соединительной ткани. Второй, достаточно часто встречающийся механизм прогрессирования 8 хронического панкреатита – отложение белковых осадков в мелких протоках поджелудочной железы. Третий механизм, еще недостаточно изученный, связанный с вирусной инфекцией, при котором доминируют процессы дистрофии и ускоренного апоптоза, способствующие прогрессированию фиброзных изменений в поджелудочной желизе. При всех формах и вариантах патогенеза хронического панкреатита заметную роль играют изменения в системе микроциркуляции, приводящие в конечном итоге к гипоксии клеток железы и нарастанию дистрофических процессов в ней. Постепенное разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы, которые проявляются нарушением всасывания жиров, жирорастворимых витаминов A, D, Е и К, что нечасто проявляется поражением костей, расстройствами свертывания крови. При хроническом панкреатите вследствие дефицита протеаз нарушается расщепление связи витамин В12 - R-белок и снижается секреция кофакторов, определяющих всасывание витамина В12, однако клинические симптомы этого наблюдаются редко. На поздних стадиях заболевания у 10-30% больных хроническим панкреатитом развивается сахарный диабет. Однако, гораздо чаще наблюдается нарушение толерантности в глюкозе. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или прием алкоголя. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона[6]. 1.2. Классификация хронического панкреатита По этиологии: 1) Билиарнозависимый 9 2) Алкогольный. 3) Дисметаболический. 4)Инфекционный. 5) Лекарственный. 6) Аутоиммунный. 7) Идиопатический. По клиническим проявлениям: 1) Болевой. 2) Диспептический. 3) Сочетанный. 4) Латентный. По морфологическим признакам: 1) Интерстиционально-отечный. 2) Паренхиматозный. 3) Фиброзно-склеротический. 4) Гиперпластический. 5) Кистозный. По характеру клинического течения: 1) Редко-рецидивирующий. 2) Часто-рецидивирующий. 3) С постоянно присутствующей симптоматикой хронического панкреатита[7]. 1.3. Клиника хронического панкреатита Выделяют две стадии хронического заболевания. Начальная стадия выражена незначительной симптоматикой и может продолжаться в течение нескольких лет в зависимости от образа жизни и состояния общего здоровья человека. За начальным этапом следует период, при котором отклонения и нарушения в функционировании поджелудочной железы становятся все более выраженными и беспокоят практически постоянно. Обострение хронической 10 формы в основном провоцирует употребление острых, жирных или жареных блюд, газированных напитков и алкоголя, особенно напустой желудок. Характерны боли в эпигастральной области и левом подреберье опоясывающего характера, диспептические явления, поносы, похудание, может быть присоединение сахарного диабета. Боли постоянные (давящие, ноющие) или приступообразные. При пальпации обычно отмечается болезненность. Боль при обострениях заболевания возникает на фоне развития воспалительного процесса, воздействующего на нервные окончания поджелудочной железы, а также при отеке и увеличении органа, вовлекающего нервные окончания в окружающих тканях. Болезненность может возникать после нарушения диеты, длиться от нескольких минут до нескольких суток. Снижение болевого синдрома отмечается при наклонах вниз, приседаниях на корточки. Помимо выраженных болевых ощущений обострение хронического панкреатита также сопровождается следующими симптомами: вздутием живота, отрыжкой, диареей, тошнотой, рвотой, вследствие нарушения работы пищеварительной системы из-за ферментной недостаточности, снижением массы тела, ухудшение общего самочувствия. Также наблюдаются сухость кожи, ломкость ногтевых пластин, анемичность, симптомы авитаминоза, повышенная утомляемость и т.п, как следствие нарушений обмена белка, углеводов, жиров, а также хронической интоксикации организма продуктами распада непереваренной пищи; повышенное газообразование, нарушения стула, хроническая диарея, длительные запоры по причине недостаточного переваривания пищи, активизации и размножении бактерий, негативно влияющих намикрофлору кишечника. Клиническая картина выраженного обострения хронического панкреатита схожа с острой формой. При внезапном обострении заболевания также может развиваться некроз тканей поджелудочной железы, вызывающий острые болевые приступы и требующий срочного врачебного вмешательства и госпитализации пациента. В тяжелых случаях характерны панкреатические 11 поносы с выделением обильного кащицеобразного, зловонного, с жирным блеском кала[9]. По степени тяжести выделяют: легкое, среднетяжелое и тяжелое течение хронического панкреатита. 1) Легкое течение заболевания. Редкие (1-2 раза в год) и непродолжительные обострения, быстро купирующийся болевой синдром. Функции поджелудочной железы не нарушены. Вне обострения самочувствие больного вполне удовлетворительное. Снижение массы тела не отмечается. Показатели копрограммы в пределах нормы. 2) Средней тяжести. Обострения 3-4 раза в год с типичным длительным болевым синдромом, с феноменом панкреатической гиперферментемии, выявляемой лабораторными внешнесекреторной и методами инкреторной исследования. функции Нарушения поджелудочной железы умеренные (изменение характера кала, латентный сахарный диабет), при инструментальном обследовании - ультразвуковые и радиоизотопные признаки поражения поджелудочной железы. 3) Тяжелое течение. Непрерывно рецидивирующее течение (частые длительные обострения), упорный болевой синдром, выраженные диспепсические расстройства, «панкреатические поносы», резкое нарушение общего пищеварения, глубокие изменения внешнесекреторной функции поджелудочной железы, развитие панкреатического сахарного диабета, кист. Прогрессирующее истощение, полигиповитаминозы, внепанкреатические обострения (панкреатогенный выпотной плеврит, панкреатогенная нефропатия, вторичные дуоденальные язвы)[4]. 1.4. Диагностика панкреатита Данные объективного обследования: При осмотре больного наряду с похуданием, трофическими изменениями кожи и слизистых (сухость, шелушение, стоматит) можно заметить яркокрасные пятна на коже груди, живота, спины, правильной округлой формы, не 12 исчезающие при надавливании. Иногда наблюдается желтушность, обусловленная сдавлением общего желчного протока увеличенной головкой поджелудочной железы, либо сопутствующей патологией печени. При пальпации живота выявляется вздутие и болезненность в эпигастральной области и левом подреберье. Иногда удается пальпировать увеличенную и уплотненную поджелудочную железу. Некоторое диагностическое значение может иметь систолический шум, выслушиваемый в эпигастральной области при полном вдохе, возникающий вследствие сдавления брюшной аорты увеличенной и уплотненной железой[3]. Лабораторные показатели при хроническом панкреатите: 1) В общем анализе крови–повышение СОЭ, нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево. 2) В биохимическом анализе крови – повышение активности альфаамилазы, липазы, трипсина, уровня гамма – глобулинов, сиаловых кислот, серомукоида, снижение альбуминов. 3) Повышение уровня глюкозы, диабетический тип теста толерантности к глюкозе. 4) В моче – повышение уровня амилазы (диастазы). 5) В дуоденальном содержимом – снижение активности ферментов поджелудочной железы и бикарбонатной щелочности. Инструментальные методы диагностики: 1) Обзорный рентгеновский снимок живота. 2) Ультразвуковая диагностика хронического панкреатита (УЗИ). 3) Компьютерная томография (КТ). 4) Эндоскопическая ретроградная холангиопанкреатогафия (ЭРХПГ). 5) Магнитно-резонансная томография (МРТ). 6) Эндоскопическое исследование ДПК, желудка и пищевода. 7) Ангиография поджелудочной железы. 8) Биопсия поджелудочной железы[8]. 13 В таблице 1.1 « Изменения поджелудочной железы при хроническом панкреатите»показаны деструктивные изменения в железе. Показатель 1) Размер органа Изменения Обычно — увеличение части или всего органа,редко — сморщивание поджелудочной железы. 2) Плотность ткани Негомогенный характер, обычно с кистами или кальцификацией. Обычно слегка повышена. 3) Контур Неровный. 4) Проток железы Расширенный (диагностика с помощью КТ возможна, если диаметр протока > 5 мм). 5) Желчные протоки Расширены, при увеличении поджелудочной железы. головки 6) 12-перстная кишка Сдавлена при увеличении поджелудочной железы. головки 7) Селезеночная вена Иногда тромбирована, иногда с увеличением селезенки 8) Другие признаки Утолщение брюшины и почечной фасции вблизи поджелудочной железы. Атрофия ретроперитонеальной жировой клетчатки Таблица 1.1 – Изменения поджелудочной железы при хроническом панкреатите 1.5. Лечение хронического панкреатита Лечение основано на купирование болевого синдрома, воспалительного процесса иинтоксикации, предупреждение осложнений. Физический и психический покой. Это особенно важно при болевой форме заболевания, какая бы степень активности патологического процесса ни была. У этой категории пациентов постоянные, тем более сильные боли 14 способствуют возникновению раздражительности, психической неустойчивости, быстрой смене настроения, что следует учитывать и рассматривать как проявление болезненного состояния при уходе за больным. На больного неблагоприятно влияют шум в помещении, где он находится, суета. В этих условиях чувствительное восприятие болей существенно повышается, становится особенно мучительным, плохо переносимым. Постельный режим. В горизонтальном положении больного хроническим панкреатитом кровообращение поджелудочной железы улучшается, создаются благоприятные условия для хорошего оттока панкреатического секрета, устраняется спазм протоков поджелудочной железы. Преимущественно постельный режим следует соблюдать на протяжении всего времени сохранения болей в животе и выраженных расстройств пищеварения. Расширение режима двигательной активности должно осуществляться постепенно за счет повышения нагрузок лечебнойфизической культуры. Занятия утренней гимнастикой по рекомендации лечащего врача должны дополняться индивидуальной программой лечебной гимнастики. Диета – не усиливающая функцию железы.Диета обеспечивает питание с полноценной калорийностью, но с ограничением в жирах и в холестеринсодержащих продуктах. Исключены также жареные продукты, но присутствует много фруктов и овощей. Из рациона рекомендуется исключить продукты, вызывающие метеоризм, содержащие грубую клетчатку, богатые экстрактивными веществами, стимулирующие пищеварительную секрецию (преправы, пряности, свежий хлеб, сливки, сметана, бобовые, крепкие бульоны). В период ремиссии следует тщательно соблюдать диетический режим. Исключаются продукты, обладающие выраженным стимулирующим действием на желудочную и панкреатическую секрецию, оказывающие раздражающее действие на слизистые оболочки и рецепторный аппараторганов пищеварительной системы. Приемы пищи частые и небольшие по объему. Ограничение жира до 3040г. при экзокринной недостаточности. Больные лучше переносят 15 растительные жиры. Белок 80-120г, углеводы 300-400г, в основном, за счет высокомолекулярных полисахаридов. Внутреннее применение бутылочных минеральных вод в домашних условиях. Больным хроническим панкреатитом рекомендуются маломинеральные воды при температуре 37-42 °С (по 100 мл 2-3 раза в день за 30-90 мин до еды в зависимости от характера желудочной секреции). При выраженной недостаточности секреторной функции целесообразно назначать теплые воды средней минерализации за 15-20 мин до еды. Степень стимулирующего влияния на активность панкреатических ферментов зависит от химического состава минеральной воды. Наиболее эффективны воды («Нарзан») малой и средней минерализации. При тяжелом обострении заболевания лечение проводят как при остром панкреатите – дегазированная желудочного голод (при необходимости парентеральное питание), щелочная минеральная вода каждые 2 часа, удаление содержимого через зонд, Н2-блокаторы или ингибиторы протоновой помпы парентерально. Для дезинтоксикации используют инфузии гемодеза, реополиглюкина, альбумина, глюкозы, физиолгогического раствора. Назначаются анальгетики, вплоть до наркотических, исключая морфий, вызывающий спазм сфинктера Одди. Для подавления панкреатической и желудочной секреции назначают сандостатин — аналог соматостатина. При подозрении на развитие бактериального воспаления используют антибиотики. Для уменьшения отека железы применяют диуретики (фуросемид). Продолжается назначение антипротеаз (контрикал, гордокс). Проводится коррекция водно-солевого баланса. При менее тяжелом течении заболевания в первые 3-4 дня также назначается голод, затем описанная выше диета. Терапия включает спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды (алмагель, маалокс), при необходимости анальгетики (анальгин). Назначаются большие дозы ферментных препаратов, вызывающие торможение секреции поджелудочной железы по механизму обратной связи. Иногда применяют 16 антипротеазы. Ферментные препараты не должны содержать желчных кислот — это таблетированые формы (мезим-форте, панкреатин), предпочтительнее применение минимикросферических форм (креон). Иногда нужны антибиотики – полусинтетические пенициллины, ципрофлоксацин, цефалоспорины. В дальнейшем после стихания острых явлений продолжается лечение диетой, состав которой (прежде всего содержание жира) корригируется в зависимости от степени панкреатической недостаточности. Больной принимает ферментные препараты (доза зависит от выраженности экзокринной недостаточности), применяют антисекреторные средства, витамины. Проводится коррекция моторных нарушений кишечника и в билиарной сфере – прокинетики, дюспаталин и др[6]. В некоторых случаях может возникнуть необходимость в хирургичском лечении. Показания к нему – неустранимая боль, требующая применения наркотиков, развитие абсцесса, псевдокисты, обструкция желчных ходов, ДПК, толстой кишки, окклюзия селезеночной вены и кровотечение из варикозных вен, подозрение на папиллосфинктеротомия, рак. Виды баллонная операций дилатация – и эндоскопическая установка стентов, продольная панкреатоеюностомия, резекция хвостовой части или головки поджелудочной железы и др. 1.6. Профилактика панкреатита Различают профилактику: Первичную - к ней относится предупреждение формирования хронической формы заболевания. Вторичную - направленная на устранение факторов, способствующих рецидивированию и/или прогрессированию хронического панкреатита, проводится врамках диспансерного наблюдения. Первичная профилактика включает в себя качественный и полный курс лечения острого панкреатита в условиях стационара. Очень многие больные прекращают лечение, почувствовав себя лучше. Важно знать, что воспаление 17 сохраняется еще долгое время после исчезновения клинических симптомов. Вы можете не чувствовать боли, но в это же время недолеченное заболевание может перейти в хроническую неизлечимую форму. С учетом роли пищевых факторов в первичной профилактике хронического панкреатита необходимо следовать алгоритму рекомендаций по здоровому питанию: 1) Употребление разнообразной пищи. 2) Баланс количества принимаемой пищи с физической активностью. 3) Поддержание нормального веса тела. 4) Выбор рациона с большим количеством зерновых продуктов, овощей и фруктов. 5) Выбор пищи с низким содержанием жира, насыщенных жиров. 6) Выбор пищи с умеренным содержанием сахара. 7) Выбор пищис умеренным содержанием поваренной соли. 8) Отказ от курения. 9) Отказ от алкоголя. Вторичная профилактика включает в себя: 1) Полное исключение алкоголя. 2) Пожизненное соблюдение диетических рекомендаций. 3) Помимо соблюдения диеты дополнительно требуется употреблять витамины A,C, B1, B2, B12, PP, K, фолиевую кислоту. 4) Исключение лекарств, повреждающих поджелудочную железу. 5) Своевременное лечение хронических инфекций таких, как гайморит, кариес,холецистит и других. 6) Вне обострения болезни показан прием негазированных минеральных вод. 7) Периодическом санаторно-курортном лечении. 8) Курсах приема желчегонных препаратов 25-35 дней год. не менее 2 раз в 18 Диспансерное наблюдение за больными хроническим панкреатитом осуществляется в поликлинике у терапевта и гастроэнтеролога с четким соблюдением преемственности между указанными специалистами, а при необходимости, и с хирургом. Больные после операции на поджелудочную железу наблюдаются также, как и больные хроническим панкреатитом[9]. 1.7. Пять этапов сестринского ухода по модели Вирджинии Хендерсон Сестринский уход– это методы и технология оказания сестринской помощи. Основная цель сестринского ухода — восстанавливать и поддерживать самостоятельность и независимость больного в удовлетворении его различных потребностей, обеспечение комфортного качества жизни, восстановление утраченногоздоровья в процессе болезни или травмы. Обязательные условия для действий медицинской сестры: 1) Профессиональная компетентность. 2) Навыки наблюдения, общения, анализа и интерпретации данных. 3) Достаточное время и доверительная обстановка. 4) Конфиденциальность. Сестринский уход осуществляется по модели Вирджинии Хендерсон, которыйимеет пять этапов осуществления сестринской помощи. Данные этапы дают возможность систематизировать работу медицинской сестры, определить приоритетные направления, планировать, выполнять действия и оценивать их результат вместе с пациентом. Первый этап - предполагает сбор объективной и субъективной информации о пациенте. При этом она может быть получена непосредственно от больного или от его родных (друзей, коллег), а также из медицинских документов. Для разговора с самим пациентом должна быть организована соответствующая обстановка, способствующая эффективному и доверительному общению. Субъективные данные — это общая информация (место работы, жалобы, социологические и психологические данные). Сбор объективной 19 информации производится инструментальными методами, а также при помощи органов чувств медицинского работника. Второй этап — диагностика. Чтобы разобраться, что такое сестринский диагноз, следует учесть, что основной диагностикой занимается врач. Диагноз медсестры — выявление состояния пациента, требующее ее вмешательства. Это могут быть как уже существующие проблемы, так и потенциальные (которые могут возникнуть в будущем). Третий этап — определение целей и планирование ухода. Сестринский уход – это вмешательство медсестры в процесс лечения или восстановления, проводимое с учетом приоритетных проблем больного. Цели вмешательств могут быть краткосрочными (неделя или 2 недели) и долгосрочными. На основе сформированныхцелей составляется план индивидуальной работы. Четвертый этап сестринского процесса — реализация плана сестринского ухода.Медицинская сестра выполняет намеченный план ухода. Пятый этап сестринского процесса — оценка результатов эффективности сестринских вмешательств. Целью итоговой оценки является определение результата сестринской помощи. Оценка осуществляется непрерывно до выписки пациента. Медицинская сестра собирает, анализирует информацию, делает выводы о реакции пациента на уход, о возможности осуществления плана ухода, о новых проблемах. Если все цели достигнуты и проблема решена, медсестра отмечает это в плане о достижении цели по данной проблеме, ставит дату, подпись[3]. 20 Глава 2. Особенности сестринского ухода за пациентом с хроническим панкреатитом Сестринский уход за пациентом проводился на базе ГБУЗ «Городская больница г.Горячий Ключ» МЗКК. Сестринская карта стационарного больного: 1) ФИО: О. А. В. 2) Возраст: 33 года. 3) Пол: женский. 4) Национальность – русская. 5) Семейное положение – замужем. 6) Образование – среднее специальное. 7) Профессия – продавец. 8) Домашний адрес: г. Горячий ключ; ул. Ленина; д.5; кв.47. 9) Время поступления: 13 мая 2024 года. Жалобы больной при поступлении в клинику: На опоясывающую боль в верхних отделах живота, режущего характера, с иррадиацией в область спины. Боль носила постоянный характер и сопровождалась тошнотой и однократной рвотой. Рвота не принесла существенного облегчения. В рвотных массах остатки пищи, желчь и слизь. На повышение температуры до 37,5 С. Анамнез заболевания: считает себя больной с 2015 г. С этого времени два раза в год, чаще весной и летом, стали беспокоить интенсивные боли в проекции поджелудочной железы, связанные или с погрешностями в диете (жаренная и жирная пища), или с приемом алкоголя. Каждое обострение начиналось постепенно с нарастанием симптомов. Боли принимали постоянный опоясывающий характер, с иррадиацией в спину, сопровождались тошнотой, общей слабостью и заканчивались рвотой. В поликлинику не обращалась, амбулаторно не лечилась.Настоящее обострение обусловлено длительным, с 1 по 11 мая, ежедневным употреблением большого количества алкоголя и 21 жирной, жареной, копченой пищи. 12 мая утром появились резкие, постоянные боли верхнем отделе живота, которые постепенно нарастали и приняли опоясывающий характер с иррадиацией в спину и сопровождались тошнотой. К вечеру боли усилились и сопровождались многократной рвотой, которая сохранялась на протяжении всей ночи и не приносила существенного облегчения. Рвота содержала пищу, желчь и слизь. В течение этого дня больная принимала но-шпу и активированный уголь. Облегчения не было. Всю ночь не моглауснуть. Утром 13 мая вызвала скорую медицинскую помощь, которая доставила больную в стационар с диагнозом острый панкреатит. При осмотре дежурным врачом: состояние больной средней степени тяжести, пульс 90 в минуту, АД 140/90 мм рт. ст. Сознание ясное. Положение вынужденное: предпочитает лежать в постели и мало двигаться . Выражение лица апатичное. Система органов дыхания: кашель не беспокоит, кровохарканья не было, боли в груди нет, одышку не отмечает. Сердечно - сосудистая система: жалоба на одышку при физической нагрузке (подъем на третий этаж), боли в области сердца не отмечает, отеков на ногах нет. Артериальное давление 140/90 мм рт. ст. Пульс на лучевых артериях: одинакового наполнения и напряжения на обеих руках. Среднего напряжения и наполнения, быстрый, средней величины. Частота пульса 90 вминуту. Сосудистая стенка эластичная. Капиллярный пульс отрицательный. Система мочевыделения: боли в поясничной области не беспокоят, мочеиспускание свободное, количество мочи за сутки соответствует количеству выпитой жидкости (1500 л), частота мочеиспусканий - 7 раз в сутки, непроизвольных мочеиспусканий небыло, цвет мочи светло-желтый. Опорно-двигательнная система: припухлости, болей и покраснение в суставах не отмечает, затруднений при движении не испытывает, боли и затруднении движений впозвоночнике нет. Эндокринная система: нарушение первичных и вторичных половых 22 признаков нет, оволосение головы и лица по женскому типу. Эпидемиологический анамнез: контакта с инфекционными больными не имела., туберкулез, вирусный гепатит, венерические заболевания отрицает. Вредные привычки: предпочитает крепкий чай, наркотики не употребляла, курит несколько сигарет в день, два - три раза в неделю употребляет спиртные напитки. Наследственность не отягощена. Аллергологический анамнез: аллергические реакции не выявлены. Кожа розовая, чистая, умеренно влажная, тургор сохранен. Подкожных кровоизлияний нет. Цвет видимых слизистых бледно-розовый. Подкожно-жировая клетчатка развита умеренно. Место наибольшего скопления жира в области живота. Периферических отеков нет. Система органов дыхания: нос обычной формы, слизистая розового цвета, грудная клетка астенической формы, деформаций грудной клетки нет. ЧДД - 23 в минуту, ритмичное, глубина дыхания обычная. Органы пищеварения: язык влажный, обильно обложен белым налетом, кариозных зубов нет, слизистая рта, десен не изменена, живот увеличен в объеме за счет метеоризма. Грыжевых образований нет, живот мягкий, болезненный, мышцы брюшной стенки в верхней половине живота напряженны. Симптом Щеткина - Блюмберга отрицательный. Желчный пузырь не пальпируется. Предварительный диагноз: хронический рецидивирующий панкреатит, болевая форма, фаза обострения. План лабораторных и инструментальных методов исследований. 1) Клинический анализ крови. 2) Биохимический анализ крови. 3) Общий анализ мочи. 4) Анализ мочи на диастазу ( уровень фермента амилазы). 5) Кал на яйца гельминт. 6) Исследования крови на СПИД, экспресс диагностика сифилиса (ЭДС) 23 крови. 7) Взвешивания больной каждый день. 8) Копрограмма. 9) Эндоскопическая ретроградная холангиопанкреатогафия (ЭРХПГ). Нарушенные потребности: быть здоровым, есть , спать, отдыхать, работать, поддерживать нормальную температуру тела, выделять, быть чистым, двигаться, бытьв безопасности; Настоящие проблемы: опоясывающая боль в верхних отделах живота, режущего характера, с иррадиацией в область спины, тошнота, однократная рвота, слабость, температура 37,5 С, пульс 90 в минуту, АД 140/90 мм рт. ст., ЧДД 23 в минуту; Приоритетная проблема: опоясывающая боль в верхних отделах живота; Потенциальные проблемы: холестаз (желтушный и безжелтушный), инфекционные осложнения (воспалительные инфильтраты, гнойные холангиты, перитониты, септические состояния), кровотечения, рак поджелудочной железы, панкреатический асцит, абдоминальный ишемический синдром. План сестринского ухода: Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моментувыписки. Для определения выраженности боли пациентки составлена таблица 2.1 Боль (в баллах) Степень выраженности 0 отсутствует 1 незначительная 2 слабая 3 умеренная 4 5 повышенная сильная Таблица 2.1- Субъективная оценка интенсивности болевого синдрома 24 День 1 (13.05.2024г.) Приоритетная проблема: боль в верхних отделах живота (5 баллов). Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моментувыписки. Сестринские вмешательства: 1) Медицинская сестра проводит доверительную беседу с пациентом о пребывание в стационаре. 2) Медицинская сестра обеспечивает лечебно-охранительный режим дляобеспечения физического и психического покоя. 3) Медицинская сестра следит за соблюдением постельного режима. 4) Медицинская сестра ведет контроль за функциональным состоянием (АД-140/80; ЧДД-21, пульс-85, температура тела-37,5 С) ; 5) Медицинская сестра осуществляет проветривание и уборку палаты. 6) Медицинская сестра проводит взвещивание пациентки (67 кг). 7) Медицинская сестра подготавливает пациентку к лабораторным и инструментальным исследованиям. 8) Медицинская сестра контролирует прием и вводит препараты по назначению врача. Спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды (алмагель, маалокс). Ферментные препараты, вызывающие торможение секреции поджелудочной железы — применение минимикросферических форм (креон), для уменьшения отека железы диуретики (фуросемид). Оценка эффективности: пациент отметил улучшение состояния, уменьшение боли (4 балла). День 2 (14.05.2024г.) Приоритетная проблема: боль в верхних отделах живота (4 балла). Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моменту выписки. 25 Сестринские вмешательства: 1) Медицинская сестра проводит беседу о диете и режиме питания ( 5- 6 разовый прием пищи). 2) Медицинская сестра следит за соблюдением режима питания. 3) Медицинская сестра обеспечивает лечебно-охранительный режим для обеспечения физического и психического покоя. 4) Медицинская сестра следит за соблюдением постельного режима. 5) Медицинская сестра ведет контроль за функциональным состоянием (АД-135/85, ЧДД-18, пульс-80, температура тела-37 С) . 6) Медицинская сестра осуществляет проветривание и уборку палаты. 7) Медицинская сестра проводит взвещивание пациентки (67 кг). 8) Медицинская сестра подготавливает пациентку к лабораторным и инструментальным исследованиям. 9) Медицинская сестра контролирует прием и вводит препараты по назначению врача. Спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды (алмагель, маалокс). Ферментные препараты, вызывающие торможение секреции поджелудочной железы —применение минимикросферических форм (креон), для уменьшения отека железы диуретики (фуросемид). Оценка эффективности: пациент отметил улучшение состояния, уменьшение боли (3 балла). День 3 (15.05.2024г.) Приоритетная проблема: боль в верхних отделах живота (3 балла) Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моменту выписки. Сестринские вмешательства: 1) Медицинская сестра проводит беседу о заболевании пациентки. 2) Медицинская сестра следит за соблюдением режима питания. 3) Медицинская сестра обеспечивает лечебно-охранительный режим для 26 обеспечения физического и психического покоя. 4) Медицинская сестра следит за соблюдением постельного режима. 5) Медицинская сестра проводит контроль за функциональным состоянием(АД-130/80, ЧДД-16, пульс-73, температура тела-36,8 С) . 6) Медицинская сестра осуществляет проветривание и уборку палаты. 7) Медицинская сестра проводит взвещивание пациентки (67 кг). 8) Медицинская сестра подготавливает пациентку к лабораторным и инструментальным исследованиям. 9) Медицинская сестра контролирует прием препаратов по назначению врача. Спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды торможение (алмагель, маалокс). секреции Ферментные поджелудочной препараты, вызывающие железы —применение минимикросферических форм (креон), для уменьшения отека железы диуретики (фуросемид). Оценка эффективности: пациент отметил уменьшение боли (2 балла). День 4 (16.05.2024г.) Приоритетная проблема: боль в верхних отделах живота (2 балла). Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моменту выписки. Сестринские вмешательства: 1) Медицинская сестра следит за соблюдением режима питания. 2) Медицинская сестра обеспечивает лечебно-охранительный режим для обеспечения физического и психического покоя. 3) Медицинская сестра следит за соблюдением постельного режима. 4) Медицинская сестра проводит контроль за функциональным состоянием(АД-120/90, ЧДД-16, пульс-65, температура тела-36,8) . 5) Медицинская сестра осуществляет проветривание и уборку палаты. 6) Медицинская сестра проводит взвешивание пациентки(66 кг); 7) Медицинская сестра контролирует прием препаратов по назначению 27 врача. Спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды (алмагель, торможение маалокс). секреции Ферментные поджелудочной препараты, вызывающие железы —применение минимикросферических форм (креон), для уменьшения отека железы диуретики (фуросемид). Оценка эффективности: пациент отметил существенное уменьшение боли (1 балл). День 5 (17.05.2024г.) Приоритетная проблема: боль в верхних отделах живота (1 балл). Краткосрочная цель: пациентка отметит уменьшение боли к концу дня. Долгосрочная цель: пациентка не будет предъявлять жалоб на боль к моментувыписки. Сестринские вмешательства: 1) Медицинская сестра следит за соблюдением режима питания. 2) Медицинская сестра обеспечивает лечебно-охранительный режим для обеспечения физического и психического покоя. 3) Медицинская сестра следит за соблюдением постельного режима. 4)Медицинская сестра проводит контроль за функциональным состоянием (АД-130/80, ЧДД-16, пульс-63, температура тела-36,6). 5) Медицинская сестра осуществляет проветривание и уборку палаты. 6) Медицинская сестра проводит взвещивание пациентки (65 кг). 7) Медицинская сестра контролирует прием препаратов по назначению врача. Спазмолитики (Но-шпа), антисекреторные препараты (омепразол), антациды (алмагель, торможение маалокс). секреции Ферментные поджелудочной препараты, железы — вызывающие применение минимикросферических форм (креон), для уменьшения отека железы диуретики (фуросемид). Оценка эффективности: пациент отметил отсутствие боли (0 баллов). 28 ВЫВОДЫ 1) Медицинской сестрой был разработан алгоритм сестринского ухода за пациентом с хроническим панкреатитом по приоритетной проблеме пациента. Основные пункты сестринского ухода: проведение бесед о заболевании пациента, обеспечение лечебно-охранительного режима, контроль за функциональным состоянием пациента, проветривание и уборка палаты, ежедневное взвещивание пациента, подготовка пациента к лабораторным и инструментальным исследованиям, контроль и введение препаратов по назначению врача. 2) Медицинской сестрой были выявлены проблемы пациента с хроническим панкреатитом, такие как: боль в верхних отделах живота, тошнота, рвота, слабость. 3) Медицинской сестрой был проведен уход за пациентом на протяжении пяти дней. На графике показана динамика спада боли, что говорит об эффективности сестринского ухода. Цели были достигнуты, качество жизни пациента улучшилось, благодаря правильному плану вмешательств, правильному выполнению назначений врача. Боль сестринских 29 ЗАКЛЮЧЕНИЕ В современном мире проблема хронического панкреатита приобретает всё большуюактуальность и значимость. Хронический панкреатит – заболевание поджелудочной железы, с длительным характером течения, неуклонным прогрессированием с морфологической перестройкой паренхимы поджелудочной железы и ее протоков. На сегодняшний день хронический панкреатит является социально значимым заболеванием. Отмечается рост распространенности преимущественно среди лиц трудоспособного возраста. Хронический панкреатит определяется как мультифакториальное заболевание. Среди причин развития хронического панкреатита на первом месте находится: злоупотребление алкоголем, курение, заболевания желчевыводящих путей и наследственные факторы. Своевременная диагностика, ранее выявление хронического панкреатита и прогнозирование характера его течения позволяют в оптимальные сроки устронить проблему пациентов без осложнений хронического панкреатита. Для профилактики обострения хронического панкреатита больному рекомендуется рациональное питание, исключение из рациона спиртных напитков, жирной, острой и сладкой пищи, своевременное лечение заболеваний пищеварительной системы. Осложнениями хронического панкреатита являются: холестаз (желтушный и безжелтушный),инфекционные осложнения (воспалительные инфильтраты, гнойные холангиты, перитониты, септические состояния), кровотечения, рак поджелудочной железы, панкреатический асцит, абдоминальный ишемический синдром. При тяжелой экзокринной недостаточности поджелудочной железы среди больных, продолжающих потреблять алкоголь, высок уровень смертности и осложнений. Состояние больного может улучшиться, если он не принимает алкоголь, проводит усиленную заместительную терапию, соблюдает правила диеты и ведет здоровый образ жизни. 30 СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ 1) Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению хронического панкреатита / В. Т. Ивашкин [и др.] // РЖГГК. 2013. Т.23, № 1. С. 66–87 2) Справочник практического врача / Под редакцией проф. А. И. Воробьева.- М.:Медицина, 1982. С. 156-157 3) Академия медицинских наук СССР. Большая медицинская энциклопедия / Академик - Б. В. Петровский. С.452 4) Поликлиническая терапия : учебник / Г. И. Сторожаков, И. И. Чукаева, А. А. Александров. – 2-е изд., перераб. и доп. – 2013. 5) Этиология и патогенез хронического панкреатита [Электронный ресурс]https://diseases.medelement.com/ 6) Факторы риска заболеваний хронического панкреатита среди пациентов [Электронный ресурс] https://bredihina.ru/podzheludochnayapancreatittytyrt -zheleza/hronicheskij-pankreatit/ 7) Лечение панкреатита [Электронный ресурс]https://kreon.ru/poleznayainformatsiya/khronicheskiy-pankreatit/ 8) Профилактика панкреатита среди населения ,ведение образа жизни [Электронный ресурс]https://www.gastroscan.ru/patient/disease/pancreatitis/ chronicapancreatitis/ 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58