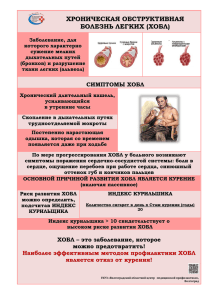
Введение Актуальность работы обусловлена тем, что хроническая обструктивная болезнь легких – всемирно распространенное заболевание, в значительной степени снижающее качество жизни пациентов, являющееся одной из частых причин нетрудоспособности, инвалидности и занимающее четвертое место среди причин смерти в экономически развитых странах, в том числе и в России, после сердечно сосудистых заболеваний, сахарного диабета 2-го типа и всевозможных травм. Согласно большинству современных консенсусов, ХОБЛ (см. список сокращений) рассматривается как системное заболевание, проявления которого выходят далеко за пределы дыхательной системы. Возникающая на фоне заболевания системная гипоксия способна приводить к морфофункциональным нарушениям во всех органах и системах, прежде всего в наиболее чувствительных к кислородной недостаточности: головной мозг, нервная и костная ткани, сердечная мышца. По данным ряда исследований распространенность ХОБЛ среди взрослого населения составляет 5–9%. ХОБЛ является частой причиной обращений к врачу, госпитализаций в стационар и отделения интенсивной терапии. Это — единственная болезнь, смертность от которой продолжает увеличиваться. Летальность от ХОБЛ (см. список сокращений) занимает 4-е место среди всех причин смерти. В современном обществе ХОБЛ наряду с артериальной гипертонией, ишемической болезнью сердца и сахарным диабетом составляют ведущую группу хронических заболеваний: на их долю приходится более 30% среди всех других форм патологий человека. Исходя из всего вышесказанного, целью моей курсовой работы является проанализировать роль фельдшера в профилактике бронхиальной астмы. Для раскрытия цели мною были выставлены следующие задачи: 1) определить понятие заболевания хроническая обструкционная болезнь легких; 2) систематизировать профилактические мероприятия по вопросу профилактики хронической обструкционной болезни легких. 3 Глава 1. Заболевания органов дыхания. 1.1. Классификация заболеваний дыхательной системы Пульмонология (лат. pulmo, logos – «учение о легких») является разделом медицины, изучающим заболевания органов дыхательной системы: легких, плевры, трахеи и бронхов, клинические проявления этих заболеваний, специфику диагностики, методы лечения и профилактики. Существует большое количество классификаций заболеваний органов дыхания. По МКБ-11 (см. Список сокращений) болезни органов дыхания делятся на: СА00-CA0Z – заболевания верхних дыхательных путей; CA20- CA2Z – заболевания нижних дыхательных путей; CA40.0-CA4Z – легочные инфекции; CA60-CA8Z – заболевания легких, вызванные вдыханием внешних агентов, профессиональными вредностями и экологическими условиями; CB00-CB0Z – другие респираторные заболевания, поражающие главным образом интерстециональную ткань; CB20- CB2Z – заболевания плевры, диафрагмы или средостения; CB40.0- CB40.Y – некоторые заболевания дыхательной системы; CB41.0- CB41.2Z – дыхательная недостаточность; CB60-CB64 – состояния дыхательной системы после медицинских вмешательств. Большое количество заболеваний дыхательной системы имеют тяжелое и длительное течение, которое может привести к серьезной угрозе для здоровья, они сокращают продолжительность и значительно снижают качество жизни пациентов. В своей работе я рассмотрю одно из заболеваний дыхательной системы, а именно – хроническую обструкционную болезнь легких, так как данное заболевание является 4 одним из наиболее коморбидных заболеваний человека, в структуре которых преобладают болезни сердца и сосудов, сахарный диабет, остеопороз, дефицит и саркопения, кахексия, депрессии и целый ряд других хронических недугов. 1.2. Определение хронической обструкционной болезни легких Хронической обструктивной болезни легких (ХОБЛ) – является распространенным, предотвратимым и излечимым заболеванием, которое характеризуется стойкими респираторными симптомами и ограничением воздушного потока, что связано с дыхательными путями и/или альвеолярными аномалиями, обычно вызванными значительным воздействием вредных частиц или газов. 1.3. Классификация хронической обструкционной болезни легких по степени тяжести Стадия 0 – повышенный риск развития ХОБЛ. Характеризуется присутствием профессиональных факторов риска и/или никотиновой зависимости, проявляется хроническим кашлем и продукцией мокроты в ответ на воздействие факторов риска на фоне нормальной функции легких. Данная стадия трактуется как предболезнь, которая не всегда завершается развитием классической ХОБЛ. Стадия 1 – легкое течение ХОБЛ, при котором выполнение повседневных физических нагрузок не вызывает дыхательного дискомфорта, но обструктивные нарушения вентиляции легких определяются (ОФВ1/ФЖЕЛ (см. список сокращений) менее 70%), больных беспокоит хронический кашель и продукция мокроты. Стадия 2 – среднетяжелое течение ХОБЛ, при котором пациенты обращаются за медицинской помощью в связи с одышкой и обострением заболевания, что обусловлено нарастанием бронхообструктивных нарушений (ОФВ1 (см. список сокращений) менее 80%, но более 50%, ОФВ1, ОФВ1/ФЖЕЛ (см. список сокращений) менее 70% от должных величин), отмечается усиление одышки. 5 Стадия 3 – тяжелое течение ХОБЛ, характеризуется дальнейшим увеличением ограничения воздушного потока (ОФВ1менее 50%,но более 30% от должных величин, ОФВ1/ФЖЕЛ (см. список сокращений) менее 70%), нарастанием одышки, частоты обострений заболевания, что влияет на качество жизни пациентов. Стадия 4 – крайне тяжелое течение ХОБЛ (см. список сокращений), при котором качество жизни заметно ухудшается, а обострения могут быть угрожающими для жизни. Болезнь приобретает инвалидизирующее течение, характеризуется крайне тяжелой бронхиальной обструкцией: ОФВ1/ФЖЕЛ (см. список сокращений) менее 70%, ОФВ1 (см. список сокращений) менее 30% от должной или ОФВ1 (см. список сокращений) менее 50% от должной с наличием выраженных признаков дыхательной недостаточности. 1.4. Факторы риска Хотя курение сигарет является наиболее хорошо изученным фактором риска ХОБЛ, это не единственный фактор риска, и существуют последовательные данные эпидемиологических исследований о том, что некурящие могут также развивать хроническое ограничение воздушного потока. Большая часть данных, касающихся факторов риска ХОБЛ, получена в результате межсекторальных эпидемиологических исследований, в ходе которых выявляются ассоциации, а не причинно-следственные связи. Тем не менее, по сравнению с курильщиками с ХОБЛ, никогда курильщики с хроническим ограничением воздушного потока имеют меньше симптомов, более мягкое заболевание и меньшую нагрузку системного воспаления. Интересно, что никогда курильщики с хроническим ограничением воздушного потока не имеют повышенного риска развития рака легких или сердечно- сосудистых сопутствующих заболеваний по сравнению с курильщиками без хронического ограничения воздушного потока. Однако есть данные, что они имеют повышенный риск пневмонии и смертности от дыхательной недостаточности. 6 1.5. Патогенез ХОБЛ основаны на механизме взаимного влияния генетических факторов, обусловленных воздействием внешней среды. В патогенезе ХОБЛ наибольшую роль играют следующие процессы: 1. Воспалительный процесс 2. Дисбаланс протеиназ и антипротеиназ в легких. 3. Окислительный стресс. Хроническое воспаление затрагивает все отделы дыхательных путей, паренхиму и сосуды легких. Со временем воспалительный процесс разрушает лёгкие и ведет к необратимым патологическим изменениям. Дисбаланс ферментов и окислительный стресс могут быть следствием воспаления, действия окружающей среды или генетических факторов. Патологический процесс начинается в слизистой бронхов: в ответ на воздействие внешних патогенных факторов происходит изменение функции секреторного аппарата (гиперсекреция слизи, изменения бронхиального секрета), присоединяется инфекция, развивается каскад реакций, приводящих к повреждению бронхов, бронхиол и прилегающих альвеол. Нарушение соотношения протеолитических ферментов и антипротеиназ, дефекты антиоксидантной защиты лёгких усугубляют повреждение. Воспаление дыхательных путей ХОБЛ характеризуется повышением количества нейтрофилов, макрофагов и Тлимфоцитов (особенно CD8+) в различных частях дыхательных путей и легких. Повышенное число воспалительных клеток у пациентов с ХОБЛ обнаруживают как в проксимальных, так и в дистальных дыхательных путях. При обострении у некоторых пациентов может наблюдаться увеличение числа эозинофилов. 7 1.6. Клиническая картина ХОБЛ следует рассматривать у любого пациента, страдающего одышкой, хроническим кашлем или мокротой и/или подверженного воздействию факторов риска заболевания. Хроническая и прогрессирующая одышка является наиболее характерным симптомом ХОБЛ. Кашель с мокротой присутствует до 30% больных. Эти симптомы могут варьироваться изо дня в день и могут предшествовать развитию ограничения воздушного потока на многие годы. Лица, особенно с факторами риска ХОБЛ, с этими симптомами должны быть обследованы для поиска основной причины. Человек может обратиться за медицинской помощью либо из-за хронических респираторных симптомов, либо из-за острого, преходящего эпизода обострения респираторных симптомов. Одышка, кардинальный симптом ХОБЛ, является основной причиной инвалидности и тревоги, связанной с заболеванием. Типичные пациенты ХОБЛ описывают одышку как ощущение повышенных усилий при дыхании, тяжести в груди, голода или удушья.5 однако термины, используемые для описания одышки, могут различаться как индивидуально, так и культурно. Хронический кашель часто является первым симптомом ХОБЛ и часто игнорируется пациентом как ожидаемое следствие курения и/или воздействия окружающей среды. Первоначально кашель может быть прерывистым, но впоследствии может присутствовать каждый день, часто в течение дня. Хронический кашель при ХОБЛ может быть продуктивным или непродуктивным. В некоторых случаях, значительное ограничение воздушного потока может развиваться без наличия кашля. Другие причины хронического кашля представлены в таблице. Пациенты ХОБЛ обычно поднимают небольшое количество цепкой мокроты при кашле. Регулярная выработка мокроты в течение трех и более месяцев в течение двух лет подряд (при отсутствии каких-либо других условий, которые могут это 8 объяснить) является классическим определением хронического бронхита, но это несколько произвольное определение, которое не отражает весь диапазон выработки мокроты, который происходит при ХОБЛ. Наличие гнойной мокроты отражает увеличение медиаторов воспаления, и ее развитие может указывать на начало бактериального обострения, хотя ассоциация относительно слабая Хрипы и стеснение в груди являются симптомами, которые могут варьироваться между днями и в течение одного дня. Слышимый хрип может возникать на уровне гортани и не обязательно сопровождаться аномалиями, слышимыми при аускультации. Кроме того, при аускультации могут присутствовать широко распространенные вдохи и выдохи. Усталость, потеря веса и анорексия являются общими проблемами у пациентов с тяжелой и очень тяжелой ХОБЛ. Они имеют прогностическое значение и также могут быть признаком других заболеваний, таких как туберкулез или рак легких, и поэтому всегда должны быть исследованы. Обморок при кашле возникает из-за быстрого повышения внутригрудного давления при длительных приступах кашля. Приступы кашля также могут вызвать переломы ребер, которые иногда протекают бессимптомно. Отек лодыжки может быть единственным показателем наличия легочного сердца. Симптомы депрессии и / или тревоги заслуживают специального исследования при получении истории болезни, поскольку они распространены в ХОБЛ и связаны с повышенным риском обострений и ухудшения состояния здоровья. 1.7. Диагностика Диагностика ХОБЛ основана на анамнестических данных, клинических проявлениях и результатах исследования вентиляционной функции легких. Заболевание обычно развивается в среднем возрасте и медленно прогрессирует. Факторами риска являются привычка к курению, профессиональные вредности, атмосферные загрязнения, дым от домашних отопительных приборов, кухонный чад, химические раздражающие вещества. Основными клиническими проявлениями 9 являются кашель с мокротой и одышка. Кашель и отделение скудной мокроты могут отмечаться только в утренние часы. Обычно кашель отмечается на протяжении всего дня, реже только в ночное время. Количество мокроты обычно небольшое, вне обострений она слизистая, нередко отделение мокроты происходит после продолжительного кашля. Одышка обычно со временем прогрессирует. Она усиливается при физической нагрузке, во влажную погоду, при обострениях. При осмотре пациента выслушиваются рассеянные сухие хрипы различного тембра. Иногда аускультативные феномены в легких не определяются и для их выявления необходимо предложить пациенту сделать форсированный выдох. В поздних стадиях ХОБЛ наличествуют клинические признаки эмфиземы легких (увеличенный переднезадний размер грудной клетки, расширенные межреберные промежутки, коробочный звук при перкуссии). При развитии хронической дыхательной недостаточности и легочной гипертензии отмечаются "теплый" акроцианоз, набухшие шейные вены. Золотым диагностическим стандартом является выявление частично необратимой бронхиальной обструкции при исследовании вентиляционной функции легких. Объем форсированного выдоха в первую секунду (ОФВ1) снижен и уменьшается по мере прогрессирования заболевания. Для оценки обратимости обструктивных нарушений вентиляции проводят фармакологическую пробу. Прирост ОФВ более чем на 15-12% или на 200 мл и более свидетельствует об обратимости бронхиальной обструкции. При бронхиальной астме обычны высокие приросты воздушных объемов, а при ХОБЛ они минимальные. Эта проба входит в критерии дифференциальной диагностики ХОБЛ. 1.8. Лечение хронической обструкционной болезни легких Эффективное лечение должно основываться на индивидуализированной оценке для уменьшения как текущих симптомов, так и будущих рисков обострений. Вакцинация против гриппа может уменьшить серьезные заболевания (например, инфекции нижних дыхательных путей, требующие госпитализации) и смертность у 10 больных ХОБЛ. Только несколько исследований оценивали обострения, и они показали значительное снижение общего числа обострений на вакцинированного субъекта по сравнению с теми, кто получил плацебо. Вакцины, содержащие убитые или живые инактивированные вирусы, рекомендуются, поскольку они более эффективны у пожилых пациентов с ХОБЛ. Результаты популяционного исследования показали, что пациенты ХОБЛ, особенно пожилые люди, снизился риск развития ишемической болезни сердца при вакцинации против гриппа вакциной на протяжении многих лет. Возникновение побочных реакций обычно незначительны и преходящи. Пневмококковые прививки, PCV13 и PPSV23, рекомендуются всем пациентам ≥ 65 лет. В PPSV23 также рекомендуется для молодых пациентов ХОБЛ с серьезными сопутствующими заболеваниями, в том числе хроническими заболеваниями сердца и легких. Вакцинация снижает вероятность обострения ХОБЛ, а данные умеренного качества свидетельствуют о преимуществах пневмококковой вакцинации у больных ХОБЛ. В крупном РКИ PCV13 продемонстрировал значительную эффективность для профилактики внебольничной пневмонии вакцинного типа (45,6%) и инвазивного пневмококкового заболевания вакцинного типа (75%) среди взрослых ≥ 65 лет и эффективность сохранялась не менее 4 лет» [6, c.347].. Тренировочные упражнения могут быть усилены за счет оптимизации бронходилататоров, Тренировка инспираторных мышц увеличивает силу инспираторных мышц, но это не всегда приводит к повышению производительности, уменьшению одышки или улучшению качества жизни, связанного со здоровьем, при добавлении к комплексной программе реабилитации легких. Для недоедающих пациентов с ХОБЛ рекомендуется пищевая добавка. Это основано на систематических обзоров положительных эффектов на массу тела, жировой массы и безжировой массы, когда пищевых добавок осуществляется только для пациентов ХОБЛ (особенно если недоедает) и при использовании в 11 качестве дополнения к тренировке. Оптимальный объем и длительность лечения точно не установлены.56 пациентов, получавших пищевые добавки, продемонстрировали значительное улучшение по сравнению с исходным уровнем для теста 6-минутной ходьбы, силы дыхательных мышц и состояния здоровья (только у недоедающих пациентов). Долгосрочная оксигенотерапия показана для стабильных пациентов, которые имеют: PaO2 при температуре 7,3 кПа или ниже (55 мм рт. ст.) или SaO2 при температуре 88% или ниже, с гиперкапнией или без нее, подтвержденной дважды в течение трехнедельного периода; PaO2 от 7,3 кПа (55 мм рт.ст.) до 8,0 кПа (60 мм рт. ст.), или SaO2 88%, еслиимеются признаки легочной гипертензии, периферического отека, свидетельствующего о застойной сердечной недостаточности, или полицитемии (гематокрит > 55%). 12 Глава 2. Роль фельдшера в профилактике хронической обструкционной болезни легких. 2.1. Первичная профилактика Полностью отказаться от курения. Для этого применяются различные методики. Чаще всего используется консультирование врачей, а также никотинзаместительная терапия. Программа лечения может быть длительной (предусматривает полный отказ от курения), короткой (предполагает усиление мотивации к отказу от сигарет). А еще существуют методы, снижающие интенсивность курения. Перестать контактировать с профессиональными поллютантами. Это касается и рабочего места, и быта. Тут следует учитывать анамнез человека, восприимчивость его организма к негативным факторам. Например, если он живет в районе с сильно загрязненным воздухом, то лучше сменить место проживания. Устранить даже саму возможность пассивного курения, начиная с детского возраста. Производить своевременную профилактику и лечение ОРВИ (см. список сокращений). Острый бронхит и пневмонию следует лечить своевременно. Самолечением заниматься не стоит, так как это только усугубит состояние больного и повысит риск заболевания ХОБЛ. Любое недолеченное заболевание переходит в хроническую форму и вызывает осложнения. Закаливать организм. Соблюдать чистоту в быту и на рабочем месте. Выполнять подходящие физические упражнения, способствующие улучшению функции дыхания. Очень полезным является и плавание. Эти процедуры помогут уменьшить склонность к ХОБЛ. Первичная профилактика поможет избежать развития заболевания 13 2.1.1. Правильное питание Для профилактики ХОБЛ рекомендуется придерживаться здорового питания, которое включает большое количество фруктов, овощей, цельного зерна, бобовых, орехов и рыбы, а также ограниченное потребление насыщенных жиров, трансжиров и сахара, и сниженное потребление соли. Здоровое питание подразумевает уменьшение потребления продуктов из очищенных зерен и обработанного мяса, таких как колбасные изделия, а также ограничение употребления подслащенных продуктов. Разнообразное и сбалансированное правильное питание имеет значительное значение в первичной профилактике. ВОЗ были подготовлены базовые рекомендации по здоровому питанию. Они включают в себя: 1. Ежедневное употребление, по крайней мере, 400 г (5 порций) овощей и фруктов, при этом овощи всегда должны включаться в рацион, а фрукты могут быть в качестве закуски. 2. Потребление и расход энергии (калорий) должны быть примерно одинаковы. 3. Снижение потребляемых жиров до менее чем 30 % от общего количества потребляемых калорий. Насыщенные жиры должны составлять менее 10 % от числа калорий, трансжиры — менее 1 %. Насыщенные жиры и трансжиры должны замещаться ненасыщенными, в частности, полиненасыщенными. Трансжиры промышленного производства желательно исключать из рациона вообще. 4. Ограничение потребления простых сахаров до менее чем 10 % от общего числа калорий, а при сокращении до 5 % пользы для здоровья будет больше. Сладкие закуски лучше заменить на свежие фрукты и овощи. 5. Сокращение уровня потребляемой соли до рекомендуемого суточного уровня, что составляет не более 5 г в сутки (для натрия — не более 2 г в сутки). Добавляемая в пищу соль должна быть йодированной. Смягчить негативные эффекты от избыточного количества соли на кровяное давление может помочь калий, который поступает в организм через овощи и фрукты. 6. Алкоголь, любая его доза, также не входит в здоровую диету. 14 2.1.2. Физическая нагрузка и закаливание Для предотвращения возникновения бронхиальной астмы рекомендуется регулярно заниматься контролируемыми физическими упражнениями и проводить процедуры закаливания организма. Умеренно интенсивная физическая активность, которая требует умеренных усилий и значительно увеличивает частоту сердечных сокращений, полезна в данном контексте. К таким видам активности относятся быстрая ходьба, танцы, работа в саду, выполнение домашних задач и хозяйственных дел, активные игры и занятия спортом с детьми, а также прогулки с домашними животными. Кроме того, важно упомянуть основные строительные работы, например, кровельные или малярные работы, а также перенос и перемещение предметов умеренной тяжести (до 20 кг). Такие контролируемые физические нагрузки могут помочь в профилактике ХОБЛ. Современные научно-обоснованные рекомендации по оптимизации уровня ФА (см. Список сокращений) заключаются в следующем: Для получения существенной пользы для здоровья нужно заниматься умеренной ФА по крайней мере 150 минут в неделю (2 часа 30 минут), или 75 минут (1 час 15 минут) интенсивной аэробной ФА, или эквивалентной комбинацией умеренной и интенсивной ФА. Продолжительность одного занятия аэробной ФА должна быть не менее 10 минут и предпочтительно равномерно распределена в течение недели. Для получения более значительной пользы необходимо увеличивать свою аэробную ФА до 300 минут в неделю (5 часов) умеренной ФА, или 150 минут (2 часа 30 минут) в неделю интенсивной ФА, или эквивалентной комбинацией умеренной и интенсивной ФА. Взрослые также 2 дня в неделю или более должны заниматься умеренной или интенсивной ФА для укрепления мышечной системы, вовлекающей все группы мышц, что обеспечивает дополнительную пользу для здоровья. 15 Метод закаливания организма основан на воздействии на организм человека различными природными факторами: воздухом, водой, солнцем, низкими и высокими температурами (относительно температуры тела) и пониженным атмосферным давлением, с целью повышения функциональных резервов организма и его устойчивости к неблагоприятному воздействию этих факторов. Основными принципами закаливания являются: 1. систематическое и последовательное проведение закаливающих процедур (ежедневно и без перерывов); 2. постепенное увеличение интенсивности закаливающих процедур; 3. проведение закаливающих процедур с учетом состояния здоровья; 4. учет индивидуальных особенностей организма; 5. возобновление закаливающих процедур после перерывов следует начинать с тех степеней воздействия, которые были вначале закаливания, но с более быстрым их нарастанием. К процедурам закаливания относятся следующие: Воздушные ванны проводятся начиная с проветренного помещения и затем постепенно переносятся на открытый воздух, увеличивая продолжительность процедуры и снижая температуру воздуха. Первые воздушные ванны рекомендуется проводить при температуре воздуха от +15 до +20 градусов Цельсия, продолжительностью 20-30 минут, постепенно увеличивая время на 5-10 минут до двух часов. Солнечные ванны проводятся летом, наиболее эффективное время с 8 до 11 часов утра, начиная через полтора часа после еды. Продолжительность солнечных ванн начинается с 5-10 минут, постепенно увеличивая на 5-10 минут и достигая 2-3 часов. После каждого часа пребывания на солнце рекомендуется отдыхать в тени в течение 15 минут. Водное закаливание начинают с температуры воды, равной температуре тела, постепенно понижая ее после утренних физических упражнений. Главное при 16 закаливании водой - это температура воды. Чем холоднее вода, тем короче должен быть сеанс закаливания. Если закаливание проводится в позднюю осень, зиму или раннюю весну, то начальная температура воды составляет около +36-38 градусов Цельсия, при температуре воздуха +18-20 градусов Цельсия. Водные процедуры проводятся в следующей последовательности: обтирание, обливание, душ, контрастный душ, а также обливание ног и контрастные ножные ванны. Переход от одной процедуры к другой осуществляется через 3-4 недели при хорошем самочувствии. Если закаливание начинается летом или в начале осени, то начальная температура воды составляет около +34 градусов Цельсия, с последующим ежедневным снижением на один градус каждые 3-4 дня, до конечной температуры около +18-20. Обтирание — это процедура, при которой используется мокрое полотенце. Сначала оно наносится на отдельные части тела (местное обтирание), затем на всё тело (общее обтирание). Начальная температура воды составляет около +34 градусов Цельсия, а конечная - около +18-20 градусов Цельсия. При обтирании следует двигаться от периферии тела к центру, по направлению кровотока. Последовательность обтирания: шея, руки, грудь, спина. После обтирания тело должно быть высушено полотенцем. Затем следует растирание стоп, голеней и бедер. Обливание - начинается с местного обливания. Начальная температура воды составляет около +30 градусов Цельсия, затем каждые 2-3 дня температура снижается на один градус и достигает около +15 градусов Цельсия. Продолжительность процедуры составляет 1-2 минуты. После обливания тело вытирается полотенцем. Температура окружающего воздуха составляет около +1820 градусов Цельсия. Летом обливание проводится ежедневно на улице при любой погоде. Душ - процедура, при которой начальная температура воды составляет около +30-35 градусов Цельсия, продолжительность процедуры составляет 1 минуту. Постепенно 17 температура воды снижается до около +18 градусов Цельсия, а время увеличивается до 2 минут, затем проводится растирание. Контрастный душ - это процедура, которая начинается с использования теплой воды и заканчивается теплой водой. Перепад температур начинается от примерно +5-7 градусов и достигает около +20 градусов. При контрастном душе рекомендуется не слишком резко изменять температуру воды. В оптимальном режиме закаливания для людей в возрасте 16-39 лет нижний предел температуры воды составляет около +12 градусов, а для людей в возрасте 40-60 лет - около +20 градусов. Купание - начинают с одного раза в день, затем количество купаний можно увеличивать до 3-4 раз при интервалах между купаниями 3-4 часа. Купание рекомендуется проводить не ранее, чем через 1,5 часа после еды. Начальная температура воды составляет около +18-20 градусов, а конечная температура около +10-12 градусов для здоровых людей. Для людей, склонных к частым заболеваниям, рекомендуется начинать купание при температуре около +23 градусов и заканчивать при температуре около +20 градусов. Продолжительность купания в первые дни составляет примерно 4-5 минут, постепенно увеличивая ее до 15-20 минут. После купания рекомендуется провести растирание. Контрастное закаливание ног - включает использование горячей воды с температурой около +35-38 градусов и холодной воды с температурой около +15-20 градусов. Ноги оставляются в горячей воде примерно 2-3 минуты, а затем в прохладной воде - около 30 секунд. Процедуру можно повторить 3-4 раза. Контрастное закаливание ног начинается с погружения ног в теплую воду и заканчивается также, но только через две недели начинается и заканчивается холодной водой. 2.2. Вторичная профилактика Заниматься укреплением иммунитета. Особенно полезными в этом случае являются дыхательные упражнения. 18 Понимать всю природу патологии, а также знать те факторы, которые провоцируют ее обострение. Памятка пациенту выдается в лечебном учреждении. Производится своеобразное обучение больного, как правильно жить с ХОБЛ, так как эта болезнь считается неизлечимой. Проходить оптимальную бронхолитическую терапию. Осуществлять вакцинацию и ревакцинацию пневмококковой и гриппозной инфекции. Особенно важно проводить ее пациентам после 65 лет. Проходить периодические курсы витаминной терапии, лечебной физкультуры и дыхательной гимнастики. Правильно использовать ингаляторы при ХОБЛ. Используемый препарат должен обязательно попадать в бронхиальное дерево. Периодически проходить лечение в специализированных санаториях и курортах. Это даст возможность поддерживать легочную ткань в нормальном состоянии, обеспечивать ее функциональность на оптимальном уровне. Вторичная профилактика при ХОБЛ предусматривает также организацию больному нормальных условий труда, в зависимости от степени тяжести патологии и индивидуальных особенностей организма. Это позволит уменьшить частоту и интенсивность рецидивов. 2.2.1. Диетотерапия Правильное питание при ХОБЛ играет важную роль в лечении и профилактике. Рацион диеты зависит от формы бронхиальной астмы у пациента. Если у больного нет аллергических реакций на определенные пищевые триггеры, обычно рекомендуется следовать Диете №9. Калорийность дневного рациона больных в среднем составляет 2400—2700 ккал. Количество жидкости 1,7—1,8 л. Питание дробное, небольшими порциями (4—5 приемов). Ограничение распространяется на крепкие мясные, грибные и рыбные 19 бульоны и поваренную соль (до 10—11 г). Кулинарная обработка пищи — приводящая к денатурации белков. К потенциально аллергенным продуктам относятся: морепродукты и рыба, икра, гусиное и утиное мясо, яйца, орехи, бобовые, цитрусовые, томаты, дыня, персики, клубника, малина, шоколад и мед, дрожжи. В период обострения эти продукты должны быть исключены из рациона, а вне обострения – ограничены. Важно ограничить в рационе легкоусвояемые углеводы, которые способствуют развитию и обострению воспалительных процессов. К таким углеводам относятся следующие продукты: пшеничный хлеб, жирные сорта свинины/говядины, цельное молоко, манная крупа, сметана, мед, сахар, джем, сиропы, а также копченые, жареные продукты и блюда и мучные изделия. Внимательнее необходимо относится к продуктам, содержащим в больших количествах тирамин и гистамин, так как они принимают активное участие в развитии аллергических реакций. Наибольшее содержание этих веществ встречается в продуктах, которые изготавливаются по технологиям, включающим процессы ферментации – это твердый сыр, рыба консервированная, квашеная капуста, колбаса сырокопченая, сосиски и сардельки и другое. Причиной воспалительных аллергических реакций могут быть не только продукты, но и различные химические добавки, широко используемые в пищевой промышленности (эмульгаторы, красители, консерванты, ароматизаторы). Ограничивают употребление некоторых видов фруктов и ягод — винограда, апельсинов, грейпфрутов, клубники, изюма, фиников, малины, бананов, лимонов и соков, приготовленных из них. Также необходимо ограничить употребление продуктов, способствующих ускорению процесса всасывания аллергенов: пряностей и специй (лука, перца, чеснока, горчицы и других), газированных и алкогольсодержащих напитков, острых соусов, грибов, соленой рыбы и овощей, кофе. Для обеспечения полноценного питания рекомендуют включать в меню: 20 продукты, содержащие животные белки (нежирная говядина, телятина, мясо кролика); медленные углеводы (перловая, гречневая, овсяная крупы); овощи и фрукты, содержащие витамины и микроэлементы (капуста, огурцы, кабачки, груши, яблоки); жиры (сливочное масло, растительные масла); кисломолочные продукты (кефир, йогурт, ряженка); отвар шиповника, фруктовые компоты, чай, минеральную воду без газа. [6] Соблюдение диеты при хронической обструкционной болезни легких уменьшает вероятность развития воспаления в бронхах и бронхоспазма, стабилизирует мембраны тучных клеток и способствует выведению из пищевого рациона продуктов, способствующих развитию осложнений. 2.2.2. Лечебная физическая культура Вторичная профилактика у пациента полагается на важную роль физических факторов.. Лечебная физкультура помогает адаптировать организм пациента, его сердечно-сосудистую систему и органы дыхания к физической активности, а также повышает иммунитет. Лечебную гимнастику назначают в период между приступами, когда общее состояние пациента улучшается. Основные задачи ЛФК (см. Список сокращений): • нормализация тонуса ЦНС (см. Список сокращений) и снижение общей напряженности; • уменьшение спазма бронхов и бронхиол; • развитие механизма полного дыхания с преимущественной тренировкой выдоха; • укрепление мышц, принимающих участие в акте дыхания; • увеличение подвижности диафрагмы и грудной клетки; • обучение произвольному мышечному расслаблению; 21 • обучение управлению дыханием во время астматического приступа; • увеличение функциональных резервов с помощью тренировки; • уменьшение обратимых и стабилизация необратимых изменений в легких. В случае имеющихся изменений со стороны сердечнососудистой системы добавляется задача по тренировке и укреплению аппарата кровообращения. Формы ЛФК: лечебная гимнастика, утренняя гигиеническая гимнастика, дозированные прогулки по ровной местности, легкие спортивные игры, лыжные прогулки. Одним из принципов лечебной физкультуры, рекомендуемых при хронической обструкционной болезни легких, является респираторная терапия, которая включает тренировку дыхания с использованием различных методик для повышения устойчивости к гипоксии (недостаток кислорода) и гиперкапнии (избыток углекислого газа). Широкое применение получили методы интервальной тренировки с использованием специальных аппаратов-гипоксикаторов, которые позволяют создавать вдыхаемой смеси газов пониженную концентрацию кислорода (до 11-12%). Курсы дозированной гипоксии позволяют проводить комплексную тренировку функциональных систем организма путем взаимной адаптации. Методика дыхательной гимнастики тесно связана с релаксационными и аутогенными тренировками. Пациенты обучаются дышать максимально расслабленно в различных позах и во время физических нагрузок. Эти навыки переносятся в повседневную жизнь, что помогает снизить реакцию дыхания на стрессовые ситуации и обеспечивает пациенту более полноценное дыхание во время удушья, что значительно облегчает его состояние. Благодаря этому тренировка дыхания требует меньшего количества спазмолитических лекарственных препаратов. Во время дыхательных упражнений, вдыхание воздуха через нос может вызывать раздражение рецепторов верхних дыхательных путей. Это в свою очередь приводит 22 к рефлекторному расширению бронхов и бронхиол, что уменьшает или прекращает одышку. После приступа рекомендуются специальные дыхательные упражнения с медленным полным выдохом, которые помогают облегчить удаление трудно отделяющейся мокроты, устранить ателектазы (не раскрытые участки легких) и предотвратить развитие бронхопневмонии. Курс лечебной гимнастики состоит из двух периодов: подготовительного и тренировочного. Подготовительный период предназначен для ознакомления пациента со специальными упражнениями, восстановления правильного механизма дыхания, а также для ознакомления методиста с функциональными возможностями пациента. Продолжительность этого периода составляет 2-3 дня, а темп упражнений является медленным. В тренировочном периоде применяется широкий арсенал общеразвивающих, специальных и дыхательных упражнений. Темп медленный и средний, продолжительность 2-3 недели. В занятия лечебной гимнастикой включают простые, легко выполняемые упражнения: сгибание, разгибание, отведение и приведение конечностей, разгибание туловища, наклоны вперед и в стороны. В тренировочном периоде активно используются гимнастические предметы (палка, мяч), упражнения на гимнастической стенке. Дыхательные упражнения направлены на снижение развития патологических изменений со стороны бронхолегочного аппарата. Регулярные занятия дыхательными упражнениями способствуют улучшению работы дыхательных мышц и увеличению подвижности грудной клетки, поддерживают в тонусе гладкую мускулатуру бронхов. К таким упражнениям относятся: • упражнения с медленным полноценным и удлиненным выдохом. Они обеспечивают более полное удаление воздуха, тренируют диафрагму и брюшной пресс. • звуковая гимнастика. Упражнения с произношением гласных и согласных звуков. Они рассчитаны на развитие волевого сознательного управления выдохом. 23 Это позволяет сделать выдох равномерным. Вибрация верхних дыхательных путей способствует уменьшению спазма бронхов. • тренировки по урежению дыхания, что способствует уменьшению избыточной вентиляции легких. • надувание резиновых шаров. Подбор упражнений и продолжительность лечебной гимнастики зависят от индивидуальных особенностей пациента, их физической подготовленности и степени тяжести заболевания. Оценка эффективности и переносимости выбранной методики основывается на самочувствии пациента и результатам функциональных тестов, таких как частота дыхания, пульс, данные спирометрии (оценка объема и скорости дыхания) и кардиореспираторные показатели. При дозированной ходьбе по ровной поверхности или легком беге, важно обращать внимание на правильное дыхание и акцентировать внимание на выдохе. Ходьбу следует осуществлять как летом, так и зимой, чтобы организм привыкал к низким температурам. В зависимости от тяжести заболевания, можно применять медленный бег. Рекомендуется проводить ходьбу и бег на определенной территории, такой как парк или лес, а также зимой можно воспользоваться лыжными прогулками. Лечебная физкультура с использованием дозированных физических нагрузок для пациентов должна стать частью повседневной жизни. Не противопоказаны занятия спортом, однако важно помнить, что интенсивные физические нагрузки, наоборот, могут спровоцировать или усугубить синдромные проявления болезни. 2.2.3. Фитотерапия Также немаловажное значение имеет фитотерапия. При ХОБЛ применяются растения, обладающие противовоспалительными свойствами: алтей лекарственный, девясил высокий, зверобой продырявленный календула лекарственная, подорожник большой, солодку голую (корневище и корни). Корень и корневище солодки обладают выраженным отхаркивающим, разжижающим мокроту, спазмолитическим, 24 противовоспалительным действием. Связывают этот эффект с наличием в растении некоторых соединений, близких по строению к кортикостероидам. Противопоказанием к фитотерапии служит пыльцевая сенсибилизация. Комплексное использование специфической десенсибилизации, рационального режима, диетотерапии, физиотерапевтических методов, фитотерапии и лечебной физкультуры может способствовать длительной и устойчивой ремиссии бронхиальной астмы с нормализацией функций бронхолегочного аппарата и восстановлением физической работоспособности. 25 Заключение Хроническая обструктивная болезнь легких (ХОБЛ) относятся к числу наиболее распространенных заболеваний человека. По приблизительным оценкам, во всем мире ХОБЛ страдает около 210 млн. человек. В структуре заболеваемости она входит в число лидирующих по числу дней нетрудоспособности, причинам инвалидности и занимают четвертое место среди причин смерти после сердечнососудистой патологии, рака легкого и церебрально-сосудистых заболеваний. В России ХОБЛ занимает 1-ое место (55%) в структуре распространенности болезней органов дыхания, существенно опережая бронхиальную астму (19%) и пневмонию (14%). Выявление, уменьшение воздействия и контролирование факторов риска являются важнейшими шагами профилактики и лечения любой болезни. В случае ХОБЛ такими факторами являются табачный дым, профессиональные воздействия, а также поллютанты и ирританты внутри жилищ и в атмосфере. Поскольку курение сигарет повсеместно является самым распространенным фактором риска при ХОБЛ, необходимо внедрение антитабачных программ (программ по предупреждению курения), причем программы отказа от курения должны быть легкодоступны и должны предлагаться для всех курильщиков. Уменьшение общего воздействия табачного дыма,профессиональной пыли и химикатов, а также поллютантов в помещениях и в атмосфере является важной задачей по предупреждению развития и прогрессирования ХОБЛ. Медицинские работники должны побуждать каждого курильщика бросить курить, даже если он пришел в медицинское учреждение по не связанным с курением причинам и не имеет симптомов ХОБЛ, признаков ограничения скорости воздушного потока или других заболеваний, обусловленных курением. Беседа, проведенная врачом или другим медицинским работником, значительно увеличивает степень отказа от курения по сравнению с попытками, сделанными самим курящим» Диагноз ХОБЛ следует заподозрить у всех пациентов с одышкой, хроническим кашлем или выделением мокроты и/или с воздействием характерных для этой болезни факторов риска в анамнезе. 26 Список сокращений, используемых в курсовой работе МКБ-11 – международная классификация болезней 11-го пересмотра. ХОБЛ – хроническая обструкционная болезнь легких ОФВ1 - Объем форсированного выдоха за 1 секунду ФЖЕЛ - Форсированная жизненная емкость легких ОРВИ – острая респираторная вирусная инфекция ПСВ – пиковая скорость выдоха. СОЭ – скорость оседания эритроцитов. ВДП – верхние дыхательные пути. КТ – компьютерная диагностика. ФЛГ – флюорография. БК – бацилла Коха. ФА – физическая активность. ЛФК – лечебная физическая культура. ЦНС – центральная нервная система. 27 Список использованной литературы 1. Боголюбов В. М. Внутренние болезни: учебник. – М.: Медицина, 1983, 528 с. 2. Виноградов В. М., Каткова Е. Б., Мухин Е. А. Фармакология с рецептурой : учебник для медицинских и фармацевтических училищ и колледжей / под ред. В. М. Виноградова. – 4-е изд., испр. – СПб. : СпецЛит, 2006. – 864 с.: ил. 3. Косова И. В. Рациональная фармакотерапия аллергических заболеваний в схемах и таблицах: учебно – методическое пособие по клинической фармакологии/ И. В. Косова, Л. В. Терехова – Москва: РУДН, 2019. – 51 с.: ил. 4. Крыжановский С. А. Рецептурный справочник с общей рецептурой : учеб. пособие для студ. Сред. Проф. учеб. заведений / С. А. Крыжановский, И. Б. Цорин. – М. : Издательский центр «Академия», 2008. – 368 с. 5. Крымская И. Г. Гигиена и экология человека: учеб. пособ. / И. Г. Крымская. – Ростов н/Д : – Феникс, 2012. – 351 с. – (Среднее профессиональное образование). 6. Крюкова Д. А. Здоровый человек и его окружение : учеб. пособие / Д. А. Крюкова, Л. А. Лысак, О. В. Фурса; под ред. Б. В. Карабухина – 6-е изд. – Ростов н/Д : Феникс, 2008. – 381 с. 7. Марченко Д. В. Охрана труда и профессиональные заболевания.: Учебное пособие. Ростов н/Д : Феникс, 2008. – 262 с. 8. Оленская Т. Л. Реабилитация в пульмонологии: учебно-методическое пособие / Т. Л. Оленская, А. Г. Николаева, Л. В. Соболева – Витебск: ВГМУ, 2016 – 142 с. 9. Проведение профилактических мероприятий : учеб. пособие / С. И. Двойников, Ю. А. Тарасова, И. А. Фомушкина, Э. О. Костюкова ; под ред. С. И. Двойникова. – М. : ГЭОТАР-Медиа, 2017. – 448 с.: ил. 10.Руководство для средних медицинских работников / под. ред. Р. Г. Оганова, Р. А. Хальфина – Москва : ГЭОТАР-Медиа, 2007. – 464 с.: ил. 11.Смолева Э. В., Аподиакос Е.Л. Терапия с курсом первичной медико-социальной помощи – Ростов на Дону: Феникс, 2018 – 652 с. : ил. – (среднее медицинское образование). 28 12.Солодовников Ю. Л. Основы профилактики : учебное пособие – 4-е изд. – СанктПетербург [и др.] : Лань, 2020. – 290 с. : ил. – (Среднее профессиональное образование. Медицина). 13.Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации». 14.https://www.who.int/ru/news-room/fact-sheets/detail/asthma 15.https://cr.minzdrav.gov.ru/recomend/359_2 16.https://medi.ru/klinicheskie-rekomendatsii/ 17.https://icd11.ru/bolezni-organov-dyhaniya-mkb11/ 18.https://www.crc.ru Приложение 1 Дифференциальный диагноз при уточнении диагноза ХОБЛ Обоснование для Критерии исключения Диагноз дифференциальной Обследования альтернативного диагностики диагноза Начало заболевания Сходность ранее 20 лет. симптоматики, частые Спирометрия с Симптомы обострения, неполный пробой с ухудшаются ночью эффект от терапии, бронхолитиком, или утром, связаны с Хроническая возраст пациента мониторинг контактом с обструктивна старше 40 лет, курение в пикфлоуметрии, аллергенами или я болезнь анамнезе, признаки ПСВ (см.список неспецифическими легких бронхита и сокращений), раздражителями. гиперинфляции на анализ мокроты, Семейный рентгенограмме и КТ специфическая отягощенный (см. Список аллергодиагностика аллергоанамнез. сокращений). Эозинофилия мокроты. Поражения ВДП (см. Список сокращений) Инспираторная одышка или чувство нехватки воздуха, превалирование кашля над обструктивными Риноскопия, ларингоскопия, бронхоскопия, рентген и/или КТ придаточных пазух носа, грудной 29 Отсутствие поражения ВДП, характерное для данных заболеваний, заключение ЛОРврача, исключающее данные патологии. изменениями, характерный анамнез Частые обострения, большое количество мокроты, Бронхоэктазы прогрессирующее течение, недостаточный эффект от терапии Туберкулез легких, различные формы Длительный кашель, кровохарканье, нарастающее истощение пациента, контакт с больными туберкулезом, характерный социальный статус пациента, очаговые изменений на ФЛГ (см. Список сокращений), отсутствие эффекта от терапии. Пожилой возраст пациента, длительный Опухоли кашель, кровохарканье, легких нарастающее истощение (центральные пациента, высокие и показатели СОЭ периферическ (см.список ие) сокращений), отсутствие эффекта от терапии клетки, консультация ЛОРврача Рентенография и КТ легких, бронхоскопия, анализы мокроты Отсутствие характерных признаков бронхоэктазов при имидж-диагностике, бронхоскопии, диффузное поражение нижних дыхательных путей. Эозинофильный характер воспаления. Рентенография и КТ легких, диаскин тест, мокрота на БК (см. Список сокращений), консультация фтизиатра Отрицательные данные обследования на туберкулез легких, заключение фтизиатра, исключающее туберкулез легких. ОАК, рентенография и КТ легких, бронхоскопия, анализы мокроты, биопсия, консультация онколога Отрицательные данные обследования на новообразования легких, заключение онколога, исключающее опухоль легких 30