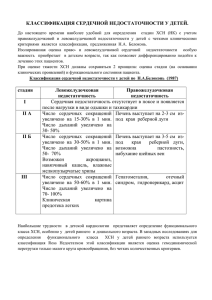
ИСТОРИЯ БОЛЕЗНИ Паспортная часть Пациент М. 64 года Место работы: пенсионер, инвалид 2 группы Дата поступления 09.02 2020 г. Кем направлен: участковая поликлиника ЖАЛОБЫ: на одышку при незначительной физической нагрузке в пределах квартиры, перебои в работе сердца, сухой кашель, постоянные отеки ног, не может находиться в горизонтальном положении из-за одышки. За последние 6 месяцев похудел на 20 кг. Иногда беспокоят боли сжимающего характера в области нижней трети грудной клетки, купирует изокетом. АНАМНЕЗ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ Считает себя больным с октября 2013 г., когда после сильного эмоционального стресса (смерть сына), впервые почувствовал жгучую боль за грудиной, давящего характера, с иррадиацией в левую половину туловища, онемение левой половины туловища, длительностью более 40 минут, не купировалась нитроглицерином. Был госпитализирован с инфарктом миокарда. После выписки проходил ежемесячно ЭКГ исследование и наблюдался у терапевта. Постоянно с октября 2013г. принимает кардикет, кардиомагнил, предуктал, перинева. В течение последнего года отмечает ухудшение состояния, стала нарастать одышка, отёки на голенях практически не проходят, стал терять вес, стали беспокоить боли в области сердца, за грудиной при незначительной физической нагрузке (ходьба менее 100 метров), боли купируются приемом изокета. По поводу этого обратился к врачу-терапевту по месту жительства, где он выписал направление на госпитализацию. ИСТОРИЯ ЖИЗНИ Место рождения: г. Пермь. Среднее профессиональное образование (бухгалтер). Трудовой анамнез: Работал бухгалтером. В данный момент на пенсии. Семейный анамнез: Живёт вдвоём с женой. Есть дочь, сын погиб. Характер питания: регулярный, соблюдает диету с ограничением жиров. Любит соленое. Вредные привычки: Не курит, спиртные напитки и наркотики не употребляет. Перенесенные ранее заболевания: у пациента имеется нефроптоз, хронический пиелонефрит. Венерических заболеваний, туберкулеза, обменных заболеваний, инфекционного гепатита, ВИЧ - инфекции нет. Наследственность: Мама умерла в возрасте 86 лет - кардиосклероз. Аллергологический анамнез: Переносимость медикаментов, пищевых продуктов, запахов растений хорошая. Аллергической сыпи, отека Квинке, крапивницы, сенной лихорадки, удушья, анафилактического шока при приёме лекарственных препаратов, после влияния вакцин, сыворотки не наблюдалось . ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ Оценка общего состояния больного: удовлетворительное. Сознание: ясное. Положение больного в постели: пациент предпочитает сидеть, спит полусидя. Выражение лица: спокойное. Тип телосложения: нормостенический. Рост – 174 см, вес - 60 кг. Кожные покровы: физиологической окраски. Участков депигментации нет. Сыпи, язв, расчесов, пролежней, ксантом, липом, геморрагических высыпаний не наблюдаются. Эластичность кожи умеренная. Кожа сухая. ПЖК развит недостаточно. Отёки голеней до верхней трети. Кожа голеней с цианотичным оттенком, сухая. Видимые слизистые оболочки Слизистые оболочки глаз (коньюктивы), слизистая полости рта, губ физиологической окраски. Без высыпаний и эрозий. Язв не наблюдается. Лиматические узлы Подчелюстные, затылочные, околоушные, шейные, над- и подключные, подмышечные, кубитальные, паховые, подколенные не увеличены и не прощупываются. Мышцы Степень развития мышц нормальная. Гипотрофии, атрофии, гипертрофии не выявлено. Мышечный тонус пониженный. Болезненности при ощупывании нет. Мышечная сила сохранена. Дрожания мышц и судорог не отмечено. Кости Кости скелета развиты пропорционально. Деформации костей, искривления нет. Утолщение концевых фаланг пальцев рук по типу 'барабанных палочек' не наблюдается. Болезненности при поколачивании грудины, ребер, трубчатых костей нет. Болезненность при поколачивании позвоночника в шейном отделе. Суставы Форма суставов правильная. Припухлости суставов, покраснения кожи над ними нет . Утренняя скованность, ограничение объема движения. Боли и затруднения при движения в суставах и позвоночнике нет. Позвоночник имеет правильную форму. Шейный и поясничный лордоз сохранен. Кифоз в грудном и крестцовом отделе сохранен. Система дыхания Форма грудной клетки нормостеническая. Тип дыхания - смешанный, с преобладанием брюшного. Частота дыхания - 24 в мин. Отмечается выраженная смешанная одышка при незначительной нагрузке и даже во время разговора. Аускультация легких Над всей поверхностью легких вслушивается везикулярное дыхание. В легких - в нижних отделах незвучные влажные хрипы. Сердечно-сосудистая система Выпячивания грудной клетки в области сердца не наблюдается. Верхушечный толчок располагается в VI межреберье на 2 см кнутри от передней подмышечной линии. Границы относительной сердечной тупости расширены влево. Набухшие шейные вены в положении стоя. Аускультация сердца Ритм сердца - правильный, ЧСС 88/мин, экстрасистолия, АД 110/70 мм рт ст., Система пищеварения Язык розового цвета, влажный, сосочковый слой не атрофирован, в области корня покрыт белым налетом. Десны не воспалены, не кровоточат. Слизистая оболочка десен бледнорозового цвета. Имеются зубные протезы. Живот мягкий, безболезненный, расхождения прямых мышц живота, грыж, опухолевидных образований нет. Печень + 5 см ниже края реберной дуги. Система мочеотделения Осмотр поясничной области: контуры сглажены, выбуханий и гиперемии нет. Перкуторно синдром поколачивания по поясничной области отрицательный. Эндокринная система Осмотр и пальпация щитовидной железы: локализация щитовидной железы нормальная, её узлы не пальпируются. Щитовидная железа не увеличена, подвижна, безболезненна. Нарушения роста, телосложения, пропорциональности отдельных частей тела не выявлены. Вторичные половые признаки соответствуют паспортному полу. Физическое и умственное развитие соответствуют возрасту. Нервная система Походка, координация движений не нарушены. Сухожильные, брюшные рефлексы сохранены. Парезов и параличей нет. Речь не нарушена. Нарушений чувствительной сферы не выявлено. Нарушений вегетативной нервной системы нет. Психическое состояние Ориентировка в месте, во времени и конкретной ситуации сохранены. Больной контактен. Речь и мышление последовательны, логичны. Отмечается некоторое нарушение памяти на настоящие события. Уровень интеллекта умеренный. Настроение ровное, устойчивое. Внимание сохранено. Доминирующих и навязчивых идей, суицидных мыслей и намерений нет. Нарушений поведения, изменений характера, аффективных состояний нет. ДИАГНОЗ: ИБС. ПИКС (2013г.). Стабильная стенокардия напряжения III Ф.КЛ. ХСН 2 Б стадии ПЛАН ОБСЛЕДОВАНИЯ 1. Лабораторные исследования ОАК ОАМ БАК - АСАТ, АЛАТ, общий белок, липидограмма, глюкоза, К, Na 2. Инструментальные исследования ЭКГ Суточное мониторирование ЭКГ Эхокардиография в покое УЗИ – почек Тест 6-минутной ходьбы. ПАЦИЕНТУ НАЗНАЧЕНО: 1. Диета 10 А 2. Режим - палатный 3. Рамиприл 2,5 мг 1 раз в сутки 4. Спиронолактон 100мг в 2 приёма 5. Торасемид 5 мг 1 раз в сутки 6. Карведилол 6,5 мг 1 раз в сутки 7. Дигоксин 0,25 мг в/в струйно на физрастворе ДНЕВНИК 10.02.20 Жалобы на общую слабость, периодические перебои в работе сердца. Общее состояние средней степени тяжести. Кожные покровы физиологической окраски. Дыхание везикулярное, в нижних отделах – влажные хрипы. Тоны сердца приглушены, ритмичные, единичные экстрасистолы. АД = 140/90 мм. рт. ст. Пульс 68 / мин. Отеки до верхней трети голени. Язык влажный, обложен белым налетом. Живот мягкий, безболезненный. Печень + 4 см от края реберной дуги. Диурез достаточный. Лечение продолжает. Пациент размещён на функциональной кровати с приподнятым изголовьем. Вы провели Тест 6 минутной ходьбы - он составил 50 м. 11.02.20 Больной жалуется на общую слабость, перебои в сердце ощущает периодически. Общее состояние средней степени тяжести. Кожные покровы физиологической окраски. Дыхание везикулярное, единичные хрипы в нижних отделах лёгких. Тоны ритмичные. АД = 130/80 мм. рт. ст. Пульс 72 / мин. Отеки до средней трети голеней. Живот мягкий, безболезненный. Печень + 4 см от края рёберной дуги. Диурез достаточный. Лечение продолжает. Добавить ЛФК. 12.02.20 пациент отмечает, что перебоев в работе сердца нет. Сохранилась общая слабость. Общее состояние средней степени тяжести. Кожные покровы физиологической окраски. Дыхание везикулярное, хрипов нет. Тоны ритмичные. АД = 130/70 мм. рт. ст. Пульс 70 / мин. Отеков в области нижней трети голеней. Живот мягкий, безболезненный. Печень + 3 см от края реберной дуги. Диурез достаточный ЗАДАНИЯ: 1. Оформите документацию к осуществлению сестринского процесса. 2. Оформите температурный лист, лист назначений. 3. Определите стадию и функциональный класс заболевания по тесту 6-минутной ходьбы и ШОКС (ПРИЛОЖЕНИЕ 1). Научите пациента самостоятельно провести тест 6минутной ходьбы, составьте алгоритм этого обследования. 4. Посетите сайт www.heartfailurematters.org/ru_RU/ , ознакомьтесь с ПРИЛОЖЕНИЕМ 2 и дайте рекомендации пациенту по изменению образа жизни в соответствии с его функциональным классом (в том числе по диете и физической активности). ПРИЛОЖЕНИЕ 1 В России с настоящее время принята классификация 2002 года: Стадии СН (на фоне лечения не меняются) Функциональные классы СН (на фоне лечения могут изменяться) I стадия Начальная стадия заболевания I ФК Ограничения физической активности сердца. Гемодинамика не отсутствуют: привычная физическая нарушена. Скрытая сердечная активность не сопровождается быстрой недостаточность. утомляемостью, появлением одышки Бессимптомная дисфункция или сердцебиения. Повышенную миокарда. нагрузку больной переносит, но она может сопровождаться одышкой и/или Клинически выраженная стадия II-А замедленным восстановлением. стадия заболевания сердца. Нарушения гемодинамики в одном из кругов II ФК Незначительное ограничение кровообращения, выраженные физической активности: в покое умеренно. Адаптивное симптомы отсутствуют, привычная ремоделирование сердца. физическая активность сопровождается утомляемостью, одышкой или сердцебиением. Тяжелая стадия заболевания II-Б III ФК Заметное ограничение физической сердца. Выраженные изменения активности: в покое симптомы стадия гемодинамики в обоих кругах отсутствуют, физическая активность кровообращения. Дезадаптивное меньшей интенсивности, по сравнению ремоделирование сердца. с привычными нагрузками, сопровождается появлением симптомов. Конечная стадия заболевания III стадия сердца. Выраженные изменения IV ФК Невозможность выполнить какую-либо гемодинамики и необратимые физическую нагрузку без появления структурные изменения органовдискомфорта: симптомы СН мишеней (сердца, легких, присутствуют в покое и усиливаются сосудов, мозга и др.) при минимальной физической Финальная стадия активности. ремоделирования органов. Для объективизации ФК ХСН используется тест с 6-ти- минутной ходьбой. По расстоянию, которое пациент может преодолеть за указанное время, можно определить наличие СН и уточнить ее ФК. Характерно, что имеется четкая зависимость между длиной пути за 6 минут и уровнем потребления кислорода организмом: ФК Расстояние за 6 мин. ходьбы (м) Потребление кислорода (мл/мин/м2) СН нет I 551 и более 22,1 и более 426-550 18,1-22,0 II 301-425 14,1-18,0 III 151-300 10,1-14,0 IV 150 и меньше 10,0 и меньше Таблица. Шкала оценки клинического состояния больного ХСН (ШОКС) (в модификации Мареева В. Ю.) 1. Одышка: 0 – нет, 1 – при нагрузке, 2 – в покое 2. Изменился ли за последнюю неделю вес: 0 – нет, 1 – увеличился 3. Жалобы на перебои в работе сердца: 0 – нет, 1 – есть 4. В каком положении находится в постели: 0 – горизонтально, 1 – с приподнятым головным концом (2+ подушки), 2 – плюс просыпается от удушья, 3 – сидя 5. Набухшие шейные вены: 0 – нет, 1 – лежа, 2 – стоя 6. Хрипы в легких: 0 – нет, 1 – нижние отделы (до ⅓), 2 – до лопаток (до ⅔), 3 – над всей поверхностью легких 7. Наличие ритма галопа: 0 – нет, 1 – есть 8. Печень: 0 – не увеличена, 1 – до 5 см, 2 – более 5 см 9. Отеки: 0 – нет, 1 – пастозность, 2 – отеки, 3 – анасарка 10. Уровень САД: 0 – >120, 1 – (100–120), 2 – <100 мм рт. ст. Максимальное количество (20 баллов) соответствует терминальной недостаточности, 0 баллов – отсутствие клинических признаков СН. Больные с I ФК сердечной недостаточности должны иметь ≤3 баллов; со II ФК – от 4 до 6 баллов; с III ФК –от 7 до 9 баллов, с IV ФК – больше 9 баллов. сердечной ПРИЛОЖЕНИЕ 2 ЛЕЧЕНИЕ ПАЦИЕНТА С ХСН Существует шесть путей достижения поставленных целей при лечении декомпенсации: 1) диета, 2) режим физической активности, 3) психологическая реабилитация, организация врачебного контроля, школ для больных ХСН, 4) медикаментозная терапия, 5) электрофизиологические методы терапии, 6) хирургические, механические методы лечения. Диета больных ХСН На сегодняшний день рекомендации по диете больных ХСН носят весьма конкретный характер. 1. Ограничение потребления соли При ХСН рекомендуется ограничение приема поваренной соли, причем тем большее, чем выраженнее симптомы болезни и застойные явления: A) I ФК – не употреблять соленой пищи (до 3 г NaCl); B) II ФК – плюс не досаливать пищу (до 1,5 г NaCl); C) III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли (<1,0 г NaCl). D) Необходимо помнить, что диета со значимым ограничением натрия (1,8 г / день – 4,5 г соли), особенно на фоне агрессивной диуретической терапии, может даже достоверно увеличивать риск общей смерти и повторных госпитализаций в связи с обострением ХСН. Так что во всем нужна мера. 2. Ограничение потребления жидкости Ограничение потребления жидкости актуально только в крайних ситуациях: при декомпенсированном тяжелом течении ХСН, требующем в / в введения диуретиков. В обычных ситуациях объем жидкости не рекомендуется увеличивать более 2 л / сутки (минимум приема жидкости – 1,5 л / сут). 3. Контроль массы тела Пища должна быть калорийной, легко усваиваться, с достаточным содержанием витаминов, белка. Прирост веса >2 кг за 1–3 дня, скорее всего, свидетельствует о задержке жидкости в организме и риске развития декомпенсации! Сегодня контроль массы тела пациентов с ХСН или контроль трофологического статуса приобретает важнейшее значение. Трофологический статус – понятие, характеризующее состояние здоровья и физического развития организма, связанное с питанием. Необходимо различать следующие патологические состояния пациентов с ХСН: ожирение, избыточный вес, нормальный вес, кахексия. Наличие ожирения или избыточного веса ухудшает прогноз больного ХСН, и во всех случаях ИМТ более 25 кг / м2 требует специальных мер и ограничения калорийности питания. Патологическая потеря массы тела (явные или субклинические признаки обнаруживаются у 50 % больных ХСН). Прогрессивное уменьшение массы тела, обусловленное потерей как жировой ткани, так и мышечной массы называется сердечной кахексией. В лечении таких больных необходимым является сочетание медикаментозной коррекции и нутритивной поддержки. 4. Режим физической активности Сегодня очевидно, что покой не показан всем больным ХСН вне зависимости от стадии заболевания. Физическая реабилитация рекомендуется всем пациентам с I–IV ФК ХСН. Единственным требованием можно считать стабильное течение ХСН, когда нет необходимости в экстренном приеме мочегонных и внутривенном введении вазодилататоров и положительных инотропных средств. Основным для выбора режима нагрузок является определение исходной толерантности при помощи теста 6-мин. ходьбы. Проведение курсов физических тренировок сроком от 3 мес. позволяет увеличить толерантность и максимальное потребление кислорода до 33 %! При этом доказано восстановление структуры и функции скелетной мускулатуры у больных ХСН. При проведении нагрузок пациенты лучше реагируют на проводимую терапию. Доказано влияние физической реабилитации на прогноз декомпенсированных больных. Учитывая, что положительный эффект физических тренировок исчезает через 3 недели после введения ограничения физических нагрузок – введение физических нагрузок в длительную (пожизненную) программу ведения пациента с ХСН является необходимым стандартом. Алгоритм проведения физических нагрузок у больных ХСН Стабилизируй состояние Оцени 6-минутный тест 100–150 метров менее 300 метров 300–500 метров Дыхательные упражнения Упражнения сидя Режим малых нагрузок – ходьба по 10 км/нед. Возможны комбинированные нагрузки Прирост нагрузок - за 10 недель до 20 км/нед. Методика проведения физических нагрузок в форме ходьбы I этап. Вхождение. • Продолжительность этапа – 6–10 недель • Частота занятий – 5 раз в неделю • Скорость движения – 25 мин / 1 км • Расстояние – 1 км • При стабильной клинической картине возможен переход ко второму этапу II этап. • Продолжительность этапа 12 недель • Частота занятий – 5 раз в неделю • Скорость движения – 20 мин / 1 км • Расстояние – 2 км • При стабильном клиническом состоянии – переход на постоянную форму занятий • Для пациентов, прошедших 500 и более метров за 6 мин, показаны динамические физические нагрузки (например, ходьба с прогрессивным повышением нагрузки до скорости 6 км / ч и продолжительностью до 40 минут в день). Титрация нагрузки – до 6–8 месяцев. • В связи с невозможностью оценивать в каждом конкретном случае максимальное потребление кислорода расчет нагрузок дан в конкретных цифрах – расстояние, нагрузка, продолжительность Методика проведения тренировок дыхательных мышц Пациент занимает удобное положение сидя, помещает зажим на нос. После обычных вдоха и выдоха пациент делает медленный вдох, в течение 4–5 с, через загубник тренажера Threshold IMT. После этого, не выдыхая воздух, пациент делает медленный выдох, в течение 5–6 с, в тренажер Threshold PEP, после чего следует пауза 3 с. Затем вдох и выдох с использованием тренажеров повторяются еще 3 раза. После этого следует обычное спокойное дыхание в течение 2 мин. Таким образом осуществляется профилактика гипервентиляции. В дальнейшем весь цикл, состоящий из 4 вдохов, 4 выдохов и 2 мин отдыха, повторяется еще 3 раза. Таким образом, продолжительность одной тренировки составляет около 20 мин. Необходимо проводить 2 тренировки в день утром и вечером не менее 5 раз в неделю. Увеличение сопротивления происходит на 2 мм водного столба каждую 3–5-ю тренировку с учетом состояния пациента. Распорядок дня пациента с СН Показатели Дневная полноценная активность (часы) Дневная сниженная активность (часы) Дневной сон (часы) Ночной сон (часы) Обязательная продолжительность динамической физической нагрузки 1-2 10-12 ФК 3 6-8 4 1-2 3-4 6-8 Более 8 7-8 45 мин 1-2 8 30 мин Более 2 Более 8 10-15 мин Препараты для лечения ХСН Применяемые у всех больных Применяемые в определенных клинических ситуациях • иАПФ • β-АБ • АРА При непереносимости иАПФ и НЯ • АМКР - антагонисты минералокортикоидных рецепторов - верошпирон • Ивабрадин (При непереносимости БАБ и синусовом ритме с ЧСС >70 уд/мин) • Диуретики (При застойных явлениях ≥II ФК ХСН) • Ивабрадин ( При синуcовом ритме и ЧСС >70 уд/мин) • Сердечные гликозиды При ФП , при синусовом ритме • 3Ω ПНЖК (при ПИК ) • Гепарин или НМГ (При венозных тромбозах) • Оральные антикоагулянты ( при ФП или внутрисердечном тромбозе) Не доказавшие влияния на прогноз при ХСН, улучшающие симптоматику в определенных клинических ситуациях • Антиаритмики III класса Амиодарон (соталол?) при ЖНРС • БМКК (амлодипин, фелодипин) для контроля АД • В/в железо При Hb <12 г/л и дефиците железа • Статины (при ИБС) (при ишемической этиологии) • ПВД (нитраты ± гидралазин) ( • Аспирин • Цитопротекторы (триметазидин МВ) При ишемической этиологии При OКС ≤8 недель и после стентирования • (+) инотропные средства Артериальная гипотония, ОДСН