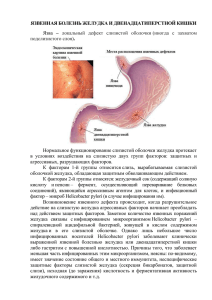
Г2 Предраковые заболевания желудка в свете рекомендаций ВОЗ, Европейских рекомендаций «Guidelines for the Management of Precancerous Conditions and Lesions in the Stomach (MAPS), Маастрикт 5, Рекомендаций Российского эндоскопического общества Долгова Марина Борисовна к.м.н., врач-эндоскопист ГБУЗ МО «ПГКБ № 3», главный внештатный специалист первого медицинского округа МО Слайд 1 Г2 Гость; 21.02.2016 В России по показателям заболеваемости рак желудка устойчиво занимает 3-4-е место а по показателям смертности – второе Рак желудка в 70% случаев выявляется в III – IV стадии заболевания, что предопределяет неудовлетворительные результаты лечения и плохой прогноз 5-тилетняя выживаемость не превышает 30% Поддубный Б.К., Кувшинов Ю.П., Кашин С.В. и др. Современные эндоскопические методики диагностики и лечения предопухолевой патологии и раннего рака желудка // Российский журнал Гастроэнтерологии, Гепатологии, Колопроктологии – 2002. - № 3. - том XII. - с.52-56. Глобальная цель: снижение заболеваемости и смертности от рака желудка Канцерогенез – это длительный процесс, который дает врачу время и инструмент для выявления процессов, которые могут с высокой вероятностью привести к развитию рака Владимир Трофимович Ивашкин, академик РАМН, дмн Факторы, способствующие развитию рака желудка Инфицирование Helicobacter pylori (Нвр) канцероген 1-го уровня по данным ВОЗ 1994 года Характер питания: состав и качество пищи, алкоголь Курение Семейный анамнез Влияние факторов наследственности, пола и возраста Средний возраст заболевших – 50-60 лет Рак желудка встречается у мужчин в два раза чаще, чем у женщин В 10% случаев развития рака желудка играет роль семейный анамнез заболеваемости раком желудка Из них только 1–3% – это четко верифицированные наследственные синдромы, такие как наследственный диффузный желудочный рак, синдром Линча, синдром Пейтца-Йегерса, и САП, в которых риск развития рака желудка и канцерогенеза хорошо доказан NB ! Предраковые состояния и заболевания не имеют специфических клинических проявлений Из всех методов диагностики предраковых состояний и онкозаболеваний желудочнокишечного тракта основной - квалифицированное эндоскопическое исследование Фоновые и предраковые изменения слизистой желудка oХронический атрофический гастрит и o кишечная метаплазия o дисплазия слизистой желудка не имеют специфических эндоскопических признаков oПолипы желудка, в первую очередьаденоматозные oПеренесённые резекции по поводу рака oПерницитозная анемия (В-12 и фолиеводефицитная) oБолезнь Менетрие Современное представление о патогенезе рака при атрофическом гастрите Каскад Корреа – каскад предраковых изменений при атрофическом гастрите (50% всех случаев рака желудка) Нормальная слизистая Хронический активный гастрит Атрофический гастрит Кишечная метаплазия (типы I/II/III) Дисплазия Рак желудка Correa P, Haenszel W, Cuello C, Zavala D, Fontham E and Zarama G: Gastric precancerous process in a high risk population: cohort follow-up. Cancer Res 50: 4737-4740, 1990. Каскад Корреа. Роль Helicobacter pylori Нормальная слизистая Helicobacter pylori Острый гастрит Хронический гастрит Атрофический гастрит Метаплазия и Дисплазия низкой степени Дисплазия высокой степени Рак желудка Язвенная болезнь Кишечная метаплазия – замещение СО желудка на СО тонкого или толстого кишечника или смешанный вариант Дисплазия слизистой желудка – это опухолевая пролиферация, которая характеризуется вариабельной клеточной и цитоархитектурной атипией, НО! без инвазии собственной мышечной пластинки СО (определение ВОЗ 2010 г) Дисплазия, метаплазия , степень выраженности атрофии СО, наличие хеликобактерной инфекции При рутинной эндоскопии в белом свете не имеют специфических признаков Narrow Band Imaging (NBI) – технология оптического усиления изображения – детальное изображение сосудистого рисунка В свете узкоспектрального луча 415nm и 540 nm капилляры слизистой отображаются в коричневом свете, вены подслизистого слоя – в голубом Гемоглобин поглощает узкоспектральный NBI свет, и сосуды видны чётче Электронный ZOOM увеличение изображения в десятки и сотни раз без потери качества изображения ZOOM и NBI технология в диагностике и лечении раннего рака Лёгкость выявления Прицельная биопсия Эндоскопическая резекция Белый свет NBI ZOOM и NBI Обязательная биопсия выявленных очаговых изменений Оптимальное количество кусочков – 6-7 Хромоэндоскопия Методики окрашивания слизистой оболочки – 1) абсорбируемые - захватываются клетками эпителия, способными к всасыванию (тонко- и толстокишечный эпителий, опухолевые клетки) - метиленовый синий 2) контрастирующие - не проникают в клетки, но подчеркивают структуру и рельеф слизистой оболочки - индигокармин, генциан виолет, толуидиновый синий 3) реактивные - проникают в клетки эпителия и реагируют с веществами внутри клеток - раствор Люголя - исследование слизистой пищевода и кардиоэзофагеального перехода В желудке чаще применяется окрашивание 0,2–0,4% раствором индигокармина HDTV(видеоэндоскопия) и NBI должны стать стандартным скрининговым методом по выявлению предраковой патологии и ранних форм рака желудочно-кишечного тракта NBI позволяет увидеть контур патологического участка, очаги метаплазии и дисплазии Европейские рекомендации «Guidelines for the Management of Precancerous Conditions and Lesions in the Stomach (MAPS) риск развития рака желудка при атрофическом гастрите по системам OLGA и OLGIM Степень атрофии слизистой желудка в системе OLGA Антрум 0 I II III Тело 0 Степень 0 Степень I Степень II Степень II I Степень I Степень II Степень II Степень III II Степень II Степень II Степень III Степень IV III Степень II Степень III Степень IV Степень IV Степень выраженности воспаления в системе OLGA Тело Антрум 0 I II III 0 Стадия 0 Стадия I Стадия II Стадия II I Стадия I Стадия II Стадия II Стадия III II Стадия II Стадия II Стадия III Стадия IV III Стадия II Стадия III Стадия IV Стадия IV Степень выраженности метаплазии слизистой - OLGIM Антрум 0 I II III Тело 0 Степень 0 Степень I Степень II Степень II I Степень I Степень II Степень II Степень III II Степень II Степень II Степень III Степень IV III Степень II Степень III Степень IV Степень IV риск развития рака желудка и степень выраженности атрофии, метаплазии и воспаления слизистой Биоптаты 4 - 5 кусочков Два - антральный отдел – по большой и по малой кривизне, на 3 см от привратника Два –тело желудка - из середины малой и большой кривизны Один – из угла желудка Тактика ведения пациентов с атрофией и/или кишечной метаплазией слизистой желудка При большой распространённость атрофии и/или кишечной метаплазии показано гастроскопия 1 раз в 3 года Степень III, IV Стадия III, IV При ограниченной атрофии и/или кишечной метаплазии слизистой оболочки антрального отдела желудка, наблюдение не обязательно При выявлении Helicobacter pylori – проведение эррадикации в 100% с целью предотвращения развития дисплазии высокой степени и раннего рака желудка Венская классификация желудочно-кишечных дисплазий принята в 1998 году Интраэпителиальная неоплазия, дисплазия, аденома – это синонимы Термины «дисплазия 1-3 степени» не рекомендуются к применению Рекомендуется – дисплазия низкой и высокой степени Венская классификация желудочно-кишечных неоплазий (дисплазии) Тип 1. Диагноз Отсутствие неоплазии Клинические показания Наблюдение 2. Сомнительная интраэпителиальная неоплазия/дисплазия Наблюдение 3. Интраэпителиальная неоплазия=дисплазия /аденома низкой степени Эндоскопическая резекция/наблюдение 4. Интраэпителиальная неоплазия=дисплазия /аденома высокой степени без инвазии в подслизистый слой Эндоскопическая или локальная хирургическая резекция 4.1. Интраэпителиальная неоплазия=дисплазия /аденома высокой степени 4.2. Интраэпителиальный рак = рак in situ ограниченный базальной мембраной 4.3. Подозрение на внутрислизистый рак, распространяющийся за пределы базальной мембраны 4.4. Внутрислизистый рак, распространяющийся за пределы базальной мембраны на собственную пластинку слизистой 5. Рак с инвазией в подслизистый слой Хирургическая операция Тактика ведения пациентов с дисплазией слизистой оболочки желудка Дисплазия - предпоследняя стадия канцерогенеза рака Риск развития рака желудка – от 0% до 73% в год Степени дисплазии - низкая – обратимая гастроскопия 1 раз в год – высокая - НЕОБРТИМАЯ ОПЕРАЦИЯ: эндоскопическая резекция слизистой или хирургическая резекция части желудка после операции – гастроскопия каждые 6 - 12 месяцев Пациенты с хроническим атрофическим гастритом и кишечной метаплазией – ГРУППА ВЫСОКОГО РИСКА ! Дисплазия высокой степени и инвазивный рак желудка исходы, которые должны быть предотвращены ! Полипы желудка – эпидемиология и факторы риска Полипы желудка при гастроскопии выявляют в 0,7- 6,6% Чаще у пациентов 40-50 лет Более 70% полипов желудка располагаются в антральном отделе Одиночные полипы - до 50% случаев Диффузный полипоз у 2% больных с полипами желудка Факторы риска - зрелый и пожилой возраст - хеликобактерная инфекция - атрофический гастрит - длительный прием ИПП Полипы желудка – доброкачественные опухоли эпителиального происхождения, выступающие в просвет, имеющие ножку или широкое основание 1. Эпителиальные полипы - гиперпластический полип - полипы фундальных желёз - аденоматозный полип - гамартомный полип: ювенильный полип 2. Неэпителиальные интрамуральные опухоли: - лейомиома - воспалительный фиброидный полип - гастроинтестинальная стромальная опухоль - фиброма / фибромиома - липома - эктопическая ткань поджелудочной железы - нейрогенные и сосудистые опухоли - нейроэндокринные опухоли (карциноиды) Полипы Полип фундальных желёз Описание кистозно расширенные железы дна желудка Морфология Эндофото Расположени е Фоновое состояние Дно желудка, Часто – В/3 тела Хронический НВр ассоции рованный гастрит Риск малигнизации 0,5 % Гиперпластич гиперплазиров еский анный высоко полип Тело желудка, Хронический до 4,5% антральный НВр ассоции рованный отдел гастрит более 1см! и/или Дуоденогастральный рефлюкс Аденоматозн Тубулярные и/ ый или виллёзные полип Антральный отдел дифференциро ванный ямочный эпителий, в 50% - кишечная метаплазия структуры, выстланные диспластическм эпителием Хронический НВр ассоции рованный гастрит 40-50% Четвёртый Маастрихтский консенсус по лечению хеликобактерной инфекции Эрадикация H pylori для профилактики рака желудка может использоваться в следующих случаях: Родственники 1 степени родства пациентов с раком желудка Пациенты с раком желудка, после эндоскопической операции или субтотальной резекция желудка Пациенты с тяжелым паpaнгастритом, гастритом тела желудка, выраженной атрофией Пациенты с хроническим гастритом и сниженной кислотностью более 1 года Пациенты с выраженными факторами риска рака желудка интенсивное курение, высокая экспозиция пыли, угля, кварца, цемента и/или работа в карьере H pylori‐позитивные пациент со страхом рака желудка Пятый Маастрихтский консенсус по лечению хеликобактерной инфекции 2016 H. Pylori - основной этиологическим фактор рака желудка, который можно предотвратить ранней эрадикацией до появления метаплазии и атрофии В популяциях и у лиц с высоким риском рака желудка рекомендуется скрининг и лечение Рекомендуется стратегия: «обследуй и лечи» (test-and-treat ) Предпочтительным методом диагностики у пациентов, не принимающих антациды, является дыхательный уреазный тест Malfertheiner P et al. Management of Helicobacter pylori infection — the Maastricht V/Florence Consensus Report. Gut 2016 Oct 5 Malfertheiner P et al. Management of Helicobacter pylori infection — the Maastricht V/Florence Consensus Report. Gut 2016 Oct 5 Пятый Маастрихтский консенсус по лечению хеликобактерной инфекции Терапия с использованием комбинации амоксициллин+кларитромицин+ИПП остается приемлемой в регионах с низкой резистентностью к кларитромицину В регионах с высокой резистентностью (боле 15%) к кларитромицину рекомендуется 4-хкомпонентная терапия с применением висмута либо ИПП - на 14 дней При её неуспешности может быть рекомендована 3-х или 4-хкомпонентная терапия с применением фторхинолонов Malfertheiner P et al. Management of Helicobacter pylori infection — the Maastricht V/Florence Consensus Report. Gut 2016 Oct 5 Рекомендации по лечению инфекции Helicobacter pylori Консенсусы Маастрихт – III и Маастрихт IV Линия терапии 1 линия терапии Для регионов с низкой частотой резистентности к кларитромицину ИПП в стандартной дозе + КЛА + АМО Х 2 раза в день Квадротерапия на основе препаратов висмута (ИПП + МЕТ + ТЕТ + препарат висмута) 2 линия терапии Квадротерапия на основе препаратов висмута (ИПП + МЕТ + ТЕТ + препарат висмута) Для регионов с высокой более 15% частотой резистентности к кларитромицину Квадротерапия на основе препаратов висмута (ИПП + МЕТ + ТЕТ + препарат висмута) Последовательная терапия (ИПП + АМО первые 5 дней, далее ИПП + КЛА + МЕТ на 5 дней) Квадротерапия без препаратов висмута (ИПП + КЛА + АМО + МЕТ) ИПП + ЛЕВ + АМО ИПП + ЛЕВ + АМО 3 линия терапии Индивидуальный подбор препаратов на основании результатов тестирования Helicobacter Pylori к антибиотикам Пациенты с ИПП + КЛА + МЕТ аллергией на Квадротерапия без препаратов висмута (ИПП + КЛА + АМО + МЕТ) препараты Терапия спасения группы ИПП + КЛА + ЛЕВ пенициллина Дозы: ИПП в стандартной дозе 2 раза в день, Кларитромицин (КЛА) 500 мг 2 раза в день, Амоксициллин (АМО) 1000 мг 2 раза в день, Метронидазол (МЕТ) 400-500 мг 2 раза в день. ЛЕВ – левофлоксацин, ТЕТ - тетрациклин Peter Malfertheiner et al., Gut 2012;61:646-664 & Peter Malfertheiner et al., Gut 2007;56:772–781 Эрадикационная терапия хеликобактерной инфекции. Ожидаемые результаты Эрадикация H.pylori может привести к излечению хронического не атрофического гастрита, или к частичной регрессии атрофического гастрита Эрадикация H.pylori приводит к обратному развитию части гиперпластических и 80% полипов фундальных желёз Эрадикация H.pylori у больных с кишечной метаплазией, не приводит к ее обратному развитию, но может замедлить прогрессирование в неоплазию, и поэтому рекомендуется Эрадикация H.pylori настоятельно рекомендуется у пациентов с перенесенными эндоскопическим или хирургическим лечением по поводу неоплазии/дисплазии Основные методы диагностики НВр Выявление. Чувствительность. Специфичность. Чувствительность (%) Специфичность (%) Посев 70-90 100 Гистологическое исследование 80-98 90-98 Быстрый уреазный тест 90-95 90-95 ПЦР биоптата 90-95 90-95 Антитела сыворотки 70-90 70-90 85-95 85-95 90-95 85-95 Методы Инвазивные методы Неинвазивные Дыхательный методы уреазный тест ПЦР кала Fischbach W,Malfertheiner P et al. Dtsch Arztebl Int. 2009;106(49):801-8. Сравнение основных ИПП ИПП В/в форма Путь метаболизма Побочные действия Лекарственные взаимодействия Скорость начала действия Вождение авто Омепразол + печёночный До 3% Клапидогрель Варфарин контроль МНО 1ч 30мин Нет сведений Эзомепразол + печёночный До 3% Клапидогрель 1 час С осторожностю печёночный До 17,5% Много 1ч 30 мин Не рекомендуется Нет значимых 7 минут Нет ограничений Варфарин контроль МНО 4ч 40мин Нет Лансопрозол на 80% ВНЕ До 0,1% печёночный Рабепразол Пантопразол + печёночный До 3% ограничений Преимущества рабепразола 1. Эффект максимальный через несколько минут после первого приема 2. Надежно подавляет секрецию соляной кислоты в течение суток 3. Действие предсказуемо 4. Безопасен для пациентов, принимающих несколько препаратов одновременно 5. Разрешён детям с 12-ти лет 6. Отличается минимальным потенциалом побочных эффектов Таблетки, покрытые кишечнорастворимой оболочкой Дозировки по 10 мг и 20 мг 30 таблеток в упаковке Современные Европейские и Японские рекомендации 1. Высокоэффективные эндоскопические методики в диагностике - видеоэндоскопы HDTV с высокой разрешающей способностью - использование хромоэндоскопии - применение технологии оптического усиления изображения - NBI - электронное увеличение без потери качества изображения – ZOOM - стандартизация документирования - минимум 20 снимков 2. Биопсия из выявленных очаговых образований: орt 6-7 кусочков 3. Определения степени выраженности атрофии, метаплазии и воспаления слизистой по Olga и Olgim по биопсии из 4-5 участков слизистой желудка 4. При дисплазии или неинвазивном раке - эндоскопическая резекция слизистой 5. Выявление инфицированности НВр и её лечение: test-and-treat Спасибо за внимание и терпение! ГБУЗ МО «Подольская городская клиническая больница №3» Долгова Марина Борисовна 8-916-65-282-70 Принципы организации и критерии качества колоноскопии, выполняемой с целью скрининга колоректального рака Проект рекомендаций Российского эндоскопического общества для врачейэндоскопистов, гастроэнтерологов, терапевтов, онкологов и хирургов Инициативная группа по созданию проекта рекомендаций: М.П. Королев, С.В. Кашин, Д.В. Завьялов, Е.А. Рассадина. Состав рабочей группы по созданию рекомендаций: В.В. Веселов, Е.Д. Федоров, Б.Х. Самедов, Тьери Поншон (Франция), Хироши Кашида (Япония), Лука Бандеттини (Италия), Катерина Фоппа (Италия) Заболеваемость колоректальным раком растёт, занимает 4-ое место, уступая лишь раку лёгкого, желудка и молочной железы По уровню смертности – 3-ое место после рака лёгкого Показатель выявляемости, даже на III – IV стадии заболевания, не превышает 70%, что предопределяет неудовлетворительные результаты лечения и плохой прогноз Чиссов В.И., Вашакмадзе Л.А., Дарьялова С.Л. и др. // Актуальные проблемы колопроктологии. М., 2005. Ч. 2. С. 4– 19. Основная задача скрининговой колоноскопии – снижение смертности от колоректального рака Во-первых, путем обнаружения рака на ранней, бессимптомной стадии Во-вторых, за счет выявления и лечения предраковых заболеваний толстой кишки (в первую очередь аденом) Эндоскопическая диагностика и последующая полипэктомия предотвратят 76-90% всех случаев КРР Данные национального исследования в Великобритании Кому и когда необходим скрининг колоректального рака Возраст более 50 лет Наличие крови в стуле Положительный тест кала на скрытую кровь Железодефицитная анемия Боль в животе и запоры, без признаков кровотечения Тревожные результаты других исследований – УЗИ, КТ Отягощенный семейный анамнез - семейный полипоз, наследственный колоректальный рак Больные с язвенным колитом и болезнью Крона При отрицательных результатах тотальной колоноскопии - через 10 лет После эндоскопического удаления полипов – через 1–3 года Критерии для оценки эффективности препаратов для очистки кишечника ИДЕАЛЬНАЯ СХЕМА ОЧИЩЕНИЯ КИШЕЧНИКА Отсутствие остаточных каловых масс Минимальное количество жидкости Быстрое опорожнение кишечника Процедура не должна приводить к значимым сдвигам водно-электролитного баланса Процедура должна быть легко выполнима и легко переносима Сравнение различных схем подготовки кишечника к инструментальным методам исследования, П. Л. Щербаков1, В. А. Рогозина, О. В. Кириллов, А. И. Парфенов, Е. А. Албулова, А. Б. Ершкова,, Доктор ру, Специальный выпуск № 1 (14) / 2016 Техника выполнения колоноскопии не подвергнуть пациента риску перфорации и не причинить боль - осторожно, бережно проведение колоноскопа путем собирания (сбаривания) кишки, выпрямления естественных изгибов, сокращения длинны подтягиванием – оптимально до 70 см по длине аппарата без излишнего раздувания просвета «на введении» контролировать просвет, не продвигать аппарат «по стенке» ассистент фиксирует петли сигмовидной кишки детальный осмотр слизистой оболочки при извлечении аппарата Эталон обследования – тотальная колоноскопия Достижение купола слепой кишки в 9295% показатели качества скрининговой колоноскопии Аппарат введён в купол слепой кишки Описано качество подготовки и сведения об отмывании слизистой при необходимости Время осмотра при извлечении аппарата ≥ 8 минут Подробно описаны изменённые участки по отделам Взята биопсия из изменённых участков, указано количество кусочков Квалифицированное описание и чёткое заключение Показатель самоконтроля качества - количество пациентов, у которых обнаруживают аденомы, в том числе до 5 мм 18% - 36% Квалифицированное оформление протокола исследования Дата. Паспортные данные. Название исследования Модель аппарата Длительность исследования Чёткое описание всех осмотренных отделов Указание конечной точки осмотра Подробное описание патологии: локализация, форма, размер, цвет, наличие фибрина, признаки инфильтрации, эластичность, состояние окружающих тканей Указать количество биоптатов, эластичность тканей при биопсии (инструментальной пальпации) Трудности при проведении колоноскопии особенно в случае если не удалось достичь слепой кишки Заключение с диф-диагностическим рядом. Заключение не должно вызывать разночтений!!! Разборчивая подпись Биопсии должны быть подвергнуты все патологические образования пищевода, желудка, залуковичного отдела 12ти перстной кишки, Фатерова сосочка, толстой кишки (исключая варикозные вены, сосудистые опухоли, меланомы) методики биопсии: щипцами механическая, «горячими» щипцами, петлевая холодная, петлевая с диатермией Оптимальное количество прицельных биоптатов: 6-7 кусочков мелкие (до 5 мм) гиперпластические полипы прямой и сигмовидной кишки могут быть скушены при биопсии Новое! - холодная петлевая биопсия мелких образований толстой кишки – эффективна и безопасна! NB! полипы до 5 мм могут быть ранними формами рака Профилактика рака толстой кишки 1. 2. 3. 4. 5. Скриниговый колоноскопии после 50 лет с периодичностью 5-10 лет Эндоскопическое удаление всех выявленных аденом толстой кишки Активное лечение больных язвенным колитом и болезнью Крона Сульфапрепараты, применяемые для лечений ЯК обладают не только лечебным, но и доказанным профилактическим воздействием – профилактики рака После 10 лет заболевания ЯК и БК колоноскопии с биопсией из всех отделов ежегодно Мезавант – это удобно и гарантированная доза! Максимальное содержание месалазина в 1 таблетке (1,2 г) = Минимальное кол-во таблеток однократно в сутки1 60 таблеток 1. Инструкция по применению лекарственного препарата для медицинского применения Мезавант РУ ЛП-001297 http://www.grls.rosminzdrav.ru/Grls_View_v2.aspx?idReg=26606&t=/ Мезавант обеспечивает длительную клинико-эндоскопическую ремиссию и удобство терапии ЯК Эффективно На протяжении 12 месяцев КИ: Удобно Прием один раз в сутки Минимальное число таб. в сутки Достаточная концентрация 5АСК в дистальных отделах кишки= Возможность отмены неудобных ректальных форм в период поддержания ремиссии ЯК4 9 из 10 пациентов без рецидивов в течение года1* 8 из 10 пациентов в эндоскопической ремиссии с *Клиническая И Эндоскопическая ремиссия с заживлением слизистой и отсутствием рыхлости; заживлением 1. Prantera et al., 2005 2. Kamm et al. Gastroenterology. 2007;132(1):66-75 3. Инструкция по применению лекарственного препарата 2 для медицинского применения Мезавант РУ ЛП-001297 http://www.grls.rosminzdrav.ru/Grls_View_v2.aspx?idReg=26606&t=/ 4. слизистой Белоусова Е.А., Никитина Н.В., Цодикова О.М. Лечение язвенного колита легкого и среднетяжелого течения. \\ Фарматека. - № 2 — 60 таблеток 2013. ЯК – язвенный колит Спасибо за внимание! ГБУЗ МО «Подольская городская клиническая больница №3» Долгова Марина Борисовна 80916-65-282-70