Частота последующих АКШ
реклама

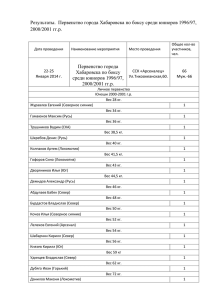
Лечение на самом деле эффективно? Что такое оптимальное лечение? НЦССХ им.А.Н.Бакулева Качественные клинические исследования 1.Защита прав человека. 2.Качество исследования. 3.Эффективность исследования. Лечить или не лечить? Если лечить, то как? Препараты (флекаинид, энкаинид и морицизин) эффективны для подавления аритмий. Испытания препаратов (CAST) были прекращены на ранних стадиях после того, как в группе больных принимавших эти препараты смертность оказалась в 3 раза выше, чем в группе плацебо. Для поддержания синусового ритма после кардиоверсии у больных с мерцанием предсердий использовался хинидин. В результате у больных принимавших препарат частота рецидивов аритмии оказалась меньше, но смертность выше, чем в группе плацебо. Истинные критерии (первичные) - основные показатели, связанные с жизнедеятельностью больного (смерть от любой причины или основного - исследуемого заболевания) (вторичные) - улучшение качества жизни (снижение частоты осложнений, облегчение симптомов заболевания) Суррогатные (косвенные) критерии (третичные) результаты лабораторных и инструментальных исследований, которые как предполагается, связаны с истинными конечными точками. Методические подходы к оценке лечения «описание случаев», «до-после-лечения» «сравнение с группой контроля, сопоставимой по основным исходным прогностическим признакам» Обсервационные исследования Неконтролируемые клинические исследования а) проспективные б) ретроспективные Контролируемые клинические исследования (ретроспективные cлучай-контроль) 2. Клинические испытания Неконтролируемые 1 фазы (проспективные) Контролируемые клинические испытания (проспективные) а) контролируемые б) рандомизированные (II-IV фаза) •Улучшение связано с лечением •Эффект плацебо. •Смещение к среднему. •Эффект Готорна. Наиболее типичные методические ошибки а) задачи исследования авторами неформализованы; б) отсутствие плана включения и исключения пациентов в исследование, в) не соответствие дизайна исследования и методов статистического анализа планируемым задачам, г) не согласованность проведения исследования с этическим комитетом, з)обоснование выводов субъективными, не формализованными критериями. Рандомизированные исследования - проспективные исследования - одноцентровые или многоцентровые - сравнение двух типов лечебных вмешательств - однородность групп сравнения по ведущим прогностическим признакам - распределение больных на группы сравнения с использованием математического закона случайных чисел Критерии включения процедура рандомизации Проблемы: •сложность отбора больных • низкая обобщаемость получаемых результатов на популяцию •временные и финансовые затраты •психологические • противоречивые результаты относительно небольших рандомизированных исследований •не полное соответствие результатов РИ результатам применения метода в реальной клинической практике Результаты отдельных исследований •ИСХОДНЫЕ ХАРАКТЕРИСТИКИ ГРУПП ПАЦИЕНТОВ (СОЦИАЛЬНО-ДЕМОГРАФИЧЕСКИЕ ПОКАЗАТЕЛИ ТЯЖЕСТЬ ЗАБОЛЕВАНИЯ, СПЕКТР ИСХОДНОГО РИСКА) •ОРГАНИЗАЦИЯ И МЕТОДИКА ИССЛЕДОВАНИЯ (РАЗНЫЕ СХЕМЫ ВМЕШАТЕЛЬСТВА, РАЗЛИЧНЫЕ КРИТЕРИИ ОЦЕНКИ ЭФФЕКТИВНОСТИ) •УРОВЕНЬ ТЕХНОЛОГИЧЕСКИХ ПРОЦЕССОВ •КВАЛИФИКАЦИЯ ПЕРСОНАЛА Частота повторных реваскуляризаций после СКА (по данным РИ, сравнивающих ТЛБА и СКА) 35 30 Benestent BOSS START Toska AS STRESS II % 25 20 15 10 5 0 6 мес 1 год 2 года 3 года 4 года Дизайн исследования BARY 8420 2109 914 1829 915 12530 пациенты не соотвестствующие ангиографическим критериям не соответствующие клиническим критериям отказались от рандомизации, но включены в исследование BARY пациенты,рандомизированные на ТЛБА пациенты, рандомизированные на АКШ Смертность после ТЛБА 10 % 8 Исследования, сравнивающие ТЛБА и АКШ ТЛБА и СКА 6 4 2 0 госп. 1 год 2 года 3 года 4 года Вариант лечения А crossover Вариант лечения Б Летальность в течении года в группах: 25 20 ТМЛР 15 МТ 10 crossover 5 0 Летальность Комбинированные показатели – сумма отдельных дихотомических исходов MACE –major adverse clinical events SEF – survival event-free Понятия статистической достоверности и клинической значимости результатов различаются. Достоверными статистически могут оказаться даже минимальные различия при большом количестве Смертность после АКШ и МТ (мета-анализ РИ Yusuf. S 1994г) 35 30,5 р=0.03 26,4 30 25 21,7 20 15 15,8 10 10,2 аортокороарное шунтирование 15,8 медикаментозная терапия 5 0 5 лет 7 лет 10 лет В ср на 1 пациента - на 4 мес., при ЛКА - на 19 мес., при 3-сосудистом поражении - 6 мес., при 1-сосудистом - 2 мес Возраст больных 40-60 лет и только 20% больных ВФ<50% ККИ- исследования выполненные в соответствии с определенными правилами, позволяют снижать риск получения ошибочных результатов, помогают избавляться от предвзятых выводов. Во всех случаях, когда исследователь считает свой метод или методику лечения новой, впервые использованной у пациентов – это клиническое испытание. Рандомизированные исследования, являющиеся «золотым стандартом» доказательных исследований, характеризуются методологической и организационной сложностью их проведения, возможностью неадекватной оценки полученных результатов. 1. Качественные клинические исследования. 2. Систематический анализ результатов международных исследований и реальной ситуации Cochrane review 1. Объект исследования - результаты ряда оригинальных исследований. 2. Выполнение исследования в соответствии со строгим протоколом. А)заболевание – стабильная стенокардия Б)вид лечения – реваскуляризация миокарда В)исследования – рандомизированные Оцениваемые исходы 1. Летальность 2. Выживаемость 3. Частота повторных реваскуляризаций 4. Частота повторных ИМ 5.Облегчение симптомов стенокардии Типы сравнений: 1. МТ- ТЛБА. 2. МТ- АКШ. 3. МТ-ТМЛР. 4. ТЛБА: баллонная - лазерная. 5. СКА-ТЛБА (Р всех пациентам, Р после успешной ТЛБА, под ультразвуковым контролем, при поражении мелких КА). 6. Атерэктомия: ротационная, лазерная. 7.Атерэктомия- СКА-ТЛБА. 8. СКА (различные виды стентов и методики стентирования.) 9. АКШ с ИК – миниинвазивное АКШ. 10. АКШ-ТЛБА. 11. АКШ-СКА. 12. АКШ - ТМЛР. 13. Различные типы лазера и методы ТМЛР. 14. ЭССМ -АКШ. АКШ-МТ преимущество АКШ по выживаемости •при ФВ <40%, •стенозе левой коронарной артерии >70% (или его эквиваленту), •сочетании стенокардии с безболевой ишемией миокарда (зарегистрированной при нагрузочных пробах) 15 лет CASS Стеноз ЛКА 44% (13 лет) 31% (6,2года) ФВ менее 40% 46% (13.8 лет) 46% (11.6лет) ФВ менее 30% 22% 10% АКШ-МТ CASS, RITA, мет-анализ 7 исследований –2649 больных, Bank Registry 1. Частота последующих ИМ после АКШ ниже, но – статистически достоверных различий нет 2. Отсутствие симптомов стенокардии – достоверно реже после АКШ в первые 5 лет. 3. Частота реваскуляризаций за 10 летний период в группе МТ – 40% ТЛБА – МТ ACME, RITA, AVERT, ACIP, MASS, Detre K.M (2002) 1. Нет доказательств увеличения выживаемости после ТЛБА 2. Частота последующих ИМ – статистически достоверных различий нет 3. Отсутствие симптомов стенокардии – достоверно реже после ТЛБА в первые 2 года МТ -ТМЛР 1. Выживаемость одинакова 2. Частота повторных ИМ одинакова 4.Облегчение симптомов стенокардии после ТМЛР в течении года АКШ-ТЛБА- СКА (мини АКШ-СКА) 1. Выживаемость после АКШ выше у больных с сахарным диабетом и фракцией выброса менее 40%, с проксимальным стенозом коронарной артерии (LAD - 70% диаметра); 2. Частота последующих ИМ – статистически достоверных различий нет 3. ЧПРМ – достоверно ниже после АКШ 4. Отсутствие симптомов стенокардии – достоверно реже после АКШ в первые 3 года 5. Длительность госпитализации и частота госпитальных осложнений выше после АКШ. Выживаемость после АКШ и ТЛБА 100 90 80 70 60 50 1 год АКШ(пациенты с СД) АКШ(пациенты без СД) 3 года 7лет ТЛБА(пациенты с СД) ТЛБА(пациенты без СД) Сравниваемые виды вмешательств рутинное ТЛБА-СКА при оптимальном результате ТЛБА при субоптимальном результате разные виды стентов СКА – СКА с и без УЗ-контроля с и без предшествующей дилатации ТЛБА - СКА 40 видов стентов 20 фирм 1. Выживаемость одинакова? 2. Частота последующих ИМ – статистически достоверных различий нет 3. Частота последующих ТЛБА (СКА) – достоверно выше после ТЛБА на основе данных КАГ; 4. Частота последующих АКШ – достоверных различий нет 5. Отсутствие симптомов стенокардии - ? Peterson E.D.2000 Heuser R 2001 «при низком риске рестеноза выполнение СКА в качестве рутинной процедуры не оправдано ни с клинической ни с экономической точки зрения». СКА - СКА 1. Выживаемость одинакова? 2. Частота последующих ИМ – статистически достоверных различий нет 3. ЧПРМ – достоверно выше после СКА без покрытия а)на основе данных КАГ;б)различий в частоте последующих АКШ нет 4. Отсутствие симптомов стенокардии -? RAVEL, ELUTES, TAXUS I-IV, DELIVER I-II, ASPECT , DISTINCT, SIRIUS Kastrati A. (2000) Vetrovec G W (2002) А. Colombo (2002) Результаты РИ по сравнению пяти видов стентов через 1 год (%) A (229) B (227) C (233) D (231) E (227) P Выживаемост 93,4 ь 98,2 96,6 96,1 96,9 0.197 Свобода от ИМ 88,2 95,2 94,0 90,9 94,7 0,022 Свобода от 69,4 ИМ + повт реваскуляр изации 82,4 79,0 71,9 78,9 0,014 А. Colombo (с соавт 2002г) «Нет рационального объяснения для выбора специфического стента для специфического поражения коронарного русла. Выбор стентов в настоящее время основывается на индивидуальном опыте и предпочтениях клиницистов. В рандомизированных исследованиях нет доказательств преимущества каких либо стентов, в то время как обсервационные исследования описывают эффективность именно тех стентов, которые использовали авторы». Аналогичного мнения придерживаются: HorwitzPP(2003), Peterson E(2003), Rutanen J(2002), Saia F (2003) СКА с фармакологическим покрытием Sirolimus Paclitaxel В 4-х из 6 ранд исследований преимущества не выявлено Ретроспективные исследования преимуществ в течении 1 года не выявили. Не доказано преимущество по частоте ИМ и выживаемости •ТЛБА и СКА над МТ (частота последующих ТЛБА и СКА ниже, если в качестве начальной стратегии использовать МТ); •· СКА с покрытием стентов и без покрытия над ТЛБА; •· какого-либо вида стентов (при сравнении стентов без покрытия); •· СКА с покрытием стентов над СКА без покрытия стентов; •· мини АКШ над АКШ; •· АКШ над СКА Из всей популяции с ИБС: стабильная стенокардия в исследования не включали пациентов со стенозом ствола ЛКА; - женского пола (96% -мужчины); - возраст которых был старше 65 лет (ср.возраст 50,8 лет); - которым по характеру поражения КА нельзя было выполнить кардиохирургические вмешательства; - с ФВ <30%,(средняя ФВ - 50%, только 19% имели ФВ<50%); - с гемодинамически значимыми поражениями клапанов; - с клинически явной сердечной недостаточностью. 1) что считать рефракторной к медикаментозной терапии стенокардией? 2) какой метод лечения при сопутствующих клапанных пороках и снижении ФВ = или < 30% предпочтительнее? 3)какой % стеноза гемодинамически исследованиях отмечены существенные критериях стеноза КА - 50, 70, 90%)? значим (в различия в 4) каковы критерии «локального стеноза»? 5) к какому типу поражения относить несколько локальных стенозов в одной или нескольких артериях, бифуркционные стенозы? 6)каковы критерии отнесения стеноза к проксимальному или среднему уровню? 7) оптимальный и субоптимальный результат ТЛБА при выборе метода ТЛБА или СКА? Выбор метода лечения при стабильной стенокардии (или хроническим течением ИБС без стенокардии) вместо жесткой альтернативы методы) или МТ : АКШ (эндоваскулярные · «реваскуляризация сразу после выявления коронарных стенозов + последующая медикаментозная терапия» или · «реваскуляризация в случае рефрактерности к МТ, снижении ФВ и ухудшении толерантности к физической нагрузке на фоне адекватной МТ». Выбор метода лечения зависит от: · клинического течения заболевания · наличия сопутствующих заболеваний и их осложнений · данных пробы с физической нагрузкой (ВЭМ, Стресс-ЭхоКГ) · результата коронарографии. Чем объяснить внедрение новых более дорогих технологий, в тех случаях когда можно «обойтись» старыми? врачи не могут сидеть и ничего не делать, если жизни пациента что-то угрожает, даже если используемые ими вмешательства приводят к очень дорогой помощи и только теоретически могут быть полезны. (Браунвальд 1999). «технологический имеператив» (причина вероятно обусловлена предпочтениями персонала клиник, несмотря на более высокую стоимость услуги для плательщика (пациента, государства, страховой компании) Peterson E.D. (2000) •«личностные особенности хирургов (принятие решений на основании личного опыта или авторитета, а не на научнообоснованных фактах) professor of surgery G. J. Maddern (2002) Клинические рекомендации 1.Рекомендации экспертов по образу действий в клинической ситуации на основании опыта и здравого смысла. 2. Обобщение результатов клинических исследований и мета-анализов 3.Учет как благоприятных, так и неблагоприятных последствий вмешательств.