Aerozolterapiya
реклама

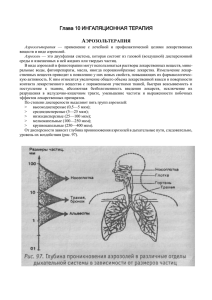
Аэрозольтерапия Понятие аэрозольтерапии Понятие аэроионизации Аэроионы – газовые молекулы, несущие электрические заряды, которые обуславливают электрическую проводимость воздуха. В природе образуются под действием ионизаторов: 1. Радиоактивные излучения земных пород, 2. Космические лучи, 3. Тихие разряды, образующиеся в воздухе во время гроз, бурь, ураганов. Виды ионизирующих факторов: 1. Распыление, 2. Разбрызгивание воды вблизи рек, водопадов, у берегов морей, океанов. Механизм действия: Аэроионы, достигая поверхности кожи и слизистых оболочек, теряет электрозаряды. В тканях образуется постоянный слабый электроток. Для объяснения механизма действия аэроионов на организм Васильев Л.Л. выдвинул теорию органического электрообмена, которая заключается в том, что ионизированный воздух проникает по бронхам и бронхиолам до альвеол, где отдает электрозаряды элементам протекающей крови. Кровь транспортирует заряды органам и тканям. В последующем теория была дополнена исследованиями, которые показали большое значение нервнорефлекторного механизма действия аэроионов. Схема проникновения ионизирующего воздуха во внутренние органы по теории Васильева Л.Л.: Ионизирующий воздух Бронхи Альвеолы Кровь Органы. Аэроионы вдыхаются и оседают на слизистой верхних дыхательных путей, сообщая им электрозаряд. Только незначительная часть их может достигать альвеол. Отрицательная аэроионизация повышает активность мерцательного эпителия, повышает легочную вентиляцию, увеличивает потребление кислорода и выделение углекислоты, усиливает окислительно-восстановительные реакции. Под влиянием отрицательных аэроионов увеличивается количество эритроцитов, уменьшается количество лейкоцитов, замедляется СОЭ, свертываемость крови, увеличивается содержание гемоглобина. Положительная аэроионизация угнетает функцию мерцательного эпителия, уменьшает легочную вентиляцию, способствует накоплению углекислоты в тканях, уменьшает окислительно-восстановительные реакции. Аэрозоль – двухфазная система, состоящая из газовой дисперсной среды, в которой рассеяны жидкие, твердые или газообразные частицы. Диспергированные лекарственные вещества имеют большой объем, повышенную химическую и физическую активность, т.к. лекарственное вещество способно контактировать с большое поверхностью в очаге поражения. Но аэрозольные частицы, осе на поверхности, быстро воссоединяются и возвращаются к исходному состоянию обычного раствора. Нестабильность характерна для крупно и мелкокапельных частиц, поэтому для лечения заболеваний легких и бронхов рекомендуется применять аэрозоль высокой степени дисперсности, а для лечения заболеваний трахеи и носоглотки – средней и низкой дисперсности. Основные группы лекарственных веществ, применяемых для аэрозольтерапии: 1. Слизерастворяющие, слизеразжижающие вещества. Применяются в виде крупно - и среднедисперсных аэрозолей. Уменьшение вязкости слизи достигается с помощью веществ, обладающих муколтическим, протеолитическим действием или путем изменения концентрации минеральных солей на поверхности слизистых оболочек: 1-2% раствор гидрокарбоната натрия (питьевые минеральные воды, трипсин) 2. Вяжущие и слабоприжигающие вещества. Применяются в виде крупнодисперсной аэрозоли: настой цветков ромашки, настой листьев шалфея, 0,5% раствор танина. 3. Бактерицидные и бактериостатические вещества. Применяются в виде мелкодисперсных аэрозолей: антибиотики аминогликозидового ряда (гентамицин), фурацилин. 4. Местноанастезирующее средство. Применяется в виде крупно - и среднедисперсных аэрозолей перед исследованиями дыхательных путей инструментальными методами: 1-2% раствор лидокаина. 5. Противоотечные и спазмолитические вещества. Применяются в виде средне- и мелкодисперсных аэрозолей: 0,1% раствор атропина сульфата, 0,1% раствор адреналина гидрохлорида, 2% раствор эуфилина. 6. Защитные и обволакивающие вещества. Применяются в виде среднедисперсных аэрозолей: растительные масла (оливковое, персиковое). Аэрозольтерапия — лечение вдыханием аэрозолей лекарственных веществ. Лекарственные вещества в виде аэрозолей в зависимости от дисперсности (степени раздробления) проникают на ту или иную глубину в дыхательные пути, а оттуда в лимфу и кровь, оказывая также рефлекторное действие через нервные окончания, заложенные в слизистой оболочке дыхательных путей и коже. Аэрозоли лекарственных веществ, действуя на слизистую оболочку и рецепторный аппарат дыхательных путей, усиливают функцию мерцательного эпителия, секрециюслизистых желез, снижают тонус гладкой мускулатуры бронхов, улучшают функцию внешнего дыхания, оказывают благотворное влияние на состояние центральной нервной системы и сердечно-сосудистой системы. Аэрозоли применяют главным образом для профилактики и лечения инфекционных, вирусных (особенно гриппа), профессиональных и других заболеваний дыхательных путей, бронхиальной астмы в стадии ремиссии или с нечастыми легкими приступами. Для ингаляций используют различные растворы антибиотиков, бронхорасширяющих средств, щелочных, щелочносоляных и других минеральных вод, антигистаминных,противогрибковых препаратов, а также химиотерапевтических противотуберкулезных препаратов. Противопоказания к аэрозольтерапии те же, что и для аэроионотерапии (см.). Для проведения аэрозольтерапии применяют приборы индивидуального пользования: переносные аэрозольные ингаляторы АИ-1; портативные аэрозольные ингаляторы ПАИ-1 и ПАИ-2 (рис. 1); карманные ингаляторы. Кроме того, применяют универсальные ингаляторы УИ-2, рассчитанные на двух пациентов (рис. 2), и стационарные установки Харьковского завода, имеющие 4, 8 и 12 точек. Аэрозольные ингаляторы помещают в специальные комнаты — ингалятории. Универсальные ингаляторы рассчитаны на помещение площадью 12—20 м2, ингалятор индивидуального пользования — на площадь не менее 4 м2 на каждую установку. В ингалятории температура воздуха должна быть около 20°; приточновытяжная вентиляция обязательна. Наконечники и маски кипятят в отдельном помещении. При применении аппаратов индивидуального пользования выходные устройства их, наконечники и маски подводят непосредственно ко рту пациента, при аэрозольтерапии ингаляторами для группового пользования больных помещают на расстоянии 1 —1,5 м от ингалятора. Продолжительность процедуры от 3 до 20 минут (ежедневно или через день). Общее число процедур на курс от 10 до 20 В зависимости от назначения врача. При возможном обострении процесса, наблюдающемся обычно после 5—6-й процедуры, лечение следует прервать на 3—4 дня или уменьшить длительность процедур. Электроаэрозольтерапия — метод лечения аэрозолями лекарственных веществ, несущими отрицательный или положительный электрический заряд — электроаэрозолями. Применяют главным образом отрицательно заряженные электроаэрозоли. В отличие от аэрозолей, одноименно заряженные электроаэрозоли не «слипаются» в более крупные конгломераты и поэтому проникают через дыхательные пути глубоко, вплоть до альвеол. Для электроаэрозольтерапии выбирают фармакологические вещества, показанные к применению при данном заболевании. Применение электроаэрозольтерапии показано при хронических заболеваниях органов дыхания, бронхиальной астме, гипертонической болезни I и II А стадии, ревматических пороках сердца (неактивная фаза), профессиональных заболеваниях дыхательных путей и легких. Противопоказания те же, что и для аэроионотерапии (см.). Для получения электроаэрозолей используют разного типа электроаэрозольгенераторы: ручной генератор электроаэрозолей — «Электрозоль-1» (рис. 3), в комплекте которого для распыления лекарственных растворов используется компрессор от АИ-1 или любой другой источник сжатого воздуха;индивидуальный электроаэрозольный аппарат Э-62 (рис. 4); генератор электроаэрозолей камерный (ГЭК-1) конструкции ВНИИМП. Для проведения групповых ингаляций с помощью ГЭК-1 необходимо выделить специальную комнату; компрессор и пульт управления выносят в изолированное помещение. Правила проведения электроаэрозольтерапии такие же, как и аэрозольтерапии. Аэрозольтерапия и электроаэрозольтерапия проводится средним медперсоналом по назначению и под наблюдением врача. Аэрозольтерапия — применение дисперсных систем (аэрозолей) путем ингаляции для лечения некоторых болезней. Скорость всасывания со слизистой оболочки дыхательных путей в 20 раз выше, чем из желудочнокишечного тракта, что объясняется огромной поверхностью альвеолярного эпителия и слизистой оболочки легких (50—140 м2). Если развернуть все альвеолы, они займут площадь, в 800 раз большую, чем поверхность желудка. Этим в значительной степени и объясняется эффективность аэрозольтерапии. Для превращения фармакологических препаратов в аэрозольтерапии существует ряд установок и приспособлений (например, аэрозольный аппарат АИ-1). Ингалятор АИ-1 позволяет производить лечение больных с различными заболеваниями верхних дыхательных путей, легких, сердца. Образуемая аппаратом мелкодисперсная система лекарственного препарата проникает в наиболее глубокие отделы легких, что способствует всасываемости ингалируемых веществ из легких в лимфу и кровь. Распыление раствора продолжается 10—15 мин. При крупозной или очаговой пневмонии легкой и средней тяжести рациональна ингаляция аэрозоль-пенициллина по 200 000 ЕД 2—3 раза в день, на курс лечения 3 000 000 ЕД, так как при этом антибиотики поступают непосредственно к воспалительным очагам. Терапевтический эффект оказывают ингаляции аэрозоль-пенициллина в случаях острых нагноительных процессов при бронхоэктатической болезни (с абсцессом легких, гангреной легких). Разовые дозы пенициллина от 100 000 до 200 000 ЕД, на курс лечения — от 3 000 000 до 15 000 000 ЕД. Ингаляции А. антибиотиков при пневмосклерозе ликвидируют обострение пневмонии, бронхита, способствуют приостановке прогрессирования пневмосклероза. Широко применяются ингаляции аэрозоль-пенициллина в сочетании с бронхолитическими и антигистаминными средствами при бронхиальной астме. Аэрозоль-терапия сердечными гликозидами (корглюкон, строфантин) применяется при легочном сердце, пороке сердца ревматической этиологии, атеросклеротическом кардиосклерозе с недостаточностью кровообращения I—III степени (к 0,5 — 1 мл 0,05% раствора строфантина или 0,5—1 мл 0,06% раствора коргликона добавляют 2,5—3 мл дистиллированной воды). Эффект лечения оценивают на основании клинических данных: пульса, дыхания, артериального давления, а также данных электро- и баллистокардиографии. Побочных явлений при аэрозольтерапии не наблюдается. АЭРОЗОЛЬТЕРАПИЯ (греч. аer воздух + лат. sol[utio] раствор + греч. therapeia лечение) - метод физиотерапии, заключающийся в применении с лечебной целью лекарственных и биологически активных веществ, распыленных в воздухе аэрозолей. Вдыхание лекарственных аэрозолей является одним из древнейших методов лечения. Аэрозоли в виде пара, образующегося при нагревании бальзамических веществ и настоев из ароматических растений, или дыма при сжигании этих веществ и растений (окуривание), использовались в народной медицине многих стран. Для АЭРОЗОЛЬТЕРАПИИ применяют естественные и искусственные аэрозоли. Естественными аэрозолями, обладающими лечебным действием, являются воздух приморских курортов, отличающийся повышенным содержанием йода, брома и морских солей, воздух курортных и лечебных местностей с большими лесными массивами, содержащий фитонциды и ароматические вещества. Рис. 1. Индивидуальный аэрозольный генератор прерывистого потока ИПП-03: 1 насадка для вдыхания распыленного вещества; 2 - собственно генератор аэрозоля; 3 - блок питания. К искусственным аэрозолям, используемым в АЭРОЗОЛЬТЕРАПИИ, относят аэрозоли антибиотиков, ферментов, витаминов, сывороток и вакцин, бронхорасширяющих лекарственных средств и др. Искусственные аэрозоли получают в специальных аэрозольных генераторах. В индивидуальных (закрытого типа) аэрозольных генераторах, предназначенных для вдыхания аэрозолей жидкостей или порошкообразных веществ, аэрозоль подается непосредственно из аппарата в дыхательные пути (рис. 1). Простейшим аэрозольным ингалятором является карманный ингалятор типа ИКП-М (рис. 2). Камерные аэрозольные генераторы-ингаляторы создают аэрозольное облако, благодаря чему все пациенты, находящиеся в процедурном помещении, могут вдыхать аэрозоль лекарственных веществ. Распыление вещества в аэрозольных генераторах производится с помощью сжатого воздуха (иногда - кислорода), подаваемого от компрессора. При использовании кислорода для распыления лекарственного препарата АЭРОЗОЛЬТЕРАПИЯ сочетается с кислородной терапией. Рис. 2. Карманный аэрозольный ингалятор ИКП-М, готовый к применению. Лекарственные средства в форме аэрозолей отличаются повышенной фармакологической активностью за счет резкого увеличения активной поверхности. Так, 1 мл жидкости, превращенный в аэрозоль, образует 15 000 000 мельчайших капелек с суммарной площадью поверхности 1,2 м2. Аэрозоли лекарственных веществ, вводимые в дыхательные пути, действуют на их слизистую оболочку и рецепторный аппарат, усиливая функцию мерцательного эпителия, секрецию слизистых желез, снижая тонус гладкой мускулатуры бронхов, улучшая функцию внешнего дыхания, оказывая благотворное влияние на состояние ц. н. с. и сердечно-сосудистой системы. При ингаляции аэрозолей существенное значение имеет воздействие вдыхаемых веществ на рецепторы обонятельного нерва. Известно, что приятные для человека запахи действуют успокаивающе на нервную систему, могут снижать АД и улучшать самочувствие больных. Основными показаниями для ингаляционной АЭРОЗОЛЬТЕРАПИИ являются ангина, хронический тонзиллит, ларинготрахеит, бронхит, пневмония, бронхиальная астма, туберкулез легких и верхних дыхательных путей, гнойные заболевания легких, профессиональные заболевания органов дыхания. Противопоказаниями для ингаляционной АЭРОЗОЛЬТЕРАПИИ служат легочные кровотечения и склонность к ним, спонтанный пневмоторакс, буллезная эмфизема легких, легочно-сердечная и сердечная недостаточность III стадии, индивидуальная непереносимость отдельных лекарственных веществ. При ингаляционной АЭРОЗОЛЬТЕРАПИИ процедуры назначают ежедневно или через день, их продолжительность равна 5-10 мин. Курс лечения обычно состоит из 10-15 процедур. Для местной АЭРОЗОЛЬТЕРАПИИ при ожогах, ранах и других поражениях кожи либо при необходимости ввести аэрозоль в ротовую полость, влагалище и др. обычно применяют аэрозольные баллоны с дозирующим устройством, из которых струю аэрозоля направляют на пораженную поверхность кожи или слизистой оболочки. При местной АЭРОЗОЛЬТЕРАПИИ на курс лечения назначают до 20 процедур. Продолжительность процедуры зависит от площади поражения и индивидуальной дозы лекарственного вещества. Процедуры проводят ежедневно под контролем врача. Ф. Г. Портнов. Естественными аэрозолями являются воздух приморских курортов (например, Сочи, Юрмала), в котором содержится повышенное количество йода, брома, морской соли; воздух курортов и курортных местностей, содержащего фитонциды и другие ароматические вещества, выделяемые растения хвойных лесов, эвкалиптовых рощ и т. п. (например, курорт Друскининкай). Естественная аэрозольтерапия является одним из методов климатотерапии. Искусственные аэрозоли получают при помощи аппаратов — генераторов аэрозолей — в ингаляториях. Введение в дыхательные пути искусственных аэрозолей, содержащих различные лекарственные вещества (настои лекарственных растений, фитонциды, гормоны, антибиотики и др.), осуществляется при помощи аэрозольных ингаляторов — индивидуальных и камерных (группа пациентов вдыхает лекарственные вещества, распылённые в помещении ингалятория). Показания к применению аэрозольтерапии Аэрозольтерапию применяют главным образом при заболеваниях органов дыхания, а также местно при заболеваниях кожи, полости рта, гинекологических болезнях и др. Федеральное бюджетное учреждение здравоохранения «Приволжский окружной медицинский центр» Федерального медико-биологического агентства Лечение искусственно измененной воздушной средой - климатотерапия и аэрозольтерапия Аэрозольтерапия - один из методов климатолечения, осуществляется введением аэрозолей биологически активных веществ, главным образом в виде ингаляций. Вещества, содержащиеся в аэрозолях, оказывают лечебное действие, всасываясь через слизистые оболочки и поступая в кровь. Конечно, можно получить свою порцию естественных аэрозолей, посетив какой-нибудь из приморских курортов. В воздухе морских пляжей содержится повышенное количество йода, брома, морских солей; воздух хвойных лесов, эвкалиптовых рощ насыщен фитоницидами и другими ароматическими веществами. Но согласитесь, в настоящее время это удовольствие довольно дорогое. В искусственных условиях получают искусственные аэрозоли в ингаляторах при помощи аппаратов - генераторов аэрозолей. Введение в дыхательные пути искусственных аэрозолей, содержащих различные лекарственные вещества (морскую и минеральную воду, разные растворы солей, настои лекарственных растений, все те же фитонициды, гормоны, антибиотики и др.), осуществляется при помощи аэрозольных ингаляторов - индивидуальных или так называемых камерных (когда группа пациентов вдыхает лекарственные вещества, распыленные в помещении ингалятория). Показания к применению аэрозольтерапии: заболеваниях кожи, заболевания полости рта, гинекологические заболевания, заболевания органов дыхания. В качестве профилактического средства вдыхание аэрозолей назначают при бациллоносительстве, в целях предупреждения операционных осложнений, а также для растворения или облегчения выведения из лёгких вредных веществ, получаемых при работе на вредных производствах. Кроме аэрозольтерапии, в Приволжском медицинском центре успешно применяется баротерапия - лечебное воздействие на организм повышенным или пониженным атмосферным давлением с помощью специального оборудования - барокамеры. При таком воздействии организм насыщается 100% кислородом. Чаще всего используется гипербарическая оксигенация - лечение повышенным давлением кислорода. Эта ультрасовременная процедура вызывает увеличение уровня содержания кислорода во всей жидкой среде организма - насыщается плазма, лимфа, тканевая жидкость. В результате происходит нормализация энергетического баланса, регуляция функциональной и метаболической активности клеток, что повышает устойчивость организма к различным экстремальным воздействиям. В ходе лечения в барокамере весь опорно-двигательный аппарат человека начинает работать более эффективно и экономно, улучшается микроциркуляция в костном аппарате и спинном мозге, в суставах, увеличивается объем движений, гибкость. Гипербарическая оксигенация обладает общим тонизирующим действием на организм, быстро снимая усталость и заметно повышая работоспособность. Гипербарическая оксигенация имеет множество показаний. Но особенно эффективен этот метод в лечении заболеваний центральной нервной системы, сопровождающихся головными болями, болями в позвоночнике, нарушении кровообращения головного мозга, полинейропатиях, синдроме хронической усталости. Также эффективно применение гипербарической оксигенации при поражении опорно-двигательного аппарата вследствие системных заболеваний соединительной ткани, ревматоидном артрите. Широко применяется баротерапия и при остеохондрозе позвоночника, обладая обезболивающим, улучшающим кровообращение в межпозвонковых дисках действием, увеличивая объем движений во всех отделах позвоночного столба, нервно-мышечную проводимость. Высокая результативность осигенации позволяют использовать ее в качестве дополнительного метода лечения в комплексе лечебных факторов при болезни позвоночника, болезни Бехтерева, различных спондилоартрозах и других патологиях опорно-двигательного аппарата. Противопоказания детский и преклонный возраст; повышенная температура тела; эндокринные расстройства; нарушения проводимости евстахиевых труб; приступообразный кашель; повышение артериального давления; психические расстройства; эпилепсия. Сухая углекислая ванна Сухая углекислая ванна активно действуют на систему кровообращения и дыхания. При различных тяжелых формах болезней применяются сухие углекислые ванны, исключающие нагрузочное действие воды, но сохраняющие специфическое действие углекислого газа на системы кровообращения и дыхания и обменные процессы. Лечебные эффекты: гипотензивный, кардиотонический, противовоспалительный, катаболический, тонизирующий. Показания: Заболевания сердечно-сосудистой системы (Гипертоническая болезнь, Ишемическая болезнь сердца) Заболевания органов дыхания (эмфизема легких, пневмосклероз, бронхиальная астма в стадии ремиссии) Заболевания желудочно-кишечного тракта Заболевания центральной нервной системы Заболевания периферической нервной системы (Неврастения) Заболевания опорно-двигательного аппарата Заболевания женских половых органов Урологические заболевания Эндокринные заболевания (Сахарный диабет) Нарушения обмена веществ (Ожирение) АЭРОЗОЛЬТЕРАПИЯ ЗАБОЛЕВАНИЙ ЛЕГКИХ 1 2 3 4 5 (6 Голосов) Рейтинг пользователей: Худший /6 Лучший Рейтинг Метод физиотерапии, заключающийся во введении аэрозолей лекарственных веществ в дыхательные пути больного. Лечебные аэрозоли получаются в специальных аппаратах — аэрозольных генераторах — путем образования дисперсных аэрозолей с жидкой или твердой фазой биологически активного вещества. В отличие от молекулярных растворов в аэрозолях присутствуют свободные частицы диспергированных, т. е. измельченных, лекарственных веществ в воздушной среде. Глубина проникновения лекарственных аэрозолей в дыхательные пути в значительной мере определяется их дисперсностью; степень дисперсности аэрозоля определяется величиной его частиц и является одной из главных характеристик аэрозолей. По степени дисперсности выделяют 5 групп аэрозолей: высокодисперсные (0,5-5 мкм), среднедисперсные (6-25 мкм), низкодисперсные (26-100 мкм), мелкокапельные (101-250 мкм), крупнокапельные (251-400 мкм). Диспергирование лекарственного вещества обеспечивает его более высокую фармакологическую активность, увеличивает общий объем лекарственной взвеси и большую поверхность контакта препарата, а поэтому более быструю всасываемость, поступление в кровь и ткани. При диспергировании частицы аэрозоля получают электрический заряд. Чаще всего образуются биополярно заряженные аэрозоли, но, поскольку этот заряд очень мал, такие аэрозоли называют нейтральными. Аэрозоли низкой дисперсности отличаются неустойчивостью. Они оседают на поверхности, аэрозольные капельки сливаются, коагулируют и возвращаются в исходное состояние обычного раствора. Аэрозоли высокой дисперсности более устойчивы — аэрозольные частицы длительное время остаются во взвешенном состоянии, оседают медленнее. Аэрозоли с размером частиц менее 1 мкм практически не оседают на слизистой оболочке дыхательных путей. Высокодисперсные частицы, размером до 5 мкм, оседают главным образом на стенках альвеол и бронхиол; среднедисперсные частицы оседают в бронхах I, II и III порядка. Менее дисперсные аэрозоли осаждаются в верхних отделах дыхательных путей — носоглотке, трахее, крупных бронхах. Лечебные аэрозоли получают в аэрозоль-генераторах посредством генерирования дисперсионных аэрозолей с жидкой и твердой фазой. Аппараты для введения аэрозолей-лекарств в дыхательные пути называются аэрозольными ингаляторами. Они работают на пневматических, ультразвуковых, центробежных (дисковых) генераторах и подразделяются на индивидуальные (закрытого типа) и камерные (открытого типа). В индивидуальных ингаляторах аэрозоль подается из аппарата непосредственно в дыхательные пути больного через специальный мундштук. Камерные ингаляторы создают аэрозольное облако, больные вдыхают аэрозоли распыленных лекарств. В зависимости от конструкции ингаляторы подразделяются на портативные (индивидуальные) и стационарные. Портативные ингаляторы, в свою очередь, подразделяются на карманные механические распылители — баллоны, распыляющие жидкие лекарственные препараты, и механические распылители порошков. К портативным аппаратам для аэрозольтерапии относятся — АИ-1 (аэрозольный ингалятор), ПАИ-1, ПАИ-2 (портативные аэрозольные ингаляторы), аэрозоль П-1 (переносной), ИП-2 (ингалятор паровой); TuR=USI = 50 — индивидуальный ультразвуковой ингалятор; к ингаляторам карманного типа — эфатин (производство Харьковского НИИХФИ), алюпент-аэрозоль (СФРЮ) и другие; к стационарным — УИ-2 (универсальный ингалятор), «Аэрозоль V-1»; стационарная аэрозольная установка «Аэрозоль К-Ь, ультразвуковой аэрозольный аппарат для групповых ингаляций (TuR — USI=1 . Значительная часть (до 50 %) аспирированного аэрозоля выносится с потоком выдыхаемого воздуха. Остальная часть введенного лекарства осаждается на значительной площади (около 100 м2) слизистой оболочки дыхательных путей, вступая в прямой контакт с тканями, а особенности лимфообращения в легких позволяют лекарственным веществам, резорбцированным слизистой оболочкой бронхиального дерева, длительное время находиться в легочной ткани, поступая оттуда постепенно в легочный кровоток. Это обеспечивает достаточную продолжительность воздействия ингалируемых лекарств на патологические процессы в бронхах и легких. В механизме действия аэрозолей имеют значение фармакологические, органолептические, физико-химические свойства аэрозоля, а также состояние слизистой оболочки дыхательных путей, функция мерцательного эпителия, наличие в бронхах секрета и т. п. Резкие запахи аэрозольного аппарата или ингалянта могут нарушить ритм дыхания, провоцировать бронхоспазм. Имеет значение и температура аэрозоля. Так, горячие ингалянты (выше 60 °С) подавляют функцию мерцательного эпителия. Поэтому все ингаляторы, выпускаемые в последние годы, имеют специальное устройство для подогрева аэрозолей. Оптимальная температура аэрозоля 36-38 °С, при этой температуре ингалянты хорошо всасываются, функция мерцательного эпителия не подавляется. Всасывание аэрозолей в значительной мере зависит от рН слизи, которая у практически здоровых людей составляет 5,7-5,8; при заболеваниях слизь приобретает щелочную реакцию (рН более 7,0). При рН более 8,0 всасывательная функция резко подавляется. На функцию мерцательного эпителия существенное влияние оказывает концентрация лекарственного вещества. Концентрированные растворы значительно снижают функцию мерцательного эпителия, иногда парализуя ее. Так, если 1-2 % растворы гидрокарбоната натрия стимулируют функцию мерцательного эпителия, то 4 % раствор резко подавляет ее. Разновидностью аэрозольтерапии является электроаэроэольтерапия. Электроаэрозоль представляет собой аэродисперсную систему, в которой частицы аэрозолей обладают свободным электрическим зарядом положительной или отрицательной полярности. Заряженные аэрозоли препятствуют коагуляции капель, в связи с этим повышается устойчивость аэродисперсной системы. Свободный электрический заряд в аэрозолях противодействует поверхностному натяжению, а при большом заряде может привести к разрушению капель, увеличивая тем самым дисперсность ингалянта. Заряженные аэрозоли равномерно рассеиваются в дыхательных путях благодаря индукционным силам, притягивающим заряженные частицы к стенкам дыхательных путей, и электростатическому рассеиванию. Отрицательные электроаэрозоли более подвижны, чем положительные. Электроаэрозоли глубже проникают в дыхательные пути и дольше сохраняются там, чем аэрозоли незаряженные. Ингаляции отрицательных электроаэрозолей усиливают мерцание ресничек эпителия и кровообращение в слизистой оболочке дыхательных путей, оказывают десенсибилизирующее действие, снижают артериальное давление и т. п. Ингаляции положительных электроаэрозолей у большинства больных, наоборот, подавляют функцию мерцательного эпителия бронхов. Для электроаэрозольтерапии применяют как аппараты портативные («Электроаэрозоль-1», ГЭИ-1 (генератор электроаэрозолей индивидуальный) и стационарные (ГЭК-1, генератор электроаэрозолей камерный) и ГЭГ-2 (генератор электроаэрозолей групповой) . Методика и показания, а также противопоказания к электроаэрозольтерапии и аэрозоль-терапии аналогичны. У отдельных больных в процессе сеанса электроаэрозольтерапии может быть нежелательная реакция — головная боль, тахикардия, подъем артериального давления, бронхоспазм; в этих случаях процедуры следует прервать на 1-2 дня, в дальнейшем сократить их продолжительность или испробовать действие электроаэрозоля противоположного знака. Общие правила приема ингаляций таковы: ингаляции следует принимать в спокойном состоянии, не отвлекаясь разговорами и чтением, женская одежда не должна стеснять свободное дыхание; ингаляции необходимо принимать не ранее чем через 1-1,5 ч после еды и физической работы; после ингаляции необходимо отдохнуть в течение 10-15 мин, в холодное время года — 30-40 мин. После ингаляции в течение 1 ч не рекомендуется разговаривать, петь, курить, принимать пищу; при болезнях носа (поражение придаточных пазух) вдох и выдох следует производить через нос, без напряжения. При заболеваниях глотки, гортани, трахеи и бронхов после вдоха ингалянта следует произвести задержку дыхания до 2 с (на мысленный счет: раз-два), а затем сделать спокойный выдох, желательно через нос, — в этом случае часть ингалянта, в силу отрицательного давления в носу, попадает в пазухи. При выборе антибиотика для ингаляции следует учесть аллергологический анамнез и ориентироваться на результаты определения чувствительности микрофлоры; при ингаляции антибиотиков больной должен ограничить прием жидкости, не принимать отхаркивающих препаратов, солей тяжелых металлов; перед ингаляцией нельзя производить полоскание глотки растворами калия перманганата, перекиси водорода, борной кислотой. Виды ингаляций. Различают 5 основных видов ингаляций: паровые, тепловлажные, аэрозоли комнатной температуры, масляные, ингаляции порошков. Действующим началом паровых ингаляций является пар, который вызывает при вдыхании усиленный прилив крови к слизистой оболочке верхних дыхательных путей, способствует восстановлению ее функции и оказывает местное болеутоляющее действие. Паровые ингаляции можно применять в домашних условиях. Из лекарств используют ментол, эвкалипт и др. Температура пара на выходе респиратора — 55-60 °С, при работе с подачей ингалируемого раствора снижается на 5-10 °С. Длительность ингаляции — 5-10 мин. При тепловлажной ингаляции происходит распыление подогретой жидкой лекарственной смеси. Влажное тепло вызывает гиперемию слизистой оболочки, разжижает вязкую слизь, улучшает функцию мерцательного эпителия, ускоряет эвакуацию слизи, успокаивает сухой кашель, облегчает выделение мокроты. Тепловлажные ингаляции проводятся с помощью специальных аппаратов. Температура ингалянта — 38-42 °С. Продолжительность процедуры зависит от скорости распыления лекарства: солевого раствора, щелочей, минеральной воды, гормонов, антибиотиков, сульфаниламидов и др. На 1 ингаляцию расходуется от 75 до 200 мл раствора. Аэрозоли (электроаэрозоли) комнатной температуры широко используются в портативных ингаляторах; на 1 ингаляцию расходуют 2-6 мл лекарства (антибиотики, бронхолитики, ферменты, гормоны и др.). Масляные ингаляции имеют как лечебное, так и профилактическое назначение. При этом слизистая оболочка дыхательных путей покрывается тонким слоем масла, защищающим ее от разного рода раздражений и препятствующим всасыванию токсинов. Это полезно при атрофии слизистой — уменьшается ощущение сухости, происходит отторжение налетов. Масляные ингаляции противопоказаны лицам, имеющим на производстве контакт с большим количеством сухой пыли (мучная, асбестовая, табачная), так как пыль, смешиваясь с маслом, образует плотные корки, закупоривающие просвет бронхов, что увеличивает обструкцию. В этих случаях применяют щелочные ингаляции. Из масел используют растительные (эвкалиптовое, оливковое, персиковое, миндальное) и животные (рыбий жир), которые в легких почти полностью расщепляются и всасываются. На 1 ингаляцию расходуется около 0,5 мл масла или масляного раствора. Продолжительность ингаляции — 5-7 мин. Обычно масляная ингаляция проводится через 30-40 мин после паровой, тепловлажной, но нередко применяется и самостоятельно. Противомикробным, противовоспалительным и обезболивающим действием обладают ингаляции эфирных масел (лаванды, шалфея, мяты и др.), распыляемые в смеси с минеральной или морской водой (из расчета 2 капли масла на 200 мл воды, дисперсность — от 0,5 до 10 мкм, рН минеральной воды — 7,3, температура ингалянта — 60-70 °С). При сухих ингаляциях распыляемый в растворе порошок смешивается с сухим горячим воздухом, в котором вода испаряется, а мельчайшие частицы вещества, находящиеся во взвешенном состоянии во вдыхаемом воздухе, свободно проникают глубоко в бронхи. Примером патентованного распыления порошка являются ингаляции интала с помощью специального портативного устройства — «спинхалера». Для распыления порошка в верхних дыхательных путях используется порошковдуватель. Продолжительность ингаляций в этих случаях зависит от скорости распыления лекарства и назначенной дозы. Особенности методики ингаляционной аэрозольтерапии. Процедуры ингаляций назначаются обычно ежедневно, по показаниям — до 3 раз в день. Продолжительность ингаляций — от 5 до 15 мин, в среднем — 10 мин. Объем ингалянта 5-7, редко — 10 мл. Курс лечения — 10-15 процедур. Вдыхать ингалянт желательно через нос, выдыхать — через рот. Комбинированные прописи ингалянтов составляются с учетом совместимости лекарств и необходимости воздействия на различные стороны патологического процесса. Так, с целью антибактериального и противовоспалительного действия назначают растворы антибиотиков (обычно до 25 тыс. ЕД), сульфаниламидов (до 5 мл) и другие химиопрепараты — лизоцим (5 мг), фитонциды (например, сок чеснока или лука, которые готовят ex tempore, при разведении дистиллированной водой или 0,25 % раствором новокаина 1:2; 1:3). С целью противовоспалительного действия и улучшения бронхиального дренажа назначают протеолитические ферменты (дезоксирибонуклеаза — 32 ЕА, лидаза — 32 УЕ и др.), муколитические средства (например, ацетилцистеин — 1-2 мл); с целью противоаллергического действия — гидрокортизон (25-40 мг), преднизолон (10-20 мг), гепарин (5-10 тыс. ЕД), супрастин (0,5 мг); для устранения бронхоспазма — бронхолитические средства в различных сочетаниях, например эфедрин (5 % — 0,25 мл), новокаин (2 % — 3 мл), платифиллин (0,2 % — 0,5 мл), солутан, новодрин, эуспиран (по 20—25 капель), эуфиллин (2,4 % — 2 мл); для разжижения мокроты, улучшения мукоцилиарного транспорта, отхаркивания мокроты — ингаляции минеральной воды, например хлоридно-натриевой или йодобромной. Для снижения давления в легочной артерии — ганглиоблокаторы (гексоний — 600 мг, бензогексоний — 100-300 мг, темехин — 0,1 % — 2 мл). Пример лекарственных комбинаций: оксациллин — 25 000 ЕД + натрия сульфацил 2 мл + лизоцим 5 мг, растворенные в физиологическом растворе с добавлением 25 капель солутана или 10 мг преднизолона (выбор бронхолитических средств — по индивидуальным показаниям). При комбинированном ингалянте распыление его ингредиентов проводится обычно в такой последовательности: бронхолитики — лизоцим — преднизолон — антибиотики (сульфаниламиды). Обезболивающим и противовоспалительным действием обладают эфирные масла, например лаванды, шалфея, в смеси с минеральной или морской водой. Для предупреждения бронхоспазма к ингалянту целесообразно добавить бронходилататор (эуспиран, эфедрин, атропин по 0,5 мл) или гидрокортизон (от 25 до 100 мг, по показаниям), или проводить последние за 10—15 мин до ингаляции лекарства, которое может вызвать бронхоспазм (например, антибиотики). В большинстве случаев ингаляционная аэрозольтерапия является вспомогательным методом лечения и ее следует назначать в фазе обратного развития воспалительного процесса в бронхах и легких (так называемого затихающего обострения), обычно в конце 1-й — начале 2-й недели заболевания. Показания для аэрозольтерапии: заболевания верхних дыхательных путей; ларинготрахеит; бронхит; пневмония (в фазе обратного развития или при вялом течении — активность воспалительного процесса I степени); астматический бронхит (предастма); бронхиальная астма и бронхоспастические синдромы различного генеза (легкой и средней степени тяжести); туберкулез верхних дыхательных путей, бронхов и легких; нагноительные заболевания легких в фазе ремиссии; профессиональные заболевания легких. Противопоказания для аэрозольтерапии: кровохарканья и наклонность к ним; выраженная активность воспалительного процесса (II—III степени); рецидивирующий спонтанный пневмоторакс; эмфизема легких; наличие новообразования бронхов, легких или подозрение на новообразование; дыхательная недостаточность II—III степени; сердечная недостаточность II—III степени; индивидуальная непереносимость ингалируемого лекарства.