ÃËÀÂÀ 18
реклама

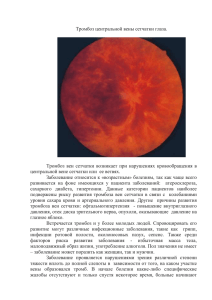
Клиническое руководство по черепно-мозговой травме 18 ВНУТРИЧЕРЕПНОЙ ВЕНОЗНЫЙ ТРОМБОЗ И ТРОМБОФЛЕБИТ ЦЕРЕБРАЛЬНЫХ ВЕН ПРИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ В. Л. Пучков Посттравматические флебологические осложнения — внутричерепной венозный тромбоз (ВВТ) и тромбофлебит церебральных вен (ТЦВ) встречаются преимущественно при открытой и проникающей ЧМТ (до 10 %). При закрытых повреждениях эти осложнения достаточно редки. Аутопсийный материал показывает, что внутричерепной венозный тромбоз и тромбофлебит церебральных вен часто являются асимптоматическими и, в отличии от артериальных окклюзирующих процессов, более динамичны и клинически могут не распознаваться из-за отсутствия специфических симптомов (7). С внедрением в клиническую практику антибиотиков частота внутричерепных венозных тромбозов и посттравматических флебитов церебральных вен существенно снизилась, очевидно, за счет предупреждения тромбозов, вызванных локальным инфекционно-воспалительным процессом в области головы в результате полученной травмы. В последние годы большинство случаев ВВТ являются по своей природе асептическими. Несомненную роль в возникновении и развитии венозных тромботических осложнений у больных с ЧМТ играют предшествующие клинические условия, те или иные патологические состояния (преморбид), которые на фоне или в результате ЧМТ проявляются, активизируются и, нередко, начинают играть решающую роль в цепи патофизиологических реакций. Этими причинами асептических внутричерепных тромбозов могут явиться следующие патологические состояния: внутричерепные инфекции, септицемия, облитерирующий тромбофлебит, нейрохирургические вмешательства и манипуляции, истинная полицитемия, злокачественные новообразования, дегидратация, синдром фосфолипидных антител, серповидно-клеточная 372 анемия, болезнь Бехчета и другие воспалительные нарушения, синдром повышенной вязкости крови, гематологические синдромы с дефицитом антитромбина Ш, протеина С и S, другие более редкие патологические состояния. Тромбозу церебральных вен и синусов в различные периоды травматического поражения головного мозга способствуют также врожденные пороки сердца, сердечная недостаточность, узелковый периартериит, системная красная волчанка, язвенный колит и болезнь Крона, синдром БаддХиари. Безусловно в огромной степени имеют значение изменения гемокоагуляции, ДВС-синдром, лейкемиия, гемолитическая анемия. Нередко в этих условиях асептические тромбозы поражают множество церебральных вен и синусов, одновременно или последовательно вовлекают в тромботический процесс и экстракраниальные вены (мигрирующий тромбофлебит). 18.1. ПАТОФИЗИОЛОГИЯ Венозный тромбоз и окклюзия различных венозных внутричерепных коллекторов от магистрального звена до кортикальных вен затрудняют венозный отток от различных отделов головного мозга. Это приводит к возникновению отека мозгового вещества, нарушению сосудистой проницаемости с формированием венозных инфарктов различной локализации и обширности. Весьма существенно, что уже в начале этого процесса затруднения венозного кровообращения ведут к повышению внутричерепного давления. Возникает ситуция аналогичная синдрому псевдоопухоли мозга — доброкачественной внутричерепной гипертензии. Принципиально важно, что клинические общемозговые проявления венозных тромбозов обусловлены по- Внутричерепной венозный тромбоз и тромбофлебит церебральных вен при ЧМТ вышением внутричерепного давления (клинически выраженный гипертензионный синдром), а местная, очаговая неврологическая симптоматика — отеком или кровоизлияниями в результате венозных нарушений. 18.2. КЛИНИКА Начальные клинические проявления ВВТ и TUB в структуре травматической болезни нередко маскируются выраженностью клинических проявлений ЧМТ и, соответственно обусловлены степенью тяжести последней, ее видом, периодом травматической болезни. Клинические проявления флебологических синдромов широко варьируют в зависимости от локализации тромботического и флебитического процессов, степени их прогрессирования и обширности венозного тромбоза. В классическом варианте начало заболевания может быть острым, подострым (в течение 24 часов) или замедленным (более 24 часов) (2). В типичных случаях заболевание начинается с выраженной головной боли, которая имеет черты гипертензионной, но в то же время может носить локальный характер. Цефалгический синдром нередко предшествует — за несколько часов до нескольких суток — появлению других неврологических симптомов. Более отчетливо и убедительно в клиническом аспекте это проявляется в сравнительно поздний период травматической болезни. Характерным также является раннее возникновение рвоты и очаговых судорог, сочетающихся со слабостью и нарушениями чувствительности в конечностях, которые обычно имеют прогрессирующий характер. Речевые расстройства имеют место примерно у 1А больных. На этом фоне часто отмечается угнетение сознания. Повышение температуры не является обязательным слагаемым клинического синдрома венозных тромбозов, но при определенных локализациях и клинических ситуациях (флебиты церебральных вен) достаточно типично. Клиническая картина венозных тромбозов и инфарктов до некоторой степени варьирует при различной локализации травматического и окклюзируюшего патологических процессов. Тромбоз латерального (сигмовидного) синуса при ЧМТ средней и тяжелой степеней тяжести часто развивается у лиц молодого возраста, страдающих воспалением среднего уха. Он может протекать и бессимптомно, но при распространении тромбоза в зону переднего сагиттального синуса развивается отек мозга с нарастанием общемозговой симптоматики. Распространение тромбоза на ярем- ную вену может вызвать развитие синдрома яремного отверстия (поражение IX, X и XI черепномозговых нервов и соответствующие клинические проявления). Тромбоз верхнего сагиттального синуса встречаетися наиболее часто среди тромбозов синусов при ЧМТ. Предпосылки к его возникновению — проникающие ранения черепа с прямой травматизацией костными фрагментами стенки синуса. Клиническая картина заболевания может варьировать в зависимости от области ранения синуса — его передней, средней или задней третей. Тромбозы передних отделов верхнего сагитального синуса могут протекать малосимптомно. Выраженный тромбоз в среднем и, особенно, заднем сегментах сагиттального синуса сопровождается, как правило, повышением внутричерепного давления, отеком дисков зрительных нервов, головными болями, очаговой неврологической симптоматикой / например, зрительные расстройства при окклюзии задней трети верхнего сагитального синуса/, дальнейшим угнетением уровня сознания. Следует помнить, что все симптомы как бы «наслаиваются» на имеющийся клинический симптомокомлекс травматической болезни головного мозга. Тромбоз нижнего или верхнего каменистого синусов может быть вызван переломами костей черепа, распространяющимися на основание черепа и пирамиду височной кости с достаточно типичным для них инфицированием воздухоносных ячеек пирамиды височной кости и среднего уха. Тромбоз нижнего каменистого синуса может проявиться диплопией вследствие поражения отводящего нерва, а тромбоз верхнего каменистого синуса — сопровождаться лицевой болью за счет ирритации тройничного ганглия. Тромбоз кавернозного синуса обычно возникает при травматических и вторично инфекционных поражениях воздухоносных пазух носа, что наблюдается при сочетанной краниофациальной травме. Клиническая картина заболевания обычно включает выраженную головную боль разлитого характера, иногда с кранио-базальным оттенком. Возникает отек век, параорбитальной клетчатки, ипсилатсральный проптоз, выявляется нарушение зрительных функций с одной или обеих сторон, хемоз, параличи Ш, IV и VI черепно-мозговых нервов в различном сочетании, нередко — поражение первой ветви V нерва. Первоначально односторонние, нерезко выраженные локальные симптомы со стороны глаз через короткий промежуток времени могут стать весьма значительными и доминирующими в клинической картине заболева373 Клиническое руководство по черепно-мозговой травме ния, а иногда и двусторонними. К ним может присоединиться ригидность затылочных мышц. Сопутствующий паралич второй и третьей ветвей тройничного нерва обычно служит индикатором вовлечения в патологический процесс верхнего каменистого синуса. Тромбоз поперечного синуса часто протекает бессимптомно, если противоположный одноименный синус не гипопластичен. В последнем случае клинические проявления идентичны клинике тромбоза задней трети верхнего сагитального синуса с типичными гемианоптическими выпадениями полей зрения. Тромбоз яремной вены и сигмовидного синуса может сопровождаться повышением внутричерепного давления без убедительного расширения желудочков мозга в раннем периоде заболевания. Возможность развития венозного церебрального тромбоза (с умеренно выраженным инфарктом мозга или без него) следует иметь в виду в тех клинических случаях, когда очаговые неврологические симптомы имеют тенденцию к нарастанию, а не регрессу с течением времени у пострадавших с ЧМТ (особенно это касается гемипареза в сочетании с выраженной головной болью или судорогами в конечностях). 18.3. ДИАГНОСТИКА Диагноз устанавливается на основании комбинации клинических признаков с рентгенологическими данными, уточняющими локализацию, вид и характер ЧМТ, сопутствующих воспалительно-деструктивных костных изменений, указывающих на возможную венозную окклюзию определенной локализации, а также на основании данных лабораторных исследований крови. У таких больных должно быть проведено тщательное обследование тазовых органов и ног для исключения периферического венозного тромбофлебита и флеботромбоза глубоких вен голеней. На протяжении многих лет церебральная ангиография считалась тем обследованием, которое позволяло с абсолютной достоверностью установить диагноз внутричерепного венозного тромбоза. Этот метод сохраняет свою значимость в окончательном суждении о нюансах расстройств венозной дисциркуляции. Наиболее показательны венозные фазы АГ- исследования в режиме субтракции: типично незаполнение или частичное контрастирование вен и венозных синусов, их деформация, выявление обратного венозного тока, раскрытие венозных анастомозов между внутренними и на374 ружными венами мозга, наличие остаточной локальной венозной перфузии. (1). Однако, в последние годы неинвазивные методики — КТ и, особенно, МРТ становятся основными методами диагностики сопутствующих расстройств венозной циркуляции при ЧМТ. Они позволяют визуализировать и идентифицировать тромбированные вены и венозные синусы, а также выявлять венозные инфаркты в различные периоды ЧМТ. (6). Принципиально важно, что магнитно-резонансная ангиография обеспечивает превосходную визуализацию венозных синусов и является ценным методом ранней диагностики венозных тромбозов. (3). Более того, при помощи МРТ представляется возможность оценивать состояние тромбированных синусов, вен в динамике с выявлением а) на ранних стадиях изоплотностных изображений в режиме Т1, гипоинтенсивных в режиме Т2, б) сначала гиперинтенсивные сигналы от тромбированных синусов в режиме TI в промежуточных стадиях, позже и в режиме Т2, в) в поздних стадиях — изоплотностные на Т1, гиперинтенсивные на Т2, появление признаков возможного восстановления кровотока вследствии ретракции сгустка и его реканализации. Асептические тромбозы могут поражать множество церебральных вен и синусов, одновременно или последовательно вовлекают в тромботический процесс экстракраниальные вены (мигрирующий тромбофлебит). Одним из существенных последствий нарушений венозного кровообращения головного мозга у больных перенесших ЧМТ являются нарушения резорбции и циркуляции ликвора, результатом чего могут явиться различные виды гидроцефалии, визуализируемые с помощью КЛТ или МРТ-исследований, требующие в ряде случаев выполнения различных ликворошунтирующих операций. 18.4. ЛЕЧЕНИЕ Лечение внутричерепных венозных окклюзии (включая окклюзии, ведущие к небольшим геморрагическим инфарктам мозга), обычно консервативное. В условиях ЧМТ в первую очередь приходится устранять конкретную причину, являющуюся непосредственным пусковым механизмом в цепи расстройств венозного кровообращения — удаление очагов травматического поражения или посттравматических воспалительных очагов. В резидуальном периоде ЧМТ при возникновении определенных клинических симптомов, свидетельствующих о возможной венозной дисциркуляции целесообразно назначить постель- Внутричерепной венозный тромбоз и тромбофлебит церебральных вен при ЧМТ ный режим с приподнятым на 15—30° головным концом для улучшения венозного оттока и снижения внутричерепного давления. С целью поддержания водного баланса допустимо проводить умеренную гидратацию — введение физиологического раствора, гепаринотерапия в течение первой недели заболевания (дозы назначаются индивидуально под контролем данных коагулограммы) с последующим переходом на фраксипарин (до трех месяцев). Необходимо исключить в лечении кортикостероиды, так как они ингибируют фибринолиз, что в данных клинических условиях недопустимо. Более длительный прием антикоагулянтов необходим при специфических гиперкоагуляционных состояниях крови. В последующем обычно назначаются антиагреганты (аспирин, трентал, танакан). Следует подчеркнуть, что лечение гепарином противопоказано у больных с выраженным внутричерепным кровоизлиянием по данным КТ исследования. У таких больных (при отсутствии данных за повторное кровоизлияние) антиагреганты обычно назначаются с отсрочкой в 1—2 недели после начала заболевания за исключением тех случаев, когда специфическое гиперкоагуляционное состояние крови диктует необходимость проведения продолжительного антикоагулянтного лечения. Противоотечная терапия (маннитол, салуретики) показана только больным с выраженным и стойким отеком дисков зрительных нервов и угрожающей потерей зрения. Имеются сообщения об использовании тромболитической терапии артериографически верифицированного асептического венозного тромбоза с внутривенным или транс ю гул яр ным введением урокиназы или стрептокиназы с последующим проведением антикоагулянтной терапии, но эффективность данного метода лечения окончательно не уточнена. (5). Всем больным необходима коррекция артериальной гипо- или гипертонии. Лечение тромбоза латерального (сигмовидного) синуса вследствие травматически-воспалительных изменений среднего уха или мастоидита обычно включает удаление инфицированной кости (порой приходится прибегать к консультации и участию в операциях ЛОР- и челюстно-лицевых хирургов, при кранио-орбито-фациальной травме — к помощи офтальмохирургов), введение антибиотиков и хирургический дренаж абсцессов. При необходимости возможна перевязка яремной вены. Антибиотики широкого спектра действия (в сочетании или без антикоагулянтов) должны назначаться больным с септическим тромбозом верхнего сагиттального синуса или тромбозом кавернозного синуса в больших дозах. Больным с ЧМТ, у которых внутричерепная венозная окклюзия развивается в процессе приема оральных антикоагулянтов, антифибринолитических препаратов следует отказаться от дальнейшего приема этих средств. Если заболевание осложняется судорожным синдромом, или последний видоизменяется R процессе развития данных осложнений, то назначаются соответствующие дозы фенобарбитала, бензонала или карбамазепина. При необходимости тактика противоэпилептического лечения пересматривается и адаптируется в каждом конкретном случае. Существует мнение о более активной тактике ведения этой группы больных: предлагается ранняя тромбоэмболэктомия для восстановления проходимости синусов и вен, обсуждается целесообразность наложения шунтов, например между яремной веной и латеральным синусом для предотвращения существенных расстройств венозного кровообращения на фоне синустромбоза и для ранней профилактики повышения внутричерепного давления (4). 18.5. ИСХОДЫ Летальность при изолированных внутричерепных венозных тромбозах составляет примерно 20 % — геморрагические инфаркты на почве ВВТ ведут к наихудшему прогнозу заболевания. Естественно этот процент увеличивается при возникновении данного вида осложнений у тяжелых травматологических больных. Функциональные исходы в группе выживших больных сравнительно более благоприятные, риск развития стойкого очагового неврологического дефицита у таких больных меньше, чем у больных с артериальными инфарктами мозга. Литература 1. Bousser M.G. et al. — Diagnostic strategics in cerebral sinus thrombosis.- in Einhaupl K. ct al. A Cerebral Sinus Thrombosis, New York, Plenium Press, 1990, pp. 187—200. 2. Einhaupl K, Kempski O, Baethman — A Cerebral Sinus Thrombosis.- New York, Plenium Press, 1990, p. 288. 3. Dormont D., et al., — MR1 in cerebral venous throm bosis.-J.NeuroradioL, 1994, 21(2): 81—99. 4. Gratzl O.- Neurosurgery of the cerebral venous and sinus system — in Einhaupl K. et al. A Cerebral Sinus Throm bosis, New York, Plenium Press, 1990, p. 219-224. 5. Smith T. P. et al., — Treatment of dural sinus thrombosis byurokinase infusion — Am. J.NeuroradioL, 1994, 15: 801 — 807. 6. Vogl T.J. et al., — Dural sinus thrombosis : value of venous MR angiography for diagnosis and follow up,- Am. J. Rocntgenol.,1994, 162 (5): 1191-1198. 7. Villinger A. et al. — Pathophysiological aspects of cerebral sinus venous thrombosis,- J.Neuroradiol, 1994, 21(2):72-80. 375