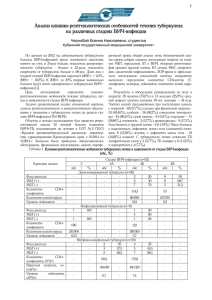
Метод.Ситуационные задачи по туберкулезу
advertisement

МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «КАБАРДИНО-БАЛКАРСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ им. Х.М. БЕРЕКОВА» СИТУАЦИОННО-КЛИНИЧЕСКИЕ ЗАДАЧИ ПО ТУБЕРКУЛЕЗУ Методические указания Для специальностей 060101.65 – «Лечебное дело» НАЛЬЧИК 2013 УДК616.-002.5 ББК 55.4 Рецензенты: 1. Яндиев О.А. - декан медицинского факультета Ингушеского Государственного университета 2. Главный врач ГУЗ «РПТ» МЗ КБР, главный внештатный фтизиатр КБР Кибишев В.М. Составители: Сабанчиева Ж..Х., Шомахова А.М., Альмова И.Х. Ситуационно-клинические задачи по туберкулезу: Учебно-методические указания.- Нальчик: Каб.-Балк. Ун-т, 2013.- 65 с. Данное издание содержит информацию по клинической картине различных форм туберкулеза, методам диагностики. На основании «Ситуационно-клинических задач по туберкулезу» студенты могут научиться клиническому мышлению, на основании клинических симптомов и вспомогательных методов исследования поставить клинический диагноз и наметить пути дальнейшего введения больного. Издание предназначено для студентов, обучающихся по специальности «Лечебное дело». Рекомендовано РИС университета C – 12 УДК616.-002.5 ББК 55.4 2 ПРЕДИСЛОВИЕ О своей сущности являются «тренажером» перед работой студентовстаршеклассников и молодых врачей с больными. Постановка вопроса в ситуационной задаче как бы приближает студентов к больному. Учебная и монографическая литература в ряде случаев дает академические описания клинической картины и рекомендуемых методов лечения, которые иногда не соответствуют данным у конкретного больного. В этом плане ситуационные задачи являются не заменимым пособием в плане формирования клинического мышления будущего врача. В предлагаемом пособии охвачены все разделы туберкулеза легких. Большее внимание уделяется тактическим вопросам ведения больного и назначения конкретных лечебных мероприятий. 3 Задача № 1 Больная 38 лет. Ухудшение самочувствия в течение 4 мес. При постановке пробы Манту с 2 ТЕ у ребенка 6 лет выявлен инфильтрат-папула диаметром 18 мм. Предыдущая (год тому назад) реакция на туберкулин – папула 10 мм. 1. Оцените результат реакции на туберкулин. 2. Ваша тактика, как врача, по отношению к ребенку. Задача № 2 Школьникам 3-4 классов (в 10 -11 лет) проведена р. Манту с 2 ТЕ. У 15 детей р. Манту оказалась положительной, у трех из них впервые, у двух гиперрергической. 1. Охарактеризуйте каждый из этих вариантов. 2. Тактика врача в каждом случае по отношению к этим детям. Задача № 3 Инфицированному ребенку 7 лет сделали ревакцинацию БЦЖ, без предварительной постановки туберкулиновой пробы Манту. 1. Какие местные изменения могут наблюдаться на месте введения вакцины. 2. Ваша тактика по отношению к ребенку. Задача № 4 Больной жалуется на плохой аппетит, слабость, адинамия, утомляемость, похудание. Перкуторно и аускультативно в легких изменений не выявлено. Какие исследования необходимо провести для исключения или подтверждения туберкулеза. Задача № 5 4 Больной отмечает громкий, сильный сухой кашель – рассеянные свистящие и жужжащие хрипы. Температура тела повысилась до 38 С. Какие необходимы дообследования для подтверждения или исключения диагноза туберкулез. Задача № 6 Больной жалуется на быструю перемену настроения, слабость, утомляемость, потливость, субфебрильную температуру. Пульс учащен, тахикардия. Перечислите заболевания, которые могут вызвать аналогичный интоксикационный синдром. Задача № 7 Больной жалуется на кашель с выделением мокроты, одышку при физической нагрузке, дважды было кровохарканье. Какое дообследование необходимо для уточнения диагноза. Задача № 8 Больной З. 36 лет находится в стационаре месяц по поводу инфильтративного туберкулеза верхней доли правого легкого в фазе распада, МБТ+. В настоящее время состояние удовлетворительное, симптомы интоксикации не выражены. В 6-ти анализах промывных вод бронхов бактериоскопически обнаружено микобактерии туберкулеза. При бактериоскопическом исследовании роста МБТ на питательных средах не обнаружено. Возможно ли в клинике такая ситуация или это ошибка лаборатории. Какие должны быть действия лечащего врача. Задача № 9 У больного два года назад обнаружены в мокроте микобактерии туберкулеза, чувствительные ко всем препаратам. После лечения изониазидом и 5 стрептомицином на протяжении одного года с небольшими перерывами выявлена устойчивость микобактерий туберкулеза к изониазиду и к стрептомицину. Как называют такую устойчивость (первичная, вторичная, полирезистентность, монорезистентность). Какова тактика дальнейшего лечения. Задача № 10 Больной А., 27 лет, выявлен с диагнозом: инфильтративный туберкулез в/доли правого легкого, БК+. В анамнезе отец больного умер от туберкулеза легких 2 года тому назад. При исследовании мокроты выявлены БК устойчивые к стрептомицину и рифампицину 20 мкг/мл. 1. Как расценить такую устойчивость БК. Задача № 11 Женщина 26 лет, выявлена при профилактической флюорографии с ди- агнозом: инфильтративный туберкулез верхней доли правого легкого в фазе инфильтрации. При многократном исследовании мокроты и промывании вод бронхов БК не обнаружены бактериоскопией. 1. Какова причина отсутствия бактериовыделения при микроскопическом исследовании. 2. Какие существуют еще методы обнаружения микобактерий туберкулеза. Задача № 12 У больной Н., 4 лет, находившейся в контакте с больным туберкулезом отцом, выявлена впервые положительная реакция Манту с 2 ТЕ- папула 7 мм. Через 3 месяца появились симптомы легочного заболевания со скудными физикальными данными. Туберкулиновая чувствительность возросла, р. Манту с 2 ТЕ – папула 12 мм. На рентгенограмме справа корень широкий, с нечет- 6 кой наружной границей, сливается с тенью сердца. В гемограмме: СОЭ- 14 мм/час, лейкоциты – 10х109/л, сдвиг формулы влево. 1. Предварительный диагноз? Задача № 13 Больной Н., 47 лет, находится в стационаре 4 месяца по поводу фиб- розно-кавернозного туберкулеза верхней доли обоих легких в фазе бронхогенного обсеменения нижней доли правого легкого, МБТ+, в анализах мокроты бактериоскопическим методом МБТ не обнаружены. Получены результаты 6 анализов бактериоскопического исследования. Из них в двух анализах мокроты, взятой при поступлении, обнаружен рост МБТ. Рост скудный: единичные колонии. В последующих анализах рост МБТ не обнаружен. Как Вы будете интерпретировать данный результат лабораторного исследования мокроты. Возможно ли такая ситуация. Необходимо ли менять план лечения больного? Задача № 14 По данным перкуссии нижние границы легких смещаются на 1-2 см при вдохе и выдохе. Определите причины ограничения экссудации легкого, а также назовите необходимые методы дообследования больного. Задача № 15 Больной К. 20 лет, находится в семейном контакте с бактериовыделителем. При поступлении в клинику отмечает слабость, периодически субфебрилитет, покашливание с выделением малого количества мокроты. Какие необходимо провести исследования для подтверждения или исключения туберкулеза? 7 Задача № 16 Больной жалуется на кашель с выделением слизисто-гнойной мокроты, одышку при физической нагрузке, кровохарканье. Какие заболевания легких могут повлечь появления перечисленных симптомов? Задача № 17 У больного туберкулезом внезапно ухудшилось общее состояние, повысилась температура тела до 40 С, появилась резкая слабость, потливость, одышка в покое. В анализе крови лейкоцитоз 10-12 тыс. СОЭ- 30 мм/ час. Ваш предположительный диагноз и ваши предположения по дообследованию больного. Задача № 18 У девушки 18 лет при рентгенографии легких выявлены очаговые тени однотипные, на фоне нечеткого легочного рисунка (смазанности), на всем протяжении обеих легких в приемном отделении ГКБ, куда она была доставлена СП с высокой температурой 40 С, выраженным сухим кашлем, одышкой, тахикардией, потерей веса. 1. Какие заболевания можно предположить? 2. Необходимые методы дообследования для подтверждения (исключения) диагноза туберкулеза. Задача № 19 Больной К., 17 лет, находился в стационаре по поводу инфильтративного бронхоаденита туб этиологии. Через 5 дней состояние резко ухудшилось: появились боли в грудной клетке справа, одышка. Выражены симптомы интоксикации. В гемограмме лейкоцитоз – 14х10 9/л; сдвиг формулы крови 8 влево, СОЭ – 35 мм/ час. При перкуссии – притупление справа от III ребра вниз. Там же дыхание ослаблено. 1. Предварительный диагноз.? 2. Тактика. Задача № 20 У больного К., 25 лет, выявлен фокус затемнения между II и IV ребрами медиально проецирующегося корня легкого, в мокроте обнаружены МБТ. Наиболее вероятной локализацией туберкулезного процесса являются: 1. С1 2. С6 3. С3 4. С2 5. С9 Задача № 21 У больного К., 25 лет, выявлен фокус затемнения между II и IV ребрами медиально проецирующегося корня легкого, в мокроте обнаружены МБТ. Предполагаемая фаза заболевания: 1. Инфильтрация 2. Распад. 3. Обсеменение. 4. Фаза не указывается. 5. Обызвествления. Задача № 22 У больного К., 25 лет, выявлен фокус затемнения между II и IV ребрами медиально проецирующегося корня легкого, в мокроте обнаружены МБТ. Укажите, каким из методов лучевого исследования можно дифференцировать поражения легких и бронхов: 9 1. Томография (продольный срез). 2. Компьютерная томография. 3. Бронхография. 4. Рентгенография 5. Флюорография. Задача № 23 При флюорографическом исследовании у больного обнаружены множественные затемнения размерами 0,5 см, малой и средней интенсивности, в С1-2 правого легкого; в мокроте обнаружены МБТ. Какая форма определялась на последующих этапах диагностики? Предварительный диа- гноз:__________туберкулез С1-2 правого легкого в фазе инфильтрации, МБТ+. Дополнительно при томографическом обследовании правого легкого (срезы 7-8-9 см) на фоне очаговых затемнений определяется кольцевидная тень диаметром 3,5 см. Задача № 24 У больного С., 40 лет, в ходе рентгенологического обследования в легких обнаружены множественные очаговые затемнения различной величины, формы и интенсивности, с тенденцией к слиянию и образованию фокусов в верхних отделах; в мокроте обнаружены МБТ. Предварительный диагноз __________ туберкулез легких в фазе инфильтрации, МБТ+. На томограммах обоих легких (срезы 6.7.8 см) в верхних долях определяются кольцевидные тени справа 3х4 см, слева – 2-1,5х2 см. Диагноз клиниче- ский:………………….туберкулез легких в фазе _________МБТ+. После окончания интенсивной фазы химиотерапии прекратилось бактериовыделение, отмечены уменьшение количества очаговых теней, исчезновение фокусов, начало рубцевания каверны в легком и сохранение ее в правом легком, в котором четко видно уменьшение размеров верхней доли. 10 Задача № 25 Больной Д., 54 лет, обратился в поликлинику по поводу нарастающих болей за грудиной, сухого кашля в первой половине дня, субфебрильной температуры в вечерние часы. При объективном обследовании выявлены изменения, перкуторно – расширение верхней границы сердца. Определите, какие методы лучевого исследования необходимо назначить в первую очередь: 1. Рентгеноскопия органов грудной клетки 2. Обзорная рентгенограмма легких. 3. УЗИ сердца. 4. Томограмма легких – задние срезы. 5. Томограмма легких – передние срезы. По результатам нескольких исследований из числа указанных обнаружено изменение, связанное с корнем правого легкого и расположенное преимущественно в переднем средостении, бугристое, неоднородной консистенции. Задача № 26 Больной Д., 54 лет, обратился в поликлинику по поводу нарастающих болей за грудиной, сухого кашля в первой половине дня, субфебрильной температуры в вечерние часы. При объективном обследовании выявлены изменения, перкуторно – расширение верхней границы сердца. По результатам нескольких исследований из числа указанных обнаружено изменение, связанное с корнем правого легкого и расположенное преимущественно в переднем средостении, бугристое, неоднородной консистенции. Для уточнения диагноза необходимо дальнейшее дообследование, в том числе нужно использовать и другие методы лучевой диагностики, а именно _________. Задача № 27 11 При прохождении профилактического осмотра в поликлинике работница декретированного контингента (медицинская сестра родильного дома) обследована флюорографически, выдано заключение об отсутствии изменений в легких. Через 8 месяцев на фоне постепенно ухудшающегося состояния (отмечаются признаки интоксикационного и грудного синдромов) обратилась на прием к врачу в ту же поликлинику и при повторном обследовании флюорографически в легких выявлены невыраженные очагово-фиброзные изменения в верхушечно-задних сегментах левого легкого, рядом замкнутая кольцевидная тень размером до 3 см. Заподозрен туберкулез. Изберите наиболее рациональные действия врача-фтизиатра по уточнению диагноза у больной: 1. Повторно описать предыдущею флюорограмму у больной 2. Назначить томографическое обследование органов дыхания. 3. Провести рентгеноскопическое обследование органов дыхания. 4. Назначить обзорную рентгенограмму легких. 5. Провести компьютерное томографическое обследование легких. После выявления в мокроте МБТ и оценки других данных подтвержден диагноз кавернозного туберкулеза левого. На предыдущей флюорограмме определялось несколько мелких очаговых теней в С1 левого легкого, средне интенсивности. Задача № 28 При прохождении профилактического осмотра в поликлинике работница декретированного контингента (медицинская сестра родильного дома) обследована флюорографически, выдано заключение об отсутствии изменений в легких. Через 8 месяцев на фоне постепенно ухудшающегося состояния (отмечаются признаки интоксикационного и грудного синдромов) обратилась на прием к врачу в ту же поликлинику и при повторном обследовании флюорографически в легких выявлены невыраженные очагово-фиброзные 12 изменения в верхушечно-задних сегментах левого легкого, рядом замкнутая кольцевидная тень размером до 3 см. По результатам расследования этого случая заболевания сделайте вывод: 1. Рентгенолог допустил ошибку при оценке предыдущей флюорограммы. 2. Ошибочно не было назначено томографическое обследование при первоначальном профилактическом осмотре. 3. Отсутствует «чтение» флюорограмм двумя врачами-рентгенологами. 4. Необходимо рентгенологическое обследование декретированных контингентов населения. 5. Нарушились сроки профилактических осмотров. Заключительный диагноз: состояние после типичной резекции С1-2 правого легкого по поводу ________туберкулеза легких, МБТ (-). Задача № 29 У больной С., 18 лет, заболевание началось постепенно. Вначале отмечалось субфебрильная температура, в дальнейшем она достигла 39 С, слабость, кожный зуд. Объективно – тупость над областью средостенья. Шейные лимфатические узлы размером 2х2 см., плотные, подвижные. Туберкулиновые пробы отрицательные. В гемограмме: лейкоциты – 18х10 9/л; СОЭ – 30 мм/час, Нв-87 г/л. Рентгенограмма: с обоих сторон корни резко расширены, четкие, волнистые, без перифокального воспаления. 1. Предварительный диагноз. 2. Тактика. Задача № 30 Несколько новорожденных не были вакцинированы БЦЖ в связи с противопоказаниями – недоношенность, родовая травма, гемолитическая желтуха, ВИЧ-инфицированность. 1. Можно ли их вакцинировать и когда? 13 2. Если можно, какая вакцина и доза используется для вакцинации против туберкулеза. Задача № 31 Подросток 15 лет заболел, остро, повысилась температура до 38,2 С. Появилось недомогание, слабость, кашель с незначительной мокротой, боли в правом боку. При обследовании пальпируются шейные, надключичные, подключичные, подмышечные и паховые лимфатические узлы размерами от 0,4 до 0,8 см плотно-эластической консистенции, безболезненные. Справа по аксилярной линии ниже угла лопатки определяется укорочение перкуторного звука, на этом участке легких дыхание ослаблено. Реакция Манту с 2 ТЕ папула 14 мм. В прошедшем году было 8 мм. Ревакцинация БЦЖ в 12 лет. В гемограмме Нв- 14 г/ л, лейкоциты – 12х10 9/л п- 1%; нейтрофилы 13 %, лимф. – 16 %, СОЭ – 29 мм/ч. При рентгенологическом обследовании органов грудной клети определяется распространенное затемнение средней интенсивности, от IV ребра до диафрагмы с косой верхне-внутренней границей. Корень правого легкого расширен, наружные его контуры нечеткие, просвет главного бронха не определяется. 1. Поставьте Ваш диагноз и дайте его обоснование. 2. Какие лечебные мероприятия должны провести больному. Задача № 32 Больной 18 лет, при прохождении флюорографии (до этого много лет не обследовался) вызван на дообследование. Выяснилось, что в детстве (6 лет) имел контакт с больным туберкулезом старшим братом. Начиная с этого возраста, пробы Манту стали положительными (ранее - отрицательные): 5 мм, 9 мм, 12 мм, 11 мм. Получал один курс химиопрофилактики, затем семья переехала в другой город и мальчик не был поставлен на учет (брат жил отдельно). Заметных отклонений в самочувствии не отмечалось. Исследование мок14 роты на БК выявило в мазке по Цилю-Нильсону розоватых “палочек” на синем фоне, последующая обработка 960 спиртом привела к исчезновению палочек. Проба Коха - на подкожное введение 50 Т.Е. - местной, общей и очаговой реакции не отмечалось. Задание:1. Поставить клинический диагноз. 2. Причины однократного обнаружения палочек в мокроте. 3. Определить группу диспансерного учета. Задача №33 Мужчина 57 лет, поступил в клинику с жалобами на кашель с мокротой, наличие прожилок крови, боль в правом боку при вдохе, повышенную потливость, слабость, повышение температуры тела до 37,40С. Из анамнеза: 10 лет назад перенес очаговый туберкулез легких и был снят с учета. Состояние удовлетворительное. Кожные покровы обычной окраски. При аускультации в обеих легких выслушивается жесткое дыхание, единичные сухие хрипы и в межлопаточном пространстве мелкопузырчатые хрипы после покашливания. Анализ крови: э - 4,8х1012 , Нв - 142 г/л, л - 9,2х109 , п - 2, с - 78, л 12, м - 8, СОЭ - 25 мм/час. В мокроте МБТ методом бактериоскопии не обнаружены. Задание:1. Установить предварительный диагноз. 2. Наметить план дополнительного обследования. 3. Провести дифференциальную диагностику. 4. Назначить лечение. Задача № 34 15 Больная 39 лет шесть лет назад перенесла операцию по поводу туберкулеза правой почки. Три недели назад поднялась температура до 38,5С, появились озноб, слабость, потливость. Лечилась у терапевта по поводу гриппа. Состояние не улучшилось, появились осиплость голоса, боли в горле. Проведено рентгенологическое исследование легких, которое выявило двусторонние симметричные изменения в виде слабой и средней интенсивности очагов средних размеров, расположенных преимущественно в верхних долях кортикоплеврально. В крови: Л- 13,5, лимф. -17, м.- 12, СОЭ-28 мм/ч. В мокроте методом флотации обнаружены микобактерии туберкулеза. 1. Поставьте и обоснуйте диагноз? 2. Назначьте дополнительные методы исследования? Задача № 35 У мужчины 40 лет, погибшего в автомобильной катастрофе, в верхней доле правого легкого обнаружены туберкулезные очаги, на разных фазах развития и с разной активностью: очаги Симона, Абрикосова, Ашоффа-Пуля. Опишите их патогенез, морфологию и роль в развитии прогрессирования туберкулеза? Задача № 36 У больного К, 40 лет, отстает в дыхании правая половина грудной клетки в верхней ее части. Это хорошо видно, если положить на симметричные верхушечно-подключечные участки грудной клетки обе ладони. На что указывает данный симптом. Чем он обусловлен. Задача № 37 Больная М., 24 лет, медицинская сестра обратилась на консультацию к терапевту с жалобами на сердцебиение, слабость, потливость, небольшие боли в левой половине грудной клетки, иногда повышение температуры до 37,2 С. Больной считает себя около 2-х месяцев когда постепенно появились указа- 16 ния на жалобы после неудачных вступительных экзаменов в мединститут, о котором мечтала много лет и напряженно готовилась. Туберкулиновая проба Манту с 2 ТЕ положительная с 10 лет. Последние годы систематически обследовалось флюроографически – изменений в легких не выявлено. Объективно: Общее состояние больной удовлетворительное. Увеличена щитовидная железа. Дермографизм красный, стойкий. Кожа влажная. Пульс – 90 в минуту. Левая половина грудной клетки в верхней ее части отстает в дыхании. Хрипов нет. Гемограмма и СОЭ не изменены. На флюорограмме слева в подключичной зоне в латеральном отделе, на фоне усиленного бронхососудистого рисунка, обнаружены множественные, малой интенсивности тенеобразования округлой формы, размером 1,0-0,2 см, без ясных границ, с дорожкой к корню легко. Среди них единичный мелкий кальцинат (0,2 см) с перифокальной реакцией. Корни не изменены. В промывных водах бронхов методом посева обнаружены МБТ, чувствительные к туберкулостатическим препаратам. Поставлен диагноз: Очаговый туберкулез 1-2 сегментов легкого в фазе инфильтрации, БК+, методом посева. Назовите причины и условия возникновения очагового туберкулеза у больной? Какая тень на рентгенограмме является очаговой? С какими нормальными тенями на рентгенограмме сравнивают тень очага для суждения о степени ее интенсивности? Какие очаги – свежие или старые преобладают у больного? Опишите ретген. признаки старых очагов? Задача № 38 Больной М., 32 лет. Обратился к врачу с жалобами на повышенную утомляемость. При сравнительной перкуссии обнаружено небольшое укорочение перкуторного тона справа над ключицей, надмедиальной зоной подключечного пространства над остью лопатки. В области укорочения перкуторного звука дыхание ослабленное, резко; хрипов нет. При флюорографии были вы- 17 явлены изменения, но для дальнейшего обследования больной не явился. Повторно обратился к врачу через 2 месяца с жалобами на появление небольших болей в грудной клетки справа. Установлено, что зона укорочения перкуторного тона увеличилась и заняла латеральный отдел подключичной области межлопаточное пространство справа на уровне верхней трети лопатки. На флюорограмме в верхней доле правого легкого обнаружены группы очаговых теней малой и средней интенсивности с перифокальным воспалением и диагностирован очаговый туберкулез верхней доли правого легкого в фазе инфильтрации. Назовите сегмент легкого, пораженный очаговым туберкулезом при первом обращении к врачу и сегмент на который распространился туберкулезный процесс при его дальнейшем прогрессировании. Задача № 39 У больного А., 44 лет в результате лечения по поводу очагового туберкулеза в фазе инфильтрации стрептомицином, ПАСК и изониазидом в течение 3 месяцев произошло значительное рассасывание очагов малой интенсивности. Однако при ТМТ во 6 сегменте правого легкого продолжают определяться крупные (до 1 см) очаги средней интенсивности с ясными контурами. Какие противотуберкулезные препараты следует использовать при дальнейшем лечении больного, если учесть что морфологические субстраты легочных очагов чаще являются осумкованные казеозными массами. Какие препараты, повышающие проницаемость клеточных мембран целесообразно рекомендовать больному. Задача № 40 Составьте таблицу диагностического поиска при обследовании больного с предполагаемым диагнозом очагового туберкулеза легких. В таблице укажите этапы поиска и конечный результат. Рекомендуем следующую по- 18 следовательность этапов диагностики туберкулеза: жалобы, анамнез, физикальные данные, лабораторные данные, туберкулинодиагностика, рентгенобследование, бронхологическое обследование. Задача № 41 Больная К., 26 лет, направлена в стационар после профилактической флюорографии. Жалоб не предъявляет. В детстве контакт с матерью больной туберкулезом. Туберкулиновые пробы положительные с 7 лет. Правая половина грудной клетки слегка отстает при дыхании. Справа над лопаткой дыхание ослаблено, хрипы не выслушиваются. Гемограмма: лейкоциты – 7000 ,п/я – 8 %; лимфоциты – 28 %; СОЭ- 19 мм/час. В промывных водах желудка методом посева однократно обнаружены МБТ. Рентгенологически: над ключицей справа в латеральном отделе на фоне усиленного легочного рисунка определяется группа округлых теней от 5 до 8 мм в диаметре, преимущественно малой интенсивности с нечеткими контурами. Поставьте диагноз и дайте обследование. Задача № 42 Больной Т., 35 лет, в детстве перенесла туберкулез внутригрудных лимфатических узлов. С 19 лет на туберкулез не обследовалась. При профилактическом осмотре обнаружены интенсивные тени, неправильной формы, размерами до 1 см, локализующиеся во II сегменте левого легкого. 1. Составьте план обследования больной для уточнения диагноза? 2. Какие результаты помогут установить фазу процесса – его активность. Задача № 43 У мужчины 27 лет при профилактической флюорографии выявлены очаговые тени в верхней доле правого легкого. Жалоб нет. Контакт с больными туберкулезом не установлен. Хрипы не выслушиваются. Гемограмма не из- 19 менена. В мокроте МБТ не обнаружены. Рентгенографически: в верхушке правого легкого группа очагов размерами 0,3х0,2см высокой интенсивности, с четкими контурами. В III сегменте субплеврально тень неправильной формы размерами 0,5х0,4 см, высокой интенсивности, корни легких обычной величины, деформированы. В тени правого легкого определяется единичные мелкие интенсивные очаги, корень подтянут кверху. Поставьте диагноз и дайте его обоснование. Задача № 44 У мужчины 20 лет при очередном профилактическом обследовании выявлены патологически изменения в легких. В детстве имел контакт с больным туберкулезом отцом. Общее состояние удовлетворительное. Жалоб нет. Правая половина грудной клетки несколько отстает при дыхании. При пальпации небольшая болезненность и напряжение мышц правого плечевого пояса. Перкуторно – небольшое укорочение звука над остью лопатки справа. Аускультативно в этой зоне – ослабленное дыхание. Рентгенография: справа в области верхушки и в 1-м межреберье на фоне усиленного легочного рисунка определяется множественные тени, различные по величине (5-10 мм в диаметре), тени малой и средней интенсивности. В 1-м межреберье латерально определяется тень размерами 1,0х1,0 см с просветлениям в центре 0,9х0,5 см, в диаметре. Анализы крови и мочи без изменений. В мокроте МБТ не обнаружены. Реакция на пробу Манту 2 ТЕ –инфильтрат диаметром 7 мм. Поставлен диагноз: Инфильтративный туберкулез верхней доли правого легкого в фазе распада БК-. 1. Правильно ли определена клиническая форма туберкулеза. 2. Какой клинической формой туберкулеза следует дифференциальный диагноз. 3. Укажите основные клинико-рентгенологические различия между этими формами туберкулеза. 20 4. Поставьте ваш диагноз? Задача № 45 Больная З., 32 лет по поводу впервые выявленного очагового туберкулеза верхней доли правого легкого в фазе инфильтрации, БК+ (мягкоочаговая форма) лечится в стационаре тремя основными препаратами первого ряда 4 месяца. В мокроте МБТ обнаружены однократно при поступлении. Рентгенологически отмечается почти полное рассасывание очаговых теней. Гемограмма и СОЭ нормализовались. Общее состояние удовлетворительное. Составьте план дальнейшего лечения больной с обоснованием лечебных мероприятий? Задача № 46 Больная П., 40 лет, бухгалтер. После отпуска проведенного летом на берегу моря стала отмечать повышение температуры до 37,3 С. При обследовании терапевтом установлено: кожа цвета загара, подкожно- жировой слой развит хорошо. Отстает в дыхании левая половина грудной клетки. Над лопаткой слева небольшое напряжение мышц, укорочение перкуторного тона и ослабленное резкое дыхание. В крови СОЭ- 20 мм/в час, лейкоциты- 6 тыс., п/я нейтрофилы- 10 %, лимфоциты- 20 %, моноциты-8%. В скудном количестве мокроты выделенной после раздражающих ингаляций, обнаружены методом посева МБТ, чувствительные ко всем туберкулостатическим препаратам. Рентгенограмма органов грудной клетки: кальцинат в правом корне, в III cегментах левого легкого группы теней средней и малой интенсивности, округлой формы с расплывчатыми контурами. На томограмме этой области среди теней малой и средней интенсивности единичные тени с вскраплением извести, негомогенной структуры с просветлением. Диаметр теней от 2 до 10 мм. 1.Сформулируйте клинический диагноз и дайте его обоснование. 21 2.Исходя из диагноза определите клинико-рентгенологический вариант течение процесса: свежий и хронический. 3.К какому периоду туберкулезной инфекции относится процесс у данной больной. Первичный, вторичный? 4.Укажите источник из которого произошло распространение и проникновение в легкие МБТ у больной: А. Симоновские очаги в верхушке легкого (эндогенная инфекция); Б. внутригрудные лимфатические узлы (эндогенная инфекция); В. больной туберкулезом человек (экзогенная инфекция). 5. Каковы пути распространения МБТ в легочной ткани? а. бронхи – альвеолы-легочная ткань, б. инкапсулированный сосуд – бронхи – альвеолы-легочная ткань; в. лимфатические узлы – лимфатический сосуд- бронхи – альвеолы- легочная ткань. г. Лимфатический сосуд- бронхи – альвеолы- легочная ткань. 6.Какие условия способствовали развитию активного туберкулеза? а. гиперинсолляция. б. экзогенная суперинфекция. в. гиперинсоляция+ эндогенная инфекция. Задача №47 Больной Е., 55 лет. В возрасте 6 лет перенес туберкулез внутригрудных лимфатических узлов. В последние годы был клинически здоров. Успешно окончил среднюю школу, служил в армии. Работал шофером, питался нерегулярно. При очередном обследовании в верхушечно-подключечном отделе правого легкого на фоне усиленного бронхососудистого рисунка выявлена группа теней округлой формы, малой интенсивности с расплывчатыми контурами, от 5 до 9 мм в диаметре. В корне левого легкого кальцинат. При расспросе установлено, что 30 летний сын больного 2 года лечился по поводу 22 туберкулеза и недавно был оперирован. Больной жалоб не предъявляет при обследовании установлено отставание в дыхании правой половины грудной клетки, напряжение мышц, небольшое укорочение перкуторного тона и ослабленное резко дыхание над лопаткой справа. В крови: СОЭ- 15 мм/ч; лейкоциты- 8 тыс.; п/я нейтрофилы -7 %; лимфоциты – 29 %; моноциты – 9 %. В промывных водах бронхов методом посева обнаружены МБТ устойчивые к стрептомицину и изониазиду. 1. Поставьте диагноз и дайте его обоснование. 2. Исходя из диагноза определите клинико-рентгенологический вариант течения процесса: свежий, хронический. 3. К какому периоду туберкулезной инфекции относится процесс у данного больного. 4. Укажите источник, из которого произошло распространение и проникновение в легкие МБТ у больного: А. внутригрудные лимфатические узлы (эндогенная инфекция); Б. больной туберкулезом человек (экзогенная инфекция) 5. Каковы пути проникновения в легочную ткань МБТ у данного больного: А. бронхи- альвеолы-легочная ткань Б. лимфососуды – бронхи- альвеолы – легочная ткань. 6. Какие условия способствовали развитию активного туберкулеза: А. Массовая экзогенная суперинфекция; Б. нервное напряжение и нерегулярное питание. В. массивная экзогенная инфекция +нервное напряжение и нерегулярное питание. Задача № 48 Больная 29 лет на скорой помощи доставлена в гинекологическое отделение в состоянии средней тяжести. Беспокоит общая слабость, длительный субфебрилитет с периодами подъема до высокой температуры, ознобы, похудание. В анамнезе повторные пневмонии. Считает себя больной в тече- 23 ние 3-х недель, когда после гинекологической операции наступило ухудшение общего состояния. Больная бледная, истощена. Перкуторно над грудной клеткой звук легочный, хрипы не выслушиваются. В мокроте МБТ не обнаружены. Гемограмма: лейкоциты- 25 тыс.; СОЭ-45 мм/ч; нейтрофильные -1,5 %. На рентгенограмме: во II сегменте право легкого единичные, средней и высокой интенсивности, очаги округлой и неправильной формы, некоторые из них с нечеткими контурами. Легочный рисунок несколько усилен. Заключение гинеколога: эндометрит септический. 1. Поставьте диагноз и дайте его обоснование? 2. С какими заболеваниями следует дифференцировать изменения в легких у больной. 3. Какой противотуберкулезный препарат целесообразно включить в комплексную терапию больной для излечения от септического эндометрита. Задача № 49 Больной К., 29 лет, работает на ЯМЗ. В течение последних трех месяцев стал отмечать периодические подъемы температуры до 38,00С, нарастание слабости, сонливости, похудения, повышенную потливость. Больной продолжал работать, но два дня назад появилось кровохарканье, что заставило обратиться к врачу. Объективно: состояние больного удовлетворительное. Кожные покровы бледные, влажные. Периферические лимфоузлы не увеличены. Правая половина грудной клетки отстает в дыхании. При перкуссии притупление звука в области верхней доли правого легкого. Дыхание в этой зоне жесткое, после покашливания выслушиваются мелкопузырчатые влажные хрипы. Пульс - 92 в мин., ритмичный, удовлетворительного наполнения. Тоны сердца чистые. Живот безболезненный при пальпации. Печень не увеличена. Гемограмма: э - 3,8х1012 , Нв - 134 г/л, л - 11,2х109 , п - 2, с - 78, л 16, м - 4, СОЭ - 28 мм/час. 24 Задание: 1. Поставить предварительный диагноз? 2. Наметить план дополнительного обследования. 3. Провести дифференциальную диагностику. 4. Назначить лечение. Задача № 50 Больной О., 38 лет, работает сварщиком. Изменения в легких выявлены при обращении в поликлинику по поводу сухого кашля и потери массы тела (на 4 кг. за последние 6 месяцев). Контакт с больными туберкулезом не установлен. Курит с 20- летнего возраста, 1 пачка сигарет в день, спиртными напитками не злоупотребляет. Женат, имеет 2 детей, проживает в семейном общежитии в 1 комнате. Для уточнения диагноза больной госпитализирован в стационар. Больной правильного телосложения. При перкуссии грудной клетки обнаружено притупление перкуторного звука справа под ключицей. Там же отмечали при аускультации сухие хрипы на фоне жесткого дыхания. При исследовании мокроты методом посева обнаружены микобактерии туберкулёза. В анализе крови: СОЭ 25 мм. Лейкоцитарная формула не изменена. На обзорной рентгенограмме грудной клетки и на томограммах - в верхнем легочном поле правого лёгкого выявляли участок затенения, размерами 3 на 4 см., неоднородной структуры, с полиморфными очагами вокруг. В центре тени имелось просветление, похожее на распад. Верхняя доля уменьшена в размере. При исследовании функции лёгких: ЖЕЛ – 67,8% д., ОФВ1 – 72,4% д., ОФВ1/ ЖЕЛ – 69,7% , ПОВ – 66,7% д., МОС 25 – 78,7% д., МОС 50 – 77,4% д., МОС 75 – 74,7 % д., МВЛ – 70,1% д. На ЭКГ: вертикальное положение ЭОС, Р2 – 1,6 мм, Р3 – 1,8 мм., грудные отведения – без изменений. Вопросы: 1.Установите клинический диагноз? 25 2. Дайте заключение по функции лёгких 3. Определите степень и тип лёгочной недостаточности у больного. Задача № 51 У больного с впервые выявленным инфильтративным туберкулез легких в фазе распада после 6 месяцев туберкулостатической терапии продолжало сохраняться изолированное тонкостенное образование в легком. Произведенная сегментэктомия. В резецированном участке легкого определялась полость, имеющая трехслойное строение. Как называется это полостное образование? Из каких слоев состоит его стенка? Задача № 52 У больного кавернозным туберкулезом легких через 2 месяца лечения перестали определяться в мокроте МБТ методом бактериоскопии. Можно ли считать больного абацилированным? Задача № 53 У мужчины 34 лет при обращении к врачу над остью лопатки справа выслушивались среднепузырчатые хрипы. На что указывает этот симптом? Задача № 54 У мужчины 26 лет с жалобами на быструю утомляемость и небольшой кашель слева под ключицей прослушивались немногочисленные звучные мелкопузырчатые влажные хрипы. Чем может быть обусловлено их возникновение? Задача № 55 У больного с симптомами интоксикации, жалобами на кашель и боль в правом боку на уровне ости лопатки справа прослушивалось ослабленное дыхание. При флюорографическом обследовании в верхней доле правого 26 легкого выявлена причина ослабления дыхания при наличии каверны в легком. Задача № 56 У мужчины 28 лет при флюорографическом обследовании в подключичной области слева выявлена каверна – небольших размеров, изолированная, тонкостенная. Аускультативно изменений в легких нет. Укажите вторичные причины отсутствия стетоакустических признаков каверны. Задача № 57 Флюоорографически у мужчины 34 лет на уровне корня правого легкого выявлено полостное образование. Какие дополнительные данные рентгенологического обследования необходимо для характеристики процесса. Задача № 58 Женщина 30 лет заболела остро. Рентгенологически в легком выявлено толстостенное полостное образование с нечеткими наружными контурами и многочисленными очагами в окружающей легочной ткани. С диагнозом: кавернозный туберкулез легких больная направлена в противотуберкулезный диспансер. Считаете ли Вы возможным поставить данный диагноз. Постарайтесь обосновать свою точку зрения. Задача № 59 Составьте схему диагностического поиска при обследовании больного кавернозным туберкулезом легких. В схему укажите этапы поиска и конечный результат. Рекомендуем следующую последовательность этапов диагностического поиска 1. Расспрос: жалобы, анамнез. 2. Физикальное исследование. 27 3. Лабораторные исследование 4. Туберкулинодиагностика 5. Рентгенологическое исследование 6. Бронхоскопическое исследование Задача № 60 Двум больным произведены сегментоэктомии в связи с деструктивным туберкулезом легких. Выявлены следующие изменения: 1. в уменьшенном за счет выраженного склероза сегменте легкого определяется неправильной формы каверна с толстой, плотной стенкой размерами 4х3 мм. Внутри гнойно-казеозное содержание. Вблизи каверны кальцинаты и множественные очаги инкапсулированного казеозного некроза диаметром до 6 мм. При гистологическом исследовании каверна имеет трехслойный слой, казеознонекротический, неодинаковой толщины по периметру полости. Средний, грануляционный, представлен преимущественно специфической грануляционной тканью с большим количеством эпителиоидных клеток. Ближе к наружному слою грануляции теряют признаки специфичности. Здесь видны множественные капилляры и лимфоидные инфильтраты. Наиболее развитый наружный слой образован волокнистой соединительной тканью. Кнаружи от него лучеобразно расходятся рубцы. Вокруг каверны – кальцинаты и инкапсулированные очаги казеоза. В мягком на ощупь и не уменьшенном в размере сегменте легкого определяется округлая тонкостенная пустотная полость диаметром 4 см. Окружающая легочная ткань воздушка, имеются немногочисленные сероватого цвета очаги диаметром 2-3 мм. Гистологически – полость с отчетливыми казеозными и грануляционным слоем. Фиброзная капсула тонкая, прерывистая. В перикавитарной зоне изменения представлены периваскулярным и перибронхиальным синдромом. Имеются немногочисленные бугорки, местами слившиеся в очаги с центральным казеозным некрозом. В каком случае больной был оперирован по поводу кавернозного 28 туберкулеза? На основании каких признаков поставлен диагноз кавернозный туберкулез? Какие признаки противоречат диагнозу кавернозного туберкулеза в другом случае. Задача № 61 Больной П., 35 лет, в 16-летнем возрасте перенес экссудативный плеврит, спустя 20 лет у него был выявлен диссеминированный туберкулез легких в фазе распада. МБТ +. Лечился 14 месяцев в стационаре и санатории. Отмечено прекращение бактериовыделения, рассасывание и уплотнение очагов в легких, но справа во 2-ом сегменте сформирована полость с толстыми стенками. От хирургического лечения больной отказался. Состояние удовлетворительное. Кожные покровы обычной окраски. Периферические лимфатические узлы не пальпируются. При перкуссии справа над правой верхушкой легкого сзади определяется притупление легочного звука: в этой же зоне при покашливании определяются стойкие влажные хрипы среднего калибра. Со стороны других систем и органов при физикальном обследовании отклонений не выявлено. Анализ крови: эр. - 4,5х109 , Нв - 130 г/л, л - 8,0х109 , п - 0, с/я - 75, лимф. - 20, м - 5, СОЭ - 12 мм/час. Задание: 1. Поставить клинический диагноз и обосновать его? 2. Определить тактику врача-фтизиатра после отказа больного от операции. 3. Тактика участкового врача-терапевта в отношении данного больного. Задача № 62 Больной предъявляет жалобы на сильный кашель с трудно отделяемой мокротой, повышенную ночную потливость. При обследовании выявлен инфильтративный туберкулез верхней доли правого легкого в фазе распада легкого. Лечение стрептомицином, изониазидом, ПАСК способствовало ликвидации симптомов интоксикации и рассасыванию инфильтративных явлений в 29 легком. Кашель и размеры деструкции сохранились прежними. Какой метод обследования необходимо применить для уточнения диагноза? Укажите возможную причину препятствующую уменьшению размеров деструкции. Задача № 63 Мужчина 27 лет. При флюоорографическом обследовании выявлена туберкулома верхней доли правого легкого в фазе распада. В стационаре в течение 2 мес. Проводилось лечение вифадином, изониазидом, этамбутолом, ингаляциями аэрозоля салютизона. Отмечалось выраженная положительная динамика процесса. Однако за нарушение больничного режима больной был выписан. Амбулаторно лечение проводилось нерегулярно. При повторной госпитализации в мокроте выявлены МБТ. Рентгенологически на месте бывшей туберкулемы определялось тонкостенная окружная полость с нечеткими наружными контурами и немногочисленными наружными контурами и немногочисленными очагами вокруг. Каков диагноз при повторном поступлении больного в стационар? Дайте обоснование диагноза? Какова причина формирования данного процесса. Задача № 64 Больной 28 направлен в противотуберкулезный диспансер. Жалоб не предъявляет. При объективном обследовании в легких – везикулярное дыхание. В анамнезе крови СОЭ- 10 мм/ч. В направлении терапевта отмечено ,что при флюорографическом обследовании в верхней доле правого легкого выявлена кальцевидная тень. Для каких заболеваний типичных данные клинико-рентгенологические симптомы. Какие дополнительные данные необходимо для простановки диагноза. Задача № 65 У мужчины 30 лет выявлены кавернозный туберкулез легких. Какие виды терапии целесообразно назначить? Дайте объяснение 30 Задача № 66 Больная 30 лет выявлен кавернозный туберкулез легких. Какие виды терапии целесообразно назначить? Дайте объяснение. Задача № 67 Больная 52 лет, жалуется на одышку, кашель с мокротой зеленоватого цвета, слабость, потливость. Считает себя больной в течение многих лет. Болезнь протекала волнообразно, вначале с редкими, а затем с более частыми обострениями. В последнее время ухудшился аппетит, заметила похудание, усилилась одышка. При осмотре отмечено укорочение перкуторного звука на верхушке правого легкого. Здесь же прослушивается резко ослабленное дыхание с бронхиальным оттенком, скудные сухие хрипы. Над нижними отделами легких дыхание ослаблено, вдох удлинен. Границы сердца определяются неотчетливо из-за коробочного оттенка. Анализ крови: эр. - 3,5х1012 , Нв 100 г/л, л - 9,0х109 , п/я - 2, с/я - 82, лимф. - 10, м - 6, СОЭ - 30 мм/час. Анализ мочи: без патологии. В анализе мокроты большое количество лейкоцитов, эластические волокна. Однократно обнаружены БК методом Циля-Нильсона. Задание: 1. Составить дифференциально-диагностический ряд. 2. Обосновать предварительный диагноз. 3. Составить план дополнительного обследования. 4. Определить тактику лечения. Задача № 68 У больной М., 27 лет, две недели назад появилась слабость, потливость, субфебрильная температура, одышка, боли в груди слева. Лечилась с диагно- 31 зом ОРЗ без улучшения. Одышка нарастала, повысилась температура тела до 39,00С, хотя боли в груди слева уменьшились. Объективно: состояние удовлетворительное. Кожные покровы влажные, обычной окраски. Левая половина грудной клетки отстает в акте дыхания. Перкуторно слева ниже 1У ребра определяется притупление. Дыхание в этой зоне не выслушивается. Органы брюшной полости не изменены. Анализ крови: эр. - 4,2х1012 , Нв - 140 г/л, л - 12х109 , п - 2, с - 80, л - 12, м - 6, СОЭ - 38 мм/час. В мокроте МБТ не обнаружены. Задание: 1. Установить предварительный диагноз с учетом этиологии заболевания. 2. Наметить план дальнейшего обследования с указанием возможных результатов. 3. Провести дифференциальную диагностику. 4. Назначить лечение. Задача № 69 Больной 17 лет, 4 года тому назад был снят с диспансерного учета по поводу туберкулезного бронхоаденита. Заболел остро, температура до 39,3 С, общее состояние было тяжелым, периодически отмечалось затемнение сознания. В тот же день госпитализирован в инфекционную больницу. В крови: Л-13,5, лимф. -17., м-20, СОЭ-30 мм/час. ВК (-). Реакция на пробу Манту с 2 ТЕ отрицательная. В легких при аускультации ослабленное дыхание и единичные сухие хрипы в межлопаточном пространстве. На рентгенограмме двусторонняя мелкоочаговая симметричная диссеминация в обоих легких. Очаги слабой интенсивности. В корнях легких – кальцинаты. Поставьте диагноз и дайте его обоснование. 32 Задача № 70 Мужчина 35 лет, ранее ничем не болел. В течение последних 3 месяцев стал отмечать слабость, недомогание, небольшой кашель с мокротой, ознобы, периодические подъемы температуры. На флюорограмме, преимущественно в верхних долях легких, выявляются очаги средней и крупной величины, слабой и средней интенсивности, без четких контуров, образующие местами фокусы. Нижние доли повышенной прозрачности. Корни легких не изменены. 1. Поставьте диагноз и обоснуйте его. 2. Назначьте необходимые исследования. 3. Какие результаты подтвердят диагноз. Задача № 71 Больной 45 лет наблюдается и лечится у терапевта в течение 9 лет с диагнозом хронического бронхита. Больного беспокоят одышка, кашель с мокротой, недомогание, периодическая слабость, повышение температуры. Больной пониженного питания, кожные покровы бледные, кожа сухая. Грудная клетка астенической формы. В межлопаточных пространствах укорочение перкуторного звука. Рассеянные сухие хрипы с обоих сторон, единичные влажные хрипы, над остью лопатки справа в нижних отделах дыхание ослабленное. В крови: лейкоциты- 10,0, лимф.- 21%, М.- 11%, СОЭ-24 мм/ час. В мокроте ВК+. Рентгенологически: легочные поля несколько сужены в верхних отделах, в верхушке правого легкого определяется кальцевидная тень диаметром 3 см. По всем легочным полям, преимущественно в верхних отделах, определяются симметрично расположенные множественные очаговые тени различной величины и интенсивности. Тени корней подтянуты вверх, нижние повышенной прозрачности. Куполы диафрагмы уплощены. 1. Поставьте диагноз и дайте его обоснование. 33 Задача № 72 Больная 39 лет шесть лет назад перенесла операцию по поводу туберкулеза правой почки. Три недели назад поднялась температура до 38,5С, появились озноб, слабость, потливость. Лечилась у терапевта по поводу гриппа. Состояние не улучшилось, появились осиплость голоса, боли в горле. Проведено рентгенологическое исследование легких, которое выявило двусторонние симметричные изменения в виде слабой и средней интенсивности очагов средних размеров, расположенных преимущественно в верхних долях кортикоплеврально. В крови: Л- 13,5, лимф. -17, м.- 12, СОЭ-28 мм/ч. В мокроте методом флотации обнаружены микобактерии туберкулеза. 1. Поставьте и обоснуйте диагноз. 2. Назначьте дополнительные методы исследования Задача № 73 Больной В., 27 лет, рабочий, четыре года тому назад перенес туберкулезный экссудативный плеврит, на учете в противотуберкулезном диспансере не состоял. Последние 2 года беспокоят кашель, одышка при физической нагрузке, периодический подъем температуры. Рентгенологически после перенесенного плеврита не обследовался. При очередной флюорографии в верхних и средних отделах обоих легких симметрично выявлены множественные очаги различной величины и интенсивности на фоне петлистосетчатого рисунка. С обоих сторон под ключицами – тонкостенные полости до 3 см в диаметре. Нижние отделы легких повышенной прозрачности, корни резко подтянуты вверх. Гемограмма: Л -12,0, лимф. – 16, м.-10, СОЭ – 36 мм/час. В мокроте методом флотации ВК+. Диагностирован подострый диссеминированный туберкулез легких в фазе распада, ВК+. 1. Правильно ли поставлен диагноз. Задача № 74 34 Больной М., 21 года, студент юридического факультета. Два года назад имел контакт с больным открытой формой туберкулеза. При очередной флюорографии в легких обнаружены множественные очаговые тени в верхних долях. Предположительный диагноз – диссеминированный туберкулез. 1. Составьте план обследования. 2. Какие результаты подтвердят диагноз. Задача № 75 У больного 45 лет при флюорографии в обоих легких от верхушки до 3 –го ребра обнаружены интенсивные очаговые тени. Семь лет тому назад снят с учета. При обследовании в диспансере патологических изменений в легких по физикальным данным не обнаружено, в гемограмме отклонений от нормы нет. ВК отрицательный методом флотации и посева. Из 5 предложенных выберите предполагаемый вами диагноз: 1. очаговый туберкулез легких в фазе уплотнения; 2. диссеминированный туберкулез легких (хронический) в фазе уплотнения 3. остаточные изменения после перенесенного диссеминированного туберкулеза легких (очаговые изменения в обоих легких; 4. очаговая пневмония; 5. затихающий подострый диссеминированный туберкулез легких. Задача № 76 У больной А., 58 лет , 3 года тому назад произведена операция – удаление молочной железы (радикально). Последние полгода ухудшился аппетит, похудела, появилась нарастающая одышка, боли в груди. Температура нормальная, над правым легким притупление, переходящее в базальных отделах в тупость, дыхание не прослушивается. На ретгенограмме: правое легкое от III ребра до диафрагмы затемнено. Ан. Крови: лейкоциты 7,2х10 9/л; СОЭ- 54 мм/час. Реакция Манту –папула 3 мм. 35 1. Предварительный диагноз. 2. Методика обследования больного 3. Врачебная тактика лечения. Задача № 77 Больной Д., 30 лет слесарь, страдает хроническим алкоголизмом. Два года тому назад у него диагностирован кавернозный туберкулез верхней доли правого легкого, БК+. Лечился не регулярно. При бронхологическом обследовании обнаружен инфильтративный туберкулез правого верхнего бронха. 1. Поставьте клинически диагноз. 2. Показано ли больному в настоящий момент хирургическое лечение. 3. Какие еще варианты туберкулеза верхних дыхательных путей вам из- вестен. 4. Каков путь возникновения инфильтративного поражения бронха у дан- ного больного. Задача № 78 Больная А., 28 лет, отмечает слабость, понижение аппетита, небольшой кашель, потливость в течение 1 месяца. При поступлении состояние тяжелое, температура 40 С, боли в левой половине грудной клетки, кашель с выделением мокроты до 50-100 мл. Слева от III ребра притупление легочного звука, переходящее в тупость, дыхание ослабленное, в базальном отделе – не выслушивается. На рентгенограмме: слева верхняя доля пониженной прозрачности за счет инфильтративных изменений, в центре определяется полость размерами 2-3 мл. В третьем межреберье горизонтальный уровень, ниже которого интенсивное затемнение. В крови лейкоциты – 10х10 9/л; палочкоядерные – 10 %; лимфоциты- 12 %; СОЭ- 50 мм/ч. БК+ Реакция Манту с 2ТЕ- папула 18 мм. 1. Предварительный диагноз? 36 2. Методика обследования больной 3. Тактика лечения. Задача № 79 Больная Н, 34 лет, обратилась к ЛОР врачу по поводу осиплости голо- са. При осмотре установлен туберкулез гортани. Больная дообследована рентгенологически. На рентгенограмме у нее выявлены очаговые тени разной величины на всем протяжении обеих легких, местами сливающиеся в крупные инфильтраты с полостями распада 1. Предварительный диагноз? 2. Тактика лечения. Задача № 80 У больного 42 лет рабочей мебельной фирмы, после перенесенного гриппа, при обследовании выявлен инфильтративный туберкулез верхней доли правого легкого в 1 -2 сегментах в фазе распада и обсеменения, ВК плюс методом простой микроскопии, осложненного туберкулезом левого главного бронха. Реакция Манту с 2 ТE 23 мм. 1. Составьте план Вашего лечения антибактериальными препаратами и дополните его патогенетической терапией? Задача № 81 Больной Ф., 42 лет лечился в стационаре с диагнозом инфильтративный туберкулез верхней доли левого легкого в фазе распада и обсеменения, ВК плюс. Лечился антибактериальными препаратами первого ряда, на фоне витаминотерапии. При обследовании через 6 месяцев у больного выявлена динамика, исчезла интоксикация, в легких перестали выслушиваться хрипы. Гемограмма нормализовалась. При рентгенотомографическом обследовании 37 отмечено рассасывание перифокального воспаления и очагов отсева. Полость распада локализовалась в каверну, ВК продолжает выделять. 1. Составьте план дальнейшего лечения больного с обоснованием лечебных мероприятий? Задача № 82 Больной А. 54 года. Общее состояние удовлетворительное. Жалобы на слабость, иногда боли в правой половине грудной клетки. По словам 10 лет тому назад лечился в противотуберкулезном стационаре. Последние пять лет в диспансере не наблюдался. При профилактическом обследовании справа выявлено уменьшение легкого и смещение органов средостения вправо. У больного под ключицей справа определяется кольцевидная тень неправильной формы с толстыми стенками, размером 5х4 см, в диаметре. Наружные контуры тени четко не определяются из-за уплотнения легочной ткани и плевры. 1. Поставьте Ваш предварительный диагноз. 2. Составьте план обследования больного для подтверждения диагноза. 3. Какие результаты обследования могут подтвердить Ваш диагноз. Задача № 83 Больной К. 57 лет, поступил в клинику с жалобами на общую слабость, кашель со слизисто-гнойной мокротой до 30-50 мл. в сутки, постоянная одышка, иногда субфебрильная температура, отсутствие аппетита и похудание. Объективно: правая половина грудной клетки отстает в дыхании. Над и подключичные ямки справа запавшие, слева в норме. Перкуторно над остью лопатки, спереди до II ребра определяется укорочение звука. При аускультации здесь же выслушивается бронхиальное дыхание и сухие хрипы. При многократном обследовании в мокроте ВК не найдены. За последние 3-4 года больной рентгенологически не обследован. В анамнезе 7 лет тому назад 38 лечился по поводу туберкулеза. Гемограмма: гемоглобин -110 г/л, лейк. -5,5, п-3, э-8, с-47, л-28, м-20, СОЭ-11 мм/ч. При рентгенологическом обследовании справа легочное поле сужено, средостение смещено вправо, в С1-2 определяется затемнение средней интенсивности неоднородной структуры, с единичными очагами высокой интенсивности. Задача № 84 У больного К., 25 лет, выявлен фокус затемнения между II и IV ребрами медиально проецирующегося корня легкого, в мокроте обнаружены МБТ Предполагаемой формой туберкулеза легких является: 1. Очаговый туберкулез легких 2. Инфильтративный туберкулез легких 3. Цирротический туберкулез легких 4.. Первичный туберкулезный комплекс 5. Кавернозный туберкулез Задача № 85 У больного 40 лет, при выполнении клинического минимума в клинике выявлена округлая тень с бухтообразным распадом в центре, размерами 3,5 см в третьем сегменте правого легкого. Окружающая легочная ткань не изменена. Обратился к врачу в связи с длительным сухим надсадным кашлем, сопровождающимся, в последнее время, кровохарканьем (прожилки крови в мокроте), снижением веса, слабостью, понижением аппетита. Над легкими выслушиваются единичные сухие хрипы, тоны сердца ясные, ритмичные. Пульс - 80 в мин., ритмичный. АД - 140/90 мм рт. ст. Анализ крови; Нв - 95 г/л, эр. 3,6х1012/л, л - 5,18х109/л, СОЭ - 44 мм/час. Задание: 1. Назовите и обоснуйте предварительный диагноз, составив предварительно дифференциально-диагностический ряд. 39 2. Составить план обследования для верификации диагноза. 3. Определить лечебную тактику. Задача № 86 У больного С., 45, лет, в ОВ время флюорографического исследования в С2 левого обнаружена круглая тень диаметром 4 см с не вполне четкими контурами и дорожкой к корню легкого. Предварительный диа- гноз:________________ туберкулез в С2 левого легкого, МБТ (-). Определите фазу процесса. Через 6 мес. химиотерапии круглая тень прежних размеров, контуры ее стали более четкими. Произведена типичная резекция С1-2 левого легкого с благоприятным исходом. В ходе рентгенологического исследования – легочные поля чистые, слева танталовый шов, левый синус запаян. Задача № 87 У больного С., 45, лет, в ОВ время флюорографического исследования в С2 левого обнаружена круглая тень диаметром 4 см с не вполне четкими контурами и дорожкой к корню легкого. Предварительный диа- гноз:________________ туберкулез в С2 левого легкого, МБТ (-). Клинический диагноз: состояние после резекции С1 2- левого легкого по поводу ________. После окончания основного курса лечения состояние больного хорошее. При рентгенографии легких изменений, по сравнению с предыдущими исследованиями, не обнаружено. Задача № 88 У больного Т., 30 лет, в ходе рентгенологического исследования обнаружена круглая тень размерами 3х4 см, средней интенсивности, с четкими контурами, томографическими выявлен участок деструкции размером до 1 40 см. Предварительный диагноз __________________ или ________________ II сегмента правого легкого. Через 6 мес. специфического лечения круглая тень уменьшилась в размерах вдвое, интенсивность ее увеличилась. Уточните показания и вид обследования лучевыми методами: 1. Компьютерная томография легких. 2. Определить эффективность лечения. 3. Томография легких. 4. Определить показания к хирургическому лечению. 5. Уточнить сроки проведения основного курса лечения. Задача № 89 У больного инфильтративным туберкулезом правого легкого (без распада) через 6 месяцев основного курса лечения определяются на месте инфильтрата несколько очаговых теней высокой интенсивности, с четкими контурами, нерезко выраженные фиброзные изменения. Необходимо изменить клинический диагноз: __________________туберкулез С 2 правого легкого в фазе уплотнения, МБТ (-). В течение двух лет наблюдения больной крайне нерегулярно обследовался в противотуберкулезном диспансере, у него отмечались ухудшения общего состояния в С2 справа, но он отказывался от противорецидивного лечения. На месте очаговых изменений выявлена крупная тень размером до 2,5 см, высокой плотности, негомогенная, с неровными и четкими краями, рядом с которой определяются два мелких очага высокой интенсивности, с четкими контурами. Клинический диагноз___________ правого легкого в фазе ____________. Задача № 90 У больного, в прошлом излеченного от открытой формы туберкулеза, обнаружен инфильтративный туберкулез верхней доли правого легкого, МБТ +. Микобактерии устойчивы к комбинации изониазида и стрептомицина. В 41 анамнезе 2 года назад вирусный гепатит В. Предложите режим лечения после определения дезинтоксикационной функции печени. 1. Назначение рифампицина, изониазида и стрептомицина. 2. Хирургическое лечение. 3. Наложение искусственного пневмоторакса. 4. Лечение канамицином, изониазидом, тизамидом. 5. Курсом туберкулинотерапии. Задача № 91 Больной Л., 35 лет, обратился к врачу по поводу болей в спине неясного характера, утомляемость, изменения походки. В анамнезе контакт с больным туберкулезом братом в детстве. Объективно – общее состояние удовлетворительное, пальпация мышц спины безболезненная, но при покачивании определяется болезненность в области грудного отдела позвоночника. ОАК и ОАМ без изменений. На рентгенограмме грудного отдела позвоночника определяется сужение межпозвонковой щели между XI и X грудного позвонка. Со стороны других органов и систем патологии не обнаружено. Реакция Манту положительная папула – 16 мм. Обоснуйте диагноз. Задача № 92 У воспитательницы детского сада впервые обнаружен очаговый туберкулез в С1-2 легкого в фазе инфильтрации, МБТ+. Больная настаивает на амбулаторном лечении по семейным обстоятельствам. Ваша лечебная тактика (объем и последовательность действий): 1. Госпитализация больной в противотуберкулезный диспансер. 2. Амбулаторное лечение у участкового фтизиатра 3. Применение комбинации антибактериальных препаратов стрептомицин+римфапицин+метазид. 4. Назначение рифампицина, изониазида, стрептомицина, пиразинамида. 42 5. Использование хирургического вмешательства. Задача 93 Больной Р., 55 лет, бухгалтер. Считает себя больным в течение 3-х последних лет. После перенесенного гриппа на протяжении нескольких месяцев отмечал кашель сначала сухой, затем с отдельными плевками слизистой мокроты. В последующем часто отмечал обострение заболевания в виде появления кашля с мокротой, субфебрильной температуры, одышки при подъёме на третий этаж. За медицинской помощью не обращался. Женат, дети взрослые живут отдельно. Материально-бытовые условия удовлетворительные. Питание регулярное. Контакт с больными туберкулезом не установлен. Курит 1 пачку в день, спиртные напитки употребляет умеренно. При поступлении в клинику предъявлял жалобы на кашель с небольшим количеством мокроты, одышку при умеренной физической нагрузке, субфебрильную температуру. Больной правильного телосложения. Грудная клетка цилиндрической формы, равномерно участвует в дыхании. Перкуторный звук – с коробочным оттенком. При аускультации - дыхание жёсткое, в средних и нижних отделах грудной клетки с обеих сторон выслушиваются сухие и влажные мелкопузырчатые хрипы. В анализе крови: лейкоциты 9,7х10/л, СОЭ 27 мм/ч. В мазке мокроты найдены в небольшом количестве стафилококки. Рентгенологически установлено усиление и деформация лёгочного рисунка в средних и нижних отделах лёгких с обеих сторон, очаговых изменений нет. При компьютерной томографии – на фоне усиленного и деформированного легочного рисунка определяются участки буллезной дистрофии. Исследование функции лёгких установило: ЖЕЛ – 63,7% д., ОФВ1 – 57,9%, ОФВ1/ЖЕЛ – 66,0%, ПОВ –63,3% , МОС 25 – 71,8% , МСВ 50 – 31,4%, МСВ 75 – 27,9%, МВЛ – 48,8%. Вопросы: 1.Установите клинический диагноз? 2. Дайте заключение по функции лёгких 43 3. Определите степень и тип лёгочной недостаточности у больного. Задача 94 Больной М., 30 лет, программист. Изменения в легких выявлены при плановом флюорографическом исследовании. Контакт с больными туберкулезом отрицает. Курит 0,5 пачки сигарет в сутки, спиртными напитками не злоупотребляет. Материально-бытовые условия удовлетворительные. При поступлении жалоб не предъявляет. Общее состояние удовлетворительное. Грудная клетка цилиндрической формы, симметрично участвует в дыхании. При перкуссии грудной клетки звук ясный лёгочный. При аускультации дыхание везикулярное, хрипов нет. Рентгенологическое исследование установило увеличение корней лёгких с обеих сторон до 3 см. в ширину и их гомогенность, за счет увеличения бронхопульмональной группу лимфоузлов. Кислотоустойчивые микобактерии в индуцированной мокроте не обнаружены. Общий анализ крови - без отклонений от нормы. Реакция Манту отрицательная. При бронхоскопии бронхи проходимы, не изменены. Цитологическое исследование содержимого бронхоальвеолярного лаважа: макрофаги 66%, лимфоциты 34%. Произведена видеоторакоскопиия с биопсией внутригрудного лимфатического узла. В биоптате: ткань лимфоузла замещена гранулёмами, состоящих из эпителиоидных и и гигантских клеток ПироговаЛанхганса, единичные клетки типа «инородных тел». Данные функции лёгких: ЖЕЛ – 74,7% д., ОФВ1 – 88,1% д., ОФВ1 / ЖЕЛ – 81%., ПОВ – 85,6% д., МОС 25– 84,5% д., МОС 50 – 92,9% , МОС 75 – 88,2%, МВЛ – 80,1%. При контрольном обследовании после проведенного лечения через 2 месяца установлена положительная динамика в виде уменьшения размеров лимфатических узлов в корнях лёгких. Вопросы: 1.Установите клинический диагноз? 2. Дайте заключение по функции лёгких 44 3. Назначьте лечение больному Задача 95 Больная У., 24 лет, не работает. Изменения в легких выявлены в поликлинике при обращении к врачу терапевту по поводу жалоб на длительный кашель с мокротой (в течение 2-х месяцев) периодическое повышение температуры тела. Лечилась самостоятельно, принимала амоксициллин, ровомицин, амброксол. Состояние не улучшалось, появились в мокроте прожилки крови. Контакт с больными туберкулезом не установлен. Курит в течение 3-х лет, страдает опийной зависимостью. Материально-бытовые условия неудовлетворительные. При поступлении в клинику предъявляла жалобы на кашель с мокротой, повышенную температуру (субфебрильную) тела, слабость, кровохарканье. Общее состояние удовлетворительное. Кожа лица и шеи гиперемирована. В лёгких с обеих выслушивалось жёсткое дыхание, хрипов не было. Границы сердца – в пределах нормы, тоны его – приглушены. Печень увеличена на 2 см. В мокроте кислотоустойчивые микобактерии не обнаружены. Реакция Манту – отрицательная. Анализ крови: эозинофилы 18%, СОЭ – 12 мм/ч. Рентгенологически: симметрично в нижних отделах лёгких обнаруживаются множественные очаговоподобные изменения, местами сливного характера. При бронхоскопии выявлены изменения характерные для диффузного эндобронхита 2 ст. воспаления. Проведена диагностическая трансбронхиальная биопсия лёгких. При гистологическом исследовании биоптата обнаружены в просвете альвеол округлые или неправильной формы сферические образования, окруженные плотной капсулой, напоминающие друзы грибов. Исследование функции лёгких: ЖЕЛ – 71,1% д. ОФВ1 – 88,3% д., ОФВ1/ ЖЕЛ – 82,7%, ПОВ – 74,4%., МОС 25 – 69,5%., МОС 50 – 71,8%, МОС 75 – 61,0%, МВЛ 80,4%, РО2 – 71.7 мм. рт. ст., РСО2 – 39,8 мм. рт. ст. Вопросы: 1.Установите клинический диагноз? 45 2. Дайте заключение по функции лёгких 3. Назначьте лечение больному Задача 96 Больной С., 41 года, поступил в пульмонологическую клинику с жалобами на одышку при физической нагрузке, жажду, частое мочеиспускание. При обращении в поликлинику проведена флюорография и выявлены изменения в лёгких. При обследовании отмечали одутловатость лица, нерезко выраженный экзофтальм, сухость кожных покровов, "часовые стёкла". Пальпировали безболезненные, плотные, размером до 1 см. подмышечные лимфатические узлы. При перкуссии лёгких – звук лёгочный, при аускультации – дыхание везикулярное, хрипов не было. Тоны сердца чистые. АД – 140 и 70 мм. рт. ст. Печень и селезенку не пальпировали. В мокроте микобактерии туберкулёза не найдены. В крови – лимфопения, эозинофилы отсутствуют. Проба Манту – папула 12 мм. Исследование мокроты на гемосидерофаги дало отрицательный результат. При рентгенологическом исследовании лёгких отмечены в нижних отделах симметрично расположенные полиморфные очаговоподобные тени на фоне усиленного и деформированного лёгочного рисунка. Рентгенологическое исследование костей черепа, нижней челюсти установило очаговую деструкцию. Область турецкого седла не изменена. Сахар крови нормальный, включая данные с нагрузкой. При бронхоскопии был получен цитологический материал, в котором обнаруживали ретикулогистиоцитарные элементы и альвеолярные макрофаги, содержащие в протоплазме пигмент (окраска по Райту). Исследование функции лёгких: ЖЕЛ – 57,2% д., ОФВ1 – 73.3% д., ОФВ1\ ЖЕЛ – 79,8%., ПОВ – 74,8% д., МСВ 75 – 67,9% д., МСВ 50 – 64,3% д., МСВ 25 – 58,3% д., МВЛ – 77,4 % д., РО2 – 70,8 мм. рт. ст, РСО2 –40,9 мм. рт. ст. Вопросы: 1.Установите клинический диагноз? 46 2. Дайте заключение по функции лёгких Задача 97 Больной Т., 44 лет, поступил в клинику с жалобами на кашель с мокротой до 200 мл., гнойного характера, повышение температуры до 37,5 гр. Считает себя больным в течение 5 лет. Заболевание началось с пневмонии, по поводу которой 3 недели лечился в стационаре антибиотиками широкого спектра действия. После проведенного лечения состояние улучшилось, однако ежегодно возникало обострение процесса в лёгких с кашлем с мокротой и подъёмом температуры. В последние 2 года выделяемая мокрота носила гнойный характер. При поступлении грудная клетка больного бочкообразной формы, правая половина отстаёт при дыхании. При перкуссии грудной клетки – притупление в средних отделах с обеих сторон, в нижних справа – притупление. При аускультации на фоне жёсткого дыхания выслушиваются обильные разнокалиберные влажные хрипы в средних и нижних отделах лёгких. При исследовании мокроты микобактерии туберкулёза не выявлены. Обнаружен рост зеленящего стрептококка и золотистого стафилококка. На обзорной рентгенограмме лёгких выявлялось усиление и деформация лёгочного рисунка Исследование функции преимущественно лёгких: в ЖЕЛ – 45,8% нижних д., отделах. ОФВ1 – 46,7% д., ОФВ1/ЖЕЛ – 51,7%, ПОВ – 41,8% д., МСВ 75 – 51,4% д., МСВ 50 – 28,1% д., МСВ 25 – 30,9% д., МВЛ – 44,3% д., РО2 - 56 мм. рт. ст., рСО2 - 44,4 мм. рт. ст. При электрокардиографическом исследовании: Р2 – 24 мм., Р3 – 22 мм., заострённой формы. При эхокардиографическом исследовании толщина передней стенки правого желудочка – 6 мм, ширина выходящего тракта правого желудочка в левом парастернальном доступе – 3,9 см. Вопросы: 1.Установите клинический диагноз? 2.Назначьте дополнительные исследования для уточнения диагноза? 47 3. Дайте заключение по функции лёгких Задача 98 Больная 3., 30 лет, поступила в клинику с жалобами на одышку при небольшой физической нагрузке, сухой кашель, слабость. Считает себя больной в течение года. Заболевание началось с жалоб на кашель и одышку. При обращении в поликлинику был поставлен диагноз бронхита. Принимала противокашлевые препараты, однако состояние заметно не улучшалось. При рентгенологическом исследовании выявили увеличение внутригрудных лимфатических узлов. Назначили лечение преднизолоном. Отметили временное улучшение, однако при повторном рентгенологическом исследовании установили появление диссеминации в лёгких. Направлена на лечение в стационар. При поступлении состояние средней тяжести. Акроцианоз. Грудная клетка цилиндрической формы, симметрично участвует в дыхании. При перкуссии - коробочный звук. При аускультации – рассеянные сухие и влажные хрипы. Бронхоскопия установила диффузный эвдобронхит. Проведенная медиастиноскопия с биопсией лимфоузлов показала наличие склеротических изменений. Рентгенологически зарегистрировали на фоне увеличенных корней и усиленного ячеистоизмененного лёгочного рисунка очаговоподобную диссеминацию в средних и нижних отделах лёгких. При исследовании функции лёгких установили: ЖЕЛ – 36,7% д., ОФВ1 – 67,8% д., ОФВ1/ ЖЕЛ – 71,4%, ПОВ – 61,7% д., МСВ 75 – 71,8% д., МСВ 50 – 63,2% д., МСВ 25 – 69,8% д., МВЛ – 66,2% д., РО2 – 53,7 мм. рт. ст., рСО2 – 38,6 мм. рт. ст. Несмотря на проводимое лечение, процесс прогрессировал. Вопросы: 1.Установите клинический диагноз? 2. Дайте заключение по функции лёгких. 3.Назначьте лечение больному. 48 Задача 99 Больной Н., 55 лет, жалуется на одышку, кашель с мокротой, иногда гнойного характера. Из анамнеза известно, что в течение 3 лет 2 раза болел пневмонией, по поводу которой лечился в стационаре. После выписки чувствовал себя удовлетворительно, однако весной и осенью на протяжении 3-х лет отмечал возникновение кашля, одышки и субфебрильной температуры. В настоящее время в связи с ухудшением состояния поступил на лечение в пульмонологическое отделение. Курит в течение 20 лет 1,5 пачки сигарет в день. При осмотре – больной правильного телосложения, избыточного веса. Грудная клетка бочкообразной формы, правая половина её отстаёт при дыхании. При перкуссии звук с коробочным оттенком. При аускультации дыхание жесткое, в средних и нижних отделах грудной клетки выслушиваются сухие хрипы. Тоны сердца приглушены. При исследовании мокроты мибактерии туберкулёза и вторичная флора не выделены. Общий анализ крови нормальный. Рентгенологически костальная и междолевая плевра справа уплотнена, лёгочный рисунок в обоих лёгких усилен и деформирован. При бронхоскопии отмечен диффузный эндобронхит. Исследование функции лёгких: ЖЕЛ – 74,9% д., ОФВ1 – 53,2% д., ОФВ1/ЖЕЛ – 61,5%, ПОВ – 56,3% д., МОВ 25 – 57,8% д., МОС 50 – 34,9% д., МОС 75 – 29,2% д., МВЛ – 44, 1% д., РО2 – 54,7 мм. рт. ст., рСО2 –46,3 мм. рт. ст. Вопросы 1.Установите клинический диагноз? 2.Дайте заключение по функции лёгких 3.Определить показания к назначению бронхолитиков. Задача 100 49 Больной 51 года. После перенесенного гриппа в течение 3-х недель держится субфебрильная температура. Обратился в поликлинику повторно. Жалобы предъявляет на слабость, упадок сил, кашель со скудной мокротой, одышку в покое. При аускультации справа в верхнем отделе легкого выслушивается ослабленное дыхание. Анализ крови: эр. - 4,1х1012/л, гемоглобин 112 г/л, лейк. - 3,8х109/л, СОЭ - 40 мм/час. Задание: 1. Ваш предварительный диагноз? 2. С помощью каких дополнительных исследований следует провести дифференциальную диагностику. 3. Какие методы лечения показаны при верификации диагноза. Задача 101 Больной 57 лет, обратился к Вам (на амбулаторном приеме) с жалобами на боли в груди, надсадный сухой кашель, одышку. Мокрота отделяется редко, с трудом, скудная. Иногда отмечает прожилки крови в мокроте. В анамнезе ОРЗ, грипп, как правило, переносил на ногах. Работает строителем в Ярославле 8 лет, до этого в течение 26 лет строил промышленные объекты в Семипалатинской области. Болен 2 месяца. За это время отмечает быструю утомляемость, нарастающую слабость. Температура была повышенной только в первую неделю заболевания. Во время осмотра температура нормальная. При аускультации в легких дыхание везикулярное, несколько жестче справа. Периферические узлы не увеличены. Задание: 1. О каком заболевании можно думать? 2. Назовите перечень дифференцируемых заболеваний. 3. Какие данные дополнительных исследований позволят уточнить диагноз. 50 4. При обнаружении онкологического заболевания определите клиническую группу. 5. Какие документы следует заполнить. Эталоны ответов к ситуационным задачам: Задача 32 51 1. Клинический диагноз: первичный туберкулезный комплекс в фазе петрификации. 2. Палочки- сапрофиты Группа диспансерного учета Y11-Б Задача 33 1. Предварительный диагноз: подострый диссеминированный туберкулез легких. 2. План дополнительного обследования: ан. мокроты и мочи на МБТ методом посева, общий анализ мочи, консультация отоларинголога, томографическое исследование легких, туберкулиновые пробы, бронхоскопия. 3. В пользу туберкулезной этиологии процесса свидетельствует: нерезко выраженные проявления клинических симптомов, характерная рентгенологическая картина: наличие очагов полиморфного характера в обоих легких, умеренные изменения в картине крови. 4. Больному показано лечение антибактериальными препаратами: изониазид, стрептомицин, этамбутол, тизамид через день. Задача 49 1. Предварительный диагноз: инфильтративный туберкулез верхней доли правого легкого. 2. План обследования: 1) анализ мокроты на МБТ методом бактериоскопии и посева 2) анализ мочи 3) коагулограмма 4) боковая рентгенограмма и томограммы 52 5) туберкулиновые пробы 6) при отсутствии противопоказаний- бронхоскопия. 3. Дифференциальная диагностика проводится с пневмонией и центральным раком легкого. В пользу туберкулеза свидетельствует постепенное развитие заболевания с симптомами туберкулезной локализации, характер аускультативных данных, рентгенологической картины и гемограммы. 4. Лечение: изониазид, стрептомицин, этамбутол, витамин Е. гемостатическая терапия. Задача 50 Инфильтративный туберкулёз правого лёгкого в фазе распада, МБТ+. 1. Заключение по функции лёгких: умеренное снижение ЖЕЛ и вентиляционной способности. Проходимость бронхов не нарушена. У больного 1 степень лёгочной недостаточности по рестриктивнообетруктивному типу. Задача 51 Полостное образование в легком при туберкулезе, имеющее трехслойное строение, называют каверной. Внутренний слой каверны представлен казеозно-некротическими массами, средний – специфической грануляционной тканью и наружный –волокнистой соединительной тканью Задача 52 Больной туберкулезом в процессе антибактериальной терапии можно выделить МБТ в небольшом количестве, с выраженными изменениями. Обнаружить их бактериоскопическими методами (прямая бактериоскопия, метод флотации, люминисцентная микроскопия) часто не удается. Поэтому нужно 53 сделать посев патологического материала (бактериологическое исследование). Задача 53 Влажные хрипы возникают в просвете бронхов, дренирующих полости. Поэтому выявление среднепузырчатых влажных хрипов в верхушечной части легкого где нет бронхов большого калибра, указывает на наличие полостного образования. Задача 54 Строго локализованные звучные хрипы в легком обусловлены полостным образованием. Они называются паракавернами, так как возникают в прилегающей к каверне легочной ткани с ее мелкими бронхами. Благодаря резонирующему действию каверны хрипы приобретают значительную высоту. Задача 55 Причинами ослабленного дыхания при наличии каверны в легком могут быть: 1. утолщение плевры 2. закупорка или стеноз приводящего бронха, вследствие чего полость не вентилируется. 3. регидность каверны, что исключает изменение ее размеров в процессе дыхания. Признак ослабленного дыхания должен наводить на мысль о возможности полостного образования. Задача 56 Небольшие размеры каверны отсутствие выраженных инфильтративных и фиброзных изменений в окружающей ее легочной ткани (изолированная каверна), очищение полости от казеозных масс (тонкостенная каверна) – обуславливает отсутствие стетоакустических проявлений. Причинами развития 54 «немой» каверны могут быть ее глубокое расположение в легочной ткани и закрытие просвета дренирующего бронха. Задача 57 Для характеристики процесса при полостном образовании в легком необходимо определение: 1. локализации и формы полости. 2. структуры, интенсивности и контуров стенки полостного образования. 3. состояния окружающей легочной ткани, плевра, корней легких и тени средостения. Задача 58 Диагноз сформулирован неправильно. Острое начало заболевания, толстые стенки полости, нечеткость ее контуров и невысокая интенсивность очагов (признаки воспалительного процесса) – типичные для инфильтративной формы туберкулеза в фазе распада и обсеменения. Задача 59 Этапы диагностического Позитивные результаты поиска Расспрос Жалобы Чаще отсутствуют. Могут быть слабость, небольшой кашель Анамнез Чаще больной находится под наблюдением фтизиатра Физикальное исследова- Чаще норма. Могут быть укорочение перкуторние ного звука, жесткое дыхание, ослабленное или везикуло-бронхиальное дыхание, немногочисленные влажные хрипы среднего калибра Лабораторное вание исследо- Чаще норма. Могут быть олигобациллярность, умеренная лимфопения, увеличение палочко- 55 ядерных нейтрофилов, увеличение СОЭ Туберкулинодиагностика Норморгический характер туберкулезной чувствительности Рентгенологическое ис- Полостное образование округой или овальной следование формы с менее четкими наружными контурами. Ширина стенки полостного образования не более 5 мм. В легочной ткани могут быть немногочисленные нередко ограниченные очаги разной интенсивности. Бронхоскопия Чаще норма. Могут быть: туберкулез бронхов, рубцы, деформация бронхов. Задача 60 По поводу кавернозного туберкулеза произведена сегментоэктомия. Во втором случае диагноз поставлен на основании типичных для кавернозного туберкулеза морфологических признаков: круглая тонкостенная каверна с прерывистой фиброзной капсулой и малоизмененной тканью. Диагнозу каверозного туберкулеза в первом случае противоречат выраженное развитии фиброзных изменений в легочной ткани и стенке каверны, наличие большого количества очагов казеозного некроза вокруг каверны. Задача 61 1. Прежде всего, в данной ситуации, необходимо составить дифференциально-диагностический ряд из наиболее часто встречающихся заболеваний. Сюда надо отнести: фиброзно-кавернозный туберкулез легких, хронический абсцесс, распадающийся рак легкого. 2. У данного больного имеет место фиброзно-кавернозный туберкулез легких. Об этом свидетельствуют: 56 1) перенесенный экссудативный плеврит в анамнезе и выявленный 14 месяцев назад диссеминированный туберкулез легких с абациллированием; 2) формирование итогового процесса в результате длительного неэффективного лечения в стационаре и санатории АБ препаратами; 3) характерная рентгенологическая картина: 4) локализация полости во 11 сегменте 5) характер полости - толстые стенки 6) полость располагается на фоне фиброза легочной ткани 7) наличие плотных очагов бронхогенной диссеминации 3. Больной будет наблюдаться по 1 А гр. ДУ (БК+). Ему будет продолжен амбулаторно основной курс лечения двумя АБП интермитирующим методом и проводиться рентген-контроль через каждые 3 месяца. 4. Участковый врач-терапевт имеет сведения о наличии на участке данного больного- бацилловыделителя. 5. Учитывая количество контактов в эпид. очаге и при их обращении в поликлинику проявляет фтизиатрическую настороженность. 6. Совместно с эпидемиологом и врачом фтизиатром посещает эпид. очаг сразу после его выявления и участвует в составлении плана его оздоровления. Задача 62 Сильный кашель при туберкулезе легких может быть обусловлен туберкулез бронхов. Для уточнения диагноза необходимо бронхоскопическое обследование. Туберкулез бронхов значительно затрудняет лечение деструктивно процесса в легких и может быть причиной стабилизации размеров деструкции. 57 Задача 67 1. Дифференциально-диагностический ряд: - хронический абсцесс легкого - поликистоз легкого - бронхоэктатическая болезнь - фиброзно-кавернозный туберкулез легких. 2. Предварительный диагноз: фиброзно-кавернозный туберкулез легких. За этот диагноз свидетельствуют: - нахождение МБТ в мокроте; - отсутствие катаральных явлений в легких в зоне заметного притупления легочного звука и измененного дыхания; - умеренные изменения в общем анализе крови, в частности умеренный лейкоцитоз; - рентгенологическая картина - уменьшенная за счет фиброза верхняя доля, в зоне которой определяются кольцевидные тени с толстыми стенками. 3. Для уточнения диагноза необходимо: исследование мокроты на МБТ методом посева; провести диагностическую бронхоскопию с забором содержимого бронхов для бактериологического исследования на МБТ; по возможности провести компьютерную томографию легких. 4. Тактика лечения: - больной должен быть госпитализирован в стационар противотуберкулезного диспансера; - необходима антибактериальная терапия - не менее чем 3-мя АБП; - при отсутствии рентгенологической динамики через два месяца консервативного лечения, больному необходимо предложить оперативное лечениерезекцию верхней доли правого легкого. 58 Задача 68 1. Предварительный диагноз: левосторонний экссудативный плеврит туберкулезной этиологии. 2. План обследования: 1) плевральная пункция; клеточный состав экссудата может быть лимфоцитарным, содержание белка больше 30 г/л; 2) туберкулиновые пробы могут быть с повышенной чувствительностью к туберкулину; 3) рентгенотомография после эвакуации экссудата; 4) плевроскопия может выявить макроскопические и микроскопические данные в пользу предварительного диагноза. 3. Дифференциальная диагностика проводится с неспецифическим плевритом. В пользу туберкулезной этиологии свидетельствует: - постепенное развитие заболевания с симптомами туберкулезной интоксикации; - молодой возраст больной ; - отсутствие эффекта от неспецифического лечения; - характер гемограммы. 4. До получения первых результатов обследования назначить лечение антибиотиками широкого спектра действия. Задача 75 Остаточные изменения после перенесенного диссеминированного туберкулеза легких (очаговые изменения в обоих легких; Задача 85 59 1. Предварительный диагноз: в данной клинической ситуации можно предположить о наличии у больного следующих заболеваний: - распадающийся рак легкого - деструктивная пневмония - тубуркулома с распадом - аспергиллема. 2. Больше данных за наличие у больного распадающейся опухоли (первичнополостного рака). За этот диагноз свидетельствуют: - наличие длительного, сухого, надсадного кашля - кровохарканье (прожилки крови в мокроте) - наличие астенического синдрома - умеренная анемия - высокое СОЭ - наличие округлой тени с бухтообразным распадом в центре - расположение образования в третьем сегменте. 3. План обследования: для верификации диагноза необходимо провести: - фибробронхоскопию с биопсией при наличии патологии в В3 и забором содержимого бронхов на атипические клетки и МБТ - катетеризационная биопсия с гистологическим и бактериоскопическим исследованием материала - компьютерная томография - подкожная проба с туберкулином (Коха). 4. Лечебная тактика: для подтверждения диагноза опухоли необходима срочная радикальная операция- удаление ( резекция) верхней доли справа с ревизией региональных лимфоузлов. Задача 93 60 1. ХОБЛ, преимущественно эмфизематозного типа, среднетяжелое течение (2 стадия), обострение. 2. Заключение по функции лёгких: умеренное снижение ЖЕЛ, значительное снижение вентиляционной способности и проходимости мелких бронхов. 3. Данные свидетельствуют о 2 степени лёгочной недостаточности преимущественно по обструктивному типу. Задача 94 1. Саркоидоз лёгких. 2. Заключение по функции лёгких: умеренное снижение ЖЕЛ, вентиляционная способность и проходимость бронхов в пределах нормы. Лёгочная недостаточность 1 степени по рестриктивному типу. 3. Лечение преднизолоном по соответствующей схеме. Задача 95 1. Микоз лёгких. 2. Лечение амфотерицином, вариконазолом. 3. Заключение по функции лёгких: умеренное снижение ЖЕЛ, умеренная гипоксемия. Лёгочная недостаточность 1 степени по рестриктивному типу. Задача 96 1. Гистиоцитоз. Заболевание неизвестной этиологии. В основе болезни имеет место пролиферация клеток моноцитарно- макрофагальной системы. При этом образуются гранулёмы из гистиоцитов, содержащих в цитоплазме эозинофильные ксантомные включения. Клинически для гистиоцитоза характерна триада: несахарный диабет, очаговая деструкция плоских костей, рассеянные очаговоподобные тени местами сливного характера. Могут быть также 61 пучеглазие, стоматиты, выпадение зубов, кровотечение из дёсен, гепатоспленомегалия, лимфоаденопатия, кожные папулы. Задача 97 1. Бронхоэктатическая болезнь. 2. Бронхография. 3. Заключение по функции лёгких: ЖЕЛ и вентиляционная способность лёгких значительно снижены. Умеренно снижена проходимость крупных бронхов и значительно – мелких. Лёгочная недостаточность 2 степени по рестриктивно- обструктивному типу. 2. Заключение по функции лёгких: значительное снижение ЖЕЛ, умеренное – вентиляционной способности и проходимости крупных и мелких бронхов. Лёгочная недостаточность 2 степени преимущественно по рестриктивному типу. Задача 98 1.Фиброзирующий альвеолит. 2.Заключение по функции лёгких: ЖЕЛ значительно снижена, умеренно снижена вентиляционная способность, проходимость бронхов не нарушена. Лёгочная недостаточность 2 степени преимущественно по рестриктивному типу. 3.Цитостатическая и глюкокортикоидная терапия Задача 99 1. ХОБЛ, бронхитический тип, среднетяжелое течение (2 стадия), обострение. 2. Показано лечение бронхолитическими препаратами. 62 Заключение по функции лёгких: умеренно снижена ЖЕЛ, значительно- вентиляционная способность и проходимость бронхов. Лёгочная недостаточность 2 степени преимущественно по обструктивному типу. Задача 100 1. Предварительный диагноз: рак верхнедолевого бронха справа. 2. Первая задача - подтвердить или исключить онкологическое заболевание. Необходимо: полное клиническое обследование, бронхоскопия со взятием материала для морфологического исследования, томография легких, УЗИ органов живота. 3. При морфологической верификации диагноза определяют местное (локализация, гистологическая характеристика опухоли, анатомический тип роста, стадия заболевания) и общее (функциональное состояние дыхательной и сердечно-сосудистой деятельности и др. сопутствующие заболевания, иммунный статус) критерии заболевания. На основании полученных данных выбирают метод лечения: 1) радикальное - операция (лобэктомия, пневмонэктомия), комбинированное (операция + лучевая терапия), химиотерапия, комплексное (удаление первичного очага + химиотерапия). 2) паллиативное. Задача 101 1. Предварительный диагноз: рак легкого. 2. Дифференцируемые заболевания: рак легкого, туберкулез, бронхит, пневмония. 63 3. Дополнительное обследование: обзорная рентгенография в 2 -х проекциях, томография грудной клетки, трахеобронхоскопия с биопсией, общий анализ крови, туберкулиновые пробы, УЗИ органов живота, лимфатических узлов шеи. 4. П-я клиническая группа в случае отсутствия отдаленных метастазов. Контрольная карта диспансерного наблюдения ( онко) , форма 030- 6/у. “Медицинская карта амбулаторного больного “ - 025-6/у. Извещение на впервые выявленного больного с злокачественной опухолью ( Ф. 090/у) в трех дневный срок направляется в онкодиспансер, онкокабинет по месту проживания больного Литература Основная 64 1. Перельман М. И. Фтизиатрия: учеб. / М.И. Перельман, В.А. Корякин, И.В. Богодельникова. – М.: Медицина. –2012. – 204с. 2. Васильев Н. А. Туберкулез: учеб. пособие / Н.А.Васильев. – М., 1990. 3. Внутренние болезни по Тинсли Р. Харрисону. – М., 2005. – Т.4. – С. 1703-1711. Дополнительная 1. Палеев Н.Р. Болезни органов дыхания. Руководство для врачей. – М., 1989. – Т. 3. – С. 111 -176. 2. Чучалин А.Г. Хроническая обструктивная болезнь лёгких. – М., 1998. 3. Шмелёв Е.И., Чучалин А.Г. Хронические обструктивные болезни лёгких. – М., 1998. – С. 39 - 56. 4. Турина О.И., Лаптева И.М., Калечиц О.М., Маничев И.А., Щербицкий В.Г. Организация работы по исследованию функционального состояния легких методами спирографии и пневимотахографии и применение этих методов в клинической практике: (Методические указания). – Мн., 2002. 65