Конспект Понятие о травме. вызванное внешним воздействием какого-либо травмирующего фактора.
advertisement
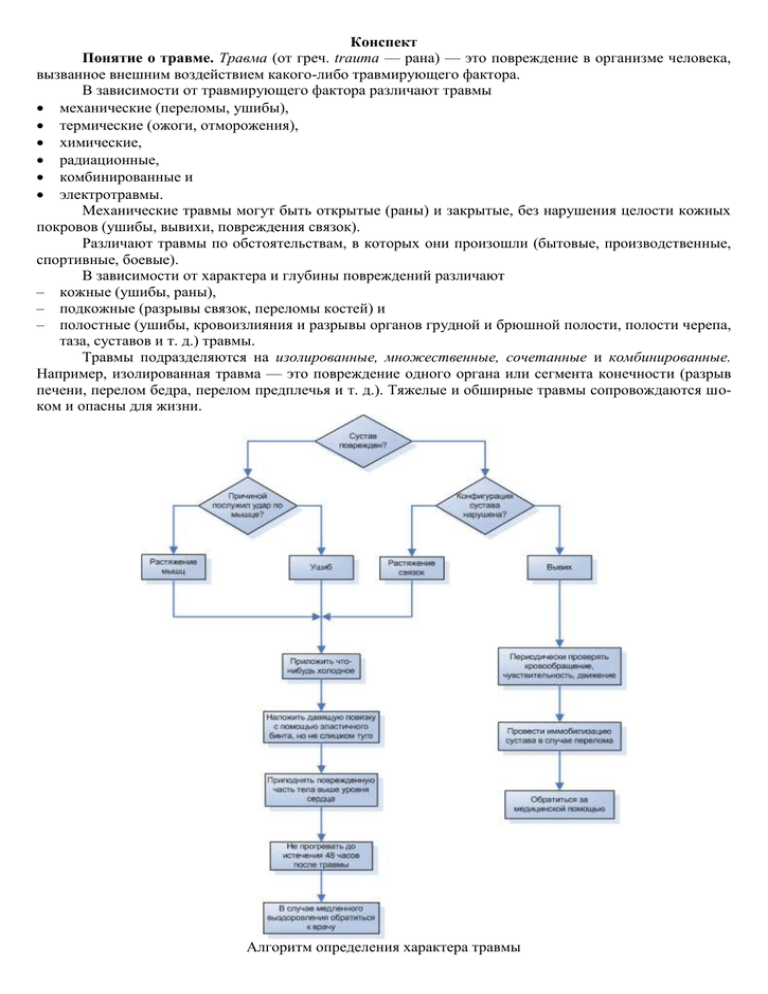
Конспект Понятие о травме. Травма (от греч. trauma — рана) — это повреждение в организме человека, вызванное внешним воздействием какого-либо травмирующего фактора. В зависимости от травмирующего фактора различают травмы механические (переломы, ушибы), термические (ожоги, отморожения), химические, радиационные, комбинированные и электротравмы. Механические травмы могут быть открытые (раны) и закрытые, без нарушения целости кожных покровов (ушибы, вывихи, повреждения связок). Различают травмы по обстоятельствам, в которых они произошли (бытовые, производственные, спортивные, боевые). В зависимости от характера и глубины повреждений различают – кожные (ушибы, раны), – подкожные (разрывы связок, переломы костей) и – полостные (ушибы, кровоизлияния и разрывы органов грудной и брюшной полости, полости черепа, таза, суставов и т. д.) травмы. Травмы подразделяются на изолированные, множественные, сочетанные и комбинированные. Например, изолированная травма — это повреждение одного органа или сегмента конечности (разрыв печени, перелом бедра, перелом предплечья и т. д.). Тяжелые и обширные травмы сопровождаются шоком и опасны для жизни. Алгоритм определения характера травмы Особого внимания требуют травмы головы, ввиду возможного повреждения головного мозга, которое нередко возникает при падении, ударной волне, ударе по голове падающими предметами и т. д. Черепно-мозговая травма — это механическое повреждение черепа, головного мозга и его оболочек. Симптомы травмы головного мозга проявляются потерей сознания, рвотой, головной болью, головокружением и т. п. Все повреждения черепа и головного мозга разделяют на закрытые и открытые. Закрытые черепно-мозговые травмы — этот сотрясение, ушиб и сдавливание головного мозга. Такое разделение является условным, поскольку в повседневной жизни, в большинстве случаев, возникает сочетание повреждения мозга с переломами свода и основания черепа, вызывающие так называемую травматическую болезнь головного мозга. При всех черепно-мозговых повреждениях возникает особая и быстрая реакция мозговой ткани на травму, которая проявляется нарушением кровообращения, повышением внутричерепного венозного давления и набуханием мозгового вещества с развитием отека мозга. Все симптомы закрытой черепно-мозговой травмы можно разделить на общемозговые и местные (очаговые). К общемозговым относят потерю или притупление сознания, головную боль, головокружение, тошноту, рвоту, уменьшение частоты сердечных сокращений. К очаговым симптомам относят паралич, нарушение чувствительности соответствующих участков тела, зрения, слуха, речи и т. д. Эти симптомы обусловлены повреждением определенных участков мозга. Частым черепно-мозговым повреждением является сотрясение головного мозга. Сотрясение головного мозга — общемозговое повреждение, развивающееся при действии на череп значительной силы, ударе по нему каким-то предметом или ушибах его при падении с высоты, в автокатастрофе и т. д. При сотрясении головного мозга кости черепа не повреждаются. Действие короткого и сильного удара, по законам гидродинамики, приводит к чрезвычайному волновому колебанию тканей головного мозга и его различных составных частей (мозговой жидкости — ликвора, крови). При сотрясении целостность мозговой ткани не нарушается. Но возникает изменение кровообращения в тканях мозга в виде рефлекторного кратковременного спазма сосудов с последующим их расширением, венозным застоем, что приводит к отеку мозга и оболочек, а также образованию мелких точечных кровоизлияний в его белое и серое вещество. Основными симптомами при сотрясении головного мозга является потеря сознания, которая может длиться от нескольких минут до нескольких часов и даже суток, и потеря памяти — человек, придя в сознание, забывает все то, что происходило с ним непосредственно перед травмой. Порой из памяти могут выпадать определенные периоды или даже много лет жизни пострадавших. У больных может возникать сильная (фонтанирующая) рвота. Отмечается бледность кожных покровов лица, реже покраснение. Дыхание поверхностное, иногда возникает психомоторное возбуждение. В зависимости от клинических проявлений различают три степени сотрясения мозга: легкую, среднюю, тяжелую. Больному надо оказать своевременную помощь. Оказание первой помощи больным с сотрясением головного мозга — это обеспечение постельного режима до прибытия «скорой помощи». Ушиб головного мозга сопровождается разрушением отдельных участков мозговой ткани (раздавливание, разрыв и т. п.). Эти повреждения мозговой ткани могут возникать не только в месте приложения травмирующей силы, но и на противоположной стороне относительно травмы (по типу противоудара). Зона разрушения мозговой ткани зависит от силы и места нанесения травмы и может быть в коре, подкорковом слое, мозговых оболочках. Открытые черепно-мозговые травмы могут быть проникающими и непроникающими в полость мозга. При проникающих травмах повреждается вещество мозга и мозговых оболочек, при непроникающих — головной мозг и оболочки мозга остаются не поврежденными. При открытых переломах костей свода черепа (нарушение формы головы, наличие отломков костей в ране и т. д.) для предотвращения сдавливания вещества мозга повязку накладывают не туго, предварительно закрепив по краям раны валик из подушечек индивидуального пакета. Пострадавшего (в бессознательном состоянии) для предупреждения попадания в дыхательные пути крови и рвотных масс укладывают в положении лежа на бок. Основные симптомы развиваются остро и напоминают тяжелую степень сотрясения головного мозга с потерей сознания, которая длится от нескольких минут до многих суток. По тяжести контузия мозга делится на 3 степени: легкая; средней тяжести; тяжелая степень. Легкая и средняя степень могут быстро перейти в тяжелую степень. Оказание первой медицинской помощи пострадавшим с ушибом мозга заключается в обеспечении им постельного режима и вызова ≪скорой помощи≫ для щадящей транспортировки в нейрохирур- гическое отделение лечебного учреждения. Сжатие головного мозга возникает вследствие внутричерепного кровоизлияния над твердой мозговой оболочкой или под ней, под мягкой мозговой оболочкой или внутримозгового (при гипертонической болезни). Кровоизлияние в череп объемом 30-40 мл уже вызывает симптомы сжатия мозга, которые порой развиваются через несколько часов после так называемого ≪светлого промежутка≫. Больной в это время может чувствовать себя вполне удовлетворительно, хорошо ориентироваться и четко отвечать на вопросы. Продолжительность ≪светлого промежутка≫ зависит от локализации кровотечения и может быть короткой (от 1-2 часа до 48 часов) или длиться несколько суток. После этого у потерпевшего появляются симптомы сдавливания мозга — сильная головная боль, рвота, возбуждение, галлюцинации, бред. Со временем больной полностью теряет сознание. Сдавливание головного мозга протекает тяжело и требует оперативного вмешательства. Выделяют три стадии сдавливания мозга: начальную; полного развития болезни; паралитическую, которые могут постепенно переходить одна в другую. Оказание первой медицинской помощи пострадавшим со сжатием мозга состоит в обеспечении им постельного режима и вызова «скорой помощи» для щадящей транспортировки в нейрохирургическое отделение лечебного учреждения. Ушибы Ушиб (лат. contusio) — закрытое механическое повреждение тканей и органов без существенного нарушения их анатомической структуры и без видимого нарушения целости кожи. Возникают при ударе тупым предметом или при падении с небольшой высоты на плоскую поверхность. Чаще повреждаются поверхностно расположенные ткани (кожа, подкожная клетчатка, мышцы и надкостница). Особенно страдают при сильном ударе мягкие ткани, которые прижимаются в момент травмы к костям. Как правило, при ударе пострадавшие ощущают достаточно интенсивную боль. При ушибах обычно повреждаются мелкие кровеносные сосуды, вследствие чего развивается внутритканевое кровоизлияние. Его величина и распространенность зависят от области повреждения, кинетической энергии и площади травмирующего предмета. При ушибах суставов возможно повреждение сосудов капсулы, что сопровождается кровоизлиянием в полость сустава. В участках, где проходят крупные кровеносные сосуды, могут возникать надрывы стенок сосудов с последующим их тромбозом (закупоркой) и некрозом (омертвением) мягких тканей. Обычно чувствительные и двигательные нарушения проходят быстро, но при кровоизлияниях внутри ствола нерва, сохраняются длительное время. Кровоизлияние в месте ушиба проявляется синяком сине-багрового цвета, цвет которого постепенно изменяется на зеленоватый и желтый. Цвет кровоподтека служит важным критерием для определения давности ушиба. Кровоизлияние в месте ушиба видно только в том случае, когда оно расположено под кожей; если кровоизлияние расположено в глубоко лежащих тканях, окраска кожи в месте ушиба в первое время неизменна. Значительное кровоизлияние может привести к повышению температуры тела. При нагноении излившейся крови боли и припухлость в области ушиба нарастают, отмечается местное и общее повышение температуры тела. Первая медицинская помощь при ушибе мягких тканей в течение первых суток заключается в местном применении холода с целью остановки кровотечения, уменьшения болевой реакции и отека. К поврежденному участку прикладывают пузырь со льдом, грелку с холодной водой и т. д. Также на поврежденный участок конечности накладывают повязку. При ушибе сустава (например коленного) через несколько часов после травмы его объем увеличивается, нарушается функция, усиливается боль (особенно при движениях). Нога в этом случае слегка согнута, ее разгибание резко болезненно. Сильные ушибы конечностей необходимо дифференцировать с переломами и вывихами. В сомнительных случаях на конечность необходимо наложить транспортную шину и доставить пострадавшего в хирургическое отделение. Ушибленной части тела создают покой: руку подвешивают на косынке; при значительном ушибе ноги запрещают ходить, придают ноге приподнятое положение. Для ускорения рассасывания кровоизлияния через 2-3 суток после ушиба применяют тепло (согревающий компресс, теплые ванны) и массаж. В более ранние сроки эти процедуры применять нельзя, так как они могут усилить кровоизлияние. При подозрении на ушиб живота, груди или сердца нужно пострадавшего госпитализировать в хирургическое отделение, поскольку ушиб живота и поясничного участка иногда сопровождается повреждением внутренних органов — разрывами печени, селезенки, почек, сопровождающихся внутренним кровотечением, при сильном ушибе грудной клетки нарушается дыхание, при ушибе области серд- ца оно может остановиться. При ушибе шеи, кроме повреждения мягких тканей, нарушается кровоток в сосудах, проходящих здесь, что приводит к нарушению кровоснабжения головного мозга. При ушибе спины может нарушиться кровообращение спинного мозга, что вызывает снижение чувствительности в конечностях, нарушение функции мышц и т. п. Нередко в месте действия травмирующей силы, особенно при отслойке кожи, наблюдаются ссадины и неглубокие ранения кожи, которые служат входными путями для возбудителей различных инфекций. Контузия. При действии ударной волны взрыва на значительную поверхность тела человека наступает контузия. Она может наблюдаться и при подводном взрыве от воздействия ударной волны, которая распространяется по воде. Контузии также обычно сопровождается сотрясением или ушибом головного мозга. При легкой контузии отмечаются кратковременная потеря сознания, незначительное уменьшение частоты пульса, медленное поверхностное дыхание с отдельными глубокими вдохами, наклонность к рвоте. Указанные симптомы обычно проходят быстро, однако контуженый плохо ориентируется в окружающей обстановке, ослаблен, может не помнить обстоятельств травмы, у него отмечаются головокружение, нарушение слуха. При тяжелой контузии наблюдается потеря сознания на длительный срок, лицо пострадавшего бледное, зрачки расширены, слабо реагируют на свет или не реагируют вовсе. Пульс уменьшается до 50—60 ударов в минуту, мышцы расслабляются. Нередко наблюдаются рвота и непроизвольное выделение мочи и кала. После возвращения сознания у пострадавших отмечаются головокружение, нарушение речи, снижение слуха и т. д. Контузия головного мозга часто сочетается с повреждением различных внутренних органов. Закрытые повреждения легких. В случае разрыва легких происходит скопление в полости плевры крови (гемоторакс) и воздуха (пневмоторакс), что приводит к нарушению дыхания и кровообращения. Состояние пострадавшего тяжелое, обычно наблюдается шок. Дыхание поверхностное, учащенное и болезненное, лицо бледное, пульс частый. Отмечаются выраженный кашель, кровохарканье. Первая помощь включает бережную эвакуацию пострадавших в полусидячем положении, введение обезболивающего средства и кордиамина. Закрытые повреждения органов живота могут сопровождаться разрывами селезенки, печени, почек. Вследствие кровопотери и выраженных болей как правило развивается шок. Пострадавший бледен, у него отмечаются слабый частый пульс, нередко тошнота и рвота (может быть с кровью). Вследствие сокращения брюшных мышц живот становится твердым, как доска. Раненого следует срочно эвакуировать в положении лежа для проведения безотлагательного оперативного вмешательства. При подозрении на повреждение органов живота пострадавшему ни в коем случае нельзя давать пить или есть, чтобы избежать ухудшения состояния. Разрешается лишь прополоскать рот чистой водой. В ходе эвакуации нужно следить, чтобы у пострадавшего, находящегося в бессознательном состоянии, не произошло асфиксии вследствие западения языка или попадания в дыхательные пути рвотных масс. Растяжение и разрыв суставных связок — следствие травмы, возникающей при воздействии нагрузки на связочный аппарат сустава, которая превышает эластичность тканей. Они возникают при резких движениях в суставе, превышающих его физиологические возможности и нормальную амплитуду и не совпадают с его нормальным направлением. (Связки — это плотные тяжи из соединительной ткани, соединяющие и удерживающие кости между собой). По функции различают связки, укрепляющие сочленения костей, и связки, тормозящие или направляющие движения в суставах. Повреждение связок приводит к нарушению этих функций, развивается нестабильность суставов. В связках находится большое количество нервных окончаний, поэтому растяжение связок всегда сопровождается сильной болью, в течение первых трех дней нарастает отек в области соответствующего сустава, наблюдается местное повышение температуры, может быть покраснение кожи (гиперемия) и кровоизлияние в мягкие ткани. Также для разрыва связок характерно резкое ограничение функции сустава. При растяжении и разрыве связок конечность, в отличие от переломов, не деформируется. Растяжение связок часто возникает в области лучезапястного сустава. Сразу после травмы нужно не очень туго (чтобы не нарушить кровообращение) зафиксировать сустав эластичным бинтом, чтобы обеспечить неподвижность суставных костей и уменьшить отек тканей. Для уменьшения боли и отека на место растянутых связок поврежденного сустава на первые час- два нужно положить поверх бинта полиэтиленовый пакет со льдом или полотенце, смоченное холодной водой, которое надо часто менять, охлаждая его холодной водой. Если есть подозрение на разрыв связок, надо наложить шину из подручных средств (плоские доски, фанера). Пострадавшего желательно уложить или удобно посадить, чтобы обеспечить неподвижность и покой травмированной ноге или руке. Голеностопный сустав при этом сгибают под углом 90°. Повязку на него накладывают следующим образом: делают тур вокруг нижней части голени, затем косой виток от внутренней косточки к подушечке мизинца стопы, далее виток бинта вокруг стопы на уровне подушечек пальцев, затем косой виток от подушечки большого пальца к наружной лодыжке, снова проводят бинт вокруг голени и снова повторяют витки вокруг стопы поверх предыдущих. Больной ноге нужно придать приподнятое положение. Для уменьшения боли можно принять таблетку обезболивающего средства. При незначительном растяжении связок таких мер первой помощи обычно бывает достаточно, но когда пострадавший испытывает сильную боль или есть подозрение на разрыв связок, надо обязательно обратиться к врачу-травматологу. Суставы, позволяющие сгибать и разгибать конечности, двигать ногами, руками, пальцами, окружены суставными сумками. Они состоят из плотной волокнистой соединительной ткани, которая окружает и закрепляет сустав в виде замкнутого чехла вокруг концов костей, которые соединяются, и, не переходя на суставные поверхности, срастается с надкостницей. Суставная сумка охватывает суставные поверхности костей, образуя герметичную капсулу. Сустав называется простым, если в его образовании участвуют две кости, и сложным, если участвуют более двух костей. Когда одна из костей разрывает суставную сумку и выходит из нее, то при этом нарушается нормальное взаиморасположение костей, возникает вывих — нарушение конфигурации суставных поверхностей с полным разъединением суставных концов и разрывом капсулы сустава и связок. Частичное разъединение суставных концов называют подвывихом. При подвывихах суставная сумка разрывается частично, а связки растягиваются или надрываются. Вывихи и подвывихи делят на травматические, патологические и врожденные. Травматические вывихи преимущественно возникают под воздействием силы, которая действует по принципу рычага, и развивает такую силу, которая превышает прочность связок, капсулы сустава, поэтому суставный конец, находящийся дальше от тела, выскакивает из суставной впадины. Патологические вывихи и подвывихи возникают вследствие поражения сустава патологическим процессом, в результате которого разрушаются суставные концы костей. Врожденные вывихи и подвывихи являются следствием недоразвития сустава. Вывихи и подвывихи делят на свежие (до 3 суток после травмы), несвежие (до 3 недель) и застарелые (после 3 недель). В зависимости от вывихнутого конца кости, которая находится дальше от сустава, называют и вывих. Например, вывих плеча, а не плечевого сустава; вывих предплечья, а не локтевого сустава; вывих бедра, а не тазобедренного сустава; и т. д. Исключением являются вывихи позвонков: вывихнутым считается тот позвонок, который размещен над невывихнутым. Чаще всего происходят вывихи плеча и предплечья (20-25 %). При травматических вывихах происходит не только полное смещение собственно суставных концов, но и тяжело травмируются все элементы сустава и мышцы, окружающие сустав, места их прикрепления и нервы. Такие вывихи называются осложненными. Вывихи могут быть закрытыми без повреждения кожи над суставом и открытыми, когда образуется рана, проникающая в полость сустава. Иногда, вследствие значительного растяжения суставной сумки и связок при вывихе, а также без правильного лечения, вывих возникает повторно даже при небольшой нагрузке. Это так называемый привычный вывих (чаще всего в плечевом суставе). Вывихи характеризуются общими и локальными симптомами. Общие симптомы проявляются болью, нарушением функции, деформацией сустава и патологическим симптомом ≪упругой подвижности≫. Последний возникает из-за того, что вывихнутый суставный конец кости находится между мышцами, травмирует их, вызывая нарушения физиологического равновесия мышц-антагонистов, из которых одна группа растянута, а вторая — спазмирована. При любой попытке изменить положение вывихнутого суставного конца возникает раздражение нервных окончаний в мышцах. Это приводит к защитной реакции — их напряжению, в отличие от переломов костей, для которых характерна патологическая подвижность, т. к. при смещении отломков происходит сближение мест прикрепления мышц, что влечет потерю их тонуса. Местные симптомы вывихов специфические для каждого сустава и зависят от локализации вывихнутого суставного конца. Например, бывают передние, подключичные, нижние и задние вывихи плеча. При переднем вывихе плеча подключичная ямка сглаживается, а при подключичном — она становится овально-выпуклой. Плечо, кажущееся короче, несколько отведено, ось его смещается внутрь во фронтальной плоскости. При нижних вывихах плечо находится в положении значительного отведения, иногда достигает прямого угла, головка опущена в подмышечную ямку. Оказание первой помощи при вывихах. При наличии артериального кровотечения нужно остановить его наложением жгута (закрутки, перетягивания ремнем и т. д.) и создать поврежденной конечности неподвижность — транспортную иммобилизацию, наложив на нее транспортные шины (лестничную шину Крамера, шину из подручных материалов) или зафиксировать повязкой. Для предупреждения набухания сустава и для уменьшения боли на поврежденный сустав можно положить полиэтиленовый пакет со льдом или мокрое полотенце; дать таблетку обезболивающего средства. Вправлять вывих самим нельзя, чтобы дополнительно не травмировать суставную сумку или не вызвать болевой шок и осложнить лечение. Поэтому желательно как можно быстрее доставить пострадавшего к травматологу.