5. 5
реклама
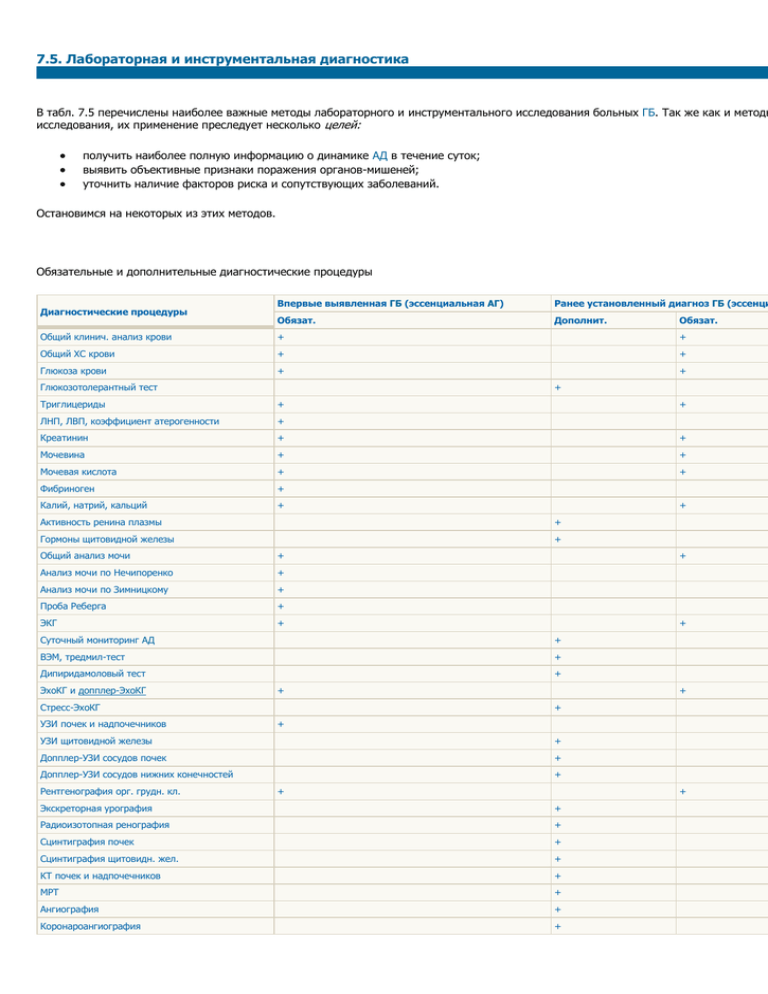
7.5. Лабораторная и инструментальная диагностика В табл. 7.5 перечислены наиболее важные методы лабораторного и инструментального исследования больных ГБ. Так же как и методы исследования, их применение преследует несколько целей: получить наиболее полную информацию о динамике АД в течение суток; выявить объективные признаки поражения органов-мишеней; уточнить наличие факторов риска и сопутствующих заболеваний. Остановимся на некоторых из этих методов. Обязательные и дополнительные диагностические процедуры Диагностические процедуры Впервые выявленная ГБ (эссенциальная АГ) Ранее установленный диагноз ГБ (эссенци Обязат. Дополнит. Обязат. Общий клинич. анализ крови + + Общий ХС крови + + Глюкоза крови + Глюкозотолерантный тест + + Триглицериды + ЛНП, ЛВП, коэффициент атерогенности + + Креатинин + + Мочевина + + Мочевая кислота + + Фибриноген + Калий, натрий, кальций + + Активность ренина плазмы + Гормоны щитовидной железы + Общий анализ мочи + Анализ мочи по Нечипоренко + Анализ мочи по Зимницкому + Проба Реберга + ЭКГ + + + Суточный мониторинг АД + ВЭМ, тредмил-тест + Дипиридамоловый тест ЭхоКГ и допплер-ЭхоКГ + + Стресс-ЭхоКГ УЗИ почек и надпочечников + + + УЗИ щитовидной железы + Допплер-УЗИ сосудов почек + Допплер-УЗИ сосудов нижних конечностей + Рентгенография орг. грудн. кл. + + Экскреторная урография + Радиоизотопная ренография + Сцинтиграфия почек + Сцинтиграфия щитовидн. жел. + КТ почек и надпочечников + МРТ + Ангиография + Коронароангиография + Консультация окулиста + Консультация невропатолога + + Консультация эндокринолога + Консультация уролога + Консультация гинеколога + Консультация психоневролога + « 7.4.3 Физикальное исследование 7.5.1. Суточное 7.5.1. Суточное мониторирование АД В последние годы в кардиологических клиниках все чаще применяют различные автоматические системы длительного мониторного на суточными колебаниями уровня АД (рис. 7.18). В них используются разные методы определения давления, основанные либо на регист микрофонов звуковых явлений над областью сдавленного сосуда, либо на оценке изменений местного кровотока, возникающих во вре программируемой компрессии и декомпрессии сосуда. Рис. 7.18. Cовременная автоматическая мониторинговая система для длительного измерения АД. Подготовка пациента к исследованию В этих последних случаях изменение кровотока регистрируют с помощью ультразвуковых датчиков, реографических электродов или о или тахоосциллометрическим методом. При этом АД автоматически измеряют через определенные промежутки времени, например, ка Автоматические мониторинговые системы измерения АД используют для изучения динамики изменений давления в течение длительно с целью уточнения этиологии и патогенеза артериальной гипертензии; 2) при неотложных состояниях для оценки основных показател при индивидуальном подборе лекарственных препаратов у больных с артериальными гипертензиями. Следует помнить, что использование мониторинговых систем для измерения АД, основанных на аускультативном или осциллометричес рекомендуется при наличии у больных аритмии, в частности, мерцательной аритмии, поскольку значительная вариабельность сердечн точное мониторное определение АД весьма затруднительным. Суточный профиль АД оценивается обычно по нескольким количественным показателям (рис.7.19): среднесуточному систолическому АД (САДср.); среднесуточному диастолическому АД (ДАДср.); суточному максимальному САД (САДmax); суточному максимальному ДАД (ДАДmax); среднему САД и ДАД в дневные и ночные часы; “суточной нагрузке давлением” — показателю, характеризующему частоту повышения АД выше 140/90 мм рт. ст. в процентах измерений АД; вариабельности АД в течение суток и другим показателям. При анализе суточного профиля АД следует помнить, что даже у здорового человека в течение суток происходят значительные колеба систолического, так и диастолического АД. Оно изменяется под влиянием физической нагрузки, психоэмоционального и умственного н в результате существования биологических суточных (циркадных) ритмов. В дневное время наблюдаются два пика более высокого уро и 11 ч утра и около 18 ч. В вечернее и ночное время АД снижается, достигая минимума между 2 и 5 ч. Утром вновь наблюдается рост профиль АД может встречаться как у больных с АГ, так и у здоровых пациентов, отличаясь лишь уровнем подъемов АД. Возможны и другие варианты суточного профиля АД. Например, у некоторых больных АГ (в том числе с почечной симптоматической г максимальные значения АД регистрируются в вечерние часы суток, а ночное понижение АД слабо выражено. Результаты 24-часового мониторирования АД используются для индивидуального подбора антигипертензивной терапии. Рис. 7.19. График суточного изменения уровня АД, полученный с помощью автоматической мониторинговой системы. Черным цветом обозначен исходный суточный профиль АД, красным цветом - после лечения бета1-адреноблокатором. « 7.5. Лабораторная и инструментальная диагностика 7.5.2. Электрокардиография 7.5.2. При ЭКГ-исследовании может быть выявлена ценная информация, указывающая на формирование у больного ГБ гипертрофии ЛЖ рубцовых изменений миокарда, признаков коронарной недостаточности, а также нарушений сердечного ритма и проводимости. Гипертрофия миокарда ЛЖ. Известно, что на начальных стадиях развития гипертрофия может не отражаться на ЭКГ. Однако увеличения массы ЛЖ его электрическая активность все более преобладает над электрической активностью ПЖ, и суммарный ре вектор QRS, а также моментные векторы 0,04–0,05 с все больше отклоняются влево и назад, в сторону ЛЖ (рис. 7. 20). Рис. 7.20. Расположение моментных векторов деполяризации желудочков в горизонтальной плоскости в норме (а) и при гипертрофии ЛЖ Если в норме амплитуда зубца RV4 превышает амплитуду RV5, 6 (RV4 >= RV5 >= RV6), то при гипертрофии ЛЖ соотношение этих зу при умеренной гипертрофии RV4<= RV5 >RV6, а при выраженной гипертрофии RV4 < RV5 <= RV6. В правых грудных отведениях (V1, 2) отмечается значительное увеличение зубцов S, что обусловлено увеличением проекции векто с на отрицательные части осей отведений V1 и V2. Обычно чем больше амплитуда RV5, 6, тем глубже становится зубец SV1, 2. Вторым ЭКГ-признаком гипертрофии ЛЖ является поворот сердца вокруг его продольной оси против часовой стрелки (если смотр верхушки). МЖП располагается теперь почти перпендикулярно к передней грудной стенке. В связи с этим переходная зона смеща в отведение V2 (реже V1). Кроме того, в отведениях V5, 6 исчезает отрицательный зубец S и комплекс QRS приобретает форму qR. весьма характерен для гипертрофии ЛЖ, причем в грудных отведениях в большинстве случаев наблюдается не плавное, как в но уменьшение амплитуды зубцов S от V1 (V2) к V6, а резкий переход от сравнительно глубоких зубцов S в отведениях V1–V3 к почти полному исчезновению S в V4–V6. Замедление проведения электрического импульса по гипертрофированному ЛЖ приводит к увеличению продолжительности инте внутреннего отклонения в левых грудных отведениях (V5, V6) более 0,05 с. Наконец, выраженная гипертрофия ЛЖ нередко сопровождается нарушением реполяризации желудочков. В левых грудных отвед отмечается косонисходящее смещение сегмента RS–Т ниже изоэлектрической линии и инверсия зубца Т, а в правых грудных отве V2) — дискордантный подъем сегмента RS–Т и положительный зубец Т. Изменения ЭКГ в отведениях от конечностей непостоянны. В связи с преобладанием электрической активности ЛЖ (рис. 7.21) век с отклоняется влево в сторону положительных электродов отведений I и аVL, где и регистрируется высокий зубец R. Наоборот, в и аVF увеличивается амплитуда зубца S, что обусловлено проекцией вектора 0,04 с на отрицательные части осей этих отведений. словами, речь идет о смещении электрической оси сердца влево. Рис. 7.21. Расположение моментных векторов деполяризации желудочков во фронтальной плоскости в норме (а) и при гипертрофии ЛЖ ( Запомните Электрокардиографическими признаками гипертрофии левого желудочка являются: 1. Увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и амплитуды зубца S — в правых грудных отведениях (V1, V2). При этом RV4 Ј R RV6; RV5,6 > 25 мм или RV5, 6 + SV1, 2 >= 35 мм (на ЭКГ лиц старше 40 лет) и >= 45 мм (на ЭКГ молодых лиц) или RaVL + SV3 > 28 мм у мужчин и > 20 м 2. Признаки поворота сердца вокруг продольной оси против часовой стрелки: а) смещение переходной зоны вправо — в отведение V2; б) углубление з исчезновение или резкое уменьшение амплитуды зубцов S в левых грудных отведениях (V5, V6). 3. Смещение электрической оси сердца влево. При этом RI >= 15 мм, RaVL >= 11 мм или RI + RIII >= 25 мм. 4. Смещение сегмента R–ST в отведениях V5, V6, I, aVL ниже изоэлектрической линии и формирование отрицательного или двухфазного (–+) зубца Т в aVL, V5 и V6. 5. Увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V5, V6) более 0,05 с. Из приведенных количественных электрокардиографических признаков гипертрофии ЛЖ наиболее популярными являются два пр 1. Индекс Соколова–Лайона: RV5, 6 + SV1,2 >= 35 мм (у пациентов старше 40 лет) и >= 45 мм (у пациентов моложе 40 лет). Специфичность индекса Соколова–Лайона достигает 100%, хотя чувствительность не превышает 22%. 2. Корнельский вольтажный индекс: RaVL + SV3 > 28 мм у мужчин и RaVL + SV3 > 20 мм у женщин. Чувствительность этого индекса несколько выше (42%), чем индекса Соколова–Лайона, а специфичность составляет 96%. На рис. 7.22 приведена электрокардиограмма больного ГБ с признаками гипертрофии ЛЖ. Признаки коронарной недостаточности у больных ГБ лучше всего выявляются с помощью функциональных нагрузочных проб (при противопоказаний) и суточного мониторирования ЭКГ по Холтеру (см. выше). Для выявления рубцовых изменений миокарда, а та ритма и проводимости показано стандартное ЭКГ-исследование в покое и холтеровское мониторирование ЭКГ. Рис. 7.22. ЭКГ при гипертрофии левого желудочка « 7.5.1. Суточное мониторирование АД 7.5.3. Рентгенография Рентгенография сердца у больных ГБ позволяет оценить степень дилатации ЛЖ, а у пациентов с сердечной недостаточностью — признаки венозного застоя крови в малом круге кровообращения и легочной артериальной гипертензии (см. главу 2). Рентгенологические признаки дилатации ЛЖ лучше выявляются в прямой, левой передней косой и левой боковой проекциях. Важным рентгенологическим признаком расширения ЛЖ является удлинение нижней дуги левого контура сердца в прямой проекции (рис. 7.23). Верхушка сердца при этом смещается влево или влево и вниз и как бы погружается в тень диафрагмы. При значительном смещении верхушки влево угол между сосудистым пучком и контуром ЛЖ становится менее тупым, а “талия” сердца — более подчеркнутой (рис. 7.23, в). 7.5.3 Рис. 7.23. Рентгенологические признаки увеличения ЛЖ при исследовании в прямой проекции (схема): а — нормальные размеры ЛЖ; б — умеренная дилатация ЛЖ (удлинение дуги ЛЖ, закругление верхушки и смещение ее вниз); в — выраженная дилатация ЛЖ («аортальная конфигурация» сердца) В левой передней косой проекции задний контур тени сердца, образованный ЛЖ, отклоняется еще более кзади, сужая ретрокардиальное пространство и даже частично перекрывая тень позвоночника (рис. 7.24). Выделяют три степени увеличения ЛЖ, выявляемого в левой передней косой проекции (И. Х. Рабкин). I степень — задний контур ЛЖ доходит до края позвоночника (рис. 7.24, а); II степень — задний контур наслаивается на тень позвоночника (рис. 7.24, б); III степень — задний контур значительно наслаивается на тень позвоночника, перекрывая ее (рис. 7.24, в). Рис. 7.24. Рентгенологические признаки увеличения ЛЖ в левой передней косой проекции: а, б, в — I, II и III степени увеличения (схема по И.Х. Рабкину). Стрелкой показан задний контур тени сердца и исчезновение ретрокардиального пространства На рис. 7.25 приведена рентгенограмма сердца в прямой проекции больного ГБ с признаками умеренной дилатации гипертрофированного ЛЖ. Рис. 7.25. Рентгенограмма сердца 7.5.4. в Эхокардиография прямой проекции больного ГБ с признаками Использование метода эхокардиографии у больных ГБ дает возможность: гипертрофии и умеренной дилатации ЛЖ выявить объективные признаки гипертрофии ЛЖ и провести ее количественную оценку; определить размеры камер сердца; оценить систолическую функцию ЛЖ; оценить диастолическую функцию ЛЖ; выявить нарушения регионарной сократимости ЛЖ; в отдельных случаях — выявить нарушения функции клапанного аппарата, например, при развитии относительной недостаточности митрального клапана. Cпособы эхокардиографического решения некоторых из перечисленных задач были описаны в предыдущих главах. В данном разделе приводится краткое описание методики выявления признаков гипертрофии ЛЖ. Эхокардиографическая диагностика гипертрофии миокарда ЛЖ основана на компьютерном вычислении массы миокарда ЛЖ (ММЛЖ), наиболее точные значения которой могут быть получены только с помощью двухмерной эхокардиографии. На рис. 7.26 схематически показан один из наиболее приемлемых способов вычисления ММЛЖ, рекомендуемый Американской ассоциацией по эхокардиографии. Из левого парастернального доступа получают изображение продольного и поперечного сечений ЛЖ. Поперечный срез регистрируют на уровне папиллярных мышц. Курсором обводят эндокардиальный и эпикардиальный контуры ЛЖ, что достаточно для последующего автоматического измерения и расчета ряда количественных параметров, необходимых для вычисления ММЛЖ. Определяют: 1) А1 и А2 — площади эпикардиального и эндокардиального контуров левого желудочка; 2) t — толщину миокарда ЛЖ; 3) “а” — длинную полуось ЛЖ; 4) “b” — радиус короткой оси ЛЖ; 5) “d” — короткую полуось ЛЖ. ММЛЖ вычисляется автоматически по формулам, которые используются в современных компьютерных программах для автоматического расчета ММЛЖ. Рис. 7.26. Один из способов определения массы миокарда ЛЖ (модификация схемы по N.B. Schiller): а — продольное сечение ЛЖ; б — поперечное сечение ЛЖ. А 1 и А 2 — площади эпикардиального и эндокардиального контуров ЛЖ; t — толщина миокарда ЛЖ; b — радиус короткой оси ЛЖ; d — короткая полуось ЛЖ По данным Schiller N.В. с соавт. верхние границы нормальной ММЛЖ достигают 183 г у мужчин и 141 г у женщин, хотя средние значения этого показателя существенно ниже (135 г и 99 г, соответственно). Превышение этих значений ММЛЖ свидетельствует о наличии гипертрофии миокарда ЛЖ. Более точным является расчет так называемого индекса массы миокарда ЛЖ (отношение ММЛЖ к площади поверхности тела), нормальные значения которого колеблются от 94 г/м2 у женщин до 126 г/м2 у мужчин. До настоящего времени в некоторых диагностических центрах используются устаревшие компьютерные программы ультразвуковой диагностики ММЛЖ (по B. Troy), основанные на линейных измерениях по Ммодальным одномерным эхокардиограммам толщины МЖП и задней стенки ЛЖ, а также величины КДР (см. рис. 7.27). ММЛЖ рассчитывается как произведение объема миокарда ЛЖ в см3 (Vm) на удельную плотность сердечной мышцы, равную 1,05 г/см3: ММЛЖ = Vm Χ 1,05 г. Рис. 7.27. М-модальная ЭхоКГ, зарегистрированная из левого парастернального доступа, и расчет основных гемодинамических показателей (по L. Teicholz). КДР и КСР — конечный диастолический и конечный систолический размеры ЛЖ; КДО и КСО — конечный диастолический и конечный систолический объемы ЛЖ; УО — ударный объем; ФВ — фракция выброса; S — систола желудочка Понятно, что объем миокарда ЛЖ (Vm) равен разности общего диастолического объема ЛЖ (Vобщ.) и КДО, рассчитанного по известной формуле L. Teicholz (см.выше): Vm = Vобщ. – КДО. В свою очередь, общий объем ЛЖ определяют по формуле: Такой способ вычисления ММЛЖ нередко приводит к ошибочным результатам, поскольку для определения объема миокарда используется принцип возведения в третью степень линейного диастолического размера ЛЖ, определяемого в ограниченном участке. Способ B. Troy, таким образом, не учитывает сложной геометрии ЛЖ. Кроме того, толщина миокарда задней стенки желудочка и МЖП далеко не всегда коррелирует с признаками гипертрофии ЛЖ. Так, при дилатации ЛЖ его стенки истончаются, несмотря на наличие существенно увеличенной массы миокарда. Наоборот, при уменьшении диастолического наполнения ЛЖ толщина миокарда может увеличиваться даже при отсутствии гипертрофии. Таким образом, результаты вычисления ММЛЖ по B. Troy должны оцениваться весьма критически. На рис. 7.28 представлена эхокардиограмма больного ГБ с признаками дилатации ЛЖ. « 7.5.3. Рентгенография 7.5.5. Офтальмоскопия глазного дна » Рис. 7.28. Схема ультразвуковой локации из левого парастернального доступа (а) и эхокардиограмма, зарегистрированная у больного ГБ. Заметно увеличение толщины МЖП и задней стенки ЛЖ, умеренное увеличение полости ЛЖ. RVW — передняя стенка ПЖ; IVS — межжелудочковая перегородка; PW — задняя стенка ЛЖ; LV — левый желудочек; RV — правый желудочек; LA — левое предсердие; Ao — аорта « 7.5.2. Электрокардиография 7.5.4. Эхокардиография » 7.5.5. Офтальмоскопия глазного дна Офтальмоскопия глазного дна — весьма информативный метод, позволяющий оценить степень изменений сосудов сетчатки. У больны выявляются следующие изменения. 1. Сужение артериол сетчатки (рис. 7.29). В некоторых случаях, особенно у пожилых, артериолы выглядят как узкие белые поблескива (симптом “серебряной проволоки”) или полоски желтоватого цвета (симптом “медной проволоки”). По мере прогрессирования ГБ отме выраженное (в том числе неравномерное) сужение артериол. Рис. 7.29. Изменения на глазном дне при ГБ. 1 — диск зрительного нерва; 2 — желтое пятно; 3 — симптом «медной проволоки»; 4 — феномен перекреста артерии и вены (Салюс II); 5 — извитые вены в области желтого пятна (симптом Гвиста) 2. Расширение вен сетчатки с прогрессирующим уменьшением отношения диаметра артериол и соответствующих им венул меньше 1 : : 5 и т.д.). 3. Характерные изменения вен в месте их перекреста с артерией. Последние, будучи спазмированными и уплотненными, сдавливают в перекреста, усугубляя венозный застой крови. Различают несколько степеней таких изменений (см. рис. 7.29): симптом Салюс I — расширение вены наблюдается по обе стороны ее пересечения с артерией; симптом Салюс II — вена в месте перекреста образует дугу; симптом Салюс III — в месте перекреста с артерией вена образует значительный дугообразный изгиб и уходит из фокусируем в связи с чем возникает впечатление “перерыва” вены в месте перекреста; симптом Гвиста — вены приобретают значительную штопорообразную извилистость, особенно в области желтого пятна. 4. Гипертоническая ретинопатия, развивающаяся в поздних стадиях ГБ, включает несколько признаков: сетчатка выглядит мутноватой и отечной; на сетчатке появляются беловатые и желтоватые пятна, напоминающие комки ваты (“хлопьевидные” экссудаты) и указывающ возникновение микроинфарктов сетчатки (рис. 7.30); в результате замедления кровотока в венах образуются тромбозы, сопровождающиеся кровоизлияниями в сетчатку (рис. 7.31 в некоторых случаях происходит отслойка сетчатки; изредка наблюдается отек зрительного нерва (рис. 7.32). Последние три признака обычно возникают на фоне гипертонического криза или у больных со злокачественной формой АГ (см. ниже) Рис. 7.30. Гипертоническая ретинопатия: «хлопьевидные» экссудаты на сетчатке, сужение артерий (по J.D. Swales) Рис. 7.31. Гипертоническая ретинопатия: тромбозы вен и геморрагии сетчатки (по J.D. Swales) Рис. 7.32. Гипертоническая ретинопатия: отек диска зрительного нерва (по J.D. Swales) Согласно наиболее распространенной классификации, различают 4 степени поражения сосудов сетчатки и сосудистых осложнений ГБ. I степень — минимальное сужение артериол и неравномерность их просвета. Признаки гипертонической ретинопатии отсутствуют. II степень — выраженное сужение артериол с участками спазма и расширения венул при их перекресте с артериями (симптомы Салюс ретинопатии отсутствуют. III степень — на фоне резкого спазма артериол и расширения венул определяются признаки гипертонической ретинопатии: отечность и умеренное помутнение сетчатки; множественные кровоизлияния в сетчатку; рыхлые “хлопьевидные” экссудаты на сетчатке. IV степень — любые из вышеперечисленных признаков + отек диска зрительного нерва. « 7.5.4. Эхокардиография


