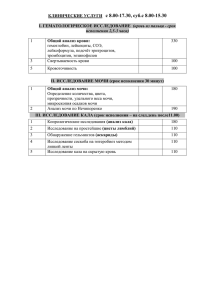
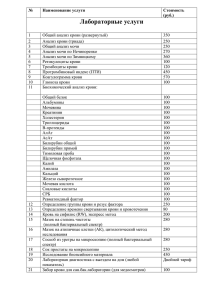
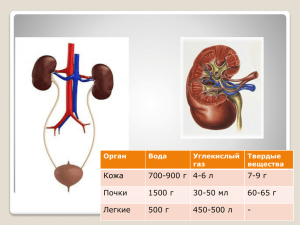
Реферат выполнила студентка гр. Л2-203(2) Тевфикова Л.З. Общий анализ мочи Моча – продукт обмена веществ, образующийся в почках в результате фильтрации жидкой части крови, а также процессов реабсорбции и секреции разных аналитов. Состоит на 96% из воды, остальные 4% приходятся на растворенные в ней азотистые продукты обмена белков (мочевина, мочевая кислота, креатинин и др.), минеральные соли и др. вещества. Общий анализ мочи у детей и взрослых включает оценку физико-химических характеристик мочи и микроскопию осадка. Данное исследование позволяет оценить функцию почек и других внутренних органов, а также выявить воспалительный процесс в мочевых путях Физико-химические исследования мочи включают оценку следующих показателей: цвет; прозрачность мочи; удельный вес (относительная плотность); рН; концентрация белка; концентрация глюкозы; концентрация билирубина; концентрация уробилиногена; концентрация кетоновых тел; концентрация нитритов; концентрация гемоглобина. Микроскопия мочевого осадка включает оценку следующих объектов: Организованный осадок мочи: присутствие эритроцитов; лейкоцитов; эпителиальных клеток; цилиндров; бактерии; дрожжевых грибов; паразиты; опухолевые клетки; Неорганизованный осадок мочи (кристаллы и аморфные соли). Физико-химические свойства Оценка физических свойств мочи, таких как запах, цвет, мутность, проводится органолептическим методом. Удельный вес мочи измеряется при помощи урометра, рефрактометра или оценивается методами «сухой химии» (тест-полоски) – визуально или на автоматических анализаторах мочи. Цвет мочи У взрослого человека моча желтого цвета. Оттенок ее может колебаться от светлого (почти бесцветного) до янтарного. Насыщенность желтого цвета мочи зависит от концентрации растворенных в ней веществ. При полиурии моча имеет более светлую окраску, при уменьшении диуреза приобретает насыщенно-желтый оттенок. Окраска меняется при приеме лекарственных препаратов (салицилаты и др.) или употреблении некоторых пищевых продуктов (свекла, черника). Патологически измененная окраска мочи бывает при: гематурии – вид «мясных помоев»; билирубинемии (цвет пива); гемоглобинурии или миоглобинурии (черный цвет); лейкоцитурии (молочно-белый цвет). Прозрачность мочи В норме свежесобранная моча совершенно прозрачна. Мутность мочи обусловлена наличием в ней большого количества клеточных образований, солей, слизи, бактерий, жира. Запах мочи В норме запах мочи нерезкий. При разложении мочи бактериями на воздухе или внутри мочевого пузыря, например в случае цистита, появляется аммиачный запах. В результате гниения мочи, содержащей белок, кровь или гной, например при раке мочевого пузыря, моча приобретает запах тухлого мяса. При наличии в моче кетоновых тел моча имеет фруктовый запах, напоминающий запах гниющих яблок. Реакция мочи Почки выделяют из организма «ненужные» и задерживают необходимые вещества для обеспечения обмена воды, электролитов, глюкозы, аминокислот и поддержания кислотно-основного баланса. Реакция мочи – рН – в значительной мере определяет эффективность и особенность этих механизмов. В норме реакция мочи слабокислая (рН 5,0–7,0). Она зависит от многих факторов: возраста, диеты, температуры тела, физической нагрузки, состояния почек и др. Наиболее низкие значения рН – утром натощак, наиболее высокие – после еды. При употреблении преимущественно мясной пищи – реакция более кислая, при употреблении растительной – щелочная. При длительном стоянии моча разлагается, выделяется аммиак и рН сдвигается в щелочную сторону. Щелочная реакция мочи характерна для хронической инфекции мочевыводящих путей, также отмечается при поносе и рвоте. Кислотность мочи увеличивается при лихорадочных состояниях, сахарном диабете, туберкулезе почек или мочевого пузыря, почечной недостаточности. Удельный вес (относительная плотность) мочи Относительная плотность отражает функциональную способность почек концентрировать и разводить мочу. Для нормально функционирующих почек характерны широкие колебания удельного веса мочи в течение суток, что связано с периодическим приемом пищи, воды и потерей жидкости организмом. Почки в различных условиях могут выделять мочу с относительной плотностью от 1,001 до 1,040 г/мл. Различают: гипостенурию (колебания удельного веса мочи менее 1,010 г/мл); изостенурию (появление монотонного характера удельного веса мочи соответствующее таковому первичной мочи (1,010 г/мл); гиперстенурию (высокие значения удельного веса). Максимальная верхняя граница удельного веса мочи у здоровых людей – 1,028 г/мл, у детей – 1,025 г/мл. Минимальная нижняя граница удельного веса мочи составляет 1,003–1,004 г/мл. Для оценки химического состава мочи в настоящее время, как правило, применяют диагностические тест-полоски (метод «сухой химии»), выпускаемые разными производителями. Химические методы, используемые в тест-полосках, основаны на цветных реакциях, дающих изменение цвета тестовой зоны полоски при разных концентрациях аналита. Изменение окраски определяется визуально или с помощью отражательной фотометрии с использованием полуавтоматических или полностью автоматизированных анализаторов мочи, результаты оцениваются качественно или полуколичественно. При обнаружении патологического результата исследование может быть выполнено повторно с использованием химических методов. Белок Белок в норме в моче отсутствует или присутствует в неопределяемой обычными методами концентрации (следы). Выявляют несколько видов протеинурии (появление белка в моче): физиологическая (ортостатическая, после повышенной физической нагрузки, переохлаждении); клубочковая (гломерулонефрит, действие инфекционных и аллергических факторов, гипертоническая болезнь, декомпенсация сердечной деятельности); канальцевая (амилоидоз, острый канальцевый некроз, интерстициальный нефрит, синдром Фанкони). преренальная (миеломная болезнь, некроз мышечной ткани, гемолиз эритроцитов);. постренальная (при циститах, уретритах, кольпитах). Глюкоза В норме глюкоза в моче отсутствует. Появление глюкозы в моче может иметь несколько причин: физиологическая (стресс, прием повышенного количества углеводов); внепочечная (сахарный диабет, панкреатит, диффузные поражения печени, рак поджелудочной железы, гипертиреоз, болезнь Иценко-Кушинга, черепно-мозговые травмы, инсульты); ренальная (почечный диабет, хронические нефриты, острая почечная недостаточность, беременность, отравление фосфором, некоторыми лекарственными препаратами). Билирубин Билирубин в норме в моче отсутствует. Билирубинурия выявляется при паренхиматозных поражениях печени (гепатиты), механической желтухе, циррозах, холестазе, в результате действия токсических веществ. Уробилинген Нормальная моча содержит низкую концентрацию (следы) уробилиногена. Уровень его резко возрастает при гемолитической желтухе, а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры). Кетоновые тела К кетоновым телам относятся ацетон, ацетоуксусная и бета-оксимаслянная кислоты. Увеличение выделения кетонов с мочой (кетонурия) появляется при нарушении углеводного, липидного или белкового обмена. Нитриты Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения под влиянием бактерий, если моча не менее 4 часов находилась в мочевом пузыре. Обнаружение нитритов в правильно хранившихся образцах мочи свидетельствует об инфицировании мочевого тракта. Гемоглобин В норме в моче отсутствует. Гемоглобинурия – результат внутрисосудистого гемолиза эритроцитов с выходом гемоглобина – характеризуется выделением мочи красного или темно-бурого цвета, дизурией, нередко болями в пояснице. При гемоглобинурии эритроциты в осадке мочи отсутствуют. Микроскопия осадка мочи Осадок мочи делят на организованный (элементы органического происхождения – эритроциты, лейкоциты, эпителиальные клетки, цилиндры и др.) и неорганизованный (кристалы и аморфные соли). Методы исследования Исследование проводят визуально в нативном препарате с использованием микроскопа. Кроме визуального микроскопического исследования, применяется исследование с помощью автоматических и полуавтоматических анализаторов. Эритроциты За сутки с мочой выделяется 2 млн. эритроцитов, что при исследовании осадка мочи составляет в норме 0–3 эритроцита в поле зрения для женщин и 0–1 эритроцит в поле зрения у мужчин. Гематурией называют увеличение эритроцитов в моче выше указанных значений. Выделяют макрогематурию (изменен цвет мочи) и микрогематурию (цвет мочи не изменен, эритроциты обнаруживаются только при микроскопии). В мочевом осадке эритроциты могут быть неизмененные (содержащие гемоглобин) и измененные (лишенные гемоглобина, выщелоченные). Свежие, неизмененные эритроциты характерны для поражения мочевыводящих путей (цистит, уретрит, прохождение камня). Появление в моче выщелоченных эритроцитов имеет большое диагностическое значение, т.к. они чаще всего имеют почечное происхождение и встречаются при гломерулонефритах, туберкулезе и других заболеваниях почек. Для определения источника гематурии применяют трехстаканную пробу. При кровотечении из уретры гематурия бывает наибольшей в первой порции (неизмененные эритроциты), из мочевого пузыря – в последней порции (неизмененные эритроциты). При других источниках кровотечения эритроциты распределяются равномерно во всех трех порциях (выщелоченные эритроциты). Лейкоциты Лейкоциты в моче здорового человека содержатся в небольшом количестве. Норма для мужчин 0–3, для женщин и детей 0–6 лейкоцитов в поле зрения. Увеличения числа лейкоцитов в моче (лейкоцитурия, пиурия) в сочетании с бактериурией и наличием клинических симптомов свидетельствует о воспалении инфекционной природы в почках или мочевыводящих путях. Эпителиальные клетки В мочевом осадке практически всегда встречаются клетки эпителия. В норме в анализе мочи не больше 10 эпителиальных клеток в поле зрения. Эпителиальные клетки имеют различное происхождение: клетки плоского эпителия попадают в мочу из влагалища, уретры, их наличие особого диагностического значения не имеет; клетки переходного эпителия выстилают слизистую оболочку мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы. Появление в моче большого количества клеток такого эпителия может наблюдаться при мочекаменной болезни, новообразованиях мочевыводящих путей и воспалении мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы; клетки почечного эпителия выявляются при поражении паренхимы почек, интоксикациях, лихорадочных, инфекционных заболеваниях, расстройствах кровообращения. Цилиндры Цилиндр – белок, свернувшийся в просвете почечных канальцев и включающий в состав своего матрикса любое содержимое просвета канальцев. Цилиндры принимают форму самих канальцев (слепок цилиндрической формы). В норме в пробе мочи, взятой для общего анализа цилиндры отсутствуют. Появление цилиндров (цилиндрурия) является симптомом поражения почек. Различают цилиндры: гиалиновые (с наложением эритроцитов, лейкоцитов, клеток почечного эпителия, аморфных зернистых масс); зернистые; восковидные; пигментные; эпителиальные; эритроцитарные; лейкоцитарные; жировые. Неорганизованный осадок Основным компонентом неорганизованного осадка мочи являются соли в виде кристаллов или аморфных масс. Характер солей зависит от рН мочи и других свойств мочи. Например, при кислой реакции мочи обнаруживаются мочевая кислота, ураты, оксалаты, при щелочной реакции мочи – кальций, фосфаты, мочекислый аммоний. Особого диагностического значения неорганизованный осадок не имеет, косвенно можно судить о склонности пациента к мочекаменной болезни. При ряде патологических состояний в моче могут появляться кристаллы аминокислот, жирных кислот, холестерина, билирубина, гематоидина, гемосидерина и т.д. Появление в моче лейцина и тирозина говорит о выраженном расстройстве обмена веществ, отравлении фосфором, деструктивном заболевании печени, пернициозной анемии, лейкозе. Цистин – врожденное нарушение цистинового обмена – цистиноз, цирроз печени, вирусный гепатит, состояние печеночной комы, болезнь Вильсона (врожденный дефект обмена меди). Ксантин – ксантинурия обусловлена отсутствием ксантиноксидазы. Бактерии В норме моча в мочевом пузыре стерильна. При мочеиспускании в нее попадают микробы из нижнего отдела уретры. Появление в общем анализе мочи бактерий и лейкоцитов на фоне симптомов (дизурия или лихорадка) свидетельствует о клинически проявляющейся мочевой инфекции. Наличие в моче бактерий (даже в сочетании с лейкоцитами) при отсутствии жалоб расценивается как бессимптомная бактериурия. Бессимптомная бактериурия повышает риск инфекции мочевых путей, особенно при беременности. Дрожжевые грибы Обнаружение грибов рода Саndida свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии, приеме иммуносупрессоров, цитостатиков. Паразиты В осадке мочи могут быть обнаружены яйца кровяной шистосомы (Schistosoma hematobium), элементы эхинококкового пузыря (крючья, сколексы, выводковые капсулы, обрывки оболочки пузыря), мигрирующие личинки кишечной угрицы (стронгилиды), смываемые мочой с промежности онкосферы тениид, яйца острицы (Enterobius vermiсularis) и патогенные простейшие – трихомонады (Trichomonas urogenitalis), амебы (Entamoeba histolitika – вегетативные формы). Условия взятия и хранения образца Для общего анализа собирают утреннюю порцию мочи. Сбор мочи проводят после тщательного туалета наружных половых органов без применения антисептиков. Для исследования используется свежесобранная моча, хранившаяся до анализа не более четырех часов. Образцы стабильны при температуре 2–8 °С не более 2 сут. Использование консервантов нежелательно. Перед исследованием мочу тщательно перемешивают. Анализ мочи по Зимницкому – это метод лабораторной диагностики, позволяющий исследовать функциональное состояние почек. С помощью анализа мочи по Зимницкому оценивается способность почек концентрировать и выделять мочу. Анализ мочи по Зимницкому позволяет определить, сколько выделяется мочи за сутки и какова концентрация мочи. Когда назначается анализ мочи по Зимницкому Показаниями к пробе Зимницкого являются: клинические признаки почечной недостаточности; подозрение на воспалительный процесс в почках; диагностика несахарного диабета; гипертоническая болезнь. Сбор мочи для анализа по Зимницкому Сбор мочи для анализа по Зимницкому осуществляется в течение суток. Для этого потребуется 8 стерильных контейнеров (баночек). Сбор мочи начинается утром. Первая порция мочи после пробуждения не собирается, а спускается в унитаз. Далее моча собирается в баночки, для чего каждые три часа используется отдельная баночка: с 9-00 до 12-00 утра; с 12-00 до 15-00; с 15-00 до 18-00; с 18-00 до 21-00; с 21-00 до 24-00; с 0-00 до 3-00 ; с 3-00 до 6-00 утра; с 6-00 до 9-00 утра. Собранные порции мочи надо хранить в холодильнике. После сбора последней порции мочи, весь материал следует доставить в лабораторию. Подготовка к анализу по Зимницкому Специальной подготовки к анализу не требуется. Накануне и в день сбора мочи нельзя принимать мочегонные средства. В день сбора мочи необходимо сохранять привычный режим питания и пить столько же, сколько обычно (не больше 1,5-2 литров в сутки). Рекомендуется подсчитать объем выпитой жидкости (с учетом жидких блюд – супов, киселей и т.п.). Показатели анализа мочи по Зимницкому В лаборатории определяют следующие значения: количество мочи в каждой баночке (3-хчасовой порции); относительную плотность мочи в каждой порции; общий объем мочи (в сопоставлении с объемом выпитой жидкости); общий объем дневной мочи (дневной диурез) – с 6-00 по 18-00; общий объем ночной мочи (ночной диурез) – с 18-00 по 6-00. Нормы и расшифровка анализа мочи по Зимницкому Общий объем мочи (суточный диурез) в норме должен составлять от 1500 до 2000 мл. Если выделенный за сутки объем мочи превышает 2000 мл, диагностируется полиурия. Полиурия может быть признаком сахарного или несахарного диабета, а также указывать на почечную недостаточность. Отношение объема выделенной за сутки мочи к объему выпитой за это же время жидкости в норме составляет 65-80%. Если отношение ниже нормы, это говорит о том, что вода задерживается в организме. Отек увеличивается, заболевание прогрессирует. Превышение нормы означает, что отек спадает, состояние больного улучшается. Количество дневной мочи в норме должно превышать количество мочи, выделенной в ночное время (дневная моча составляет 2/3 суточного объема, ночная моча – 1/3). Повышенная или преобладающая доля ночного диуреза может быть признаком нарушения функции сердца (сердечной недостаточности). Равные доли ночного и дневного диуреза (по 50%) указывают на нарушение концентрационной функции почек (почки не реагируют на активность организма). Плотность мочи в норме должна находиться в интервале от 1,012 до 1,025 г/мл. Данные по плотности в различных порциях должны быть различными, поскольку в течение суток почки реагируют на изменения водного баланса и активность организма. Низкая плотность мочи (во всех баночках ниже 1,012 г/мл) говорит о нарушении концентрационной функции. Подобное состояние называется гипостенурией. Гипостенурия может выявляться при хронической почечной недостаточности, воспалительных процессах в почках (пиелонефрите), несахарном диабете, сердечной недостаточности. Повышенная плотность мочи (хотя бы в одной баночке выше 1,035 г/мл) называется гиперстенурией. Гиперстенурия возникает при проникновении в мочу большого количества вещества с высокой плотностью (например, глюкозы или белка), что может указывать на такие патологии как сахарный диабет, гломерулонефрит, токсикоз (при беременности). Анализ мочи по Нечипоренко Анализ мочи по Нечипоренко обычно назначается по результатам общего анализа мочи – в том случае, если данные общего анализа превышают норму. Анализ по Нечипоренко либо подтвердит существование заболевания, либо позволит интерпретировать результаты общего анализа как случайное отклонение. Основные показатели анализа мочи по Нечипоренко – лейкоциты, эритроциты, цилиндры – оцениваются не просто путем подсчета данных элементов, находящихся перед глазами в момент исследования, как при общем анализе мочи. При анализе по Нечипоренко определяется их количество на 1 миллилитр мочи (подсчет ведется с помощью специальной счетной камеры). Также важно, что на анализ должна быть взята строго средняя порция утренней мочи. Это позволяет исключить влияние случайных факторов и получить картину реального состояния мочевыделительной системы. Не менее важно, чтобы собранный материал попал в лабораторию в течение двух часов. Всё это вместе делает анализ мочи по Нечипоренко информативным и точным методом диагностики. Анализ мочи по Нечипоренко: показатели и норма Лейкоциты – белые кровяные тельца. Они выполняют защитную функцию, вырабатывая антитела и поглощая бактерии. Повышенное количество лейкоцитов означает, что организм реагирует на существующий очаг воспаления. Норма для пробы Нечипоренко: до 2000 на 1 мл мочи. Эритроциты – красные кровяные тельца (именно они придают цвет крови). Их функция – транспорт кислорода, и в моче они в значительных количествах присутствовать не должны. Повышенное количество эритроцитов называется гематурией (можно перевести как «кровь в моче»). Присутствие крови в моче в некоторых случаях бывает явным (то есть обнаруживается визуально), однако незначительное повышение количества эритроцитов (скрытая гематурия) может распознаваться только лабораторными методами. Норма для пробы Нечипоренко: до 1000 эритроцитов на 1 мл мочи. Цилиндры – это слепки, то есть слипшиеся, спрессованные элементы, которые возникают только в случае присутствия белка. Белок, свернувшийся в кислой среде мочи, составляет клейкую основу, объединяющую другие элементы. Цилиндры возникают в почечных канальцах. Их появление в моче прямо указывает на патологию почек, так как у здорового человека белок в мочу попадать не должен. Норма для пробы Нечипоренко: не более 20 цилиндров на 1 мл мочи. Бактерии – в норме их в моче быть не должно. Как собрать мочу для анализа по Нечипоренко Накануне сдачи анализа следует избегать значительных физических нагрузок, не употреблять спиртное, воздержаться от употребления в пищу продуктов, способных изменить цвет мочи (свекла, морковь и т.д.). Анализ не сдают: во время месячных. Рекомендуется подождать три дня после их завершения; в течение 5-7 дней после цистоскопии; в период приема мочегонных средств. Перед сбором мочи необходима тщательная интимная гигиена. На анализ собирают утреннюю мочу. Первую порцию мочи выпускают в унитаз, а мочу в середине мочеиспускания собирают в стерильный контейнер. Для того чтобы результаты анализы были правильными, собранный материал должен быть доставлен в лабораторию как можно быстрее (в течение двух часов). Проба Реберга – это изучение урины пациента, в результате которого определяется качество работы почек. Процедура позволяет выявить фильтрационную скорость клубочков, оценить выделительные свойства органа мочеобразования. Показания к сдаче Сдавать пробу Реберга необходимо для выявления нарушений в работе мочевыделительной системы и обнаружения хронических патологий. Проведение анализа показано при наличии косвенных негативных симптомов, связанных с работой почек: снижение суточного диуреза; образование отечности; повышение частоты сокращений сердца; увеличение артериального давления; судорога; рвотные позывы; сильная слабость; обморок. Подобная симптоматика также во многом присуща последним срокам беременности, несахарному диабету, различным типам нефрита. В случае снижения клубочковой фильтрации до минимальных отметок рекомендуется повторное исследование с применением дополнительных диагностических методик. Эффективность методики С помощью пробы Реберга можно своевременно выявить следующие патологии: нефротический синдром; недостаточность почек; инфекции венерического характера; воспаление почек; заболевания сердца и сосудов; гломерулонефрит идиопатического и хронического типа; амилоидоза почек. Подготовительный этап Перед сдачей урины доктор обязан подробно рассказать пациенту о необходимых подготовительных манипуляциях. Это важный момент, поскольку в случае неправильной подготовки результаты исследования будут искажены. За 24 часа до процедуры и непосредственно в день сбора урины следует выполнять такой краткий список действий: исключить из рациона блюда, содержащие белок, запрещено употребление спиртных напитков, кофе и чая; следует отказаться от физических упражнений; не следует изменять объемы употребляемой жидкости, оптимальное количество воды – 1,5 литра; требуется избегать стрессовых ситуаций. Перед сбором биоматериала не рекомендовано использовать ряд медикаментозных препаратов: Тироксин; Метилпреднизолон; Фуросемид. Эти препараты искажают итоговые результаты. Если отмена назначенных лекарственных средств не представляется возможной, то об этом следует сообщить доктору, чтобы он имел возможность скорректировать расшифровку результатов. Перед забором урины обязательно следует подмывать половые органы. Запрещено проводить сдачу анализа женщинам во время менструации. Как проводится обследование Чтобы правильно собрать мочу для пробы Реберга, необходимо следовать такому алгоритму: 1. С утра на голодный желудок выпивается 500 миллилитров воды. 2. Первая утренняя порция урины выливается. 3. В течение дня выполняется сбор урины в разные стерильные ёмкости. В обязательном порядке записывается время мочеиспускания и объём полученной жидкости. 4. Последний забор мочи должен осуществляться через сутки после первого. 5. После выполнения вышеуказанных этапов берут всю урину, смешивают. 6. Около 50 мл собранного биоматериала переливается в отдельную ёмкость, а затем отправляется в лабораторию. 7. Общее число суточного диуреза записывается на баночке, где указываются параметры пациента и его возраст. Процедура должна проводиться с семи до десяти утра. Ёмкость с образцом мочи должна сохраняться в прохладном месте, иначе биоматериал испортится. Чтобы отследить особенности изменения количества креатинина, проводится повторная проба. Параллельно с забором урины рекомендуется сдать кровь из вены. Результаты этих анализов позволяют более детально разобраться в присутствующей у человека патологии. Расшифровка результатов Оценку результатов обязан проводить профессиональный уролог, поскольку расшифровка анализа урины ещё не указывает на присутствие конкретного заболевания. Клиренс креатинина отмечает присутствие нарушений в функционировании почечной и эндокринной систем. И только опытный врач в состоянии сопоставить рассчитанный результат после сдачи пробы с определенными клиническими проявлениями. Если итоговый результат не попадает в рамки нормальных значений, то это вовсе не значит, что у человека присутствует болезнь. Прием лекарственных средств, рацион, включающий чрезмерное содержание мясных блюд, чрезмерные физические нагрузки – все это пример факторов, которые вызывают искажение результатов. Даже такой естественный процесс, как беременность, провоцирует искажения. Если процент креатинина в биоматериале повышен, то это считается признаком таких заболеваний, как артериальная гипертония, нефротический синдром, диабет. Когда результат исследования показывает отклонения от нормы в меньшую сторону, то это признак почечной недостаточности. При этом определяется даже тип недостаточности: скорость фильтрации меньше 15 мл/мин – декомпенсированная форма; от 15 до 30 мл/мин – почечная недостаточность; выше 30 мл/мин – умеренное снижение функции почек. Различного рода отклонения от нормы напрямую указывают на наличие миеломы или гипофункциональности коры надпочечников. Поскольку несоответствие уровня креатинина нормативу указывает на массу различных патологий, расшифровкой результатов в обязательном порядке должен заниматься специалист, следуя установленной формуле расчетов.