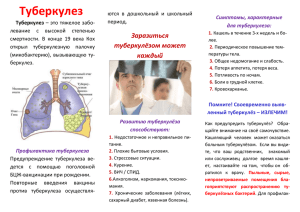
NCBI Bookshelf. A service of the National Library of Medicine, National Institutes of Health. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan - Туберкулёз Ротими Адигун; Рахулкумар Сингх. Информация об авторе и аффилированных лицах Последнее обновление: 11 июля 2023 года. Деятельность по непрерывному образованию Туберкулёз (ТБ) - это заболевание человека, вызываемое микобактериями туберкулёза. В основном оно поражает легкие, что делает легочные заболевания наиболее распространенным проявлением. Другие часто поражаемые системы органов включают дыхательную систему, желудочно-кишечную систему (ЖКТ), лимфоретикулярную систему, кожу, центральную нервную систему, опорно-двигательный аппарат, репродуктивную систему и печень. В последние несколько десятилетий предпринимались согласованные глобальные усилия по искоренению туберкулёза. Несмотря на успехи в борьбе с туберкулёзом и снижение как новых случаев, так и смертности, на него по-прежнему приходится огромное бремя заболеваемости и смертности во всем мире. В этом мероприятии рассматривается оценка и ведение туберкулёза и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов. Цели: Определите эпидемиологию туберкулёза. Просмотрите презентацию пациента с туберкулёзом. Опишите доступные варианты лечения туберкулёза и тактики ведения. Используйте межпрофессиональные командные стратегии для улучшения ухода и результатов лечения пациентов с туберкулёзом. Получите доступ к бесплатным вопросам с множественным выбором по этой теме. Введение Туберкулёз (ТБ) - это древнее заболевание человека, вызываемое микобактериями туберкулёза, которое в основном поражает легкие, что делает легочные заболевания наиболее распространенным проявлением (К. Заман, 2010) [1]. Однако туберкулёз является мультисистемным заболеванием с разнообразным течением. Наиболее часто поражаемая система органов включает дыхательную систему, желудочно-кишечную систему (ЖКТ), лимфоретикулярную систему, кожу, центральную нервную систему, опорно-двигательный аппарат, репродуктивную систему и печень [2][3]. Сообщалось о признаках туберкулёза в человеческих останках, которым тысячи лет (Hershkovitz et al., 2017, K Zaman, 2010). Что касается патогена человека, не имеющего известного источника в окружающей среде, то микобактерии туберкулёза оттачивали искусство выживания и сохранялись в человеческих сообществах с древности до наших дней. За последние несколько десятилетий предпринимались согласованные глобальные усилия по искоренению туберкулёза. Эти усилия принесли определенные положительные дивиденды, особенно с 2000 года, когда Всемирная организация здравоохранения (ВОЗ, 2017) подсчитала, что глобальный уровень заболеваемости туберкулёзом ежегодно снижается на 1,5%. Кроме того, смертность от туберкулёза значительно и неуклонно снижалась. Всемирная организация здравоохранения (ВОЗ, 2016) сообщает о снижении глобальной смертности от туберкулёза на 22% с 2000 по 2015 год. Несмотря на успехи в борьбе с туберкулёзом и снижение как новых случаев, так и смертности, туберкулёз по-прежнему является огромным бременем заболеваемости и смертности во всем мире. Основное глобальное бремя новых инфекций и смертности от туберкулёза несут развивающиеся страны: на 6 стран, Индию, Индонезию, Китай, Нигерию, Пакистан и Южную Африку, приходится 60% смертности от туберкулёза в 2015 году (ВОЗ, 2017).[4] Туберкулёз остается важной причиной как заболеваний, так и смертности в развитых странах, особенно среди людей с подавленной иммунной системой[5][6]. Люди с ВИЧ особенно уязвимы к смерти из-за туберкулёза. В 2015 году на долю туберкулёза приходилось 35% глобальной смертности среди людей с ВИЧ /СПИДом. (W.H.O, 2017). Дети также уязвимы, и, по данным ВОЗ, в 2015 году туберкулёз был причиной одного миллиона заболеваний у детей. Этиология M. tuberculosis вызывает туберкулёз. M. tuberculosis - устойчивая к алкоголю и кислоте палочка. Это часть группы организмов, классифицируемых как комплекс M. tuberculosis. Другими представителями этой группы являются Mycobacterium africanum, Mycobacterium bovis, и Mycobacterium microti[1]. Большинство других микобактерий классифицируются как нетуберкулёзные или атипичные микобактериальные организмы. M. tuberculosis - это неспорообразующая, неподвижная, облигатно-аэробная, факультативная, каталазонегативная, внутриклеточная бактерия. Организм не является ни грамположительным, ни грамотрицательным из-за очень слабой реакции на окраску по граму. Иногда на окраске по граму можно обнаружить слабоположительные клетки, явление, известное как "клетки-призраки". Организм обладает несколькими уникальными особенностями по сравнению с другими бактериями, такими как присутствие нескольких липидов в клеточной стенке, включая миколевую кислоту, кордный фактор и воск-D. Считается, что высокое содержание липидов в клеточной стенке способствует следующим свойствам инфекции M. tuberculosis : Устойчивость к нескольким антибиотикам Трудности с окрашиванием по грамму и несколькими другими пятнами Способность выживать в экстремальных условиях, таких как повышенная кислотность или щелочность, недостаток кислорода и внутриклеточное выживание (внутри макрофага) Пятно Циля-Нельсена является одним из наиболее часто используемых для диагностики туберкулёза.B. Образец первоначально окрашивают карболфуксином (розовое окрашивающее вещество), обесцвечивают спиртовой кислотой, а затем окрашивают в противоположную сторону другим красителем (обычно метиленовым синим синего цвета). Положительный образец сохранит розовый цвет исходного карболфуксина, отсюда и обозначение "спиртостойкая и кислотоустойчивая палочка" (AAFB). Эпидемиология Географическое распространение Туберкулёз присутствует во всем мире[1]. Однако на развивающиеся страны приходится непропорционально большая доля бремени заболеваний туберкулёзом. В дополнение к шести странам, перечисленным выше, несколько стран Азии, Африки, Восточной Европы, Латинской и Центральной Америки по-прежнему имеют неприемлемо высокое бремя туберкулёза. В более развитых странах туберкулёз с высоким бременем наблюдается среди недавно прибывших из зон, эндемичных по туберкулёзу, работников здравоохранения и ВИЧпозитивных лиц. Использование иммуносупрессивных средств, таких как длительная терапия кортикостероидами, также было связано с повышенным риском. Совсем недавно применение моноклонального антитела, нацеленного на воспалительный цитокин, фактор некроза опухоли альфа (TNF-альфа), было связано с повышенным риском. Антагонисты этого цитокина включают несколько моноклональных антител (биологических препаратов), используемых для лечения воспалительных заболеваний. Препараты этой категории включают инфликсимаб, адалимумаб, этанерцепт и голимумаб. Пациенты, принимающие любой из этих препаратов, должны находиться под наблюдением на предмет туберкулёза до и в течение периода медикаментозного лечения. Другие основные факторы риска Социально-экономические факторы: бедность, недоедание, войны Подавление иммунитета: ВИЧ / СПИД, хроническая иммуносупрессивная терапия (стероиды, моноклональные антитела против фактора некроза опухоли), слабо развитая иммунная система (дети, первичные иммунодефицитные расстройства) Профессия: Шахтеры, строители, пневмокониоз (силикоз) Туберкулёз с множественной лекарственной устойчивостью (МЛУ-ТБ) и туберкулёз с крайне множественной лекарственной устойчивостью (ШЛУ-ТБ) МЛУ-ТБ Это относится к туберкулёзу со штаммами микобактерий, у которых развилась устойчивость к классическим противотуберкулёзным препаратам. ТУБЕРКУЛЁЗ особенно опасен среди пациентов с ВИЧ / СПИДом. Для постановки диагноза МЛУ-ТБ требуется устойчивость к нескольким противотуберкулёзным препаратам, включая, по крайней мере, два стандартных противотуберкулёзных препарата, рифампицин или изониазид. Семьдесят пять процентов МЛУ-ТБ считается первичным МЛУ-ТБ, вызываемым инфицированием патогенами МЛУ-ТБ. Остальные 25% являются приобретенными и возникают, когда у пациента развивается устойчивость к лечению туберкулёза. Неправильное лечение туберкулёза из-за нескольких факторов, таких как злоупотребление антибиотиками; неадекватная дозировка; неполное лечение, является причиной номер один приобретенного МЛУ-ТБ. XDR-T.B Это более тяжелый тип МЛУ-ТБ. Для постановки диагноза требуется устойчивость по крайней мере к четырем противотуберкулёзным препаратам, включая устойчивость к рифампицину, изониазиду и любым двум новым противотуберкулёзным препаратам. Новыми лекарствами, участвующими в лечении ШЛУ-ТБ, являются фторхинолоны (левофлоксацин и моксифлоксацин) и инъекционные аминогликозиды второго ряда, канамицин, капреомицин и амикацин. Механизм развития ШЛУ-ТБ аналогичен механизму развития МЛУ-ТБ. ШЛУ-ТБ - редкое явление. Патофизиология Хотя туберкулёз обычно является легочной инфекцией, он представляет собой мультисистемное заболевание с различными проявлениями. Основным способом распространения является вдыхание инфицированных аэрозольных капель. Способность организма эффективно ограничивать или элиминировать инфекционный инокулят определяется иммунным статусом индивидуума, генетическими факторами и тем, является ли это первичным или вторичным воздействием на организм. Кроме того, M. tuberculosis обладает несколькими факторами вирулентности, которые затрудняют элиминацию альвеолярными макрофагами организма инфицированного человека. Факторы вирулентности включают высокое содержание миколевой кислоты во внешней капсуле бактерий, что затрудняет фагоцитоз альвеолярных макрофагов. Кроме того, некоторые другие компоненты клеточной стенки, такие как канатный фактор, могут непосредственно повреждать альвеолярные макрофаги. Несколько исследований показали, что микобактерии туберкулёза препятствуют образованию эффективной фаголизосомы, следовательно, предотвращая или ограничивая элиминацию организмов. Первый контакт микобактериального организма с хозяином приводит к проявлениям, известным как первичный туберкулёз. Этот первичный туберкулёз обычно локализуется в средней части легких, и это место известно как очаг Гона при первичном туберкулёзе. У большинства инфицированных людей очаг Гона переходит в латентное состояние. Это состояние известно как латентный туберкулёз. Латентный туберкулёз способен реактивироваться после подавления иммунитета у хозяина. У небольшой части людей после первого контакта развивается активное заболевание. Такие случаи называются первично прогрессирующим туберкулёзом. Первично прогрессирующий туберкулёз наблюдается у детей, людей с недостаточным питанием, людей с иммуносупрессией и лиц, длительно принимающих стероиды. У большинства людей туберкулёз развивается после длительного латентного периода (обычно через несколько лет после первичной инфекции). Это явление известно как вторичный туберкулёз. Вторичный туберкулёз обычно возникает из-за реактивации латентной туберкулёзной инфекции. Очаги вторичного туберкулёза находятся в верхушках легких. У меньшей доли людей, у которых развивается вторичный туберкулёз, это происходит после повторного заражения (реинфекция). Поражения вторичного туберкулёза сходны как в отношении реактивации, так и повторного заражения с точки зрения локализации (в верхушках легких), а наличие кавитации позволяет отличить его от первичного прогрессирующего туберкулёза, который, как правило, локализуется в средних зонах легких и не имеет выраженного повреждения тканей или кавитации. Гиперчувствительность IV типа и Казеозирующая гранулёма Туберкулёз является классическим примером клеточно-опосредованной реакции гиперчувствительности замедленного типа IV. Реакция гиперчувствительности замедленного действия: стимулируя иммунные клетки (хелперные Т-лимфоциты, CD4+ клетки), Mycobacterium tuberculosis индуцирует привлечение и активацию тканевых макрофагов. Этот процесс усиливается + поддерживается ::::: за счет выработки цитокинов, особенно гамма-интерферона. *Во время этого процесса происходят два основных изменения с участием макрофагов, а именно образование многоядерных гигантских клеток + образование эпителиоидных клеток. Гигантские клетки представляют собой скопления макрофагов, которые слиты вместе и функционируют для оптимизации фагоцитоза. Агрегация гигантских клеток, окружающих частицу микобактерии, и окружающих лимфоцитов и других клеток, известна как гранулёма. Эпителиоидные клетки — это макрофаги, которые претерпели изменение формы и развили способность к синтезу цитокинов. Эпителиоидные клетки представляют собой модифицированные макрофаги и имеют уплощённую (веретенообразную форму) в отличие от шаровидной формы, характерной для нормальных макрофагов. Эпителиоидные клетки часто сливаются вместе, образуя гигантские клетки - в туберкулоидной гранулёме. *В дополнение к гамма-интерферону (IFN-гамма), следующие цитокины играют важную роль в формировании туберкулёзной гранулёмы: интерлейкин-4 (IL-4), Интерлейкин-6 (IL-6) и фактор некроза опухоли альфа (TNF-альфа). Внешний вид гранулёмы при туберкулёзе был описан как творожистая или сыроподобная при поверхностном осмотре. В основном это объясняется высоким содержанием миколевой кислоты в клеточной стенке микобактерий. Из-за этого уникального свойства для описания гранулёматозного некроза, вызванного микобактериями туберкулёза, был использован термин казеозный или казеолизирующий некроз. *Гистологически казеозный некроз будет проявляться в виде центральной области однородной эозинофилии при обычном окрашивании гематоксилином и эозином. Гистопатология Гранулёма является диагностическим гистопатологическим признаком туберкулёза. Определяющими признаками гранулёмы туберкулёза являются: Казеация или казеозный некроз проявляется как область центральной эозинофилии. Многоядерные гигантские клетки История и физические проявление Хронический кашель, кровохарканье, потеря веса, субфебрильная температура и ночная потливость являются одними из наиболее распространенных физических проявлений туберкулёза легких. Вторичный туберкулёз отличается по клинической картине от первичного прогрессирующего заболевания. При вторичном заболевании тканевая реакция и гиперчувствительность более выражены, + у пациентов обычно образуются полости в верхней части легких. Лёгочная или системная диссеминация бугорков может наблюдаться при активном заболевании, и это может проявляться как милиарный туберкулёз, характеризующийся очагами в форме проса на рентгенограмме грудной клетки. Диссеминированный туберкулёз также может поражать позвоночник, центральную нервную систему или кишечник. Оценка Скрининговые тесты Кожная проба натуберкулин: проба Манту (кожная проба с PPD) Реакция Манту после введения дозы PPD (очищенного производного белка) является традиционным скрининговым тестом на заражение туберкулёзом. Результат интерпретируется с учётом общего риска заражения пациента. Пациенты подразделяются на 3 группы в зависимости от риска заражения с тремя соответствующими пороговыми значениями. Ниже рассматриваются 3 основные используемые группы. Низкий риск Считается, что у лиц с минимальной вероятностью заражения положительная проба Манту только в том случае, если после внутрикожной инъекции PPD наблюдается очень значительное уплотнение. Пороговое значение для этой группы людей (с минимальным риском заражения) принимается равным 15 мм. Промежуточный риск Пациенты со средней вероятностью считаются положительными, если уплотнение превышает 10 мм. Высокий риск Лица с высоким риском заражения считаются положительными, если уплотнение превышает 5 мм. Примеры пациентов, относящихся к различным категориям риска Низкий риск / Low Probability: пациенты без известного риска заражения туберкулёзом. Пример: Отсутствие истории поездок, военной службы, ВИЧотрицательный, отсутствие контакта с пациентом с хроническим кашлем, отсутствие профессионального контакта, отсутствие приема стероидов в анамнезе. Не является жителем региона, эндемичного по туберкулёзу. Средний риск / Вероятность: жители стран, эндемичных по туберкулёзу (Латинская Америка, Африка к югу от Сахары, Азия), работники или обитатели приютов, медицинский персонал или персонал микробиологического отделения. Высокий риск / Вероятность: ВИЧ-положительный пациент, пациент с признаками предшествующего туберкулёза (например, заживший шрам на рентгенограмме), контакт с пациентами с хроническим кашлем. Обратите внимание, что проба Манту указывает на открытый / или латентный туберкулёз. Однако этому тесту не хватает специфичности, и пациентам потребуются последующие визиты для интерпретации результатов, а также рентген грудной клетки для подтверждения. Несмотря на относительную чувствительность, реакция Манту не очень специфична и может давать ложноположительные реакции у лиц, подвергшихся воздействию вакцины БЦЖ. Анализы высвобождения интерферона (IGRA, квантифероновые анализы) Это скрининговый тест на туберкулёз, который более специфичен и не менее чувствителен, чем проба Манту. Этот тест определяет уровень воспалительного цитокина, особенно гамма-интерферона. К преимуществам антигенспецифической стимуляции высвобождения IFN-γ, особенно у пациентов с предварительной вакцинацией вакциной БЦЖ, относятся необходимость проведения однократного забора крови, что устраняет необходимость повторных визитов для интерпретации результатов. Кроме того, дополнительные исследования, такие как скрининг на ВИЧ, могут быть проведены (после согласия пациента) при том же заборе крови! К недостаткам Квантиферона относятся стоимость и технические знания, необходимые для проведения теста. Скрининг у пациентов с ослабленным иммунитетом *У пациентов с ослабленным иммунитетом -может наблюдаться более низкий уровень реакции на PPD или ложноотрицательный результат Манту из-за кожной анергии. При рассмотрении отрицательных скрининговых тестов на туберкулёз у ВИЧ-позитивных лиц следует учитывать высокий уровень подозрительности. Важность скрининга Положительный скрининг-тест указывает на подверженность туберкулёзу и высокую вероятность развития активного туберкулёза в будущем. Заболеваемость туберкулёзом у пациентов с положительной пробой Манту в среднем составляет от 2% до 10% без лечения. Пациенты с положительным тестом должны пройти рентген грудной клетки в качестве минимального диагностического теста. В некоторых случаях таким пациентам следует сдать дополнительные анализы. Пациенты, соответствующие критериям латентного туберкулёза, должны получать профилактику изониазидом. для ресурса-Пу скрининг анкетР параметры Было проверено несколько скрининговых анкет, позволяющих медицинским работникам, работающим в отдаленных районах с ограниченными ресурсами, проводить скрининг на туберкулёз. В этих вопросниках используется алгоритм, который объединяет несколько клинических признаков и симптомов туберкулёза. Вот некоторые из наиболее часто используемых симптомов: Хронический кашель Потеря веса Лихорадка и ночная потливость История контакта ВИЧ-статус Кровь в мокроте Несколько исследований подтвердили полезность использования нескольких критериев, а не сосредоточения внимания только на хроническом кашле или потере веса. Подтверждающие и диагностические тесты 1. Рентген грудной клетки показан для исключения активного заболевания во всех положительных случаях скринингового теста. 2. Быстрое окрашивание кислотой -Ziehl-Neelsen 3. Культура 4. Ядерная амплификация и тесты на основе генов: они представляют собой новое поколение инструментов диагностики туберкулёза. Эти тесты позволяют идентифицировать бактерии или бактериальные частицы с использованием молекулярных методов на основе ДНК. Новые молекулярные методы работают быстрее и позволяют проводить быструю диагностику с высокой точностью. Подтверждение туберкулёза может быть произведено за часы, а не за дни или недели, которые требуются для ожидания стандартного посева. Это очень важно, особенно среди пациентов с ослабленным иммунитетом, где высок процент ложноотрицательных результатов. Некоторые молекулярные тесты также позволяют идентифицировать туберкулёз с множественной лекарственной устойчивостью. Лечение / Тактика ведения Латентный туберкулёз Рекомендации по лечению LTBI 2020 включают рекомендованные NTCA и CDC схемы лечения, которые включают три предпочтительных режима на основе рифамицина и два альтернативных режима монотерапии ежедневным приемом изониазида. Они рекомендуются только лицам, инфицированным микобактериями туберкулёза, которые предположительно чувствительны к изониазиду или рифампицину. Предпочтительным режимом, который настоятельно рекомендуется детям старше 2 лет и взрослым, является трёхмесячный прием изониазида один раз в неделю в сочетании с рифапентином. Другой вариант — 4 месяца ежедневного приема рифампицина ВИЧ-отрицательным взрослым и детям всех возрастов. Трёхмесячный ежедневный прием изониазида + рифампицина является предпочтительным методом лечения, который условно рекомендуется взрослым и детям всех возрастов, а также пациентам с ВИЧ. Режимы ежедневного приема изониазида в течение 6 или 9 месяцев являются альтернативными рекомендуемыми режимами. Лечение активной инфекции Лечение подтвержденного туберкулёза требует применения комбинации препаратов. Комбинированная терапия показана всегда, и при туберкулёзе никогда не следует применять монотерапию. Наиболее распространенная схема лечения туберкулёза включает следующие противотуберкулёзные препараты: Препараты первой линии, группа 1 Изониазид — взрослым (максимум): 5 мг/ кг (300 мг) в день; 15 мг / кг (900 мг) один, два или три раза в неделю. Детям (максимум): 10-15 мг/кг (300 мг) ежедневно; 20-30 мг/кг (900 мг) два раза в неделю (3).Препараты. Таблетки (50 мг, 100 мг, 300 мг); сироп (50 мг/5 мл); водный раствор (100 мг/мл) для в/в или внутримышечных инъекций. Рифампицин — взрослым (максимум): 10 мг / кг (600 мг) один раз в день, два раза в неделю или три раза в неделю. Детям (максимум): 10-20 мг /кг (600 мг) один раз в день или два раза в неделю. Препараты. Капсулы (150 мг, 300 мг) Рифабутин - взрослым (максимум): 5 мг/ кг (300 мг) ежедневно, два или три раза в неделю. При одновременном применении рифабутина с эфавирензом дозу рифабутина следует увеличить до 450-600 мг ежедневно или периодически. Дети (максимальная дозировка): Подходящая дозировка для детей неизвестна. Препараты: Капсулы (150 мг) для приема внутрь. Рифапентин - взрослым (максимум): 10 мг /кг (600 мг) один раз в неделю (фаза продолжения лечения) Детям: Препарат не разрешен для применения у детей.Препарат. Таблетка (150 мг, покрытая пленочной оболочкой). Пиразинамид - взрослым: 20-25 мг / кг в день. Детям (максимум): 15-30 мг /кг (2,0 г) ежедневно; 50 мг / кг два раза в неделю (2,0 г).Препараты. Таблетки (500 мг). Этамбутол - взрослым: 15-20 мг / кг в день; детям (максимум): 15-20 мг / кг в день (2,5 г); 50 мг / кг два раза в неделю (2,5 г). Препарат можно безопасно применять у детей старшего возраста, но его следует применять с осторожностью у детей, у которых невозможно контролировать остроту зрения (как правило, младше 5 лет) (66). У детей младшего возраста EMB можно применять, если есть опасения по поводу устойчивости к INH или RIF. Препараты. Таблетки (100 мг, 400 мг) для приема внутрь. Изониазид и рифампицин принимают по схеме из 4 препаратов (обычно включающей изониазид, рифампицин, этамбутол и пиразинамид) в течение 2 или шести месяцев. Витамин В6 всегда назначается вместе с изониазидом для предотвращения повреждения нервной системы (невропатий). Несколько других противомикробных препаратов эффективны против туберкулёза, включая следующие категории: Противотуберкулёзные препараты второго ряда, группа 2 Аминогликозиды для инъекций и полипептиды для инъекций Аминогликозиды для инъекций Амикацин Канамицин Стрептомицин Полипептиды для инъекций Капреомицин Виомицин Противотуберкулёзные препаратывторойлинии, группа 3, пероральные и инъекционные фторхинолоны Фторхинолоны Левофлоксацин Моксифлоксацин Офлоксацин Гатифлоксацин Противотуберкулёзные препараты второго ряда, группа 4 парааминосалициловая кислота Циклосерин Теризидон Этионамид Протионамид Тиоацетазон Линезолид Противотуберкулёзные препаратылинейки, группаТретья- 5 Это препараты с переменной, но недоказанной эффективностью против туберкулёза. Они используются при туберкулёзе с тотальной лекарственной устойчивостью в качестве лекарств последней инстанции. Клофазимин Линезолид Амоксициллин / клавулановая кислота Имипенем / циластатин Кларитромицин МЛУ-ТБ, ШЛУ-ТБ Туберкулёз с множественной лекарственной устойчивостью становится все более распространенным заболеванием. Для лечения этого заболевания используется комбинация препаратов первой и второй линий в высоких дозах. Бедаквилин 28 декабря 2012 года Агентство по контролю за продуктами питания и лекарствами США (FDA) одобрило бедаквилин в качестве препарата для лечения МЛУ-ТБ. Это первое одобрение FDA на противотуберкулёзный препарат за 40 лет. Несмотря на то, что противотуберкулёз с лекарственной устойчивостью является многообещающим, стоимость остается серьезным препятствием для доставки этого препарата людям, наиболее пострадавшим от МЛУ-ТБ. Клинический и лабораторный мониторинг Всем пациентам, принимающим изониазид, необходимы тесты функции печени . Другой мониторинг при туберкулёзе включает мониторинг ретинопатий у пациентов, принимающих этамбутол. Лечение пациентов с ВИЧ У пациентов с активным туберкулёзом и ВИЧ с тяжелой иммуносупрессией (CD4+ 60 / мкл) рекомендуется немедленно начать противотуберкулёзную терапию + с последующим началом антиретровирусной терапии через 2-4 недели. Отсрочка лечения антиретровирусными препаратами предотвращает развитие воспалительного синдрома восстановления иммунитета (IRIS). Это синдром, характеризующийся парадоксальным ухудшением симптомов основного заболевания при начале лечения антиретровирусными препаратами. Представленную инфекцию следует лечить немедленно, а ретровирусное заражение должно начаться не ранее, чем через 2 недели. Чем раньше начаты антиретровирусные препараты, тем выше вероятность ИРИС. Ненужная задержка антиретровирусной терапии приводит к повышенному риску смерти от СПИДа. Дифференциальная диагностика Туберкулёз - отличная имитация, и его следует учитывать при дифференциальной диагностике нескольких системных заболеваний. Ниже приведен неполный список состояний, которые необходимо учитывать при оценке возможности развития туберкулёза легких. Пневмония Злокачественные новообразования Нетуберкулёзные микобактерии Грибковая инфекция Гистоплазмоз Саркоидоз Борьба с токсичностью и побочными эффектами Побочный эффект, связанный с наиболее часто используемыми противотуберкулёзными препаратами [7] 1) Изониазид - Бессимптомное повышение уровня аминотрансфераз (10-20%), клинический гепатит (0,6%), периферическая нейротоксичность, гиперчувствительность. [8] 2) Рифампицин - зуд, тошнота и рвота, симптомы, похожие на грипп, гепатотоксичность, оранжевое изменение цвета жидкости организма. 3) Рифабутин - нейтропения, увеит (0,01%), полиартралгии, гепатотоксичность (1%)) 4) Рифапентин - аналогичен рифампицину 5) Пиразинамид - гепатотоксичность (1%), тошнота и рвота, полиартралгии (40%), острый подагрический артрит, сыпь и фоточувствительный дерматит 6) Этамбутол- Ретробульбарный неврит (18%) Одним из наиболее важных аспектов лечения туберкулёза является тщательное наблюдение и мониторинг этих побочных эффектов. С большинством из этих побочных эффектов можно справиться либо путем тщательного мониторинга, либо путем корректировки дозы. В некоторых случаях прием лекарств необходимо прекратить и следует рассмотреть терапию второй линии, если другие альтернативы недоступны. Прогноз Большинство пациентов с диагнозом туберкулёз имеют хороший исход. Это в основном благодаря эффективному лечению. Без лечения смертность от туберкулёза составляет более 50%. Следующая группа пациентов более подвержена худшим исходам или смерти после заражения туберкулёзом: Крайние возрастные категории, пожилые люди, младенцы и маленькие дети Задержка в получении лечения Рентгенологические признаки обширного распространения. Тяжелое респираторное заболевание, требующее искусственной вентиляции легких Иммуносупрессия Туберкулёз с множественной лекарственной устойчивостью (МЛУ) Осложнения У большинства пациентов относительно мягкое течение. Осложнения чаще наблюдаются у пациентов с факторами риска, упомянутыми выше. Некоторые из осложнений, связанных с туберкулёзом, следующие: Обширное поражение легких Повреждение шейных симпатических ганглиев, приводящее к синдрому Хорнера. Острый респираторный дистресс-синдром Миллиарное распространение (диссеминированный туберкулёз), включая туберкулёзный менингит. Эмпиема Пневмоторакс Системный амилоидоз Жемчужины + другие вопросы Туберкулёз является предотвратимым и поддающимся лечению инфекционным заболеванием. Тем не менее, он по-прежнему является одним из основных факторов заболеваемости и смертности в развивающихся странах, где мы все еще пытаемся обеспечить адекватный доступ к медицинской помощи. Другие проблемы включают недостаточную осведомленность, несвоевременную диагностику, плохую доступность лекарств и вакцинации, а также соблюдение режима приема лекарств. DOTS (терапия с прямым наблюдением), предложенная ВОЗ, в последние годы оказалась очень эффективной для улучшения приверженности к лечению у больных туберкулёзом. [9][10] Кроме того, кампания по вакцинации в развивающихся странах сыграла большую роль в снижении распространенности этой инфекции. Профилактический эффект вакцинации БЦЖ противоречив, но многие исследования выявили вакцинацию как очень важный инструмент в борьбе с туберкулёзом, и нам нужно продолжать уделять особое внимание вакцинации детей, особенно в развивающихся странах.[11] ВОЗ и другие организации здравоохранения должны продолжать вкладывать средства в разработку стратегий и научных исследований до тех пор, пока мы не искореним это заболевание с карты мира. Необходимо разработать новые противотуберкулёзные препараты, чтобы сократить или иным образом упростить лечение туберкулёза, вызванного чувствительными к лекарствам организмами, улучшить лечение лекарственно-устойчивого туберкулёза и обеспечить более эффективное лечение латентной туберкулёзной инфекции. Повышение эффективности работы медицинских бригад Командный подход с участием медсестер, врачей и технических специалистов приведет к наилучшим результатам лечения пациентов с туберкулёзом. [Уровень 5] Вопросы для ознакомления Получите доступ к бесплатным вопросам с множественным выбором по этой теме. Прокомментируйте эту статью. Рисунок Гранулёма туберкулёза. Стрелки указывают на многоядерные гигантские клетки. Автор: доктор Ротими Адигун (с разрешения Кингстонской больницы общего профиля) Список литературы 1. Terracciano E, Amadori F, Zaratti L, Franco E. [Туберкулёз: вездесущее заболевание, которое трудно предотвратить]. Публикация Ig Sanita. Январь-февраль 2020;76(1): 5966. [PubMed: 32668448] 2. Мбух Т.П., Ане-Аньянгве И., Аделин В., Тумамо Покам Б.Д., Мерики Х.Д., Мбачам В.Ф. Бактериологически подтвержденный внелегочный туберкулёз и результаты лечения пациентов, проконсультированных и пролеченных в рамках программы в прибрежном регионе Камеруна. BMC Pulm Med. 17 января 2019;19(1):17. [Бесплатная статья о PMC: PMC6337766] [PubMed: 30654769] 3. Матиасен В.Д., Андерсен П.Х., Йохансен И.С., Лиллебек Т., Вейсе С. Клинические особенности туберкулёзного лимфаденита в стране с низким уровнем заболеваемости. Международный инфекционный диспансер. Сентябрь 2020;98: 366-371. [PubMed: 32663602] 4. Пан Цзы, Чжан Дж., Бу Кью, Хэ Хэ, Бай Ль, Ян Дж., Лю Кью, Лью Дж. Разрыв между глобальной заболеваемостью туберкулёзом и первым этапом Стратегии ВОЗ "Покончить с туберкулёзом": анализ, основанный на базе данных "Глобальное бремя болезней за 2017 год". Инфекция устойчива к лекарственным препаратам. 2020;13: 1281-1286. [Бесплатная статья о PMC: PMC7210037] [PubMed: 32440164] 5. Будвиль Д.А., Джоши Р., Райкерс Г.Т. Миграция и туберкулёз в Европе. J Clin Tuberc Другие микобактерии Дис. 2020 февраля;18:100143. [Бесплатная статья о PMC: PMC6957817] [PubMed: 31956700] 6. Цуй И, Шэнь Х, Ван Ф, Вэнь Х, Цзэн Цзы, Ван И, Ю К. Долгосрочное исследование тенденций заболеваемости туберкулёзом в Китае, Индии и Соединенных Штатах за 1992-2017 годы: точка соединения и возрастно-когортный анализ. Международное здравоохранение в области окружающей среды. 2020, 11 мая;17(9) [Бесплатная статья PMC: PMC7246898] [PubMed: 32403353] 7. Кувабара К. [Противотуберкулёзная химиотерапия и лечение побочных реакций]. Нихон Риншо. Август 2011;69(8):1389-93. [PubMed: 21838035] 8. Метуши И., Утрехт Дж., Филлипс Э. Механизм гепатотоксичности, вызванной изониазидом: тогда и сейчас. Br J Clin Pharmacol. Июнь 2016;81(6): 1030-6. [Бесплатная статья о PMC: PMC4876174] [PubMed: 26773235] 9. Чолк К.П., Мур-Райс К., Риццо Р., Чейссон Р.Э. Одиннадцать лет терапии туберкулёза под непосредственным наблюдением по месту жительства. JAMA. 1995, 27 сентября;274(12): 945-51. [PubMed: 7674524] 10. Вайс С.Е., Слокум П.К., Блейз Ф.Х., Кинг Б., Нанн М., Мэтни Г.Б., Гомес Э., Форесман Б.Х. Влияние терапии под непосредственным наблюдением на частоту лекарственной устойчивости и рецидивов при туберкулёзе. N English J Med. 1994, 28 апреля;330(17): 1179-84. [PubMed: 8139628] 11. Скриба Т.Дж., Немес Э. Защита от туберкулёза путем введения БЦЖ через слизистую оболочку. Nat Med. Февраль 2019;25(2): 199-201. [PubMed: 30692698] Раскрытие информации: Ротими Адигун заявляет об отсутствии соответствующих финансовых отношений с неподходящими компаниями. Раскрытие информации: Рахулкумар Сингх заявляет об отсутствии соответствующих финансовых отношений с неподходящими компаниями. Авторское право © 2023, StatPearls Publishing LLC. Эта книга распространяется на условиях Creative Commons Attribution -некоммерческой-NoDerivatives 4.0 International (CC BY-NC-ND 4.0) ( http://creativecommons.org/licenses/by-nc-nd/4.0/ ), которая разрешает другим лицам распространять произведение при условии, что статья не будет изменена или использована в коммерческих целях. Вам не требуется получать разрешение на распространение этой статьи, при условии, что вы ставите в заслугу автора и журнал. Идентификатор книжной полки: NBK441916 PMID: 28722945







![Туберкулез и дети [17 кб]](http://s1.studylib.ru/store/data/004258845_1-46796873c70137a14bb3ea9a9e5bccaa-300x300.png)