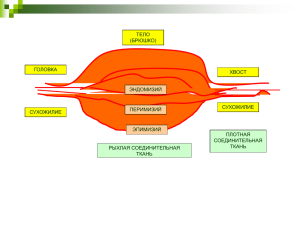
Министерство здравоохранения России Государственное бюджетное образовательное учреждение высшего профессионального образования «ИРКУТСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» (ГБОУ ВПО ИГМУ Минздрава России) Кафедра педиатрии №2 Костно-мышечная система: анатомо-физиологические особенности, методы исследования и семиотика основных поражений Учебно-методическое пособие для студентов Иркутск ИГМУ 2012 1 УДК [616-053.2:612.751.1. 73/74 (075.8)] ББК 57.319я73 В19 Рекомендовано ФМС педиатрического факультета ГБОУ ВПО ИГМУ Минздрава России в качестве учебно-методического пособия для студентов педиатрического факультета (протокол № 3 от 15.11.2012 г) Составитель: Е.И. Васильева – канд. мед. наук, доцент, зав. каф. педиатрии № 2 ГБОУ ВПО ИГМУ Минздрава России. Рецензенты: Н.Н. Мартынович - д-р мед. наук, проф., зав. каф. педиатрии № 1 ГБОУ ВПО ИГМУ Минздрава России. Е.И. Жданова – канд. мед. наук, доцент кафедры детских болезней ГБОУ ВПО ИГМУ Минздрава России. Васильева Е.И. В19 Костно-мышечная система: анатомо-физиологические особенности, методы исследования и семиотика основных поражений: учебно-методическое пособие для студентов /сост.: Е.И. Васильева; ГБОУ ВПО ИГМУ Минздрава России. – Иркутск: ИГМУ, 2013. – 24с. В учебно-методическом пособии представлена информация об анатомофизиологических особенностях, методах исследования и семиотике основных поражений костно-мышечной системы у детей. Предназначено для студентов. УДК [616-053.2:612.751.1. 73/74 (075.8)] ББК 57.319я73 © Е.И.Васильева,2012 © ГБОУ ВПО ИГМУ Минздрава России, 2012 2 Содержание № раздела 1 2 3 4 5 6 7 8 9 10 11 Наименование страница Тема занятия Учебная цель занятия Вопросы для самоподготовки Профессиональные компетенции студентов Ориентировочная основа действий студента Анатомо-физиологические особенности мышечной системы у детей. Методика осмотра Анатомо-физиологические особенности костной системы у детей. Методика осмотра Особенности патологии костной системы у детей Тестовый контроль Ситуационные задачи Список литературы 3 3 3 4 5 5 9 14 21 22 23 Учебная цель занятия: Приобретение студентом знаний и умений по возрастным особенностям костно-мышечной системы у детей, семиотика. Вопросы для самоподготовки: 1. Анатомо-физиологические особенности мышечной системы ребенка. 2. Морфологические особенности строения мышц и их развитие у детей различного возраста. 3. Значение физического воспитания и допустимые физические нагрузки детей различного возраста. 4. Анатомо-физиологические особенности костной системы у детей. 5. Особенности надкостницы и значение в физиологии детей. 6. Время появления основных ядер окостенения. 7. Порядок и сроки прорезывания молочных и постоянных зубов. 8. Сроки закрытия родничков и черепных швов. 9. Значение рационального питания и воспитания в развитии костной ткани ребенка. 10. Суточная потребность детей различного возраста в кальции, фосфоре, витамине Д. Профессиональные компетенции Студент должен знать: 1. Анатомо-физиологические особенности костной системы у детей. 2. Краткие сведения об эмбриогенезе костной ткани. 3. Рост и формирование скелета в постнатальном периоде. 4. Механизм регуляции фосфорно-кальциевого обмена и отложения 3 минеральных солей в костях; нормальные показатели содержания фосфора и кальция в крови; суточную потребность в кальции и витамине Д. 5. Методы инструментальных и лабораторных исследований костной системы у детей. 6. Основные симптомы поражения костной системы. 7. Особенности строения позвоночника у ребенка. 8. Особенности строения грудной клетки ребенка. 10. Строение тазовых костей и развитие таза после рождения. 11. Сроки и последовательность прорезывания молочных зубов у ребенка. 12. Сроки и последовательность прорезывания постоянных зубов у детей. 13. Процессы, регулирующие костеобразование. 14. Методика исследования костной системы у детей. 15. Пропорции тела детей различного возраста. 16. Сроки наиболее интенсивного роста различных костей ребенка на первом году жизни. 17. Нормальные показатели уровня кальция и фосфора в сыворотке крови, суточная потребность в витамине Д, кальции у ребенка. 18. Гистологические и биохимические особенности строения мышц у детей. 19. Степень выраженности и характер распределения мышечной массы у детей различного возраста. 20. Допустимые физические нагрузки детей различного возраста. 21. Методика исследования мышечной системы. 22. Характер изменения мышечного тонуса у детей с возрастом. 23. Семиотику поражения системы. Уметь: 1. Оценить показатели содержания в крови кальция и фосфора. 2. Владеть методами исследования костной и мышечной систем: осмотр, пальпация, перкуссия. 3. Исследовать тонус мышц и мышечную силу у детей различного возраста. 4. Оценить степень поражения костно-мышечной системы при острых и хронических заболеваниях и на основании этих данных дать заключение о тяжести состояния ребенка Владеть: 1. Методикой сбора анамнеза 2. Методика общего осмотра и осмотра отдельных частей тела 3. Методикой проведения антропометрических исследований 4. Методикой измерения температуры тела 4 Вопросы для самоподготовки: 1. Анатомо-физиологические особенности мышечной системы ребенка. 2. Морфологические особенности строения мышц и их развитие у детей различного возраста. 3. Значение физического воспитания и допустимые физические нагрузки детей различного возраста. 4. Анатомо-физиологические особенности костной системы у детей. 5. Особенности надкостницы и значение в физиологии детей. 6. Время появления основных ядер окостенения. 7. Порядок и сроки прорезывания молочных и постоянных зубов. 8. Сроки закрытия родничков и черепных швов. 9. Значение рационального питания и воспитания в развитии костной ткани ребенка. 10. Суточная потребность детей различного возраста в кальции, фосфоре, витамине Д. Содержание самостоятельной работы: Проведение физикального обследования органов дыхания у курируемого ребенка (осмотр, пальпация, голосовое дрожание, непосредственная и опосредованная перкуссия, границы легких, аускультация, определение частоты дыхания), интерпретация физикальных данных, чтение рентгенограммы, решение ситуационных задач. Примерная схема ООД самостоятельной курации 1. Провести расспрос, выяснив, как развивается ребенок? Каковы были размеры родничка, когда и как изменилась осанка (в зависимости от возраста). Когда и в какой последовательности прорезываются зубы. При опросе используйте схему педиатрического анамнеза. 2. Оценить общее состояние ребенка. 3. Провести осмотр и пальпацию мышц: Степень развития мышц, их тонус, силу. Объем и характер движений. 4. С 3-х сторон провести исследование костно-суставной системы. Повести пробу на торсию. 5. Определить наличие/отсутствие плоскостопия. 6.У детей раннего возраста оценить состояние родничков, швов, плотность костей черепа. 7. Обратить внимание на величину эпигастрального угла. 8. Определить количество зубов, уточнить сроки их прорезывания. 9. Оценить рентгенограммы костной системы: определить костный возраст. 10. Сделать заключение по оценке состояния костно-мышечной системы ребенка. 11. Оформить дневник курации. 5 Мышечная система Масса мышц по отношению к массе тела у детей меньше, чем у взрослых: у новорожденного – 23%, в 8 лет – 28%, 15 лет – 33%, взрослого – 44%. Большая интенсивность нарастания: общее нарастание мышечной ткани в постнатальном развитии 37-кратное. Ни одна другая ткань не дает подобного прироста. Особенности распределения: 1. у новорожденного: основная масса приходится на мышцы туловища, в старшем возрасте – на мышцы конечностей; 2. преобладание тонуса мышц сгибателей (специфическая поза плода). Особенности гистологической структуры мышц: тоньше миофибриллы, меньше развит соединительнотканный компонент. С возрастом происходит утолщение миофибрилл (у новорожденного толщина волокна 7 мкм, к 16 годам более 28 мкм), уменьшение количества ядер на единицу площади ткани (у новорожденного- 45, к 16 годам – 5). Соединительнотканный каркас (эндомизий и перимизий) окончательно дифференцируются к 8-10 годам. Рецепторный аппарат сформирован к моменту рождения, в дальнейшем лишь перераспределение: концентрация проприорецепторов в участках мышц с наибольшим растяжением. Особенности двигательных нервных окончаний: к моменту рождения построены по эмбриональному типу, с возрастом увеличивается количество терминальных ветвлений и площадь нервных окончаний, т.е. обеспечивается возможность быстрых движений. Функциональные особенности: 1. Возбудимость: низкая- во в/утр периоде (3-4 сокращения в сек), с возрастом увеличение до 80 в сек. Созревание мионеврального синапса приводит к ускорению (в 4 раза) перехода возбуждения с нерва на мышцу. У новорожденных мышцы не расслабляются даже во время сна (участие в сократительном термогенезе = теплопродукции + стимуляция развития самой мышечной ткани). Хронаксиметрия - определение минимального промежутка времени от нанесения эдектрораздражения до сокращения мышц. 2. Мышечная сила и выносливость увеличиваются с возрастом. Половые различия: показатели динамометрии выше у мальчиков; в 10-12 лет – у девочек. Способность к быстрым движениям достигает максимума к 14 годам; наивысший прирост выносливости, лучшие показатели восстановления мышечной работоспособности (после минутного отдыха) – 7-9-10 лет. Биохимический состав мышц: меньшее содержание миофибрилярных белков (у новорожденных < в 2 раза+фетальная форма миозина со сниженной АТФ-азной и высокой холинэстеразной активностью); большое количество в мышцах воды, гликогена, молочной кислоты. Неравномерность развития мышц. Вначале развиваются крупные мышцы плеча, предплечья, позднее - мышцы кисти рук. До б лет тонкая работа 6 пальцами не удается (лепка, письмо). После 15 лет совершенствуются координация и точность движений. Моторика развивается скачкообразно (особенности нейроэндокринной регуляции); к 10-12 годам совершенствуется. В период полового созревания гармоничность движений нарушается: интенсивно увеличивается масса мышц, а регуляция отстает, как следствие этого - угловатые, резкие движения. Физическая нагрузка (бег, подвижные игры) при хорошем питании – универсальный стимулятор развития и здоровья детей. Отрабатываются наиболее экономичные и выгодные для ребенка пути энергетического и нутриентного обеспечения. Усиление кровотока в сосудах, повышенное давление на их стенку стимулирует резерв сосудистого русла (формирование рассыпного типа сосудистой внутриорганной сети). Нормативы двигательной активности детей. Единица -1 шаг. Для детей 3-4 лет – норма 9-10, 5 тыс. движений в день; 11-15 лет – 20 тыс. шагов; Дети должны находится в состоянии движения от 4 до 6 часов в день; от 30 мин. до 1, 5 часов в день отводить интенсивным упражнениям (до создания ЧСС 170 уд/мин). Возрастные ограничения для начала занятий и специализации по отдельным видам спорта Вид спорта Начальная подготовка Спортивная гимнастика Девочки мальчики Гимнастика художественная Плавание Теннис Фигурное катание Футбол, хоккей Лыжные гонки Борьба Конный спорт Горнолыжный спорт Тяжелая атлетика Шахматы и шашки 7-8 8-9 7-8 7-8 7-9 7-9 10-11 9-11 10-12 11-12 8-10 13 9-12 7 Специализация 9-10 10-11 9-10 8-10 9-11 9-11 12-13 12-13 12-14 13-14 10-12 14-15 11-14 Методика осмотра. Анамнез. Выяснить наличие жалоб на нарушение движений, задержку развития статических и моторных функций, боли в мышцах, повышенную утомляемость при физической нагрузке. В анамнезе жизни уточнить характер течения беременности и родов, перенесенные заболевания, условия воспитания. Осмотр. Обратить внимание на степень развития Мышц: симметричность одноименных групп, наличие атрофии или гипертрофии отдельных мышц. Для этого последовательно сравниваются симметричные группы мышц лица, туловища, конечностей. Обратить внимание на осанку, форму живота и положение лопаток. Развитие мускулатуры характеризуется количеством мышечной, ткани и ее упругостью. Развитие считается слабым, когда рельеф мышц не выражен, упругость их понижена, наблюдаются отстающие (крыловидные) лопатки, живот отвислый. При хорошем развитии мускулатуры мышцы имеют хорошо выраженный рельеф, достаточно упруги и большие по объему; углы лопаток подтянуты к грудной клетке и не выступают, живот подтянут. При среднем развитии мускулатуры несколько обозначен рельеф мышц, мышцы имеют среднюю упругость, могут выступать углы У лопаток. Суммируя все показатели развития мускулатуры с данными динамометрии, выводят общую оценку развития мускулатуры в баллах. У здорового доношенного новорожденного руки согнуты в локтях, кулачки сжаты, колени и бедра притянуты к животу. Тонус мышц у новорожденных можно проверить следующим образом: ребенку, лежащему на спине, разгибают ноги и в выпрямленном состоянии на о с прижимают к столу. При хорошем тонусе после отнятия рук врача ноги сразу же возвращаются в исходное положение, при сниженном - полного возврата не происходит. Мышечный тонус верхних конечностей у грудного ребенка можно проверить пробой на тракцию: лежащего на спине ребенка берут за запястья и осторожно тянут на себя, стараясь привести его в сидячее положение. При хорошем тонусе сначала ребенок разгибает руки (первая фаза), а затем всем телом подтягивается (вторая фаза), как бы помогая врачу. При повышенном тонусе отсутствует первая фаза - разгибание, при пониженном тонусе - подтягивание, В 3-4 мес. может быть использован следующий прием: охватить ноги ребенка руками, подержать его несколько секунд с опущенной вниз головой (поднимать медленно, не рывком, поддерживая рукой под спину). Ребенок с хорошим тонусом мускулатуры повиснет, сгибая ноги в коленных и тазобедренных суставах, слегка прогибая позвоночник и отклоняя голову назад. При повышенном тонусе ребенок дает резкий опистотонус: позвоночник выгнут дугой, голова резко запрокинута назад. При гипотонии ребенок висит, не сгибая ног, в тяжелых случаях и рук, не прогибая, позвоночника, не отклоняя голову назад. 8 Косвенным показателем состояния мышечного тонуса у старших детей является проведение координационных проб (Ромберга, пальценосовая, коленно-пяточная), при снижении мышечного тонуса положительны симптомы "складного ножа" и дряблых плеч. При осмотре также обращается внимание на объем и характер активных движений, в соответствии с возрастом ребенка, при наблюдении за ним во время бодрствования, сна, игры в манеже (движения новорожденного не координированы, атетозоподобны). После 4-5 месяцев движения приобретают целеустремленный характер. Пальпация. Методом пальпации уточняются и дополняются данные осмотра. Следует помнить, что пальпаторно, в связи с хорошо развитым подкожно-жировым слоем, у детей раннего возраста степень развития мышц определить трудно. Для оценки симметричных групп мышц можно провести измерение толщины конечностей. О тонусе мышц можно судить по консистенции мышечной ткани, определяемой пальпаторно. Мышечный тонус считается физиологическим, если мышцы при пальпации достаточно упругие: сниженным - мышцы кажутся мягкими, дряблыми; повышенным - мышцы тверды на ощупь. Под тонусом мышц понимают минимальное напряжение, которое имеет мышца, находящаяся в покое. Поэтому мышечный тонус определяется после того, как исследуемый максимально расслабляется, снимает всякое активное напряжение мышц. Чаще всего тонус мышц оценивается степенью сопротивления, получаемого при пассивных движениях, например, при сгибании и разгибании верхних и нижних конечностей. При снижении мышечного тонуса сопротивление ребенка при пассивных движениях недостаточное, объем движений в суставах может быть увеличен. При повышенном тонусе движения ограничены или невозможны. У детей раннего возраста о силе мышц судят по сопротивлению или степени усилия, которое оказывает ребенок при активных движениях, например, при отнятии игрушки. Силу мышц у детей дошкольного и школьного возраста можно определить при помощи следующих приемов: по силе рукопожатия, по возможности поднимать груз посильной тяжести, по способности к сопротивлению, которое больной оказывает врачу при сгибании и разгибании конечностей. У детей школьного возраста сила мышц кисти оценивается при помощи ручного динамометра. Оценка мышечной силы производится по пятибальной системе. Полное отсутствие активных движений условно определяется как 0, Наличие минимальных движений, но невозможность преодолеть силу тяжести конечности - как I балл; способность преодолевать не только тяжесть конечностей, но и легкое сопротивление исследующего - 2; способность при выполнении определенного движения преодолеть достаточное сопротивление исследующего - 3; незначительное снижение мышечной силы - 4 балла. При сохранности двигательной функции мышечная сила оценивается в 5 баллов. 9 Костная система. Функции костной ткани: 1. опора тела и защита внутренних органов; 2. резервуар органических веществ (кальция, фосфора, магния); 3. защита от ацидоза (после исчерпания почечных и легочных механизмов); 4. депо для чужеродных ионов; Основные клеточные элементы костной ткани: Остеобласт, остеоцит, остеокласт. - Остеобласт – короткоживущий, располагается на поверхности растущей кости, содержит много щелочной фосфатазы; секретирует коллаген, ГАГ, гликопротеид. Функция – образование костного матрикса - Остеоцит – форма «останков» от остеобласта, кратковременно регулирует обмен кальция. - Остеокласт – короткоживущий, располагается на поверхности кости; обеспечивает долгосрочный гомеостаз кальция за счет рассасывания/перестройки кости, экзоцитоз ионов Н + (растворяют минералы кости). Скелет формируется из скопления мезенхимальных клеток на 5-8 неделе гестации, которые превращаются в мембрану. 2 пути остеогенеза: дермальный (соединительнотканный): кости свода черепа, лицевые кости, нижняя челюсть, диафиз ключицы; хондральный (хрящевой): остальные части скелета. АФО 1. Интенсивный рост. К моменту рождения диафизы трубчатых костей представлены костной тканью, а большинство эпифизов, губчатые кости кисти и стопы состоят из хряща. К рождению лишь намечаются точки окостенения. Последовательность появления точек окостенения определенная. Совокупность имеющихся у ребенка точек окостенения характеризует уровень его биологического развития, называется костным возрастом. Рост трубчатых костей в длину до появления в эпифизах точек окостенения происходит за счет ростковой хрящевой ткани. После появления точек окостенения, удлинение происходит за счет развития хрящевой ткани в метаэпифизарной зоне (между частично окостеневшим эпифизом и метафизом). Увеличение в поперечнике диафизов происходит за счет костеобразования со стороны надкостницы + резорбция со стороны костномозгового пространства→ увеличение в поперечнике + увеличение объема костномозгового пространства. 2. Гистологическое перемоделирование кости: от грубоволокнистой до пластинчатой с вторичными гаверсовыми структурами. 10 3 стадии костеобразовании и перемоделирования кости: построение белкового матрикса, на 90% представлен коллагеном. Обеспечение белком, W, витаминами А, К, С, группы В. Процесс регулируют СТГ, тироксин, инсулиноподобные факторы роста, инсулин, позднее – андрогены + механическая нагрузка. формирование центров кристаллизации гидроксиапатита (основной минеральный компонент кости) с последующей минерализацией остеоида. Необходимо обеспечение W, щелочная фосфатаза, В1 + Ca, P, F, Mg, Mn, Zn, Cu, витамином Д. Гормоны-модуляторы: паратгормон (приток Ca), тиреокальцитонин (переход Ca в матрикс),КОС, механическая нагрузка. постоянные перемоделирование + резорбция кости. Обеспечение: основные нутриенты, витамины, Д. Регуляция: паратгормон, тиреокальцитонин, КОС, механическая нагрузка. 3. Обильное кровоснабжение костей, особенно в зонах оссификации. К 2-м годам развивается единая система внутрикостного кровообращения, связанная с пронизывающими ростковый хрящ сосудами. Это является основой гематогенного остеомиелита. 4. Большая толщина и функциональная активность надкостницы. АФО костной ткани: - незавершенность окостенения; - хрящевые эпифизы; - богатая васкуляризация в зоне роста; - хорошо выраженная надкостница; - большая мягкость, податливость, эластичность; - высокая регенерация; - меньшая ломкость. Зубы. Формирование начинается на 2-м месяце гестации. Молочные зубы прорезываются после рождения в определенной последовательности. Нижние зубы обычно прорезываются раньше, чем верхние. Исключение - боковые резцы. Нижние центральные резцы – 5-7 мес, Верхние центральные -8-9 мес, Верхние латеральные- к 10 мес, Нижние боковые – 12 мес. К году – 8 зубов. Количество долженствующих молочных зубов = n - 4, где n – возраст ребенка в месяцах. Период сохранения молочных зубов и появления постоянных – период сменного прикуса. После выпадения молочного зуба до прорезывания постоянного проходит 3-4 мес. Первые постоянные зубы прорезываются после 5 лет. Последовательность их прорезывания почти такая же как молочных. Количество постоянных зубов = 4n – 20, где n – число лет. 11 Третьи моляры (зубы мудрости) прорезываются в возрасте 17- 25 лет. Череп. Стреловидный, венечный, затылочный швы закрываются с 3-4 мес. Задний (малый) родничок открыт у 25% новорожденных, закрывается на 4-8 нед. Передний (большой) родничок расположен в месте соединения венечного и продольного швов, закрывается к 9-12 мес. Размеры его определяем по расстоянию между средними точками противостоящих краев, они составляют от 3 x 3 см до 1,5 x 2 см.. Позвоночник. Искривление позвоночника вперед – лордоз, назад – кифоз. У здорового новорожденного изгибы отсутствуют. Первый изгиб – шейный лордоз появляется в возрасте 2 мес; второй – грудной кифоз – 6-7 мес, третий – поясничный лордоз – к 1 году. Изгиб в сторону называется сколиоз. Истинный сколиоз только тот, который сопровождается торсией. Торсия – поворот позвоночника относительно своей собственной вертикальной оси, при котором остистые отростки позвоночника уклоняются в ту или иную сторону от срединной плоскости, образуя выпуклость, видимую при наклоне туловища. Грудная клетка новорожденного короткая, широкая (положение максимального вдоха), к 12 г – положение максимального выдоха. Патология: «куриная грудь» - выпячивание грудины вперед в виде киля, «грудь сапожника» - западение, выпячивание грудной клетки в области сердца – «сердечный горб». «Реберные четки» - гиперплазия остеоида, симптом рахита; утолщения, которые пальпируются на месте перехода костной ткани в хрящевую на уровне 8-10 ребер. Методика исследования Анамнез. При поражении костной системы выявить наличие основных жалоб: боли в костях и суставах (интенсивность, продолжительность, локализация, характер, связь с метеорологическими условиями, движениями, временем суток), изменение конфигурации (припухлость), изменение окраски кожи, ыестное повышение температуры, изменение походки, ограничение движений (утренняя скованность, затруднение движений из-за болей) или патологическая подвижность. В анамнезе жизни уточнить темпы роста до заболевания, в каком возрасте закрылся большой родничок, прорезались зубы, если нарушена осанка - ее причины. Физическое воспитание и двигательная активность ребенка, наследственные болезни в семье. Осмотр. При общем осмотре необходимо обратить внимание на соответствие роста возрасту ребенка и пропорции те-*— ла. Осмотр обязательно проводить в различных положениях ребенка (лежа, сидя, стоя, во время ходьбы и выполнения движений). 12 Ори осмотре сбоку и сзади обратить внимание на осанку (правильная, сутуловатая, кифотическая, лордотическая, выпрямленная). Для определения осанки обращают внимание на симметричность и плотность прилегания лопаток, уровень плеч, положение головы, форму спины, глубину шейного и поясничного изгибов позвоночника, симметричность и глубину треугольников талии, форму живота (выпячен, подтянут). После общего осмотра переходят к детальному осмотру костной системы в следующей последовательности: голова (череп), грудная клетка, позвоночник, верхние и нижние конечности. При осмотре головы обращают внимание на ее величину (макро-, микроцефалия), соотношение лицевой и мозговой частей черепа, форму (округлая, квадратная, четырехугольная, башенная, ягодицеобразная, с уплощенным затылком), наличие увеличенных лобных, теменных бугров. При осмотре лицевой части черепа обращают внимание на форму прикуса и состояние зубов (с помощью шпателя): порядок прорезывания, число, форму, наличие дефектов эмали, кариеса. При осмотре грудной клетки характеризуют ее форму. У новорожденного грудная клетка имеет воронкообразную форму, с возрастом она несколько уплощается, к школьному возрасту принимает форму слегка усеченного конуса. Обращают внимание на форму эпигастрального угла, направление нижних ребер, положение плеч и лопаток, переднюю условную линию грудной клетки, плотность и симметричность прилегания рук к туловищу. Необходимо отметить наличие деформаций (гаррисонова борозда, "сердечный горб», воронкообразная и киле видная грудь); у старших детей изменение формы грудной клетки (плоская, цилиндрическая»! коническая). Осмотр позвоночника проводится в сагиттальной и фронтальной плоскостях. У здорового ребенка во фронтальной плоскости позвоночник представляет собой прямую линию, а в сагитальной имеет физиологические изгибы. Следует обратить внимание имеется ли искривление позвоночника: в сторону (сколиоз), вперед (лордоз), назад (кифоз). При осмотре обязательно нужно проверить подвижность позвоночника. При осмотре верхних конечностей обращают внимание на на личие укорочения плечевых костей, утолщения в области эпифи зов лучевой кости (браслетки) диафизов фаланг (нити жемчуга). Нижние конечности необходимо исследовать в положении лежа и стоя. При определении формы ног ребенка следует поставить так, чтобы пятки были вместе. При нормальной форме ноги соприкасаются в области коленных суставов, при 0-образной форме коленные суставы не соприкасаются, при Хобразной - один коленный сустав заходит за другой. У детей грудного возраста в положении на спине исследуется степень разведения ног, согнутых в коленных суставах. При врожденном вывихе бедра отмечается асимметрия кожных складок на бедре, ограничение угла отведения до 60°, симптом соскальзывания, укорочение одной из конечностей, болезненность при отведении ноги. 13 При осмотре необходимо определить форму и величину сустава, нет ли дефигурации, отека, деформации, девиации (отклонение нормальной оси). Также обращают внимание на симметричность поражения, изменение окраски кожи в области сустава, объем движений и болезненность при них. Следует у каждого ребенка определить форму стопы. Для этого ребенок становятся коленями на стул, чтобы свободно свисали стопы. Различают нормальную, уплощенную и плоскую стопу. Для определения формы стопы осматривают ее опорную поверхность и обращают внимание на ширину перешейка, соединяющего область пятки с передней частью стопы; на вертикальные оси ахиллова сухожилия и пятки при нагрузке. При нормальнойстопе перешеек узкий, вертикальные оси расположены по однойлинии, строго перпендикулярно к поверхности опоры). Для выявления плоскостопия, помимо осмотра, можно применять методы получения отпечатков стопы (плантография). Пальпация проводится в той же последовательности, что и осмотр. При пальпации головы, положив большие пальцы обеих рук на лоб, ладони на височные области, средними и указательными naльцами обследуют теменные кости, затылочную область, швы и роднички, т.е. ощупывают всю поверхность черепа. Обращают внимание на размягчение костей (особенно в области затылка - краниотабес), дефекты окостенения, патологическое уплотнение костей черепа). Пальпируя большой родничок, необходимо прежде: всего определить величину родничка (расстояние между двумя противоположными сторонами родничка, а не по его диагонали, ибо в таком случае трудно решить, где кончается шов и начинается родничок), тщательно ощупать края, обратить внимание на их мягкость, податливость, зазубренность, позднее или раннее закрытие родничков, выпячивание или западение, пульсацию при дыхании. Следует ощупать и оценить состояние швов, нет ли податливости или расхождения их. Пальпация грудной клетки проводится вначале всей ладонью, а затем кончиками пальцев по ходу ребер. При этом определяют болезненность, а на границе костной и хрящевой части ребер (кнутри от среднеключичной линии) можно пропальпировать рахитические четки (у детей раннего возраста). При пальпации позвоночника определяют болезненность, а также искривление позвоночника. Для этого ребенка просят скрестить руки на груди и одновременно слегка нагнуться вперед, а врач указательным и средним пальцами пальпирует остистые отростки от ¥1 шейного позвонка до крестца, выявляя отклонения от срединной линии. Пальпация костей конечностей позволяет выявить болезненность, деформацию, а также утолщения эпифизов лучевой и бедренной кости (рахитические браслетки), диафизов фаланг пальцев (нити жемчуга). Суставы необходимо пальпировать осторожно, при максимальном расслаблении мышц. При поверхностной пальпации определяют температуру кожи, болезненность, ревматоидные узелки, отечность мягких тканей, костные деформации; при глубокой - болезненные точки, наличие выпота (толчкообразные удары с 14 одной стороны сустава, ощущаются на противоположной), подвижность кожи над суставами и ее толщину. При обследовании больной сустав сопоставляется со здоровым, а при двустороннем поражении - степень поражения симметричных участков. В конце исследования при наличии патологии измеряют окружность головы (обязательно у детей до 2 лет), грудной клетки, длину конечностей, величину суставов с помощью сантиметровой ленты. Cимптомы заболеваний костной системы Особенности патологии костной системы у детей: - Легко возникают деформации; - локализация остемиелита в эпифизарной зоне; - поднадкостничный характер переломов; - избыточное развитие остеоида Комплекс симптомов, который развивается при вовлечении в болезнь одного или нескольких суставов, называется суставным синдромом. Диагностика суставного синдрома у маленьких детей является иногда довольно трудной задачей. Причины: существование у детей большого количества заболеваний, протекающих с поражением различных костей и суставов; наличие необычной, стертой клинической картины болезни, особенно у детей, принимавших некоторые медикаменты, например, стероидные гормоны, антибиотики; скудность клинических проявлений, длительное скрытое течение болезни, моносимптомность, что создает условия для маскировки суставного синдрома под другие болезни; имеется значительная группа болезней, которые протекают с поражением околосуставных тканей и сопровождаются схожими с суставным синдромом клиническими проявлениями, например, бурсит локтевой сумки, тендовагинит мышц ротаторов плеча, преднадколенниковый бурсит; суставные поражения в некоторых случаях опережают на какой-то промежуток времени типичные внесуставные проявления болезни; характерные лабораторные изменения и рентгенологические признаки могут долгое время отсутствовать; сложность общения врача с пациентом, особенности сбора у маленьких детей жалоб и истории болезни заболевания. Во всех этих случаях диагностика занимает довольно длительный период времени, иногда до нескольких лет. И только изредка диагностика осуществляется по одному или нескольким специфическим признакам – патогномоничным симптомам, например, кожные бляшки при псориатическом артрите, высокий титр антител к ДНК при системной красной волчанке. 15 При этом тщательно собранный анамнез является одним из центральных и определяющих звеньев диагностики суставного синдрома у маленьких детей. Анамнез и объективное исследование содержат в себе 60 - 75 % информации, необходимой для постановки диагноза. Лабораторные методы, рентгенологические и другие инструментальные исследования помогают уточнить характер поражения суставов лишь в некоторых случаях. Особенно важная роль среди анамнестических сведений при постановке диагноза отводится анализу болей. Артралгия – это боль в пораженном суставе. Она возникает в результате раздражения нервных окончаний в различных структурах сустава, исключая суставной хрящ, который не имеет нервных окончаний и сосудов. Полиартралгия – это наличие болей в 5 и более суставах. Первичный опрос пациента При расспросе больного ребенка и его родителей врачу необходимо уточнить важные детали: локализацию боли; иррадиацию, т. е. распространение болевого ощущения за пределы пораженного участка; распространенность; глубину; характер боли: колющая, режущая, ноющая, жгучая, пульсирующая и т. д.; длительность существования болевого синдрома; периодичность боли; ритм ее в течение суток, в т. ч. и наличие периодов, когда боль отсутствует; интенсивность болевого синдрома; постоянная боль или нарастающая; связь болевого синдрома с определенными движениями, например, подъемом или спуском по лестнице; в целом, с чем связывают ребенок или родители появление боли в суставе. Необходимо помнить, что чем младше ребенок, тем большие трудности он испытывает при ответе на указанные вопросы. Источник артралгии Факторами риска развития болезни костно-суставного аппарата чаще всего являются: перенесенное инфекционное заболевание (ОРВИ, краснуха, сальмонеллез и др.); 16 обострение хронических заболеваний (хронический тонзиллит, синуситы и др.); перегрузка или повреждение сустава; прием глюкокортикоидов (на фоне их приема возможен остеонекроз кости). Появление суставного синдрома после перенесенного инфекционного заболевания, аллергической реакции позволяет врачу заподозрить воспалительный характер поражения суставов - артрит. Наличие сведений о постоянной травматизации, чрезмерных и длительных физических нагрузках на опорно-двигательный аппарат при отсутствии токсикоза (например, у детей-спортсменов) говорит о дегенеративно-дистрофическом характере патологического процесса. Болевые ощущения в костях (оссалгии) и суставах могут быть связаны с излишней нагрузкой при занятиях спортом, сменой погодных условий или другой причиной. У медлительных детей в возрасте 1 - 3 лет боли в области локтевого сустава с иррадиацией в плечевой и лучезапястный суставы могут быть обусловлены наличием «растянутого локтя», «локтя няни». Этим термином называется подвывих головки лучевой кости, который вызывается сильным и резким потягиванием ребенка за предплечье на прогулках или в момент внезапного подъема ребенка за одну руку. Существуют также артралгии неорганического происхождения. Например, ребенок, чувствующий дефицит родительской любви, может использовать жалобы на боль в руках и ногах лишь для привлечения внимания взрослых. Зачастую, жалуясь на боли, дети подражают взрослым, например бабушке или дедушке. Ребенок с неустойчивой психикой может говорить о наличии болей в суставе или конечности при истерических конверсионных припадках из-за желания сыграть роль больного. Неадекватные физические нагрузки Возникновение болей в костях и суставах ног у подростков может провоцироваться неадекватными и длительными физическими нагрузками. Ушибы, растяжения, реже вывихи и переломы, особенно у детей школьного возраста, регулярно занимающихся спортом, могут сопровождаться симптомами, похожими на суставный синдром. Например, ходьба по глубокому снегу, продолжительный бег по твердой поверхности после длительного перерыва в тренировках вызывают боли в голеней. Причина таких болей в растяжении и воспалении мышечносухожильных структур. Часто боли сопровождаются отеком мышц и судорогами, такое состояние называется «расколотая голень». Жалобы на «хлопок» в области сустава при травме колена могут быть признаком подвывиха надколенника, травмы мениска, передней крестовидной связки. 17 Перетренированностью при занятиях спортом, например, футболом, легкой атлетикой, обусловлено возникновение пателлофсморального стресс синдрома. Это когда нарушается процесс разгибания неоднократно травмированного коленного сустава. Состояние характеризуется длительными болями. Однако необходимо отличать эту патологию от хондромаляции надколенника. Не суставными болями в локтевом суставе проявляется медиальный эпикондилит локтя. Он часто возникает в результате перенапряжения мышц при подаче мяча при игре, например, в регби, гольф. Носит даже специфическое название – «локоть игрока в гольф». Латеральный эпикондилит локтя носит название «локоть теннисиста» и проявляется болями в области боковых выступов костей, служащих для прикрепления мышц, при проведении провокационной пробы. Пробу проводит врач: пациент сжимает кисть в кулак и удерживает ее в положении разгибания, в то время как врач пытается согнуть его кисть, придерживая предплечье. К основным жалобам пациентов с суставным синдромом относятся жалобы на: ограничение движений в пораженном суставе; утреннюю скованность, припухлость и изменение конфигурации сустава; наличие хруста, пощелкивания в суставе при движении (крепитация); изменение походки; мышечные боли (миалгии), боли в области связок и сухожилий; повышение температуры тела; проявления токсикоза, такие как слабость, вялость, немотивированная капризность, недомогание, изменение поведения. Длительность утренней скованности сустава – это время, которое необходимо больному ребенку, чтобы «разработать» сустав. При воспалении сустава продолжительность утренней скованности превышает 1 час, не воспалительные состояния (артроз) могут сопровождаться непродолжительной, преходящей утренней скованностью в несколько минут. Покраснение пораженных суставов заставляет заподозрить септический артрит, острую ревматическую лихорадку (ревматизм), но иногда является признаком злокачественной опухоли. Осмотр частей тела 1. Определяются размеры и форма черепа, соотношение лицевого и мозгового отделов. Изменения формы черепа могут носить самый различный характер. Например, подострое течение рахита сопровождается формированием олимпийского лба, «квадратной» головы. 2. Оценивается осанка ребенка. Для грудного отдела позвоночника в норме характерен кифоз, для поясничного лордоз. Эти физиологические искривления максимально выражены у мальчиков и к 8 - 9 годам сглаживаются. 18 У девочек нарушения осанки выявляются чаще всего в подростковом возрасте и возникают из-за привычки сутулиться, стесняясь формирования молочных желез. Изменения формы спины: а – сутулая, б - поясничный лордоз, в – сколиоз Искривления позвоночника могут интерпретироваться как функциональные или анатомические: функциональные встречаются при мышечном спазме или коротких ногах у ребенка, анатомические бывают признаками врожденной или приобретенной патологии. Сколиоз – это всегда патология. К признакам, подтверждающим наличие сколиоза, относятся: видимая деформация остистых отростков позвонков; асимметрия плеч, лопаток и складок на талии, которые не исчезают в положении сидя; асимметрия параспинальных мышц; чрезмерный грудной кифоз и деформации в сагиттальной плоскости. Лордоз почти всегда носит вторичный характер и обусловлен либо наклоном таза вперед, либо изменениями в тазобедренных суставах. Поражение позвоночного столба встречается при синдроме Прадерам Вилли, болезни Шейерманна - May, рахите, туберкулезном спондилите, травмах позвоночника. 3. При осмотре грудной клетки оцениваются ее форма, состояние реберного каркаса. Деформация грудной клетки в виде «груди сапожника», килевидной грудной клетки может встречаться при рахите или иметь врожденный характер. 4. При оценке состояния конечностей ребенка определяются длина и соотношение их отделов, например, соотношение размеров стопы, голени и бедра, также форма ног и установка стопы, т. е. О-образная - варусная или Хобразная – вальгусная. Оценивается наличие деформаций, состояние суставов, в т. ч. суставов кистей и стоп, форма и длина пальцев рук и ног. 19 При таком осмотре можно выявить арахнодактилию (слишком длинные и тонкие пальцы), и макродактилию (увеличение одного пальца по сравнению с другими). В норме у детей грудного возраста ноги имеют саблевидную форму, колени повернуты несколько внутрь. К году или несколько позже ноги выпрямляются. К 7 годам ноги приобретают обычную конфигурацию. Если же специфичное положение коленного сустава сохраняется по истечении времени, особенно если оно имеет тенденцию к прогрессированию, то необходимо искать причину этого состояния. Визуально определяются такие характеристики суставов, как объем, симметричность, конфигурация. Несимметричность суставов часто бывает при укорочении одной из конечностей: гемиатрофия - недоразвитие конечности, гемигипертрофия - одностороннее увеличение конечности. Оценивается наличие припухлости, то есть увеличения сустава в объеме при некоторой сглаженности его контуров, что чаще всего происходит за счет отека периартикулярных тканей или выпота в полость сустава. Оцениваются деформации сустава – стойкого и грубого изменения формы сустава, например, при наличии костных разрастаний, дефигурации сустава – неравномерного изменения конфигурации, например, за счет пролиферативных или экссудативных процессов. Констатируется отсутствие или наличие изменений мягких тканей над пораженным суставом – бледности или гиперемии кожи, пигментации, свищей. Могут выявляться мышечная атрофия, ограничение подвижности сустава, вынужденное положение конечности, плоскостопие. Наличие у ребенка плоскостопия (отсутствие видимого продольного, поперечного сводов стопы), косолапости, высокого свода стопы («полая» стопа), варусной или вальгусной их установки нарушает рессорную функцию стоп и часто становится причиной упорных артралгий не только в области стоп, но и в коленных и тазобедренных суставах. С косолапостью могут сочетаться такие синдромы и заболевания, как детский церебральный паралич, артрогрипоз, опухоль головного мозга и т. д. Активные и пассивные движения как метод диагностики Очень важно исследование функции суставов при всех пассивных и активных их движениях (сгибание и разгибание, отведение, приведение, ротация). Пассивными называются движения, которые выполняет врач без помощи обследуемого ребенка, а активными движения, которые выполняет пациент самостоятельно. Явное несоответствие между объемом активных и пассивных движений позволяет думать о локализации патологического процесса в околосуставных тканях, в то время как одинаковое ограничение объема активных и пассивных движений характерно для суставного патологического процесса. При обследовании можно определить увеличение подвижности сустава (гипермобильность). Это характерно, например, при синдроме Элерса 20 Данлоса, синдроме Марфана, синдроме Дауна, семейной гипермобильности суставов. Можно определить и ограничение его подвижности, например, при контрактурах, анкилозах, спастических парезах и параличах, врожденном вывихе бедра, юношеском эпифизиолизе головки тазобедренного сустава. В норме у детей 7 - 14 лет угол сгибания в локтевом суставе до 143 градусов, в коленном до 150 градусов, в тазобедренном суставе до 146 градусов. При этом необходимо учитывать, что пределы движений в различных суставах варьируются в зависимости от пола, возраста, конституции ребенка, и тренированности обследуемых суставов. На практике применяется несколько простых тестов, позволяющих диагностировать разболтанность суставов: переразгибание в локтевом и коленном суставах (более чем на 10 градусов); разгибание первого пальца кисти до его касания передней поверхности предплечья; сгибание ребенком туловища со свободным касанием ладонями пола; разгибание пальцев кисти, когда ось пальцев становится параллельной оси предплечья; сгибание стопы назад более чем на 20 градусов от прямого угла между задней поверхностью стопы и передней поверхностью голени. Клиническая симптоматика рахита 1. Симптомы поражения нервной системы: изменение эмоционального тонуса (капризность, пугливость, вздрагивание), вегетативные расстройства (потливость, дискинетические нарушения ЖКТ), отставание ПМР. 2. Синдром поражения костной системы: А. симптомы остеомаляции (острое течение, кальцийпенический вариант): податливость краев большого родничка, костей, образующих швы, уплощение затылка, краниотабес; размягчение и податливость ребер (Гаррисонова борозда, расширение нижней апертуры грудной клетки), деформация грудной клетки: «куриная», «сапожника» и пр.→ оценка наследственности!; О – или Х-образное искривление (genu varum, genu valgum, genu recurvatum) голеней; Б. Симптомы гиперплазии остеоида (подострое течение, фосфопенический вариант): лобные, теменные бугры, реберные «четки» (на Rō – грамме – «пробки шампанского»), «браслетки» (вздутие метафизов трубчатых костей), «нити жемчуга» (утолщения на фалангах пальцев). В. Симптомы гипоплазии костной ткани (Остеопороз – снижение костной массы и нарушение структуры костной ткани): позднее закрытие родничков и швов, задержка прорезывания зубов, отставание роста трубчатых костей в длину и пр. 21 3. Синдром мышечной гипотонии: симптомы «складного ножа», «дряблых плеч» = «вялых надплечий»; «лягушачий» живот, задержка моторного развития, вялость, функциоанльный кифоз в поясничном отделе. 4. Синдром висцеральных нарушений ССС, ОД, ЖКТ, etc. Тестовый контроль Указать номер правильного ответа. 1. у ребенка 3;6 мес. определяются точки окостенения в: 1) В дистальном эпифизе лучевой кости 2) В головчатой и крючковатой кости 3) В эпифизах основных фаланг и пястных костях 4) В трехгранной кости 5) В полулунной кости. 2. С какого возраста допускается заниматься баскетболом в детской спортивной школе: 1) С 5 лет 2) С 7 лет 3) С 8 лет 4) С 10лет 5) С 12 лет 3. Максимальные сроки закрытия большого родничка. 1) 4-6 мес. 2) 7-9 мес. 3) 10-12 мес. 4) 12-15 мес. 5) 15-18 мес. 6) 18-20 мес. 4. Максимальный срок закрытия малого родничка определяется в возрасте. 1) 2. нед. 2) I мec. 3) 2 мес. 4) 2-3 мес. 5) 3-4 мес 6) 4-6 мес 5. Количество молочных зубов у ребенка определяется по формуле (п-кол во месяцев). 1) п-2. 2) п-4. 3) п-6. 4) п-8. 6. Костный возраст определяется по 1) Срокам появления точек окостенения. 2) Уровню Са и Р в крови. 3) Физиологическим искривлениям позвоночника 22 4) Уровню развития мышечной силы. 7. У новорожденного ребенка могут быть открыты швы черепа. 1) стреловидный. 2) лобный. 3) венечный. 4) затылочный. Ситуационные задачи. 1. При осмотре новорожденного ребенка врач определил снижение рефлексов со стороны мышц-сгибателей. Оцените симптом. 2. У ребенка в возрасте 8 мес. 2 молочных зуба. Достаточно ли это, сколько должно быть зубов? 3. При осмотре ребенка в возрасте 8 мес. размеры большого родничка 26-28 мм. Оценить данный показатель. Рекомендуемая литература Основная литература 1. Мазурин А.Н., Воронцов И. М. Пропедевтика детских болезней: учебник / И. М. Воронцов, А. В. Мазурин. - 3е изд., доп. и перераб. - СПб. : Фолиант, 2009. - 883 с 2. Капитан, Татьяна Владимировна. Пропедевтика детских болезней с уходом за детьми: учебник / Т. В. Капитан. 3-е изд., доп. - М.: МЕД. пресс-информ, 2009. - 704 с Дополнительная литература 1. Пропедевтика детских болезней: учебник / ред. Н. А. Геппе. - М. : ГЭОТАР - Медиа, 2008. - 464 с 2. Уход за здоровым и больным ребенком : учеб. пособие / ред. А. С. Калмыкова. - Ростов н /Дону: Феникс, 2008. - 208с. - (Медицина для вас) 23 Учебное издание Васильева Елена Ивановна Костно-мышечная система: анатомо-физиологические особенности, методы исследования и семиотика основных поражений Учебно-методическое пособие для студентов Подписано в печать 05.12.2012. Бумага офисная белая. Печать RISO. Тираж 50 экз. Заказ № 204740. Отпечатано в ООО «Оперативная типография Вектор» 664025, г.Иркутск, ул.Степана Разина д.6, офис 106, т.:(3952) 33-63-20, 25-80-09 e-mail: [email protected] 24