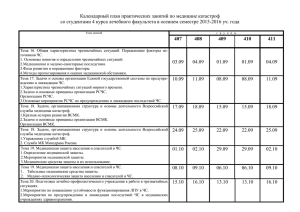
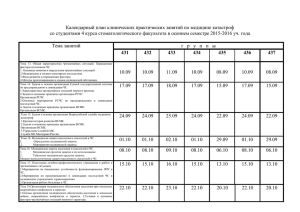
Экзаменационные вопросы учебной дисциплины: «Медицина катастроф» 1. Общая характеристика чрезвычайных ситуаций. Медико-санитарные последствия чрезвычайных ситуаций Чрезвычайная ситуация (ЧС) - это обстановка на определенной территории (акватории) или объекте, сложившаяся в результате аварии, катастрофы, опасного природного явления, стихийного или иного бедствия, эпидемии, эпизоотии, эпифитотии, применения современных средств поражения, которые могут повлечь или повлекли за собой человеческие жертвы, ущерб здоровью людей и (или) окружающей природной среде, значительные материальные потери и нарушение условий жизнедеятельности людей. Чрезвычайная ситуация для здравоохранения - обстановка, сложившаяся на объекте, в зоне (районе) в результате аварии, катастрофы, опасного природного явления, эпидемии, эпизоотии, эпифитотии, военных действий, характеризующаяся наличием или возможностью появления значительного числа пораженных (больных), резким ухудшением условий жизнедеятельности населения и требующая привлечения для медико-санитарного обеспечения сил и средств здравоохранения, находящихся за пределами объекта (зоны, района) ЧС, а также особой организации работы медицинских учреждений и формирований, участвующих в ликвидации медико-санитарных последствий ЧС. Авария - опасное техногенное происшествие, создающее на объекте, определенной территории (акватории) угрозу жизни и здоровью людей, приводящее к разрушению зданий, сооружений, оборудования, транспортных средств и нарушению производственного или транспортного процесса, а также наносящее ущерб здоровью людей и окружающей среде. Катастрофа - внезапное, быстротечное событие, повлекшее за собой человеческие жертвы, ущерб здоровью людей, разрушение или уничтожение объектов и других материальных ценностей в значительных размерах, а также нанесшее серьезный ущерб окружающей среде. Стихийные бедствия - это опасные природные явления или процессы геофизического, геологического, гидрологического, атмосферного, биосферного и другого происхождения такого масштаба, который вызывает катастрофические ситуации, характеризующиеся внезапным нарушением жизнедеятельности населения, разрушением и уничтожением материальных ценностей, поражением или гибелью людей. Всемирная организация здравоохранения все ЧС предлагает называть катастрофами и различать: метеорологические катастрофы - бури (ураганы, смерчи, циклоны, бураны), морозы, необычайная жара, засухи и т.п.; топологические катастрофы - наводнения, снежные обвалы, оползни, снежные заносы, сели; теллурические и тектонические катастрофы - землетрясения, извержения вулканов и т.п.; аварии - выход из строя сооружений (плотин, туннелей, зданий, шахт и т.д.), кораблекрушения, крушения поездов, крупные взрывы и др. Масштаб ЧС Кол-во Кол-во Зона распространения пораженных, пострадавших ЧС чел. (нарушение условий жизнедеятельности), чел. Материальный ущерб, тыс. минимальных размеров оплаты труда Локальная До 10 100 В пределах территории, объекта до 1 Местная 10-15 100-300 В пределах населенного пункта, города, района 1-5 Территориальная 50-500 300-500 В пределах субъекта РФ Региональная 50-500 500-1000 В пределах двух субъектов РФ 500-5000 Федеральная 500 1000 В пределах более двух субъектов РФ 5000 Трансрегиональная (на территории РФ) Любое Любое Трансрегиональная (за рубежом) Любое Любое Выходит за пределы РФ Затронуты территории РФ 5-500 Любой Любой Поражающие факторы источников ЧС - это факторы механического, термического, радиационного, химического, биологического (бактериологического), психоэмоционального характера, являющиеся причинами ЧС и приводящие к поражению людей, животных, окружающей природной среды, а также объектов народного хозяйства. Медико-санитарные последствия чрезвычайных ситуаций Медико-санитарные последствия чрезвычайной ситуации - это комплексная характеристика ЧС, определяющая содержание, объем и организацию медико-санитарного обеспечения. Пораженный в чрезвычайной ситуации (при оценке последствий ЧС применяется также понятие «пострадавшие») - это человек, у которого в результате непосредственного или опосредованного воздействия на него поражающих факторов источника ЧС возникли нарушения здоровья. Общие людские потери, возникшие в ЧС, подразделяются на безвозвратные и санитарные потери. Безвозвратные потери - люди, погибшие в момент возникновения ЧС, умершие до поступления на первый этап медицинской эвакуации (в медицинское учреждение) и пропавшие без вести. Санитарные потери пораженные (оставшиеся в живых) и заболевшие при возникновении ЧС или в результате ЧС. 2. Определение, задачи, принципы построения, функционирования и организации Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. Для выполнения задач по защите населения в ЧС создана Единая государственная система предупреждения и ликвидации чрезвычайных ситуаций (РСЧС) - организационная система, объединяющая органы управления, силы и средства органов исполнительной власти всех уровней и организаций, в полномочия которых входит решение вопросов в области защиты населения и территорий от чрезвычайных ситуаций природного, техногенного, экологического и иного характера. Задачи: • обеспечение готовности к действиям органов управления, сил и средств, предназначенных для предупреждения и ликвидации ЧС; • проведение комплекса мероприятий по локализации и ликвидации ЧС; • разработка и реализация правовых и экономических норм, связанных с обеспечением защиты населения и территорий от ЧС; • осуществление целевых и научно-технических программ, направленных на предупреждение ЧС и повышение устойчивости функционирования в ЧС организаций и объектов производственного, социального и иного назначения независимо от их организационно-правовых форм; • подготовка населения к действиям в условиях ЧС; • сбор, обработка, и выдача информации в области защиты населения и территорий от ЧС; • прогнозирование и оценка социально-экономических последствий ЧС; • создание резервов финансовых и материальных ресурсов для ликвидации ЧС. В основе построения и функционирования РСЧС лежат следующие принципы: защите от ЧС подлежит все население Российской Федерации, иностранные граждане и лица без гражданства, находящиеся на территории Российской Федерации, а также территория, объекты экономики, материальные и культурные ценности Российской Федерации; организация и проведение мероприятий по предупреждению и ликвидации ЧС является обязательной функцией федеральных органов исполнительной власти, органов исполнительной власти субъектов РФ, органов местного самоуправления, а также предприятий, учреждений и организаций независимо от их организационно-правовых форм и форм собственности (далее организации); реализация мероприятий по защите населения и территорий от ЧС осуществляется с учетом разделения предметов ведения, полномочий и ответственности между федеральными органами исполнительной власти, органами исполнительной власти субъектов Российской Федерации и органами местного самоуправления; заблаговременное и дифференцированное планирование мероприятий по защите населения и территорий от ЧС и их непрерывное осуществление как в мирное, так и в военное время с учетом разумной достаточности их объемов и сроков реализации; согласованность и комплексность подхода к проведению мероприятий по защите населения и территорий от ЧС и по гражданской обороне (ГО); соответствие организационной структуры РСЧС государственному устройству Российской Федерации и решаемым задачам. Организационная структура РСЧС Единая государственная система предупреждения и ликвидации ЧС состоит из функциональных и территориальных подсистем, действующих на федеральном, региональном, территориальном, местном и объектовом уровнях. Функциональные подсистемы РСЧС создаются федеральными органами исполнительной власти в министерствах, ведомствах (в том числе силовых) и организациях федерального подчинения для организации работы по защите населения и территорий от ЧС в сфере их деятельности. Территориальные подсистемы РСЧС создаются органами исполнительной власти в субъектах Российской Федерации для предупреждения и ликвидации ЧС в пределах своих территорий и состоят из окружных, городских, районных, объектовых и иных звеньев РСЧС. Каждый уровень Единой государственной системы предупреждения и ликвидации ЧС в своём составе имеет следующее: • координирующие органы управления; • органы управления; • органы повседневного управления; • силы и средства; • системы связи, оповещения, информационного обеспечения; • резервы финансовых и материальных ресурсов. Координирующие органы управления РСЧС таковы: - На федеральном уровне, охватывающем всю территорию Российской Федерации, - Межведомственная комиссия по предупреждению и ликвидации чрезвычайных ситуаций и обеспечению пожарной безопасности при Правительстве России. - Ведомственные комиссии по предупреждению и ликвидации чрезвычайных ситуаций и обеспечению пожарной безопасности в федеральных органах исполнительной власти (министерствах и ведомствах Российской Федерации). - На территориальном уровне, охватывающем территорию одного субъекта Российской Федерации (республики, края, области, автономного образования), - комиссия по предупреждению и ликвидации ЧС и обеспечению пожарной безопасности органов исполнительной власти субъектов РФ. - На местном уровне, охватывающем территорию сельского района, города, района в городе, других населённых пунктов, - комиссия по предупреждению и ликвидации ЧС и обеспечению пожарной безопасности органов местного самоуправления. - На объектовом уровне, охватывающем территорию организации, учреждения, предприятия, - объектовые комиссии по предупреждению и ликвидации ЧС и обеспечению пожарной безопасности (создаются при необходимости). Основная задача данных органов управления - координация деятельности органов управления, сил и средств РСЧС соответствующего уровня и общее руководство ими при выполнении мероприятий по защите населения и территорий от ЧС. В повседневных условиях они собираются с определённой периодичностью, при угрозе или возникновении ЧС - немедленно. 3. Режимы функционирования и основные мероприятия Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. Режимы функционирования РСЧС: • режим повседневной деятельности; • режим повышенной готовности; • режим чрезвычайной ситуации. Режим повседневной деятельности применяют при нормальной производственно-промышленной, радиационной, химической, пожарной, биологической (бактериологической), ветеринарной, сейсмической и гидрометеорологической обстановке, при отсутствии эпидемий, эпизоотии, эпифитотий и пожаров. В режиме повседневной деятельности проводят следующие основные мероприятия: • наблюдение и контроль состояния окружающей природной обстановки на потенциально-опасных объектах и прилегающих к ним территориях; • планирование и выполнение целевых и научно-технических программ и мер по предупреждению ЧС, обеспечению безопасности и защиты населения, сокращению возможных потерь и ущерба, а также повышению устойчивости функционирования промышленных объектов и отраслей экономики в ЧС; • совершенствование подготовки органов управления по делам ГОЧС, сил и средств к действиям при ЧС, организация обучения населения способам защиты и действиям при чрезвычайных ситуациях; • создание и восполнение резервов финансовых и материальных ресурсов для ликвидации ЧС; • осуществление целевых видов страхования. Режим повышенной готовности применяют при ухудшении производственно-промышленной, радиационной, химической, пожарной, биологической (бактериологической), ветеринарной, сейсмической и гидрометеорологической обстановки, при получении прогноза о возможности возникновения ЧС. В режиме повышенной готовности проводят следующие основные мероприятия: • принятие на себя соответствующими комиссиями по ЧС непосредственного руководства функционированием подсистем и звеньев РСЧС, формирование при необходимости оперативных групп для выявления причин ухудшения обстановки непосредственно в районе возможного бедствия, выработка предложений по её нормализации; • усиление дежурно-диспетчерской службы; • усиление наблюдения и контроля состояния окружающей природной среды, обстановки на потенциально-опасных объектах и прилегающих к ним территориях, прогнозирование возможности возникновения ЧС и их масштабов; • принятие мер по защите населения и окружающей природной среды, обеспечению устойчивого функционирования объектов; • приведение в состояние готовности сил и средств, уточнение планов их действий и выдвижение при необходимости в предполагаемый район ЧС. Режим чрезвычайной ситуации применяют при возникновении ЧС и на весь период её ликвидации. В режиме чрезвычайной ситуации проводят следующие основные мероприятия: • организацию защиты населения; • выдвижение оперативных групп в район ЧС; • организацию ликвидации ЧС; • определение границ зоны ЧС; • организацию работ по обеспечению устойчивого функционирования отраслей экономики и объектов, первоочередному жизнеобеспечению пострадавшего населения; • осуществление непрерывного контроля состояния окружающей природной среды в районе ЧС, обстановки на аварийных объектах и прилегающей к ним территории. Органы управления, уполномоченные на принятие решения о введении ЧС, - Федеральное правительство, администрации республик, краёв, областей, автономных образований, районов и городов Российской Федерации соответственно. При угрозе войны или с её началом РСЧС передаёт свои полномочия Гражданской обороне страны. Приоритетная задача Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций - ликвидация медико-санитарных последствий чрезвычайных ситуаций. Она предусматривает проведение аварийно-спасательных и других неотложных работ, в том числе мероприятий медикосанитарного обеспечения населения. 4. Задачи и состав сил Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. основными являются следующие: • обеспечение готовности к действиям органов управления, сил и средств, предназначенных для предупреждения и ликвидации ЧС; • проведение комплекса мероприятий по локализации и ликвидации ЧС; • разработка и реализация правовых и экономических норм, связанных с обеспечением защиты населения и территорий от ЧС; • осуществление целевых и научно-технических программ, направленных на предупреждение ЧС и повышение устойчивости функционирования в ЧС организаций и объектов производственного, социального и иного назначения независимо от их организационно-правовых форм; • подготовка населения к действиям в условиях ЧС; • сбор, обработка, и выдача информации в области защиты населения и территорий от ЧС; • прогнозирование и оценка социально-экономических последствий ЧС; • создание резервов финансовых и материальных ресурсов для ликвидации ЧС. К силам и средствам РСЧС относятся штатные и нештатные силы и средства федеральных органов исполнительной власти, региональных центров ГОЧС, органов исполнительной власти субъектов Российской Федерации, органов местного самоуправления и организаций, участвующих в соответствии с возложенными на них обязанностями в наблюдении и контроле состояния окружающей природной среды, потенциально опасных объектов с целью предупреждения возникновения и ликвидации ЧС (табл. 1.3). Силы и средства наблюдения и контроля Силы и средства ликвидации ЧС Силы и средства МЧС России: Силы и средства МЧС России: • соединения, части и подразделения войск ГО РФ; • формирования и организации МЧС России • формирования ПСС России Силы и средства министерств, ведомств и территорий Силы и средства министерств и ведомств России: России: • формирования и организации ведомственных СНЛК • ведомственные противопожарные, поисковые, за окружающей средой спасательные, аварийные, восстановительные, технические и прилегающими территориями; и иные формирования; • формирования и организации • формирования ДПС ГИБДД МВД России; Госкомсанэпиднадзора РФ; • формирования ВСМК; • формирования и организации ветеринарной службы • формирования ветеринарной службы и службы защиты Минсельхозпрода России; растений Минсельхозпрода России; • формирования и организации службы защиты • формирования Росгидромета; растений Минсельхозпрода России; • формирования, пожарные, восстановительные поезда • формирования и организации СНЛК за продуктами и суда МПС, Морречфлота России; питания и сырьем Госкомторга и Минсельхозпрода • другие силы и средства (в том числе Минобороны, МВД России; России и др.) • формирования и организации геофизической службы Российской академии наук; • формирования и организации Росгидромета; • формирования и организации Минатома РФ; • другие силы и средства (в том числе Минобороны, МВД России и др.) • Силы и средства наблюдения и контроля - формирования, службы и учреждения сети наблюдения и лабораторного контроля состояния природной среды, сырья, продуктов питания, воды и прилегающих к ним территорий, подчинённые МЧС России и другим федеральным органам исполнительной власти РФ. • Силы и средства ликвидации ЧС - силы и средства МЧС России, а также силы и средства министерств и ведомств РФ, органов исполнительной власти субъектов РФ и местного самоуправления, организаций специально подготовленные поисково-спасательные, аварийно-спасательные,аварийновосстановительные,аварийнотехнические, противопожарные, медицинские, ветеринарные и другие силы и средства Минобороны, МВД, ФСБ, Минздрава и других ведомств РФ, а также республик, краёв, областей, районов, городов и организаций (объектов). • Нештатные формирования ГО - общие, специальные и специализированные объектовые, местные, территориальные и ведомственные гражданские организации ГО постоянной, повышенной и повседневной готовности. • Специально подготовленные силы Вооружённых Сил РФ, которые могут быть привлечены к ликвидации ЧС только в порядке, определяемом специальными положениями. Ликвидация ЧС осуществляется силами и средствами организаций, органов местного самоуправления, органов исполнительной власти субъектов Российской Федерации, на территории которых сложилась ЧС. Если масштабы ЧС таковы, что имеющимися силами и средствами локализовать или ликвидировать её невозможно, комиссия по предупреждению и ликвидации ЧС обращается к вышестоящей комиссии, которая может взять на себя координацию или руководство ликвидацией ЧС и оказать необходимую помощь. 5. Задачи и организация Всероссийской службы медицины катастроф. Основные задачи ВСМК следующие: • организация и осуществление медико-санитарного обеспечения населения при ликвидации последствий ЧС, в том числе в локальных вооружённых конфликтах и террористических актах; • создание, подготовка и обеспечение готовности органов управления, формирований и учреждений ВСМК к действиям в ЧС; • создание и рациональное использование резерва медицинского имущества и материально-технических средств, обеспечение экстренных поставок лекарственных препаратов при ликвидации последствий ЧС; • подготовка и повышение квалификации специалистов ВСМК, их аттестация; • разработка методических основ обучения населения и спасателей в подготовке к оказанию первой помощи в ЧС; • научно-исследовательская работа и международное сотрудничество в области медицины катастроф. Среди задач ВСМК важнейшей является медико-санитарное обеспечение населения в ЧС, включающее организацию и проведение лечебно-эвакуационных мероприятий, санитарнопротивоэпидемическое обеспечение, медицинскую защиту населения и личного состава, участвующего в ликвидации ЧС, снабжение медицинским имуществом. ОРГАНИЗАЦИОННАЯ СТРУКТУРА ВСЕРОССИЙСКОЙ СЛУЖБЫ МЕДИЦИНЫ КАТАСТРОФ. Федеральный уровень ВСМК включает следующие звенья: • Всероссийский центр медицины катастроф «Защита» Минздравсоцразвития России (ВЦМК «Защита») с входящими в него штатными формированиями и учреждениями; • органы управления, формирования и учреждения по санитарноэпидемиологическому надзору центрального подчинения; • центр медицины катастроф и медицинские формирования и учреждения центрального подчинения Минобороны, МВД и других министерств и ведомств, предназначенные для участия в ликвидации медикосанитарных последствий ЧС; • нештатные формирования, клинические базы Минздрава России, других министерств и ведомств, а также научные базы, предназначенные для ликвидации медико-санитарных последствий ЧС, оказания экстренной и консультативной медицинской помощи населению. Региональный уровень ВСМК представлен такими составляющими: • филиалами ВЦМК «Защита» с входящими в них штатными формированиями и учреждениями в федеральных округах; • межрегиональными центрами по чрезвычайным ситуациям Госсанэпидслужбы и центрами Госсанэпиднадзора регионального уровня с входящими в них формированиями; • формированиями на региональном уровне Минобороны, МВД и других министерств и ведомств, предназначенными для участия в ликвидации медико-санитарных последствий ЧС, а также клиническими и научными базами. Территориальный уровень ВСМК представлен такими организациями: • территориальными центрами медицины катастроф с входящими в них штатными формированиями; • центрами Госсанэпиднадзора территориального уровня с входящими в них формированиями; • нештатными формированиями ВСМК; • клиническими базами, предназначенными для ликвидации медико-санитарных последствий ЧС и оказания экстренной и консультативной медицинской помощи населению. Местный уровень ВСМК включает следующие звенья: • центры медицины катастроф или станции (подстанции) скорой медицинской помощи в масштабе районов, городов; • центры Госсанэпиднадзора в городах и районах, формирующие санитарно-эпидемиологические бригады и группы эпидемиологической разведки; • лечебно-профилактические учреждения, предназначенные для медико-санитарного обеспечения в ЧС. Объектовый уровень ВСМК включает следующие составляющие: • должностные лица, отвечающие за медико-санитарное обеспечение объекта в ЧС; • медицинские силы и средства, имеющиеся на объекте. Руководитель ВСМК на федеральном уровне - председатель федеральной межведомственной координационной комиссии ВСМК, на региональном, территориальном и местном уровнях - председатели соответствующих межведомственных координационных комиссий ВСМК. Служба медицины катастроф Минздравсоцразвития России - основа ВСМК, обеспечивающая следующие мероприятия: • разработку научно-методических принципов деятельности ВСМК; • подготовку, повышение квалификации и аттестацию специалистов ВСМК; • разработку методических основ подготовки населения к оказанию первой медицинской помощи в ЧС; • руководство силами и средствами, участвующими в ликвидации медико-санитарных последствий ЧС. Начальник службы медицины катастроф Минздравсоцразвития России - министр. Начальник службы медицины катастроф на региональном уровне - представитель министра здравоохранения в федеральном округе. Начальники служб медицины катастроф на территориальном и местном уровнях - руководители органов управления здравоохранением соответствующих органов исполнительной власти, а на объектовом руководители объектовых учреждений здравоохранения. 6. Режимы функционирования Всероссийской службы медицины катастроф. В соответствии с положениями, принятыми Единой государственной системой по предупреждению и ликвидации ЧС, ВСМК организует свою работу в одном из перечисленных режимов функционирования: • повседневной деятельности; • повышенной готовности; • чрезвычайной ситуации. Организованный переход от одного режима функционирования к другому осуществляют в соответствии с планом медико-санитарного обеспечения населения в ЧС. Режим повседневной деятельности ВСМК включает выполнение следующих мероприятий: • участие в организации и осуществлении наблюдения за средой обитания населения и обстановкой на потенциально опасных объектах в плане возможных медико-санитарных последствий ЧС; • организация и обеспечение постоянного эффективного функционирования дежурно-диспетчерской службы; • обеспечение готовности отделений экстренной и консультативной медицинской помощи населению и организации их работы; • организация и проведение санитарно-гигиенических и противоэпидемических мероприятий, направленных на предупреждение возникновения эпидемических очагов; • создание и поддержание готовности органов управления, формирований и учреждений службы медицины катастроф, совершенствование подготовки её личного состава; • создание резервов медицинского имущества, его накопление, обновление, контроль хранения и правильного использования; • разработка и реализация комплекса мероприятий по материальнотехническому обеспечению формирований и учреждений необходимыми материальными средствами и техническими приспособлениями, позволяющими организовать работу в условиях любых ЧС; • участие в медицинской подготовке личного состава аварийноспасательных формирований РСЧС. Мероприятия режима повседневной деятельности должны обеспечить быстрый полноценный переход в другие режимы функционирования. Уровень медицинской защиты населения находится в прямой зависимости от обеспеченности медицинскими средствами защиты, своевременности выдачи и умения населения их использовать, а также от обучения правилам поведения в очагах ЧС, способам профилактики поражений, оказания первой помощи себе и окружающим. В режиме повышенной готовности ВСМК выполняет следующие основные мероприятия: • оповещение о введении режима повышенной готовности и сбор личного состава органов управления, формирований и учреждений службы медицины катастроф; • усиление дежурно-диспетчерской службы; • анализ причин, обусловивших введение режима повышенной готовности, и прогнозирование возможного развития обстановки; • уточнение планов медико-санитарного обеспечения населения в ЧС с учётом возникшей обстановки и прогноза её изменений; • проверка готовности к использованию материально-технических ресурсов и резервов медицинского имущества и их пополнение; • уточнение планов взаимодействия с формированиями РСЧС и ВСМК; • усиление наблюдения за санитарно-гигиенической и эпидемиологической обстановкой, прогнозирование возможности возникновения массовых инфекционных заболеваний. Все мероприятия, проводимые службой при введении режима повышенной готовности, направлены на сокращение сроков достижения полной её готовности к ликвидации возможной ЧС. Решение о введении режима повышенной готовности принимает начальник ВСМК данного уровня (руководитель органа здравоохранения) на основе указаний руководителя органа исполнительной власти этого уровня. При этом в зависимости от характера и масштаба ЧС определяют содержание, объём, сроки и порядок выполнения упомянутых и других мероприятий. В частности, уточняют заблаговременно разработанный план оповещения и сбора личного состава службы (только руководящего состава или всего персонала органа управления, личного состава только определённых или всех формирований и учреждений и т.п.). В режиме чрезвычайной ситуации ВСМК проводит следующие основные мероприятия: • оповещение личного состава органов управления, формирований и учреждений службы медицины катастроф о введении режима чрезвычайной ситуации; • сбор информации об обстановке в районе ЧС, её оценка и доклад председателю межведомственной координационной комиссии ВСМК; • немедленное выдвижение в зону ЧС оперативных групп центра медицины катастроф, формирований и учреждений службы медицины катастроф; • проведение лечебно-эвакуационных мероприятий в зоне ЧС; • организация взаимодействия с аварийно-спасательными и другими формированиями РСЧС, работающими в зоне ЧС; • организация и осуществление медицинского обеспечения личного состава формирований и учреждений, участвующих в ликвидации последствий ЧС, и эвакуируемого населения; • организация и осуществление мероприятий медико-санитарного обеспечения населения; • организация и проведение судебно-медицинской экспертизы погибших и судебно-медицинского освидетельствования поражённых. При введении этого режима в первую очередь принимают меры по получению данных об обстановке в зоне ЧС, созданию устойчивой системы управления, контролю готовности формирований, предназначенных для работы в зоне ЧС, и их выдвижению. Содержание, объём медицинской помощи поражённым и порядок её оказания в зоне ЧС и за её пределами определяют в зависимости от вида и масштаба ЧС, наличия сил и средств, условий медикосанитарного обеспечения, при обязательном учёте официальных требований к организации лечебно-эвакуационного обеспечения. В заключение следует отметить, что мероприятия, соответствующие режимам повышенной готовности и чрезвычайной ситуации, планируют, организуют и проводят с учётом места, масштабов, характера возможной или возникшей ЧС. 7. Органы управления Всероссийской службы медицины катастроф. На федеральном уровне органом управления служит Всероссийский центр медицины катастроф (ВЦМК) «Защита» Минздравсоцразвития России. ВЦМК «Защита» - государственное многопрофильное учреждение, выполняющее функции органа управления ВСМК и службы медицины катастроф Минздравсоцразвития. Основные его подразделения таковы: • управление; • штаб ВСМК; • филиалы ВЦМК «Защита» (в федеральных округах); • клиника медицины катастроф с подвижным многопрофильным госпиталем (ПМГ); • отделение экстренной и планово-консультативной медицинской помощи (санитарная авиация); • институт проблем медицины катастроф и подготовки кадров (с входящими в него кафедрами и научноисследовательскими лабораториями); • центр медицинской экспертизы и реабилитации; • отдел медико-технических проблем экстремальной медицины; • отдел организации медицинской помощи при радиационных авариях; • отдел медицинского снабжения со складом резерва Минздрава России для ЧС и другие подразделения. Научно-практические подразделения разрабатывают предложения по государственной политике в области медицины катастроф с целью предупреждения и ликвидации медико-санитарных последствий ЧС, а также осуществляют разработку и организуют выполнение федеральных целевых и научно-исследовательских программ по совершенствованию и повышению готовности ВСМК. В составе ВЦМК «Защита» действуют Учёный совет, секции Учёного совета по основным направлениям научной деятельности центра. На региональном уровне органы управления службы медицины катастроф - филиалы ВЦМК «Защита» (РЦМК). Они обеспечивают выполнение задач ВЦМК «Защита» на региональном и территориальном уровнях, а также мероприятий в области защиты жизни и здоровья населения, его медико-санитарного обеспечения при ликвидации последствий ЧС. На территориальном уровне органом управления службой медицины катастроф служит территориальный центр медицины катастроф (ТЦМК) - учреждение здравоохранения с правом юридического лица. Он подчиняется руководителю территориального органа управления здравоохранением. Как правило, в составе ТЦМК существуют такие структуры: • администрация; • оперативно-диспетчерский и организационно-методический отделы; • отделы медицинского снабжения и материально-технического обеспечения; • штатные и нештатные формирования - бригады специализированной медицинской помощи, подвижной госпиталь (отряд), отделение экстренной и планово-консультативной медицинской помощи населению (санитарная авиация). На местном уровне функции органов управления службы медицины катастроф выполняют центры медицины катастроф местного уровня (там, где они созданы), заместители главных врачей центральных районных (городских) больниц, руководители станций (подстанций) скорой медицинской помощи. На объектовом уровне управление службой медицины катастроф осуществляют специально назначенные должностные лица по делам ГОЧС. 8. Задачи и состав сил службы медицины катастроф Минздрава России. Основными задачами Службы являются: - разработка научно-методических принципов деятельности ВСМК и Службы; - организация и осуществление медико-санитарного обеспечения при ликвидации последствий чрезвычайных ситуаций, в том числе в локальных вооруженных конфликтах и террористических актах; - координация и руководство силами и средствами, участвующими в ликвидации медико-санитарных последствий чрезвычайных ситуаций; - обеспечение готовности органов управления, системы связи и оповещения формирований и учреждений Службы к действиям в чрезвычайных ситуациях; - обеспечение постоянной готовности и эффективной работы подразделений экстренной и консультативной медицинской помощи населению (санитарной авиации); - участие в подготовке и обеспечении готовности органов управления, лечебно-профилактических, санитарно-эпидемиологических и других учреждений Минздрава России к работе в чрезвычайных ситуациях; - выявление источников чрезвычайных ситуаций, которые могут сопровождаться неблагоприятными медико-санитарными последствиями, организация постоянного медико-санитарного контроля за ними, проведение комплекса мероприятий по недопущению или уменьшению таких последствий; - прогнозирование и оценка медико-санитарных последствий стихийных бедствий, аварий и катастроф; - сбор, обработка, обмен и предоставление информации медико-санитарного характера в области защиты населения и территорий; - разработка, внедрение и совершенствование методов и средств оказания экстренной и консультативной медицинской помощи населению; - разработка, внедрение и совершенствование методов и средств оказания медицинской помощи, лечения пораженных при чрезвычайных ситуациях; - совершенствование организационной структуры Службы и системы медико-санитарного обеспечения населения при возникновении чрезвычайных ситуаций, системы экстренной и консультативной медицинской помощи населению; - создание при участии заинтересованных министерств и ведомств системы управления ВСМК, поддержание ее в постоянной готовности и совершенствование; - разработка методических основ и участие в подготовке населения и спасателей к оказанию первой медицинской помощи при чрезвычайных ситуациях; - координация и осуществление подготовки, повышения квалификации и аттестации специалистов службы медицины катастроф; - разработка, внедрение методических основ медицинской экспертизы и реабилитации участников ликвидации чрезвычайных ситуаций; - создание и рациональное использование резервов медицинского, санитарно-хозяйственного и специального имущества для службы, организация его хранения и обновления (освежения), оснащение им формирований и учреждений службы, обеспечение экстренных поставок лекарственных средств для ликвидации последствий чрезвычайных ситуаций; - участие в осуществлении государственной экспертизы, надзора и контроля в области защиты населения и территорий в условиях чрезвычайных ситуаций; - участие в разработке и осуществлении мер по социальной защите населения, проведении гуманитарных акций в области защиты от чрезвычайных ситуаций; - создание и рациональное использование резервов финансовых и материально-технических ресурсов для обеспечения деятельности Службы; - международное сотрудничество в области медицины катастроф. Формирования и учреждения медицинской службы гражданской обороны Для ликвидации медико-санитарных последствий очагов массового поражения на военное время сохранены медицинские формирования и медицинские учреждения ранее созданные медицинской службой гражданской обороны (МСГО). К подвижным формированиям относятся санитарные посты, санитарные дружины, медицинские отряды, а к медицинским учреждениям — больницы больничной базы. Санитарный пост (СП) состоит из четырех человек — начальника поста и трех санитарных дружинниц. СП создаются на предприятиях, в учреждениях, высших и средних специальных учебных заведениях. СП имеет следующее оснащение: аптечки, санитарные носилки, носилочные лямки, средства индивидуальной защиты, нарукавные повязки и эмблема Красного Креста и др Санитарная дружина состоит из 24 человек — командир, заместитель командира, связной (он же завхоз), шофер и 5 звеньев санитарных дружинниц по 4 человека в каждом звене, один из которых является командиром звена. Медицинский отряд (МО) — основное подвижное формирование медицинской службы, предназначенное для оказания первой врачебной и квалифицированной, по жизненным показаниям, медицинской помощи пораженным и больным в очаге (на границе очага) массового поражения. Они созданы по планам штабов по делам гражданской обороны, чрезвычайных ситуаций и ликвидации последствий стихийных бедствий области (города) на базе лечебно-профилактических учреждений (больниц, поликлиник). В состав МО входят 146 человек, из которых 8 врачей, 38 средних медицинских работников, 2 санитарные дружины и другой личный состав. Отряду придаются табельное медицинское и санитарно-хозяйственное имущество, радиостанция, подвижная электростанция, средства индивидуальной защиты, дозиметрическая аппаратура, приборы химической разведки и др. Палаточным фондом МО не располагает. Для перевозки личного состава и имущества к очагу поражения и эвакуации пораженных с объекта ведения спасательных работ отряду выделяются автотранспортные средства. Лечебные учреждения больничной базы предназначены для оказания квалифицированной, специализированной медицинской помощи и лечения пораженных на втором этапе медицинской эвакуации, развертываемом в загородной зоне. К этим лечебным учреждениям относятся: головные, многопрофильные, профилированные (травматологические, терапевтические, инфекционные, психоневрологические) больницы, а при большом количестве пораженных соответствующего контингента могут развертываться ожоговые, детские больницы и больницы для легкопораженных. 9. Задачи и состав сил подсистемы Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. основными задачами областной территориальной подсистемы РСЧС являются: - разработка и реализация правовых и экономических норм по обеспечению защиты населения и территорий от чрезвычайных ситуаций на территории области; - осуществление областных целевых и научно-технических программ, направленных на предупреждение чрезвычайных ситуаций и повышение устойчивости функционирования объектов в случае их возникновения; - обеспечение готовности к действиям органов управления, сил и средств, предназначенных для предупреждения и ликвидации чрезвычайных ситуаций на территории области; - сбор, обработка, обмен и выдача информации в области защиты населения и территорий от чрезвычайных ситуаций; - организация подготовки населения к действиям при чрезвычайных ситуациях в том числе руководящего состава; - прогнозирование и оценка социально - экономических последствий чрезвычайных ситуаций на территории области; - создание резервов финансовых и материальных ресурсов для предупреждения и ликвидации чрезвычайных ситуаций; - осуществление экспертизы, надзора и контроля в области защиты населения и территорий от чрезвычайных ситуаций; - ликвидация чрезвычайных ситуаций; - подготовка к проведению эвакуационных мероприятий в чрезвычайных ситуациях, организация их проведения и всестороннего обеспечения; - реализация прав и обязанностей населения в области защиты от чрезвычайных ситуаций, а также лиц, непосредственно участвующих в их ликвидации; - осуществление мероприятий по социальной защите населения, пострадавшего в чрезвычайных ситуациях. В состав сил и средств каждого уровня подсистемы входят силы и средства постоянной готовности, предназначенные для оперативного реагирования на чрезвычайные ситуации и проведения работ по их ликвидации (далее - силы постоянной готовности). Основу сил постоянной готовности составляют аварийно-спасательные службы аварийно-спасательные формирования, иные службы и формирования, оснащенные специальной техникой, оборудованием, снаряжением, инструментом, материалами с учетом обеспечения проведения аварийно-спасательных и других неотложных работ в зоне чрезвычайной ситуации в течение не менее З суток. 10. Организация медико-санитарной помощи пострадавшим в чрезвычайных ситуациях в организациях (на объектах), находящихся в ведении Федерального медико-биологического агентства Российской Федерации. При ликвидации медико-санитарных последствий ЧС основные направления деятельности здравоохранения следующие: • организация и проведение лечебно-эвакуационных мероприятий; • медицинское обеспечение непоражённого населения в районе ЧС; • санитарно-гигиенические и противоэпидемические мероприятия; • организация обеспечения медицинским имуществом и санитарной техникой медицинских учреждений и формирований; • медицинское обеспечение контингента, привлекаемого для ведения спасательных, аварийных и восстановительных работ; • судебно-медицинская экспертиза погибших и судебномедицинское освидетельствование пострадавших. Организация и проведение лечебно-эвакуационных мероприятий - один из основных и наиболее трудоёмких видов деятельности здравоохранения при медико-санитарной ликвидации последствий чрезвычайных ситуаций. Лечебно-эвакуационное обеспечение населения в чрезвычайных ситуациях - комплекс мероприятий, направленных на своевременное оказание медицинской помощи поражённым, в сочетании с эвакуацией их в медицинские формирования и лечебные учреждения с целью обеспечения эффективного лечения и реабилитации. Лечебно-эвакуационное обеспечение предусматривает проведение следующих мероприятий: • розыск поражённых; • оказание им медицинской помощи; • вынос (вывоз) пострадавших за пределы очага поражения; • отправку их на ближайшие этапы медицинской эвакуации и в лечебные учреждения с целью оказания необходимой медицинской помощи и реабилитации. На организацию и проведение лечебно-эвакуационных мероприятий в ЧС будут оказывать влияние следующие факторы обстановки: • размеры очага поражения и вид катастрофы (аварии); • количество поражённых и характер поражений; • степень выхода из строя сил и средств здравоохранения в зоне поражения; • уровень развития медицинской науки; • состояние материально-технического оснащения сил и средств медицины катастроф; • наличие или отсутствие на местности опасных для человека поражающих факторов (радиоактивных веществ, АОХВ, очагов пожаров и др.). Анализ перечисленных факторов и условий деятельности медицинского персонала в ЧС позволяет сделать два важных вывода: • Существующая система медицинского обеспечения, действующая в обычных условиях, в большинстве случаев оказывается неприемлемой при ликвидации последствий ЧС, так как она предусматривает оказание всего объёма необходимой медицинской помощи и лечение поражённых в одном лечебном заведении. При возникновении ЧС эти условия отсутствуют. • Наличие в ЧС значительного количества поражённых и отсутствие вблизи очага ЧС необходимого количества медицинских формирований и учреждений, чтобы сохранить жизнь поражён- ным и снизить риск возникновения тяжёлых осложнений при эвакуации до лечебных учреждений, требует применить достаточно эффективную и испытанную систему оказания медицинской помощи - систему этапного лечения с эвакуацией поражённых по назначению (в лечебное учреждение по профилю поражения), т.е. создание промежуточных этапов из медицинских формирований и учреждений, которые должны обеспечить эвакуацию пора- жённых до лечебных учреждений без значительного ухудшения их общего состояния. Сущность системы этапного лечения состоит в своевременном, последовательном и преемственном оказании медицинской помощи на этапах медицинской эвакуации в сочетании с транспортировкой поражённых до лечебного учреждения, где может быть оказана адекватная медицинская помощь в соответствии с имеющимся поражением и осуществлено полноценное лечение и реабилитация. В настоящее время принята двухэтапная система лечебноэвакуационного обеспечения населения в ЧС, включающая догоспитальный и госпитальный этапы. • Догоспитальный этап осуществляется с участием медицинского персонала объекта, местного лечебнопрофилактического учреждения здравоохранения, мобильных формирований. В очаге поражения или вблизи него осуществляют оказание первой, доврачебной и первой врачебной помощи по жизненным показаниям, проводят медицинскую и эвакуационно-транспортную сортировку. Предпочтительна эвакуация пострадавших по назначению, т.е. в те лечебные учреждения, где будет осуществляться их лечение до окончательного выздоровления. • Госпитальный этап реализуется с помощью лечебнопрофилактических учреждений ведомственного, территориального, регионального здравоохранения и специализированных лечебных учреждений службы медицины катастроф, которые обеспечивают оказание полного объёма квалифицированной и специализированной медицинской помощи пострадавшим, их лечение и реабилитацию. В ходе ликвидации последствий ЧС объём работы и количество привлекаемых сил и средств здравоохранения зависят от складывающейся обстановки, характера и масштаба очага массового поражения. Последние, в свою очередь, зависят как от количества пострадавших и структуры поражения, так и от места, где произошло чрезвычайное событие. Величина санитарных потерь при катастрофах и авариях может варьировать в большом диапазоне: от нескольких десятков до сотен и тысяч человек. Она зависит от масштабов ЧС, общего количества жителей, в том числе граждан, работающих в различных сферах народного хозяйства, наличия и состояния лечебнопрофилактических учреждений в зоне ЧС и ряда других особенностей. Все потери среди населения называют общими потерями. Общие потери делятся на безвозвратные и санитарные. • К безвозвратным потерям относятся убитые, умершие, утонувшие, пропавшие без вести. • К санитарным потерям относятся поражённые и больные, потерявшие трудоспособность на срок не менее 1 сут и поступившие в медицинские пункты или медицинские учреждения. Структура санитарных потерь - процентное соотношение различных категорий поражённых и больных, входящих в общее количество санитарных потерь. Изучение структуры санитарных потерь даёт возможность представить лечебно-эвакуационную характеристику поражённых и больных, а следовательно, определить потребность в силах и средствах для оказания медицинской помощи, эвакуации и лечения. Организация оказания медицинской помощи в ЧС часто осложняется в связи с труднодоступностью самого очага поражения, разрушением местных медицинских учреждений, неточностью информации, обусловленной нарушением средств связи в очаге поражения, объективной трудностью быстрой оценки объёма поражения, массовостью людских потерь и пострадавших. Всё это приводит к потере времени для оказания медицинской помощи и, соответственно, к уменьшению эффективности медицинской помощи пострадавшим в зоне ЧС. Для успешного выполнения указанных мероприятий по медицинскому обеспечению населения в ЧС необходимо следующее: • чёткое и непрерывное управление силами и средствами здравоохранения, принимающими участие в ликвидации последствий катастрофы; • бесперебойное всестороннее материально-техническое обеспечение всех проводимых мероприятий; • постоянное взаимодействие с администрацией, другими службами и ведомствами, обеспечивающими спасательные и восстановительные работы, а также своевременное достоверное информационное обеспечение как органов управления, так и населения. Для эффективного осуществления лечебно-эвакуационного обеспечения населения в районах ЧС необходимо придерживаться конкретной доктрины медицины катастроф. Под этим термином принято понимать совокупность основных принципов, положенных в основу деятельности службы медицины катастроф. Среди них можно назвать следующие принципы: • единое понимание задач службы медицины катастроф; • единое понимание происхождения и развития разных патологических процессов и их проявлений; • единые взгляды на принципы и методы лечения и профилактики поражений; • ранняя первичная хирургическая обработка раны - надёжный метод предупреждения и развития инфекции в ране и т.д. 11.Задачи и состав сил подсистемы Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. основными задачами областной территориальной подсистемы РСЧС являются: - разработка и реализация правовых и экономических норм по обеспечению защиты населения и территорий от чрезвычайных ситуаций на территории области; - осуществление областных целевых и научно-технических программ, направленных на предупреждение чрезвычайных ситуаций и повышение устойчивости функционирования объектов в случае их возникновения; - обеспечение готовности к действиям органов управления, сил и средств, предназначенных для предупреждения и ликвидации чрезвычайных ситуаций на территории области; - сбор, обработка, обмен и выдача информации в области защиты населения и территорий от чрезвычайных ситуаций; - организация подготовки населения к действиям при чрезвычайных ситуациях в том числе руководящего состава; - прогнозирование и оценка социально - экономических последствий чрезвычайных ситуаций на территории области; - создание резервов финансовых и материальных ресурсов для предупреждения и ликвидации чрезвычайных ситуаций; - осуществление экспертизы, надзора и контроля в области защиты населения и территорий от чрезвычайных ситуаций; - ликвидация чрезвычайных ситуаций; - подготовка к проведению эвакуационных мероприятий в чрезвычайных ситуациях, организация их проведения и всестороннего обеспечения; - реализация прав и обязанностей населения в области защиты от чрезвычайных ситуаций, а также лиц, непосредственно участвующих в их ликвидации; - осуществление мероприятий по социальной защите населения, пострадавшего в чрезвычайных ситуациях. В состав сил и средств каждого уровня подсистемы входят силы и средства постоянной готовности, предназначенные для оперативного реагирования на чрезвычайные ситуации и проведения работ по их ликвидации (далее - силы постоянной готовности). Основу сил постоянной готовности составляют аварийно-спасательные службы аварийно-спасательные формирования, иные службы и формирования, оснащенные специальной техникой, оборудованием, снаряжением, инструментом, материалами с учетом обеспечения проведения аварийно-спасательных и других неотложных работ в зоне чрезвычайной ситуации в течение не менее З суток. 12. Надзор за санитарно-эпидемиологической обстановкой Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. Наблюдение и лабораторный контроль организуют и проводят, преследуя следующие цели: • своевременное обнаружение и индикация радиоактивного, химического и биологического заражения питьевой воды, продовольствия, воздуха, почвы и объектов окружающей среды; • принятие экстренных мер по защите населения, продуктов питания, воды и социально важных объектов от АОХВ и бактериологических средств. Сеть наблюдения и лабораторного контроля (СНЛК) - составная часть сил и средств наблюдения и контроля РСЧС. СНЛК имеет три уровня: • федеральный; • региональный; • местный. В перечень сил постоянной готовности госсанэпидслужбы России регионального и территориального уровня включены центры Госсанэпиднадзора на территориях субъектов Российской Федерации, противочумных институтов, Противочумный центр в Москве и 11 противочумных станций. Все указанные учреждения могут сформировать для работы в зоне ЧС более 70 санитарно-эпидемиологических отрядов и около 20 специализированных противоэпидемических бригад (СПЭБ) на базе противочумных учреждений. Головные учреждения СНЛК (наиболее подготовленные к выполнению задач) - подразделения повышенной готовности со сроком приведения в готовность, составляющим 8 ч. Основная задача Федерального центра Госсанэпиднадзора Минздрава России - участие в разработке и проведении мероприятий по обеспечению лабораторного контроля и экспертизы продовольствия, питьевой воды и пищевого сырья на заражённость возбудителями инфекционных заболеваний, а также оказание методической помощи учреждениям санитарно-эпидемиологического надзора в ЧС мирного и военного времени. На республиканские, краевые, областные, портовые, городские, районные 1-й категории ЦГСЭН России и соответствующие им ЦСЭН на железнодорожном транспорте МПС России, центры санитарноэпидемиологического надзора и медико-санитарные части Федерального управления медико-биологических и экстремальных проблем при Минздраве России возложены следующие мероприятия: • проведение санитарно-эпидемиологической разведки в очагах массового поражения силами создаваемых на базе ЦГСЭН (ЦСЭН) формирований (групп эпидемиологической разведки, санитарноэпидемиологических отрядов и др.); • установление вида микробиологических средств боевых рецептур в военное время и возбудителей инфекционных заболеваний в ЧС мирного времени в пробах, отобранных из объектов окружающей среды, продовольствия, питьевой воды, пищевого сырья, а также в материалах, взятых от больных и трупов людей (специфическая индикация); • идентификация выделенных штаммов микроорганизмов и токсинов (только для республиканских, краевых и областных ЦГСЭН); • проведение санитарной экспертизы продовольствия, питьевой воды и пищевого сырья, загрязнённых РВ, OB, AOXB и заражён- ных БС, с выдачей заключения о пригодности их к использованию по назначению; • измерение мощности доз радиоактивного излучения на местности в районе расположения учреждения; • определение удельной и объёмной активности радионуклидов в пробах продовольствия, питьевой воды и пищевого сырья на контролируемых объектах; • установление радионуклидного состава исследуемых проб (кроме районных ЦГСЭН); • определение на контролируемых объектах загрязнённости продовольствия, питьевой воды, пищевого сырья ОВ и АОХВ; • руководство работой нижестоящих звеньев ЦГСЭН на подведомственной территории и оказание им методической помощи. Основные задачи городских, районных ЦГСЭН 2-й и 3-й категории Госсанэпиднадзора России и соответствующих им ЦСЭН на железнодорожном, водном и воздушном транспорте следующие: • проведение санитарно-эпидемиологической разведки на обслуживаемой территории; • установление наличия (на основе косвенных признаков) в объектах окружающей среды микробиологических средств боевых рецептур в военное время и возбудителей инфекционных заболеваний людей в ЧС мирного времени; • исследование проб, отобранных из объектов окружающей среды, продовольствия, питьевой воды и пищевого сырья на заражён- ность известными возбудителями; • измерение мощности доз радиоактивного излучения на местности в районе расположения учреждения; • установление наличия в объектах окружающей среды OB, AOXB, проведение их предварительной идентификации; • отбор проб из объектов окружающей среды, продовольствия, питьевой воды и пищевого сырья, загрязнённых РВ, ОВ, АОХВ и заражённых БС, доставка их в головные ЦГСЭН для лабораторных исследований и проведения санитарной экспертизы. 13. Условия, определяющие систему лечебно-эвакуационного обеспечения. значительные санитарные потери (пораженные, больные) возникают практически одновременно или в течение короткого отрезка времени; • нуждаемость большинства пораженных в первой медицинской помощи, которая для многих из них является необходимой для сохранения жизни и должна быть оказана в самое ближайшее время после поражения на месте, где оно получено, или вблизи от него; • нуждаемость значительной части пораженных в специализированной медицинской помощи и стационарном лечении; при этом для многих пораженных эта помощь также носит неотложный характер и должна быть оказана в кратчайшие сроки; • нехватка сил и средств здравоохранения вблизи зоны (района) ЧС, которые бы могли обеспечить выполнение в оптимальные сроки требуемого комплекса лечебно-эвакуационных мероприятий в отношении всех пораженных; • отсутствие возможности оказывать всем нуждающимся пораженным (больным) квалифицированную и тем более специализированную медицинскую помощь в зоне (районе) ЧС; • необходимость эвакуации пораженных из зоны (района) ЧС до лечебных учреждений, где им может быть оказана исчерпывающая медицинская помощь и осуществлено лечение; • необходимость специальной подготовки пораженных к эвакуации и оказания им медицинской помощи в ходе эвакуации (в целях максимального снижения отрицательного воздействия транспортировки на состояние пораженных), это в определенной степени компенсирует более поздние сроки оказания исчерпывающей медицинской помощи. 14. Сущность системы лечебно-эвакуационного обеспечения. Сущность этой системы состоит в последовательном и преемственном оказании пораженным (больным) медицинской помощи в очаге поражения и на этапах медицинской эвакуации в сочетании с эвакуацией до лечебного учреждения, обеспечивающего оказание исчерпывающей медицинской помощи в соответствии с имеющимся поражением (заболеванием). Для эффективности функционирования системы этапного лечения пораженных (больных) с эвакуацией по назначению необходимо соблюдение ряда требований. Основными из них являются следующие. 1. Руководящая роль положений единой медицинской доктрины, включающей единые взгляды всего медицинского персонала службы на этиопатогенез поражений и заболеваний населения в ЧС и принципы 5 этапного оказания медицинской помощи и лечения пораженных и больных при ликвидации медикосанитарных последствий ЧС. 2. Наличие на каждом эвакуационном направлении лечебных учреждений с достаточным количеством специализированных (профилированных) госпитальных коек. 3. Наличие краткой, четкой, единой системы медицинской документации, обеспечивающей последовательность и преемственность в лечебноэвакуационных мероприятиях, 15. Виды медицинской помощи их характеристика Под видом медицинской помощи понимают комплекс лечебнопрофилактических мероприятий, выполняемых медицинским персоналом определённой квалификации, имеющим соответствующее медицинское оснащение и оборудование, по конкретным медицинским показаниям. В настоящее время выделяют следующие виды медицинской помощи: • первую помощь (первую медицинскую помощь); • доврачебную (фельдшерскую) помощь; • первую врачебную помощь; • квалифицированную медицинскую помощь; • специализированную медицинскую помощь. Первая помощь (первая медицинская помощь) - комплекс простейших медицинских мероприятий, выполняемых на месте ранения (поражения) самим населением в порядке само- и взаимопомощи, санитарными дружинами, личным составом спасательных формирований с использованием табельных, подручных и личных средств. Её цель - спасение жизни поражённых, а также предупреждение или уменьшение тяжёлых последствий поражения. Доврачебную (фельдшерскую) помощь оказывают средние медицинские работники фельдшерских, врачебно-сестринских бригад и бригад скорой медицинской помощи в непосредственной близости от места поражения. Её назначение - борьба с угрожающими жизни расстройствами (например, кровотечение, асфиксия, шок и др.), защита ран от вторичного инфицирования, осуществление контроля правильности оказания первой помощи, а также в известной мере предупреждение развития последующих осложнений. Оптимальный срок оказания доврачебной помощи - 2 ч с момента ранения. Первую врачебную помощь оказывают врачи бригад скорой медицинской помощи, врачебно-сестринских бригад и врачи общего профиля. Её основные задачи - борьба с угрожающими жизни пострадавшего явлениями (например, кровотечение, асфиксия, шок, судороги и т.п.), профилактика осложнений (в частности, раневой инфекции и др.) и подготовка раненых к дальнейшей эвакуации. Оптимальные сроки оказания первой врачебной помощи по неотложным показаниям - 3 ч, в полном объёме - 6 ч. К неотложным мероприятиям относят следующие: • устранение асфиксии: - отсасывание слизи, рвотных масс и крови из верхних дыхательных путей; - введение воздуховода; - фиксация языка; - отсечение или подшивание свисающих лоскутков мягкого нёба и боковых отделов глотки; - трахеостомия по показаниям; - искусственная вентиляция лёгких; - наложение окклюзионной повязки при открытом пневмотораксе; - пункция плевральной полости или торакоцентез при напря- жённом пневмотораксе; • остановку наружного кровотечения: - прошивание сосуда в ране или наложение зажима на кровоточащий сосуд; - тугая тампонада раны и наложение давящей повязки; - контроль правильности и целесообразности наложения жгута; - наложение жгута при наличии показаний; • проведение противошоковых мероприятий: - переливание кровезаменителей при значительном обескровливании; - проведение новокаиновых блокад; - введение обезболивающих и сердечно-сосудистых средств; • отсечение конечности, висящей на лоскуте мягких тканей; • катетеризацию или капиллярную пункцию мочевого пузыря при задержке мочевыделения; • проведение мероприятий, направленных на устранение десорбции химических веществ с одежды и позволяющих снять противогаз с поражённых, поступающих из очага химического поражения; • введение антидотов, применение противосудорожных, бронхорасширяющих и противорвотных средств; • дегазацию раны при загрязнении её стойкими химическими веществами; • промывание желудка при помощи зонда в случае попадания химических или радиоактивных веществ в желудок; • применение антитоксической сыворотки при отравлении бактериальными токсинами и неспецифическая профилактика инфекционных заболеваний. Квалифицированную медицинскую помощь оказывают врачиспециалисты хирургического и терапевтического профилей для устранения тяжёлых угрожающих жизни последствий и осложнений поражения. Мероприятия квалифицированной медицинской помощи по срочности их выполнения делят на три группы: • неотложные (оптимальный срок оказания до 12 ч с момента поражения); • отсроченные первой очереди (оптимальный срок оказания до 24 ч с момента поражения); • отсроченные второй очереди (оптимальный срок оказания до 36 ч с момента поражения). Мероприятия всех трёх групп составляют полный объём квалифицированной медицинской помощи. В полном объёме квалифицированная медицинская помощь должна быть оказана всем пострадавшим, нуждающимся в ней, в течение 48 ч с момента ранения. Специализированная медицинская помощь. Её оказывают врачи-специалисты узкого профиля (нейрохирурги, отоларингологи, офтальмологи и др.), имеющие специальное лечебнодиагностическое оснащение в специализированных лечебных учреждениях. Профилизация лечебных учреждений может проводиться путём придания им бригад специализированной медицинской помощи с соответствующим медицинским оснащением. Оптимальный срок оказания специализированной медицинской помощи - 24-72 ч с момента поражения. Объёмом медицинской помощи называют совокупность лечебнопрофилактических мероприятий определённого вида медицинской помощи, выполняемых на этапах медицинской эвакуации или в лечебных учреждениях в соответствии со складывающейся общей и медицинской обстановкой. Различают полный и сокращённый объём медицинской помощи. • Полный объём медицинской помощи включает выполнение всех групп мероприятий, присущих данному виду медицинской помощи. • Сокращённый объём предусматривает отказ от выполнения мероприятий, которые могут быть отсрочены, и обычно включает выполнение неотложных мероприятий. До эвакуации поражённых в лечебные учреждения госпитального типа во всех случаях им должны быть выполнены мероприятия по устранению угрожающих жизни состояний на текущий момент, предупреждению различных тяжёлых осложнений и обеспечению транспортировки без существенного ухудшения их состояния. 16. Основы медицинской сортировки пораженных (больных) в условиях чрезвычайной ситуации. Медицинская сортировка - распределение поражённых (больных) на группы исходя из необходимости в однородных лечебнопрофилактических и эвакуационных мероприятиях в зависимости от медицинских показаний и конкретных условий обстановки. Цель сортировки, её основное назначение состоят в том, чтобы обеспечить поражённым своевременное оказание медицинской помощи в оптимальном объёме и рациональную эвакуацию. Медицинская сортировка начинается непосредственно в пунктах сбора поражённых, проводится на этапе медицинской эвакуации и осуществляется во всех его функциональных подразделениях. Её содержание зависит от задач, возлагаемых на то или иное функциональное подразделение и этап медицинской эвакуации в целом, а также от условий обстановки. Виды сортировки. В зависимости от задач, решаемых в процессе медицинской сортировки на этапах медицинской эвакуации, различают два её вида: внутрипунктовую и эвакуационно-транспортную медицинскую сортировку. • Внутрипунктовую сортировку проводят с целью распределения поражённых (больных) по группам (в зависимости от степени их опасности для окружающих, характера и тяжести поражения) для направления в соответствующие функциональные подразделения данного этапа медицинской эвакуации и установления очерёдно- сти в эти подразделения. • Эвакуационно-транспортную сортировку проводят с целью распределения поражённых (больных) на однородные группы в соответствии с направлением (эвакуационным предназначением), очерёдностью, способами и средствами их эвакуации. Для проведения медицинской сортировки поражённых и больных формируют врачебно-сестринскую сортировочную бригаду. Её состав: врач, одна или две медицинские сестры (фельдшера), один или два регистратора. Бригада должна иметь необходимое оснащение с целью проведения неотложных медицинских процедур (инъекции неотложных лекарственных средств, наложение повязки, шины, жгута) по назначению врача и регистрации поражённых. Диагностику тяжести состояния пострадавших осуществляют врачи бригад по простейшим клиническим признакам. Она включает оценку степени нарушения сознания, дыхания, изменения пульса, реакции зрачков, констатацию наличия и локализации переломов и кровотечений. Для фиксирования результатов медицинской сортировки на этапах медицинской эвакуации применяют цветные фигурные сортировочные марки и делают записи в первичной медицинской карте (карточке) и других медицинских документах. При проведении медицинской сортировки используют сортировочные признаки, предложенные Н.И. Пироговым: • опасность для окружающих; • лечебный признак; • эвакуационный признак. На каждом этапе медицинской эвакуации выделяют пять основных групп (потоков) поражённых и больных: • опасные для окружающих (инфекционные больные, заражённые АХОВ, загрязнённые РВ, больные с реактивными состояниями); • нуждающиеся в медицинской помощи на данном этапе (важная задача - выделение поражённых, требующих своевременного оказания медицинской помощи по неотложным показаниям); • поражённые и больные, помощь которым может быть оказана на следующем этапе медицинской эвакуации (эта группа пострадавших нуждается в отсроченной медицинской помощи); • легкопоражённые и больные; • агонизирующие, которым никакие сложные вмешательства не спасут жизнь (они нуждаются в облегчении страданий). Для успешного проведения медицинской сортировки на каждом этапе медицинской эвакуации необходима тщательная её организация. Для этого необходимо следующее: • выделение самостоятельных функциональных подразделений с достаточной ёмкостью помещений для размещения поражённых и обеспечение удобных подходов к поражённым; • организация вспомогательных функциональных подразделений для сортировки - сортировочные посты и сортировочные площадки; • создание врачебно-сестринских сортировочных бригад и их оснащение необходимыми простейшими средствами диагностики; • обязательная фиксация результатов сортировки (сортировочные марки, первичные медицинские карточки и т.п.) в момент её проведения. 17. Основы организации оказания медицинской помощи населения, пострадавшего в чрезвычайных ситуациях. При ликвидации медико-санитарных последствий ЧС основные направления деятельности здравоохранения следующие: • организация и проведение лечебно-эвакуационных мероприятий; • медицинское обеспечение непоражённого населения в районе ЧС; • санитарно-гигиенические и противоэпидемические мероприятия; • организация обеспечения медицинским имуществом и санитарной техникой медицинских учреждений и формирований; • медицинское обеспечение контингента, привлекаемого для ведения спасательных, аварийных и восстановительных работ; • судебно-медицинская экспертиза погибших и судебномедицинское освидетельствование пострадавших. Организация и проведение лечебно-эвакуационных мероприятий - один из основных и наиболее трудоёмких видов деятельности здравоохранения при медико-санитарной ликвидации последствий чрезвычайных ситуаций. Лечебно-эвакуационное обеспечение населения в чрезвычайных ситуациях - комплекс мероприятий, направленных на своевременное оказание медицинской помощи поражённым, в сочетании с эвакуацией их в медицинские формирования и лечебные учреждения с целью обеспечения эффективного лечения и реабилитации. Лечебно-эвакуационное обеспечение предусматривает проведение следующих мероприятий: • розыск поражённых; • оказание им медицинской помощи; • вынос (вывоз) пострадавших за пределы очага поражения; • отправку их на ближайшие этапы медицинской эвакуации и в лечебные учреждения с целью оказания необходимой медицинской помощи и реабилитации. На организацию и проведение лечебно-эвакуационных мероприятий в ЧС будут оказывать влияние следующие факторы обстановки: • размеры очага поражения и вид катастрофы (аварии); • количество поражённых и характер поражений; • степень выхода из строя сил и средств здравоохранения в зоне поражения; • уровень развития медицинской науки; • состояние материально-технического оснащения сил и средств медицины катастроф; • наличие или отсутствие на местности опасных для человека поражающих факторов (радиоактивных веществ, АОХВ, очагов пожаров и др.). Анализ перечисленных факторов и условий деятельности медицинского персонала в ЧС позволяет сделать два важных вывода: • Существующая система медицинского обеспечения, действующая в обычных условиях, в большинстве случаев оказывается неприемлемой при ликвидации последствий ЧС, так как она предусматривает оказание всего объёма необходимой медицинской помощи и лечение поражённых в одном лечебном заведении. При возникновении ЧС эти условия отсутствуют. • Наличие в ЧС значительного количества поражённых и отсутствие вблизи очага ЧС необходимого количества медицинских формирований и учреждений, чтобы сохранить жизнь поражён- ным и снизить риск возникновения тяжёлых осложнений при эвакуации до лечебных учреждений, требует применить достаточно эффективную и испытанную систему оказания медицинской помощи - систему этапного лечения с эвакуацией поражённых по назначению (в лечебное учреждение по профилю поражения), т.е. создание промежуточных этапов из медицинских формирований и учреждений, которые должны обеспечить эвакуацию пора- жённых до лечебных учреждений без значительного ухудшения их общего состояния. Сущность системы этапного лечения состоит в своевременном, последовательном и преемственном оказании медицинской помощи на этапах медицинской эвакуации в сочетании с транспортировкой поражённых до лечебного учреждения, где может быть оказана адекватная медицинская помощь в соответствии с имеющимся поражением и осуществлено полноценное лечение и реабилитация. В настоящее время принята двухэтапная система лечебноэвакуационного обеспечения населения в ЧС, включающая догоспитальный и госпитальный этапы. • Догоспитальный этап осуществляется с участием медицинского персонала объекта, местного лечебнопрофилактического учреждения здравоохранения, мобильных формирований. В очаге поражения или вблизи него осуществляют оказание первой, доврачебной и первой врачебной помощи по жизненным показаниям, проводят медицинскую и эвакуационно-транспортную сортировку. Предпочтительна эвакуация пострадавших по назначению, т.е. в те лечебные учреждения, где будет осуществляться их лечение до окончательного выздоровления. • Госпитальный этап реализуется с помощью лечебнопрофилактических учреждений ведомственного, территориального, регионального здравоохранения и специализированных лечебных учреждений службы медицины катастроф, которые обеспечивают оказание полного объёма квалифицированной и специализированной медицинской помощи пострадавшим, их лечение и реабилитацию. Все потери среди населения называют общими потерями. Общие потери делятся на безвозвратные и санитарные. • К безвозвратным потерям относятся убитые, умершие, утонувшие, пропавшие без вести. • К санитарным потерям относятся поражённые и больные, потерявшие трудоспособность на срок не менее 1 сут и поступившие в медицинские пункты или медицинские учреждения. Структура санитарных потерь - процентное соотношение различных категорий поражённых и больных, входящих в общее количество санитарных потерь. Изучение структуры санитарных потерь даёт возможность представить лечебно-эвакуационную характеристику поражённых и больных, а следовательно, определить потребность в силах и средствах для оказания медицинской помощи, эвакуации и лечения. 18. Организация медицинской эвакуации в условиях чрезвычайной ситуации Под медицинской эвакуацией понимают вынос (вывоз) поражён- ных (больных) из очага чрезвычайной ситуации и транспортировку до этапов медицинской эвакуации или в лечебные учреждения с целью своевременного оказания поражённым (больным) необходимой медицинской помощи и проведения эффективного лечения и реабилитации. Маршрут, по которому осуществляют вынос и транспортировку поражённых (больных), называется путь медицинской эвакуации, а расстояние от пункта отправки поражённого до места назначения принято считать плечом медицинской эвакуации. Совокупность путей эвакуации, расположенных на них этапов медицинской эвакуации и работающих санитарных и других транспортных средств называют эвакуационным направлением. Медицинская эвакуация начинается с организованного выноса, вывода и вывоза пострадавших (больных) из зоны катастрофы и завершается доставкой их в лечебные учреждения, оказывающие полный объём медицинской помощи и обеспечивающие окончательное лечение. Быстрая доставка поражённых (больных) на первый и конечные этапы медицинской эвакуации - одно из главных средств достижения своевременности в оказании медицинской помощи поражённым. Эвакуацию осуществляют по принципу «на себя» (машины «скорой медицинской помощи», лечебнопрофилактических учреждений, региональных, территориальных центров экстренной медицинской помощи и т.п.) и «от себя» (транспортом пострадавшего объекта, спасательных отрядов и др.). Общее правило при транспортировании поражённых на носилках - несменяемость носилок с целью предотвращения перекладывания тяжело поражённых (с носилок на носилки) с заменой их из обменного фонда. Загрузка транспорта по возможности однопрофильными по характеру (хирургический, терапевтический профиль и т.п.) и локализации поражения пострадавшими значительно облегчает эвакуацию не только по направлению, но и по назначению, сокращая до минимума межбольничные перевозки. 19. Организация работы этапов медицинской эвакуации в зоне (районе) чрезвычайной ситуации Этапы медицинской эвакуации в системе Всероссийской службы медицины катастроф: • формирование и учреждение службы медицины катастроф; • медицинские формирования и лечебные учреждения Минздравсоцразвития России; • формирование и учреждение медицинской службы Минобороны России, медицинской службы МВД России, медицинской службы войск Гражданской обороны и других министерств и ведомств, развёрнутые на путях эвакуации поражённых из района ЧС для их массового приёма, медицинской сортировки, оказания медицинской помощи, подготовки к эвакуации и лечения. Каждый этап медицинской эвакуации осуществляет определён- ные лечебно-профилактические мероприятия, которые в совокупности составляют объём медицинской помощи, свойственный данному этапу. Объём этих мероприятий на этапах медицинской эвакуации не является постоянным и может изменяться в зависимости от обстановки. Каждый этап медицинской эвакуации имеет свои особенности в организации работы, зависящие от места данного этапа в общей системе лечебно-эвакуационных мероприятий, а также от вида ЧС и медицинской обстановки. Однако, несмотря на разнообразие условий, определяющих деятельность отдельных этапов медицинской эвакуации, в основе их организации лежат общие принципы, согласно которым в составе этапа медицинской эвакуации развёр- тывают функциональные подразделения (рис. 3.1), обеспечивающие выполнение следующих основных задач: Рис. 3.1. Схема развёртывания этапа медицинской помощи: СП - сортировочный пост (+ - обозначение флага Красного Креста) • приём, регистрацию и медицинскую сортировку поражённых (больных), прибывающих на данный этап медицинской эвакуации, - приёмно-сортировочное отделение; • санитарную обработку поражённых, дезактивацию, дегазацию и дезинфекцию их обмундирования и снаряжения - отделение (площадки) специальной обработки; • оказание поражённым (больным) медицинской помощи - перевязочная, операционно-перевязочное отделение, процедурная, противошоковая, палаты интенсивной терапии; • госпитализацию и лечение поражённых (больных) - госпитальное отделение; • размещение поражённых и больных, подлежащих дальнейшей эвакуации, - эвакуационное отделение; • размещение инфекционных больных - изолятор. В состав этапа медицинской эвакуации также входят управление, аптека, лаборатория, хозяйственные подразделения и т.д. Этапы медицинской эвакуации должны быть постоянно готовы к работе в любых, даже самых сложных условиях, к быстрой перемене места расположения и одновременному приёму большого количества поражённых. Этапом медицинской эвакуации, предназначенным для оказания первой врачебной помощи, могут быть следующие структуры: • пункты медицинской помощи (ПМП), развёрнутые врачебносестринскими бригадами; • уцелевшие (полностью или частично) поликлиники, амбулатории, участковые больницы в очаге поражения; • медицинские пункты медицинской службы Минобороны России, МВД, войск Гражданской обороны и др. Квалифицированная и специализированная медицинская помощь и лечение поражённых осуществляются на последующих этапах медицинской эвакуации. Такими этапами медицинской эвакуации могут быть следующие учреждения: • госпитали службы медицины катастроф, многопрофильные, профилированные, специализированные больницы, клинические центры Минздравсоцразвития России, медицинские силы Минобороны России (медицинские отряды специального назначения, медико-санитарные батальоны, госпитали и др.); • медицинские учреждения МВД России, ФСБ России, войск и медицинской службы Гражданской обороны и др. 20. Организация оказания медицинской помощи населении, отселяемому из зоны (района) чрезвычайной ситуации. Для обеспечения эвакуационных мероприятий перед здравоохранением ставятся задачи: - организация медицинского обеспечения населения на сборных эвакуационных пунктах, на маршрутах эвакуации и в местах расселения; - организация эвакуации персонала и больных, а также учреждений здравоохранения из угрожаемой в безопасную зону; - вывод формирований СМК в зону размещения эвакуированного населения; - организация лечения нетранспортабельных больных из эвакуируемых лечебных учреждений; доразвертывание коечного фонда в больницах загородной зоны за счет эвакуированных ЛПУ. Для решения указанных задач проводятся мероприятия: • развертывание и организация работы медицинских постов (пунктов) в целях оказания неотложной медицинской помощи больным и нуждающимся на сборных эвакуационных пунктах, пунктах посадки, маршрутах эвакуации, промежуточных пунктах эвакуации, пунктах высадки, приемных эвакуационных пунктах и в местах расселения населения; • осуществление контроля за санитарно-гигиеническим состоянием мест размещения эвакуированного населения, организацией его питания, водоснабжения и банно-прачечного обслуживания; • всестороннее медицинское обеспечение нетранспортабельных больных, размещенных в защищенных стационарах неэвакуированных лечебных учреждений; • непрерывное наблюдение за эпидемиологической обстановкой, активное выявление инфекционных больных, их изоляция, лечение и выполнение других противоэпидемических мероприятий; • снабжение учреждений здравоохранения, привлекаемых для медицинского обеспечения населения на путях и этапах эвакуации, необходимым медицинским имуществом; • эвакуация транспортабельных больных, медицинского персонала, членов их семей, медицинского имущества и оборудования учреждений здравоохранения в загородную зону 21. Организация оказания медико-психологической помощи населению в чрезвычайных ситуациях. Первый период В первый период отмечают острый эмоциональный шок Таким образом, в остром периоде психическое состояние человека определяется переживанием угрозы жизни. Как показала практика, этот период продолжается обычно от начала катастрофы до организации спасательных работ. В психическом статусе преобладают витальные инстинкты, и в первую очередь проявляется инстинкт самосохранения, когда могут резко возрастать физические возможности в силу предельной мобилизации психофизиологических резервов. В таких условиях развиваются неспецифические психогенные реакции, основу которых составляет страх различной интенсивности. У многих людей возникают психотические реакции в состоянии паники. Второй период Второй период включает психофизиологическую демобилизацию (табл. 8.2). В этом периоде, начинающемся обычно после развёртывания спасательных работ, в развитии состояния дезадаптации и психических расстройств большую роль играют личностные особенности пострадавших, определяющие уровень осознания сохраняющейся опасности и масштаба ущерба. В этот момент психоэмоциональное напряжение, характерное для первого периода, постепенно сменяется утомлением и так называемой демобилизацией с преобладанием депрессивных астенических состояний и апатии. Третий период В третий период наступает стадия так называемого разряжения (табл. 8.3). В третьем периоде, после эвакуации в безопасное место, начинается переработка травмирующей ситуации: собственных переживаний и утрат. При этом дополнительными травмирующими факторами становятся изменение жизненных стереотипов, различные неудобства пребывания во временных убежищах. Становясь хроническими, эти факторы способствуют развитию посттравматических стрессовых расстройств. Возрастает частота соматизации невротических расстройств, а также развития невротических и психопатических заболеваний. Четвёртый период В последний, четвёртый, период начинается стадия восстановления (табл. 8.4). Клинических форм психиатрической патологии в изученный период времени после стихийного бедствия не отмечено, однако это не исключает высокой вероятности их развития в более поздние сроки («отставленное реагирование»), что предполагает необходимость проведения заблаговременных психопрофилактических мероприятий с использованием методов медико-психологической коррекции. С учётом мирового опыта можно также предполагать развитие у лиц, находившихся в очаге стихийного бедствия, различных форм психосоматических расстройств, связанных с нарушениями деятельности желудочно-кишечного тракта, сердечно-сосудистой, иммунной и эндокринной систем, что также требует разработки и проведения специальных медицинских и психопрофилактических мероприятий. 22. Особенности организации оказания медицинской помощи детям в чрезвычайных ситуациях. В порядке первой медицинской помощи детям по показаниям проводятся: 1. Реанимационные мероприятия (искусственное дыхание, непрямой массаж сердца). При проведении детям закрытого массажа сердца необходимо рассчитывать силу и частоту нажатий на нижний отдел грудины, чтобы не вызвать дополнительную травму грудной клетки. 2. Временная остановка наружного кровотечения доступными методами. Учитывая слабое развитие мускулатуры, детям до трех лет для временной остановки наружного кровотечения из дистальных отделов конечностей в большинстве случаев достаточно наложить на поврежденную конечность давящую повязку не прибегая к кровоостанавливающему жгуту или закрутке. 3. Восстановление проходимости верхних дыхательных путей (удаление инородных тел, рвотных масс и т.д.). 4. Наложение повязок на раневые поверхности. 5. Иммобилизация при переломах костей, вывихах суставов, обширных ранах и сдавлениях мягких тканей. 6. Пероральная регидратация (щелочно-солевые растворы, горячее питье). 7. Укрытие детей от воздействия неблагоприятных климатических и погодных условий, организация ухода и оказания им необходимой медицинской помощи. 8. Эвакуация из очага поражения. Вынос и вывоз детей должен осуществляться в первую очередь в сопровождении родственников, легкопораженных взрослых, личного состава спасательных формирований и т.п. Детей в возрасте до пяти лет выносят из очага к месту оказания доврачебной и первой врачебной помощи по возможности на руках, а не на носилках, чтобы избежать падения с носилок. Для эвакуации пораженных детей используются наиболее щадящие виды транспорта в сопровождении медицинского персонала. Желательно, чтобы дети сразу эвакуировались в детские лечебнопрофилактические учреждения, детские отделения (палаты) больниц, способные обеспечить квалифицированную и специализированную медицинскую помощь. 23. Медицинская экспертиза и реабилитация участников ликвидации последствий чрезвычайных ситуаций. представляет собой комплекс мероприятий, направленных на определение годности граждан к работе спасателями по медицинским показаниям, сохранение и укрепление здоровья спасателей. Она включает: изучение и оценку состояния здоровья и физического развития граждан на момент освидетельствования; определение годности граждан при поступлении на работу спасателем и степени годности к работе спасателем; экспертизу состояния здоровья граждан в период их увольнения с работы спасателем (на момент расторжения договора (контракта); определение причинной связи увечий (ранений, травм, контузий), заболеваний у спасателей, признаваемых (признанных) в период работы спасателем по договору (контракту) по состоянию здоровья негодными, временно негодными к работе спасателями, а также при изменении категории их годности к работе спасателем; оценку эффективности профилактической работы в аварийно-спасательных службах и медицинской реабилитации спасателей. Штатные врачебно-экспертные комиссии (Центральная медико-экспертная комиссия «Защита», медикоэкспертные комиссии региональных центров медицины катастроф) являются структурными подразделениями учреждений, на базе которых они создаются. Их функция: организация медицинской экспертизы в аварийно-спасательных службах; методическое руководство работой нештатных КЭК и МЭК, контроль за их деятельностью; создание и ведение банка данных (регистра) о состоянии здоровья спасателей; организация и ведение медицинского учета и отчетности по вопросам медицинской экспертизы; разработка и реализация мер, направленных на совершенствование экспертизы спасателей и мер по ее улучшению; и другие Нештатными органами врачебной экспертизы спасателей являются: временно действующими - медикоэкспертные комиссии (МЭК), создаваемые при необходимости на определенный период времени для очередного планового освидетельствования спасателей. Функция: определение годности (негодности) граждан к поступлению на работу спасателем и после медицинской реабилитации. Направление на медицинское освидетельствование с указанием цели освидетельствования выдается учреждением (организацией, предприятием), в которое гражданин (гражданка) поступает на работу спасателем. Медицинская реабилитация спасателей, принимавших участие в ликвидации чрезвычайных ситуаций, представляет собой комплекс мероприятий, направленных на проведение экспертизы и восстановление здоровья, психофизиологического состояния и профессиональной работоспособности. Основными задачами медицинской реабилитации спасателей являются: экспертиза здоровья, психофизиологического состояния и профессиональной работоспособности спасателей; проведение восстановительной терапии в случаях травм, заболеваний и обострений хронических заболеваний, связанных с участием в ликвидации чрезвычайных ситуаций; выведение из организма радиоактивных, ядовитых и других вредных веществ; профилактика и лечение соматических и психоэмоциональных нарушений; коррекция и нормализация психофункционального состояния; восстановление профессиональной работоспособности. 24. Мероприятия по повышению устойчивости функционирования больницы в чрезвычайных ситуациях. включающет административно-организационные, инженерно-технические, материально-экономические, санитарно-противоэпидемические, режимные, образовательные (подготовка кадров) мероприятия, в результате которых снижается риск поражения объекта и обеспечивается выполнение им задач медикосанитарного обеспечения населения в чрезвычайных ситуациях. Мероприятия: для защиты персонала и больных в стационарных учреждениях предусматривается строительство защитных сооружений (убежищ или противорадиационных укрытий) с необходимым оснащением создание резервов медицинского имущества (лекарственные средства, индивидуальные средства профилактики, дезинфекционные средства, перевязочные средства, средства транспортировки). Хранение указанных комплектов имущества в укладках должно осуществляться на первом этаже ЛПУ; повышение надежности системы энергоснабжения и электроосвещения ЛПУ, создание системы автономного аварийного теплоснабжения обеспечивается созданием запасов газа в баллонах; создание запасов питьевой воды; создание автономной системы связи и оповещения ЛПУ обеспечивающей постоянную возможность быстрой подачи сигнала тревоги во все помещения для защиты зданий ЛПУ от радиоактивных и химических веществ, задымленности и других вредных факторов создается максимально возможная герметичность внутренних помещений при закрытых окнах, операционных и процедурных и иметь систему фильтров в местах забора воздуха; для повышения противопожарной стойкости, защиты зданий внутренняя отделка зданий должна быть выполнена из современных негорючих материалов, все помещения ЛПУ должны быть оснащены пожарной сигнализацией, запасные выходы всегда должны быть свободны для проведения эвакуации; создание системы экстренной эвакуации больных, которая должна быть дополнена индивидуальными спасательными устройствами; обеспечение возможности раздельного въезда и выезда прибывающего в ЛПУ автотранспорт; 25. Мероприятия по предупреждению и ликвидации последствий чрезвычайных ситуаций в больнице. Готовность ЛПУ определяется наличием подготовленностью и оснащенностью формирований СМК согласно плану-заданию для ЛПУ, подготовленностью функциональных подразделений и ЛПУ в целом к проведению мероприятий в ЧС, обеспеченностью персоналом, достаточной обеспеченностью необходимым имуществом в том числе и имуществом резерва. Общими задачами для всех ЛПУ по предупреждению последствий ЧС являются: прогнозирование возможных на территории ЛПУ ЧС и оценка их медико-санитарных последствий; планирование работы объекта в ЧС; организация мероприятий по подготовке ЛПУ к работе в ЧС; организация защиты персонала ЛПУ и больных от воздействия поражающих факторов с учетом прогнозируемой обстановки; повышение устойчивости функционирования ЛПУ в ЧС. 26. Организация работы больницы при чрезвычайных ситуациях. 1. Если ЛПУ не подвергается воздействию поражающих факторов ЧС, приводит в готовность создаваемые на его базе медицинские формирования СМК, перепрофилирует коечную сеть некоторых отделений, обеспечивает прием пораженных и оказание им квалифицированной и специализированной медицинской помощи. 2. Если ЛПУ подвергается воздействию поражающих факторов ЧС, то необходимо, прежде всего, обеспечить защиту больных, персонала, медицинского оборудования, других материальных средств и, в зависимости от обстановки, приступить к оказанию медицинской помощи пораженным, в том числе и своему персоналу, а также больным, которые могут подвергаться воздействию поражающих факторов. Особое внимание следует уделять оценке состояния подъездных путей, площадок разгрузки поражённых, планировке приёмного отделения и возможности его перепрофилизации в приёмно-сортировочное с высокой интенсивностью приёма поступающих -приводят в готовность средства индивидуальной защиты и медицинские средства индивидуальной защиты, а также средства коллективной защиты персонала и больных; - уточняют списки больных, которых можно выписать на амбулаторно-поликлиническое лечение; - выделение медицинского персонала для доукомплектования медицинских формирований и лечебнодиагностических подразделений других лечебных учреждений, получивших задание для работы в ЧС; -в операционно-перевязочном отделении, отделении реанимации и интенсивной терапии принимают меры к увеличению коечной ёмкости и увеличению пропускной способности, устанавливают дополнительное количество операционных, • устанавливают круглосуточное дежурство медицинского персонала, при возможности привлекают к работе пенсионеров, студентов старших курсов медицинских учебных заведений; 27. Организация эвакуации больницы. Эвакуация лпу имеет целью защиту больных, медицинского персонала лечебнопрофилактического учреждения, личного состава медицинских формирований, членов их семей, а также защиту и сохранение медицинского и санитарно-хозяйственного имущества. Своевременная эвакуация позволяет развернуть на территории вне района ЧС сеть лечебных учреждений совместно с местными лпу с целью оказания квалифицированной и специализированной медицинской помощи поражённым и необходимой медицинской помощи эвакуируемому и постоянно проживающему населению. При поступлении распоряжения на эвакуацию руководитель лечебного учреждения обязан выполнить следующие действия: • оповестить об этом подчинённый личный состав; • направить оперативную группу в район эвакуации; • организовать выписку больных, подлежащих амбулаторному лечению; • разместить нетранспортабельных больных в убежище стационара, оставив для их обслуживания часть медицинского персонала; • организовать эвакуацию медицинских формирований, созданных на базе данного учреждения, в заранее намеченные районы; • последовательно эвакуировать транспортабельных больных, персонал, членов семей, необходимое медицинское и санитарнохозяйственное имущество, запасы питания и воды. При планировании эвакуации лечебного учреждения штаб ГО объекта производит ряд расчётов. В частности, определяет численность врачей, среднего медицинского и обслуживающего персонала, подлежащего выделению в распоряжение органов здравоохранения (в медицинские формирования, в эвакопункты и др.), для медицинского обслуживания нетранспортабельных больных и развёртывания лечебных учреждений вне зоны ЧС. Всех больных, находящихся на лечении в данном лечебном учреждении, по эвакуационному предназначению распределяют на три основные группы. • Больные, не нуждающиеся в дальнейшем продолжении стационарного лечения и подлежащие выписке (около 50 %). Они после выписки самостоятельно следуют до места жительства, • Транспортабельные больные, которые по состоянию здоровья не могут быть выписаны из лечебного учреждения, но в состоянии без значительного ущерба для здоровья эвакуироваться с этим учреждением (около 45 %). • Нетранспортабельные больные, которые не способны без ущерба для здоровья перенести эвакуацию (около 5 %). Эта группа больных должна быть оставлена в городе и укрыта в специально оборудованном убежище лечебного учреждения Производят также расчёт и распределение медикаментов, перевязочного материала, медицинского и санитарно-хозяйственного имущества 28. Управление службой медицины катастроф. Система управления Всероссийской службой медицины катастроф. Управление Всероссийской службой медицины катастроф - это постоянная целенаправленная деятельность начальников медицинской службы и органов управления по руководству подчиненными силами и средствами, направленная на обеспечение максимальной эффективности их использования для своевременного и успешного выполнения задач медицинского обеспечения. К управлению медицинской службой предъявляется ряд требований. Основными из них являются: устойчивость, непрерывность, оперативность, квалифицированность. Система управления может быть эффективной лишь при условии четкого взаимосвязанного функционирования всех указанных элементов. группы мероприятий управления службо мед.кат-ы: мероприятия по поддержанию постоянной готовности службы; мероприятия по подготовке медико-санитарного обеспечения в ЧС; мероприятия по руководству силами и средствами службы медицины катастроф в ходе выполнения поставленных задач. ВСМК входит в функциональную подсистему РСЧС. Руководящими органами Службы на всех уровнях являются соответствующие центры медицины катастроф (Всероссийский центр медицины катастроф «Защита» Министерства здравоохранения и социального развития Российской Федерации, региональные центры медицины катастроф, территориальные центры медицины катастроф), которые одновременно выполняют функции штабов Службы. 29. Основы планирования медико-санитарного обеспечения населения в чрезвычайных ситуациях. Наиболее эффективное использование сил и средств СМК, непрерывное и четкое управление ими возможно лишь при постоянном знании руководителем службы медицины катастроф обстановки, умении им быстро и правильно ее оценить, своевременно принять обоснованное решение, четко поставить задачи подчиненным, систематически контролировать их действия, оказывать необходимую помощь. 2 этапа порядка работы штабов и органов управления РСЧС управление службой медицины катастроф в период подготовки к медико-санитарному обеспечению населения в ЧС; управление Службой в ходе ЧС. Основой управления службой медицины катастроф является заблаговременное планирование мероприятий и принятие решения руководителем СМК любого уровня. Цели планирования: повышение готовности органов управления, сил и средств СМК к действиям в ЧС; рациональное распределение и использование сил и средств СМК в условиях возникшей ЧС; постоянной готовности, коечной сети ЛПУ, запасов медицинского, санитарно-хозяйственного и специального имущества, необходимых для ликвидации медико-санитарных последствий ЧС; Для достижения указанных целей при прогнозировании медико-санитарных последствий ЧС решаются следующие основные задачи: выявление и идентификация возможных источников ЧС и потенциально-опасных зон, возникающих вследствие ЧС; разработка возможных вариантов возникновения медико-санитарных последствий ЧС; оценка вероятности (частоты) возникновения медико-санитарных последствий по различным сценариям ЧС; многовариантное определение масштабов медико-санитарных последствий ЧС. Разработка плана осуществляется в несколько этапов. Первым из них является медико-тактический анализ обстановки.( оценка района и сил службы мед.кат) Второй этап - обобщение результатов анализа обстановки в виде итоговых выводов. Третий этап - принятие решения. Четвертый этап – реализация решения в виде плана медицинского обеспечения. 30. Организация управления Всероссийской службой медицины катастроф при подготовке и в ходе ликвидации последствий чрезвычайных ситуаций. Всероссийская служба медицины катастроф - функциональная подсистема Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций, функционально объединяющая службы медицины катастроф Минздравсоцразвития России, Минобороны России, а также медицинские силы и средства МВД России и других федеральных органов исполнительной власти, предназначенных для ликвидации медико-санитарных последствий. Для организации всмк характерна уровневая структура: федеральный, региональный, территор, местный, объектовый – благодаря чему слаженность работы. Формирования и учреждения службы медицины катастроф организуются на всех уровнях и могут быть штатными и нештатными. Штатные формирования службы медицины катастроф представлены следующими структурами: • подвижными многопрофильными госпиталями; • медицинскими отрядами; • бригадами специализированной медицинской помощи. Они могут работать автономно или в составе других формирований и учреждений, участвующих в ликвидации медико-санитарных последствий ЧС. Нештатные формирования создают на базе медицинских образовательных, научно-исследовательских, лечебно-профилактических и санитарно-профилактических учреждений за счёт их персонала на всех уровнях службы медицины катастроф: • медицинские отряды; • бригады (группы) специализированной медицинской помощи; • врачебно-сестринские бригады и др. Обеспечение их готовности к работе возложено на руководителей лечебно-профилактических учреждений. При возникновении ЧС эти формирования поступают в оперативное подчинение органов управления службы медицины катастроф соответствующего уровня. 31. Автоматизация управления Всероссийской службой медицины катастроф. Создание автоматизированной системы управления ВСМК обусловлено: наличием в составе службы органов управления, многочисленных, различных по предназначению и подчиненности сил и средств Службы; необходимостью оперативного принятия рационального решения при наличии большого объема данных в условиях дефицита времени; скорейшего доведения задач до исполнителей; неизбежностью уточнений принятых решений при изменении оперативной обстановки в зоне ЧС; осуществления оперативного маневра силами и средствами; при ликвидации медико-санитарных последствий ЧС - необходимостью постоянного руководства многочисленными формированиями и учреждениями СМК, участвующими в ликвидации медико-санитарных последствий ЧС; осуществлением оперативного взаимодействия с управлением и силами РСЧС. В системе РСЧС информационное обеспечение осуществляется с использованием автоматизированной информационно-управляющей системы представляющей собой совокупность технических систем, средств связи и оповещения, автоматизации и информационных ресурсов обеспечивающей обмен данными, подготовку, сбор, хранение, обработку, анализ и передачу информации. Имеются база данных по разл катастрофам. Автоматизация является лишь важнейшим средством повышения оперативности и качества. В любом случае при самой высокой степени автоматизации решающая роль принадлежит руководителю. 32. Учет и отчетность в системе Всероссийской службы медицины катастроф. Исходя из принципов взаимодействия, этапности, универсальности, лежащих в основе деятельности ВСМК, с целью усиления эффективности использования сил и средств СМК при ликвидации медико-санитарных последствий ЧС, повышения правовой ответственности и юридической защищенности медицинских работников, а также для совершенствования автоматизации управления деятельностью ВСМК все поступающие данные подлежат регистрации и учету, что предполагает наличие в органах управления СМК соответствующих учетно-отчетных документов. Учетно-отчетные документы предназначены для: учета, систематизации и последующего комплексного анализа полученных данных, принятия оптимальных решений по действиям СМК в возможных ЧС, прогнозирования медико-санитарных последствий ЧС Для оценки сложившейся обстановки в ЧС крайне необходимая информация содержится в «Донесении о чрезвычайной ситуации». Донесение о чрезвычайной ситуации - является медицинским учетным документом, предназначенным для первичного, последующего (в динамике, нарастающим итогом по мере ликвидации медико-санитарных последствий ЧС) и заключительного (по завершении ликвидации медикосанитарных последствий ЧС) учета количества ЧС, числа пострадавших (пораженных и погибших) в них, а также для отражения состояния пораженных и характера оказанной им медицинской помощи. Ведение учетно-отчетной документации ВСМК имеет неоценимое значение для обобщения опыта работы службы, проведения анализа допущенных ошибок, а также для совершенствования управления и разработки вопросов организации и тактики использования сил и средств СМК в ЧС. 33.Медико-санитарное обеспечение при ликвидации последствий природных чрезвычайных ситуаций Чрезвычайная ситуация природного характера – это обстановка на определенной территории или акватории, сложившаяся в результате возникновения опасного природного явления, которое может повлечь или повлекло за собой человеческие жертвы, ущерб здоровью людей или окружающей природной среде, значительные материальные потери и нарушение условий жизнедеятельности людей. В зависимости от масштабов и природы очаги стихийного бедствия могут отличаться размерами, формой и характером. Выделяют: геологические (тектонические (землетрясения), теллурические (извержения вулканов), метеорологические(ураганы, бури, смерчи, выпадение крупного града, сильные дожди); гидрологические(наводнения, половодья, , цунами, ) природные пожары(лесные, торфяные, степные). 34. Медико-тактическая характеристика землетрясений. Землетр-ие – особое явление природы, проявл-ся в виде подземных толчков, ударов колебаний земли, вызванные ест процессами, происход в земной коре. Земл-ия бывают: тектонические, вулканические, обвальные, моретрясения. Болшинство пораженных получают разл травмы, часто закрытые и сочетанные. При земл-ии разрушаются жилищные постройки, промышл орган-ии (возможна утечка химич.вещ-в), поврежд-ся медицин учреждения, откл-ся электроэнергия. Отсутствие сан-гигиен условий приводит к опасности возник-ию инфекц заболеваний. Если спасатели войдут в зону землетр-ия в течение первых 3 часов, то могут спасти от гибели 90% оставшихся в живых, через 6 ч – 50%. Организацию лечебно-эвакуационного обеспечения выполняют силами и средствами объектовых, местных и территориальных уровней ВСМК, территория и объекты которых оказались в зоне землетрясения. Оказание поражённым при землетрясении первой врачебной, квалифицированной и специализированной медицинской помощи осуществляют все лечебно-профилактические учреждения, находящиеся на административной территории, на которой возникло землетрясение, независимо от их ведомственной принадлежности. 35. Организация медико-санитарного обеспечения при ликвидации последствий землетрясений. При ликвид мед-сан поседствий разрушительных последствий применяют систему этапного лечения с эвакуацией пораж по назначению в специализированные лечебные учреждения. В очагк землетр первая помощь оказывается в порядке само-и взаимопомощи и личным составом спасательных формирований. Некоторая часть пораженных эвакуируется за пределы очага, и т.о остаются пораженные, имеющие травмы тяжелой и средней степени тяжести. Помимо оказания первой помощи на месте обнаружения пострадавшего необходимо организовать эвакуацию из зоны разрушений. На короткие расстояния транспортировка пострадавших проводится на носилках, подручных средствах или на руках силами жителей пострадавшего населенного пункта и аварийноспасательных формирований, прибывших в зону ЧС. Для проведения эвакуации пораженных автомобильным транспортом необходимо организовать расчистку дорог (путей эвакуации), площадок для проведения эвакуационно-транспортной сортировки пораженных и погрузки их на транспорт силами жителей и аварийноспасательных формирований. Площадки не должны находиться в зоне возможных завалов (вблизи не до конца разрушенных зданий и сооружений), очагов пожаров и зон химического загрязнения. На площадках работает личный состав врачебно-сестринских бригад, бригад скорой медицинской помощи и других формирований СМК. Они оказывают пораженным первую (если она не была оказана), первичную доврачебную и неотложную первичную врачебную медико-санитарную помощь, проводят эвакуационнотранспортную сортировку и контроль размещения пораженных на транспортных средствах. Организацию лечебно-эвакуационного обеспечения выполняют силами и средствами объектовых, местных и территориальных уровней ВСМК, территория и объекты которых оказались в зоне землетрясения. Оказание поражённым при землетрясении первой врачебной, квалифицированной и специализированной медицинской помощи осуществляют все лечебно-профилактические учреждения, находящиеся на административной территории, на которой возникло землетрясение, независимо от их ведомственной принадлежности. 36. Медико-тактическая характеристика опасных гидрологических явлений и крупных природных пожаров. Наводнение – значительное затопление местности водой в результате подъема ее уровня в реке, озере или на море, а также образование временных водотоков. Наводнение носит временный характер. Половодье (весеннее, летнее) – это периодически повторяющийся подъем уровня воды в реках, вызываемый весенним таянием снега или обильными дождями на равнинных реках. Цунами – это морские гравитационные волны очень большой длины, возникающие в результате сдвига вверх или вниз протяженных участков дна при сильных подводных и прибрежных землетрясениях, иногда вследствие вулканических извержений и других тектонических процессов. Для организации медицинского обеспечения населения при наводнениях необходимо знать следующие факты: масштаб территории затопления; количество пострадавшего населения, оказавшегося без крова, продуктов питания и питьевой воды; количество лиц, подвергшихся отрицательному воздействию холодной воды, ветра и других метеорологических факторов. Природные пожары – это неконтролируемый процесс горения, влекущий за собой гибель людей и уничтожение материальных ценностей. Пожары возникают стихийно (в 10 % случаев) или по вине человека (до 90 %). К спасательным работам относятся: розыск пострадавших; извлечение их из завалов, горящих зданий, поврежденных транспортных средств; эвакуация (вынос, вывод, вывоз) людей из зоны стихийного бедствия; оказание пострадавшим первой и других видов медицинской помощи. К неотложным работам относятся: локализация аварий; разборка завалов, укрепление конструкций, угрожающих обрушением; восстановление энергетических и коммунальных сетей, линий связи, дорог и сооружений в интересах спасательных работ; проведение санитарной обработки людей. Схема оказания медицинской помощи пострадавшим в ЧС природного характера строится на основе общих принципов системы этапного лечения. Непосредственно в зоне стихийного бедствия оказывается само- и взаимопомощь самими пострадавшими и силами прибывающих в зону ЧС аварийно-спасательных формирований. Медицинские формирования (бригады скорой медицинской помощи, врачебносестринские бригады и др.), прибывающие в зону ЧС, оказывают пораженным помощь (если она не была оказана),первичную доврачебную и неотложные мероприятия первичной врачебной медико-санитарной помощи. У человека м.б перегрев организма, отравление угарным газом и ожог. 37. Организация медико-санитарного обеспечения при ликвидации последствий опасных гидрологических явлений и крупных природных пожаров. Оказание первой и первичной врачебной медико-санитарной помощи организуют непосредственно в очаге стихийного бедствия. В расположенных за пределами очага лечебных учреждениях оказывают первичную специализированную медикосанитарную и специализированную медицинскую помощь. Первая помощь оказывается на месте поражения в порядке само- и взаимопомощи самими пострадавшими и прибывающими командами спасателей. Ответственность за эвакуацию пораженных из очага несут руководители сводных отрядов спасателей, руководители объектов или представители местной администрации района, руководящие спасательными работами. Мероприятия медицинской помощи следующие: очищение полости рта от посторонних предметов (водорослей, тины и т.д.); удаление воды из легких; проведение искусственной вентиляции легких; непрямой массаж сердца и другие мероприятия Схема оказания медицинской помощи пострадавшим в ЧС природного характера строится на основе общих принципов системы этапного лечения. Непосредственно в зоне стихийного бедствия оказывается само- и взаимопомощь самими пострадавшими и силами прибывающих в зону ЧС аварийно-спасательных формирований. Медицинские формирования (бригады скорой медицинской помощи, врачебносестринские бригады и др.), прибывающие в зону ЧС, оказывают пораженным помощь (если она не была оказана),первичную доврачебную и неотложные мероприятия первичной врачебной медико-санитарной помощи. 38. Медико-санитарное обеспечение при ликвидации последствий химических аварий: медикотактическая характеристика аварийно-опасных химических веществ и очагов химических аварий. Авар-опасн хим вещ-ва-вещества, обладающие высокой токсичностью и способные при определенных условиях вызывать массовые отравления людей и животных и загрязнять окр среду. К хим опасным объктам относ-ся: нефтеперерабат-ие, нефтеперегонные и холодильные устан-ки, склады с запасами для дезинсекций и дезинфекций. Вещ-ва бывают: твердые, газообразные и жидкие. Удушающее действие, общеядовитое, нервно-паралит, метаболитич. Медико-такт характ-ка. С точки зрения масштабов: локальные (частные, объекто) и крупномасшт ( местные и трансрегиональн), по дествию хим агента: нестойкий очаг, стойкий очаг, медленнодействющие и быстродей вещ-ва. При взрывах пожарах следует ожидать выделение токсичн веществ и мера защиты-индивидуальная защита, спец бработка спасателями и мед.работниками, эвакуацион мероприятия). Своеврем мед.помощь возможна при: *заблаговр подготовке соотв сил и средств на основе предварит проведенной оценки аварийной опасности *определение глубин и площадей возможного загрязнения и концентр веществ. Для оценки хим обстановкой во время аварии необходимо знать: вид вещества, район аварии, температура воздуха, почвы, стойкость вещ-ва во внешней среде, количество поаженных людей, загрязнена ли система водоснабжения и продукты питания. Сразу после аварии служба мед.кат-ф организует сан-хим разведку, куда относ-ся: гигиенист, токсикологприменяют экспресс-методы для уточнения хим вещ-в 39. Оценка медико-тактической обстановки при химических авариях. Авар-опасн хим вещ-ва-вещества, обладающие высокой токсичностью и способные при определенных условиях вызывать массовые отравления людей и животных и загрязнять окр среду. К хим опасным объктам относ-ся: нефтеперерабат-ие, нефтеперегонные и холодильные устан-ки, склады с запасами для дезинсекций и дезинфекций. Вещ-ва бывают: твердые, газообразные и жидкие. Удушающее действие, общеядовитое, нервно-паралит, метаболитич. Медико-такт характ-ка. С точки зрения масштабов: локальные (частные, объекто) и крупномасшт ( местные и трансрегиональн), по дествию хим агента: нестойкий очаг, стойкий очаг, медленнодействющие и быстродей вещ-ва. При взрывах пожарах следует ожидать выделение токсичн веществ и мера защиты-индивидуальная защита, спец бработка спасателями и мед.работниками, эвакуацион мероприятия). Своеврем мед.помощь возможна при: *заблаговр подготовке соотв сил и средств на основе предварит проведенной оценки аварийной опасности *определение глубин и площадей возможного загрязнения и концентр веществ. Для оценки хим обстановкой во время аварии необходимо знать: вид вещества, район аварии, температура воздуха, почвы, стойкость вещ-ва во внешней среде, количество поаженных людей, загрязнена ли система водоснабжения и продукты питания. Сразу после аварии служба мед.кат-ф организует сан-хим разведку, куда относ-ся: гигиенист, токсикологприменяют экспресс-методы для уточнения хим вещ-в 40. Организация медико-санитарного обеспечения при ликвидации последствий химических аварий. Основные меропр медико-сан обеспечения: *оказание в масим короткие сроки первой помощи *эвакуация из очага поражения *спец.обработка пораженных *организация квалифицирован и специализир мед помощи: защита оргвнов дыхания и слизистых, введение антидота, при попадании хим вещ-ва в желудок-промывание и обильное питье. Дальнейшее оказание квалифиц мед.помощи 41. Медико-санитарное обеспечение при ликвидации последствий радиационных аварий: медикотактическая характеристика радиационных аварий. Для ликвидации медико-манит потерь при таких авариях необходимо участие сил и средств территрориального центра мед.кат-ф, мед.учреждения и вцмк «Защита». При мед-санит обеспечении проводят мероприятия: *оказание доврачебн и первой врачебной помощи *квалифицирован и специализирован лечение в спец учреждениях *амбулат наблюд и обследован населения, наход в зоах радиационного загрязнения. Доврачеб помощь и первая врач оказ-ся в очаге поражения в первые 2 часа. Основная задача- вывод пораженных из зоны аварии, спец.обработка. Для выполнения этого понадобится: сортиров пост, отдел сан.обработки, место для врачей-гематологов и радиологов, эвакуац.отделение. Действие медработника в очаге радиационного поражения 1. Для снятия тошноты и рвоты – этаперазин, аэрон в таблетках, внутримышечно 20% -ный раствор диметпромида 1 мл. 2. Для борьбы с гипертермией внутримышечно 50% - ный раствор анальгина 2 мл. 3. При возбуждении и чувстве страха – внутримышечно 2 мл седуксена. 4. Для профилактики поражения щитовидной железы – таблетку калия иодида 0,125 г. 5. При падении артериального давления – внутримышечно 90 мг преднизолона, подкожно 2 мл кордиамина. 6. Для восполнения потери жидкости и солей с рвотой и поносом –щелочное питье или внутривенно физиологический раствор натрия хлорида. 7. Для санобработки и оказания первой врачебной помощи – срочная эвакуация в лечебное учреждение в положении лежа на носилках. Лечение больных острой лучевой болезнью должно быть комплексным и направлено на выполнение следующих мероприятий: -купирование первичной реакции на облучение; -профилактика и лечение осложнений, выявленных депрессией кроветворения; - улучшение деятельности системы регуляции и приспособления; -симптомотическое лечение и поддержание функции органа, вторично вовлечённого в патологический процесс; -предупреждение развития инфекционных осложнений; -психическая и физиологическая реабилитация больных. В период лечения больных уделяется большдое внимание пище, богатой белками и витаминами. 42. Оценка медико-тактической обстановки при радиационных авариях. С организационной точки зрения с учётом масштабов последствий следует различать аварии локальные (частные и объектовые, происходящие наиболее часто) и крупномасштабные (от местных до трансрегиональных). При локальных авариях (утечка, пролив или россыпь токсичного вещества) глубина распространения зон загрязнения и поражения не выходит за пределы производственного помещения или территории объекта. Необходимо знать физ-хим св-ва вещ-ва. 43. Организация медико-санитарного обеспечения при ликвидации последствий радиационных аварий. Для ликвидации медико-манит потерь при таких авариях необходимо участие сил и средств территрориального центра мед.кат-ф, мед.учреждения и вцмк «Защита». При мед-санит обеспечении проводят мероприятия: *оказание доврачебн и первой врачебной помощи *квалифицирован и специализирован лечение в спец учреждениях *амбулат наблюд и обследован населения, наход в зоах радиационного загрязнения. Доврачеб помощь и первая врач оказ-ся в очаге поражения в первые 2 часа. Основная задача- вывод пораженных из зоны аварии, спец.обработка. Для выполнения этого понадобится: сортиров пост, отдел сан.обработки, место для врачей-гематологов и радиологов, эвакуац.отделение. Действие медработника в очаге радиационного поражения 8. Для снятия тошноты и рвоты – этаперазин, аэрон в таблетках, внутримышечно 20% -ный раствор диметпромида 1 мл. 9. Для борьбы с гипертермией внутримышечно 50% - ный раствор анальгина 2 мл. 10. При возбуждении и чувстве страха – внутримышечно 2 мл седуксена. 11. Для профилактики поражения щитовидной железы – таблетку калия иодида 0,125 г. 12. При падении артериального давления – внутримышечно 90 мг преднизолона, подкожно 2 мл кордиамина. 13. Для восполнения потери жидкости и солей с рвотой и поносом –щелочное питье или внутривенно физиологический раствор натрия хлорида. 14. Для санобработки и оказания первой врачебной помощи – срочная эвакуация в лечебное учреждение в положении лежа на носилках. Лечение больных острой лучевой болезнью должно быть комплексным и направлено на выполнение следующих мероприятий: -купирование первичной реакции на облучение; -профилактика и лечение осложнений, выявленных депрессией кроветворения; - улучшение деятельности системы регуляции и приспособления; -симптомотическое лечение и поддержание функции органа, вторично вовлечённого в патологический процесс; -предупреждение развития инфекционных осложнений; -психическая и физиологическая реабилитация больных. В период лечения больных уделяется большдое внимание пище, богатой белками и витаминами. 44. Медико-санитарное обеспечение при чрезвычайных ситуациях на транспортных объектах, при взрывах и пожарах В период изоляции, когда пострадавшие в зоне ЧС предоставлены сами себе, основной принцип их действий - оказание само- и взаимопомощи. Продолжительность периода изоляции зависит от срока прибытия спасательных и медицинских сил извне и может составлять от нескольких минут до нескольких часов В организации помощи в зоне катастрофы основную роль необходимо отводить местным органам власти и близлежащим лечебнопрофилактическим учреждениям, фельдшерско-акушерским пунктам, осуществляющим доврачебную, первую врачебную и по возможности остальные виды медицинской помощи. Для чёткой организации эвакуации поражённых необходимо, чтобы руководитель ЛПУ знал направления эвакуации различных групп поражённых (в какие учреждения, сколько и каких поражён- ных следует направить). На территории объектов гражданской авиации медико-санитарное обеспечение поисково-спасательных и аварийно-спасательных работ организует начальник медицинской службы, а в районе ответственности начальник медицинского учреждения предприятия или учебного заведения гражданской авиации. Оказание помощи и спасение на море строго регламентированы международными конвенциями, предписывающими государствам не только оказывать помощь терпящим бедствие на море, но и заключать региональные соглашения о взаимном сотрудничестве с соседними. осударствами. При авариях на судах, находящихся в море, сложность оказания медицинской помощи резко возрастает из-за того, что в первые часы (а возможно, и сутки) медицинскую помощь оказывает только штатная медицинская служба судна. Привлечение для оказания помощи медицинских сил и средств извне требует определённого времени, так как передвижные медицинские формирования могут находиться на большом расстоянии от места аварии Организация и оказание медицинской помощи при взрывах и пожарах включают следующие мероприятия: оказание помощи большому количеству обожжённых, а также отравленных угарным газом и дымом; • тщательный розыск пострадавших на задымлённой территории и внутри горящих помещений. Первая врачебная помощь должна быть оказана в максимально короткие сроки и приближена к месту пожара. При массовом количестве поражённых лечебно-профилактические учреждения должны быть усилены ожоговыми бригадами и иметь необходимые специальные средства оказания медицинской помощи и лечения. 45. Медико-тактическая характеристика транспортных чрезвычайных ситуаций и ситуаций взрыва и пожароопасного характера. Дорожно-транспортное происшествие (ДТП) - событие, возникшее в процессе движения по дороге транспортного средства и с его участием, при котором погибли или ранены люди, повреждены транспортные средства, груз, сооружения. Основные виды ДТП - наезд на пешеходов, столкновение и опрокидывание транспортных средств.Повреждения при ДТП могут быть самыми различными. При одном и том же виде происшествия пострадавшие получают разные повреждения, а сходные травмы возникают при различных видах ДТП, но с разной частотой. Отличительная особенность механических повреждений при столкновениях и сходах с железнодорожного полотна подвижного состава - преимущественно ушибленные раны мягких тканей, закрытые переломы костей и закрытые черепно-мозговые травмы с тяжёлыми сотрясениями головного мозга (до 50 % случаев) При катастрофах на железнодорожном транспорте могут возникать не только механические, но и чисто ожоговые травмы, а также комбинированные (механическая + термическая травма) Авиационное происшествие - событие, связанное с эксплуатацией воздушного судна, произошедшее в период нахождения на его борту пассажиров или членов экипажа, вызвавшее травмы людей или не причинившее им телесных повреждений, а также повлекшее за собой повреждение или разрушение воздушного судна. В зависимости от последствий для пассажиров, экипажа и воздушного судна лётные и наземные авиационные происшествия подразделяют на поломки, аварии и катастрофы. Авария - авиационное происшествие, не повлекшее за собой гибель членов экипажа и пассажиров, однако приведшее к полному разрушению или тяжёлому повреждению воздушного судна, в результате которого восстановление его технически невозможно и экономически нецелесообразно. Катастрофа - авиационное происшествие, повлекшее гибель членов экипажа или пассажиров при разрушении или повреждении воздушного судна, а также смерть людей от полученных ранений, наступившую в течение 30 сут с момента происшествия. Поломка - авиационное происшествие, за которым не последовала гибель членов экипажа и пассажиров, приведшее к повреждению воздушного судна, ремонт которого возможен и экономически целесообразен. Причинами чрезвычайных ситуаций на воде становятся морская стихия, поломка техники и ошибочные действия человека. Осуществление организации помощи терпящим бедствие морским судам отличается сложностью розыска поражённых на воде и в воде, а также оказания им медицинской помощи. Чрезвычайная ситуация на воде характеризуется следующими особенностями: изолированностью людей, в том числе и поражённых, относительным недостатком сил и средств медицинской и психологической помощи, возможностью возникновения паники среди терпящих бедствие людей. При этом возможными видами поражений могут быть механические травмы, термические ожоги, острые химические отравления, переохлаждения в воде и утопления. Обычно последствия катастроф оценивают по количеству погибших, раненых и больных. Однако в число пострадавших входят также люди, перенёсшие тяжёлую психическую травму. Объекты, на которых производят, хранят, транспортируют взрывоопасные продукты, называют взрыво- и пожароопасными объектами. К ним относят также железнодорожный и трубопроводный транспорт. Взрывы на промышленных предприятиях обычно сопровождаются обрушениями и деформациями производственных помещений, транспортных линий, выходом из строя технологического оборудования, энергосистем и утечкой ядовитых веществ; при взрывах на атомных станциях - выбросом радиоактивных веществ в атмосферу и загрязнением ими больших территорий. Пожары в зданиях и сооружениях характеризуются быстрым повышением температуры окружающей среды, задымлением помещений, распространением огня скрытыми путями Наибольшие трудности при организации тушения пожаров возникают на нефтеперерабатывающих и химических предприятиях со взрывоопасной технологией. В результате самостоятельного или комбинированного воздействия поражающих факторов среди поражённых в ЧС на пожароопасных объектах возможны изолированные, комбинированные или сочетанные поражения: ранения различной локализации и характера, ожоги кожи и глаз, термические поражения и баротравма органов дыхания, травма органов желудочно-кишечного тракта, отравления продуктами горения и др. 46. Организация медико-санитарного обеспечения при чрезвычайных ситуациях на транспортных объектах, при взрывах и пожарах. . В период изоляции, когда пострадавшие в зоне ЧС предоставлены сами себе, основной принцип их действий - оказание само- и взаимопомощи. Продолжительность периода изоляции зависит от срока прибытия спасательных и медицинских сил извне и может составлять от нескольких минут до нескольких часов В организации помощи в зоне катастрофы основную роль необходимо отводить местным органам власти и близлежащим лечебнопрофилактическим учреждениям, фельдшерско-акушерским пунктам, осуществляющим доврачебную, первую врачебную и по возможности остальные виды медицинской помощи. Для чёткой организации эвакуации поражённых необходимо, чтобы руководитель ЛПУ знал направления эвакуации различных групп поражённых (в какие учреждения, сколько и каких поражён- ных следует направить). На территории объектов гражданской авиации медико-санитарное обеспечение поисково-спасательных и аварийно-спасательных работ организует начальник медицинской службы, а в районе ответственности начальник медицинского учреждения предприятия или учебного заведения гражданской авиации. Оказание помощи и спасение на море строго регламентированы международными конвенциями, предписывающими государствам не только оказывать помощь терпящим бедствие на море, но и заключать региональные соглашения о взаимном сотрудничестве с соседними. осударствами. При авариях на судах, находящихся в море, сложность оказания медицинской помощи резко возрастает из-за того, что в первые часы (а возможно, и сутки) медицинскую помощь оказывает только штатная медицинская служба судна. Привлечение для оказания помощи медицинских сил и средств извне требует определённого времени, так как передвижные медицинские формирования могут находиться на большом расстоянии от места аварии Организация и оказание медицинской помощи при взрывах и пожарах включают следующие мероприятия: оказание помощи большому количеству обожжённых, а также отравленных угарным газом и дымом; • тщательный розыск пострадавших на задымлённой территории и внутри горящих помещений. Первая врачебная помощь должна быть оказана в максимально короткие сроки и приближена к месту пожара. При массовом количестве поражённых лечебно-профилактические учреждения должны быть усилены ожоговыми бригадами и иметь необходимые специальные средства оказания медицинской помощи и лечения. 47. Медико-санитарное обеспечение при ликвидации последствий дорожно-транспортных происшествий. Для оказания медицинской помощи пострадавшим при дорожнотранспортных происшествиях создают систему быстрого реагирования при ДТП, спасения пострадавших и оказания им высокопрофессиональной экстренной медицинской помощи на месте происшествия и в стационаре. Обязательным элементом данной системы должен быть медицинский вертолёт. Основные задачи системы быстрого реагирования: - точная и своевременная информация о характере происшествия, количестве пострадавших и доступности медицинской помощи; • быстрое извлечение пострадавших из повреждённых автомобилей спасателями, имеющими на оснащении соответствующие технические средства; • оказание неотложной медицинской помощи на месте происшествия и немедленная эвакуация пострадавших в специализированные медицинские учреждения авиационным или автомобильным санитарным транспортом; • заблаговременное определение лечебных учреждений, осуществляющих госпитализацию пострадавших при ДТП; • оборудование вертолётных площадок при лечебных учреждениях, принимающих пострадавших; • предоставление современных технологий передачи информации о ДТП, ведении спасательных работ, оказании медицинской помощи и эвакуации пострадавших в стационар, обеспечивающих проведение всего комплекса работ в течение «золотого часа». 48. Медико-тактическая характеристика дорожно-транспортных происшествий. Дорожно-транспортное происшествие (ДТП) - событие, возникшее в процессе движения по дороге транспортного средства и с его участием, при котором погибли или ранены люди, повреждены транспортные средства, груз, сооружения. Основные виды ДТП - наезд на пешеходов, столкновение и опрокидывание транспортных средств. На долю раненых из числа пострадавших при железнодорожном происшествии приходится почти 50 %. Повреждения при ДТП могут быть самыми различными. При одном и том же виде происшествия пострадавшие получают разные повреждения, а сходные травмы возникают при различных видах ДТП, но с разной частотой. Таким образом, большинство повреждений, полученных при ДТП, сочетанные черепно-мозговые травмы. 49. Организация медико-санитарного обеспечения при ликвидации последствий дорожно-транспортных происшествий. Для оказания медицинской помощи пострадавшим при дорожнотранспортных происшествиях создают систему быстрого реагирования при ДТП, спасения пострадавших и оказания им высокопрофессиональной экстренной медицинской помощи на месте происшествия и в стационаре. Обязательным элементом данной системы должен быть медицинский вертолёт. Основные задачи системы быстрого реагирования: - точная и своевременная информация о характере происшествия, количестве пострадавших и доступности медицинской помощи; • быстрое извлечение пострадавших из повреждённых автомобилей спасателями, имеющими на оснащении соответствующие технические средства; • оказание неотложной медицинской помощи на месте происшествия и немедленная эвакуация пострадавших в специализированные медицинские учреждения авиационным или автомобильным санитарным транспортом; • заблаговременное определение лечебных учреждений, осуществляющих госпитализацию пострадавших при ДТП; • оборудование вертолётных площадок при лечебных учреждениях, принимающих пострадавших; • предоставление современных технологий передачи информации о ДТП, ведении спасательных работ, оказании медицинской помощи и эвакуации пострадавших в стационар, обеспечивающих проведение всего комплекса работ в течение «золотого часа». 50. Медико-тактическая характеристика террористических актов. Терроризм – вид социальных ЧС с оттенками политического, нравственного и бытового характера: - обусловливающий массовые человеческие жертвы, появление значительного числа пострадавших среди всех категорий населения и вызывающий у них страх, ужас и панику; -влекущий разрушение и утрату материальных и культурных ценностей; -изменяющий экологическое равновесие; -провоцирующий войны, непонимание и ненависть между национальными и социальными группами. Медицинский анализ террористических актов, совер- шенных в последние 25 лет позволяет заключить, что безвозвратные потери населения исчисляются 10-25%. Основными причинами летальных исходов являлтсь: -25% случаев проникающие ранения груди; при этом с повреждением легких (41%), крупных сосудов (18%) и сердца (14%); -26% случаев проникающие ранения брюшной полости; -49% случаев ранения черепа и шеи. У пострадавших, доставленных в стационар из очага теракта: - в 87% диагностированы легкие, в 3% – средние и в 10%– тяжелые травмы; - около ¼ нуждались в стационарном лечении, а 10% из них – в интенсивной терапии. У госпитализированных тяжелые травмы регистри- ровались у 20% пострадавших, травмы средней степени у 10% и легкие – у 70%. 51. Организация медико-санитарного обеспечения населения при ликвидации последствий террористических актов с применением взрывных устройств и обычных средств поражения. При организации оказания медицинской помощи населению, пострадавшему в результате террористических актов необходимо учитывать условия, имеющие место в каждой такой чрезвычайной ситуации. При возникновении большого числа различных контингентов пораженных для оказания им медицинской помощи может одновременно привлекаться несколько больничных учреждений. Для медицинской эвакуации пораженных из зоны теракта до лечебных учреждений в основном используются машины скорой медицинской помощи (санитарные автомобили). В ликвидации последствий терактов участвуют органы управления, формирования подведомственные ряду силовых и других министерств и ведомств, которые решают задачи в пределах своей компетенции, как правило, в условиях строгого конфиденциального режима функционирования и обмена информацией о выполняемых мероприятиях. Общее руководство и координация деятельности привлекаемых для ликвидации последствий теракта сил, осуществляется специалистами Федеральной службы безопасности. При этом создается межведомственный орган управления (штаб), в составе которого имеются представители от органов управления здравоохранением и службы медицины катастроф. Для организации и оказания медицинской помощи пораженным при терактах создается эшелонированная группировка медицинских сил и средств. К созданию этой группировки необходимо приступать, как правило, частично - заблаговременно (на основе прогнозирования) и окончательно – в ходе принятия решения на ликвидацию медико-санитарных последствий совершенно теракта. Группировка формируется применительно к конкретной чрезвычайной ситуации, вызванной террористическим актом, с учетом условий, влияющих на организацию и оказание медицинской помощи пострадавшим. Она должна обеспечивать оказание всех видов медико-санитарной помощи в оптимальные сроки и в полном объеме. Применяются три основных варианта эшелонированной группировки медицинских сил и средств, создаваемых применительно к ликвидации медико-санитарных последствий терактов. 52. Организация медико-санитарного обеспечения при ликвидации последствий террористических актов с применением опасных химических веществ. При поражении быстродействующими ОХВ (ОВ) оптимально развертывание на базе пункта сбора пораженных или медсанчасти мобильных отрядов для оказания квалифицированной и неотложной специализированной медицинской помощи. Медицинская помощь пораженным на месте должна быть оказана в наиболее полном объеме, иначе значительно снижается эффективность лечения на последующих этапах. При ликвидации медико - санитарных последствий террористического акта с использованием ОХВ (ОВ) необходимо: отправление специалистов в район террористического акта; - идентификация химических агентов террористического акта; - определение уровней загрязнения окружающей среды и степени опасности произошедшего инцидента; В случае совершения террористического акта с применением ОХВ (ОВ) задачами первоочередной важности будут являться незамедлительное и эффективное проведение экстренных мер по защите населения: использование средств коллективной защиты; - использование средств индивидуальной защиты; своевременная эвакуация из зон возможного загрязнения;- своевременный розыск, сбор, вывоз пораженных и оказание им первой медицинской помощи; - постоянное информирование населения об обстановке и разъяснение правил поведения. 53. Организация медико-санитарного обеспечения при ликвидации последствий террористических актов с применением радиоактивных веществ. Для ликвидации последствий терактов с применением РВ необходим комплекс организационнотехнических, санитарно-гигиенических, лечебных и других мероприятий [2-4], направленных на решение следующих задач: 1. организованный вывод (вынос) людей из зоны радиоактивного загрязнения, сосредоточение их на разумно выбранной территории (здании, строении, стадионе и т.п.), находящейся на минимальном расстоянии от места совершения теракта и зоны радиоактивного загрязнения; 2. уточнение сложившейся радиационной обстановки; 3. организация санитарно-пропускного режима; 4. проведение массового дозиметрического обследования людей; 5. оказание пораженным неотложной медицинской помощи; 6. проведение санитарной обработки; 7. сортировка и направление пораженных (в случае необходимости) в специализированные медицинские учреждения; 8. обеспечение безопасности аварийноспасательных работ ОКАЗАНИЕ ПОРАЖЕННЫМ НЕОТЛОЖНОЙ МЕДИЦИНСКОЙ ПОМОЩИ. Лечебнопрофилактические мероприятия включают: само и взаимопомощь, эвакуацию из зон опасных для жизни; первую медицинскую помощь; первую врачебную с элементами квалифицированной помощь; специализированную помощь. Первая помощь при радиоактивном загрязнении ран. Меры борьбы с радиоактивным загрязнением травматических повреждений носят комплексный характер и предусматривают предотвращение проникновения (резорбции) радионуклидов внутрь организма, удаление их из области травмы, а также медикаментозное воздействие на резорбированные радионуклиды. Первым звеном в оказании помощи раненому является наложение жгута при локализации раны в дистальных отделах конечности для усиления венозного кровотечения из раны, что способствует дезактивации и дезинфекции раны. После этого проводится частичная дезактивация раны путем 3-5 минутного промывания области травмы водой, физиологическим раствором или 2-3,5%-ным раствором пентацина. Снижение резорбции радионуклидов и ускорение выведения их из организма. При попадании радионуклидов в организм для предотвращения депонирования РВ во внутренних органах и тканях необходимо применение адсорбентов и антидотов. Их следует назначать немедленно после обнаружения поражения РВ, т.к. задержка в приеме резко снижает их действие Эвакуация пострадавших в специализированные лечебные учреждения осуществляется после первичной сортировки. Сортировка пораженных включает в себя их регистрацию, определение тяжести поражения, разделение пораженных на однородные группы по тяжести поражения и выработку тактики оказания им медицинской помощи и транспортировки 54. Организация противоэпидемических мероприятий при ликвидации последствий террористических актов с применением патогенных биологических агентов. Санитарно-эпидемиологическая разведка. Она проводится группой эпидемиологической разведки — специальным формированием госсанэпидслужбы. Целью санитарно-эпидемиологической разведки является получение достоверных сведений о состоянии территории, на которой предположительно совершен биологический террористический акт. Отбор проб из объектов внешней среды и проведение индикации биологических агентов. Выявление инфекционных больных, их изоляция, госпитализация и лечение. Сущность лечебно-эвакуационного обеспечения инфекционных больных заключается в организации своевременных и последовательных мероприятий по оказанию медицинской помощи и лечению как заболевших, так и подвергшихся риску заражения при нахождении в зоне поражения. Лечение больных начинают при появлении симптомов специфического заболевания, не дожидаясь окончательных результатов лабораторных исследований. Оно должно быть комплексным и включать разнообразные лечебные средства. Выбор лечебного препарата и схему его применения осуществляет врач-инфекционист с учетом вида возбудителя, его чувствительности к препаратам, а также тяжести инфекционного процесса. Экстренная профилактика в эпидемическом очаге. Иммунопрофилактика и иммунокоррекция. Экстренная профилактика (превентивное лечение) представляет собой комплекс медицинских мероприятий, направленных на предупреждение возникновения заболеваний у людей в случае их заражения возбудителями опасных инфекционных болезней. Она проводится немедленно после установления факта бактериального заражения или появления среди населения случаев опасных инфекционных заболеваний и обеспечивает быструю защиту зараженных. Экстренная профилактика подразделяется на общую и специальную. До установления диагноза проводится общая экстренная профилактика. После установления вида возбудителя осуществляется специальная экстренная профилактика. Дезинфекционные мероприятия в эпидемических очагах. Режимно-ограничительные мероприятия в зонах поражения при биологических терактах. В общей системе противоэпидемических мероприятий, проводимых в зонах поражения, важное место занимают режимноограничительные мероприятия. Они организуются и проводятся в целях предупреждения выноса и последующего распространения инфекции за пределы возникших эпидемических очагов и представляют комплекс режимных, ограничительных и медицинских мероприятий, которые в зависимости от эпидемических особенностей инфекции подразделяются на обсервационные и карантинные. 55. Организация медико-санитарного обеспечения при захвате заложников. При захвате заложников необходимо доразвернуть ближайшие ЛПУ, подготовить их к приему пострадавших и при необходимости усилить их бригадами специализированной медицинской помощи и медицинским имуществом. При перемещении террористов с заложниками в группу сопровождения выделяются врачебные бригады скорой медицинской помощи, подготовленные к проведению неотложных мероприятий первичной медико-санитарной врачебной помощи. Для оказания медицинской помощи населению при ситуационно обусловленных реактивных состояниях необходимо организовать на месте психолого-психиатрическую помощь бригадами психиатрического профиля 56. Медико-тактическая характеристика вооруженных конфликтов. Вооруженный конфликт - одна из форм разрешения противоречий с применением средств вооруженного насилия, при котором государства, вовлеченные в конфликт, не переходят в особое состояние, определяемое как война. Локальная война - ограниченный военный конфликт, в котором военные действия не выходят за пределы территории воюющих стран, а вооруженная борьба ограничивается пределами одного - двух стратегических направлений. Локальный вооруженный конфликт - военные акции и другие вооруженные столкновения незначительного масштаба на ограниченной территории. 57. Организация медико-санитарного обеспечения населения при вооруженных конфликтах. При разработке системы медицинского обеспечения мирного населения, пострадавшего в результате вооруженного конфликта, необходимо учитывать конкретные условия обстановки, что является основополагающим правилом, которое, в конечном счете, обеспечивает успех в деятельности органов управления здравоохранением, медицинских формирований и учреждений, участвующих в ликвидации последствий данного конфликта. Широкое вовлечение в конфликт и высокая степень уязвимости местного мирного населения проявляются массовой, трудноуправляемой, миграцией населения, как из зоны вооруженного конфликта, так и внутри нее. Наиболее распространены и широко используются два понятия, характеризующие миграционный процесс населения: «беженцы» и «вынужденные переселенцы». Органы управления здравоохранением, службы медицины катастроф и Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека субъекта федерации, в который прибывают вынужденные переселенцы и где проводится их временное размещение, должны постоянно располагать соответствующей информацией о переселенцах, необходимой для принятия управленческих решений по организации их медико-санитарного обеспечения. Массовое прибытие вынужденных переселенцев из зоны конфликта в соседние субъекты федерации требует определенных ресурсов медицинского имущества для стабилизации работы ЛПУ и медицинского обеспечения переселенцев, проживающих во временных городках. Ухудшение санитарно-эпидемического состояния территории, населенных пунктов в зоне вооруженного конфликта, а также в местах массового сосредоточения и длительного пребывания (проживания) вынужденных переселенцев (городки, лагеря) и возникновение сложной эпидемической обстановки, связаны с массовой миграцией данных граждан, разрушением объектов жилищно-коммунального хозяйства в населенных пунктах, трудностями в обеспечении населения продуктами питания и особенно доброкачественной водой. Все это может способствовать росту инфекционной заболеваемости, активизации очагов природных инфекций, возникновению вспышек и эпидемий. 58. Принципы и задачи противоэпидемического обеспечения населения в чрезвычайных ситуациях. Санитарно–противоэпидемическое обеспечение в ЧС включает комплекс организационных, правовых, медицинских, гигиенических и противоэпидемических мероприятий, направленных на предупреждение возникновения и ликвидацию инфекционных заболеваний, соблюдение санитарных правил и норм при резком ухудшении санитарно–эпидемического состояния, сохранение здоровья населения и поддержание его трудоспособности. Основными принципами организации санитарно–противоэпидемического обеспечения населения в ЧС являются: государственный и приоритетный характер санитарно–эпидемиологической службы, постоянная готовность её сил и средств, их высокая мобильность, чёткое функциональное предназначение и формирование с учётом региональных особенностей; единый подход к организации санитарно–противоэпидемических мероприятий; соответствие содержания и объёма мероприятий санитарно–эпидемиологической обстановке, характеру деятельности и возможностям учреждений и формирований службы; дифференцированный подход к формированию сил и средств с учётом региональных особенностей, уровня и характера потенциальной опасности территорий; взаимодействие санитарно–эпидемиологической службы Минздрава России с органами и учреждениями других ведомств и ведомственными медико–санитарными службами. Основной целью функционирования подсистемы надзора за санитарно–эпидемиологической обстановкой РСЧС является организация мероприятий госсанэпид–службы, направленных на предупреждение и ликвидацию неблагоприятных медико–санитарных и санитарно–эпидемиологических последствий ЧС. Совершенствование организации и повышение готовности органов и учреждений госсанэпидслужбы к деятельности по наблюдению, оценке и прогнозированию санитарно–эпидемиологической обстановки обусловлены возникновением реальной или потенциальной угрозы здоровью населения. 59. Санитарно-противоэпидемические (профилактические) мероприятия в чрезвычайных ситуациях. В целях предупреждения и ликвидации медико–санитарных последствий ЧС санитарно– эпидемиологические учреждения и формирования проводят следующие основные мероприятия: осуществляют контроль за санитарно–эпидемиологической обстановкой, организуют экспертизу пищевого сырья, продуктов питания, питьевой воды, внешней среды на загрязнённость радиоактивными веществами, отравляющими и химически опасными веществами, патогенными микроорганизмами; взаимодействуют с ведомственными медико–санитарными службами по вопросам обеспечения помощи населению в очагах поражёния; проводят специальную подготовку сотрудников санитарно–эпидемиологических учреждений и формирований для работы в ЧС; поддерживают в высокой степени готовности территориальные центры Госсанэпиднадзора, формирования и учреждения санэпидслужбы, силы и средства научно–исследовательских институтов, функционирующих в РСЧС; осуществляют накопление, хранение, освежение, учёт и контроль медицинского имущества, необходимого для работы формирований и учреждений санитарно–эпидемиологической службы в ЧС; осуществляют контроль за соблюдением санитарных правил, гигиенических нормативов при возникновении ЧС в мирное и военное время; организуют работу сети наблюдения и лабораторного контроля по своевременному обнаружению и индикации биологического (бактериологического) заражёния (загрязнения) питьевой воды, пищевого и фуражного сырья, продовольствия, объектов окружающей среды в ЧС мирного и военного времени; осуществляют прогнозирование возможности возникновения эпидемий на территории Российской Федерации. 60. Организация и задачи сети наблюдения и лабораторного контроля. Наблюдение и лабораторный контроль организуют и проводят, преследуя следующие цели: • своевременное обнаружение и индикация радиоактивного, химического и биологического заражения питьевой воды, продовольствия, воздуха, почвы и объектов окружающей среды; • принятие экстренных мер по защите населения, продуктов питания, воды и социально важных объектов от АОХВ и бактериологических средств. Сеть наблюдения и лабораторного контроля (СНЛК) - составная часть сил и средств наблюдения и контроля РСЧС. СНЛК имеет три уровня: федеральный; • региональный; • местный. Служба выполняет три основные задачи: 1. Наблюдение за объектами внешней среды. Это обеспечивает своевременное обнаружение зараженности объектов окружающей среды (продовольствия, пищевого и фуражного сырья, питьевой воды) РВ, ОВ, АОХВ и БС с помощью технических средств. 2. Лабораторный контроль - обнаружение в пробах с объектов окружающей среды (продовольствии, пищевом и фуражном сырье, воде) искомого агента, а именно РВ, ОВ, АОХВ, БС. 3. Индикация агента - подтверждение факта заражения (загрязнения) и определение вида РВ, ОВ, АОХВ, БС. 61. Организация санитарно-противоэпидемических мероприятий по контролю и защите продуктов питания, пищевого сырья, воды и организация их санитарной экспертизы в чрезвычайных ситуациях. Степень загрязнения продуктов питания зависит от вида продукта питания, степени герметизации, вида тары, качества упаковки, времени воздействия и стойкости воздействующего агента. Защита различных видов продовольствия и воды осуществляется по следующим основным направлениям: а) организационное; рассредоточение запасов продовольствия в загородной зоне при угрозе возникновения ЧС; • подготовку рабочих и служащих продовольственных объектов к проведению мероприятий по защите продовольствия и воды, а также к проведению работ по их обеззараживанию; • подготовку лаб. ЦСЭН и формирований для индикации РВ, АОХВ, ОВ, БС, проведения санитарной экспертизы и лабораторного контроля за загрязненностью продовольствия и питьевой воды; • накопление средств обеззараживания. б) инженерно-техническое; • строительство новых продовольственных складов, элеваторов в загородной зоне и реконструкция старых; • проведение работ по герметизации складских и производственных помещений; в) санитарно-гигиеническое. • Соблюдение санитарных норм и требований при хранении, транспортировке продовольствия, содержание водоисточников в соответствии с санитарно-гигиеническими требованиями; 62. Эпидемии инфекционных заболеваний и групповые отравления. Эпидемия - это массовое инфекционное заболевание людей в пределах определенного региона, когда уровень инфекционной заболеваемости на данной территории значительно превышает обычно регистрируемый уровень заболеваемости для этой территории. Возникновению эпидемии инфекционных заболеваний в ЧС и в военное время способствует: 1. Резкое ухудшение социальных условий жизни и быта населения (скученность, утрата жилищного фонда, отсутствие электроэнергии, питьевой воды, разрушение канализации, нарушение работы баннопрачечных учреждений, ухудшение организации питания). 2. Интенсивная миграция людей. 3. Появление большого числа лиц с лучевой болезнью, механическими травмами, ожогами, стрессовыми состояниями, которые значительно снижают резистентность организма и повышают восприимчивость к инфекциям. 4. Частая не изолированность источников инфекции. 5. Возможно массовое размножение грызунов, появление эпизоотии среди них, а также может происходить активизация природных очагов ООИ (туляремии, чумы, сибирской язвы и др.). 6. Возможное применение противником БО в военное время. 7. Ухудшение санитарно-гигиенического состояния территории за счет разрушения промышленных предприятий, наличия трупов людей и животных, гниющих продуктов животного и растительного происхождения. 8. Выход из строя или нарушения работы сети санитарно-эпидемиологических и ЛПУ в результате ЧС или ведения боевых действий. 63. Мероприятия по локализации и ликвидации очагов массовых инфекционных заболеваний и очага заражения биологическими агентами. Основными противоэпидемическими мероприятиями при возникновении эпидемического очага (ОБЗ) является: 1. регистрация и оповещение; 2. эпидемиологическое обследование и санитарно-эпидемиологическая разведка; 3. выявление, изоляция и госпитализация заболевших; 4. проведение режимно - ограничительных мероприятий (карантин, обсервация); 5. экстренная неспецифическая и специфическая профилактика; 6. обеззараживание эпидемического очага (дезинфекция, дезинсекция, дератизация); 7. выявление бактерионосителей и усиленное медицинское наблюдение за пораженным населением; 8. санитарно-разъяснительная работа. При выявлении больных особо опасными инфекционными заболеваниями не позднее чем через 6-8 ч организуется проведение подворных обходов по участковому принципу курации, с разделением участка на микроучастки. Работа на микроучастке осуществляется медбригадой в составе: врача, двух медсестер, двух дезинфекторов и нескольких человек-активистов (уполномоченных) от местного населения. В зависимости от особенностей инфекции и эпидемиологической обстановки может организовываться карантин или обсервация. Карантин – это комплекс строгих режимно - ограничительных, изоляционных и противоэпидемических мероприятий, направленных на предупреждение выноса возбудителя опасного инфекционного заболевания как за пределы эпидочага, так и разноса его внутри очага. Обсервация – это комплекс ограничительных мероприятий, предусматривающий усиление медицинского наблюдения с целью своевременного обнаружение случаев появления инфекционных болезней и принятия экстренных мер по их локализации, устранению причин, способствующих их распространению. 64. Организация медицинских мероприятий по локализации и ликвидации очагов массовых инфекционных заболеваний в чрезвычайных ситуациях. Эффективность противоэпидемических мероприятий и качество оказания медицинской помощи населению в ЧС во многом зависят от состояния готовности всех служб области, города, района к локализации и ликвидации эпидемического очага. Решение о введении плана противоэпидемической защиты населения принимает санитарно-противоэпидемическая комиссия (СПК). Основными задачами СПК Правительства Российской Федерации являются: разработка мер по обеспечению реализации государственной политики в области профилактики массовых заболеваний и отравлений населения и обеспечения санитарно-эпидемиологического благополучия; рассмотрение и решение вопросов координации деятельности заинтересованных министерств и ведомств, органов исполнительной власти субъектов Российской Федерации и органов местного самоуправления, предприятий, учреждений и организаций независимо от их подчиненности и формы собственности, а также должностных лиц и граждан в области профилактики массовых заболеваний и отравлений населения и обеспечения санитарно-эпидемиологического благополучия, а также вопросов выполнения санитарного законодательства Российской Федерации; координация деятельности СПК административных территорий, оказание им при необходимости практической помощи в выполнении мероприятий, направленных на обеспечение санитарноэпидемиологического благополучия, ликвидацию массовых заболеваний и отравлений населения и их предупреждение. Следует отметить, что на всех этапах оказания медицинской помощи инфекционным больным должен быть обеспечен необходимый противоэпидемический режим. Мероприятия по его соблюдению входят в план противоэпидемической защиты и обязательны для выполнения всеми службами. Строгий противоэпидемический режим работы учреждений здравоохранения предусматривает проведение соответствующих мероприятий, направленных на три звена эпидемиологического процесса, в том числе на источник инфекции, пути и факторы передачи заразного начала и восприимчивое население. Строгое выполнение мероприятий противоэпидемического режима позволяет в более короткие сроки локализовать и ликвидировать эпидемический очаг, сократить количество инфицированных, уменьшить тяжесть их заболевания и летальность. 65. Организация проведения карантинных и обсервационных мероприятий в чрезвычайной эпидемической ситуации. Карантин – это комплекс строгих режимно - ограничительных, изоляционных и противоэпидемических мероприятий, направленных на предупреждение выноса возбудителя опасного инфекционного заболевания как за пределы эпидочага, так и разноса его внутри очага. 1. Полную изоляцию эпидочага с установлением вооруженной охраны (оцепления) на прилегающих территориях. На всех дорогах, ведущих в зону эпидочага (ОБЗ), организуются заградительные посты. 2. Строгий контроль за въездом и выездом населения и вывозом имущества из зоны карантина. Запрещается проезд через очаг заражения автотранспорта и остановок вне отведенных мест при проезде транзитного железнодорожного и водного транспорта; 3. Организацию контрольно-пропускных пунктов на основных маршрутах, по которым осуществляется подвоз дополнительных сил и средств для ликвидации очага. Для материально - технического снабжения организуются приемно-передаточные пункты, через которые в зону карантина доставляется сырье, продукты питания, имущество, техника; через них идет вывоз готовой продукции. 4. Создание обсерваторов для лиц, выбывающих за пределы карантинизированной зоны; 5. Раннее выявление инфекционных больных, их изоляцию и госпитализациию в специально выделенное ЛУ; 6. Ограничение общения между отдельными группами населения, прекращение деятельности зрелищных учреждений, учебных заведений, рынков и т.д.; 7. Охрану инфекционных больниц, водоисточников, продскладов, организацию комендатской службы. 8. Установление противоэпидемического режима работы медучреждений, находящихся в очаге; 9. Проведение экстренной и специфической профилактики и другие мероприятия. Обсервация – это комплекс ограничительных мероприятий, предусматривающий усиление медицинского наблюдения с целью своевременного обнаружение случаев появления инфекционных болезней и принятия экстренных мер по их локализации, устранению причин, способствующих их распространению. Обсервацией предусматривается: 1. Ограничение выезда, въезда и транзитного проезда всех видов транспорта через обсервируемую территорию. Для этого выставляются регулировочные посты; 2. Проведение экстренной профилактики среди контактных лиц (проведение вакцинации); 3. Усиление медконтроля за состоянием территории, организацией питания, водоснабжения, правилами торговли. 4. Опросы и термометрия населения с целью активного и своевременного выявления инфекционных больных и их госпитализации; 5. Усиление санитарно-просветительной работы; 6. Ограничение передвижения и перемещения населения; Проведение обеззараживания зараженных объектов внешней среды и ряд др. мер 66. Противоэпидемические мероприятия при работе больницы в чрезвычайных эпидемических ситуациях. Все лечебно-профилактические и противоэпидемические учреждения и формирования, занятые ликвидацией санитарно-эпидемиологических последствий ЧС, переводятся на строгий противоэпидемический режим работы, включающий перестройку работы в условиях противоэпидемического режима и обсервации, казарменное размещение персонала учреждения и личного состава формирования, использование индивидуальных средств защиты, применение средств экстренной профилактики, проведение текущей дезинфекции в учреждениях (поликлиниках, изоляторах, стационарах и др.). Противоэпидемический режим в инфекционном стационаре должен быть организован таким образом, чтобы предотвратить заражение персонала, возникновение внутрибольничных инфекций, распространение патогенных микроорганизмов внутри стационара или вынос инфекции за его пределы. Организация противоэпидемического режима, включая организацию охраны территории, возлагается на главного врача инфекционного стационара (обсерватора), а контроль за его выполнением – на санитарноэпидемиологическую службу. Прием больных в стационар должен проводиться по принципу пропускной системы и разобщения больных с различными инфекционными заболеваниями. Больные распределяются на потоки по установленному в приемном отделении диагнозу. При выявлении в очаге катастрофы больного (подозрительного на заболевание) особо опасной инфекцией (чума, холера, вирусные геморрагические лихорадки, оспа и др.) ближайший этап медицинской эвакуации переводится на строгий противоэпидемический режим работы. Для централизованного обеспечения отделений дезинфицирующими растворами при аптеке развертывается пункт приготовления дезрастворов. Весь персонал больницы всю работу по уходу и лечению больных проводит в спецодежде, а по показаниям – в различных типах защитной одежды: при наличии больных легочной или септической формами чумы, геморрагическими лихорадками, вызываемыми вирусами 1 группы, легочной формой сибирской язвы и сапа, работают в костюме I типа. Продолжительность работы в костюме I типа не должна превышать 3 часов. В жаркое время года продолжительность непрерывной работы сокращается до двух часов; при наличии больных бубонной или кожной формами чумы и при отсутствии поступления новых больных применяют защитный костюм III типа; до установления окончательного диагноза у больных бубонной и кожной формами чумы и до получения первого отрицательного результата бактериологического исследования весь персонал этого отделения должен применять защитный костюм II типа; при наличии больных кишечной и септической формами сибирской язвы, кожной и носовой формами сапа, применяют костюм III типа с ватно-марлевой маской; при наличии больных холерой, весь персонал работает в костюмах IV типа, а при проведении туалета больному, взятии ректального материала - надевает резиновые перчатки. Пищу для больных доставляют в посуде кухни к передаточному пункту, там переливают и перекладывают из посуды кухни в посуду буфетной отделений. Туалеты, имеющие сток в общегородскую канализацию открывают только для слива уже обеззараженных растворов отходов, а ванные - для санобработки выписываемых. Перед началом работы в зоне строгого противоэпидемического режима личный состав в санитарном пропускнике для медицинского персонала снимает одежду и обувь, оставляет ее на индивидуальной (закрепленной за ним) вешалке, надевает защитную одежду и проверяет ее подгонку перед зеркалом. После окончания работы в зоне строгого режима выход в зону ограничения больницы разрешается только через санитарный пропускник, где персонал проходит полную санитарную обработку, после чего уходит на отдых. Снятая защитная одежда подлежит обеззараживанию. Персоналу, работающему в зоне строгого противоэпидемического режима, ежедневно перед началом работы проводится измерение температуры тела с занесением результатов в специальный журнал. Лица с повышенной температурой или плохим самочувствием направляются в изолятор для сотрудников больницы, а в местах их пребывания до изоляции проводится заключительная дезинфекция. Во время пребывания в стационаре инфекционной больницы в зоне строгого противоэпидемического режима медицинскому персоналу запрещается: работать натощак; работать без защитной одежды; принимать пищу, пить воду, курить, пользоваться туалетом; выносить из отделений без дезинфекции любые материалы (вещи, предметы ухода, документы и др.); выходить из помещений на территорию и в хозяйственные службы в защитной одежде (халатах, пижамах и др.); передавать больным продукты питания и другие предметы от посетителей. Перед выносом документов из зоны строгого противоэпидемического режима инфекционной больницы, они обеззараживаются в дезинфекционных камерах паровоздушным или газовым методом обработки. Горячая пища и другие продукты больным, медикаменты, хозяйственное имущество в отделения доставляются через передаточные пункты, которые соответствующим образом оборудуются в отдельных комнатах или снаружи под навесом и находятся между зонами строгого режима и ограничения. В оснащение передаточного пункта входит стол, таз с 1% раствором хлорамина, ветошь и оборудование для подачи сигнала (электрический звонок, колокольчик и т.п.). При выписке больные проходят полную санитарную обработку и получают продезинфицированную одежду и личные вещи. Во всех помещениях инфекционной больницы проводится заключительная дезинфекция. Комплекс дезинфекционных мероприятий осуществляется дезинфекционной бригадой соответствующего Центра гигиены и эпидемиологии. 67. Перепрофилизация учреждений здравоохранения для массового приема инфекционных больных. При возникновении эпидемического очага в чрезвычайных ситуациях для госпитализации больных опасными инфекциями потребуется значительное число коек в инфекционных стационарах. В ряде случаев коечный фонд, предназначенный для госпитализации инфекционных больных, должен быть увеличен в несколько раз, поэтому в планах противоэпидемического обеспечения предусматривается перепрофилирование соматических стационаров в инфекционные. Руководители здравоохранения территорий обязаны заранее определить максимально возможное количество коек, которые могут понадобиться при осложнении эпидемической ситуации. Полученные расчеты должны быть положены в основу планов противоэпидемической защиты населения. Перечень соматических стационаров или отделений, которые в чрезвычайных ситуациях планируется использовать в качестве инфекционных, утверждается решением руководящих органов здравоохранения города и доводится до сведения руководителей соответствующих ЛПУ планами-заданиями. В режиме повседневной деятельности ВСМК (Всероссийская служба медицины катастроф) необходимо предусмотреть подбор помещений для развертывания в них временных инфекционных стационаров и обсерваторов. Для этих целей могут использоваться общественные и административные здания: санатории, пансионаты, дома отдыха, общежития и др. Выделение помещений осуществляется решением руководителей исполнительной власти города (округа, района). Временные инфекционные стационары и обсерваторы приписываются к ЛПУ, которые обеспечивают их имуществом, оборудованием, медикаментами и медицинским персоналом. Ответственность за подготовку выделяемых помещений для развертывания временных инфекционных стационаров и обсерваторов возлагается на главного врача ЛПУ и администрацию учреждения. В порядке наращивания сил и средств для работы во временных инфекционных стационарах и обсерваторах необходимо предусмотреть приписку к ним врачебносестринских бригад и санитарно-эпидемиологических бригад гигиенического и эпидемиологического профиля, а также специализированных противоэпидемических бригад. После получения информации о наличии в очаге большого количества инфекционных больных в сжатые сроки максимально высвобождается коечный фонд имеющихся стационаров и стационар переводится на работу в строгом противоэпидемическом режиме. Этот режим предусматривает проведение всего комплекса противоэпидемических и защитных мероприятий при поступлении больных с клиническими признаками высококонтагиозных инфекций. При перепрофилировании соматических стационаров в инфекционные, а также при развертывании временных инфекционных стационаров и обсерваторов на базе административных и общественных зданий необходимо предусмотреть ограждение и охрану территории от проникновения посторонних лиц. Во внутреннем дворе этой территории сооружается площадка для специальной обработки автотранспорта, сточные воды при этом собираются в специальную емкость для смешивания их с дезинфицирующими растворами и после соответствующей экспозиции сбрасываются в городскую канализационную сеть. На территории внутреннего двора оборудуются специальные бетонированные или асфальтированные площадки с канавками для отвода, сбора и дезинфекции жидких отходов; на подготовленные таким образом площадки устанавливаются металлические контейнеры с плотно прилегающими крышками для сбора пищевых отходов и сухого мусора. Указанные контейнеры после каждого опорожнения тщательно промывают и дезинфицируют. Дезинфекции также подлежит весь собираемый мусор и пищевые отходы. Во избежание выплода и разлета мух проводятся дезинсекционные мероприятия. Территория лечебного учреждения делится на две зоны: зону «строгого режима» и зону «ограничения». Прием больных в стационары (в зону «строгого режима») проводится по принципу пропускной системы и полного разобщения больных с различными инфекционными заболеваниями. В зоне «ограничения» размещаются административно-управленческие и хозяйственные службы, аптека, пищеблок, прачечная, общежитие для персонала, помещения для дежурного персонала, туалетные комнаты. В зоне «строгого режима» размещаются приемно-сортировочное отделение, стационар для больных с установленным диагнозом, провизорное отделение, лаборатории: бактериологическая и клиническая, патолого-анатомическое отделение. Между зонами организуется: 1. санитарный пропускник (с помещениями для переодевания персонала и дезкамерного блока), «грязная» половина которого входит в зону «строгого режима». 2. специальный шлюз или передаточное окно с системой блокировки дверей, во избежание одновременного их открытия с двух сторон и перетока воздуха из зоны «строгого режима» в зону «ограничения». Здесь же устанавливаются емкости с дезинфицирующими средствами для обработки принадлежностей, посуды, историй болезней и т.д., передаваемых из зоны «строгого режима». Для обработки воздуха необходимо предусмотреть оснащение указанного шлюза бактерицидными лампами достаточной мощности. Особое внимание при перепрофилировании соматических больниц в инфекционные стационары должно уделяться организации воздушных потоков. При этом «подпор» воздуха должен быть направлен в сторону зоны «строгого режима», что может быть обеспечено либо конструктивными изменениями в существующей вентиляционной системе (увеличением мощности вентиляторов зоны «ограничения» или полное разделение вентиляционной системы между зонами) либо, как временная мера, герметизацией (заклеиванием) вентиляционных отверстий зоны «строгого режима» и при необходимости – зоны «ограничения». В случае необходимости дополнительного проветривания при отдельных инфекциях допускается открывание окон, при условии оборудования фрамуг мелкоячеистой сеткой для предупреждения проникновения насекомых. В палатах создаются условия для обеспечения больных предметами индивидуального пользования, а также для качественного проведения текущей дезинфекции. В случаях, когда планировка зданий, предназначенных для развертывания в них инфекционных стационаров (обсерваторов), не позволяет обеспечить необходимый противоэпидемический режим, проводятся дополнительные приспособительные работы, объем, виды и перечень которых заранее закладывается в соответствующие планы. При перепрофилировании соматических больниц или в ходе приспособления выделяемых помещений под инфекционные стационары необходимо соблюдать очередность проведения работ. В первую очередь проводятся мероприятия по подготовке помещений, для развертывания в них основных служб: приемносортировочного отделения, лабораторий (клинической и бактериологической), палат для больных, санитарного пропускника, аптеки. Во вторую очередь развертываются вспомогательные подразделения: пищеблок, складские помещения, общежитие для персонала. Перед развертыванием инфекционного стационара (обсерватора) на базе административных или жилых зданий необходимо предусмотреть и провести следующие подготовительные работы: освободить помещение от ненужной мебели и другого имущества; провести дезинфекционные, дезинсекционные и дератизационные мероприятия; герметизировать окна и двери (в случае необходимости, открывающиеся фрамуги оборудовать мелкоячеистой сеткой); провести необходимые работы по правильной организации воздушных потоков; выделить емкости для сбора и дезинфекции жидких отходов; оборудовать площадку и установить контейнеры для сбора пищевых отходов и «сухого мусора»; установить контрольно-пропускные пункты. 68. Организация санитарно-противоэпидемических мероприятий в зонах чрезвычайных ситуациях. В зонах землетрясений Землетрясения относятся к самым опасным природным бедствиям. В зоне землетрясения в первую очередь возникают следующие санитарноэпидемиологические последствия: одномоментное разрушение водоводов, коллекторов и других коммуникаций, появление большого числа погибших, пораженных и оставшихся без крова; микробное загрязнение местности, водоисточников, почвы, отсутствие мест временного размещения пострадавшего населения; передвижения значительных контингентов населения, спасателей и строителей, что затрудняет поддержание санитарно-противоэпидемического режима в местах проживания или временного размещения людей и на путях эвакуации пораженных; позднее выявление инфекционных больных, затруднения со своевременной изоляцией и лечением, а также защитой пораженных и населения от контакта с инфицированными больными и животными в первые дни проведения спасательных мероприятий; при выходе из строя санитарно-эпидемиологических учреждений появляется необходимость проведения всех санитарно-гигиенических мероприятий силами прибывающих специализированных формирований, в том числе организации контроля сбора погибших людей и животных и их захоронения. В первые дни после катастрофы отмечается дезорганизованность в работе хозяйственных органов, ответственных за материально-бытовое и коммунальное обеспечение населения и спасателей. Поэтому в первые дни работы во избежание критических ситуаций санитарно-эпидемиологическая служба вынуждена брать на себя ряд хозяйственных функций: доставку и установку умывальников на полевых пунктах питания и в лагерных городках спасателей, участие в развертывании и оборудовании полевых пунктов питания, оборудование площадок для обработки погибших, обеззараживание воды в транспорте подвоза и емкостях для хранения запасов питьевой воды. Одновременно в очаге необходимо проводить специальные санитарнопротивоэпидемические мероприятия: санитарную разведку ближайших водоисточников, пригодных для питьевого (с целью сокращения плеча завоза питьевой воды) и технического водоснабжения (обеспечение помывочных пунктов, площадок для обработки погибших, обеспыливания проездов и площадок); контроль качества воды, контроль соблюдения санитарных правил приготовления и раздачи пищи на полевых пунктах питания и их содержания. Необходимы тотальная дезинфекция всех мест общественного пользования, объектов спасательных и рекультивационных работ согласно специально разработанному плану; бактериологическое обследование работников продовольственной службы; санитарнолабораторный контроль питьевой воды, пищевых объектов и сохранившегося продовольствия, готовой пищи. В период проведения спасательных работ в зоне землетрясения организуется временный ЦГСЭН (центры Госсанэпиднадзора Российской Федерации) или из прибывших санитарно-эпидемических бригад (СЭБ) создается санитарно-эпидемиологический отряд. Работа санитарно-эпидемиологической службы включает: постоянное дежурство санитарного врача и фельдшера на полевых пунктах питания; постоянное дежурство санитарного фельдшера на пункте водоснабжения для контроля хлорирования воды в транспорте подвоза; ежедневные обходы мест временного проживания оставшегося населения, лагерных городков спасателей и мест проведения работ с целью выявления лиц, подозрительных в отношении инфекционных заболеваний, для контроля санитарного состояния объектов и проведения санитарноразъяснительной работы; проведение дезинфекций и дезинсекции 3 раза в день на продовольственных пунктах, площадках для обработки погибших, в местах общественного пользования; специальная обработка транспорта для перевозки погибших, спецодежды команд по их сбору и транспортировке; В дальнейшем к этому перечню необходимо добавить проведение дезинфекционных мероприятий в местах проведения работ по расчистке завалов, заключительную дезинфекцию площадок для обработки погибших, холодильных камер и рефрижераторов, выдачу разрешений на перевозку останков и др. По эпидемиологическим показаниям целесообразно направлять в очаг специализированные противоэпидемические бригады (СПЭБ), которые могли бы в короткий срок провести противоэпидемические мероприятия и микробиологические исследования, организовать дезинфекционные пункты. Наводнения или катастрофические затопления на больших территориях требуют изменения в тактике деятельности здравоохранения, в том числе и санитарноэпидемиологической службы. Имеют значение, прежде всего, масштабы территории затопления и тот факт, что большое количество населения оказывается без крова, без питьевой воды и продуктов питания, подвергается воздействию холодной воды, ветра и других неблагоприятных метеорологических факторов. Эффективность организации санитарно-эпидемиологической помощи пострадавшему населению, использование сил и средств санитарноэпидемиологической службы зависят от появления на затапливаемой территории четырех зон катастрофического затопления. В результате резкого осложнения санитарноэпидемиологической обстановки в зонах затопления может появиться значительное число санитарных и безвозвратных потерь. Для ликвидации медико-санитарных последствий катастрофических затоплений местные органы здравоохранения и санитарно-эпидемиологической службы заблаговременно разрабатывают планы медико-санитарного обеспечения населения, проживающего в зонах возможных наводнений или катастрофических затоплений. Важное значение в ликвидации медико-санитарных последствий имеет санитарно-эпидемическое состояние зоны бедствия. В зонах катастрофического затопления могут разрушаться (размываться) системы водоснабжения, канализации, сливных коммуникаций, банно-прачечных сточных вод, места сбора мусора, нечистот и прочих отбросов, которые загрязняют зоны затопления и распространяются по течению затапливающей волной. В этих зонах возрастает опасность возникновения и распространения инфекционных заболеваний в результате скопления населения на ограниченной территории при значительном ухудшении материально-бытовых условий жизни. Во время наводнения погибает готовый к уборке урожай, заливаются животноводческие фермы, пастбища. Все смешивается в единую массу. Условия для возникновения эпидемий, ранений, гнойных и анаэробных инфекций оказываются в этот период самыми благоприятными. Вместе с тем инфекционные последствия наводнения подчиняются вполне определенным закономерностям. Вслед за развитием катастрофического затопления одними из первых заполняются инфекционные стационары желудочно-кишечного профиля. В массовом количестве могут поступать больные с традиционными кишечными инфекциями – дизентерией, колиэнтеритами, дисбактериозом, сальмонеллезом. Вырастает уровень заболеваемости гепатитом А. Вслед за этим может появиться волна зоонозов – лептоспироз, туляремия. Значительно увеличивается количество пациентов в хирургических клиниках и стационарах. В детских инфекционных стационарах растет нагрузка за счет больных с менингококковой инфекцией. В проведении мероприятий по ликвидации медико-санитарных последствий катастрофического затопления принимают участие силы и средства территориальных и местных органов, формирования ВСМК. Для оказания санитарноэпидемиологической помощи привлекаются СЭБ, которые формируются решением территориальных органов здравоохранения и территориальных ЦГСЭН для самостоятельной работы в очаге. Необходимость одновременного оказания санитарно-эпидемиологической помощи разрозненным группам населения на большой территории обусловливает работу указанных бригад небольшими силами на более широком участке. Все лица, участвующие в спасении на воде, должны быть обеспечены спасательными средствами (поясами, кругами и т.п.). Для организации санитарно-противоэпидемических мероприятий в зонах катастрофического затопления также направляются группы эпидемиологической разведки, создаваемые на базе ЦГСЭН разного уровня. Эвакуируемое население из зоны катастрофического затопления небольшими группами по 10-15 чел. размещается в утепленных помещениях, где организуется медицинское наблюдение и проводится общая экстренная профилактика по существующей схеме. При техногенных чрезвычайных ситуациях. При техногенных ЧС главной опасностью на объекте экономики является влияние одного или совокупности нескольких поражающих факторов на жизнь и здоровье людей в момент аварии (выброса, выпуска, сброса) или сразу же после нее. Для оценки степени опасности техногенных ЧС необходимо учитывать особенности очагов поражения при различных типах аварий: на топливонасыщенном объекте (нефтеперерабатывающие заводы, нефтебазы) –высокая концентрация высвобождающегося энергозапаса и полное разрушение находящихся в зоне аварии объектов, измеряемое в секундах ограниченное время развития аварии, относительно небольшие пространственные масштабы, возможность образования вторичных поражающих факторов; на химически опасных объектах (предприятия химической промышленности, очистные сооружения, железнодорожный транспорт, целлюлозно-бумажные предприятия, хлораторные станции сооружений водопровода, холодильники предприятий пищевой промышленности) – расположение объектов вблизи крупных населенных пунктов, быстрое поражающее действие токсичного вещества и необходимость применения значительных количеств антидотов под врачебным контролем при наличии специального оборудования, продолжительность существования очага от нескольких часов до нескольких суток, зависимость зон возможного загрязнения от метеоусловий; на радиационно опасных объектах (атомные электростанции или двигательные силовые установки, радиохимические производства, исследовательские и другие реакторы) – поражающие факторы длительного действия, масштабы аварии имеют региональный и глобальный масштаб, объекты расположены вблизи городов и крупных населенных пунктов, выбрасывается большое количество радиоизотопов, загрязняется значительная территория; крупные аварии на транспорте (катастрофы на железнодорожном, авиационном, морском транспорте) – локальный характер, ограниченное время развития, возникновение пожаров, труднодоступность очага поражения; тяжелые происшествия на складах боеприпасов или взрывчатых веществ образование мощной ударной волны, разлет обломков, осколков и боеприпасов на значительные расстояния, образование крупных пожаров на значительных площадях; биологические аварии (производство живых вакцин, микробиологические лаборатории, хранилища) – длительное время развития аварии, наличие скрытого периода в проявлении поражений, стойкий характер возникших очагов заражения и их размытые границы, невозможность идентификации возбудителя (яда, токсина) на месте. При ухудшении производственной обстановки на аварийно опасных предприятиях санитарноэпидемиологическая служба должна обеспечить: выявление эпидемического очага, определение степени его опасности, оказание методической и иной помощи администрации (медицинской службе) объекта в проведении мероприятий по локализации и ликвидации очага; усиление контроля состояния окружающей среды и других потенциально опасных объектов; отработку системы сбора и обработки информации; проверку (при необходимости – создание) запасов медицинского, санитарно-хозяйственного и другого имущества для специализированных формирований постоянной готовности службы; взаимодействие с центрами медицины катастроф и другими органами управления здравоохранением, МЧС, Минобороны, МВД России; повышение готовности лабораторной базы и разведывательных формирований с учетом прогнозируемых вариантов развития аварийной обстановки; разработку предложений для комиссии по делам ГОЧС и СПК по проведению мероприятий, направленных на обеспечение санитарноэпидемиологического благополучия, снижение численности пораженных и ослабление санитарноэпидемиологических последствий в случае аварии. В условиях нарастающей угрозы техногенных катастроф большая роль отводится экологическим мероприятиям, ограничивающим уровни загрязнения окружающей среды и обеспечивающим аварийную надежность потенциально опасных производств. 69. Организация управления деятельностью формирований и учреждений Роспотребнадзора в чрезвычайных ситуациях Решение задач, стоящих перед Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека может быть обеспечено посредством проведения ряда практических и организационно-методических мероприятий. К ним относятся: - разработка и внедрение в практику службы теоретических, методических, правовых и организационных основ противоэпидемического обеспечения населения в чрезвычайных ситуациях; - создание, оснащение, подготовка и поддержание в высокой степени готовности ФБУЗ "Центр гигиены и эпидемиологии", формирований и других учреждений Роспотребнадзора, сил и средств научноисследовательских институтов; - оперативное управление силами Роспотребнадзора и взаимодействие с министерствами и ведомствами, принимающими участие в ликвидации последствий катастроф, с целью обеспечения своевременной медикосанитарной помощи пострадавшим при чрезвычайных ситуациях; - накопление, хранение, учет и контроль медицинского имущества, необходимого для работы формирований и учреждений Роспотребнадзора в чрезвычайных ситуациях; - подготовка медицинского персонала к работе в чрезвычайных ситуациях, обучение населения страны оказанию первой медицинской помощи и правилам адекватного поведения при различных видах катастроф; - контроль за соблюдением санитарных правил, гигиенических регламентов и норм при возникновении чрезвычайных ситуаций; - выполнение лабораторных исследований при работе сети наблюдения и лабораторного контроля (СНЛК) по своевременному обнаружению и индикации биологического заражения питьевой воды, пищевого и фуражного сырья, продовольствия, объектов окружающей среды при ЧС мирного и военного времени. 70. Медицинская защита населения и спасателей при ликвидации последствий чрезвычайных ситуаций Медицинская защита (МЗ) - комплекс мероприятий, проводимых (организуемых) службой МК и медицинской службой гражданской обороны (МС ГО) для предупреждения или максимального ослабления воздействия на население и спасателей поражающих факторов. МЗ является составной частью медикосанитарного обеспечения. Мероприятия по медицинской защите: содействие в обеспечении индивидуальными средствами профилактики поражений (антидотами, радиопротекторами, средствами специальной обработки и т.п.), медицинскими препаратами для оказания первой помощи, а также участие в обучении правилам и приемам пользования ими; проведение санитарно-гигиенических и противоэпидемических мероприятий по предупреждению или снижению отрицательного воздействия поражающих факторов ЧС; разработка (на основе оценки обстановки, сложившейся в ЧС) и выполнение комплекса мероприятий по медицинской защите населения и спасателей; участие в психологической подготовке населения и спасателей; организация и соблюдение санитарного режима на этапах медицинской эвакуации, контроль радиоактивного и химического загрязнения пораженных (больных) и спасателей, а также выполнение других защитных мероприятий в формированиях и учреждениях Всероссийской службы МК и МС ГО. 71. Определение и мероприятия медицинской защиты. Медицинская защита (МЗ) - комплекс мероприятий, проводимых (организуемых) службой МК и медицинской службой гражданской обороны (МС ГО) для предупреждения или максимального ослабления воздействия на население и спасателей поражающих факторов. МЗ является составной частью медикосанитарного обеспечения. Мероприятия по медицинской защите: содействие в обеспечении индивидуальными средствами профилактики поражений (антидотами, радиопротекторами, средствами специальной обработки и т.п.), медицинскими препаратами для оказания первой помощи, а также участие в обучении правилам и приемам пользования ими; проведение санитарно-гигиенических и противоэпидемических мероприятий по предупреждению или снижению отрицательного воздействия поражающих факторов ЧС; разработка (на основе оценки обстановки, сложившейся в ЧС) и выполнение комплекса мероприятий по медицинской защите населения и спасателей; участие в психологической подготовке населения и спасателей; организация и соблюдение санитарного режима на этапах медицинской эвакуации, контроль радиоактивного и химического загрязнения пораженных (больных) и спасателей, а также выполнение других защитных мероприятий в формированиях и учреждениях Всероссийской службы МК и МС ГО. 72. Средства медицинской защиты и порядок их использования. Медицинские средства индивидуальной защиты (МСИЗ) - лекарственные средства и медицинское имущество, предназначенные для выполнения мероприятий по защите населения и спасателей от воздействия неблагоприятных факторов ЧС. МСИЗ предназначены для профилактики и оказания медицинской помощи населению и спасателям, пострадавшим (оказавшимся в зоне) от поражающих факторов ЧС радиационного, химического или биологического (бактериологического) характера. Основные требования к МСИЗ: • возможность их заблаговременного применения до начала воздействия поражающих факторов; • простые методики применения и возможность хранения населением и спасателями; • эффективность защитного действия; • исключение неблагоприятных последствий применения населением и спасателями (в том числе и необоснованного); • благоприятная экономическая характеристика (невысокая стоимость производства, достаточно продолжительные сроки хранения, возможность последующего использования в практике здравоохранения при освежении созданных запасов, возможность производства для полного обеспечения ими населения и спасателей). К медицинским средствам индивидуальной защиты относятся: 1. радиопротекторы (радиозащитные препараты), 2. антидоты (средства защиты от воздействия ОВ и АОХВ), 3. противобактериальные средства (антибиотики, сульфаниламиды, вакцины, сыворотки), 4. средства специальной обработки. Медицинские средства противорадиационной защиты подразделяются на три группы: 1. Средства профилактики радиационных поражений при внешнем облучении: при кратковременном облучении дозой большой мощности (серосодержащие; действующие через рецепторный аппарат клетки); при длительном низкоинтенсивном облучении; противолучевые препараты длительного действия (гормональные препараты, вакцина брюшнотифозная, бетталейкин); лекарственные препараты, повышающие резистентность организма к облучению и неблагоприятным факторам среды (антиоксиданты, адаптогены). 2. Средства предупреждения и ослабления первичной общей реакции организма на облучение (противорвотные, антидиарейные препараты). 3. Средства профилактики радиационных поражений при инкорпорации радионуклидов (средства йодной профилактики, препараты для селективной адсорбции и выведения радионуклидов из организма). 73. Табельные средства медицинской защиты и порядок их использования. 1. Аптечка индивидуальная (АИ-2). 2. Индивидуальные противохимические пакеты (ИПП-8,10,11). 3. Пакет перевязочный индивидуальный (ППИ). 4. Антидот само- и взаимопомощи для профилактики отравлений ФОВ (фосфорорганические отравляющие вещества) в шприц-тюбике (атропин, афин, будаксим). Аптечка индивидуальная (АИ-2) предназначена для предупреждения или снижения действия различных поражающих факторов, профилактики развития шока при травматических повреждениях. Состав: пластмассовый футляр с инструкцией, шприц-тюбик, отличающиеся по форме и окраске пеналы с лекарствами. Состав аптечек может изменяться в зависимости от наличия антидотов, особенности создавшейся ЧС. Порядок применения: по команде или самостоятельно в соответствии с инструкцией. Гнездо №1: шприц-тюбик с 2% раствором промедола (противошоковое средство). Методика применения: - извлечь из аптечки; - одной рукой взяться за ободок канюли, другой - за корпус и повернуть по часовой стрелке до прокола мембраны; - удерживая шприц-тюбик за канюлю, снять с иглы защитный колпачок; - продолжая удерживать шприц-тюбик за ободок канюли и не сжимая пальцами корпус, ввести иглу в мягкие ткани бедра, ягодицы или плеча (можно через одежду) до канюли; - выдавить содержимое тюбика, сжимая его корпус; - не разжимая пальцев, извлечь иглу. Шприц-тюбик после введения препарата необходимо прикрепить к повязке или одежде на видном месте, сделать отметку в сопроводительной документации, чтобы избежать передозировки промедола на этапах медицинской эвакуации. Гнездо №2: круглый пенал красного цвета с профилактическим антидотом для ФОВ (фосфорорганические отравляющие вещества) - тареном. Одна таблетка принимается по команде. При появлении признаков отравления необходимо принять еще одну таблетку самостоятельно. Повторно препарат можно принять не ранее, чем через 5-6 ч. Гнездо №3: длинный круглый пенал без окраски с противобактериальным средством №2. В пенале находится 15 таблеток сульфадиметоксина (сульфаниламидный препарат длительного действия). Принимается при возникновении желудочно-кишечных расстройств после облучения, при ранениях и ожогах с целью предупреждения инфицирования. В 1-й день принимается 7 таблеток, в последующие два дня - по 4 таблетки в день. Гнездо №4: два восьмигранных пенала розового цвета, содержащие радиозащитное средство №1 цистамин (по 6 таб. в каждом). За 30-60 мин до входа на загрязненную территорию следует принять 6 таб. При необходимости повторный прием допускается через 4-5 ч. Гнездо №5: два четырехгранных пенала без окраски с противобактериальным средством №1 по 5 таб. в каждом. В качестве средства экстренной неспецифической профилактики инфекционных заболеваний используется хлортетрациклин. Препарат принимается при угрозе бактериального заражения, а также при обширных ранах и ожогах с целью профилактики гнойных осложнений. Первый прием – содержимое одного пенала (5 таб.), повторно (через 6 ч) - содержимое другого пенала. Могут быть использованы бисептол или септрин, а также любые современные антибиотики широкого спектра действия (ампициллин, кефзол, цефобид, цифран и т.п.). Гнездо №6: четырехгранный пенал белого цвета, содержащий радиозащитное средство №2 - калия йодид (10 таб. по 0,25 г). Взрослые и дети от двух лет и старше принимают препарат по 0,125 г, то есть по 1/2 таб. один раз в день в течение 7 дней с момента выпадения радиоактивных осадков (дети до двух лет принимают по 0,04 г в день) после еды, запивая киселем, чаем или водой. Беременным женщинам прием калия йодида (по 0,125 г) необходимо сочетать с приемом калия перхлората - 0,75 г (3 таб. по 0,25 г). При отсутствии калия йодида используется 5% настойка йода, которую взрослым и подросткам старше 14 лет дают по 44 капли 1 раз в день или по 20-22 капли 2 раза в день после еды на 1/2 стакана молока или воды. Запоздание с приемом препаратов йода ведет к снижению его защитного действия. Применение препаратов йода через более, чем 6 ч после инкорпорации радионуклидов малоэффективно. Своевременно принятые препараты йода препятствуют накоплению в щитовидной железе радиоактивного изотопа йода, следовательно, предупреждают ее поражение. Гнездо №7: круглый пенал голубого цвета, в котором находится одно из противорвотных средств латран, диметпрамид или этаперазин. Препарат принимают по 1 таб. сразу после облучения, а также при появлении тошноты, рвоты как после облучения, так и после контузии, при сотрясении мозга; При продолжающейся тошноте этаперазин следует принимать повторно по 1 таб. через 3-4 ч. Детям до 8 лет при приеме всех препаратов из АИ-2 дают на один прием по 1/4 таб. (кроме калия йодида), от 8 до 15 лет - по 1/2 таб. Исключение составляет противобактериальное средство, которое у детей старше 8 лет применяют в полной дозе, в возрасте до двух лет - не применяют. Индивидуальный противохимический пакет (ИПП-8, ИПП-10, ИПП-11) предназначен для частичной специальной обработки с целью обезвреживания фосфорорганических АОХВ (аварийно-опасные химические вещества) и ОВ, а также ядов кожно-резорбтивного (цитотоксического) действия на открытых участках кожи, одежде и СИЗ. ИПП-8 содержит: один стеклянный флакон с дегазирующей жидкостью, четыре марлевые салфетки и инструкцию, упакованные в полимерную герметичную пленку. Жидкость пакета не обладает дезинфицирующим действием. Порядок применения при обнаружении капель АОХВ и ОВ на коже, одежде, СИЗ: - вскрыть пакет и обильно смочить тампон жидкостью из флакона; - протереть тампоном открытые участки кожи и наружную поверхность маски противогаза; - смочить другой тампон и протереть им воротник и края манжет одежды, прилегающие к открытым участкам кожи; - обильно смочить еще один тампон и промокательными движениями пропитать одежду в местах попадания на нее капель АОХВ и ОВ. ИПП-10 - защитно-дегазирующая жидкость в металлическом баллоне. Порядок применения - налить в ладонь и обработать ею лицо, шею и кисти рук как до воздействия ОВ (входа в загрязненную зону), так и после работы в очаге, а так же немедленно (в течение не более, чем 5 мин) после попадания на кожу ОВ. Жидкость пакета создает на коже защитную пленку и обладает, кроме того, дезинфицирующим действием. ИПП-11 представляет собой герметичный пакет, содержащий салфетки, смоченные защитно-дегазирующей жидкостью. Более удобен и экономичен при использовании. Порядок применения сходен с таковым для ИПП 8, жидкость обладает дезинфицирующими свойствами. При отсутствии индивидуального противохимического пакета частичную специальную обработку можно произвести 5% раствором аммиака, 1% раствором хлорамина и другими средствами. Пакет перевязочный индивидуальный (ППИ, ППМ). Показания: предназначен для наложения первичной асептической повязки на рану, ожоговую поверхность, при сквозных ранениях конечностей, для наложения окклюзионной повязки при проникающем ранении грудной клетки, осложненном пневмотораксом. Состав: стерильный перевязочный материал, заключенный в две оболочки: наружную из прорезиненной ткани (с напечатанным на ней описанием способа вскрытия и употребления) и внутреннюю - бумажную. В складке внутренней оболочки имеется безопасная булавка. Перевязочный материал включает марлевый бинт шириной 10 см, длиной 7 м и две равные по величине ватно-марлевые подушечки размером 17×32 см. Одна из подушечек пришита к бинту, другая соединена с ним подвижно и свободно перемещается по полотну бинта. Оболочки обеспечивают стерильность перевязочного материала, предохраняют его от механических повреждений, сырости и загрязнения. Порядок применения. При проникающих ранениях грудной клетки для наложения окклюзионной повязки используется прорезиненная оболочка, которая накладывается на рану внутренней стерильной стороной, придавливается подушечками и плотно прибинтовывается. 74. Организация медицинского снабжения при медицинском обеспечении в чрезвычайных ситуациях Обеспечение медицинским имуществом службы медицины катастроф организуют органы медицинского снабжения центров медицины катастроф, подразделения медицинского снабжения учреждений и формирований. Общее управление осуществляет Всероссийский центр медицины катастроф «Защита», а также региональные, территориальные и местные центры медицины катастроф. Органы медицинского снабжения службы медицины катастроф и других служб функционируют в режиме повседневной деятельности, в режиме повышенной готовности и в режиме чрезвычайной ситуации. В режиме повседневной деятельности выполняют следующие действия: • обобщение и анализ потребности в имуществе, его заготовка и распределение, нормирование; • накопление резервов медицинского имущества, содержание их в постоянной готовности, выполнение экстренных поставок имущества; • учёт и контроль наличия качественного имущества; • усовершенствование, профессиональная выучка и тренировка штатного состава, разработка рекомендаций и оказание методической помощи. В режиме повышенной готовности в дополнение к вышеизложенным проводят следующие мероприятия: • уточнение укомплектованности резервов медицинского имущества и определение потребности в нём; • установление наличия жизненно важных лекарственных средств в лечебно-профилактических и аптечных учреждениях на территории прогнозируемой ЧС; • подготовку медицинского имущества к выдаче и доставку его в район ЧС. В режиме чрезвычайной ситуации дополнительно к указанным проводят следующие мероприятия: • уточнение потребности в медицинском имуществе для укомплектования; • изъятие медицинского имущества из резервов, его отпуск и доставка; • обеспечение медицинским имуществом учреждений и формирований, участвующих в ликвидации последствий ЧС; • определение потребности и обеспеченности учреждений и формирований служб, участвующих в ликвидации последствий ЧС; • оформление и представление в установленном порядке в органы исполнительной власти заявок на дополнительные ресурсы медицинского имущества; • взаимодействие органов медицинского и материально-технического снабжения службы медицины катастроф с органами управления фармацевтической деятельностью и управлениями снабжения медицинской техникой; • учёт медицинского имущества, подведение итогов работы по обеспечению медицинским имуществом при ликвидации последствий ЧС. Заготовка медицинского имущества для нужд службы медицины катастроф осуществляется централизованно и децентрализованно. Централизованное приобретение медицинского имущества осуществляется через федеральные и муниципальные органы управления фармацевтической деятельностью, децентрализованное - на предприятиях и в организациях снабжения лекарственными средствами, медицинской техникой и другим медицинским имуществом различных форм собственности. Заявки на приобретение медицинского имущества представляют по согласованным с поставщиками формам и срокам. Если в выделении каких-либо предметов медицинского имущества отказано, осуществляют поиск других поставщиков. В плановом порядке медицинское имущество заготавливают из расчёта обеспечения фактической потребности на 1 год. Возникающую в течение этого периода дополнительную потребность обеспечивают путём разовых закупок. Отдельные лекарственные средства с ограниченными сроками годности могут быть приобретены по мере необходимости в розничной аптечной сети. При планировании обеспечения медицинским имуществом учреждений и формирований службы медицины катастроф в чрезвычайных ситуациях особое место уделяют использованию местных источников к его заготовке. Для этого органы медицинского снабжения должны знать экономико-географическую характеристику территории зоны своей ответственности и поддерживать тесную связь с органами исполнительной власти, производственными предприятиями, организациями и учреждениями различных министерств и ведомств. Это необходимо, так как в чрезвычайных ситуациях можно будет получить дополнительные ресурсы отдельных видов медицинского имущества (спирт этиловый, кислород медицинский, вода очищенная и т.д.). Заготовку медицинского имущества осуществляют за счёт средств, выделяемых из следующих структур: • федерального бюджета ВЦМК «Защита» и региональных центров медицины катастроф; • из бюджетов субъектов РФ выделяют средства центрам медицины катастроф субъектов РФ; • из местных бюджетов выделяют средства территориальным и местным центрам медицины катастроф. В режиме повседневной деятельности медицинское имущество заготавливают по фактической потребности в течение года. В режиме повышенной готовности уточняют укомплектованность резервов медицинского имущества, прогнозируют потребность в медицинском имуществе и уточняют наличие жизненно важных лекарственных средств и других средств в лечебно-профилактических и лечебных учреждениях. В режиме чрезвычайной ситуации подразделения медицинского снабжения изымают медицинское имущество из резервов в соответствии с установленным порядком и правилами и отгружают его в район чрезвычайной обстановки. Медицинское имущество, необходимое для оказания медицинской помощи пострадавшим и обеспечения учреждений и формирований службы в чрезвычайных ситуациях, накапливается в резервах. Резерв медицинского имущества службы медицины катастроф МЗ РФ предназначается и создаётся для гарантированного обеспечения мероприятий по ликвидации медико-санитарных последствий чрезвычайных ситуаций. Различают следующие виды резервов: • государственный (резерв Правительства РФ); • федеральный (резерв федеральных органов исполнительной власти); • территориальный (резерв субъектов РФ); • местный (резерв органов местного самоуправления); • объектовый (резерв предприятий, учреждений и др.). Резерв медицинского имущества службы медицины катастроф Минздравсоцразвития РФ расходуют только при ликвидации медико-санитарных последствий чрезвычайных ситуаций на территории России или для оказания гуманитарной помощи странам, терпящим бедствие. Расходовать лекарственные и другие медицинские средства, использовать медицинскую технику из резерва службы медицины катастроф для обеспечения повседневной деятельности запрещено. Использование резерва медицинского имущества для оказания медицинской помощи пострадавшим в чрезвычайных ситуациях осуществляют по решению органов управления здравоохранением или директора Центра медицины катастроф по принадлежности резерва, а для оказания помощи зарубежным странам - по решению Правительства РФ. Восполнение изъятого из резерва медицинского имущества осуществляют в течение периода, не превышающего 2 мес. Под обновлением понимают замену медицинского имущества, сроки хранения которого в резерве истекают, на медицинское имущество с большим запасом срока годности или свежих сроков заготовки, а также устаревших образцов медицинской техники на аналогичные более современные модели для предотвращения нанесения материального ущерба и поддержания резервов в готовности к использованию по предназначению. 75. Характеристика и классификация медицинского имущества. Медицинское имущество - лекарственные, технические и другие материальные средства, предназначенные для оказания медицинской помощи и лечения поражённых и больных, а также решения других задач, стоящих перед службой медицины катастроф, гражданским и военным здравоохранением в мирное и военное время. Состояние медицинского имущества должно отвечать требованиям нормативно-технической документации, на основании которой его производят. К медицинскому имуществу относят следующее: • лекарственные средства, иммунобиологические препараты, питательные среды, дезинфекционные и дезинсекционные средства, перевязочные средства и шовные материалы, расходные медицинские предметы, реактивы и химикалии, оптические стёкла и очковые оправы, бланки медицинского учёта и отчётности, а также запасные части и материалы для эксплуатации и ремонта медицинской техники; • медицинские инструменты, приборы и аппараты; • медицинская мебель и оборудование; • приборы, аппараты, инструменты и оборудование для аптек, лабораторий, специальных кабинетов, мастерских по ремонту и проверке медицинской техники; • подвижные медицинские установки, комплекты и наборы медицинского имущества; • санитарно-хозяйственные предметы медицинского предназначения. Служба медицины катастроф для решения стоящих перед ней задач использует и другие виды имущества, в частности санитарно-хозяйственное, специальное и др. К санитарно-хозяйственному имуществу относят бельё нательное и постельное, постельные принадлежности, госпитальную одежду и обувь, специальную одежду, кухонно-столовую посуду и инвентарь, оборудование кухонь-столовых, хозяйственную мебель и др. К специальному имуществу, имеющему узкопрофильное целевое предназначение, относят средства индивидуальной защиты органов дыхания и кожи, дозиметрическую аппаратуру, приборы радиационной, химической и бактериологической разведки и источники питания к ним, технические средства связи и оповещения, электроосветительные средства, съёмное оборудование для транспортных средств и др. Классификация медицинского имущества • По виду: - лекарственные средства; - иммунобиологические препараты; - перевязочные средства; - врачебно-медицинские предметы и техника и т.д. • По предназначению: - используемое в мирное время; - используемое в военное время; - имущество текущего обеспечения; - имущество неприкосновенного запаса; - имущество специального назначения; - имущество общего назначения. • По порядку учёта и списания: - инвентарное имущество; - расходное имущество. • По качественному состоянию: - инвентарное имущество; - расходное имущество; - новое и годное к эксплуатации; - требующее ремонта; - подлежащее списанию; - годное; - негодное. По предназначению медицинское имущество подразделяют на имущество текущего обеспечения и неприкосновенного запаса, а в военное время - на имущество специального и общего назначения. • Медицинское имущество текущего обеспечения предназначено для удовлетворения повседневных нужд и выполнения медицинской службой комплекса лечебно-диагностических, санитарногигиенических, противоэпидемических и других мероприятий в обычных условиях. • Медицинское имущество неприкосновенного запаса предназначено для обеспечения развёртывания учреждений и формирований медицинской службы по штатам и табелям военного времени, а также для решения специальных задач в мирное время. Оно включает имущество как специального, так и общего назначения. - Медицинское имущество специального назначения включает сокращённую номенклатуру самых необходимых средств для оказания медицинской помощи и лечения раненых и больных в экстренных ситуациях мирного времени и в военное время. - Медицинское имущество общего назначения включает всю остальную находящуюся на снабжении номенклатуру. К инвентарному медицинскому имуществу относят как предметы длительного пользования, изнашивающиеся постепенно, имеющие сроки эксплуатации и ремонта (медицинская мебель, оборудование, аппараты, приборы и другие изделия медицинского назначения), так и быстро амортизирующиеся (изделия из резины, медицинские инструменты и т.д.). По качественному состоянию инвентарное медицинское имущество подразделяют на пять категорий: • первая категория - новое имущество, не побывавшее в эксплуатации; • вторая категория - бывшее или находящееся в эксплуатации имущество, исправное и годное к использованию по прямому назначению, вышедшее из ремонта или требующее текущего ремонта (покраски, заточки, замены частей и т.п.) ; • третья категория - имущество, требующее среднего ремонта; • четвёртая категория - имущество, требующее капитального ремонта в специальных мастерских или на заводах; к этой категории могут быть отнесены сложные по конструкции изделия медицинской техники, состоящие из нескольких агрегатов, блоков, узлов; • пятая категория - имущество, не годное к дальнейшему использованию, ремонт которого невозможен по техническому состоянию или нецелесообразен экономически, по этим причинам подлежит списанию. К расходному медицинскому имуществу относят предметы разового пользования (лекарственные средства, иммунобиологические препараты, питательные среды, реактивы, химикалии, перевязочные средства, шовные материалы и т.д.), а также предметы, приходящие в негодность при кратковременном применении (перчатки хирургические и анатомические, иглы хирургические, боры зубоврачебные, пробирки и др.). Расходное медицинское оборудование категории не имеет: оно может быть только годным или негодным к применению. Медицинское имущество, используемое службой медицины катастроф, подразделяют на две группы по предназначению: имущество текущего снабжения и запасы. В каждую из них входят как лекарственные средства, так и медицинская техника. • К первой группе относят предметы, используемые в повседневной лечебно-профилактической и научноисследовательской деятельности, а также для учебных целей. • Во вторую группу входят предметы, предназначенные для использования в ЧС. Запасы различают по видам: медицинское имущество резерва и неснижаемого запаса. - К резерву относят медицинское имущество для оснащения учреждений и формирования службы медицины катастроф, используемое по решению соответствующих органов управления здравоохранения или руководителей центров медицины катастроф. - К неснижаемому запасу относят медицинское имущество для оснащения дополнительно развёртываемых и перепрофилируемых коек лечебно-профилактического учреждений и создаваемых ими медицинских формирований, предназначенное для использования в ЧС мирного и военного времени. В отдельную группу следует выделить комплекты медицинского имущества. Комплект - совокупность предметов медицинского имущества, упакованных в специальную тару, регламентированных по составу и количеству, предназначенных для оснащения функциональных подразделений учреждений и формирования службы медицины катастроф. Комплекты медицинского имущества подразделяют на функциональные и специального назначения. • Функциональные комплекты предназначены для обеспечения работы соответствующего функционального подразделения учреждения, формирования или определённых специалистов. В состав входят как расходное, так и инвентарное имущество. • Комплекты специального назначения используют главным образом для оперативного снабжения учреждений и формирований медицинской службы. Комплекты специального назначения подразделяют на комплекты перевязочных средств и шин, противочумной одежды и других видов медицинского имущества. Хирургические инструменты в состав оснащения формирований медицины катастроф входят в виде наборов. Набор - совокупность предметов медицинского имущества, имеющих единое функциональное назначение (для выполнения определённого вида работ) и размещённых в соответствующем порядке в единой упаковке. Могут быть наборы обще хирургических и специализированных инструментов, например перевязочный, операционный, травматологический, стоматологический и др. Состав комплекта и набора определяется их описаниями. 76. Основы организации медицинского снабжения службы медицины катастроф. Медицинское снабжение представляет собой систему научных знаний и практических действий, обеспечивающих своевременное и полное обеспечение потребностей службы медицины катастроф Минздрава России в медицинском имуществе во всех режимах функционирования. Медицинское снабжение организуется в общей системе медико-санитарного обеспечения мероприятий по ликвидации медико-санитарных последствий ЧС в соответствии с основными принципами: • организация медицинского снабжения службы медицины катастроф должна соответствовать существующей в системе здравоохранения организации обеспечения лекарственными средствами и медицинской техникой; • запасы медицинского имущества, их эшелонирование и организация должны обеспечивать высокую готовность службы медицины катастроф всех уровней и успешное выполнение задач в любых условиях обстановки. Задачи медицинского снабжения службы медицины катастроф: • обеспечение медицинским имуществом повседневной деятельности центров медицины катастроф, подчиненных им учреждений и формирований; • обеспечение готовности учреждений и подразделений медицинского снабжения к работе в различных режимах функционирования службы медицины катастроф • прогнозирование потребности в медицинском имуществе в ЧС; • создание, правильное содержание резервов медицинского имущества; • организация защиты медицинского имущества от поражающих факторов ЧС; • организация бесперебойного обеспечения медицинским имуществом учреждений и формирований службы медицины катастроф и населения в ЧС; • ведение учета и отчетности по медицинскому снабжению; • участие в международном сотрудничестве в области совершенствования организации медицинского снабжения и работы органов медицинского снабжения службы медицины катастроф в ЧС. Снабжение медицинским имуществом службы медицины катастроф осуществляется в соответствии с требованиями «Положения по организации медицинского снабжения службы медицины катастроф», утвержденного Минздравом России 11.03.97, требованиями документов, регламентирующих организацию работы аптек и аптечных складов Минздрава России. Снабжение медицинским имуществом формирований и учреждений службы медицины катастроф организуют органы медицинского снабжении. К ним относятся: отделы медицинского снабжения центров медицины катастроф, аптеки и склады медицинской техники подчиненных им учреждений. На них возлагается выполнение следующих основных функций: • определение потребности в медицинском имуществе, его заготовка, учет, хранение; • приготовление лекарственных средств; • отпуск (доставка) медицинского имущества для повседневной лечебно-профилактической деятельности и накопления запасов на случай ЧС; • техническое обслуживание и ремонт медицинской техники; • организация метрологического контроля медицинских средств измерений; • контроль качественного состояния химико-фармацевтических и биологических препаратов (материалов), технического состояния медицинской техники и порядка использования (эксплуатации) медицинского имущества; Заготовка медицинского имущества для нужд службы медицины катастроф осуществляется централизованно и децентрализованно. Централизованное приобретение медицинского имущества осуществляется через федеральные и муниципальные органы управления фармацевтической деятельностью, децентрализованное - на предприятиях и в организациях снабжения лекарственными средствами, медицинской техникой и другим медицинским имуществом различных форм собственности В плановом порядке медицинское имущество заготавливается из расчета обеспечения фактической потребности на один год. Возникающая в течение этого периода дополнительная потребность обеспечивается путем разовых закупок. Отдельные лекарственные средства с ограниченными сроками годности могут приобретаться по мере необходимости в розничной аптечной сети. Для удовлетворения экстренно возникающих потребностей и в ЧС закупка отдельных недостающих предметов для оказания медицинской помощи пораженным, срочный ремонт медицинской техники и метрологическую проверку медицинских средств измерений разрешается производить в розничных аптечных и других учреждениях, ремонтных мастерских, имеющих государственные лицензии на право заниматься соответствующим видом деятельности. Имеются следующие источники медицинского имущества: резервы медицинского имущества службы медицины катастроф - для формирований и учреждений, подчиненных центрам медицины катастроф; неснижаемые запасы медицинского имущества - для лечебно-профилактических учреждений, имеющих задания на перепрофилирование коечной сети для массового приема пораженных, и создаваемых ими формирований (медицинские отряды, бригады специализированной медицинской помощи постоянной готовности и др.). Кроме того, для оказания медицинской помощи пораженным используются: запасы медицинского имущества лечебно-профилактических учреждений, используемого ими в своей повседневной лечебно-диагностической работе; текущие запасы медицинского имущества аптечных учреждений; медицинское имущество длительного хранения, содержащееся на базах спецмедснабжения органов здравоохранения субъектов Российской Федерации (по особому распоряжению); медицинское имущество, поступающее из других регионов страны в порядке оказания помощи при ликвидации медико-санитарных последствий ЧС; медицинское имущество, поступившее в качестве гуманитарной помощи. 77. Подготовка аптечных учреждений к работе в чрезвычайных ситуациях. Руководство работой аптечных учреждений осуществляют органы управления фармацевтической деятельностью, функционирующие в системе здравоохранения. На уровне субъектов Российской Федерации органы управления фармацевтической деятельностью руководят подчиненными аптечными учреждениями и снабжением аптечной сети лекарственными средствами и другими товарами через предприятия оптовой торговли лекарственными средствами, которые могут быть как самостоятельными предприятиями, так и входить в состав государственных оптовопроизводственных предприятий или акционерных обществ. На местном уровне управление фармацевтической деятельностью осуществляют центральные городские (в Москве - окружные) и районные аптеки. Осуществляют подготовку к работе в ЧС и снабжению ЛПУ, формирований и учреждений СМК. Их подготовка предусматривает: повышение готовности аптечных учреждений и организаций оптовой торговли лекарственными средствами к выполнению твоих задач в сложных экстремальных условиях; заблаговременное создание запасов медицинского имущества и аптечной сети и поиск дополнительных источников пополнения его ресурсов, а также обеспечение его рационального использования в ЧС; разработку мероприятий для обеспечения поставок медицинского имущества формированиям и учреждениям здравоохранения в оптимальные сроки; разработку и реализацию мероприятий по повышению устойчивости работы аптечных учреждений и организаций оптовой торговли лекарственными средствами в ЧС, в том числе обеспечение защиты их персонала и запасов медицинского имущества от воздействия поражающих факторов ЧС; обеспечение рационального использования фармацевтических кадров, включая маневр ими, с целью достижения максимальной производительности аптечных учреждений при работе в ЧС. Все мероприятия по обеспечению работы аптечного учреждения в ЧС планируют заблаговременно. С этой целью органы управления здравоохранением выдают планы-задания, которые определяют порядок создания соответствующих медицинских формирований, их задачи и сроки готовности к работе. Для создания неснижаемого запаса назначают ответственных за разработку заявок на медицинское имущество, его получение, хранение и освежение. Эту задачу возлагают на заведующего аптекой учреждения здравоохранения совместно с заинтересованными руководителями лечебных отделений. При отсутствии возможности выполнить задание по созданию неснижаемого запаса сразу в полном объеме, в первую очередь укомплектовывают запас для формирований СМК. Документы на выдачу (получение) медицинского имущества оформляют заблаговременно согласно расчетам на выдачу (накладным, доверенностям) в требуемых экземплярах. Контроль накопления и порядка содержания неснижаемого запаса медицинского имущества возлагают на заместителя главного врача по ГО или на специально назначенное лицо (если он штатом не предусмотрен). При поступлении пораженных в лечебное учреждение и оказании им медицинской помощи заведующий аптекой и служба главного инженера по медицинской технике организуют планомерное снабжение лечебных отделений медицинским имуществом. В подразделения медицинского формирования основные средства, малоценное и быстроизнашивающееся медицинское имущество стоимостью выше 0,5 минимального размера оплаты труда выдают по накладным (требованиям) полностью. В случае отсутствия неснижаемого запаса или его нехватки используют имеющееся в наличии медицинское имущество для повседневных нужд, а также изыскивают дополнительные возможности получения всего необходимого. Для этого органом управления здравоохранением могут быть предприняты определенные действия, чтобы использовать медицинское имущество, имеющееся в медицинских центрах «Резерв». Выписки из плана снабжения направляют руководителям аптечных учреждений и предприятий оптовой торговли лекарственными средствами. На их основании руководитель аптечного учреждения (предприятия оптовой торговли лекарственными средствами) - начальник ГО объекта принимает решение на организацию снабжения медицинским имуществом в ЧС. Кроме мероприятий по медицинскому снабжению в решении отражают вопросы функционирования аптеки (предприятия оптовой торговли лекарственными средствами) в ЧС: организации защиты учреждения в целом, его персонала и медицинского имущества в частности; организации работы в условиях радиационного или химического загрязнения местности; мероприятий по эвакуации объекта; организации спасательных и других неотложных работ по ликвидации последствий воздействия поражающих факторов ЧС и т.д. В числе мероприятий по защите персонала аптечного учреждения от поражающих факторов ЧС предусматривают обеспечение его средствами индивидуальной защиты. Выдачу медицинского имущества неснижаемого запаса в пользование производят согласно распоряжениям о приведении в готовность медицинских формирований и учреждений. Такие распоряжения направляют одновременно учреждениямформирователям и аптечным учреждениям, где хранится для них медицинское имущество. При крупномасштабных ЧС созданные неснижаемые запасы медицинского имущества могут оказаться недостаточными как для формирований СМК, так и для обеспечения большого количества населения в зоне ЧС и эвакуируемого в другие регионы. Решение о получении для этих целей медицинского имущества принимают межведомственные комиссии на основании доклада, представленного органами управления фармацевтической деятельностью. После завершения формированиями мероприятий по оказанию медицинской помощи пораженным и по мере освобождения перепрофилированных и дополнительно развернутых коек в отделениях лечебных учреждений, высвобождающееся, а также неизрасходованное медицинское имущество приводят в порядок (при необходимости ремонтируют и поверяют) и возвращают в аптечное учреждение (на склад) для дальнейшего хранения. 78. Управление обеспечением медицинским имуществом. План снабжения разрабатывает отдел медицинского снабжения с целью полного обеспечения ЦМК всей номенклатурой предметов на предстоящий период. При повседневной деятельности его составляют на календарный год, а при необходимости - на большую перспективу. В ЧС обеспечение медицинским имуществом планируют на период работ по ликвидации ее последствий. План позволяет в полной мере учесть и согласовать потребности и имеющиеся ресурсы, рационально использовать денежные средства на приобретение медицинского имущества и распределить его по объектам снабжения. В режиме повседневной деятельности осуществляют предварительное планирование снабжения согласно прогнозу на ЧС. План снабжения служит основанием для выдачи (отправки) медицинского имущества по предназначению. Планирование обеспечения медицинским ЦМК в режиме повседневной деятельности осуществляют отделы медицинского снабжения в соответствии с планом основных мероприятий и согласно заявкам подразделений центра и расчета потребности для накопления резервов, их пополнения и освежения. При планировании ВЦМК «Защита» учитывает запросы своих филиалов по их донесениям о потребности в медицинском имуществе для текущих нужд и донесениям о наличии, обеспеченности и освежении резерва. По донесениям, содержащим данные о наличии медицинского имущества по регионам, оценивают общую обеспеченность резервами. Если при повседневной деятельности планирование осуществляют при стабильной обстановке в условиях планомерной деятельности учреждений и формирований, то в зоне ЧС медико-санитарная обстановка может меняться. Основным документом управления СМК является «План медико-санитарного обеспечения в чрезвычайных ситуациях», который разрабатывают на всех ее уровнях, и содержит раздел «Медицинское снабжение». Он включает в себя: характеристику органов управления, учреждений и подразделений медицинского снабжения и наличия медицинского имущества на данной территории; оценку укомплектованности и состояния резервов медицинского имущества ЦМК и его неснижаемых запасов в ЛПУ; основные мероприятия повышенной готовности, проводимые в от ношении учреждений медицинского снабжения; частные планы обеспечения медицинским имуществом мероприятии ликвидации медико-санитарных последствий прогнозируемых ЧС. Приступая к организации снабжения, начальник отдела медицинского снабжения ЦМК знакомится с медико-санитарной обстановкой, прогнозируемой или реально сложившейся в зоне ЧС, порядком и особенностями организации медицинской помощи пораженным. Выполняет это в сжатые сроки, в том числе: уясняет задачи, стоящие перед отделом медицинского снабжения, и оценивает факторы, оказывающие влияние на организацию снабжения медицинским имуществом; готовит расчет времени, включающий время на принятие решения, подготовку предприятий оптовой торговли лекарственными средствами и медицинской техникой, аптек к отпуску (доставке) и на транспортирование медицинского имущества в места назначения; оценивает обстановку, в результате которой уточняет санитарные потери и их структуру, степень поражения объектов медицинского снабжения, объемы потерь (загрязнения или заражения) и наличие медицинского имущества в зоне ЧС, возможности и способы доставки медицинского имущества нуждающимся, а также другие факторы, оказывающие влияние на обеспечение медицинским имуществом; оценивает силы и средства медицинского снабжения, включая уточнение наличия медицинского имущества в резервах всех уровней, неснижаемых запасов в ЛПУ, в местных аптеках, на предприятиях оптовой торговли лекарственными средствами и в магазинах медицинской техники. рассчитывает потребности в медицинском имуществе; рассчитывает количество транспортных средств для доставки медицинского имущества и погрузочноразгрузочных команд. Начальник отдела медицинского снабжения филиала ВЦМК «Защита» при оценке обстановки уточняет наличие медицинского имущества в аптечных учреждениях и предприятиях оптовой торговли лекарственными средствами и медицинской техникой, неснижаемых запасов в ЛПУ, резервов в ЦМК территорий, прилегающих к зоне ЧС, запасов на складе филиала ВЦМК «Защита» (ТЦМК). В результате оценки обстановки делает выводы: О степени обеспеченности медицинским имуществом мероприя-п1й СМК по ликвидации медико-санитарных последствий ЧС; I потребности в медицинском имуществе, производственных мощностях аптечных учреждений, транспорте и т.д. На основании сделанных выводов разрабатывают: мероприятия по организации медицинского снабжения формирований и учреждений СМК в зоне ЧС (в том числе его порядок и схему), предложения по наиболее целесообразному использованию имеющихся ресурсов медицинского снабжения для оказания медицинской помощи пораженным и населению; порядок использования запасов медицинского имущества аптечных учреждений и предприятий оптовой торговли лекарственными средствами, подчиненных другим органам федеральной исполнительной власти, а также различных форм собственности; графики доставки медицинского имущества формированиям (МК от разных источников; перечень мероприятий по защите учреждений (подразделений) медицинского снабжения и медицинского имущества от радиоактивных веществ, аварийно опасных химических веществ и бактериальных средств, порядок его дезактивации, дегазации, дезинфекции и дальнейшего использования. Поскольку в зоне ЧС, кроме формирований СМК, могут работать подразделения СМК других ведомств (Минобороны, МВД, МНС России и т.д.), важным элементом управления медицин снабжением является организация взаимодействия с ними. Управление обеспечением медицинским имуществом предусматривают на основе установленного учета медицинского имущества и отчетности по нему при повседневной деятельности и в ЧС. И основу оперативной отчетности закладывают, прежде всего, сведения о наличии и потребности в медицинском имуществе, согласно табелям формирований и учреждений СМК, расчетным нормам медицинского имущества для оказания медицинской помощи в ЧС различного характера. Кроме того, в нее могут быть включены и другие средства, в том числе и медицинская техника, исходя из потребностей реальной обстановки. По завершении работ система управления медицинским снабжением СМК будет представлять собой автоматизированную подсистему открытого типа в составе объектовых локальных вычислительных сетей подразделений медицинского снабжения органов управления и формирований (учреждений), объединенных в территориальные, региональные вычислительные сети и глобальную вычислительную сеть, построенную в соответствии с иерархической структурой управления СМК Минздрава России. В рамках такой информационной системы достигается автоматизированное прогнозирование и выполнение расчетов потребности в медицинском имуществе для накопления в резервах и обеспечения в ЧС, планирование и управление медицинским снабжением, разработка первичных и других учетных документов, ведение учета медицинского имущества в подразделениях медицинского снабжения и на всех уровнях управления им, а также обмен информацией между объектами системы по стандартизованным формам документов. Вместе с тем, возможен прием и обработка данных и от неавтоматизированных объектов, в частности от учреждений и подразделений, не входящих в СМК, что очень важно для осуществления взаимодействия в ЧС службы медицины катастроф с другими органами федеральной и местной исполнительной власти. 79. Организация работы подразделений медицинского снабжения службы медицины катастроф в режиме повышенной готовности. См еще 74. В этот период органам управления медицинским снабжением представляется: возможность прогнозировать потребность в МИ (медицинское имущество); заблаговременно уточнить укомплектованность запасов МИ; обеспеченность МИ формирований и учреждений СМК; привести в готовность к работе в ЧС подразделения МС; привести в готовность к транспортированию запасы МИ; сбор или уточнение данных о наличии жизненно важных лекарственных средств в лечебнопрофилактических и аптечных учреждениях в зоне возможной ЧС; уточняется количество МИ, подлежащего вывозу в район ЧС. В зависимости от характера и масштаба прогнозируемой ЧС уточняется количество МИ, подлежащего вывозу в район ЧС. В случаях, когда прогнозируемая ЧС характеризуется наличием радиационного или химического компонентов, принимаются меры к защите людей и МИ. Выдается МИ по накладным. При отсутствии достаточного времени на его полную проверку приемка может производиться по маркировке на упаковках и упаковочным листам. Лекарственные средства списка «А», наркотические и психотропные препараты всегда проверяются в полном объеме. 80. Организация медицинского снабжения в режиме чрезвычайной ситуации. См еще 74. При ликвидации медико-санитарных последствий ЧС перед СМК стоит задача в сложных условиях планомерно и в полном объеме обеспечивать МИ деятельность своих учреждений и формирований. С этой целью в режиме чрезвычайной ситуации выполняются следующие мероприятия: уточнение потребности в МИ (медицинское имущество) для укомплектования учреждений и формирований СМК; изъятие (разбронирование) МИ из резервов, отпуск и доставка для использования в зоне ЧС; учет обеспеченности учреждений и формирований и снабжение их недостающим МИ; представление заявок в соответствующие органы исполнительной власти на дополнительное МИ; взаимодействие с органами МС федеральных, территориальных и местных органов исполнительной власти; учет МИ; подведение итогов работы учреждений и подразделений МС и расхода МИ в зоне ЧС. Органами МС принимаются необходимые меры для полного удовлетворения потребности с использованием для этого всех доступных источников получения МИ. В зависимости от подчиненности медицинских формирований имеются следующие источники медицинского имущества: резервы СМК; неснижаемые запасы ЛПУ; запасы МИ ЛПУ, используемого ими в своей повседневной лечебно-диагностической работе; текущие запасы МИ аптечных учреждений; МИ длительного хранения; МИ, поступающее из других регионов страны в порядке оказания помощи; МИ, получаемое в результате использования местных ресурсов народного хозяйства; МИ, поступившее в качестве гуманитарной помощи. Хранение резервов МИ СМК осуществляется с учетом возможности его быстрой выдачи и приведения в рабочее состояние в пределах сроков готовности, определенных для формирований. При возникновении ЧС подразделения МС, получив соответствующие разрешения, изымают (разбронируют) МИ из запасов в соответствии с установленными правилами и отпускают его для укомплектования формирований и учреждений или отгружают в зону ЧС. Наиболее доступной для приобретения лекарственных средств и изделий медицинской техники, кроме запасов, является широкая сеть аптек, аптечных складов (баз), магазинов и складов медицинской техники. Установленные для них ассортиментные минимумы товаров включают предметы, необходимые для оказания медицинской помощи пораженным. Наряду с запасами МИ весьма важным является использование производственных возможностей местной аптечной сети. Гуманитарная помощь в первые дни спасательных работ не всегда может оказать существенное влияние на полноту МС. Кроме того, поступившие грузы необходимо доставить от аэродрома, способного принимать изза рубежа тяжелые самолеты, в зону катастрофы. Формирования СМК, прибывающие в зону ЧС, распаковывают полученное МИ и размещают в предоставленных помещениях, в палатках или укрытиях. При работе на базе местного учреждения здравоохранения лекарственные средства и расходное МИ пердаются по накладной в его аптеку. При автономной работе госпиталя СМК в зоне ЧС обеспечение его лекарственными средствами, медицинской техникой и другим МИ осуществляют штатные аптека и отделение материально-технического обеспечения. Содержание работы аптеки госпиталя в зоне ЧС включает выполнение следующих основных функций: прием МИ, доставляемого в зону ЧС; выдача МИ снабжаемым подразделениям; изготовление лекарственных средств, отсутствующих в наличии, в готовом к употреблению виде; взаимодействие с лечебно-профилактическими и аптечными учреждениями в зоне ЧС; учет наличия, движения и потребности МИ, а также его истребование; отчетность. Медицинская техника по прибытии аптеки госпиталя в зону ЧС сразу же выдается в подразделения госпиталя. Учет МИ в госпитале ведется так же, как это предусмотрено для ЛПУ. Восполнение израсходованного МИ производится из резервов ТЦМК в зоне ЧС, а при их недостаточности, полном использовании или утрате - из ближайших аптечных складов (баз), магазинов, складов медицинской техники различных форм собственности и соответствующих (региональных) филиалов ВЦМК «Защита. По завершении работы в зоне ЧС формирования и учреждения представляют в бухгалтерию товарные отчеты по МИ. Если срок работы в зоне ЧС превышает один месяц, то отчеты представляются ежемесячно, в том числе и по почте. Неизрасходованное МИ приводится в порядок и закладывается на хранение. Уровни запасов доводятся до установленных размеров. 81. Организация защиты медицинского имущества в чрезвычайных ситуациях. При некоторых ЧС мирного времени в результате аварий на предприятиях химической, ядерной и других отраслей промышленности, а в военное время при применении противником оружия массового поражения (ЯО, ХО, БО), МИ (медиц-ое имущ-во) может быть приведено в негодное состояние. Характер их поражающего действия неодинаков. При воздействии на МИ сильного светового излучения при взрыве ядерного боеприпаса или во время пожара, попадании на тару, упаковку или непосредственно на предметы РВ (радиоактивное вещество), АОХВ (аварийноопасное химическое вещество) и БС (бактериальное средство) имущество может быть полностью или частично уничтожено. Использование растворов для инъекций, других лекарственных средств и химических реактивов, подвергшихся воздействию проникающей радиации или загрязнению радиоактивными веществами, допускается только после проведения экспертизы. МИ, находящееся вне упаковки или в упаковке, не обеспечивающей надежную защиту, может подвергаться загрязнению АОХВ в капельножидком, аэрозольном и парообразном (газообразном) состоянии. Степень его загрязненности зависит от вида АОХВ, плотности и экспозиции загрязнения, а также от характера и герметичности тары. Стойкие АОХВ способны загрязнять МИ на несколько дней и недель, а нестойкие - на короткий срок. Все МИ, находящееся на открытой местности или в негереметизированных объектах, после воздействия аэрозоля или паров АОХВ считается загрязненным и подлежит дегазации. Предметы, загрязненные капельножидкими АОХВ, должны подвергаться дегазации в максимально короткие сроки. Задержка дегазации приводит к снижению ее эффективности из-за более глубокого проникновения АОХВ в пористые материалы. МИ может быть заражены также БС. Заражение может произойти в результате попадания БС на недостаточно защищенное имущество и в результате контакта с инфекционными больными, бациллоносителями, зараженными животными и насекомыми. Длительность заражения МИ современными БС при пасмурной погоде и низкой температуре может достигать нескольких месяцев. Использовать МИ, зараженное БС, разрешается только после проведения дезинфекции и проверки ее полноты. Для предотвращения воздействия на МИ упомянутых поражающих факторов и максимального их ослабления применяется следующий комплекс мероприятий: радиационная, химическая и бактериологическая (биологическая) разведка; рассредоточение запасов МИ и их укрытие с использованием защитных свойств местности; оборудование укрытий для размещения и хранения запасов МИ; использование защитных свойств упаковок и тары, подручных средств укрытия, складских и других помещений, включая инженерные сооружения, их надежная герметизация; соблюдение правил пожарной безопасности; соблюдение санитарно-гигиенических правил при заготовке, транспортировании, хранении и использовании МИ; выполнение противоэпидемических и специальных профилактических мероприятий; подготовка к работе в условиях загрязнения территории РВ, АОХВ и заражения БС; эвакуация (при необходимости) учреждений медицинского снабжения (аптек, складов, баз) за пределы зоны загрязнения (например, в загородную зону) и организация их работы в новых условиях; применение специального транспорта для перевозки МИ; размещение складов МИ, а также других учреждений СМК вдали от химически, радиационно и пожароопасных объектов, на благополучных в санитарно-гигиеническом и противоэпидемическом отношении территориях. Особое значение в комплексе защитных мероприятий приобретает упаковка, которая может полностью или частично защитить МИ от загрязнения РВ, АОХВ и заражения БС. Хорошими защитными свойствами обладает тара, изготовленная из материалов непроницаемых для перечисленных средств, устойчивых к воздействию обезвреживающих рецептур и обладающих гладкими поверхностями. Герметично укупоренные стеклянная тара, металлическая тара и толстостенная пластмассовая тара полностью защищают МИ. Дополнительная обвязка полиэтиленовой или полихлорвиниловой пленкой предварительно загерметизированных фасовок повышает устойчивость укупорки к воздействию капельножидких ядовитых веществ. На складах степень загрязнения РВ, АОХВ и заражения БС снижают за счет хранения МИ в плотно закрытой таре, укрытия штабелей, пакетов, бунтов на автотранспорте брезентами, пленочными материалами, тканями с полимерной пропиткой и из других водонепроницаемых материалов. При вынужденном хранении МИ вне помещений оно размещается на специально подготовленных площадках на подтоварниках и настилах. МИ, загрязненное радиоактивными или ядовитыми веществами, зараженное бактериальными средствами, подлежит дезактивации, дегазации или дезинфекции. Дезактивации подвергаются предметы, загрязненные РВ выше предельно допустимых величин. Радиометрический контроль при этом обязателен. Для дезактивации МИ применяются разные способы: перевязочные средства из марли без упаковки стирают с моющими средствами и затем тщательно ополаскивают в чистой воде; перевязочные средства в упаковке вначале обметают щетками, обтирают влажными тампонами, затем извлекают из тары и упаковки; большие партии перевязочных средств оставляются на хранение до уменьшения уровня радиоактивности; вата в упаковке обрабатывается аналогично перевязочным средствам из марли; вата без упаковки и в больших количествах оставляется на хранение до уменьшения уровня радиоактивности; лямки санитарные, носилки санитарные, чехлы сумок обметаются щетками, обмываются дезактивирующим раствором с помощью автомакса (прибор, разбрызгивающий жидкость); резиновые изделия промываются дезактивирующим раствором, после чего многократно водой; перчатки, катетеры, бужи и т.п. многократно промываются в моющем растворе и ополаскиваются в чистой воде (при необходимости простерилизовать); хирургические инструменты многократно промываются в моющих растворах и в чистой воде или тщательно обтираются ветошью или тампонами, смоченными дегазирующим раствором, поласкаются в чистой воде и, при необходимости, стерилизуются; металлические предметы (различная медицинская техника), полевая медицинская мебель и типовое медицинское оборудование (столы полевые перевязочные и операционные, станки для размещения пораженных и т.п.), изделия из стекла, фарфора промываются дезактивирующим раствором «Защита» с помощью автомакса или раствором комплексообразователей (10% р-р натрия цитрата и др.), затем промываются чистой водой. Дегазация. МИ, загрязненное нестойкими АОХВ, дегазируется проветриванием. Лекарственные средства в герметичной, непроницаемой для АОХВ таре после дегазации ее поверхности пригодны к использованию по назначению. Лекарственные средства в негерметичной таре, загрязненные капельно-жидкими АОХВ, уничтожаются. Способы дегазации некоторых групп МИ: перевязочные средства кипятятся в 2% р-ре натрия карбоната не менее 1ч с последующим ополаскиванием или стиркой, большие партии направляются на дегазационные пункты; вата при загрязнении парами проветривается, при загрязнении аэрозолями и капельно-жидкими АОХВ уничтожается; хирургические перчатки, дыхательные и дренажные трубки, зонды, катетеры, клеенка подкладная при загрязнении парами кипятятся в 2% р-ре натрия карбоната не менее 2ч с последующим промыванием чистой водой. При загрязнении аэрозолями и капельножидкими АОХВ уничтожаются; хирургические инструменты, предметы из стекла, фарфора, эбонита, эмалированные изделия протираются тампоном, кипятятся в 2% р-ре натрия бикарбоната не менее 1ч с последующим тщательным промыванием щеткой с мылом; металлические предметы, изделия из дерева и изделия из брезента обрабатываются дегазирующим раствором с помощью автомаксов или протираются ветошью. Продегазированное МИ может быть разрешено к использованию только после тщательной проверки. Дезинфекция МИ проводится следующими способами: перевязочный материал из марли кипятится в 1-2% р-ре натрия карбоната в течение 1ч; хирургические режущие инструменты выдерживаются определенное время в 70% р-ре этилового спирта; медицинские термометры, хирургические инструменты выдерживаются определенное время в 0,1% р-ре надуксусной кислоты. Все работы по дезактивации, дегазации и дезинфекции проводятся в соответствующих средствах индивидуальной защиты на площадках специальной обработки. Границы площадки обозначаются знаками ограждения, а ее территория делится на три части: грязную, где сосредоточивается МИ, подлежащее специальной обработке; место проведения специальной' обработки; чистую, где накапливаются обработанные предметы. На площадке размещаются средства, с помощью которых производится специальная обработка, оборудование для ее проведения, сборники отходов. Индивидуальные средства защиты снимаются только по разрешению руководителя работ. 82. Учет медицинского имущества. Независимо от принадлежности к тому или иному классу МИ (медицинское имущество) классифицируется на группы по учетным признакам: основные средства - медицинская техника длительного пользования (эксплуатации) стоимостью за единицу (на дату приобретения) более пятикратного, установленного законом, размера минимальной месячной оплаты труда; расходное медицинское имущество - лекарственные средства, а также малоценные, быстроизнашивающиеся медицинские предметы стоимостью за единицу не более 1/20 лимита минимальной стоимости основных средств, которые расходуются полностью в момент применения (потребления) или приходят в негодное состояние при кратковременном использовании (перевязочный и шовный материал, перчатки и иглы хирургические, боры зубоврачебные, рентгеновская пленка, аптечные и лабораторные материалы, пробирки и т.п.); малоценное и быстроизнашивающееся медицинское имущество - предметы медицинского назначения, приходящие в негодное состояние в результате непродолжительного применения, стоимостью за единицу выше 1/20 лимита минимальной стоимости основных средств (предметы по уходу за больными и т.п.). Основные средства по качественному состоянию подразделяются на: годные к эксплуатации (новые, находящиеся в эксплуатации, после ремонта); подлежащие ремонту; негодные, подлежащие списанию из-за невозможности или нецелесообразности ремонта. Для основных средств установлен размер ежегодного износа (амортизации). Расходное имущество характеризуется наличием срока годности и поэтому по качественному состоянию подразделяется на: годное, которое полностью отвечает требованиям Государственной фармакопеи, нормативно техническим документам; негодное, срок годности которого истек. Малоценное и быстроизнашивающееся имущество подразделяется на аналогичные две группы, но срок годности для ряда предметов не устанавливается. К негодному относятся предметы, которые не могут быть использованы по предназначению ввиду полного износа или порчи. МИ, поступающее в формирования или учреждения ВСМК принимается надлежащим образом и приходуется по учету, независимо от источников поступления. В ЦМК (центр медицины катастроф) оно обязательно проходит через медицинский склад и приходуется по учету отдела МС и бухгалтерии на основании актов приема. В госпитале МИ проходит по принадлежности через аптеку или склад. Учет МИ ведется отдельно от других материальных средств и в соответствии с требованиями Положения о бухгалтерском учете и отчетности в РФ, а также Положения по организации медицинского снабжения СМК (служба медицины катастроф) МЗСР РФ. МИ для текущих нужд учитывается отдельно от МИ резерва и от МИ полученного в виде гуманитарной помощи. Отдел МС ЦМК ведет предметно-количественный учет наличия и движения МИ на медицинском складе, а также выданных в подразделения центра и подчиненные ему формирования и учреждения основных средств, малоценного и быстроизнашивающегося имущества, до полного использования или износа. О потреблении этого имущества, а также этилового спирта подразделениями ежемесячно представляются отчеты. Расходное МИ, выданное в пользование, считается израсходованным и по учету списывается в расход. Бухгалтерия ведет инвентарный учет (по инвентарным номерам) основных средств и суммовой учет остального МИ на основании ежемесячной отчетности отдела МС и подразделений ЦМК. При передаче из медицинского склада в эксплуатацию медицинской техники, относящейся к основным средствам, отдел материально-технического снабжения одновременно с проводкой по основному учету каждую единицу этого предмета заносит в инвентарную опись медицинского оборудования, согласно которой ему присваивается инвентарный номер. По этому номеру в дальнейшем бухгалтерия учитывает данный предмет и ежегодно начисляет амортизацию (износ) в пределах установленного размера. 83. Подготовка кадров службы медицины катастроф Содержание задач, возложенных на службу медицины катастроф, специфические условия их решения, вероятность участия в ликвидации медико-санитарных последствий ЧС значительной части медицинского персонала определяют требования к системе подготовки кадров по вопросам медицины катастроф, содержанию этой подготовки и ее организации. Созданная в системе здравоохранения Российской Федерации служба медицины катастроф с силами быстрого реагирования и постоянной готовности предопределила специальную подготовку не только штатного личного состава формирований и учреждений службы, но и многих других специалистов здравоохранения, а также спасателей, принимающих непосредственное участие в оказании медицинской помощи пораженному населению в ЧС. Последнее обстоятельство и побудило осуществлять подготовку медицинских кадров к деятельности при ликвидации медико-санитарных последствий ЧС мирного и военного времени. Первоначально (с 1990 г.) она стала осуществляться в институтах усовершенствования врачей (последипломного образования), а затем и в медицинских высших (с 1992 г.) и средних специальных медицинских (с 1995 г.) учебных заведениях. Подготовка спасателей по вопросам медицины катастроф была организована и ведется с 1992 г. Подготовка врачей, фельдшеров, медицинских сестер по медицине катастроф в Российской Федерации является государственной, обязательной и непрерывной. Базовая (додипломная) подготовка в медицинских ВУЗах проводится по программе медицины катастроф на клинических кафедрах и предусматривает обучение будущего врача приемам и методам оказания первой врачебной помощи при различных острых заболеваниях, травмах и отравлениях, возникших вследствие ЧС. Основные принципы защиты, организационно-тактические вопросы деятельности учреждений здравоохранения и формирований службы медицины катастроф преподаются студентам на кафедрах медицины катастроф, а ряд тем, касающихся особенностей санитарно-гигиенического и противоэпидемического обеспечения в ЧС, изучается на соответствующих профилактических кафедрах. Полученные медицинскими специалистами во время обучения в медицинском учебном заведении знания и умения по оказанию медицинской помощи пораженным в ЧС поддерживаются и совершенствуются па занятиях по специальной подготовке (ежегодно 35 учебных часов), которая организуется в лечебнопрофилактических учреждениях здравоохранения, а также при проведении плановых учений и тренировок, проводимых службой медицины катастроф и медицинской службой гражданской обороны. Усовершенствование врачей и среднего медицинского персонала формирований и учреждений службы медицины катастроф проводится на центральных и местных учебных базах дополнительного (последипломного) образования по специально разработанным для них программам. Специальная подготовка руководящего состава органов управления здравоохранением субъектов Российской Федерации, службы медицины катастроф и медицинской службы гражданской обороны (МСГО) осуществляется на специальных циклах в академиях, университетах (факультетах) дополнительного медицинского образования. Начиная с 1994 г., важную роль в подготовке кадров службы медицины катастроф, особенно ее руководящего состава, занимала кафедра медицины катастроф Всероссийского центра медицины катастроф «Защита» (ВЦМК «Защита»). Это связано с тем, что центр является головным научнопрактическим учреждением Всероссийской службы медицины катастроф (ВСМК), где разрабатывается идеология развития службы, обобщается опыт работы регионального, территориального и местного уровней службы, имеются возможности для привлечения к учебному процессу руководителей Минздрава России, службы медицины катастроф и высокопрофессиональных научных работников и профессорскопреподавательского состава ведущих ВУЗов г. Москвы. Приказом Минздрава России от 27.10.00 № 380 при ВЦМК «Защита» создан институт проблем медицины катастроф. В его состав входят кафедры медицины катастроф, неотложных состояний и экстренной медицинской помощи, санитарно-противоэпидемического обеспечения в ЧС, восстановительной медицины, научные лаборатории, отдел научно-технической информации с библиотекой. Институт проблем медицины катастроф предназначен в основном для усовершенствования руководящего состава службы, разработки предложений по государственной политике в области медицины катастроф, по предупреждению и ликвидации медико-санитарных последствий ЧС, разработки федеральных целевых и научно-исследовательских программ по совершенствованию и повышению готовности ВСМК. На институт возложены головные учебно-организационные и методические функции по осуществлению образовательной деятельности по базовой (додипломной) подготовке, дополнительного профессионального и послевузовского образования по организации медико-санитарного обеспечения населения при ликвидации последствий ЧС. Основными формами подготовки руководителей здравоохранения являются штабные тренировки, учения, деловые игры, а руководящего состава учреждений здравоохранения - объектовые тренировки и комплексные учения с объектами. Признанием важности и значимости службы медицины катастроф при ликвидации последствий ЧС следует считать решение об аттестации медицинских кадров один раз в пять лет на статус спасателя. Спасатель - это гражданин, подготовленный и аттестованный на проведение аварийно-спасательных работ. К аварийно-спасательным работам относятся и работы по ликвидации медико-санитарных последствий ЧС. Статус спасателя - это совокупность прав и обязанностей, установленных законодательством Российской Федерации и гарантированных государством спасателям. Особенности статуса спасателей определяются возложенными на них обязанностями по участию в проведении работ по ликвидации последствий ЧС и связанной с этим угрозой их жизни и здоровью. Аттестация проводится в порядке, установленном Правительством Российской Федерации для РСЧС, и обеспечивает проверку профессиональной, физической и психологической готовности персонала к работе в ЧС. Для ее проведения созданы и работают федеральные, региональные и территориальные аттестационные комиссии. 84. Особенности работы и требования к профессиональной подготовленности врача службы медицины катастроф. Анализ медико-санитарных последствий катастроф, произошедших на территории нашей страны, свидетельствует о необходимости приобретения и пополнения медиками знаний не только о предполагаемой патологии в очагах различных видов катастроф, основах оказания экстренной медицинской помощи пораженным, но и об организации такой помощи в необычных условиях деятельности здравоохранения. Чрезвычайность ситуации для здравоохранения при широкомасштабных катастрофах состоит в том, что потребность населения в медицинской помощи значительно превосходит возможности здравоохранения территории в ее удовлетворении. При этом переход от индивидуальной медицины к групповой должен быть обеспечен адекватными организационно-методическими и научно-практическими указаниями и рекомендациями, на основе которых специалисты в белых халатах смогут максимально эффективно выполнять свой профессиональный долг. +В этих условиях существенно возрастает роль врача службы медицины катастроф как организатора и непосредственного исполнителя этих мероприятий. Работа медицинского персонала службы медицины катастроф характеризуется рядом особенностей. Врач в сжатые сроки должен одновременно проводить обследование и оказание медицинской помощи большому количеству пораженных, диагностировать поражения на основании сочетания установленных и вероятных признаков патологии. Из-за отсутствия времени объем диагностических и лечебных мероприятий резко ограничен. Обязательным правилом работы врача в ЧС является проведение медицинской сортировки пораженных с использованием при этом минимума инструментально-лабораторных методов обследования. Кроме того, он должен оперативно решать вопросы эвакуации, питания, защиты пораженных от неблагоприятных факторов внешней среды (загрязнение РВ, АОХВ, заражение БС и др.). При этом возрастает роль врача, как организатора ликвидации медикосанитарных последствий ЧС. Врачи всех профилей должны в деталях знать перечень организационных и медицинских мероприятий, которые крайне важно выполнять на догоспитальном этапе, причем, как правило, в районе (зоне) ЧС. При этом возрастает роль руководителя службы медицины катастроф любого звена и уровня как организатора и исполнителя мероприятий по ликвидации медико-санитарных последствий ЧС. Выполнить эти обязанности он сможет лишь при всесторонней подготовке как специалиста широкого профиля, который должен: ‣‣‣хорошо знать задачи, организацию, условия работы формирований и учреждений; организацию лечебноэвакуационных, санитарно-гигиенических, противоэпидемических мероприятий, а также медицинского снабжения в различных ЧС; ‣‣‣знать возможные виды и особенности ЧС, в ликвидации которых данное звено службы медицины катастроф принимает участие; ‣‣‣владеть комплексными знаниями по неотложной хирургии, терапии, токсикологии, радиологии, психиатрии, другим клиническим и профилактическим медицинским наукам, специалисты которых могут работать в службе медицины катастроф; ‣‣‣быть ориентированным в вопросах организации соответствующих звеньев Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций (РСЧС), знать принципы работы ее сил и средств при ликвидации различных ЧС, организацию управления; ‣‣‣знать организацию, возможности здравоохранения, ведомственных медицинских служб на соответствующей территории (в регионе), места расположения их формирований и учреждений, которые могут привлекаться для ликвидации медико-санитарных последствий ЧС; ‣‣‣уметь правильно и быстро оценивать обстановку в районе ЧС, принимать всесторонне обоснованные решения, своевременно и четко ставить конкретные задачи исполнителям, осуществлять действенный контроль и оказывать им помощь. Вместе с тем, специалист-управленец отвечает за создание и поддержание в подчиненном ему коллективе нормальных деловых взаимоотношений, способствующих более эффективному решению возлагаемых задач. 85. Система высшего медицинского и дополнительного профессионального образования врачей по проблемам службы медицины катастроф. См 83. В соответствии с рекомендациями Государственного комитета Российской Федерации по высшему образованию и МЧС России для других ВУЗов (не медицинского профиля) базовая специальная подготовка по дисциплине «Безопасность жизнедеятельности» должна осуществляться не менее чем по 136-часовой программе. При институте функционируют докторантура, аспирантура, ординатура. Институт проводит лицензирование высших и средних специальных учебных заведений, осуществляющих подготовку и повышение квалификации по медицине катастроф. Специалисты службы медицины катастроф высшей квалификации формируются также в процессе целенаправленной научно-исследовательской работы, одним из результатов которой является диссертационная работа. В номенклатуру специально+стей научных работников введена новая специальность 05.26.02 «Безопасность, защита, спасение и жизнеобеспечение населения в чрезвычайных ситуациях». При ВЦМК «Защита» по этой специальности создан диссертационный совет. Таким образом, основными принципиальными положениями существующей в Российской Федерации системы подготовки медицинских кадров по медицине катастроф являются: система подготовки медицинских кадров является государственной; медицинский персонал получает первичную (базовую) подготовку по медицине катастроф в соответствующих учреждениях среднего и высшего профессионального (медицинского) образования; Усовершенствование врачей и среднего медицинского персонала формирований и учреждений службы медицины катастроф проводится на центральных и местных учебных базах дополнительного (последипломного) образования по специально разработанным для них программам. Согласно «Унифицированной программе последипломного обучения врачей (провизоров) по медицине катастроф» 1997 г. па эту подготовку отводится от 72 до 90 учебных часов. Специальная подготовка руководящего состава органов управления здравоохранением субъектов Российской Федерации, службы медицины катастроф и медицинской службы гражданской обороны (МСГО) осуществляется на специальных циклах в академиях, университетах (факультетах) дополнительного медицинского образования. Программы обучения составляют от 90 до 144 учебных часов.