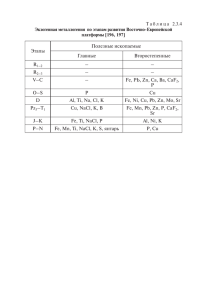
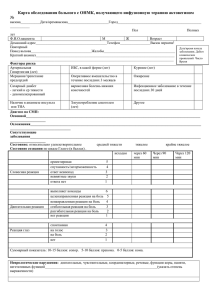
Можно скачать пожалуйста очень нужно спасибоНеотложные состояния Неотложное состояние Клиника Неотложная помощь Синкопальное состояние – обморок, внезапное кратковременное нарушения сознания вызванное гипоксией мозга, сопровождающееся ослабление функции сердечно сосудистой системы с быстрым их вос становлением. В 80 85% прич ин ой является кратковременный дисбаланс или стойкая патология сердечно сосудистой системы. 1. Пресинкоп – бледность, повышенная влажность кожных покровов, слабость, тошнота, головокружение, предчувствие потери сознания. 2. Собств енно синкоп – нарастает бледность, снижается мышечный тонус, рефлексы сохранены, утрата сознания, падение. Тенденция к снижению АД, чаще тахикардия (в 68 70%). Длится 1 2 3 минуты. 3. Постсинкоп – происходит быстрое восстановление сознания, ориентирован пр авильно, нет ретроградной амнезии, кожа приобретает обычный цвет, нормализуется АД и ЧСС. Умеренная головная боль. 1. Профилактировать травму при падении. 2. Полный покой, горизонтальное положение с приподнятым ножным концом. 3. Доступ свежего воздуха, рас стегнуть стесняющую одежду. 4. Раздражение рецепторов кожи. 5. Вдыхание паров нашатырного спирта. Гипертонический криз (ГК) – состояние, вызванное повышением АД в короткий промежуток времени сопровождающееся появлением или усугублением клинических симпто мов и требующего контролируемого снижения АД для предупреждения повреждения органов мишеней. Повышение АД более 180/100 или на 30% от привычных цифр. Неосложненный ГК – нет поражения органов мишеней (сердце, сосуды, головной мозг, почки). Криз I типа: раз вивается очень быстро, превалирует повышение систолического АД, тахикардия, нередко возбуждение, чувство страха, тремор кистей, колющая боль в области сердца, чувство нехватки воздуха, онемение пальцев рук, головная боль, пульсация в голове. Криз II типа: развивается медленно, превалирует повышение диастолического АД, на первый план выступают церебральные симптомы (интенсивная, диффузная головная боль распирающего характера, тошнота, рвота, мелькание мушек, снижение остроты зрения, головокружение), возможно развитие состояния оглушения, дезориентации. Осложненный ГК – присоединение к клинике ГК проявлений поражения органов мишеней : сердце (развитие ОКС, отека легких); сосуды (развитие ОНМК); мозг (развитие острой гипертонической энцефалопатии, преэклампсии, эклампсии); почки (развитие острой почечной недостаточности). Неосложненные ГК. Снижение АД не более 25% от исходного за 2 6 часов! Криз I типа. 1. Седативная терапия: валокордин (корвалол, валосердин) 50 60 капель в горячей воде. 2. β блокаторы: мето про лол (эгилок) 50 100 мг per os ; беталок 5 15 мг в/в. 3. Моксонидин (физиотенз) 0,4 мг п/я. 4. Урапидил (эб рантил) 12,5 25 мг в/в медленно под контролем АД. Альтернативные препараты: каптоприл (капотен) 25 мг п/я; энап 1,25 мг в/в; сульфат магния 2,5 гр в/в. Криз II типа. 1. Капотен 25 мг п/я; энап 1,25 мг в/в. 2. Фуросемид (лазикс) 2 40 мг в/в. 3. Сульфат магния 2,5 гр в/в. 4. Урапидил (эб рантил) 12,5 25 мг в/в медленно под контролем АД. Острый коронарный синдром (ОКС) – любое сочетание клинических признак ов и/или симптомов, заставляющих подозревать развитие нестабильной стенокардии (НС) или инфаркта миокарда (ИМ). Основной симптом – боль в грудной клетке: чаще это давящая, сжимающая боль за грудиной, от нестерпимой до умеренной (интенсивность может быть ра зной, в зависимости от индивидуального болевого порога) с иррадиацией в левую руку, область левой лопатки, шею, нижнюю челюсть. Так же боль может иметь другую локализацию: слева от грудины, в межлопаточной области. Боль может сопровождаться: удушьем, тахик ардией, аритмией, холодным потом, слабостью, снижением АД. На высоте боли возможна тошнота, рвота. Атипичное течение ОКС. Боль может иметь единственную локализацию : верхние отделы живота (абдоминальный вариант); левая рука, обе руки, плечевой пояс, нижняя челюсть (периферический вариант). Может беспокоит только: удушье (астматический вариант), субъективно перебои в работе сердца и объективно аритмичный пульс (аритмический вариант). Немотивированные синкопальные состояния, признаки ОНМК (церебральный вариан т). 1. Уложить пациента. При возникновении удушья, полусидячее положение. При снижении АД – приподнять ножной конец. 2. Доступ свежего воздуха, расстегнуть стесняющую одежду. 3 . Венозный доступ, в/в капельно NaCl 0,9% 500 (250) мл. 4 . Нитроглицерин (НГЛ ) 0,5 мг п/я (таблетированная форма), либо сперей НГЛ (изокет, нитроминт) 1 доза п/я. Если боль не купируется, повтор дачи НГЛ каждые 5 минут, трехкратно. 5 . Аспирин 250 мг (кардиомагнил 300 мг, тромбо АСС 200 мг) дать разжевать. 6 . β блокаторы: м ето прол ол (эгилок) 50 мг per os или беталок 5 мг в/в трехкратно в зависимости от эффекта, уровня АД и ЧСС. 7 . Если боль не купируется после приема НГЛ – в/в НПВС (анальгин 1,0 2,0 гр в/в; кеторол 30 60 мг в/в ; ксефокам 8 мг в/в ). 8 . При повышенном АД (см. ГК). 9. При аритмии (см. АС). Аритмия сердца (АС) – острое или хроническое нарушение частоты, ритмичности, последовательности и возбуждения сердечной мышцы. Тахикардия (тахиаритмия) – ЧСС больше 90 в минуту. Брадикардия (брадиаритмия) – ЧСС менее 60 в минуту. Экстрасистолическая аритмия – внеочередное сокращение сердца. Пациентом ощущается как провал, толчок, замирание в работе сердца. Сопровождаются : беспокойством, чувством страха (особенно если это состояние впервые). Объективно: как правило тахикардия, но возможна и брадикардия; пульс – ритмичный с периодами внеочередных сокращений, которые сопровождаются компенсаторными паузами. Пароксизмальная тахикардия – внезапное учащение ЧСС. Имперически можно предположить , при ЧСС до 120 130 (140) ударов , это синусов ая такикардия, при ЧСС выше 140 – суправентрикулярная тахикардия. Субъективно: учащенное сердцебиение, чувство страха, нехватка воздуха, 1. Уложить пациента, если есть удушье – полусидячее положение . 2. Доступ свежего воздуха , расстегнуть стесняющую одежду. 3. Брадикардия (брадиаритмия). При выраженной клинике и гемодинамических нарушениях: венозный доступ, в/в капельно NaCl 0,9% 500 (250) мл; атропин 0,5 мг в/в, если нет эффекта – атропин по 1 мг, до суммарной дозы 3 мг; эу филлин 240 мг в/в; преднизалон 30 мг (дексаметазон 4 8 мг). 4. При всех других тахиаритмиях, экстрасистолии: валокордин (корвалол, валосердин) 50 60 капель в горячей воде; головокружение, возможны проявления ОКС. При мерцательной аритмии (МА) пульс аримичный, без какой либо закономерности, ЧСС может быть разная, от бради аритмии до тахиаритмии с ЧСС 90 200. Субъективно: неритмичное сердцебиение, перебои, нехватка воздуха, головокружение, проявления ОКС. пана нги н 10 мл в/в; β блокаторы мето пролол (эгилок ) 50 100 мг per os или беталок 5 15 мг в/в; при МА – доплнительно в/в сульфат магния 2,5 гр (если позволяет уровень АД). 5. При проявлении ОКС (см. ОКС). Отек легких (ОЛ) – тяжелое осложнение разнообразных заболеваний, связанное с избыточным пропотеванием тканевой жидкости в альвеолы и развитием острой дыхательной недостаточности. Этиология: ОКС; гипертонический криз; аритмии; пневмония; тромбо эмболия легочной артерии (ТЭЛА), асматический статус; токсическое воздействие газов и продуктов горения. Клиника: положение ортопноэ, выраженная одышка, шумное клокочущее дыхание, дистанционные влажные хрипы, как финал развитие патологических ритмов дыхания. Кожные покровы бледные, повышенной влажности, акроцианоз. Кашель с обильным отхождением белой (не редко розовой) макроты. Пульс нитевидный, тахикардия. Возможна потеря сознания, судороги. 1. Положение строго сидя с опущенными ногами. 2. Доступ свежего воздуха, расстегнуть стесняющую одежду. 3. Нитроглицерин 0,5 мг или спрей (изокет, нитроминт) по 1 дозе каждые 3 5 минут до уровня АД 110 120/6 0 70. 4 . Венозный доступ, в/в капельно перлинганит 10 мг на 250 мл 0,9% NaCl . 5. Фуросемид (лазикс) 60 80 мг в/в. 6. Преднизолон 30 60 мг (дексаметазон 12 16 мг) в/в. 7. Панангин 10 мл в/в. 8. При проявлении ОКС (см. ОКС), кроме β блокаторов! 9. При повыш енном АД (см. ГК), кроме β блокаторов! 10. При аритмии (см. АС) , кроме β блокаторов! Синдром шока (СШ) патологический процесс, развивающийся в ответ на воздействие чрезвычайных раздражителей и сопровождающийся прогрессивным нарушением жизненно важных функций нервной системы, кровообращения, дыхания. Виды шока: гиповолемический (кровотечение как наружное, так и внутреннее; потеря жидкости – общее перегревание, профузный жидкий стул, неукротимая рвота), кардиогенний (при ОКС – страдает на сосная функция миокарда, и как вариант кардиогенного - аритмический ), травматический (в том числе ожоговый), инфекционно токсический, анафилактический (см. в рубрике АШ). Клиника: пациент безучастен, несколько заторможен; при кардиогенном, травматическом – не редко кратк овременное возбуждение (эректильная фаза); кожные покровы бледные ли мраморные , повышенной влажности, холодные, слизистые бледные или акроцианоз; пульс на периферии нитевидный 1. Положение горизонтальное с приподнятым ножным концом. 2. Доступ свежего воздуха, расстегнуть стесняющую одежду. 3. Венозный доступ, в/в капельно, стартовый раствор при гиповолемии NaCl 0,9% 500 мл со скоростью 100 капель/мин; при выраженной гипово лемии параллейно в/в капельно р р гидроксиэтилкрахмала (ГЭК): волювен, рефортан, плазмалин – 20 капель/мин. 4. Травма : обезболивание (НПВС), или не определяется; снижение АД, нехватка воздуха, одышка. Для догоспитальног о этапа с уществует два диагностических критерия шока : 1) АД ниже 90 мм.рт.ст. для систолического; 2) Симптом «белого пятна» более 2 секунд (при надавливании на ногтевое ложе белое пятно в норме исчезает за время до 2 секунд). иммобилизация. 5. Кардиогенный : допмин 200 мг или норадреналин 4 мг в 250 мл NaCl 0,9% строго под контролем АД (не повышать более 100 110 для систолического), плюс лечение ОКС , кроме β блокаторов! 6. Инфекционно токсический: восполнение ОЦК ( NaCl 0,9% 500 мл + ГЭК), дополнительно норадреналин 4 мг в 250 мл NaCl 0,9% под контролем АД, гидрокортизон 100 мг в/в. Остры е аллергические реакции (ОАР) – иммунная реакция организма на чужеродный агент, сопровождающаяся повреждением собственных тканей. Крапивница: поражение поверхностных слоев кожи с образованием резко очерченных округлых волдырей с приподнятыми фестончатыми краями сопровождающиеся резким зудом, жжением в зоне поражения. Ангионевротический отек: на фоне аллергической сыпи, гиперемии развивается отек кожи, подкожной клетчатки, слизистых оболочек без четкого ограничения. Кож н ого зуда, жжения как правило не бывае т. Отек Квинке (гигантская крапивница, ангионевротический отек): локальное поражение захватывающее веки, слизистую рта, шею, ушные раковины. Возможно включение в процесс слизистой глотки, подсвязочного пространства, что приводит к удушью и в дальнейшем к асфиксии. При системной аллергии возможно поражение слизистых бронхиального дерева – развитие бронхообструкции, слизистых ЖКТ – болевой абдоминальный синдром. 1. Устранить действие аллергена. 2. Антигистаминные: димедрол 10 20 мг в/м, в/в; супрастин 20 мг в/м, в/в; тавегил 2 мг в/м, в/в. 3. Дать энтеросорбент: активированный уголь 10 таблеток (не менее); энтеросгель 2 ст ложки. 4 . При бронхообструкции : положе ние сидя ;в дополнение – преднизо лон 30 мг в/в, ингаляция ч/з небулайзер 1 мл пульмикорт и 1 мл беро дуал; эуфиллин 240 мг в/в. 5. Анафилактический шок (см. АШ). Анафилактический шок (АШ) аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. Анафилактиический шок или анафилаксиия о дно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10 20 % случаев летально. Скорость возникновения анафилактического шока от нескольких секунд или минут (чаще всего) до 5 часов от начала контакта с аллергеном . В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и 1. Устранить аллерген. 2. Положение горизонтальное с приподнятым ножным концом. 3 . Доступ свежего воздуха, расстегнуть стесня ющую одежду. 4 . Препарат выбора терапии АШ: адреналин !!! 5 . Адреналин 0,5 мг п/к, в/м. 6 . Венозный доступ ; 0,25 мг в/в струйно на 10 длительность течения шока. Клиника: как правил о , присутствует эре ктильная фаза шока (возбуждение) до 5 10 минут ; проявления кожной аллергическо й реакции (не всегда присутствую т) . Затем развивается торпидная стадия шока : пациент безучастен, несколько заторможен, кожные покровы бледные ли мраморные, п овышенной влажности, холодные, слизистые бледные ; пульс на периферии нитевидный или не определяется; снижение АД, нехватка воздуха, одышка. Для догоспитального этапа существует два диагностических критерия шока: 1) АД ниже 90 мм.рт.ст. для систолического ; 2) Симптом «белого пятна» более 2 секунд (при надавливании на ногтевое ложе белое пятно в норме исчезает за время до 2 секунд). мл 0,9% NaCl ; в/в капельно 3 5 мг адреналина на 0,9% 500 мл NaCl с начальной скоростью 4 0 капель/мин , через 4 5 мин ут контроль АД и далее скорость инфузии определяется индивидуально. Целевое АД 115 120/60 70 мм.рт.ст. Не использовать плазмозаменители !!! 7 . Предизолон 100 20 0 мг в/в (препарат выбора). Возможна альтернатива – дексаметазон 16 20 мг в/в. 8 . Антигистаминны е: димедрол 10 20 мг в/в; супрастин 20 мг в/в; тавегил 2 мг в/в. (на сегодня нет доказательной базы пользы антигистаминных препаратов при АШ). 9. При бронхообструкции: положение полусидя; ингаляция ч/з небулайзер 1 мл пульмикорт и 1 мл беродуал; эуфиллин 2 40 мг в/в. Коматозные состояния при сахарном д иабете . Кома бессознательное состояние с глубоким торможением функций коры и подкорковых структур головного мозга, проявляющееся расстройством рефлекторной деятельности кровообращения и дыхания. При сахарн ом диабете чаще встречаются гипергликемическая и гипогликемическая кома. Гипогликемическая кома. 1. «Быстрая кома» развивается за считанные минуты, на фоне мнимого благополучия возникает резкая слабость, потемнение перед глазами и потеря сознания. 2. Н ет предвестников комы. 3. «Мокрая кома» кожа с выраженной повышенной влажностью, гиперсаливация, язык влажный. Зрачки расширены. Тенденция к снижению АД, тахикардия. Гипергликемическая кома. 1. «Медленная кома» развивается постепенно до нескольких часо в. 2. Всегда есть предвестники комы: головная боль, головокружение, сонливость, слабость, потеря аппетита, тошнота, рвота, усиление жажды, кожный зуд. 3. «Сухая кома» кожа и видимые слизистые оболочки бледные, сухие . Кожа холодная отмечается снижение т ургора, шелушащаяся. Язык сухой , обложен налетом. Отмечается сухость конъюнктивы глаз. Зрачки сужены. Пульс слабый, тахикардия, АД снижено, дыхание р едкое, глубокое Гипогликемиче ская кома. 1. Придать пациенту устойчивое (безопасное) положение на боку. При необходимости ввести воздуховод. 2. Глюкоза 20,0 – 40,0 гр в/в струйно. 3. После выхода из комы дать горячий подслащенный чай. Гипергликемическая кома. 1. Придать пациенту усто йчивое (безопасное) положение на боку, ввести воздуховод. 2. Венозный доступ, в/в капельно NaCl 0,9% 500 мл со скоростью 30 40 капель/мин. Не применя ть сахароснижающие препараты ! (Куссмауля). На выдохе определяется запах ацетона (только при кетоацидозе!!!) ХОБЛ. Бронхиальная астма. Хроническое воспалительное заболевание дыхательн ых путей, в котором принимают участие многие клетки и клеточные элементы. Которое обусловливает развитие бронхиальной гиперреактивности, приводящее к повторяющимся эпизодам: свистящих хрипов, одышки, чувств а заложенности в груди и кашля. Больной при этом занимает вынужденное положение ортопноэ (сидя, наклонившись вперед опираясь на руки), слышны дистанционные экспираторные свистящие хрипы. 1. Положение сидя. 2. Ингаляция ч/з небулайзер 1 мл пульмикорт и 1 мл беродуал. 3. При неэффективности в течении 20 25 минут: эуфиллин 240 мг на 10 мл 0,9% NaCl в/в медленно; если позволяет АД 2, 5 гр Mg SO 4 в/в медленно; преднизолон 30 60 мг в/в (дексаметазон 8 12 мг). 4. При неэффективности: эуфиллин 240 мг на 250 мл 0,9% NaCl в/в капельно. Эпилепсия. Припадок на чинается с ауры (звуковые, оптические, чувствительные галлюцинации). Собственно эпилептический припадок: 1. Припадок начинается с тонических судорог. При этом лицо больного искажено, цианотично, челюсти крепко сжаты, положение опистотонуса (голова запроки нута, руки сгибаются, ноги вследствие преобладания тонуса разгибателей разогнуты). Сознание отсутствует. Тонические судороги длятся до 30 секунд. 2. Затем начинается период клонических судорог, характеризующийся хаотичным сокращением мышц. На губах б ольного появляетя розовая пена или кровь,(прикус языка). Тахикардия, учащение дыхания, может быть непроизвольное мочеиспускание, дефекация. Затем следует период общего расслабления мышц, сознание остается нарушенным, сон разной длительности. Продол жительность приступа от нескольких минут до получаса с последующей амнезией. 3. Примерно в 2 - гин 25 мг/год жизни в/м, в/ 14 лет 12,5 мг в/м. тавегил 0,0125 м г/кг в/м адреналин (при АШ) 0,1 0,5 мл п/к, в/в эуфиллин 5 6 мг/кг в/в сульфат магния ( MgSO 4 ) 20 40 мг/кг в/м глюкоза (при гипогликемическ ой коме) с тартовая доза 4 гр в/в аналь MgSO 4 2,5 гр в/в медленно. 6. Фуросемид (лазикс) 20 мг в/в. Дозы препаратов в педиатрии Препарат Доза корвалол 1к апля/год жизни фуросемид 1 мг/кг п реднизолон (при АШ) д о 6 лет 30 мг; 6 12 лет 60 мг; от 12 лет 60 90 мг в/в. дексаметаз он (при АШ) 0,025 0,15 мг/кг в/м открытие ротовой полости посторонни ми твердыми предметами (ложка, шпатель). 4. Реланиум (седуксен) 10 20 мг в/в. 5. димедрол 1 мг/кг в/м супрастин д о полотенце. З апре щено насильственн ое года 6 мг ; 1 нибудь мягкое или придержива ть ее, ограничивая от травмы. 2. Голову повернуть на бок не применяя, каких либо усилий. 3. По возможност и между зубами пациента вставить свернутый носовой платок, 6 лет 8 мг ; 7 3% случаев отмечается эпилептический статус: внезапно развивается серия припадков, в промежутках сознание не восстанавливает ся, судороги быстро нарастают. 1. Огр аничение травмы головы: под голову положить что -