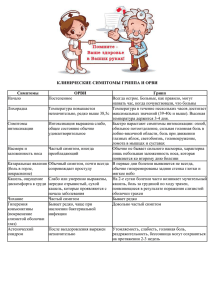
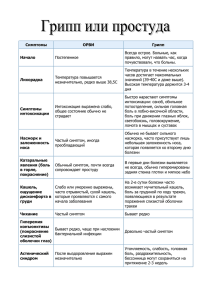
К ЭПС относятся базальные ганглии, располагающиеся в толще базального вещества под корой полушарий ГМ. ЭПС участвует в регулировании тонуса мышц, обеспечивает мимические, В отличие от психиатрической мало отличается от принятой в терапии и других сферах медицины. содружественные движения, жестикуляцию, автоматизированные моторные акты (гримасы, свист). Помощь пациентам оказывается в районных поликлиниках (85%), неврологических отделениях Симптомы поражения стационаров (15%), а также в некоторых научно-исследовательских учреждениях (психоневрологический 1. Изменения мышечного тонуса - гипотония или ригидность (напряжение) мышц. институт В.М. Бехтерева в Санкт-Петербурге). Как отдельная функциональная единица работают 2. Изменение двигательной активности - гипо- и гиперкинезы. нейрохирургические отделения. В последнее время раннее распознавание болезней осуществляется в Синдром Паркисонизма - повышение мышечного тонуса по типу зубчатого колеса. диагностических центрах, оснащённых современным оборудованием: выявление сосудистой Гипокинезия - малоподвижность, замедленность движений, шаркающая походка. Тремор (дрожание рук, неврологической патологии. головы, нижней челюсти). В то же время появляются отделения с/у для пациентов, которые нуждаются скорее в уходе, чем в Отсутствие содружественных движений. лечении (впоследствии тяжёлых травм и воспалительных заболеваний ЦНС, для детей с ДЦП). IV Нарушение чувствительности Неврологию определяют как науку о НС в норме и патологии. Неврология включает в себя Количественные нейроанатомию и нейрофизиологию (т.е. науку о строении и функционировании НС, причинах и 1. Анестезия - полное отсутствие одного или нескольких видов чувствительности. механизмах возникновения симптомов и лечение) и нейрохирургию (оперативное лечение болезней НС). 2. Гипостезия - снижение чувствительности. Невропатология изучает те болезни НС, которые выражаются нарушением движений и их координации, 3. Гиперстезия - повышение чувствительности. чувствительности, расстройством функции органов чувств, речи, и разрабатывает методы диагностики, 4. Диссоциация чувствительности - изолированное нарушение одних видов при сохранении других видов лечения и профилактики нервных болезней чувствительности. Качественные Симптомы и синдромы поражения НС 1. Парестезии - ложные ощущения в виде онемения, жжения, холода, ползания мурашек, покалывания. Нарушения двигательной сферы: 2. Дизестезия - извращённое восприятие раздражения (холод чувствуется как тепло, прикосновения как 1. Парез - частичная утрата движений, т.е. уменьшение силы и объёма движений. боль. Паралич (плегия) - полная утрата движений. Боль может быть локальной (соответствует месту поражения) Проекционная боль - возникает на периферии нерва ниже уровня поражения. Виды пареза (паралича) Центральный Периферический Фантомная боль - ощущаемая в ампутированной конечности. Очаг поражения От коры ГМ до передних рогов СМ на Передние рога СМ, передние корешкиИррадиирующая боль - распространяется за пределы иннервации поражённого нерва. V. Симптомы поражения ЧМН любом уровне нервов 1. Обонятельный нерв Мышечный тонус гипертонус гипотонус (атония) Отсутствие обоняния - аносмия. Гипосмия - снижение обоняния. Рефлексы гиперрефлексия гипорефлексия (арефлексия) 2. Зрительный нерв. Трофика не нарушена гипо/атрофия Амовроз - потеря зрения. Амблиопия - снижение зрения. Патологические симптомы Бабинского, Россолимо отсутствуют Гемианопсия - выпадение полей зрения. Скотома - выпадение отдельных участков зрительного нерва. По распространённости: 3. Глазодвигательный нерв. 1. Монопарезы (моноплегии) - нарушение движений в 1 конечности. Птоз - опущение верхнего века. 2. Парапарезы (параплегии) - нарушение движений в 2 одноименных конечностях. 2 руки - верхний Диплопия - двоение в глазах. парапарез, 2 ноги - нижний. Мидриаз - расширение зрачка. 3. Тетрапарезы (тетраплегии) - нарушение движений во всех конечностях. Расходящееся косоглазие. 4. Гемипарез (гемиплегия) - нарушение движений в руке и ноге на одной половине тела (левой/правой). Экзофтальм - выстояние глазного яблока из орбиты. Очаг поражения находится на противоположной стороне. 4. Блоковый нерв. II Симптомы поражения мозжечка Диплопия Отвечает за равновесие, координации движений, точность, плавность, равномерность, двигательную Сходящееся косоглазие активность. 5. Тройничный нерв. 1. Расстройство походки - пьяная, шатающаяся (атактическая). Нарушение чувствительности на лице одной половины. 2. Интонационный тремор - дрожание, которое появляется при движении, а в покое отсутствует. Смещение челюсти в сторону. 3. Мимопопадание - не попадает пальцем по кончику носа. 6. Отводящий нерв. 4. Расстройство речи - скандированная речь. Говорит медленно, выделяя каждый слог. Диплопия 5. Нистагм - подёргивание глазных яблок. Сходящееся косоглазие. 6. Гипотония мышц. 7. Лицевой нерв. 7. Расстройство почерка - неровный, к концу письма крупный, размашистый. Нарушение (отсутствие) мимики на 1 половине лица (невозможно поднять бровь, наморщить лоб, Мозжечковый синдром наблюдается при кровоизлиянии в мозжечок, инфекционных поражениях, закрыть глаз, надуть щёку). дегенеративных заболеваниях, опухоли мозжечка, ЧМТ, интоксикациях. Перекос рта в здоровую сторону. III. Поражение экстрапирамидной системы (ЭПС) Организация неврологической помощи в России На стороне поражения сглаживается носогубная складка, опущен угол рта. 8. Преддверно-улитковый нерв. Гипакузия - снижение слуха. Анакузия - глухота. При поражении вестибулярной части нарушается равновесие, наблюдается системное головокружение, нистагм, рвота. 9. Языкоглоточный нерв. Дисфагия - нарушение глотания. 10. Блуждающий нерв. Дисфагия Снижаются или выпадают глоточный и нёбный рефлексы. Дисфония - гнусавый, носовой, осиплый оттенок голоса. Нарушение с/с и дыхательной деятельности. 11. Добавочный нерв. Атрофия мышц шеи и надплечий, ограничен поворот головы в здоровую сторону. Затруднено пожимание плечами. 12. Подъязычный нерв. Язык отклонён в сторону поражения. Дизартрия - речь невнятная, заплетается, как каша во рту. Одностороннее поражение 9,10 и 12 пар ЧМН приводит к бульбарному параличу, для которого характерны: Дисфония Дисфагия Дизартрия. VI. Корковые нарушения Афазии - корковые нарушения речи. 1) Моторная - нарушение, когда не может говорить, но понимает. 2) Сенсорная афазия - пациент говорит, но не понимает своей и обращённой к нему речи. Речь странная, бессмысленная. 3) Амнистическая - забывает названия знакомых предметов, имена, при этом понимание речи сохранено. Апрексии - нарушение автоматизированных, целенаправленных действий. Агнозия - нарушение способности узнавать предметы по различным свойствам (размеру, цвету, запаху). При этом органы чувств не поражены, нарушение функции анализатора. VII. Симптомы поражения мозговых оболочек. Субъективные - пациент предъявляет жалобы на головную боль, тошноту, рвоту, гиперстезию. Объективные - ригидность затылочных мышц, симптом Кернгига, Брудзинского, менингиальная поза, повышение давления, изменения ликвора. VIII Симптом повышения внутричерепного давления. 1. Головная боль интенсивная, распирающего характера, усиливается по утрам, часто сопровождается рвотой. 2. Застойные соски зрительных нервов на глазном дне. 3. Глазные симптомы (сходящееся косоглазие), снижение зрения. 4. У грудных детей выбухание и пульсация большого родничка. 5. Рентгенограмма черепа - кольцевидные вдавления, расширение сосудов борозд, деформация спинки турецкого седла. 6. Повышение давления ликвора (во время люмбальной пункции). Принципы с/п в невропатологии Основные мероприятия по уходу включают в себя обеспечение и поддерживание жизненно важных функций, адекватное питание, поддерживание чистоты тела, обеспечение комфорта и безопасного положения пациента как в постели, так и вне её, обеспечение нормального функционирования мочевого пузыря и кишечника, профилактику пролежней и контрактур. 1. Уход за неврологическими пациентами начинается с с/о. 2. Уход при риске развития пролежней. 3. Уход при риске развития контрактур. Контрактуры - мышечный спазм из-за длительно вынужденной неподвижности, уменьшение эластичности мышц и связок вследствие повышения мышечного тонуса. Уменьшить мышечный спазм можно: 1) поддерживая комфортную температуру в помещении; 2) комфортное и безопасное положение пациента; 3) выполнение несколько раз медленные пассивные движения в суставах, поражённых конечностях. Противопоказания: повышение АД и выраженный болевой синдром. Также массаж, дыхательная гимнастика для профилактики застойных явлений в лёгких и с целью влияния на мышечный тонус в конечностях (при вдохе тонус мышц повышается, при выдохе понижается). Гигиенические мероприятия Организация кормления пациента Уход при нарушениях выделительной функции Уход за пациентами с расстройствами речи Уход за пациентами с нарушениями сна. Методы реабилитации Реабилитация - комплекс медицинских, психологических и социальных мероприятий, проводящихся с целью максимального восстановления либо компенсирования нарушенных/утраченных функций организма и социальная адаптация пациентов. Комплекс реабилитационных мероприятий? 1. ЛФК, бассейн 2. Различают методы физиотерапии, рефлексотерапию, массаж. 3. Медикаментозное лечение 4. Речевая реабилитация. 5. Обучение выполнению двигательных манипуляций. 6. Психотерапия 7. Трудовая терапия с элементами профессиональной реабилитации. 8. Санаторно-курортное лечение. ____________________________________ Заболевания периферической НС. ПНС - условно выделенная часть НС, структура которой находится вне ГМ и СМ, включает в себя ЧМН, СМН и нервные сплетения. Указанные нервные образования доставляют импульсы из ЦНС к рабочим органам, например, мышцам, и наоборот, доставляют имульсы с периферии с ЦНС. Причины поражения: инфекции, интоксикации, авитаминозы, нарушения кровообращения, травмы и др. Существует следующая классификация заболеваний периферической НС: 1. По топографо-анатомическому принципу: 1) радикулиты (воспаление корешков); 2) фуникулиты (воспаление канатиков); 3) плекситы (воспаление сплетений); 4) мононевриты (воспаление периферических нервов); 5) полиневриты (множественное воспаление периферических нервов). 2. По патогенезу и патоморфологии: - невриты (радикулиты) - невропатии (радикулопатиты) - невралгии. 3. По этиологии: 1) инфекционные; 2) инфекционно-аллергические (при детских экзантемных инфекциях: корь, краснуха и др). 3) токсические; 4) аллергические (вакцинальные, сывороточные и др). 5) дисметаболические (при дефиците витаминов, при эндокринных заболеваниях (сахарный диабет) и др.); 6) дисциркуляторные (при ревматических и других васкулитах). Неврит лицевого нерва Причины: инфекция, травмы, опухоли основания черепа. Клиника: развивается остро, чаще утром, после сна (см. поражения 7 ЧМН). Твёрдая пища застревает между щекой и зубами, жидкая выливается. Диагностика: Рентгенография черепа, ЛОР-исследования, КТ. Лечение: Глюкостероидная терапия. 1-3 день острого периода сначала в/в, затем преднизолон внутрь. Также а/б при отогенных поражения лицевого нерва (пенициллины). Антивирусные и противовирусные при герпетической этиологии. Дегидратация - мочегонные (уменьшение отёка). Витамины группы B. Через 3-4 дня УФО или УВЧ, фонофарез, УЗ на область выхода лицевого нерва, аппликация димексида. Через 7-10 дней массаж, ЛФК. Иглорефлексотерапия. Невралгия тройничного нерва: Причины: перенесённые острые инфекции или обострение хронических инфекций (заболевания зубов, синуситы). Клиника: Приступ очень резких болей в области лица, щеки или нижней челюсти. Сопровождается бледностью/покраснением лица, слезотечение, приступ провоцируется приёмом холодной/горячей пищи, громким звуком, ярким светом, волнением. Боли жгучие, сильные. Развивается страх перед приступом, они замирают, задерживают дыхание. Наблюдается болезненность при надавливании и гиперстезия на лице. Лечение: Финлепсин или нозипан. Иглорефлексотерапия, новокаиновые блокады (0,5% новокаина обкалывают нерв). Хирургическое лечение. Нейропатия отдельных нервов конечностей Причины: травматическое повреждение нерва, реже воспалительный процесс. 1) Нейропатия лучевого нерва. "Свисающая кисть" - невозможность разогнуть кисть и пальцы. Гипостезия в зоне тыла кисти 1-3 пальца. 2) Нейропатия локтевого нерва: При сжатии пальцев в кулак 4 и 5 не сгибаются, затруднено приведение и разведение пальцев; Пальцы сгибаются в межфаланговых суставах, принимают положение "когтистая лапа". Гипостезия 4 и 5 пальцев. 3) Нейропатия срединного нерва При сжатии кисти в кулак 1-3 пальцы не сгибаются, невозможно согнуть кисть и противопоставить 1 палец остальным. Атрофия мышц возвышения 1 и 5 пальца. Гипостезия на ладонной поверхности 1-3 пальца. 4) Нейропатия малоберцового нерва Вызывает свисание стопы, затрудняет сгибание стопы и пальцев. Ходит, высоко поднимая ногу ("петушиная походка"). Не может встать на пятку. Гипостезия на наружной поверхности голени, тыле стопы. 5) Нейропатия большеберцового нерва Затруднено подошвенное сгибание стопы и пальцев. Может стоять на пятке, но не может на пальцах. Гипотония и атрофия икроножных мышц. Гипостезия на задней поверхности голени и подошвы. Полинейропатии 1. Шейное сплетение Острые, приступообразные боли в затылочной области с иррадиацией в шею и надключичную область. 2. Плечевое сплетение а) Паралич Эрба-Дюшена Отмечается атрофия мышц плечевого пояса, предплечья, гипостезия по наружной стороне плеча и предплечья. б) Паралич Дежерин-Клюмпке Крыловидная лопатка, атрофия мелких мышц, пальцев кисти, гипостезия по внутренней поверхности руки. в) Синдром Горнера - птоз, миоз, эндофтальм. 3. Поясничное сплетение: Болевой синдром по наружному краю бедра, гиперстезия. 4. Крестцовое сплетение Нарушение сгибания в коленном суставе, разгибание в тазобедренном, вращение бедра наружу. Наблюдается свисание стопы. Гипостезия по боковой и задненаружной поверхности бедра, голени, стопы. Полиневропатии - множественное поражение периферических нервов. Начинаются остро, с повышения температуры, болей в конечностях, затем слабость в руках и ногах. Ограничение или отсутствие движения в них. Гипостезия в кистях и стопах по типу "перчаток и носок". Острая воспалительная диссеменирующая полирадикулоневропатия (синдром Гийена-Барре). Начинается остро, с появления общей слабости, повышения температуры тела, боли в мышцах. Главный признак - мышечная слабость, парастезии в дистальных отделах рук и ног, иногда вокруг рта и в языке. Дифтерийная полиневропатия Наблюдается парез мягкого неба, языка, расстройство глотания, нарушение дыхания, может быть расстройство аккомодации. Диабетическая полиневропатия При этом боли, нарушение чувствительности, парезы мышц (иннервируемых соответствующими нервами). Часто ортостатическая гипотония. Нейрогенный мочевой пузырь, импотенция, диабетическая стопа (нарушается питание мышц стопы). Остеохондроз Причины: Наследственный фактор (слабость соединительной ткани), переохлаждение, напряжение мышц спины из-за длительного вынужденной позы и подъёма тяжестей. Травмы позвоночника, возрастные изменения. Клиника: На поясничном уровне: Люмбаго - острая боль, прострел в пояснично-крестцовом отделе. Люмбалгия - тупая, подостро возникающая боль. Люмбоишиалгия - боль в пояснице с иррадиацией в заднюю поверхность бедра, голени, стопы. Движения в поясничном отделе резко ограничены. Боли при движении, ходьбе. Вегетативные нарушения (цианоз, гипергидроз, похолодание конечностей). Положительные симптомы натяжения. 1) Ласега - лёжа на спине, поднимать выпрямленную ногу. 2) Нери - пассивное сгибание головы - боль в пояснице. 3) Дежерина - при кашле и чихании боль в пояснице. Клиника Шейный отдел Острая боль, прострел в шею, иррадиация в затылок, лопатку, ограниченное движение в шее, вынужденное положение головы. Может быть головная боль, головокружение, шум в ушах. Парез кистей и пальцев, парестезии. Кардиальный синдром. Боль при повороте в сторону и наклоне туловища. ЭКГ в норме. Лечение то же. _______________________ Энцефалит - воспаление головного мозга. Различают гнойный и серозный. Возбудитель - вирусы и бактерии. Различают первичный и вторичный э. Первичный - при непосредственном воздействии возбудителя на ткань мозга. Вторичный - при заболеваниях внутренних органов, травмах и других патологических процессах. Клиника: Острый и хронический периоды. Заболевание начинается чаще остро, с повышения температуры тела. Общее недомогание, головная боль, катаральные явления. Ярко выраженная сонливость. Спят сутками. Может быть нарушение сна. Двоение в глазах. Поражение глазодвигательных нервов. Вегетативные расстройства - увеличение слюноотделения, усиление продукции сальных желез. Может резко изменяться окраска кожи. Изменяется АД, пульс, нарушения психики, галлюцинации. Иногда протекает с нарушением вестибулярного аппарата. Через 3-6 недель пациент либо выздоравливает, либо заболевание переходит в хроническую форму. Клещевой энцефалит Заболевание носит сезонный характер Клиника: Острое начало, без предвестников. Недомогание, слабость, повышение температуры до 39-40. Характерна сильная головная боль, рвота, боль во всём теле. Если поражаются мозговые оболочки, то появляются менингиальные симптомы. Сознание нарушено. Характерны параличи мышц шеи и плечевого пояса. Голова свисает, падает на грудь. Руки невозможно поднять, отвести в стороны, согнуть, разогнуть. Симптом Кожевниковской эпилепсии- насильственные подёргивания в какой-либо группе мышц, обычно в руке или половине тела. Иногда переходят в генерализованный эпиприпадок. Бульбарный синдром - дисфония, дизартрия, дисфагия. Температура снижается через неделю, на 2 неделе уменьшаются клинические проявления. При хроническом течении симптом Кожевниковской эпилепсии. Диагностика - серологическое исследование и анализ ликвора. В ликворе увеличение лимфоцитов и белка. Лечение - сыворотка реконвалисцентов, рибонуклеаза, гаммаглобулины, кортикостероиды. А/б для профилактики осложнений. Симптоматическое Патогенетическое - противосудорожные, дезинтоксикационная терапия. При нарушении дыхания ИВЛ. Профилактика: уничтожение клещей и тд, вакцинация. Гриппозный э. - осложнение гриппа. В течение первой недели гриппа появляются первые симптомы. На фоне температуры и катаральных явлений общее состояние ухудшается, сильная головная боль, повышается температура, нерезко выраженные менингиальные симптомы. Очаговое поражение НС - изменение рефлексов, патологические рефлексы. Грубые очаговые симптомы - афазии, судороги, эпилептические припадки, психические расстройства. Лечение Противогриппозные средства: ингавирин, а/б и сульфаниламидные. Кортикостероиды, дегидратационные (мочегонные), витамины, препараты, улучшающие обменные процессы в мозге - церебролизин, пирацетам. Профилактика: Своевременно и правильно лечить грипп. Ревматический энцефалит Разивается во время ревматической атаки или в период затишья ревматического процесса. Клиника: температура до 39, Менингит - воспаление оболочек ГМ и СМ. Бывают гнойные, серозные, серозно-фиброзные и геморрагические. В ликворе при серозных преобладают лимфоциты, при гнойном - нейтрофилы, белок. Бывает первичный и вторичный При первичном возбудитель локализуется в ЦНС Вторичный - осложнение других заболеваний. По этиологии бактериальные, вирусные и т.д. Локализация: генерализованный и ограниченный. Менингиальный симптомокомплекс 4 механизма 1. Общемозговые симптомы: головная боль, слабость, рвота, тошнота, головокружение, гиперестезия органов чувств, эпилептический синдром, психомоторное возбуждение, галлюцинации. 2. Менингиальный (оболочечный) синдром: а) Ригидность затылочных мышц б) Симптомы Кернига, Брудзинского, щёчный, Гийена, Бехтерева, менингиальная поза (поза легавой собаки), Лесажа (у детей), болезненность глазных яблок. 3. Общеинфекционный синдром - симптомы общей интоксикации, лейкоцитоз, повышенное СОЭ. 4. Ликворный синдром - увеличение белка. Белково-клеточная диссоциация; повышенное давление ликвора. Пути передачи: воздушно-капельный, контактный. Ворота - слизистые зева и носоглотки. Менингизм - раздражение мозговых оболочек, в ликворе изменений нет. Лечение: Этиотропное - а/б пенициллинового ряда, аминогликозиды, сульфаниламидные препараты. При отсутствии эффекта, не отменяя пенициллины, добавляют а/б, к котором чувствителен возбудитель. Патогенетическое - противовоспалительные, дезинтоксикационная терапия, дегидратация, десенсибилизирующие. Симптоматическое Первое время парентеральное питание. Миелиты Миелит - острое воспаление СМ. Первичные миелиты вызываются нейротропными вирусами (энтеровирусы, арбовирусы герпеса). Вторичные - могут осложнять течение многих инфекций (гриппа, кори, пневмонии). Возможно возникновение при травмах позвоночника, при тяжёлых отравлениях. (ДДТ, алкоголь). Клиника На фоне недомогания, лихорадки, озноба, болей в мышцах, появляются боли опоясывающего характера. Через несколько часов или дней присоединяются очаговые симптомы - параличи или парезы конечностей, расстройства чувствительности. Очаг воспаления охватывает, как правило, весь поперечник СМ, как бы перерезая его на определённом уровне. При поражении верхнешейного отдела развивается вялый паралич (парез) рук и спастический паралич ног. При поражении грудного отдела - спастический паралич (парез) ног. Если поражается поясничное утолщение, то развивается вялый паралич (парез) ног. Спинальные параличи сопровождаются тазовыми нарушениями - сначала задержка, а затем недержание мочи и кала. Из-за нарушения трофики тканей и недержания мочи и кала быстро образуются пролежни. В ликворе умеренное увеличение лимфоцитов и повышение белка. Полиомиелит Полиомиелит - это острое инфекционное заболевание, сопровождающееся поражением передних рогов СМ и ядер черепных нервов. Болеют преимущественно дети до 7 лет, не привитые против полиомиелита. Возбудитель - вирус (входит в группу энтеровирусов). Клиника Инкубационный период 5-14 дней. В течении болезни 4 периода: Препаралитический, паралитический, восстановительный и резидуальный. Заболевание начинается с общеинфекционных симптомов: подъёма температуры, недомогания, желудочно-кишечных расстройств или катаральных явлений. В препаралитическом периоде отмечаются ригидность затылочных мышц, гиперестезия. Появляется шум в ушах, понижение слуха, нистагм, парез лицевого нерва, симптомы невралгии тройничного нерва. Нередки нарушения сознания, судороги. Возникают боли в мышцах спины и конечностей, которые в дальнейшем парализуются. На 3-6 день болезни возникают так называемые "утренние параличи". Параличи вялые, обычно ассиметричные, преимущественно поражаются нижние конечности. Быстро развиваются мышечные атрофии. Возможен бульбарный паралич. Чувствительность не нарушается. Восстановительный период начинается через 1-2 недели и длится до 3-х лет. В резидуальном периоде наблюдаются вялые параличи (парезы), атрофия мышц, отставание парализованных конечностей в росте, контрактуры суставов, сколиоз. Лечение В остром периоде заболевания полный физический покой. Ребёнка помещают в бокс, создают лечебноохранительный режим. Назначают иммуномодуляторы (циклоферон), иммуноглобулин, гормональные препараты, десенсибилизирующие (супрастин, тавегил), витамины В1, В6, С. При нарушении дыхания ИВЛ. В восстановительном периоде назначают препараты, улучшающие нервно-мышечную передачу: прозерин, дибазол, ЛФК, массаж, физиопроцедуры, ортопедические методы коррекции дефекта. Профилактика проводится вакциной против полиомиелита с 3-х месячного возраста. Острые и хронические нарушения мозгового кровообращения. I. Острые нарушения мозгового кровообращения. (ОНМК). 1. Приходящие нарушения мк (транзиторная ишемическая атака, гипертонические церебральные кризы). Неврологические симптомы исчезают в течение 24 ч. 2. Инсульты а) ишемические б) геморрагические в) острая гипертензивная энцефалопатия II Спинальные инсульты III Хроническая сосудистая мозговая недостаточность, хроническая ишемия ГМ, дисциркуляторная энцефалопатия (ДЭП). Клиника приходящего нмк Транзиторная ишемическая атака (ТИА). Если нарушение кровообращения происходит в бассейне внутренней сонной артерии, то возникает онемение в отдельной конечности, слабость в ней, реже по гемитипу. Могут возникать приходящие нарушения речи. Если процесс локализуется в вертебробазиллярном бассейне,то у больного возникают жалобы на головокружение шаткость походки, нарушение речи (нечеткость произношения), может быть тошнота, рвота. Инсульт - это острое нмк, характеризующееся внезапным развитием стойкой общемозговой и очаговой неврологической сипмтоматикой. Геморрагический - паренхиматозные - излияние в вещество мозга и субарахноидальное пространство под оболочки мозга. Паренхиматозное кровоизлияние - особенно тяжёлый вид инсульта. 70-80% погибают в первые сутки. Геморрагический инсульт может быть в любом возрасте. 2 критических периода: 5-8 сутки и 15-20 сутки. Причины: 1) АГ 2) аневризмы сосудов 3) Применение антикоагулянтов, тромболитических средств 4) васкулиты Клиника: Начало внезапное, без предвестников Предрасполагающие факторы: эмоциональное и физическое перенапряжение, натуживание, приём больших доз алкоголя, наркотиков. Характерна общемозговая симптоматика: сильная головная боль, рвота, психомоторное возбуждение, сменяется угнетением сознания. Значительное повышение АД, могут быть судороги. У пациентов в коме частое шумное дыхание, тахикардия, может резко снизиться АД, речевой контакт невозможен, отсутствуют реакции на болевые раздражители. Цианоз кожных покровов, повышается температура тела, непрерывное мочеиспускание и дефекация. Очаговые симптомы - гемипарез (гемиплегия) - слабость или нарушение чувствительности по типу гипостезии/анестезии. Мышечный тонус повышен на стороне паралича, вследствие сгибательная контрактура в руке, разгибательная в ноге. Приводит к своеобразной походке и позе Вернике-Манна ("рука просит, нога косит"), нарушения речи в виде афазии. Патологические рефлексы - симптом Бабинского, выступают сухожильные рефлексы, зрительные и слуховые галлюцинации. Субарахноидальное кровоизлияние Причины: разрыв аневризм сосудов ГМ (70%) Атеросклероз церебральных сосудов и ГБ. Клиника: Начало внезапное, без предвестников. Провоцирующие факторы: подъём АД, физическое и эмоциональное перенапряжение, сильный кашель, натуживание. Резкая кинжальная головная боль чаще в шейно-затылочной области, выраженная тошнота, рвота, может быть утрата сознания вплоть до комы. Психомоторное возбуждение, дизориентация во времени и пространстве. Характерно появление эпилептических припадков и менингиальной симптоматики. Очаговая симптоматика носит приходящий и маловыраженный характер. При люмбальной пункции ликвор вытекает под давлением с примесью свежей крови, на 3-5 сутки, появляется ксантохромия - приобретает оранжевый цвет из-за разрушения эритроцитов. Ишемические инсульты Вследствие недостаточного кровоснабжения Причины: АГ, атеросклероз сосудов ГМ, тромбоэмболия. Предрасполагающие факторы: сахарный диабет, генетическая предрасположенность, вредные привычки, малоподвижный образ жизни, физическое и психическое перенапряжение. Приём горячих ванн, кровопотери. Клиника Постепенное начало, накануне предвестники: онемение половины лица, кратковременная слабость в руке и/или в ноге, приходящие нарушения речи, потемнение в глазах, двоение, головокружение, затем чаще после сна или под утро симптомы усиливаются, очаговые преобладают над общемозговыми и зависят от локализации ишемии участка мозга. 1) Если поражается бассейн средней мозговой артерии - гемипарез/гемиплегия на противоположной очагу стороне. Мышечный тонус в поражённой конечности повышен - в руке сгибателей, в ноге разгибателей, формируется поза Вернике-Манна. Наблюдаются застойные явления в виде цианоза, отёчности, похолодания конечностей, гемигипостезии. 2) При закупорке артерии левого полушария (у правшей) - афазии, нарушение письма, чтения, счёта, апраксия. Сознание ясное, но при обширном очаге может быть кома. 3) Закупорка позвоночных артерий Возникают стволовые и мозжечковые симптомы. Бульбарный синдром. Гемипарез/гемиплегия, гемигипостезия. Нарушение дыхания и сердечной деятельности. 4) Закупорка базилярной артерии. Нарушается сознание, появляются геми- и тетраплегии, парез лицевого нерва, глазодвигательные расстройства, снижение болевой чувствительности, патологические рефлексы, гипертермия, часто заканчивается летальным исходом. Острая гипертензивная энцефалопатия На фоне значительного повышения АД (систолическое >200) формируются грубые общемозговые симптомы. На первый план выходит диффузная головная боль, чаще тупого распирающего характера, реже локализуется в затылочной области, тошнота, рвота, ощущение шума в голове, головокружение, боль может распространяться на глазные яблоки. Могут возникать нарушения зрения, появляются цветовые пятна, звёзды, спирали, может возникнуть полностью слепота. Вегетососудистые нарушения - гиперемия/бледность лица, брадикардия, гипергидроз, раздражительность, обеспокоенность, вскоре оглушение, вялость, тахикардия. Дизориентация в пространстве и времени. В тяжёлых случаях эпилептические приступы, кома, явления менингизма. На глазном дне застой дисков зрительных нервов, кровоизлияние. Очаговые: онемение в конечностях, снижение болевой чувствительности в области лица, языка, значительное повышение внутричерепного давления. Лечение: Гипотензивные средства быстрого действия: пентамин 5% в/в струйно или эуфиллин, дегидратация, антигистаминные. При психомоторном возбуждении и эпиприступах - сибазон, дроперидол, анальгетики. Дисциркуляторная энцефалопатия - медленно прогрессирующая недостаточность кровоснабжения мозга, приводящая к диффузным изменениям с нарушением мозговых функций. Причины: атеросклероз, ГБ, аномалии позвоночных артерий. 1. Появляются нарушения памяти на текущие события, нарушение внимания, головные боли, повышенная утомляемость, общая слабость, нарушение сна, трудоспособность снижена незначительно, самообслуживание полностью сохранено. При осмотре асимметрия лицевой мускулатуры, глазодвигательные нарушения. 2. Память, интеллект, трудоспособность снижаются значительно, частично нарушено самообслуживание, глазодвигательные нарушения, бульбарная симптоматика, неустойчивая походка и двигательные расстройства. 3. Деменция (слабоумие) - отсутствие критики к своему состоянию, нарушается абстрактное мышление, сужается круг интересов, нарушается контакт с окружающими, трудоспособность теряется, постепенно утрачиваются и бытовые навыки, пациенты становятся беспомощными, теряют способность к самообслуживанию. Отмечаются эпилептические припадки, обмороки, грубые мозжечковые расстройства, недержание мочи. Лечение при НМК: I. Дифференцированная терапия При ишемическом инсульте: В первые 4 часа в условиях стационара после обязательной нейровизуализации проводят тромболитическую терапию препаратом альтеплаза (актилизе). Если тромболизис противопоказан, тогда антикоагулянты - гепарин, фраксипарин п/к. Улучшающие микроциркуляцию - реополиглюкин, кавинтон, трентал, аспирин. При геморрагических инсультах все перечисленные выше препараты противопоказаны! При геморрагических инсультах Назначают препараты, усиливающие свёртываемость крови: хлористый кальций, дицинон и т.д. При САК (субарахноидальное кровоизлияние) - блокаторы Ca-каналов для борьбы с ангиоспазмом нифедипин в/в капельно, очень медленно, через инфузомат. II. Недифференцированная терапия: "Терапевтическое окно" - первые 6 часов после развития катастрофы в ГМ. Магнезии сульфат 25% Антиоксиданты - мексидол, витамины А и Е. Препараты, улучшающие обменные процессы в ГМ. Глицин под язык, ноотропы - пирацетам, церебролизин Сосудорасширяющие препараты: эуфиллин, циннаризин. Этиологическое лечение Оперативное лечение при наличии значительного стеноза крупных артерий или удаление гематомы. Симптоматическое. Клиника спинального инсульта Жалобы: острая, беспричинная слабость в ногах или всех конечностях. Может быть нарушение функций тазовых органов, парезы, параличи и т.д. Хроническая ишемия ГМ - у лиц после 50 лет. Причины: атеросклероз в крупных артериях, в мелких гиалиноз. 3 стадии, каждая последующая - присоединение новых симптомов. Головная боль, головокружение, шум, тяжесть в голове, раздражительность, нарушается сон, плохое засыпание, снижение памяти на текущие события, затруднено усвоение нового, незнакомого материала. В начальной стадии больные критичны, переживают своё состояние. Может длиться месяцы и годы, больные трудоспособны. Болезнь прогрессирует, ухудшается память, признаки экстрапирамидной недостаточности. В поздней стадии органические неврологические симптомы. Лечение: Режим труда и отдыха, диета с пониженным содержанием соли, прогулки. Ноотропы, сосудорасширяющие (эуфиллин, циннаризин, противоатеросклеротические - статины). С/п при травмах ГМ. Классификация ЧМТ: I. Закрытые ЧМТ - травма, при которой нет повреждения мягких тканей головы либо имеются повреждения их до апоневроза, а также переломы свода черепа без повреждения прилежащих мягких тканей. II. Открытые ЧМТ - повреждение мягких тканей головы и апоневроза, а также перелом основания черепа. а) проникающие - с повреждением твёрдой мозговой оболочки б) непроникающие - без повреждения твёрдой мозговой оболочки. В клинике выделяют 3 состояния: 1) Сотрясения ГМ - легкие ЧМТ, при которых нет грубых поражений НС, а имеются рефлекторные нарушения, ликвородинамики, гемодинамики. Кратковременная потеря сознания на несколько минут, разлитая головная боль, рвота, нарушение памяти в виде ретроградной амнезии. Вегетативные нарушения Нистагм, болезненность при движении глазных яблок. 2) Ушиб ГМ - более тяжёлая травма. При ЗМЧТ и ОЧМТ может сопровождаться кровоизлиянием в вещество и под оболочки мозга. При ушибе в момент удара чаще повреждается основание и полюса любных и височных долей. 3 степени тяжести 1) Лёгкая - нарушение сознания в виде оглушения или сопора до 2 часов. Общемозговые симптомы, вегетативные + негрубые очаговые симптомы, лёгкий парез, лёгкое нарушение чувствительности. Регрессирует через 2-3 недели. 2) Средняя - до 4-6 часов потеря сознания. Общемозговой синдром выражен сильнее, более грубый очаговый синдром, гемипарез, гемианестезия, афазия и т.д. Нередко наблюдаются переломы свода черепа. 3) Тяжёлая - нарушение сознания от нескольких часов до нескольких недель, возможно психомоторное возбуждение, нарушение сознания от нескольких часов до нескольких недель, возможно психомоторное возбуждение, нарушение ритма дыхания и сердечной деятельности, плавающие движения глазных яблок, снижение реакции зрачков на свет, грубые парезы, иногда судороги. Сопровождается переломами свода и основания черепа, массивными субарахноидальными кровоизлияниями. Регресс симптомов медленный, характерны грубые остаточные явления. 3. Сдавление мозга - гематомы (эпидуральная, субдуральная, внутренняя) и вдавленные переломы костей черепа. Наличие светлого промежутка (период мнимого благополучия). Может быть длительным, стертым, отсутствовать. (12-36 ч). Через это время неожиданно усиливается головная боль, рвота, появляется менингиальный синдром, прогрессирующее нарушение сознания, брадикардия, судороги, гемипарез на противоположной стороне, анизокория (расширение зрачка на стороне гематомы), ОЧМТ включают перелом свода черепа и основания. При переломе свода черепа отломки костей повреждают твёрдую мозговую оболочку и вещество мозга. Перелом основания черепа - в клинике симптомы сотрясения или ушиба, кровотечения из носа и ушей, симптом "очков" из-за проникновения крови в окологлазничную клетчатку. Ликворея - истечение ликвора из носа и ушей. Характерно повреждение ЧМН: зрительного, лицевого, преддверно-улиткового. Состояние больных тяжёлое, возможны осложнения: менингит, менингоэнцефалит, абсцесс мозга. Дополнительные исследования - рентгенография черепа, осмотр, анамнез, осмотр глазного дна, КТ, МРТ, Эхо-ЭГ Осложнения и последствия ЧМТ Ранние до 3 мес - менингит, менингоэнцефалит, абсцесс мозга, остеомиелит. Поздние: 1) посттравматическая эпилепсия, 2) посттравматические кисты. Формируются в месте кровоизлияния, проявляются судорогами, прогрессирующими нарушениями психики, парезом мышц конечностей. 3) гипертензионно-гидроцефальный синдром - распирающие тупые головные боли, которые усиливаются при наклонах, повороте головы, тошнота, рвота. 4) церебрастенический синдром - утомляемость, нарушения сна, головная боль, вегетативные нарушения. Госпитализируют в нейрохирургическое отделение. При тяжёлых ЧМТ - в реанимацию. Дегидратация, улучшающие мозговое кровообращение, ноотропы, анальгетики, при открытых - а/б с первого дня, противостолбнячная сыворотка. Оказание неотложной догоспитальной помощи 1) Вызвать врача 2) Осторожно извлечь пострадавшего 3) Освободить от стесняющей одежды 4) Валик под голову 5) Холод на голову 6) Контроль АД, ЧДД, ЧСС. 7) Предупредить западение языка 8) Очистить ротовую полость 9) Туалет носа и ушей, тампонада. При ОЧМТ - повязка. При нарушении дыхания ИВЛ. Транспортировка осуществляется на носилках. Травмы спинного мозга Как правило, сочетаются с травмой позвоночника. СМ страдает при переломе позвонков (компрессионных, оскольчатых). Морфологически это проявляется отсеком корешков, оболочек, вещества мозга, очагами кровоизлияний и некроза. Формы травм СМ такие же, как ГМ: сотрясение, ушиб, сдавление. Гематомиелия - кровоизлияние в вещество СМ. Гематохарис - кровоизлияние в оболочки СМ. Сотрясение СМ - лёгкая форма, проявляется парастезиями, гипостезиями, небольшой слабостью в ногах, тазовыми расстройствами (задержкой мочи, запорами), болями в месте травмы. Эти нарушения кратковременные, функции восстанавливаются через 2-3 недели. Ушиб СМ - обычно сочетается с переломом дужки позвонка и смещение её к позвоночному каналу.Клинически это проявляется корешковыми болями (стреляющими, дёргающими), нарушениями чувствительностис уровня поражения, вялыми парезами и плегиями, тазовыми расстройствами. Тип нарушения мочеиспускания зависит от уровня травмы: Повреждения пояснично-крестцового отдела даёт истинное недержание мочи (выделение её по каплям), либо ложное выделение её по мере растяжения сфинктера. Повреждения выше поясницчно-крестцового уровня даёт задержку мочеиспускания, а затем она сменяется периодическими недержаниями. Сдавление СМ - возникает при смещении тел позвонков, при образовании гематом. В клинике наблюдаются: боли, парестезии, вялый парез мышц, нарушение трофики - ниже уровня повреждения. В первые часы после травм из-за спинального шока трудно определить тяжесть поражения. Спинальный шок - это угнетение рефлекторной деятельности СМ, проявляется синдромом полного его перерыва - плегия, анастезия, тазовые и трофические расстройства. Длится до 2-3 суток. Больные с травмой СМ должны быть срочно госпитализированы в нейрохирургическое или реанимационное отделение. Неотложная помощь 1. Вызвать врача СП. 2. Пострадавшего очень осторожно уложить на щит, конечности фиксировать. Положение должно быть строго горизонтальное. 3. При травме шейного отдела позвоночника транспортировка на спине, шею фиксировать ватномарлевым воротником Шанца. Для профилактики пролежней положить валики под затылок, лопатки, крестец, пятки. 4. При травме грудного отдела - на животе - голову повернуть на бок, конечности фиксировать. 5. Измерить АД, пульс, частоту дыхания. 6. При открытой ране асептическая повязка. Принципы противошоковой терапии при ЧМТ и травме СМ: 1. Обезболивающие средства: Анальгин 4 мл в/в вместе с Реланиумом 1-2 мл, и тяжёлых случаях наркотические анальгетики. 2. Преднизолон 60-90 мл. 3. 40% раствор глюкозы 10-20 мл в/в. 4. Для нормализации сердечной деятельности - строфантин, коргликон. В лечебном учреждении проводят обследование: рентгенография, КТ, ЭХО-ЭГ, МРТ. После этого решается вопрос о необходимости, оперативного лечения. Из медикаментозных средств применяют антибиотики, витамины группы В, ноотропы, биостимуляторы, антихолинэстеразные средства, ЛФК, массаж, физиолечение.