42. Урогенитальный трихомониаз
реклама

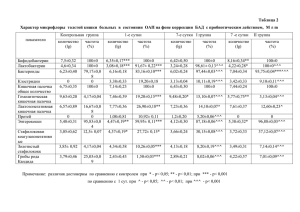
Кафедра дерматовенерологии с курсом косметологии и ПО Тема: Урогенитальный трихомониаз Лекция №42 для клинических ординаторов, обучающихся по специальности «Дерматовенерология» к.м.н., доцент Яковлева Т.А. Красноярск, 2012 План лекции: 1.Актуальность темы 2. Этиология и эпидемиология 3. Патогенез 4.Клиническая картина и диагностика 5. Принципы и методы лечения 6. Выводы Актуальность темы Знание диагностики, клинических особенностей и дифференциальной диагностики урогенитальной трихомонадной инфекции необходимы дерматовенерологам, учитывая социальную значимость (повышает распространенность внематочной беременности и бесплодия среди женщин), очень большую распространенность, разнообразную локализацию многообразие клинических форм, , возникновение осложнений у больных. Этиология Возбудителем урогенитального трихомониаза служит Trichomonas vaginalis, относящиеся к простейшим. Выявлены амастиготные формы Trichomonas vaginalis. Кроме Trichomonas vaginalis у человека могут выявляться T. Tenax (в полости рта) и T. Hominis (в органах ЖКТ, в основном в слепой кишке), однако они не патогенны. Эпидемиология: • Ежегодное количество случаев заболевания 170 млн. человек. • Trichomonas vaginalis выявили в 1-17% случаев НГУ. Вероятно, относительное значение Trichomonas vaginalis как причины НГУ зависит от распространенности трихомониаза в данной популяции. Ежегодное количество случаев заболевания 170 млн. человек. Патогенез • Заражение происходит при половых контактах с больным. Возможно инфицирование новорожденного при прохождении через родовые пути больной матери. Водный путь распространения инфекции исключен. • Инкубационный период составляет от 3 сут. до 3-4 нед.(в среднем 5-6 сут) • Колонизация органов мочеполовой системы Trichomonas vaginalis приводит к развитию воспалительной реакции слизистой оболочки, кожи и субэпителиальной ткани пораженных органов. Клиника: • Выделения из уретры, влагалища, цервикального канала белого цвета, пенистого характера • Дизурия • Раздражение кожи и слизистых в аногенитальной области • Бессимптомно у 10-50% больных Клиническое течение: • Свежий трихомониаз (давность до 2 мес.) • Острый, подострый, торпидный. • Хронический трихомониаз (давность более 2 мес. или при неизвестном сроке начала заболевания, последние данные 3 недели) • Трихомонадоносительство Топический диагноз: А Трихомониаз женщин: • Трихомониаз нижнего отдела УГТ • (вульвит, кольпит, вестибулит, бартолинит, эндоцервицит, уретрит и парауретрит.) • Трихомониаз верхнего отдела УГТ • (цервицит, сальпингит, цистит) Б Трихомониаз у мужчин • (баланит, баланопостит, уретрит и парауретрит, куперит, эпидидимит, простатит, везикулит, цистит) Методы лабораторной диагностика • Микроскопия (нативный препарат, темнопольная микроскопия, окраска по Романовскому- Гимзе, 1% р-ром метиленого синего и по Грамму) чувствительность 60% • Бактериологический метод, чувствительность 95% • Молекулярно-диагностические методы, не включены в рекомендации. Принципы и методы лечения: • Лечение проводят половым партнерам, как при наличии клинических проявлений, так и в случае бессимптомного течения. • У взрослых: • Метронидазол внутрь 2,0г. однократно или по 500мг. 2р/сут, 7 суток • Тинидазол внутрь 2,0г однократно • Орнидазол внутрь по 500мг 2р/сут, 5 сут • У беременных: • Клотримазол интравагинально 100мг. 1р/сут на ночь, 7 сут (в 1 триместре беременности пр клинически выраженных формах) • Метронидазол внутрь 2,0г однократно (со 2 триместра беременности) Принципы и методы лечения у детей: • Метронидазол внутрь по 1/3 табл. (80мг.) 2-3 р/сут (в возрасте 1-5 лет), по 125мг 2р/сут ( в возрасте 6-10 лет), по 250мг 2р/сут (в возрасте 11-15 лет), 7 суток. • При рецедивирующем трихомониазе: • Метронидазол внутрь 2,0г 1р/сут 3-5 сут или по 500мг 3р/сут, 7 суток. Оценка эффективности лечения: • Клинико-микробиологическая оценка эффективности лечения проводится через 10-14 сут после окончания терапии. • Критериями излечения служат исчезновение клинических проявлений заболевания и отрицательные результаты микроскопического или бактериологического исследований Литература: 1. Клиническая дерматовенерология : в 2 т. / под ред. Ю.К. Скрипкина, Ю.С. Бутова. – М. : ГЭОТАР-Медиа, 2009. – Т. I. – 720 с. 2. Клиническая дерматовенерология : в 2 т. / под ред. Ю.К. Скрипкина, Ю.С. Бутова. – М. : ГЭОТАР-Медиа, 2009. – Т. II. – 928 с. 3. Клинические рекомендации. Дерматовенерология / под ред А.А. Кубановой. – М. : ГЭОТАР-Медиа, 2010. – 320 с. 4. Европейское руководство по лечению дерматологических заболеваний / под ред. А.Д. Кацамбаса, Т.М. Лотти. – 2-е изд. – М. : МЕД. пресс-информ, 2009. – 736 с. : ил. 5. Уайт Г. Атлас по дерматологии / пер. с англ. Н.Г. Кочергина. – М. : ГЭОТАР-Медиа, 2009. – 384 с. 6. Уайт Г. Атлас по дерматологии / пер. с англ. Н.Г. Кочергина. – М. : ГЭОТАР-Медиа, 2009. – 384 с. 7. Прохоренков В.И. Наружная терапия в лечении дерматологических больных : учеб. пособие. – Красноярск : ЛИТЕРА-принт, 2009. – 44 с. Электронные ресурсы • БД MedArt • БД Гении медицины • ИБС КрасГМУ • БД Ebsco Законодательные и нормативно-правовые документы: 8. Приказ МЗ СР РФ № 173 от 28.02.2005 "Об утверждении стандарта медицинской помощи больным трихомонозом" 9. Приказ МЗ СР РФ № 18 от 11.01.2007 "Об утверждении стандарта медицинской помощи больным орхитом и эпидидимитом (при оказании специализированной помощи)" СПАСИБО ЗА ВНИМАНИЕ