МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ КЫРГЫЗСКОЙ РЕСПУБЛИКИ Ошский государственный университет Медицинский факультет
реклама

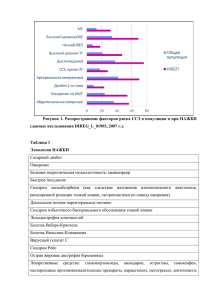
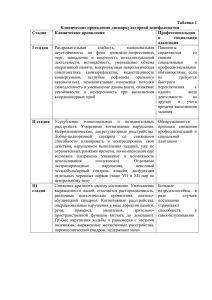
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ КЫРГЫЗСКОЙ РЕСПУБЛИКИ Ошский государственный университет Медицинский факультет КАФЕДРА «Внутренние болезни 2» «РАССМОТРЕНО» на заседании кафедры “Внутренние болезни 2» протокол №______ от «___» ______________ 2014 г. Зав. кафедрой__________________, к.м.н., доцент Маматова С.М. Методическая разработка практического занятия №13 на тему: «Основные синдромы в нефрологии. Симптоматология хронического гломерулонефрита и пиелонефрита» по дисциплине: «Внутренние болезни» для студентов 3 курса очного отделения, обучающихся по специальности: 560002 - «Педиатрия» Составитель: преподаватель Садыкова А.А._____________________________ (ФИО, должность, ученая степень и звание.) Ош – 2014-2015 уч.год Тема занятия: «Основные синдромы в нефрологии. Симптоматология хронического гломерулонефрита и пиелонефрита» количество часов-2часа Цель занятия: студенты должны знать синдромы в нефрологии, сиптоматологию хронического гломерулонефрита и пиелонефрита Воспитательная цель: Стремиться к воспитанию чувства гуманизма, коллективизма, уважения к старшим, взаимопомощи, чувства субардинации, отзывчивости, стремление к физическому здоровью; Стремиться воспитать чувство ответственности за порученное дело, исполнительности, аккуратности, добросовестности, чувства долга; Стремиться воспитать чувство гордости за избранную профессию, умению управлять эмоциями. Хронометраж занятия: № 1 2 3 4 5 6 ЭТАПЫ ЗАНЯТИЯ Вводная часть: Объявление темы урока, методические и организационные указания преподавателя по проведению занятия Актуальность базовых знаний студентов (выполнение упражнений, игровых заданий и т.д. необходимых как опора для изучения нового материла): Тест контроль Изучение нового материала (последовательное изложение по принципу «от простого к сложному» с возможной демонстрацией наглядных пособий) А. Устный опрос Изложение темы преподавателем Показ электронного материала Работа в малых группах: Решение ситуационных задач в виде ролевых игр Практическая работа Тест контроль исходного уровня Итоговая часть занятия (подведение итогов занятия, выставление комментированных оценок) Задание для СРС: Симптоматология рака, ОПН и ХПН. МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЕ ОСНАЩЕНИЕ 1.Оборудование: Персональный компьютер (ноутбук) Мультимедийный проектор 2. Плакаты 3. Карты задачи 4. Медиафайл 1. Слайды 2. Видеофильм ВРЕМЯ 5 мин 10 мин 20 мин 20 мин 30 мин 5мин План занятия: 1. Основные синдромы в нефрологии. 2. Лабораторные синдромы в нефрологии. 3. Клинические синдромы в нефрологии. 4. Хронический гломерулонефрит. 5. Хронический пиелонефрит. Вопросы: 1. Мочевой синдром. 2. Нефротический синдром. 3. Синдром почечных отеков. 4. Синдром почечной артериальной гипертензии. 5. Синдром почечной эклампсии. 6. Синдром острой почечной недостаточности. 7. Синдром хронической почечной недостаточности. 8. Болевой синдром. 9. Определение, этиопатогенез, клиническая картина и принципы лечения хронического гломерулонефрита. 10. Определение, этиопатогенез, клиническая картина и принципы лечения хронического пиелонфрита. Учебно-методическое обеспечение дисциплины Основная литература: 1. «Пропедевтика внутренних болезней» Василенко В.Х. и Гребенев А.Л. 2. «Пропедевтика внутренних болезней» Мамасаидов А.Т 3. «Пропедевтика внутренних болезней» Молдобаева М.С. 4. «Пропедевтика внутренних болезней» Шелагуров А.А. 5. «Ички оорулар пропедевтикасы: Тамак синируу тутуму жана гастроэн терологиянын негизги изилдоо ыкмалары» Сакибаев К.Ш. Дополнительная литература: 1. «Пропедевтика внутренних болезней» Малов Ю.С. 2. «Пропедевтика внутренних болезней» Мухин Н.Ф. 3. Клинические рекомендации «Стандарты ведения больных» выпуск 2 ГЭОТАРМедиа 2008г. 4. Внутренние болезни 1-2 том учебник для ВУЗов А.И. Мартынов, Н.А. Мухин, В.С. Моисеев 2005г. Москва ГЭОТАР – Медиа Электронные источники: 1. www.plaintest.com 2. www.booksmed.com 3. www.bankknig.com 4. www.wedmedinfo.ru 5. www.spr.ru Контрольные тесты для проверки знаний студентов: 1.Для хронического гломерулонефрита характерно наличие; 1. гематурии; 2. протеинурии; 3. эритроцитурии; 4. вторичной артериальной гипертензии; 5. всех перечисленных симптомов. 2.Для хронического пиелонефрита характерно наличие: 1. массивной протеинурии; 2. бактериурии; 3. ишурии; 4. массивных отеков; 5. палочек Коха в моче. 3.Для обострения хронического пиелонефрита характерен следующий общий анализ мочи: 1. светло-соломенная, прозрачная, плотность 1018 г/л, белок не обнаружен; лейкоциты 2 3 в поле зрения, эритроциты 1 - 2 в п.зр., плоский эпителий 3 - 5 в п.зр.; 2. желтая, прозрачная, плотность 1022 г/л, белок - 0,066 г/л, лейкоциты 12 14 в п.зр., эритроциты 10 - 12 в п.зр., плоский эпителий 2 - 3 в п.зр.; 3. светло-желтая, прозрачная, плотность 1012 г/л, белок - 0,132 г/л, лейкоциты 12 - 14 в п.зр., эритроциты 2 - 3 в п.зр., плоский эпителий 2 в п.зр., гиалиновые цилиндры 5 - 6 в п.зр.; 4. цвет мясных помоев, мутная, плотность 1014 г/л, белок - 0,066г/л, лейкоциты 2 - 4 в п.зр., эритроциты 20 32 в п.зр., плоский эпителий 4 - 6 в п.зр.; 5. желтая, прозрачная, плотность 1026 г/л, белок - 3,3 г/л, лейкоциты 6 - 8 в п.зр., эритроциты 2 - 3 в п.зр., плоский эпителий 2 - 3 в п.зр., гиалиновые цилиндры 20 - 26 в п.зр. 4. Гематурия - это… . 1. появление в моче белка 2. появление в моче эритроцитов 3. появление в моче лейкоцитов 4. появление в моче цилиндров. 5. Проба Зимницкого отражает следующую функцию почек … 1. участие в концентрации мочи 2. участие в гемопоэзе 3. участие в обмене электролитов. 6. Особенности почечных отеков… 1. начинаются с нижних конечностей 2. появляются к вечеру 3. начинаются с лица. 7. Никтурия – это… 1. задержка выделения мочи 2. преобладание ночного диуреза над дневным 3. снижение удельного веса мочи. 8. Изостенурия – это… 1. одинаковый объем разных порций мочи 2. снижение удельного веса мочи 3. монотонно сниженный удельный вес мочи 4. повышение удельного веса мочи. 9. Для нефротического синдрома не характерно все… а) анемия б) значительная протеинурия в) гиперхолестеринемия г) гипопротеинемия д) отеки. Краткое содержание темы: Отечный синдром Механизм возникновения почечных отеков сложен, поэтому не корректно объяснять их появление только снижением онкотического давления плазмы вследствие потери белка с мочой. По своему происхождению почечные отеки бывают нефритическими и нефротическими. Первые наблюдаются у больных гломерулонефритом в острой и хронической стадиях заболевания, но без наличия нефротического синдрома. Они обусловлены следующими факторами: 1) первичной задержкой натрия и воды в связи с поражением клубочков; 2) повышением проницаемости капилляров при гломерилонефрите вследствие активации аутоиммунных процессов и поражения основного вещества соединительной ткани, повышения активности гиалуронидазы; 3) повышением гидростатического давления; 4) активацией ренин-ангиотензин-альдостероновой системы. Усиленная продукция альдостерона надпочечниками еще больше увеличивает задержку ионов натрия в организме, а это автоматически ведет к задержке воды в русле крови и тканях; 5) гиперпродукцией антидиуретического гормона (АДГ), задней долей гипофиза. Нефротические отеки чаще всего развиваются при воспалительном или дегенеративном поражении канальцев. Именно при нефротическом синдроме ведущим механизмом развития отеков является выраженная гипопротеинемия вследствие массивной потери белка с мочой. Результатом является снижение онкотического давления в кровяном русле и выход жидкости в окружающие ткани. Особенно стойкие отеки бывают при одновременном включении нескольких механизмов. Почечные отеки в классическом варианте локализуются на лице и появляются по утрам. Кожа над ними бледная, по консистенции они мягкие, рыхлые, подвижные. При больших отеках они распространяются по всему телу и часто бывают полостными. Синдром артериальной гипертензии Он может развиваться в результате поражений как самой паренхимы почек (при гломеруло - или пиелонефритах, нефросклерозе), так и при патологии сосудов, питающих почки. В первом случае гипертензия называется ренопаренхиматозной, или истинно нефрогенной, во втором - вазоре- нальной. Механизм развития почечной гипертензии, особенно ренопаренхиматозной, сложен. Установлены некоторые различия в зависимости от морфологической формы гломерулонефрита. Независимо от повреждающего фактора (поражение сосуда или воспалительный процесс в области клубочков), возникает ишемия почечной паренхимы, в том числе и юкста-гломерулярного аппарата (ЮГА) почки, расположенного в клубочках. В результате активируется выработка ренина, посредством чего повышается активность ангиотензинпревращающего фермента, приводя к усиленной продукции ан- гиотензина-2 мощного прессорного фактора. Ангиотензин-2 увеличивает спазм артериол, что резко повышает периферическое сопротивление. Активируется выработка альдостерона надпочечниками и антидиуретического гормона, что приводит к задержке натрия и воды. Доказано избирательное накопление ионов натрия в стенке сосудов, который также притягивает воду. Возникающий отек стенки сосудов приводит к значительному и стойкому повышению периферического сопротивления, что автоматически резко повышает артериальное давление. Одновременно доказано снижение выработки депрессорных факторов (калликреин, простогландины, антиренин, ангиотензиназы, брадикинин и др.). Клинические проявления почечной гипертензии в целом такие же, как и при первичной (эссен- циальной) АГ (см. раздел «Артериальная гипертензия»). Особенности почечной гипертензии 1. Имеется всегда клиника поражения почек (гломерулонефрит, пиелонефрит, амилоидоз, нефроск- лероз, врожденный или приобретенный стеноз почечной артерии и др.). 2. В 20% случаев отмечается быстрое, злокачественное течение, трудно поддающееся лечению. 3. Преимущественно повышается диастолическое давление за счет выраженного спазма периферических сосудов. 4. Специфические изменения глазного дна: спазм артериол сетчатки и экссудативные изменения в виде многочисленных хлопьевидных пятен; сетчатка с сероватым фоном, отечность дисков зрительных нервов; мелкие и крупные кровоизлияния у заднего полюса глазного яблока, фигура «звезды» в области зрительного пятна. Синдром почечной эклампсии Эклампсия (от греч. «эклампсис» - вспышка, судороги) наблюдается чаще всего при остром диффузном гломерулонефрите и нефропатии беременных. В патогенезе эклампсии основное значение отводится: 1) повышению внутричерепного давления; 2) отеку мозговой ткани; 3) ангиоспазму мозговых сосудов. Приступы эклампсии обычно возникают в период выраженных отеков и повышения АД. Провоцируют приступы прием соленой пищи и употребление большого количества жидкости. Клиническая картина Первыми признаками приближения приступа эклампсии являются необычная вялость, сонливость. Затем появляются сильная головная боль, рвота, кратковременная потеря зрения (амавроз), речи (афазия), преходящие параличи, помрачнение сознания, повышение АД, урежение пульса. Потом появляются частые (через 30 сек - 1 минуту) тонические и клонические судороги. Лицо больного во время приступа становится цианотичным, набухают шейные вены, глаза закатываются кверху, отмечается прикусывание языка, изо рта вытекает пена. Зрачки расширены и не реагируют на свет, глазные яблоки тверды. Нередко наблюдаются непроизвольные дефекация и мочеиспускание. Приступы почечной эклампсии обычно продолжаются несколько минут. Больные нередко погибают от отека головного мозга или кровоизлияния в мозг. Нефротический синдром Нефротический синдром (НС) - это клинико-лабораторный комплекс, состоящий из массивной протеинурии, гипо- и диспротеинемии, гиперлипидемии, выраженных отеков (иногда с водянкой полостей). Выделяют первичный (идиопатический) и вторичный НС. Первичный встречается очень редко. Основные причины вторичного нефротического синдрома: бурно протекающий гломерулонефрит; системные заболевания (сахарный диабет, системная красная волчанка, геморрагический васкулит); повышение давления крови в почках (тромбоз почечных вен, тяжелая правожелудочковая недостаточность, констриктивный перикардит); амилоидоз внутренних органов, развивающийся часто на фоне хронических нагноительных заболеваний, туберкулеза, ревматоидного артрита, инфекционного эндокардита, миеломной болезни, лимфогранулематоза. В основе развития НС лежат аутоиммунные механизмы и метаболические нарушения, в частности, белкового и липидного обменов. В результате нарушается трофика и проницаемость капилляров клубочков, развиваются дистрофические изменения Синдром почечной колики Почечная колика чаще всего развивается при мочекаменной болезни, реже при перегибе мочеточника, нефроптозе, опухоли почки. Патогенез: рефлекторный спазм мочеточника за счет раздражения его стенки камнем и растяжение Мочевой синдром Этот синдром предполагает совокупность изменений органолептических, физикохимических свойств мочи и мочевого осадка в зависимости от характера патологического процесса у больного. Например, протеинурия характерна для многих заболеваний, но ее происхождение и степень выраженности разная. Известно, что для гломерулонефритов патогномоничным признаком является гематурия, тогда как для пиелонефритов лейкоцитурия. В приводимой ниже таблице 22 представлен мочевой синдром при наиболее распространенных заболеваниях мочевыделительной системы. Синдром острой почечной недостаточности Острая почечная недостаточность - это состояние, при котором внезапно нарушаются основные гомеостатические функции почек. Она характеризуется олигоанурией, гиперазотемией, нарушением водно-электролитного баланса и кислотно-щелочного равновесия. Острую почечную недостаточность можно разделить на 4 формы: 1) преренальную (шоковая почка), 2) ренальную (токсическая почка), 3) постренальную (при нарушении проходимости верхних мочевых путей), 4) аренальную (тяжелая травма или удаление единственной почки). Синдром хронической почечной недостаточности К хронической почечной недостаточности (ХПН) приводят различные хронические диффузные заболевания почек, вызывающие прогрессирующий диффузный нефросклероз. Начальные признаки ХПН появляются лишь при гибели более 75% всех нефронов. В течение хронической почечной недостаточности различают два периода