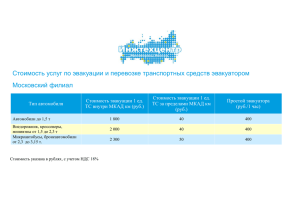
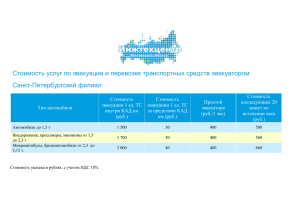
3.Организация оказания медицинской помощи.
реклама

В.А. Андреев Курс лекций по междисциплинарному курсу «Медицина катастроф» Красноярск 2015 краевое государственное бюджетное профессиональное образовательное учреждение «Красноярский медицинский техникум» В.А. Андреев Курс лекций по междисциплинарному курсу «Медицина катастроф» для специальности 34.02.01 Сестринское дело Красноярск 2015 1 ББК 51.1(2)2. Я 723 А 65 Андреев В.А. Курс лекций по МДК 03.02. ПМ 03 «Медицина катастроф» для специальности 34.02.01 Сестринское дело / В.А. Андреев – Красноярск: Красноярский медицинский техникум, 2015 – 108 с. Рекомендовано методическим советом Красноярского медицинского техникума, протокол № 1 от 24.09.2015 Пособие предназначено для подготовки студентов специальности 34.02.01 Сестринское дело очной и очно-заочной формы обучения к практическим и семинарским занятиям по МДК 03.02. ПМ 03 «Медицине катастроф». В ходе изучения ПМ рассмотрен ряд вопросов по организации коллективной и индивидуальной медицинской сортировке защиты эвакуации населения населения, и спасателей, медико-тактической характеристике природных и техногенных катастроф, работе формирований службы медицины катастроф и общим вопросам санитарно- противоэпидемической работы в очагах чрезвычайных ситуаций, работе ЛПУ в особый период. Затронут ряд вопросов, касающихся основ законодательства в области гражданской обороны и медицины катастроф. Материал будет полезен преподавателям, студентам, а так же всем, кто интересуется вопросами медицины катастроф. 2 Содержание Предисловие 4 Тематический план лекций 5 Результат обучения 6 Основные понятия и терминология 9 Лекция № 1 «Основы организации единой государственной системы предупреждения ликвидации чрезвычайных ситуаций» 13 Лекция № 2 «Организация службы медицины катастроф» 23 Лекция № 3 «Общая характеристика катастроф и ЧС» 31 Лекция № 4 «Основы лечебно-эвакуационного обеспечения населения в чрезвычайных ситуациях. Виды медицинской помощи пострадавшим» 45 Лекция № 5 «Медицинская сортировка и эвакуация пораженных» 55 Лекция № 6 «Основные принципы и способы защиты населения и спасателей в чрезвычайных ситуациях мирного и военного времени» 63 Лекция № 7 «Медико-тактическая характеристика природных катастроф» 75 Лекция № 8 «Медико-тактическая характеристика катастроф на транспорте» 90 Лекция № 9 «Медико-тактическая характеристика катастроф на химических и взрывоопасных объектах» 108 Лекция № 10 «Медико-тактическая характеристика очагов радиационных поражений. Лучевая болезнь» 117 Лекция № 11 «Санитарно-гигиенические и противоэпидемические мероприятия в чрезвычайных ситуациях» 126 Лекция № 12 «Психическое реагирование населения в экстремальных ситуациях» 134 Лекция № 13 «Подготовка лечебно-профилактического учреждения к работе в условиях чрезвычайных ситуаций» 143 Библиографический список 155 3 Предисловие Основной функцией медицины катастроф является незамедлительное реагирование в случае чрезвычайных ситуаций и оказание максимально возможной медицинской помощи пострадавшим. В современное время возникновение чрезвычайных ситуаций случается достаточно часто, и поэтому развитие медицины катастроф становится все более актуальным. Ведь именно от мгновенного реагирования медицинских бригад, и от своевременного оказания необходимой помощи зависит человеческая жизнь. И работа среднего медицинского персонала в составе формирований в этом случае является незаменимым звеном при ликвидации ЧС. Медицина катастроф занимается не только оказанием неотложной медицинской помощи, в её сферу деятельности входит и помощь при ликвидации последствий чрезвычайных ситуаций, анализ возникших ситуаций, помощь в своевременном оповещении населения и предоставление рекомендаций для оптимальных действий в момент чрезвычайной ситуации. Медицина катастроф использует новейшие технические средства, и поэтому действия этой службы всегда отличались скоростью реагирования и своевременным оказанием помощи населению. Этот вид медицины имеет широкое распространение, что помогает добиться качественных результатов при спасении человеческих жизней и устранении последствий катастроф. В данном курсе лекции рассматриваются основные вопросы медицины катастроф с точки зрения медицинского работника среднего звена. Комплект лекций составлен с учетом требований ФГОС СПО. 4 Тематический план лекций по МДК 03.02. ПМ 03 «Медицина катастроф» для специальности 34.02.01 Сестринское дело № Темы Часы п/п 1 Основы организации единой государственной системы 2 предупреждения ликвидации чрезвычайных ситуаций 2 Организация всероссийской службы медицины катастроф 2 3 Общая характеристика катастроф и чрезвычайных ситуаций 2 4 Основы лечебно-эвакуационного обеспечения населения в 2 чрезвычайных ситуациях. Виды медицинской помощи пострадавшим 5 Медицинская сортировка и эвакуация пораженных из очагов 2 6 Основные принципы и способы защиты населения и спасателей в 2 чрезвычайных ситуациях мирного и военного времени 7 Медико-тактическая характеристика природных катастроф 2 8 Медико-тактическая характеристика катастроф на транспорте 2 9 Медико-тактическая характеристика катастроф на химических и 2 взрывоопасных объектах 10 Медико-тактическая характеристика очагов радиационных 2 поражений. Лучевая болезнь. 11 Санитарно-гигиенические и противоэпидемические мероприятия в 2 чрезвычайных ситуациях 12 Психическое реагирование населения в экстремальных ситуациях 2 13 Подготовка лечебно-профилактического учреждения к работе в 2 условиях чрезвычайных ситуаций Итого 26 5 Результат обучения Результатом освоения программы профессионального модуля является овладение обучающимся видом профессиональной деятельности, оказание доврачебной медицинской помощи при неотложных и экстремальных состояниях и формирование профессиональных (ПК) и общих (ОК) компетенций: Код Наименование результата обучения ПК 3.1. Оказывать доврачебную помощь при неотложных состояниях и травмах ПК 3.2. Участвовать в оказании медицинской помощи при чрезвычайных ситуациях ПК 3.3. Взаимодействовать с членами профессиональной бригады и добровольными помощниками в условиях чрезвычайных ситуаций ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество ОК 3. Решать проблемы, оценивать риски и принимать решения в нестандартных ситуациях ОК 4. Осуществлять поиск и использование информации, необходимой для эффективного выполнения возложенных на него профессиональных задач, а также для своего профессионального и личностного развития ОК 5. Использовать информационно-коммуникационные технологии в профессиональной деятельности ОК 6. Работать в коллективе и команде, эффективно общаться с коллегами, руководством, потребителями 6 ОК 7. Ставить цели, мотивировать деятельность подчиненных, организовывать и контролировать их работу с принятием на себя ответственности за результат выполнения заданий ОК 8. Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать и осуществлять повышение своей квалификации ОК 9. Быть готовым к смене технологий в профессиональной деятельности ОК 10. Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия ОК 11. Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку ОК 12. Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности ОК 13. Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей С целью овладения указанным видом профессиональной деятельности и соответствующими профессиональными компетенциями обучающийся в ходе освоения МДК 03.02. ПМ 03 «Медицина катастроф» должен: иметь практический опыт: -оказания доврачебной помощи при неотложных состояниях; уметь: -проводить мероприятия по восстановлению и поддержанию жизнедеятельности организма при неотложных состояниях самостоятельно и в бригаде; 7 -оказывать помощь при воздействии на организм токсических и ядовитых веществ самостоятельно и в бригаде; -проводить мероприятия по защите пациентов от негативных воздействий при чрезвычайных ситуациях; -действовать в составе сортировочной бригады, знать: -алгоритмы оказания медицинской помощи при неотложных состояниях; -классификацию и характеристику чрезвычайных ситуаций; -правила работы лечебно-профилактического учреждения в условиях чрезвычайных ситуаций. 8 Основные понятия и терминология Чрезвычайная ситуация (ЧС) - это обстановка на определенной территории (акватории) или объекте, сложившаяся в результате аварии, катастрофы, опасного природного явления, стихийного или иного бедствия, эпидемии, эпизоотии, применения современных средств поражения, которые могут повлечь или повлекли за собой человеческие жертвы, ущерб здоровью людей и (или) окружающей природной среде, значительные материальные потери и нарушение условий жизнедеятельности людей. Чрезвычайная ситуация для здравоохранения - обстановка, сложившаяся на объекте, в зоне (районе) в результате аварии, катастрофы, опасного природного явления, эпидемии, эпизоотии, военных действий, характеризующаяся наличием или возможностью появления значительного числа пораженных (больных), резким ухудшением условий жизнедеятельности населения и требующая привлечения для медикосанитарного обеспечения сил и средств здравоохранения, находящихся за пределами объекта (зоны, района) ЧС, а также особой организации работы медицинских учреждений и формирований, участвующих в ликвидации медико-санитарных последствий ЧС. Авария - опасное техногенное происшествие, создающее на объекте, определенной территории (акватории) угрозу жизни и здоровью людей, приводящее к разрушению зданий, сооружений, оборудования, транспортных средств и нарушению производственного или транспортного процесса, а также наносящее ущерб здоровью людей и (или) окружающей среде. Катастрофа - внезапное, быстротечное событие, повлекшее за собой человеческие жертвы, ущерб здоровью людей, разрушение или уничтожение объектов и других материальных ценностей в значительных размерах, а также нанесшее серьезный ущерб окружающей среде. Стихийные бедствия - это опасные природные явления или процессы геофизического, геологического, гидрологического, 9 атмосферного, биосферного и другого происхождения такого масштаба, который вызывает катастрофические ситуации, характеризующиеся внезапным нарушением жизнедеятельности населения, разрушением и уничтожением материальных ценностей, поражением или гибелью людей. Поражающие факторы источников ЧС - это факторы механического, термического, радиационного, (бактериологического), химического, психоэмоционального биологического характера, являющиеся причинами ЧС и приводящие к поражению людей, животных, окружающей природной среды, а также объектов народного хозяйства. Динамические (механические) факторы в результате непосредственного действия избыточного давления в фронте ударной волны, отбрасывания человека скоростным напором и ударов о внешние предметы, действия вторичных снарядов (конструкций зданий и сооружений, камней, осколков, стекол и др.) приводят к возникновению различных ранений и закрытых травм. Термические факторы - в результате воздействия высоких температур (светового излучения, пожаров, высокой температуры окружающего воздуха и др.) возникают термические ожоги, общее перегревание организма; при низких температурах возможны общее переохлаждение организма и отморожения. Радиационные факторы - при авариях на радиационно-опасных объектах и применении ядерного оружия в результате воздействия ионизирующих излучений на организм могут развиться лучевая болезнь (острая и хроническая) и лучевые ожоги кожи, а при попадании радиоактивных веществ в организм через дыхательные пути и желудочнокишечный тракт - поражения внутренних органов. Химические факторы - аварийно опасные химические вещества (АОХВ), боевые отравляющие вещества, промышленные и другие яды, воздействуя на людей при химических авариях, применении химического оружия, вызывают разнообразные (по характеру и тяжести) поражения. 10 Биологические (бактериологические) факторы - токсины, бактерии и другие биологические (бактериологические) агенты, выброс и распространение которых возможны при авариях на биологически опасных объектах, а в военных условиях при применении противником они могут привести к массовым инфекционным заболеваниям (эпидемии) или массовым отравлениям. Психоэмоциональное воздействие поражающих факторов на людей, находящихся в экстремальных условиях, может проявляться снижением работоспособности, нарушением их психической деятельности, а в отдельных случаях - более серьезными расстройствами. Изолированное повреждение - единичное повреждение в пределах одного органа, одного анатомического сегмента конечности или функционального образования в пределах одной анатомической области. травматический отрыв Множественные обеих нижних термическое и конечностей на уровне механическое голени повреждение кисти Сочетанные Комбинированные поражения - поражения поражения - поражения поражения - поражения одной анатомической различных двумя и более области в нескольких анатомических травмирующими местах областей (напр., груди и агентами (например, живота), вызванные механическая сила и одним и тем же термическое травмирующим агентом воздействие) (пуля, осколки и др.) Предупреждение ЧС - это комплекс мероприятий, проводимых заблаговременно и направленных на максимально возможное уменьшение 11 риска возникновения ЧС, а также сохранение здоровья людей, снижение размеров ущерба окружающей среде, материальных потерь в случае их возникновения. Ликвидация ЧС - это аварийно-спасательные и другие неотложные работы, проводимые при возникновении ЧС и направленные на спасение жизни и сохранение здоровья людей, снижение размеров ущерба окружающей природной среде и материальных потерь, а также на локализацию зон ЧС, прекращение действия характерных для них опасных факторов. Зона ЧС - это территория, на которой сложилась чрезвычайная обстановка. Медико-санитарные последствия чрезвычайной ситуации - это комплексная характеристика ЧС, определяющая содержание, объем и организацию медико-санитарного обеспечения. Включает: величину и характер возникших санитарных потерь; нуждаемость пораженных в различных видах медицинской помощи; условия проведения лечебноэвакуационных мероприятий в зоне ЧС; санитарно-гигиеническую и санитарно-эпидемиологическую обстановку, сложившуюся в результате ЧС; выход из строя или нарушение деятельности лечебно-профилактических, санитарно-гигиенических, противоэпидемических учреждений и учреждений снабжения медицинским имуществом, а также нарушение жизнеобеспечения населения в зоне ЧС и прилегающих к ней районах и др. Пораженный в чрезвычайной ситуации (при оценке последствий ЧС применяется также понятие «пострадавшие») - это человек, у которого в результате непосредственного или опосредованного воздействия на него поражающих факторов источника ЧС возникли нарушения здоровья. Общие людские потери, возникшие в ЧС, подразделяются на: безвозвратные потери - люди, погибшие в момент возникновения ЧС, умершие до поступления на первый этап медицинской эвакуации (в медицинское учреждение) и пропавшие без вести. 12 санитарные потери - пораженные (оставшиеся в живых) и заболевшие при возникновении ЧС или в результате ЧС. Боевые санитарные потери - это потери в результате воздействия боевых средств противника или непосредственно связанные с выполнением боевой задачи. К боевым санитарным потерям относят также военнослужащих, получивших в период боевых действий отморожения. Структура санитарных потерь - это распределение пораженных (больных): по степени тяжести поражений (заболеваний) - крайне тяжелые, тяжелые, средней степени тяжести, легкие; по характеру и локализации поражений (видам заболеваний). Лекция № 1 «Основы организации единой государственной системы предупреждения ликвидации чрезвычайных ситуаций» Учебная цель: - знать: правовые основы системы защиты населения; основы организации системы государственной защиты населения; государственные структуры, задействованные в области защиты населения от ЧС; режимы функционирования РСЧС; силы и средства системы защиты населения. Формируемые компетенции: ПК 3.3; ОК 1, ОК 4, ОК 5, ОК 7, ОК 11. План лекции: 1.Задачи и принципы построения РСЧС; 2.Организация единой государственной системы предупреждения и ликвидации ЧС; 3 Федеральные службы предупреждения и ликвидации ЧС; 13 4.Режимы функционирования РСЧС; 6.Силы и средства РСЧС. 1.Задачи, принципы и основы организации единой государственной системы предупреждения и ликвидации ЧС. Для предупреждения ЧС, обеспечения безопасности жизнедеятельности населения и уменьшения ущерба народному хозяйству, а в случае их возникновения - для ликвидации последствий на основании постановления Правительства Российской Федерации в стране создана Единая государственная система предупреждения и ликвидации чрезвычайных ситуаций (РСЧС). В соответствии с Федеральным законом от 21, 12. 94 № 68-ФЗ «О защите населения и территорий от чрезвычайных ситуаций природного и техногенного характера» РСЧС объединяет органы управления, силы и средства федеральных органов исполнительной власти субъектов Российской Федерации, органов местного самоуправления, организаций, в полномочия которых входит решение вопросов по защите населения и территорий от ЧС. Основные задачи РСЧС: – разработка и реализация правовых и экономических норм по обеспечению защиты населения и территорий от ЧС; – проведение мероприятий, направленных на предупреждение ЧС и повышение устойчивости функционирования организаций, а также объектов социального назначения в ЧС; – создание и обеспечение готовности к действиям органов управления, сил и средств, предназначенных и выделяемых для предупреждения и ликвидации ЧС; – сбор, обработка, обмен и выдача информации в области защиты населения и территорий от ЧС; – подготовка населения к действиям в ЧС; – прогнозирование и оценка социально-экономических последствий ЧС; 14 – создание резервов финансовых и материальных ресурсов для ликвидации ЧС; – осуществление государственной экспертизы, надзора и контроля в области защиты населения и территорий от ЧС; – ликвидация ЧС; – осуществление мероприятий по социальной защите населения, пострадавшего от ЧС, проведение гуманитарных акций; – реализация прав и обязанностей населения в области защиты от ЧС, а также лиц, непосредственно участвующих в их ликвидации; – международное сотрудничество в области защиты населения и территорий от ЧС. Принципы построения и функционирования РСЧС: – защите от ЧС подлежит все население Российской Федерации, иностранные граждане и лица без гражданства, находящиеся па территории Российской Федерации, а также территория, объекты экономики, материальные и культурные ценности Российской Федерации; – к организация и проведение мероприятий по предупреждению и ликвидации ЧС является обязательной функцией федеральных органов исполнительной власти, органов исполнительной власти субъектов Российской Федерации, органов местного самоуправления, а также предприятий, учреждений организационно-правовых и форм организаций и форм независимо собственности от их (далее организации); – реализация мероприятий по защите населения и территорий от ЧС осуществляется с учетом разделения предметов ведения, полномочий и ответственности между федеральными органами исполнительной власти, органами исполнительной власти субъектов Российской Федерации и органами местного самоуправления; – заблаговременное и дифференцированное планирование мероприятий 15 по защите населения и территорий от ЧС и их непрерывное осуществление как в мирное, так и в военное время с учетом разумной достаточности их объемов и сроков реализации; – согласованность и комплексность подхода к проведению мероприятий по защите населения и территорий от ЧС и по гражданской обороне (ГО); – соответствие организационной структуры РСЧС государственному устройству Российской Федерации и решаемым задачам. Направления работы РСЧС (в рамках ГО) в мирное время: – обучение населения способам защиты от опасностей, возникающих при ведении военных действий или вследствие этих действий; – разработка и осуществление мер, направленных на сохранение объектов, необходимых для устойчивого функционирования экономики и выживания населения в военное время; – создание и поддержание в готовности фонда защитных сооружений и средств индивидуальной защиты; – заблаговременная подготовка к эвакуационным мероприятиям, а также подготовка районов эвакуации населения; – совершенствование систем оповещения населения; – планирование мероприятий ГО; – обеспечение готовности сил и средств к ведению ГО, создание и содержание в целях ГО запасов материально-технических, продовольственных, медицинских и иных средств. С момента объявления состояния войны, фактического начала военных действий или введения Президентом Российской Федерации военного положения на территории Российской Федерации или в отдельных ее местностях РСЧС переводится на функционирование в условиях военного времени, Порядок перевода и режимы функционирования РСЧС в условиях военного времени устанавливаются Правительством Российской Федерации. 16 2.Организация Единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций. РСЧС состоит из территориальных и функциональных подсистем и имеет четыре уровня управления: федеральный, территориальный, местный, объектовый (см. рисунки). Территориальные подсистемы РСЧС созданы в субъектах Российской Федерации для предупреждения и ликвидации ЧС в пределах их территорий и состоят из звеньев, соответствующих административнотерриториальному делению этих территорий (республиканские, краевые, областные, городские, районные и др.). Задачи, организация, состав сил и средств, порядок определяются функционирования положениями об этих территориальных подсистемах, подсистем утверждаемыми руководителями органов исполнительной власти субъектов Российской Федерации. Задачи, которые возлагаются на РСЧС в целом, звенья РСЧС выполняют с учетом особенностей своих территорий. Функциональные федеральными подсистемы органами РСЧС исполнительной (службы) власти в создаются министерствах, ведомствах и организациях Российской Федерации (независимо от форм собственности), имеющих в своем составе органы управления, силы и средства для решения специальных задач по защите населения и территорий от ЧС в сфере их деятельности и порученных им отраслях экономики. 3. Федеральные службы предупреждения и ликвидации ЧС. В целях решения комплекса специальных задач по защите населения и территорий от опасностей различного характера (в том числе от опасностей, возникающих при ведении военных действий или вследствие этих действий) федеральными органами исполнительной власти организуются соответствующие федеральные службы предупреждения и ликвидации ЧС: – служба медицины катастроф (Росздрав); – служба охраны общественного порядка (МВД России); 17 – противопожарная служба (МВД России); – служба защиты сельскохозяйственных животных и растений (Минсельхозпрод России); – государственная спасательная служба (МЧС России); – служба надзора за санитарно-эпидемиологической обстановкой (Росздрав); – служба мониторинга окружающей среды (Росгидромет); – служба экологической безопасности (Госкомэкология России); – противопаводковая служба (Минприроды России); – служба резерва материальных ресурсов (Госкомрезерв России); – служба поиска и спасения на море (Минтранс России); – транспортная служба (Минтранс России); – служба защиты лесов от пожаров, болезней и вредителей лесной растительности (Рослесхоз); – служба мониторинга чрезвычайных ситуаций (МЧС России). 4.Режимы функционирования РСЧС. В зависимости от обстановки, масштабов прогнозируемой или возникшей ЧС природного и техногенного характера решением соответствующего руководителя органа исполнительной власти в пределах соответствующей конкретной территории устанавливаются следующие режимы функционирования РСЧС: 1. РЕЖИМ ПОВСЕДНЕВНОЙ ДЕЯТЕЛЬНОСТИ - при нормальной производственно-промышленной, биологической радиационной, (бактериологической), химической, сейсмической и гидрометеорологической обстановке, при отсутствии эпидемий, эпизоотии, эпифитотий и пожаров. Мероприятия: – наблюдение и контроль за состоянием окружающей природной среды, обстановкой на потенциально опасных объектах и на прилегающих к ним территориях; 18 – планирование и выполнение целевых и научно-технических программ и мер по предотвращению ЧС природного и техногенного характера, обеспечению безопасности и защиты населения, сокращению возможных потерь и ущерба, а также по повышению устойчивости функционирования промышленных объектов и отраслей экономики в ЧС природного и техногенного характера; – создание и поддержание в готовности сил и средств ликвидации последствий ЧС; – совершенствование подготовки органов управления по делам ГОЧС, сил и средств к действиям в ЧС природного и техногенного характера, организация обучения населения способам защиты и действиям при этих ситуациях; – создание и пополнение резервов финансовых и материально- технических ресурсов для ликвидации ЧС природного и техногенного характера; – осуществление целевых видов страхования; – участие в проведении заблаговременных мероприятий по подготовке к ведению ГО. Управление осуществляется из пунктов постоянного расположения органов повседневного управления. 2. РЕЖИМ ПОВЫШЕННОЙ ГОТОВНОСТИ - при ухудшении производственно-промышленной, биологической радиационной, (бактериологической), гидрометеорологической обстановки, при химической, сейсмической получении прогноза и о возможности возникновения ЧС. Мероприятия: – формирование при необходимости оперативных групп для выявления причин ухудшения обстановки непосредственно в районе возможной ЧС, выработка предложений по ее нормализации; – усиление дежурно-диспетчерских служб; 19 – усиление наблюдения и контроля за состоянием окружающей природной среды, обстановкой на потенциально опасных объектах и прилегающих к ним территориях, прогнозирование возможности возникновения ЧС природного и техногенного характера и их масштабов; – принятие мер по защите населения и окружающей природной среды, по обеспечению устойчивости функционирования промышленных объектов в ЧС; – приведение в состояние готовности сил и средств, уточнение планов их действий и выдвижение при необходимости в предполагаемый район действий. Управление осуществляется из пунктов постоянного расположения органов повседневного управления и (при необходимости) из вспомогательных пунктов управления (подвижных и стационарных). 3. РЕЖИМ ЧРЕЗВЫЧАЙНОЙ СИТУАЦИИ - при возникновении и во время ликвидации ЧС природного и техногенного характера. Мероприятия: – выдвижение оперативных групп в район ЧС; – разведка зоны ЧС; – уточнение решения по ликвидации ЧС; – организация ликвидации ЧС, защиты населения и территорий, проведение аварийно-спасательных и других неотложных работ, эвакуация населения; – организация работ по обеспечению устойчивого функционирования отраслей экономики и промышленных объектов, первоочередному жизнеобеспечению пострадавшего населения, оказанию экстренной медицинской помощи, проведению других неотложных мероприятий; – непрерывный контроль за состоянием окружающей природной среды в районе ЧС, за обстановкой на аварийных объектах и прилегающих к ним территориях. 20 Управление осуществляется из пунктов повседневного управления и вспомогательных пунктов управления (подвижных и стационарных) в зависимости от развития ЧС. 5.Задачи и состав сил и средств РСЧС. К силам и средствам наблюдения и контроля относятся: – службы (учреждения) и организации федеральных органов исполнительной власти, осуществляющие наблюдение и контроль за состоянием окружающей природной среды, а также за обстановкой на потенциально опасных объектах и прилегающих к ним территориях и анализ их воздействия на здоровье населения; – формирования санитарно-эпидемиологического надзора Росздрава; – ветеринарная служба Минсельхозпрода России; – службы (учреждения) наблюдения и лабораторного контроля за качеством пищевого сырья и продуктов питания Комитета Российской Федерации по торговле и Минсельхозпрода России; – геофизическая служба Российской академии наук; – служба по гидрометеорологии и мониторингу окружающей среды Федеральной службы России по гидрометеорологии и мониторингу окружающей среды; – подразделения Министерства Российской Федерации по атомной энергетике; – космические средства наблюдения министерств и ведомств Российской Федерации; – учреждения сети наблюдения и лабораторного контроля ГО. Силы и средства ликвидации чрезвычайных ситуаций включают: – военизированные и не военизированные противопожарные, поисковые, аварийно-спасательные, восстановительные и аварийно-восстановительные, аварийно-технические федеральных органов исполнительной власти; – формирования и учреждения ВСМК; 21 формирования – формирования ветеринарной службы и службы защиты растений Минсельхозпрода России; – военизированные службы по активному воздействию на гидрометеорологические процессы Федеральной службы России по гидрометеорологии и мониторингу окружающей среды; – формирования ГО Российской Федерации территориального, местного и объектового уровней; – специально подготовленные силы и средства войск ГО Российской Федерации, других войск и воинских формирований, предназначенные для ликвидации ЧС; – аварийно-технические центры Министерства Российской Федерации по атомной энергетике; – службы поискового и аварийно-спасательного обеспечения полетов гражданской авиации Федеральной авиационной службы России; – восстановительные и пожарные поезда МГТС России; – аварийно-спасательные службы и формирования Федеральной службы морского флота России, Федеральной службы речного флота России, других федеральных органов исполнительной власти. Все аварийно-спасательные формирования укомплектовываются с учетом обеспечения работы в автономном режиме в течение не менее трех суток. Силы и средства ликвидации чрезвычайных ситуаций МЧС России. Силы и средства постоянной готовности МЧС России: – Центр управления в кризисных ситуациях (Москва); – Государственный Центральный аэромобильный спасательный отряд Центроспас (Жуковский), – поисково-спасательные службы (ПСС); – Центр специального назначения (Москва); – авиация МЧС России; – сводные мобильные отряды соединений и войсковых частей войск ГО 22 Российской Федерации. Решениями руководителей организаций на базе служб и подразделений (строительных, медицинских, химических, создаваться нештатные аварийно-спасательные предназначенные для проведения ремонтных и др.) могут формирования, аварийно-спасательных и других неотложных работ в ЧС. Лекция № 2 «Организация всероссийской службы медицины катастроф» Учебная цель: - знать: принципы организации ВСМК; организацию службы медицины катастроф в РФ; уровни и службы ВСМК; режимы функционирования РСЧС; штатные и внештатные формирования ВСМК, их задачи. Формируемые компетенции: ПК 3.2, 3.3; ОК 2, ОК 3, ОК 4, ОК 6. План лекции: 1.Введение; 2.Организация службы медицины катастроф в России; 3.Состав уровней ВСМК; 4.Формирования службы медицины катастроф. 1. Введение. Служба медицины катастроф Минздрава России - организационнофункциональная отрасль системы здравоохранения Российской Федерации, предназначенная для организации и осуществления медико-санитарного обеспечения при ликвидации ЧС мирного времени; она выполняет свои 23 задачи при непосредственном взаимодействии с органами управления других отраслей этой системы (лечебно-профилактическими, санитарно- гигиеническими и противоэпидемическими, охраны материнства и детства, подготовки кадров и др.). Задачи ВСМК: – организация и осуществление медико-санитарного обеспечения населения при ликвидации последствий ЧС, в том числе в локальных вооруженных конфликтах и террористических актах; – создание, подготовка, обеспечение готовности и совершенствование органов управления, формирований и учреждений5 службы к действиям в ЧС; – создание и рациональное использование резервов медицинского имущества, финансовых и материально-технических обеспечение экстренных поставок лекарственных ресурсов, средств при ликвидации последствий ЧС; – подготовка и повышение квалификации специалистов ВСМК, их аттестация: разработка методических основ обучения и участие населения и спасателей е подготовке к оказанию первой медицинской помощи в ЧС; – научно-исследовательская работа и международное сотрудничество в области медицины катастроф. Организация Всероссийской службы медицины катастроф. Всероссийская служба медицины катастроф организована на принятых в нашей стране общих принципах охраны здоровья и оказания медицинской помощи населению. Принципы организации ВСМК: – Государственный и приоритетный характер. – Территориально-производственный принцип. – Централизация и децентрализация управления. – Централизация управления в период ликвидации медико-санитарных 24 последствий ЧС. – Децентрализация управления. – Плановый характер – Принцип универсализма. – Принцип основного функционального предназначения сил и средств ВСМК – Лечебно-эвакуационное обеспечение организуется на основе системы этапного лечения пораженных с их эвакуацией по назначению. – Оказание медицинской помощи пораженным и больным, их эвакуация и лечение в ЧС, сопровождающихся небольшими санитарными потерями, могут быть организованы так же, как и в обычных условиях. – Принцип материальной заинтересованности и ответственности. – Мобильность, оперативность и постоянная готовность. – Юридическая и социальная защищенность медицинских и других специалистов службы. – Всеобщая подготовка населения, в том числе лиц с профессиями повышенного риска, к действиям, оказанию первой медицинской помощи пораженным, правилам адекватного поведения в различных ЧС. 2.Структура Службы Медицины Катастроф (СМК) в России: 1. Центральный аэромобильный спасательный отряд «Центроспас» МЧС РФ – единственное формирование МЧС, в состав которого официально входят врачи, имеются медицинское оборудование и медикаменты. В составе других подразделений МЧС медиков нет. На должность спасателя охотно принимаются люди с медицинским образованием, но они не имеют медицинского оборудования, медикаментов и лицензии на оказание медицинской помощи. "Центроспас" не относится непосредственно к Службе Медицины Катастроф, но принимает активное участие в оказании медицинской помощи пострадавшим при ЧС. 2. Головное учреждение СМК – Всероссийский Центр Медицины Катастроф (ВЦМК) «Защита» МЗ РФ. Занимается научной, учебной и 25 организационной работой в области Медицины Катастроф, участвует и руководит при оказании помощи пострадавшим в ЧС федерального и международного уровня. Имеет аэромобильный госпиталь. В повседневной деятельности занимается вопросами, связанными с санитарной авиацией – оказанием помощи и транспортировкой больных и пострадавших по воздуху по территории РФ и за рубежом. 3. Территориальный Центр Медицины Катастроф (ТЦМК) – учреждение областного подчинения. Занимается ликвидацией медицинских последствий ЧС локального, территориального и регионального уровня на территории соответствующей области. Региональный Центр Медицины Катастроф (РЦМК) – учреждение, аналогичное ТЦМК, но в том субъекте Российской Федерации, где нет деления на области. В Москве – свой отдельный центр Медицины Катастроф – Научно-практический Центр Экстренной Медицинской Помощи (ЦЭМП). Станции Скорой и Неотложной Медицинской Помощи - в Службу Медицины Катастроф не входят. Рассматриваются как резервные формирования СМК. Федеральное Медико-Биологическое Агентство (ФМБА) - занимается медицинским обеспечением предприятий атомной промышленности, военнопромышленного комплекса и т. д., а также "закрытых" населенных пунктов при таких предприятиях. Также занимается ликвидацией медицинских последствий ЧС на этих предприятиях и в населенных пунктах. 3.Уровни организации ВСМК. Федеральный уровень ВСМК включает: – Всероссийский центр медицины катастроф «Защита» Минздрава России (ВЦМК «Защита») с входящими в него штатными формированиями и учреждениями, – Департамент по санитарно-эпидемиологическому надзору Минздрава России, – Федеральный центр государственного санитарно-эпидемиологического 26 надзора со специализированными формированиями и учреждениями Госсанэпидслужбы и Федеральное управление «Медбиоэкстрем», – Всеармейский центр медицины катастроф и медицинские формирования и учреждения центрального подчинения Минобороны России; – учреждения и формирования центрального подчинения МВД России, МГТС России, других министерств и ведомств, предназначенные для участия в ликвидации медико-санитарных последствий – в интересах ВСМК используются нештатные формирования, клинические базы Минздрава России, других министерств и ведомств, а также научные базы, предназначенные для ликвидации медикосанитарных последствий ЧС, оказания экстренной и консультативной, скорой и неотложной медицинской помощи населению. Региональный уровень ВСМК представлен: – филиалами ВЦМК «Защита» (РЦМК) с входящими в них штатными формированиями и учреждениями в федеральных округах (СевероЗападный, Центральный, Южный, Приволжский, Уральский, чрезвычайным ситуациям Сибирский, Дальневосточный); – межрегиональными госсанэпидслужбы центрами в Москве по и Новосибирске и центрами Госсанэпиднадзора регионального уровня с входящими в них формированиями; – формированиями на региональном уровне Минобороны, МВД и МПС России, других министерств и ведомств, предназначенными для участия в ликвидации медико-санитарных последствий ЧС, а также клиническими и научными базами. Территориальный уровень ВСМК представлен: – территориальными центрами медицины катастроф с входящими в них штатными формированиями; – центрами Госсанэпиднадзора территориального уровня с входящими в 27 них формированиями; – нештатными формированиями ВСМК; – формированиями Минобороны, МВД и МПС России, других ведомств, рас положенными на данной территории и предназначенными для участия в ликвидации медико-санитарных последствий ЧС; – клиническими базами, предназначенными для ликвидации медикосанитарных последствий ЧС и оказания экстренной и консультативной медицинской помощи населению. Местный уровень ВСМК включает: – центры медицины катастроф (там, где они создаются) – станции (подстанции) скорой медицинской помощи (с входящими в них и формируемыми в других ЛПУ формированиями), выполняющие функции органов управления службы медицины катастроф; – центры Госсанэпиднадзора в городах и районах, формирующие санитарно-эпидемиологические бригады и группы эпидемиологической разведки; – формирования постоянной готовности военно-медицинских учреждений, – формирования органов МВД, МГТС России, – учреждения Федерального управления медико-биологических и экстремальных проблем при Минздраве России, – другие федеральные органы исполнительной власти, участвующие в соответствии с возложенными на них обязанностями в ликвидации ЧС; – лечебно-профилактические учреждения, предназначенные для медикосанитарного обеспечения в ЧС. Объектовый уровень ВСМК включает: – должностных лиц по медико-санитарному обеспечению объекта в ЧС; – медицинские формирования; – подразделения санитарно-эпидемиологического надзора; – лечебно-профилактические учреждения, предназначенные для медико28 санитарного обеспечения в ЧС. 4. Формирования службы медицины катастроф. Формирования службы медицины катастроф Минздрава России представлены подвижными госпиталями, отрядами, бригадами, группами. Они создаются в соответствии с утвержденными штатами и обеспечиваются по табелям специальным оснащением и оборудованием. Формирования предназначаются для работы в зонах (районах) ЧС. Они могут работать автономно или в составе других формирований и учреждений, участвующих в ликвидации медико-санитарных последствий ЧС. Формирования службы медицины катастроф организуются на всех уровнях и могут быть штатными и нештатными. Штатными являются формирования, постоянно финансируемые за счет средств, выделяемых службе медицины катастроф данного уровня. К формированиям службы медицины катастроф Минздрава России относятся: бригады скорой медицинской помощи - БСМП (линейные и специализированные), функционирующие в составе службы скорой медицинской помощи Минздрава РФ. Они предназначены для оказания экстренной медицинской помощи в районе бедствия на догоспитальном этапе; бригады экстренной медицинской помощи - БЭМП врачебно-сестринские и доврачебные, создаются на базе лечебно-профилактических учреждений (больницы, медико-санитарные части, поликлиники, диспансеры, санатории и т.п. Их основное назначение - усиление службы скорой медицинской помощи на догоспитальном этапе в районе катастрофы ; медицинские отряды (МО), состоящие из бригад экстренной медицинской помощи. Базами их создания являются городские, центральные районные и районные больницы, а также, в случае необходимости, они могут формироваться на базе двух и более лечебных учреждений. Основным 29 назначением данных формирований является оказание неотложной первой врачебной помощи пораженным на догоспитальном этапе; специализированные медицинские бригады и постоянной готовности (СМБПГ) и бригады экстренной специализированной медицинской помощи (БЭСМП). Они входят в состав центров медицины катастроф различного уровня (территориальных, региональных и Всероссийского ЦМК). Базой их создания являются республиканские, областные (краевые), городские многопрофильные и специализированные больницы, а также клиники и специализированные центры. Основным их назначением является усиление лечебно-профилактических учреждений, обеспечивающих оказание пораженным квалифицированной и специализированной медицинской помощи; автономные выездные медицинские госпитали (АВМГ), создаваемые на базе Всероссийского и региональных центров медицины катастроф. Их предназначение - оказание первой врачебной и квалифицированной медицинской помощи пораженным в очагах катастроф или в непосредственной их близости. Средствами СМК являются медицинское, санитарно-хозяйственное и специальное имущество и техника, состоящие на оснащении органов управления, формирований и учреждений службы и предназначенные для обеспечения выполнения их задач. Полевой многопрофильный госпиталь (ПМГ) ВЦМК «Защита». Задачи: – выдвижение в зону ЧС, – прием пораженных, их сортировки, – оказания квалифицированной с элементами медицинской помощи пораженным, – подготовка пораженных к эвакуации, – временная госпитализация нетранспортабельных, – амбулаторная помощь населению. 30 специализированной При полном развертывании госпиталь может за сутки принять до 250 пораженных. Для госпитализации нетранспортабельных пораженных госпиталь может развернуть до 150 коек. К штатным подразделениям госпиталя относятся: – блок управление, – основные отделения (приемно-диагностическое, хирургическое, реанимационно-анестезиологическое, госпитальное, эвакуационное), – подразделения обеспечения (аптека, инженерно-техническое отделение, отдел материально-технического обеспечения). Нештатными подразделениями госпиталя являются 17 бригад (сортировочная, диагностическая, дежурная экстренного реагирования, общехирургическая, хирургическая нейрохирургическая, ожоговая, экстракорпоральной детоксикации, детская, травматологическая, офтальмологическая, терапевтическая, реанимационная, психиатрическая, инфекционная, радиологическая, токсикологическая и эвакуационная), Бригады формируются из высококвалифицированных специалистов базовых лечебных учреждений. Госпиталь может выдвигаться в зону ЧС полностью или частично, В зависимости от различного характера профиля и ЧС госпиталь развертывается комплектуется как бригадами хирургический, токсикологический, радиологический, терапевтический, педиатрический, туберкулезный или многопрофильный. Лекция № 3 «Общая характеристика катастроф и чрезвычайных ситуаций» Учебная цель: - знать: факторы, определяющие организацию медицинской помощи в ЧС; классификации катастроф и ЧС; 31 поражающие факторы катастроф и ЧС; особенности медицинской обстановки при различных ЧС; мероприятия по ликвидации медико-санитарных последствий ЧС; характеристику катастроф мирного и военного времени. Формируемые компетенции: ПК 3.2; ОК 1, ОК 3, ОК 8, ОК 9. План лекции: 1.Ведение; 2.Классификация катастроф и их краткая характеристика; 3.Особенности медицинской обстановки, возникающей при различных стихийных бедствиях, крупных производственных авариях и ее влияние на деятельность СЭМП; 4.Катастрофы военного времени. 1. Введение. Одной из особенностей нашего века является массовый травматизм среди населения вследствие катастроф, вызванных силами природы или технологической деятельностью человека. Это обуславливает необходимость исследовать медицинские аспекты проблемы катастроф, оценить основные поражающие факторы промышленных и стихийных бедствий, провести их медико-тактическую характеристику. Факторы, которые оказывают влияние на организацию медицинского обеспечения по ликвидации последствий: 1. вид, площадь и особенности рельефа местности очага; 2. количество и структура санитарных потерь; 3. уровень и площадь радиоактивного загрязнения и химического заражения территории; 4. характер разрушений зданий, сооружений, дорог, мостов; 5. выход из строя медицинский учреждений и медицинского персонала. 2.Классификация катастроф и их краткая характеристика. 32 Имеются различные классификации катастроф по целому ряду признаков: по происхождению, по масштабам последствий, по количеству пострадавших, по ведомственным принадлежностям и др. Критерием чрезвычайной ситуации является число пострадавших от 5-10 человек и более, при выявлении групповых инфекционных заболеваний установленной этиологии у 50 человек, не выявленной этиологии у 20 человек и лихорадочных заболеваний не установленного характера – у 15 человек, а также, если смертность или заболеваемость превышает среднестатистические показатели в три раза и более. Классификация ЧС по трем признакам: 1. Сфера возникновения. 2. Ведомственная принадлежность. 3. Масштаб возможных последствий Классификация ЧС по масштабам последствий: Число людей с Вид ЧС Число нарушенными пострадавших условиями Зона ЧС жизнедеятельности Локальная < 10 < 100 Не выходит за пределы территории объекта Местная 10-50 100-300 Не выходит за пределы населенного пункта, города, района Территориальная 50-500 300-500 Не выходит за пределы субъекта РФ Региональная 50-500 500-1000 Охватывает территорию двух субъектов РФ Федеральная > 500 > 1000 33 Не выходит за пределы более чем двух субъектов РФ Зона ЧС выходит за пределы страны Трансграничная По поражающим факторам: - динамические (механические) воздействия взрывной волны, обвалов, метательное действие, вторичные снаряды, падение с высоты, придавливание разрушенными конструкциями зданий, сооружений, тяжелыми предметами, ураганы, смерчи, землетрясения. - термические воздействия (высокие или низкие температуры, лучистая энергия). - химически вредные вещества (СДЯВ) (хлор, аммиак, пропан, щелочи, кислоты и др. попадающие в атмосферу, воду, продукты питания и воздействующие на человека через органы дыхания, кожные покровы, желудочно-кишечный тракт) - биологические (токсины) По ряду параметров эти факторы аналогичны или почти идентичны воздействию на человека современного оружия. Они могут воздействовать одновременно или последовательно, вызывая разнообразные множественные, комбинированные, сочетанные травмы разной степени тяжести. КАТАСТРОФЫ (по происхождению) Естественные Искусственные Природные катастрофы Производственные катастрофы (стихийные бедствия) (технологические) 34 специфические Метеориты, Авиа- и Механической. Эпидем Голод, (ураганы, ия сели, прочие космические Химической, ии, терроризм, смерчи, вулканов, оползни, космические железнодоро радиационной, войны общественны циклоны) землетрясе снежные катастрофы жные, термической, е беспорядки, морозы, ния обвалы автодорожн бактериологич алкоголизм, засухи, ые, на еского агента наркомания, необычна речном я жара транспорте, социальные производственные Наводнения, транспортные космические Извержен Теллурические и топологические метеорологические Бури токсикомания на морском флоте 3.Особенности медицинской обстановки, возникающей при различных стихийных бедствиях, крупных производственных авариях и ее влияние на деятельность СЭМП. Медицинская обстановка в большинстве случаев ЧС бывает сложной и требует проведения экстренных медико-санитарных мероприятий в кратчайшие сроки. К медико-санитарным последствиям относится: - большое число пострадавших с тяжелой патологией и сложной структурой поражений - краткосрочная динамика формирования санитарных потерь. При катастрофах мирного времени потери среди населения по своей массовости, сложности и тяжести поражения имеют много общего с таковыми от оружия массового поражения, но со своими особенностями, обусловленными характером катастроф. Размер и структура потерь могут колебаться в зависимости от целого ряда условий: 35 - характера катастроф (природного или технологического происхождения) - интенсивности действия поражающих факторов - плотности населения в зоне катастрофы - характера и плотности застройки в населенном пункте - степени защиты и готовности населения использовать средства защиты, его поведения - времени суток и т.д. К медико-санитарным последствиям ЧС следует отнести выход из строя лечебно-профилактических учреждений (дезорганизацию управления здравоохранением в районах ЧС), что не позволяет ликвидировать последствия катастроф собственными силами. Нарушение психики у пострадавших и спасателей. Зараженность территории в районе бедствия и далеко за его пределами токсическими и радиоактивными компонентами. Сложность санитарно-гигиенической и эпидемической обстановки (выход из строя систем водоснабжения, канализации, энергоснабжения, скопление т миграция большого количества людей). На формирование и динамику санитарно-эпидемиологической обстановки влияет ряд факторов: - резкое изменение экологических условий (интенсивна миграция населения, возникновение новых мест размножения грызунов и выплода переносчиков возбудителей инфекции) - разрушение объектов санитарно-гигиенического и коммунального предназначения - повышение восприимчивости людей к инфекционным заболеваниям - паническое распространение слухов об угрозе эпидемий затрудняет организацию и проведение противоэпидемических мероприятий. Общие обеспечения принципы при организации различных катастрофах происхождения): 36 противоэпидемического (независимо от их 1. единый подход к организации санитарно-гигиенических и противоэпидемических мероприятий и их комплексное осуществление среди населения 2. соответствие содержания и объема мероприятий санитарно- эпидемической обстановке в районе ЧС 3. участие всех звеньев МС ГО, служб ЭМП и др. служб в организации и проведении мероприятий по ликвидации эпидемических очагов 4. постоянное взаимодействие санитарно-эпидемиологической службы с МЗ, с МС МО РФ, со здравоохранением др. ведомств, с ГО, с др. службами и ведомствами. Мероприятия для ликвидации медико-санитарных последствий ЧС включают: - экстренную доставку медицинских сил и средств к месту катастрофы - медицинскую разведку - лечебно-розыскные мероприятия (розыск и участие в извлечении пострадавших из завалов, медицинская сортировка и оказание неотложной медицинской помощи, приведение пострадавших в транспортабельное состояние, медицинская эвакуация, оказание квалифицированной и специализированной помощи, реабилитационные мероприятия) - медицинские мероприятия по защите персонала и пострадавших от воздействия поражающих факторов источника катастрофы - санитарно-гигиенические и противоэпидемические мероприятия в районе катастрофы и за ее пределами - обеспечение медицинским имуществом, санитарным транспортом и техникой - управление проводимыми мероприятиями. 4.Медико-тактическая характеристика катастроф военного времени. Поражающие факторы ядерного взрыва и характер их воздействия на людей и объекты народного хозяйства. 37 Ядерное оружие – это один из основных видов оружия массового поражения. Оно способно в короткое время вывести из строя большое количество людей, разрушить здания территориях. Массовое применение и сооружения на обширных ядерного оружия чревато катастрофическими последствиями для всего человечества, поэтому ведётся его запрещение. Поражающее действие ядерного оружия основано на энергии, выделяющейся при ядерных реакциях взрывного типа. Мощность взрыва ядерного боеприпаса принято выражать тротиловым эквивалентом, то есть количеством обычного взрывчатого вещества (тротила), при взрыве которого выделяется столько же энергии, сколько ее выделяется при взрыве данного ядерного боеприпаса. Тротиловый эквивалент измеряется в тоннах (килотоннах, мегатоннах). Ядерные взрывы осуществляются в воздухе на различной высоте, у поверхности земли (воды) и под землей (водой). В соответствии с этим их принято разделять на высотные, воздушные, наземные (надводные) и подземные (подводные). Точка, в которой произошел взрыв, называется центром, а ее проекция на поверхность земли (воды) — эпицентром ядерного взрыва. Потребность в неотложных мероприятиях при применении противником ядерного оружия над густонаселенном городе достигает 15-29 % от всех поступивших на первый этап медицинской эвакуации. 70 % пострадавших умирает в первые сутки после ядерного взрыва. На первом месте смерти в первые сутки в ядерном очаге будут шок, асфиксия, кровопотеря, отравления окись углерода. На втором месте – другие поражения несовместимые с жизнью. Осложнения характера могут составлять незначительный вес. К поражающим факторам ядерного взрыва относятся: 38 воспалительного 1. Ударная волна. Область резкого сжатия воздуха, распространяющегося во все стороны от центра взрыва со сверхзвуковой скоростью. Источник – высокое давление в центре взрыва. Основные параметры: избыточное давление и скорость напора воздуха. Поражающее действие ударной волны определяется избыточным давлением, т.е. разностью между нормальным атмосферным давлением и максимальным давлением во фронте ударной волны, измеряется в кПа. Действует непосредственно за счет избыточного давления, скоростного напора и косвенно-вторичными снарядами. Производит в теле человека кратковременную (мгновенную) деформацию, порождая распределение в теле волны мгновенного сжатия и расширения вызывает разрывы, переломы, множественные и обширные кровоизлияния. При этом наибольшие повреждения отмечаются в органах содержащих воздух, в местах прикрепления тканей к хрящам и костям и в органах имеющих полости содержащие жидкость. Большую опасность представляет и косвенное воздействие ударной волны, в результате чего возникают открытые травмы. - легкие поражения при 20-40 кПа (контузии, ушибы, вывихи) - средней степени при 40-60 кПа (контузии, повреждения органов слуха, кровотечение из ушей и носа, переломы и вывихи) - тяжелые поражения при 100 кПа (множественные травмы, переломы, травматизм внутренних органов) - крайне тяжелые более 100 кПа, приводят к смертельному исходу. Ударная волна способна проникать внутрь убежищ. Для защиты от нее убежища оборудуют волногасительными устройствами. 2. Световое излучение. Поток лучистой энергии, включающий ультрафиолетовое, инфракрасное (наибольший поражающий фактор) и видимое излучение. Длительность зависит от мощности ядерного заряда. Основной параметр – световой импульс (количество световой энергии падающий на 1 куб.см поверхности, перпендикулярной направлению 39 распространения светового излучения за время свечения. Измеряется в калориях на 1 кв.см (килоджоуль на 1 кв.м). Величина светового импульса зависит от мощности и вида взрыва. Величина импульса уменьшается пропорционально квадрату расстояния от центра взрыва. Максимальный радиус при воздушном ядерном взрыве. Вызывает ожоги открытых участков кожи и глаз (первичное воздействие), ожоги от пожаров (вторичное воздействие). Степени ожогов: I степень световой импульс величиной до 200 кДж/кв.м; II степень – 200-400 кДж/кв.м; III степень – 400-600 кДж/кв.м; IY степень – более 600 кДж/кв.м. 3. Ионизирующее излучение. Проникающая радиация, поток гаммалучей и нейтронов из зоны ядерного взрыва. Единица измерения (экспозиционная доза) кулон на 1 кг (Кл/кг), в практике рентген (Р). Поглощенная доза, т.е. доза ионизирующих излучений, поглощенная тканями организма - рад или грей (Гр). При облучении ионизирующим излучением возникает лучевая болезнь. I (легкая) степень при дозе однократного облучения 1-2 Гр (100-200 Рад). Скрытый период – 4 недели и более. II степень (средней тяжести) при 2-4 Гр и продолжается 1-2 сут. Скрытый период 2-3 нед. восстановление 2-2,5 мес. III степень (тяжелая) при 4-6 Гр. В начальный период резко выраженная симптоматика, нарушение деятельности ЦНС, рвота (до неукротимой). Длится 2-3 недели. Скрытый период 7-10 дней. Нарушается гемопоэз, выражен геморрагический синдром. Выздоровление 3-5 мес. IY степень (крайне тяжелая) при 6 Гр и более. Бурное проявление в первые минуты, рвота адинамия. Коллапс 4. Радиоактивное заражение местности. В результате выпадения радиоактивных осадков из облака наземного ядерного взрыва. Степень зараженности характеризуется мощностью дозы ионизирующего заражения и измеряется в амперах на 1 кг (А/кг) или в рентгена/час. Мощность показывает дозу получаемую человеком за единицу времени на зараженной местности (более 005 Р/ч). 40 5. Электромагнитный импульс. Это кратковременное электромагнитное поле, возникающее при взрыве ядерного боеприпаса в результате взаимодействия гамма-лучей и нейтронов, испускаемых пои ядерном взрыве, с атомами окружающей среды. Следствием его воздействия перегорание или пробои отдельных элементов радиоэлектронной и электротехнической аппаратуры. Поражение людей возможно только в тех случаях, когда они в момент взрыва соприкасаются с протяженными проводными линиями. Возникновение электрических и магнитных полей в результате воздействия гамма-излучения на атомы объектов и образования потока электронов и положительно заряженных ионов. Приводит к сгоранию чувствительных электронных и электрических элементов, имеющих антенны, повреждению полупроводниковых, вакуумных приборов, конденсаторов, нарушение работы цифровых и контрольных устройств. Зона химического заражения, очаги химического поражения, их характеристика. Очагом химического поражения называется территории, в пределах которой в результате воздействия химического оружия произошли массовые поражения людей, сельскохозяйственных животных и растений. Размер и характер его зависит от вида ОВ, способа применения, метеорологических условий, рельефа местности, характера застройки и растительного покрова. Особенно опасны стойкие ОВ нервно-паралитического действия, пары которых распространяются по ветру на довольно большое расстояние (15-25 км и более). Длительность поражающего действия ОВ тем меньше, чем сильнее ветер и восходящие потоки воздуха. В лесах, парках, оврагах, на узких улицах ОВ сохраняются дольше, чем на открытой местности. В очаге химического поражения выделяют 2 зоны: зону непосредственного применения (зона заражения, первичная) и зону распространения паров ОВ (вторичная). Первичная зона заражения образуется в результате воздействия 41 первичного облака зараженного воздуха, источником которого являются пары и аэрозоли ОВ, появившиеся непосредственно при разрыве химических боеприпасов. Вторичная зона заражения образуется в результате воздействия облака, которое образуется при испарении капель ОВ осевших после разрыва химических боеприпасов. Бактериологическое (биологическое) оружие, его характеристика. Способы его применения. Бактериологическим оружием называются патогенные микроорганизмы и вырабатываемее ими токсины. А также средства их доставки, предназначенные для поражения людей, сельскохозяйственных животных и посевов. Признаками применения бактериологического оружия являются: 1. глухой, несвойственный обычным боеприпасам звук разрыва снарядов и бомб; 2. наличие в местах разрывов крупных осколков и отдельных частей боеприпасов; 3. появление капель жидкости или порошкообразных веществ на местности; 4. необычное скопление насекомых и клещей в местах разрыва боеприпасов и падения контейнеров; 5. массовые заболевания людей и животных. Особенность БО: - высокая потенциальная эффективность (способность поражать малыми дозами) - наличие скрытого (инкубационного периода) - контагиозность (способность к передаче от больного к здоровому) - продолжительность действия (способность некоторых организмов длительное время сохранятся в окружающей среде) - трудность обнаружения (отсутствие приборов) - избирательность наличие большого числа возбудителей и возможность их выбора, заболевания животных, человека, человека и животных, 42 приводящие к летальному исходу или временно выводящие людей из строя) - сильное психологическое воздействие (паника при применении даже неопасных для людей возбудителей) - относительная дешевизна производства - возможность применения одновременно возбудителей нескольких инфекций - использование неспецифических переносчиков (также устойчивых к средствам дезинсекции) - устойчивость к современным средствам профилактики и лечения По эпидемической опасности выделяют 3 группы: высококонтагионозных, малоконтагиозных, неконтагиозных. Противник может применять БО, используя разные способы, что будет затруднять противоэпидемические мероприятия: 1) создание бактериальных аэрозолей (одномоментность заражения большого количества людей, изменение клинико-эпидемической картины) 2) использование инфицированных переносчиков (границы очага при применении зараженных переносчиков не будут четкими. заболеваемость нарастает медленно) 3) диверсионный способ Влияние условий возникающей обстановки на организацию медицинской помощи пораженным. Организация медицинской помощи в зоне катастрофы зависит от многих факторов. Прежде всего от поражающих факторов, внезапности возникновения чрезвычайной ситуации, наличия сил и средств, их укомплектованности и подготовки, характера местности на которой произошла ЧС, количества и плотности населения, его иммунизация, обеспеченность средствами защиты, характера застроек и структуры промышленных объектов, наличия гидротехнических сооружений, сети транспортных магистралей, времени года и метеоусловий. 43 Краткая характеристика очага комбинированного поражения. При катастрофах на население могут воздействовать одновременно или последовательно различные поражающие факторы. В этом случае возможно наложение одного вида поражающего фактора на другой, частично или полностью перекрывая радиус поражения и усложняя тяжесть обстановки. Например взрыв на промышленном объекте может сопровождаться взрывной волной и возникновением очагов пожара. Территории, на которых одновременно или последовательно воздействовали два или более вида поражающих факторов и возникли массовые поражения, принято называть очагами комбинированного поражения (ОКП). Поскольку в ОКП вероятно воздействие на человека различных поражающих факторов, то возможно развитие комбинированного поражения ряда органов и жизненно важных систем организма, взаимно влияющих на тяжесть поражения. Наряду с этим может иметь место заражение тела, одежды и окружающей среды радиоактивными веществами, АХОВ и инфекционными агентами. В ОКП возникают осложнения в развитии патологии поражения, оказании медицинской помощи, лечении пораженных и их эвакуации. Действие каждого вида поражающих факторов катастроф в зависимости от обстановки в ОКП может проявляться в различной степени. Меры предосторожности и оказания медицинской помощи определяются по наиболее опасному поражающему фактору. ОКП характеризуется более сложной общей и медицинской обстановкой по сравнению с очагами вызванными одним видом оружия массового поражения. При оценке обстановки следует исходить из особенностей поражающего действия того или иного вида оружия. В результате воздействия на организм человека различных видов оружия или разных поражающих факторов одного вида оружия, возникают комбинированные поражения клиника которых сопровождается синдромом 44 взаимного отягощения. Таким образом возникновение ОКП приведет к резкому увеличению потерь, усложнит структуру поражений, затруднит розыск. Оказание медицинской помощи, эвакуацию, утяжелит течение поражений и усложнит лечение пораженных. Лекция № 4 «Основы лечебно-эвакуационного обеспечения населения в чрезвычайных ситуациях. Виды медицинской помощи пострадавшим» Учебная цель: - знать: виды лечебно-эвакуационного населения в ЧС; условия возникновения ЛЭО; общее понятие видов медицинской помощи и требования к ним; определение и объем первой медицинской помощи; определение и объем доврачебной помощи; определение и объем первой врачебной помощи; определение и объем квалифицированной помощи; определение и объем специализированной медицинской помощи. Формируемые компетенции: ПК 3.2; ОК 1, ОК 2, ОК 3, ОК 8, ОК 12, ОК 13. План лекции: 1.Общее понятие ЛЭО, виды; 2.Виды медицинской помощи: 2.1 Первая медицинская помощь; 2.2 Доврачебная помощь; 2.3 Первая врачебная помощь; 2.4 Квалифицированная помощь; 2.5 Специализированная помощь. 45 1.Общее понятие ЛЭО, виды. Условия реализации современной системы лечебно-эвакуационного обеспечения населения в районах катастроф: – массовость, одномоментность возникновения санитарных потерь среди населения, разнообразный характер и тяжесть поражения, появление новой патологии (радиационной и др.); – разрушение зданий и сооружений в городах и населенных пунктах, осложняющих развертывание и работу прибывающих медицинских формирований и учреждений, а также потери среди медицинского состава здравоохранения. – нарушение центральных работы штатных районных, ЛПУ: участковых, районных, городских, областных, краевых, республиканских больниц, а также различных специализированных центров и других учреждений. – возможное заражение обширных территорий, водоисточников и продуктов питания РВ, СДЯВ и другими химическими веществами, возбудителями различных инфекционных заболеваний (в т.ч. и особо опасных инфекций), бактериальными средствами, биологическим (бактериологическим) оружием и др. – повышение эпидемической напряженности в районах (очагах) катастроф сложность проведения в них санитарно-гигиенических и противоэпидемических мероприятий. – сложность управления силами и средствами здравоохранения в района катастроф. – сильное психологическое воздействие ситуаций катастроф и чрезвычайно слабая подготовленность к этому не только самого населения, но и, к великому сожалению, и всего медицинского состава здравоохранения. Система лечебно-эвакуационного обеспечения - это научно- обоснованные принципы оказания медицинской помощи и лечения в 46 сочетании с эвакуацией пострадавших, а также использование имеющихся сил и средств службы. В современных условиях в международной практике ликвидации катастроф известны две основные системы ЛЭО: французская, англосаксонская и их модификации. Системы лечебно-эвакуационного обеспечения Французская Смеш Англо-caксонская анная Целевые установки: В очаге: Поддержание жизни Оказание первой пострадавших врачебной помощи в очаге (вблизи очага) Силы: Врачи-диагносты. Развертывание госпиталя Санитары в очаге (вблизи очага) Сортировка, первая Сортировка, медицинская помощь квалифицированная медицинская помощь (с Вид элементами специализированной медицинской помощи) Эвакуация: В клиники для оказания Послеоперационных квалифицированной и раненых - в клиники для специализированной продолжения лечения медицинской помощи Основные требования, предъявляемые к оказанию медицинской помощи и лечению в современной системе ЛЭО: – преемственность в оказании медицинской помощи и лечения пострадавших, – последовательность в оказании медицинской помощи, – своевременность оказания медицинской 47 помощи и лечения пострадавших, – широкая специализация медицинской помощи. 2. Виды медицинской помощи. Вид медицинской помощи - определенный перечень лечебнопрофилактических мероприятий, проводимых при поражениях (ранениях, травмах, заболеваниях), медицинским персоналам на границе очага поражения и этапах медицинской эвакуации. Вид МП определяется местом ее оказания, подготовкой лиц, ее оказывающих, и наличием необходимого оснащения. В настоящее время предусматриваются следующие виды медицинской помощи: - первая медицинская помощь, - доврачебная (фельдшерская) помощь, - первая врачебная помощь, - квалифицированная медицинская помощь, - специализированная медицинская помощь. Важнейшим требованием современной системы ЛЭО является своевременность оказания медицинской помощи. Медицинская помощь должна оказываться в очаге поражения и на этапах медицинской эвакуации в такие сроки, которые способствуют сохранению жизни пострадавших, предупреждению развития тяжелых осложнений и тем самым сокращению сроков лечения, реабилитации и скорейшему возвращению к обычной деятельности. 2.1 Первая медицинская помощь. ПМП - это комплекс простейших медицинских мероприятий, направленных на временное устранение причин, угрожающих жизни пораженного и предупреждения развития тяжелых осложнений. Выполняется непосредственно на месте поражения либо вблизи него самим пострадавшим (самопомощь) или гражданами (взаимопомощь), а также участниками аварийно-спасательных 48 работ (медицинскими работниками) с использованием преимущественно подручных и (при наличии) табельных средств. Первую медицинскую помощь оказывают для прекращения воздействия факторов приводящих к смертельному исходу, временного устранения явлений угрожающих жизни пострадавших, ослабления тяжести последствий поражений, предупреждения развития опасных для жизни осложнений. Основная цель первой медицинской помощи - спасение жизни пострадавшего и быстрейшая эвакуация его из зоны поражения. Оптимальный срок оказания первой медицинской помощи - первые 10-15 минут после получения поражения, а при остановке дыхания это время сокращается до 5-7 мин. Эффективность первой помощи находится в прямой зависимости от уровня медицинской подготовки всего населения. В объем первой медицинской помощи, которая не может быть сокращена ни при каких условиях, входят следующие мероприятия: - обеспечение личной безопасности; - извлечение пострадавших из-под завалов, транспортных средств, вынос из очагов возгорания; - при пожарах - тушение горящей одежды; - устранение асфиксии путем освобождения верхних дыхательных путей; - проведение приема Хеймлиха и т.п.; - временную остановку наружного кровотечения любыми доступными средствами; - проведение базовой сердечно-легочно-мозговой реанимации; - укладка на бок или на живот при западении языка, рвоте, обильном носовом кровотечении; - герметическая клапанная повязка при открытом пневмотораксе; - закрытие ран повязками; - наложение теплоизолирующих повязок при холодовых поражениях; - простейшая транспортная иммобилизация; - обезболивание (при наличии анальгетиков); - эвакуация за пределы очага поражения. 49 2.2 Доврачебная помощь. ДП - поддержание комплекс медицинских жизненно предупреждение важных тяжелых мероприятий, функций осложнений и направленных организма на пораженного, подготовку к эвакуации. Оказывается с использованием табельных средств имущества (носимого, возимого) средним здравоохранения и медицинским персоналом аварийно-спасательных служб формирований – фельдшерами, медицинскими сестрами. Основная цель доврачебной помощи борьба с угрожающими жизни расстройствами (асфиксией, шоком, кровотечением, судорогами). Оптимальный срок оказания доврачебной медицинской помощи - первые 20-30 минут после получения поражения (Платиновые полчаса). Реальное время прибытия бригады скорой помощи фельдшерского состава или объектового формирования (медсанчасть, медицинский пункт). В дополнение к первой медицинской помощи доврачебная помощь предусматривает: - обеспечение личной безопасности персонала; - проведение первичного осмотра пострадавшего; - контроль правильности оказания первой медицинской помощи; - отсасывание крови, слизи и рвотных масс их верхних дыхательных путей с применением ручного аспиратора; - введение ротового, носового воздуховода, (S-образная трубка, комбитьюб); - крикотиреопункция при сохраняющейся обструкции верхних дыхательных путей; - выполнение коникотомии опытным фельдшером с помощью коникотома; - искусственную вентиляцию легких ручным дыхательным аппаратом; - проведение непрямого массажа сердца; - контроль остановки наружного применение табельных средств; 50 кровотечения, дополнительное - венозный доступ с использованием периферического катетера (диаметр - не менее 1,0 mm); - проведение адекватной инфузионной терапии кристаллоидными растворами; - введение обезболивающих и сердечно-сосудистых препаратов; - введение и прием внутрь антибиотиков, противовоспалительных, седативных, противосудорожных и противорвотных препаратов; - проведение инфузионной и дезинтоксикационной терапии при выраженных гемодинамических нарушениях и интоксикациях; - прием сорбентов, антидотов и т.п.; - респираторная поддержка; - контроль повязок и при необходимости их исправление; - улучшение транспортной иммобилизации; - согревание пострадавших; - при поступлении пострадавших из очагов представляющих опасность для окружающих (радиационного, химического, биологического) проведение деконтаминации (частичной санитарной обработки). 2.3 Первая врачебная помощь. ПВП - комплекс общеврачебных мероприятий, направленных на ослабление (заболевания) (устранение при непосредственно возможности) угрожающих последствий жизни, поражения предупреждение развития опасных осложнений (асфиксия, шок, раневая инфекция) или уменьшение их тяжести и подготовку пораженных к дальнейшей эвакуации. Оказывается врачом на первом (догоспитальном) этапе медицинской эвакуации. Оптимальный срок оказания первой врачебной помощи 30 минут – 1 час (Золотой час медицины катастроф) после получения поражения. Оказание данного вида помощи обязательно проводится одновременно с медицинской сортировкой. 51 При поступлении на догоспитальный этап значительного числа пораженных, создается ситуация, когда нет возможности своевременно (в допустимые сроки) оказывать всем нуждающимся первую врачебную помощь в полном объеме. С учетом этих обстоятельств мероприятия первой врачебной медицинской помощи разделяются по срочности оказания на две группы: неотложные мероприятия и мероприятия, которые могут быть вынужденно отсрочены или оказаны на следующем этапе. К неотложным относятся мероприятия, которые должны быть обязательно выполнены на первом этапе медицинской эвакуации, где оказывается первая врачебная помощь. Невыполнение этого требования грозит пораженному гибелью или большой вероятностью возникновения тяжелого осложнения. 2.4 Квалифицированная медицинская помощь. КМП - комплекс лечебно-профилактических мероприятий, направленных на устранение тяжелых, угрожающих жизни последствий ранений, поражений и заболеваний, предупреждение развития вероятных осложнений и подготовку к эвакуации по назначению. Оказывается на втором этапе (госпитальном) врачами-специалистами широкого профиля хирургами, терапевтами (соответственно квалифицированная хирургическая и квалифицированная терапевтическая медицинская помощь) в медицинских формированиях и учреждениях с целью сохранения жизни пораженным, устранения последствий поражений, предупреждения развития осложнений, борьбы с уже развившимися осложнениями. Минимизация летальности, снижение тяжелых осложнений, сроков пребывания в стационарах, инвалидизации среди пострадавших в ЧС, прослеживаются в том случае, когда пораженные доставляются на этап квалифицированной помощи в течение одного часа после травмы. Этот срок вполне реален при достаточной готовности и современном обеспечении службы экстренной медицинской помощи инновационными технологиями, авиационным санитарным транспортом и соответствующими ресурсами. 52 Важность своевременной и высококачественной квалифицированной медицинской помощи определяется следующими положениями: – для значительной части наиболее тяжелых пораженных (торакальный, абдоминальный профиль, шок и др.) квалифицированная медицинская помощь является исчерпывающей, – мероприятия этого вида медицинской помощи наиболее эффективны для предупреждения наиболее тяжелых осложнений (например, инфекционных), – все пораженные при оказании квалифицированной медицинской помощи получают эвакуационное предназначение. Экстренная квалифицированная помощь оказывается, как правило, при поражениях (заболеваниях), представляющих непосредственную угрозу для жизни в ближайшие часы. При несвоевременном их выполнении значительно увеличивается вероятность смертельного исхода или крайне тяжелых осложнений. При восстановлении жизненно важных функций пораженных неотложное хирургическое реанимационным вмешательство мероприятием и является проводится основным немедленно без предоперационной подготовки. Операции предшествуют лишь интубация трахеи, подключение аппарата для искусственной вентиляции легких и катетеризация подключичной либо бедренной вены. В соответствии с вышеперечисленными мероприятиями, выделяются три объема квалифицированной хирургической помощи: 1. По жизненным показаниям - проводится при большом потоке пострадавших; он включает выполнение только неотложных операций и противошоковых мероприятий. 2. Сокращенный - включает выполнение неотложных и срочных оперативных вмешательств, противошоковых мероприятий. При катастрофах с массовыми жертвами, а так же в особый период (локальные войны и вооруженные конфликты) сокращенный объем помощи является наиболее типичным. 53 3. Полный - включает выполнение неотложных, срочных и отсроченных операций, противошоковых мероприятий. Выполнение его является исключением, осуществляется только при значительной задержке эвакуации. Квалифицированная медицинская помощь решает три основных задачи: Первая - восстановление жизненно важных функций, то есть спасение жизни пораженных. Для реализации этой задачи выполняются неотложные вмешательства (операции по жизненным показаниям) и проводится полный комплекс мероприятий интенсивной терапии. Вторая - предупреждение развития тяжелых угрожающих жизни осложнений. Для реализации этой задачи выполняются срочные хирургические вмешательства (срочные операции) и проводится полный комплекс интенсивной терапии. Поскольку срочные операции выполняются во вторую очередь (неотложных), то интенсивная терапия предшествует оперативным вмешательствам и является предоперационной подготовкой. Третья - подготовка пострадавших к эвакуации. 2.5 Специализированная медицинская помощь. СМП - комплекс лечебно-профилактических мероприятий, выполняемый врачами-специалистами в специализированных лечебных учреждениях или отделениях, имеющих специальное лечебно- диагностическое оснащение и оборудование. Проводится в отношении пораженных (раненых и больных) с применением сложных методик, использованием специального оборудования, и оснащения в соответствии с характером, профилем и тяжестью ранения (поражения и заболевания). Обеспечивается оказание специализированной медицинской помощи в течение первых суток после ранения (заболевания) врачами-специалистами в специально предназначенных для этой цели лечебных учреждениях 54 (отделениях). Различают хирургическую и терапевтическую специализированную медицинскую помощь. Основные виды хирургической специализированной медицинской помощи: нейрохирургическая, офтальмологическая, оториноларингологическая, стоматологическая (эти четыре вида специализированной хирургической помощи часто объединяются понятием «специализированная помощь пораженным с повреждениями головы, шеи и позвоночника»); травматологическая; помощь пораженным с повреждением органов грудной полости, брюшной полости, мочеполовой системы (эти три вида специализированной хирургической помощи часто объединяются понятием «торакоабдоминальная и урологическая специализированная медицинская помощь»). Лекция № 5 «Медицинская сортировка и эвакуация пораженных из очагов» Учебная цель: - знать: задачи и функции сортировочно-эвакуационных отделений; состав сортировочных бригад; методы проведения сортировки; методика осмотра пораженных; виды сортировочных групп; сортировку на госпитальном и догоспитальном этапах; определение и виды медицинской эвакуации; Формируемые компетенции: ПК 3.1, 3.2; ОК 1, ОК 2, ОК 3, ОК 6, ОК 7, ОК 9. План лекции: 1. Общие требования; 2. Сортировочно-эвакуационные отделения; 55 3. Состав сортировочных бригад; 4. Методы проведения сортировки; 5. Методика осмотра; 6. Сортировочные группы; 7. Сортировка на догоспитальном этапе; 8. Сортировка на госпитальном этапе; 9. Медицинская эвакуация. 1.Общие требования Катастрофическая ситуация - это не время для апробации новой системы. Один из методов совершенствования и упрочения навыков сортировки, когда она не проводится ежедневно, состоит в выделении специального "дня сортировки". Каждому пораженному присваивается соответствующая сортировочная категория. Другой вариант заключается в регулярном проведении сортировки при ситуациях с поступлением 5 и более пораженных. Часто сортировка не проводится по причинам незнания методики ее немедленной проведения эвакуации или вследствие имеющейся пострадавших, из-за близости возможности расположения медицинских учреждений и легкости транспортировки. 2.Сортировочно-эвакуационные отделения Приемно-сортировочные или сортировочно-эвакуационные отделения (площадки) оборудуются: – Диагностическими помещений перевязочными, с для раздельного размещения достаточной емкостью сортировочных групп пораженных. – Вспомогательными органами сортировки (РП - распределительный пост, МРП-медицинский распределительный пункт). – Выделением необходимого количества медицинского персонала для работы в данных отделениях и созданием сортировочных бригад. 56 – Использованием цветных сортировочных марок и первичных медицинских карточек с отрывными сигнальными полосами. Сортировочные бригады создаются в первую очередь за счет персонала приемно-сортировочного отделения с привлечением, при необходимости наиболее подготовленных специалистов из других отделений. 3.Состав сортировочных бригад Приемно-сортировочные отделения (площадки) в каждом ЛПУ, с необходимой площадью для разделения потока на носилочных и ходячих пораженных. Необходимо выделять нужное количество медицинского состава, создавая из него сортировочные бригады, в составе: – врач-1, медицинские сестры-2, регистраторы-2 \сортировка носилочных\ – врач-1, медицинская сестра-1, регистратор-1 \сортировка ходячих\. Бригады должны быть обеспечены соответствующими приборами, аппаратами, средствами фиксации результатов сортировки, т.е. необходимым минимумом. В состав сортировочных бригад целесообразно выделять наиболее опытных врачей-клиницистов соответствующих специальностей, способных быстро оценить состояние пораженного, установить диагностическое его предназначение, определить прогноз, очередность и характер необходимой медицинской помощи. Учитывая лимит временного фактора, на 1 этапе эвакуации рекомендуемое время работы с 1 пораженным составляет от 15 до 40 секунд. 4.Методы проведения сортировки Медицинский персонал любого уровня подготовки и профессиональной компетенции, вначале должен осуществить выборочную сортировку и выявить пораженных опасных для окружающих. Затем путем беглого обзора пораженных выявить наиболее нуждающихся в медицинской помощи часто безотлагательной и экстренной по жизненным показаниям (наличие наружного кровотечения, асфиксии, шока, судорожного состояния, 57 рожениц, детей и др.) Эти пациенты подлежат направлению в профильные отделения. Остальной поток разделяют на ходячих и носилочных, который направляются в соответствующие помещения приемно-сортировочного отделения (площадки). Это является более целесообразным и позволяет избежать дезорганизации в работе, постоянно имеющей место при массовом поступлении пораженных. Приоритет остается за пораженными, нуждающимися в неотложной медицинской помощи. После выборочного метода сортировки сортировочная бригада переходит к последовательному (конвейерному) осмотру пораженных, для превентивной подготовке к осмотру врачом каждого из поступивших. 5.Методика осмотра пораженных Бригада одновременно осматривает двух носилочных: у одного находится врач, медсестра и регистратор, а у 2-го - фельдшер (медсестра и регистратор). Врач, приняв сортировочное решение по 1-му пораженному, переходит ко 2-му и получает о нем информацию от фельдшера. Приняв решение, переходит к 3-му пораженному, получая информацию от медсестры. Фельдшер в это время осматривает 4-го пораженного и т. д. Звено носильщиков реализует решение врача в соответствии с сортировочной маркой. При таком "конвейерном" методе работы одна сортировочная бригада может за час рассортировать до 30-40 носилочных пораженных травматологического профиля или пораженных СДЯВ (с оказанием неотложной помощи). Сортировка проводится, не снимая повязок и не применяя трудоемких методов исследования, на основе данных внешнего осмотра, опроса пораженных и ознакомления с медицинской документацией при ее наличии. Учитывая волнообразный характер доставки пораженных машинами СМП в приемное отделение, слаженная работа сортировочных бригад 58 позволяет быстро и эффективно освободить " Пироговские ряды " для вновь прибывающих. 6.Сортировочные группы В процессе сортировки всех пострадавших на основании оценки их общего состояния, характера повреждений и возникших осложнений с учетом прогноза делят на 4 сортировочных группы: I сортировочная группа: Пострадавшие с крайне тяжелыми, несовместимыми с жизнью повреждениями, а также находящиеся в терминальном состоянии (агонирующие), которые нуждаются только в симптоматической терапии. Прогноз неблагоприятен для жизни. Эвакуации не подлежат. К этой же группе относят и умерших. Количество пострадавших, в зависимости от очага поражения, может достигать до20 %. II сортировочная группа: Тяжелые повреждения и отравления, представляющие угрозу для жизни, т.е. пострадавшие с быстро нарастающими опасными для жизни расстройствами основных жизненно важных функций организма, (шок) для устранения мероприятия. которых необходимы Временно срочные лечебно-профилактические нетранспортабельные. Прогноз может быть благоприятен, если им своевременно будет оказана медицинская помощь. Больные этой группы нуждаются в помощи по неотложным жизненным показаниям. Эвакуация в 1 очередь, после оказания необходимой ЭМП. Транспорт медицинский. Положение лежа. Состав до 20%. III сортировочная группа: Повреждения и отравления средней тяжести, т.е. не представляющие непосредственной угрозы для жизни. Возможно развитие опасных для жизни осложнений. Прогноз относительно благоприятный для жизни. Помощь оказывается во 2-ю очередь, или может быть отсрочена до поступления на следующий этап медицинской эвакуации, а так же пострадавшие в удовлетворительном состоянии, которым показана медицинская помощь во 2 59 очередь. Прогноз благоприятный для жизни. Эвакуация во вторую очередь. Транспорт медицинский. Состав до 20%. IV сортировочная группа: Легко пораженные, т.е. пострадавшие с легкими повреждениями. 7.Сортировка на догоспитальном этапе. При ликвидации последствий катастроф первая бригада СМП, прибывшая в очаг (к границе очага) ЧС, должна исполнять обязанности по медицинской сортировке до тех пор, пока врача бригады СМП не заменит более опытный специалист, если в этом будет необходимость. В очаге сортировка поражения силами СМП осуществляется и спасательных простейшая отрядов с медицинская выделением соответствующих групп пораженных. В 1 очередь нуждаются в помощи и выносе из очага пострадавшие дети и беременные женщины, являющиеся приоритетным контингентом. Затем пораженные с наружным и внутренним кровотечением, в состоянии шока, асфиксии, судорогами, в бессознательном состоянии, с проникающими ранениями полости груди и живота, находящихся под воздействием поражающих факторов утяжеляющих поражение (горящая одежда, наличие СДЯВ, РВ на открытых частях тела). 8.Сортировка на госпитальном этапе Выделяют 5 потоков: 1. нуждающихся в санитарной обработке и подлежащих направлению на площадку ЧСО, или ПСО. 2. инфекционных больных и пациентов с психомоторным возбуждением, подлежат направлению в соответствующие изоляторы 3. поток направляется в приемно-сортировочное отделение \площадку\ с выделением носилочных и ходячих пораженных 4. поток направляется в эвакуационную 5. поток агонирующие и умершие. Выделение групп пораженных по лечебному признаку: 60 I группа агонирующие. Пораженные, с крайне тяжелыми ранениями и отравлениями несовместимыми с жизнью. Нуждающиеся в уходе и симптоматической терапии облегчающей страдания. Прогноз неблагоприятный для жизни. Эвакуации не подлежат. К данной группе относятся и умершие. II группа Тяжелые, с нарастающими расстройствами витальных функций. ЭМП по - жизненным показаниям в операционной, противошоковой или перевязочной. Наружное или внутреннее кровотечение, жгут, открытый травматическая или клапанный ампутация пневмоторакс, конечностей асфиксия, выраженная неполная клиника травматического токсикоза, выраженный болевой синдром. Прогноз без оказания неотложной помощи сомнителен. Эвакуация щадящим медицинским транспортом, после оказания ЭМП. III группа средняя степень тяжести подлежащие лечению в госпитальных отделениях. Поражения сопровождаются выраженными расстройствами витальных функций, но не представляют угрозу для жизни. ЭМП оказывается во 2 очередь, или может быть отсрочена на определенное время. Прогноз относительно благоприятный. Эвакуация медицинским транспортом во 2 очередь. При поступлении пораженных из ХОО количество нуждающихся в госпитализации будет 40-60%, а нуждающихся в реанимационных мероприятиях составит 10-12%. IV группа функциональными поликлиническом легкопораженные нарушениями, лечении. с не нуждаются Прогноз резко выраженными в амбулаторно- благоприятный для жизни и трудоспособности. Эвакуация транспортом общего назначения во 2 очередь. Для оформления результатов сортировки используют: 1. Первичную медицинскую карточку \преемственность сортировки на ЭМЭ\ 2. История болезни, заполняемая в ЛПУ 61 3. Сортировочные марки с указаниями, куда и в какую очередь направить пораженного, прикрепляются к одежде или носилкам. 9.Медицинскя эвакуация. МЕДИЦИНСКАЯ ЭВАКУАЦИЯ - это система мероприятий по удалению из зоны катастрофы пораженных, нуждающихся в медицинской помощи и лечении за ее пределами. Она начинается с организованного выноса, вывода и вывоза пострадавших из зоны катастрофы, где обеспечивается оказание им первой медицинской помощи и завершается с доставкой их в лечебные учреждения второго этапа медицинской эвакуации, обеспечивающего оказание полного объема медицинской помощи и окончательное лечение. Быстрая доставка пораженных на первый и конечные этапы медицинской эвакуации является одним из главных средств достижения своевременности в оказании медицинской помощи и объединении рассредоточенных на местности и во времени лечебноэвакуационных мероприятий в одно целое. Конечная цель эвакуации - госпитализация пострадавшего соответствующего профиля в лечебно-профилактическое учреждение, где пострадавшему будет оказан полный объем медицинской помощи и окончательное лечение (эвакуация по назначению). Эвакуация осуществляется по принципу "на себя" (машины скорой медпомощи лечебно-профилактических учреждений, центров экстренной медицинской помощи и др.) и "от себя" (транспортом пострадавшего объекта, спасательными отрядами и др.). Общим правилом при транспортировке пораженных на носилках является несменяемость носилок, а их ЗАМЕНА ИЗ ОБМЕННОГО ФОНДА. Загрузка транспорта по возможности однопрофильными по характеру (хирургический, терапевтический и др. профиль) и локализации поражения значительно облегчает эвакуацию не только по направлению, но и по назначению, сокращая до минимума межбольничные перевозки. При эвакуации пораженных в состоянии психического возбуждения принимаются меры, исключающие возможность 62 их падения с транспорта (фиксация к носилкам лямками, введение седативных лекарственных средств, наблюдение за ними легкопораженных, а иногда - выделение сопровождающих). Эвакуация пораженных из очагов СДЯВ организуется в соответствии с общими принципами. Лекция № 6 «Основные принципы и способы защиты населения и спасателей в чрезвычайных ситуациях мирного и военного времени» Учебная цель: - знать: способы защиты населения от поражающих факторов, стихийных и техногенных катастроф; устройство убежищ и ПРУ; устройство изолирующих и фильтрующих противогазов; назначение индивидуальных средств защиты кожи; состав и назначение средств медицинской защиты АИ-2, ИПП, ППИ. Формируемые компетенции: ПК 3.1, 3.2; ОК 1, ОК 2, ОК 3, ОК 11. План лекции: 1. Способы защиты населения от поражающих факторов, стихийных и техногенных катастроф; 2. Устройство убежищ и ПРУ; 3. Устройство изолирующих и фильтрующих противогазов; 4. Индивидуальные средства защиты кожи; 5. Средства медицинской защиты АИ-2, ИПП, ППИ. 1.Средства коллективной и индивидуальной защиты населения. Закон Российской Федерации «О безопасности» от 25.12.1992 № 4235-1 определяет безопасность как состояние защищенности жизненно важных интересов личности, общества и государства от внутренних и внешних угроз. 63 Другими словами, безопасность есть характеристика устойчивости системы по отношению к совокупности всевозможных негативных воздействий со стороны окружающей среды. Безопасность является такой же потребностью человека, как и духовные и материальные потребности. На всех этапах развития человек постоянно стремится к обеспечению комфорта, личной безопасности и сохранению здоровья. Это стремление служит мотивацией многих действий и поступков людей. Во взаимодействии человека с био- и техносферой безопасность определяется как состояние защищенности человека, общества и природной среды от негативных воздействий природных и техногенных факторов. На современном этапе государственная политика в области обеспечения природной и техногенной безопасности строится по следующим направлениям: - превентивный анализ источников и причин возникновения опасности, прогнозирование и оценка их воздействия в пространстве и времени; - разработка и реализация наиболее эффективных методов и систем обеспечения безопасности населения и территорий; - государственное регулирование в направлении смягчения последствий проявления опасностей. Защита населения и территорий в ЧС — комплекс мероприятий, взаимосвязанных по месту, времени их проведения и ресурсам, направленных на предотвращение или предельное снижение потерь населения, максимальное снижение угрозы его жизни и здоровью. Организация взаимосвязанных защиты действий, представляет направленных собой на ее совокупность реализацию. Вся организационная работа осуществляется в рамках функционирования — РСЧС. Основные способы защиты населения: 1. укрытие населения в защитных сооружениях; 2. проведение эвакуационных мероприятий; 64 3. применение населением средств индивидуальной защиты и медицинских средств защиты. 2.Организация укрытий населения в защитных сооружениях. Инженерная защита — комплекс организационных и инженернотехнических мероприятий по предотвращению ЧС и уменьшению их масштабов, а также последствий в случае возникновения. Основная цель этой защиты — предотвращение людских потерь и уменьшение материального ущерба, создание условий для неотложных аварийно-спасательных работ. Инженерная зашита населения основывается прежде всего на строительстве и использовании в зонах вероятных разрушений, радиационного и химического загрязнения защитных сооружений — убежищ и укрытий. Укрытие населения в этих сооружениях — наиболее эффективное и универсальное мероприятие защиты от поражающих факторов всех природных и техногенных ИЧС, а также во время ведения боевых действий. Убежища - наиболее надежные защитные сооружения: они обеспечивают защиту от всех механических, тепловых, радиационных, химических и биологических факторов. Противорадиационные укрытия (ПРУ) — сооружения, предназначенные для защиты от внешнего облучения, непосредственного попадания на кожу, одежду, обувь радиоактивной пыли, капель АХОВ, биологических средств. ПРУ ослабляют излучение в десятки — сотни раз. Для защиты используются конструкция ПРУ, его заглубление и грунтовая обсыпка, простейшие системы фильтровентиляции и герметизации. К ПРУ относятся специально возводимые сооружения, сооружения хозяйственного назначения (погреба, гаражи, овощехранилища), приспособленные для укрытия людей. Укрытия обычно вмещают от 50 до 300 человек, нормы на одного человека по площади и объему те же, что и для убежищ. В целях решения всего комплекса вопросов инженерной защиты в ЧС 65 разработана комплексная программа «Инженерная защита городов и населенных пунктов России от воздействия опасных природных и техногенных процессов». Ее выполнение позволяет существенно повысить защиту населения и территории в ЧС. При угрозе и возникновении аварий, катастроф и стихийных бедствий одной из основных мер по экстренной защите населения является его эвакуация из опасных районов (зоны ЧС). Организация и проведение эвакуационных мероприятий Эвакуация. Это комплекс мероприятий по организованному вывозу (выводу) населения из зон прогнозируемых или возникших ЧС в заранее подготовленные безопасные районы. Особенности эвакуации определяются видом ИЧС, масштабом воздействия его ПФ, численностью эвакуируемых, временем и срочностью ее проведения. В зависимости от времени и сроков проведения эвакуация подразделяется на плановую и экстренную. Плановая эвакуация — заблаговременный (упреждающий) вывоз населения и материальных ценностей для защиты от современных средств поражения (в военное время) или при достоверном прогнозе ЧС крупного масштаба (в мирное время). Основанием для принятия данной меры является достоверный краткосрочный прогноз возникновения ЧС (от нескольких десятков минут до нескольких суток), который может уточняться за это время. В зависимости от характера развития ЧС и численности населения, подлежащего эвакуации, последняя может быть локальной, местной и региональной (масштаб эвакуации). Локальная эвакуация проводится, когда зона возможного воздействия ПФ ИЧС ограничена пределами отдельных городских микрорайонов или сельских населенных пунктов, при этом численность эвакуированных не превышает несколько тысяч человек. Они размещаются, как правило, в непострадавших районах города или населенных пунктов. 66 Местная эвакуация проводится, когда в зону ЧС попадают средние города, отдельные районы крупных городов, сельские районы с численностью населения от нескольких тысяч до десятков тысяч человек. Эвакуированные размещаются обычно на ближайших безопасных территориях региона. Региональная эвакуация проводится при условии распространения ПФ на площади, охватывающей территории с высокой плотностью населения, включающие крупные города. При этом население может быть вывезено на значительные расстояния. Для проведения эвакуации в короткие сроки используют транспорт всех видов (железнодорожный, автомобильный, речной, морской, реже воздушный), а также транспорт индивидуального пользования. При этом может быть задействован не только пассажирский, но и грузовой транспорт (грузовые вагоны, баржи и т. На малые расстояния и при недостаточном количестве транспорта может использоваться пешее передвижение. В этом случае транспорт используется для тех, кто не может передвигаться самостоятельно (престарелые, больные, дети до 10 лет и т.д.). В зависимости от охвата населения, оказавшегося в зоне ЧС, эвакуация может быть общей и частичной. При общей эвакуации вывозят (выводят) население всех категорий, при частичной - только нетрудоспособное население (дети дошкольного возраста, учащиеся школ и т.д.). В основу организации эвакуации положен территориально-производственный принцип. Организованная часть населения (рабочие и служащие и их семьи) эвакуируются по производственному принципу (по предприятиям, учреждениям). Неработающее население (пенсионеры, престарелые и т.д.) эвакуируются через жилищные конторы по месту жительства (территориальный принцип). Студенты высших и средних специальных учебных заведений эвакуируются университетами, институтами, техникумами и т.д. Дети дошкольного и школьного возрастов эвакуируются вместе с родителями. 67 Расселяют эвакуированных в безопасных районах в домах местных жителей, в общественных зданиях (школах, домах отдыха, спортивных базах, пансионатах и т.д.), а также во временно возводимом жилье (сборноразборных домах, палатках и т.п.). Экстренная (или безотлагательная) эвакуация проводится очень малом времени упреждения ЧС или в условиях воздействия ПФ ИЧС. Особенности ее в отличие от плановой: - как правило, масштаб эвакуации носит локальный характер; - решение о проведении эвакуации принимается на местном уровне; - места для размещения эвакуированных выбираются оперативно в зависимости от складывающейся обстановки. 3.Средства индивидуальной защиты. Средства индивидуальной защиты (СИЗ) предназначаются для защиты от попадания внутрь организма, на кожные покровы и на одежду любой вредной примеси (радиоактивных веществ, АХОВ, биологических средств и др.), а также для защиты от открытого пламени и горящей огнесмеси. Основная защитная функция СИЗ заключается в том, чтобы перекрыть все возможные пути воздействия вредных примесей на организм человека: через органы дыхания, через одежду и кожу.) Соответственно по выполняемым защитным функциям СИЗ подразделяются на средства защиты органов дыхания (СЗОД) и средства защиты кожи (СЗК). По принципу защитного действия все СИЗ подразделяются на фильтрующие и изолирующие. Средства фильтрующего типа обеспечивают фильтрацию (очистку) поступающего в органы дыхания и на кожу человека воздуха от большинства вредных примесей и не препятствуют его подводу к защищаемым органам. Изолирующие СИЗ полностью защищают организм от зараженного воздуха, нарушая в то же время нормальный воздухообмен с окружающей средой. Поэтому эксплуатационные характеристики изолирующих СИЗ существенно хуже. 68 Использование СИЗ — высокоэффективный способ защиты, но практическая его реализация встречает серьезные трудности. Несмотря на высокую обеспеченность населения СЗОД (около 90 %), использовать их в ЧС будет практически невозможно. Как правило, они хранятся на складах, расположенных за пределами городов на расстоянии 30 — 80 км. Реальная доставка и выдача их населению может занять 6—8 ч. Кроме того, заложенные на хранение СИЗ рассчитаны на защиту от боевых отравляющих веществ и практически не защищают от ряда широко распространенных АХОВ (аммиака, оксидов азота и др.). Средства защиты органов дыхания. Основным назначением СЗОД является защита органов дыхания, глаз и кожи головы от всех вредных примесей, находящихся в воздухе. К фильтрующим СЗОД относятся противогазы, респираторы, простейшие средства (повязки, маски). Принцип защиты ими основан на очистке вдыхаемого воздуха от вредных примесей путем фильтрации и поглощения (противогазы) или только путем фильтрации (респираторы). Фильтрующие средства не обогащают вдыхаемый воздух кислородом, поэтому их можно использовать только в атмосфере с нормальным содержанием кислорода. Фильтрующие противогазы (ФПГ). Несмотря на многообразие типов ФПГ, все они имеют одинаковую конструкцию и состав которой входят два основных защитных элемента: лицевая, часть и фильтропоглощающая система (ФПС), которые могут соединяться непосредственно или при помощи соединительной трубки. Защитные свойства лицевой части (маска, шлем-маска) оцениваются коэффициентом подсоса, который характеризует количество вредной примеси в подмасочном пространстве, проникающей туда из-за неплотного прилегания лицевой части к голове. Чтобы снизить величину этого коэффициента, необходим тщательный подбор лицевой части с последующей проверкой подгонки. Фильтропоглощающая 69 система (ранее — противогазовая коробка) очищает вдыхаемый воздух от аэрозолей и паров вредной примеси. Для защиты населения в настоящие время предназначены гражданские противогазы типа ГП (ГП-5, ГП-7) и их модификации, являющиеся наиболее массовыми и надежными СЗОД. Новейшее средство защиты органов дыхания — патрон защитный универсальный (ПЗУ), который используется с лицевыми частями ФПГ (ГП5, ГП-7). Патрон защищает как от АХОВ, так и от монооксида углерода. Время защитного действия ПЗУ от аммиака составляет 30 — 40 мин, хлора — 30 — 50 мин, фосгена — 30 мин, монооксида углерода — 120 — 300 мин. Кроме противогазов типа ГП для защиты некоторых категорий населения используются: противогаз ПДФ-Д (детский фильтрующий) — для детей дошкольного возраста; ПДФ-Ш — для школьников до 17 лет; камеры защитные детские (КЗД) — для детей до полутора лет. Респираторы. Это облегченные СЗОД от вредных газов, паров и аэрозолей, также применяются при сильном запылении воздуха. Используются при загрязнении воздуха вредными примесями в небольших концентрациях, не более 11 — 15 ПДК. В отличие от ФПГ они защищают только органы дыхания, так как представляют собой полумаску, закрывающую рот и нос. Ватно-марлевая повязка и противопылевая тканевая маска (типа используемых в больнице) — это простейшие СЗОД. На марлю накладывается слой ваты толщиной до 2 см (длиной 30 см, шириной 20 см). Марлю с обеих сторон загибают на вату. Концы марли подрезают, чтобы образовалось две пары завязок. Для защиты от аммиака повязку смачивают 5 % раствором уксусной, соляной или лимонной кислоты, а для защиты от хлора 2 % раствором соды. Для защиты глаз можно использовать противопыльные защитные очки, очки для плавания. 70 Изолирующие СЗОД применяются для защиты органов дыхания от любой вредной примеси в воздухе независимо от ее концентрации, а также в условиях недостатка кислорода. Принцип их защитного действия основан на полной изоляции органов дыхания от наружного воздуха и очистке выдыхаемого воздуха от диоксида углерода (СО2) с одновременным обогащением его кислородом без обмена с окружающей средой. В качестве дыхательные изолирующих аппараты (ИДА), СЗОД используют представляющие собой изолирующие автономные дыхательные системы, обеспечивающие организм дыхательной смесью за счет восстановления содержания кислорода во вдыхаемом воздухе с помощью кислородосодержащих веществ. К таким ИДА относится группа изолирующих противогазов: ИП-4, ИП-5 и их модификации. Изолирующими противогазами пользуются тогда, когда невозможно применять ФПГ, в частности при очень высоких концентрациях АХОВ (в районе очага аварии и вблизи него). 4.Средства защиты кожи. Большинство АХОВ могут представлять опасность для человека при попадании на кожу. Для перекрытия этого пути воздействия используют средства защиты кожи (СЗК). Они защищают открытые участки тела, одежду, обувь от паров и капель АХОВ, от радиоактивных и биологических аэрозолей. Фильтрующие СЗК изготавливают из хлопчатобумажных тканей со специальной пропиткой для нейтрализации паров АХОВ. Обычно это рабочие костюмы и комбинезоны из грубых тканей. Положительными свойствами этих СЗК являются высокие физиолого-гигиенические свойства, не отличающиеся практически от свойств обычной одежды. Изолирующие СЗК - специальные костюмы периодического ношения и многократного использования, в которых на тканевую основу наносят газо-, влагонепроницаемую пленку или используют прорезиненную ткань. Простейшие СЗК — одежда из грубых материалов (кожи, брезента, 71 джинсовой ткани и т.п.), из тканей на хлорвиниловой и прорезиненной основе (накидки, плащи, куртки); резиновая и кожаная обувь, кожаные и резиновые перчатки. Подобные средства от капель АХОВ обеспечивают защиту в течение 30 мин летом и до 1 ч зимой. Трикотажные и хлопчатобумажные ткани защищают только от радиоактивной пыли. 5.Индивидуальные средства медицинской защиты. Медицинская (точнее медико-биологическая) защита - это комплекс организационных, санитарно-гигиенических и противоэпидемических мероприятий, направленных на предупреждение или ослабление воздействия на людей поражающих факторов возможной аварии. Она включает в себя: - проведение профилактических мероприятий; - оказание всех видов первой медицинской помощи; - лечение пораженных и проведение их реабилитация. Основные индивидуальная, средства медицинской индивидуальные защиты населения: противохимические аптечка пакеты, пакет перевязочный индивидуальный — уменьшают последствия радиационного облучения, обеспечивают быстрое оказание первой медицинской помощи при отравлениях, ожогах, травмах. Они будут выдаваться всем гражданам в случае необходимости. Аптечка индивидуальная (типа АИ-2) позволяет уменьшить последствия некоторых поражающих факторов при ЧС путем оказания самопомощи. В ее состав входят радиозащитные препараты, антидоты, противобактериальные средства. Препараты, помещенные в аптечку, принимают в соответствии с прилагаемой инструкцией. Так как механизмы поражения ионизирующей радиацией, АХОВ и биологическими средствами хорошо изучены, то всегда можно подобрать лекарственные составы, блокирующие патологические процессы или снижающие тяжесть их последствий. Для снижения последствий воздействия ионизирующих излучений (ИИ) на организм человека применяют радиозащитные препараты — 72 лекарственные средства, повышающие устойчивость организма к воздействию ИИ или снижающие тяжесть клинических проявлений лучевой болезни. Кроме того, они ослабляют ранние симптомы поражения радиацией. Номенклатура радиозащитных препаратов соответствует структуре радиационных поражений: ранние симптомы поражения (первичная лучевая реакция), лучевая болезнь, накопление радиоактивного йода в организме. Соответственно в состав радиозащитных препаратов входят: - средства, снижающие выраженность первичной лучевой реакции; - радиопротекторы; - препараты йодной профилактики. Препараты, ослабляющие основные проявления первичной лучевой реакции (тошноту, рвоту), в аптечке АИ-2 представлены этаперазином (под названием «противорвотное средство»); применяется самостоятельно при появлении первичных признаков. Радиопротекторы — препараты, снижающие степень тяжести лучевой болезни. Механизм защиты ими основан на перехвате и связывании водных радикалов, на которые разлагается молекула воды при облучении и которые впоследствии образуют перекисные окислители. В состав аптечки в виде таблеток входит радиопротектор цистамин, который принимают за 30 — 45 мин до возможного облучения. Защитное действие продолжается 6—8 ч и проявляется в ослаблении эффекта облучения (тяжести лучевой болезни) в 1,2—1,5 раза. Прием после облучения защитного действия не оказывает. Препараты йодной профилактики предназначаются для насыщения щитовидной железы стабильным йодом. Необходимость в этом возникает изза того, что поступление радиоактивного йода по пищевым цепочкам (в частности, трава — скот — молоко) или при вдыхании загрязненного воздуха приводит к избирательному его накоплению в щитовидной железе. Чем меньше для него будет «вакансий» в этом органе, тем ниже опасность 73 облучения щитовидной железы. Наиболее распространенный препарат — йодид калия в таблетках (125 мг) или порошках. Максимальный защитный эффект достигается при заблаговременном или одновременном с поступлением радиоактивного йода приеме стабильного аналога. Так, прием препарата за 6 ч до поступления радиоактивного йода приводит к снижению дозы облучения в 100 раз, одновременно с поступлением радиоактивного йода — в 90 раз. При более позднем приеме йодида калия защитный эффект резко снижается: прием через 2 ч снижает дозу в 10 раз, а через 6ч - только в два раза. Одновременный прием 100 мг радиоактивного йода обеспечивает защитный эффект в течение 24 ч. Допускается принимать по одной таблетке в течение трех суток. Если йодных препаратов нет (хотя йодид калия продается во всех аптеках), йодный раствор можно приготовить самостоятельно: 3 — 5 капель 5 % раствора йода на стакан воды, хорошо размешать и принимать равными порциями три раза в день. Антидоты (противоядия) предназначаются для снижения летальности и степени отравления организма. При взаимодействии с отравляющим веществом антидоты либо обезвреживают его, либо предотвращают и устраняют токсические эффекты. Своевременный прием лечебных антидотов (сразу же после поражения) позволяет нейтрализовать действие полуторадвух смертельных токсических доз. Многообразие АХОВ не позволяет иметь антидоты к каждому веществу. Поэтому разработаны групповые антидоты в соответствии с механизмами преобладающего токсического действия на организм. Они подразделяются на профилактические и лечебные. Первые принимают при угрозе воздействия АХОВ для профилактики поражения или предупреждения гибели при проникновении в организм даже значительных количеств токсического вещества. Вторые — после появления первых признаков поражения. 74 В состав аптечки АИ-2 входит антидот профилактический для фосфорорганических веществ — тарен. Противобактериалъные препараты. Их великое множество. Практически для каждого вида возбудителей заболевания можно подобрать нейтрализующий антибиотик. Одно из наиболее эффективных средств борьбы с инфекционными болезнями — специфическая иммунная профилактика посредством предохранительных прививок. Она проводится планово по целому ряду инфекционных заболеваний. Учитывая многообразие возможных бактериальных средств, а также невозможность их своевременной идентификации, в состав АИ в виде таблеток входит противобактериальное средство на основе антибиотиков широкого спектра действия. Индивидуальные противохимические пакеты (ИПП-8, -10, -11) применяются для обеззараживания капельно-жидких АХОВ, попавших на кожу, одежду, обувь. Составы пакетов ИПП-10 и ИПП-11 бактерицидны, способствуют заживлению мелких ран, лечению термических и химических ожогов. Пакет перевязочный индивидуальный предназначен для оказания первой медицинской помощи при ранениях и ожогах. Все пакеты снабжены инструкциями по применению. Лекция № 7 «Медико-тактическая характеристика природных катастроф» Учебная цель: - знать: понятие и виды землетрясений; определение и виды наводнений; определение и виды пожаров; понятие ураганов, бурь, смерчей; правила поведения при землетрясениях, наводнениях, селях, оползнях; 75 медицинская обстановка и виды поражений при стихийных бедствиях. Формируемые компетенции: ПК 3.2; ОК 1, ОК 3, ОК 4, ОК 5, ОК 10, ОК 12. План лекции: 1.Медико-тактическая характеристика при стихийных бедствиях: 1.1 Землетрясения; 1.2 Наводнения; 1.3 Пожары; 1.4 Ураган, буря, смерч; 2.Правила поведения людей при некоторых природных катастрофах. 1.Медико-тактическая характеристика при стихийных бедствиях. Природные катастрофы (стихийные бедствия) - это катастрофические ситуации, возникающие внезапно в результате действия природных сил, приводящие, как правило, к нарушению повседневного уклада жизни больших групп людей, в подавляющем большинстве случаев сопровождающиеся человеческими жертвами, уничтожением материальных ценностей, разрушением жилого фонда, объектов экономики и экологическим загрязнением окружающей среды. 1.1 Землетрясения. Землетрясение - подземные толчки, удары и колебания земли, вызванные естественными процессами, происходящими в земной коре. Землетрясения бывают тектонические, вулканические, обвальные и в виде моретрясений. По своему разрушающему действию землетрясения схожи с действием ударной волны ядерного взрыва. Участок земли, из которого исходят волны, называется центром землятресения, а точка, расположенная над ним на поверхности земли, - эпицентром землетрясения. Медико-тактическая характеристика землетрясений. – По тяжести медико-санитарных последствий землетрясения занимают ведущее место среди стихийных 76 бедствий, что определяется значительной их частотой, катастрофическими потерями среди населения и трудностями снижения их масштабов. – Население остается без жилищ, так как большинство зданий разрушается, а пребывание в сохранившихся зданиях опасно из-за повторных землетрясений. – Повреждаются водопроводные и канализационные системы, отключается электроэнергия. Отсутствие элементарных санитарно-гигиенических условий приводит к опасности возникновения различных инфекционных заболеваний. – Повреждаются медицинские учреждения, имеются потери среди медицинского персонала местных и приданных ЛПУ. – В городах могут разрушаться емкости с аварийно-опасными химическими веществами - возникать вторичные очаги химического загрязнения – Характерны массовые санитарные потери возникшие одномоментно; большинство пораженных получают травматические повреждения, часто закрытые и сочетанные, а так же комбинированные поражения (разрушение зданий, возникновение пожаров, повреждения химически опасных и взрывоопасных объектов, аварии предприятиях). – Величина санитарных потерь при землетрясениях зависит от силы и площади стихийного бедствия, плотности населения в районе землетрясения, степени разрушения зданий, внезапности и др. – Наиболее часто при землетрясениях повреждаются конечности (до 50% составляют повреждения костей): в 10% случаев травмы в результате обвалов и обрушения стен и крыш зданий, в 35% - от падающих конструкций, обломков зданий и в 55% - от неправильного поведения самих пораженных, необоснованных действий, обусловленных страхом и паникой. – Значительная часть легкопораженных и до трети пораженных средней тяжести не обращается за медицинской помощью и не 77 регистрируется в очаге поражения. Существует закономерность: при увеличении числа погибших среди санитарных потерь увеличивается доля тяжелых поражений. Организация оказание медицинской помощи. Особенности ЛЭО: – значительная часть пораженных находится под завалами. Это обстоятельство, с одной стороны, приводит к некоторому рассредоточению потока пораженных и уменьшению потребности в медицинских силах и средствах, а с другой - определяет большую срочность в оказании медицинской помощи после извлечения пораженных из-под завалов. – если спасатели войдут в зону землетрясения в течение первых 3 ч, то они могут спасти от гибели 90% оставшихся в живых, через 6 часов число спасенных составит до 50%; через 10 дней проводить спасательные работы нет смысла. – важно знать, какое количество людей необходимо отыскать в каждом районе, квартале, доме. – с первых часов необходима профилактика массовых психических реакций и паники. – возможны потери среди спасателей, в том числе и медработников; нельзя работать в зоне катастрофы без проведения комплекса защитных психологических мероприятий, в связи с высокой психологической нагрузкой. Первая медицинская помощь пораженным в очаге землетрясения оказывается в порядке само- и взаимопомощи, а также личным составом спасательных формирований. До появления возможности получения первой медицинской помощи в организованном порядке более или менее значительная часть пораженных самостоятельно или с помощью других людей (на сохранившихся или прибывших транспортных средствах) эвакуируется за пределы очага. В результате среди оставшихся в очаге 78 удельный вес пораженных, имеющих травмы тяжелой и средней степени тяжести, увеличивается. Особенности эвакуации пострадавших: – вблизи всех медицинских пунктов и лечебных учреждений, предназначенных для пострадавших, следует оборудовать посадочные площадки для вертолетов; – на площадке для вертолетов, если она находится на удалении от лечебного учреждения, и на аэродроме должен быть развернут медицинский пункт (эвакуационный приемник); – при эвакуации пострадавших на автомобильном транспорте на путях эвакуации следует организовать медицинские распределительные пункты; – особое внимание должно быть обращено на организацию сопровождения эвакуируемых пострадавших. 1.2 Наводнения. Наводнение - это временное значительное затопление местности водой в результате подъема ее уровня в реке, озере или на море, а также образование временных водотоков. В зависимости от причин возникновения различают: – паводки - быстрое, но сравнительно кратковременное поднятие уровня воды в реке, вызываемое сильными дождями или интенсивным таянием снежного покрова, ледников, заторов и зажоров в ее бассейне (зажоры - скопление рыхлого губчатого шуга и мелкобитого льда в русле реки; заторы бывают весной при вскрытии рек и разрушении ледяного покрова, характеризуются скоплением льда в русле реки, что затрудняет ее течение); – наводнение, возникающее под воздействием нагонного ветра на морских побережьях и в устьях рек, впадающих в море; – цунами - наводнение, вызываемое подводными землетрясениями, извержениями подводных или островных вулканов и другими 79 тектоническими процессами. В зависимости от масштабов и наносимого ущерба, выделяют 4 группы: – 1-я - низкие наводнения (наблюдаются на равнинных реках с повторяемостью 1 раз в 5-10 лет), характеризуются сравнительно небольшой площадью затопления, незначительным материальным ущербом и, как правило, не несут угрозы жизни и здоровью людей; – 2-я - высокие наводнения (наблюдаются один раз в 20-25 лет), сопровождаются затоплением значительных участков речных долин, нанося ощутимый сопровождаются материальный угрозой для ущерб жизни и и, как здоровья правило, людей, что обусловливает необходимость частичной эвакуации населения; – 3-я - выдающиеся наводнения (наблюдаются один раз в 50-100 лет), приводят к затоплению целых речных бассейнов с затоплением населенных пунктов. Подобные наводнения сопровождаются угрозой массовых потерь среди местного населения, и, как следствие, требуют эвакуации значительной его части; – 4-я - катастрофические наводнения (возникают не чаще 1 раза в 100200 лет), вызывают затопление огромных площадей, полностью парализуя хозяйственную и производственную деятельность, наносят значительный материальный ущерб и, как правило, сопровождаются большими потерями среди местного населения. Зоны катастрофического затопления: – первая - примыкает непосредственно к гидросооружению или началу селевого потока или другого природного явления. Она простирается на расстояние 6-12 км с высотой волны до нескольких метров. Волна характеризуется бурным потоком воды со скоростью течения 30 км/ч и более; время прохождения волны - 30 мин; – вторая - зона быстрого течения (15-20 км/ч). Протяженность этой зоны может быть до 15-25 км; время прохождения волны равняется 50-60 80 мин; – третья - зона среднего течения со скоростью 10-15 км/ч и протяженностью до 30-50 км; время прохождения волны 2-3 ч; – четвертая - зона слабого течения (разлива). Скорость течения может достигать 6-10 км/ч. Протяженность этой зоны будет зависеть от рельефа местности и может составить 35-70 км от гидросооружения или начала природного явления. Медико-тактическая характеристика наводнений. – Величина общих потерь при внезапном затоплении может составить в среднем 20-35% от числа населения, находящегося в зоне затопления. В холодное время года они могут увеличиваться на 10-20% в зависимости от продолжительности пребывания пострадавших в воде. – В структуре санитарных потерь в первые сутки преобладают пострадавшие с явлениями асфиксии, травмами мягких тканей, сотрясениями головного мозга, позднее с озноблением, переохлаждением, с острыми нарушениями дыхательной и сердечнососудистой деятельности; на 3 сутки увеличивается доля инфекционных заболеваний (за счет острых кишечных инфекций). – Часть пострадавших может находиться в состоянии психического расстройства. – В результате наводнения большое количество населения оказывается без крова, питьевой воды и продуктов питания, подвергается воздействию холодной воды, ветра. – Повреждаются водопроводные и канализационные системы, отключается электроэнергия. Отсутствие элементарных санитарно-гигиенических условий приводит к опасности возникновения различных инфекционных заболеваний. Организация оказания медицинской помощи: Определяющими моментами при ликвидации медико-санитарных последствий наводнения являются: 81 – масштаб территории затопления – количество пострадавшего населения, оказавшегося без крова, – количество затопленных продуктов питания и источников питьевой воды, – метеорологические факторы (температура воды, ветер, наличие осадков). Массовым видом поражения при наводнении является утопление. Условно выделяют утопление аспирационное («истинное»), асфиксическое и синкопалыюе (рефлекторное). При истинном утоплении вода попадает в дыхательные пути и в легкие, что, как правило, ведет к расстройству дыхания и респираторной гипоксии. Дыхательные и сосудистые расстройства в этом случае усугубляются спазмом сосудов малого круга кровообращения, появлением метаболического и дыхательного ацидоза. Кожные покровы и слизистые оболочки «утопленников», как правило, имеют синюшную окраску (так называемые «синие утопленники»). Меры по реанимации включают очищение полости рта от посторонних предметов (водорослей, тины и т.д.), удаление воды из легких, проведение искусственной вентиляции легких, непрямого массажа сердца и других мероприятий. При асфиксическом утоплении в верхние дыхательные пути попадает небольшое количество воды, что вызывает рефлекторную остановку дыхания и ларингоспазм. Задержка дыхания сопровождается периодами ложных вдохов, которые вследствие ларингоспазма неэффективны. Начальный период асфиксического утопления практически отсутствует, а агональный мало отличается от такового при «истинном» утоплении. Синюшность кожных покровов и слизистых оболочек выражена слабо. При оказании медицинской помощи прежде всего следует удалить воду из легких; при проведении искусственной вентиляции легких спазм гортани преодолевают с помощью фиксированного интенсивного выдоха (желательно применение ротоглоточных трубок-воздуховодов). 82 При синкопальном утоплении, как правило, наблюдается рефлекторная остановка сердца вследствие психоэмоционального шока, контакта с холодной водой кожи и верхних дыхательных путей. В этом случае клиническая смерть наступает сразу. У утонувших отмечаются бледность кожных покровов, отсутствие пульса на сонных артериях, широкие зрачки. Вода в легкие не попадает, и поэтому нет необходимости терять время на попытки ее удаления; следует срочно начинать искусственную вентиляцию легких и непрямой массаж сердца. Спасенные в начальный период утопления сохраняют сознание, но должны находиться под контролем окружающих, поскольку у них возможны психические расстройства и неадекватные реакции на окружающую обстановку. Это связано с тем, что возможно развитие так называемого синдрома «вторичного» утопления, когда на фоне относительного благополучия вдруг снова появляется надрывный кашель с обильной мокротой, содержащей прожилки крови, учащаются дыхание и сердцебиение, нарастает Подобным гипоксия, пораженным возникает в отдельных синюшность случаях кожных может покровов. потребоваться реанимация. Медицинская помощь населению, пострадавшему при катастрофическом наводнении, организуется как на затопляемой, так и на прилегающей к ней территории. Она включает в себя проведение мероприятий по извлечению пострадавших из воды, их доставку на специальное плавающее средство или на берег, проведение комплекса противошоковых и реанимационных мероприятий (искусственная вентиляция легких, закрытый массаж сердца и др.). 1.3 Лесные и торфяные пожары. Пожар - неконтролируемый процесс горения, сопровождающийся уничтожением материальных ценностей и создающий опасность для здоровья и жизни людей. Пространство, охваченное пожаром, условно разделяют на: 83 – зону активного горения, – зону теплового воздействия (температура от 60 до 900°С), – зону задымления (основными поражающими факторами являются продукты сгорания, многие из которых обладают повышенной токсичностью). Особенно токсичны вещества, образующиеся при горении полимеров. В некоторых случаях продукты неполного сгорания могут образовывать с кислородом горючие и взрывоопасные смеси. При возникновении пожаров люди могут получить термические и механические повреждения различной степени тяжести, возможны отравления продуктами горения. Лесные пожары возникают ежегодно в весенне-летний и осенний периоды в лесах России на обширных площадях и нередко принимают характер стихийного бедствия. 1.4 Буря, ураган, смерч. Смерч - восходящий вихрь из чрезвычайно быстро вращающегося в виде воронки воздуха огромной разрушительной силы, в котором присутствуют влага, песок и другие взвеси. Восходящие вихри быстро вращающегося воздуха, имеющие вид темного столба диаметром от несколько десятков до сотен метров с вертикальной, иногда и загнутой осью вращения. Смерч как бы "свешивается" из облака к земле в виде гигантской воронки, внутри которой давление всегда пониженное, поэтому проявляется эффект "всасывания". Он поднимает в воздух и переносит на сотни метров животных, людей, автомобили, небольшие дома, срывает крыши, вырывает с корнем деревья. Средняя скорость ветра от 15 - 18 м/с, до 50м/с, ширина фронта 350 - 400 м. Длина пути - от сотен метров до десятков и сотен километров. Иногда смерчи сопровождаются осадками в виде града, проливного дождя. Ураган - это чрезвычайно быстрое и сильное, нередко большой разрушительной силы и значительной продолжительности движение воздуха. 84 Буря - разновидность ураганов и штормов. Ураганы и бури различаются по скорости ветра, которая при урагане достигает 32 м/с и более, а при буре 15 - 20 м/с. Убытки от урагана больше, чем от бури. Снежные бури сопровождаются переносом огромных масс снега с одного места на другое. При этом засыпаются значительные территории. При ураганах ширина зоны катастрофических разрушений достигает нескольких сотен километров (иногда тысячи км.). Ураган длится 9 - 12 дней, буря - от нескольких часов до нескольких суток, ширина фронта при буре несколько сот километров, причиняя большое количество жертв и разрушений. Ураган по силе воздействия на окружающую среду не уступает землетрясениям: разрушаются строения, мачты линий электропередачи и связи, транспортные магистрали, ломаются и выворачиваются с корнями деревья, переворачиваются морские суда и автомобильный транспорт. Часто бури и ураганы сопровождаются ливнями и снегопадами, что еще больше осложняет ситуацию. В результате сильного ветра происходит ветровой нагон воды на устьевом участке рек, подтапливаются населенные пункты, пахотные земли, предприятия вынуждены остановить свое производство. Соотношение между балами Бофорта и скоростью ветра. Баллы Скорость Характеристика Бофорта м/с ветра Действие ветра 0 0 – 0,5 Штиль Дым поднимается отвесно 1 0,6 – 1,7 Тихий Дым поднимается не совсем отвесно 2-6 1,8 – 12,4 Лёгкий, слабый, От умеренный, шелеста колыхания веток свежий 85 листьев до 12,5 – 18,2 7–8 18,3 – 21,5 9 Крепкий, очень Качаются деревья и ломаются крепкий ветви Шторм Срываются дымовые трубы и черепица 10 21,6 – 25,1 Сильный шторм Вырываются деревья с корнем 11 25,2 – 29 Жестокий шторм Большие разрушения 12 - 17 Более 29 Ураган Производит опустошительные действия Грозовые разряды могут явиться причиной как пожаров, так и механических повреждений оборудования, нарушение на линиях связи и энергоснабжения отдельных территорий, взрывов технического оборудования. Молния - это электрический разряд большой мощности. Электрическое напряжение возникает в облаках в результате трения молекул. Подобное явление можно наблюдать, если расчесывать волосы эбонитовой расческой. Волосы и расческа заряжаются электричеством, пока заряд не достигнет такой силы, что между ними начинают проскакивать искры и слышится потрескивание. Внутри грозового облака ветры перемещаются вверх и вниз с большой скоростью. Капельки воды, пылевые частицы и кусочки льда трутся друг о друга, отталкиваясь или разбиваясь, при этом нарастает напряжение электрического поля. Когда его напряжение достигает определенной силы, то происходит разряд, сверкает молния. Температура молнии достигает ЗОООО градусов. Она так сильно разогревает окружающий воздух, что он стремительно расширяется и с грохотом преодолевает звуковой барьер, подобно сверхзвуковому реактивному самолету. Этот грохот мы слышим как раскаты грома. 2.Правила поведения людей катастрофах 86 при некоторых природных 2.1. ПРАВИЛА ПОВЕДЕНИЯ И ДЕИСТВИЯ НАСЕЛЕНИЯ ПРИ ЗЕМЛЕТРЯСЕНИЯХ. Предвестниками землетрясений, как это уже установлено, могут быть косвенные признаки. В период, предшествующий землетрясению, например, имеет место поднятие геодезических реперов, изменяются параметры физико-химического состава подземных вод. Эти признаки регистрируются специальными приборами геофизических станций. К предвестникам возможных землетрясений следует отнести также некоторые признаки, которые особенно должно знать население сейсмически опасных районов; это – появление запаха газа в районах, где до этого воздух был чист и ранее подобное явление не отмечалось, беспокойство птиц и домашних животных, вспышки в виде рассеянного света зарниц, искрения близко расположенных, но не касающихся друг друга электрических проводов, голубоватое свечение внутренней поверхности стен домов, самопроизвольное загорание люминесцентных ламп незадолго до подземных толчков. Все эти признаки могут являться основанием для оповещения населения о возможном землетрясении. В случае оповещения об угрозе землетрясения или появления признаков его необходимо действовать быстро, но спокойно, уверенно и без паники. При заблаговременном прежде чем покинуть оповещении об угрозе землетрясения, квартиру (дом), необходимо выключить нагревательные приборы и газ, если топилась печь – затушить ее; затем нужно одеть детей, стариков и одеться самим, взять необходимые вещи, небольшой запас продуктов питания, медикаменты, документы и выйти на улицу. На улице следует как можно быстрее отойти от зданий и сооружений в направлении площадей, скверов, широких улиц, спортивных площадок, незастроенных участков, строго соблюдая установленный общественный порядок. Если землетрясение началось неожиданно, когда собраться и выйти из квартиры (дома) не представляется возможным, необходимо занять место 87 (встать) в дверном или оконном проеме; как только стихнут первые толчки землетрясения, следует быстро выйти на улицу. 2.2 ПРАВИЛА ПОВЕДЕНИЯ И ДЕЙСТВИЯ НАСЕЛЕНИЯ ПРИ НАВОДНЕНИЯХ. Действия населения при наводнениях осуществляются с учетом времени упреждения наводнения, а также опыта наблюдений прошлых лет за проявлениями этой стихии. Масштабы наводнений, например, вызываемых весенними, летними или осенними паводками, могут прогнозировать за месяц и более, нагонные наводнения – за несколько часов (до суток). При значительном времени упреждения наводнения осуществляются мероприятия по возведению соответствующих гидротехнических сооружений на реках и в других местах предполагаемого - наводнения, по подготовке и проведению заблаговременной эвакуации населения и сельскохозяйственных животных, по вывозу материальных ценностей из районов возможного затопления. Об звакуации на случай наводнения, как правило, объявляется специальным распоряжением комиссии по борьбе с наводнением. Население о начале и порядке эвакуации оповещается по местным радиотрансляционным сетям и местному телевидению; работающие, кроме того, оповещаются через администрацию предприятий, учреждений и учебных заведений, а население, не занятое в производстве и сфере обслуживания,– через жилищно-эксплуатационные конторы и домоуправления. Населению сообщаются места развертывания сборных эвакопунктов, сроки явки на эти пункты, маршруты следования при эвакуации пешим порядком, а также другие сведения, сообразующиеся с местной обстановкой, ожидаемым масштабом бедствия, временем его упреждения. При наличии достаточного времени население из угрожаемых районов эвакуируется вместе с имуществом. С этой целью каждой семье предоставляется автомобильный или гужевой транспорт с указанием времени его подачи. 88 3.3. ПРАВИЛА ПОВЕДЕНИЯ И ДЕЙСТВИЯ НАСЕЛЕНИЯ ПРИ СЕЛЕВЫХ ПОТОКАХ И ОПОЛЗНЯХ. Селевые потоки – это потоки с гор смеси воды, песка, глины, щебня, осколков камней и даже валунов. Оползни происходят в результате нарушения условий равновесия склонов, чаще всего по берегам рек и водоемов; основной причиной их возникновения является насыщение подземными водами глинистых пород до пластического и текучего состояния, в результате чего и происходит сползание по склону огромных масс грунта со всеми постройками и сооружениями. Большое влияние на поведение и действия населения при селевых потоках и оползнях оказывает организация своевременного обнаружения и учета признаков этих стихийных бедствий и организация оповещения (предупреждения) о бедствии. В селеопасных возникновения селевых районах потоков прямыми являются признаками чрезмерные возможного (ливневые) атмосферные осадки (селевые потоки в результате ливневых осадков обычно формируются после засухи), быстрое таяние снегов и ледников в горах, переполнение горных озер и водоемов, нарушения в естественном стоке вод горных рек и ручьев с изменением русел и образованием запруд. Косвенными признаками возможного селя являются повышенная эрозия почв, уничтожение травяного покрова и лесонасаждений на склонах гор. В большинстве случаев население об опасности селевого потока может быть предупреждено всего лишь за десятки минут и реже за 1 – 2 ч и более. Приближение такого потока можно слышать по характерному звуку перекатывающихся и соударяющихся друг с другом валунов и осколков камней, и напоминающих грохот приближающегося с большой скоростью поезда. 89 Лекция № 8 «Медико-тактическая характеристика катастроф на транспорте» Учебная цель: - знать: понятие транспортных аварий и их виды; способы медико-санитарного обеспечения при железнодорожных авариях; способы медико-санитарного обеспечения при дорожно-транспортных происшествиях; медицинские последствия авиационных катастроф; мероприятия, направленные на ликвидацию медицинских последствий террористических актов; медицинские последствия и средства оказания помощи при взрывах; характеристику и вид повреждений при пожарах. Формируемые компетенции: ПК 3.1, 3.2, 3,3; ОК 1, ОК 2, ОК 3, ОК 9. План лекции: 1. Медико-тактическая характеристика катастроф и аварий на транспорте; 2. Медико-санитарное обеспечение в чрезвычайных ситуациях при железнодорожных катастрофах; 3. Основы медико-санитарного обеспечения при автотранспортных катастрофах; 4. Авиационные катастрофы; 5. Мероприятия по ликвидации медико-санитарных террористических актов; 6. Медицинское обеспечение при взрывах; 7. Медико-тактическая обстановка при пожарах. 90 последствий 1.Медико-тактическая характеристика катастроф и аварий на транспорте. Транспортная авария – авария на транспорте, повлекшая за собой гибель людей, причинение пострадавшим тяжёлых телесных повреждений, уничтожение и повреждение транспортных сооружений и средств или ущерб окружающей природной среде. Транспортные аварии (ТА) различают по видам транспорта: авиационная катастрофа, железнодорожная авария, дорожно-транспортное происшествие (ДТП), авария на магистральном трубопроводе, авария на подземном транспорте, и др. Поражающие факторы, сопровождающие все ТА, зависят как от вида транспорта, так и от вида транспортируемого груза. 2.Медико-санитарное обеспечение в чрезвычайных ситуациях при железнодорожных катастрофах Железнодорожный транспорт, выполняющий огромные объемы перевозок пассажиров и грузов, в том числе опасных и особо опасных, относится к отраслям народного хозяйства с повышенным риском возникновения аварийных ситуаций. Общие причины происшествий на железнодорожном транспорте: – естественный физический износ технических средств – нарушение правил эксплуатации – увеличение численности, мощности и скорости транспортных средств – рост плотности населения вблизи железнодорожных объектов, несоблюдение населением правил личной безопасности. Состав железных дорог считался наиболее безопасным видом транспорта. Однако более строгий анализ показывает, что по показателям безопасности движения железнодорожный транспорт занимает третье место после автомобильного и воздушного. Статические данные последних лет свидетельствуют о значительном числе пострадавших и погибших в результате крушений пассажирских поездов. Аварийные ситуации при 91 перевозке по железным дорогам опасных и особо опасных грузов приводят к значительным разрушениям, заражению местности и поражению токсичными веществами больших масс людей. Оперативное реагирование на ЧС. Более сложной задачей, стоящей перед здравоохранением отрасли, является создание и отработка системы оперативного реагирования для оказания необходимой медицинской помощи пострадавшим, особенно при крупномасштабных ЧС. Поэтому руководителям и другим участникам ликвидации последствий ЧС обычно приходится принимать нестандартные решения в каждом конкретном случае. Объективные сложности в работе медицинской специфических службы связаны, условий и главным факторов, образом, влияющих с многообразием как на масштабы последствий железнодорожных крушений и аварий, так и на характер и объем оказываемой медицинской помощи. Основными из них являются: значительный контингент пострадавших (нередко со смертельными исходами) среди железнодорожного персонала и пассажиров, находящихся в поездах, на пассажирских платформах и в зданиях вокзалов, а также населения прилегающих территорий; особенности структуры железнодорожного травматизма по локализации, характеру и тяжести; необходимость работы в условиях дефицита собственных сил и средств для оказания медицинской помощи своевременно и в должном объеме; необходимость оказания экстренной медицинской помощи в неблагоприятных местных географических и ландшафтных условиях (труднодоступная местность, на перегонах, вдали от населенных пунктов и мест дислокации медицинских учреждений) и в любое время суток и года, а также в условиях возможного химического и радиоактивного заражения местности и объектов в результате аварийных ситуаций с химическими и радиоактивными опасными грузами. 92 Особенности медико-тактической обстановки при железнодорожных авариях должны учитываться при планировании адекватных мероприятий на случай ЧС. Их эффективность существенно повышается при проведении прогностической оценки медико-санитарных последствий типовых вариантов ЧС, учете реальных возможностей задействования собственных медицинских сил, средств и соотнесения этих возможностей с потребностями в них для ликвидации последствий различных по масштабам и характеру ЧС, заблаговременном решении вопросов взаимодействия с соответствующими формированиями и учреждениями службы медицины катастроф. Организация ликвидации последствий ЧС. На этапе первичной информации о ЧС (посредством поездной, перегонной, межстанционной, служебной диспетчерской и других видов связи), если в ней есть сведения о столкновении или сходе пассажирского подвижного состава, осуществляется немедленный выезд к месту происшествия мобильных медицинских сил и средств, формируемых на базе линейных, узловых и отделенческих больниц. Именно на них возлагается ответственность за передачу своевременной медицинской информации в вышестоящие органы о наличии и численности пострадавших, характере и тяжести поражений. На основе полученной информации и оценки складывающейся обстановки органы управления медицинскими силами и средствами в оперативном порядке принимают решения по обеспечению пострадавших необходимой медицинской помощью. При этом практически одновременно и в порядке подчиненности задействуются (в зависимости от масштабов аварии) три уровня управления ходом ликвидации медико-санитарных последствий ЧС: отделенческий (отделенческие, узловые или линейные ЛПУ), дорожный (врачебно-санитарная служба дороги) и центральный (Департамент здравоохранения МПС). На всех уровнях действует четкая система оперативного дежурства, обеспечивающая получение и передачу медицинской информации в вышестоящие 93 органы, а от них – соответствующих распоряжений на весь период ликвидации последствий ЧС (с учетом дублирования в выходные и праздничные дни). К числу первоочередных мер относятся формирование и подготовка к работе в условиях ЧС медицинских сил и средств, в особенности ВВБ и БСМП, комплектуемых на базе ЛПУ железных дорог. Их приоритетной задачей является оказание пострадавшим своевременной и в необходимом объеме медицинской помощи. Для этого используются все имеющиеся ресурсы отраслевого здравоохранения, включая железнодорожный подвижной состав. Структура санитарных потерь. В структуре железнодорожного травматизма преобладают множественные механические травмы различной локализации, закрытые черепно-мозговые, комбинированные травмы, ожоги, отравления продуктами горения и другими токсичными веществами. В зависимости от вида крушения и действия основного поражающего фактора в структуре санитарных потерь преобладают однотипные повреждения. Характерные механические повреждения: а) Столкновение пассажирского подвижного состава: -преимущественно закрытые черепно-мозговые травмы (до 50%), травмы верхних и нижних конечностей (до 30%), поверхностные тупые и рвано-ушибленные раны мягких тканей различной локализации (до 20%). Удельный вес множественных и комбинированных травм (более 60%), а также травм с синдромом длительного сдавливания при невозможности быстрого высвобождения пораженных из-под деформированных конструкций локомотивов и вагонов. б) Сход с рельсов пассажирских поездов: -преимущественно поверхностные повреждения мягких тканей (до 60%) и черепно-мозговые травмы (до 30%). При возгорании подвижного состава, это может привести к резкому увеличению числа пострадавших с термическими (до 40%) и комбинированными (до 60%) поражениями. 94 в) Последствия взрывов: -преимущественно скальпированные, резаные и рвано-ушибленные раны мягких тканей, закрытые черепно-мозговые травмы и ранения глаз. В большинстве случаев до 20% общего числа пораженных нуждаются в оказании экстренной медицинской помощи. Организация оказания медицинской помощи. Оказание медицинской помощи пострадавшим при крушениях и авариях на первом, наиболее сложном этапе ликвидации последствий, имеет свои особенности. К месту происшествия по установленному регламенту и в кратчайшие сроки в составе восстановительного поезда следует санитарный вагон с медицинской бригадой, необходимым оснащением и экипировкой. Кроме того, в зависимости от тяжести медицинских последствий регламентирован выезд на место происшествия ответственных работников, главных и ведущих специалистов медицинского отдела Бел. ЖД, управлений и отделов здравоохранения железных дорог, дорожных и отделенческих больниц, а также медицинских бригад соответствующих профилей (хирургических, реанимационных и др.). Медицинская сортировка пораженных. Целесообразно привлечение специалистов высокой квалификации (как правило, хирургов), имеющих большой опыт организационной работы в условиях ЧС. Обычно пораженных подразделяют на четыре категории, которые различаются по приоритету в оказании медицинской помощи и эвакуации в лечебные учреждения: I – находящиеся в терминальном состоянии и нуждающиеся в облегчении страданий (около 10%). II – находящиеся в тяжелом состоянии и нуждающиеся в неотложных мероприятиях (около 20%); III – находящиеся в состоянии средней тяжести, помощь которым может быть отсрочена (около 30%); 95 – IV легкопораженные, нуждающиеся преимущественно в амбулаторной помощи (около 40%). Учитывают, что среди пораженных может оказаться большое число детей, особенно в отпускной период (до 45%). Во всех случаях летальность среди них значительно выше, чем взрослых. В стационары дети раннего возраста, как правило, не поступают, они погибают на месте происшествия. Дети, получившие первоочередной травмы, ожоги, госпитализации, отравления поскольку и т.п., нуждаются подлежат в срочном оперативном вмешательстве, детоксикации и в то же время щадящем лечении, что может быть обеспечено при условии привлечения к этой работе высококвалифицированных специалистов педиатрического профиля. Наряду с характером и тяжестью медицинских последствий серьезную проблему в условиях крушений и аварий представляет психическое здоровье людей. Нередко оно характеризуется приступами панического страха, неадекватными эмоциональными реакциями и депрессивными состояниями. Причем со временем, прошедшим после катастрофы, число пострадавших с психическими расстройствами может резко возрастать. В большинстве случаев указанные расстройства приводили к осложнению течения основного патологического процесса у пострадавших. Поэтому в состав медицинских формирований, при необходимости, должны включаться специалисты соответствующего профиля для оказания неотложной психиатрической помощи любым лицам при наличии острых психических расстройств и психотических реакций. В последующем такую помощь необходимо предусматривать как в лечебно-профилактических, так и в амбулаторно-поликлинических учреждениях железных дорог. 3.Основы медико-санитарного обеспечения при автотранспортных катастрофах. Уровень дорожно-транспортных происшествий и количество травм среди населения остается значительным. Транспортные аварии и катастрофы 96 – причина наибольшего числа потерь населения в мирное время, уносящие в год более 200 тысяч жизней и около 1 млн. людей получают ранения. Основные причины ДТП: нарушения водителями транспортных средств ПДД; употребление спиртных напитков за рулем; техническая неисправность транспортных средств; нарушение ПДД и личная неосторожность пешеходов. Для обеспечения оказания медицинской помощи пострадавшим при ДТП в необходимом объеме проводится закрепление лечебных учреждений за участками автодорог республиканского и областного значения. Для закрепления определяются лечебные учреждения, в которых имеются соответствующие врачи – специалисты (травматологи или хирурги, подготовленные по травматологии, анестезиологии, рентгенологии, с учетом особенностей анестезиолого-реанимационное реаниматологии, детского возраста), имеются отделение, а также возможность для полноценного обследования и лечения пострадавших. Медицинская помощь пострадавшим детям при отсутствии детских хирургических (травматологических) отделений оказывается в соответствующих отделениях для взрослых. Больницы, в которых может быть оказана помощь пострадавшим при ДТП в необходимом объеме, должны быть расположены не более чем в 25 – 50 км друг от друга по направлению автодорог. Они обозначаются дорожными знаками «больница», указателем направления движения и расстоянием до больницы (в км). Больницы, выделенные для оказания помощи пострадавшим, должны быть соответствующим образом подготовлены, с этой целью: – врачи указанной больницы и, прежде всего врачи – хирурги и травматологи должны пройти дополнительную подготовку по вопросам реанимации, лечению ожогов, оказанию помощи больным при повреждении 97 костей черепа и позвоночника, в том числе с повреждением головного и спинного мозга; – больница должна быть оснащена дополнительным оборудованием для проведения реанимационных мероприятий, а также оказания хирургической, травматологической и нейротравматологической помощи; – в больнице должно быть обеспечено круглосуточное дежурство: рентгенлаборантов, клинических лаборантов, врачей (или медсестер) – анестезистов. В больницах, выделенных для оказания медицинской помощи пострадавшим в результате дорожно-транспортных происшествий, особое внимание должно быть обращено на готовность приемных отделений для круглосуточного приема пострадавших. В указанных больницах машины скорой помощи, предназначенные для выезда на дорожно-транспортные происшествия, должны быть оборудованы необходимой медицинской техникой для проведения реанимационных мероприятий. Закрепление больниц за участками автодорог должно проводиться с таким расчетом, чтобы максимальное плечо транспортировки пострадавших составляло не более 25 км. Кроме закрепленных больниц на дорогах устанавливаются и другие знаки, которые обозначают лечебно-профилактические учреждения, – знак «Пункт первой медицинской помощи. Система организации оказания неотложной медицинской помощи пострадавшим при ДТП предусматривает комплекс мероприятий, осуществляемых последовательно: – оказание медицинской помощи на месте происшествия; – оказание медицинской помощи в пути следования в лечебное учреждение; – оказание медицинской помощи в лечебном учреждении Медицинская помощь на месте происшествия включает: 98 - оказание само- и взаимопомощи лицами, оказавшимися на месте происшествия (водители автомашин и других транспортных средств, работники ГАИ, работники дорожных предприятий); - оказание медицинской помощи пострадавшим медицинскими работниками, бригады скорой медицинской помощи, фельдшеры фельдшерско-акушерских пунктов, врачи сельских участковых больниц и амбулаторий (в составе бригад постоянной готовности больниц формирователей). Медицинскими работниками на первом этапе пострадавшим в дорожно-транспортных происшествиях проводятся следующие мероприятия: - бережное извлечение и вынос из автомобиля или кювета пострадавшего, тушение горящей одежды и т.п., перенос его в безопасное место сбора пораженных, защита от неблагоприятных метеорологических условий (холод, жара и пр.); - наложение стерильной повязки на рану, иммобилизация переломов или специальными шинами; - проведение мероприятий по устранению причин, угрожающих жизни пострадавшего (остановка наружного кровотечения давящей повязкой, а при значительных кровотечениях – наложение жгута); - при западении языка – извлечение кончика языка из полости рта и фиксация его булавкой и бинтом к одежде, в таком положении, чтобы предупредить его западение; - при остановке сердечной деятельности произвести непрямой массаж сердца, с одновременным проведением искусственного дыхания «рот в рот»; - для поддержания сердечной деятельности, восстановления дыхания и снятия болевого синдрома сделать инъекции соответствующих лекарственных препаратов; - при сочетанных травмах (травма и ожог) провести необходимые мероприятия по защите пораженных частей тела (от ожогов) путем наложения противоожоговых повязок, 99 или стерильных повязок, с предварительным наложением на место ожогов специальных противоожоговых мазей. Объем медицинской помощи, оказываемой пострадавшему в пути следования в лечебное учреждение, определяется состоянием пострадавшего и направлен в основном на поддержание сердечной и дыхательной функций, проведение противошоковых мероприятий. Если пострадавший транспортируется санитарным автотранспортом с наличием врача или фельдшера, то в пути следования должен проводиться весь комплекс мероприятий по восстановлению или поддержанию жизненно важных функций организма (переливание кровезаменителей – при острой кровопотере и резком снижении артериального давления, дача кислорода, а при необходимости средств для наркоза (закись азота; фторотан), применение искусственного дыхания при помощи портативного аппарата, в необходимых случаях применение дефибрилляции сердца и других мероприятий). Объем и характер медицинской помощи в лечебном учреждении оказывается в соответствии с видом травм, состоянием пострадавшего и возможностями лечебного учреждения, в которое доставлен пострадавший. В случае, если не представляется возможным обеспечить пострадавшему медицинскую помощь в необходимом объеме, следует либо вызвать специализированную бригаду постоянной готовности соответствующего профиля, либо, если позволяет состояние пострадавшего, направить его в специализированное лечебное учреждение: отделение многопрофильной больницы, специализированный центр, как, например, при тяжелых ожогах. При направлении пострадавших в другое лечебное учреждение главным требованием является выведение их из шокового состояния, восполнение потерь крови и тщательная иммобилизация переломов костей. Объем помощи пострадавшему в специализированном учреждении (центре) оказывается в зависимости от состояния пострадавшего. На всех этапах оказания медицинской помощи пострадавшим должна тщательно вестись 100 медицинская документация с указанием характера и объема медицинской помощи, оказываемой пострадавшему на данном этапе и мероприятия, проведенные на предыдущем этапе. 4.Авиационные катастрофы. В России ежегодно в среднем происходит около 60 катастроф воздушного транспорта. Авиационные катастрофы возникают чаще при посадке, чем при взлете, в 50% случаев – на летном поле. Причиной их является субъективный (человеческий) фактор, а также неисправность техники. Максимальное число пострадавших в зависимости от типа самолета может составлять: АН-2 – 12 человек, АН-24 – 47, ТУ-154 – 168, ИЛ-86 – 324. При авариях на воздушном транспорте до 80% пассажиров погибает. При этом 60-80% пострадавших, оставшихся в живых, получают черепномозговые травмы, 60% - шок, 70% - разрыв внутренних органов, 60% травмы конечностей. 5.Мероприятия по ликвидации медико-санитарных последствий террористических актов. Ликвидация медико-санитарных последствий применения террористами опасных химических веществ (ОХВ) представляет собой комплекс специальных мероприятий, осуществляемых с целью максимального ослабления поражения людей и прекращения действия источника чрезвычайной ситуации. Независимо террористических от различий актов, при в любом медико-санитарных из них прежде последствиях всего будут задействованы силы территориального (местного) звена здравоохранения (медицины катастроф) и лишь при их недостаточности или невозможности выполнения ими в полном объеме мероприятий медико-санитарной помощи будут привлекаться силы регионального или территориального уровня. К числу мобильных формирований, привлекаемых для ликвидации медикосанитарных последствий террористических актов, помимо линейных бригад скорой медицинской помощи, оказывающих первую медицинскую помощь 101 пораженным, должны направляться специализированные санитарно- токсикологические и токсико-терапевтические бригады. При поражении быстродействующими ОХВ оптимально развертывание на базе пункта сбора пораженных или медсанчасти мобильных отрядов для оказания квалифицированной и неотложной специализированной медицинской помощи. Пораженных делят на группы: нуждающиеся в неотложной врачебной (или квалифицированной) помощи с последующим лечением на данном или следующем этапе; лиц, первая врачебная (или квалифицированная) помощь которым может быть отсрочена и оказана на следующем этапе; подлежащих после оказания первой врачебной помощи медицинскому наблюдению. К первой группе относятся пораженные, находящиеся в тяжелом, угрожающем жизни состоянии (острая дыхательная и сердечно – сосудистая недостаточность, кома, судорожный синдром, психомоторное возбуждение), лица с поражением органа зрения. После оказания им неотложной помощи такие пораженные подлежат, в зависимости от ситуации, лечению на данном этапе или эвакуации санитарным транспортом в первую очередь на последующий этап. Ко второй группе относятся пораженные, состояние которых не требует проведения неотложных мероприятий и медицинскую помощь которым оказывают во вторую очередь или на последующем этапе. Эвакуацию проводят любым транспортом. К третьей группе относятся пораженные с признаками интоксикации легкой степени, которые могут быть устранены в результате оказания первой врачебной (или квалифицированной медицинской) помощи, а также лица, у которых к моменту прибытия на данный этап основные признаки поражения уже купированы. Пораженные этой группы нуждаются в амбулаторном лечении и наблюдении. Медицинская помощь пораженным на месте должна быть оказана в наиболее полном объеме, иначе значительно снижается эффективность лечения на последующих этапах. 6.Медицинское обеспечение при взрывах. 102 Медицинская характеристика взрывов. Основные критерии, определяющие величину санитарных потерь: вид взрывного устройства, мощность взрыва, место взрыва и время суток. В зависимости от количества и локализации повреждения могут быть изолированными, множественными и сочетанными. По тяжести повреждений: легкие, средней тяжести, тяжелые и крайне тяжелые. При соприкосновении с взрывным устройством происходит взрывное разрушение наружных частей тела или разрушение (отрыв) сегментов конечностей. Раневой процесс при этом имеет ряд особенностей: - Острая массивная кровопотеря и шок, - Ушибы легких и сердца, - Сочетанный характер ранений, - Травматический эндотоксикоз, - Комбинированный характер воздействия поражающих факторов. Перечисленные факторы могут взаимодействовать между собой, усугубляют друг друга с формированием порочного патологического круга (феномен взаимного отягощения), что значительно увеличивает общую тяжесть поражений. Каждое из локальных повреждений в отдельности может и не представлять непосредственной угрозы для жизни, но при совокупности нередко обусловливают летальный исход. На догоспитальном этапе проявление ведущего повреждения проявляется только у части пораженных, определяя для них лечебно-эвакуационное предназначение. Однако у 10 – 15% санитарных потерь на раннем этапе однозначно определить ведущее повреждение не представляется возможным. Исходя из этого следует комплексно подходить к стратегии лечения пораженных на этапах медицинской эвакуации. Взрывные повреждения сопровождаются кровопотерей различной степени тяжести (наружное и внутреннее кровотечение). Наиболее тяжелая кровопотеря наблюдалась у пораженных с проникающими ранениями груди, живота, торакоабдоминальными ранениями, 103 при отрывах сегментов конечностей, повреждениях магистральных сосудов и множественных переломах костей таза. Обширные травмы в сочетании с кровопотерей сопровождаются, как правило, травматическим шоком различной степени тяжести. Сочетание открытых и закрытых повреждений внутренних органов с травмами мягких тканей и костей заметно усугубляет тяжесть состояния пострадавшего. Возможно сочетание этого вида травмы с проникающим повреждением органа зрения, челюстно-лицевой области и ЛОР-органов, а также наружных половых органов. Взрывные поражения сопровождаются различными психическими расстройствами в виде реактивных состояний – невротическими реакциями или реактивными психозами. Последние могут быть кратковременными или затяжными. Организация и особенности оказания экстренной медицинской помощи Догоспитальный этап. Первая врачебная помощь. Проведение неотложных мероприятий, направленных на спасение жизни и стабилизацию состояния пораженных, позволяет перенести последующую эвакуацию на госпитальный этап. Оперативность оказания медицинской помощи пострадавшим с взрывной травмой играет определяющую роль в улучшении результатов лечения. В большинстве случаев в момент взрыва рядом с пострадавшим никого нет. Службам спасения необходимо соблюдение всех мер предосторожности. Многие жертвы погибают на месте взрыва. А если даже они обнаружены вовремя, квалифицированная медицинская помощь пораженным трудная и требующая времени задача, особенно в отдаленных районах. Как правило, жители сельских мест живут вдали от медицинских центров и не имеют автомобилей. Иногда путь до ближайшей больницы занимает несколько часов. Многие пострадавшие погибают по пути в больницу от кровопотери и травматического шока. Оптимальным организационным вариантом оказания 104 экстренной медицинской помощи на I этапе, является соблюдение правила «золотого часа». Госпитальный этап. Квалифицированная помощь. Распознавание всех имеющихся повреждений. Рациональное сочетание комплексных противошоковых и активных диагностических инструментальных, лучевых мероприятий и звуковых с методов использованием (по возможности непосредственно на операционном столе). Очередность вмешательств определяется с учетом доминирующей патологии по степени опасности для жизни и прогностического периода травматической болезни. Специализированная помощь. Наибольшая эффективность сокращения летальности и инвалидизации при участии в лечебном процессе нескольких клинических специальностей. Достижение наилучших результатов в плане последующей реабилитации. Учитывая характер поражений, выделяются основные аспекты хирургической помощи. Посистемная оценка состояния пораженных и активная ранняя диагностика повреждений. поступлении пораженных Осуществляется на этап незамедлительно квалифицированной при помощи одновременно с интенсивной терапией. Основная задача – выявить ведущее звено патогенеза и ведущее повреждение. Рациональная интенсивная терапия, направленная на ведущее звено патогенеза ранения и травмы. Адекватные сроки, очередность и последовательность выполнения оперативного вмешательства. Без предоперационной подготовки, в первую очередь выполняются неотложные мероприятия, отказ от которых ведет к летальному исходу (устранение острой дыхательной недостаточности и остановка кровотечений). осуществляется в Специализированная стационарах, профиль медицинская специализации соответствует локализации повреждений. 7.Медико-тактическая обстановка при пожарах. 105 помощь которых Объекты, на которых производятся, хранятся, транспортируются пожаро-взрывоопасные вещества или продукты, приобретающие при определенных условиях способность к возгоранию и (или) взрыву, называют ПВОО. Горение - это экзотермическая реакция окисления, сопровождающаяся выделением большого количества тепла и свечением. Пожар - неконтролируемый процесс горения, сопровождающийся уничтожением материальных ценностей и создающий опасность для здоровья и жизни людей. Отдельные пожары - это пожары в изолированных зданиях и сооружениях. Совокупность отдельных пожаров, охватывающих не более 25% зданий, называют массовыми пожарами. В населенных пунктах с деревянными постройками при сильном ветре в течение 30-40 минут из отдельных очагов могут возникнуть участки сплошных пожаров (горит до 90% зданий). При определенных условиях в городах может возникнуть так называемый огненный смерч. Он характеризуется наличием восходящих потоков сильно нагретых газов, а также притоком с периферии воздушных масс с ураганной скоростью (50-100км/час). При таком ветре разрушаются здания, вырываются с корнем деревья. При огненном смерче в пожар вовлекается более 90% зданий. Даже при отдельных пожарах температура в зоне горения может достигать 1000 градусов. Вдыхание нагретого воздуха даже при t-60оС. вызывает ожог слизистой верхних дыхательных путей. В закрытых помещениях концентрация продуктов горения достигает токсических величин. Характер распространения пожаров зависит от плотности застройки, степени огнестойкости зданий, метеорологических условий времени года и суток. Большое значение имеет ширина улиц и наличие разрывов между застроенными территориями. При сухой погоде в дневное время, когда скорость ветра 10-20м/сек, пожар распространяется до 40-70км/час, а ночью интенсивность его 106 распространения снижается примерно в 2 раза. Учитывается время развития пожара в здании до его полного охвата огнем. Продолжительность горения и тления в завалах может составлять несколько суток. Основные поражающие факторы: тепловое излучение пожаров психологическое воздействие действия ядовитых веществ, образующихся в результате горения. Причины, определяющие число санитарных потерь при пожарах: масштабы пожара; характер и плотность застройки в населенных пунктах; огнестойкость зданий и сооружений; метеорологические условия (скорость ветра, осадки и др.); время суток и плотность населения в зоне действия поражающих факторов. Пожары на объектах промышленности, в отличие от стихийных пожаров, могут представлять большую опасность, поскольку окислителем является не только кислород атмосферы, но и содержащие его химические соединения (топливные углеводороды, перхлораты, пероксиды, селитра, целлулоид, порох). Процесс характеризуется быстрым повышением температуры, задымлением помещений, распространением огня скрытым путем, угрозой взрыва. Возникновение и развитие пожаров сопровождается образованием зон задымления. Задымление представляет опасность для населения за счет содержания в воздухе окиси углерода (СО). При концентрации СО в воздухе 0,2% возможно смертельное отравление в течение 30-60 минут, а при концентрации 0,5-0,7% в течение нескольких минут. Задымление на открытой местности считается опасным, когда видимость не превышает 10 м. Следует помнить, что СО поступает в организм через дыхательные пути. Первые признаки отравления - боль в висках и лобной области, шум в ушах, 107 потемнение в глазах. Затем появляются мышечная слабость и головокружение, затрудненное дыхание, тошнота и рвота, возбуждение (или оглушение), потеря сознания. Лекция № 9 «Медико-тактическая характеристика катастроф на химических и взрывоопасных объектах» Учебная цель: - знать: классификацию опасных химических веществ; порядок организации химической разведки; средства оценки химической обстановки; понятие «химическая авария»; понятие «очаг аварии», «зона заражения», «зона поражения»; организацию оказания медицинской помощи при химических авариях; принципы медицинской сортировки в очагах химических поражений; организацию медицинской эвакуации из зараженных очагов. Формируемые компетенции: ПК 3.1, 3.2, 3.3; ОК 1, ОК 2, ОК 3, ОК 10. План лекции: 1.Классификации опасных химических веществ; 2.Принципы организации химической разведки; 3.Особенности оказания медицинской помощи; 3.Организация оказания медицинской помощи, эвакуации. 1.Классификация опасных химических веществ. 108 сортировки и Химическая авария - непланируемый неуправляемый выброс опасных химических веществ, оказывающих отрицательное воздействие на человека в окружающую среду. Классификация опасных химических веществ Существует более 20 отечественных и зарубежных списков и перечней опасных при аварии химических веществ, включающих от 19 до 2,5 тыс. отдельных веществ или групп соединений. Классификационные признаки той или иной категории опасности химических веществ различаются не только в разных странах, но даже в одной и той же стране. В первоочередной список, предназначенный для медицины катастроф, пошло 31 аварийно опасное химическое вещество. Критериями отбора при этом служили: – принадлежность вещества к потенциально опасным при аварии, преимущественно при ингаляционном поступлении; – наличие вещества (производимого, используемого, хранящегося или транспортируемого) в количестве, которое превышает нормативы безопасности, что может привести к массовому поражению людей; – отнесение вещества к соединениям, которые в последние годы становились причинами ЧС. 109 Классификация АОХВ по скорости развития патологических нарушений (по формированию санитарных потерь): К I группе относятся вещества быстрого действия - развитие симптомов интоксикации у пораженных при этом наблюдается в течение нескольких минут (синильная кислота, акрилонитрил, сероводород, оксид углерода, окислы азота, хлор и аммиак в высокой концентрации, инсектициды, фосфорорганические соединения). Ко II группе относятся вещества замедленного действия с развитием симптомов интоксикации в течение нескольких часов (динитрофенол, диметилсульфат, метилбромид, метилхлорид, оксихлорид фосфора, окись этилена, треххлористый фосфop, фосген, хлорид серы, этиленхлорид, этиленфторид и др.). К III группе относятся вещества медленного действия, под воздействием которых симптомы интоксикации развиваются в срок до 2 недель (металлы, диоксины и некоторые другие вещества). Помимо токсического действия химических веществ при ингаляционном и пероральном их поступления в организм человека, могут возникать также специфические местные поражения кожи и слизистых оболочек. Степень тяжести таких поражений зависит от вида химического вещества, его количества, попавшего на кожные по кровы, времени действия и скорости его всасывания через кожу, а также от сроков и качества про ведения санитарной обработки, наличия и использования средств защиты. Очаг химической аварии - место внезапного, случайного или преднамеренного выброса химического вещества. В зависимости от продолжительности загрязнения местности и быстроты действия токсического агента на организм очаги химических аварий делят на: – нестойкий очаг поражения быстродействующими веществами (хлор, аммиак, бензол, гидразин, сероуглерод и др.); – стойкий очаг поражения быстро действующими веществами (уксусная 110 и муравьиная кислоты, некоторые виды отравляющих веществ); – нестойкий очаг поражения медленнодействующими веществами (фосген, метанол, тетраэтилсвинец и др.); – стойкий очаг поражения медленнодействующими веществами (азотная кислота и оксиды азота, металлы, диоксины и др.). Для характеристики очагов химического поражения необходимо учитывать: – физико-химические свойства веществ, определяющие стойкость очага, – степень опасности химического загрязнения, – возможность вторичного поражения. Зона загрязнения (заражения) - это территория, на которую распространилось токсичное вещество во время аварии. Зона поражения (часть зоны загрязнения) - представляет собой территорию, на которой концентрация вещества приводят к поражению людей и животных. При химических авариях размеры зон загрязнения, степень и динамика загрязнения, прежде всего, связаны с видом (физико-химическими свойствами) и количеством поступившего в окружающую среду вещества. Существенное значение имеют также метеоусловия в момент аварии и характер местности (рельеф местности, ее пересеченность, растительность, наличие зданий и сооружений). Величина и структура санитарных потерь определяются, с одной стороны, указанными выше факторами, а с другой численностью людей в зоне поражения, своевременностью и полнотой мер защиты и эвакуации. 2.Принципы организации химической разведки. Своевременная и полномерная медицинская помощь при химических авариях возможна лишь при условии заблаговременной подготовки соответствующих сил и средств на основе предварительно проведенной оценки аварийной опасности производств; прогнозировании обстановки, складывающейся при авариях; определении глубин и площадей возможного 111 загрязнения, уровней концентраций веществ с учетом динамики их изменения с течением времени и возможных санитарных потерь. После возникновения химической аварии силами РСЧС, куда могут входить и представители СМК, проводится оценка химической обстановки и решаются следующие задачи. – определение размеров района аварии (условия выхода АОХВ во внешнюю среду, площадь загрязнения, глубина и ширина распространения загрязненного воздуха); – определение числа пораженных; – определение стойкости АОХВ во внешней среде; – определение допустимого времени пребывания людей в средствах защиты; – определение времени подхода загрязненного воздуха, времени поражающего действия АОХВ; – определение загрязненности систем водоснабжения, продуктов питания и др. В настоящее время известно и используется множество методик оценки химической обстановки. Однако применение их на практике требует в каждом конкретном случае творческого подхода. Метод прогнозирования позволяет определить с достаточной степенью вероятности основные количественные показатели последствий химической аварии, провести ориентировочные расчеты, используемые при ликвидации аварии. На основе таких расчетов делаются выводы и принимаются соответствующие решения. Быстрое уточнение фактической обстановки при возникновении аварии позволяет своевременно внести необходимые коррективы в расчеты. Для этой цели разрабатываются различные информационно-автоматизированные системы с банком данных. При оценке химической обстановки используются фактические данные химической разведки, получаемые территории. 112 при обследовании загрязненной Работа группы (звена) общей и специальной разведки. Цель разведки - своевременно предупредить личный состав, который находится в месте расположения или следует в зону аварии о необходимости мер защиты от поражения АОХВ. Задачи: – обнаружить заражение местности и воздуха, – оповестить личный состав формирований и население о наличии очага, – определить тип АОХВ (уровень радиации при аварии на АЭС), – обозначить границы зон заражения, – найти пути обхода или направления для преодоления зараженных участков, – осуществлять мониторинг за состоянием окружающей среды в очаге и на его границе (берут пробы воды, грунта, мазки с зараженной техники и отправляют их в лаборатории), – проведение метеорологического наблюдения (температура, ветер, влажность воздуха, осадки). – посты радиационного и химического наблюдения должны иметь метеокомплект и выставляться не только в городе на территории объекта, но и в загородной зоне. Средствами оценки химической обстановки являются: – карта (схема) с обозначенными на ней местом химического объекта и зоной распространения загрязненного воздуха, – расчетные таблицы (справочник по поражающему действию АОХВ) и формулы, – приборы химического контроля внешней среды. При оценке химической обстановки для службы медицины катастроф необходимы следующие сведения: – предельное время пребывания в загрязненной зоне, – вид средств индивидуальной защиты, степень их использования, – способы дегазации и степень ее эффективности, 113 – первоочередные лечебные мероприятия. – целесообразность эвакуации населения и персонала. В выводах из оценки химической обстановки для принятия решения по организации медико-санитарного обеспечения должны быть следующие данные: – число пораженных; – наиболее целесообразные действия персонала пострадавшего объекта и ликвидаторов аварии, а также населения, находящегося в загрязненном районе; – организация медико-санитарного обеспечения в сложившейся обстановке; – дополнительные меры защиты различных контингентов людей, оказавшихся в зоне аварии. 3.Организация оказания медицинской помощи. Оказание медицинской помощи как персоналу большинства химических объектов народного хозяйства так и населению, подвергшегося токсическому воздействию токсических агентов при авариях, возложено на Всероссийскую службу медицины катастроф (ВСМК). При ликвидации медико-санитарных последствий ЧС, связанных с химическими авариями, используются все находящиеся в зоне ЧС лечебно-профилактические, санитарно-гигиенические, противоэпидемические и аптечные учреждения, независимо от их ведомственной принадлежности, При локальных и местных авариях ликвидация медико-санитарных последствий обеспечивается силами и средствами медицинских учреждений территориального уровня медико-санитарными частями предприятий, местными лечебно-профилактическими учреждениями). К ликвидации медико-санитарных последствий крупномасштабных аварий регионального уровня, помимо вышеуказанного территориального звена, под руководством регионального центра привлекаются силы и средства ВСМК (городские, областные и межобластные больницы, клиники, 114 токсикологические центры) и размещенные в регионе медицинские учреждения других министерств и ведомств (военные госпитали, санэпидотряды, учреждения МВД и т.д.). Ликвидация медико-санитарных последствий транспортных аварий при перевозках химически опасных грузов является наиболее сложной в организационном плане. Это обусловлено тем, что затруднено прогнозирование места возникновения аварии и ее масштабов. Своевременная и в полном объеме медицинская помощь при химических авариях возможна лишь при условии заблаговременной подготовки соответствующих сил и средств на основе предварительно проведенной оценки аварийной опасности производств, прогнозирования обстановки, складывающейся при аварии, расчетов вариантов санитарных потерь. При этом наиболее важной и сложной является задача определения глубины и площади возможного загрязнения и уровней концентраций веществ с учетом динамики их изменения с течением времени. При химических авариях с быстродействующими веществами помощь пораженным наиболее эффективна, если она оказана в течение первых 2ч. Поэтому необходимо организовать медицинскую помощь в непосредственной близости от очага. Медицинская помощь пораженным на месте должна быть оказана в наиболее полном объеме, иначе значительно снижается эффективность лечения на последующих этапах. В частности, судьба пораженных зависит от скорости проведения детоксикационных мероприятий. Решение этой проблемы возможно только при оказании Медицинской помощи специализированными токсико-терапевтическими бригадами, усиливающими ближайшие местные лечебные учреждения. При значительном удалении очага аварии от стационаров возможно развертывание формирований в полевых условиях, а также привлечение ведомственных медицинских отрядов специального назначения. Наряду химических с оказанием авариях неотложной необходимо также 115 медицинской помощи, своевременное при проведение санитарно-гигиенических мероприятий. Меры по сокращению или исключению контакта людей с токсичным веществом (использование технических средств индивидуальной и коллективной защиты персоналом аварийно-опасных производств, спасателями и медицинскими работниками выездных бригад, населением; своевременное проведение санитарной обработки; эвакуационные мероприятия) могут существенно снизить тяжесть поражения, а иногда и предотвратить его. 4.Особенности сортировки и регистрации. Регистрация данных о пораженных должна быть полной. Сразу после поступления на каждого больного должна быть заполнена регистрационная карта, в которой указываются следующие сведения: – паспортные данные, – сведения о нахождении в аварийном очаге с указанием расстояния от места аварии, – сведения о виде деятельности, – сведения о времени пребывания в зоне, – сведения о применении средств защиты органов дыхания и кожи; – сведения о проведении профилактики поражений с помощью антидотов (чем, когда); – сведения о введении каких-либо других препаратов; – наличие жалоб; – диагнозы хронических заболеваний до аварии; – наличие воздействия до аварии токсичных веществ, неблагоприятных производственных факторов. Учитывая, что в очаге трудно собрать все необходимые сведения, в задачи спасателей целесообразно включить хотя бы маркировку пораженных (например, прикрепление талонов разного цвета в зависимости от места их нахождения при аварии и периода пребывания в загрязненной зоне). Это может помочь в оценке тяжести поражения и сортировке. Сведения о 116 пораженных должны являться основой специальных регистров для дальнейшего наблюдения за больными. Лекция № 10 «Медико-тактическая характеристика очагов радиационных поражений. Лучевая болезнь» Учебная цель: - знать: понятия «радиационно-опасный объект», «радиационная авария»; виды радиационных аварий; понятие и виды лучевой болезни; особенности оказания медицинской помощи в очагах радиационных заражений. Формируемые компетенции: ПК 3.1, 3.2; ОК 1, ОК 3, ОК 9, ОК 13. План лекции: 1.Общая характеристика очагов радиационных загрязнений; 2. Острая лучевая болезнь, формы; 3.Радиационная защита населения; 4.Особенности оказания медицинской помощи. 1.Общая характеристика очагов радиационных загрязнений. Радиационная авария - событие, которое могло привести или привело к незапланированному облучению людей или к радиоактивному загрязнению окружающей среды с превышением величин, регламентированных нормативными документами для контролируемых условий, происшедшее в результате потери управления источником ионизирующего излучения, вызванное неисправностью оборудования, неправильными действиями персонала, стихийными бедствиями или иными причинами. Очаг аварии - территория разброса конструкционных материалов аварийных объектов и действия α-, β- и γ-излучений. 117 Зона радиоактивного загрязнения - местность, на которой произошло выпадение радиоактивных веществ. Типы радиационных аварий определяются используемыми в народном хозяйстве источниками ионизирующего излучения: – ядерные, – радиоизотопные – электрофизические (создающие ионизирующее излучение за счет ускорения (замедления) заряженных частиц в электромагнитном поле). На ядерных энергетических установках в результате аварийного выброса возможны следующие факторы радиационного воздействия на население: – внешнее облучение от радиоактивного облака и от радиоактивно загрязненных поверхностей земли, зданий, сооружений и др.; – внутреннее облучение радиоактивных при веществ вдыхании и при находящихся потреблении в воздухе загрязненных радионуклидами продуктов питания и воды; – контактное облучение за счет загрязнения радиоактивными веществами кожных покровов. Классы радиационных аварий связаны, прежде всего, с их масштабами. По границам распространения радиоактивных веществ и по возможным последствиям радиационные аварии подразделяются на локальные, местные, общие. Локальная авария - это авария с выходом радиоактивных продуктов или ионизирующего излучения за предусмотренные границы оборудования, технологических систем, зданий и сооружений в количествах, превышающих регламентированные для нормальной эксплуатации значения, при котором возможно облучение персонала, находящегося в данном здании или сооружении, в дозах, превышающих допустимые. Местная авария - это авария с выходом радиоактивных продуктов в пределах санитарно-защитной зоны 118 в количествах, превышающих регламентированные для нормальной эксплуатации значения, при котором возможно облучение персонала в дозах, превышающих допустимые. Общая авария - это авария с выходом радиоактивных продуктов за границу санитарно-защитной зоны в количествах, превышающих регламентированные для нормальной эксплуатации значения, при котором возможно облучение населения и загрязнение окружающей среды выше установленных норм. При решении вопросов организации медицинской помощи населению в условиях крупномасштабной радиационной аварии необходим анализ путей и факторов радиационного воздействия в различные временные периоды развития аварийной ситуации, формирующих медико-санитарные последствия. С этой целью рассматривают три временные фазы: раннюю, промежуточную и позднюю (восстановительную). Радиационная обстановка за пределами АЭС, на которой произошла авария, определяется характером радиоактивных выбросов из реактора (типом аварии), движением в атмосфере радиоактивного облака, величиной районов радиоактивного загрязнения местности, составом радиоактивных веществ. Радиационная обстановка представляет собой совокупность условий, возникающих в результате загрязнения местности, приземного слоя воздуха и водоисточников оказывающих влияние радиоактивными на веществами аварийно-спасательные (газами) работы и и жизнедеятельность населения. Оценка наземной радиационной обстановки осуществляется с целью определения степени влияния радиоактивного загрязнения на лиц, занятых в ликвидации последствий чрезвычайной ситуации, и населения. Оценка радиационной обстановки может быть выполнена путем расчета с использованием формализованных документов и справочных таблиц (прогнозирование), а также по данным разведки (оценка фактической обстановки). 119 2.Острая лучевая болезнь. ОСТРАЯ ЛУЧЕВАЯ БОЛЕЗНЬ - нозологическая форма, развивающаяся при внешнем гамма- и гамма-нейтронном облучении в дозе, превышающей 1 грэй (Гр) (1 Гр = 100 рад) , полученной одномоментно или в течение короткого промежутка времени (от 3 до 10 суток) , а также при поступлении внутрь радионуклидов, создающих адекватную поглощенную дозу. ОЛБ от равномерного облучения - типичный клинический вариант радиационного поражения при действии гамма-нейтронного излучения воздушного ядерного взрыва, а также гамма-облучения при нахождении на местности, загрязненной продуктами ядерного взрыва. Для облучения в очаге взрыва на открытой местности и относительном удалении от источника излучения и на территории следа радиоактивного облака характерно относительно равномерное воздействие ионизирующего излучения, перепад доз при котором для различных участков тела не превышает 2,5-3 раз. Неравномерное облучение создается при увеличении доли нейтронов в общей дозе или при экранировании отдельных частей тела. Лучевая болезнь Острая (1 Гр. одномоментно) Хроническая Типичная костно-мозговая форма Молниеносные формы Костномозговая форма ЛБ. Костномозговой синдром при этой форме ОЛБ является ведущим, определяющим в значительной мере патогенез, клинику и исход заболевания. По тяжести ОЛБ делят на несколько степеней: I степень 1÷2 Гр (проявляется через 14—21 день) II степень 2÷5 Гр (через 4—5 дней) 120 III степень 5÷10 Гр (после 10—12 часов) IV степень >10 Гр (после 30 минут) Инфекционные осложнения и геморрагический синдром в основном представляют собой характерное следствие агранулоцитоза и тромбоцитопении. Особая значимость в оценке первичной реакции принадлежит в первые 3 суток показателям крови: относительная и абсолютная лимфоцитопения является надежным количественным показателем для оценки тяжести лучевого поражения и прогнозирования течения заболевания в последующие сроки. Клинические проявления периода первичной реакции являются не только следствием прямого повреждения радиочувствительных систем (лимфоцитопения, задержка клеточного деления, уменьшение числа или исчезновение молодых форм кроветворных клетов), но и свидетельствуют о ранних нарушениях нервно-регуляторных и гуморальных механизмов (диспесические, общеклинические, сосудистые расстройства). Латентный период: после периода первичной реакции наступает относительное улучшение состояния. Прекращается рвота, тошнота, уменьшается гиперемия кожи и слизистых, нормализуется сон и аппетит, улучшается общее самочувствие. Объективные клинические симптомы выражены нерезко. Выявляются неустойчивость пульса и АД, лабильность вегетативной регуляции, умеренная общая астенизация, хотя изменения в кроветворении продолжают прогрессировать. Длительность латентного периода зависит от степени тяжести ОЛБ: 1 ст. - до 3- суток, 2 ст. - 15-28 суток, 3 ст. - 8-15 суток, 4 ст. - может и не быть или менее 6-8 суток. Наибольшее внимание в латентный период должно быть уделено динамике гематологических показателей - срокам и выраженности цитопении. Цитопения обусловлена исчезновением циркулировавших в крови к моменту облучения клеток при нарастающем поражении ростковых 121 элементов кроветворных органов и прекращении поступления созревающих клеток в периферическую кровь. Решающее прогностическое значение имеет уровень лимфоцитов на 3-6 сутки и гранулоцитов на 8-9 сутки. У больных крайне тяжелой степени абсолютное число лимфоцитов в первые 3-6 дней составляет 0,1х10 9/л, гранулоцитов - менее 0,5х10 9/л на 8-й день после облучения, тромбоцитов - менее 50х10 9/л. На этот период приходится появление эпиляции. Пороговая поглощенная доза облучения, вызывающая эпиляцию, близка к 2,5-3 Гр. Наиболее радиочувствителен волосистый покров на голове, подбородке, в меньшей мере - на груди, животе, лобке, конечностях. Эпиляция ресниц и бровей наблюдается при облучении дозой 6 Гр и более. Период разгара заболевания: прогрессирующее поражение костномозгового кроветворения достигает значительных и крайних степеней. Глубокая цитопения до выраженного агранулоцитоза (число гранулоцитов менее 1х10 9/л) ) составляет основу нарушений иммунитета с последующим снижением защитных свойств организма и формированием инфекционных осложнений экзогенной и эндогенной природы. Нарушения трофики тканей и особенно кожи, слизистых оболочек кишечника и полости рта ведут к повышению проницаемости физиологических барьеров, поступлению в кровь токсических продуктов и микробов, развитию токсемии, бактериемии, сепсиса. Развивается анемия. Осложнения носят смешанный инфекционно-токсический характер. Тромбоцитопения и повышение проницаемости сосудов приводят к развитию геморрагического синдрома. Сроки наступления периода разгара и его продолжительность зависят от степени тяжести ОЛБ:? 1 ст. наступает на 30-е сутки, длится 10 суток? 2 ст. -"- на 20-е, -"- 15 суток? 3 ст. -"- на 10-е, -"- 30 суток? 4 ст. -"- на 4-8 сутки, на 3-6 недели наступает летальный исход. Клинический переход от латентного к периоду разгара наступает резко (исключая легкую степень). Ухудшается самочувствие, снижается аппетит, 122 нарастает слабость, повышается температура. Учащается пульс, который лабилен при перемене положения тела, небольших физических напряжениях. АД снижается. Формируется дистрофия миокарда (приглушение тонов сердца, расширение его размеров, изменения желудочкового комплекса на ЭКГ) . Яркую клиническую картину приобретают инфекционно-токсические осложнения: при 2 ст. наблюдаются изменения полости носа, рта, глотки и гортани (стоматит, ларингит, фарингит, ангина). При 3-4 ст. возможны язвенно-некротические поражения слизистых пищеварительного тракта и верхних дыхательных путей, что позволяет выделить соответствующие синдромы: оральный, агранулоцитозе орофарингеальный, возможны Геморрагические тяжелые осложнения кишечный. пневмонии, проявляются При глубоком развитие сепсиса. кровоизлияниями, кровотечениями. Костный мозг при 4 ст. представляется полностью опустошенным. Период восстановления: различают фазу непосредственного (ближайшего) восстановления, заканчивающуюся в сроки от 2 до 4 месяцев от момента облучения соответственно при легкой, средней и тяжелой степени и фазу восстановления продолжительностью от нескольких месяцев до 1-3 лет. В эти сроки восстанавливаются основные функции, а более серьезные дефекты приобретают определенную стойкость; практически завершаются основные репаративные и реализуются возможные компенсаторные процессы. Кишечная форма. Первичная реакция развивается в первые минуты, длится 3-4 дня. Многократная рвота появляется в первые 15-30 минут. Характерны боли в животе, озноб, лихорадка, артериальная гипотензия. Часто в первые сутки отмечается жидкий стул, позднее возможны явления энтерита и динамической кишечной непроходимости. В первые 4-7 суток резко выражен орофарингеальный синдром в виде язвенного стоматита, некроза слизистой полости рта и зева. С 5-8 дня состояние резко ухудшается: высокая 123 температура тела, тяжелый энтерит, обезвоживание, общая интоксикация, инфекционные осложнения, кровоточивость. Летальный исход на 8-16 сутки. При гистологическом исследовании погибших на 10-16 день отмечается полная потеря кишечного эпителия, обусловленная прекращением физиологической регенерации клеток. Основная причина летальности обусловлена ранним радиационным поражением тонкого кишечника минут, возможны (кишечный синдром). Токсемическая фома. Первичная реакция отмечается с первых кратковременная потеря сознания и нарушение двигательной активности. Развиваются тяжелые гемодинамические нарушения с резко выраженной артериальной гипотензией и коллаптоидным состоянием. Четко проявляется интоксикация вследствие глубоких нарушений обменных процессов и распада тканей кишечника, слизистых, кожи. Нарушается функция почек, что проявляется в олигоурии. Летальный исход наступает на 4-7 сутки. Церебральная форма. По особенностям клинической картины обозначается как острейшая или молниеносная лучевая болезнь. Характерным для нее является поллапс с потерей сознания и резким падением АД. Клиническая картина может быть обозначена как шокоподобная реакция с выраженной гипотензией, признаками отека головного мозга, анурией. Рвота и понос носят изнуряющий характер. Выделяют следующие синдромы этой формы: - судорожно-паралитический - аментивно-гипокинетический - дисциркуляторный с нарушением центральной регуляции ряда функций вследствие поражения нервных центров. Летальный исход наступает в первые 3 суток, иногда - в первые часы. Лучевое воздействие в дозах, составляющих 250-300 Гр и более, вызывает гибель экспериментальных животных в момент облучения. Такую форму лучевого поражения обозначают как "смерть под лучом". 124 3.Режимы радиационной защиты населения. Режим радиационной защиты населения: Заключает три основных этапа 1-й этап укрытие населения в противорадиационном укрытии (ПРУ) 2-й этап - последующее укрытие населения в домах и ПРУ 3-й этап - проживание населения в домах с ограниченным пребыванием на открытой местности в течение 1-2 часов в сутки. Этот же режим применителен и для больных нашей больницы. Режим радиационной защиты рабочих и служащих: Включает три основных этапа 1-й этап - продолжительность прекращения работы объекта народного хозяйства (время непрерывного пребывания людей в ПРУ) 2-й этап - продолжительность работы объекта с использованием для отдыха защитных сооружений 3-й этап продолжительность работы объекта с ограничением пребывания рабочих и служащих на открытой местности. Режимы радиационной защиты разработаны с учетом продолжительности работы каждой смены 1-12 часов. 4.Особенности оказания медицинской помощи на этапах. В очаге поражения сразу же после возникновения аварии доврачебная и первая врачебная помощь пораженным оказывается медицинским персоналом аварийного объекта и прибывающими уже в первые 1-2 ч бригадами скорой медицинской помощи медсанчасти. Основной задачей в этом периоде является вывод (вывоз) пораженных из зоны аварии, проведение необходимой специальной обработки, размещение в зависимости от условий в медико-санитарной части или других помещениях и оказание первой врачебной помощи. Первый этап медицинской помощи включает медицинскую сортировку, санитарную обработку, первую врачебную помощь и подготовку к эвакуации. Для выполнения первого этапа необходим сортировочный пост, 125 отделение санитарной обработки, сортировочно-эвакуационное отделение с рабочими местами для врача-гематолога, терапевта-радиолога и эвакуационное отделение. На 100 человек, оказавшихся в зоне аварии, необходимы 2-3 бригады для оказания первой врачебной помощи в течение 2 часов. Лекция № 11 «Санитарно-гигиенические и противоэпидемические мероприятия в чрезвычайных ситуациях» Учебная цель: - знать: особенности образования эпидемических очагов при ЧС; комплекс мероприятий по предупреждению распространения инфекционного процесса в очагах катастроф; особенности сортировки и эвакуации инфекционных больных; противоэпидемические мероприятия в пути следования; противоэпидемические мероприятия в местах размещения эвакуируемых; мероприятия в очагах особо опасных инфекций. Формируемые компетенции: ПК 3.2, 3.3; ОК 1, ОК 2, ОК 9, ОК 11, ОК 12. План лекции: 1. Особенности образования эпидемических очагов при ЧС; 2. Общий комплекс мероприятий для предупреждения распространения инфекции в зоне катастрофы; 3. Требования к эвакуации пострадавших и инфекционных больных; 4. Противоэпидемические мероприятия в пути следования. 1.Особенности образования эпидемических очагов при ЧС. резкое ухудшение социально-бытовых условий жизни людей в связи 126 с разрушение жилых и иных зданий, нарушением водо- и энергоснабжения, ухудшением организации питания, работы банно-прачечных учреждений и т.д.; одномоментное загрязнение значительных площадей территории, водоисточников, продовольственного сырья; появление большого числа пораженных, которые требуют госпитализации; обострение эпидемической ситуации по инфекциям, характерным для данной местности; завоз инфекции из вне спасателями и другими прибывающими в зону бедствия лицами, что приводит к наличию значительного числа не выявленных источников инфекции, которые оказываются неизолированными и в течение длительного времени имеют многочисленные контакты с окружающими; инфицирование людей и животных при употреблении зараженной воды и пищи, массовой миграции источников возбудителей инфекции; снижение уровня естественной резистентности организма у пострадавших, что облегчает формирование эпидемических штаммов возбудителей и инфицирование различных групп населения; образование множества эпидемических очагов, отсутствие их четких границ; размещение инфекционных больных в приспособленных помещениях и на дому из-за невозможности эвакуации или по медицинским показаниям; перепрофилирование лечебно-профилактических учреждений, переоборудование общественных зданий и сооружений для развертывания обсерваторов, госпиталей транспортировка, вскрытие и других и медицинских захоронение умерших, в т.ч. и от инфекционных заболеваний; 127 подразделений; значительного - количества отсутствие достаточного количества сил и средств санитарноэпидемиологической службы и здравоохранения, что затрудняет организацию своевременного выявления и изоляции инфекционных больных, лабораторную диагностику и оказание медицинской помощи; поздняя обращаемость заболевших, сокрытие заболевания при опросах и обследованиях пострадавшего населения, отказ от госпитализации после установления диагноза, что вызывает необходимость участия представителей исполнительной власти (сотрудников милиции, ОМОНа и др.) в принятии мер по своевременной изоляции опасных для окружающих инфекционных больных. Следует учитывать, что санитарно-противоэпидемическое обеспечение зависит от характера ЧС, объема и последовательности мероприятий по ликвидации медико-санитарных последствий конкретных местных условий к которым относятся: – коммунально-бытовая обустроенность мест размещения пострадавших; – санитарное состояние населенных пунктов; – наличие и оборудование путей эвакуации инфекционных больных; – инфекционная заболеваемость среди пострадавшего населения; – иммунный статус населения; – укомплектованность медицинскими кадрами лечебных и санитарнопрофилактических учреждений; – коечная сеть инфекционных больниц, в том числе и резервы для ее дополнительного развертывания; 2.Общий комплекс мероприятий для предупреждения распространения инфекции в зоне катастрофы. Регистрация. Все больные и подозрительные на заболевания лица берутся на специальный учет в санитарно-эпидемиологическом учреждении, поэтому динамика поступления инфекционных больных докладывается в штаб санитарно-противоэпидемической комиссии (СПК) не реже двух раз в сутки, а при карантинных инфекциях - каждые 2 часа. 128 Эпидемиологическое обследование. При появлении инфекционных больных среди пораженных, поступивших на этап, проводится тщательное эпидемиологическое обследование, имеющее целью выявить источник заражения и пути передачи возбудителя, число общавшихся, а также определить объем лабораторного обследования и показания к антибиотикопрофилактике или использованию иммунопрепаратов. Госпитализация. Своевременная госпитализация инфекционного больного является кардинальной мерой, предотвращающей распространение инфекции. Эвакуация инфекционных больных из эпидемических очагов в зонах катастроф проводится специальным или приспособленным для этой цели транспортом, который после каждой перевозки должен быть подвергнут дезинфекции. В первую очередь эвакуируют больных с высококонтагиозными формами инфекции. В случае привлечения к сопровождению больного сотрудников милиции, ОМОНа и др. необходимо предусмотреть меры их медицинской защиты (одежда, защитная маска, антибиотикопрофилактика и т.д. Дезинфекция, дезинсекция и дератизация. В помещении, где находится инфекционный больной до госпитализации, проводится текущая дезинфекция; после госпитализации больного проводится заключительная дезинфекция, особенно тщательно в местах временного размещения пострадавшего населения (в палатках, землянках). При кишечных инфекциях с момента выявления больного должна проводиться систематическая дезинфекционно-дезинсекционная обработка туалетов, ровиков и других мест накопления или сохранения возбудителей инфекции. При паразитарных тифах одновременно с дезинсекцией помещения проводится санитарная обработка контактных лиц, проживавших с заболевшим. В природных очагах проводятся дератизационные работы. Перечень современных средств дезинфекции указан в приложении 3. Усиление санитарно-эпидемиологического надзора: дополнительное обследование водоисточников, запасов продовольствия, 129 мест размещения эвакуируемых, внеплановое обследование декретированных контингентов и т.д. Применение профилактики средств или мер общей и специальной специфической экстренной профилактики по эпидемиологическим показаниям согласно существующим схемам. Широкое развертывание санитарно-разъяснительной работы проводится в целях повышения уровня санитарной культуры населения, разъяснения правил поведения инфекционных больных и носителей в районах катастроф до их изоляции, порядка использования водоисточников, продуктов питания, правил размещения, правил личной и общественной гигиены. 3.Требования к эвакуации пострадавших и инфекционных больных. Основными санитарно-противоэпидемическими требованиями к эвакуации пострадавших и инфекционных больных являются: организация эпидемиологического наблюдения; выявление в местах сбора эвакуируемого населения инфекционных больных и подозрительных на инфекционные заболевания, изоляция их и направление в инфекционный стационар; проведение экстренной профилактики (по показаниям); оборудование на путях эвакуации и в местах расселения пострадавших инфекционных изоляторов, обсерваторов и осуществлением контроля за проведением санитарной обработки населения; контроль за организацией питания, водоснабжения и баннопрачечного обслуживания на путях эвакуации и в местах размещения эвакуируемых; контроль снабжения за питьевой соблюдением водой и санитарно-гигиенических хранением пищевых предназначенных для эвакуируемых инфекционных больных; 130 правил продуктов, организация контроля санитарного состояния мест за поддержанием удовлетворительного и помещений временного пребывания эвакуируемого населения; борьба с насекомыми и грызунами, контроль за удалением и обеззараживанием нечистот и пищевых отбросов на маршрутах движения. Руководство эвакуацией осуществляют штабы гражданской обороны и чрезвычайных ситуаций (ГОЧС) административных территорий. Для практического осуществления мероприятий по эвакуации в помощь штабам ГОЧС создаются специальные эвакуационные органы и формирования. Органы управления эпидемиологиической здравоохранением службой организуют эвакуируемого населения, эвакуационных, санитарно-гигиенических и медицинское представляющее и комплекс санитарнообеспечение лечебно- противоэпидемических мероприятий. Эти мероприятия проводятся в местах сбора, в пунктах погрузки средства эвакуации и высадки в местах предназначения, в пути следования и местах расселения. Санитарно-эпидемиологическая служба республики, входящей в состав РФ, области, района, города несет полную ответственность за санитарнопротивоэпидемическое обеспечение и выделяет из состава санитарнопрофилактических учреждений врачей для организации мероприятий по медицинскому обслуживанию эвакуируемых групп. В обязанности вышеуказанных специалистов входит: – выяснение медико-санитарных условий размещения эвакуируемых; – участие в выборе и оборудовании мест отправки, прибытия и окончательного размещения пострадавших, а также санитарноэпидемиологический надзор за ними; – организация медицинских осмотров эвакуируемых, проведение мероприятий по унитарной обработке по эпидемическим показаниям; – организация и проведение санитарно-эпидемиологического надзора во время следования в поездах, судах, по шоссейным дорогам, на 131 самолетах; – проведение эвакуируемым по эпидемическим показаниям экстренной специальной и специфической профилактики; – осуществление санитарно-эпидемиологического надзора за организацией водоснабжения и питания. Сан-эпид. служба на местах при эвакуации из районов катастроф должна иметь сведения: о контингенте эвакуируемых. Лица, ответственные за санитарно-противоэпидемическое обеспечение эвакуируемых, должны иметь постоянную связь с органами исполнительной власти, осуществляющими эвакуацию. 4.Противоэпидемические мероприятия в пути следования. – включают выявление, изоляцию и госпитализацию инфекционных больных в близлежащие больницы, расположенные на путях эвакуации населения; – санитарный надзор за местами питания, – обеспечение доброкачественной питьевой водой; – дезинфекционные мероприятия. Каждый поезд, морские и воздушные суда должны иметь медицинский персонал, назначенный руководством территориального здравоохранения в местах отправки и выполняющий одновременно функции санитарного надзора (врач, фельдшер, медсестра, помощник эпидемиолога, дезинфектор в зависимости от количества эвакуируемых). При эвакуации пострадавшего населения на пассажирских поездах медицинский персонал осуществляет: – периодический обход всех вагонов; – выявление больных и оказание им медицинской помощи; – извещение органов здравоохранения об имеющихся случаях инфекционных заболеваний; – изоляцию больных инфекционными болезнями; – подготовку к эвакуации и транспортировку больных в стационарные 132 учреждения здравоохранения; – надзор за санитарным состоянием вагонов; – ведение санитарного дневника; – оформление документации при необходимости снятия с поезда больных или умерших в пути следования. В каждом поезде выделяются отдельные купе и вагоны для временного размещения больных. Медицинский персонал поезда обязан иметь медицинскую укладку с медикаментами, в т.ч. антибиотики для экстренной профилактики, дезинфицирующие средства. Все рестораны и буфеты при железнодорожных станциях должны быть переориентированы для снабжения эвакуируемых горячей водой, пищей и детей - молоком. При обнаружении в пути больных и подозрительных на особо опасные инфекции их снимают с поезда на ближайшей станции, имеющей лечебно-профилактическое учреждение или изоляционный пропускной пункт. Больницы обязаны по телеграфному уведомлению от лиц ответственных за эвакуацию подготовиться к приему инфекционных больных. При появлении в поезде 20 и более инфекционных больных или случая особо опасного инфекционного заболевания состав поезда подвергается карантину или обсервации. При этом необходимо провести: – медицинский осмотр всех эвакуируемых для выявления, изоляции и отправки в учебные учреждения всех больных и подозрительных на инфекционное заболевание; – экстренную общую, а при установлении диагноза, специальную профилактику антибиотиками и другими препаратами; полную санитарную обработку эвакуируемых, дезинфекцию их вещей и вагонов (по необходимости). В случае эвакуации автотранспортом по шоссейным и грунтовым дорогам территориальные органы здравоохранения организуют медицинские, а санитарно-эпидемиологические 133 учреждения - санитарно- противоэпидемические мероприятия в группах эвакуируемых (исходя из наличия сил, средств и условий). В местах прибытия эвакуируемых санитарно-эпидемиологическая служба осуществляет следующие мероприятия: – участвует в выборе территории и населенных пунктов районов, благополучных по санитарно-эпидемическому состоянию; – осуществляет санитарно-эпидемиологический надзор за развертыванием и организацией работы приемников-распределителей для временного размещения (палаточные городки, землянки и другие места пребывания), временных инфекционных стационаров за питанием, водоснабжением пострадавших; – организует проведение санитарной обработки прибывших людей и дезинфекцию их вещей при наличии эпидемических показаний в ЛПУ в местах прибытия пострадавшего населения, – обеспечивают проведение медицинского осмотра, в первую очередь, детского контингента, оказание необходимой амбулаторно- поликлинической и стационарной помощи инфекционным больным, – проведение экстренной профилактики. Лекция № 12 «Психическое реагирование населения в экстремальных ситуациях» Учебная цель: - знать: особенности клиники невротических и психотических расстройств; периоды формирования психических реакций человека; методы диагностики нарушений психического реагирования; организацию оказания медицинской помощи при нарушении психического реагирования населения; критерии сортировки. 134 Формируемые компетенции: ПК 3.1, 3.2; ОК 2, ОК 3, ОК 5, ОК 8, ОК 11. План лекции: 1. Особенности клинической картины; 2. Особенности диагностики; 3. Особенности организации оказания медицинской помощи; 1.Особенности клинической картины. Психические нарушения, возникающие при катастрофах, представляют достаточно широкий спектр психических состояний, среди которых выделяют психические нарушения с психотической симптоматикой (реактивные психозы) и психические нарушения с непсихотической симптоматикой (невротические реакции и острые реакции на стресс). Существенным признаком разграничения перечисленных групп нарушений является наличие (для первой группы) или отсутствие (для второй группы) так называемых психотических форм патологии, включая грубые нарушения сознания, явные признаки нарушения адаптивного поведения и наличие галлюцинаций и бреда. Все психические нарушения, возникающие при катастрофах, могут быть разделены на психотические и невротические. Характер психического реагирования населения на катастрофу и особенности психопатологии, возникающей после нее, зависят от: – интенсивности и продолжительности воздействия, – обширности района поражения, – плотности населения, – готовности отдельных лиц к деятельности в экстремальных условиях, – согласованности проведения спасательных работ – адекватности оказания медицинской помощи. Выраженное воздействие катастрофы на эмоциональную сферу пострадавших происходит как непосредственно в период возникновения 135 катастрофы, так и опосредованно в результате гибели родственников и близких, а также материальных потерь и социальных проблем, возникающих после катастрофы. Этапность в формировании симптоматики: – начальный этап полиморфной психопатологической симптоматики – стадия структурирования, т.е. формирования определенной направленности психического реагирования, – период относительной стабилизации возникших психопатологических проявлений, т. е. оформления неврозов. Основные периоды, во время которых наблюдаются различные психические нарушения: – острый (изоляционный) период - первые минуты и часы после катастрофы, – подострый период - 10—12 дней после катастрофы, – период отдаленных последствий - в течение нескольких месяцев и даже лет после катастрофы. В острый (изоляционный) период у небольшой части лиц, находящихся в эпицентре катастрофы, могут возникнуть следующие виды психотических состояний: аффективно-шоковая реакция, психогенный ступор, психомоторное возбуждение, реактивная спутанность, истерический психоз. Аффективно-шоковая реакция — наиболее характерная для экстремальных ситуаций форма реактивных психозов, которая вызывается сильным аффектом, обычно страхом в связи с угрозой жизни. Аффективношоковая реакция проявляется своеобразным состоянием оцепенения, которое сопровождается снижением возможности восприятия внешних раздражителей и достаточно выраженной дезориентацией в окружающем. Психогенный ступор проявляется в резко выраженной двигательной заторможенности, достигающей степени полной обездвиженности, и незначительной речевой продукции вплоть до мутизма, протекающих на 136 фоне суженного сознания. Человек, несмотря на смертельную опасность, застывает в позе, в которой он находился в момент потрясения. Временами в таких ситуациях наступает состояние оцепенения (ступор). Пострадавший сидит съежившись или лежит в эмбриональной позе. Мимика при этом отражает напряженный аффект, на лице выражение либо испуга, либо безысходного отчаяния. Воспоминания о потрясении отрывочны. Психомоторное возбуждение развивается остро и проявляется хаотичными и бесцельными движениями. Пострадавшие бессмысленно мечутся в поисках выхода, кричат, молят о помощи. Эта картина возникает на фоне психогенного сумеречного расстройства сознания. При этом отмечается нарушение ориентировки в окружающем и собственной личности, а также неотчетливость восприятия окружающего. Впоследствии отмечается полная амнезия. Реактивная спутанность проявляется речевыми расстройствами, которые характеризуются однообразными высказываниями и ускорением темпа речи. При этом в речи пострадавших выявляется определенная тематика, отражающая экстремальную ситуацию. Высказывания отличаются однообразием, носят стереотипный характер. Речевые расстройства возникают в рамках истерических нарушений на фоне аффективно суженного сознания и нерезко выраженного психомоторного возбуждения. Истерические психозы проявляются более разнообразными клиническими формами, нежели описанные выше психозы, и включают в себя следующие варианты: истерические сумеречные состояния, псевдодеменцию, истерический ступор. Истерические сумеречные помрачения сознания характеризуются прежде всего аффективным сужением поля сознания, дезориентировкой в окружающей обстановке, обманами восприятия (зрительные и слуховые галлюцинации) и избирательной фрагментарностью последующей амнезии. Псевдодеменция представляет собой «мнимое слабоумие», возникающее на фоне суженного состояния сознания, и характеризуется 137 мнимой утратой простейших знаний, неправильными ответами (миморечь) и действиями (мимо-действия). Истерический ступор проявляется обездвиженностью, мутизмом и явлениями помрачения сознания (истерическое суженное сознание). Однако при этой форме ступора поведение больного отражает напряженный аффект (страдание, отчаяние), а мимика крайне экспрессивна. На лице выражение ужаса и страдания, иногда на глазах слезы. У другой, значительно большей по количеству группы лиц психическое состояние в момент катастрофы определяется полиморфной психопатологической симптоматикой невротического уровня, центральным элементом которой являются тревожно-фобические расстройства. Наряду с ощущением внутреннего напряжения, беспокойства и тревожными опасениями они обычно отмечают у себя сердцебиение, повышенную потливость, слабость во всем теле, сухость во рту, тремор рук и всего тела, что свидетельствует о нарушениях функционирования вегетативной нервной системы. В течение подострого периода, который начинается с момента организации спасательных работ и продолжается до момента эвакуации пострадавших в безопасные зоны, у большей части лиц, перенесших катастрофу, происходит снижение интенсивности тревожно-фобических реакций, что способствует их социальной адаптации. Однако у части пострадавших происходит трансформация тревожно-фобических реакций в ряд других невротических состояний, которые обычно оцениваются как невротические истерические, реакции: гипоманиакальные, астенические, обсессивно-фобические, депрессивные, ипохондрические. Перечисленные невротические реакции по своей клинической картине ничем не отличаются от аналогичных состояний, встречающихся в обычной психиатрической практике. Гипоманиакальные реакции у лиц, попавших в экстремальные условия, проявляются гипервысокой, 138 но плохо интегрированной активностью, отрицанием ими объективно существующих трудностей, преувеличением своих возможностей, с которыми обычно сочетается или неадекватность прогноза, или постановка нереальных целей, или нереалистическое планирование поведения. Обсессивно-фобические реакции представляют собой навязчивые переживания страха повторения катастрофических явлений. Тревожнофобические реакции при этом эмоционально ярки, образны и чувственно окрашены. Ощущение внутреннего напряжения заставляет людей постоянно контролировать изменения, которые могут даже отдаленно свидетельствовать о повторении катастрофы. Они начинают вырабатывать для себя четкую систему поведения, ограждающую их от тяжелых последствий катастрофы при возможном ее повторении. Лица с обсессивнофобическими реакциями достаточно адекватно оценивают свое состояние, критически к нему относятся и активно ищут поддержки у окружающих и помощи у медиков с целью избавления от мучительных тревожных переживаний. Истерические реакции крайне разнообразны и изменчивы. Наиболее явными признаками невротических реакций истерического круга являются демонстративные или конверсионные реакции. В поведении лиц с таким типом реагирования на катастрофу отмечаются драматизация ситуации, эмоциональная неустойчивость, бурная реакция на происходящее катастрофическое событие, сопровождающееся выраженными сомато- вегетативными нарушениями, а иногда и расстройствами движения по типу астезии-абазии (невозможность стоять или ходить) и изменениями чувствительности, не соответствующими зонам иннервации. Астенические реакции проявляются у лиц, перенесших катастрофу, в виде повышенной утомляемости, снижения трудоспособности, ухудшения памяти и внимания. Указанные нарушения сопровождаются, как правило, повышенной возбудимостью, раздражительностью, неустойчивостью и лабильностью настроения. 139 эмоциональной Депрессивные реакции в виде колебания настроения характеризуются психологической понятностью переживаний, отражением в переживаниях и высказываниях лиц, перенесших катастрофу, психотравмирующих факторов. Депрессивный аффект в некоторых случаях может проявляться напротив, тоской, подавленностью, заторможенностью или, двигательным концентрацией на возбуждением, психотравмирующих сужением факторах, сознания а также — идеями самообвинения сверхценного характера. Ипохондрические проявляются фиксацией реакции у внимания лиц, на переживших своем катастрофу, здоровье. Они легко сосредоточиваются на неприятных ощущениях, мыслях о наличии у них каких-либо внутренних ощущений являются соматических стертые, нарушений. Источником незначительно этих выраженные соматовегетативные нарушения, всегда имеющиеся при эмоциональном стрессе. У части лиц возникает обострение эндогенных заболеваний (шизофрения, маниакально-депрессивный психоз, органическое поражение головного мозга). В период отдаленных последствий, который начинается после эвакуации пострадавших в безопасные районы и может продолжаться несколько месяцев, дальнейшая динамика состояния во многом определяется способностью данного контингента адаптироваться к изменившимся условиям существования. В тех случаях, когда социальная ситуация меняется в лучшую сторону (возмещение материального ущерба, предоставление жилья, оказание адекватной медицинской помощи и т. д.), происходит компенсация названных выше невротических расстройств. Однако у пострадавших, потерявших родных или близких, а также понесших значительные материальные потери, происходит стойкая фиксация перечисленных типов психических нарушений, что клинически выражается в формировании следующих невротических состояний: 140 – невроза тревоги (страха), – невроза навязчивости, – истерического невроза, – неврастении, – депрессивного невроза, – ипохондрического невроза, – невроза со сверхценными образованиями - сутяжно-кверулянтского. 2.Особенности диагностики. Диагностика психоневротических расстройств у лиц, пострадавших от катастрофы, определяется временем проведения обследования. В острый (изоляционный) период катастрофы основной задачей врачей, участвующих в оказании медицинской помощи, должна стать клиническая оценка острых клинически выраженных случаев психической патологии с целью оказания первой медицинской помощи. Квалификационная оценка психического состояния пострадавших должна сводиться к выявлению характерных проявлений психической патологии, чаще всего на уровне реакций. Этот так называемый диагноз узнавания устанавливается врачом в основном с помощью интуиции, на основании предыдущего опыта и сведений, почерпнутых из учебников и научной литературы. Учитывая сложность ситуации, нельзя требовать от врача развернутой характеристики случая, но профессионально и грамотно оценить психическое состояние, зафиксировать свое заключение в первичной медицинской карточке пострадавшего и сделать соответствующие назначения он обязан. В подострый период пострадавшие с явными признаками психической патологии должны быть госпитализированы в психиатрическое учреждение, где на них заводятся истории болезни. Диагностическая процедура на этом этапе должна проводиться с помощью клинического и инструментально-лабораторных исследования. 141 методов 3.Особенности организации оказания медицинской помощи. Основные принципы организации психиатрической помощи заключаются в поэтапной сортировке, эвакуации и соответствующей терапии пострадавших. Наиболее эффективно эти принципы реализуются при максимальном приближении помощи к пострадавшему населению, активном выявлении лиц с психической патологией как непосредственно в районе катастрофы, так и в близлежащих медицинских учреждениях и местах эвакуации жителей. Стратегию психиатрической помощи определяет динамика возникающих состояний психической дезадаптации, психотических и невротических расстройств. На всех этапах развития ситуации она должна быть тесно связана с общемедицинской помощью, обеспечивать непрерывность и преемственность профилактических, лечебных и реабилитационных мероприятий. Во время катастрофы и непосредственно после нее основным организационным звеном медицинской, в том числе и психиатрической, помощи являются специалисты скорой медицинской помощи, а также сохранившиеся в зоне бедствия ЛПУ. Психиатрическая помощь должна планироваться в расчете на специальные бригады, оперативно направляемые в районы бедствия. В зависимости от масштаба катастрофы и числа пострадавших бригады могут формироваться из 1—2 (или большего числа) врачей-психиатров и подготовленного среднего медицинского персонала (фельдшеров). Спокойные, первую уверенные медицинскую помощь, действия специалистов, благотворно влияют оказывающих на ту часть пострадавших, у которой развились субпсихотические психогенные реакции. Особенностью тактики психиатрической помощи в этот период является необязательность установления нозологического и синдромального диагноза — достаточным становится разделение пострадавших на лиц с 142 психотическими расстройствами и лиц, у которых психические нарушения не достигают психотического уровня. При этом основная задача состоит в обеспечении безопасности не только самого пострадавшего с остро развившимися психическими расстройствами, но и окружающих. Критерии сортировки: – состояние сознания (нарушено — не нарушено), – двигательные расстройства (психомоторное возбуждение — ступор), – особенностей эмоционального состояния (страх, тревога, депрессия). Лекция № 13 «Подготовка лечебно-профилактического учреждения к работе в условиях чрезвычайных ситуаций» Учебная цель: - знать: требования к строительству больниц; задачи объектов здравоохранения в ликвидации медицинских последствий катастроф; мероприятия при привлечении ЛПУ к ликвидации последствий; мероприятия объектов здравоохранения при разных режимах гражданской обороны. Формируемые компетенции: ПК 3.2; ОК 1, ОК 2, ОК 6, ОК 7, ОК 12. План лекции: 1. Мероприятия по повышению устойчивости функционирования ЛПУ в чрезвычайных ситуациях; 2. Мероприятия по предупреждению и ликвидации последствий; чрезвычайных ситуаций в медицинских учреждениях здравоохранения; 3. Мероприятия при привлечении ЛПУ к ликвидации последствий ЧС. 143 1.Мероприятия по повышению устойчивости функционирования ЛПУ в чрезвычайных ситуациях. Медико-технические требования к строительству ЛПУ: общие - требования, специфичные для учреждений здравоохранения и реализуемые во всех проектах. специальные - требования, зависящие от природных факторов (сейсмичность, вечная мерзлота, низкие грунтовые воды и т.д.), от региона застройки (близость АЭС, химически опасных объектов, взрыво- и пожароопасных объектов и т.д.), от типа учреждения (больница, поликлиника, станция переливания крови и т.д.); для некоторых категорий больниц при их планировке необходимо предусмотреть площадку для посадки вертолетов (самолетов), обязательно обеспечить возможность раздельного въезда и выезда прибывающего в ЛПУ автотранспорта, а также оборудовать приспособления для погрузки и выгрузки больных; при отводе земельного участка под строительство ЛПУ учитывается «роза ветров». Основные технические требования к организации ЛПУ: Электроснабжение. При определении системы надежности энергоснабжения и электроосвещения учреждений здравоохранения должны предусматриваться варианты аварийного освещения с помощью подвижных электростанций, устанавливаемых вне зданий или в защитных сооружениях и обеспечивающих подключение к сетям внутри здания. Мощность подстанции (30 и более кВт) используется в первую очередь для освещения операционных (родовых), перевязочных, реанимационных, палат интенсивной терапии, стерилизационных, а также для подключения переносных электроламп в приемном отделении, палатах и коридорах с помощью запасных штепсельных розеток. Особое внимание обращается на технические устройства подключения к электросетям, способность их противостоять резким колебаниям при землетрясении (в сейсмоопасных зонах). 144 Аварийное теплоснабжение обеспечивается созданием запасов газа в баллонах и других видов топлива (для котельных или печей) на период восстановления основного источника теплоснабжения, а также возможностью подачи газа от внешних сетей с помощью гибких муфт и специальных устройств. Водоснабжение в ЧС обеспечивается путем создания запасов питьевой воды из расчета 2 л/сут на больного (пострадавшего) и технической воды - по 10 л/сут на койку. Аварийные емкости устанавливаются в верхней части здания или в отдельной водонапорной башне (бассейне). Предусматривается возможность подачи воды с помощью трубопроводов (гибких шлангов) от внешних сетей или подвижных средств с применением специальных присоединительных конструкций. Канализационная система в лечебных учреждениях, которые по плану предназначены для приема пораженных с территорий, находящихся на следе радиоактивного облака, должна обеспечивать проведение дезактивации с учетом безопасности для персонала и окружающей среды (специальные отстойники в системе очистных сооружений). Защита от радиации и АОХВ. При проектировании ЛПУ, в которые могут поступать пораженные после воздействия РВ, необходимо соблюдать требования, соответствующие II классу работ с радиоактивными источниками. Создается максимально возможная герметичность внутренних помещений при закрытых окнах; система вентиляции должна при необходимости создавать подпор воздуха в палатах, операционных и процедурных и иметь систему фильтров в местах забора воздуха. Система внутрибольничной безопасности от поражающих факторов (пожаро- и взрывоопасные вещества, устройства и материалы; ядовитые и радиоактивные вещества; материалы, содержащие патогенные для человека бактерии, вирусы и грибы) должна планироваться и создаваться таким образом, чтобы больные и пораженные не имели контактов с перечисленными факторами. Это достигается рациональным распределением 145 потоков больных и обслуживающего персонала, а также рациональным размещением и оборудованием соответствующих помещений больницы, созданием системы вентиляции и шлюзов, препятствующих распространению вредных факторов за пределы рабочих помещений. Для защиты больных в стационарных учреждениях предусматривается строительство защитных сооружений (убежищ или противорадиационных укрытий) согласно СНиП П-11-77, дополнениям и изменениям к ним. Средства связи в больнице должны обеспечивать постоянную возможность быстрой подачи сигнала тревоги во все помещения, где находятся больные и персонал, через радиосеть или другую систему громкой связи. Дежурная смена во главе с руководством больницы оснащается портативными переносными средствами связи для работы внутри здания и вне его в пределах слышимости. Эти же средства связи могут использоваться при выезде медицинских бригад в ЧС. Система экстренной эвакуации больных должна быть дополнена индивидуальными спасательными устройствами, которые могут использоваться при нарушениях эвакуации обычным порядком: через окна на первом этаже, а начиная со второго и выше - с использованием трапов, запасных лестниц, специальных сетей или других устройств, позволяющих опустить человека на безопасную площадку. Важнейшим элементом устойчивости работы учреждений здравоохранения являются резервы медицинского имущества, которые создаются на случай ЧС. В проекте строительства учреждений здравоохранения необходимо предусматривать специальные складские помещения для хранения указанных комплектов имущества в укладках. Эти помещения целесообразно располагать на первом этаже вблизи приемного отделения. Для таких учреждений, как станции скорой медицинской помощи, станции переливания крови, центры Госсанэпиднадзора, помимо общих требований по устойчивости их работы, обязательно предусматриваются складские помещения с холодильниками (камерами), емкость которых 146 определяется потребностью в хранении препаратов, требующих соблюдения температурного режима. 2.Мероприятия по предупреждению и ликвидации последствий чрезвычайных ситуаций в медицинских учреждениях здравоохранения. Готовность объектов здравоохранения определяется: – наличием в ЛПУ формирований ГО и ЧС, – подготовленностью к проведению мероприятий в ЧС, – обученностью персонала, – обеспеченностью необходимым имуществом, – организацией четкого управления в соответствии с имеющимися планами и конкретной обстановкой в ЧС. Общими задачами для всех объектов здравоохранения по предупреждению последствий ЧС являются: – прогнозирование возможной обстановки и ее оценка при возникшей ЧС; – планирование работы объекта в ЧС; – организация мероприятий по подготовке объекта к работе в ЧС; – организация защиты персонала и материальных средств от воздействия поражающих факторов с учетом прогнозируемой обстановки; – повышение устойчивости функционирования объекта в ЧС. Для организации и проведения этих мероприятий в больнице создается объектовая комиссия по чрезвычайным ситуациям, которая возглавляется главным врачом или его заместителем по лечебной работе. В больницах приказом начальника ГО объекта (главного врача) создается орган управления - штаб ГО объекта. Состав штаба определяется в зависимости от структуры больницы, ее возможностей и решаемых задач в ЧС. В его состав включаются основные руководящие работники, которым определяются функциональные обязанности в соответствии с характером выполняемой ими повседневной работы. Вариант организации штаба ГО больницы и распределения обязанностей должностных лиц показан на рис. 147 Функциональные обязанности отрабатываются каждым должностным лицом штаба ГО объекта под руководством начальника штаба, обсуждаются на заседании штаба, подписываются исполнителем и начальником штаба и утверждаются начальником ГО объекта. Первый экземпляр документа с указанием функциональных обязанностей должностных лиц хранится у начальника штаба, а второй - в рабочей папке должностного лица. Для обеспечения плановой, целенаправленной подготовки больницы к работе в ЧС ее руководству выдается задание. В нем кратко излагается возможная (прогнозируемая) обстановка в границах административной территории при возникновении ЧС. В задании определяется: какие медицинские формирования и с каким сроком готовности создать, порядок их обеспечения медицинским и другим имуществом, транспортом. С учетом профиля больницы, ее возможностей предписывается: какого профиля пораженных и в каком количестве необходимо принять, срок готовности к 148 приему и время, в течение которого необходимо проводить прием, порядок дальнейшей эвакуации пораженных. Эти данные необходимы, чтобы персонал больницы мог наиболее рационально спланировать экстренную выписку больных, находящихся на лечении, перепрофилировать лечебные отделения, развернуть на базе приемного отделения приемно-сортировочное, подготовить другие отделения, учитывая возможный профиль поступления пораженных в ЧС. Получив задание, начальник штаба готовит проект приказа по лечебному учреждению, в соответствии с которым к работе привлекают весь состав штаба и персонал отделений, участвующий в ликвидации ЧС. Работа штаба организуется в зависимости от режимов функционирования больницы. В режиме повседневной деятельности: – штаб разрабатывает планы защиты от поражения радиоактивными, ядовитыми веществами и биологическими средствами, – решение организационных вопросов оказания медицинской помощи при прогнозируемых ЧС в соответствии с возложенными задачами; – подготовка (обучение) личного состава формирований; – проведение мероприятий по подготовке больницы к устойчивой работе в условиях ЧС. При угрозе возникновения ЧС (режим повышенной готовности): – оповещение и сбор персонала больницы; – введение круглосуточного дежурства руководящего состава; – установление постоянного наблюдения, уточнение порядка работы постов наблюдения, выдача персоналу СИЗ, приборов радиационной и химической разведки; – подготовка больницы к приему пораженных; – прогнозирование возможной обстановки на территории больницы; – проверка готовности органов управления и врачебно-сестринских бригад к оказанию медицинской помощи пораженным в районе бедствия и медицинскому обслуживанию населения в местах его проживания 149 (сосредоточения); – усиление контроля за соблюдением правил противопожарной безопасности на объекте и готовностью звеньев пожаротушения; – повышение защиты больницы от поражающих факторов; – проверка готовности сил и средств больницы к эвакуации в безопасное место; – закладка медицинского имущества в убежища города и объектов народного хозяйства, в стационары для нетранспортабельных; – уточнение знания медицинским персоналом особенностей патологии поражения возможными факторами ожидаемой ЧС. При возникновении ЧС (режим чрезвычайной ситуации): – о случившемся и о проводимых мероприятиях информируется вышестоящий начальник; – осуществляется сбор и оповещение сотрудников; – организуется медицинская разведка; – в район бедствия выдвигаются силы и средства больницы; – продолжается освобождение коечного фонда от легкобольных и дополнительное развертывание больничных коек; – выдаются средства индивидуальной и медицинской защиты, проводится (по показаниям) экстренная профилактика, вакцинация и др.; – организуется (при необходимости) эвакуация в безопасные места персонала и больных, ценного имущества и документов больницы; – осуществляется укрытие персонала и больных в защитных сооружениях; – уточняется порядок дальнейшей эвакуации пораженных; – организуется оказание медицинской и других видов помощи пораженным сотрудникам и больным объекта здравоохранения; – обеспечивается поддержание общественного порядка, наблюдение за окружающей средой; – поддерживается взаимодействие с другими службами, органами здравоохранения, штабами по делам ГОЧС; 150 местными – проводятся обеззараживание территории района бедствия, экспертиза воды, продовольствия и другие мероприятия. 3. Мероприятия при привлечении ЛПУ к ликвидации последствий ЧС: – приведение в готовность в установленные сроки органа управления штаба ГОЧС больницы; – приведение в готовность медицинских формирований в установленные сроки, их использование в соответствии с предназначением и с учетом обстановки; – приведение в готовность объектовых формирований ГО общего назначения (спасательных, пожаротушения, радиационного и химического наблюдения и др.), предназначенных для защиты больных и персонала, ведения спасательных работ на территории больницы; определение порядка их использования; – выделение медицинского персонала для доукомплектования медицинских формирований и лечебно-диагностических подразделений других больниц, получивших задание для работы в ЧС; – выделение медицинского персонала и медицинского имущества в целях медико-санитарного обеспечения населения при его эвакуации из города и возможных опасных зон, в местах его расселения, а также при его размещении в защитных сооружениях; – выделение с учетом прогнозируемой обстановки медицинского персонала для проведения санитарно-гигиенических и противоэпидемических мероприятий среди населения, которое может оказаться на радиоактивно загрязненной территории, или при возникновении массовых инфекционных заболеваний; – определение порядка использования кадров и транспортных средств в больницах, имеющих консультативной в своем составе отделения экстренной медицинской помощи, санитарную авиацию и и санитарный транспорт, при ликвидации медико-санитарных последствий 151 ЧС; – доукомплектование больницы медицинским, санитарно-хозяйственным, специальным имуществом, транспортом; – приведение в готовность защитных сооружений (в том числе стационаров для нетранспортабельных больных); – эвакуация больниц из городов (если она предусмотрена) и развертывание в загородной зоне в составе больничной базы; – организация защиты персонала и больных, членов семей персонала больницы в загородной зоне; – мероприятия, проводимые на территории больницы, по ликвидации последствий ЧС при их возникновении в масштабе больницы и при авариях, катастрофах, стихийных бедствиях территориального или регионального уровня. В зависимости от конкретной обстановки (характера воздействия поражающих факторов) больница может быть не способной вести прием пораженных (больных) в ЧС или вести его ограниченно, возможно, в более поздние сроки после возникновения ЧС; – прием пораженных квалифицированной, (больных) при возникновении специализированной ЧС, медицинской оказание помощи и лечение; – организация управления, учета и отчетности. Больница, руководствуясь заданием, планирует выполнение тех мероприятий из числа перечисленных, которые обеспечивают решение задач при возникновении ЧС. Наиболее сложным для больниц является создание запасов медицинского имущества для формирований и перепрофилируемых коек. Потребности в имуществе определяются соответствующими органами здравоохранения и центрами медицины катастроф. В больницах необходимо иметь оперативно-тактический запас для работы формирований в очаге ЧС и оперативно-стратегический запас для работы в военное время. Расходы по их 152 накоплению, хранению и обновлению включаются в ежегодный бюджет больницы. При возникновении ЧС больница может решать две задачи. Если больница подвергается воздействию поражающих факторов ЧС, то необходимо прежде всего обеспечить защиту больных, персонала, уникального оборудования, других материальных средств и, в зависимости от обстановки, приступить к оказанию медицинской помощи пораженным, в том числе и своему персоналу, а также больным, которые могут подвергаться воздействию поражающих факторов. Если больница не подвергается воздействию поражающих факторов ЧС, она, в соответствии с имеющимся заданием, приводит в готовность создаваемые на ее базе медицинские формирования службы медицины катастроф, перепрофилирует коечную сеть некоторых отделений, обеспечивает прием пораженных и оказание им квалифицированной и специализированной медицинской помощи. Медицинские формирования, созданные в больнице, используются в соответствии со сложившейся обстановкой и полученным распоряжением вышестоящего органа здравоохранения. Получив информацию об угрозе возникновения ЧС, ответственный дежурный по больнице задействует схему оповещения и сбора руководящего состава и одновременно принимает меры к выполнению мероприятий, предусмотренных планом: – ставятся в известность вышестоящие органы здравоохранения; – организуется работа штаба ГО объекта и ставятся конкретные задачи подчиненным; – приводятся в готовность к выдвижению соответствующие формирования (сбор персонала, получение имущества и т.п.); 153 – выставляется (при необходимости) пост наблюдения радиационной и химической разведки; – на улице и внутри помещения устанавливается пикетаж с указанием направления движения потока пораженных; – приводятся в готовность СИЗ и МСИЗ, а также средства коллективной защиты персонала и больных; – при необходимости повышаются защитные свойства здания больницы (оконных проемов, дверей и т.п.); – уточняются списки больных, которые могут быть выписаны на амбулаторно-поликлиническое лечение; – принимаются меры к увеличению коечной емкости больницы для пораженных не только за счет выписывания больных, но и использования дополнительных площадей (ординаторских, коридоров и т.п.); – увеличивается численность персонала приемного отделения; проверяется знание персоналом инструкции по приему и сортировке пораженных, готовность санитарного пропускника к проведению частичной и полной санитарной обработки, наличие обменного фонда носилок и белья; – в операционно-перевязочном отделении, в отделении реанимации и интенсивной терапии принимаются меры к увеличению коечной емкости и увеличению пропускной способности. Устанавливается дополнительное количество операционных, перевязочных столов, штативов и других приспособлений для крепления инфузионных средств, кислородной аппаратуры и др.; – устанавливается круглосуточное дежурство медицинского персонала. При возможности привлекаются к работе пенсионеры, студенты старших курсов медицинских учебных заведений; – осуществляется замена медицинского персонала, убывающего в составе формирований; 154 Библиографический список 1. Безопасность жизнедеятельности и медицина катастроф / Под ред. Н.М. Киршина. – М.: Издательский центр «Академия», 2008 - 331 с. 2. Вертенцев В.М., Свечникова Т.М., Ситников Ю.Г. Неотложная медицинская помощь. Медицина катастроф. М.: ВУНМЦ, 2000 – 358 с. 3. Гончаров С.Ф. Основные понятия и определения медицины катастроф. – М.: Медицина, 1997 – 234 с. 4. Медицина катастроф: Учебное пособие / Под ред. В.М. Рябочкина. – М.: ИНИ ЛТД, 1996 – 196 с. 5. Перов Н.Н. Человек в чрезвычайных ситуациях. Челябинск: Уральское книжное издательство, 1995 – 225 с. 155 В.А. Андреев Комплект лекций по междисциплинарному курсу «Медицина катастроф» для специальности 34.02.01 Сестринское дело 156