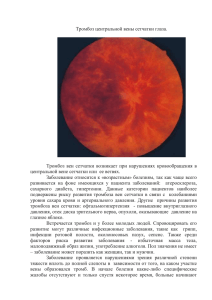
Distrofiya_setchatki_glaza_Y_prichiny_simptomy_i_lechenie
реклама
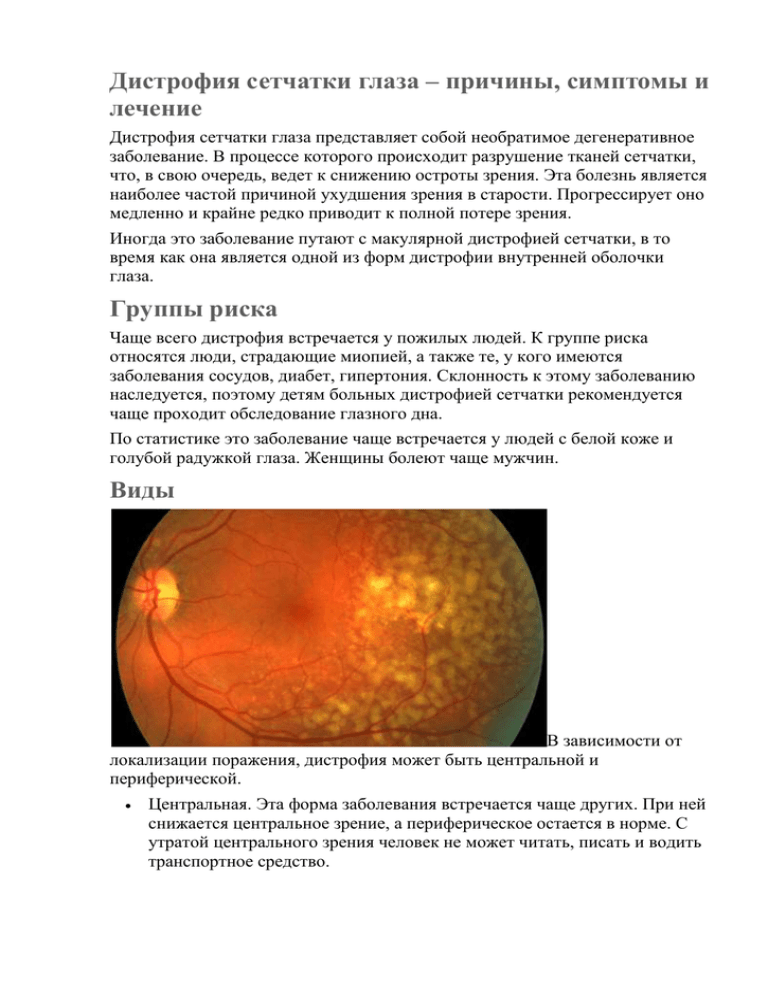
Дистрофия сетчатки глаза – причины, симптомы и лечение Дистрофия сетчатки глаза представляет собой необратимое дегенеративное заболевание. В процессе которого происходит разрушение тканей сетчатки, что, в свою очередь, ведет к снижению остроты зрения. Эта болезнь является наиболее частой причиной ухудшения зрения в старости. Прогрессирует оно медленно и крайне редко приводит к полной потере зрения. Иногда это заболевание путают с макулярной дистрофией сетчатки, в то время как она является одной из форм дистрофии внутренней оболочки глаза. Группы риска Чаще всего дистрофия встречается у пожилых людей. К группе риска относятся люди, страдающие миопией, а также те, у кого имеются заболевания сосудов, диабет, гипертония. Склонность к этому заболеванию наследуется, поэтому детям больных дистрофией сетчатки рекомендуется чаще проходит обследование глазного дна. По статистике это заболевание чаще встречается у людей с белой коже и голубой радужкой глаза. Женщины болеют чаще мужчин. Виды В зависимости от локализации поражения, дистрофия может быть центральной и периферической. Центральная. Эта форма заболевания встречается чаще других. При ней снижается центральное зрение, а периферическое остается в норме. С утратой центрального зрения человек не может читать, писать и водить транспортное средство. Периферическая. При этой форме поражается периферическое зрение. Этот тип дистрофии сложно диагностировать. Очень долго эта форма заболевания может проходить бессимптомно. Заболевание может быть врожденным и приобретенным. К приобретенной форме относится хориоретинальная дистрофия. Эта форма заболевания обычно вызывается общим старением организма. Встречается у людей старше 60, может сочетаться с катарактой. Чаще всего генетически наследуются две формы дистрофии. Это пигментная дистрофия, поражающая рецепторы, отвечающие за сумеречное зрение, и точечно-белая, начало которой можно диагностировать еще в детстве. Причины дистрофии сетчатки Причины развития дистрофии различны. Обычно это заболевание вызывается изменениями в сосудистой системе глазного яблока. Эти изменения могут быть вызваны старением организма, гипертонией, диабетом, заболеваниями почек и надпочечников, интоксикациями и т.д. Особенно часто заболевание вызывается миопией. Причем чем тяжелее форма миопии, тем выше риск развития дистрофии сетчатки глаз. Измененная форма глазного яблока приводит к появлению участков истончения сетчатки. Многие формы дистрофии внутренней оболочки глаза наследуются. Иногда это заболевание развивается у женщин при беременности. Симптомы дистрофии сетчатки глаза Разные формы дистрофии могут демонстрировать разную симптоматику. Периферическая дистрофия долгое время может развиваться бессимптомно. Чаще всего ее обнаруживают случайно. Первые симптомы периферической дистрофии сетчатки могут появляться уже при разрыве сетчатки. Это плавающие «мушки» перед глазами, вспышки света. При хорио- и макулодистрофии больные могут наблюдать характерные метаморфопсии (искажения прямых линий), центральные скотомы (выпадение участков поля зрения). К другим типичным симптомам относятся: снижение остроты зрения, помутнения и искажения зрительного поля, изменения цветовосприятия, нарушения сумеречного зрения. Методы диагностики Диагностика заболевания включает исследование глазного дна, определение остроты зрения, оценку зрительных полей и оценку цветовосприятия. Исследовать глазное дно при подозрениях на периферическую дистрофию сложнее. Необходимо медикаментозно расширять зрачок и изучать глазное дно с помощью трехзеркальной линзы Гольдмана. С помощью оптической когерентной томографии врач может получить трехмерный снимок ретины глаза. Жизнеспособность клеток сетчатки и нервных окончаний изучают с помощью электрофизиологического исследования. Иногда используют УЗИ. Лечение дистрофии сетчатки Лечение дистрофии сетчатки глаза может быть различным в зависимости от степени и формы дегенеративного процесса. При этом восстановление остроты зрения практически невозможно, к сожалению. Чаще всего для лечения используют лазерную коагуляцию. Такое лечение является профилактикойотслойки сетчатки. Во время процедуры выполняется прижигание лазером сетчатки в уязвимых местах, и таким образом врачи производят ее укрепление. Процедура бескровна, хорошо переносится пациентами. Кроме лазерной коагуляции, для лечения дистрофии сетчатки глаза может использоваться фотодинамическая терапия, инъекции Анти-VEGF (препарат, тормозящий развитие дегенеративного процесса) и других препаратов. Проводится витаминотерапия. В некоторых случаях проводят физиотерапевтические процедуры, однако эти методы имеют низкую эффективность. В редких случаях пациенту может потребоваться вазореконструктивная операция. Она направлена на восстановление кровоснабжения сетчатки. Дегенеративно-дистрофические заболевания глаз Одной из опаснейших групп заболеваний лаз считаются дистрофические и дегенеративные поражения различных частей глаза, которые часто заканчиваются полной слепотой. Специфика данных заболеваний в их необратимости, поэтому главной задачей является их раннее выявление и разработка лечебной схемы, обеспечивающей максимальное замедление процесса. Офтальмологи Швейцарии проводят успешное лечение дегенеративнодистрофических глазных болезней, помогая своим пациентам сохранить зрение до преклонных лет. Подобные результаты обеспечиваются благодаря совершенно системе диагностики швейцарских медицинских центров, профессионализму персонала и врачей, инновационным методам лечения высокотехнологичному оборудованию. Комфорт и покой больничных помещений служат дополнительным фактором успеха лечения. Дистрофии сетчатки Восстановление либо сохранение функций сетчатки – одна из труднейших задач в офтальмологии, которая выполнима только в случае тщательного исследования глазного дна и формирования комплекса адекватных лечебных мер. Основными дистрофическими патологиями сетчатки определены: 1. Макулярная дегенерация возникает у пожилых людей, пациентов с высокой близорукостью, наследственным фактором, как постинфекционное осложнение. Искривление изображении и снижение его яркости постепенно приводит к значительному падению зрения. В клиниках Швейцарии проводят лазерное лечение, ускоряющее внутриглазные обменные процессы и клеточное очищение. Хирургическое введение специальных препаратов снимает макулярный отек; 2. Периферическая дегенерация сетчатки напрямую угрожает возможности видеть, поэтому симптомы отслойки требуют немедленного вмешательства. Небольшие разрывы закрепляют лазером, добиваясь микрорубцевания и ограничивая доступ жидкости под сетчатку. Атрофия зрительного нерва Не менее опасным состоянием является атрофия зрительного нерва, появляющаяся вследствие опухолей и травм, воспалений и отравлений, глаукомы и гипертонической болезни. Пациенты отмечают сужение зрительной периферии и ослабление цветовосприятия. Лечение магнито-, электро- и фотостимулированием зрительного нерва и сетчатки заметно приостанавливает патологический процесс. Глаукома и катаракта Распространенность катаракты и глаукомы, способных полностью лишить зрения, постоянно увеличивается, омолаживая ряды пациентов. Современная альпийская офтальмология эффективно восстанавливает зрение, заменяя помутневший при катаракте хрусталик на искусственный посредством малоинвазивной операционной технологии. Угасание функций зрительного нерва, происходящее у больных глаукомой, удается замедлить на десятилетия с помощью терапевтических мер: 1. офтальмогипотензивной терапии; 2. нормализации внутриглазного метаболизма; 3. стимулирования кровоснабжения зоны зрительного нерва. На начальных стадиях отток внутриглазной жидкости обеспечивает лазерное лечение, в запущенных случаях используют хирургические методики. Дистрофия роговицы и конъюнктивы Кератопатия (дистрофия роговицы) – группа наследственных патологий, охватывающая оба глаза и проявляющаяся в помутнении роговицы с болевым эффектом и снижением зрения. Комплекс методов лечения составляют местная и общая терапия, лазерное воздействие, пересадка роговицы. Дистрофии конъюнктивы имеют форму разрастания слизистой глаза (крыловидная плева), некроза и сморщивания слизистой (пемфигус), образованием неких островков на (пингвекула). Лечениехирургическое и местно-терапевтическое. слизистой СЕТЧАТКА ГЛАЗА ЛЕЧЕНИЕ. ДЕГЕНЕРАТИВНЫЕ ЗАБОЛЕВАНИЯ ГЛАЗ. ЛЕЧЕНИЕ ДИСТРОФИИ СЕТЧАТКИ. Пигментная дегенерация сетчатки. Наследственные заболевания глаз. Пигментная дегенерация сетчатки (ПДС) - это относительно редкое, наследственное заболевание, которое связано с нарушением работы и выживания палочек, фоторецепторов сетчатки, отвечающих за периферическое черно-белое сумеречное зрение. Колбочки, другой вид фоторецепторов, расположены большей частью в макуле. Они отвечают за центральное дневное цветное зрение с высокой остротой. Колбочки вовлекаются в дегенеративный процесс вторично. Наследование может быть сцепленным с полом (передаваться от матери к сыну с Х-хромосомой), аутосомно- рецессивным (гены болезни нужны от обоих родителей) или аутосомно-доминантным (патологического гена достаточно от одного из родителей). Поскольку Х-хромосома задействована чаще всего, мужчины болеют чаще женщин. Люди с ПДС обычно обнаруживают, что они больны, замечая потерю периферического зрения и способности ориентироваться в плохо освещенных пространствах. Прогрессирование заболевания сильно вариабельно. У некоторых зрение страдает очень слабо, у других болезнь постепенно приводит к полной слепоте. Часто заболевание обнаруживается в детстве, когда появляются симптомы, но иногда они могут появиться уже в зрелом возрасте. См. также: Пигментный ретинит (Дистрофия сетчатки глаза лечение, методики, патенты. Наследственные заболевания глаз) Признаки (симптомы) при лечении дистрофии сетчатки глаза Плохое зрение в сумерках на оба глаза Частые спотыкания и столкновения с окружающими объектами в условиях пониженной освещенности Постепенное сужение периферического поля зрения Засветы Быстрая утомляемость глаз Диагностика пигментной дегенерации сетчатки. Наследственные заболевания глаз. Пигментная дегенерация сетчатки обычно диагностируется до достижения совершенолетия. Часто обнаруживается, когда пациент начинает предъявлять жалобы на трудности со зрением в сумерки и ночью. Для постановки диагноза доктору, как правило, бывает достаточно взглянуть на глазное дно при помощи офтальмоскопа, чтобы увидеть там характерные скопления пигмента. Электрофизиологическое исследование, называемое электроретинографией, может быть назначено для большей детализации выраженности заболевания. Периметрия Участок глазного дна позволяет оценить состояние полей зрения. больного пигментной дегенерацией сетчатки, на Лечение ретинита котором отчетливо видны скопления пигмента. Штаргардта. Стандартного и действительно эффективного лечения пигментной дегенерации сетчатки до настоящего времени не существовало. Назначались стимулирующие процедуры - электро- и магнитостимуляция - с целью "расшевелить" больную сетчатку, заставить выжившие фоторецепторы принять на себя функции погибших и попытаться как-то приостановить естественное течение болезни. Кроме того, доктора могли прибегнуть к так называемой вазореконструктивной операции, с помощью которой пытались улучшить кровоснабжение сетчатки. Все эти процедуры имеют ограниченную эффективность. Несмотря на скудность нынешнего вооружения офтальмолога в сражении с ПДС и другими наследственными заболеваниями сетчатки, эта область активно разрабатывается учеными. В ней постоянно приобретается новая информация, которая вселяет сдержанный оптимизм, что в относительно близком будущем будет предложен радикально новый подход к сохранению и восстановлению зрения у этой категории больных. Используя знания по функциональной анатомии органа зрения, биологии развития глаза, и достижения зарубежных ученых-нейроофтальмологов, методами микрохирургии и клеточной трансплантации нам удалось существенно усовершенствовать методы воздействия на ткани зрительного анализатора. Это позволило расширить возможности офтальмологии, за счет задействования скрытых способностей человека регенерировать нервные ткани и добиться существенного прогресса в лечении атрофии зрительного нерва, возрастной дистрофии и пигментной дегенерации сетчатки глаза человека. Выполняя последовательно несколько новых амбулаторных малотравматичных и высокотехнологичных операций у слабовидящих пациентов, создаются условия для регенерации у них нервной ткани и сосудов глаза, благодаря чему НАМ УДАЁТСЯ ДОСТИЧЬ УЛУЧШЕНИЯ ЗРЕНИЯ В ДЕСЯТКИ РАЗ. Новое направление регенерационная медицина революционно изменяет результаты лечения за счет изменения хода восстановительных процессов в органах после травм и заболеваний. ПИГМЕНТНАЯ АБИОТРОФИЯ СЕТЧАТКИ Впервые эту патологию описал Donders в 1857 г. как пигментный ретинит. Этот термин нельзя считать удачным, так как он не отражает патогенеза заболевания без первичного воспалительного процесса. Были предложены и другие названия, такие, как "первичная пигментная дегенерация сетчатки", "первичная тапеторетинальная дистрофия" и "палочко-колбочковая дистрофия". Последнее название подчёркивает то, что палочки поражаются первично и преимущественно, а колбочковый аппарат нарушается на поздних этапах заболевания. Liebreich в 1961 г. установил наследственную природу этого тяжёлого и прогрессирующего поражения сетчатки. В связи с этим Л.А. Кацнельсон (1973) использовал термин Collens (1916) "абиотрофия" и предложил название "пигментная абиотрофия сетчатки". См. также ст. по теме "Лечение дистрофии сетчатки глаза" Понятие "абиотрофия" подчёркивает наследственную природу и дистрофический компонент заболевания. Эпидемиология Пигментная абиотрофия сетчатки составляет основную часть наследственных заболеваний сетчатки. Распространенность 0,5% среди неотобранного населения мира. Этиология и патогенез Заболевание может передаваться по аутосомно-доминантному, аутосомно-рецессивному и сцепленному с полом Х-хромосомному типу. По нашим данным, при обследовании более 2000 человек рецессивный тип наследования отмечен у 39,2% больных, аутосомно-доминантный - у 12%, сцепленный с Ххромосомой - у 2,2% больных; спорадические случаи составили 46,6%. Патогенез процесса до конца не изучен. Диагностика Основные моменты диагностики: анамнез, нарушение темновой адаптации, данные исследования поля зрения, электроретинографии, офтальмоскопии и ФАГД. Классификация Классификация основана на типах наследования заболевания. I. Ранняя аутосомно-рецессивная форма быстро прогрессирует, нередко осложняется макулярной дегенерацией и катарактой. К этой же форме наследования относится конгенитальный амавроз Лебера, развивающийся в течение первых 5 лет жизни и резко снижающий зрительные функции. II. Поздняя аутосомнорецессивная форма начинается в возрасте 30 лет. Функции сетчатки снижаются значительно, но прогрессирование медленное. III. Аутосомнодоминантная форма прогрессирует медленно. Осложнения - катаракта и макулярная дегенерация - встречаются реже, чем при аутосомно-рецессивной форме. IV. Сцепленная с полом форма заболевания передаётся с Ххромосомой. Заболевание протекает тяжело и быстро прогрессирует. Клиника Изменения на глазном дне включают классическую триаду: пигментные изменения сетчатки, воскообразный диск зрительного нерва и выраженное сужение ретинальных сосудов. Пигментные изменения сетчатки могут иметь вид костных телец или паукообразных отложений. Иногда отложения пигмента напоминают пятна, точки, мозаику, нередко локализуются около вен. На поздних стадиях заболевания развивается атрофия пигментного эпителия и хориокапиллярного слоя. Глазное дно приобретает беловатожёлтый цвет. Характерны ночная слепота - гемералопия и прогрессирующее сужение поля зрения, причём первым симптомом становится нарушение темновой адаптации, которое может возникать за несколько лет до обнаружения изменений на глазном дне. Раннее изменение поля зрения образование кольцевидной скотомы в зоне, где развивается дегенерация сетчатки. При прогрессировании заболевания возможно сужение поля зрения вплоть до точки фиксации. Электроретинография определяет либо уменьшение, либо отсутствие b-волны. Существует также форма заболевания без отложений пигмента, наследуемая по аутосомно-доминантному или аутосомно-рецессивному типу и проявляющаяся сужением поля зрения и уменьшением либо отсутствием b-волны на электроретинограмме. Пигментная абиотрофия - как правило, двусторонний процесс, одностороннее поражение встречается крайне редко. Заболевание часто сопровождается развитием катаракты, атрофией хориокапиллярного слоя и кистовидным отёком макулы. На ФАГД наблюдается пятнистая гиперфлюоресценция глазного дна с выраженным нарушением циркуляции в сосудах сетчатки Пигментный ретинит Дегенеративные изменения сетчатки, объединенные в группу пигментного ретинита, характеризуются потерей периферийного зрения и так называемой куриной слепотой (ухудшение зрения ночью или при тусклом освещении). Примерно в 60 процентов случаях данное заболевание носит наследственный характер. Хотя пигментный ретинит является глазным заболеванием, приблизительно 10 процентов людей, страдающих от пигментного ретинита, также подвержены частичной или полной глухоте. Причины данного явления пока остаются невыясненными. Слово "ретинит" имеет суффикс -um, который на языке медицинских терминов означает воспаление. Но при пигментном ретините воспаления сетчатки не происходит. Наступает ее дегенерация. Пока неясно, почему при пигментном ретините в глазу происходят дегенеративные изменения фоторецепторов - палочек и колбочек, что приводит к потере способности передавать сигналы в кору головного мозга. Без этих сигналов, мозгу нечего "видеть". Слово "пигментоз" означает небольшое скопление черного пигментного вещества, различимого на сетчатке. Этот черный пигмент вырабатывается пигментным эпителием сетчатки, слоем тканевых клеток, расположенным сразу за сетчаткой. Наличие у пациента черного пигмента не обязательно свидетельствует о наличии пигментного ретинита, он может являться следствием других глазных болезней. Как правило, заболевание наносит удар по периферийному зрению и связано с периферийной дегенерацией сетчатки. Со временем сетчатка продолжает дегенерировать. В некоторых случаях болезнь может привести к полной слепоте. По мере того как происходят изменения в строении палочек и колбочек глаза, у пациента развивается гемералопия (куриная слепота). У 40 процентов больных пигментным ретинитом в дальнейшем развиваются катаракты. Хотя эти катаракты малы, урон зрению они наносят существенный. Существуют некоторые расхождения во мнениях при лечении катаракты у больных, страдающих пигментным ретинитом. Если пигментный ретинит разрушил большую часть глазного пятна, отвечающего за центральное зрение, польза от удачно проведенной операции по удалению катаракты будет минимальная. Лечение тапеторетинальной абиотрофии сетчатки Тапеторетинальная дистрофия Тапеторетинальные дистрофии (синоним: тапеторетинальные дегенерации, тапеторетинальные абиотрофии) - наследственные заболевания сетчатки, общим признаком которых является патологическое изменение ее пигментного эпителия. Тапеторетинальные дистрофии характеризуются прогрессирующим снижением зрительной функции вплоть до слепоты. Тапеторетинальная дистрофия может быть как самостоятельным заболеванием, так и одним из проявлений других наследственных болезней амавротической идиотии, Лоренса - Муна -Барде - Бидля синдрома, а также синдрома, описанного Ашером. При тапеторетинальной дистрофии (тапеторетинальной дегенерации, тапеторетинальной абиотрофии) как правило, поражаются оба глаза. Первый симптом дистрофии сетчатки понижение зрения в темноте (гемералопия), позже появляются дефекты поля зрения, снижается острота зрения, изменяется глазное дно. Диагноз тапеторетинальной дистрофии (тапеторетинальной дегенерации, тапеторетинальной абиотрофии) устанавливают на основании клинической и офтальмоскопической картины и данных электроретинографии. Тапеторетинальные дистрофии (тапеторетинальные дегенерации, тапеторетинальные абиотрофии) лечат введением стволовых клеток не только внутривенно системно, но и непосредственно в глаз, что увеличивает эффективность излечения. Физиотерапия и лечение глаз. Методы физиотерапии при лечении глаз Первый вид физиотерапевтического лечения глаз — чрезкожная электростимуляция.Этот первый вид физиотерапии — это импульсное воздействие переменным электрическим током на глазное яблоко. Электростимуляция, как метод физиотерапии, улучшает кровоснабжение управляющей хрусталиком цилиарной мышцы и сетчатки. Последнее особенно важно, так как при сильной близорукости сетчатка может страдать от дистрофии. Сама процедурафизиотерапиисостоит в том, что берется стержень с электродом и через него посылается слабый электрический импульс. Ребенок прикладывает стержень к внешнему углу века сначала правого, а затем левого глаза и держит его, пока видит мигающую световую точку – в этом суть этого вида физиотерапии. Поскольку чувствительность кожных рецепторов у детей различна, в каждом случае силу тока при этом виде физиотерапии мы подбираем индивидуально. Хочу подчеркнуть, чтоэта процедура физиотерапии абсолютно безболезненна и безопасна. Наряду с электростимуляцией мы лечим больные глазаинфракрасным лазером (ИКЛ)(второй вид физиотерапии при лечения глаз). Хочу успокоить родителей, у которых само название «лазерная стимуляция», это вид физиотерапии, может вызвать опасения. При этом методе физиотерапии у нас применяется не эксимерный мощный лазер, оказывающий тепловое воздействие на ткани, а низкоинтенсивный.Оздоравливающий же эффект ИКЛ (физиотерапии) значителен. Этот вид физиотерапии благоприятно действует на клеточные мембраны, стимулируя циркуляцию жидкости в глазу. Это восстанавливает кровоток даже в самых мелких капиллярах и оказывает противовоспалительное воздействие. При лазерной стимуляции низкоинтенсивное излучение идет через зрачок прямо на цилиарную мышцу. Маленький пациент через специальные очки видит красные вспышки.Лазерная стимуляция повышает остроту зрения при миопии и укрепляет цилиарную мышцу.Хорошие результаты она дает и при лечении дальнозоркости и астигматизма. Причем положительный эффект после курса физиотерапии наблюдается не только у детей младшего возраста, но и у подростков 14−16 лет. Третьей методикой физиотерапевтического лечения, физиотерапией, глазных заболеваний являетсяцветоимпульсная стимуляция. Ее оздоравливающий эффектдостигается воздействием световыми импульсами различного цветана колбочки-рецепторыв сетчатке, а также непосредственно на роговицу, хрусталик и радужную оболочку. При этом наиболее часто используются красный, оранжевый, зеленый и синий цвета. Первые два улучшают микроциркуляцию в глазном яблоке, повышают остроту зрения и чувствительность рецепторов сетчатки. Зеленый цвет понижает внутриглазное давление, наиболее эффективно восстанавливает биоритм зрительного анализатора, способствует кровотоку и циркуляции внутриглазной жидкости. Синий цвет оказывает успокаивающее действие, снижает внутриглазное давление и нормализует сон. Сеанс цветотерапии, как вид физиотерапии, проводится с использованием специального аппарата «АСИР», работающего в автоматическом режиме.Ребенок надевает специальные очки с лампочками, перед которыми ставятся светофильтры соответствующего цвета.На электронном блоке управления устанавливается продолжительность светового сигнала, которая подбирается индивидуально для каждого пациента в зависимости от возраста и особенностей его организма. В среднем они составляет 2 секунды. Общая продолжительность процедуры физиотерапии цветостимуляции — 8 минут. Во время одного сеанса проводятся последовательно два вида физиотерапии, два вида лечения глаз лазерная или электростимуляция, а затем цветостимуляция. Продолжительность одногосеанса физиотерапииот 30 до 40 минут.Между процедурами физиотерапии мы делаем небольшие перерывы, чтобы ребенок мог отдохнуть.Полный курс лечения — 10 ежедневных сеансов физиотерапии, после которых проводится проверка зрения. Кроме физиотерапевтических процедур мы рекомендуем давать детям витамины, антиоксиданты и препараты, улучающие микроциркуляцию. Особенно необходимы они в случае прогрессирующей близорукости. Очень полезно включить в повседневный рацион кашу или кисель из проросших зерен пшеницы на завтрак, есть побольше ягод черники, а весной — зеленые щи с листьями крапивы двудомной. !Читать книги и работать на компьютере нужно на оптимальном расстоянии — не ближе33 сантиметров. Глазам после каждых 30 минут работы нужно давать 5 минут отдыха. Если у ребенка есть предрасположенность к близорукости, то время отдыха необходимо удлинить, а время непрерывной работы сократить до 20 минут. !Расстояние от стула до цветного телевизора должно быть не менее 3−4 м. Когда ребенок болеет и у него высокая температура, напрягать зрение нельзя. Поэтому ему не следует давать книжки и разрешать смотреть телевизор, не говоря уже о видеоиграх. Санаторно-курортное лечение глазных болезней 23 августа 2014 г. При катаракте и других глазные заболеваниях показано санаторно-курортное лечение. Лечение глазных болезней в условиях санаториев или курортов проводят комплексно. Используют курортные факторы климатических и бальнеоклиматических курортов и современные виды аппаратного лечения глаз. Сочетают местные и общие процедуры (климатопроцедуры, бальнеолечение, терренкур, гидропроцедуры, массаж, мануальную терапию, лечебную физкультуру, в т. ч. глазную). Непосредственное воздействие на глаз включает электростимуляцию, магнитотерапию с фотостимуляцией, электро- и ультрафонофорез лекарственных препаратов, лазерную стимуляцию, глазные орошения и грязевые аппликации. Наряду с офтальмологическими методами лечения применяются современные медицинские технологии: озонотерапия, эфферентные методы лечения, гирудотерапия, иглорефлексотерапия. Для лечения глазных болезней предпочтительны: континентальный климат лесной и лесостепной зоны, прохладный и сухой климат смешанных лесов, климат тропиков и субтропиков, морской климат и морские купания. В основу климатотерапии положены принципы закаливания, целью которого является снижение чувствительности рецепторного аппарата кожи и слизистых. К таким мерам закаливания относятся: аэротерапия в виде прогулок и сна на открытом воздухе; воздушные ванны; обтирание тела и мытье ног водой постепенно снижающейся температуры, купание в открытых водоемах, в том числе и морские (талассотерапия); ультрафиолетовые облучения (солнечные ванны). Все эти воздействия оказывают на слизистые и кожные покровы человека термические, механические и химические раздражения. Они приводят к мобилизации защитной и приспособительной деятельности организма, лежащей в основе закаливания. Климатотерапия эффективна при лечении воспалительных рецидивирующих заболеваний глаз, таких как увеиты, офтальмогерпес и др. Кроме того, пониженное атмосферное давление в условиях низкогорья создает благоприятные условия для реабилитации больных после операций. Бальнеотерапия при глазных болезнях включает общие минеральные ванны, питьевое лечение и глазные орошения. Показаны минеральные ванны, содержащие йод, бром, или радон при тяжелых ревматических заболеваниях глаз, заболеваниях зрительного нерва и сетчатки на почве интоксикации. Углекислые ванны, значительно улучшающие общие и местные гемодинамические, метаболические показатели, применяются при лечении глаукомы, катаракты и других заболеваниях органа зрения. Эффективность нарзанных глазных орошений обусловлена регулирующей ролью СО2 в кровоснабжении органов, а также способностью снижать тонус венозных сосудов. Радоновые воды, обладающие иммунокорригирующим действием, наиболее эффективны при инфекционно-аллергических заболеваниях. Под влиянием грязевых аппликаций на область глаза повышается проницаемость капилляров переднего отрезка глаза, увеличивается образование и отток внутриглазной жидкости, активизируется белковый, углеводный, водно-солевой обмен, повышается проницаемость роговой оболочки для лекарственных средств, введенных в конъюнктивальную полость, восстанавливается чувствительность роговицы, улучшаются регенеративные процессы в тканях, оживляются процессы рассасывания фибрина, инфильтратов, рубцов. Все эти изменения в значительной мере способствуют повышению зрительных функций. В настоящее время грязелечение используют при хронических воспалительных процессах в слезных каналах, глазницах; свищах и рубцах в области слезных мешков и каналов; глубоких инфильтратах в глазнице; хронических кератитах, иридоциклитах; простой застойной глаукоме. Физиотерапия и особенно термотерапия часто применяются в курортной офтальмологии. Электрофорез хлорида кальция, йодида калия, атропина, новокаина, антибиотиков, кортикостероидов и др. способствует быстрому проникновению лекарств в глубину тканей, их депонированию. Облучение ультрафиолетовым светом назначают больным аллергическими заболеваниями. Рентгенотерапия малыми дозами полезна при многих заболеваниях глаз. Ультразвуковая терапия оказывает мощное стимулирующее, рассасывающее, сосудорасширяющее влияние и применяется для лечения кератитов, рассасывания хрусталиковых масс, воспалительных и дегенеративных заболеваниях сетчатки и зрительного нерва. Тепловую терапию: соллюкс, грелки, согревающие компрессы, парафиновые аппликации — применяют с целью расширения поверхностных и глубоких сосудов, что способствует рассасыванию инфильтратов при воспалительных процессах придатков и переднего отрезка глаз. Озокерит из-за раздражающего действия смол в офтальмологии не применяется. В результате комплексного санаторно-курортного лечения отмечается улучшение электрофизиологических показателей, а также показателей зрительной. Курортные факторы в сочетании с гидротерапией углекислыми, сероводородными, йодобромистыми и радоновыми ваннами оказывают положительное влияние на общее состояние больного и зрительные функции. Известно, что применение методов курортной медицины не ведет к рассасыванию уже образовавшихся помутнений хрусталика при катаракте, но доказано, что такое лечение замедляет их прогрессирование. Противопоказаниями к курортному лечению заболеваний глаза и его придаточного аппарата являются: общие противопоказания, исключающие направление больных на курорты и в местные санатории; все болезни глаз в острой стадии, а также в стадии обострения; острые инфекционные заболевания придатков глаз, опасные в отношении заражения для окружающих; злокачественные новообразования органа зрения и его придатков; последствия тяжелых контузий и проникающих ранений глаз (в течение года после травмы); состояние после полостных операций на глазном яблоке, при отсутствии послеоперационных осложнений — на протяжении 3 месяцев после хирургического лечения; острые расстройства кровообращения в сетчатке и зрительном нерве — тромбозы и эмболии центральной артерии или вены сетчатки и их ветвей; тяжелые поражения сетчатки и зрительного нерва при общих заболеваниях организма (гипертоническая болезнь, вторичные гипертонии, выраженный атеросклероз, сахарный диабет, болезни крови и др.) с наличием кровоизлияний, экссудативных очагов, выраженного отека сетчатки и зрительного нерва; дегенеративные процессы в сетчатке и сосудистой оболочке, сопровождающиеся кровоизлияниями; осложненная близорукость с изменениями на глазном дне в стадии прогрессирования или обострения; свежая отслойка сетчатки (неоперированная), успешно оперированная на протяжении года после операции.