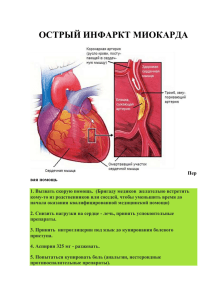
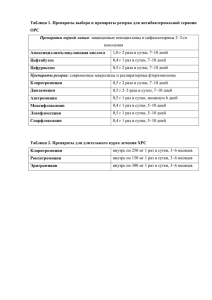
Цефалоспорины. Один из наиболее обширных классов
реклама

СОДЕРЖАНИЕ № п\п стр. Раздел I. Общая фармакология. 1 Введение. Предмет и задачи фармакологии. 2 2 Фармакокинетика. 4 3 Фармакодинамика. 11 4 Фармакотерапия. 15 5 Понятие о лекарственном веществе, средстве, препарате. 16 6 Правила выписывания рецептов. 19 Раздел II. Частная фармакология. 7 Антисептические и дезинфицирующие средства. 22 8 Антибактериальные химиотерапевтические средства. 25 9 Средства, влияющие на периферическую нервную систему. 32 10 Средства, влияющие на центральную нервную систему. 38 11 Средства, влияющие на функции органов дыхания. 48 12 Средства, влияющие на сердечно-сосудистую систему. 50 13 Средства, влияющие на функцию органов пищеварения. 54 14 Средства, влияющие на миометрий. 59 15 Средства, влияющие на систему крови. 61 16 Осложнения медикаментозной терапии. 65 17 Библиографический список 71 -1- Тема: Введение. Предмет и задачи фармакологии. ФАРМАКОЛОГИЯ – это наука о взаимодействии химических соединений (веществ), используемых как лекарственные вещества, с живыми организмами, в частности, экспериментальных животных, человека. Фармакология устанавливает характер и интенсивность этих изменений, зависимость действия фармакологических средств от разных условий – от физико-химического их строения, дозы, концентрации раствора, способа и места введения в организм, от первоначального состояния организма и прочее. Фармакология изучает лекарственные средства, применяемые в медицине для лечения и профилактики, а также диагностики у больных (и животных) различных заболеваний и патологических процессов, «лекарство» подразумевают любое вещество, которое может быть использовано с целью: 1) диагностики, 2) профилактики, 3) облегчения или лечения заболеваний человека или животных, 4) регуляции рождаемости. По определению ВОЗ, лекарственным является любое вещество или продукт, который может быть использован или используется для исследования изменения физиологических систем или патологических процессов с пользой для реципиента. Прогресс фармакологии неизбежно сказывается на клинических дисциплинах. Хорошо известно, какое значение для хирургии имело появление средств для наркоза, местных анестетиков, миорелаксантов, ганглиоблокаторов. Выделение и синтез гормональных средств существенно изменили результаты лечения больных с эндокринной патологией. Качественно новый этап в развитии психиатрии связан с открытием психотропных средств, в частности, лечение больных с психозами немыслимо без нейролептиков (аминозин и др.). Эффективное лечение бактериальных инфекций стало возможным только после получения антибиотиков, сульфаниламидных препаратов и других химиотерапевтических средств. Трансплантацию органов удалось осуществить прежде всего в связи с созданием мощных иммунодепрессивных средств (глюкокортикоиды, циклоспорин А, цитостатики). Перечисленные примеры свидетельствуют о первостепенной роли фармакологии в современной медицине. В целом же в настоящее время фармакология как базовая наука имеет 4 основных раздела: 1. Фармакокинетика 2. Фармакодинамика 3. Фармакотерапия 4. Токсикология лекарств (нежелательное действие лекарств). Кроме того, фармакологию еще подразделяют на общую и частную. Если общая фармакология изучает общие закономерности взаимодействия лекарственных веществ с живыми организмами, то частная рассматривает конкретные фармакологические группы и отдельные препараты. В обоих разделах особое внимание уделяется фармакодинамике и фармакокинетике -2- лекарств, приводятся сведения о показаниях к их применению и возможных побочных эффектах. ЗАДАЧИ ФАРМАКОЛОГИИ: совершенствование лекарственных средств в уже известных классах химических соединений с целью приближения к идеальному препарату в каждой из таких групп; изыскание лекарств с принципиально новыми точками приложения в организме, не известными или не использовавшимися в прошлом, с новыми механизмами действия; получение синтетических аналогов гормонов, химических посредников (медиаторов) передачи нервных импульсов, местных тканевых регуляторов обмена и функций органов (аутакоидов); анализ и освоение многовекового опыта народной медицины. ИСТОЧНИКИ ПОЛУЧЕНИЯ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ Источники и способы получения лекарственных веществ (средств) разнообразны и многочисленны. Многие средства получают из природного лекарственного сырья растительного, животного, микробного или минерального происхождения. наиболее древним и широко используемым является сырьё растительной природы. В России есть специальный Институт лекарственных растений (ВИЛР), который занимается изучением (химическим, фармакологическим, условиями культивирования) лечебного действия растений из огромного многовекового опыта народной медицины, пока в официальной медицине используется не более 5% известного их арсенала. важным источником лекарственных веществ являются органы и ткани животных (гормоны, ферменты и др.). продукты жизнедеятельности определённых видов бактерий и грибов (антибиотики и др.). в последние годы некоторые особо сложные и ценные вещества биологической природы (полипептиды и др.), промышленное производство которых или технологически недоступно, или чрезвычайно дорого, стали получать методами генной инженерии, такие вещества обычно называют рекомбинантными. ещё одним источником лекарств является минеральное сырьё. самым важным сегодня способом получения лекарственных веществ является химический синтез. -3- Тема: Фармакокинетика. Фармакокинетика – раздел фармакологии, изучающий пути прохождения и изменения лекарственных средств в организме, а также, зависимость от этих процессов эффективности и переносимости препаратов. Фармакокинетика позволяет оценить динамику концентрации лекарственных средств в организме. Фармакокинетические исследования позволяют оценить процессы всасывания (абсорбции), распределения, связывания с белками, биотрансформации и выведения из организма лекарственных средств. Полученные в результате этих исследований данные создают ту качественную и количественную основу, с помощью которой можно прогнозировать степень попадания лекарственного вещества к месту его действия. В фармакокинетике можно выделить 5 этапов: введение, всасывание, распределение, биотрансформация и выведение. I этап. Введение. Чётко выделяют два пути введения – энтеральный (всасывание происходить в кишечнике) и парентеральный (всасывание происходит вне кишечника). В каждом из этих путей различают по три способа введения. Энтеральные – пероральный (введение через рот), дуоденальный (введение через зонд в двенадцатиперстную кишку) и ректальный (через заднепроходное отверстие в прямую кишку. Парентеральные – инъекционный (связан с нарушением целостности кожных покровов или слизистых оболочек), ингаляционный (посредством дыхания) и поверхностный. II этап. Всасывание (абсорбция). В фармакокинетике абсорбцией называется прохождение, проникновение через биологические мембраны лекарств. По сути клеточные мембраны представляют собой биологические "преграды" организма для лекарственного препарата. Известны несколько механизмов, посредством которых лекарственные средства преодолевают тканевые барьеры. Однако все эти механизмы абсорбции можно разбить на 2 большие группы: 1) ПАССИВНЫЕ МЕХАНИЗМЫ, осуществляемые по градиенту концентрации веществ (из мест с большим концентрационным потенциалом в область более низкой концентрации), без затраты энергии; 2) АКТИВНЫЙ ТРАНСПОРТ лекарственных средств, когда проникновение лекарств через биологические мембраны клеток идет, в отличии от пассивных механизмов, с затратой метаболической энергии и осуществляется против градиента концентрации. 1. Фильтрация через поры мембран, через каналы. В данном случае речь идет о пассивной диффузии через так называемые "водные поры", имеющиеся между клетками эпидермиса, эпителия слизистой оболочки желудочнокишечного тракта, роговицы, эндотелия капилляров. Лекарственные средства со свойствами сильных кислот или щелочей при pH крови и содержимого кишечника находятся в ионизированной форме и поэтому плохо абсорбируются. Например, стрептомицин, канамицин являются препаратами, обладающими свойствами сильных щелочей, поэтому всасывание -4- их из желудочно-кишечного тракта незначительно и непостоянно. Отсюда вывод, что такие лекарства нужно вводить только парентерально. Замечено, что всасывание лекарств снижается, замедлятся при усилении перистальтики кишечника, а также при: диареи (поносе). Изменяется абсорбция и под влияние средств, снижающих двигательную активность кишечника, например, под влиянием холинолитических средств (препараты группы атропина). Воспалительные процессы слизистой кишечника, ее отек также сопровождаются угнетением абсорбции лекарственных средств, например резко снижается всасывание, гипотиазида у больных с застойной недостаточностью сердца. Лекарственные средства в пищеварительному тракте подвергаются воздействию тех же самых секретов, что и вещества, содержащиеся в пище. Кислая среда желудка, кроме влияния на степень ионизации лекарств, может вызвать их химическое разрушение. Например, бензилпенициллин легко разрушается в кислой среде желудка, однако феноксиметилпенициллин более стабилен в кислой среде и потому полнее всасывается внутрь. Эритромицин также разрушается в кислой среде, однако некоторые его химические производные, а также специальные лекарственные формы, защищающие эритромицин от прямого воздействия кислоты желудочного сока, обеспечивают удовлетворительное всасывание этого препарата при приеме внутрь. Некоторые лекарственные препараты практически полностью инактивируются ферментами ЖКТ. К таким препаратам относятся белковые или полипептидные вещества (например, кортикотропин, вазопрессин, инсулин и др. ), а также некоторые гормональные препараты (прогестерон, тестостерон, альдостерон). Соли желчных кислот, в свою очередь, могут ускорить всасывание или замедлить его при образовании нерастворимых комплексов (например, нистатин, полимиксин, ванкомицин). На всасывание лекарств влияют объем и состав пищи, интервал времени между едой и приемом лекарств. Следует учитывать и стимулирующее действие пищи на секрецию желудочного сока и соляной кислоты. Молоко, соли железа, ионы Ca , Mg, Fe (яблоки), высокое содержание углеводов, белка, жира в пище нарушают всасывание тетрациклинов, ампициллина и амоксициллина, изониазида, но повышают всасывание гризеофульвина. Прием больными различных соков приводит к сдвигу pH в кислую сторону, что приводит к распаду кислотолабильных лекарств (эритромицин). Прием жидкости вместе с лекарствами может привести как к ускорению всасывания, так и к его замедлению. Суммируя эффекты, связанные с приемом пищи, следует выделить уменьшение или увеличение биодоступности лекарств и замедление всасываемости без изменения их биодоступности. На всасывание препарата влияет и размер его частиц. Таблетки, состоящие из больших агрегатов активного вещества, даже при длительном пребывании в ЖКТ плохо распадаются и поэтому плохо всасываются. -5- Лекарственные вещества в дисперсной форме или эмульгированные всасываются лучше. АКТИВНЫЙ ТРАНСПОРТ (облегченное всасывание). Активный транспорт предполагает, что всасывание происходит с помощью специальных носителей (облегченное всасывание) - переносчиков, - то есть оно предполагает перенос некоторых веществ через клеточные мембраны с помощью имеющихся в них белковых переносчиков ( белков-ферментов или транспортных белков).. Наконец, следует упомянуть еще об одном механизме всасывания - а именно о пиноцитозе. Лекарственные средства, молекулярная масса которых превышает 1000 дальтон, могут войти в клетку только с помощью пиноцитоза, то есть поглощения внеклеточного материала мембранными везикулами Перечисленные механизмы абсорбции (всасывания) "работают", как правило, параллельно, но преобладающий вклад вносит обычно один из них (пассивная диффузия, фильтрация, активный транспорт, пиноцитоз). Так, в ротовой полости и в желудке главным образом реализуется пассивная диффузия, в меньшей степени - фильтрация. Другие механизмы практически не задействованы. В тонком кишечнике нет препятствий для реализации всех механизмов всасывания; какой из них доминирует, зависит от лекарственного средства. В толстом кишечнике и прямой кишке преобладают процессы пассивной диффузии и фильтрации. Они же являются основными механизмами всасывания лекарственных средств через кожу. III этап. Распределение. После абсорбции лекарственные вещества попадают, как правило, в кровь, а затем разносятсяв разные органы и ткани. Наиболее важными факторами, влияющими на характер распределения лекарственного средства, являются: 1) растворимость в липидах, 2) степень связывания с белками плазмы крови, 3) интенсивность регионарного кровотока. Связывание лекарственных веществ с белками плазмы ограничивает их концентрацию в тканях и в месте действия, так как только свободный (несвязанный) препарат может проходить через мембраны. Вещество же, находящееся в комплексе с белком, лишено специфической активности. Связывание с белками снижает диффузию лекарственного вещества в клетку и поэтому замедляет процесс метабонизма. Связывание с белками снижает количество лекарственного вещества, способного фильтроваться в почечных клубочках, в результате чего замедляется и процесс его выведения (экскреция). После всывания и распределения препараты могут: 1) метаболизироваться под влиянием адекватных ферментов; 2) изменяться спонтанно, превращаясь в другие вещества без воздействия ферментов; 3) либо могут выводиться из организма (или экскретироваться) в неизменном виде. IV этап. Биотрансформация. -6- Под биотрансформацией (или превращением, или метаболизмом) понимают комплекс физико-химических и биохимических превращений лекарственных веществ, способствующих их переводу в более простые, ионизированные, более полярные и, следователно, водорастворимые компоненты (метаболиты), которые легче выводятся из организма. Другими словами, какой бы структурой ксенобиотик не обладал, встречающийся с ним адекватный фермент переводит его в состояние, удобное для выведения из организма (как правило ксенобиотик становится менее липофильным) или в состояние для использования в качестве энергетического и пластического материала. Биотрансформация введенных лекарств происходит преимущественно в печени, но может в почках, стенке кишечника, легких, мышцах и других органах. Процессы биотрансформации сложны и обычно включают ряд последовательлных стадий, каждая из которых опосредуется определенным ферментом крови. Различают два (2) типа реакций метаболизма лекарственных препаратов в организме: НЕСИНТЕТИЧЕСКИЕ и СИНТЕТИЧЕСКИЕ. 1. К несинтетическим реакциям относятся ОКИСЛЕНИЕ, ВОССТАНОВЛЕНИЕ и ГИДРОЛИЗ. Все несинтетические реакции метаболизма, называемые также метаболической трансформацией лекарственных препаратов, также можно разделить в зависимости от локализации 2-х основных биотрансформирующих систем на 2 группы: а) основная группа реакций, по которым биотрансформируются большинство лекарственных средств, это реакции катализируемые ферментами эндоплазматического ретикулума гепатоцитов или МИКРОСОМАЛЬНЫЕ реакции; б) реакции, катализируемые ферментами другой локализации, НЕМИКРОСОМАЛЬНЫЕ реакции. Дальнейшее окисление лекарственных веществ происходит под влиянием других окислительных ферментов, таких как ОКСИДАЗЫ и РЕДУКТАЗЫ, при обязательном участии НАДФ и молекулярного кислорода. Микросомальные ферменты в основном катализируют процессы окисления многих лекарственных средств, то реакции ВОССТАНОВЛЕНИЯ и ГИДРОЛИЗА этих средств, связаны не только с микросомальными, но и немикросомальнми энзимами. Хотя немикросомальные ферменты участвуют в биотрансформации небольшого числа лекарственных средств, они все же играют важную роль в их метаболизме. Немикросомальная биотрансформация препаратов происходит также в печени, но может протекать в плазме крови и другиз тканях (желудке, кишечнике, легких). В качестве примера можно привести биотрансформацию ацетилхолина в плазме крови, осуществляемую ферментом ЭСТЕРАЗОЙ, в нашем случае - АЦЕТИЛХОЛИНЭСТЕРАЗОЙ. По таким реакциям биотрансформируются ряд общеупотребительных лекарств, напрмер, аспирин и сульфаниламиды. В основе синтетических реакций лежит образование парных эфиров лекарственных средств с глюкуроновой, серной, уксусной кислотами, а также с -7- глицином и глутатионом, что помогает созданию высокополярных соединений, хорошо растворимых в воде, мало растворимых в липидах, плохо проникающих в ткани и в большинстве случаев фармакологически неактивных. Естественно, что эти метаболиты хорошо выводятся из организма. С точки зрения эволюции более древний путь биотрансформации – это присоединение к ксенобиотику (коньюгация) высокополярных групп: глюкуроновой кислоты, сульфата, глицина, фосфата, ацетила, эпоксидной группы, делающих ксенобиотики более растворимыми в воде. Эволюционно более молодой путь – окислительно-восстановительный (реакции окисления, восстановления, гидролиза) рассматривается как начальная фаза биотрансформации. Продукты окисления или восстановления (I фаза) обычно подвергаются затем коньюгированию (II фаза). Таким образом, можно сказать, что реакции I фазы биотрансформации лекарственных средств обычно являются несинтетическими, тогда как реакции II фазы - синтетические. Как правило, только после II фазы биотрансформации образуются неактивные или малоактивные соединения, поэтому именно синтетические реакции можно считать исинными реакциями дезинтоксикации ксенобиотиков, в том числе и лекарств. С практической точки зрения важным является то обстоятельство, что с помощью ряда средств можно активно влиять на процессы микросомального преобразования лекарств. Замечено, что под влиянием лекарственных средств может развиваться как ИНДУЦИРОВАНИЕ (возрастание активности), так и ДЕПРЕССИЯ микрогомальных ферментов. Веществ, стимулирующих биотрансформацию путем индукции синтеза ферментативных белков печени, значительно больше, чем веществ, подавляющих этот синтез. К таким веществами индукторам, которых в настоящее время описано более 200, относят барбитураты, кофеин, этанол, никотин, бутадион, нейролептики, димедрол, хинин, кордиамин, многие хлорсодержащие пестициды и инсектициды. Снижение эффективности лекарственных средств при их повторном применении называется толерантностью. Использование того же фенобарбатала в качестве снотворного приводит к постепенному развитию привыкания, т. е. к толерантности, что диктует необходимость повышения дозы лекарства. Особым видом привыкания является тахифилаксия. ТАХИФИЛАКСИЯ – возникающее очень быстро привыкание, иногда уже после первого введения вещества. Так, введение эфедрина внутривенно повторно с интервалом в 10-20 минут вызывает меньший подъем АД, чем при первой иньекции. Аналогичная ситуация прослеживается при закапывании растворов эфедрина в нос. V этап. Выведение (экскреция). Лекарственные препараты, за исключением препаратов для ингаляционного наркоза, как правило, экскретируются не через те структуры, в которых происходила абсорбция (всасывание). Основными путями экскреции являются почки, печень, ЖКТ, легкие, кожа, слюнные железы, потовые железы, молоко матери. -8- Выведение лекарств почками определяется тремя процессами, осуществляемыми в нефроне: 1) пассивной клубочковой ФИЛЬТРАЦИЕЙ; 2) пассивной диффузией через канальцы или РЕАБСОРБЦИЕЙ; 3) активной канальцевой СЕКРЕЦИЕЙ. Но необходимо помнить, что ЭЛИМИНАЦИЯ – это более широкий термин, соответствующий сумме всех метаболических (биотрансформация) и экскреторных процессов, в результате которых активное вещество исчезает из организма. Следствием недостаточности экскреции или элиминации может быть накопление или кумуляция лекарственного средства в организме, в его тканях. Кумуляция - (аккумулятор - накопитель) есть следствие недостаточности экскреции и элиминации, и, как правило, связана с патологией органа экскреции (печени, ЖКТ и др. ) или с усилением связывания с белками плазмы, что снижает количество вещества, способного фильтроваться в клубочках. О выведении лекарственных средств из организма можно судить по периоду полувыведения или периоду полуэлиминации, полужизни, полусуществования, который определяют как время снижения концентрации препарата в крови на 50% от введенного количества препарата или выведения 50% биодоступного количества препарата. Практически важно помнить, что за один период полувыведения из организма выводится 50% лекарственного средства, за два периода - 75%, за три периода - 90%, за четыре - 94%. Поскольку для полной элиминации экспоненциального типа требуется время более длительное, чем четыре (4) периода полужизни, то при повторном введении препарата через более короткие промежутки времени отмечается кумуляция (накопление) его. БИОЛОГИЧЕСКАЯ ДОСТУПНОСТЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ Для оказания терапевтического эффекта лекарственное вещество должно быть доставлено в те органы или ткани, в которых осуществляется его специфическое действие (в биофазу). При внутрисосудистом введении лекарство сразу и полностью попадает в кровеносное русло. При других путях введения (перорально, в/м, п/к и т. д. ) прежде чем попасть в кровоток, лекарственное вещество должно пройти ряд биологических мембран клеток (слизистой желудка, клеток печени, мышц и т. д. ) и только тогда какая-то часть его попадет в системный кровоток. Таким образом, посуществу, биодоступность лекарства отражает концентрацию его у рецепторов, то есть в крови и тканях организма после всасывания. Естественно, что биодоступность одного и того же средства будет разная у каждого больного. Очевидно, что при внутивенном введении лекарства биодоступность его равна приблизительно 100%, а при других путях введения биодоступность почти никогда не достигает 100%. Различают АБСОЛЮТНУЮ И ОТНОСИТЕЛЬНУЮ БИОДОСТУПНОСТЬ. Абсолютная биодоступность - это доля поглощенного -9- препарата при внесосудистом введении по отношению к его количеству после в/венного введения. Важным показателем является ОТНОСИТЕЛЬНАЯ БИОДОСТУПНОСТЬ, которая определяет относительную степень всасывания лекарственного вещества из испытуемого препарата и из препаратов сравнения. Другими словами, относительная биодоступность определяется для различных серий препаратов, для лекарственных средств при изменении технологии производства, для препаратов, выпущенных различными производителями, для различных лекарственных форм. Для определения относительной биодоступности могут использоваться данные об уровне содержания лекарственного вещества в крови или же его экскреции с мочой после одноразового или многократного введения. Этот термин важен при сравнении 2-х препаратов между собой. Сравнительная биодоступность одних и тех же препаратов, сделанных разными фирмами (пример: кокарбоксиназа польского поисхождения и сделанная в г. Днепропетровске), определяется путем сопоставления химической, биологической и терапевтической эквивалентностей. ХИМИЧЕСКАЯ ЭКВИВАЛЕНТНОСТЬ - это совпадение у препаратов не только химической формулы лекарств, но и совпадение изомерии, пространственной конфигурации атомов в молекуле лекарственного вещества. БИОЛОГИЧЕСКАЯ ЭКВИВАЛЕНТНОСТЬ означает одинаковую, равную концентрацию действующего вещества в крови при приеме препарата разных фирм. ТЕРАПЕВТИЧЕСКАЯ ЭКВИВАЛЕНТНОСТЬ подразумевает одинаковый, равноценный терапевтический эффект. Если перечисленные 3 характеристики совпадают, говорят, что лекарственные препараты обладают равной биодоступностью - 10 - Тема: Фармакодинамика. ФАРМАКОДИНАМИКА (ФД) - это раздел фармакологии, изучающий 1) механизмы действия (то есть сущность процессов взаимодействия с тканевыми, клеточными или субклеточными рецепторами - специфическими или неспецифическими). 2) фармакологические эффекты (то есть содержание и изменения влияния препарата в зависимости от возраста, пола больного, характера и течения заболевания, сопутствующей патологии), 3) локализацию действия лекарств. Более коротко ФД можно определить как раздел фармакологии, изучающий действие лекарственных средств на организм. Первая группа механизмов связана с теми случаями, когда лекарства действуют на специфические рецепторы, то есть это РЕЦЕПТОРНЫЕ МЕХАНИЗМЫ. Вторая группа механизмов связана с лекарствами, которые в силу своих физико-химических свойств действуют не через рецепторы. В качестве примера нерецепторных механизмов можно привести случай со средствами для наркоза, скажем с фторотаном. Он является отличным растворителем жиров, поэтому прежде всего действует на мембраны нервных клеток, вызывая фармакологический эффект - наркоз. Избирательная чувствительность лекарства к рецептору означает тот факт, что лекарственное вещество может, во-первых, связываться с рецептором, то есть обладает аффинитетом или сродством к нему. Другими словами, сродство или аффинитет означает способность лекарственного вещества к связи с рецептором. Лекарственные средства, действие которых связано с прямым возбуждением или повышением функциональных возможностей (способностей) рецепторов, называются АГОНИСТАМИ, а вещества, препятствующие действию специфических агонистов – АНТАГОНИСТАМИ. Лекарственные вещества могут действовать подобно или противоположно эндогенным медиаторам. Если лекарственное вещество действует подобно медиатору (ацетилхолину, норадреналину и др.), - такое вещество называется МИМЕТИК. Лекарственное вещество, препятствующее взаимодействию медиатора с рецептором, называется БЛОКАТОРОМ (холиноблокатор, адреноблокатор, гистаминоблокатор.. Одно лекарственное вещество может усиливать или ослаблять действие другого. Если лекарственные вещества действуют в отношении эффекта однонаправленно - это препараты синергисты. Выделяют 2 варианта синергизма: 1). Суммированный----Эффекты совпадают по принципу простой суммы Эффект наблюдается при простом сложении эффектов каждого из компонентов.. 2) Второй вариант синергизма - потенцирование или усиление эффекта. - 11 - Иногда выделяют третий (3) вариант синергизма, - сенситизацию. Сенситизация – когда один препарат в минимальной дозе усиливает действие другого в их комбинации (применение малых доз инсулина в сочетании с KCl увеличивает уровень проникновения калия в клетки). Кроме синергизма существует явление антагонизма. Способность одного вещества в той или иной степени уменьшать эффект другого называют АНТАГОНИЗМОМ, то есть в данном случае одно лекарственное средство препятствует действию другого. Выделяют физический, химический и физиологический антагонизм. Данный вид взаимодействия чаще всего используется при передозировке или остром отравлении лекарственными средствами. Примером ФИЗИЧЕСКОГО антагонизма может быть указана способность адсорбирующих средств затруднять всасывание веществ из пищеварительного тракта (активированный уголь, адсорбирующий на своей поверхности яд; холестирамин). Иллюстрацией ХИМИЧЕСКОГО взаимодействия может быть образование комплексонов (ионы некоторых тяжелых металлов - ртути, свинца - связывает пенициламин, ЭДТА), или так взаимодействует соляная кислота желудка и бикарбонат натрия (щелочь). ФИЗИОЛОГИЧЕСКИЙ антагонизм связан со взаимодействием лекарств на уровне рецепторов, о характере которого уже говорилось выше. По аналогии с синергизмом выделяют ПРЯМОЙ (когда оба лекарственных соединения действуют на одни и те же рецепторы) и КОСВЕННЫЙ (разная локализация действия лекарственных средств) антагонизм. В свою очередь прямой антагонизм бывает КОНКУРЕНТНЫЙ и НЕКОНКУРЕНТНЫЙ. При конкурентном антагонизме лекарственное вещество вступает в конкурентные отношения с естественными регуляторами (медиаторами) за места связывания в специфических рецепторах. Блокада рецептора, вызванная конкурентным антагонистом, может быть снята большими дозами вещества-агониста или естественного медиатора. Неконкурентный антагонизм – это та ситуация, когда лекарственное вещество не может вытеснить естественный медиатор из рецептора, но образует с ним (медиатором) ковалентные связи. ВИДЫ ДЕЙСТВИЯ ЛЕКАРСТВ 1) МЕСТНОЕ ДЕЙСТВИЕ - действие вещества, возникающее на месте его приложения. Пример: внесение раствора дикаина в полость конъюктивы. 2) РЕФЛЕКТОРНОЕ ДЕЙСТВИЕ - это когда лекарственное вещество действует на путях рефлекса, то есть оно влияет на экстеро- или интерорецепторы и эффект проявляется изменением состояния либо соотвтетствующих нервных центров, либо исполнительных органов. Так, использование горчичников при патологии органов дыхания улучшает их трофику рефлекторно Препарат цититон (дыхательный аналептик) оказывает возбуждающее действие на хеморецепторы каротидного клубочка и, рефлекторно стимулируя центр дыхания, увеличивает объем и частоту дыхания. - 12 - 3) РЕЗОРБТИВНОЕ ДЕЙСТВИЕ – это когда действие вещества развивается после его всасывания поступления в общий кровоток, затем в ткани. Резорбтивное действие зависит от путей введения лекарственного средства и его способности проникать через биологические барьеры. Если вещество взаимодействует только с функционально однозначными рецепторами определенной локализации и не влияет на другие рецепторы, действие такого вещества называется ИЗБИРАТЕЛЬНЫМ. Так, некоторые курареподобные вещества (миорелаксанты) довольно избирательно блокируют холинорецепторы концевых пластинок, вызывая расслабление скелетных мышц. Действие препарата празозина связано с избирательным, блокирующим постсинаптические альфа-один адренорецепторы эффектом, что ведет в конечном счете к снижению артериального давления. ОБЩАЯ ХАРАКТЕРИСТИКА ДЕЙСТВИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ НА ОРГАНИЗМ Несмотря на обилие лекарственных средств, все изменения, вызываемые ими в организме, имеют определенную общность и однотипность. 1) тонизирование (повышение функции до нормы);2) возбуждение (повышение функции сверх нормы);3) успокаивающее действие (седативное), то есть понижение повышенной функции до нормы;4) угнетение (снижение функции ниже нормы); 5) паралич (прекращение функции). ОСНОВНЫЕ ЭФФЕКТЫ ЛЕКАРСТВ 1) физиологические эффекты, когда лекарства вызывают такие изменения, как повышение или снижение АД, частоты сердечных сокращений и т. д.; 2) биохимические (повышение уровня ферментов в крови, глюкозы и т. д. ). Кроме того, выделяют ОСНОВНЫЕ (или главные) и НЕОСНОВНЫЕ (второстепенные) эффекты лекарств. ОСНОВНОЙ ЭФФЕКТ - это тот, на котором врач строит свои расчеты при лечении данного (!) больного (анальгетики - для обезболивающего эффекта, гипотензивные - для снижения АД и т. п. ). НЕОСНОВНЫЕ, или неглавные эффекты, дополнительные иначе, те, которые присущи данному средству, но развитие которых у данного больного необязательно (анальгетики ненаркотические - помимо обезболивающего эффекта вызывают жаропонижающий эффект и т. п. ). Среди неосновных эффектов могут быть ЖЕЛАТЕЛЬНЫЕ и НЕЖЕЛАТЕЛЬНЫЕ ( или ПОБОЧНЫЕ ) эффекты. ФАКТОРЫ, ВЛИЯЮЩИЕ НА ВЕЛИЧИНУ ЭФФЕКТА ЛЕКАРСТВЕННЫХ СРЕДСТВ 1) Прежде всего, нужно помнить о фармакокинетических факторах, свойственных каждому препарату. речь идет о своей скорости всасывания или абсорбции, биотрансформации, экскреции (препарата, лекарственного средства). 2) Вторая группа факторов - физиологические. - 13 - а) Возраст. Действительно, все хорошо знают о том, что с возрастом меняется чувствительность больного к лекарственным средствам. б) Масса больного. Известно, что чем больше масса, тем выше доза. Поэтому ЛС дозируют в (мг/кг). в) Пол. Выявляется разная чувствительность у мужчин и женщин к некоторым веществам, например, к никотину, алкоголю и т. п., что объясняется различием метаболизма, разницей удельного веса жировой прослойки и т. п в) Состояние организма. Действие ЛС на организм после существенной физической нагрузки будет иным, чем без таковой. д) Биологические ритмы (суточные, месячные, сезонные, годовые, а сейчас даже популяционные) оказывают самое серьезное влияние на действие ЛС в организме. 3) Патологические факторы ( например уровень гормональной активности ). Так при базедовой болезни легче переносят токсические дозы морфина, но повышается чувствительность миокарда к адреналину.. Действие ЛС существенно изменяется при гипо- и гипертермии, при инфекционных заболеваниях, при изменении функционального состояния ЦНС и т. д. ). 4) Генетические факторы. Известно, что отсутствие фермента глюкозо-6фосфатдегидрогеназы ( Г-6-ФДГ ) при талассении, делает невозможным назначение антималярийных препаратов типа примахин. 5) Внушабельность больных или плацебо эффект. В этом плане антиангинальный эффект лекарств плацебо, например, достигает 40% и до 81% эффект-плацебо возникает от инъекционного пути введения препаратов. Вероятно поэтому использование витаминных препаратов, тонизирующих средств, транквилизаторов во многом обусловлены этим эффектом. 6) Доза лекарства. Действие ЛС в очень большой степени определяется их дозой. Дозой называют количество лекарственного вещества, предназначенное на один прием (обычно обозначается как разовая доза). От дозы лекарственного средства зависит не только эффективность лечения, но и безопасность больного. Важно знать еще одну характеристику, - а именно понятие о широте терапевтического действия препарата. Под широтой терапевтического действия понимают расстояние, диапазон от минимально терапевтической до минимальнотоксической дозы. Естественно, что чем больше эта дистанция, тем более безопасен данный препарат. Приближенно можно рассчитать дозу по следующей простой формуле: 1/20 дозы х количество лет ребенку. Для количественной характеристики и оценки эффективности нового фармакологического средства применяют, как правило, два стандартных сравнения - либо с плацебо, либо с препаратом аналогичного типа действия, являющимся одним из наиболее эффективных в данной группе средств. Плацебо (пустышка) - это индифферентное вещество в лекарственной форме, имитирующей определенное фармакологическое или лекарственное средство. Применение плацебо необходимо при наличии: а) эффекта предположительности, воздействия личности, ожидания и предвзятого - 14 - отношения со стороны больного или исследователя; б) спонтанных изменений в течении болезни, симптомов, а также явлений, не связанных с лечением. - 15 - Тема: Фармакотерапия. ФАРМАКОТЕРАПИЯ (ФТ). Фармакотерапия - раздел фармакологии, изучающий терапию больного лекарственными препаратами. Различают следующие виды фармакотерапии: 1) ЭТИОТРОПНАЯ - идеальный вид фармакотерапии. Этот вид ФТ направлен на устранение причины болезни. 2) ПАТОГЕНЕТИЧЕСКАЯ ФАРМАКОТЕРАПИЯ - направлена на устранение или подавление механизмов развития болезни. Большинство применяемых в настоящее время лекарств относится именно к группе препаратов патогенетической ФТ. 3) СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ - направлена на устранение или ограничение отдельных проявлений болезни. 4) ЗАМЕСТИТЕЛЬНАЯ ФАРМАКОТЕРАПИЯ используется при дефиците естественных биогенных веществ. К средствам заместительной терапии относятся ферментные препараты (панкреатин, панзинорм и т. д. ), гормональные лекарственные средства (инсулин при сахарном диабете, тиреоидин при микседеме), препараты витаминов (витамин Д, например, при рахите). 5) ПРОФИЛАКТИЧЕСКАЯ ТЕРАПИЯ проводится с целью предупреждения заболеваний. К профилактическим относятся некоторые противовирусные средства (например, при эпидемии гриппа - ремантадин), дезинфицирующие препараты и ряд других. Применение противотуберкулезных препаратов типа изонизида также можно считать профилактической ФТ. Хорошим примером проведения профилактической терапии является использование вакцин. От фармакотерапии следует отличать ХИМИОТЕРАПИЮ. Если ФТ имеет дело с двумя участниками патологического процесса, а именно лекарством и макроорганизмом, то при химиотерапии имеется уже 3 участника: лекарство, макроорганизм (больной) и возбудитель болезни. Таким образом, под химиотерапией понимают применение лекарственных средств для воздействия на возбудителя заболевания (микроб, паразит, вирус), находящегося в макроорганизме. - 16 - Тема: Понятие о лекарственном веществе, средстве, препарате. Лекарственный препарат (быт. «лекарство») – это лекарственное средство конкретного фармпроизводителя, часто с патентованным торговым наименованием (значок ™ или ®), с определённой дозировкой и (или) концентрацией и определённым «фирменным» дизайном упаковки. Лекарственное средство – это смесь или индивидуальное лекарственное вещество в определённой лекарственной форме с определённой дозировкой или концентрацией, разрешённое к медицинскому применению (для РФ – включённое в «Государственный реестр лекарственных средств»). Лекарственная форма – это агрегатное состояние придаваемое лекарственному веществу для удобства его применения, для образования некоторых лекарственных форм допольнительно необходимо добавление формообразующих и (или) вспомогательных веществ. Лекарственное вещество – это фармакологически активное вещество разрешённое к медицинскому применению (для РФ – включённое в «Регистр лекарственных средств России»). Фармакологически активное вещество – биологически активное вещество изменяющее физиологическое состояние или биохимические реакции при патологических процессах в организме человека или животных. Биологически активное вещество – это смесь или индивидуальное вещество природного или синтетического происхождения имеющее то или иное влияние на физиологическое состояние или биохимические реакции в организме человека или животных. Основным официальным документом, регламентирующим требования к качеству лекарств, способы аптечного изготовления лекарственных форм, высшие разовые и суточные дозы ядовитых и сильнодействующих лекарственных веществ и ряд других стандартов и положений является Государственная Фармакопея. В Фармакопею включены лишь те лекарственные средства, которые выпускаются отечественной промышленностью, она имеет законодательный характер и может служить главным аргументом при рассмотрении спорных случаев в профессиональном, административном или судебном порядке. На лекарственные вещества (средства), которые вводятся в медицинскую практику после выхода последнего издания ГФ составляются фармакопейные статьи (ФС) и временнные фармакопейные статьи (ВФС), они имеют также законодательный характер. На использование импортных препаратов отбор и разрешение после их предварительной оценки даёт Фармакологический комитет при Минздраве РФ. Перечни лекарственных средств, разрешённых к применению в РФ, содержат официальные регламентирующие издания Минздрава и Минмедпрома РФ: «Государственный реестр лекарственных средств» и «Регистр лекарственных средств России». Официальный регламентирующий характер имеют также приказы Минздрава РФ, касающиеся лекарственного обеспечения населения, правил - 17 - выписывания, хранения и отпуска лекарств, ведения документации, правил обращения с наркотическими и психотропными средствами. Минздравом РФ также издаются методические указания (рекомендации) по лечению широко распространённых заболеваний. В настоящее время для обеспечения качественной и полноценной фармакотерапии при различных заболеваниях разрабатываются и внедряются в медицинскую практику так называемые стандарты лечения, которые выполняют несколько функций. Большое значение для обеспечения практикующего медика нужными сведениями имеют универсальные справочники (есть и специализированные, например – для кардиологов, невропатологов, инфекционистов и др.): «Федеральное руководство для врачей по использованию лекарственных средств (формулярная система)»; «Справочник Видаль. Лекарственные препараты в России»; «Лекарственные средства. Пособие по фармакотерапии для врачей» под ред. М. Д. Машковского; «Справочник по лекарственным средствам с рецептурой для фельдшеров и медицинских сестёр» под ред. Э. Г. Громовой. Лекарственные средства, как правило, имеют несколько названий (синонимов). Всемирной организацией здравоохранения (ВОЗ) разработана система международных непатентованных названий (МНН; INN – International Nonproprietary Names). Эти названия необходимы для определения однозначных лекарственных средств и препаратов, и приводятся на упаковках всех лекарств, в информационных материалах и справочниках. При изучении курса фармакологии приоритет будет отдаваться международным непатентованным названиям. Так как лекарственные средства могут нанести вред здоровью или нести угрозу жизни пациента, то для обеспечения надлежащего контроля за их назначением и применением, в соответствии с международными договорами, уполномоченными органами – Минздравом РФ и Постоянным комитетом по контролю за наркотиками (ПККН) – постоянно рассматриваются и утверждаются списки веществ, относительно оборота которых применяются те или иные ограничения и меры контроля. ПККН отвечает за составление и утверждение шести списков (причём в эти списки входят любые вещества, а не только лекарственные): список I – «Список наркотических средств, оборот которых в Российской Федерации запрещён в соответствии с законодательством РФ и международными договарами РФ» список II – «Список наркотических средств и психотропных веществ, оборот которых в Российской Федерации ограничен, и в отношение которых применяются меры контроля в соответствии с законодательством РФ и международными договарами РФ» список III – «Список психотропных веществ, оборот которых в Российской Федерации ограничен, и в отношение которых применяются некоторые - 18 - исключения мер контроля в соответствии с законодательством РФ и международными договарами РФ» список IV – «Список прекурсоров, оборот которых в Российской Федерации ограничен, и в отношении которых применяются некоторые меры контроля в соответствии с законодательством РФ и международными договарами РФ» список №1 – «Сильнодействующие» список №2 – «Ядовитые». Наркотическое средство – это вещество, или смесь веществ природного или синтетического происхождения, оказывающее специфическое воздействие на центральную нервную систему и вызывающее привыкание и зависимость. Психотропное вещество – вещество, или смесь веществ природного или синтетического происхождения, оказывающее специфическое воздействие на высшую нервную деятельность, и которое может вызвать привыкание и зависимость. Прекурсор (предшественник) – это вещество, которое само не является наркотическим или психотропным, но необходимо при их обороте. Под «оборотом» понимаются все действия производимые с наркотическими средствами и психотропными веществами, например: выращивание растений, заготовка, переработка, хранение, транспортировка, производство, распространение и т.д. За незаконный оборот наркотических средств и психотропных веществ наступает уголовная ответственность. - 19 - Тема: Правила выписывания рецептов. Рецепт – это письменное обращение врача, фельдшера, акушерки, зубного врача в аптеку об отпуске готового (заводского изготовления) или изготовления в самой аптеке лекарственного средства (препарата) и отпуске его с указанием способа применения. Необходимо помнить, что рецепт является медицинским, юридическим и, в некоторых случаях, финансовым документом. Правила выписывания рецептов регламентируются Приказом Минздравсоцразвития РФ №1175. Основные требования этого Приказа можно свести к следующему: рецепты должны выписываться в рамках компетентности врача (фельдшера, акушерки, зубного врача) с учётом возраста больного, характера действия входящих ингредиентов, порядка оплаты и только при наличии соответствующих показаний; рецепты выписываются на рецептурных бланках утверждённых форм отпечатанных типографским образом с заполнением всех предусмотренных граф; пропись лекарственного средства в рецепте выписывается чётко и разборчиво чернилами или шариковой ручкой синего цвета на латинском языке с применением только разрешённых сокращений; на одном рецептурном бланке разрешается выписывать: только одно наименование лекарственного средства, подлежащего специальному учёту (список II, список III ПККН и др.), отпускаемого на льготных условиях или бесплатно; три – общего списка; способ применения лекарства с указанием принимаемой дозы, частоты, времени приёма (за сколько минут до еды или после неё, на ночь и т.п.), его длительности, пишется на русском или русском и национальном языках; при необходимости экстренного отпуска лекарства больному в верхней части рецептурного бланка проставляются обозначения «Cito!» (срочно) или «Statim!» (тотчас, немедленно) ЗАПРЕЩАЕТСЯ: выписывать лекарственные средства не разрешённые к медицинскому применению в Российской Федерации; выписывать лекарственные средства без медицинских показаний; выписывать лекарственные средства входящие в список II и список III ПККН больным наркоманией и алкоголизмом; вносить любые исправления; применять неразрешённые сокращения латинских слов. Список разрешённых сокращений латинских слов в рецепте: Сокращение āā Ac., Acid. amp. Aq. purif. Полное написание ana acidum ampulla Aqua purificata (des- 20 - Перевод по, поровну кислота ампула вода очищенная (destill.) but. comp., cps. caps., in caps. cort. D. . D.S. . D.t.d. . Dec. dil. div. in p. aeq. Emuls. Extr. f. fl. fluid. fol. gtts. hb. Inf. Lin. Liq. M. M.D.S. M.f. Mucil. N. Ol. Pulv. q.s. rad. Rp. Rep. rhiz. S. . sem. sicc. simpl. Sir. Sol. Sp. tillata) butirum compositus, -a, -um capsula, in capsulis cortex Da (Detur, Dentur) . Da. Signa (Detur. Signetur) . Da (Dentur) tales doses . Decoctum diludum divide in partes aequales Emulsum Extractum fiat (fiant) flos (flores) fluidum folium (foliorum) gutta, guttas herba Infusum Linimentum Liquor Misce (Misceatur) Misce. Da. Signa. Misce ut fiat Mucilago Numero Oleum Pulvis quantum satis radix Recipe Repete rhizoma Signa (Signetur) . semen siccus, -a, -um simplex Sirupus Solutio Species - 21 - (дистиллированная) масло (твёрдое) сложный, -ая, -ое капсула, в капсулах кора Выдай (Пусть будет выдано, Пусть будут выданы) Выдай. Обозначь. (Пусть будет выдано. Пусть будет обозначено) Выдай (Пусть будут выданы) такие дозы. Отвар разведённый раздели на равные части Эмульсия Экстракт пусть образуется (образуются) цветок (цветки) жидкий лист (листьев) капля, капель трава Настой Жидкая мазь (линимент) Жидкость Смешай (Пусть будет смешано) Смешай. Выдай. Обозначь. Смешай, чтобы образовалась Слизь Число (Числом) Масло (жидкое) Порошок сколько потребуется (нужно) корень Возьми. Повтори корневище Обозначь. (Пусть будет обозначено) семя сухой, -ая, -ое простой Сироп Раствор Сбор Sterilisetur! Простерилизуй! Steril. Suppositorium Свеча Supp. Tabuletta Таблетка Tab. Tinctura Настойка T-ra, Tinct. Unguentum Мазь Ung. Pasta Паста Past. При выписывании твёрдых лекарственных веществ (средств, форм) их дозируют в граммах; жидких – в миллилитрах, каплях или также в граммах. В рецептах единицы веса обычно не указывают, все они выражаются в граммах и долях грамма. Названия величин определяются из названия основных единиц и соответствующих приставок, например: 1 грамм в рецепте обозначаеся 1,0; 5 дециграмм – 0,5; 4 сантиграмма – 0,04; 25 миллиграмм – 0,025; 425 децимиллиграмм – 0,0425; 675 сантимиллиграмм – 0,00675; 3 микрограмма – 0,000003. Если запятой и нуля после неё (величины) нет, надо указывать сокращённо меру веса или объёма. - 22 - Тема: Антисептические и дезинфицирующие средства. Антисептики и дезинфицирующие вещества относятся к противомикробным средствам, лишенным избирательности противомикробного действия (активны в отношении большинства микроорганизмов, простейших и грибов и не вызывают развития резистентности). Дезинфицирующие средства используются для борьбы с возбудителями, находящимися во внешней среде (обработка помещений, воды, инструментов, белья и т. д.). Антисептики используются для уничтожения возбудителей, находящихся на поверхности тканей человека. Их наносят на кожу и слизистые (в том числе желудочно-кишечного тракта и мочевыводящих путей), в стоматологии применяют для обработки патологических зубодесневых карманов при парадонтозе, корневых каналов и полостей зуба. Механизм действия большинства антисептиков и дезинфицирующих средств связан с их способностью денатурировать белки (структурные и ферментативные) и оказывать таким образом бактерицидное действие. В связи с отсутствием избирательности антисептики и дезинфицирующие средства обладают органотропностью в отношении макроорганизма). Классификация и основные представители Антисептики и дезинфицирующие средства классифицируются по химическому строению: Галоидосодержащие соединения (производные хлора, йода и др.). Антисептики этой группы обладают выраженным бактерицидным, спороцидным, фунгицидным и дезодорирующим действием. Наиболее активны препараты, содержащие элементарные галогены или освобождающие их (раствор хлорной извести, хлорамин Б, раствор йода спиртовый, раствор Люголя, йодинол, йодокам, йодоформ, пантоцид). Окислители (калия перманганат, раствор перекиси водорода, гидроперит). Принцип действия препаратов этой группы заключается в освобождении кислорода и окислении органических компонентов протоплазмы микроорганизмов. Оказывают дезодорирующее действие. Раствор перекиси водорода способствует механическому очищению раны и остановке кровотечений. Антисептики группы фенола (фенол чистый, резорцин, трикрезол, ферозол, резорцин, бензонафтол, ваготил). Фенол оказывает бактерицидное, спороцидное и фунгицидное действие. Раздражает ткани, легко всасывается с места нанесения, токсичен. Как антисептик применяется в стоматологии при обработке корневых каналов и некротизации пульпы зуба. Ваготил оказывает местное бактерицидное и трихомонацидное действие. Резорцин как антисептик уступает фенолу. В малых концентрациях оказывает кератопластическое, а в больших - кератолитическое и прижигающее действие. К группе фенола относится также эвгенол (аллилгваякол), являющийся главной составной частью гвоздичного масла и оказывающий дезинфицирующее и местноанестезирующее действие. - 23 - Антисептики алифатического ряда из группы спиртов и альдегидов (раствор формальдегида, гексаметилентетрамин (метенамин), спирт этиловый, бета-1-лизоформ, циминаль). Препараты формальдегида обладают противомикробным, спороцидным, дезодорирующим, дегидратирующим и мумифицирующим свойствами. Применяются для обработки кожи при потливости, в стоматологии - для некротизации и мумификации пульпы зуба. Противомикробная активность этилового спирта повышается с увеличением его концентрации. На споры он не влияет. Гексаметилентетрамин применяют как антисептик при инфекциях мочевых путей (способность препарата разлагаться в кислой среде с образованием формальдегида). Входит в состав таблеток "Уросал", "Уробесал", "Кальцекс". Лизоформ (смесь формалина и калийного мыла в спирту) применяется для спринцеваний в гинекологии. Циминаль местно подавляет грамположительную и грамотрицательную флору, способствует заживлению и эпителизации ран. Соединения тяжелых металлов Соединения тяжелых металлов (цинка окись, серебра нитрат, меди сульфат, протаргол, колларгол, цинка сульфат, цинка окись, пластырь свинцовый - простой и сложный). Кроме антибактериального эффекта, антисептики этой группы оказывают выраженное местное действие (см. раздел "Вяжущие средства"). Препараты цинка обладают вяжущим, антисептическим, подсушивающим действием. Препараты свинца применяют местно при гнойновоспалительных заболеваниях кожи. Препараты меди – при отравлениях белым фосфором, ожогах кожи фосфором (образуют нерастворимые соединения), конъюнктивитах и уретритах. Красители Красители (бриллиантовая зелень, метиленовый синий, этакридина лактат). Бриллиантовый зеленый и метиленовый синий - высокоактивные и относительно быстродействующие антисептики, применяющиеся при пиодермиях. Этакридина лактат не раздражает ткани, малотоксичен, не теряет антибактериальной активности в присутствии белка и тканевых жидкостей, действует постепенно. Раствор метиленового синего вводят в вену при отравлении цианидами, окисью углерода и сероводородом ("Хромосмон"). Детергенты Детергенты (церигель, роккал, дегмицид, этоний). Эти катионные мыла обладают мощным антибактериальным и фунгицидным действием, которое снижается в присутствии органических веществ и при сочетании с анионными мылами. Применяются для обработки рук хирурга, стерилизации инструментов и аппаратуры. Дегмицид обладает выраженными дезинфицирующими свойствами, применяется для обработки рук хирурга. Бигуаниды Бигуаниды (хлоргекседин). Обладают выраженным антибактериальным и фунгицидным действием. Применяют 0,1-1%-ные водные и спиртовые - 24 - растворы для обработки рук хирурга, операционного поля, ран, а также для стерилизации инструментов. Кислоты и щелочи Кислоты и щелочи (кислота борная, кислота надуксусная, раствор аммиака). 2-4%-ный раствор борной кислоты назначают для промывания слизистых оболочек, полоскания полости рта, в составе мазей и присыпок (противомикробная активность ее достаточно низка). Кислота надуксусная (0,5%-ный раствор) - очень сильный антисептик, обладает спороцидным действием и не нуждается в последующей нейтрализации. Нашатырный спирт содержит 9,5-10,5 % аммиака. Его 0,5%ный раствор применяют для обработки рук хирурга. Производные нитрофурана Фурацилин (нитрофуран). Препараты этой группы нарушают эндогенное дыхание и синтез белка в бактериальной клетке. Их применяют для полоскания слизистой оболочки полости рта, промывания ран, серозных и суставных полостей. Иногда могут вызывать сенсибилизацию и дерматит. Другие препараты Дегти (деготь березовый, линимент бальзамический по А. В. Вишневскому) обладают антисептическими свойствами и ускоряют процессы регенерации. Ихтиол - производное сланцевого масла - оказывает противовоспалительное, антисептическое и обезболивающее действие. Применяется наружно. Широко используются также производные нефти: нефть нафталанская рафинированная (мазь нафталанная и др.), парафин твердый, озокерит. Нефть нафталанная обладает смягчающим, рассасывающим и дезинфицирующим действием. Применяется местно. Парафин и озокерит обладают высокой теплопроводностью и применяются в виде компрессов для тепловых процедур. Препараты серы (сера осажденная, сульсен) обладают противомикробным и противопаразитарным действием (чесотка). Винилин (бальзам Шостаковского) и винизоль применяют для очищения, регенерации и эпителизации ран. Кроме того, используются различные препараты природного происхождения: хлорофилипт, экстерицид, лизоцим, полифенан, настойка чеснока, настойка софоры японской и др. - 25 - Тема: Антибактериальные химиотерапевтические средства. Основные принципы химиотерапии – оптимальный лечебный эффект и предупреждение побочного действия химиопрепаратов определяются нижеперечисленными принципами их рационального использования. Раннее начало лечения. Выбор препарата после установления типа возбудителя (до установления природы возбудителя назначают препараты широкого спектра действия). Назначение химиопрепаратов с учетом спектра действия и чувствительности к ним возбудителя. Выбор наиболее эффективного способа введения. Использование лекарств в оптимальных дозах и с оптимальной частотой введения для поддержания постоянной действующей концентрации препарата в крови и тканях. Обеспечение терапевтического действия в течение нескольких дней после ликвидации клинических симптомов заболевания (во избежание рецидива болезни). Повышение эффективности химиотерапии за счет применения препаратов в комбинациях. Предупреждение и своевременное устранение всевозможных побочных эффектов в рамках избранной химиотерапии. Сочетание химиопрепаратов со средствами патогенетической и симптоматической терапии в целях активации механизмов защиты макроорганизма. К антибактериальным химиотерапевтическим средствам относят антибиотики и синтетические антибактериальные средства. Антибиотики – это химиотерапевтические вещества биологического происхождения, избирательно угнетающие жизнедеятельность микроорганизмов. По химическому строению выделяют следующие группы антибиотиков: Бета-лактамные антибиотики (пенициллины, цефалоспорины, карбапенемы, монобактамы). Макролиды и близкие к ним антибиотики. Аминогликозиды. Тетрациклины. Полимиксины. Полиены (противогрибковые антибиотики). Препараты хлорамфеникола (левомицетина). Гликопептидные антибиотики. Антибиотики разных химических групп. Характер (тип) действия антибиотиков может быть бактерицидным (фунги- или протозоацидным, в зависимости от возбудителя), под которым понимается полное разрушение клетки инфекционного агента, и - 26 - бактериостатическим (фунги-, протозоастатическим), которое проявляется прекращением роста и деления его клеток. Бета-лактамные антибиотики - это лекарственные средства, имеющие в составе молекулы бета-лактамный цикл: пенициллины, цефалоспорины, карбапенемы и монобактамы. Бета-лактамный цикл необходим для проявления противомикробной активности этих соединений. При расщеплении β-лактамного цикла бактериальными ферментами бета-лактамазами) антибиотики утрачивают антибактериальное действие. Все бета-лактамные антибиотики обладают бактерицидным эффектом, в основе которого лежит угнетение ими синтеза клеточной стенки бактерий. Антибиотики этой группы нарушают синтез пептидогликана – биополимера, являющегося основным компонентом клеточной стенки бактерий. Пенициллины являются первыми антимикробными препаратами, разработанными на основе биологически активных субстанций, продуцируемых микроорганизмами. В настоящее время группа пенициллинов включает более десяти антибиотиков: бензилпенициллин, феноксиметилпенициллин, оксациллин, ампициллин, амоксициллин, карбенициллин, тикарциллин, азлоциллин, пиперациллин. Общие свойства: Бактерицидное действие. Низкая токсичность. Выведение в основном через почки. Широкий диапазон дозировок. Перекрестная аллергия между всеми пенициллинами и частично цефалоспоринами и карбапенемами. Цефалоспорины. Один из наиболее обширных классов антибиотиков. Вследствие хорошей эффективности и низкой токсичности они получили широкое распространение. Цефалоспорины принято классифицировать по поколениям, внутри которых выделяют препараты для парентерального и перорального введения. Парентерального пути введения: цефазолин, цефуроксим, цефотаксим, цефтриаксон, цефтазидим, цефоперазон, цефепим, цефпиром. Энтерального пути введения: цефалексин, цефадроксил, цефуроксим-аксетил, цефаклор, цефиксим. Общие свойства Бактерицидное действие. Широкий терапевтический диапазон. Перекрестная аллергия у 5-10% пациентов с аллергией на пенициллин. Не действуют на энтерококки, листерии, MRSA. Разрушаются β-лактамазами расширенного спектра. Синергизм с аминогликозидами. Нежелательные реакции - 27 - В целом цефалоспорины хорошо переносятся, что является одной из причин их высокой популярности. При их применении возможны следующие нежелательные реакции. Аллергические реакции - крапивница, кореподобная сыпь, лихорадка, эозинофилия, сывороточная болезнь, анафилактический шок. У пациентов с аллергией на пенициллины риск развития аллергических реакций на цефалоспорины (особенно I поколения) увеличивается в 4 раза. Гематологические реакции. Может отмечаться положительная проба Кумбса, в редких случаях - лейкопения, эозинофилия. При применении цефоперазона возможно развитие гипопротромбинемии. Дисульфирамоподобный эффект (цефоперазон, цефамандол, цефотетан) при приеме алкоголя. Повышение активности трансаминаз. Флебиты (чаще при использовании цефалотина). Диспептические и диспепсические расстройства. Карбапенемы имеют структурное сходство с другими β-лактамными антибиотиками, но в отличие от них характеризуются высокой устойчивостью к действию БЛРС и более широким спектром активности, включая P.aeruginosa и неспорообразующие анаэробы. В группу карбапенемов входят имипенем и меропенем, действующие на многие штаммы грамотрицательных бактерий, устойчивых к цефалоспоринам и ингибиторзащищенным пенициллинам. Карбапенемы не активны в отношении MRSA и таких грамотрицательных бактерий, как B.cepacia и S.maltophilia. Монобактамы представлены одним препаратом – азтреонамом. Имеет узкий спектр активности, действует бактерицидно только на Гр(-)флору, включая P.aeruginosa, однако аналогично пенициллинам и цефалоспоринам разрушается БЛРС. Кроме того, инактивируется β-лактамазами, которые вырабатываются стафилококками и бактероидами. Клиническое значение имеет активность азтреонама в отношении многих МО семейства Enterobacteriaceae (E.coli, энтеробактер, клебсиелла, протей, серрация, цитробактер, провиденция, морганелла) и P.aeruginosa, в том числе в отношении нозокомиальных штаммов, устойчивых к аминогликозидам, уреидопенициллинам и цефалоспоринам. Является препаратом резерва при непереносимости других антибиотиков или инфекциях, вызванных полирезистентными Гр(-) аэробными бактериями. Макролиды представляют собой класс антибиотиков, основу химической структуры которых составляет макроциклическое лактонное кольцо, связанное с различными сахарами: эритромицин, спирамицин, джозамицин, мидекамицин, рокситромицин, кларитримицин, азитромицин. Общие свойства Способность нарушать синтез микробных белков на уровне рибосом. Преимущественно бактериостатическое действие. - 28 - Активность против грамположительных кокков (стрептококки, стафилококки) и внутриклеточных возбудителей (микоплазмы, хламидии, легионеллы). Высокие концентрации в тканях (в 5-10-100 раз выше плазменных). Низкая токсичность. Отсутствие перекрестной аллергии с β-лактамами. Линкосамиды. В данную группу входят линкомицин и клиндамицин. Общие свойства Ингибируют синтез белка в микробной клетке (действуют подобно макролидам); Бактериостатическое действие. Узкий спектр активности: грамположительные кокки и неспорообразующие анаэробы. Перекрестная устойчивость микрофлоры к обоим препаратам. Высокие концентрации в костях и суставах. Плохое проникновение через ГЭБ. Отсутствие перекрестной аллергии с β-лактамами. Относительно частое развитие антибиотико-ассоциированной (C.difficile ассоциированной) диареи. Полимиксины взаимодействуют с фосфолипидами цитоплазматической мембраны микроорганизмов и нарушают ее проницаемость. Из данной группы бактерицидных антибиотиков, обладающих узким спектром активности против грамотрицательной флоры, в России используются полимиксин В и полимиксин М, за рубежом – колистин (производное природного полимиксина E). Основное клиническое значение имеет активность полимиксинов в отношении P.aeruginosa. Аминогликозиды. Основное клиническое значение аминогликозидов заключается в их активности в отношении грамотрицательных бактерий. Аминогликозиды обладают более быстрым, чем β-лактамы, бактерицидным действием, очень редко вызывают аллергические реакции, но по сравнению с βлактамами значительно более токсичны. Стрептомицин. неомицин, канамицин, гентамицин, тобрамицин, нетилмицин, амикацин. Традиционно аминогликозиды вводились 2-3 раза в сутки. Однако в результате многочисленных исследований было показано, что во многих случаях всю суточную дозу аминогликозидов можно вводить один раз в сутки. При однократном режиме введения клиническая эффективность не снижается, а частота нежелательных реакций даже может уменьшаться. Однократное введение применяется при большинстве показаний. Исключение составляют эндокардит, менингит, период новорожденности. При однократном введении аминогликозиды лучше всего вводить внутривенно капельно в течение 1520 мин, так как внутримышечно трудно ввести большой объем препарата. Тетрациклины – антибиотики широкого спектра действия. Нарушают синтез белков на рибосомах бактерий. Действие тетрациклинов - 29 - бактериостатическое. К группе тетрациклинов относятся природный тетрациклин и полусинтетические препараты доксициклин и миноциклин. Общие свойства Бактериостатическое действие. Очень широкий спектр активности, но высокий уровень вторичной резистентности многих бактерий. Перекрестная устойчивость микроорганизмов ко всем препаратам группы. Тетрациклины хорошо проникают внутрь клеток и действуют на внутриклеточные микроорганизмы – хламидии, легионеллы, микоплазмы, риккетсии. Высокая частота нежелательных реакций. Левомицетин (хлорамфеникол). Имеет широкий спектр активности. Нарушает синтез белков на рибосомах бактерий. На пневмококк, менингококк и гемофильную палочку действует бактерицидно, на другую чувствительную микрофлору бактериостатически. Применяется ограниченно из-за тяжелых нежелательных реакций и вторичной резистентности многих возбудителей. Сульфаниламиды являются одним из старейших классов антибактериальных препаратов. За последние десятилетия сульфаниламиды утратили свое значение и имеют очень ограниченные показания к применению. Сульфаниламиды по активности значительно уступают современным антибиотикам и в то же время характеризуются высокой токсичностью. Большинство клинически значимых бактерий в настоящее время устойчивы к сульфаниламидам. Сульфаниламиды сохраняют активность против нокардий, токсоплазм, малярийных плазмодиев. Фторхинолоны. Действуют бактерицидно. Механизм их действия объясняют способностью ингибировать ДНК-гиразу микроорганизмов (фермент, способствующий суперспирализации ДНК). Хинолоны делятся на четыре поколения: 1 поколение – налидиксовая кислота, пипемидиевая кислота, оксолиновая кислота; 2 поколение – ципрофлоксацин, норфлоксацин, офлоксацин, пефлоксацин, ломефлоксацин; 3 поколение – левофлоксацин, спарфлоксацин; 4 поколение – моксифлоксацин. Общие свойства стафилококки (в том числе PRSA); препараты III и IV поколений активны в отношении пневмококка; грам(-) кокки (гонококк, менингококк, М.catarrhalis); грам(+)палочки (листерии, коринебактерии, возбудители сибирской язвы); грам(-)палочки семейства Enterobacteriaceae, включая полирезистентные (E.coli, сальмонеллы, шигеллы, протеи, энтеробактеры, клебсиеллы, серрации, провиденции, цитробактеры, морганеллы, кампилобактеры), P.aeruginosa, (наиболее активен ципрофлоксацин, а норфлоксацин не активен) и др. неферментирующие бактерии. внутриклеточные микроорганизмы (препараты III и IV поколений). многие препараты (ципрофлоксацин, офлоксацин, ломефлоксацин, моксифлоксацин) активны против M.tuberculosis; - 30 - Производные нитроимидазола. Основным препаратом данной группы является метронидазол, также применяются тинидазол и орнидазол. Их главное клиническое значение состоит в высокой активности против простейших, анаэробов (особенно B.fragilis) и H.pylori. Препараты практически равноценны по большинству основных характеристик и отличаются по периоду полувыведения, поэтому применяются в различных дозах. Противотуберкулезные средства. Группа противотуберкулёзных средств включает ряд природных и полусинтетических соединений, общим свойством которых является активность в отношении микобактерий туберкулёза (M.tuberculosis). Согласно общепринятой классификации, противотуберкулёзные препараты разделяются на препараты I ряда (основные): изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин и II ряда (резервные): этионамид, протионамид, канамицин, амикацин, ципрофлоксацин, офлоксацин, циклосерин, капреомицин, рифабутин, парааминосалициловая кислота, тиоацетазон. Такая систематизация обусловлена различиями в их активности и токсичности. Препараты I ряда сочетают высокую активность против M.tuberculosis и умеренную токсичность. Препараты II ряда характеризуются либо меньшей активностью, либо более высокой токсичностью, либо тем и другим. Препараты I ряда применяют для лечения пациентов с впервые выявленным туберкулёзом, II ряда – при неэффективности или плохой переносимости основных препаратов. Противогрибковыми средствами называют лекарственные вещества, которые применяются для лечения микозов – заболеваний, вызываемых патогенными или условно-патогенными грибами. Классификация противомикозных средств по клиническому применению 1. При системных и глубоких микозах: амфотерицин В, флуконазол, итраконазол, вориконазол 2. При дерматомикозах (поверхностных микозах): гризеофульвин, тербинафин, клотримазол, флуконазол, итраконазол, миконазол, бифоназол, эконазол, кетоконазол, производные ундециленовой кислоты, аморолфин, циклопирокс. 3. При кандидамикозах: нистатин, амфотерицин В, флуконазол, клотримазол, каспофунгин, леворин. Противовирусные средства. Различают ДНК-содержащие вирусы (вирусы герпеса, папиллом, аденовирусы и др.) и РНК-содержащие вирусы (вирусы гриппа, вирусного гепатита, полиомиелита, бешенства и др.). Особую разновидность составляют РНК-ретровирусы, к которым относятся вирусы иммунодефицита человека (ВИЧ). Классификация противовирусных химиопрепаратов по клиническому применению: противогриппозные средства – ремантадин, оксолин, арбидол, осельтамивир; противогерпетические средства – ацикловир, валацикловир, фамцикловир и др.; противоцитомегаловирусные средства – ганцикловир, фоскарнет, валганцикловир; применяемые при ВИЧ-инфекции – зидовудин, ламивудин, индинавир, саквинавир; применяемые при вирусных гепатитах – рибавирин, зидовудин. - 31 - Противопротозойные средства. Основные группы противопротозойных средств: противомалярийные средства, противоамебные средства, средства, применяемые при трихомониазе, лямблиозе, токсоплазмозе, лейшманиозе. 1) противомалярийные: хлорохин, хинин, примахин и др. 2) противоамебные: метронидазол, орнидазол, интетрикс, нифурател; 3) противотрихомонадные: метронидазол, орнидазол, нифурател; 4) противолямблиозные: метронидазол, орнидазол, нифурател; 5) противотоксоплазмозные: спирамицин, сульфаниламиды в комбинации с производными диаминопиримидина; 6) противопневмоцистные: ко-тримоксазол. Противогельминтные (противоглистные) средства. Различают кишечные и внекишечные нематодозы, цестодозы и трематодозы, а также внекишечные инвазии. В европейских странах встречаются в основном кишечные нематодозы и цестодозы, а также трематодозы печени. К нематодам (круглым гельминтам) кишечника относят аскариды (Ascaris lumbricoides), острицы (Enterobius vermicularis), анкилостомы (Ancylostoma duodenale), власоглав (Trichocephalus trichiurus), кишечные угрицы (Strongyloides stercoralis). К цестодам (ленточным гельминтам) относят бычий (невооруженный) и свиной (вооруженный) цепни (Taenia saginata и Т. solium), широкий лентец (Diphyllobotrium latum), карликовый цепень (Hymenolepis nana), эхинококк (Echinococcus granulosis, Е. multilocularis). К трематодозам – заболеваниям, вызываемым сосальщиками, относят: описторхоз, клонорхоз, шистосомоз и др. К внекишечным инвазиям относят: токсокароз, трихинеллёз, эхинококкоз, цистицеркоз. Противогельминтные средства: 1) при нематодозах: мебендазол, альбендазол, пирантел, пиперазин и др. 2) при цестодозах: празиквантель 3) при трематодозах: празиквантель 4) при внекишечных инвазиях: а) празиквантель (при цистицеркозе) б) альбендазол (цистицеркоз, эхинококкоз, трихинеллёз, токсокароз) - 32 - Тема: Средства, влияющие на периферическую нервную систему. Периферическая нервная система включает афферентную иннервацию (нервные волокна, по которым возбуждение от органов и тканей поступает в ЦНС) и эфферентную иннервацию (нервные волокна которой проводят возбуждение от ЦНС к органам и тканям). Средства, влияющие на афферентную иннервацию К афферентной иннервации относятся чувствительные нервные окончания и чувствительные нервные волокна. Чувствительные нервные окончания (чувствительные рецепторы) расположены в органах и тканях и способны воспринимать разного рода раздражения. Существуют болевые рецепторы, температурные рецепторы, рецепторы осязания (тактильные), обоняния, вкуса. Различают: ЛС, угнетающие афферентную иннервацию ЛС, стимулирующие окончания афферентных нервов Лекарственные вещества, угнетающие афферентную иннервацию, могут понижать чувствительность окончаний афферентных нервных волокон, и/или угнетать проведение возбуждения по чувствительным нервным волокнам (местноанестезирующие средства). Кроме того, используются вещества, которые препятствуют воздействию раздражающих факторов (в том числе раздражающих веществ) на чувствительные нервные окончания (вяжущие, обволакивающие и адсорбирующие средства). Классификация средств, угнетающих афферентную иннервацию: 1. Местноанестезирующие средства (местные анестетики): Эфирные производные ароматических кислот (эфиры): кокаин, тетракаин, бензокаин, прокаин и др. Амидные производные ароматических кислот (амиды): лидокаин, артикаин, бупивакаин и др. 2. Вяжущие средства: органические - танин, настои и отвары шалфея, ромашки, дуба, зверобоя и др. неорганические – соединения висмута (висмута трикалия дицитрат, дерматол, ксероформ, де-нол и др.), цинка сульфат, серебра нитрат, свинца ацетат. 3. Обволакивающие средства: органические (слизи) неорганические (алюминия гидроокись и др.). 4. Адсорбирующие средства: активированный уголь, полифепан, тальк и др. Местноанестезирующие средства (МА) (от греч. anesthesis — боль, ощущение, и an — приставка отрицания) понижают чувствительность окончаний афферентных нервных волокон, и/или угнетают проведение возбуждения по нервным волокнам. Название местные объясняется тем, что анестетики этой группы вызывают потерю чувствительности (в первую очередь болевой, а затем - 33 - температурной и тактильной) в месте применения, в отличие от общих анестетиков (средств для наркоза), оказывающих общее действие на организм с выключением сознания. Механизм действия местных анестетиков обусловлен блокадой Na+-каналов в мембранах нервных окончаний и волокон. В связи с блокадой Na+-каналов нарушаются процессы деполяризации мембраны нервных окончаний и волокон, возникновение и распространение потенциалов действия. При резорбтивном действии местных анестетиков может проявиться их влияние на ЦНС. В этом случае местные анестетики могут вызывать беспокойство, тремор, судороги (угнетение тормозных нейронов), а в более высоких дозах – оказывать угнетающее влияние на дыхательный и сосудодвигательный центры. Виды анестезии. Поверхностная анестезия (терминальная анестезия) – в основном анестезия слизистых оболочек (глаз, носа, носоглотки и т.д.). При нанесении анестетика на слизистую оболочку она утрачивает чувствительность, так как анестетик блокирует чувствительные нервные окончания (терминали) в слизистой оболочке. Поверхностная анестезия используется в глазной практике (например, при удалении инородных тел из роговицы), в оториноларингологии (при операциях на слизистой оболочке носа, носоглотки), а также при интубации, введении бронхоскопов, эзофагоскопов и др. Проводниковая анестезия (регионарная анестезия). Если раствор местного анестетика ввести в ткань, окружающую нерв, который содержит чувствительные волокна, то в месте введения анестетика происходит блокада чувствительных нервных волокон. В связи с этим вся область, иннервируемая данным нервом, утрачивает чувствительность. Такой вид местного обезболивания носит название проводниковой анестезии (блокада нервных проводников). Инфильтрационная анестезия. Раствор местного анестетика невысокой концентрации (0,25-0,5%), но в больших количествах (200-500 мл) вводят в ткани (кожа, подкожная клетчатка, мышцы, ткани внутренних органов). Происходит «пропитывание» (инфильтрирование) тканей раствором анестетика. При этом блокируются чувствительные нервные окончания и чувствительные нервные волокна, которые находятся в зоне действия анестетика. Инфильтрационную анестезию используют при многих хирургических операциях, в том числе при операциях на внутренних органах. Так же, как и для проводниковой анестезии, для инфильтрационной анестезии нельзя применять токсичные анестетики, так как они могут попадать в общий кровоток и оказывать резорбтивное токсическое действие. Вяжущие средства Механизм действия этих ЛС заключается в обратимой коагуляции (уплотнении) поверхностных белков слизистых оболочек. Образовавшаяся белковая пленка защищает клетки слизистой оболочки и чувствительные нервные окончания от действия различных раздражающих веществ. При этом уменьшаются боль, отек и гиперемия слизистой оболочки. Таким образом, - 34 - вяжущие вещества действуют как местные противовоспалительные средства. Кроме вяжущего, они оказывают некоторое противомикробное (антисептическое) действие, так как вызывают коагуляцию белков микробных клеток. К органическим вяжущим средствам относятся танин, отвар коры дуба, настои листьев шалфея, цветков ромашки, травы зверобоя, плодов черники и др. Эти средства применяют в виде полосканий, смазывания при воспалении слизистой оболочки рта, горла. Настои зверобоя, черники назначают внутрь при воспалительных заболеваниях желудочно-кишечного тракта. Неорганические вяжущие средства – висмута нитрат основной, висмута трикалия дицитрат, дерматол, ксероформ, свинца ацетат, квасцы, цинка сульфат оказывают в небольших концентрациях вяжущее и противомикробное действие. В высоких концентрациях неорганические вяжущие средства могут вызывать необратимую коагуляцию белков и тем самым оказывать прижигающее действие. Как вяжущие средства их применяют при воспалительных заболеваниях слизистых оболочек и кожи: висмута нитрат основной, дерматол и ксероформ в виде мазей, свинца ацетат и квасцы в виде промываний и примочек, цинка сульфат в виде глазных капель при конъюнктивитах и в виде промываний при уретритах, вагинитах. Обволакивающие средства (крахмальная слизь, слизи из семени льна, риса и пр.) образуют с водой коллоидные растворы, которые покрывают слизистые оболочки и препятствуют действию на них раздражающих веществ, защищая чувствительные нервные окончания. Они находят применение при воспалительных поражениях слизистой оболочки желудка (гастрит, язвенная болезнь) и кишечника (энтероколит). Крахмальную и льняную слизи назначают совместно или непосредственно перед приемом лекарственных веществ, обладающих раздражающими свойствами. Обволакивающие средства назначают продолжительное время (2-3 недель) при отравлениях кислотами и щелочами с целью защиты воспаленной и изъязвленной поверхности. Адсорбирующие средства – это тонко измельченные порошкообразные вещества, имеющие большую адсорбционную поверхность. Адсорбирующие вещества не должны растворяться в воде, оказывать раздражающее действие и вступать во взаимодействие с другими веществами. Покрывая кожу или слизистые оболочки, эти вещества адсорбируют на своей поверхности различные химические соединения и защищают чувствительные нервные окончания от их раздражающего действия. Средства, стимулирующие окончания афферентных нервов Различные фармакологические вещества, стимулирующие (возбуждающие) чувствительные рецепторы, могут обладать разной степенью избирательности действия. Вещества, которые оказывают универсальное стимулирующее действие на различные рецепторы, называют раздражающими средствами. Кроме того, существуют группы веществ, которые избирательно стимулируют определенные рецепторы. Различают: - 35 - 1. Раздражающие средства: горчичное эфирное масло, масло терпентинное, спирт этиловый (10-20%), препараты перца стручкового и др. 2. Средства избирательного рефлекторного действия: стимулирующие вкусовые рецепторы (горечи - настойка полыни, сок подорожника и др.) стимулирующие рецепторы слизистой желудка (отхаркивающие - настой травы термопсиса и др.) стимулирующие рецепторы кишечника (слабительные) стимулирующие холодовые рецепторы (ментол) стимулирующие рецепторы слизистой носа (пары 10% раствора аммиака) Средства, влияющие на эфферентную иннервацию Эфферентные («выносящие») нервы идут из ЦНС на периферию к исполнительным (эффекторным) органам, т.е. к органам, отвечающим определённым эффектом на приходящие импульсы. Эфферентная (центробежная) иннервация представлена: 1) двигательными (соматическими) нервными волокнами (иннервируют скелетные мышцы); 2) вегетативными нервами (иннервируют внутренние органы, железы, кровеносные сосуды). Двигательные нервы иннервируют скелетные мышцы нашего тела («сома» - тело), идут от ЦНС до мышц не прерываясь (т.е. не имеют ганглиев). В вегетативной нервной системе различают симпатическую и парасимпатическую иннервацию. Внутренние органы и многие железы иннервируются как симпатическими, так и парасимпатическими нервными волокнами. Большинство кровеносных сосудов получают только симпатическую иннервацию. Основные эффекты возбуждения симпатической иннервации 1. Расширение зрачков глаз (сокращение радиальной мышцы радужки). 2. Стимуляция деятельности сердца: а) усиление сокращений сердца, б) учащение сокращений сердца, в) облегчение атриовентрикулярной проводимости. 3. Сужение кровеносных сосудов (артериальных и венозных). 4. Повышение артериального и венозного давления (увеличение сердечного выброса и сужение кровеносных сосудов). Основные эффекты возбуждения парасимпатической иннервации 1. Сужение зрачков глаз (сокращение круговой мышцы радужки). 2. Спазм аккомодации (сокращение цилиарной, или ресничной, мышцы). 3. Урежение сокращений сердца. 4. Затруднение атриовентрикулярной проводимости. 5. Повышение тонуса гладких мышц внутренних органов – бронхов, желудочно-кишечного тракта и мочевого пузыря (за исключением сфинктеров). 6. Увеличение секреции бронхиальных и пищеварительных желез (слюнные железы, железы желудочно-кишечного тракта). - 36 - Фармакологические вещества, в том числе и лекарственные вещества, влияющие на эфферентную иннервацию, действуют в области синапсов, т.е. контактов между окончаниями нервных волокон и ганглионарными клетками или клетками эффекторных органов и тканей. Синапсы (от греч. sinapsis — соединение, связь) состоят из трех основных элементов: пресинаптической мембраны (мембраны нервного окончания), синаптической щели и постсинаптической мембраны (часть мембраны иннервируемой клетки, которая непосредственно граничит с нервным окончанием). Передача импульса происходит с помощью трансмиттера (передатчика) – ацетилхолина или норадреналина и др. Наряду с термином «трансмиттер», широко используется и другой термин - «медиатор» (посредник). В нервных окончаниях происходит синтез медиатора и его депонирование в синаптических пузырьках (везикулах). При деполяризации пресинаптической мембраны, вызываемой нервными импульсами, происходит выделение (экзоцитоз) везикул из пресинаптических окончаний и высвобождение медиатора в синаптическую щель. Медиатор диффундирует через синаптическую щель и возбуждает специфические рецепторы, находящиеся на постсинаптической мембране. Возбуждение рецепторов на постсинаптической мембране клеток эффекторных органов приводит к усилению или угнетению их функции. Синапсы, в которых возбуждение передается с помощью ацетилхолина, и нервные волокна, выделяющие ацетилхолин, называются холинергическими. Ацетилхолин передает возбуждение: в парасимпатических ганглиях и в синапсах, которые образованы окончаниями постганглионарных парасимпатических волокон и клетками эффекторных органов (нейроэффекторные синапсы); в симпатических ганглиях; хромаффинным клеткам мозгового вещества надпочечников. Эти клетки родственны нейронам симпатических ганглиев и также получают холинергическую иннервацию, но в отличие от нейронов симпатических ганглиев не имеют аксонов и выделяют медиатор (в основном адреналин) прямо в кровь; в нервно-мышечных синапсах (контакты окончаний двигательных нервных волокон с волокнами скелетных мышц). Синапсы, в которых возбуждение передается с помощью норадреналина, и нервные волокна, выделяющие норадреналин, называются адренергическими. В большинстве синапсов, образованных окончаниями постганглионарных симпатических волокон и клетками эффекторных органов, в качестве медиатора действует норадреналин. ОСНОВНЫЕ ГРУППЫ ЛС, ВЛИЯЮЩИХ НА ЭФФЕРЕНТНУЮ ИННЕРВАЦИЮ: 1. Средства, действующие на холинергические синапсы (холинергические ЛС): стимулирующего действия (холиномиметики) блокирующего действия (холиноблокаторы) 2. Средства, действующие на адренергические синапсы (адренергические ЛС) - 37 - стимулирующего действия (адреномиметики, симпатомиметики) блокирующего действия (адреноблокаторы, симпатолитики) Средства, действующие на холинергические синапсы Холинорецепторы разных синапсов проявляют неодинаковую чувствительность к фармакологическим веществам. Холинорецепторы клеток органов и тканей в области окончаний парасимпатических нервных волокон проявляют повышенную чувствительность к возбуждающему действию мускарина (алкалоид грибов мухоморов). Эти холинорецепторы обозначают как М-холинорецепторы (мускариночувствительные холинорецепторы). Остальные холинорецепторы эфферентной иннервации проявляют высокую чувствительность к стимулирующему действию никотина (Nicotine; алкалоид табака), поэтому их называют N-холинорецепторами (никотиночувствительные холинорецепторы). Различают 2 типа Nхолинорецепторов : NN-холинорецепторы и Nм-холинорецепторы Рисунок 1. Адр – адреналин; НА – норадреналин; М – М-холинорецепторы; NN – N-холинорецепторы нейронального типа; NM – N-холинорецепторы скелетных мышц. К NN-холинорецепторам относят ганглионарные N-холинорецепторы (Nхолинорецепторы нейронов симпатических и парасимпатических ганглиев), а также N-холинорецепторы хромаффинных клеток мозгового вещества надпочечников, которые выделяют адреналин и норадреналин. Такие же рецепторы находятся в каротидных клубочках (расположены в местах деления общих сонных артерий); при их стимуляции рефлекторно возбуждаются дыхательный и сосудодвигательный центры продолговатого мозга. К NM -холинорецепторам относят N-холинорецепторы скелетных мышц. Как М-холинорецепторы, так и N-холинорецепторы имеются также в ЦНС. В соответствии с делением холинорецепторов на М- и N-холинорецепторы холиномиметики делят на М-холиномиметики, N-холиномиметики и М,N-холиномиметики (стимулируют и М-, и N-холинорецепторы). - 38 - Холиноблокаторы, в свою очередь, подразделяются холиноблокаторы, N-холиноблокаторы и М,N-холиноблокаторы. - 39 - на М- Тема: Средства, влияющие на центральную нервную систему. К данной группе лекарственных средств относятся вещества, которые изменяют функции ЦНС, оказывая прямое влияние на различные её отделы головной, продолговатый или спинной мозг. Передача нервных импульсов в синапсах ЦНС, как и в синапсах периферической нервной системы, осуществляется с помощью медиаторов. Роль медиаторов в синапсах ЦНС выполняют ацетилхолин, норадреналин, дофамин, серотонин, гамма-аминомасляная кислота (ГАМК), возбуждающие аминокислоты (глутаминовая кислота, аспарагиновая кислота). Лекарственные вещества, влияющие на ЦНС, стимулируют или угнетают передачу нервных импульсов в синапсах. Механизмы действия веществ на синапсы ЦНС различны. Вещества могут влиять на синтез, выделение медиаторов или их инактивацию, возбуждать или блокировать рецепторы, на которые действуют медиаторы. Лекарственные вещества, действующие на ЦНС, представлены следующими группами: 1. средства для наркоза, 2. снотворные средства, 3. противоэпилептические средства, 4. противопаркинсонические средства, 5. анальгетики, 6. аналептики, 7. психотропные средства. Одни из этих средств оказывают угнетающее влияние на ЦНС (средства для наркоза, снотворные средства, противоэпилептические средства), другие стимулирующее (аналептики, психостимуляторы). Некоторые вещества могут вызывать как возбуждающие, так и угнетающие эффекты. Средства для наркоза. Наркоз – обратимое угнетение ЦНС, которое сопровождается потерей сознания, утратой чувствительности, снижением рефлекторной возбудимости и мышечного тонуса. В связи с этим во время наркоза создаются благоприятные условия для проведения хирургических операций. Различают четыре стадии наркоза: Стадия анальгезии – утрата болевой чувствительности при сохранении сознания. Дыхание, пульс, артериальное давление мало изменены. Стадия возбуждения. Сознание полностью утрачено. Вместе с тем, некоторые функции ЦНС активируются. У пациентов развивается двигательное и речевое возбуждение (они могут кричать, плакать, петь). Резко повышается мышечный тонус. Усиливаются кашлевой и рвотный рефлексы (возможна рвота). Дыхание и пульс учащены, артериальное давление повышено. Считают, что возбуждение связано с угнетением тормозных процессов в головном мозге. Стадия хирургического наркоза. Угнетающее влияние углубляется. Явления возбуждения проходят. Угнетаются безусловные рефлексы, снижается мышечный тонус. Дыхание урежается, артериальное давление стабилизируется. - 40 - В этой стадии различают 4 уровня: 1) легкий наркоз, 2) средний наркоз, 3) глубокий наркоз, 4) сверхглубокий наркоз. Агоналъная стадия. При передозировке угнетаются дыхательный и сосудодвигательный центры. Дыхание становится редким, поверхностным. Пульс частый, слабого наполнения. Артериальное давление резко снижено. Наблюдается цианоз кожи и слизистых оболочек. Зрачки максимально расширены. Смерть наступает в связи с сердечной недостаточностью и остановкой дыхания. Классификация средств для наркоза: 1. Средства для ингаляционного наркоза а) Летучие жидкости: Галотан, Энфлуран, Изофлуран, Севофлуран Диэтиловый эфир б) Газообразные средства: Динитрогена оксид 2. Средства для неингаляционного наркоза: Тиопентал-натрий, Гексобарбитал, Метогекситал, Натрия оксибат, Пропофол, Кетамин. Снотворные Снотворные средства – лекарственные вещества, которые вызывают у человека состояние, близкое к естественному сну. Применяются при бессоннице с целью облегчения засыпания и обеспечения нормальной продолжительности сна. Основное действие снотворных средств направлено на облегчение процесса засыпания, и/или на удлинение продолжительности сна. В зависимости от этого используются снотворные средства разной продолжительности действия. В небольших дозах снотворные средства оказывают седативный (успокаивающий) эффект. К снотворным средствам предъявляются следующие основные требования: они должны быстро вызывать сон и поддерживать его оптимальную продолжительность, не нарушать естественного соотношения между фазами сна (не нарушать структуру сна), не вызывать угнетения дыхания, нарушения памяти, привыкания, физической и психической зависимости. В настоящее время нет снотворных средств, которые бы в полной мере удовлетворяли всем этим требованиям. Классификация снотворных средств по механизму действия: 1. Агонисты бензодиазепиновых рецепторов а) Производные бензодиазепина: нитразепам, флунитразепам, триазолам, мидазолам и др. б) Препараты другой химической структуры (небензодиазепины): зопиклон, золпидем, залеплон. 2) Агонист барбитуратных рецепторов: фенобарбитал. 3) Антагонист (блокатор) Н1-гистаминовых рецепторов: доксиламин. 4) Снотворные других групп: мелатонин Противоэпилептические средства Эпилепсия – хроническое заболевание ЦНС, которое проявляется периодически возникающими приступами (припадками) с нарушениями сознания, с судорожными проявлениями или без них. Различают парциальные (фокальные, очаговые) судороги и генерализованные судороги. Классификация противоэпилептических средств по механизму действия: - 41 - 1. Средства усиливающие тормозные процессы в ЦНС (повышают ГАМКергическую активность): фенобарбитал, примидон, клоназепам, диазепам, вальпроевая кислота, габапентин и др. 2. Средства угнетающие процессы возбуждения в ЦНС: а) блокаторы натриевых каналов: карбамазепин, фенитоин, вальпроевая кислота, б) блокаторы кальциевых каналов Т-типа: этосуксимид, вальпроевая кислота, в) уменьшают высвобождение возбуждающих аминокислот: ламотриджин. Для подавления процессов возбуждения в ЦНС применяют лекарственные вещества, которые блокируют Na+-каналы (фенитоин, карбамазепин), Са2+-каналы (этосуксимид), уменьшают высвобождение возбуждающих аминокислот (ламотриджин). Для активации тормозных процессов применяют вещества, которые усиливают действие тормозного медиатора ЦНС - ГАМК (фенобарбитал, диазепам, клоназепам, габапентин). Для предупреждения парциальных судорог используют фенитоин, карбамазепин, вальпроат, а также габапентин, ламотриджин, клоназепам, топирамат. Для предупреждения тонико-клонических судорог применяют фенитоин, фенобарбитал, карбамазепин, вальпроат, примидон, а также ламотриджин. Для предупреждения абсансов назначают этосуксимид, вальпроат. При миоклонических судорогах применяют вальпроат, клоназепам, а также ламотриджин. Для купирования (прекращения) эпилептического статуса внутривенно вводят диазепам, фенитоин-натрий, а в более тяжелых случаях – тиопенталнатрий. Противопаркинсонические средства Противопаркинсонические средства – средства, применяемые для лечения болезни Паркинсона, синдрома паркинсонизма, включая лекарственный паркинсонизм. Болезнь Паркинсона (дрожательный паралич) – хроническое нейродегенеративное заболевание, основой которого является поражение пигментсодержащих дофаминергических нейронов плотной части черной субстанции головного мозга. Причиной синдрома паркинсонизма, также проявляющегося дрожательным параличом, могут быть инфекционные заболевания нервной системы (вирусный энцефалит), сосудистые заболевания головного мозга, травмы черепа, интоксикации (оксидом углерода, марганцем, этанолом), сифилитические поражения мозга. Лекарственный паркинсонизм – форма синдрома паркинсонизма, развивающаяся при длительном применении некоторых лекарственных средств, например, типичных нейролептиков (фенотиазины, бутирофеноны). При болезни Паркинсона число дофаминергических нейронов уменьшается, что приводит к усилению холинергических влияний в неостриатуме и появлению характерных двигательных нарушений. - 42 - Таким образом, для терапии болезни Паркинсона и паркинсонизма необходимо либо усилить дофаминергические влияния, либо снизить влияние холинергических нейронов. Классификация противопаркинсонических средств: I. Стимуляторы дофаминергических синапсов 1. Предшественник дофамина: леводопа 2. Тормозящие распад дофамина: а) ингибиторы МАО-Б: селегилин б) ингибиторы КОМТ: энтакапон 3. Средства, стимулирующие выделение дофамина: амантадин 4. Агонисты дофаминовых рецепторов: бромокриптин. II. Блокаторы холинергических синапсов (центральные М-холиноблокаторы): тригексифенидил (циклодол), бипериден. Анальгетики Анальгетики – вещества, которые избирательно ослабляют или устраняют чувство боли; не влияют на другие виды чувствительности и не угнетают сознание. Болевые ощущения могут быть устранены с помощью средств для наркоза. Однако средства для наркоза выключают также сознание и другие виды чувствительности. Для устранения боли применяют также местные анестетики. Однако, в отличие от анальгетиков, местные анестетики устраняют и иные виды чувствительности, блокируя вкусовые, температурные, тактильные и другие рецепторы. Таким образом, в качестве болеутоляющих средств анальгетики отличаются большей избирательностью действия по сравнению со средствами для наркоза и местными анестетиками. Устранение боли – основное показание для назначения анальгетиков. Вместе с тем для уменьшения боли могут быть использованы некоторые препараты, которые в основном применяют по другим показаниям (клонидин, карбамазепин, амитриптилин и др.), но которые обладают также и анальгетическими свойствами. Классификация лекарственных средств с анальгетической активностью 1. ЛС преимущественно центрального действия: а) опиоидные (наркотические) анальгетики; б) неопиоидные средства с анальгетической активностью; в) препараты смешанного механизма действия. 2. ЛС преимущественно периферического действия. Классификация опиоидных (наркотических) анальгетиков 1. Полные агонисты опиоидных рецепторов Морфин Кодеин Тримеперидин Фентанил Метадон 2. Частичные агонисты опиоидных рецепторов Бупренорфин 3. Агонисты-антагонисты опиоидных рецепторов Буторфанол Налбуфин Пентазоцин - 43 - Неопиоидные анальгезирующие средства центрального действия Выраженными анальгетическими свойствами обладает закись азота, которую применяют ингаляционно для уменьшения боли при инфаркте миокарда, в послеоперационном периоде, для обезболивания родов. Анальгетическое действие, достаточное для проведения кратковременных хирургических операций, оказывает кетамин (кеталар), блокирующий рецепторы возбуждающих аминокислот (NMDA-peцепторы). Антигипертензивное средство клонидин (клофелин) уменьшает боль, повидимому, за счет усиления нисходящих тормозных влияний на проведение болевых импульсов в афферентных путях спинного мозга. Нисходящее тормозное влияние на проведение болевых импульсов в афферентных путях ЦНС усиливают антидепрсессанты имипрамин, амитриптилин за счет нарушения нейронального захвата норадреналина и серотонина и активации норадренергической и серотонинергической передачи. Амитриптилин применяют при пояснично-крестцовом радикулите, постгерпетической невралгии, диабетической нейропатии. При невралгии тройничного нерва, которая обычно сопровождается приступами сильных болей, эффективны блокаторы натриевых каналов карбамазепин (тегретол, финлепсин) и фенитоин (дифенин), а также агонист ГАМКв-рецепторов баклофен (оказывает угнетающее влияние на выделение медиаторов из первичных афферентов). Баклофен эффективен также при фантомных болях. Парацетамол (Панадол, Тайленол, Эффералган) – ненаркотический анальгетик, производное парааминофенола, активный метаболит фенацетина. Обладает болеутоляющим и жаропонижающим действием. Противовоспалительная активность отсутствует. Анальгетическое действие связано с ингибированием циклооксигеназы в ЦНС. Используют препарат при головной боли, для снижения температуры при лихорадке, миалгии, невралгии, суставных болях. По эффективности парацетамол сопоставим с ацетилсалициловой кислотой. В терапевтических дозах редко вызывает побочные эффекты. Однако токсическая доза парацетамола лишь в 3 раза превышает терапевтическую. Высшая суточная доза парацетамола 4 г. При передозировке препарат оказывает гепатотоксическое действие, вызывая некроз клеток печени, что связано с образованием токсичного метаболита N-ацетил-п-бензохинонимина (при терапевтических дозах парацетамола этот метаболит быстро инактивируется глутатионом). С целью предупреждения развития токсических эффектов ацетаминофена в течение первых 12 ч после отравления вводят ацетилцистеин или метионин. Анальгетики со смешанным механизмом действия Трамадол (Трамал) – центральный неселективный агонист μ-, κ- и δрецепторов. Анальгетический эффект дополнительно опосредуется за счет влияния на адренергическую и серотонинергическую передачу (нарушается нейрональный захват норадреналина и серотонина) в нисходящих антиноцицептивных путях, в результате чего усиливаются нисходящие - 44 - тормозные влияния на проведение болевых импульсов на уровне спинного мозга. Трамадол по активности уступает морфину. Анальгетическое действие практически не сопровождается угнетением дыхания, снижением моторики желудочно-кишечного тракта, повышением тонуса мочевыводящих путей. Применяют препарат при послеоперационных болях и других болевых синдромах (при инфаркте миокарда, злокачественных опухолях, травмах). Назначают парентерально, внутрь и ректально. Побочные эффекты трамадола: тошнота, рвота, головокружение, сухость во рту, лекарственная зависимость. Аналептики Аналептиками (analeptica — оживляющие средства) называют лекарственные вещества, которые стимулируют жизненно важные центры продолговатого мозга — дыхательный и сосудодвигательный. В больших дозах аналептики могут стимулировать другие отделы ЦНС и вызывать судороги. По этой причине аналептики иногда называют судорожными ядами. В качестве аналептиков применяют бемегрид, никетамид, камфору, сульфокамфокаин, кофеин. Психотропные средства Психотропными средствами называют вещества, которые регулируют психическое и эмоциональное состояние человека и применяются при нарушениях психической деятельности. Психотропные средства подразделяются на следующие группы: 1. Седативные средства 2. Анксиолитики (транквилизаторы) 3. Антипсихотические средства 4. Антидепрессанты (тимолептики) 5. Антиманиакальные (нормотимики) 6. Психостимуляторы 7. Ноотропы 1. Седативные средства Седативные (успокаивающие) средства усиливают процессы торможения в ЦНС, применяются, главным образом, при вегетососудистых дистониях и неврастении. Классификация седативных средств 1. Малые дозы барбитуратов (1/5 от снотворной дозы) 2. Бромиды (натрия бромид, калия бромид). 3. Препараты растительного происхождения (валерианы, пустырника, пассифлоры, пиона, хмеля обыкновенного и др.). 4. Комбинированные средства (валокордин, корвалол, валосердин, новопассит, броменвал, микстура Кватера и др.) 2. Анксиолитики Анксиолитики (от лат. anxius – тревожный, находящийся в страхе, и lysis – растворение, устранение), или транквилизаторы (от лат. tranquillare – - 45 - спокойствие), или атарактики (от греч. ataraxia – невозмутимость) – лекарственные средства, устраняющие тревогу, чувство страха, эмоциональное напряжение. Классификация анксиолитиков: I. Агонисты бензодиазепиновых рецептров: 1) с выраженным седативным и снотворным действием: диазепам, феназепам; 2) с минимальным седативным и снотворным действием («дневные» анксиолитики): медазепам, алпразолам, тазепам и др. II. Агонисты серотониновых рецепторов: буспирон и др. III. Антагонист центральных М-холино- и H1-гистаминовых рецепторов: гидроксизин. 3. Антипсихотические средства Антипсихотические средства (нейролептики) – лекарственные средства, способные устранять симптоматику психозов. Психозы являются признаком ряда заболеваний головного мозга. Психозы могут быть органические = эндогенные (шизофрения, маниакально-депрессивный психоз) и реактивные, то есть являющиеся не самостоятельными заболеваниями, а состоянием, возникшим в ответ на тяжелые потрясения (катастрофы, землетрясения и т.д.). Наиболее тяжелое течение психозов наблюдается у больных шизофренией. Нейролептики, обладая способностью вмешиваться в обмен определенных медиаторных структур мозга, уравновешивают медиаторный фон. Проникая в головной мозг, они блокируют дофаминовые, адренергические, серотонинергические, холинергические рецепторы, либо тормозят выброс соответствующих медиаторов, а также могут инактивировать их в нервном окончании. Классификация нейролептиков по способности вызывать экстрапирамидные нарушения (лекарственный паркинсонизм): I. «Типичные» нейролептики 1. Производные фенотиазина: хлорпромазин и др. 2. Производные бутирофенона: галоперидол, дроперидол. 3. Производные тиоксантена: хлорпротиксен. II. «Атипичные» нейролептики: 1. Производные дибензодиазепина: клозапин, оланзапин. 2. Замещенные бензамиды: сульпирид. 3. Производные бензизоксазола: рисперидон. Способность вызывать экстрапирамидные нарушения в наибольшей степени выражена у так называемых «типичных» нейролептиков. 4. Антидепрессанты (тимоаналептики) Антидепрессанты – лекарственные средства, применяемые для лечения депрессий. Депрессия (от лат. depressio — подавление, угнетение) – психическое расстройство, основным проявлением которого является патологически пониженное настроение. Оно выражается по-разному – от - 46 - чувства скуки и грусти до ангедонии (снижения способности испытывать удовольствие), ощущения безысходности, социального и психологического тупика. У больных появляется пессимизм в оценке своих способностей, мысли о собственной неполноценности и никчемности, идея вины перед окружающими. Нередки суицидальные попытки. Классификация антидепрессантов по механизму действия: I. Ингибиторы обратного нейронального захвата моноаминов 1) неселективные: амитриптилин, имипрамин 2) селективные: а) ингибиторы обратного захвата серотонина (СИОЗС): флуоксетин, пароксетин; б) ингибиторы обратного захвата норадреналина (СИОЗН): мапротилин; в) ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН): венлафаксин. II. Ингибиторы моноаминоксидазы (МАО) 1) неселективные (МАО-А и МАО-В): ниаламид; 2) селективные (МАО-А): моклобемид. III. «Атипичные» антидепрессанты (с недостаточно известным механизмом действия): тианептин и др. Классификация антидепрессантов по спектру психотропных эффектов: 1. Антидепрессанты с преимущественно седативным действием: амитриптилин и др. 2. Антидепрессанты с преимущественно стимулирующим действием: флуоксетин, имипрамин, ниаламид, моклобемид и др. 3. Антидепрессанты сбалансированного действия: а) с анксиолитическим эффектом: тианептин, мапротилин, пароксетин; б) без анксиолитического эффекта: милнаципран, пирлиндол. Депрессия может протекать с явлениями стойкой заторможенности (угнетения) или с явлениями двигательного возбуждения (ажитации и др.). В первом случае необходимы антидепрессанты со стимулирующим компонентом в спектре фармакологического действия, во втором – с седативным. 5. Антиманиакальные средства (нормотимические средства) Нормотимические средства – препараты, нормализующие настроение при мании (антиманиакальное действие) и применяемые для предупреждения развития маниакальной и депрессивной симптоматики при маниакально-депрессивном психозе. Маниакально-депрессивный психоз – биполярное аффективное расстройство (расстройство в сфере эмоций), характеризующееся чередованием фаз депрессии и мании со светлыми промежутками. Маниакальное состояние проявляется повышенной, но нецелесообразной, непроизводительной активностью, неадекватным энтузиазмом, чрезмерной веселостью (патологической), чрезмерной физической активностью, - 47 - ускорением движений и речи, быстрой сменой мыслей, идей, исключительной самонадеянностью, нарушением суждений Наиболее распространенными нормотимическими средствами являются соли лития и противоэпилептические средства –карбамазепин и вальпроевая кислота. 6. Психостимуляторы К психостимуляторам относятся лекарственные средства, которые временно увеличивают умственную и физическую работоспособность, выносливость, скорость реакции, устраняют чувство усталости, потребность во сне и пище, увеличивают объем внимания, способность к запоминанию и скорость обработки информации. Наиболее неприятными характеристиками данной группы являются выраженное утомление, наступающее после прекращения их воздействия, снижение мотивации и работоспособности, а также относительно быстро возникающая сильная психологическая зависимость. Эти препараты предназначены для кратковременного повышения умственной и физической работоспособности у здоровых лиц в экстремальных, стрессовых ситуациях (применяют кофеин, мезокарб, в исключительных ситуациях кратковременно - амфетамин). Психостимуляторы оказывают стимулирующее влияние на функции головного мозга (преимущественно действуют на кору головного мозга), облегчают межнейронную передачу, что проявляется повышением психической и двигательной активности. 7. Ноотропные средства Ноотропные средства - лекарственные средства, способные улучшать высшие интегративные функции головного мозга (память, внимание, интеллект), а также повышать устойчивость мозга к агрессивным воздействиям (к гипоксии и токсическим веществам). Термин ноотропные средства происходит от двух греческих слов noos – ум, разум, мышление и tropos – стремление. Таким образом, в названии отражена направленность действия препаратов этой группы на высшие интегративные функции головного мозга – интеллектуальные и мнестические (относящиеся к памяти). «Ноотропный эффект» - это способность улучшать процессы памяти и обучения, когнитивные (т. е. познавательные, мыслительные) функции, нарушенные при различных заболеваниях и агрессивных воздействиях. На здоровых людей ноотропные средства существенного влияния не оказывают. В отличие от психостимуляторов, ноотропы не вызывают психомоторного возбуждения, истощения функциональных возможностей организма, привыкания и пристрастия. К группе ноотропов относят ЛС различных фармакологических групп, тем или иным способом оказывающие влияние на метаболизм нейронов или имеющие нейропротективный эффект, например: - 48 - 1) Производные пирролидина (рацетамы) – пирацетам, его гомологи и аналоги (анирацетам, оксирацетам и др.); 2) Препараты нейроаминокислот: Гамма-аминомасляная кислота (ГАМК) – аминалон Производные ГАМК – фенибут, Никотиноил-ГАМК (пикамилон) Гопантеновая кислота (пантогам) Глицин, глютаминовая кислота и др. 3) Производные пиридоксина – пиритинол (пиридитол, энцефабол) Кроме того, к ноотропам относят ЛС других фармакологических групп с компонентом ноотропного действия: церебральные вазодилятаторы (ницерголин, винпоцетин, экстракт гинкго билобы, ксантинола никотинат, циннаризин и др.); антихолинэстеразные ЛС центрального действия, применяемые при болезни Альцгеймера (ривастигмин и др.) и другие. - 49 - Тема: средства, влияющие на функции органов дыхания. Группы лекарственных средств, влияющих на функции органов дыхания: Средства, применяемые при кашле (противокашлевые и отхаркивающие) Средства, применяемые при бронхиальной астме Препараты сурфактанта Противокашлевые средства. Кашель – рефлекторная, защитная, приспособительная реакция организма, направленная на выведение из дыхательных путей инородных веществ и/или патологически измененного трахеобронхиального секрета. Раздражение чувствительных окончаний n.vagus, расположенных в органах дыхания, приводит к передаче нервных импульсов в кашлевой центр продолговатого мозга. В результате возбуждения кашлевого центра формируется ответная реакция – глубокий вдох, а затем синхронное сокращение мышц гортани, бронхов, грудной клетки, живота и диафрагмы при закрытой голосовой щели с последующим ее открытием и коротким, форсированным толчкообразным выдохом. Классификация противокашлевых средств: 1) ЛС центрального действия: а) наркотические (опиоидные) средства: кодеин, морфин и др. б) ненаркотические (неопиоидные) средства: бутамират (синекод), глауцин (глаувент) и др. 2) ЛС периферического действия: преноксдиазин (либексин), леводропропизин (левопронт) и др. Отхаркивающие средства. При кашле с очень вязкой, с трудом отделяемой мокротой назначают лекарственные препараты, которые уменьшают вязкость мокроты и облегчают ее отделение. Такие препараты получили название отхаркивающих средств. По механизму действия эти средства делят на: 1) ЛС, стимулирующие секрецию бронхиальных желез: а) рефлекторного действия – настой травы термопсиса, препараты корня солодки, алтея и др. б) прямого (резорбтивного) действия – калия йодид; эфирномасличное лекарственное растительное сырье – плоды аниса, листья эвкалипта, листья шалфея, трава чабреца, трава душицы, почки сосны. 2) Муколитические ЛС: а) неферментные – ацетилцистеин, бромгексин, амброксол (амбробене), карбоцистеин и их производные; б) ферментные – трипсин, химотрипсин и др Средства, применяемые при бронхиальной астме. Бронхиальная астма (БА) - хроническое воспалительное заболевание дыхательных путей, протекающее с приступами бронхоспазма. Хронический воспалительный процесс приводит к повреждению эпителия дыхательных путей и развитию гиперреактивности (повышенной чувствительности) бронхов к разнообразным стимулам, среди которых могут быть распространенные в окружающей среде аллергены (в том числе, аллергены пыльцы растений, домашней пыли, пищевые аллергены и т.д.), химические вещества, инфекционные агенты, вдыхаемый - 50 - холодный воздух и др. В результате при воздействии этих стимулов возникает спазм бронхов, который проявляется в виде характерных приступов удушья (экспираторная одышка). Основной стратегией в медикаментозном лечении бронхиальной астмы является подавление воспалительного процесса в дыхательных путях, а также устранение или предупреждение бронхоспазма средствами, расширяющими бронхи (бронхолитиками). В связи с этим ЛС, применяемые при бронхиальной астме, можно разделить на: I. Средства с противовоспалительным и противоаллергическим действием (средства базисной терапии) 1) Препараты глюкокортикоидов: а) ИГКС: беклометазон, флутиказон, флунизолид, будесонид б) системные глюкокортикоиды: преднизолон и др. 2) Стабилизаторы мембран тучных клеток: кромоглициевая кислота, недокромил 3) Блокаторы лейкотриеновых рецепторов: зафирлукаст и монтелукаст 4) Препараты моноклональных антител к IgE: омализумаб. II. Бронхолитические средства (средства симптоматической терапии) 1) Адреномиметики: а) β2-адреномиметики: короткого действия (сальбутамол, фенотерол) и длительного действия (сальметерол, формотерол) б) α, β-адреномиметики: эпинефрин, эфедрин 2) М-холиноблокаторы: ипратропий, тиотропий 3) Ксантины: теофиллин, аминофиллин. 4) Комбинированные препараты (дитэк, беродуал и др.) Препараты сурфактанта. Это лекарственные средства, временно замещающие природный сурфактант при нарушениях его образования. Эндогенный сурфактант - поверхностно-активное вещество, синтезирующееся в особых альвеолярных клетках и в виде тонкого слоя, выстилающее легкие изнутри. Основное показание к применению препаратов сурфактанта – респираторный дистресс-синдром у недоношенных новорожденных. КУРОСУРФ - сурфактант, содержащий фосфолипидные фракции (фосфатидилхолин) и низкомолекулярные гидрофобные протеины (1%), выделенные из легочной ткани свиней. Применяют при РДС, связанном с дефицитом сурфактанта у новорожденных (недоношенных) детей (с массой тела не менее 700 г). Применение препарата рассчитано на восстановление адекватного дыхания; допускается только в клинических условиях (учитывая необходимость искусственной вентиляции легких и мониторирования). ЭКЗОСУРФ — препарат, действующим веществом которого является кольфосцерил пальмитат. Экзосурф обладает свойствами сурфактанта и облегчает растяжимость легких. Применяется, подобно куросурфу, при респираторном дистресс-синдроме у новорожденных. - 51 - Тема: средства, влияющие на сердечно-сосудистую систему. Группа ЛС, влияющих на сердечно-сосудистую систему, фармакологически весьма неоднородна. В нее входят вещества: • воздействующие непосредственно на сердце; • воздействующие непосредственно на сосудистую стенку; • воздействующие на иннервацию сердца и сосудов. Поэтому целесообразно использовать классификацию по клиникофармакологическому принципу (с учетом патологии, при которой показаны данные препараты): • средства, применяемые при артериальной гипертензии; • средства, применяемые при артериальной гипотензии; • средства, применяемые при недостаточности коронарного кровообращения; • средства, применяемые при сердечной недостаточности; • средства, применяемые при сердечных аритмиях. Средства, применяемые при артериальной гипертензии. Артериальная гипертензия (АГ) – это устойчивое превышение систолического и диастолического артериального давления (АД) в состоянии покоя выше 130/90 мм рт.ст. Классификация антигипертензивных средств по механизму действия: I. Средства, снижающие активность РААС (ренин-ангиотензинальдостероновой системы): 1) ингибиторы АПФ (снижают образование ангиотензина II): эналаприл, каптоприл, лизиноприл и др. 2) блокаторы рецепторов к АТ II (препятствуют действию ангиотензина II): лозартан и др. 3) β-адреноблокаторы (угнетают секрецию ренина): пропранолол и др. 4) антагонисты альдестерона: спиронолактон. II. Средства, уменьшающие влияние симпатоадреналовой системы (антиадренергические средства): 1) периферического действия: • β-адреноблокаторы (пропранолол, метопролол, атенолол) • α-адреноблокаторы (празозин, дегидрированные алкалоиды спорыньи) • α,β – адреноблокаторы (карведилол) • ганглиоблокаторы (азаметония бромид) • симпатолитики (резерпин) 2) центрального действия: клонидин, метилдофа. III. Миотропные вазодилататоры: 1) Блокаторы кальциевых каналов: нифедипин, амлодипин. 2) Донаторы оксида азота (NO): натрия нитропруссид, нитроглицерин, 3) Препараты различных групп: бендазол, магния сульфат, гидралазин. IV. Диуретики: гидрохлортиазид, индапамид, фуросемид. V. Комбинированные антигипертензивные средства: а) эналаприл + гидрохлортиазид, гидрохлортиазид + лозартан и др. б) резерпин+ гидрохлортиазид+ гидралазин (Адельфан) и др. - 52 - Средства, применяемые при артериальной гипотензии. Гипотензия может быть как хронической, так и острой (шок, коллапс, острая кровопотеря). Хроническая гипотензия (систолическое АД менее 105 мм рт.ст.) может проявляться в виде первичной идиопатической гипотензии и вторичной гипотензии (требующей медикаментозного лечения). Основные причины развития гипотензии - снижение сердечного выброса и/или снижение общего периферического сопротивления. Поэтому при артериальной гипотензии применяют средства: • повышающие сердечный выброс и тонус периферических сосудов адреномиметики: эпинефрина гидрохлорид (адреналина гидрохлорид) • повышающие преимущественно тонус периферических сосудов а) адреномиметики: норэпинефрина гидротартрат (норадреналина гидротартрат), фенилэфрин (мезатон); б) дофаминомиметики (допамин) в) ангиотензинамид (гипертензин). Адреномиметики применяют при острой артериальной гипертензии, вводят внутривенно (в виде инфузии), фенилэфрин также вводят подкожно или внутримышечно. Адреналин является высокоэффективным средством при анафилактическом шоке Средства, применяемые при стенокардии (антиангинальные средства). Термин «стенокардия» (от греч. stenos узкий, тесный + kardia сердце) имеет русский синоним «грудная жаба» и латинский синоним «angina pectoris» (от лат. angere – душить, pectoris – грудь, душа, сердце), поэтому ЛС, применяемые при стенокардии принято называть антиангинальными. Классификация антиангинальных средств по патогенетическому принципу: 1. ЛС, повышающие доставку О2 к миокарду и понижающие потребность миокарда в О2: • органические нитраты (нитроглицерин, изосорбида динитрат, изосорбида мононитрат); • блокаторы кальциевых каналов (нифедипин, амлодипин). 2. ЛС, понижающие потребность миокарда в О2 : • бета-адреноблокаторы (пропранолол, метопролол, атенолол и др.) • кардиопротекторы метаболического действия (триметазидин) 3. Потенцирующие антиангинальное действие нитратов : • ингибиторы АПФ • антиагреганты 4. Препятствующие прогрессированию атеросклероза (гиполипидемические ЛС) – статины и др. Средства, применяемые при сердечной недостаточности. Сердечная недостаточность (СН) - уменьшение насосной функции сердца в связи ослаблением сократимости миокарда, что приводит к застою в большом и (или) малом кругах кровообращения, ухудшению кровоснабжения и нарушению функции органов и тканей. Причинами развития сердечной недостаточности могут быть коронарная недостаточность, поражения миокарда - 53 - (кардиомиопатия, миокардиты), а также чрезмерная нагрузка на сердце (например, при клапанных пороках сердца, гипертонической болезни). При сердечной недостаточности сердце не в состоянии перекачивать всю кровь, которая к нему поступает. Это ведет к застою крови в тканях и органах, развитию отеков и одышки. Различают острую и хроническую сердечную недостаточность. Острая сердечная недостаточность (ОСН) – тяжелое нарушение кровообращения с возможным отеком легких, которое требует быстрого терапевтического вмешательства. Хроническая сердечная недостаточность (ХСН) может продолжаться годами, периодически проявляясь признаками острой недостаточности. Классификация средств, применяемых при сердечной недостаточности: А. Средства, уменьшающие нагрузку на сердце I. Средства, снижающие активность РААС: 1) ингибиторы АПФ (эналаприл и др.), 2) блокаторы АТ1-рецепторов (лозартан и др.) 3) бета- и альфа,бета-адреноблокаторы длительного действия (метопролол ретард, бисопролол, карведилол); 4) антагонисты альдостерона (спиронолактон). II. Диуретики (гидрохлортиазид, индапамид, фуросемид и др.). III. Периферические вазодилататоры (изосорбида динитрат, натрия нитропруссид, нитроглицерин). Б. Средства с положительным инотропным действием (кардиотонические средства): 1) Сердечные гликозиды (дигоксин и др); 2) Средства негликозидного строения (дофамин, добутамин). Противоаритмические средства – лекарственные средства, применяемые при нарушениях ритма сокращений сердца: экстрасистолии, тахиаритмиях, брадиаритмиях и блокадах сердца. По применению противоаритмические средства можно разделить на: 1) средства, применяемые при тахиаритмиях и экстрасистолии, Выделяют 4 основных класса противоаритмических средств: I - блокаторы натриевых каналов; II - β -адреноблокаторы; III - средства, увеличивающие длительность потенциала действия; IV - блокаторы кальциевых каналов. Кроме того, в качестве противоаритмических средств применяют: - препараты калия, - сердечные гликозиды, - аденозин, - магния сульфат. 2) средства, применяемые при брадиаритмиях и блокадах сердца. При выраженной брадикардии применяют АТРОПИН (устраняет тормозное влияние вагуса на синоатриальный узел) или ИЗОПРЕНАЛИН (стимулирует βадренорецепторы клеток синоатриального узла и повышает его автоматизм). - 54 - - 55 - Тема: средства, влияющие на выделительную функцию почек. Мочегонные средства (диуретики) - средства, которые увеличивают выведение из организма солей и воды. Диуретики применяют в основном: 1) для уменьшения отеков (при сердечной недостаточности, заболеваниях почек), 2) для снижения артериального давления при артериальной гипертензии, 3) для выведения токсичных веществ из организма при отравлениях. Классификация диуретиков по механизму и силе действия 1. Салуретики – препараты, усиливающие выделение из организма ионов натрия, калия, хлора, фосфора и т.д. (от англ. sal соль): а) мощные («петлевые» диуретики) – фуросемид, буметанид, этакриновая кислота – вызывают экскрецию 15-25% профильтрованного натрия; б) средней силы (тиазидные и тиазидоподобные диуретики) – вызывают экскрецию 5-10% профильтрованного натрия – гидрохлортиазид, индапамид, клопамид, хлорталидон и др. в) слабые (ингибиторы карбоангидразы) – вызывают экскрецию не более 5% профильтрованного натрия – ацетазоламид (диакарб). 2. Калийсберегающие диуретики – средства, усиливающие выделение натрия и блокирующие экскрецию калия. По силе действия относятся к слабым диуретикам, вызывающим экскрецию не более 5% профильтрованного натрия. а) антагонист альдостерона – спиронолактон б) прямой ингибитор секреции ионов калия – триамтерен 3. Осмотические диуретики – препараты, вызывающие преимущественно водный диурез – маннитол, мочевина. По силе действия их относят к сильным, однако вызываемый ими натрийурез относительно невелик, поэтому их иногда называют гидроуретики или акваретики. 4. Факультативные диуретики – ЛС, для которых диуретический эффект не является ведущим, а дополняет основные эффекты – это слабые диуретики: а) ксантины (теофиллин, аминофиллин); б) сердечные гликозиды (дигоксин и др.) Ксантины и сердечные гликозиды усиливают работу сердца и улучшают микроциркуляцию в почках (усиливают фильтрацию мочи). б) препараты растений (толокнянка, брусника и др.) – кроме слабого диуретического, оказывают противовоспалительный и мочегонный эффекты. - 56 - Тема: средства, влияющие на функцию органов пищеварения. Основные группы средств, влияющих на функцию органов пищеварения 1. Средства, влияющие на аппетит. 2. Средства, применяемые при нарушенной функции желез желудка. 3. Гастрокинетики 4. Рвотные и противорвотные. 5. Гепатотропные средства. 6. Средства при нарушенной экзокринной функции поджелудочной железы. 7. Средства при нарушенной моторике кишечника. Средства, влияющие на аппетит. Аппетит и чувство голода определяются активностью центра голода и центра насыщения, расположенных в гипоталамусе. Активность нейронов в центре голода контролируется норадренергическими нейронами, в центре насыщениясер – отонинергическими. Стимуляция норадренергической передачи в головном мозге приводит к угнетению центра голода, а стимуляция серотонинергической передачи активирует центр насыщения. Классификация средств, влияющих на аппетит: А. Средства, стимулирующие аппетит: горечи: препараты полыни, подорожника, одуванчика и др., инсулин в малых дозах, анаболические стероиды. Б. Средства, снижающие аппетит (анорексигенные средства): производные фенамина, сибутрамин. Средства, применяемые при нарушенной функции желёз желудка. Классификация средств: I. Средства, применяемые при пониженной функции желез желудка (средства заместительной терапии): сок желудочные натуральный, пепсин и соляная кислота в микстуре, ацидин-пепсин, пепсидил, абомин. II. Средства, применяемые при повышенной функции желез желудка: 1) Понижающие секрецию: а) блокаторы Н + К + - АТФ-азы: омепразол, рабепразол, эзомепразол и др., б) блокаторы Н2 - гистаминорецепторов: циметидин, ранитидин, фамотидин, в) блокаторы М-холинорецепторов: атропин, метацин, пирензипин г) простагландины группы Е - мизопростол 2) Антацидные средства: магния оксид и гидроксид, алюминия гидроксид, комбинированные антациды (альмагель, маалокс), 3) Гастропротекторы: висмута трикалия дицитрат, сукралфат 4) Противомикробные средства, действующие на Helicobacter pylori: кларитромицин, амоксициллин, тетрациклин, метронидазол. Гастрокинетики (прокинетики) – домперидон, метоклопрамид и др. – повышают тонус нижнего сфинктера пищевода, стимулируют моторику желудка, вызывают открытие пилорического сфинктера и таким образом способствуют более быстрой эвакуации содержимого желудка в двенадцатиперстную кишку. - 57 - Рвотные и противорвотные. Рвота – это защитный акт, направленный на освобождение желудка от раздражающих и токсических веществ. Рвота возникает при возбуждении рвотного центра в продолговатом мозге. Возбуждение рвотного центра может возникать при раздражении вестибулярного аппарата (болезнь движения), рецепторов глотки и слизистой оболочки желудка. Кроме того, рвотный центр возбуждается при стимуляции хеморецепторов триггерной (пусковой) зоны, расположенной на дне IV желудочка (не защищена гематоэнцефалическим барьером). 1. Рвотные: апоморфин и др. 2. Противорвотные: • блокаторы М-холинорецепторов (скополамин), • блокаторы Н1гистаминорецепторов (дифенгидрамин, прометазин), • блокаторы Д2-рецепторов (хлорпромазин, дроперидол, домперидон), • блокаторы 5НТ3 –рецепторов (трописетрон, ондасетрон), • блокаторы Д2 и 5НТ3 рецепторов (метоклопрамид). Гепатотропные средства – средства, влияющие на функцию печени. Печень выполняет многообразные функции, в том числе желчеобразующую, обезвреживающую (детоксицирующую) и выделительную. При нарушении функции печени применяют: 1) Желчегонные 2) Гепатопротекторы 3) Холелитолитические средства. 1. Желчегонные средства – лекарственные средства, повышающие секрецию желчи и/или способствующие ее выделению в двенадцатиперстную кишку. Различают: 1) ЛС, стимулирующие образование желчи (холеретики); 2) ЛС, улучшающие отток желчи (холеспазмолитики и холекинетики) Классификация средств, стимулирующих образование желчи (холеретиков): 1) ЛС, содержащие желчные кислоты: лиобил, таблетки «Аллохол», «Холензим» и др. 2) Холеретики растительного происхождения: препараты из цветков бессмертника, кукурузных рылец, шиповника (холосас), чеснока и крапивы («Аллохол»), Лив-52 и др. 3) Синтетические холеретики: осалмид (оксафенамид) и др. 4) Препараты, увеличивающие секрецию водного компонента желчи (гидрохолеретики): минеральные воды, корни валерианы Классификация средств, улучшающих отток желчи: 1) Холекинетики (повышают тонус желчного пузыря, снижая тонус желчевыводящих путей): магния сульфат, ксилит, сорбит, карловарская соль, берберин, цветки пижмы, растительные масла 2) Холеспазмолитики (снижают повышенный тонус желчевыводящих путей): атропин, папаверин, дротаверин, олиметин, гимекромон (одестон). Гепатопротекторы – это средства, повышающие устойчивость гепатоцитов к воздействию повреждающих факторов и способствующие восстановлению их функций. ТИОКТОВАЯ КИСЛОТА (липамид) - кофермент, участвующий в окислительном декарбоксилировании пировиноградной - 58 - кислоты и альфа-кетокислот, улучшает энергетический метаболизм гепатоцитов. Применяется при циррозе печени по 25 мг 4 раза в день. Курс лечения 45-60 дней. Гепатопротекторный антиоксидант из расторопши пятнистой – легалон, силибор, силимарин, препараты эссенциальных фосфолипидов (эссенциалефорте и др.) предохраняют гепатоциты в условиях инфекционного, токсического, гипоксического и радиационного повреждения, стимулируют процесс регенерации клеток печени. При вирусных гепатитах высокоэффективен катерген. Частый вид приобретенных метаболических дистрофий печеночных клеток – жировая инфильтрация (например, при алкоголизме). Для профилактики и лечения жировой дистрофии используются так называемые «липотропные» средства, к которым относятся метионин, кальция пангамат и холина хлорид. Эти средства способны устранять дефицит холина, с недостаточным образованием которого связаны нарушения синтеза фосфолипидов из жиров и отложение в печени нейтрального жира. Холелитолитические средства применяются для растворения холестериновых камней в желчном пузыре. В качестве холелитолитических средств применяют препараты хенодезоксихолевой и урсодезоксихолевой кислот. ХЕНОФАЛК – препарат хенодезоксихолевой кислоты, образующий мицеллярный раствор с холестерином. Применяется перед сном, так как повышение содержания холестерина в желчи происходит преимущественно ночью. УРСОФАЛК - препарат урсодезоксихолевой кислоты, образующий жидкие кристаллы с холестерином. Урсофалк принимают 1 раз в день перед сном. Средства при нарушенной экзокринной функции поджелудочной железы. 1. Ферментные препараты, не содержащие желчь: а) препараты панкреатина: панкреатин, мезим, креон и др.; б) «непанкреатиновые» ферментные препараты растительного или грибкового происхождения: ораза, нигедаза, солизим. 2. Ферментные препараты, содержащие желчь и экстракты слизистой оболочки желудка: фестал, панзинорм, дигестал, энзистал. Средства при нарушенной моторике кишечника: 1) Средства, стимулирующие моторику кишечника; Моторику кишечника стимулируют М-холиномиметики, антихолинэстеразные средства. В частности, при послеоперационной атонии кишечника применяют ацеклидин (М-холиномиметик), неостигмин (антихолинэстеразное средство) и др. Избирательное стимулирующее влияние на моторику кишечника оказывают слабительные средства – лекарственные средства, которые применяются для опорожнения кишечника. Используются для лечения запора (хроническая задержка опорожнения кишечника более чем на 48 ч) у пожилых людей при сниженной моторной функции кишечника и заболеваниях прямой кишки (геморрой, анальные трещины). Также эти препараты назначают для опорожнения кишечника перед хирургической операцией. Солевые слабительные, кроме - 59 - того, назначают при отравлениях, для уменьшения всасывания токсичных веществ и удаления их из кишечника. Слабительные средства противопоказаны при кишечной непроходимости. Они не применяются при нейрогенных, алиментарных и эндокринных запорах. При длительном употреблении любых слабительных средств могут развиться следующие побочные эффекты: лекарственная диарея, атония кишечника, аллергические реакции, синдром мальабсорбции (нарушения всасывания). Действие большинства слабительных средств связано с их способностью прямо или опосредованно стимулировать рецепторы слизистой оболочки кишечника и вызывать рефлекторное усиление перистальтики. По локализации действия слабительные делят на: а) действующие на протяжении всего кишечника - солевые (магния сульфат, натрия сульфат), - макрогол; - касторовое масло. б) действующие на толстый кишечник - препараты растений: сенны, крушины, ревеня и др., - синтетические: бисакодил, натрия пикосульфат, лактулоза 2) Средства, снижающие тонус и моторику кишечника. Тонус и моторику кишечника снижают М-холиноблокаторы, спазмолитики миотропного действия и препараты из группы опиоидов. М-холиноблокаторы (атропин, платифиллин, метацин) применяют при кишечных коликах. Из спазмолитиков миотропного действия при болезненных спазмах кишечника (кишечных коликах) применяют дротаверин (но-шпа) синтетическое производное папаверина, более эффективное по спазмолитическому действию. Препарат назначают внутрь, а также вводят под кожу и в мышцы. При печеночной и почечной коликах рекомендуют медленное внутривенное введение препарата. При спазмах гладких мышц органов брюшной полости внутрь или парентерально назначают папаверин. Опиоиды (морфин, кодеин и др.), стимулируя опиоидные μ-рецепторы кишечника, замедляют перистальтику и повышают тонус сфинктеров кишечника. С этим связан характерный эффект опиоидов – констипация (запор). При диарее неинфекционного происхождения внутрь назначают агонист μ-рецепторов лоперамид (имодиум). Препарат не проникает через гематоэнцефалический барьер и практически не влияет на ЦНС. Побочные эффекты: запор, тошнота, головокружение. При диарее, связанной с недостаточной функцией поджелудочной железы назначают препараты панкреатина (без желчи). Октреотид (синтетический аналог соматостатина) является одним из основных препаратов для лечения диареи у больных СПИДом. В тяжелых - 60 - случаях, когда объем кала может достигать 12-14 л в сутки, октреотид является единственным эффективным препаратом Средства, восстанавливающие нормальную микрофлору кишечника: - пробиотики (линекс, бифиформ и др) - пребиотики (хилак, лактулоза и др.). Эту группу средств применяют при угнетении нормальной микрофлоры кишечника антибиотиками широкого спектра действия и при дисбактериозе. Пробиотики – препараты, содержащие микробные клетки сапрофитных бактерий (линекс, бифиформ бифидумбактерин и др.). Эти средства принимают 2-4 раза в день в течение 1-2 мес. Их назначение приводит к заселению толстого кишечника сапрофитными бактериями. При приеме микробиологических препаратов возможно продолжение лечения антибиотиками. Кроме того, при приеме микробиологических средств желательно применение пребиотиков (хилак, лактулоза и др.) – средств, создающего благоприятные условия (рН) для развития эубиотических микроорганизмов. - 61 - Тема: средства, влияющие на миометрий. В дне матки имеются пейсмейкерные клетки, генерирующие импульсы, которые вызывают постоянные ритмические сокращения миометрия. Эти сокращения становятся более интенсивными во вторую половину менструального цикла и особенно усиливаются во время менструаций. При сокращениях миометрия сжимаются кровеносные сосуды и периодически возникает ишемия миометрия, которая может проявляться болью. Во время беременности сократительная активность миометрия снижается прогестероном (выделяется желтым телом), а затем гормоном плаценты, обладающим сходными свойствами. Перед родами под влиянием эстрогенов в миометрии увеличивается количество рецепторов окситоцина (гормон задней доли гипофиза). В плодной жидкости повышается уровень фактора активации тромбоцитов (ФАТ), который стимулирует фосфолипазу и таким образом повышает уровень простагландинов Е2 и F2a. Указанные простагландины и окситоцин вызывают начало родов, стимулируют родовую деятельность, а после родов повышают тонус миометрия, в связи с чем сдавливаются сосуды миометрия и прекращается послеродовое маточное кровотечение. Существуют лекарственные препараты окситоцина и простагландинов Е2 и F2α. Их можно использовать для вызывания и стимулирования родовой деятельности. Однако препараты простагландинов при внутривенном введении могут вызывать рвоту, диарею; простагландин F2α , повышение артериального давления и бронхоспазм. Нервная регуляция сократительной активности миометрия осуществляется влиянием парасимпатической и симпатической иннервации. При активации парасимпатической иннервации сокращения миометрия усиливаются. Аналогичный эффект возникает при активации симпатических влияний через α1-адренорецепторы. В то же время при стимуляции β 2адренорецепторов адреналином тонус и сократительная активность миометрия снижаются. Средства, повышающие ритмические сокращения и тонус миометрия. К этой группе относятся окситоцин и препараты простагландинов. Окситоцин (синтетический препарат гормона) вводят внутривенно капельно или внутримышечно для вызывания родов и при слабости родовой деятельности. Стимуляция родовой деятельности с помощью окситоцина противопоказана при несоответствии размеров таза и плода, поперечном или косом положении плода, рубцах на матке после кесарева сечения. В связи со стимулирующим влиянием на тонус миометрия окситоцин применяют для остановки послеродовых гипотонических кровотечений после отделения плаценты. Побочные эффекты окситоцина: тахикардия, артериальная гипотензия, повышение тонуса бронхов. В отличие от окситоцина простагландины Е2 и F2a: 1) эффективны на всем протяжении беременности (к концу беременности чувствительность миометрия к простагландинам повышается), 2) способствуют раскрытию шейки матки. - 62 - Препарат простагландина F2a ДИНОПРОСТ и препарат простагландина Е2 ДИНОПРОСТОН применяют для возбуждения родовой деятельности (вводят внутривенно капельно). Эти препараты эффективно стимулируют ослабленную родовую деятельность, но при системном действии могут вызывать рвоту, диарею. Динопрост может вызывать повышение артериального давления и бронхоспазм. Средства, повышающие преимущественно тонус миометрия. Преимущественно тонус миометрия повышают препараты алкалоидов спорыньи (гриб, паразитирующий на злаковых растениях) ЭРГОМЕТРИН, ЭРГОТАМИН. Эти лекарственные средства применяют для остановки маточных кровотечений, в частности, кровотечений в послеродовом периоде (вводят внутримышечно, внутривенно или назначают внутрь). При беременности эти средства противопоказаны. Побочные эффекты: головная боль, головокружение, повышение артериального давления, сердечные аритмии. Средства, снижающие ритмические сокращения и тонус миометрия. Лекарственные средства, снижающие ритмические сокращения и тонус миометрия, применяют для прекращения преждевременной родовой деятельности и в связи с этим называются токолитическими средствами (греч. tokos – роды). В качестве токолитиков используют β2-адpeнoмимeтиκи – САЛЬБУТАМОЛ, ТЕРБУТАЛИН, ФЕНОТЕРОЛ (партусистен), РИТОДРИН, ГЕКСОПРЕНАЛИН (гинипрал). Для прекращения преждевременной родовой деятельности указанные препараты вводят внутривенно, а по достижении эффекта продолжают назначать внутрь. Кроме того, их применяют при угрожающем аборте, для подавления сокращений матки при оперативных вмешательствах, при чрезмерно сильной родовой деятельности. Тонус миометрия снижают МАГНИЯ СУЛЬФАТ при внутримышечном или внутривенном введении, а также спирт этиловый. - 63 - Тема: средства, влияющие на систему крови. 1) Средства, влияющие на кроветворение 2) Средства, влияющие на систему гемостаза Средства, влияющие на кроветворение 1) Стимуляторы эритропоэза 2) Стимуляторы лейкопоэза 3) Средства, угнетающие лейкопоэз Стимуляторы эритропоэза К стимуляторам эритропоэза относятся препараты железа, цианокобаламин, фолиевая кислота и некоторые другие витамины, эпоэтины. I. Средства, применяемые при гипохромных анемиях: 1. Препараты железа: а) препараты железа 2-х-валентного: железа сульфат, железа хлорид, железа глюконат, железа фумарат; б) препараты железа 3-х-валентного: железа гидроксид полимальтозный комплекс (Мальтофер, Феррум Лек). 2. Препараты витаминов: В6, В2, С, В1, Е; микроэлементы (магний, кобальт). 3. Человеческие рекомбинантные эритропоэтины: эпоэтин альфа, эпоэтин бета. II. Средства, применяемые при гиперхромных анемиях: цианокобаламин, фолиевая кислота. Стимуляторы лейкопоэза Среди биогенных стимуляторов лейкопоэза выделяют 4 колониестимулирующих фактора (КСФ): гранулоцитарный КСФ (стимулирует продукцию нейтрофилов, эозинофилов, базофилов), макрофагальный КСФ (стимулирует продукцию моноцитов, которые в тканях превращаются в макрофаги), гранулоцитарно-макрофагальный КСФ, интерлейкин-3 (универсальный КСФ). Молграмостим (лейкомакс) – рекомбинантный препарат гранулоцитарномакрофагального КСФ. Применяют при лейкопении, вызываемой противоопухолевыми средствами (вводят под кожу), а также при временной лейкопении после пересадки костного мозга (внутривенное капельное введение). Филграстим – рекомбинантный препарат гранулоцитарного КСФ. Применяют при лейкопении, связанной с химиотерапией опухолей. Вводят внутривенно капельно. Средства, влияющие на систему гемостаза. Система гемостаза – особая биологическая система, обеспечивающая, с одной стороны – сохранение жидкого состояния крови, а с другой – предупреждение и остановку кровотечений в случае повреждений сосудов. При изменении активности тех или иных факторов нарушается динамическое равновесие между свертывающей и противосвертывающей системами, что приводит к тяжелым - 64 - последствиям: при повышении свертываемости крови возникают тромбозы и эмболии, при снижении -кровотечения. В этих случаях возникает необходимость прибегать к помощи лекарственных средств. Соответственно выделяют: I. Средства, применяемые при тромбозах и для их профилактики II. Средства, применяемые при кровотечениях (гемостатики). Классификация средств, применяемых при тромбозах и для их профилактики: 1. Антиагреганты: а) тромбоцитарные: кислота ацетилсалициловая, клопидогрел, блокаторы IIb/IIIa рецепторов тромбоцитов (абциксимаб, эптифибатид). б) эритроцитарные: пентоксифиллин. 2. Антикоагулянты: а) прямого действия: - гепарин нефракционированный - гепарины низкомолекулярные (эноксапарин т др.) - препараты гирудина - препараты антитромбина III - гепариноиды б) непрямого действия: варфарин, аценокумарол, этил бискумацетат, фениндион 3. Фибринолитики (активаторы плазминогена): стрептокиназа, урокиназа, альтеплаза (рекомбинантный человеческий активатор плазминогена). Средства, применяемые при кровотечениях (гемостатики). При кровотечениях и для их профилактики используют гемостатические средства системного и местного действия. К гемостатикам системного действия относят: 1. Средства, повышающие свертывание крови (коагулянты) 2. Ингибиторы фибринолиза 3. Средства, понижающие проницаемость сосудов. Свежезамороженная плазма (СЗП) - получают путем центрифугирования или автоматического плазмофереза из цельной донорской крови. Гемостатический эффект СЗП основан на высоком содержании факторов свертывания крови и их ингибиторов. Антигемофильный фактор VIII (Гемофил М, Иммунат, Коэйт XII) представляет собой очищенную лиофилизированную фракцию человеческой плазмы, содержащую фактор VIII. Криопреципитат — концентрат белков плазмы крови, в состав которого кроме фактора VIII входит фактор Виллебранда и фибронектин. Препараты фактора VIII вводят внутривенно при наследственной (гемофилия А) и приобретенной недостаточности фактора VIII. Криопреципитат, кроме того, используют для заместительной терапии при болезни Виллебранда (наследственная недостаточность фактора Виллебранда) и афибриногенемии. Фактор свертывания крови IX (агемофил В, иммунин, октанайт) – очищенная фракция человеческой плазмы, обогащенная фактором IX. - 65 - Применяют при врожденном (гемофилия В) и приобретенном дефиците фактора IX, а также при передозировке антикоагулянтов непрямого действия. Фейба Тим 4 Иммуно – лиофилизированный концентрат факторов активированного протромбинового комплекса, изготовленный из пула человеческой плазмы. Содержит факторы II, IX и X преимущественно в неактивированной форме, а также VII и X в активированной форме. Применяют при гемофилии А, гемофилии В и других состояниях, связанных с гипопротромбинемией. Синтез в печени факторов свертывания – II (протромбин), VII, IX и X зависит от витамина К. Различают витамин K1 – филлохинон (содержится в растениях), витамин К2 – менахинон (вырабатывается микрофлорой кишечника) и витамин К3 – менадион (предшественник витамина К1). В медицинской практике применяют препарат витамина К1 фитоменадион и водорастворимое производное менадиона (К3) викасол. Эти препараты способствуют образованию протромбина. Фитоменадион назначают внутрь, викасол – внутрь и внутримышечно. Препараты витамина К используют для предупреждения и остановки кровотечений и других геморрагических осложнений, Назначаются при кровотечениях, связанных недостаточностью витамина К в организме и гипопротромбинемией. Эти препараты применяют при геморрагическом синдроме новорожденных. К - авитаминоз у новорожденных может быть вызван как недостаточным поступлением витамина К, так и отсутствием микрофлоры кишечника, синтезирующей витамин К2. Для предупреждения таких осложнений рекомендуется профилактическое введение витамина К, новорожденным в первые часы жизни. Ингибиторы фибринолиза применяют для остановки кровотечений, вызванных повышенной активностью фибринолитической системы, при травмах, хирургических вмешательствах, родах, операциях на печени, при желудочно-кишечных кровотечениях, простатэктомии, меноррагиях, а также при передозировке фибринолитических средств. Для этих целей используют препараты, которые ингибируют активацию плазминогена или являются ингибиторами плазмина: а) ингибиторы перехода плазминогена в плазмин: аминокапроновая, транексамовая кислоты и др. б) ингибитор плазмина и других протеиназ плазмы: апротинин. АМИНОКАПРОНОВАЯ КИСЛОТА связывается с плазминогеном и препятствует его превращению в плазмин. Кроме того, она препятствует действию плазмина на фибрин. Препарат вводят внутрь и внутривенно. Возможны побочные эффекты - артериальная гипотензия, брадикардия, аритмии, головокружение, тошнота, диарея. Сходным действием обладает аминометилбензойная кислота (Амбен, Памба). ТРАНЕКСАМОВАЯ КИСЛОТА (Циклокапрон) ингибирует тканевой активатор плазминогена и препятствуют превращению плазминогена в плазмин. Препарат вводят внутрь и внутривенно. По эффективности превосходит аминокапроновую кислоту, действует более продолжительно. Вызывает - 66 - диспептические явления (анорексия, тошнота, рвота, диарея), головокружение, сонливость. Возможны кожные аллергические реакции. АПРОТИНИН (трасилол, контрикал, гордокс) ингибирует плазмин (фибринолизин) и другие протеолитические ферменты. Применяют при кровотечениях, связанных с гиперфибринолизом, а также при остром панкреатите. Вводят внутривенно. Побочные эффекты артериальная гипотензия, тахикардия, тошнота, рвота, аллергические реакции. ПРЕПАРАТЫ ВИТАМИНОВ С И Р. Для ликвидации повышенной проницаемости сосудов, особенно при наличии геморрагий, используют препараты витамина С (аскорбиновую кислоту), а также различные флавоноиды (рутин, аскорутин, кверцетин, витамин Р), а также витамеры, то есть полусинтетические производные – венорутон и троксевазин в различных лекарственных формах (капсулы, гель, растворы). Препараты витамина Р используют при интенсивной транссудации жидкой части плазмы, например, при отечности ног (тромбофлебит). Кроме того, эти препараты назначают при геморрагическом диатезе, кровоизлияниях в сечатку, при лучевой блезни, арахноидитах, гипертонической болезни и при передозировке салицилатов. Рутин и аскорутин используют в педиатрии для ликвидации интенсивной транссудации у детей, больных скарлатиной, корью, дифтерией и токсическим гриппом. ПРЕПАРАТЫ ИЗ РАСТЕНИЙ (крапивы, тысячелистника, калины, водяного перца, арники и др.) – настои, экстракты, таблетки – оказывают слабое гемостатическое действие. Поэтому их используют при легких кровотечениях (носовые, геморроидальные), при кровоточивости, кровохарканьи, геморрагических диатезах, в акушерской и гинекологической практике. - 67 - Тема: Осложнения медикаментозной терапии. Далее рассмотрим раздел, касающийся ФАРМАКОЛОГИЧЕСКИХ АСПЕКТОВ ТОКСИЧЕСКОГО ДЕЙСТВИЯ ЛЕКАРСТВ, а именно ТОКСИКОЛОГИЮ ЛЕКАРСТВ. Токсикология лекарств раздел фармакологии, который изучает токсические эффекты этих средств. Однако сейчас более правильно говорить о нежелательных реакциях организма человека на лекарства. Данный факт известен давно, накоплен богатый фактический материал, свидетельствующий о том, что нежелательные реакции разной степени могут возникать при приеме почти всех лекарственных препаратов. Все нежелательные эффекты или реакции можно подразделить на 2 типа: 1) нежелательные реакции, связанные с а) передозировкой лекарств б) отравлениями; 2) токсические реакции, связанные с фармакологическими свойствами лекарств. Передозировка возникает обычно при использовании высоких доз препаратов. Особенно часто передозировка возникает при приеме лекарственных средств, имеющих малую широту терапевтического действия. Например, проявлений токсичности трудно избежать при использовании антибиотиков аминогликозидов (стрептомицина, канамицина, неомицина. Для некоторых лекарств просто невозможно избежать токсических осложнений (противоопухолевые, цитотоксические препараты), которые повреждают все быстро делящиеся клетки и угнетают косный мозг при одновременном эффективном воздействии на рост опухолевых клеток. Кроме того, передозировка может быть связана не только с использованием высоких доз, но и с явлением кумуляции (сердечные гликозиды). Отравления могут быть случайные и преднамеренные. Преднамеренные отравления обычно происходят с суициидальной целью (с целью самоубийства).. Несмотря на различие этиологических факторов, меры помощи на этапах врачебного пособия прнципиально схожи. Эти принципы следующие: 1) БОРЬБА С НЕВСОСАВШИМСЯ ЯДОМ ИЗ ЖКТ. Чаще всего это требуется при пероральном отравлении ядом. Наиболее часто острые отравления вызваны приемом веществ внутрь. Обязательным и экстренным мероприятием в этом плане является промывание желудка через зонд даже спустя 10-12 часов после отравления. Если больной в сознании, промывание желудка осуществляется с помощью большого количества воды и последующего вызывания рвоты. Рвоту вызывают механическим путем. В бессознательном состоянии промывание желудка больному осуществляют через зонд. Необходимо направить усилия на адсорбцию находящегося в желудке яда, для чего используют активированный уголь (по 1 столовой ложке внутрь, либо 20-30 таблеток одновременно, до и после - 68 - промывания желудка). Желудок промывают несколько раз через 3-4 часа до полного очищения от вещества. Рвота противопоказана в следующих случаях: - при коматозных состояниях; - при отравлении коррозивными жидкостями; - при отравлении керосином, бензином (возможность гидрокарбонатной пневмонии с некрозом ткани легкого и т. д. ). Если пострадавший является маленьким ребенком, то для промывания лучше использовать солевые растворы в малых объемах (100-150 мл). Из кишечника яд лучше всего удалять с помощью солевых слабительных. Поэтому по окончании промывания можно ввести в желудок 100-150 мл 30% раствора сульфата натрия, а еще лучше сульфата магния. Солевые слабительные являются самыми мощными, быстро действующими на протяжении всего кишечника. Действие их подчиняется законам осмоса, поэтому они в течение короткого периода времени прекращают действие яда. Хорошо дать вяжущие (растворы танина, чай, черемуха), а также обволакивающие (молоко, белок яиц, растительное масло). При накожном попадании яда необходимо тщательно промыть кожные покровы, лучше всего пробочной водой. При попадании токсических веществ через легкие следует прекратить их ингаляцию, удалив пострадавшего из отравленной атмосферы. При подкожном введении токсического вещества всасывание его из места введения можно замедлить инъекциями раствора адреналина вокруг места введения вещества, а также охлаждением этой области (лед на кожу в месте инъекции). 2) Второй принцип помощи при остром отравлении заключается в ВОЗДЕЙСТВИИ НА ВСОСАВШИЙСЯ ЯД, УДАЛЕНИЕ ЕГО ИЗ ОРГАНИЗМА. С целью скорейшего выведения токсического вещества из организма применяют прежде всего, форсированный диурез. Суть этого метода заключается в сочетании усиленной водной нагрузки с введением активных, мощных мочегонных средств. Наводнение организма осуществляем путем обильного питья больному или введения в/в различных растворов (кровезамещающие растворы, глюкоза и т. п. ). Из мочегонных наиболее часто используют ФУРОСЕМИД (лазикс) или МАННИТ. Методом форсированного диуреза мы как бы "промываем" ткани больного, освобождая их от токсического вещества. Этим способом удается лишь вывести только свободные вещества, не связанные с белками и липидами крови. При острой сердечно-сосудистой недостаточности, выраженном нарушении функции почек и опасности развития отека мозга или легких форсированный диурез противопоказан. Помимо форсированного диуреза используют гемодиализ и перитонеальный диализ, когда кровь (гемодиализ, или искусственная почка) проходит через полупроницаемую мембрану, освобождаясь от токсических - 69 - веществ, или осуществляется "промывание" полости брюшины раствором электролитов. МЕТОДЫ ЭКСТРАКОРПОРАЛЬНОЙ ДЕТОКСИКАЦИИ. Удачным методом детоксикации, получившим широкое распространение, является метод ГЕМОСОРБЦИИ (лимфосорбции). В данном случае токсические вещества, находящиеся в крови, адсорбируются на специальных сорбентах (гранулированный уголь с покрытием белками крови, аллоселезенка). Этот метод позволяет успешно проводить детоксикацию организма при отравлениях нейролептиками, транквилизаторами, ФОС и др. Методом гемосорбции выводятся вещества, плохо удаляющиеся гемодиализом и перитонеальным диализом. Используют ЗАМЕЩЕНИЕ КРОВИ, когда сочетают кровопускание с переливанием донорской крови. 3) Третий принцип борьбы с острым отравлением заключается в ОБЕЗВРЕЖИВАНИИ ВСОСАВШЕГОСЯ ЯДА путем введения АНТАГОНИСТОВ и АНТИДОТОВ. Антагонисты широко используют при острых отравлениях. Например, атропин при отравлениях антихолинэстеразными средствами, ФОС; налорфин при отравлении морфином и т. д. Обычно фармакологические антагонисты конкурентно взаимодействуют с теми же рецепторами, что и вещества, вызвавшие отравление. В этом плане очень интересным выглядит создание СПЕЦИФИЧЕСКИХ АНТИТЕЛ (моноклональных) в отношении веществ, которые особенно часто являются причиной острых отравлений (моноклональные антитела против сердечных гликозидов). Для специфического лечения больных с отравлениями химическими веществами эффективна АНТИДОТНАЯ ТЕРАПИЯ. АНТИДОТАМИ называют средства, применяемые для специфического связывания яда, нейтрализующие, инактивирующие яды либо посредством химического или физического взаимодействия. Так, при отравлении тяжелыми металлами применяют соединения, которые образуют с ними нетоксичные комплексы (например, унитиол при отравлениях мышьяком, Д-пенициламин, десфераль при отравлениях препаратами железа и т. д. ). 4) Четвертый принцип состоит в проведении СИМПТОМАТИЧЕСКОЙ ТЕРАПИИ. Особенно большое значение симптоматическая терапия приобретает при отравлениях веществами, которые не имеют специальных антидотов. Симптоматической терапией поддерживают жизненно важные функции: КРОВООБРАЩЕНИЕ и ДЫХАНИЕ. Используют сердечные гликозиды, вазотоники, средства, улучшающие микроциркуляцию, оксигенотерапию, стимуляторы дыхания. Судороги устраняют инъекциями сибазона. При отеке мозга проводят дегидратационную терапию (фуросемид, маннит). применяют анальгетики, проводят коррекцию кислотно-щелочного состояния крови. При остановке дыхания переводят больного на искусственную вентиляцию легких с комплексом реанимационных мер. - 70 - Далее остановимся на ВТОРОМ ТИПЕ НЕЖЕЛАТЕЛЬНЫХ РЕАКЦИЙ, то есть нежелательных реакциях, связанных с фармакологическими свойствами лекарств. Побочные эффекты лекарств проявляются у 10-20% амбулаторных больных, а 0,5-5% больных нуждаются в госпитализации для коррекции нарушений от ЛС. Эти нежелательные, с точки зрения патогенеза, реакции могут быть: а) ПРЯМЫМИ и б) связанные с ИЗМЕНЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ организма больного. Разберем ПРЯМЫЕ ТОКСИЧЕСКИЕ РЕАКЦИИ. Они называются прямыми потому, что лекарства прямо, непосредственно токсически действуют на функциональную систему. Например, антибиотики аминогликозидного ряда (стрептомицин, канамицин, гентамицин) проявляют НЕЙРОТОКСИЧНОСТЬ, оказывая токсическое влияние на орган слуха (ототоксичность) и вестибулярный аппарат. К тому же данный класс антибиотиков оказывает токсичность в отношении поведенческих реакций, проявляющихся вялостью, аппатией, заторможенностью, сонливостью. Лекарства могут оказывать ПРЯМЫЕ ГЕПАТОТОКСИЧЕСКИЕ РЕАКЦИИ. Например, фторотан (средство для наркоза) при повторных применениях в короткие сроки может оказывать выраженный токсический эффект вплоть до острой желтой дистрофии печени. Прямые токсические эффекты могут реализоваться НЕФРОТОКСИЧНОСТЬЮ. Таким эффектом обладают мициновые антибиотики-аминогликозиды Следующий прямой токсический эффект - УЛЬЦЕРОГЕННЫЙ (язвообразующий). Например, назначение салицилатов, глюкокортикоидов, антигипертензивного средства резерпина - ведет к изъязвлению слизистой оболочки желудка, что необходимо учитывать при назначении указанных классов средств, особенно больным, уже страдающим язвенной болезнью. Прямые токсические эффекты могут выражаться в ЭМБРИОТОКСИЧНОСТИ. Напомню, что эмбриотоксическим называют неблагоприятное действие лекарств, не связанное с нарушением органогенеза, возникающее до 12 недель беременности. А токсическое действие лекарств в более поздний период беременности называют ФЕТОТОКСИЧЕСКИМ. Необходимо помнить о данном эффекте при назначении лекарственных средств беременным женщинам, проводя им фармакотерапию только по строгим показаниям. Примеры: 1) назначение беременным стрептомицина может привести к глухоте у плода (поражение VIII пары черепно-мозговых нервов); 2) тетрациклины отрицательно влияют на развитие костей у плода; 3) у матери, страдающей морфинизмом, новорожденный также может страдать физической зависимостью к морфину. Лекарственные средства могут обладать ТЕРАТОГЕННОСТЬЮ, то есть таким повреждающим влиянием на дифференцировку тканей и клеток, которое приводит к рождению детей с разными аномалиями. Например, использование в качестве успокаивающего и снотворного средства ТАЛИДОМИДА, обладающего выраженным тератогенным эффектом, привело к рождению в - 71 - странах Западной Европы нескольких тысяч детей с различными уродствами (фокомелия - ластоподобные конечности; амелия - отстутствие конечностей; гемангионы лица, аномалии ЖКТ). Для изучения тератогенного действия веществ исследуют влияние препаратов на животных, хотя прямой корреляции о влиянии лекарственных веществ на животных и человека нет. Например, у того же талидомида тератогенность в эксперименте на мышах была выявлена в дозе 250-500 мг/кг массы, а у человека она оказалась равной 1-2 мг/кг. Наиболее опасным в отношении тератогенного действия считается первый триместр (особенно период 3-8 недель беременности), то есть период органогенеза. В эти сроки особенно легко вызвать тяжелую аномалию развития эмбриона. При создании новых лекарственных средств следует иметь также в виду возможность таких серьезных отрицательных эффектов, как ХИМИЧЕСКУЮ МУТАГЕННОСТЬ и КАНЦЕРОГЕННОСТЬ. МУТАГЕННОСТЬ - это способность веществ вызывать стойкое повреждение зародышевой клетки, но особенно ее генетического аппарата, что проявляется в изменении генотипа потомства. КАНЦЕРОГЕННОСТЬ - это способность веществ вызывать развитие злокачественных опухолей. Эстрагены способствуют развитию рака молочной железы у женщин в детородном возрасте. Мутагенный и тератогенный эффекты могут проявиться спустя месяцы и даже годы, что затрудняет выявление их истинной активности. Тератогенность присуща антинеопластическим средствам, кортикостероидам, андрогенам, алкоголю. Канцерогенным действием обладают циклофосфамид, некоторые гормональные средства. Нежелательные реакции при использовании лекарственных средств могут выражаться развитием ЛЕКАРСТВЕННОЙ ЗАВИСИМОСТИ или если более глобально - НАРКОМАНИЕЙ. Существует несколько основных признаков наркомании. 1) Это наличие ПСИХИЧЕСКОЙ ЗАВИСИМОСТИ, то есть такого состояния, когда у больного развивается неодолимое психическое влечение к повторному введению лекарственного вещества, например, наркотика. 2) ФИЗИЧЕСКАЯ ЗАВИСИМОСТЬ - этим термином обозначают наличие у больного сильнейшего физического недомогания без повторной инъекции лекарственного вещества, в частности наркотика. При резком прекращении введения препарата, вызвавшего лекарственную зависимость, развивается явление ЛИШЕНИЯ или АБСТИНЕНЦИИ. Появляются страх, тревога, тоска, бессоница. Возможно двигательное беспокойство, возникает агрессивность. Нарушаются многие физиологические функции. В тяжелых случаях абстиненция может быть причиной смертельного исхода. 3) Развитие ТОЛЕРАНТНОСТИ, то есть привыкания. Другими видами нежелательных эффектов, обусловленных свойствами самих лекарств, являются нарушения, связанные со сдвигами в иммунобиологической системе больного при приеме высокоактивных лекарственных средств. Например, использование антибиотиков широкого спектра действия может проявиться - 72 - изменением нормальной бактериальной флоры организма (кишечника), реализуемое развитием суперинфекции, дисбактериозом, кандидозом. Чаще всего в указанные процессы вовлекаются легкие и кишечник. Кортикостероидотерапия и иммуносупрессивная терапия ослабляют иммунитет, в результате чего повышается риск развития инфекционных заболеваний, прежде всего, оппортунистической природы (пневмоцистоз, цитомегаловирус и т. п. ). Далее остановимся на токсических реакциях лекарственных веществ, связанных с ИЗМЕНЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ организма больного. Эта подгруппа реакций бывает 2-х видов: 1) АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ; 2) ИДИОСИНКРАЗИЯ. Следует сказать, что отрицательные влияния, связанные с аллергическими реакциями, встречаются очень часто в медицинской практике. Их частота все время увеличивается. Возникают они независимо от дозы вводимого лекарственного средства, а в их формировании участвуют иммунные механизмы. Аллергические реакции могут быть 2-х видов: ГИПЕРЧУВСТВИТЕЛЬНОСТЬ НЕМЕДЛЕННОГО ТИПА, ГНТ связанноя с образованием антител классов IgE и IgG4) и ЗАМЕДЛЕННОГО (накопление сенсибилизированных T-лимфоцитов и макрофагов) типов. Клиническая картина очень многообразна: крапивница, кожные сыпи, ангионевротический отек, сывороточная болезнь, бронхиальная астма, лихорадка, гепатит и т. д. Но главное - возможность развития анафилактического шока. Если для развития аллергических реакций требуется как минимум двухкратный контакт больного с лекарственным веществом, то развитие ИДИОСИНКРАЗИИ - непереносимости лекарственных веществ при первичном контакте с ксенобиотиком, всегда связано с каким-либо ГЕНЕТИЧЕСКИМ ДЕФЕКТОМ, как правило выражающимся отсутствием или крайне низкой активностью фермента. Например, использование противомалярийного препарата примахина у лиц с генетической энзимопатией (недостаточность акт. г-6-ФДГ) вызывает образование хинона, который обладает гемолитическим действием. При наличии данной ферментопатии опасно назначение ЛС, являющихся окислителями, так как это может приводить к гемолизу эритроцитов, к лекарственной гемолитической анемии (аспирин, левомицетин, хинидин, примахин, фурадонин). - 73 - Библиографический список. Основные источники: 1. «Фармакология с общей рецептурой», Д.А. Харкевич, учебник 3 изд. исправленное и дополненное – М 2009 г., «ГЭОТАР - Медиа» 2. «Фармакология», учебное пособие для мед. училищ, В.В. Майский Учебное пособие – М: «ГЭОТАР-Медиа» 2010 г. 3. «Фармакология с рецептурой», учебник/ М.Д. Гаевый, П.А. ГаленкоЯрошевский, В.И.Петров, Л.М. Гаевая 2010 г., изд. центр «Март». 4. «Фармакология», Н.И. Федюкович, 7 изд., учебник для мед. училищ и колледжей, Ростов н/Д Феникс, 2008 г. 5. «Руководство по общей рецептуре», учебное пособие, Н.Б. Анисимова, изд. Мед. 2008 г. Дополнительная литература: 1. «Рецептурный справочник для фельдшеров и акушерок, медицинских сестер», Н.,И. Федюкович., М.Мед. 2008 г. 2. «Полный лекарственный справочник медсестры», М.Б. Ингерлейб, 2008 г. 3. «Справочник по лекарственным средствам», справочник Э.Г. Громова., 2007 г. 4. «Лекарственные средства» справочник – путеводитель, ГЭОТАР МЕДИА, Петров Р.В., 2008 г. 5. «Наглядная фармакология», перевод с английского, Майкл Дж. Нил, под ред. Р.Н. Аляутдина (учебное пособие) ГЕЭТАР МЕД, 2008 г. 6. Д.А. Харкевич «Фармакология», учебник, 2009 г. ГЭОТАР МЕДИА. 7. «Лекарственные средства», М.Д. Машковский «NOT VALID RECORD» 762785 в 2Т., 2007 г. 8. «Руководство по рациональному использованию лекарственных средств (формуляр), ред. А.Г. Чучалин, Ю.Б. Белоусов 2007 г. 9. «Фармакодинамика, фармакокинетика с основами общей фармакологии», В.В. Кржечковская, Р.Ш. Вахтангишвили, Ростов н/Д: Феникс, 2007 .г 10.Большой справочник лекарственных средств: под ред.Л.Е. Зиганшиной, В.К. Липахина, В.И. Петрова, Р.У. Хабриева. – М., 2010 – 3600 с. Переплет 11.Наглядная фармакология: учебное пособие/пер. с англ. под ред. Р.Н. Адяутдина. – М., 2008.-104 с. Обложка 12.Фармакология в вопросах и ответах: учебное пособие/под ред. А. Рамачандрана; пер. с англ. под ред. Р.Н.Аляутдина, В.Ю. Балабаньяна,М., 2009-560 С. Обложка - 74 -