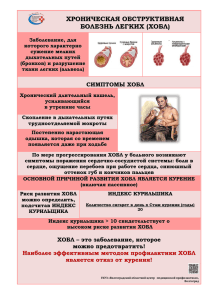
Коморбидные состояния при хронической обструктивной
advertisement
О.С.Лаврушина ГУЗ Забайкальский краевой консультативно-диагностический центр Коморбидные состояния при хронической обструктивной болезни легких Коморбидный фон пациентов с хронической обструктивной болезнью легких (ХОБЛ) отягощен отнюдь не меньше соматического статуса «сосудистых» больных, при этом очевидно, что ХОБЛ в свою очередь по ряду клинических и лабораторных показателей усугубляет клиническое течение абсолютного большинства известных заболеваний. К основным коморбидным состояниям при ХОБЛ относят (Шаврин А.П., Головский Б.В.,2006): - в 85% случаев имеет место гипертоническая болезнь с поражением органов-мишеней; - у 64% больных 19% случаев есть анамнез выражен коронарный перенесенного атеросклероз; - в ишемического инсульта; - в 21 % случаев подтверждается диагноз тромбоэмболии легочных артерий; у - 39% 14% больных пациентов избыточно развита констатируется тяжелый жировая дефицит клетчатка; - у массы тела; - в 27 % случаев диагностируются злокачественные новообразования разных локализаций; - в 34 % случаев присутствует доброкачественная гиперплазия предстательной железы; - у 67 % пациентов имеется снижение минеральной плотности костной ткани К чему же отнести эти нередкие состояния: к системным внелегочным проявлениям ХОБЛ, к ее осложнениям или к патологии, сопутствующей данному заболеванию? Какими бы ни были патогенетические механизмы, ясно одно, что все «внелегочные» проявления ХОБЛ Хроническое связаны системное патологический процесс, характеризующийся с наличием воспаление (ХСВ) развивающийся тотальной хронического – при воспалительной системного типовой, системном реактивность воспаления. мультисиндромный, повреждении и эндотелиоцитов, плазменных и клеточных факторов крови, соединительной ткани, а на заключительных этапах – и микроциркуляторными расстройствами в жизненно важных органах и тканях. Реакция микрососудов носит тотальный характер и вмешивается в интересы абсолютно всех органов, в связи, с чем можно считать, что микроциркуляторные расстройства являются ключевыми составляющими. Основной же причиной систематизации воспаления у данной категории больных является барьерная несостоятельность очага воспаления, появляющаяся в результате многолетнего триггерного воздействия на бронхи и легкие экзогенных повреждающих агентов и, главным образом, табачного дыма. ХОБЛ и повышение артериального давления Артериальная гипертензия (АГ) и ХОБЛ представляют одно из самых частых коморбидных состояний в клинике внутренних болезней. По аналогии с нефрогенной и эндокринной АГ имеет место термин «пульмогенная АГ», к основным характеристикам которой относят: повышение артериального (АД) через 4-7 лет после манифестации ХОБЛ, повышение АД в момент обострения ХОБЛ, снижение или нормализация АД по мере разрешения бронхообструктивного синдрома. Среди патогенетических механизмов АГ у больных ХОБЛ ведущая роль принадлежит первичной активизации симпатоадреналовой системы (САС), увеличение секреции альдостерона. Таким образом, к патогенезу АГ при ХОБЛ подключается почечное звено, заключающееся в гиперреактивности ренин-ангиотензин-альдостероновой системы (РААС), при этом почечный механизм становится доминирующим и трудно поддается гипотензивной терапии. ХОБЛ и мультифокальный атеросклероз Совместное течение ХОБЛ и ишемической болезни сердца (ИБС), несомненно, отягощают друг друга. Гипоксия, развивающаяся при хронической бронхообструкции в условиях недостаточной оксигенации, способствует еще большему повышению потребности миокарда в кислороде и дальнейшему ухудшению микроциркуляции. Кроме того, прогрессирование гипоксии способствует повышению порога болевой чувствительности и формированию безболевой ишемии миокарда. Однако в поиске общих механизмов патогенеза ХОБЛ и ИБС не следует забывать о системном воспалении. Наиболее изученным фактором риска является С-РБ, который будучи центральным белком острой фазы воспаления, увеличивает провоспалительных цитокинов, воспалительный который каскад, приводит усиливая к продукцию дестабилизации атеросклеротической бляшки, вазоконстрикции, тромбообразованию и окклюзии ветвей веночных артерий, лежащих в основе ОКС. При обострении ХОБЛ их уровень увеличивается в 2,5- 3 раза, а следовательно, каждое обострение ассоциировано с повышенным риском развития новых кардиоваскулярных событий. Так, у больных ХОБЛ, имеющих 5 и более обострений в течение года, риск инфаркта миокарда увеличивается примерно в 5 раз. Кроме того, сегодня известно о последующие процессы постинфарктного влиянии обострения ХОБЛ на ремоделирования миокарда за счет усугубления систолической функции левого желудочка, которая развивается в результате значительного увеличения концентрации медиаторов воспаления, последующего избыточного синтеза коллагена, нарастания размеров полостей сердца, утолщения его стенок и усугубления ишемии миокарда с развитием очагов некроза и повторного воспаления в сердечной мышце. К тому же патогенетическая связь хронической сердечной и дыхательной недостаточности подтверждается обнаружением у больных ХОБЛ высоких титров мозгового натрийуретического пептида, являющегося общепризнанным маркером ХСН, определение которого жителям нашего города доступно. ХОБЛ и гиперкоагуляция Тромбоэмболические осложнения ХОБЛ в целом и тромбоэмболия легочных артерий (ТЭЛА) в частности является весьма распространенным явлением. По данным аутопсии у больных ХОБЛ признаки немассивной ТЭЛА обнаруживаются в 39% случаев. К факторам, предрасполагающим к развитию ТЭЛА у больных ХОБЛ, относятся легочное сердце с наличием тромбов в правом желудочке, нарушения агрегации тромбоцитов и фибринолиза, полицитемия, снижение уровня физической активности, системная воспалительная реакция организма, прием кортикостероидов, курение и аритмии. Патогенез развития аритмий у больных ХОБЛ носит мультифакторный характер. Среди факторов, провоцирующих развитие аритмии, выделяют лекарственные средства (бронхолитики, теофиллины), назначенные больным ХОБЛ, дисфункцию автономной проводниковой системы сердца, ИБС, АГ, дисфункцию правого и левого желудочка, а также повышение уровня катехоламинов в крови при развитии гипоксемии. В числе прочих аритмогенных факторов указываются гипокалиемия, гипомагнезиемия, и респираторный ацидоз. В связи с повышенным риском тромбообразования при обострении ХОБЛ,GOLD (Глобальная стратегия проводить диагностики, лечения и профилактики ХОБЛ) рекомендует профилактику тромбозов глубоких вен (механические устройства, антикоагулянты) при обездвиженности, полицитемии или дегидратации пациентов независимо от наличия тромбоэмболий в анамнезе. Однако, к сожалению, в широкой клинической практике данная рекомендация соблюдается крайне редко. С позиций системного воспаления высокий процент тромботических осложнений при ХОБЛ может быть объяснен выраженным повышением сывороточного фибриногена как при стабильном течение ХОБЛ, так и при его обострении, особенно при усилении кашля и гиперпродукции гнойной мокроты. Нарастание концентрации фибриногена в крови при обострении ХОБЛ столь стремительно (в 5 раз в течение 24 часов), что риск внезапных тромботических событий на фоне очередного обострения весьма высок как у коморбидных сосудистых пациентов, так и у больных ХОБЛ, не отягощенных соматически. В связи с этим повышение концентрации фибриногена в плазме крови рассматривается как независимый предиктор декомпенсации сердечно-сосудистых заболеваний и один из ключевых факторов, учитываемых при стратификации тяжести прогноза Другой больных составляющей синдрома гиперкоагуляции ХОБЛ. при ХОБЛ, обеспечивающей тромботическое и провоспалительное состояние всех систем организма, является ожирение. Жировая ткань является эндокринным органом, депонирующим множество провоспалительных цитокинов, гормонов, нейромедиаторов. Ключевую роль в этом процессе играет адипоцитокин – лептин – гормон, обладающий анорексигенным действием. Однако, несмотря на то, что у пациентов с ожирением уровень лептина должен быть увеличен, у больных ХОБЛ, в виду развития гиперадренергического состояния, обусловленного гиперкапнией, и в силу активности высоких концентраций провоспалительных цитокинов количество его ниже должного. При сниженном уровне лептина у больных ХОБЛ с синдромом ожирения имеет место высокие концентрации другого гормона – адипонектина, который способствует у данной категории больных развитию инсулинорезистентности и сахарного диабета 2 типа. ХОБЛ и истощение С другой стороны, в 15 % случаев у больных ХОБЛ имеет место дефицит массы тела. При наличии эмфиземы легких у данной категории больных наблюдается большая степень проявлений системного воспаления и питательной недостаточности. Это выражается в более высоких концентрациях ИЛ-6, более значимом повышении содержания адипонектина и ухудшении показателей нутритивного статуса, а именно снижении индекса массы тела (ИМТ), тощей (т.е. свободной от жира) массы тела (ТМТ), количества кожно-жировой клетчатки. При отсутствии необходимости в лептине, у этой категории пациентов значительно снижается рецепторная активность к нему, что способствует прогрессированию питательной недостаточности. Истощение является частым спутником этих больных, встречаясь в 15% случаев легких и среднетяжелых стадий ХОБЛ и у 50% больных тяжелой хронической бронхообструкцией. Основная причина снижения массы тела - это потеря мышечной массы или ТМТ, в то время как уменьшение массы жировой ткани и изменения концентраций адипоцитокинов имеют меньшее значение. Повышенный уровень катабализма белка, приводящий больных ХОБЛ к потере массы поперечнополосатой мускулатуры, является результатом хронического системного воспаления. ХОБЛ и остеопороз В числе прочих экстрапульмональных проявлений ХОБЛ одним из наиболее инвалидизирующих состояний является остеопороз. Патофизиологические механизмы костного ремоделирования и формирования остеопенического синдрома при ХОБЛ связаны с рядом цитокинов «раннего ответа» (ИЛ-1,ИЛ-6,ФНО) и адипокинов, синтезируемых жировой тканью (лептин, адипонектин). Цитокины играют важную роль в гемостазе костной ткани, стимулируя развитие остеокластов. Избыточный их синтез на фоне системного воспаления, приводит к недостаточной для заполнения костных полостей пролиферации остеобластов. Лептин в норме ингибирует остеокластогенез, поэтому при ХОБЛ, при его недостатке происходит снижение формирования и повышения резорбции кости. Следует отметить, что при бронхиальной астме не наблюдается избыточной продукции указанных цитокинов, с чем связана более низкая встречаемость остеопороза при БА по сравнению с ХОБЛ. Однако, говоря о цитокинах, не стоит забывать о дефиците массы тела, миопатиях, ограничении физической активности, а также курении, которые вносят дополнительный вклад в развитие «пульмогенной» остеопении. ХОБЛ и малигнизация В конце XVIII века врачи заметили, что у пациентов, перенесших инфекционное заболевание, наблюдается уменьшение или даже полное исчезновение раковых опухолей. Грамотрицательные бактерии выделяют фактор, в настоящее время известный как липополисахарид (ЛПС), который способствует некрозу опухолевых клеток. Этот фактор получил название ФНО. ФНО и другие острофазные белки в нормальных условиях обладают цитотоксичным действием в отношении широкого круга раковых клеток. Однако, при далеко зашедшем процессе, сопровождающемся развитием эмфиземы, образуются протеазы, относящиеся к семейству матриксных металлопротеиназ (ММП), действие которых в норме подавляется тканевыми ингибиторами ММП (ТИМП). Дисбаланс между ММП и ТИМП лежит в основе патогенеза ХОБЛ и особенно эмфиземы легких. При ХОБЛ в бронхоальвеолярном смыве, мокроте обнаружено повышенная концентрация ММП -1 (коллагеназа) и ММП – 9 (желатиназа). Активность ММП-9 в значительной степени определяет действие трансформирующего фактора роста (ТФР), который необходим для нормального восстановления тканей при их повреждении, однако при избытке, особенно в условиях повышения MMП – 9, развивается фиброз. ТФР в свою очередь активирует рецепторы к эпидермальному фактору роста (ЭФР), который приводит к индукции клеточной пролиферации, к усилению выработки муцина, при этом запускаются внутриклеточные сигнальные каскады, приводящие к повышению пролиферации малигнизированных клеток, росту опухоли, а также к стимуляции процессов инвазии, патологического ангиогенеза и метастазирования. Таким образом, можно сделать вывод, что ХОБЛ через цитокиновый провоспалительный каскад повышает риск развития рака легких. В итоге, следует отметить, что описанные выше сочетанные состояния трудны в диагностике и лечении и требуют широкого спектра обследований и индивидуального подхода. В условиях Забайкальского краевого консультативно-диагностического центра возможно проведение всех необходимых лабораторных и инструментальных методов исследования в рамках данного заболевания. А именно, проведение рентгенологического исследования органов грудной клетки, компьютерной томографии, функции внешнего дыхания с бронхомоторным тестом, физической нагрузкой, ультразвуковое исследование сердца, плевральных полостей, суточное мониторирование АД, сердечного ритма, фибробронхоскопия с гистологической верификацией материала. Широко применяются в практике такие лабораторные показатели, как липидный спектр с определением индекса атерогенности, острофазные белки воспаления, а именно, фибриноген, С-реактивный белок, маркер тромбообразования и фибринолиза - D – димер, мозговой натрийуретический пептид - предиктор сердечной недостаточности, онкомаркеры: НСЕ, РЭА, специфичность которых на различных стадиях составляет от 45-85 %. После прохождения всех необходимых исследований врачи специалисты: пульмонолог, кардиолог (в настоящее время в КДЦ ведет прием необходимости индивидуально эндокринолог, уролог подходя дают к свои три врача кардиолога), по рекомендации каждому по лечению, пациенту.