кейс – технология - Учебно-методические комплексы
advertisement

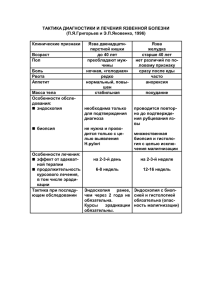
КЕЙС – ТЕХНОЛОГИЯ По учебной теме «Заболевания пищевода» Кафедра факультетской и госпитальной хирургии лечебного факультета Кейс решает проблему, какова тактика врача общей практики при заболеваниях пищевода. Педагогическая аннотация Учебный предмет: Госпитальная хирургия. Тема: Заболевания пищевода. Цель: Ознакомить студентов с причинами развития заболеваний пищевода, происходящими патофизиологическими изменениями в организме при данном патологическом состоянии, изучить клиническую картину, алгоритм проводимых диагностических и лечебных мероприятий. Планируемые учебные результаты – по результатам работы с кейсом студенты приобретают следующие навыки: - Анализ причин развития заболеваний пищевода. - Оценить клиническую картину патологического состояния. - Провести дифференциальную диагностику заболеваний пищевода. - Определить правильный алгоритм диагностических и лечебных мероприятий. - Уметь проводить квалифицированную реабилитацию больных в послеоперационном периоде. Для успешного решения данного кейса студент должен: - Знать причины, приводящие к развитию заболеваний пищевода. - Знать клиническую картину патологического состояния. - Проводить дифференциальную диагностику заболеваний пищевода. - Перечислить методы диагностики, составить и обосновать план обследования на догоспитальном этапе, в условиях стационара. - Обосновать лечебный алгоритм, необходимость хирургических вмешательств, определить показания к тем или иным методам хирургического вмешательства. Данный кейс отражает реальную ситуацию в условиях первичного звена. Источники информации кейса 1. Хирургик касаликлар. Ш.И.Каримов, Тошкент, 2005. 2. Хирургические болезни. Ш.И. Каримов, Ташкент, 2005. 2 3. Chirurgik kasalliklar. Sh.I. Karimov. Toshkent, 2011. 4. Астапенко В.Г. Практическое руководство по хирургическим болезням. Минск, 2004. 5. Савельев В.С. 50 лекции по хирургии. Москва 2004. 6. Кондрашин С.А. Отдаленные результаты баллонной дилятации при лечении ахалазии пищевода. Москва 1999 г. 7. Дубровский А.М. Заболевания пищевода. Москва. 1992 8. Дж. Мёрте. Справочник врача обшей практики. Москва. 1998. 9. Б.Е. Джаррил., В.С. Савельев «Хирургия»- перевод с англ. ГЭОТАР. Москва 1997. 10. Черноусов А.Ф. Бужирование пищевода при рубцовых ожоговых стриктурах. Хирургия. Москва. 1998. 11. Журнал «Вестник хирургии» Дивертикул пищевода 2002г стр. 34 12. Журнал «Хирургии» Химические ожоги пищевода 2001г стр. 12 13. Журнал «Хирургия» Стриктура пищевода после ожогов 1998 г. 34 С. Характеристика кейса согласно типологическим признакам: Данный кейс относится категорий кабинетный, сюжетный. Он объемный, структурированный. Это кейс вопрос. Возможно последующая обработка/демонстрация практических навыков. По дидактическим целям кейс: тренинговый, стимулирующий мышление в реальной ситуации в условиях СВП и ГВП. Кейс может быть использован по дисциплинам: госпитальная хирургия, госпитальная терапия, гематология, инфекционные болезни, гастроэнтерология. КЕЙС «Заболевания пищевода» Введение Вопросы диагностики и лечения заболеваний пищевода приобретают все большую актуальность. Это обусловлено заметным увеличением числа больных с заболеваниями пищевода. Согласно данным зарубежных статистик, во многих странах, в том числе в Англии, США и Франции патология пищевода занимает пятое место среди всех заболеваний. Для улучшения результатов лечения больных с патологией пищевода необходимо четко представлять клинику, диагностику этих заболевании. Необходимо выбрать рациональный метод лечения конкретного больного. Пищевод на своем протяжении находится в тесном контакте рядом c жизненно важными органами: с трахеей, левым бронхом, нисходящей аортой, грудным лимфатическим протоком, околосердечной сумкой, стволами правого и левого блуждающих нервов, медиастинальной плеврой. Близкое соседство пищевода с указанными органами имеет большое значение в том, 3 что с одной стороны, оно заставляет врача быть осторожным при инструментальном исследовании пищевода, а с другой - объясняет ряд осложнений, которые нередко бывают при его заболеваниях. Заболевания пищевода имеют высокую заболеваемость. Доказано, что длительно существующие воспаления пищевода приводят к перерождению процесса. Патология пищевода, включает в себя целый ряд заболеваний: кардиоспазм, рубцовые стенозы пищевода, новообразования, флебэктозированные вены пищевода, грыжи пищеводного отверстия, дивертикулёз, полипоз, инородные тела, травмы пищевода и т.д. Несвоевременная диагностика и лечение приводят к тяжёлым общим и местным осложнениям, несущим угрозу жизни больному. Целью данного кейса является ознакомление студентов с патологическими состояниями связанные с заболеваниями пищевода, причины их развития, клиническим течением, их осложнением, дифференциальной диагностикой, и возможными методами лечения этих заболеваний. Решение предлагаемого кейса позволит студентам достичь следующих учебных результатов: - Анализ причин развития заболеваний пищевода. - Оценить клиническую картину патологического состояния. - Провести дифференциальную диагностику заболеваний пищевода. - Определить правильный алгоритм диагностических и лечебных мероприятий. - Уметь проводить квалифицированную реабилитацию больных в послеоперационном периоде. Ситуация: Больной, 27 лет, поступил с жалобами на боли в эпигастральной области, тошноту, рвоту с примесью крови. На протяжении 3 часов отмечал рвоту, после чего появились боли в эпигастрии и рвота с примесью крови. Пульс – 82 уд в минуту, АД – 100/65 мм рт.ст., температура тела – 37,2 градусов. При пальпации в эпигастральной области определяется незначительная болезненность. Симптомы раздражения брюшины не выявляются. Предшествующий медицинский анамнез: - Из перенесенных заболеваний: частые простудные заболевания. - Аллергия на баралгин, пенициллин. - Семейный/соц. анамнез: женат, работает шофером, курит, периодически выпивает. - В контакте с инфекционными больными не был. - Препараты крови не получал. Физикальный осмотр: - Кожа и видимые слизистые бледной окраски. 4 - Больной умеренного питания. - Болезненность при пальпации в эпигастральной области. - Стул обычной окраски. Вопросы и задания 1. Ваш предположительный диагноз? Обоснуйте его. 2. С какими заболеваниями следует проводить дифференциальный диагноз? 3. Какую неотложную помощь будете оказывать в данной ситуации? 4. Какое исследование необходимо и возможно провести в данной ситуации? 5. Необходима ли госпитализация, если да, то в стационар, какого профиля? II. МЕТОДИЧЕСКИЕ УКАЗАНИЯ ДЛЯ СТУДЕНТОВ 2.1. Проблема: Выбор тактики ведения и лечения больных с заболеваниями пищевода. 2.2.Подпроблема: 1. Анализ и оценка общего состояния больных. 2. Анализ анамнеза и предварительных событий, являющихся этиологическим фактором в развитие патологического состояния. 3. Анализ осмотра. 4. Выбор необходимых методов диагностики. 5. Соотнести полученные результаты и провести дифференциальную диагностику. 6. Прийти к определенному решению проблемы. 7. В чем будет заключаться необходимая помощь. 2.3. Алгоритм решения 1. Анализ внешнего вида включает в себя следующие исследования: - осмотр внешнего вида, лица, - осмотр кожи и видимых слизистых, 2. Анализ анамнеза: - перенесенные операции, - когда и при каких обстоятельствах развился рвотный рефлекс, - предшествовали явлениям рвоты болевой приступ, - длительность и характер кровотечения, 3.Анализ локального осмотра: - определить болезненные участки живота или грудной клетки. 4. Выбор необходимых методов диагностики: - ОАК, ОАМ, биохимический анализ крови, коагулограмма, 5 - газы и электролиты крови, - УЗИ печени, селезенки, внутри- и внепеченочных вен, - Рентгенконтрастное исследование пищевода, желудка - МСКТ, МРТ средостения. 5. Соотнести полученные решения и провести дифференциальную диагностику с: - желудочно-кишечным кровотечением, - портальной гипертензией, - дивертикулом пищевода. 6. Прийти к определенному решению проблемы: - Неотложная помощь, - экстренная госпитализация, - лечебный комплекс. Инструкция к самостоятельной работе по анализу и решению проблемы № Этапы работы 1 Ознакомление с кейсом 2 3 4 Рекомендации и советы Сначала ознакомьтесь с кейсом, читая, не пытайтесь сразу анализировать ситуацию Ознакомление с заданной Еще раз прочитайте информацию, выделите ситуацией абзацы, которые показались вам важными. Постарайтесь охарактеризовать ситуацию. Определите что в ней важно, а что второстепенно Выявление формулирова- Выбор тактики ведения и определение необние и обоснование ключе- ходимых лечебных мероприятий. вой проблемы и подпроблем Диагностика ситуации При анализе ситуации ответьте на следующие вопросы: Какие причины развития заболеваний пищевода? С какими нозологиями нужно провести дифференциальную диагностику и определить наиболее вероятные причины возникновения болезней пищевода. Какие методы диагностики необходимо применить, составьте и обоснуйте план обследования? Какие дополнительные консультации узких специалистов необходимы у больных с за- 6 5 6 Выбор и обоснование способов и средств решения проблемы Разработка и разрешения проблемной ситуации болеваниями пищевода для постановки окончательного диагноза? Перечислите и составьте список возможных способов решения данной проблемы в данной ситуации. Поставьте диагноз, решите проблему. Инструкция к групповой работе по анализу и решению практической ситуации. № Этапы работы Рекомендации и советы 1 Согласование и представлеОбсудите и согласуйте различные предние о ситуации и проблеме ставления членов группы о ситуации, проблемы о подпроблемах. 2 Анализ и оценка предложен- Обсудите и оцените предложенные вариных способов и средств реанты способов и средств решения прошения проблемы, выбор при- блемы. Выберите приоритетную, на ваш оритетной идеи решения взгляд, идею решения проблемы. проблемы. 3 Разработка взаимоприемлеРазработайте взаимоприемлемый варимого варианта решения про- ант решения проблемы и детальную разблемы и детальная разработ- работку его реализации. ка его реализации. Задание: на основании анализа состояния больных следует установить предварительный диагноз, провести необходимые методы диагностики, принять обоснованное решение для дальнейшего ведения больных. 4 Подготовка презентации. Оформите результаты работы в форме устной презентации от лица группы. Обсудите и решите, кто будет представлять результаты групповой работы: лидер или вся группа с разделением функций между участниками в зависимости от задач, решаемых ими в ходе анализа и решения проблемы. Подготовьте иллюстрационные материалы в виде плакатов, слайдов и мультимедиа. При подготовке сообщения, прежде всего, наметьте примерную схему того что Вы будете говорить, не углубляйтесь в детали! Лист анализа и решение проблемной ситуации 7 № Этапы работы 1 Ознакомление с заданной ситуацией в кейсе 2 Анализ ситуации 3 Обоснование проблемы 4 Выбор альтернатив решения проблемы 5 Разработка и обоснование решения проблемы Содержание этапа работы Обзор заданной конкретной ситуации и определение существенной для решения задачи информации. При анализе ситуации ответьте на следующие вопросы: Какие причины приводят к развитию заболеваний пищевода? С какими нозологиями нужно провести дифференциальную диагностику и определить наиболее вероятные причины возникновения заболеваний пищевода. Какие методы необходимо применить, составьте и обоснуйте план обследования? Какие дополнительные консультации узких специалистов необходимы у больных с заболеваниями пищевода для постановки окончательного диагноза? Обоснование ключевой проблемы и её составляющих. Формулировка возможных альтернатив решения ситуационной задачи. Детальная разработка и обоснование конкретного решения. Таблица оценки индивидуальной работы с кейсом УЧАСТНИКИ КРИТЕРИИ И ПОКАЗАТЕЛИ ОЦЕНКИ Анализ Обоснование Выбор Детальная Общий текущей проблемы способов разработка балл ситуации max 0,5 и средств мер по реа(max № max 1,0 решения лизации 2,5) проблемы решения max 0,5 max 0,5 1 2 3 2,0-2,5 балла «отлично» 1,5-1,9 балла – «хорошо» 1,0 – 1,4 балла «удовлетворительно» менее 1,0 балла «неудовлетворительно» Система оценки вариантов группового решения проблемы 1. Каждая группа получает два оценочных балла, она может отдать их сразу все одному варианту решения или разделить на две (1:1 0,5:1,5 и т.д.), не включая оценку собственного варианта решения. 8 2. Все полученные баллы по каждому варианту решения складываются. Побеждает решение, набравшее наибольшее количество баллов. В спорных случаях можно провести голосование. Таблица оценки вариантов группового решения проблемы, балл группа Альтернативные варианты решения проблем 1 2 3 4 1 2 3 сумма Оценка презентации предлагаемого решения Группа Полнота НаглядМассоОригиПриеми ясность вость и акнальлемость ность представтивность ность к закопрезенленной членов преднодатации презентагруппы лагаемых тельным (1-20) ции (1-20) решений нормам (1-20) (1-20) (1-20) Общая сумма набранных баллов (max 100) III. ВАРИАНТ РЕШЕНИЯ КЕЙСА ПРЕПОДАВАТЕЛЕМ КЕЙСОЛОГОМ 1. Провести клиническое обследование больного с патологией пищевода. В практике врача наиболее часто встречаются следующие заболевания пищевода: Пороки развития - врожденная атрезия пищевода и пищеводнотрахеальные свищи, врожденные стенозы пищевода, врожденная мембранная диафрагма пищевода, врожденный короткий пищевод, врожденные эзофагеальные кисты, аномалии сосудов. Повреждения - травматические повреждения: наружные и внутренние, ожоги пищевода и их последствия. Заболевания пищевода - дивертикулы: пульсионные и тракционные, воспалительные заболевания: эзофагит. Опухоли пищевода - доброкачественные опухоли, злокачественные опухоли, Нарушение моторики пищевода (кардиоспазм) – ахалазия, эзофагоспазм. 9 2.Какие методы диагностики необходимо применить, составьте и обоснуйте план обследования. - Анамнез заболевания, - объективный осмотр (локальный статус), - ОАК, ОАМ, биохимический анализ крови, коагулограмма, ЭКГ, - Эндоскопическое исследование с взятием биопсии, - УЗИ печени, селезенки, внутри- и внепеченочных вен, - Рентгенологическое исследование грудной клетки, - Рентгенконтрастное исследование пищевода и желудка, - Проба с раствором метиленового синего, - Радионуклидные исследования - МСКТ, МРТ. Симптомы и клинические признаки заболеваний пищевода Наиболее специфичны для патологии пищевода дисфагия, боль, изжога, срыгивания, рвота, руминация, отрыжка, икота, неприятный вкус во рту или запах изо рта, кровотечение, слюнотечение и др. Дисфагия - расстройства любой фазы акта глотания. Дисфагия пищевода - это расстройство третьей фазы глотания. Экстрапищеводная дисфагия - это нарушение акта глотания за счет внепищеводных причин. Следует различать - верхнюю, среднюю и нижнюю. Верхнюю дисфагию вызывают заболевания щитовидной железы, лимфатических узлов, мышц, позвоночника и других органов, а также многочисленные центральные и переферические нарушения нервной регуляции функций рта, глотки и устья пищевода. Мышечная дискоординация, парез или паралич одной или нескольких мышц, участвующих в акте глотания, приводят к его расстройству. Глотание нарушается при гипофункции слюнных желез, передозировке атропина и его производных. Такую нередко болезненную дисфагию называют сухой. После отмены атропина дисфагия и боли быстро исчезают. Иногда дисфагия наблюдается у истеричных людей, она называется псевдодисфагией и обусловленная спазмом циркулярных мышц глотки или устья пищевода. Верхняя дисфагия чаще становится вторичным проявлением основной болезни и наблюдается в практике невропатологов, отоларингологов, психиатров, онкологов. Средняя экстраэзофагеальная дисфагия обычно бывает косвенным симптомом патологии органов заднего средостения (сосуды, нервы, лимфатические узлы, сердце, плевра, соединительная ткань и др.). Расширение камер сердца, аорты, подключичной артерии, опухоли и кисты перикарда, средостения, злокачественные опухоли и метастазы. Нижнюю экстраэзофагеальную дисфагию опухоли и кисты диафрагмы, грыжи диафрагмы, гепатомегалия, спленомегалия и другие заболевания. Аналогично деление внутрипищеводной дисфагии. К высокой интраэзофагеальной дисфагии приводят спазмы устья пищевода, пограничные дивертикулы Ценкера, инородные тела, острые и хронические воспаления слизистой оболочки рта, глотки и гортани. Средняя интраэзофагеальная дисфа- 10 гия может быть вызвана как функциональными нервно-мышечными расстройствами, так и органическими поражениями (эзофагиты, язвы, стриктуры, опухоли, дивертикулы и др.). Дисфагия после приема любой пищи более характерна для эзофагита, после жидкой - для функциональной патологии, после твердой - для органического сужения просвета опухолью, стриктурой. “Низкая” дисфагия часто отражает халазию и ахалазию, грыжи пищеводного отверстия диафрагмы, рефлюкс-эзофагиты, язвы, стриктуры, опухоли, эпифренальные дивертикулы. Парадоксальная дисфагия, при которой твердая пища проходит лучше жидкой, а большие куски пищи лучше малых, описывается в литературе как симптом Лихтенштерна. Боль - частое проявление как функциональных растройств, так и органических поражений пищевода и кардии. Болезненные ощущения обычно локализуются на уровне очага поражения - как правило, за грудиной, изредка с локализацией в шею, челюсть, плечо, спину, эпигастральную область. Функциональные расстройства (спазмы) сопровождаются болями во время еды или в стрессовых ситуациях. Принципиально важно исключить в таких случаях стенокардию или инфаркт миокарда. Дисфагия и боли при дисфункции не связаны с физическими нагрузками, ЭКГ нормальная, прием нитроглицерина не помогает. Грыжи пищеводного отверстия диафрагмы или крупные эпифренальные дивертикулы при заполнении пищей приводят к послеобеденным болям. Рефлюкс-эзофагиты и эзофагиты сопровождаются болями после приема кислой или острой пищи, после отрыжки съеденной пищей, в положении лежа. При ахалазии боли могут возникать то натощак по утрам, то ночью в виде длительных болевых кризов или сочетаться с дисфагией. Декомпенсированные стадии ахалазии ослабляют болевой синдром до полного его исчезновения (важное отличие от рака). Боли при раке пищевода могут возникать во время или сразу после еды, локализуясь выше опухоли (престеночный эзофагит и спазмы) или быть постоянными, локализуясь ниже опухоли (периэзофагит и медиастинит, сдавление блуждающего нерва). Прорастание опухоли в клетчатку средостения обуславливает иррадиацию боли в межлопаточную область, а прорастание в нервные стволы сопровождается межреберной невралгией. Постоянная боль по ходу пищевода иногда объясняется не опухолью самого органа, а метастазами в позвоночник и говорит о запущенности патологического процесса. Изжога - чувство жжения за грудиной у мечевидного отростка. Изжога бывает натощак или после сытной еды, большого количества сладостей, пряностей или острых блюд. Нередко она появляется в горизонтальном положении, при физической работе в согнутом состоянии, в период беременности. Наиболее частый механизм изжоги - это заброс кислого желудочного содержимого в пищевод и в большинстве случаев она служит признаком рефлюксэзофагита, халазии, склеродермии, грыж пищеводного отверстия диафрагмы. Отрыжка и срыгивание - непроизвольные резкие выбрасывания в рот из полости пищевода или желудка воздуха или смеси воздуха с желудочным со- 11 держимым. Отрыжка малым количеством пищи является регургитацией, а отрыжка большим количеством пищи, внезапное извержение полным ртом без предшествующей тошноты - характерная пищеводная рвота. Данным проявлениям присущ общий механизм (слабость кардиального сфинктера), отсутствие патологических ощущений в животе и участия мышц брюшного пресса. Запах изо рта (какосмия) - неприятный, дурной запах изо рта может быть признаком не только опухоли, но и эзофагита, пептической язвы и стриктуры, грыжи, дивертикулита, ахалазии. Существует следующая органолептическая шкала силы запаха в баллах: 0 - запах отсутствует, 1 - едва ощутим, 2 - отчетливо ощутим, 3 - умеренный запах, 4 - сильный запах, 5- невыносимый. Таким образом, объективная какосмия соответствует 4- 5 баллам. Она является важным симптомом органического поражения пищевода и кардии. Руминация - редкий вид срыгивания пищи у человека и частый у млекопитающих. Он заключается в повторном пережевывании и заглатывании пищи, выброшенной из желудка в рот. Пищеводная рвота - представляет собой сочетанное состояние эксплеции (наполнение) и экспульсии пищевода (изгнание), т.е. опорожнение заполненного пищевода. Истинная пищеводная рвота совершается собственными антиперистальтическими сокращениями мышц расширенного пищевода при органическом стенозе кардии (опухоль, язва, ахалазия). Кровотечение из пищевода - это спонтанное выбрасывание изо рта алой крови. Выброс небольшого количества крови являет собой отрыжку кровью, а обильный выброс - кровавую рвоту. При пищеводной кровавой рвоте реальный источник кровотечения расположен в самом пищеводе, возникает профузное кровотечение изо рта с относительно мало выраженной меленой, кровотечение начинается ночью или после сытной еды (увеличен приток крови). Подобную картину могут дать рак кардии, синдром Меллори-Вейса, гипохромная анемия (синдром Пламмера-Винсона), ущемление параэзофагеальной грыжи, трахеоэзофагеальные свищи и другие заболевания. Эрозивноязвенные эзофагиты, варикозные узлы пищевода бывают наиболее частой причиной пищеводного кровотечения. Икота - Повторяющиеся приступы икоты у больных с поражением пищевода свидетельствуют о вовлечении в процесс диафрагмального нерва. Часто это происходит при раке пищевода, но может наблюдаться при эзофагите, ахалазии, осложненных грыжах. При раке кардии икота может быть обусловлена поражением ветвей блуждающего нерва. Многие заболевания пищевода сопровождаются рядом второстепенных, неспецифических местных и общих клинических проявлений - гиперсаливация при эзофагите, осиплость голоса, поперхивание или кашель во время еды (при сдавлении возвратного нерва), тяжесть в груди, одышка, слабость, потеря аппетита, истощение при раке, приступы ночного кашля при ахалазии. 12 Диагностика Цели диагностики: - Определение причины симптомов заболеваний пищевода. - Выявление осложнений заболеваний пищевода. - Подтверждение или исключение диагноза. Методы диагностики Сбор анамнеза. Обследование пациента начинается с повторного сбора анамнеза и внимательного изучения старых медицинских записей. Особое внимание следует уделить данным ранее выполненных диагностических исследований (следует провести их повторную оценку). Физикальное обследование. Объективный осмотр – состояние щитовидной железы, выбухания в области шеи и надключичной области, эмфизема, Синдром верхней полой вены, изменения голоса, неврологическая симптоматика). Данные физикального осмотра не являются специфическими, но позволяют получить дополнительную информацию, оказывающую помощь в определении причин данных симптомов. Лабораторные методы диагностики. Рентгенологическое исследование. Последовательное полипозиционное исследование пищевода дает клиницистам большую диагностическую информацию. Рентгенологическое исследование начинается с обзорной рентгеноскопии органов грудной клетки, а при необходимости и брюшной полости. Следующий этап - контрастное полипозиционное исследование пищевода. Контрастирование пищевода следует начинать с использования обычной жидкой бариевой взвеси сметаноподобной консистенции (100 гр. бария и 100 гр воды). Для исследования шейного отдела к такой бариевой взвеси добавляют 10 мл иодолипола. При необходимости выполняют пневмомедиастинографию, рентгеноконтрастные исследования сосудов и камер сердца. Эндоскопическое исследование. Биопсия и цитологическое исследование Эзофаготонокимография – метод графической регистрации состояния стенок и сфинктеров пищевода, позволяет диагностировать органические и ранние стадии функциональных нарушений. Проба с раствором метиленового синего. Радионуклидные исследования – метод построен на избирательном накоплении радионуклидов в патологических образованиях пищевода. Безвредный и нетоксичный изотоп 32Р в течение часа после внутривенного введения неравномерно накапливается в тканях и может сохраняться в них до 3 суток. По сравнению со здоровыми тканями накопление изотопа в раковой опухоли повышается до 200 – 400% и медленно снижается в течение 1-2 суток. Воспалительные процессы в пищеводе сопровождаются быстрым накоплением изотопа и довольно резким его падением. Измерение радиоактивности тканей пищевода гибким внутриполостным зондом-счетчиком впервые 13 часы, через 24 и 48 часов после введения изотопа подтверждает ценность этого метода диагностики. Он особенно оправдан при подозрении на рак пищевода или кардии. УЗИ. Является одним из основных методов диагностики в связи с его неинвазивностью и быстротой проведения исследования. Используется в данном случае для исследования печени, селезенки и окружающих тканей. ЭКГ. Проводиться с целью исключения ишемической болезни сердца. В некоторых случаях может быть показано выполнение суточного ЭКГ мониторирования по Холтеру. Тактика и методы лечения заболеваний пищевода напрямую зависит от выявленной этиологической причины данного состояния. Цели лечения: Лечение заболеваний пищевода. Предотвращение и лечение возможных осложнений. 1. Лечение кардиоспазма можно разделить на три основные группы: Консервативные; Инструментальные; Оперативные Общими принципами являются – полный покой, исключение психоэмоциональных раздражителей, соблюдение диеты – механически и термически щадящей, достаточно калорийной, богатой витаминами. Рекомендуется принимать пищу медленно, запивая теплой водой и не употреблять перед сном. Консервативное лечение – показано в основном в начальной стадии заболевания (1 стадия), когда кардиоспазм носит чисто функциональный характер. В основе лежит медикаментозное лечение, дополненное физиотерапией, иглорефлексотерапией: А) Седативные препараты (бромид-натрия, элениум) Б) Спазмолитические средства (но-шпа, метацин, платифилин) В) Холинолитические средства (атропин и др.) Г) АТФ, витамины группы В и С. В зависимости от тяжести вводят белковые препараты, плазму, липофундин, глюкозу. Из физиотерапевтических – диатермия на область мечевидного отростка, электрофорез новокаином, воротник Щербака, ультразвуковое облучение симпатических ганглиев. При эзофагите – местные анестетики, противовоспалительные препараты. Консервативная терапия может дать лишь кратковременный эффект и только в начальных стадиях заболевания. Ввиду своей малой эффективности консервативную терапию целесообразно применять в комплексе с инструментальными методами лечения. Инструментальные методы лечения (кардиодилятация)- пероральное форсированное расширение кардиоэзофагеального перехода с помощью специальных инструментов – кардиодилятаторов – основной метод лечения кардиоспазма. 14 Противопоказаниями к кардиодилятации являются: тяжелое общее состояние больных (сердечно–сосудистая недостаточность, хроническая ИБС с частыми приступами стенокардии), выраженный эрозивно-пептический эзофагит, варикозное расширение вен пищевода с угрозой кровотечения, гемофилия, поздние сроки беременности. Существует 3 вида кардиодилятаторов – гидравлический, механический, пневматический. Гидравлический кардиодилятатор – ввиду своей сложности конструкции и процедуры выполнения не нашел применения в клинической практике. Механический кардиодилятатор широко распространен за рубежом. Наиболее удобную модель предложил Штарк (1924). Пневматический кардиодилятатор – наиболее широко применяется у нас и за рубежом. Предложено много различных вариантов. При кардиодилятации возможны осложнения, такие как разрыв пищевода и кровотечение. К осложнениям относится и развитие недостаточности кардии вследствие чрезмерного её расширения. Методы хирургического лечения кардиоспазма. Эзофагогастростомия наложение широкого соустья между расширенным и удлиненным абдоминальным участком пищевода и дном желудка, под диафрагмой «бок в бок» в обход суженной кардии. Геллер (1901) выполнил внеслизистое продольное рассечение мышц кардии и терминального отдела пищевода. В последующем эта операция получила название «экстрамукозная эзофагокардиомиотомия». Абдоминальным доступом производится мобилизация и низведение суженного участка пищевода в брюшную полость. Далее продольными разрезами до 810 см по передней и задней стенкам пищевода рассекают мышечную оболочку до слизистой, не повреждая последнюю. Края рассеченных мышц расходятся и неповрежденная слизистая свободно пролабирует через дефект. Гренвельд (1918) ограничивался только передним разрезом. Её производят как трансабдоминально, так и трансторакально. Осложнения - медиастинит, дисфагия, рефлюкс-эзофагит. Эзофагокардиофренопластика. Используется лоскут из диафрагмы для прикрытия дефекта не стенке пищевода, образующегося после кардиомиотомии. Эзофагокардиогастропластика – при ахалазии кардии впервые была предложена и осуществлена Т.А. Суворовой в 1957 г. Суть операции заключается в пластике (покрытии) после эзофагокардиомиотомии стенкой желудка, перемещенной в плевральную полость. Хирургическое лечение кардиоспазма не является патогенетическим. Наилучшие результаты обеспечиваются пластическими операциями – эзофагокардиогастропластикой и эзофагокардиофренопластикой. Показаниями к операции служат запущенные стадии заболевания (IY степень). В остальных случаях методом выбора должна быть пневмокардиодилятация. 15 2. Лечение в острой стадии ожога зависит от характера и свойства вещества, вызвавшего ожог и от времени, прошедшего с момента принятия агрессивного вещества. Пораженного (если есть возможность) помещают под водопроводный кран и достаточно сильной струей воды обмывают кожу вокруг рта, тщательно прополаскивают и высушивают полость рта. Только после этого с помощью резинового зонда пострадавшему промывают пищевод и желудок. После промывания больному дают выпить 300-500 мл молока. В первые сутки назначают препараты морфина, седативные средства, в последующем аналгезирующие. При ожоге надгортанника, связочного аппарата, верхних дыхательных путей и угрозе асфиксии – срочно накладывают трахеостому, проводя лаваж дыхательных путей слабо щелочными растворами. При нарушении внешнего дыхания – ИВЛ. Питание в первые дни парентеральное. Если больной глотает и нет угрозы аспирации - возможно энтеральное питание. Большинство кормят, начиная с 3-х суток после ожога. Назначают жидкую холодную пищу небольшими порциями. Обязательно применение антибиотиков широкого спектра действия. При отравлении органическими кислотами следят за функцией почек. При отсутствии эффекта от консервативной терапии – при острой почечной недостаточности – гемодиализ. Все осложнения необходимо своевременно диагностировать и лечить (могут наблюдаться такие осложнения, как отек легких, пневмония, печеночная или печеночно- почечная недостаточность, перфорация пищевода с околопищеводной флегмоной или диффузным гнойным медиастинитом). В этих случаях показано срочное вскрытие флегмоны и активное дренирование средостения. При ожоге желудка и перфорации его стенки – экстренная лапаротомия, ушивание отверстия – укрепление швов сальником на ножке. При некрозе большой площади стенки желудка приходиться проводить гастрэктомию. Восстановить непрерывность желудочно-кишечного тракта невозможно из-за плохого состояния пищевода. Поэтому в просвет пересеченного пищевода со стороны брюшной полости следует ввести широкую трубку, другой конец вывести наружу через небольшой дополнительный разрез передней брюшной стенки и соединить его вакуумным устройством. К пищеводу подводят марлевые тампоны, ограничивая от брюшной полости. Лечение послеожоговых рубцовых стриктур пищевода включает в себя консервативные и оперативные методы. При функциональной непроходимости пищевода, при рубцовых стриктурах любой локализации 1-3 степени показано консервативное лечение, включая бужирование. При 4 степени (отсутствие эффекта противоспалительной терапии) и при 5 степени непроходимости – пластика пищевода. 16 При осложнении рубцовых стриктур свищами – в средостение, бронхи, трахею, независимо от степени сужения пищевода также применяют оперативное лечения. Консервативные способы лечения Раннее бужирование пищевода не получило широкого распространения и применяется редко, т.к. большой процент тяжелых осложнений – перфорации, кровотечения. Смысл его в расширении просвета пищевода в период развития ранних рубцовых изменений, что способствует профилактике стенозирующих рубцов. Раннее бужирование можно провести в сроки от 7 до 15 дней с момента ожога. Данные об эффективности раннего бужирования противоречивы. Летальность в среднем – 8-10%. С целью профилактики рубцовых стенозов применяют и ГБО (гипербарическую оксигенацию). Позднее лечебное бужирование – основной метод лечения рубцовых сужений пищевода. Бужирование пищевода включает в себя следующие разновидности: 1. Бужирование через рот вслепую. 2. Бужирование под контролем эзофагоскопа. 3. Бужирование за нитку, орто- и ретроградно. 4. Бужирование по нитке. 5. Бужирование по металлической струне – направителю. Бужирование вслепую выполняется при небольших сужениях и сравнительно прямом ходе канала рубцовой стриктуры. Перфорация в среднем у 10% больных. Расширение производится медленно, постепенно увеличивая диаметр бужей. При форсированном бужировании вслепую перфорация у 17,8% больных. Высказывается мысль, что бужирование вслепую должно быть исключено из практики. Бужирование под контролем эзофагоскопа снижает число перфораций, но возможна травма пищевода эзофагоскопом. Бужирование за нитку, через рот и ретроградно проводят при наличии гастростомы (способ Гаккера, 1894), хотя впервые использован в клинической практике Яценко А.С.(1880 г). Этот способ показан при тяжелых рубцовых стриктурах пищевода с извитым ходом его суженной части, значительным супрастенотическим расширением над входом, при высоких стриктурах пищевода. Некоторые авторы вместо бужей использовали пучки шелковых нитей, диаметр которых увеличивался. Основной недостаток подобного бужирования пищевода - это наложение гастростомы (летальность от гастростомы у ослабленных и истощенных больных от 3 до 25%). Бужирование пищевода по металлической струне-направителю полыми эластическими бужами было разработано и предложено в 1965г Ванцяном Э.Н. и др. При консервативном лечении возможны следующие виды осложнений: 1. Осложнения, связанные с техникой бужирования – эзофагит, кровотечение, перфорация пищевода. 17 2. Осложнения, обусловленные особенностью течения патологического процесса. Оперативные способы лечения послеожоговых рубцовых стриктур пищевода Абсолютные показания к операции: 1. Полная клиническая непроходимость, облитерация пищевода 2. Безуспешность лечения стриктур бужированием 3. При пищеводно-бронхиальных и пищеводно-трахеальных свищах Относительные показания к операции: 1. Резко выраженное супрастенотическое расширение мешотчатой формы 2. При осложнениях рубцовых стриктур ложным ходом в средостение 3. При дивертикулах больших размеров Однако, в каждом конкретном случае надо принимать и индивидуальное решение. Виды оперативных вмешательств: 1. Гастростомия. Показаниями к гастростомии могут быть: полная рентгено – клиническая непроходимость пищевода для ретроградного бужирования с целью подготовки больного к резекции и пластики пищевода; осложнения стеноза пищевода бронхиальными или пищеводно - трахеальными свищами, перфорация пищевода. 2. Пластика пищевода желудком. Существуют множество модификаций пластики пищевода желудком (По Льюису, Шалимову, Курскому). Показания к эзофагопластике желудком у больных ограничены, когда нет возможности использовать для этих целей тонкую или толстую кишки. 3. Тонкокишечная пластика пищевода. Показаниями могут быть рубцовые стенозы на уровне аортального и нижележащих сегментов пищевода. 4. Пластика правой половиной толстой кишки 5. Пластика левой половиной толстой кишки 6. Кожная пластика пищевода. В настоящее время имеет ограниченное применение. Травматичность операций, их многоэтапность, возникающие осложнения, болезни искусственного пищевода надолго лишают больного трудоспособности. 3. Существуют консервативные и оперативные методы лечения дивертикулов. Радикальным лечением является только операция. Консервативная терапия не устраняет дивертикул и назначается для подготовки к операции и санации дивертикулярного мешка. Консервативным лечением приходится ограничиваться, если имеются серьезные противопоказания к операции. Оно включает в себя строгий пищевой режим, мягкую диету, тщательное жевание пищи, дренирование дивертикула путем лежания больного в определенном положении после еды, промывание дивертикула, прием вазелинового или растительного масла для смазывания стенок дивертикула. 18 Хирургическому лечению подлежат дивертикулы во второй и третьей стадиях, а также осложненные дивертикулы. За 48 часов до операции назначают жидкую диету и производят тщательное промывание дивертикула через катетер или эзофагоскоп. При глоточно-пищеводных дивертикулах применяются следующие типы операций: 1. Дивертикулэктомия одно- и двухмоментная, 2. Инвагинация дивертикула 3. Дивертикулопексия 4. Эндоскопическая методика Операцией выбора является одномоментная дивертикулэктомия. Необходимо отчетливо видеть место образования дивертикула. На шейку дивертикула накладывают П-образные швы. Не следует отсекать дивертикул у самого пищевода, чтобы не получить сужение пищевода. Нельзя оставлять и избыточную культю, чтобы не было рецидива. Рану обычно зашивают наглухо, дренируют только при инфицировании раны содержимым дивертикула. В послеоперационном периоде на 48 часов запрещается прием пищи и жидкости через рот. Некоторые рекомендуют оставлять зонд на 3-4 дня для кормления больного жидкой пищей, затем зонд извлекают и на 5-6 день дают полужидкую пищу. Постепенно диету расширяют. Инвагинацию дивертикула предложил в 1896 году Girard. Сущность операции состоит в том, что выделенный из сращений дивертикул инвагинируют в стенку или в просвет пищевода и зашивают мышечный покров над ним. Инвагинированный дивертикул постепенно атрофируется и сморщивается. Эта операция целесообразна только при небольших дивертикулах, стенка которых состоит из слизистой оболочки. При этой операции не вскрывают просвет пищевода, поэтому она более безопасна, но менее радикальна. Операция перемещения дивертикулярного мешка направлена на создание лучших условий для опорожнения дивертикула. Выделенный дивертикулярный мешок перемещают наружу и пришивают к коже или откидывают кверху и прикрепляют к мышцам глотки. Эти операции паллиативные и имеют исторический характер. Эндоскопическая методика заключается в расщеплении перегородки между дивертикулярным мешком и пищеводом. После этого на месте дивертикула образуется расширение пищевода. Недостатком метода является его нерадикальность, опасность развития нисходящего медиастинита и повреждения крупных сосудов.