4 курс лечфак пульмонология
реклама

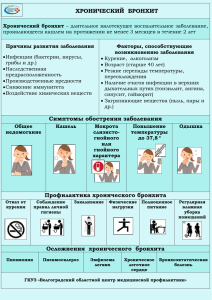
Министерство здравоохранения Российской Федерации государственное бюджетное образовательное учреждение высшего профессионального образования Кемеровская государственная медицинская академия (ГБОУ ВПО КемГМА Минздрава России) ЛЕЧЕБНЫЙ ФАКУЛЬТЕТ 4 КУРС 8 семестр МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ для студентов РАЗДЕЛЫ «Курация» «Пульмонология» «Итоговое занятие по пульмонологии» Составлена: доцентом кафедры факультетской терапии, проф.болезней и эндокринологии, к.м.н Павловой В.Ю. Методические рекомендации рассмотрены и одобрены на заседании кафедры факультетской терапии, профессиональных болезней и эндокринологии протокол № 10 от 25 июня 2013 зав. кафедрой ________ Квиткова Л.В. (дата) (подпись, Ф.И.О.) Кемерово – 2013 г. 1 Подписание Россией Болонского соглашения требует усиления качества подготовки специалистов – не только овладение знаниями учебного материала и овладение умением применять эти знания на практике (квалификационная характеристика специалиста), но в большей степени научиться самостоятельно искать информацию по теме занятия, дополняющую учебник, уметь ее анализировать (критически осмысливать), синтезировать полученные сведения и на этом основании принимать правильные решения по диагностике и эффективному лечению больных (компетентностная характеристика специалиста). Поэтому, меняются цели и задачи при изучении учебного материала, повышаются требования к оценкам подготовленности студентов на занятиях, зачетах, экзаменах. 1.ЦЕЛИ ИЗУЧЕНИЯ РАЗДЕЛА: - овладение знаниями основных заболеваний раздела, пониманием механизма появления патологических признаков, патофизиологических и анатомических изменений при возникновении болезней; - овладение умением самостоятельно обследовать больного, находить и анализировать информацию о болезни, разрабатывать стратегию действий по диагностике и лечению больного, по предупреждению осложнений и обострений болезни, решать проблемы ведения больного, возникающие в период наблюдения за течением болезни. 2.ЗАДАЧИ ИЗУЧЕНИЯ РАЗДЕЛА: - знать определение, этиологию, факторы риска, патогенез, морфологию, клинику, диагностику, классификацию, лечение, изучаемых в разделе болезней; - уметь выявлять патологические признаки при обследовании больного, анализировать причины их появления, понимать происходящие в организме изменения при возникновении болезни; - самостоятельно осуществлять поиск информации о болезни (в библиотеках, интернете), анализировать ее, критически осмысливать и правильно использовать при диагностике и лечении болезни; - разрабатывать последовательность действий при диагностике и лечении болезни, принимать правильные решения при изменении состояния больного и осуществлять их; - в логической последовательности излагать сведения о больном и его болезни, грамотно оформлять медицинскую документацию; - видеть медицинские диагностические и лечебные манипуляции, проведение которых допускается только дипломированному специалисту. 3.ИНТЕГРАЦИЯ РАЗДЕЛА: А.ИСТОКИ. Приступая к изучению раздела «Пульмонология», студент должен хорошо знать из учебных материалов предметов младших курсов, ответы на следующее вопросы: 1. Анатомия легких. 2. Гистология дыхательных путей. 3. Физиология дыхания, его регуляция: - внешнее дыхание, его параметры, функциональные пробы; - тканевое дыхание; 4. Нарушения внешнего и тканевого дыхания. 5. Воспаление, механизм его развития, его признаки. 6. Лихорадка, ее виды, типы температурных кривых. 7. Формы грудной клетки, типы, частота и глубина дыхания. 8. Перкуторные границы легких. 9. Условия возникновения перкуторных и аускультативных звуковых явлений над легкими в норме и при патологии. 10. Морфология основных болезней легких (пневмония, абсцесс легкого, хронический бронхит, бронхиальная астма, экссудативный плеврит). 11. Нормальная формула периферической крови, механизм возникновения отклонений. 12. Мокрота при патологии легких. 13. Характер плевральной жидкости при экссудате и при транссудате. 14. Рентгенологическое понятие «легочный рисунок», его изменения при патологии легких. 15. Клинические синдромы в пульмонологии: - очагового уплотнения в легком; - полости в легком; - повышенной воздушности легкого; - ателектаза; - поражения бронхов; - нарушения бронхиальной проходимости; - раздражения плевры; - скопления жидкости в плевральной полости; - скопления воздуха в плевральной полости; - дыхательной недостаточности (подробнее см. «Учебный процесс в терапевтической клинике, Кемерово – 2003г.»); 16. Механизм образования симптомов, составляющих синдромы. 2 Б. ВЫХОД. Знание и умения, полученные при изучении раздела необходимы для успешного обучения на кафедре госпитальной терапии, в интернатуре, клинической ординатуре, а впоследствии в профессиональной практической работе. 4.ТИП и ВРЕМЯ ЗАНЯТИЙ: - лекции – 10 часов; - аудиторные занятия – 20 часов; - самостоятельная внеаудиторная работа – 16 часов. 5.ТЕМАТИКА ЗАНЯТИЙ: - лекции: военно-полевая терапия, пневмонии, хронический бронхит и ХОБЛ, бронхиальная астма; - аудиторные занятия: курация, пневмонии, хронический бронхит и ХОБЛ, бронхиальная астма, военнополевая терапия; - самостоятельная внеаудиторная работа: абсцесс легкого, экссудативный плеврит. 6. ЛИТЕРАТУРА: -см.выше 7. СТРУКТУРА ЗАНЯТИЙ: № п/п 1 2 Тематика Место проведения Учебная комната. Проверка посещаемости занятия. Проверка готовности студентов к занятию: - ознакомление с составленными по теме занятия схемами, таблицами, - тест-контроль теоретических знаний по теме занятия. Время тестирования – 15 мин. Время 5 мин. Учебная комната. 25мин. Палата. 3 4 5 Курация тематического больного: - доклад куратора по схеме. 20мин. Клинический разбор больного: - обсуждение этиологии, факторов риска, патогенеза, морфологии, клиники, диагностики, дифференциального диагноза, лечения. Учебная комната. Закрепление учебного материала: - решение учебных ситуационных задач, - интерпретация результатов исследований, - оформление диагнозов, - написание рецептов. Учебная комната. 40мин. Учебная комната. 50мин. Учебная комната. 6 Тест-контроль усвоения темы занятия. Время тестирования 20 мин. 25мин. 7 Подведение итогов занятия. 10 мин. 8 Задание на следующее занятие: - название темы следующего занятия, - провести поиск литературы по теме занятия. Найти ответы на вопросы по теме занятия., - составить схемы, таблицы по теме занятия. 5мин. Итого:180мин. 8. ОБЩИЕ МЕТОДИЧЕСКИЕ МАТЕРИАЛЫ: А. СВЕТЫ ПО ПОДГОТОВКЕ К ЗАНЯТИЮ: - освежите в памяти разделы из предметов младших курсов, перечисленные в интеграции раздела А – истоки; - повторите методику обследования больного, изученную на кафедре пропедевтики внутренних болезней; - вспомните синдромы в пульмонологии, механизм появления каждого симптома, составляющего синдром; - внимательно прочитайте раздел учебника, соответствующий теме занятия; проведите поиск другой информации по теме занятия в библиотеке, в Интернете; 3 - проверьте качество своей теоретической подготовки по знанию этиологии, факторов риска, патогенеза, морфологии, клинике, диагностике, лечению болезни по теме занятия; - обратите особое внимание на знание механизма действия лекарств, которые вы собираетесь использовать для лечения тематического больного, их дозировку, кратность и пути введения; - выполните задание по составлению схем, таблиц, применительно к теме занятия. Б.СХЕМА ДОКЛАДА О БОЛЬНОМ В ПАЛАТЕ: 1. Паспортные данные. 2. Жалобы на день курации. 3. История настоящего заболевания до дня курации; факторы, влияющие на течение болезни. 4. Основные факторы из жизни, влияющие на возникновение и течение болезни. Наследственность. 5. Анализ полученных при расспросе данных: причины и характер течения болезни, механизм появления жалоб. Гипотеза о поврежденном органе и болезни. 6. Патологические симптомы, выявленные при объективном обследовании больного. Механизм их образования В.СХЕМА КЛИНИЧЕСКОГО РАЗБОРА БОЛЬНОГО. 7. Объединение признаков в синдромы, выделение ведущего синдрома. Перечень болезней, при которых такой синдром определяется. Сопоставление клиники этих болезней с клинической картиной болезни у больного. 8. Предварительный диагноз. 9. Перечень дополнительных исследований, необходимых для уточнения предварительного диагноза. 10. Интерпретация результатов исследования, механизм образования патологических признаков, выявленных в результате исследований. 11. Уточненный диагноз, его обоснование. 12. Этиология, факторы риска болезни. 13. Патогенез заболевания у конкретного больного. 14. Морфология болезни. 15. Тактика врача после определения болезни: неотложная помощь (при необходимости), место лечения, трудоспособность больного. 16. Формулирование основных задач лечения, выбор методов и средств, решающих каждую задачу, механизм действия каждого средства лечения. Г.ОБРАЗЦЫ УЧЕБНЫХ СХЕМ и ТАБЛИЦ: 1. СХЕМА ЭТИОЛОГИИ, ФАКТОРОВ РИСКА, ПАТОГЕНЕЗА БОЛЕЗНИ. Этиологические факторы. Факторы риска. Звенья патогенеза: (последовательно возникающие биохимические, физиологические изменения в организме при развитии болезни ). Морфологические изменения. 2.ПОСИНДРОМНЫЙ АНАЛИЗ КЛИНИЧЕСКОЙ КАРТИНЫ БОЛЕЗНИ: Признаки Синдромы 1 2 ………. п Наименование Наименование Наименование синдрома синдрома синдрома Симптомы, Симптомы, Симптомы, 1. Жалобы. составляюсоставляю-щие Составляю-щие 2. Анамнез болезни. щие каждый синдром. каждый синдром. 3. Анамнез жизни. каждый синдром. 4. Изменения по органам. 5. Лабораторные показатели. 6. Результаты функциональных исследований. 7. Рентгенологиче -ские исследования. 8. Эндоскопические исследования. 4 3.ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ БОЛЕЗНИ: Признаки 1. 2. 3. 4. 5. 6. 7. 8. Жалобы. Сведения из анамнеза. Изменения по органам. Лабораторные изменения. Изменения при функциональных исследованиях. Изменения при рентгенологи –ческих исследованиях. Изменения при эндоскопических исследованиях. Изменения при специальных исследованиях. Болезни 2 Наименование болезни Симптомы каждой болезни, (включая болезнь, предполага –емую у больного). 1 Наименование болезни Симптомы каждой болезни, (включая болезнь, предполага – емую у больного). ………. п Наименование болезни Симптомы каждой болезни, (включая болезнь, предполага – емую у больного). 4.ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ: Ведущий синдром болезней 1, 2, 3, 4, 5, 6 Признак А: ЕСТЬ (болезни 1, 3, 6) НЕТ (болезни 2, 4, 5) Признак Б Есть Нет (болезни 1,6) (болезни 3) Признак Г Есть Нет (болезни 4,5) (болезни 2) Признак В Есть Нет (болезни 1) ( болезни 6) Признак Д Есть Нет (болезни 4) (болезни 5) Методы лечения 1. 2. 3. 4. 5. 6. 7. Режим Диета Физиотерапия ЛФК Массаж Медикаменты Санаторно-курортное лечение 5. АНАЛИЗ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ: Задачи лечения 1 2 3 Формули-ровка Формули-ровка Формулизадачи задачи ровка задачи Средства решения задачи. Средства решения задачи. 6. ХАРАКТЕРИСТИКА МЕДИКАМЕНТА: Форма выпуска Фармакодинамика (механизм Доза (разовая/суточная) действия) 5 ……. Средства решения задачи. Показания к применению п Формулировка задачи Сре-дства решения задачи. Продолжительность действия Написать рецепт по латыни Побочные действия Противопоказания МЕТОДИЧЕСКАЯ РАЗРАБОТКА «Курация больного» составлена профессором Сырневым В.В. 1.ЦЕЛЬ РАЗДЕЛА: - совершенствовать умение самостоятельно обследовать больных, оформлять на них медицинскую документацию; 2. ЗАДАЧИ РАЗДЕЛА: ОЦЕНИТЬ: - умение каждого студента выявлять патологические признаки при обследовании больного, анализировать причины их появления; - умение самостоятельно осуществлять поиск информации о выявленной болезни (в библиотеках, в Интернете), критически осмысливать и правильно использовать эту информацию при диагностике болезни и лечении больного. НАУЧИТЬ: - умению в логической последовательности излагать сведения о больном; - умению грамотно, в соответствии с принятыми схемами, оформлять медицинскую документацию. ВЫЯВИТЬ: - недостаточно усвоенные на кафедре пропедевтики внутренних болезней элементы умения обследовать больного с целью дальнейшего совершенствования в ходе занятий и последующего повторного контроля на зачетном занятии. 3. ИНТЕГРАЦИЯ УЧЕБНОГО МАТЕРИАЛА: А. ИСТОКИ. 1. Знания методов обследования больных, приобретенные на кафедре пропедевтики внутренних болезней. 2. Знание симптомов болезней, механизма их образования. 3. Знание синдромов болезней. 4. Знание нормативов лабораторных, инструментальных, рентгенологических и других исследований; умение расшифровать результаты этих исследований. 5. Знание методов лечения болезней. 6. Знание фармакодинамики, дозировки, путей и кратности применения медикаментов, показаний и противопоказаний к их использованию. Б. ВЫХОД. 1. Умение самостоятельно обследовать больных, диагностировать основные заболевания внутренних органов, лечить эти болезни. 2. Умение оформлять учебный эпикриз, а в последующем правильно оформлять амбулаторные карты и больничные истории болезни в профессиональной практической работе. 4. ТИП И ВРЕМЯ ЗАНЯТИЯ: - аудиторное занятие – 4 часа; - самостоятельная внеаудиторная работа – до 6 часов. 5. ТЕМАТИКА ЗАНЯТИЯ: - аудиторное занятие – курация больных; - самостоятельная внеаудиторная работа – поиск информации о выявленной болезни в библиотеках, в Интернете; - оформление медицинской документации. 6. ОСНАЩЕНИЕ ЗАНЯТИЯ: - подбор для курации различных больных в отделениях клиники, соответствующих по профилю разделам, изучаемым студентами в течение семестра. При этом приоритет отдавать тематическим больным. Д. МЕТОДИЧЕСКИЕ МАТЕРИАЛЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЯМ. ТЕМА: ПНЕВМОНИИ. 1. Вопросы для подготовки к занятию. 6 1. 2. 3. 4. 5. 6. 7. 8. Определение пневмонии. Этиология пневмонии. Факторы риска развития пневмонии. Патогенез пневмонии. Морфологические изменения при крупной пневмонии. Морфологические изменения при очаговой пневмонии. Классификация пневмонии. Основные клинические признаки пневмонии, выявляемые при расспросе, осмотре, пальпации, перкуссии, аускультации. 9. Клинические признаки, выявляемые при лабораторных, функциональных, рентгенологических и других исследованиях. 10. Клинические признаки каждой стадии крупной пневмонии. 11. Синдромы, составляющие клинику пневмонии. 12. Симптомы, составляющие каждый синдром, механизм их образования. 13. Особенности клиники пневмонии, в зависимости от этиологических факторов. 14. Критерии тяжести пневмонии. 15. Возможные осложнения пневмонии, механизм их появления. 16. Критерии диагноза «Пневмония» (признаки верифицирующие болезнь). 17. Ведущий синдром. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 18. Показания к госпитализации больных. 19. Основные задачи лечения пневмонии. 20. Методы и средства, решающие каждую задачу. 21. Этиотропное лечение пневмонии. 22. Средства применения в комплексном лечении пневмонии. 23. Прогноз болезни. 2. Медикаменты, о которых необходимо знать, дозировку (разовую, суточную), пути и кратность введения, механизм действия (фармакодинамику), показания и противопоказания к применению. а – антибиотики: макролиды – азитромицин, кларитромицин; пенициллины – бензилпенициллин, амоксицилин, амоксиклав; тетрациклины – доксициклин; цефалоспорины – цефтриаксон, цефтазидин, цефуроксим; фторхинолоны – левофлоксацин, спарфлоксацин, ципрофлоксацин; б – муколитики: амброксол, ацетилцистеин, бромгексин. 3. Литература, которая найдена в библиотеке (в интернете) и изучена при подготовке к занятию. Список литературы оформить в соответствии с библиографическими требованиями. 4. В результате изучения темы «Пневмонии» необходимо овладеть: - твердыми знаниями этиологии, факторов риска, патогенезе, морфологии, клиники, диагностики, классификации, лечения пневмоний; - умением анализировать выявленные при обследовании признаки (определять механизм их образования), представлять последовательность патофизиологических и морфологических изменений в организме и на основании этого разрабатывать алгоритмы диагностики и лечения; - умением выделять из информации о пневмонии главное: (критерии диагноза – признаки, верифицирующие диагноз; главные методы и средства, наиболее успешно решающие основные задачи лечения); - научиться выбирать основные средства лечения в зависимости от этиологического фактора пневмонии; - научиться оценивать результаты анализов периферической крови, биохимических острофазовых исследований, мокроты; - научиться объяснять действие назначаемых медикаментов. 1. ТЕМА «ХРОНИЧЕСКИЙ БРОНХИТ, ХОБЛ» 1. Вопросы для подготовки к занятию. Определение хронического бронхита. 7 2. 3. 4. 5. 6. 7. 8. Этиология хронического бронхита. Факторы риска, способствующие развитию хронического бронхита. Патогенез хронического бронхита. Морфология хронического бронхита. Классификация хронического бронхита. Основные клинические признаки хронического бронхита, выявляемые при обследовании больных. Признаки хронического бронхита, выявляемые при лабораторных, инструментальных, рентгенологических и других исследованиях. 9. Синдромы, составляющие клинику обострения хронического бронхита. 10. Симптомы, составляющие каждый синдром, механизм их образования. 11. Возможные осложнения хронического бронхита, механизм их появления. 12. Критерии диагноза хронического бронхита. 13. Ведущий синдром хронического бронхита. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 14. Показания к госпитализации больного. 15. Основные задачи лечения хронического бронхита. 16. Методы и средства, решающие каждую задачу. 17. Прогноз болезни. 18. Дать определение понятия «ХОБЛ». Какие заболевания объединяют это понятие? 19. Классификация ХОБЛ. 20. Что такое бронхообструктивный тест? Какие результаты теста подтверждают наличие ХОБЛ? 21. Основные задачи лечения ХОБЛ. 22. Методы и средства, решающие каждую задачу. 23. Прогноз хронического бронхита и ХОБЛ. 2. Медикаменты, о которых необходимо знать дозировку (разовую, суточную), пути и кратность введения, механизм действия (фармакодинамику), показания и противопоказания к применению: а – бронходилятаторы (b2- агонисты): - сальбутамол, тербуталин, фенотерол, беродуал; б – М-холинолитики: - ипратропия бромид, тиотропия бромид; в – муколитики: - амброксол, ацетилцистеин, бромгексин; г – аминофиллин – пролонгированный теофиллин. 3. Литература, которая найдена в библиотеке (в интернете) и изучена при подготовке к занятию. Список литературы оформить в соответствии с библиографическими требованиями. 4. В результате изучения темы «Хронический бронхит, ХОБЛ» необходимо овладеть: - твердыми знаниями этиологии, факторов риска, патогенеза, морфологии, клиники, диагностики, классификации, лечения хронического бронхита и ХОБЛ.; - умением анализировать выявленные при обследовании признаки, представлять последовательность патофизиологических и морфологических изменений в организме и на основании этого разрабатывать алгоритмы диагностики и лечения; - умением выделять из информации о хроническом бронхите, ХОБЛ главное (критерии диагноза, методы и средства, наиболее успешно решающие основные задачи лечения); - научиться проводить и оценивать бронходилятационный тест, расшифровывать спирограмму; - научиться объяснять действие назначаемых медикаментов. ТЕМА «БРОНХИАЛЬНАЯ АСТМА» 1.Вопросы для подготовки к занятию. 1. Определение бронхиальной астмы. 2. Классификация бронхиальной астмы. 3. Этиология экзогенной астмы. 4. Этиология эндогенной астмы. 5. Факторы риска развития бронхиальной астмы. 6. Патогенез экзогенной бронхиальной астмы. 7. Патогенез эндогенной бронхиальной астмы. 8 8. Морфология бронхиальной астмы. 9. Основные клинические признаки бронхиальной астмы, выявленные при обследовании больного. 10. Признаки бронхиальной астмы, выявляемые при лабораторных, инструментальных, рентгенологических и других исследованиях. 11. Особенности клиники астмы в зависимости от ступени болезни. 12. Синдромы, составляющие клинику бронхиальной астмы. 13. Симптомы, составляющие каждый синдром, механизм их образования. 14. Возможные осложнения бронхиальной астмы. 15. Критерии диагноза бронхиальной астмы. 16. Ведущий синдром бронхиальной астмы. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 17. Показания к госпитализации больных. 18. Основные задачи лечения бронхиальной астмы. 19. Методы и средства, решающие каждую задачу. 20. Прогноз болезни. 2. Медикаменты, о которых необходимо знать дозировку (разовую, суточную), пути и кратность введения, механизм действия (фармакодинамику), показания и противопоказания к применению: а – глюкокортикостероиды: беклометазон, будесонид, флунизолид, флутиказон; б- пролонгированные бронходилятаторы (b2 - агонисты) : салметерол, формотерол; в- мембраностабилизирующие средства: кромоглициевая кислота, недокромил натрия; г- комбинированные препараты: беродуал, дитек. 3. Литература, которая найдена в библиотеке (в интернете) и изучена при подготовке к занятию. Список литературы оформить в соответствии с библиографическими требованиями. 4. В результате изучения темы «Бронхиальная астма» необходимо овладеть: - твердыми знаниями этиологии, факторов риска, патогенеза, морфологии, клиники, диагностики, классификации, лечения бронхиальной астмы; - умением анализировать выявленные при обследовании признаки, представлять последовательность патофизиологических и морфологических изменений в организме и на основании этого разрабатывать алгоритмы диагностики и лечения; - умением выделять из информации главное (критерии диагноза, методы и средства, наиболее успешно решающие основные задачи лечения); - научиться оказывать неотложную помощь при астматическом состоянии. ТЕМА ДЛЯ САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ ТЕМА «АБСЦЕСС ЛЕГКОГО». 1. Вопросы изучения. 1. Определение абсцесса легкого. 2. Классификация абсцесса легкого. 3. Этиология абсцесса легкого. 4. Факторы риска развития абсцесса легкого. 5. Патогенез абсцесса легких. 6. Морфология острого абсцесса легкого. 7. Морфология хронического абсцесса легкого. 8. Основные клинические признаки абсцесса легкого в период инфильтрации легочной ткани. 9. Основные клинические признаки абсцесса легкого после прорыва гнойника в бронхах. 10. Признаки абсцесса легкого, выявляемые при лабораторных, рентгенологических исследованиях в период инфильтрации легочной ткани. 11. Признаки абсцесса легкого, выявляемые при лабораторных, рентгенологических исследованиях после опорожнения полости. 12. Синдромы, составляющие клинику абсцесса легкого. 13. Симптомы, составляющие каждый синдром, механизм их образования. 14. Возможные осложнения абсцесса легкого. 15. Критерии диагноза абсцесса легкого. 16. Ведущий синдром абсцесса легкого в период инфильтрации легочной ткани. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 9 17. Ведущий синдром абсцесса легкого после прорыва гнойника в бронх. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 18. Основные задачи лечения абсцесса легкого. 19. Методы и средства, решающие каждую задачу. 20. Прогноз болезни. 2. Медикаменты, в которых необходимо знать дозировку (разовую, суточную), пути и кратность введения, механизм действия (фармакодинамику), показания и противопоказания к применению: а – антибиотики: аминогликозиды – гентамицин, карбапенемы – имепенем, мерапенем, линкозамины – клиндамицин, макролиды – азитромицин, кларитромицин, пенициллины – ампициллин, амоксиклав, цефалоспорины – цефепим, цефтриаксон, фторхинолоны – левофлоксацин, синтетические антибиотики – метронидазол; б- метилксантины – аминофиллин; в- муколитики - амброксол; г- иммунокорректоры – иммуноглобулин человеческий нормальный; д – прочие средства – СЗП, - гемосорбция, плазмоферез, - физические методы (постдуральный дренаж, трансбронхиальный дренаж). 3. В результате изучения темы «Абсцесс легкого» необходимо овладеть: - твердыми знаниями этиологии, факторов риска, патогенеза, морфологии, клиники, диагностики, классификации, лечения абсцесса легкого; - умением анализировать выявленные при обследовании признаки, представлять последовательность патофизиологических и морфологических изменений в организме и на основании этого разрабатывать алгоритмы диагностики и лечения; - умением выделять из информации об абсцессе легкого главное (критерии диагноза, методы и средства, наиболее успешно решающие основные задачи лечения). ТЕМА «ЭКССУДАТИВНЫЙ ПЛЕВРИТ». 1. Вопросы для самостоятельного изучения. 1. Определение экссудативного плеврита. 2. Классификация плеврита. 3. Этиология плеврита. 4. Патогенез экссудативного плеврита. 5. Морфология экссудативного плеврита. 6. Основные клинические признаки экссудативного плеврита. 7. Признаки экссудативного плеврита, выявляемые при лабораторных, рентгенологических исследованиях. 8. Синдромы, составляющие клинику экссудативного плеврита. 9. Симптомы, составляющие каждый синдром, механизм их образования. 10. Критерии диагноза экссудативного плеврита. 11. Ведущий синдром экссудативного плеврита. Перечислить 2-3 болезни, имеющие в клинике этот синдром. Провести дифференциальную диагностику. 12. Основные задачи лечения экссудативного плеврита. 13. Методы и средства, решающие каждую задачу. 24. Прогноз болезни. 2. Медикаменты, в которых необходимо знать дозировку (разовую, суточную), пути и кратность введения, механизм действия (фармакодинамику), показания и противопоказания к применению: а – глюкортикостероиды – преднизолон, б- диуретики – спиронолактон, фуросемид; в- НПВС – диклофенак, ибупрофен; г- средства лечения основного заболевания, проявившегося экссудатом в плевре. 3. В результате изучения темы «Экссудативный плеврит» необходимо овладеть: - твердыми знаниями этиологии, факторов риска, патогенеза, морфологии, клиники, диагностики, классификации, лечения экссудативного плеврита; 10 - умением анализировать выявленные при обследовании признаки, представлять последовательность патофизиологических и морфологических изменений в организме и на основании этого разрабатывать алгоритмы диагностики и лечения; - умением выделять из информации об экссудативном плеврите главное (критерии диагноза, методы и средства, наиболее успешно решающие основные задачи лечения); - знанием техники выполнения плевральной пункции и умением расшифровывать результаты исследования плевральной жидкости. ПРИМЕР РЕШЕНИЯ СИТУАЦИОННОЙ ЗАДАЧИ. Больной В., 23 года, обратился с жалобами на кашель с мокротой желто-зеленого цвета, преимущественно по утрам, до 150мл. в сутки, повышение температуры до 37.8С, познабливание, потливость. Последние 8 лет легко простуживался в весеннее и осеннее время. 5 раз лечился в стационаре по поводу правосторонней нижнедолевой пневмонии. За последние 2 года похудел на 12 кг. Не курит. Объективно: пониженного питания, утолщение ногтевых фалангов пальцев, деформация ногтей в форме часовых стекол. В легких жесткое дыхание, рассеянные сухие хрипы. В области нижнего угла правой лопатки определяется усиление голосового дрожания, тимпанический оттенок перкуторного звука, выслушивается мелко-и среднепузырчатые хрипы. Границы сердца: правая- на 1 см кнаружи от правого края грудины, верхняя – в 3 межреберье, левая – на 1,5см кнутри от левой среднеключичной линии. Тоны ритмичные, приглушены. Пульс -90 в 1 мин. АД – 115/70 мм рт.ст. Живот мягкий, безболезненный. Размеры печени по Курлову 10х9х6 см. Селезенка не пальпируется. Результаты дополнительных методов исследований: в крови: эр.4,1х10 12/л, ГБ-120г/л.Ц.п-0,88, Л9,2х10 9/л, б-0%,э-3%, пал12%,сегм.62%, лимф.-19%, мон.4%, СОЭ-25мм/час. Общий белок 56 г/л, альбумины – 48,5%. Альфа1 - 4 %, Альфа2-12,5%, Бета-12,6%, Гамма-22,6%. Фибриноген – 5,2 г/л, сиаловые кислоты-2,86 ммоль/л, серомуколид-0,36%, гаптоглобин – 1,8 г/л. СРБ 3+. В моче соломенножелтого цвета, прозрачной, относительной плотности 1,025, без особенностей. Мокрота 2-х слойная, слизисто-гнойная. Бактериологическое исследование мокроты бактерий не выявило. Л до 30 в п/3р. Плоский эпителий – 2-3в п/3р. Спирограмма: ЖЕЛ-3200(86% должной),ОФВ1-85%, суточные колебания -15%. При рентгеноскопии органов грудной клетки: усиление легочного рисунка в нижней доле правого легкого – сетчато - ячеистая деформация. КТ легких: бронходилятация в нижней доле правого легкого. Сформулируйте диагноз. Назначьте лечение. Для решения задачи: 1. Внимательно прочитайте текст задачи. 2. Выделите и проанализируйте патологические признаки. Вспомните механизм их образования. 3. Синтезируйте полученные данные. Составьте представление о патологических и анатомических изменениях в организме больного. 4. Сформулируйте диагноз. 5. Определите основные задачи лечения. 6. Выберите методы и средства лечения. 7. Выпишите рецепты. Расспрос: 1. – кашель с мокротой - мокрота желто-зеленого цвета - отделяется преимущественно по утрам Появление мокроты свидетельствует о патологическом увеличении секреции слизи в бронхах. Желтозеленый цвет ее обусловлен большим количеством лейкоцитов, которые указывают на воспалительный процесс в бронхах. Преимущественное выделение мокроты по утрам объясняется тем, что за ночь в бронхах постепенно скапливается слизь, которая утром, при перемене положения тела быстро перемещается по бронхам, раздражает рефлексогенные зоны и вызывает кашель. Кашель – защитный фактор, направленный на удаление мокроты из бронхиального дерева. 2. – повышение температуры тела до 37.8С - познабливание - потливость 11 Повышение температуры тела, сопровождающееся познабливанием и потливостью свидетельствует об обострении воспалительного процесса. 3. легкое простуживание в сырое время года в последние 8лет, - неоднократное лечение в стационаре по поводу пневмонии одной и той же локализации. Это свидетельствует о хроническом течении патологического процесса. Следовательно, что у больного имеется хронический воспалительный процесс, вероятнее всего в бронхах нижней доли правого легкого, в настоящее время в стадии очередного обострения. Но нельзя исключить пневмонию той же локализации. Объективные данные 1. – утолщение ногтевых фалангов пальцев и деформация ногтей в форме часовых стекол. Утолщение происходит за счет разрастания соединительнотканных элементов, надкостницы и отека мягких тканей, обусловленных трофическими нарушениями вследствие хронической интоксикации из патологического очага (чаще всего гнойного процесса). 2. – в легких выслушивается жесткое дыхание и сухие хрипы. Жесткое дыхание возникает обычно при неравномерном сужении мелких бронхов из-за воспалительного отека слизистой. Сухие хрипы обусловлены сужением бронхов и могут быть результатом: - скопления в просвете средних и крупных бронхов вязкой мокроты, прилипающей к стенкам бронха, образуя нити, колеблющиеся во время дыхания, - набухания слизистой бронхов при воспалительном процессе, - образования фиброзной ткани в стенках бронхов с деформацией бронхов. 3. - в легких в области нижнего угла правой лопатки определяется: - усиление голосового дрожания, - тимпанический оттенок перкуторного звука, - мелко – и среднепузырчатые хрипы. Усиление голосового дрожания наблюдается при уплотнении ткани легкого. Тимпанический оттенок перкуторного звука обуславливается понижением напряжения эластических элементов легочной ткани. Влажные хрипы образуются в результате скопления в просвете бронхов жидкого секрета (мокроты, отечной жидкости, крови), через который при дыхании проходит воздух. Тембр хрипов зависит от диаметра просвета бронхов. Следовательно, у больного имеется воспаление легочной ткани с вовлечением в процесс стенок бронхов, повышением скопления слизи, понижением напряжения эластической ткани и, возможно, образованием фиброзной ткани в области нижнего угла правого легкого, совпадающего с локализацией неоднократной пневмонии в прошлом. Воспалительный процесс распространяется на средние и крупные бронхи. ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ 1. - в периферической крови: - лейкоцитоз с палочкоядерным сдвигом нейтрофилов влево, ускорение СОЭ, - острофазовые биохимические сдвиги (фибриногенемия, увеличение альфа2-глобулина, сиаловых кислот, серомукоида, гаптоглобина, появление С – реактивного белка). Такие изменения крови подтверждают наличие активного воспалительного процесса. 2. -снижение общего белка за счет гипоальбуминемии. Это отражает нарушение обменных процессов (синтеза альбуминов), в данном случае вследствие хронического воспаления в легких. 3. -мокрота двухслойная, слизисто - гнойная с большим количеством лейкоцитов. Два слоя : верхний – серозный, нижний - гнойный, отражает наличие гнойного процесса. Лейкоциты в мокроте указывают на воспалительный, а при большом их количестве – на нагноительный процесс в легких. 4. – при рентгеноскопии ОГК : усиление легочного рисунка, сетчато – ячеистая деформация в нижней доле правого легкого. Сетчато-ячеистая деформация подтверждает деструкцию бронхиального дерева с развитием фиброзной ткани. 5. - КТ легких : бронходилятация в нижней доле правого легкого. Исследование указывает на поражение бронхов в нижней доле правого легкого с их расширением. Следовательно, лабораторные и инструментальные исследования подтверждают наличие воспаления в легочной ткани с развитием очаговой деструкции бронхов в нижней доле правого легкого. Таким образом на основании анализа всех патологических признаков следует поставить диагноз: бронхоэктатическая болезнь, односторонняя (нижняя доля правого легкого), фаза обострения. 12 8 - летний период «простуживания» в весеннее и осеннее время свидетельствует о наличии у больного уже в то время хронического воспалительного процесса (хронический бронхит), на фоне которого возникали пневмонии, постепенно образовывались бронхоэктазы и нарушение обмена веществ (похудание!). Причиной хронического бронхита могут быть: - физические и химические факторы (главным образом, курение), - инфекционные факторы. Возникновение пневмонии у некурящего человека свидетельствует в пользу инфекционной этиологии хронического воспалительного процесса. Патофизиологические и анатомические изменения в организме позволяют наметить основные задачи лечения: 1. Подавление инфекционного процесса. 2. Обеспечение дренирования бронхиального дерева. 3. Дезинтоксикация организма. 4. Коррекция обмена веществ. 5. Стимуляция иммунной системы. 6. В случае неэффективности консервативного лечения следует поставить вопрос о хирургическом лечении. 1. Подавление инфекционного процесса. Обострение болезни при неизвестном возбудителе требует применения антибиотиков широкого спектра. Целесообразно при обострении хронического воспалительного процесса в бронхах применять пенициллины 3-го поколения – ампициллин, но еще лучше, учитывая возможность устойчивости бактерий к пенициллинам из-за выработки ими Бета -лактамазы, назначить амоксиклав (амоксициллин+клавулановая кислота, обеспечивающая устойчивость антибиотика к действию B - лактамазы). Rp: Amoksiklavi 0,625 Dtd №30 m tabullettis S по 1 таблетке 4 раза в сутки Лечение проводить до 2х недель. Затем заменить на антибиотик, к которому наиболее чувствительны бактерии, выявленные при повторном исследовании мокроты. Антибиотикотерапия должна продолжаться до клинико-рентгенологического выздоровления. 2. Обеспечение дренирования бронхиального дерева. Необходимо добиться разжижения мокроты и усиления ее выделения. Для разжижения мокроты применяются муколитики: - амброксол (стимулирует образование секрета пониженной вязкости, деятельность реснитчатого эпителия, повышает секрецию сурфактанта); - ацетилцистеин (стимулирует лизис фибрина, подавляет воспалительный процесс); - бромгексин (разжижает секрет бронхов, стимулирует секрецию сурфактанта). Наиболее целесообразным является назначение амброксола. Rp: Ambroxoli 0,03 Dtd № 20 in tabulettis S по 1 таблетке 3р.в сутки. Для усиления выделения мокроты следует назначить: - постуральный дренаж каждое утро; - массаж грудной клетки, который усиливает отток мокроты из мелких и средних в крупные бронхи для последующего откашливания. 3. Дезинтоксикация организма. Необходимо устранить интоксикацию организма вызванную жизнедеятельностью бактерий и воспалительным процессом для нормализации деятельности иммунной системы и для улучшения обмена веществ. Для выведения из организма токсинов используется под контролем ЦВД: - физ.раствор до 2л в сутки Rp: Sol Natrii chloride 0,9% 500,0 Dtd №4 in flaconis S. По 1000мл в/венно капельно 1 раз в сутки - раствор глюкозы 5% до 800мл в сутки Rp: Sol Glucosae 5% 400,0 Dtd №4 in flaconis S. По 800мл в/венно капельно 1 раз в сутки - обильное питье в сочетании с мочегонными средствами: - «петлевые» диуретики (фуросемид, торосемид – резко угнетающие реабсорбцию из первичной мочи ионов Na, Cl, но и усиливающие выделение ионов К, уменьшающие ОЦК); - калийсберегающие диуретики (спиронолактон, гидрохлоротиазид, триамтерен – угнетают реабсорбцию Na, повышают реабсорбцию K, уменьшают ОЦК); 13 - осмодиуретики (маннитол, мочевина – повышают осмотическое давление в клубочках и канальцах, препятствуя реабсорбции воды. Используются при острых отравлениях). Наилучшим из перечисленных диуретиков для больного является триамтерен, используемый в комбинации с гидрохлоротиазидом : (триампур композитум) Rp: Hydrochlorothiazidi 0,0125 Triamtereni 0,025 М.Dtd №50 in tabullettis S по 1 таблетке 2 раза в сутки (утром и днем). 4. Коррекция обмена веществ. Похудание на 12кг за 2 года, низкий общий белок (56г/л) за счет гипоальбуминемии (48,5%) требуют коррекции обмена веществ, прежде всего белкового. Для этого следует назначить: - диету с большим количеством белка (до 120 г/сутки), - человеческий альбумин или - СЗП (свежезамороженную одногруппную плазму), - оксигенотерапию, - дыхательную гимнастику. Rp: Albumini 5 % 200мл Dtd №5 in flaconis S в/вено капельно со скоростью 50-60капель/мин по 200мл через день. 5. Стимуляция иммунной системы. Проводится после исследования иммунограммы. В случае значительных ее изменений (иммунодефицит) назначаются иммуномодуляторы. Они стимулируют клеточные факторы иммуногенеза, реакцию фагоцитоза, выработку интерферона. Если в иммунограмме выявляется низкое количество Т- лимфоцитов, следует назначить тимоген: Rp: Thymogeni 0,01 % 1,0 Dtd №10 in ampullis S по 1,0 в/мышечно ежедневно в течение 5 дней, затем 1 раз в 5 дней еще 5 инъекций. Если в иммунограмме выявлено нарушение функции T – лимфоцитов, назначается имунофан. Rp: Imunofani 0,005 % 1,0 Dtd №10 in ampullis S по 1,0 в/мышечно через день 10 инъекций. «ИТОГОВЕ ЗАНЯТИЕ» 1. ЦЕЛЬ РАЗДЕЛА. Контроль уровня усвоения учебного материала по разделам, изученным в семестре. 2. ЗАДАЧА РАЗДЕЛА: - проконтролировать результаты самостоятельной работы студентов по ликвидации недостаточного умения обследовать больных, выявленного во время занятия «Курации больных»; - оценить качество и объем знания учебного материала по изученным разделам. 3. ИНТЕГРАЦИЯ РАЗДЕЛА. А. ИСТОКИ: - учебные занятия в семестре. Б. ВЫХОД: - качественная подготовка к экзамену по факультетской терапии. 4. ТИП ЗАНЯТИЯ: - аудиторное занятие. 5. ОСНАЩЕНИЕ ЗАНЯТИЯ: - вопросы для тестирования – 100 вопросов контроля по изученным в семестре разделам; - контрольная ситуационная задача (по каждому разделу). 6. МЕТОДИЧЕСКИЕ УКАЗАНИЯ. № п/п 1 2 А. СТРУКТУРА ЗАНЯТИЯ. Тема Место проведения Контроль совершенствования мануальных навыков теми студентами, которые не показали достаточного умения на занятии раздела «Курация больных». Тест – контроль знаний каждого изученного в семестре раздела. 14 Палата. Учебная Время 30 мин. 60 мин. на 3 Решение контрольных ситуационных задач по каждому разделу. комната. Учебная комната. каждый раздел. 60 мин. на каждый раздел. Б. ТЕСТ – КОНТРОЛЬ ЗНАНИЙ. 1. Вопросы итогового тестирования – 100 вопросов с 5-тю ответами, выбрать один максимально правильный вариант ответа. Результаты тестирования оцениваются: «отлично» - при 90-100% правильных ответов; «хорошо» - при 80-89% правильных ответов; «удовлетворительно» - при 70-79% правильных ответов; «неудовлетворительно» - при правильных ответах менее 70%. 2. При неудовлетворительной оценке тест - контроля зачетное занятие для студента приостанавливается и ему предлагается более тщательно подготовиться к повторному зачетному занятию (минимальный срок для подготовки – 3дня). В. РЕШЕНИЕ КОНТРОЛЬНЫХ СИТУАЦИОННЫХ ЗАДАЧ. 1. Проверка клинического мышления студента осуществляется путем решения контрольных ситуационных задач, отличающихся от учебных ситуационных задач В процессе решения задачи необходимо дать ответ на следующие вопросы: 3. Выделить синдромы. 4. Назвать ведущий синдром. 5. Сформулировать предварительный диагноз. 6. Составить план информативного обследования для уточнения диагноза. 7. Назначить лечение. На медикаменты выписать рецепты в аптеку. 2. При правильном решении задачи, студент получает зачет с оценкой «отлично». 3. Оценка за решение контрольных ситуационных задач имеет приоритетное значение для итоговой зачетной оценки. 4. Оценка за зачетное занятие вводится в балльно - рейтинговую оценку качества знаний и умений, принятую в Кем ГМА и учитывается на экзамене. 3. РЕЙТИНГОВАЯ ОЦЕНКА ДЕЯТЕЛЬНОСТИ СТУДЕНТА В соответствии с балльно - рейтинговой системой оценки успеваемости в Кем ГМА на кафедре факультетской терапии при изучении раздела «Пульмонология» оценивается следующее: 1. Посещаемость лекций. 2. Посещаемость практических занятий. 3. Готовность к каждому практическому занятию. 4. Активность при выявлении дополнительной информации. 5. Активность на практических занятиях. 6. Результаты тест – контроля усвоения каждой темы. 7. Результаты промежуточного тест – контроля по разделу. 8. Результаты решения контрольных ситуационных задач. 9. Оценка за курацию больного: - за качество доклада о больном, - за качество оформления медицинской документации, - оценка деонтологии, сделанная больным. 10. Поощрительные баллы: - за дополнительную курацию больного с заболеванием входящим в учебную программу раздела «Пульмонология»; - за реферативные обзоры по журнальным статьям за последние 5 лет по заболеваниям входящим в учебную программу; - за составление подробной библиографии за последние 10 лет по темам, изучаемым в разделе; - за создание иллюстрированного материала для занятий по тематике раздела, отличного от обязательных схем и таблиц; - за экспертную оценку (рецензию) больничной истории болезни по темам раздела; - за подготовку научного доклада по тематике раздела с обобщением клинического материала. 11. Штрафные санкции: - за опоздание на лекции, практические занятия; 15 - за непосещение лекций, практических занятий без уважительных причин; - за неподготовленность к практическим занятиям; - за несвоевременную сдачу отчета о курации больных; - за нарушение санитарного режима в клинике (отсутствие сменной обуви, курение в медицинском учреждении, нарушение чистоты в учебных комнатах); - за нарушение деонтологии и культуры поведения в клинике. 16