постхолецистэктомический синдром
реклама

Министерство здравоохранения и социального развития РФ
Государственное образовательное учреждение высш ею
профессионального образования
Уральская государственная медицинская академия
Кафедра хирургических болезней лечебно-профилактического факультета
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
ПОСТХОЛЕЦИСТЭКТОМИЧЕСКИЙ
СИНДРОМ
(д л я сту д ен то в )
Екатеринбург 2011
Методическая разработка к практическому занятию ПОСТХОЛЕЦИСТЭКТОМ ИЧЕСКИЙ СИНДРОМ Изд. УГМА, Екатеринбург, 2011 - 20 с.
Составители:
доцент кафедры хирургических болезней лечебно-профилактического факуль­
тета ГОУ ВПО УГМА к.м.н. Бабушкин Д.А.
доцент кафедры хирургических болезней лечебно-профилактического факуль­
тета ГОУ ВПО УГМА к.м.н. Айрапетов Д.В.
доцент кафедры хирургических болезней лечебно-профилактического факуль­
тета ГОУ ВПО УГМА к.м.н. Овчинников В.И.
ассистент кафедры хирургических болезней лечебно-профилактического фа­
культета ГОУ ВПО УГМА Аронов А Л .
Рецензент:
Зав. кафедрой хирургических болезней стоматологического факультета ГОУ
ВПО «Уральская государственная медицинская академия» Министерства здра­
воохранения и социального развития РФ к.м.н., доцент А.В. Столин.
Методические рекомендации утверждены на заседании Центрального методи­
ческого совета ГОУ ВПО «Уральская государственная медицинская академия»
Министерства здравоохранения и социального развития РФ,
протокол № 4 от 23 марта 2011г.
©УГМА, 2011
УЧЕБНОЕ ЗАДАНИЕ
Лечебно-профилактический факультет
Курс 4,5,6
Семестр 1,2
1. ТЕМА: ПОСТХОЛЕЦИСТЭКТОМ ИЧЕСКИЙ СИНДРОМ (ПХЭС)
2. ЦЕЛИ ЗАНЯТИЯ показать значимость проблемы постхолецистэктомического синдрома, ознакомить студентов с понятием ПХЭС, при­
чинами его развития, классификацией, эндоскопическими методами в ди­
агностике постхолецистэктомического синдрома, показаниями к опера­
ции, выбором метода оперативного лечения. Ознакомить студентов с эн­
доскопическими методами санации желчных протоков.
3. ЗАДАЧИ ЗАНЯТИЯ
Студент должен знать
3.1.определение понятия и структуру ПХЭС.
3.2. этиологию и патогенез ПХЭС.
3.3 .классификацию ПХЭС.
3.4.эндоскопические методы диагностики ПХЭС.
3.5.показания к операции, методы оперативного лечения ПХЭС.
эндоскопические методы санации желчных путей.
Студент должен уметь
3.1. установить причину возникновения ПХЭС.
3.2. сформулировать и аргументировать диагноз.
3.3. разработать план обследования, обосновать объем необходимых, лабо­
раторных и инструментальных методов исследования.
3.4. разработать оптимальную схему лечебной тактики.
4. ПРОДОЛЖ ИТЕЛЬНОСТЬ ЗАНЯТИЯ В АКАДЕМИЧЕСКИХ
ЧАСАХ: 4 часа - 180 минут
3
Постхолецистэктомический синдром (ПХЭС) включает группу забо­
леваний в основном органов гепатодуоденальной зоны, возникающих или уси­
ливающихся после проведения холецистэктомии или иной расширенной опера­
ции на желчных путях, которые были произведены преимущественно по пово­
ду желчнокаменной болезни.
Основная характеристика синдрома — связь с перенесенной холецистэктомией может быть различной. Постхолецистэктомический синдром включает
заболевания, у которых связь с холецистэктомией очевидна (например, син­
дром длинной культи пузырного протока), но есть заболевания, где связь непо­
средственно с операцией не столь явна (холепанкреатит и др.).
Определения отдельных заболеваний, включаемых в ПХЭС
Истинное новообразование камней в поврежденном общем желчном
протоке протекает нередко с нарушением циркуляции желчи и развитием ин­
фекционно-воспалительного процесса.
Ложный рецидив камнеобразования, или «забытые» камни желчного
протока - камни, существовавшие на момент операции и по разным причинам
не удаленные из общего желчного протока в момент оперативного лечения.
Стенозируннций папиллит - рубцово-воспалительное сужение большого
дуоденального сосочка, приводящее часто к развитию желчной, а иногда и пан­
креатической гипертензии, а также нарушению ощелачивания двенадцати­
перстной кишки.
Хронический билиарный панкреатит (хронический холепанкреатит) хронический панкреатит, связанный с дисфункцией билиарной системы, чаще с
желчной гипертензией.
Гепатогенные гастродуоденальные язвы - язвы, связанные с наруше­
нием функции печени и билиарной системы, в частности, наблюдаемые при
желчной гипертензии.
Рубцовые сужения общего желчного протока - послеоперационные
(посттравматические) сужения общего желчного протока разной степени, при­
водящие к нарушению циркуляции желчи и развитию инфекционно­
воспалительных процессов в желчных путях.
Синдром длинной культи пузырного протока - увеличивающаяся в
размерах под влиянием желчной гипертензии культя пузырного протока, вызы­
вающая нередко выраженный болевой симптомокомплекс и оказывающаяся
местом новообразования камней.
Эпидемиология
Постхолецистэктомический синдром имеет тенденцию к росту в основ­
ном из-за увеличения числа холецистэктомий и других оперативных вмеша­
тельств на желчных путях. Однако частота развития ПХЭС (на 100 опериро­
ванных больных) в последние годы несколько уменьшается за счет улучшения
диагностики. Частота развития ПХЭС у оперированных пациентов колеблется
от 5 до 25%.
Среди больных с ПХЭС чаще (особенно у длительно неоперированных)
встречается стенозирующий дуоденальный папиллит (30-50%). Нередко папиллит сочетается с камнями общего желчного протока (истинный и ложный реци­
див камнеобразования), билиарным панкреатитом и др. Камни общего желчно­
го протока (истинный и ложный рецидив) встречаются у 10-20 %, активный
спаечный процесс в подпеченочном пространстве - у 10-15% больных.
К хирургическим неудачам относятся рефлюкс-холангит после оператив­
ной папиллотомии, билиодигестивные фистулы, недостаточность культи пу­
зырного протока с развитием абсцесса, различные виды (и степени) сужений
общего желчного протока и др.
Этиология и патогенез
Причины, способствующие развитию ПХЭС:
• позднее проведение операции. Сюда относятся в первую очередь слу­
чаи, когда уже после подтвержденной активной формы ЖКБ развились
миграция камня в общий желчный проток и (или) острый холецистит;
• неполноценное обследование до и во время операции. Сюда относятся
невыполнение УЗИ и операционной холангиографии, в связи с чем, не
обнаруживают камни и сужения общего желчного протока, стеноз
большого дуоденального сосочка и другую патологию, что приводит к
неполному объему хирургической помощи;
• собственно хирургические неудачи во время операции: повреждение
протоков, неправильное введение дренажей, оставление длинной куль­
ти пузырного протока, наложение излишне узкого холедоходуоденоанастомоза, неизвлечение обнаруженных камней и др.
В развитии ПХЭС особое значение имеет состояние большого дуоде­
нального сосочка на момент выполнения операции на желчном пузыре. Повре­
ждение его часто связано с миграцией камня по общему желчному протоку.
Стенозирующий папиллит играет важнейшую роль в развитии нарушений цир­
куляции желчи и возникновении желчной гипертензии. Стенозирующему папиллиту придаётся ведущее значение в патогенезе большинства заболеваний,
относимых к ПХЭС, в первую очередь таких, как истинный рецидив камнеоб­
разования общего желчного протока, билиарный панкреатит, синдром длинной
культи пузырного протока, гепатогенная гастродуоденальная язва.
При интактном на момент операции большом дуоденальном сосочке от­
личные результаты холецистэктомии наблюдаются у 90-95% оперированных.
Совершенно иные результаты дают холецистэктомии при некорригированном
сужении большого дуоденального сосочка. Поэтому в подобной ситуации все
чаще холецистэктомию сочетают с папиллосфинктеротомией, которую нередко
выполняют с помощью эндоскопа. Если оставляют стенозирующий дуоденаль­
ный папиллит без коррекции, то развитие ПХЭС вероятно у 50-60% больных,
подвергнутых лишь холецистэктомии. В развитии ПХЭС играют роль и другие
5
механизмы. В частности, все большее значение придается дуоденальной гипер­
тензии.
Большинство заболеваний, относимых к ПХЭС, нарушают нормальную
циркуляцию желчи, что сопровождается холестазом, благоприятными условия­
ми для развития билиарной инфекции. Длительный, даже незначительный холестаз способствует глубоким нарушениям холестеринового обмена и у этих
больных (в первую очередь у страдающих выраженным стенозирующим папиллитом и камнями общего желчного протока). Нередко наблюдается форси­
рованное прогрессирование атеросклероза с последующим развитием инфаркта
миокарда или мозгового инсульта.
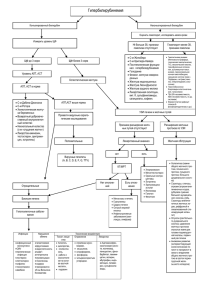
Классификация
Общепризнанной классификации постхолецистэктомического синдрома
нет. Чаще в повседневной практике используется следующая систематизация:
1) Заболевания, связанные с ранее выполненным оперативным вмеша­
тельством:
• Резидуальный холедохолитиаз;
• Длинная культя пузырного протока или неполное удаление желчно­
го пузыря;
• Стенозирующий папиллит;
• Стеноз терминального отдела холедоха;
• Травматические стриктуры протоков вследствие ятрогенного по­
вреждения гепатикохоледоха;
• Инородные тела желчных протоков (лигатуры, дренажи).
2) Заболевания, напрямую не связанные с выполненной операцией:
• Хронический гастрит;
• Язвенная болезнь желудка и двенадцатиперстной кишки;
• Дуоденит;
• Хроническая дуоденальная непроходимость;
• Хронический панкреатит;
• Хронический гепатит;
• Хронический колит.
Лабораторные и инструментальные методы исследования при ПХЭС
1.0бщий анализ крови.
2.Анализ мочи.
3.Биохимия крови. Биохимические маркеры синдрома холестаза-цитолиза:
• общий билирубин плазмы и его фракции;
• трансаминазы плазмы (АлАТ и АсАТ);
• щелочная фосфатаза (ЩФ);
• лактатдегидрогеназа (ЛДГ)4
6
4.Рентгеноскопия грудной клетки.
5.Электрокардиография.
6.УЗИ.
7.ФГДС.
8.Рентгенологическая диагностика:
Бесконтрастные исследования (обзорная рентгенография брюшной поло­
сти) малоинформативны и для диагностики ЖКБ не используются.
Контрастные методы исследования делятся на: 1) прямые (непосредствен­
ное введение контрастного вещества во внепечёночные или внутрипеченочные
желчные протоки эндоскопически (через БДС), пункционно (через кожу под
УЗИ-наведением) или в ходе операции) и 2) непрямые (поступление кон­
трастного вещества в протоки происходит путём всасывания в ЖКТ или введе­
ние контраста внутривенно).
Непрямые рентгенконтрастные методы исследования желчных путей (пероральная холецисгография и внутривенная холецистохолангиография) в насто­
ящее время также не применяются ввиду низкой информативности и недосто­
верности результатов исследования.
Прямые рентгенконтрастные исследования желчных путей обладают вы­
сокой информативностью и являются основным методом оценки состояния
желчных протоков. К ним относят:
• интраоперационная холангиография - катетеризация желчного пузыря
или пузырного протока, или холедоха в ходе операции с последующим
введение контраста;
• эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ) - ка­
тетеризация БДС через фиброгастродуоденоскоп с последующим введе­
ние контраста;
• чрескожная - чреспеченочная холангиография (ЧЧХ) - чрескожная пунк­
ция и катетеризация внутрипечёночного долевого или сегментарного
желчного протока (под УЗИ наведением) с последующим введение кон­
траста;
9.Томография: МРТ {магнитно-резонансная томография), МРХПГ (МРхолангиография), МСКТ (мультиспиральная компьтерная томография).
Ю.Радионуклидная холесцинтиграфия.
Характеристика основных форм постхолецистэктомического синдрома
Истинный рецидив камнеобразования общего желчного протока
Клинические проявления обычно регистрируются не ранее чем через 3-4
года после операции. При развернутой клинической картине симптоматика
складывается в основном из трех компонентов:
• болевой синдром включает чаще монотонную, реже приступообразную
боль в правом подреберье и правой половине эпигастральной области,
у большинства боль менее интенсивна, чем до операции;
7
• нарушения циркуляции желчи проявляются чаще непостоянной и не­
высокой гипербилирубинемией, сочетающейся с такой же постоянной
гиперферментемией (аминотрансферазы, ЛДГ, ЩФ, ГГТФ), реже
наблюдается стойкая подпеченочная (обтурационная) желтуха;
• инфекционно-воспалительный процесс, тесно связанный с нарушением
циркуляции желчи; проявлением его служат лихорадка, повышение
СОЭ, наконец, в случаях развития гнойного холангита наблюдаются
потрясающие ознобы и лихорадка гектического типа.
Пальпация и перкуссия медиальной части правого подреберья по нижне­
му краю печени (зона левой доли печени) часто болезненна.
Ложный рецидив камнеобразования общего желчного протока («за­
бытые» камни).
Клинические проявления такие же, как при истинном рецидиве камнеоб­
разования. Отличие лишь в сроках начала клинических проявлений, которые
обычно регистрируются впервые два года после операции. Лишь у ряда боль­
ных наблюдается и другое различие: если у больных с истинным рецидивом
чаще наблюдаются мелкие размеры камней (диаметром 2-3 мм.), то при ложном
рецидиве встречаются камни любых размеров, но чаще крупные. С помощью
ЭРПХГ выявляют камни у 92-95%. Компьютерная томография используется
обычно при неудачных попытках выполнения ЭРПХГ, так как ее диагностиче­
ские возможности несколько уступают возможностям ЭРПХГ. Применяют в
основном для уточнения состояния головки поджелудочной железы.
Лечение: При невозможности оперативного лечения (из-за тяжелых сопут­
ствующих заболеваний), а также при единичных мелких холестериновых кам­
нях проводят лечение солями желчных кислот. Довольно широко используется
эндоскопическая папиллосфинктеротомия для извлечения камней общего
желчного протока.
Стенозирующий папиллит
Для выраженных форм заболевания характерен болевой синдром. Обыч­
но боль локализуется правее и выше пупка, иногда в эпигастрии. У небольшой
части больных боль мигрирует по различным отделам подреберья и эпига­
стральной области. Выделяют несколько видов боли:
• дуоденального типа - голодная или поздняя боль, длительная, моно­
тонная;
• сфинктерная - кратковременная схваткообразная, нередко возникаю­
щая с первыми глотками пищи;
• холедохеальная - сильная, монотонная, через 30-45 мин после еды,
особенно обильной, богатой жиром.
8
В тяжелых случаях боль отличается упорством, длительностью, часто со­
четаясь с тошнотой и рвотой, иногда - мучительной изжогой. Пальпация и пер­
куссия эпигастральной области у большинства дает неопределенный результат.
Лишь у 40-45% больных определяется участок локальной болезненности на 4-6
см выше пупка, на 2-5 см правее средней линии. Периферическая кровь у
большинства больных не изменена, лишь у 20-30% при обострении отмечается
небольшой лейкоцитоз и еще реже — умеренное увеличение СОЭ. Для
обострения характерно чаще кратковременное (1-3 сут), но значительное по­
вышение активности ЛДГ и аминотрансфераз сыворотки крови. Умеренное по­
вышение содержания билирубина в сыворотки крови при этом наблюдается не­
часто.
Одно из решающих мест в диагностике стенозирующего папиллита зани­
мает эндоскопический метод. При катаральном и стенозирующем папиллите
нередко сосочек увеличен, достигает 1,5 см. Слизистая оболочка гиперемирована, отечна. На вершине сосочка нередко виден воспалительный белесоватый
налет. Относительно характерным признаком стенозирующего папиллита счи­
тается уплощение сосочка. Иногда решающую роль в разграничении катараль­
ного и стенозирующего папиллита играют данные МР - холангиографии. При
стенозирующем процессе определяется обычно умеренное (11-12 мм) расшире­
ние общего желчного протока. При отсутствии в нем камней этот признак до­
статочно характерен именно для стенозирующего папиллита.
При радионуклидной холесцинтиграфии у 65-70% больных умеренно за­
медлено поступление радионуклидного препарата в двенадцатиперстную киш­
ку. У 7-10% наблюдается парадоксальное явление - ускоренное поступление
небольших порций препаратов в кишку, связанное, по-видимому, со слабостью
системы сфинктеров большого дуоденального соска. При выполнении ЭРПХГ
различная степень сужения терминальной части желчевыводящих путей
наблюдается у 70-90% обследованных.
Учитывая первостепенное значение стенозирующего папиллита в клинике
ПХЭС, оценим суммарные возможности диагностики. Подтверждением диа­
гноза стенозирующего папиллита, как правило, служит выявленная эндоскопи­
ческая картина папиллита в сочетании с данными ретроградной панкреатохолангиографии (70-90%) и в сочетании с радионуклидными или биохимически­
ми признаками холестаза (10-30%). Однозначная оценка причин холестаза воз­
можна лишь у больных при отсутствии других причин нарушений желчеоттока
(камни общего желчного протока и др.) дуоденального сосочка.
Лечение: Больные с наиболее тяжелыми формами, протекающими с упор­
ной болью, рвотой, повторной желтухой, похуданием, подлежат оперативному
лечению. Чаще проводят эндоскопическую папиллосфинктеротомию. При бо­
лее легких формах назначают консервативную терапию, которая включает дие­
ту, антацидную, холинолитическую, антибактериальную, противовоспалитель­
ную, рассасывающую терапию.
Хронический билиарный панкреатит (хронический холепанкреатит).
У большинства больных признаки хронического панкреатита наблюдались и до
операции. При рациональном поведении эти признаки после операции умень­
шаются, у немногих, наоборот, они прогрессируют, отличаясь иногда исключи­
тельным упорством. Как правило, это наблюдается при сочетании со стенозирующим дуоденальным папиллитом. Методы диагностики и лечения холепанкреатита не отличаются от таковых при «самостоятельном» хроническом пан­
креатите
Вторичные (билиарные или гепатогенные) гастродуоденальные язвы
возникают обычно через 2-12 мес. после холецистэктомии. К особенностям от­
носят частоту рефлюксных явлений (изжога, тошнота), а также монотонность и
продолжительность боли. Локализация язв — парапилорическая. Диагностика
вторичных язв и их лечение сходны с таковой при язвенной болезни.
Редкие заболевания, относящиеся к постхолецистэктомическому синдрому
Рубцовое сужение (стриктура) общего желчного протока.
Клиниче­
ская картина зависит от степени развившейся непроходимости 'общего желчно­
го протока.
При ошибочной перевязке общего желчного протока в ближайшие после
операции дни развивается стойкая, но колеблющаяся в интенсивности желтуха.
Рано появляется кожный зуд, однако обычно он не достигает такой силы, как
при первичном билиарном циррозе и склерозирующем холангите.
Значительно чаще встречается рубцовый процесс лишь с частичным нарушени­
ем эвакуации желчи, как правило, развившийся вследствие неудачного разреза
протока или неправильного использования дренажей. Локализация его обычно
в зоне впадения пузырного протока. Период выраженного нарушения циркуля­
ции желчи протекает с болью в правом подреберье, гипераминотрансфераземией и гипербилирубинемией. Пальпация и перкуссия зоны удаленного пузыря и
медиальнее его умеренно болезненна. Пальпация и перкуссия этой зоны вне
выраженного обострения иногда безболезненна. Периферическая кровь при от­
сутствии присоединившегося гнойного холангита изменена мало.
ЭРПХГ у 90-95% больных позволяет выявить локализацию, степень и про­
тяженность сужения крупных желчных протоков. При выраженных и протя­
женных сужениях исследование иногда не дает возможности выявить все ха­
рактеристики заболевания и необходимо провести мр-холангиографию или
чрескожную чреспеченочную холангиографию, которые уточняют детали
проксимальной части сужения.
Синдром длинной культи пузырного протока, как правило, поддержива­
ется и прогрессирует при желчной гипертензии, связанной со стенозирующим
дуоденальным папиллитом. На дне увеличенной культи нередко образуются кам­
ни, в стенке - ампутационные невриномы. У ряда больных протекает малосимптомно, беспокоит тупая боль в правом подреберье, обычно через 40-60 мин после
еды. У других больных отмечается длительная интенсивная боль в правом подре­
10
берье и эпигастрии, не всегда устраняемая ненаркотическими анальгетиками. Ча­
ще определяется небольшая болезненность при пальпации и перкуссии в области
медиальной половины послеоперационного рубца, которая явно не соответствует
упорству и интенсивности боли. Периферическая кровь у большинства без осо­
бенностей. У 50% при выполнении радионуклидной сцинтиграфии выявляют
накопление препарата ниже зоны общего желчного протока. При ЭРПХГ у 9095% обследованных обнаруживают удлиненную культю пузырного протока. В
дистальной части ее нередко видны дефекты наполнения - камни.
Кисты холедоха редко встречающееся у взрослых заболевание.
Диагностика кист холедоха - ЭРХПГ, МР-холангиография, холедохоскопия. В
условиях неотложной хирургии дооперационная и даже интраоперационная ди­
агностика трудна, поэтому они просматриваются, и производится холецистэктомия, которая не избавляет больных от страданий.
Опухоли панкреатодуоденальной зоны встречаются достаточно часто.
Случается, большей частью при недостаточном знании начальных проявлений
заболевания, ошибочное удаление желчного пузыря (иногда с камнями). В
дальнейшем при прогрессировании опухолевого роста выясняется истинная
причина болезни.
Сращ ения и спайки после холецистэктомии обычное явление, особенно
после дренирования брюшной полости. Однако они крайне редко вызывают
значимое сдавление желчных путей. Лишь при метастазировании раковых кле­
ток в гепатодуоденальную связку возникает непроходимость желчных путей, и
не столько за счет их сдавления, сколько в результате инфильтративного роста.
5. КО Н ТРО ЛЬН Ы Е ВОПРОСЫ ДЛЯ СТУДЕНТОВ
Для успешной работы на практическом занятии необходимо знать теорети­
ческий материал
Вопросы
5.1. Причины развития постхолецистэктомического синдрома
5.2. Классификация ПХЭС
5.3. Методы эндоскопической диагностики ПХЭС
5.4. Методика эндоскопической санации желчных путей
5.5. Оперативное лечение ПХЭС
6. ЗАДАНИЯ И М ЕТОДИЧЕСКИЕ УКАЗАНИЯ К ИХ
ВЫ ПОЛНЕНИЮ
На занятии студенту необходимо выполнить:
6.1.Сформулировать диагноз и его обоснование
6.2.3нать алгоритм диагностики и лечения больного с ПХЭС
6.3 .Знать показания к оперативному лечению ПХЭС
6.4.3нать инструменты для проведения санации желчных путей
6.5.Знать контрастные вещества, применяемые для диагностики ПХЭС
И
7. ВОПРОСЫ К ИТОГОВЫМ КОНТРОЛЯМ ПО ТЕМЕ
7.1. Вопросы к рубежным контролям (тестовые вопросы или их анало­
ги, аналоги ситуационных задач):
7.1.1.
Распознаванию причины механической желтухи более всего помо­
гает:
а. пероральная холецистография;
б. внутривенная холецистохолангиография;
в. эндоскопическая ретроградная панкреатохолангиография;
г. сцинтиграфия печени;
д. прямая спленопортография.
7.1.2.
У больных ПХЭС могут возникнуть все следующие осложнения
кроме:
а. холангита
б. обтурационной желтухи
в. рубцовых изменений протока
г. пролежней стенки протока
д. рака желчного пузыря
7.1.3.
Чрескожная чреспеченочная холангиография является методом,
позволяющим диагностировать:
а. абсцесс печени;
б. внутрипеченочный сосудистый блок;
в. билиарный цирроз печени;
г. непроходимость желчных путей при механической желтухе;
д. хронический гепатит.
7.1.4.
Противопоказанием для ретроградной эндоскопической холангиографии является:
а. острый панкреатит;
б. механическая желтуха;
в. хронический панкреатит;
г. наличие конкрементов в панкреатических протоках;
д. холедохолитиаз.
7.1.5.
Незамеченные ранения гепатикохоледоха могут привести в послеопе­
рационном периоде ко всем перечисленным тяжелым осложнениям кроме:
а. ограниченного или разлитого желчного перитонита;
б. образования подпеченочных гнойников;
в. развития наружного желчного свища;
г. тромбоэмболии мелких ветвей легочной артерии;
д. развития поддиафрагмального абсцесса.
12
7.1.6. Возникновение гнойного холангита наиболее часто связано:
а. с желчнокаменной болезнью;
б. со стенозирующим папиллитом;
в. с забросом кишечного содержимого через ранее наложенный билиодигестивный свищ;
г. с псевдотуморозным панкреатитом;
д. с опухолью головки поджелудочной железы.
7.1.7.
Механическая желтуха при остром холецистите развивается в ре­
зультате всего перечисленного, кроме:
а. холедохолитиаза;
б. обструкции камнем или слизистой пробкой пузырного протока;
в. отека головки поджелудочной железы;
г. холангита;
д. глистной инвазии общего желчного протока.
7.1.8. Ликвидировать повреждения внепеченочных желчных протоков можно:
а. ушив место повреждения протока отдельными швами атравматической
иглой;
б. сшив проток на Т-образном дренаже;
в. сшив проток на Г-образном дренаже;
г. наложив билиодигестивный анастомоз;
д. любым из перечисленных.
7.1.9. Для холангита характерными являются:
а. лихорадка, проявляющаяся нередко высокой температурой гектического типа;
б. потрясающие ознобы;
в. повышение потливости, жажда, сухость во рту;
г. увеличение селезенки;
д. все перечисленное.
7.2. Вопросы, включенные в билеты к курсовым экзаменам, зачету
7.2.1. ЖКБ: этиология и патогенез камнеобразования.
7.2.2. ЖКБ: выбор метода оперативного лечения. Роль малоинвазивных мето­
дов лечения.
7.2.3. Холедохолитааз: причины развития, клиника, дооперационная и интраоперационная диагностика, лечение.
7.2.4. Рубцовый стеноз БДС: причины развития, клиника, дооперационная и интраоперационная диагностика, лечение.
7.2.5. Механическая желтуха как осложнение ЖКБ: причины развития, клини­
ка, диагностика, дифференциальная диагностика.
7.2.6. Механическая желтуха как осложнение ЖКБ: медикаментозная терапия,
эндоскопические и хирургические методы лечения.
7.2.7. Эндоскопические методы в диагностике и лечении патологии гепатикохоледоха.
13
7.2.8. ПХЭС: определение понятия, причины, клиника, диагностика.
7.2.9. Эндоскопические методы в диагностике и лечении постхолецистэктомического синдрома.
7.2.10. ПХЭС: показания к операции и выбор метода оперативного лечения.
8. СИТУАЦИОННЫЕ ЗАДАЧИ ПО ТЕМЕ
8.1.Ситуационная задача №1:
Больная М., 44 лет, спортивный тренер, обратилась в хирургическое от­
деление поликлиники.
Жалобы на тупые ноющие боли в эпигастральной области, правом под­
реберье.
Из анамнеза: периодически отмечает потемнение мочи и обесцвечивание
кала. Последний приступ болей был месяц назад. Год назад перенесла холецистэктомию, холедохолитотомию. После операции неоднократно возникали
подобные приступы, за медицинской помощью не обращалась.
Объективно: Состояние удовлетворительное. Рост = 170 см. Вес = 75 кг.
Кожа и видимые слизистые обычной окраски окраски. Температура = 36,9”С.
Дыхание везикулярное, хрипов нет. ЧД = 17 в 1 мин. Тоны сердца приглушены,
ритмичные. ЧСС = 84 в 1 мин. АД = 130/80 мм рт.ст. Язык влажный, обложен
белым налетом. Живот мягкий, слегка болезненный при пальпации в эпигастрии. Пульсация брюшного отдела аорты отчетливая.
Результаты обследования:
ОАК: Эр. = 4,3 х 1012/л, НЬ = 134 г/л, ЦП = 0,9, лейк. = 10,3 х 109/л.
ОАМ: Цвет - сол.-желтый, уд. пл. = 1010, реакция кислая, белок = 0,033
г/л, сахар - отриц. Лейкоциты = 3-4 п/зр.
ЭКГ: Ритм синусовый, 84 в 1 мин. Rn>Ri>Rm- Угол а = 70°. Признаки
нарушения метаболизма миокарда.
Рентгеноскопия органов грудной клетки: срединная тень не расширена.
Корни лёгких структурны, легочный рисунок не изменен, очаговых и инфильтративных теней не выявлено.
Обзорная рентгеноскопия органов брюшной полости: Диафрагма по­
движна, положение куполов обычное. Признаков свободной жидкости и газа в
брюшной полости не выявлено.
УЗИ брюшной полости: печень обычных размеров. Холедох диаметром
8 мм, стенка неровная, плотная, в просвете замазкообразная желчь.
Биохимический анализ крови: билирубин = 21,6 мкмоль/л (прямой = 19
мкмоль/л), АЛТ = 1,75 ммоль/л.ч., ACT = 1,89 ммоль/л.ч., амилаза = 26 г.л./ч.,
сахар = 4,2 ммоль/л, мочевина = 5,4 ммоль/л.
14
1. Сформулируйте диагноз основного и сопутствующего заболеваний,
обосновав его сведениями, имеющимися в условии задачи. Опреде­
лите тактику, назначьте «стартовую» терапию (этиотропную, пато­
генетическую и синдромно-симптоматическую).
2. Обоснуйте необходимость дополнительных лабораторных и/или ин­
струментальных исследований для верификации диагноза, проведе­
ния дифференциальной диагностики и возможной коррекции «стар­
товой» терапии.
3. Назначьте неотложную терапию, дайте рекомендации по ведению
больного после купирования ведущего синдрома и по постгоспитальной реабилитации больного, включая возможности санаторнокурортного этапа.
8.2.Ситуационная задача №2:
Больная С., 43 лет, повар ресторана, обратилась в хирургическое отделе­
ние поликлиники.
Жалобы на тупые ноющие боли в эпигастральной области, чувство тя­
жести в правом подреберье.
Из анамнеза: периодически отмечает потемнение мочи и обесцвечивание
кала. Три года назад перенесла холецистэктомию, холедохолитотомию. После
операции неоднократно возникали подобные приступы, за медицинской помо­
щью не обращалась. Возникновение приступов связывает с приёмом пищи.
Объективно: Состояние удовлетворительное. Рост = 165 см. Вес = 90 кг.
Кожа и видимые слизистые физиологической окраски. Температура = 36,5°С.
Дыхание везикулярное, хрипов нет. ЧД = 17 в 1 мин. Тоны сердца приглушены,
ритмичные. ЧСС = 84 в 1 мин. АД = 130/80 мм рт.ст. Язык влажный, обложен
жёлтым налетом. Живот мягкий, болезненный при пальпации в эпигастрии при
глубокой пальпации. Пульсация брюшного отдела аорты отчетливая. Симпто­
мов радражения брюшины нет.
Результаты обследования:
ОАК: Эр. = 4,3 х 1012/л, НЬ = 134 г/л, ЦП = 0,9, лейк. = 9,1 х 109/л.
ОAM: Цвет - сол.-желтый, уд. пл. = 1010, реакция кислая, белок = 0,033
г/л, сахар - отриц. Лейкоциты = 3-4 п/зр.
ЭКГ: Ритм синусовый, 84 в 1 мин. Rn>Ri>Rni. Угол а = 70°. Признаки
нарушения метаболизма миокарда.
Рентгеноскопия органов грудной клетки: срединная тень не расширена.
Корни лёгких структурны, легочный рисунок не изменен, очаговых и инфильтративных теней не выявлено.
15
Обзорная рентгеноскопия органов брюшной полости: Диафрагма по­
движна, положение куполов обычное. Признаков свободной жидкости и газа в
брюшной полости не выявлено.
УЗИ брюшной полости: печень обычных размеров. Холедох диаметром
14 мм, стенка 3-4 мм, неровная, плотная, в просвете замазкообразная желчь,
терминальный отдел холедоха сужен до 2 мм..
Биохимический анализ крови: билирубин = 19 мкмоль/л (прямой = 15
мкмоль/л), AJ1T = 1,75 ммоль/л.ч., ACT = 1,89 ммоль/л.ч., амилаза = 26 г.л./ч.,
сахар = 4,2 ммоль/л, мочевина = 5,4 ммоль/л
1. Сформулируйте диагноз основного и сопутствующего заболеваний,
обосновав его сведениями, имеющимися в условии задачи. Опреде­
лите тактику, назначьте «стартовую» терапию (этиотропную, пато­
генетическую и синдромно-симптоматическую).
2. Обоснуйте необходимость дополнительных лабораторных и/или ин­
струментальных исследований для верификации диагноза, проведе­
ния дифференциальной диагностики и возможной коррекции «стар­
товой» терапии.
3. Назначьте неотложную терапию, дайте рекомендации по ведению
больного после купирования ведущего синдрома и по постгоспнтальной реабилитации больного, включая возможности санаторнокурортного этапа.
9.
ЛИТЕРАТУРА ДЛЯ ПОДГОТОВКИ ТЕМЫ
9.1 Основная литература
9.1.1.Хирургические болезни. Учебник для студентов высших медицинских
учебных заведений // Под ред. М.И.Кузина.- М. Медицина. 2006.
9.1.2.Хирургические болезни. Учебник для ВУЗов // Под ред. В.С.Савельева и
А.И.Кириенко.- М. - ГЭОТАР-Медиа. 2008г.
9.1.3.Хирургические болезни Учебник для студентов высших медицинских
учебных заведений // Под ред. А.Ф. Черноусова - М. ГЭОТАР-Медиа. 2010.
9.2.Дополнительная литература:
9.2.1.Клиническая хирургия. Национальное руководство. // Под ред. B.C. Саве­
льева. А.И. Кириенко. - М. - ГЭОТАР-Медиа. - 2009.
9.2.2.Неотложная хирургия органов брюшной полости: Учебное пособие для
студ. мед. вузов/ Под ред. В. В. Левановича. - М.: ГЭОТАР-Медиа, 2007.
9.2.3 .Неотложная хирургия. Диагностика и лечение острой хирургической па­
тологии/ В. Н. Чернов [и др.]. - 4-е изд., перераб. и доп. - Элиста: АОр НПП
Джангар, 2006.
9.2.4.Руководство по неотложной хирургии органов брюшной полости / Под
ред. B.C. Савельева. - М., 2005.
16
9.2.5.80 лекций по хирургии / Под ред. B.C. Савельева. - М., Media Medica. 2008.
9.2.6.Клиническая хирургия (для последипломного образования) /Евтихов P.M.,
М.Е. Путин, А.М. Шулутко / ГЭОТАР-Медиа, 2005.
9.2.7.Материалы XVI Международного Конгресса хирургов-гепатологов Рос­
сии и стран СНГ Екатеринбург, Россия, 16-18 сентября 2009 г.
9.2.8.Гальперин Э.И., Волкова Н.В. Заболевания желчных путей после холецистэктомии. М.:“Медицина”., 1988
17
Подписано в печать 23.03.2011 г. Формат 60x84 1/16. Уел. печ. л. 1,0.
Тираж 100 экз. Заказ № 40. Отпечатано в типографии ГОУ ВПО УГМА
Минздравсоцразвития России, г. Екатеринбург, ул. Репина, 3.
18