поучительная история запоздалой диагностики приступов
реклама
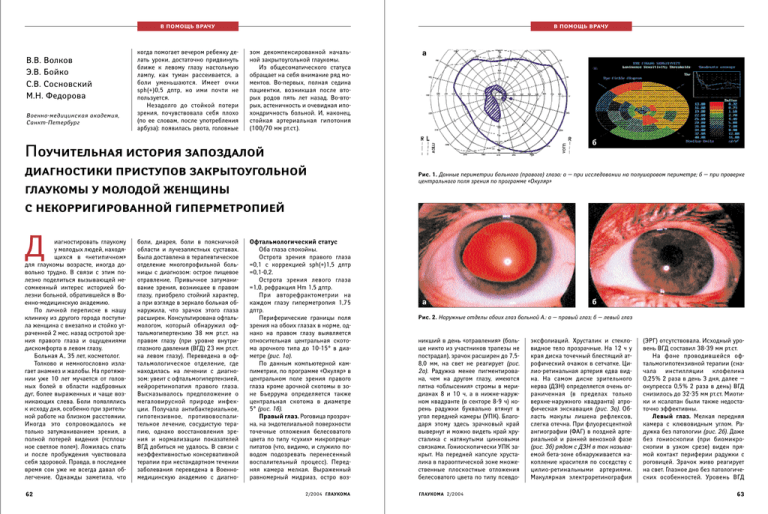
В ПОМОЩЬ ВРАЧУ В ПОМОЩЬ ВРАЧУ В.В. Волков Э.В. Бойко С.В. Сосновский М.Н. Федорова Военно-медицинская академия, Санкт-Петербург когда помогает вечером ребенку делать уроки, достаточно придвинуть ближе к левому глазу настольную лампу, как туман рассеивается, а боли уменьшаются. Имеет очки sph(+)0,5 дптр, но ими почти не пользуется. Незадолго до стойкой потери зрения, почувствовала себя плохо (по ее словам, после употребления арбуза): появилась рвота, головные зом декомпенсированной начальной закрытоугольной глаукомы. Из общесоматического статуса обращает на себя внимание ряд моментов. Во-первых, полная седина пациентки, возникшая после вторых родов пять лет назад. Во-вторых, астеничность и очевидная ипохондричность больной. И, наконец, стойкая артериальная гипотония (100/70 мм рт.ст.). а б ПОУЧИТЕЛЬНАЯ ИСТОРИЯ ЗАПОЗДАЛОЙ ДИАГНОСТИКИ ПРИСТУПОВ ЗАКРЫТОУГОЛЬНОЙ Рис. 1. Данные периметрии больного (правого) глаза: а — при исследовании на полушаровом периметре; б — при проверке центрального поля зрения по программе «Окуляр» ГЛАУКОМЫ У МОЛОДОЙ ЖЕНЩИНЫ С НЕКОРРИГИРОВАННОЙ ГИПЕРМЕТРОПИЕЙ Д В иагностировать глаукому у молодых людей, находящихся в «нетипичном» для глаукомы возрасте, иногда довольно трудно. В связи с этим полезно поделиться вызывающей несомненный интерес историей болезни больной, обратившейся в Военно-медицинскую академию. По личной переписке в нашу клинику из другого города поступила женщина с внезапно и стойко утраченной 2 мес. назад остротой зрения правого глаза и ощущениями дискомфорта в левом глазу. Больная А., 35 лет, косметолог. Толково и немногословно излагает анамнез и жалобы. На протяжении уже 10 лет мучается от головных болей в области надбровных дуг, более выраженных и чаще возникающих слева. Боли появлялись к исходу дня, особенно при зрительной работе на близком расстоянии. Иногда это сопровождалось не только затуманиванием зрения, а полной потерей видения («сплошное светлое поле»). Ложилась спать и после пробуждения чувствовала себя здоровой. Правда, в последнее время сон уже не всегда давал облегчение. Однажды заметила, что 62 боли, диарея, боли в поясничной области и лучезапястных суставах. Была доставлена в терапевтическое отделение многопрофильной больницы с диагнозом: острое пищевое отравление. Привычное затуманивание зрения, возникшее в правом глазу, приобрело стойкий характер, а при взгляде в зеркало больная обнаружила, что зрачок этого глаза расширен. Консультирована офтальмологом, который обнаружил офтальмогипертензию 38 мм рт.ст. на правом глазу (при уровне внутриглазного давления (ВГД) 23 мм рт.ст. на левом глазу). Переведена в офтальмологическое отделение, где находилась на лечении с диагнозом: увеит с офтальмогипертензией, нейроретинопатия правого глаза. Высказывалось предположение о мегаловирусной природе инфекции. Получала антибактериальное, гипотензивное, противовоспалительное лечение, сосудистую терапию, однако восстановления зрения и нормализации показателей ВГД добиться не удалось. В связи с неэффективностью консервативной терапии при нестандартном течении заболевания переведена в Военномедицинскую академию с диагно- Офтальмологический статус Оба глаза спокойны. Острота зрения правого глаза =0,1 с коррекцией sph(+)1,5 дптр =0,1-0,2. Острота зрения левого глаза =1,0, рефракция Нm 1,5 дптр. При авторефрактометрии на каждом глазу гиперметропия 1,75 дптр. Периферические границы поля зрения на обоих глазах в норме, однако на правом глазу выявляется относительная центральная скотома арочного типа до 10-15° в диаметре (рис. 1а). По данным компьютерной кампиметрии, по программе «Окуляр» в центральном поле зрения правого глаза кроме арочной скотомы в зоне Бьеррума определяется также центральная скотома в диаметре 5° (рис. 1б). Правый глаз. Роговица прозрачна, на эндотелиальной поверхности точечные отложения белесоватого цвета по типу «сухих» микропреципитатов (что, видимо, и служило поводом подозревать перенесенный воспалительный процесс). Передняя камера мелкая. Выраженный равномерный мидриаз, остро воз2/2004 ГЛАУКОМА а б Рис. 2. Наружные отделы обоих глаз больной А.: а — правый глаз; б — левый глаз никший в день «отравления» (больше никто из участников трапезы не пострадал), зрачок расширен до 7,58,0 мм, на свет не реагирует (рис. 2а). Радужка менее пигментирована, чем на другом глазу, имеются пятна «облысения» стромы в меридианах 8 и 10 ч, а в нижне-наружном квадранте (в секторе 8-9 ч) корень радужки буквально втянут в угол передней камеры (УПК). Благодаря этому здесь зрачковый край вывернут и можно видеть край хрусталика с натянутыми цинновыми связками. Гониоскопически УПК закрыт. На передней капсуле хрусталика в параоптической зоне множественные плоскостные отложения белесоватого цвета по типу псевдоГЛАУКОМА 2/2004 эксфолиаций. Хрусталик и стекловидное тело прозрачные. На 12 ч у края диска точечный блестящий атрофический очажок в сетчатке. Цилио-ретинальная артерия едва видна. На самом диске зрительного нерва (ДЗН) определяется очень ограниченная (в пределах только верхне-наружного квадранта) атрофическая экскавация (рис. 3а). Область макулы лишена рефлексов, слегка отечна. При флуоресцентной ангиографии (ФАГ) в поздней артериальной и ранней венозной фазе (рис. 3б) рядом с ДЗН в так называемой бета-зоне обнаруживается накопление красителя по соседству с цилио-ретинальными артериями. Макулярная электроретинография (ЭРГ) отсутствовала. Исходный уровень ВГД составил 38-39 мм рт.ст. На фоне проводившейся офтальмогипотензивной терапии (сначала инстилляции клофелина 0,25% 2 раза в день 3 дня, далее — окупресса 0,5% 2 раза в день) ВГД снизилось до 32-35 мм рт.ст. Миотики и ксалатан были также недостаточно эффективны. Левый глаз. Мелкая передняя камера с клювовидным углом. Радужка без патологии (рис. 2б). Даже без гониоскопии (при биомикроскопии в узком срезе) виден прямой контакт периферии радужки с роговицей. Зрачок живо реагирует на свет. Глазное дно без патологических особенностей. Уровень ВГД 63 В ПОМОЩЬ ВРАЧУ В ПОМОЩЬ ВРАЧУ а б Рис. 3. Глазное дно пораженного правого глаза: а — область ДЗН; б — макулярная, пара- и перимакулярная области при ФАГ при поступлении составил 29 мм рт.ст. На фоне последовавшей гипотензивной терапии (инстилляции окупресса 0,5% 2 раза в день) ВГД колебалось в пределах 19-24 мм рт.ст. Центральное поле зрения левого глаза в норме, при нормальных значениях макулярной ЭРГ. В глазной клинике ВМедА: • на лучшем левом глазу провели ИАГ-лазерную базальную иридэктомию, что сразу привело к нормализации глубины передней камеры и стойкому снижению ВГД до уровня 18 мм рт.ст. • на правом глазу предприняли хирургическое вмешательство, которое состояло в синустрабекулэктомии, трепаноциклодиализе и базальной иридэктомии (хирург — профессор Бойко Э.В.). Имелась в виду попытка подключить увеосклеральный путь оттока, поскольку передний путь органически блокирован. При выписке больной разъяснили необходимость постоянной коррекции зрения очками (предпочтительно бифокальными), в оба глаза рекомендовали дома закапывать бетоптик 1 раз в день и регулярно наблюдаться у офтальмолога по месту жительства, консультироваться у терапевта по поводу системной артериальной гипотонии. Обсуждение Среди версий заболевания, высказывавшихся при госпитализации по 64 месту жительства больной, т.е. в первом периоде заболевания, усиленно изучалась возможность системной патологии, а именно вирусной этиологии, как полагали, вялотекущего увеального процесса в правом глазу (больная отмечала периодические боли в мышцах и мелких суставах). Результаты нескольких дорогостоящих серологических исследований оказались, однако, отрицательными, что было подтверждено и при обследовании в нашей клинике. При всестороннем общем обследовании отмечено лишь стойкое, но умеренное повышение СОЭ. Прежде всего, требовалось исключить эссенциальную мезодермальную прогрессирующую дистрофию радужки. Однако острое развитие очаговой деструкции пигмента переднего листка радужки со стойким расширением, но сохранением правильной округлой формы зрачка на высоте приступа офтальмогипертензии, который сопровождался выраженными общими вегетативными расстройствами, ошибочно принятыми за проявления пищевого отравления, свидетельствует о несостоятельности этой версии. При мезодермальных дистрофиях радужки процесс начинается с медленно прогрессирующих изменений в ее переднем слое, а офтальмогипертензия присоединяется в поздние сроки [2, 3]. Еще до этого из-за дефектов ткани радужки в каком-либо секторе зрачок деформи- руется и, подтягиваясь к другим секторам, теряет округлую форму. Отсутствие диафаноскопически наблюдаемых при трансиллюминации щелевидных спицеподобных дефектов в пигментном листке радужки на средней ее периферии и отложений пигмента на роговице (по типу веретена Крукенберга) свидетельствовали против пигментной глаукомы. Закрытоугольный характер офтальмогипертензии позволял исключить также проявления псевдоэксфолиативного синдрома. Наиболее простое объяснение анализируемой ситуации можно было найти, если принять в расчет некорригированную гиперметропию пациентки, входящей в пресбиопический возраст. И по времени возникновения жалоб (к концу дня), и по характеру при этом нагрузки зрения (чтение на близком расстоянии при свете электрической лампы), и по локализации болей (в надбровных дугах) наличие аккомодативной астенопии было несомненным. А в том, что при этом, очевидно, повышался также офтальмотонус — находила подтверждение гипотеза профессора Страхова В.В. (1997) об аккомодативной офтальмогипертензии [1]. Примечательно, что, придвигая настольную лампу поближе к глазу, больная испытывала облегчение. Видимо, не тепло от лампы, и не усиление освещенности бумаги, что улучшало условия для 2/2004 ГЛАУКОМА чтения, а просто сужение зрачка от засвета сетчатки приводило к облегчению (за счет нормализации оттока внутриглазной жидкости при миозе). Видимо, в этом левом глазу, который больная длительное время считала более неблагополучным, чем правый, усиленно срабатывали компенсаторные механизмы. Основная же беда случилась неожиданно для больной с правым (как бы менее тренированным) глазом. На нем разыгрался тяжелый острый приступ офтальмогипертензии, приведший к гнездной дистрофии стромы радужки с атрофией сфинктера и даже к ущемлению ее у корня на узком участке в УПК. Однако самое неприятное состояло в том, что приступ офтальмогипертензии случился на фоне привычной для больной системной артериальной гипотензии. Это привело к серьезным нарушениям также в заднем отделе глаза: кроме прогиба решетчатой мембраны и формирования небольшой (в пределах одного квадранта ДЗН) атрофической экскавации, нарушилось кровоснабжение макулярной области сетчатки. Как известно, искусственным повышением офтальмотонуса, например, при механическом сдавливании глазного яблока снаружи или тампонадой стекловидной камеры изнутри, можно вызвать нарушение кровообращения в центральной артерии сетчатки (ЦАС), вплоть до полного его прекращения. Однако без внешних вмешательств этого не происходит, поскольку, как бы ни было высоким давление внутри глаза, давление в глазничной артерии, показателем чего является давление в ЦАС, всегда выше: оно определяет степень ультрафильтрации и секреции водянистой влаги. Иное дело, очень мелкий, самостоятельно входящий в полость глаза по краю ДЗН цилио-ретинальный сосудик, питающий макулярную область сетчатки. Давление крови в нем значительно ниже, чем в ЦАС и ее вет- ГЛАУКОМА 2/2004 вях. Нам представляется, что такие сосуды не защищены от пагубного сдавливания их высоким ВГД, особенно в столь неблагоприятных условиях, которые создаются благодаря выраженной системной артериальной гипотонии, как это имело место в анализируемой ситуации. Заключение Больная перенесла тяжелейший острый приступ офтальмогипертензии правого глаза, возникший на почве некорригированной гиперметропии (в условиях узкого, закрывающегося при напряжении аккомодации УПК и при стойкой системной артериальной гипотонии), с острым нарушением кровообращения в цилиоретинальной артерии и стойким снижением центрального зрения при атрофической глаукоматозной экскавации ДЗН в рамках начальной стадии. На левом глазу наблюдались приступы преглаукоматозной офтальмогипертензии без изменений в состоянии ДЗН. Первым уроком из представленной истории болезни, главным образом для организаторов здравоохранения, служит сигнал о плохой осведомленности не только взрослого населения страны, но и врачей общей практики, ошибочно принимающих приступ офтальмогипертензии за пищевое отравление. Видимо, нестандартное течение заболевания глаз подвело и офтальмологов, первыми обнаруживших высокий уровень офтальмотонуса: грубые изменения в радужке и в макулярной области сетчатки навели на ложный след в упорных поисках «модной» вирусной этиологии заболевания. Приходится также недоумевать, что офтальмологи, курировавшие пациентку и в поликлинике, и в стационаре, не придали значения ее гиперметропической рефракции, достигавшей почти 2,0 диоптрий при начинающейся по возрасту пресбиопии. Ведь именно с помощью простой очковой коррекции, видимо, можно было бы избавить больную от случившегося. Наконец, и это уже на суд опытных специалистов: может ли острый приступ офтальмогипертензии стать причиной нарушения кровообращения в некоторых сосудах сетчатки? Мы полагаем, что на фоне выраженной системной артериальной гипотонии в столь мелких как цилиоретинальная артерия сосудах, это вполне возможно. Литература 1. Страхов В.В. Эссенциальная гипертензия глаза и первичная глаукома: Автореф. дис. ... д-ра мед. наук. — СПб, 1997. — 36 с. 2. Стукалов С.Е., Щепетнева М.А. Увеопатии. — Воронеж, 1990. — 85 с. 3. The Wills Eye Manual / Eds. by D. Cullon, B. Chang.– Philadelphia: Lippincott Company, 1994. — Р. 220-235. Abstract V.V. Volkov, E.V. Boyko, S.V. Sosnovsky, M.N. Fedorova A rather case of a late diagnosis of closed angle glaucoma in a young woman with uncorrected hypermetropia The present clinical cast demonstrates the effect of uncorrected hypermetropia in the occurrence of opthalmohypertensive attacks during intensive visual activity. This led to the seven attacks in the presence of systemic arterial hypotension, resulting in a steady destruction of the iris of the eye and blood flow arrest in the cilioretinal artery with the persistent loss of central vision. Besides laser and surgical interventions being made and medical prophylaxis being conducted, it was recommended to use spectacles which could correct hypermetropia. 65



