Современный взгляд на проблему Информация
реклама

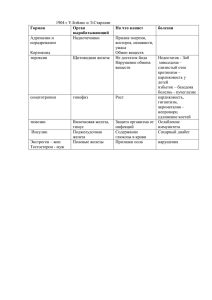
Информация Современный взгляд на проблему двигательных нарушений. Итоги I Конгресса Европейской академии неврологии (20–23 июня 2015 г., Берлин) Н.В. Титова, Е.А. Катунина Европейская академия неврологии (European Academy of Neurology, EAN) была основана в 2014 г. на Объединенном конгрессе европейской неврологии (Joint Congress of European Neurology), проведенном в Стамбуле Европейским неврологическим обществом (ENS) и Европейской федерацией неврологических обществ (EFNS). Европейская академия неврологии является организацией, которая объединяет более 21 тыс. неврологов по всей Европе и 45 европейских национальных неврологических обществ. С 20 по 23 июня 2015 г. в Берлине прошел I Конгресс EAN. Он собрал 6400 участников из 106 стран и охватил весь спектр проблем современной неврологии, а ведущие ученые из Европы и США обеспечили его высокий научный и образовательный уровень. Ежедневно в рамках Конгресса проводились лекции, симпозиумы, семинары, видеопрезентации или обучающие курсы, в том числе с использованием интерактивных технологий, по такому актуальному разделу неврологии, как “movement disorders” (“двигательные нарушения”). Эксперты в своих докладах раскрыли современный взгляд на проблему экстрапирамидной патологии, что позволило обновить и расширить знания аудитории в этой области. На семинаре “Металлы и двигательные нарушения” первый доклад (Bhatia K., Великобритания) был посвящен клиническому и генетическому спектру нейродегенераций с накоплением железа. Железо играет очень важную роль в организме, являясь кофактором множества ферментов, участвуя в транспорте кислорода и электронов, синтезе ДНК, регулируя в центральной нервной системе процессы окислительного фосфорилирования, синтеза нейротрансмиттеров, метаболизма оксида азота. Избыток железа Кафедра неврологии, нейрохирургии и медицинской генетики лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Москва. Наталия Владимировна Титова – канд. мед. наук, ассистент кафедры. Елена Анатольевна Катунина – профессор. 44 Нервные б лезни 2*2015 http://atm-press.ru приводит к образованию свободных радикалов и оксидативному повреждению. К заболеваниям, связанным с нарушением обмена железа, относят болезнь Паркинсона (БП), болезнь Альцгеймера, атаксию Фридрейха, митохондриальные заболевания, гемохроматоз, поверхностный сидероз, синдром беспокойных ног и синдромы нейродегенераций с накоплением железа. Последние представляют собой гетерогенную группу прогрессирующих экстрапирамидных синдромов с подтвержденным с помощью методов нейровизуализации локальным накоплением железа в головном мозге. После идентификации гена, кодирующего пантотенаткиназу-2 (PANK2), синдром Галлевордена– Шпатца был переименован в NBIA типа I (NBIA1), или PKAN (пантотенаткиназа-ассоциированная нейродегенерация). К. Bhatia отметил необходимость проведения офтальмологического исследования всем пациентам с подозрением на NBIA для выявления пигментного ретинита, а также магнитно-резонансной терапии (МРТ) головного мозга в режиме SW1/Т2* для выявления отложений железа в подкорковых структурах. Фенотипическая вариабельность PKAN была продемонстрирована двумя клиническими примерами с тяжелой генерализованной дистонией в одном случае и относительно мягкой дистонией с дистоническим тремором в другом. В 2008 г. был описан случай с фокальной дистонией руки у пациента с подтвержденной мутацией PANK2, а в 2010 г. опубликовано клиническое наблюдение с односторонним дистоническим тремором при наличии этой же мутации. В настоящее время при NBIA1 обсуждается концепция синуклеинопатий. В 2000 г. у трех пациентов с NBIA1 были обнаружены отложения α-синуклеина по типу телец Леви во внутриклеточных включениях, глиальных включениях и сфероидах, а также β- и γ-синуклеина в сфероидах (Galvin J.E., 2000). Однако в недавнем исследовании (Li А., 2010) не было выявлено отложений α-синуклеина и Леви-патологии у пациентов с подтвержденной мутацией PANK2. В одном случае авторы описали τ-патологию с нейрофибриллярными клубочками. Другой идентифицированной мутацией при нейродегенерациях, связанных Информация с накоплением железа, является мутация в гене PLA2G6, кодирующем фосфолипазу A2. Этот генетический дефект лежит в основе инфантильной нейроаксональной дистрофии (INAD). Это аутосомно-рецессивное нейродегенеративное заболевание с дебютом в первые 2 года жизни, приводящее к смерти в возрасте до 10 лет. Характерными МРТ-признаками данной патологии являются диффузная атрофия мозжечка и отложение железа в медиальном и латеральном сегментах бледного шара. Мутация гена PLA2G6 также может определять развитие синдрома дистония–паркинсонизм с началом в детском возрасте и у взрослых. Морфологические исследования при этом демонстрируют наличие телец Леви и отложений τ-белка в разных областях мозга. В 2012 г. был выявлен маркер другой нейродегенерации с накоплением железа (MPAN), связанной с отсутствием митохондриального белка C19orf12. Исследования последних лет позволили определить генетические дефекты, лежащие в основе других заболеваний, связанных с обменом железа, в частности мутации гена ATP13A2 (PARK9) при болезни Куфур-Ракеба и нейрональном цероидном липофусцинозе. Также была показана клиническая вариабельность у носителей мутаций гена FA2H. Мутации в этом гене могут вызывать развитие как нейродегенерации с накоплением железа, так и лейкодистрофии, а также наследственной спастической параплегии. Мутация в гене WDR45 может служить причиной X-сцепленного наследования синдрома SENDA (Static Encephalopathy of childhood with NeuroDegeneration in Adulthood), клинически напоминающего синдром Ретта. В своем выступлении K. Bhatia также обсудил роль нейровизуализации (МРТ) в дифференциальной диагностике синдромов нейродегенераций с накоплением железа, для которых характерны различная локализация отложений железа, различная степень поражения белого вещества, наличие или отсутствие атрофии мозжечка и мозгового ствола, а также некоторые другие признаки. К настоящему времени в литературе описаны случаи вариабельности данных нейровизуализации у пациентов с подтвержденными случаями нейродегенераций с накоплением железа, например поражение белого вещества или полностью нормальная картина МРТ головного мозга у носителей мутаций в гене PLA2G6, отсутствие признаков накопления железа при болезни Куфур-Ракеба, повреждение белого вещества у носителей мутаций гена FA2H. Докладчик подчеркнул, что список нейродегенераций с накоплением железа продолжает пополняться. В отношении лечения делаются попытки использовать метод двусторонней глубокой стимуляции бледного шара. Было проведено пилотное исследование хелатирующей терапии (препарат деферипрон), однако требуются дальнейшие наблюдения и клинические исследования. В рамках данного семинара V. Bonifati (Италия) сделал доклад на тему заболеваний, связанных с обменом марганца. Интоксикация марганцем описывается при многих со- стояниях: работе, связанной с профессиональными вредностями, использовании наркотических эфедронсодержащих препаратов, хронических заболеваниях печени, длительном парентеральном питании, наличии генетически обусловленного дефекта экскреции марганца. В литературе описываются случаи повышенной концентрации марганца в крови у пациентов с дистонией, паркинсонизмом, полицитемией и хроническим поражением печени. Генетические исследования выявили мутацию в гене SLC30A10, кодирующем транспортер марганца в печени и центральной нервной системе. При обсуждении терапии было отмечено, что в основе лечения SLC30A10-ассоциированной патологии должно лежать пожизненное использование хелатирующего препарата (ежемесячные 5-дневные курсы натрия-кальция эдетата) и препаратов железа – конкурентного ингибитора всасывания марганца в кишечнике. Третий доклад (Czlonkowska A., Польша) в этой сессии был посвящен болезни Вильсона (гепатолентикулярной дегенерации – ГЛД) и обмену меди. В настоящее время выявлено, что в основе данного заболевания лежит генетический дефект гена ATP7В, расположенного на 13-й хромосоме, кодирующего АТФазу 7B. Этот мембраносвязывающий белок отвечает за транспортировку меди в аппарат Гольджи для включения в апоцерулоплазмин и в секреторные везикулы для ее экскреции через желчь в случае избытка меди. Генетические исследования разных популяций выявили более 600 различных мутаций при ГЛД. Докладчик представила результаты собственного эпидемиологического исследования, проведенного в Польше (2012), которые показали значительно большую (превышающую в 4 раза) частоту заболевания, чем это считалось ранее, – примерно 1 на 7000 населения. Большой интерес вызвало обсуждение вопроса обмена не только меди, но и других микроэлементов. Интересна возможность выявления МРТ-признаков накопления железа у пациентов с ГЛД и гиперэхогенности бледного шара при транскраниальной сонографии. Аутопсия подтвердила высокий уровень железа в зубчатом ядре мозжечка по сравнению с контролем. В докладе также были представлены результаты исследования сетчатки у 58 пациентов с ГЛД с использованием методов оптической когерентной томографии, электроретинографии и зрительных вызванных потенциалов. Было отмечено истончение ретинального слоя нервных волокон и макулярной области, а также увеличение латентностей зрительных вызванных потенциалов у тех пациентов, у которых выявлялись изменения по данным МРТ. В качестве примера генетической вариабельности автор привела клинический случай полной дискордантности у монозиготных близнецов, один из которых имел яркие неврологические симптомы и признаки поражения печени, а у второго симптомы заболевания, кольцо Кайзера–Флейшера и изменения по данным МРТ отсутствовали. Анализ конкордантности близнецов показал, что 86% пробандов с печеночной формой ГЛД Нервные б лезни 2*2015 http://atm-press.ru 45 Информация имеют сибса с манифестацией заболевания с печеночных симптомов и 68% пробандов с неврологической формой заболевания имеют сибса с неврологическими симптомами. A. Czlonkowska отметила также факторы, влияющие на клинические особенности заболевания. В частности, было показано, что нейропсихиатрические симптомы наблюдаются наиболее часто и возникают наиболее рано у мужчин, а печеночные симптомы наиболее часто встречаются у женщин. При гомозиготном носительстве мутации p.H1069Q отмечено более позднее появление первых симптомов и более частое появление нейропсихиатрических проявлений. Носители IL1RN*2 аллеля имеют более ранний дебют ГЛД. Курабельность заболевания обусловливает актуальность вопросов терапии. С целью определения, какой препарат – D-пеницилламин или сульфат цинка – должен быть использован в качестве терапии первой линии, было проведено сравнительное исследование эффективности этих двух препаратов у 143 пациентов с ГЛД. Результаты не показали значимых отличий эффективности, что позволяет рекомендовать каждый из них в качестве варианта для начала лечения. Автор обращает внимание на возможность раннего нарастания выраженности симптомов у 8,9% пациентов независимо от препарата. Основными факторами риска раннего ухудшения были названы наличие неврологических симптомов в начале заболевания, тяжесть клинических проявлений, МРТ-изменения в области таламуса и моста и сопутствующее лечение препаратами, модифицирующими дофаминергическую нейротрансмиссию. В настоящее время продолжаются исследования с целью поиска новых лекарственных средств для лечения ГЛД (новая термостабильная форма триентина, лучше проникающая в головной мозг, тетратиомолибдат). На сессии коротких устных докладов S. Covaco из Португалии доложил результаты исследования вариантов гена DRD3 у 249 пациентов с БП и импульсивно-компульсивными расстройствами (ИКР). Изучался rs6280 полиморфизм. T-аллель встречался у 84% пациентов с БП, С-аллель – у 57%. При этом генотип Т/Т определялся у 43% больных, Т/С – у 41%, а С/С – у 16%. Все пациенты с ИКР имели Т-аллель гена. Ни у одного пациента с генотипом С/С не было выявлено нарушений импульсного контроля. Таким образом, наличие Т-аллеля гена DRD3 rs6280 можно считать фактором риска развития ИКР. Авторы исследования предполагают, что у пациентов с БП и Т-аллелем rs6280 снижена функция обратного контроля D3-ауторецепторов. Это снижает постсинаптический ингибиторный контроль выделения дофамина в регионах мозга, ответственных за процесс поощрения, что может приводить к усилению потребности в одобрении своих действий. Для лечения осложненных стадий БП всё более широко начинают использоваться инвазивные методики, реализующие стратегию постоянной дофаминергической стимуляции. N. Giladi (Израиль) в своем докладе озвучил 46 Нервные б лезни 2*2015 http://atm-press.ru результаты изучения фармакокинетического профиля препарата леводопы-карбидопы для подкожной инфузии ND0612 с помощью специального помпового механизма у 16 пациентов с БП и моторными флуктуациями. Оценивались безопасность, переносимость и фармакокинетические особенности препарата при 6-кратном режиме дозирования по сравнению со стандартной схемой лечения пероральным препаратом леводопы-карбидопы, а также фармакокинетические характеристики при 8-часовом введении жидкой формы леводопы-карбидопы. Подкожное введение обеспечило уменьшение флуктуаций плазменного уровня леводопы, что выражалось в уменьшении индекса флуктуаций по сравнению с пероральным препаратом леводопы (р < 0,0001), хорошо переносилось. Было отмечено редкое появление легких преходящих местных реакций в области инфузии в виде подкожных узелков. Докладчик подчеркнул необходимость продолжения исследований подкожной формы леводопы ND0612 для оценки эффективности метода в отношении моторных осложнений длительной терапии леводопой при БП. Симпозиум “Деменция и паркинсонизм” открыло выступление H. Reichmann (Германия), посвященное синуклеинопатиям с когнитивными нарушениями (БП с деменцией, деменция с тельцами Леви (ДТЛ), мультисистемная атрофия (МСА)). Докладчик остановился на клинико-патологическом исследовании БП, позволившем выявить обратную взаимосвязь между возрастом дебюта, скоростью прогрессирования когнитивных нарушений и Леви-патологией головного мозга. Разработка генетических методов исследований и выявление носительства различных мутаций открыли возможность изучения когнитивных функций у генетически однородных групп пациентов с БП. В 2015 г. были опубликованы результаты когнитивного профиля пациентов с LRRK2-ассоциированной БП. Неизбежность развития когнитивных нарушений обусловливает поиски предикторов деменции. К недавно (2014 г.) определенным МРТ-предикторам развития когнитивных нарушений относится снижение объема гиппокампа. При этом отмечается обратная зависимость между объемом гиппокампа и временем до начала снижения когнитивных функций. Характерной особенностью другой синуклеинопатии – ДТЛ – при функциональной нейровизуализации, в отличие от БП с деменцией, является увеличение захвата 11С-PIB – радиолиганда, метящего отложения амилоида. Предиктором быстрого развития ДТЛ служит появление обонятельной дисфункции у пациента с идиопатическим нарушением поведения в фазу сна с быстрым движением глаз. В случае МСА деменция развивается только у 15% пациентов. В докладе также были отражены различия в спектре когнитивных нарушений у пациентов с паркинсоническим и церебеллярным вариантами МСА. Второй доклад симпозиума (Scarpini E., Италия) был посвящен протеинопатиям (τ- и TDP-43). Автор рассмотрел Информация фенотипический спектр таупатий с паркинсонизмом. При прогрессирующем супрануклеарном параличе (ПСП) только 1/3 пациентов с патоморфологически подтвержденной патологией имели клиническую картину синдрома Стила–Ричардсона. В остальных случаях заболевание было представлено другими вариантами: ПСП–паркинсонический вариант, ПСП–чистая акинезия с застываниями, ПСП–прогрессирующая афазия с отсутствием плавности речи, ПСП–кортикобазальный синдром. τ-позитивные включения обнаруживаются не только при ПСП, но и при кортикобазальной дегенерации. Клиническая картина τ-патологии зависит от распространенности в мозге гистопатологических изменений: при ПСП – в моторной коре, полосатом теле, черной субстанции и субталамическом ядре; при кортикобазальной дегенерации – в коре, базальных ганглиях, таламусе и стволе с большими изменениями в области переднего мозга. Значительная часть доклада касалась лобно-височной лобарной дегенерации (ЛВЛД) – гетерогенной, с точки зрения клинических проявлений и патологических изменений, группе заболеваний, включающей в себя болезнь Пика, фронтальную дегенерацию неальцгеймеровского типа, первичную прогрессирующую афазию, лобно-височную деменцию, лобно-височную деменцию–паркинсонизм, комплекс Пика, семантическую деменцию и др. Аутосомно-доминантное наследование лобно-височной деменции может быть связано с мутацией в гене MAPT на 17-й хромосоме. Нейропатологические исследования при ЛВЛД показали скопления телец Пика и τ-позитивных нейрофибриллярных клубочков в нейронах и глиальных клетках. Однако часть случаев ЛВЛД характеризуется патологией не τ-белка, а белка TDP-43 или FUS. У пациентов с τ-негативной лобно-височной деменцией была идентифицирована мутация в гене програнулина (PGRN) на 17-й хромосоме. Сравнительное исследование клинических характеристик у носителей мутаций в гене МАРТ и в гене PGRN выявило различия, на которые докладчик обратил внимание слушателей. Исследование биомаркеров при ЛВЛД показало значимо сниженный уровень програнулина в плазме крови у носителей мутаций гена PGRN. Эти данные лежат в основе рекомендации использовать уровень програнулина в плазме крови как потенциальный биомаркер для идентификации носителей генетического дефекта PGRN. К настоящему времени описано несколько мутаций в гене PGRN (R493X, T3041fsX58, С253X, A9D, T7A, G401X, E498DfsX12, L271LfsX10, V200GfsX18), определяющих фенотипическую гетерогенность данной патологии. При другом синдроме – боковой амиотрофический склероз–лобно-височная деменция – молекулярно-генетическое исследование в ряде случаев может выявить гексануклеотидный повтор в гене С9orf72, наличие которого сопряжено в клинической картине с психотическими симптомами, поведенческими нарушениями, снижением памяти и признаками паркинсонизма. Нейропатологические из- менения у носителей генетического дефекта С9orf72, как и в случае мутаций гена PGRN, связаны с белком TDP-43, но не с τ-белком. Последний доклад сессии был посвящен лечению деменции с паркинсонизмом (Rohrer J., Великобритания). Были представлены положительные результаты 20-недельного исследования ривастигмина у 120 пациентов с ДТЛ, 12-недельного исследования донепезила у 140 пациентов с ДТЛ с последующим годовым наблюдением. В отношении мемантина отмечены противоречивые результаты. В одном из крупных исследований эффективности мемантина при ДТЛ было выявлено влияние только на поведенческие нарушения, но не на когнитивные функции (Emre M. et al.). Современные представления о болезни Ниманна–Пика типа С (БНП-С) обсуждались на симпозиуме, первый доклад которого затронул вопросы сложности диагностики данного заболевания (Gissen P., Великобритания). Основными причинами трудностей при постановке диагноза являются весьма вариабельная клиническая картина (разный возраст дебюта, индивидуальное сочетание висцеральных проявлений, неврологических и психиатрических симптомов), невозможность в рутинной практике подтверждать диагноз на биохимическом уровне и генетическая гетерогенность. Исследования показали, что неврологические и психиатрические симптомы заболевания у пациентов различаются в зависимости от возраста дебюта. Облегчить диагностику позволяет применение специальной шкалы вероятности БНП-С. Подробно была рассмотрена проблема использования современных диагностических тестов (филипиновое окрашивание культуры кожных фибробластов для выявления неэстерифицированного холестерола, секвенирование генов NPC1 и NPC2). Хотя филипиновый тест считается “золотым стандартом”, в 15% случаев он может быть отрицательным (особенно при дебюте во взрослом возрасте) и не обладает 100% специфичностью для БНП-С. Касательно генетического тестирования, к настоящему времени уже известно более 450 мутаций в генах NPC1 и NPC2, многие из которых являются интронными. Обсуждались возможности использования новых биомаркеров: анализ оксистерола плазмы крови методами газовой и жидкостной хроматографии в сочетании с тандемной масс-спектрометрией, анализ желчных кислот и стероидных конъюгатов, а также плазменного уровня лизосфингомиелина. На июнь 2015 г. в мире насчитывалось 30 центров в 17 странах мира по изучению оксистерола при БНП-С. Предложенный в докладе алгоритм диагностики предполагает на первом этапе использовать именно тест на оксистерол или лизосфинголипиды при его доступности. В отношении лечения в качестве ключевого доказательства эффективности субстратредуцирующей терапии миглустатом были приведены данные ретроспективного когортного исследования 66 пациентов. Миглустат улучшал или стабилизировал не менее 3 из 4 показателей инвалидизации Нервные б лезни 2*2015 http://atm-press.ru 47 Информация (передвижение, движения (манипуляции) руками, речь, глотание) у 75% пациентов во всех возрастных группах. В докладе M. Strupp (Германия) раскрыта проблема глазодвигательных нарушений при БНП-С с освещением практических аспектов диагностики. Изучение глазодвигательных функций у пациента должно включать в себя исследование саккад (вертикальных и горизонтальных), медленного слежения, удержания взора, движений глазных яблок в крайних положениях, вестибулоокулярного рефлекса и оптокинетического нистагма. При исследовании оптокинетического нистагма необходимо обращать внимание на появление асимметрии и инверсии быстрой и медленной фаз нистагма. Удобным приложением на смартфоне является OptoDrum, имитирующее вращение полосок барабана. Проведение пробы на вестибулоокулярный рефлекс позволяет дифференцировать супрануклеарное поражение глазодвигательных путей. Автор подчеркнул, что спектр глазодвигательной симптоматики определяется поражением на уровне конкретных супрануклеарных глазодвигательных центров и центров нижнего ствола (rostral interstitial nuclei of the medial longitudinal fasciculis, interstitial nucleus of Cajal, posterior commissure, paramedian pontine reticular formation, nucleus praepositus hypoglossi). Финал своего доклада M. Strupp посвятил собственным, еще не опубликованным данным эффективности нового препарата при БНП-С – ацетил-DL-лейцина. Ключевым симптомом БНП-С является атаксия. M. Anheim (Великобритания) остановился на дифференциальной диагностике БНП-С с синдромом атаксии и другими заболеваниями, такими как чистый церебеллярный синдром без невропатии (аутосомно-рецессивные церебеллярные атаксии I, II и III типа), церебеллярный синдром с сенсорной невропатией (атаксия Фридрейха, синдром SANDO, атаксия, связанная с дефицитом витамина Е, абеталипопротеинемия) и церебеллярный синдром с сенсомоторной невропатией (атаксия-телеангиэктазия, атаксия с окуломоторной апраксией I и II типа, аутосомно-рецессивная спастическая атаксия Шарлевуа–Сагенэ, болезнь Рефсума, церебротендинальный ксантоматоз). Автор детально раскрыл комплексный подход для правильной постановки диагноза этих заболеваний (клинические особенности, МРТ-диагностика, электронейромиография, лабораторные тесты, анализы на генетические маркеры). В последнем докладе симпозиума J. Gascon (Испания) дал клиническую характеристику 8 пациентов с установленным диагнозом БНП-С, наблюдающихся в университетской клинике Bellvitge (Барселона, Испания). Возраст первых симптомов заболевания колебался от 1,5 до 34 лет. Автор обратил внимание аудитории на задержку в несколько лет до момента постановки диагноза, которая в одном случае составила 29 лет. Дебют болезни характеризовался появлением одного из трех следующих симптомов: когнитивные нарушения, атаксия или психиатрические симптомы. Были 48 Нервные б лезни 2*2015 http://atm-press.ru представлены результаты детального анализа клинических проявлений (выраженность когнитивных нарушений, поведенческие расстройства, эпилептические приступы, психиатрические симптомы, атаксия, глазодвигательные нарушения, бульбарный синдром, катаплексия, двигательные нарушения, нейросенсорное снижение слуха, нарушение работы сфинктеров, гепато- и спленомегалия), а также результаты исследований (ультразвукового, МРТ, позитронно-эмиссионной томографии, электроэнцефалографии, слуховых вызванных потенциалов, видеонистагмографии, филипинового теста, генетического анализа, а также развернутого нейропсихологического тестирования). Автор выделил три отличительные клинические особенности этой группы пациентов: большая частота встречаемости спленомегалии, чем это описывается в литературе, высокая частота нарушений сна, частое нарушение когнитивных функций по типу лобно-височного профиля – и предложил использовать динамику лобно-височных когнитивных нарушений в качестве индикатора ответа на лечение. Разбору типичных клинических случаев двигательных нарушений была посвящена интерактивная видеосессия “Нарушения движений и ходьбы” с электронным голосованием аудитории, на которой были представлены 6 пациентов с экстрапирамидными расстройствами – болезнью Гентингтона (БГ), ПСП, МСА, ортостатическим тремором, первичной генерализованной дистонией, функциональным двигательным нарушением, пароксизмальной кинезиогенной дискинезией. Сессия была особенно полезна молодым специалистам, начинающим свою практическую деятельность в области экстрапирамидной патологии, поскольку на примере достаточно простых клинических случаев обсуждались современные подходы к их диагностике и вопросы дифференциального диагноза. Видеопрезентации более редких расстройств можно было увидеть на заседании Европейского клуба базальных ганглиев (European Basal Ganglia Club). Молодые ученые доложили клинические случаи атипичного варианта пантотенаткиназа-ассоциированной нейродегенерации (PKAN), фатальной семейной инсомнии, атипичного варианта синдрома ригидного человека, ассоциированного с аутоиммунным полигландулярным синдромом III типа. Докладчиком из России было представлено собственное клиническое наблюдение 39-летнего пациента с диагнозом “хорея–акантоцитоз”. В конце каждого сообщения свое мнение и комментарии высказывали члены президиума – профессора K. Bhatia и A. Antonini. Большой интерес вызвал симпозиум “Настоящее и будущее в лечении двигательных расстройств”. O. Rascol (Франция) раскрыл современные данные по изучению новых подходов к терапии БП. В настоящее время продолжаются поиски препаратов, способных замедлить течение заболевания. В 2015 г. в Journal of the American Medical Association (JAMA) были опубликованы результаты двойно- Информация го слепого плацебоконтролируемого исследования креатинина моногидрата у 1741 пациента с ранними стадиями БП с длительностью наблюдения 5–8 лет. Исследование было досрочно остановлено в связи с отсутствием влияния креатинина моногидрата в сравнении с плацебо на исходы заболевания. В настоящее время ведутся работы по изучению препаратов из группы ингибиторов LRRK2-киназы, стратегий для блокировки агрегации и распространения α-синуклеина в головном мозге (вакцина AFFITOPE). Выявление нейропротекторных свойств глюкагоноподобного пептида-1 на моделях MPTP-индуцированного паркинсонизма у мышей послужило началом работ по изучению нозомодифицирующего эффекта препарата ликсисенатид, который является агонистом глюкагоноподобного пептида-1. В настоящее время проводится 12-месячное двойное слепое плацебоконтролируемое исследование этого препарата у пациентов с ранними проявлениями БП. Другим направлением терапии БП, требующим изучения, является использование препаратов, связывающих железо. К 2020 г. планируется завершить многоцентровое рандомизированное плацебоконтролируемое исследование в параллельных группах по изучению способности препарата деферипрон, являющегося пероральным хелатором железа, модифицировать течение БП. Несмотря на разработку новых лекарственных средств при БП, леводопа остается наиболее эффективным препаратом, который неизбежно назначается всем пациентам. Поэтому поиск новых форм леводопы остается весьма актуальной задачей. Уже получены результаты 13-недельного двойного слепого плацебоконтролируемого исследования новой формы леводопы-карбидопы с замедленным высвобождением IPXO66 у 471 пациента с развернутыми стадиями БП. В группе пациентов, получавших эту форму леводопы, по сравнению со стандартным препаратом леводопы отмечено уменьшение периода “выключения” на 1,7 ч. Новой формой доставки леводопы может быть введение препарата ND0612 через механизм “помпа–пластырь”, что обеспечивает более стабильную концентрацию леводопы в плазме крови. Быстрое уменьшение моторной симптоматики у пациентов с эпизодами OFF-состояний было продемонстрировано в исследовании с помощью ингаляционной интраназальной формы леводопы CVT-301. Другие группы противопаркинсонических препаратов также продолжают пополняться – это новый ингибитор КОМТ опикапон и новый ингибитор МАО-В сафинамид. Достигнутый уровень генной инженерии позволяет создавать векторные системы, нацеленные на разные типы клеток и участки генома человека. Продолжаются исследования (фаза 1/2) генной терапии БП с помощью генетических конструкций на основе лентивирусов (ProSavin). Методика обеспечивает длительную экспрессию генов, ответственных за синтез дофамина, после доставки в клетку. К недофаминергическим препаратам, потенциал которых при БП еще до кон- ца не раскрыт, относятся А2А-аденозиновые антагонисты (истрадефиллин, преладенант, тозаденант), антагонисты глутамата (мавоглурант), агонисты 5НТ-рецепторов. Сохраняющейся проблемой длительной терапии леводопой остаются леводопаиндуцированные дискинезии, очень плохо поддающиеся коррекции имеющимися в арсенале невролога средствами. При леводопаиндуцированных дискинезиях изучаются препараты, влияющие на разные медиаторные системы: саризотан – 5НТ1А-агонист (фаза III), AFQ056 – mGluR5-модулятор (фаза II/III), AQW051 – частичный агонист α7-ацетилхолиновых никотиновых рецепторов (фаза II). Положительный эффект в отношении дискинезий был получен в исследовании (фаза IIb) новой пролонгированной формы амантадина. Докладчик напомнил, что помимо двигательных нарушений немоторные симптомы являются облигатными признаками заболевания, негативно влияющими на качество жизни. Это обусловливает необходимость продолжения поиска новых средств для их коррекции. Уже получены положительные результаты по использованию агониста D2/D3-рецепторов пирибедила при апатии, таблетированной формы с замедленным высвобождением комбинации оксикодона гидрохлорида и налоксона гидрохлорида при болевом синдроме на поздних стадиях БП, 5НT2A-инвертированного агониста пимавансерина при психотических нарушениях. Новые терапевтические стратегии при БГ озвучил профессор G.B. Landwehrmeyer (Германия). Перспективным направлением считается генная терапия для подавления синтеза мутантного белка гентингтина. Существует возможность конструировать специфические ингибиторы экспрессии любого представляющего интерес гена, основываясь лишь на знании его нуклеотидной последовательности. Продолжается двойное слепое рандомизированное плацебоконтролируемое исследование интратекального введения ISIS-HTTRx у пациентов с ранними проявлениями БГ пока еще для выяснения безопасности, переносимости, фармакокинетических и фармакодинамических характеристик препарата. ISIS-HTTRx является антисмысловым олигонуклеотидом, который комплементарен определенному фрагменту мРНК, благодаря чему способен образовывать с ней гибрид и ингибировать ее трансляцию, блокируя тем самым выработку патологического гентингтина. Другой способ вызвать деградацию РНК – это использование метода РНК-интерференции, т.е. подавление экспрессии мРНК с помощью короткой двухцепочечной РНК, имеющей с ней гомологию. Однако остро стоит вопрос доставки подобных субстанций точно в структуру-мишень мозга. В разработке сейчас находится специальное устройство, состоящее из ультратонкого катетера, помещаемого прицельно в головной мозг и соединенного с помощью подкожно расположенной трубки с помповым механизмом. Еще одной возможностью супрессии синтеза гентингтина может служить внутримозговое введение вектора на осно- Нервные б лезни 2*2015 http://atm-press.ru 49 Информация ве аденоассоциированного вируса. В докладе также были приведены обнадеживающие результаты по изучению дофаминстабилизирующего препарата придопидина при БГ. Однако ставившийся еще ранее вопрос эффективных доз (45 или 90 мг в сутки) до сих пор остается открытым. В недавних работах также уточнялся рецепторный спектр придопидина: помимо дофаминовых D2-рецепторов он модулирует функции адренергических α2A- и α2С-, дофаминовых D3-, гистаминовых H3-, мускариновых М2-, серотониновых 5-HT1A-, 5-HT2A-, 5-HT7- и σ1-опиоидных рецепторов. Научные данные, показавшие возможную роль нейровоспаления в дегенеративном процессе при БГ, являются предпосылкой для изучения иммуномодулятора лаквинимода (исследование Legato-HD). Также была обсуждена возможность использования метода глубокой стимуляции бледного шара в свете результатов проспективного рандомизированного контролируемого исследования II фазы. Некоторые новые разработки ожидаются и в сфере лечения дистоний. A. Albanese (Италия) остановился на некоторых пока еще неопубликованных исследованиях. В настоящее время при миоклонической дистонии изучается препарат, содержащий 1,3-диметоксиметил-5,5-дифенилбарбитурат, и антиэпилептический препарат зонисамид, при краниальной дистонии – леветирацетам, при DYT1 дистонии – антибиотик ампициллин, уже показавший свою эффективность на животных моделях пароксизмальной дистонии, при цервикальной дистонии – антагонист АМРА-рецепторов перампанел. В докладе также был поднят вопрос об эффективности многолетнего лечения инъекциями ботулотоксина. Опубликованные в 2014 г. данные показали, что длительное (в среднем 18,5-летнее) лечение ботулотоксином не только не сопровождается снижением эффективности, но и приводит к уменьшению латентного периода до наступления эффекта и увеличению длительности терапевтического действия. Один из симпозиумов был посвящен новому противопаркинсоническому лекарственному средству сафинамиду. Его особенностью является двойной механизм действия – влияние на дофаминергическую систему как обратимого ингибитора МАО-В и на глутаматергическую передачу как блокатора высвобождения глутамата. Профессор H. Reichmann (Германия) осветил вопрос доказательной базы использования препарата. Проведенные исследования (016, 018, SETTLE) показали эффективность добавления сафинамида к леводопе для коррекции моторных флуктуаций. К 12-й неделе при дозе 50 мг в сутки происходило увеличение длительности периода ON на 1,2 ч, уменьшение периода OFF на 1,3 ч и уменьшение балла по шкале UPDRS на 6,1 пункта (исследование 016). Дозировка 100 мг в сутки достоверно не продемонстрировала большую эффективность. Последующее наблюдение (исследование 018) показало, что положительный эффект сафинамида остается стабильным на протяжении 2 лет терапии, а в дозе 100 мг 50 Нервные б лезни 2*2015 http://atm-press.ru в сутки препарат снижает длительность дискинезий на 1,22 ч. На примере трех клинических случаев профессор W. Poewe (Австрия) в режиме интерактивного голосования обсудил практические вопросы использования сафинамида при БП и выделил основные его сильные стороны: две точки приложения в механизме действия, возможность уменьшать моторные флуктуации и дискинезии, сохранение эффекта в долгосрочной перспективе, удобный режим дозирования (однократно, 50 или 100 мг в сутки), безопасность и хорошая переносимость (низкий риск галлюцинаций и серотонинового синдрома). С мая 2015 г. препарат зарегистрирован в Германии. Тема инвазивных методов лечения при БП была представлена на одном из обучающих курсов с первым уровнем сложности. Коррекция резистентных моторных осложнений терапии леводопой – наиболее сложная задача для врача. В основе лечебного подхода должна лежать концепция постоянной дофаминергической стимуляции. Ее позволяют реализовать три инвазивные стратегии – глубокая стимуляция мозга (DBS), дуоденальная инфузия геля леводопы-карбидопы и подкожная инфузия апоморфина. A. Antonini (Италия) рассказал, как отбирать пациентов для инвазивного лечения, дал базовые знания по методике DBS: точки-мишени, основные устройства и параметры электростимуляции, эффекты в отношении двигательных флуктуаций и дискинезий, немоторных симптомов. R. Katzenschlager (Австрия) в своем докладе остановилась на двух инфузионных методах (с использованием помпы с гелем леводопы и апоморфиновой помпы) и тех исследованиях, которые лежат в основе их изучения. В 2015 г. были опубликованы промежуточные результаты крупнейшего на сегодняшний день обсервационного исследования геля леводопы в повседневной клинической практике с большим количеством пациентов (372 человека) и 2-летним периодом наблюдения. Первые результаты годового наблюдения подтвердили эффективность метода по уменьшению OFF-периода на 4,7 ч, что соотносится с таким же показателем, полученным в двойном слепом плацебоконтролируемом исследовании с двойной имитацией. В отношении апоморфина начато многоцентровое рандомизированное двойное слепое плацебоконтролируемое исследование по изучению его эффективности и безопасности (исследование TOLEDO), результаты которого можно ожидать на будущих конгрессах EAN. Известно, что аутоантитела являются причиной различных неврологических заболеваний, в клинической картине которых могут звучать главной нотой двигательные нарушения. Очень важно уметь распознать такие состояния и выявить лежащее в их основе расстройство, поскольку зачастую они являются курабельными, и правильное назначение терапии может приводить к драматическому улучшению исхода. Этому был посвящен обучающий курс второго уровня сложности “Двигательные расстройства, Информация ассоциированные с аутоантителами”. J. Honorat (Франция) сфокусировал внимание аудитории на неврологических проявлениях паранеопластического синдрома, в основе развития которого лежит аутоиммунная гипотеза. В литературе описано более семи типов онконевральных аутоантител, образующихся при разных видах злокачественных опухолей и вызывающих различные неврологические синдромы, – подострая церебеллярная дегенерация и подострая сенсорная невропатия как наиболее частые, а также лимбический энцефалит, синдром ригидного человека, опсомиоклонус, энцефаломиелит и др. Помимо классических онконевральных антител неврологические проявления могут быть обусловлены появлением антител к различным мембранным антигенам (NMDA-, AMPA-, ГАМК-, глициновым рецепторам, метаботропным глутаматным рецепторам 1 и 5, белкам Lgi1, CASPR2, глутаматдекарбоксилазе). Экстрапирамидная патология в структуре классического паранеопластического синдрома встречается в 1% случаев и представлена хореей и/или дистонией. Автор также отметил, что наиболее частым аутоиммунным энцефалитом является энцефалит с антителами к NMDA-рецепторам, при котором патологические движения встречаются у большинства пациентов и представлены в основном орофациальной дискинезией, хореей, дистонией и неклассифицируемыми движениями конечностями. A.C. Vincent (Великобритания) прочитала доклад на тему двигательных нарушений с антителами к комплексу потенциалозависимых калиевых каналов и глициновых рецепторов. Основными мишенями комплекса потенциалозависимых калиевых каналов для аутоантител являются белки Lgi1 и CASPR2. Клинически это проявляется такими состояниями, как нейромиотония, синдром Морвана, ха- рактеризующийся нейромиотонией, вегетативной дисфункцией и инсомнией, лимбический энцефалит, фациобрахиальные дистонические приступы, церебеллярная атаксия. В 2008 г. был описан первый случай синдрома PERM (прогрессирующий энцефаломиелит с ригидностью и миоклонусом), ассоциированного с аутоантителами к глициновым рецепторам. Кроме этого был представлен клинический пример развития кататонического состояния, вызванного антителами к ГАМК-рецепторам, с драматическим улучшением после плазмафереза. Автор обратила внимание слушателей на то, что при выявлении вышеописанных антител онкопоиск является обязательным. Однако практика показала, что опухоли у большинства пациентов отсутствуют. D. Martino (Великобритания) раскрыл патофизиологию, клинические проявления, диагностические критерии и подходы к терапии расстройств, связанных с инфекцией, вызываемой стрептококками группы А, – ревматической хореи Сиденгама и PANDAS-cиндрома (“педиатрического аутоиммунного нейропсихиатрического расстройства, ассоциированного со стрептококковой инфекцией”). В последнем докладе этого обучающего курса J. Jankovic (США) подробно остановился на двигательных проявлениях системных аутоиммунных заболеваний – антифосфолипидного синдрома и системной красной волчанки. Таким образом, на прошедшем Конгрессе раздел “movement disorders” был освещен всесторонне и очень широко, что отражает значимость и актуальность проблем экстрапирамидной патологии в современной клинической неврологии и повседневной практике невролога. II Конгресс Европейской академии неврологии состоится в г. Копенгагене (Дания) с 28 по 31 мая 2016 г. Продолжается подписка на журнал непрерывного медицинского образования “Практическая пульмонология” Журнал выходит 4 раза в год. Стоимость подписки на полгода по каталогу агентства “Роспечать” – 480 руб., на один номер – 240 руб. Подписной индекс 81166. Подписку можно оформить в любом отделении связи России и СНГ. Редакционную подписку на этот и любые другие журналы издательства “Атмосфера” можно оформить на сайте http://atm-press.ru или по телефону: (495) 730-63-51 Нервные б лезни 2*2015 http://atm-press.ru 51