Лекция "Гнойные заболевания кожи и клетчаточных пространств"
реклама
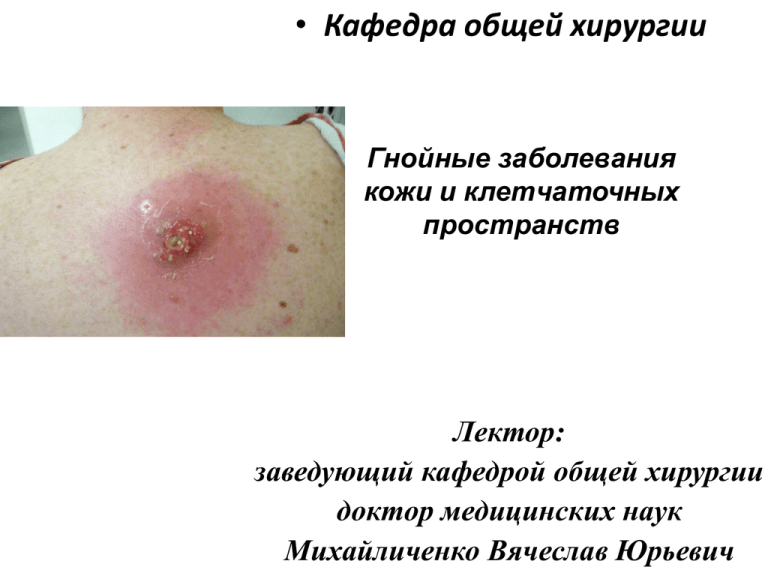
• Кафедра общей хирургии Гнойные заболевания кожи и клетчаточных пространств Лектор: заведующий кафедрой общей хирургии доктор медицинских наук Михайличенко Вячеслав Юрьевич Остиофолликулит (стафилококковое импетиго) — воспаление верхней части волосяного фолликула или сальной железы, обусловленное проникновением и размножением в них стафилококков. Проявляется мелкими единичными или множественными пустулами, не склонными к периферическому росту и слиянию. Чаще всего остиофолликулит возникает на коже шеи, лица, бедер, голеней и предплечий. Диагностика основывается на клинической картине и дерматоскопии, для подтверждения вида возбудителя проводится посев содержимого пустул. Лечение остиофолликулита заключается в местном применении различных антибактериальных средств и УФО. Фурункул (в народе чирей, чирий) – это острое гнойное воспаление волосяного мешочка и окружающих его тканей, вызываемое гноеродными бактериями, главным образом стафилококками. Отличительная особенность фурункулов от других видов воспаления кожи в том, что они не могут возникать там, где не растут волосы (ладони, подошвы), а появляются только в тех местах, где имеются волосяные фолликулы. Наиболее частая локализация: лицо, затылок, задняя поверхность шеи, поясница, паховые области, ягодицы, руки, ноги. КЛИНИЧЕСКАЯ КАРТИНА Вначале возникают зуд, затем боль, покраснение и отек в области волосяного мешочка. В дальнейшем появляется плотный болезненный багрово-красного цвета воспалительный узелок округлой формы, возвышающийся над уровнем кожи небольшим конусом. Больные отмечают легкий зуд, умеренные боли. По мере развития фурункула инфильтрат увеличивается, нарастает покраснение, присоединяется периферический отек. На 3-4-й день в центре инфильтрата появляются некроз и размягчение тканей, которые приобретают зеленоватый цвет, формируется некротический стержень фурункула. В этот период боли резко усиливаются, особенно при локализации в физиологически активной области (например, в области сустава), возможны повышение температуры тела, головная боль, недомогание. При благоприятном течении через 2-3 дня гнойно-некротический стержень самостоятельно отторгается с образованием глубокой умеренно кровоточащей раны. Воспаление, отек, припухлость и болезненность уменьшаются. Заживает всегда с образованием рубца. При осложненном фурункуле гнойно-некротический процесс распространяется за пределы волосяного фолликула с развитием гнойной полости или флегмоны. У больных сахарным диабетом возможно тяжелое течение процесса: фурункул может осложниться лимфангиитом, регионарным лимфаденитом, тромбофлебитом. Фурункул лица, особенно располагаю­щийся над линией, соединяющей уголки рта, а именно: верхнюю губу, носогубную складку, нос, подглазничную область, от которых крово- и лимфоток направлены в сторону мозга, что может вызвать внутричерепные гнойные осложнения, такие как тромбоз кавернозного синуса, менингоэнцефалит, абсцесс мозга и др. Риск этих осложнений возрастает при выдав­ливании фурункула, что способствует мобилизации гнойно-септических тромбов и миграции их в сторону мозга - Фурункул «носогубного треугольника». В отличие от фурункулов других локализаций, подлежащих, как правило, амбулаторному лечению, больные с фурункулом лица нуждаются в гос­питализации в стационар. Им назначают постельный режим, щадящую диету, парентерально антибиотики в максимальных терапевтических дозах, консервативное лечение местного очага воспаления, а для ускорения отторжения некротических масс применяют кератолитические средства (10% салициловая мазь, присыпка из салициловой кисло­ты) и протеолитические ферменты. В случае абсцедирования гнойно-некротический стержень удаляется под общим обезболиванием с помощью максимально нежных манипуляций. Множественные фурункулы, располагающиеся на различных участках, имеющие различные сроки развития, рецидивирующее течение, называют­ся фурункулезом. Фурункулез, как правило, развивается при резко снижен­ной реактивности организма больного и в ряде случаев может быть первым проявлением сахарного диабета, реже другой патологии. Стадии развития: В серозно-инфильтративной стадии фурункула показано консерва­тивное лечение, при успехе которого может наступить обратное развитие воспалительного процесса (абортивное течение заболевания). Для этого назначают антибиотики, как правило, полусинтетические пенициллины в сочетании с сульфаниламидами или другими антисептиками. Местно наря­ду с обеспечением покоя фурункул целесообразно обрабатывать 70% эти­ловым спиртом, 3% спиртовым раствором йода, накладывать повязки с антисептиками, гипертоническими растворами, обкалывать очаг воспале­ния раствором новокаина с антибиотиками (20 мл 0,5% раствора новокаи­на с антибиотиком под основание очага), применять физиолечение (УВЧ-терапию, электрофорез с антисептиками, УФО и др.). В гнойно-некротической стадии фурункул вскрывают, удаляют гнойнонекротйческий стержень и накладывают повязки с протеолитическими ферментами, гипертоническими растворами, мазями на гидрофильной ос­нове («Левомиколь». «Диоксиколь», «Репареф-1» и др.). Оперативное вме­шательство, как правило, выполняется под местной анестезией. При фу­рункулезе, кроме вышеизложенного лечения, больные нуждаются в выяв­лении причины снижения резистентности организма и целенаправленной ее коррекции. Карбункул - это острое гнойное воспаление нескольких рядом лежа­щих волосяных фолликулов, сальных желез и окружающей их жировой клетчатки с формированием очага воспаления. Этиология, предрасполагающие факторы и патофизиологические про­цессы, происходящие в тканях, примерно такие же, как и при фурункуле, т.е. эти заболевания являются родственными и отличаются в большей сте­пени количественными параметрами. Поскольку в воспалительный процесс может быть вовлечено от 5 до 10 и более волосяных фолликулов с распространением воспаления на жиро­вую клетчатку, возникает больших размеров воспалительный инфильтрат, достигающий в ряде случаев более 10 см в диаметре. По мере прогрессирования гнойно-некротических изменений в тканях формируется гнойный очаг, открывающийся во внешнюю среду множественными отвер­стиями, через которые отторгаются гнойнонекротические массы. Внешний вид верхушки воспалительного очага напоминает пчелиные соты - сравнение, которое получило широкую известность для характеристики карбункула. После очищения и гранулирования рана заживает грубым звездчатым рубцом. Карбункулы локализуются в местах, подвергающихся большей травматизации, и чаще наблюдаются на затылке, по­яснице, ягодичной области, межлопаточном пространстве и лопатках. Клиническая картина В отличие от фурункула состояние больных довольно часто бывает средней и тяжелой степени. Отмечаются признаки интоксикации, прояв­ляющейся высокой температурой (до 38-40°), слабостью, плохим сном, анорексией, головной болью, лейкоцитозом с нейтрофильным сдвигом влево и др. Клинически на месте инфильтрата появляются зуд, жжение, быстро на­растающая боль, иногда выраженной интенсивности, особенно в местах прилежания костей, вследствие вовлечения надкостницы. Спустя 3-5 дней кожа на верхушке приобретает багрово-синюшную окраску, а при пальпа­ции инфильтрат резко болезненный, спаянный с подлежащими тканями. Довольно часто наблюдаются лимфангиит и лимфаденит, при вовлечении в процесс вен может развиться тромбофлебит. Принципы лечения Больные с карбункулом подлежат госпитализации в стационар. Им по­казано детоксикационное антибактериальное лечение путем назначения антибиотиков и антисептиков. Характер местного лечения зависит от ста­дии воспалительного процесса. При серозно-инфильтративной стадии проводится консервативная терапия наподобие той, какая применяется при фурункуле, цель которой придать воспалительному процессу абортивное течение. При гнойнонекротической стадии под общим обезболиванием производится кресто- и Нобразный разрез карбункула с максимальным иссечением гнойнонекротических тканей, санацией раны антисептика­ми с вакуумированием или обработ­кой ее пульсирующей струей анти­септических растворов, с тампони­рованием 10% раствором натрия хлорида, мазями на гидрофильной основе. Абсцесс - это ограниченное гнойное воспаление тканей, формирующееся в результате их расплавления с образованием пиогенной капсулы. Абсцесс развивается вследствие попадания в организм стафилококка, кишечной и синегнойной палочками, протеем, стрептококком, бактероидами и другими микроорга­низмами и их ассоциациями. Абсцесс может развиться в любом органе и ткани вследствие экзо- или эндогенного попадания инфекции в организм, хотя в клиническое практике абсцессы наиболее часто возникают в подкожно- жировой - клетчатке и мышечной ткани. Развитию абсцесса способствуют открытые повреждения, гематомы, «серомы» инородные тела, инъекций, пункций, блокады, различные гнойные процессы. На месте внедрения инфекции появляются экссудативное воспаление, некроз тканей с последующим гнойным расплавлением и образованием гнойной полости, вокруг которой начинают формироваться грануляцион­ный вал и соединительнотканные коллагеновые волокна, образующие пиогенную капсулу на границе со здоровой тканью. Чем дольше существует абсцесс, тем толще становится пиогенная капсула. Иногда она достигает нескольких сантиметров в толщину и является своеобразным биологичес­ким барьером на пути распространения инфекции. При прогрессировании гнойного процесса пиогенная капсула абсцесса может быть разрушена. Вследствие этого может наступить Генерализация процесса с прорывом гнойника, порой в непредсказуемом Абсцесс характеризуется симптомами инфекционного токсикоза, выра­женного в той или иной степени, с гипертермией, лейкоцитозом и рядом других лабораторных проявлений. Местные симптомы зависят прежде всего от локализации абсцесса. Подкожные и межмышечные абсцессы диагностируются сравнительно легко, так как эта локализация доступна осмотру и пальпации. При осмотре, если это поверхностный абсцесс, отмечаются все местные признаки воспале­ния, пальпаторно определяется воспалительная инфильтрация тканей, уве­личение их в объеме, болезненность, а на фоне инфильтрации при абсцедировании — размягчение в центре (рука как бы проваливается в глубь па­тологического очага). Кардинальным при абсцессе считается симп­том флюктуации, когда толчок над гнойной полостью одной рукой пе­редается и воспринимается в виде контрудара другой. Такая передача ударной волны возможна лишь в жидкой среде, в нашем случае при наличии гноя. При глубоко расположенных абсцессах, а также на ранних стадиях их формирования диагностика не столь очевидна и в этих ситуациях довольно часто прибегают к пункции абсцесса толстой иглой в целях получения гноя или исключения абсцедирования. При абсцессах внутренних органов своевременное распознавание их может быть значительно затруднено и для этого необходимо применение сложных методов исследования, таких как рентгеноскопия и рентгенография с контрастированием или без него, УЗИ, компьютерная томография, термография и др. В серозно-инфильтративной стадии при отсутствии абсцедирования назначаются антибиотикотерапия, физиолечение, местно компрессы, дезинтоксикация организма. В показанных случаях можно прибегнуть к ко­роткому новокаиновому блоку с антибиотиками. Однако введение раство­ра новокаина с антибиотиками в воспалительный очаг недопустимо, так как это неизбежно ведет к повышению внутритканевого давления, сдавлению мелких сосудов, нарушению питания тканей и их некрозу, т.е. получе­нию обратного эффекта. Основная задача лечения в этой стадии - достичь абортивного течения заболевания, В гнойно-некротической стадии показано оперативное лечение под общим обезболиванием. Полость абсцесса опорожняется от гноя, санируется, при необходимости производится дополнительная контрапертура. Операция завершается адекватным дренированием и рыхлой тампонадой с дегидратирующими растворами или мазями. При небольших поверхностных абсцессах и абсцессах внутренних органов и полостей перспективным является новое на­правление лечения данной патологии с помощью прицельной пункции под ультразвуковым или компьютерным контролем, которое позволяет эвакуи­ровать гной, санировать полость, в случае необходимости катетеризиро­вать одним или несколькими катетерами гнойный очаг и в итоге добиться малыми техникохирургическими средствами и приемами излечения боль­ного. Во второй фазе гнойной раны - дегидратации и регенерации целесообразно применение биостимуляторов в виде мазей, метаболитов, гелий-неонового лазера, физиопроцедур, а также использование ранних или поздних вторичных швов. Флегмона - это острое неограниченное гнойное воспаление жировой клетчатки. В отличие от абсцесса при флегмоне отсутствует пиогенная кап­сула, из-за чего гнойный процесс неуклонно прогрессирует и распростра­няется по клетчаточным пространствам, не встречая препятствия на своем пути. Этиология, патогенез и причины, способствующие развитию флегмо­ны, такие же, как и при абсцессе. В зависимости от глубины поражения флегмоны мягких тканей могут быть поверхностными (надфасциальными), глубокими (подфасциальными) и межмышечными. Флегмоны других клетчаточных пространств могут иметь специфические названия. Например, воспаление клетчатки средос­тения называется медиастинитом, заглоточного пространства - заглоточ­ной флегмоной, вокруг слепой кишки - паратифлитом, вокруг толстой кишки - параколярной флегмоной, забрюшинного пространства - забрюшинной флегмоной, вокруг прямой кишки - парапроктитом и т.д. Общее состояние больного флегмоной тяжелое. Доминируют симптомы общей интоксикации с гектической лихорадкой, ознобами, высоким лейкоцитозом с нейтрофильным сдвигом и токсической зернис­тостью нейтрофилов, органной недоста­точностью, выраженной в той или иной степени, явлениями септического шока. Среди местных проявлений флегмоны ха­рактерны пульсирующая, нарастающая интенсивная боль, диффузная, без четких границ гиперемия кожи, болезненный ин­фильтрат, на фоне которого могут быть очаги размягчения, отек и увеличение в объеме конечности или другой зоны пора­жения. Флегмона довольно часто сопро­вождается лимфангиитом, регионарным лимфаденитом, тромбофлебитом. Больные флегмоной подлежат стацио­нарному лечению. В первую очередь вслед­ствие тяжелого инфекционного токсикоза необходимо проведение интенсивной инфузионной терапии в качестве предоперационной подготовки и последующего по­слеоперационного лечения. Операция у этих больных должна выполняться под общим обезболиванием - делают широкие адекватные разрезы на всю глубину поражения тканей, а при межмы­шечной флегмоне проводят широкую фасциотомию. В ранней стадии флегмоны отделяемое скудное, серозно- или гнойногеморрагиче­ское, нередко зловонного характера, отсутствуют четкие границы между жизнеспособной тканью и очагом некроза. Операция заканчивается адек­ватным дренированием и тампонадой, как и при абсцессе. В случае, если флегмона вызвана анаэробной неклостридиальной микрофлорой, наряду с максимальным иссечением некротизированных тканей необхо­димо обеспечить широкое раскрытие краев раны, частые пере­вязки и орошение ран кислородосодержащими антисептиками (3%раствор водорода пероксида, 0,1% калия перманганата), оксибаротерапию. Гидраденит - это воспаление апокринных потовых желез. Заболевание чаще всего вызывается стафилококком. Развитию гидраденита способствуют загрязнение кожных покровов вследствие несоблюдения гигиенических норм, их травматизация, повышенная потливость, снижение защитных сил организма. Данная патология чаще развивается в подмышечных областях, реже в перианальной зоне. На месте внедрения инфекции через широкое устье апокринной железы возникает очаг серозного воспаления диаметром до 1-1,5 см. При прогрессирующем течении он увеличивается до 2-3 см, сопровождается некрозом железы и окружающей клетчатки с формированием небольшого гнойника, который прорывается наружу. Клинически заболевание прояв­ляется в большинстве своем местными симптомами и характеризуется умеренными болями в подмышечной области, усиливающимися при движении рукой, возникновением болезнен­ного узелка с гиперемией кожи под ним, который через 3-4 дня увеличи­вается, приобретает синюшнобагровый цвет, появляется флюктуация, свидетельствующая об абсцедировании гидраденита. Особенностью заболевания является то, что процесс редко ограничивается поражением одной железы и имеет рецидивирующее течение. В связи с внешним сходством при наличии нескольких очагов воспаления, выступающих в подмышечной области в виде воспалительных сосков, в просторечии это заболевание часто называют «сучье вымя». В серозно-инфильтративной стадии проводится консервативное лечение, которое направлено непосредственно на очаг воспаления (антибиотикотерапия, повязка с антисептиками, физиолечсние и др.) и предупреждение контаминации других потовых желез (удаление волос и протирание ко­жи 70% этиловым спиртом, хлоргексидином, формалином, УФО). В ста­дии гнойно-некротического воспаления показана операция, которая вы­полняется под местным обезболиванием. Она заключается во вскрытии гнойника. Промывание раны 3% раствором водорода пероксида, другими антисептиками и дренировании, чаще всего подоской из перчаточной резины. При упорном течении процесса лечебные мероприятия должны быть направлены на повышение защитных сил организма (витаминотерапия, пища, богатая белками, иммуностимуляторы, анатоксин, аутовакцнна, гамма-глобулин и др.), местно может быть применена противовоспалительная рентгенотерапия. Иногда при безуспешности всех методов и необратимых изменениях тканей подмышечной области прибегают к иссечению кожи и. подкожной клетчатки вместе с потовыми железами и аутодермопластикой или пластикой полнослойным кожно-подкожным лоскутом на сосудистых связях. Мастит - это воспаление грудной железы. Мастит может быть лакта­ционным и нелактационным. Лактационный мастит чаще всего развивает­ся у первородящих женщин, нелактационный - у пожилых со сниженной резистентностью организма. Этиологическим фактором мастита чаще всего является стафилококк. Среди факторов, способствующих развитию мастита, большую роль играют застой молока в грудной железе (лактостаз) и снижение защитных сил организма. Из местных причин развития маститов (в том числе) можно выделить анатомические (плоский сосок, избыточная продукция молока при узких молочных ходах, наблюдаемые чаще всего у первородящих женщин, ран­ний прикорм ребенка и его отказ от кормления грудью, гигиенические предпосылки, плохой уход за молочной железой, трещины соска и др.). Клиническая картина мастита зависит от его формы. В частности, вы­деляют серозный, инфильтративный, абсцедирующий, флегмонозный, ган­гренозный и хронический инфильтративный мастит. В зависимости от ме­ста расположения гнойного очага в молочной железе различают премаммарный, субареолярный, паренхиматозный, интерстициальный и ретромаммарный мастит. Паренхиматозный и интерстициальный мастит нередко объединяют и называют интрамаммарным. При серозном мастите общее состояние удовлетворительное или средней тяжести. Больных беспокоят повышение температуры до суб- или фебрильных цифр, слабость, боли в молочной железе распирающего харак­тера, увеличение ее в объеме с по­вышением местной температуры, наличие умеренной гиперемии ко­жи диффузного характера, болез­ненность при пальпации. Для инфильтративного мас­тита, кроме более тяжелого со­стояния, характерны на фоне уве­личенной молочной железы нали­чие болезненных инфильтратов в ткани, фебрильная температура (3838,5 °С), лейкоцитоз и повы­шенная СОЭ. Абсцедирующий мастит про­является более выраженными симптомами инфекционного ток­сикоза, среднетяжелым или тяже­лым состоянием больных, жалоба­ми на резкую слабость, лихорадку, боли в железе, гиперлейкоцитоз и высокую СОЭ. Местно грудная железа увели­чена, кожа очагово гиперемирована в области инфильтрата с размягчением в центре и флюктуацией. До­вольно часто определяется регионарный лимфаденит, проявляющийся уве­личением и болезненностью подмышечных лимфоузлов. Флегмонозный мастит характеризуется тяжелым или крайне тяжелым состоянием больных, гектической температурой, потрясающими озноба­ми, гиперлейкоцитозом. Грудная железа резко увеличена, кожа отечна, ярко гиперемирована, пальпируются инфильтраты с очагами размягчения и флюктуацией, регионарным лимфаденитом. При гангренозном мастите, наступившем в результате тромбоза сосу­дов, питающих молочную железу, состояние больных крайне тяжелое и клиническая картина соответствует септическому состоянию Интрамаммарный абсцедирующий мастит вскрывают радиарным одним или несколькими разрезами в зависимости от размера абсцесса, ретромаммарный - полуовальным разрезом по нижней переходной складке, субареолярный мастит вскрывают дугообразным разрезом, отступив 0,5 см от ареолы. Рассека­ются кожа и подкожная клетчатка, затем тупо с помощью кровоостанавли­вающего зажима вскрывается абсцесс наподобие того, как это делается при паротите, что позволяет избежать пересечения молочных ходов и развития длительно незаживающих молочных свищей. Кроме вскрытия, операция включает в себя некрэктомию, санацию и адекватное дренирование гной­ника. При флегмонозном и гангренозном мастите показана кратковременная предоперационная подготовка и чем тяжелее больная, тем интенсивнее проводится лечение. Флегмонозный мастит вскрывается множественными радиарными разрезами, количество которых определяется числом абсцес­сов, нередко разрезы сообщаются друг с другом. Наряду с этим показаны иссечение некротических тканей, проточное дренирование с орошением антисептиками и другие лечебные мероприятия, применяемые для лечения гнойной раны. Гангрена – одна из форм некроза, обусловленная первичным нарушением кровообращения с развитием омертвения тканей или всего органа. Гангрена имеет следующие характерные признаки. Поражение целого органа или большей его части. Возможно развитие гангрены пальца, стопы, конечности, желчного пузыря, легкого, аппендикса и т.д. В то же время не может быть гангрены ограниченной части тела, тыльной поверхности пальца и т.д. Характерный внешний вид тканей, их черный, серо-зеленый цвет. Такое изменение окраски связано с разложением гемоглобина при контакте с воздухом. Поэтому гангрена может развиваться только в органах, имеющих сообщение с внешней средой, воздухом (конечности, кишечник, аппендикс, легкие, желчный пузырь, молочная железа). По этой причине не бывает гангрены мозга, печени, поджелудочной железы. Очаги некроза в этих органах внешне выглядят совсем иначе. Причиной развития гангрены могут быть как внешние , так и внутренние факторы, которые приводят к нарушению кровообращения. К внешним факторам относятся обширные раздавливания, размозжения тканей, повреждения сосудов, сдавление органа (например гипсовой повязкой) или заворот кишки со сдавлением сосудов, длительно наложенный жгут, тромбозы и эмболии сосудов, облитерирующие заболевания сосудов. Так же как и некрозы гангрена бывает сухая и влажная. Развитие гангрены при остром нарушении кровообращения в органе всегда сопровождается выраженной ишемической болью ниже места закупорки сосуда. Конечность становится бледной, затем мраморно-синеватой, холодной, исчезает чувствительность кожи. При сухой гангрене участок некроза черного цвета постепенно мумифицируется с формированием демаркационной линии. Интоксикация не выражена. При влажной гангрене состояние больного сразу становится тяжелым вследствие присоединения гнилостного распада тканей и всасывания продуктов распада. Появляются признаки эндотоксикоза. В области некроза кожа становится синеватой, с темно-красными пятнами, появляются пузыри с геморрагическим содержимыми. Конечность увеличивается в объеме, ткани грязносерые со зловонным запахом. Сухая гангрена обычно поражает определённый участок тела и не распространяется дальше. На первом этапе развития этого заболевания человек ощущает сильную боль в месте омертвевшего сосуда, после чего больная конечность бледнеет, в области поражения кожа становится как мрамор, заметно холодеет, пульсация в этом месте пропадает. Далее конечность совсем теряет чувствительность. Однако боль мучает человека достаточно долго, так как нервные окончания отмирают в поражённых тканях дольше. Происходит нарушение кровообращения в главном сосуде и в его ответвлениях. Влажная гангрена развивается по той же причине, что и сухая. Однако при этой гангрене происходит более быстрый процесс нарушения кровообращения в сосудах. Влажной гангрене подвержены чаще всего полные люди. Ткани при этом заболевании полностью не обезвоживаются, по этой причине и начинается процесс гниения. При влажной гангрене происходит интоксикация организма вследствие того, что в организм проникает очень много продуктов разложения тканей. В отмерших тканях активно развиваются бактерии, из-за которых болезнь развивается очень интенсивно. Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку. Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита). Причинами возникновения острого парапроктита могут стать несоблюдение правил личной гигиены, травматичные манипуляции в области анального канала, наличие заболеваний заднего прохода (анальные трещины, геморрой). В некоторых случаях парапроктит возникает без видимой причины. Через протоки желез, расположенных в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности, так и глубоко между мышцами промежности и ягодиц. Заболевание начинается внезапно. Появляются слабость, недомогание, повышение температуры тела и озноб, боль в области прямой кишки и промежности. В области заднего прохода заметно ограниченное покраснение, отечность и болезненность при ощупывании. При отсутствии лечения в течение нескольких дней нарастает температура, боли усиливаются, отмечаются задержка стула и мочи. При появлении первых признаков заболевания или дискомфорта в области заднего прохода необходимо срочно обратиться к хирургу или проктологу. Благодарю за внимание!


