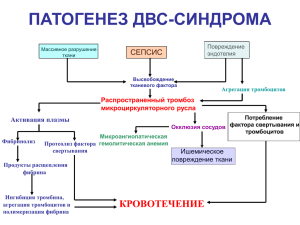
интенсивная терапия двс
advertisement

НОВОСИБИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Фомичев В.А. ИНТЕНСИВНАЯ ТЕРАПИЯ ДВС-СИНДРОМ Учебное пособие для студентов и врачей Новосибирск 2015 ДВС-������� (������� ������������������ ����������������� �����������, ��������������������� �������). ДВС-синдром – универсальное неспецифическое нарушение системы гемостаза, характеризующееся диссеминированным внутрисосудистым свертыванием крови и образованием в ней множества микросгустков фибрина и агрегатов клеток крови (эритроцитов, тромбоцитов), оседающих в капиллярах органов и вызывающих в них глубокие микроциркуляторные и функционально-дистрофические изменения. ДВС-синдром развивается при многих заболеваниях и практически при всех терминальных состояниях в результате появления в кровотоке тканевого тромбобластина. ДВС-синдром неспецифически универсален и рассматривается как общебиологический процесс, предназначенный, как для остановки кровотечения, так и для отграничения пораженных тканей от всего организма. П������ ДВС-�������� 1. Генерализованные инфекции и септические состояния (бактериемия, вирусемия). При септическом шоке ДВС-синром бывает всегда. 2. Все виды шока: геморрагический, травматический, ожоговый, анафилактический, септический и кардиогенный; ДВС-синдром обязательный спутник любого из них. Степень тяжести синдрома пропорциональна степени тяжести шока. 3. При особо травматичных для больных оперативных вмешательствах (по поводу злокачественных образований, на паренхиматозных органах, внутрисосудистых вмешательствах и с применением искусственного кровообращения) возможно развитие ДВС-синдрома. Кровотечение коллапс, массивная гемотрансфузия также учащают реализацию этой патологии. 4. ДВС-синдром сопровождает любые терминальные состояния. 5. ДВС-синдром всегда развивается, если имеется острый внутрисосудистый гемолиз, в том числе и при несовместимых гемотрансфузиях. 6. Акушерская патология: предлежание плаценты, преждевременная отслойка плаценты или ручное отделение, эмболия околоплодными водами и внутриутробная смерть плода. При всех перечисленных состояниях тяжелый ДВС-синдром регистрируется в 25-30 % случаев. 5 Е�� ���������� ����������� ������� ���� �� ���� ����������� � ���������: - опухоли, особенно гемобластозы, лейкозы, раки различных локализаций; - различные заболевания, приводящие к деструкции печени, почек, поджелудочной железы и других органов и систем; - ожоги различного происхождения: термические, химические, особенно с выраженным гемолизом; - иммунные и имуннокомплексные заболевания, в том числе системная красная волчанка, ревматизм, ревматоидный артрит, геморрагические васкулиты, гломерулонефрит; - гемолитико-уремический синдром; - аллергические реакции любого генеза; - массивные кровотечения; - тромботическая тромбопеническая пурпура; - отравления змеиными и другими гемолитическими ядами; - переливание больших объемов крови, введение активированных факторов свертывания; - лечение препаратами, способствующими агрегации тромбоцитов (бета-адренстимуляторы, синтетические прогестины, аминокапроновая кислота и ингибиторы фибринолиза); - применение фибринолитиков и антикоагулянтов в дозах, вызывающих истощение резерва антитромбина 111 и фибринолитической системы; - множественные и гигантские ангиомы. Но на первом месте среди причин ДСВ-синдрома генерализованная инфекция, как бактериального, так и вирусного происхождения и септицемия. М��������������������� ��� �������� ����� �����������: - во всей системе кровообращения с преобладанием органовмишеней (легкие, почки, печень, желудок и кишечник, надпочечники и т.д.); - но могут быть и региональные формы. 6 П������ ����� ����: - острым при различных тяжелых инфекционно-септических заболеваниях и состояниях, терминальных и критических состояниях; - подострым при более легком течении всех заболеваний и состояний, а также при поздних токсикозах беременности, внутриутробной гибели плода, лейкозах, имуннокомплексных болезнях; - хроническим при злокачественных образованиях, лейкозах, формах сгущения крови, гипертромбозах, хрониосепсисе, васкулитах, хроническом гемолизе и т.д. - рецидивирующем с периодами обострения и стихания. В ����������� �� ��������� ��������� ��������� ����� �������� ��������� ����� ДВС-�������: - с преобладанием прогоагулянтного звена гемостаза вследствие попадания в кровоток извне тканевого тромбобластина, вызывающего свертывание крови по внешнему механизму (акушерские осложнения, краш-синдром и др.); - с преобладающей активностью сосудисто-тромбоцитарного гемостаза в результате системного поражения эндотелия и (или) первичной активации тромбоцитов (системная красная волчанка, васкулиты, аллергические реакции, инфекции и т.д.); - с одинаковой активностью прокоагулянтного и сосудистотромбоцитарного гемостаза в результате контактной и фосфолипидной активации внутреннего механизма свертывания через 12 фактор свертывания и фосфолипиды клеточных мембран (экстракорпоральное кровообращение, протезирование сосудов и клапанов, внутрисосудистый гемолиз). Большое значение в развитии ДВС-синдрома имеет агрегация клеток (сладж-синдром) в зоне микроциркуляции, что приводит к ее нарушению. При этом освобождение из клеток веществ с прогоагулянтной активностью углубляет систему активации гемостаза, способствуя развитию множественных микротромбозов и прогрессированию ДВС-синдрома. Этот механизм играет существенную роль при шоках и заболеваниях, протекающих с эритроцитозом и тромбоцитозом. 7 С����� ДВС-�������� (М.С. М�������) 1 стадия (гиперкоагуляции) – генерализованная активация процессов свертывания и агрегации клеток (при хроническом течении длится долго из-за компенсаторных механизмов противосвертывающей системы, их срыв обуславливает переход во вторую стадию); 2 стадия (нарастающая коагулопатия потребления) – уменьшается количество тромбоцитов и фибриногена вследствие их потребления для образования тромбов, расход плазменных факторов коагуляции; 3 стадия (выраженная гипокоагуляция) – происходит образование растворимых комплексов фибрин-мономеров, обладающих резистентностью к тромбину. Патогенез этой стадии связан с рядом факторов: - коагулопатией потребления; - активацией фибринолиза (образуются продукты деградации фибрина, обладающие антикоагулянтными и антиагрегантными свойствами); - блокирование полимеризации фибрин-мономеров, образующихся в результате избытка тромбина в циркуляционном русле, и фибриногена, а также продуктов деградации фибрина. 4 стадия – обратное развитие ДВС-синдрома. Первая стадия часто просматривается, следует обращать внимание на легкое тромбирование пунктируемых вен и игл при заборе крови, быстрое ее свертывание, несмотря на цитрат, появление немотивированных тромбозов и признаков органной недостаточности (например, почечной). Третья стадия часто является критической и заканчивается летально даже при интенсивной, корригирующей гемостаз, терапии. С��������� ��������� ДВС-�������� ����� ���� ����������� ��������� ������������������� �������������� ��������� Активация системы гемостаза со сменой фаз гипер- и гипокоагуляции – внутрисосудистое свертывание крови, агрегация эритроцитов и тромбоцитов – микротромбирование сосудов и блокада микроциркуляции в органах с их дисфункцией и дистрофией – истощение компонентов свертывающей системы крови и фибринолиза, физиологических антикоагулянтов (антитромбина 111, протеинов С и S), снижение содержания тромбоцитов в крови (тромбоцитопения потребления). Значительно сказывается токсическое влияние продуктов белкового распада, как в крови, так и в органах в результате резкой активации протеолитических систем (свертывающей, калликреиновой, 8 фибринолитической, комплемента и др.), нарушения кровоснабжение, гипоксии и некротических изменений в тканях, ослабление дезинтоксикационной и выделительной функций печени и почек. Клиника ДВС-синдрома складывается из симптомов основного заболевания, послужившего его причиной, признаков шока (при острых формах), глубокого нарушения всех звеньев системы гемостаза, тромбозов и кровотечений, гиповолемии и анемии, нарушения функций и дистрофических изменениях в органах, нарушений метаболизма. Чем острее ДВС-синдром, тем более кратковременна фаза гиперкоагуляции и тяжелее фаза выраженной гипокоагуляции. Острые формы характерны для инфекционно-септического, акушерского, посттравматического, токсического и всех видов шокогенного ДВСсиндрома. Тяжесть этой патологии зависит не только от выраженности основной патологии и состояния больного, но и от своевременности и достаточности оказания первой медицинской помощи, полноты анестезиологического обеспечения, своевременности и травматичности оперативного вмешательства. А также от контроля и поддержания системы гемостаза и реологических свойств крови, адекватности борьбы с расстройствами микроциркуляции и общей гемодинамики. Возникновению и прогрессированию ДВС-синдрома способствует недостаточно быстрое и полное выведение из шока, повышенная травматичность оперативных вмешательств, недостаточная коррекция гиповолемии и непоказанные переливания консервированной крови, содержащей огромное количество микросгустков (вместо плазмы, альбумина, реоактивных растворов). Острый ДВС-синдром наблюдается при деструктивных процессах в органах: легких, печени, поджелудочной железы. Эти формы патологии часто сочетаются с септицемией и различной суперинфекцией, трудно поддающейся лечению. При этих вариантах патологии возможно волнообразное течение ДВС-синдрома. О��������� � ������� ДВС-�������� Блокада микроциркуляции в органах приводит к нарушению их функций (наиболее частыми органами-мишенями являются легкие и почки из-за особенностей микроциркуляции в них) в виде острой легочной и почечной недостаточности, возможно развитие некроза печени. Наличие тромбозов в желудочно-кишечном тракте может привести к развитию острых язв, мезентериального тромбоза с инфарктом кишечника. Тромбы головного мозга могут стать причиной ишемического инсульта, а вследствие тромбоза сосудов надпочечников возможно развитие острой надпочечниковой недостаточности. Но 9 наиболее часто поражаются легкие с развитием респираторного дистресс-синдрома взрослых, на втором месте почки с реализацией острой почечной недостаточности. Гемокоагуляционный шок возникает в результате нарушения микроциркуляции в различных органах, гипоксии тканей, с образованием в крови и поступлением в нее токсичных продуктов, в том числе образующихся в процессе коагуляции и фибринолиза. Часто шок, явившийся причиной ДВС, превращается в гемокоагуляционный, т.к. они сливаются в общий срыв гемодинамики с падением АД и ЦВД, нарушениями микроциркуляции в органах и развитием их функциональной недостаточности. Геморрагический синдром – характеризуется кровоизлияниями в кожу и слизистые, носовыми, маточными, желудочно-кишечными кровотечениями, реже почечными и легочными кровотечениями. Постгеморрагическая анемия – почти всегда усугубляется присоединением гемолитического компонента, если ДВС-синдром не развивается при заболеваниях, характерной чертой которых является внутрисосудистый гемолиз. В редких случаях на этом фоне возможно развитие анемической комы. Д���������� ДВС-�������� Ранняя диагностика этой патологии носит ситуационный характер и основана на выявлении заболеваний и состояний, при которых закономерно развитие ДВС-синдрома. В этих случаях необходимо проводить раннюю профилактическую терапию до проявления клинических и лабораторных признаков ДВС-синдрома. Диагностика должна основываться на проведении следующих мероприятий: - критическом анализе клиники; - тщательном исследовании системы гемостаза на предмет выяснения формы и стадии синдрома; - оценке реакции гемостаза на проводимую терапию противотромботическими препаратами. Л����������� ���������� ДВС-�������� - тромбоцитопения; - фрагментация эритроцитов из-за повреждения их нитями фибрина; - удлинение протромбинового времени (служит показателем внешнего механизма свертывания), АЧТВ (активированное частичное тромбобластиновое время; отражает активность 10 внутреннего механизма свертывания крови и уровень фактора Х11, фактора Х1, фактора 1Х, фактора V111, высокомолекулярного кининогена и прекалликреина) и тромбинового времени; - снижение уровня фибриногена в результате потребления факторов свертывания; - повышения уровня продуктов деградации фибрина (ПДФ) вследствие интенсивного вторичного фибринолиза (для последнего наиболее специфично имуннологическое определение Д-димеров, отражающих распад стабилизированного фибрина). Склонность к кровоточивости в наибольшей степени корелирует со снижением уровня фибриногена. Т������ ДВС-�������� Лечение ДВС-синдрома представляет большие сложности и далеко не всегда бывает удачным. Летальность при острых формах составляет 30%. При терапии ДВС-синдрома следует придерживаться следующих принципов: - комплексность; - патогенетичность; - дифференцированность в зависимости от стадии процесса. Смыслом терапевтических мероприятий является остановка внутрисосудистого тромбообразования. В первую очередь при лечении ДВС-синдрома ведется борьба с патологическими процессами, вызывающими и углубляющими синдром. Терапия должна быть направлена на ликвидацию гнойносептических процессов, часто лежащих в основе ДВС-синдрома. Первоочередными мероприятиями при интенсивной терапии синдрома являются: применение антибиотиков (широкого спектра действия с подключением направленных иммуноглобулинов), цитостатиков; активная противошоковая терапия, нормализация ОЦК; родоразрешение, экстирпация матки и т.д. Без рано начатой успешной этиотропной терапии нельзя рассчитывать на спасение жизни пациента. Больные нуждаются в направлении или переводе в отделение реанимации и интенсивной терапии, обязательно привлечение к лечению трансфузиолога и специалистов по патологии системы гемостаза. При бактериальной деструкции органов терапия бывает эффективной при добавлении к антибиотикам и гамма-глобулинам больших доз антипротеаз (контрикал по 100-300 тыс. единиц в сутки и более или др. препараты этой группы). Они включаются в комплекс терапии, чтобы оборвать распад тканей и поступление в кровь тканевого тромбобластина вследствие деструкции тканей. 11 И���������-�������������� ������� Высокая эффективность лечения достигается ранним подключением струйных трансфузий свежезамороженной плазмы (СЗП) до 800-1600 мл/ сутки в 2-4 приема. Первоначальная доза СЗП 600-800 мл, затем 300-400 мл каждые 3-6 часов. Такие трансфузии показаны во всех стадиях ДВСсиндрома, т.к. возмещают дефицит всех компонентов свертывающей и противосвертывающей систем, в том числе антитромбина 111, белков С и S (снижение содержание которых при ДВС-синдроме идет особенно интенсивно, в несколько раз быстрее, чем всех прокоагулянтов). Это позволяет также ввести в кровоток полный набор естественных антипротеаз и факторов, восстанавливающих антиагрегационную активность крови и тромборезистентность эндотелия. Перед каждой трансфузией СЗП внутривенно вводят 2000-5000 единиц гепарина, чтобы активизировать антитромбин 111, вводимый с плазмой. Это также предупреждает свертывание плазмы циркулирующим тромбином. При ДВС-синдроме инфекционно-инфекционно-токсической природы и развитии поражения легких показан плазмоцитоферез поскольку в патогенезе этих форм существенную роль играют лейкоциты, одни из которых начинают продуцировать тканевой тромбобластин (мононуклеары), а другие эстеразы, вызывающие отек легких (нейтрофилы). Методы плазмотерапии и плазмозамены повышают эффективность интенсивной терапии ДВС-синдрома и вызывающих его заболеваний, снижают летальность, что позволяет считать их одним из основных способов терапии больных с этим нарушением гемостаза. На самых ранних стадиях ДВС-синдрома достаточно хороший эффект реализуют альфа-адренблокаторы. Их действие базируется на улучшении микроциркуляции в органах, препятствовании тромбирования сосудов, снижении агрегации тромбоцитов. Такими свойствами обладают: триопроперазин, мажептил, фентоламин, которые применяют в 1% растворе по 5 мг внутривенно. Высокая эффективность, по данным ряда авторов, наблюдается в случаях их раннего использования. На микроциркуляцию и сохранение в кровотоке активных тромбоцитов благоприятно влияет комплексное использование трентала и курантила по 100-200 мг внутривенно повторно. Эти препараты должны применяться как в ранней стадии процесса, так и при развитии острой почечной и дыхательной недостаточности, а также при проведении гемодиализа, плазмофереза и в случаях, когда кровь контактирует с чужеродной поверхностью. Следует отметить, что гепарин может усилить потерю функционально активных тромбоцитов из кровяного русла и углубить тромбоцитопению, создавая этим путем, а не только антигоагулянтным действием, угрозу 12 кровотечения. В этой связи динамический контроль за содержанием тромбоцитов в крови при ДВС-синдроме приобретает исключительную важность. Гепарин часто не эффективен из-за позднего его назначения в тот период, когда образование фибрина и агрегация тромбоцитов в микроциркуляторном русле уже завершилась. А также вследствие значительного дефицита антитромбина 111 и высокого содержания в крови белков острой фазы, блокирующих гепарин, или из-за образования аномальных форм тромбина. Использование гепарина при лечении ДВС-синдрома оправдано на любой его стадии в силу того, что он противодействует развитию внутрисосудистого тромбообразования. Гепарин обладает антитромбиновым и антитромбобластиновым действиями, тормозит переход фибриногена в фибрин, снижает агрегацию эритроцитов и, в меньшей степени, тромбоцитов. Основным способом введения гепарина является внутривенный (в физиологическом растворе, с плазмой и т.д.), редко возможно подкожное применение в кожу живота. Внутримышечное введение в условиях ДВС-синдрома чревато образованием обширных гематом. Тактика гепаринотерапии при этой патологии зависит от ее течения и наличия или отсутствия раневой поверхности. Возможно, при остром течении обойтись и одной минимальной дозой гепарина, и она разорвет порочный круг: внутрисосудистое свертывание – кровотечение. При подостром течении ДВС-синдрома потребуется повторное введение гепарина. Наличие у больного свежей раны требует большой осторожности или отказа от гепаринотерапии. Доза гепарина варьирует от формы и фазы ДВС-синдрома. В 1 стадии (гиперкоагуляции или достаточно сохраненной свертываемости крови) гепарин имеет профилактическое значение, и его суточная доза может доходить до 40000 единиц (500 ЕД/кг). Первоначальную дозу в 5-10 тыс. ЕД вводят внутривенно болюсно, а затем капельно или дозатором. Во 2 стадии ДВС-синдрома гепарин нейтрализует действие продолжающего поступать в кровоток тканевого тромбобластина и образование из него тромбина. Если начало синдрома сопровождается профузным кровотечением или имеется высокий риск его, суточная доза гепарина должны быть снижена в 2-3 раза, либо его следует вообще отменить. В таких ситуациях, как и в фазе глубокой гипокоагуляции (3 стадия ДВС-синдрома) гепарин используют для прикрытия гемо или плазмотрансфузий, т.е. в начале каждой трансфузии вводят 2500-5000 ЕД гепарина капельно. При наличии в крови больного «белков острой фазы» (острые гнойносептические процессы, ожоги, массивная деструкция тканей) дозы 13 гепарина максимальны, т.к. при этом происходит его инактивация. Недостаточный эффект от гепарина может быть связан с блокадой или снижением содержания в плазме больного антитромбина 111. При значительной анемизации и снижении гематокрита необходимо проводить трансфузию свежей консервированной крови или до 3-х суток хранения, т.к. в консервированной крови более 3-х суток хранения образуются микросгустки, поступление которых к кровоток приводит к потенцированию ДВС-синдрома. Гематокрит необходимо поддерживать не ниже 22%, уровень гемаглобина более 80 г/л, эритроцитов 2,5х1012 и выше. Быстрая и полная нормализация показателей красной крови не должна быть самоцелью, т.к. умеренная гемодилюция способствует лучшей микроциркуляции в органах. Нельзя забывать, что чрезмерно обильные гемотрансфузии ведут к углублению ДВС-синдрома, в этой связи при проведении инфузионно-трансфузионной терапии необходимо строго учитывать количество переливаемой крови, кровопотерю, потери организмом жидкости и диурез. В инфузионной терапии кроме плазмы применяются солевые растворы, полимеризованные производные желатина, по показаниям, раствор альбумина. Возможно использование реополиглюкина в фазе гиперкоагуляции не более 400 мл/сутки. В этой фазе реополиглюкин функционирует не только как объемзамещающий препарат, но и как агент ингибирующий агрегацию тромбоцитов и эритроцитов, улучшающий микроциркуляцию в органах. В период гипокоагуляции и кровотечений, выраженной тромбоцитопении этот препарат применять не следует, т.к. по опыту многих авторов он может усилить кровотечение и ослабить эффект других лекарственных средств. П�� ����������-�������������� ������� ДВС-�������� ������� ���������� � �����: 1. Быстрое восстановление ОЦК, гемодинамики и массы эритроцитов выше критического порога (гематокрит выше 22%, эритроциты более 2,5х1012/л). 2. Если такого уровня достичь не удается, то следует обратить внимание на возможность продолжающегося кровотечения (видимого или невидимого). Часто совместным применением криоплазмы и концентрата тромбоцитов (4-8 доз) удается остановить такие кровотечения. 3. Даже на поздних стадиях ДВС-синдрома эффективная остановка кровотечения, особенно маточных, происходит благодаря внутривенным 14 дополнительным введением больших доз контрикала (по 50 тыс. ЕД и более, суточная доза до 500 тыс. ЕД и более). 4. Следует использовать и локальные воздействия, такие как орошение кровоточащих участков, эрозий, язв андроксоном, 6% раствором аминокапроновой кислоты, биоклеем. Доказано положительное влияние на терапию ДВС-синдрома плазмофереза, особенно его затяжных и рецидивирующих форм. При этом удаляют 600-800 мл плазмы, заменяя ее СЗП. Процедуру можно повторять, при этом из крови удаляются иммунные и белковые комплексы, активированные факторы свертывания, а при частичном цитоферезе (удаление лейкоцитарного слоя) – активированные моноциты и агрегаты тромбоцитов. Наиболее актуально применение плазмофереза при затяжных формах ДВС-синдрома, связанных с почечной и печеночной недостаточностью, с гнойно-деструктивными процессами, а также с хроническим гемодиализом. При хронических формах ДВС-синдрома быстрый терапевтический эффект дает эритроци тотромбоцитоферез в сочетании со следующими препаратами: трентал, дипиридамол, тиклопидин, альфа-адренблокаторы. В 3 стадии ДВС-синдрома и при выраженном протеолизе в тканях (гангрена легкого, некротический панкреатит, острая дистрофия печени и др.) показан плазмоферез и струйные трансфузии СЗП (под прикрытием малых доз гепарина 2500 ЕД на вливание) сочетают с повторным внутривенным введением больших доз контрикала (до 300500 тыс. ЕД и более) или других антипротеаз. При поздних стадиях развития ДВС-синдрома и при его разновидностях, протекающих на фоне дисплазии и гипоплазии костного мозга (лучевая, цитотоксическая болезни, лейкозы, апластические анемии) для купирования кровотечений необходимо производить трансфузии эритроцитов или эритроцитарной массы и концентратов тромбоцитов по 4-6 доз в сутки. Важнейшим звеном в терапии ДВС-синдрома является применение дезагрегантов и препаратов, улучшающих микроциркуляцию (курантил, дипиридамол в сочетании с тренталом, альфа-адренблокаторы: сермион, циклопедин, дебротид и др.). С целью сосудистой поддержки используют допамин, поскольку адреналин и норадреналин способствуют агрегации тромбоцитов и эритроцитов. Важным компонентом терапии является раннее подключение ИВЛ. Рекобинантный активированный фактор 7 (новосевен) показал себя универсальным гемостатическим средством, эффективно купирующим 15 кровотечения при ДВС-синдроме. Механизм действия его связан с образованием тромбина на клетках, несущих тканевой фактор, и активированных тромбоцитах в пределах зоны повреждения. При остром ДВС-синдроме и профузном кровотечении препарат вводят внутривенно струйно 60-90 мкг/кг. При необходимости введение повторяют с периодичностью в 3 часа до остановки кровотечения под обязательным лабораторным контролем показателей коагуляции. Выведению больного из состояния шока способствует применение препаратов антиопиоидного действия (налоксон и др.). В основе терапии подострой формы ДВС-синдрома лежит лечение основного заболевания, приведшего к развитию синдрома. Наряду с этим присоединяются капельные внутривенные или подкожные введения гепарина (суточная доза 20-60 тыс. ЕД), дезагрегантов (дипиридамол, трентал и др.). Быстрое купирование процесса часто достигается при проведении плазмофереза (удаление 600-1200 мл плазмы ежедневно с замещением частично нативной плазмой или СЗП, а частично объемзамещающими растворами и альбумином, по показаниям). Процедуру проводят под малыми дозами дезагрегантов. Аналогично лечатся хронические формы ДВС-синрома. Если у больного имеется полиглобулия и сгущение крови при нормальном ОЦК, ему показана эксфузия крови, гирудотерапия, цитоферез (с удалением эритроцитов, тромбоцитов и их агрегатов), гемодилюция (с реополиглюкином по 500 мл ежедневно). При гипертромбоцитозе дезагреганты (ацетилсалициловая кислота по 0,3-0,5 г ежедневно, трентал и др.). Т���� �������, �������� ������������ ����������� ������� ДВС-�������� ��������: 1. Лечение, направленное на устранение причины, противошоковая терапия и поддержание нормального ОЦК, переливание СЗП с гепарином, введение антипротеаз и антибрадикининовых препаратов (особенно при деструктивных процессах и в период кровотечений). 2. Раннее применение адренблокаторов, препаратов, улучшающих микроциркуляцию и уменьшающих убыль из кровотока тромбоцитов (трентал, курантил, тицклодипин). 3. Замещение убыли эритроцитов и поддержание гематокрита выше 25%, при тяжелой гипокоагуляции и кровотечениях - переливание концентратов тромбоцитов, введение контрикала в больших дозах. 4. Использование по показаниям плазмоцитофереза. Следующее направление в терапии меры, направленные на 16 ликвидацию респираторного дистресс- синдрома взрослых и острой почечной недостаточности с применением таких препаратов, как лазикс, осмодиуретики, гепарин; с применением управляемой ИВЛ, с воздействием на электролитный баланс и КОС. При ДВС-синдроме следует избегать применения фибриногена, который легко свертывается в кровотоке, усиливая блокаду микроциркуляции. В большинстве случаев ДВС-синдрома противопоказаны, как ингибиторы фибринолиза (типа аминокапроновой кислоты), так и активаторы этой системы (стрептокиназа, урокиназа и др.). Их применение чревато грозными осложнениями. При гастродуоденальных кровотечениях используют, по возможности, локальные воздействия через фибробронхоскоп – покрытие кровоточащих эрозий гемостатиками локального действия. Конечно, больные с манифестированным ДВС-синдромом должны лечиться в отделении интенсивной терапии и реанимации. П����������� ДВС-�������� Своевременное устранение причин, способных привести к развитию ДВС-синдрома (т.е. полноценное лечение опухолей и т.д.). Возможно меньшая травматичность при проведении операций, борьба с начавшимся шоком и расстройствами микроциркуляции – важнейшие условия предупреждения ДВС-синдрома. Необходимо бороться с септическими осложнениями абортов, нередко приводящих в ДВС-синдрому. При наличии серьезных инфекционных заболеваний и противомикробной терапии желательно в схему лечения добавлять антикоагулянты. Применять меры по предотвращению укусов змей и отравлений химическими гемолитическими веществами. В группе риска (пожилой возраст, патология беременности, опухолевые заболевания и др.) не следует назначать препараты, повышающие коагуляционный потенциал крови, синтетические гормональные прогестины, альфа-адренстимуляторы, ингибиторы фибринолиза, в том числе аминокапроновую кислоту. 17 При кровопотере у взрослого не превышающей 1 литра, замещать ее не кровью, а плазмой, объемзамещающими препаратами, по показаниям, альбумином. В терапии гнойно-деструктивных процессов, являющихся частой причиной ДВС-синдрома, наряду с антибиотиками и другими антибактериальными препаратами следует применять ингибиторы протеаз, реоактивные препараты и антитромботические вещества. С����� ���������� Анестезиология и реаниматология; под ред. О.А.Долиной// М., Медицина.- 2011.- 570с. Анестезиология и реаниматология; под ред. Ю.С.Полушина//СПб, ЭЛБИ СПб.- 2009.-729с. Сумин А.В. Неотложная помощь// М.Б Медицина.- 2002.- 440с. Баркаган З.С. Патогенез, диагностика и принципы терапии ДВС-синдрома// Materia Medica.- 1997, № 1.- С 5-14. Лычев В.Г. Диагностика и лечение диссеминированного внутрисосудистого свертывания крови// М., Медицина.- 1993.- 160с. C Guillermo Conto Disseminated intravascular coagulation// 27 WSWA Congress.Rimini, Italia.-2012.- p.122-138 18