Вам предстоит операция АКШ
advertisement
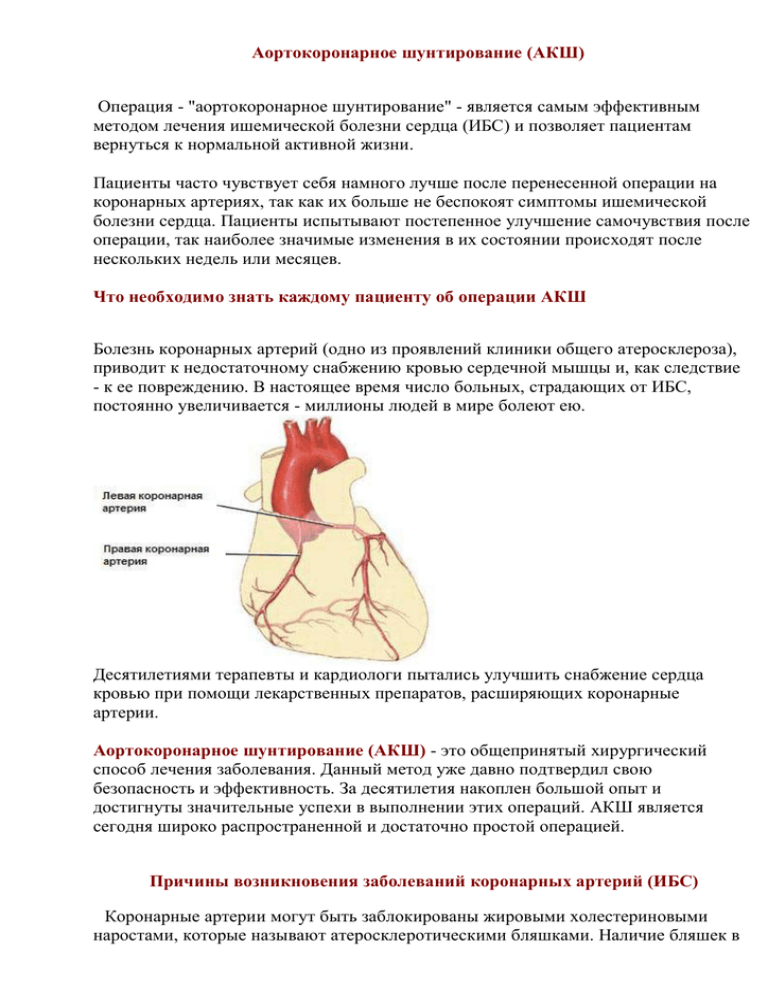
Аортокоронарное шунтирование (АКШ) Операция - "аортокоронарное шунтирование" - является самым эффективным методом лечения ишемической болезни сердца (ИБС) и позволяет пациентам вернуться к нормальной активной жизни. Пациенты часто чувствует себя намного лучше после перенесенной операции на коронарных артериях, так как их больше не беспокоят симптомы ишемической болезни сердца. Пациенты испытывают постепенное улучшение самочувствия после операции, так наиболее значимые изменения в их состоянии происходят после нескольких недель или месяцев. Что необходимо знать каждому пациенту об операции АКШ Болезнь коронарных артерий (одно из проявлений клиники общего атеросклероза), приводит к недостаточному снабжению кровью сердечной мышцы и, как следствие - к ее повреждению. В настоящее время число больных, страдающих от ИБС, постоянно увеличивается - миллионы людей в мире болеют ею. Десятилетиями терапевты и кардиологи пытались улучшить снабжение сердца кровью при помощи лекарственных препаратов, расширяющих коронарные артерии. Аортокоронарное шунтирование (АКШ) - это общепринятый хирургический способ лечения заболевания. Данный метод уже давно подтвердил свою безопасность и эффективность. За десятилетия накоплен большой опыт и достигнуты значительные успехи в выполнении этих операций. АКШ является сегодня широко распространенной и достаточно простой операцией. Причины возникновения заболеваний коронарных артерий (ИБС) Коронарные артерии могут быть заблокированы жировыми холестериновыми наростами, которые называют атеросклеротическими бляшками. Наличие бляшек в артерии делает ее неровной и снижает эластичность сосуда. Встречаются как единичные, так и множественные бляшки, различной консистенции и места расположения. Любое сужение или окклюзия (полная закупорка) коронарных артерий снижает снабжение сердца кровью. Клетки сердца при работе используют кислород и поэтому они чрезвычайно чувствительны к уровню кислорода в крови. Отложения холестерина снижают доставку кислорода и снижают функцию сердечной мышцы. Симптомы заболевания Пациент с одинарным или множественным поражением коронарных сосудов, может испытывать боль за грудиной (грудную жабу). Боли в области сердца - это предупреждающие сигналы, которые говорят пациенту о том, что что-то не в порядке. Пациент может испытывать периодический дискомфорт в области грудной клетки. Боль может отдавать в шею, ногу или руку (обычно по левой стороне), может возникать при физической нагрузке, после еды, при изменении температуры, при стрессовых ситуациях и даже в состоянии покоя. Если такое состояние длится некоторое время, оно может привести к нарушению питания клеток сердечной мышцы (ишемия). Ишемия может вызвать повреждение клеток, которое приводит к так называемому "инфаркту миокарда", общеизвестному как "сердечный приступ". Диагностика заболеваний коронарных артерий История развития симптомов заболевания, факторы риска (вес пациента, курение, высокий уровень холестерина в крови и отягощенная наследственность по ИБС) являются важными факторами определяющими тяжесть состояния пациента. Такие инструментальные исследования, как электрокардиография, велоэргометрия и коронарография помогают кардиологу в диагностике. Как лечится ишемическую болезнь сердца Каждый год растет число пациентов с ИБС, которым необходимо лечение, направленное на увеличение кровотока к сердечной мышце. Это лечение может включать медикаментозную терапию, ангиопластику или хирургическое вмешательство. - Лекарственные препараты способствуют дилятации (расширению) коронарных артерий, увеличивая, таким образом, доставку кислорода (через кровь) к окружающим тканям сердца. - Ангиопластика - это процедура, при которой используется катетер, который раздавливает бляшку в артерии. Также в артерию после ангиопластики можно установить маленькое устройство, которое называется стент. Этот коронарный стент дает уверенностью в том, что артерия останется открытой. - Коронарное шунтирование (АКШ)-это хирургическая процедура, направленная на восстановление кровоснабжения миокарда. Суть ее будет изложена ниже. Аортокоронарное шунтирование (АКШ) АКШ - это хирургическое вмешательство, в результате которого восстанавливается кровоток сердца ниже места сужения сосуда. При этой хирургической манипуляции вокруг места сужения создают другой путь для кровотока к той части сердца, которая не снабжалась кровью. Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, он пройдёт по средней линии грудины. Второй разрез или разрезы, обычно выполняют на ногах. Именно там хирурги возьмут отрезок вены, которая будет использована для шунтирования. Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно "чистыми", не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены с ноги, обычно не возникает каких либо проблем в дальнейшем. Кровообращение не нарушается. В первые недели после операции у больного может немного побаливать нога, особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально. Наиболее частым и предпочтительным для шунтирования используется внутренняя грудная и лучевая артерии. Это обеспечивает более полноценное функционирование шунта (его функциональность и долговечность). Одной из таких артерий является лучевая артерия руки, она располагается на внутренней поверхности предплечья ближе к большому пальцу. В случае если Вам предложат использовать данную артерию, Ваш доктор проведет дополнительные исследования, исключающие возникновение каких либо осложнений связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке обычно на левой. Внутренняя грудная артерия берется из под грудины, обычно левая, но в некоторых случаях используются правая и левая ВГА. Достаточный ее диаметр и отсутствие атеросклеротического поражения определяется при проведении коронарографии. Разновидности коронарного шунтирования С применением искусственного кровообращения Без искусственного кровообращения с применением "стабилизатора" для шунтирования Применение минимальных хирургических разрезов, в том числе и эндоскопические операции. Выбор оперативного вмешательства определяется после проведения коронарографии и экспертной оценки степени поражения коронарных артерий сердца. При мультифокальном поражении коронарных артерий сердца, в том числе, в случаях сочетанной патологии сердца (наличие постинфарктной аневризмы левого желудочка, врожденного или приобретенного порока сердца требующего хирургической коррекции), операции проводятся исключительно с применением искусственного кровообращения. Преимущества выполнения АКШ через меньший разрез Лучшая возможность для пациента откашливаться и глубже дышать после операции. Меньше кровопотеря Пациент испытывает меньшие болевые ощущения и дискомфорт после операции Снижается вероятность инфицирования Более быстрое возвращение к нормальной активности [ в начало страницы ] АКШ с искусственным кровообращением Традиционное АКШ выполняется путем срединной стернотомии ( разрез на середине груди). Во время выполнения операции, сердце может быть остановлено. Для осуществления искусственного кровообращения (остановка сердечной деятельности) к сердцу присоединяются канюли, которые соединяются с контуром аппарата искусственного кровообращения. На период основного этапа операции вместо сердца будет работать аппарат сердце- легкие (аппарат искусственного кровообращения), который обеспечивает кровообращение во всем организме. Кровь пациента поступает в аппарат искусственного кровообращения, где происходит газообмен, кровь насыщается кислородом, и далее по трубкам доставляется пациенту. Кроме того, кровь при этом фильтруется, охлаждается или согревается, для поддержания требуемой температуры пациента. В период искусственного кровообращения хирург создает анастамоз между веной и коронарной артерией ниже её стеноза. Затем восстанавливается сердечная деятельность и противоположный конец вены пришивается к аорте. После шунтирования всех коронарных артерий, постепенно прекращают искусственное кровообращение. Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов.Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция. Без искусственного кровообращения Хорошая хирургическая техника и медицинское оборудование позволяют хирургу выполнять АКШ на работающем сердце. При этом можно обойтись без применения искусственного кровообращения при традиционной хирургии на коронарных артериях. Для выполнения такой операции применяется специальное оборудование, позволяющее уменьшить колебания сердца при шунтировании коронарных артерий. Для анастамозов применяется вена, либо внутренняя грудная артерия.В этом случае искусственное кровообращение не используется. Преимущества операций АКШ без искусственного кровообращения Меньшая травма крови Снижение риска развития вредных эффектов искусственного кровообращения Более быстрое возвращение к нормальной активности Этапы кардиохирургического лечения Кардиолог в стационаре помогает пациенту понять суть операции и объясняет пациенту, какие этапы лечения необходимо будет пройти.В различных стационарах существуют разные протоколы индивидуальной работы с пациентом. Поэтому пациент должен сам, не стесняясь любых вопросов, просить сестру или врача помочь ему разобраться в сложных вопросах операции и обсудить с ними те проблемы, которые его больше всего волнуют. До хирургического вмешательства Пациент госпитализируется в стационар. После получения письменного согласия пациента на проведение исследований и операции, которые заполняются по специальной форме, выполняются различные тесты, электрокардиография и рентгеновское исследование. Перед операцией с пациентом беседует анестезиолог, специалист по дыхательной гимнастике и по лечебной физкультуре. Врач перед операцией дает рекомендации по проведению санитарногигиенических мероприятий (принятие душа, постановка клизмы, бритья места проведения оперативного вмешательства) и принятию необходимых медикаментов. Накануне перед операцией ужин пациента должен состоять только из чистой жидкости, а после полуночи пациенту не разрешается принимать пищу и жидкость. День операции: предоперационный период Пациент транспортируется в операционную и размещается на операционном столе, к нему подсоединяются мониторы и линия для внутривенного введения медикаментов. Анестезиолог вводит лекарственные препараты и пациент засыпает. После анестезии пациенту вводят дыхательную трубку (проводят интубацию), желудочный зонд (за контролем желудочной секрецией) и устанавливают катер Фолея (для эвакуации мочи из мочевого пузыря). Пациенту вводятся антибиотики и другие лекарственные препараты, назначенные врачом. Операционное поле пациента обрабатывается антибактериальным раствором. Хирург укрывает тело пациента простынями и выделяет область вмешательства. Этот момент можно считать началом операции. Операция Во время операции вы будете глубоко спать и не будете помнить о ходе операции. В течение операции устройство сердце-легкие возьмет на себя функции вашего сердца и легких, что даст хирургу возможность выполнить шунтирование всех артерий. Постепенно прекращают искусственное кровообращение, если оно использовалось. Для завершения операции будут установлены дренажные трубки в грудной клетке, для облегчения эвакуации жидкости из области операции. Проводят тщательный гемостаз послеоперационной раны, после чего ее ушивают. Пациент отсоединяется от мониторов, находящихся в операционной и подсоединяется к портативным мониторам, затем транспортируется в отделение интенсивной терапии (отделение реанимации). Продолжительность пребывания пациента в отделении реанимации зависит от объема оперативного вмешательства и от его индивидуальных особенностей. В целом он находится в этом отделении до полной стабилизации его состояния. День после операции: послеоперационный период В то время пока пациент находится в реанимации, берутся анализы крови, выполняются электрокардиографические и рентгеновские исследования, которые могут повторяться в случае дополнительной необходимости. Регистрируются все жизненно важные показатели пациента. После завершения респираторной поддержки, пациент экстубируется (удаляется дыхательная трубка) и переводится на самостоятельное дыхание. Дренажи в грудной клетке и желудочный зонд остаются. У пациента используют специальные чулки, которые поддерживают кровообращение на ногах, закутывают его в теплое одеяло, для поддержания температуры тела. Пациент сохраняет лежачее положение и продолжает получать инфузионную терапию, обезболивание, антибиотики и седативные препараты. Медсестра осуществляет постоянную заботу о пациенте, помогает ему переворачиваться в постели и выполнять рутинные манипуляции, а также осуществляет связь с семьей пациента. День после операции: послеоперационный период-1 день Пациент может оставаться в отделении реанимации или его можно перевести в специальную палату с телеметрией, где его состояние будет мониторироваться с помощью специального оборудования. После восстановления жидкостного баланса, удаляют катетер Фолея из мочевого пузыря. Используется дистанционное мониторирование сердечной деятельности, продолжается медикаментозное обезболивание и антибиотикотерапия. Врач назначает диетическое питание и инструктирует пациента о физической активности пациент должен начинать присаживаться на кровати кровати и тянуться к стулу, постепенно увеличивая количество попыток). Рекомендуется продолжать носить поддерживающие чулки. Сестринский персонал выполняет обтирание пациента. Послеоперационный период - 2 день На второй день после операции, прекращается кислородная поддержка, а дыхательная гимнастика продолжается. Удаляются дренажные трубка из грудной клетки. Состояние пациента улучшается, однако продолжается мониторированиие параметров с помощью телеметрического оборудования. Регистрируется вес пациента и продолжаются введения растворов и медикаментов. При необходимости, пациенту продолжают обезболивание, а также выполняют все назначения врача. Пациент продолжает получать диетическое питание и его уровень активности постепенно увеличивается. Ему разрешается аккуратно вставать и с помощью ассистента передвигаться до ванной комнаты. Рекомендуется продолжать носить поддерживающие чулки, и даже начать выполнять несложные физические упражнения для рук и ног. Пациенту советуют совершать короткие прогулки по коридору. Послеоперационный период - 3 день Прекращается мониторирование состояния пациента. Регистрация веса продолжается. При необходимости продолжают обезболивание. Выполняют все назначения врача, дыхательную гимнастику. Пациенту уже разрешается принять душ и увеличить количество передвижений от кровати к стулу до 4 раз, уже без посторонней помощи. Также рекомендуется увеличивать продолжительность прогулок по коридору и делать это несколько раз, незабывая носить специальные поддерживающие чулки. Послеоперационный период - 4 день Пациент продолжает выполнять дыхательную гимнастику уже несколько раз в день. Опять проверяется вес пациента. Продолжается проводится диетическое питание(ограничение жирного, соленого), однако пища становится более разнообразной и порции становятся больше. Разрешается пользоваться ванной комнатой и передвигаться без посторонней помощи. Производят оценку физического состояния пациента и дают последние инструкции перед выпиской. Если у пациента возникают какие либо проблемы или вопросы, то он должен обязательно их разрешить перед выпиской. Вскоре после операции с разреза на Вашей груди снимут повязку. Воздух, будет способствовать подсыханию и заживлению послеоперационной раны. Число и длина разрезов на ногах у разных больных могут быть разными, в зависимости от того, какое количество венозных шунтов планировалось выполнить Вам. У кого-то разрезы, будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке. Вначале Вам будут промывать швы антисептическими растворами, и делать перевязки. Где-то на 8 - 9 сутки, при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод. Позднее можно будет аккуратно промыть область разрезов водой с мылом. Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут. Вам будет предложено носить, эластичные поддерживающие чулки или бинты, это улучшит кровообращение в ногах и уменьшит отек. Не следует однако забывать что, полноценное сращение грудины будет достигнуто через несколько месяцев поэтому вам надо будет обсудить со своим лечащим доктором сроки адекватной нагрузки на плечевой пояс. Обычно после операции шунтирования больные проводят в клинике 14-16 дней. Но сроки вашего пребывания могут варьироваться. Как правило, это связано с профилактикой сопутствующих заболеваний, так как данная операция потребует у больного затрат больших усилий всего организма - это может спровоцировать обострение хронических болезней. Постепенно Вы будете замечать улучшение общего состояния и прилив сил. Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление должно проходить в домашних условиях. После операции Из вышеизложенного следует то, что операция АКШ является основным шагом к возвращению пациента к нормальной жизни. Операция АКШ направлена на лечение заболеваний коронарных артерий и избавления пациента от болевого синдрома. Однако она не может полностью избавить пациента от атеросклероза. Самая главная задача операции изменить жизнь пациента и улучшить его состояние, минимизировав влияние атеросклероза на коронарные сосуды. Как известно, многие факторы непосредственно влияют на образование атерослеротических бляшек. А причиной атеросклеротических изменений коронарных артерий является комбинация сразу нескольких факторов риска. Пол, возраст, наследственность-это предрасполагающие факторы, которые не поддаются изменениям, однако другие факторы возможно изменять, контролировать и даже предотвращать: Высокое артериальное давление Курение Высокий уровень холестерина Избыточный вес Диабет Низкая физическая активность Стрессы С помощью врачей вы можете оценить состояние своего здоровья и попытаться начать избавляться от вредных привычек, постепенно переходя к здоровому образу жизни.
